Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
При неправильном или несвоевременном лечении цирроза печени заболевание прогрессирует и приводит к необратимым деструктивным изменениям паренхимы. В сложных случаях или в терминальной стадии течения болезни возникает опасное патологическое состояние – асцит при циррозе печени. Сколько живут пациенты с такой патологией, почему она появляется и как лечить подобное состояние?
Асцит – это осложнение цирроза печени, которое не является отдельным заболеванием. Это цирротический симптомокомплекс, характеризующийся как смертельно опасное для пациента состояние. Патология представляет собой скопление жидкости в брюшной полости.
Асцит имеет альтернативное название – брюшная водянка.
Органы брюшной полости окружены серозной оболочкой (брюшиной), которая фиксирует их, а также участвует в питании и иннервации. В результате прогрессирования основного заболевания в полости, ограниченной брюшиной, начинает скапливаться жидкость (транссудат).
В обычном состоянии ее немного, и она свободно циркулирует по брюшине. При циррозе отток лимфатической жидкости замедляется, и ее объем начинает расти.
Для облегчения диагностики существует классификация асцита. В таблице приведены стадии патологии:
| Классификация | Степень тяжести |
| По объему скопившегося транссудата | Незначительное количество жидкости, до 3 л |
| Средний объем транссудата, от 3 л | |
| Напряженный асцит, с объемом жидкости свыше 10 л | |
| По инфицированности внутриполостной жидкости | Стерильная |
| Инфицированная, без острого воспалительного процесса | |
| Спонтанный бактериальный перитонит | |
| По толерантности к консервативной терапии | Поддающийся лечению лекарственными средствами |
| Рефрактерный, не реагирующий на медикаментозные препараты, рецидивирующий |
Большинство пациентов интересует вопрос — на какой стадии появляется асцит?
Такая патология характерна для последней, терминальной стадии цирроза. В легкой форме он подлежит лечению, но тяжелая форма, сопровождаемая обширным перитонитом и печеночной недостаточностью, приводит к ситуации, когда единственным адекватным методом лечения становится трансплантация печени.
Скопление внутрибрюшной жидкости при циррозе происходит вследствие повреждения печени. Основной причиной асцита является портальная гипертензия, которая сопровождается нарушением кровотока в портальной и нижней полой печеночных венах.
Затруднение кровотока происходит потому, что кровеносная система и ткани печени, пораженной циррозом, деградируют. Образуются фиброзные жировые узлы, которые пережимают вены, нарушая отток крови. Стенки вен подвергаются фиброзным изменениям, что также приводит к нарушениям кровоснабжения.
Затрудненный отток крови приводит к недостаточному питанию тканей брюшины. Это провоцирует повышенное выделение лимфатического транссудата и его скопление в брюшной полости.
Асцит может быть следствием рака печени, а также проявляться при таких заболеваниях, как сердечная недостаточность, болезни почек, лимфостаз, туберкулез.
Такое состояние, как асцит, имеет характерные признаки, которые учитываются при постановке диагноза.
Водянка сопровождается следующими проявлениями:
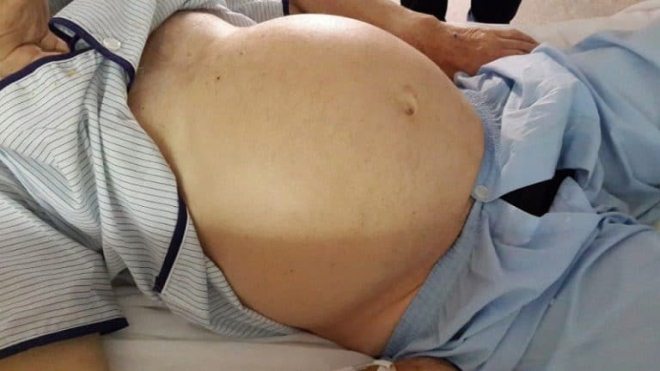
- равномерно увеличенный тугой живот с натянутой блестящей кожей и выпяченным пупком;
- варикозное расширение вен на животе, которое получило название «голова медузы»;
- желтизна кожных покровов;
- диспепсические расстройства;
- отеки нижних конечностей;
- болезненные ощущения по всей брюшной полости (не имеют постоянной локализации).
В начальной стадии, когда количество жидкости незначительно, диагностическим признаком является феномен флюктуации и «лягушачий живот». В положении лежа пупочная область уплощается, а бока живота оказываются немного вздуты. Основным симптомом асцита в тяжелой форме является сильное вздутие живота и брюшной полости.
Для профилактики, а также лечения заболеваний печени наши читатели успешно используют эффективное средство…
Обширный асцит часто сопровождается бактериальным перитонитом, который возникает спонтанно. Для осложненного течения патологии характерно резкое повышение температуры до 38-400 С.
Инструментальные диагностические методы позволяют визуально оценить состояние брюшной полости, определяют объем жидкости и степень сопутствующих деструктивных изменений.
Для определения диагноза используется:
- ультразвуковое обследование УЗИ;
- магнитно-резонансная томография;
- рентгенологическое обследование.
Эти методы позволяют также установить причину возникновения состояния и место локализации провоцирующего фактора.
Показателями наличия жидкости в полости живота также выступают печеночные пробы, которые входят в состав биохимического скрининга крови. Повышенный уровень билирубина и азотистых шлаков, при низком уровне альбумина, являются характерными признаками для брюшной водянки.
Как проводят лечение асцита? Основная терапия направлена на купирование основного заболевания, спровоцировавшего скопление жидкости в полости живота. Дополнительно применяют симптоматическое лечение для облегчения состояния пациента.
В тяжелой форме, сопровождаемой бактериальной инфекцией, требуется хирургическое вмешательство.
Комплексное лечение цирротического асцита требует применения медикаментозных средств и соблюдения особого режима питания.
Пациенту проводится интенсивная терапия цирроза с применением:
- гепатопротекторов;
- липотропных препаратов;
- витаминов и ПНЖК;
- желчегонных средств;
- препаратов для усиления иммунной системы;
- средств для укрепления сосудов и для предотвращения выведения жидкости за пределы сосудистого русла.
Для сокращения образования транссудата назначают мочегонные диуретики. Пить их без назначения врача запрещено, так как может произойти вымывание полезных веществ, необходимых организму.
Количество употребляемой в сути жидкости сокращают до 1,5 литров. Обязательно минимизируется потребление соли, из рациона исключаются жирные, жареные, острые и пряные продукты. Пациенту рекомендуется строго соблюдать диету № 7 с повышенным содержанием белка.
STABILIN – это специальная суспензия, применяемая для регуляции процессов обмена и восстановления регенерации и функций клеток печени…
Можно ли вылечить патологию народными методами? Народные средства при асците являются только вспомогательными, но никак не могут заменить медицинское лечение.
Полезным действием при циррозе обладают следующие растительные средства:
- петрушка;
- расторопша;
- створки фасоли;
- семена льна;
- листья брусники, малины, березы;
- плоды шиповника.
Растительные средства употребляют в виде отваров. Их объем обязательно учитывают в суточной норме жидкости. Прежде чем приступить к лечению народными средствами, необходимо обязательно проконсультироваться с лечащим врачом.
Если консервативный подход не дает стойкого терапевтического эффекта или инфицированная жидкость спровоцировала перитонит, прибегают к оперативному вмешательству.
Есть несколько инвазивных методов хирургического лечения:
- Лапароцентез. Хирургическая процедура для дренирования брюшной полости. Пациенту вводят трубку для откачивания транссудата.
- Операция Кальба. Проводится при портальной гипертензии.
- Хирургическое формирование сосудистых анастомозов для снижения давления в портальной вене.
Лапароцентез
В случае асцита, который появляется в терминальной стадии при функциональном отказе печени, требуется ее трансплантация.
Качество и продолжительность жизни пациентов с асцитом зависят от состояния печени, своевременности терапии и соблюдения больным рекомендаций лечащего врача. Легкие стадии при правильном лечении не составляют непосредственной угрозы для жизни.
В компенсированной форме цирроза продолжительность жизни составляет более 10 лет после первого обнаружения скопления жидкости. В стадии декомпенсации асцит приводит к летальному исходу через 5-7 лет, в 20% случаев.
Прогноз цирроза с асцитом в терминальной стадии менее утешителен. Осложненный водянкой, он приводит к смертельному исходу в 60 % случаев в течение 12 месяцев.
Скопление жидкости в брюшной полости является опасным в том случае, если патология диагностирована на поздней стадии. Своевременное лечение позволяет купировать асцит и продлить жизнь пациента.
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с заболеваниями печени пока не на вашей стороне…
И вы уже думали о хирургическом вмешательстве? Оно и понятно, ведь печень — очень важный орган, а его правильное функционирование- залог здоровья и хорошего самочувствия. Тошнота и рвота, желтоватый оттенок кожи, горечь во рту и неприятный запах, потемнение мочи и диарея… Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Рекомендуем прочитать историю Ольги Кричевской, как она вылечила печень… Читать статью >>
- Как проявляются признаки цирроза печени у женщин
- Проявление признаков цирроза печени у мужчин
- Как вылечить цирроз печени? Различные методы терапии
- Симптомы и первые признаки алкогольного цирроза печени — как и чем лечить?
Цирроз печени в стадии декомпенсации является последней фазой отмирания органа при этом опасном заболевании. На этой стадии наблюдается почти полное нарушение печеночных функций вследствие необратимого изменения структуры тканей с наличествующим преобладанием очагов рубцовой ткани и некроза. Многих больных, у которых был диагностирован цирроз печени на этой стадии развития, интересует ответ на вопрос, сколько живут с таким поражение органа, но прогнозы неутешительны, так как единственным способом продлить жизнь больному является экстренная трансплантация органа или его части.
Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
По мере развития цирроз печени проходит 3 основные стадии, в том числе компенсированную, субкомпенсированную и декоменсированную. Даже при наличии субкомпенсированного цирроза печени состояние больного может поддаваться коррекции средствами медикаментозной терапии, диеты и полиативных хирургических вмешательств. На последней 3 стадии развития, то есть при декоменсированном циррозе, состояние больного стремительно ухудшается, причем лечение уже не дает выраженного улучшения. При развитии подобного опасного для жизни состояния больные, как правило, жалуются на следующие симптомы:
- потеря аппетита, истощение, желтушность cклер и кожных покровов;
- маточные кровотечения, носовые кровотечения, петехиальные кровотечения;
- боли в желудке, боли в печени, кровоточивость десен;
- нарушения психики, частые переломы, сильный зуд.
Все эти признаки декомпенсированного цирроза печени развиваются именно вследствие нарушения функции органа. На фоне печеночной недостаточности появляется ряд опасных для жизни состояний, которые значительно ухудшают самочувствие больного.
Прекращение работы гепатоцитов приводит к тому, что нарушается работа почек, селезенки и других органов. Как правило, при снижении уровня продукции печенью белка альбумина и нарушении функции почек, а также портальной гипертензии, которые нередко встречаются на стадии декомпенсации цирроза печени, наблюдается появление асцита.
Все дело в том, что на фоне такого неблагоприятного течения цирроза имеет место повышение уровня проницаемости кровеносных сосудов и тканей, вследствие чего в брюшной полости начинает скапливаться жидкость, причем количество транссудата может достигать 15-20 л. Эта жидкость оказывает компрессионное воздействие на внутренние органы, вследствие чего может иметь место появление проблем с дыханием и работой ЖКТ. Помимо всего прочего на фоне подобного поражения печени могут наблюдаться сильнейшие отеки нижних конечностей.
Поврежденная печень перестает вырабатывать коагулянты, а пораженная селезенка уже не в состоянии продуцировать нормальный уровень тромбоцитов, вследствие чего изменяются характеристики крови, что предрасполагает к появлению кровотечений из тканей рта, пищевода, кишечника, желудка, матки и носа. Кроме того, на коже нередко у больных появляются гематомы и сосудистые звездочки. Изменение в структуре тканей печени приводит к ее затревердеванию, из-за чего она начинает хорошо прощупываться при пальпаторном исследовании.
Зуд и желтушность кожных покровов являются следствием скопления в них билирубина. Нарушения в процессе белкового обмена приводят к истончению костных тканей, что нередко становится причиной тяжелых переломов. Изменения в психическом состоянии больных циррозом, как правило, наблюдается из-за того, что токсические вещества, попадающие в организм и вырабатывающиеся собственными тканями тела, уже не могут быть эффективно нейтрализованы, поэтому через короткое время начинают негативно воздействовать на клетки мозга. Воздействие токсических веществ на мозг приводит к появлению депрессивных состояний, потери ориентации в пространстве, заторможенности или раздражительности. Финальным аккордов такого воздействия токсинов на мозг является печеночная кома, которая приводит к гибели больных в 80-100% случаев.
Учитывая, что декомпенсированный цирроз печени в короткие сроки приводит к системным нарушениям в работе организма, со временем могут появляться и дополнительные опасные для жизни состояния. К примеру, при заражении патогенной микрофлорой транссудата, который скопился в брюшной полости при асците, может развиться гнойный перитонит, который в течение 12-24 часов становится причиной мучительной гибели больного.
Стадия декомпенсации при циррозе печени является крайне опасной и сопровождается стремительным ухудшением состояния больного, причем исправить положение или хотя бы замедлить этот процесс с помощью медикаментозной терапии уже не представляется возможным. Когда у человека диагностируется 3 стадия цирроза, может назначаться поддерживающая терапия, но эффект, как правило, не слишком заметен, хотя и нередко помогает больному дожить до трансплантации органа. В большинстве случаев больным, у которых был выявлен декомпенсированный цирроз печени, назначаются:
- переливание раствора альбумина;
- плазма крови;
- анаболические стероиды;
- препараты железа;
- парацентез;
- бессолевая диета;
- гепатопротекторы;
- антибиотики.
Несмотря на то, что существует множество медикаментозных средств, которые могут быть использованы для улучшения состояния больных с циррозом, когда процесс разрушения органа переходит в 3 стадию, исправить положение может только пересадка органа. В действительности только 20 человек из 100, у которых имеется выраженная декомпенсация функция печени, но при этом нет дополнительных осложнений течения, в том числе асцита, могут прожить более 5 лет.
При развитии асцита только 25 % больных могут прожить более 3 лет. Трансплантация органа представляет значительную сложность, так как далеко не всегда удается вовремя отыскать донора.
Цирроз печени — это опасное неизлечимое заболевание, связанное с повреждением нормальной печеночной ткани и ее замещением на рубец. В лучшем случае больному удается прожить до 10—15 лет с таким диагнозом, но это возможно только на начальных стадиях, когда еще не развились осложнения. Состояние пациента поддерживают диетой и медикаментами, а по возможности проводят операцию по пересадке печени. Асцит — это скопление свободной жидкости в брюшной полости. Это опасное осложнение цирроза, которое возникает на последних его стадиях и значительно ухудшает прогнозы. Сколько живут с асцитом при циррозе печени, зависит от многих факторов, включая возраст больного, степени повреждения печени и нервной системы.
Нужно понимать, что асцит — это осложнение цирроза, а не обязательный его симптом. Дело в том, что печень принимает активное участие в кровообращении и служит местом, где кровь очищается от токсинов и вредных веществ. При циррозе печеночная ткань отмирает, и процесс не может не задеть сосудистую сеть, которая плотно оплетает орган.
В механизме развития асцита можно выделить несколько составляющих:
- синдром потальной гипертензии — повышение давления в системе воротной вены печени;
- недостаток белка в плазме крови;
- повышенная выработка гормонов, которые расширяют сосуды;
- застой лимфы и ее выход за пределы сосудов в брюшную полость.
На первых стадиях диагностировать асцит можно только инструментальными методами (УЗИ), потому что живот еще не выглядит раздутым. В это же время процесс уже начинается, и давление в системе воротной вены повышается, а сосуды расширяются. Одновременно с этим продолжается замещение нормальных функциональных гепатоцитов соединительной тканью, которая выглядит как рубец. Она не способна выполнять свои функции и мешает оставшимся печеночным клеткам: они не получают питательных веществ из крови и также некротизируются (отмирают).
Усугубляет ситуацию и тот факт, что аномальные клетки печени начинают выделять медиаторы (гистамин и серотонин) в кровеносное русло. Эти вещества способствуют расширению сосудов, а в качестве компенсаторного (приспособительного) механизма организм наполняет их кровью. Объем циркулирующей крови увеличивается и оказывает постоянное давление на стенки вен и артерий. В организме накапливаются соли и вода, которая не имеет возможности выходить естественным путем. Стенки сосудов теряют эластичность, и в них образуются поры, через которые выделяемая жидкость может попадать в брюшную полость.
Первые признаки асцита не будут характерными. Сначала можно и не подозревать, что ухудшение самочувствия связано именно с накоплением жидкости в брюшной полости. Люди жалуются на одышку, головокружение и другие симптомы общего недомогания. Визуально живот не увеличен, его форма не меняется. В этот период важно соблюдать диету при циррозе печени, которую назначил врач.
К другим неспецифическим симптомам можно отнести:
- кровотечение из сосудов пищевода и геморроидальных вен;
- тяжесть в желудке;
- отечность конечностей;
- ухудшение памяти и работоспособности;
- венозные коллатерали — обходные пути оттока крови;
- неконтролируемый набор массы тела.
Со временем большое количество жидкости попадает в брюшную полость, и живот меняет свою форму. Он становится выпуклым, больной чувствует перемещение жидкости при движении. Кроме вздутия живота, отмечают еще острый болевой синдром, нарушение работы желудка и кишечника, патологии сердца и почек. Вены становятся крупными и просвечивают сквозь кожу. Такой синдром называют «головой медузы», когда расширенные сосуды видны на передней брюшной стенке, вокруг пупка.
Болезнь развивается стадийно. Лечение эффективно на первых сроках, если больной вовремя обратится к врачу. Всего выделяют 3 основных стадии:
- Начальная фаза, или стадия компенсации. Организм в состоянии распределять объем жидкости по кровеносным и лимфатическим сосудам, поэтому в брюшной полости находится не более 1—1,5 л. Срок жизни пациентов может составлять до 10 лет.
- Умеренный асцит, или стадия декомпенсации. В животе находится до 3—4 л свободной жидкости, врачи прогнозируют больному не более 5 дет жизни.
- Рефракторная форма, которая не поддается лечению. В брюшной полости может постоянно скапливаться от 5 л жидкости и более, а пациенту грозит летальный исход в течение полугода.
Одним из самых простых методов определить, какая форма асцита у больного, является перкуссия. Специальным молоточком нужно постучать по боковым краям брюшной стенки и определить характер звука. Если он тупой, количество жидкости в животе превышает 500 мл. На основании только этого способа поставить диагноз невозможно. Пациенту обязательно назначают УЗИ, которое сможет определить точную стадию болезни. При циррозе печени с асцитом также проводят парацентез — это прокол брюшной стенки для извлечения содержимого и его дальнейшего исследования. Важно определить уровень белка и лейкоцитов в свободной жидкости.
Необходимо учитывать, что асцит может повлечь за собой ряд опасных последствий:
- бактериальный перитонит — обсеменение брюшины бактериями и ее гнойное воспаление;
- гидроторакс — попадание жидкости в грудную полость;
- кишечная непроходимость при сдавливании кишечника;
- пупочная грыжа, которая сразу же выпадает при вправлении;
- поражение почек.
Эти осложнения развиваются не ранее, чем спустя несколько месяцев с начала развития асцита. При первых тревожных симптомах следует обратиться к лечащему врачу для полного обследования. Каждое из этих осложнений способно вызвать летальный исход, а их комбинация не оставляет шансов для успешного лечения. Лучше всего начать прием медикаментов еще на стадии компенсации. Это бывает затруднительно, поскольку асцит при циррозе печени проявляется только общими нехарактерными симптомами. В декомпенсированной стадии выпуклый живот уже виден визуально, но болезнь еще поддается лечению.
Прогноз при асците зависит от множества факторов. В первую очередь нужно обращать внимание на состояние сердечно-сосудистой системы, печени и почек. Во многом результат зависит от того, как лечить болезнь и насколько вовремя начать терапию.
Данные статистики говорят о следующих фактах:
- при компенсированном циррозе исход благоприятный, если вылечить основное заболевание;
- при декомпенсированном циррозе только 20% могут прожить 5 лет, остальные живут гораздо меньше;
- если развивается почечная недостаточность, смерть без гемодиализа может наступить в течение нескольких недель;
- при сердечной недостаточности летальный исход наступает не позднее чем через 5 лет.
Нужно сразу объяснить, что лечение асцита при циррозе печени направлено только на поддержание состояния пациента. Жидкость будет продолжать скапливаться, пока функциональная ткань печени не будет восстановлена. К сожалению, это возможно осуществить только при помощи пересадки органа от здорового донора.
Если жидкости в животе много, и она угрожает жизни больного, проводят лапароцентез. Через небольшой прокол в брюшной стенке жидкость откачивают, но гарантировать, что она не накопится снова, невозможно. Пациенту назначают специальную диету, которая будет способствовать выведению жидкости, а также медикаментозное лечение.
Питание при циррозе печени исключает те продукты, которые нагружают ее. Полезно дробное питание, поскольку организму проще переваривать небольшие порции 5—6 раз в день, чем полноценный обед из трех блюд.
При циррозе прописывают строгую диету. Если болезнь осложняется асцитом, нужно будет ужесточить правила еще больше:
- полностью исключить соль — она способствует накоплению воды;
- отказаться от алкоголя, крепких чая и кофе, газированных напитков;
- очень вредными будут копчености, жирная и жареная пища;
- недопустимы сладости, шоколад, выпечка и дрожжевой хлеб;
- приправы, майонез, сливочное масло также находятся под запретом.
Обязательно насытить рацион полезными продуктами, но их тоже нельзя употреблять в большом количестве. Рекомендуется обратить внимание на следующие блюда:
- крупы, злаковые культуры в виде каш или жидких супов;
- нежирные мясо и рыба — основной источник белка;
- овощные блюда с обязательной термической обработкой.
Основная цель терапии — предотвратить дальнейшее разрушение тканей печени и стабилизация состояния пациента. Против асцита можно дополнительно назначить симптоматическое лечение, которое будет способствовать выведению жидкости. Общий курс должен включать в себя:
- гепатопротекторы растительного или синтетического происхождения для поддержки клеток печени;
- фосфолипиды для нормализации жирового обмена;
- стероидные противовоспалительные средства, которые одновременно снимают болевой синдром;
- альбумины, которые восполнят дефицит белка в крови больного;
- диуретики (мочегонные препараты) для выведения лишней жидкости естественным путем.
Асцит при циррозе печени — это опасный симптом, который ухудшает прогнозы и укорачивает срок жизни пациента. Летальный исход наступает не от наличия жидкости в брюшной полости, а от осложнений. Лечение эффективно не на всех стадиях и зависит от состояния печени. Вылечить цирроз и его последствия народными средствами невозможно: некоторым больным назначают диету и медикаменты, а в особо запущенных случаях и хирургическое вмешательство окажется неэффективным.
источник
Асцит или по-народному «водянка живота» — это не отдельное заболевание. Скопление выпота в полости брюшины с последующим увеличением живота является одним из проявлений декомпенсации приспособительных механизмов организма человека.
В клиническом течении разных заболеваний асцит рассматривают, как закономерный симптом и последствие нарушений или тяжелое осложнение. Асцит при циррозе печени возникает у 50% пациентов в течение 10 лет, а среди причин эта болезнь составляет ¾ всех случаев водянки.
Поскольку большинство случаев цирроза печени связано с алкоголизмом и поражает мужчин (75–80%), то и асцит чаще наблюдается у представителей сильного пола.
Вылечить асцит практически невозможно, поскольку нет радикально действующих лекарств, которые восстановят нарушенный циррозом метаболизм. Больной человек до конца жизни вынужден бороться с излишками образования жидкости.
В патогенезе асцита на фоне цирроза печени долгое время основная роль уделялась двум видам изменений:
- росту давления в воротной вене (портальной гипертензии), распространяющегося на всю региональную венозную и лимфатическую сеть;
- резкому снижению функции печени по синтезу белка из-за замены части клеток фиброзной тканью.
В результате в сосудах брюшной полости появляются необходимые условия для выхода жидкой части крови и плазмы:
- значительно увеличивается гидростатическое давление, которое выжимает жидкость наружу;
- снижается онкотическое давление, которое в основном поддерживается альбуминовой фракцией белков (на 80%).
В брюшной полости постоянно находится небольшое количество жидкости для предупреждения склеивания внутренних органов, скольжения кишечника. Она обновляется, излишки всасываются эпителием. При образовании асцита этот процесс прекращается. Брюшина не в состоянии впитать большой объем.
Выраженность асцита полностью зависит от степени утраты гепатоцитов. Если при гепатите (воспалении) можно надеяться на снятие процесса и полное восстановление функций, то участки цирротической рубцовой ткани не могут в дальнейшем превратиться в печеночные клетки. Лечебные мероприятия только поддерживают оставшийся запас гепатоцитов и возмещают утерянные функции. Без постоянного лечения больной прожить не может.
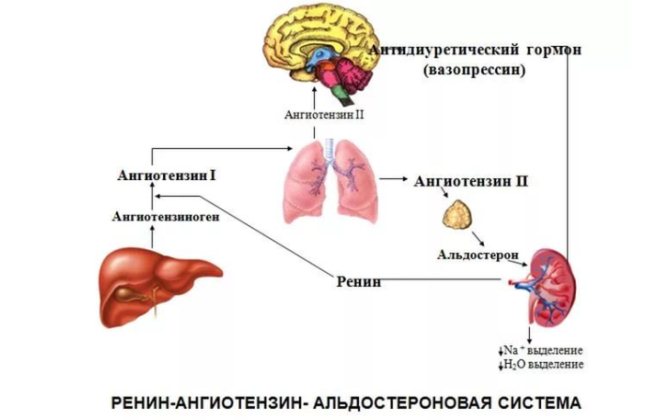
Дополнительные причины появляются в ответ на снижение объема циркулирующей крови:
- подключается механизм компенсации кислородного голодания тканей (выброс антидиуретического гормона и альдостерона), которые способствуют задержке натрия, соответственно по законам химии к его молекулам присоединяется вода;
- постепенно нарастает гипоксия сердечной мышцы (миокарда), снижается сила выброса крови, что приводит к застойным явлениям в нижней полой вене, отекам на ногах за счет задержки крови на периферии.
Портальную гипертензию, нарушения гемодинамики и нейрогормональной регуляции современные ученые считают пусковыми факторами в развитии асцита. Патогенетические нарушения рассматривают как комбинацию разных уровней прогрессирующего процесса. Все выше приведенные причины отнесены к системным или общим. Но большее значение придается местным факторам.
- повышение сосудистого сопротивления внутри печеночных долек, они могут быть обратимыми и необратимыми (полный блок);
- внутрипеченочный блок способствует усилению образования лимфы, она просачивается сквозь сосудистую стенку и капсулу печени прямо в брюшную полость или «наводняет» воротную вену и грудной лимфатический проток;
- накопление в крови пациентов нерасщепленных веществ с сосудорасширяющим действием (вазодилататоров типа глюкагона), которые приводят к расширению периферических артерий, открывают артериовенозные шунты в органах и тканях,ив результате снижается наполнение кровью артерий, увеличивается выброс сердца, одновременно растет портальная гипертензия;
- рефлекторно депонируется значительная часть плазмы в сосудах брюшной полости;
- действие вазодилататоров усиливается при недостаточной выработке печенью оксида азота.
Именно из синусоидов выходит жидкость в вены и лимфатические сосуды. Повышение давления внутри долек приводит к ее проникновению в околосинусоидальное пространство, а затем в брюшину.
Поскольку мы описываем состояние пациента при асците, вызванном циррозом печени, то всю симптоматику нужно разделить на зависящую от цирроза или определяющую асцит. В медицинской терминологии применяется общее название «отечно-асцитический синдром», который включает все нарушения при циррозе.
К симптомам цирроза относятся тупая боль в подреберье справа или чувство тяжести после еды, особенно жирной и острой пищи, употребления алкогольных напитков, физической работы, постоянная горечь или неприятный привкус во рту, тошнота, редкая рвота.
Возникают жалобы на слабость, вздутие и урчание в животе, учащенный жидкий стул, резкое похудение. Больной страдает от зуда кожи, бледности, желтоватого оттенка сухой кожи. Импотенция и рост грудных желез у мужчин, а также нарушение менструальной функции и способности забеременеть у женщин — возможные осложнения патологии.
Специалисты диагностируют изменение состояния языка. Его называют «лакированным» за счет покраснения и отечности. Появляются сосудистые звездочки, которые образуются на лице (в области носа, век) могут кровоточить, периодическое повышение температуры.
Появление кровоподтеков из-за нарушения свертываемости крови, изменения мочи (становится темной и мутной), а кал светлеет — сопутствующие изменения. При осмотре врач обнаруживает увеличенную болезненную печень.
Непосредственная симптоматика асцита возникает на фоне уже имеющихся проявлений цирроза, когда объем скопившейся жидкости превысит литр. За несколько дней больной замечает значительное увеличение живота. Кожа становится растянутой, гладкой, со стриями (белыми полосками) по бокам, пупок выпячивается кнаружи. Расширенные вены сплетаются в сеть вокруг пупка, образуют картину «головы медузы».
Характерно изменение формы живота в разном положении пациента: стоя видна округлость, свисающая книзу, лежа на спине — живот растекается в стороны, становится похожим на лягушачий. У пациентов появляются боли ближе к грудине (застой в левой доле печени).
Давление на купол диафрагмы приводит к снижению легочного пространства. У пациента возникает одышка, которая усиливается в положении лежа. Становится невозможно уснуть без высокого подголовника или подушки. Одновременный застой в легких проявляется кашлем с мокротой, синюшностью губ.
Постоянное давление на желудок сопровождается чувством тяжести даже при употреблении небольшого количества пищи, изжогой, отрыжкой. Реже появляется рвота пищей, желчью, кишечным содержимым.
Нарушение стула проявляется поносами и длительными запорами с клиникой кишечной непроходимости. Больной отмечает дизурические явления: учащенное мочеиспускание, болезненные позывы. Присоединяются воспалительные заболевания почек, мочевого пузыря. На стопах и голенях формируются отеки из-за присоединения декомпенсации сердца, застоя лимфы.
Если накопление асцитической жидкости доходит до 15–20 л, то у пациента появляются:
- грыжа белой линии, паховая или пупочная;
- расширение геморроидальных вен с обострением геморроя, кровотечением;
- видимое набухание вен на шее в связи с ростом давления в яремной вене;
- у 6–7% пациентов образуется дополнительный выпот в правую плевральную полость (гидроторакс).
источник
Печень человека постепенно разрушается под воздействием различных агрессивных факторов, таких как токсины, вирус гепатита, алкоголь. При данном процессе начинается последовательное отмирание клеток органа. Их заменяет соединительная ткань. Но последняя не может выполнять в полной мере все функции печени. В результате у человека развивается цирроз. Это крайне тяжелая патология. Нередко она сопровождается серьезными осложнениями. Наиболее тяжелым из них является асцит при циррозе печени. Лечение такому пациенту требуется более ответственное, а прогноз значительно ухудшается.
Давайте разберем, что такое асцит брюшной полости. Данная патология не возникает самостоятельно. Она развивается на фоне цирроза печени или иных патологий. Асцит – это осложнение, при котором в брюшной полости скапливается жидкость.
Следует заметить, что клетки печени обладают просто уникальной способностью к регенерации. Но, к сожалению, под действием негативных факторов, длительно или постоянно воздействующих на орган, внутренние резервы постепенно истощаются. Здоровые клетки отмирают. Их заменяет соединительная ткань.
Отмирание печени приводит к ухудшению очистки крови. В организме человека накапливаются разнообразные вредные вещества. Основной фильтр не способен продуцировать необходимое число ферментов и белков. А именно они обеспечивают в организме протекание многих важных процессов.
В результате прекращения достаточной выработки белков нарушается просачивание жидкости через ткани и стенки сосудов. Это приводит к тому, что постепенно начинает скапливаться в брюшной полости жидкость. Именно так развивается асцит при циррозе печени. Лечение должно начинаться немедленно, поскольку осложнения, сопровождающие цирроз, способны достаточно быстро прогрессировать.
Почему же возникает асцит? Патология в основном является результатом недостаточного синтеза белка. Нехватка альбуминов уменьшает способность крови находиться в сосудистом русле. Другими словами, это приводит к тому, что жидкость сквозь стенки вен начинает легко проникать в брюшную полость.
Высокое содержание натрия, спровоцированное невозможностью печени нейтрализовать определенные вещества, приводит к еще большей задержке жидкости в организме.
Кроме того, рассматривая причины асцита при циррозе печени, следует упомянуть еще один фактор. Подобное осложнение может быть спровоцировано недостаточностью лимфатической системы. В основном именно печень продуцирует лимфу. Развивающийся цирроз серьезно нарушает и эту систему. В результате увеличивается давление лимфы, и жидкость проникает в брюшину. Поскольку процесс ослабления главного фильтра не заканчивается, жидкость в организме постепенно накапливается.
Таким образом, в основе развития асцита при циррозе лежит несколько факторов:
- Повышенная проницаемость печеночных сосудов.
- Высокое образование лимфы.
- Нарушенная функция почек, характерная для цирроза. В результате изменяется кровоток, наблюдается задержка натрия в организме.
- Повышение давления в печеночных сосудах. Это приводит к проникновению жидкости в большом количестве в ткани.
Изначально давайте рассмотрим, какими признаками сигнализирует о себе патология печени. Кстати, зачастую от цирроза страдают мужчины. У них заболевание диагностируется практически в 3 раза чаще, чем у женщин. Именно поэтому разберем симптомы, которые указывают на развитие недуга у сильной половины.
Если рассматривать ранние признаки цирроза печени у мужчин, то следует выделить следующие:
- Под ребром, в правом боку, появляется неприятное чувство тяжести или боль. Дискомфорт усиливается после физических нагрузок, приема острой или жирной еды либо алкоголя.
- Неприятный привкус во рту – сухость, горечь.
- Возникновение тошноты, нередко заканчивающейся рвотой.
- Чувство слабости, повышенная утомляемость.
- Частый и жидкий стул. Такие нарушения часто сопровождаются вздутием живота.
- Сильное похудение, иногда доходящее до истощения.
- Появление кожного зуда. Кожные покровы приобретают бледно-желтый оттенок.
- Патология у мужчин проявляется половым бессилием.
- Увеличенная печень легко прощупывается под кожей. При пальпации можно определить, что орган стал плотным и бугристым. У пациента во время прикосновения к району печени возникает боль.
Кроме того, обратите внимание на визуальные признаки цирроза печени у мужчин:
- Ладони окрашиваются в ярко-красный оттенок. Это происходит в результате гипертермии.
- Красный цвет приобретает язык. Ему свойственна отечность и некая «лакированность» (изменение текстуры).
- Наличие сосудистых звездочек. Они могут локализоваться возле носа, в углу глаз. Иногда они начинают кровоточить.
- Увеличение размера грудных желез. Это симптоматика характерна исключительно для мужчин. При этом половые органы у пациента значительно уменьшаются.
Кроме того, цирроз проявляется еще рядом специфических симптомов:
- Недостаточная свертываемость крови приводит к возникновению синяков и кровоподтеков.
- Моча приобретает мутный, бурый оттенок. Кал становится светлее.
- Периодически появляется лихорадка, повышается температура тела.
- Снижается иммунитет.
- Иногда возникает геморрой с кровотечениями. Нередко его дополняет варикоз.
На фоне описанных выше признаков может развиться достаточно неприятное осложнение, характеризующееся скоплением жидкости в брюшине.
Симптомы асцита не сразу становятся заметными. Патологию можно определить лишь тогда, когда в брюшине скапливается не менее 1 литра жидкости. В дальнейшем количество увеличивается. Иногда у пациента скапливается до 25 литров жидкости.
Для патологии характерны следующие симптомы:
- живот увеличивается в размерах;
- кожные покровы в этой области чрезмерно натянуты;
- во время движения ощущаются волны внутри брюшины;
- при постукивании по животу слышен глухой звук;
- становятся заметными вены;
- может появиться тошнота, отечность;
- пациент испытывает боль в желудке;
- пупок выпячивается.
Очень важно ответственно отнестись к такой патологии, как асцит при циррозе печени. Лечение должно начинаться как можно раньше. В противном случае недуг будет стремительно прогрессировать.
К сожалению, данная патология может привести к серьезным последствиям. Одним из наиболее тяжелых осложнений является перитонит. Возникает он на фоне того, что асцитическая жидкость инфицируется. Перитонит без своевременной медицинской помощи может привести к смертельному исходу.
На развитие такого недуга указывают следующие симптомы:
- ослабление либо отсутствие кишечных шумов;
- ухудшение симптоматики энцефалопатии;
- в крови наблюдается лейкоцитоз;
- повышается температура при циррозе печени с асцитом;
- возникает озноб.
Конечно же, перитонит – это не единственная патология, которая может развиться на фоне данного заболевания.
Иногда наблюдаются следующие осложнения асцита при циррозе печени:
- возникновение геморроя в результате повышенного внутрибрюшного давления;
- гидроторакс (это выпот жидкости в плевру);
- пищеводный рефлюкс (содержимое желудка попадает в пищевод);
- смещаются внутренние органы;
- появляются диафрагмальные грыжи.
Нередко возникает вопрос, если диагностируется асцит при циррозе печени, сколько живут такие больные? Конечно же, прогноз зависит от стадии заболевания. Излечиться от цирроза печени, при котором возник асцит, маловероятно. Но если своевременно замечены характерные симптомы, то возможно замедлить прогрессирование осложнения. На последней стадии излечиться от недуга очень проблематично. Именно поэтому важно своевременно определить заболевание.
Для асцита характерны 3 степени:
- Начальная стадия характеризуется небольшим увеличением живота. При такой степени у пациента скапливается в брюшине около 3 литров жидкости. Прогноз – достаточно благоприятен. Терапевтические мероприятия позволяют задержать прогрессирование и тем самым продлить жизнь пациенту.
- Дальнейшее развитие асцита характеризуется скоплением в брюшине большего количества жидкости (от 4 до 10 литров). Хорошо заметны клинические проявления недуга. Они причиняют пациенту серьезный дискомфорт. Сильно деформируется форма живота. У многих больных развивается почечная недостаточность.
- При 3 стадии в брюшине пациента скапливается больше, чем 10 литров жидкости. Состояние больного ухудшается. Человек может испытывать затруднения дыхания, ведь большой живот не позволяет нормально расширяться легким. Наблюдается нарушение функционирования сердца. По всему телу появляются отеки.
Ни один врач не сможет со 100 %-й гарантией сказать, если диагностирован асцит при циррозе печени, сколько живут пациенты с таким недугом. Ведь каждый случай сугубо индивидуален.
К сожалению, нередко патология заканчивается летальным исходом в результате последовательной интоксикации кетоновыми телами и ацетонами. Согласно статистике, около 10 % больных при данном осложнении живут приблизительно один месяц.
Однако очень часто медики своевременно компенсируют состояние пациента диуретиками, лекарствами калия и магния. Это позволяет воспрепятствовать прогрессированию заболевания.
Известно, что своевременные и грамотные манипуляции позволяют продлить срок жизни человека, даже при наличии осложненной формы асцита, до 10 лет.
Прекрасные результаты дает терапия, если она начата на ранних сроках. В этом случае можно достаточно эффективно бороться с такой патологией, как асцит при циррозе печени.
- медикаментозную терапию, контролирующую накопление в организме жидкости;
- диетическое питание;
- специальные методы, обеспечивающие эвакуацию жидкости из брюшины.
Для борьбы с циррозом печени и асцитом врачами рекомендуются следующие препараты:
- Эссенциальные фосфолипиды. Эти лекарства обеспечивает восстановление поврежденных молекул жирового и углеводного слоев клеточной мембраны. Такими препаратами являются «Эссенциале», «Фосфоглив».
- Противовирусные медикаменты. Ими являются лекарства: «Рибавирин», «Адефовир». Эти медикаменты назначаются, если патология возникла на фоне вирусных гепатитов.
- Синтетические гепатопротекторы. Они нормализуют уровень холестерина, а также защищают от воздействия желчных кислот гепатоциты. Отличным представителем данной группы является препарат «Урсодезоксихолевая кислота».
- Противовоспалительные стероидные препараты. Их рекомендуют больным, у которых выявлено аутоиммунное поражение печени. Таким пациентам назначается лекарство «Преднизолон».
- Диуретики. При асците и циррозе печени обязательно назначаются мочегонные средства. Могут быть порекомендованы препараты: «Лазикс», «Диакарб», «Альдактон», «Спирикс».
- Гепатопротекторные аминокислоты. Эти медикаменты улучшают обменные процессы, протекающие в организме. Однако они не обладают гепатопротекторным воздействием. К таким лекарствам относятся медикаменты: «Орнитин», «Метионин».
- Для нормализации коллоидного давления врачи назначают препарат «Альбумин».
Если медикаментозное лечение не обеспечивает положительного эффекта, предпринимается оперативное вмешательство – лапароцентез. Такая манипуляция подразумевает вывод жидкости из брюшины при помощи специальной иглы.
Очень важно пациенту, страдающему от данного недуга, придерживаться определенного питания. Как правило, пациенту назначается стол № 5.
Диета при циррозе печени с асцитом основана на таких особенностях:
- калорийность рациона варьируется в пределах 2500-2900 ккал;
- исключается пища, стимулирующая выработку в организме пищеварительных ферментов;
- ограничивается потребление жирного, острого, жареного, соленого;
- рекомендовано питаться 4-5 раз в сутки;
- разрешены мясные продукты, с прожилками жира;
- полезна овощная клетчатка;
- объем жидкости в течение дня – 1,5 литра;
- в случае обострения недуга рекомендованы протертые овощи;
- суточный рацион: белок – 100 г, жиры – 70 г, углеводы – 400-450 г.
Иногда рекомендуются не только медикаментозные препараты и диета пациенту, у которого диагностирован асцит при циррозе печени. Лечение народными средствами, входящее в комплексную терапию, способно принести достаточно ощутимое облегчение. Однако следует знать, что вылечить патологию исключительно рецептами знахарей – невозможно.
Рекомендуются такие народные средства:
- Отвар петрушки. На 1 л воды понадобится 300 г свежего сырья. Проварите, дайте средству настояться и процедите. Отвар необходимо принимать по 0,5 ст. каждый час, в течение первой половины дня. Терапия продолжается 3 дня.
- Стручки фасоли. Прокипятите шелуху с 15 стручков в 1 л воды, минут 10. Затем настаивайте средство 20 минут. Процедите. Первую дозу (200 мл) рекомендуется употребить приблизительно в 5 утра. Вторую порцию – выпейте за 30 минут до завтрака. Третью – за полчаса до обеденной трапезы. Остаток следует употребить не позднее 8 часов вечера.
Следует еще раз напомнить, что асцит – это серьезная патология, которая способна очень быстро привести к летальному исходу. И чаще всего смерть пациентов спровоцирована поздним обращением к врачам. Поэтому будьте внимательны к своему состоянию и здоровью близких.
источник
В комплексе с противовоспалительными препаратами и диетой применяются мочегонные при асците. Это средства, которые существенно облегчают симптомы, хотя не выводят всю лишнюю жидкость из живота.
Для полного выздоровления необходимо вылечить болезнь – первопричину водянки. От первопричины зависит выбор диуретиков.

Асцит, или водянка живота характеризуется скоплением жидкости в брюшной полости. Чаще всего это осложнение цирроза, гепатита, рака. Постепенно объем скапливающейся в животе жидкости может достичь 25 л. Мочегонные препараты помогают при асците брюшной полости, поскольку выводят лишнюю воду, что облегчает самочувствие.
Симптомами чаще всего становятся большой живот и набор веса, а диагностируют болезнь методами перкуссии, пальпации, УЗИ, КТ брюшной полости. Необходимо своевременно начинать лечение, иначе асцит может привести к развитию осложнений. Среди них – перитонит, сердечная недостаточность, кишечная непроходимость, гидроторакс, а в запущенных случаях – даже летальный исход.
Мочегонные средства при асците назначаются в рамках комплексной терапии. Применяется ряд препаратов, но у каждого из них есть недостатки. Самое сильное действие у Лазикса, однако при его приеме из организма вымывается калий. Поэтому для восстановления уровня этого элемента дополнительно прописывают средства наподобие Панангина или Аспаркама.
Также применяются калийсберегающие диуретики, в том числе Верошпирон. Они усиливают выведение натрия, не влияя на уровень калия, но у них есть побочные эффекты. Так, большинство препаратов, кроме растительных, противопоказаны беременным и кормящим грудью. Поэтому врач должен тщательно подходить к подбору мочегонных.
При приеме диуретиков необходимо:
- Каждый день употреблять около 3 г соли.
Если полностью перестать ее есть, ухудшится белковый обмен. При уменьшении отеков суточную норму соли нужно уменьшать. - Соблюдать постельный режим, ограничить потребление жидкости.
Когда состояние улучшится, можно перейти на полупостельный режим. - Отслеживать результаты лечения, взвешивая пациента и подсчитывая диурез.
Терапия признается эффективной, если жидкости выделяется больше, чем потребляется. Допустимая разница – до 0,5 л при отсутствии периферических отеков и до 1 л при наличии.
Мочегонные препараты позволяют снизить объем жидкости в брюшной полости и уменьшить в ней давление, но у каждого лекарства свои особенности. При назначении важно учесть состояние пациента и сопутствующие проблемы.
При циррозе печень не фильтрует нужные объемы крови. Из-за этого в брюшной полости накапливается ультрафильтрат. Он жидкий и легко просачивается сквозь сосудистые стенки. Половина больных погибает, а диуретики при циррозе печени с асцитом помогают предотвратить летальный исход. Они назначаются для контролируемого выведения жидкости.
Часто применяется Верошпирон, хотя при выраженной водянке у него недостаточная эффективность. Препарат начинает действовать только на третий день, а при быстро прогрессирующем асците на счету каждая минута. Поэтому Верошпирон назначается вместе с Фуросемидом, Буметанидом или иными петлевыми диуретиками. При беременности и грудном вскармливании Верошпирон противопоказан, поэтому используются только петлевые диуретики.
Обязателен ежедневный контроль количества выделяемой мочи и взвешивание. В день допускается потеря не более 3 кг.
Для лечения водянки на фоне онкозаболевания применяют Спиронолактон и Фуросемид. Также назначают Лазикс, Диакарб. Прием мочегонных рекомендован, даже если нет выраженного эффекта.
При водянке вследствие сердечной недостаточности часто отекают ноги. Мочегонные препараты разгружают сердце, помогают снизить давление в брюшной полости. В результате отеки уменьшаются.

При легкой сердечной недостаточности эффективны тиазидные диуретики, в том числе Индапамид, Гидрохлортиазид, Хлорталидон. Когда кровообращение затрудняется, нужны петлевые мочегонные – Фуросемид, Торасемид, Диувер. Возможно вымывание калия из организма. Поэтому для коррекции этого побочного эффекта одновременно назначают препараты калия либо калийсберегающие диуретики – Спиронолактон, Триамтерен.
Мягче воздействуют на почки мочегонные с растительным составом, в связи с чем они предпочтительны при проблемах с почками. Можно использовать препараты наподобие Канефрона и Нефропила, отвары и настойки из ромашки, расторопши, крапивы. Правильно подобранный сбор увеличивает объем выводимой мочи в 25 раз.
Если асцит развился на фоне воспаления почек, назначают Фуросмид раз в день – в этом случае не ухудшается функция выведения натрия. Эффект наступает уже через полчаса и длится до 8 ч. При почечной недостаточности препарат действует даже при значительном снижении скорости фильтрации.
Назначение Фуросемида беременной допускается, когда есть угроза для жизни женщины. Он проникает через плаценту, поэтому требуется строгий врачебный контроль. При грудном вскармливании лекарство отменяют, поскольку оно поступает в молоко матери и ухудшает лактацию.
Кроме препаратов, при асците используются и народные средства с диуретическим действием. Полезные рецепты:
- Настой петрушки.
Залить 40 г травы и корней литром кипятка и настаивать 12 ч. Пить по 1 ст. л перед едой. - Отвар из мать-и-мачехи.
Залить стаканом воды 1 ст. л листьев и прокипятить в течение 10 мин. Охладить, процедить и пить по 1 ст. л 3 раза в день. - Настой пустырника.
Залить 1 ст. л листьев 0,5 стакана 70%-ного спирта и настаивать 3-5 дней. Пить по 30 капель 3 раза в день, разбавляя водой. - Отвар из стручков фасоли.
Налить в кастрюлю 1 л воды, добавить 2 ст. л стручков, довести до кипения и подержать на водяной бане еще полчаса. Охладить и пить по 2 ст. до еды. - Компот из кураги.
300-400 г сухофруктов залить 2-3 л воды и прокипятить 20 мин. Пить по стакану в день. Такой напиток стимулирует мочеиспускание и удерживает калий в организме.
Диуретики – не панацея от асцита, но при правильном применении в сочетании с другими лекарствами и диетой можно добиться выведения избыточной жидкости из живота и понижения внутрибрюшного давления.
В результате облегчается состояние больного. Допускается прием препаратов и трав, главное – соблюдать врачебные рекомендации и не заниматься самолечением.
источник
Лечение и питание при асците, вызванном циррозом печение тесно связаны между собой. Асцит – следствие патологии жизненно важного органа. При заболеваниях печени всегда назначается строгая диета. Этот орган способен к быстрому восстановлению. Иногда только правильного питания достаточно, чтобы устранить проблему. Цирроз печени – тяжелая патология. Одним режимом питания тут не обойтись. Нужно проходить обследование и лечиться в больнице.
Асцит, или водянка – не болезнь, а сопутствующее состояние. Что же такое асцит? Жидкость в животе скапливается и сдавливает сосуды. К избытку влаги проводят воспалительные процессы. Причиной отека живота бывает повышенное давление и гинекологические заболевания. Самая частая причина водянки – цирроз печени. Суть явления в том, что нарушается циркуляция воды. Собравшись в полости живота, она не находит выхода.
Проходит ли асцит сам? Водянка, вызванная различными болезнями, имеет разные последствия. Иногда влага уходит одновременно с выздоровлением. Чаще асцит нужно лечить.
Чтобы разобраться в патогенезе асцита при циррозе печени, нужно представить органы, расположенные в животе. Справа находится печень. Левую часть занимает желудок. Между ними скрывается желчный пузырь. Непосредственно к желудку примыкает двенадцатиперстная кишка. Она связана с тонким кишечником. Тонкий кишечник переходит в толстый. Пищеварительная система заканчивается прямой кишкой.
Часть органов брюшной полости покрыты оболочкой. Она называется брюшиной. Брюшина состоит из двух частей. Одна часть примыкает к органам, защищая их. Другая часть – наружная. Внешняя и внутренняя оболочки образуют своеобразный мешок. В нем всегда находится жидкость. Некоторое ее количество необходимо. Она играет роль смазки, предохраняя внутренние органы от трения и слипания.
Причины скопления жидкости следующие. Движение влаги в сосудах возможно благодаря давлению. Решающую роль в процессе играет белок, вырабатываемый печенью. Больная печень вырабатывает белка меньше. При патологиях почек он выходит с мочой. Регулировка давления нарушается. Тургор повышается. Влага выдавливается сквозь стенки кровяного русла и концентрируется в забрюшинном пространстве. При циррозе печении к водянке приводят и другие причины.
Портальная гипертензия – результат повышенного прессинга в печеночной вене. Она расположена рядом с печенью. В нее стекается кровь из органов живота. Давление повышается из-за замены здоровой ткани фиброзными разрастаниями. Они сдавливают кровяное русло, увеличивая в нем давление. При потальной гипертензии наблюдается отечность.
Синдром способствует нарушению пищеварения. Вены пищевода и желудка расширяются. Возможны сильные отеки нижних конечностей и аномальное увеличение селезенки. Осложнением заболевания является асцит.
Кора надпочечников образует альдостерон. Альдостерон участвует в регулировании артериального давления. Если гормона образуется много, кровяное давление повышается. К повышенной выработке гормона надпочечниками приводят:
- хроническая сердечная недостаточность;
- хронический нефрит;
- цирроз печени.
Иногда причиной чрезмерной выработки альдостерона становится беременность.
Альбумин – белок, растворимый в воде. Альбумин содержится в сыворотке крови. Уменьшение его концентрации приводит к патологии, которая называется гипоальбуминемия. Снижению альбумина предшествуют:
- воспаления;
- перебои в работе почек;
- нефротический синдром;
- алиментарная дистрофия;
- печеночная недостаточность.
Главное отличие гипоальбуминемии – генерализованные отеки и асцит брюшной полости.
Из вышесказанного следует вывод, что происходит асцит по-разному, несмотря на основную болезнь – цирроз печени. Он вызывается:
- Увеличение давления в печеночной вене, являющееся следствием цирроза и образования фиброзной ткани в печени.
- Усиленное образование альдестерона надпочечниками, как результат изменения функциональной деятельности печени.
- Недостаток альбумина, возникающий при функциональных расстройствах печени.
Цирроз печени – болезненное состояние. Его причина – сбой в кровоснабжении печени. Все это способствует быстрой гибели органа. Способность к ускоренному восстановлению играет отрицательную роль. В печени разрастаются гепатоциты. Но они отличаются от здоровой ткани. Она больше не выполняет возложенные на нее функции.
В результате ухудшается кровоток в печени. Давление внутри сосудов возрастает. Нормальные ткани замещаются фиброзными. Увеличение живота при циррозе печени происходит по двум причинам. Печень уже не очищает кровь. Желчный пузырь не справляется с желчегонной функцией. Пища не переваривается полностью. Остатки начинают разлагаться в кишечнике. В результате гнилостных процессов возникает брожение и повышенное газообразование. Результат – вздутие живота.
Высокий тургор в кровеносной системе стимулирует просачивание влаги в полость и скопление ее в брюшине. По мере накопления влаги мышечная ткань растягивается, а живот увеличивается. Это основные причины, почему при циррозе печени растет живот.
Главный признак водянки – большой живот. Он выглядит, как воздушный шарик, наполненный водой. Это естественно. Сначала в животе собираются газы, а потом брюшина заполняется влагой. Живот растет пропорционально постоянно увеличивающемуся количеству жидкости. Но скопление влаги в животе при циррозе следует отличать от жировых отложений. Главное отличие в том, что влага перемещается по полости живота, а жир стабилен.
В положении стоя наполненный жидкостью живот опустится вниз. Если больного положить на спину, то живот распластается по бокам. Этого не произойдет с жировыми отложениями. Есть простой тест, который проводят на ранних стадиях асцита. Врач укладывает больного на спину. Прижимает ладонь правой руки к его левому боку. Ладонь левой руки фиксирует на правом боку. Легкие постукивания, произведенные с правой стороны, создают волновые движения, которые передаются на левую сторону.
Тест не даст результата на поздних стадиях. От скопившейся влаги брюшина сильно напряжена. Волновое движение заметить тяжело. Другие симптомы асцита при циррозе печени:
По совокупности всех симптомов судят о состоянии человека.
Сколько живут с водянкой живота, вызванной циррозом? Продолжительность жизни обусловлена стадией заболевания. От асцита никто не умирает. Смерть наступает от цирроза печени. Различают три стадии:
- Ранняя стадия. Малый асцит. Объем содержимого не превышает 3 литров. Поддается консервативному лечению Прогноз благоприятный.
- Вторая стадия. Средний асцит. Объем влаги достигает 10 литров. Отмечается прогрессирующая печеночная недостаточность. Возможны необратимые процессы. Прогноз нестабилен.
- Поздняя стадия. Объем жидкости в брюшной полости при водянке достигает 20 литров. Живот сильно увеличен и приподнимает диафрагму. Больного мучает одышка. Нарушается работа сердца. Прогноз неутешительный.
На ранней стадии вояднка поддается лечению. Длительность терапии зависит от многих причин. Срок жизни – 8-10 лет. Строго соблюдая рекомендации терапевта, человек способен прожить дольше.
Перспективы больного при декомпенсированной форме цирроза ограничиваются 5 годами. Если водянка не поддается лечению, а объем влаги неуклонно увеличивается, заболевший умирает не позднее, чем через 12 месяцев с момента возникновения декомпенсации.
На периоде жизни с асцитом, спровоцированным циррозом печени, отражаются осложнения. Портальная гипертензия осложняется:
- перитонитом;
- печеночной энцефалопатией;
- кровотечениями;
- кистами на печени;
- опухолью больного органа.
Онкология осложняет течение болезни. При раке печение люди редко проживают два года.
При заболеваниях печение большое значение имеет диета. Цирроз печени – серьезная проблема, требующая комплексного подхода. Цель диеты при циррозе печени с асцитом – разгрузка больного органа. Из пищи исключаются тяжелые для переваривания продукты. Но питание должно обеспечивать большое количество витаминов и микроэлементов. Предпочтение отдается белковой пище и углеводам. Диета при водянке, вызванной циррозом, предполагает сокращение жиров.
Возникает вопрос, что конкретно можно есть при асците? Больным с циррозом печени назначается диета №5. Следует придерживаться основных правил питания:
Диета №1. Шестиразовое питание маленькими порциями. Пораженная циррозом печень не в состоянии обеспечить должное количество желчи для успешного переваривания пищи.
Диета №2. Количество жидкости сводится к минимуму – 1 литр в сутки.
Диета №3. Снижение количества соли, а лучше полный отказ от соленой пищи. Соль задерживает влагу, препятствуя ее выходу.
Диета №4. Уменьшить количество употребляемого белка до 70 граммов в сутки.
Диета №5. Принимать блюда из мягких или измельченных продуктов.
Диета №6. Употребление только теплой пищи. Горячая и холодная еда не допустимы.
Диета №7. Полный отказ от жареной, жирной и острой пищи.
Лучший завтрак при циррозе – овсянка на воде без соли. Ее варят до скользкого состояния. На обед – картофельный суп и кусочек постного мяса. На полдник приемлем омлет из одного белка куриного яйца. Ужин вегетарианский: хлеб без соли, овощи на пару. Из-за скопления большого количества жидкости стоит ограничить жидкие блюда. Не допустимо использовать в питании:
Какие фрукты можно есть при асците? Разрешены сладкие и спелые фрукты. С ними варят кисели. Готовят морсы и желе. Недопустимо употребление кислых фруктов.
Лечение асцита при циррозе печени, предполагает различные методы лечения.
В лечении цирроза печение применяются препараты, которые восстанавливают поврежденные клетки. С этой целью назначают Эссенциале и Фосфоглив. Если заболевание возникло на почве поражения вирусами, то применяют противовирусные медикаменты, например, Рибаверин. Возникшее воспаление снимают ПНС. Наиболее подходящий – Преднизолон.
При асците обязательны диуретики. В качестве мочегонного средства подходят Лазикс и Альдактон. Обменные процессы улучшают Орнитин, Метионин. Альбумин нормализует коллоидное давление. Самостоятельный прием сложных лекарств недопустим. Как лечить асцит, вызванный циррозом, решает терапевт на основе проведенных исследований.
Хирургия идет в ход тогда, когда асцит брюшной полости не поддается терапии. Наиболее распространенный хирургический метод, позволяющий избавиться от асцита – лапароцентез. Это прокол стенки брюшины с целью откачки излишков влаги. В полость вводится дренажная трубка, через которую влага выходит в специальную емкость.
Единовременный отток жидкости, превышающий 5 литров, не допускается. Решение о применении лапароцентеза принимает лечащий врач. Хирургические методы лечения
Народные средства используются при лечении асцита как вспомогательные. При врачевании водянки народными средствами применяются растительные компоненты, обладающие мочегонным и противовоспалительным эффектом:
- петрушка;
- укроп;
- стручковая фасоль;
- мать-и-мачеха;
- спорыш.
Травы применяются в виде отваров и настоев. Возможно использование сборов. Настои пьют в течение дня вместо чая. Народные средства при асците, вызванном циррозом печени, не являются основным видом лечения. Они только дополняют медикаментозную терапию.
Возможно ли вылечить асцит, вызванный циррозом печени? Асцит – только осложнение заболевания. Он проходит по мере исчезновения причины, его спровоцировавшей. Цирроз печени – серьезная болезнь. Асцита свидетельствует о том, что болезнь достигла в тяжелой стадии. Вылечить его полностью вряд ли удастся. Но соблюдение диеты и рекомендаций врача способно существенно улучшить состояние больного и продлить ему жизнь.
Я пишу статьи по различным направлениям, которые в той или иной степени затрагивают такое заболевание как отек.
источник