Отёк – это опухание тканей вследствие накопления интерстициальной жидкости. Данная жидкость является транссудатом. скапливающимся в результате интенсивного перемещения жидкости из кровеносных сосудов во внеклеточное пространство. Общий отёк у взрослого указывает на скопление в организме трёх и более литров жидкости. Как правило, отёк возникает вследствие задержки соли и воды почками. По степени отёчности тех или иных тканей можно определить причину отёка.
Местный отёк
Местный (локальный) отёк связан с конкретным органом или участком кровеносной системы; его можно легко отличить от общего. Изолированный отёк руки или ноги, как правило, обусловлен венозной гипотонией или лимфатической недостаточностью (образование тромбов в глубоких венах, лимфатический отёк, недостаточный отток вследствие роста новообразования). При параличе ног отёк может возникнуть как следствие венозного застоя. Аллергия (отёк Квинке ) и непроходимость верхней полой вены могут вызвать отёчность лица. Двухсторонний отёк ног также может возникнуть по разным причинам – например, непроходимость нижней полой вены, сдавливание её брюшной водянкой или новообразованием в брюшной полости. Брюшную водянку (асцит ) и грудную водянку (гидроторакс ) можно принять за местный отёк вследствие воспаления или увеличения новообразования.
Общий (генерализованный) отёк
Общий отёк – это опухание тканей в большей части либо во всех частях организма. Двусторонний отёк ног, более заметный после нахождения в вертикальном положении более 2 часов, а также лёгочный отёк, как правило, обусловлены сердечной патологией.
Отёк зоны вокруг глаз наблюдается при пробуждении; обычно обусловлен почечными патологиями и нарушением выделения натрия. Брюшная водянка, отёк ног и мошонки часто возникает при циррозе печени и снижении сократительной способности сердца. В последнем случае снижение объёма прокачиваемой крови приводит к уменьшению количества крови, фильтруемой почками, и к росту давления в правом предсердии с результирующим накоплением натрия в почках вследствие спазма сосудов почек, перераспределения почечного кровоснабжения и повышенной секреции альдостерона корой надпочечников.
При циррозе печени артериовенозные фистулы снижают эффективность почечного кровотока, что приводит к накоплению натрия. Жидкость, вызывающая асцит, накапливается, когда повышенное сопротивление сосудов провоцирует портальную гипертензию. Уменьшение концентрации альбумина в плазме крови и высокое внутрибрюшное давление приводят к отёку ног.
При нефротическом синдроме интенсивное выделение альбумина через почки приводит к уменьшению онкотического давления сыворотки, что усиливает проникновение жидкости в межклеточное пространство; сниженный минутный объём кровообращения способствует задержке натрия почками.
При синдроме нарушения всех функций почек отёк развивается, если количество натрия в крови выше способности почек к его выделению (вследствие ослабления фильтрации в почечных клубочках). Тяжёлая гипоальбуминемия (концентрация альбумина менее 25 г/л.) любого генеза (напр. нефротический синдром. недоедание, хроническая печеночная патология) может понизить онкотическое давление сыворотки до уровня, достаточного для образования отёка.
Более редкие факторы генерализованного отёка: идиопатический отёк – синдром повторного ожирения и отёка у женщин репродуктивного возраста; гипотиреоз – слизистый отёк обычно развивается в нижних частях голеней; употребление анаболических стероидов. эстрогенных и сосудорасширяющих препаратов; беременность ; восстановление после голодания .
При появлении первых признаков общего отёка следует обратиться за консультацией к врачу .
Лечение
Первичное лечение состоит в определении и устранении фактора отёка.
Уменьшение количества содержащегося в потребляемых продуктах натрия (менее 0,5 г в сутки) может остановить развитие отёка. Постельный режим улучшает реакцию тканей на изъятие из рациона хлорида натрия при циррозе печени и пониженной сократительной способности сердца. Чулки из хлопка или шерсти и возвышенное положение отёкших ног помогают привести в движение внеклеточную жидкость.
При выраженном дефиците ионов натрия в крови (менее 131 ммоль/л) необходимо снизить суточное потребление жидкости до 1,5 л/сутки. Диуретические (мочегонные) средства рекомендуются при сильных периферических отёках, лёгочных отёках, застойной сердечной недостаточности. неадекватном изъятии из рациона хлорида натрия. Потеря в весе во время приёма мочегонных препаратов не должна превышать 1,5 кг в день. Метолазон можно применять вместе с петлевыми диуретическими средствами для повышения эффективности лечения. Следует учитывать, что отёк стенки тонкого кишечника может препятствовать нормальному всасыванию оральных диуретических препаратов и эффективности лечения. При достижении желаемой массы тела, доза диуретических препаратов снижается.
При застойной сердечной недостаточности не следует употреблять слишком высокие дозы диуретических препаратов, поскольку это может привести к снижению минутного объёма прокачиваемой крови и к преренальной азотемии. Следует опасаться дефицита калия в крови, часто развивающегося при приёме диуретических препаратов, так как это увеличивает вероятность отравления сердечными гликозидами.
При циррозе печени эффективен спиронолактон. однако он приводит к дефициту калия и к нарушению кислотно-щелочного баланса в организме. Предпочтительны тиазиды или петлевые мочегонные в малых дозах. Необходимо отметить, что почечная недостаточность возникает вследствие снижения объёма циркулирующей крови. Непомерная стимуляция мочеобразования приводит к дефициту натрия и к увеличению pH крови, что может вызвать печёночную кому.
При нефротическом синдроме инъекцию альбумина можно осуществлять лишь в небольших дозах в самых опасных случаях (при сопутствующем падении артериального давления), т.к. стремительное выделение протеина почками препятствует росту уровня альбумина.
Для профилактики отёков и заболеваний, вызывающих отёки, следует придерживаться сбалансированной системы питания и вести здоровый образ жизни .
Перед применением необходимо проконсультироваться со специалистом.
источник
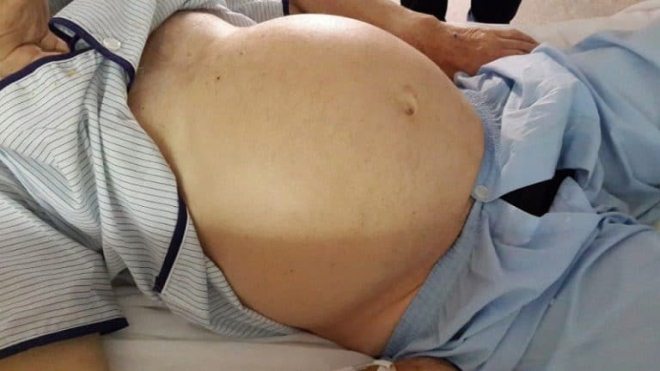
Асцит — это обильное скопление жидкости в брюшной полости, приводящее к ярко выраженному отеку живота. В просторечии асцит называют водянкой, или кожаным мешком. Заболеванию подвержены люди любого возраста, в том числе грудные дети. Отек живота, причины которого могут быть самыми разными, часто сопровождается болью, одышкой и чувством дискомфорта, а иногда зудом и болью.
Иногда размер отека сопоставим с размером живота женщины, находящейся на последней стадии беременности. Если больной находится в лежачем положении, отек расплывается по бокам. Пупок у всех страдающих асцитом сильно выпучен наружу. Еще один признак асцита — развитая венозная сеточка на животе, которая становится очень заметна.
В брюшной полости у здорового человека накапливается примерно 300-500 мл жидкости, необходимой для того, чтобы внутренние органы не склеивались. Но в ряде случаев, при развитии таких заболеваний, как ревматический артрит, цирроз печени, вирусный гепатит и другие, нарушаются функции брюшины, и жидкость в животе не выводится, а накапливается. Таким образом, живот отекает и появляется асцит.
При отеке живота пациент замечает, что сильно поправился, изменился не только его внешний облик, но и самочувствие. Пациент ощущает, что в его животе как бы что-то плещется и переливается. К вечеру отечность обычно увеличивается, к утру уменьшается.
Если жидкости накапливается больше 5 литров, больной ощущает одышку, учащенное сердцебиение, изжогу, тошноту, отрыжку, нарушаются функции мочеполовой системы, желудочно-кишечного тракта. Иногда случается выпадение прямой кишки.
Обычно асцит является следствием какой-либо патологии, происходящей в организме. Спровоцировать асцит могут следующие заболевания:
- почечная недостаточность;
- заболевания мочевыводящих путей;
- туберкулез;
- наличие доброкачественной или злокачественной опухоли;
- заболевания сердечно-сосудистой системы;
- нарушение оттока лимфы;
- дистрофия;
- недостаток в организме прогестерона — гормона, предупреждающего задержку жидкости;
- цирроз печени.
Это далеко не полный список причин, по которым может отекать живот. Кроме того, перечисленные симптомы могут сочетаться и усугублять друг друга. Такое разнообразие причин лишний раз подтверждает важность своевременной и точной диагностики, которую можно провести только в медицинском учреждении.
Предменструальный синдром и неправильное питание являются одними из самых безобидных причин, почему может отекать живот.
У новорожденных детей скопление жидкости в брюшной полости может быть врожденной, приобретенной или наследственной патологии. Основными причинами возникновения асцита у детей являются:
- врожденный нефротический синдром;
- общий врожденный отек, спровоцированный скрытой кровопотерей плода;
- при поражении желчевыводящих путей и печени;
- недостаток белка в рационе;
- неправильное питание малыша.
У детей от трех лет причины отечности живота являются теми же, что у взрослых.
Скопление жидкости в брюшной полости при беременности является симптомом опасного заболевания — гестоза. Гестоз у беременных случается по причине повышения проницаемости капилляров и нарушения водно-солевого обмена. Заболевание опасно прежде всего для плода, а не для матери.
Лечением гестоза обязательно должен заниматься врач, самолечение неприемлемо.
Отек живота после маммопластики и липосакции — это нормальная реакция тканей и организма на операционное вмешательство. Как после любого хирургической операции, для восстановления после маммопластики и липосакции требуется время, в течение которого отечность на животе должна пройти.
Отек, появляющийся после липосакции на животе обычно заметен не сразу, а примерно через день после операции, и он может быть неравномерным.
Затем отек постепенно нарастает и держится примерно 5-7 дней, а потом начинает уменьшаться сверху вниз. Полностью отек спадает спустя примерно 12 недель после липосакции.
Отеки после маммопластики тоже временное нормальное, а главное, временное. Если говорить о времени продолжительности отека после маммрпластики, то здесь все зависит от особенностей организма, а также от вида маммопластики.
Диагностика развития отека живота производится на основе лабораторных анализов и результатов УЗИ. Ультразвуковое исследование брюшной полости поможет исключить такие причины развития отека живота как опухоль, ожирение, беременность, киста яичников и другие.
Лапороскопия — еще один надежный метод диагностики водянки живота. Лапороскопия помогает определить количество скопившейся жидкости и ее состав. Также врач обычно назначает общий анализ крови и мочи, биохимические пробы печени и другие необходимые исследования.
Водянка живота обычно не возникает сама по себе, а является следствием какого-либо заболевания или неправильного питания. Прежде всего необходимо устранить первопричину, тогда уйдет и сама отечность брюшной полости.
Лечение отека после липосакции и маммопластики обычно не требуется, достаточно соблюдать водно-солевой режим и диету. Уменьшить отек после липосакции и маммопластики помогает коррекционное белье, массаж и физиотерапевтические процедуры, назначенные врачом.
Диета — одно из необходимых условий лечения водянки живота. Необходимо придерживаться следующих правил питания:
- суточный прием жидкости не должен превышать 500-700 мл, к вечеру прием жидкости должен быть полностью прекращен;
- следует полностью исключить или минимизировать употребление соли, а также соленой и острой пищи, задерживающей жидкость в организме;
- исключить сладости, провоцирующие жажду;
- употреблять в пищу как можно больше овощей, фруктов, зелени, ягод, а также натуральные мочегонные напитки, такие как чай из листьев смородины или шиповника, тыквенный и морковный, березовый сок.
Чаще всего лечение отека живота проводится в стационаре. Консервативное лечение ведется в дух направлениях — лечение основного заболевания и уменьшение жидкости в брюшной полости. Назначаются мочегонные препараты, калийносберегающие препараты, физиопроцедуры, массаж, умеренные физические упражнения (кроме операции липосакции и маммопластики — в этом случае массаж и физические упражнения противопоказаны).
В запущенных случаях медикаментозного влечения бывает недостаточно, тогда жидкость из живота откачивается. Процедура откачки жидкости называется лапароцентез, и осуществляется она под местным наркозом.
За одну пункцию откачивается не более 6 литров жидкости, при необходимости операция повторяется. Однако, к методу опертивного вмешательства врачи прибегают только в крайнем случае, когда все остальные методы не принесли результата.
Отек живота — это серьезная, но вполне поправимая проблема. Самое главное — вовремя обратиться к врачу за обследованием и назначением эффективного лечения.
Запишитесь к специалисту прямо на сайте. Мы перезвоним Вам в течении 2-х минут .
Перезвоним Вам в течении 1 минуты
Наиполнейшую консультацию сегодня можно получить
только у опытного сосудистого хирурга профессора
Эндовазальная лазерная коагуляция вен. 1-я категория сложности. включая анестезиологическое пособие (местная анестезия).
Курс лимфопрессотерапии 10 процедур. Принимает Врач-флеболог кандидат медицинских наук
Прием проводит Врач-хирург высшей категории д.м.н., профессор Комраков. В.Е.
Однократный сеанс склеротерапии в пределах всей нижней конечности (пенная склеротерапия, микросклеротерапия).
Варикоз, тромбы, клапанная недостаточность, отеки на ногах
— все это повод выполнить УЗИ вен нижних конечностей
и пройти консультацию у флеболога.
Лимфопрессотерапия показана при
отеках нижних конечностей, лимфостазе.
Также она проводится в косметологической целью
Отек представляет собой чрезмерное скопление жидкости в органах или в ограниченном тканями пространстве. Отеки могут появляться в разных местах человеческого тела, но чаще всего подвергается отекам лицо, кисти рук, стопы и икры ног, живот и грудь. Отек живота и ног может быть симптомом развивающегося опасного заболевания. А при отеке груди нужно немедленно обращаться за врачебной помощью, ведь это может быть симптомом серьезной болезни сердца или опасным для жизни отеком легкого.
При развитии отека кожа начинает растягиваться, это особенно отчетливо проявляется после того, как человек долгое время сидит без движения или стоит в одной позе на ногах. Если отек развивается в животе, то становится заметным его увеличение, а при отеке в груди явно наблюдаются проблемы с дыханием. Отечность может быть вызвана различными состояниями человека, среди них чаще всего встречаются:
• варикозная болезнь или различные нарушения венозной системы ног, при которых снижена функциональная способность клапанов вен, из-за чего кровь не движется с необходимой скоростью и даже спускается обратно, вызывая отеки в нижней части ног;
• при осложнениях варикоза развивается тромбофлебит, и образующиеся в венах тромбы могут блокировать сосуд, что приводит к отекам;
• заболевания почек, при которых сильно отекают лодыжки и область вокруг глаз;
• отек живота и ног наблюдается у людей с сердечной недостаточностью и болезнями печени;
• прием различных медикаментов, особенно для понижения артериального давления, обезболивающих и для лечения диабета, может иметь такой побочный эффект, как появление отеков;
• у женщин предменструальный синдром достаточно часто сопровождается к тому же и появлением отеков, причем образуются они на ногах или руках, или же в области глаз. Лечить такие отеки не нужно, они проходят сами после критических дней, а для облегчения симптоматики следует соблюдать питьевой режим и активно двигаться;
• у беременных женщин очень часто развиваются отеки, особенно во второй половине беременности, когда увеличивается вес и женщина становится малоподвижной. Необходимо наблюдение у врача, ведь в таком положении у женщин часто развивается варикозная болезнь, которая опасна осложнениями и тромбообразованием, или гестоз, опасный для будущего ребенка и самой женщины;
• достаточно часто отеки щиколоток не связаны с каким-либо заболеванием, и появляются у офисных служащих и программистов, длительное время проводящих неподвижно в сидячем положении.
В каждом случае, прежде чем приступить к лечению, необходимо выяснить, что является причиной отека. Для этого нужно обратиться в медицинский центр и провести диагностирование. Если отеки возникают из-за проблем с сердцем, почками или эндокринной системой, то необходимо лечение основного заболевания. В том случае, когда отеки ног сопровождаются судорогами в икрах, болями в ногах, усталостью и появлением сосудистых звездочек, нужно обращаться к флебологу. Врач проведет осмотр и ультразвуковое обследование, на основании которого принимает решение о возможности консервативного лечения при помощи лекарственных препаратов и мазей наружного применения или проведения малоинвазивных процедур — склеротерапии или лазерной коагуляции.
Иногда приходится прибегать к хирургическому лечению и удалять пораженную вену открытым способом. После проведенных манипуляций пациенту необходимо ношение компрессионного трикотажа в течение определенного времени. Такая сложная болезнь, как лимфедема также проявляется отеками. Патология лимфатической системы приводит к нарушению оттока лимфы, и на стопах ног начинают образовываться отеки, которые не проходят и после ночного отдыха, становятся со временем более плотными. Для лечения используют лимфодренирующий массаж и прессотерапию. При всех видах отеков врачи также рекомендуют пациентам следовать таким рекомендациям:
• снизить количество потребляемой соли,
• при работе за компьютером обязательно делать перерыв каждые пару часов на несколько минут, во время которых нужно активно двигаться. По назначению врача можно применять препараты для избавления от лишней жидкости.
Заболевание, характеризующееся скоплением в брюшной полости избыточного количества жидкости и приводящее к отеку живота, называется асцит. В процессе развития патологии у больного происходят изменения в фигуре, и первым ярким признаком становится увеличение живота.
Если больной находится в лежачем положении, живот его как бы распластывается с выпиранием боковых поверхностей. При нахождении в вертикальном положении раздутую брюшную полость можно сравнить с беременностью, настолько он бывает велик. При этом пупок у большинства пациентов выпучен.
Признаком асцита, вызванного прогрессирующей портальной гипертензией, является проступающая венозная сеть с размещенными коллатералями вокруг пупка. Так называемое «солнышко» образуется из-за вен, отходящих от него в разные стороны. Асцит у женщин, вызванный болезнью яичников, в домашних условиях лечат прикладыванием примочек с использованием отвара ромашки аптечной.
Причин, по которым может отекать живот, несколько:
— наличие стремительно растущей опухоли.
Важным этапом в диагностике асцита выступает выявление причин, спровоцировавших заболевание. Основное заболевание, имеющее свои характерные признаки, дополняется застоем в легких и периферическими отеками.
Если факторами развития отечности живота оказались цирроз печени и портальная гипертензия, болезнь может сопровождаться кровотечением из лопнувших варикозных вен пищевода. В случае почечной недостаточности асцит дополняется отеками подкожной клетчатки.
У больных, страдающих сердечной недостаточностью, отекает не только живот, но и стопы, и голени. Кардиолог определяет симптомы поражения миокарда, а из результатов ЭКГ становится понятно, что нарушен сердечный ритм.
Лечение асцита начинается с терапии основного заболевания. Мочегонные средства назначают для ускорения выведения скопившейся жидкости. Нарушенный водно-солевой обмен корректируют и добиваются исчезновения портальной гипертензии. У мужчин основное лечение асцита яичек может дополняться их смазыванием касторовым маслом. Процедуру проводят утром и вечером в течение 14 дней. Затем делают недельный перерыв.
Если медикаментозный курс лечения оказался не эффективным, жидкость откачивают в ходе процедуры, именуемой как абдоминальный парацентез. Перед ее проведением больной опорожняет мочевой пузырь и принимает сидячее положение (в тяжелых случаях его укладывают набок).
Проводится лапароцентез, или пункция после введения местной анестезии по средней линии живота, соединяющей пупок и лобок, либо пупок и гребень подвздошной кости. За одну пункцию разрешается брать не более 6 л жидкости, избегая развития коллапса.
При значительной портальной гипертензии, справиться с которой никак не удается, врач может настоять на хирургическом вмешательстве, добиваясь уменьшения ее проявлений. В ходе операции создаются условия для всасывания скопившейся асцитической жидкости соседними тканями. Так, больному проводится оментогепатофренопексия – подшивание сальника к участкам диафрагмы и печени.
Опасность повторных отечностей живота заключается в том, что последующие пункции могут привести к сращению сальника или кишок с передней стенкой брюшной полости. А это уже чревато ее воспалением и возможными тяжелыми осложнениями.
Если больной находится в лежачем положении, живот его как бы распластывается с выпиранием боковых поверхностей. При нахождении в вертикальном положении раздутую брюшную полость можно сравнить с беременностью, настолько он бывает велик. При этом пупок у большинства пациентов выпучен.
Признаком асцита, вызванного прогрессирующей портальной гипертензией, является проступающая венозная сеть с размещенными коллатералями вокруг пупка. Так называемое «солнышко» образуется из-за вен, отходящих от него в разные стороны.
Недостаточность левой половины сердца (инфаркт, деком-пенсированные пороки клапанного аппарата) приводит к венозному застою, повышению давления в системе малого круга кровообращения. Развивается застой крови в сосудах легких. Застойные явления в легочных сосудах сопровождаются гипоксией, снижением резистентности легочной ткани, склонностью к развитию условно-патогенной микрофлоры, пневмониям. Острая недостаточность мышечных сокращений левой половины сердца приводит к тяжелому отеку легких, асфиксии. летальному исходу.
Недостаточность функциональной активности правой половины сердца (инфаркт, миокардит. декомпенсированный порок) сопровождается повышением давления, венозным застоем в системе большого круга кровообращения. Отеки у животных в этом случае обнаруживают на участках тела, лежащих ниже области сердца, — в подкожной клетчатке живота, грудных и тазовых конечностей, подгрудка.
Хронически протекающая правосторонняя сердечная недостаточность сопровождается гипоксией паренхиматозных органов, развитием дистрофических изменений. Это одна из причин развития цирроза печени. портальной гипертензии. водянки брюшной полости (асцита).
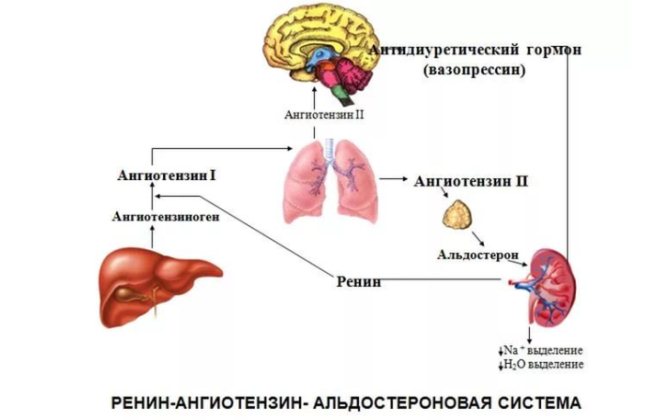
Гипотензия, обусловленная сердечной недостаточностью, реф-лекторно вовлекает в ответную реакцию ренин-ангиотензин-альдостероновый механизм задержки воды. Возникающая гиперволемия усугубляет тяжесть процесса, способствуя большому накоплению транссудата в тканях.
Причиной застойного отека помимо сердечной недостаточности могут быть тромбоз вен, нарушение оттока межклеточной жидкости по лимфатическим коллекторам. Повышается гидродинамическое давление в венах, капиллярной сети, сосуды расширяются, прекращается отток межтканевой жидкости. Транссудации в очаге застоя способствуют возникающие гипоксия и ацидоз, благодаря развитию которых значительно возрастает проницаемость мембран, влекущая за собой выход не только жидкости, но и плазменного белка. Транссудат, сдавливая лимфатические протоки, препятствует лимфооттоку.

По статистическим данным хроническое опухание ступней и ног очень часто является следствием флебита конечностей и сердечнососудистой недостаточности. Данные состояния разделить несложно. Флебит обычно болезнен и поражает лишь одну ногу, а застойная сердечная недостаточность безболезненна и поражает обе ноги. Существуют и другие причины опухания нижних конечностей.
Люди, страдающие серьёзными заболеваниями почек. страдают от отёков везде – на руках, ногах, лице (им сложно надеть на палец кольцо или снять его). Данный общий отёк является следствием потери с мочой белка (альбумина). Такой белок вырабатывается печенью и циркулирует с кровью. Если почка здорова, то она не позволяет альбумину выходить в мочу, он попадает туда только при больных почках. При потере большого количества альбумина, организм пытается восстановить равновесие, и из кровотока жидкость поступает в ткани для того, чтобы повысить там содержание этого белка. В результате избыточной жидкости и образуется общий отёк.
Заболевания печени на запущенных стадиях вызывают опухание нижних конечностей по двум причинам. Во-первых, повреждённые клетки печени не способны производить необходимое количество альбумина. Результат такой же, как если бы он пропускался в мочу почками. Опухание тканей происходит при попытке организма выровнять концентрацию белка в окружающих тканях и в крови. Во-вторых, в печени образуется рубцовая ткань, которая становится причиной для застоя крови, двигающейся от ног к сердцу. Опухоли в брюшной полости и большие железы тоже способны сдавливать вены, что вызывает отёк ног.
Вам не приходило в голову, почему у голодающих людей раздувается живот? Разбухание живота приходится результатом недостатка в пище белка. Жидкость начинает выходить из кровеносных сосудов в ткани (в нашем случае – в брюшную полость) так же, как при заболеваниях печени и почек.
При резком снижении функции щитовидной железы так же возникают распространённые отёки, в том числе и отёки нижних конечностей. Как и в случае дисбаланса печёночного или почечного происхождения, отёки образуются в результате потери из сосудов жидкости, которая появляется в тканях из-за попытки организма сбалансировать концентрацию альбумина.
Опухание ног может быть вызвано и некоторыми лекарствами. эстрогены, длительное применение стероидов, родственных кортизону, тестостерон, некоторые виды антидепрессантов, противозачаточные средства, лекарственные препараты, снижающие кровяное давление.
При заболевании перикардита, околосердечной сумки. он становится тугим и плотным, как «доспехи» вокруг сердца. Из-за этого затруднено нормальное расслабление и сокращение сердечной мышцы. Как следствие, в правый желудочек сердца поступает меньше крови, а при её застаивании начинают набухать вены шеи, живота, а в дальнейшем и нижних конечностей.
Это общие сведения о том, как и по какой причине могут опухать нижние конечности. Теперь рассмотрим причины опухания ног по симптомам :
1. Если отёк наблюдается только на одной стороне, то заболевания, подобные болезни почек или печени, сердечной слабости и нехватки в крови белка, отсутствуют.
2. В случае сердечной недостаточности обычно происходит опухание нижних конечностей, а не пальцев рук или лица.
3. Если распухают ноги и живот, то, скорее всего, причина в печени, а не в сердце, особенно если сначала появились отёки в животе.
4. Для определения причины опухания нижних конечностей, попробуйте с силой нажать пальцем на отёкшую ногу и несколько секунд подержать, после чего отпустить. Если образовалась вмятина, которая остаётся в течение минуты или двух, то можно смело исключить пониженную функцию щитовидной железы, однако такие «ямочки» наблюдаются при многих других случаях.
5. У мужчин при серьёзном поражении печени к отёкшим ногам добавляются пожелтения, увеличение груди, покраснения ладоней, ощущение нехватки воздуха.
6. Если наблюдается отёк и на ногах, и на лице, то это, вероятно, связано с заболеванием печени или сердца. Это может быть пониженная функция щитовидной железы, какая-нибудь общая аллергическая реакция, трихинеллез или сдавливание околосердечной сумкой сердца, заболевание почек.
7. Если при опухании нижних конечностей имеется коричневая пигментация кожи, особенно около лодыжек, то проблема, скорее всего, давняя, связанная обычно с хронически расширенными варикозными венами.
8. В случае болезненного, покрасневшего и горячего отёка можно сделать вывод, что нога была травмирована или инфицирована, возможен и острый флебит. Заболевания почек, печени и сердечная недостаточность, протекающая без осложнений, болей не вызывают.
9. Если опухли обе ноги и при этом сложно дышать, тогда можно подозревать сердечную недостаточность. Отёки происходят днём или к вечеру? Если они наблюдаются круглые сутки, то, скорее всего, причина в расстройстве белкового обмена или проблемах с венами. Если же становится хуже к вечеру, тогда причина, вероятно, кроется в сердечной слабости.
10. Неожиданное развитие отёка нижних конечностей говорит, скорее, о вероятности тромбоза, закупорки или инфекции в венах.
11. Если сначала случился отёк живота, а затем ног, то это говорит об утолщении околосердечной сумки или болезни печени.
источник
Цирроз — одна из серьезнейших болезней, которая вызывает патологические изменения не только в печени, но и в других органах. Заболевание постепенно прогрессирует, сопровождаясь нарушением многих функций организма. В стадии декомпенсации появляются отеки ног при циррозе печени, вызванные изменениями в работе почек и сосудистой системы.
Устранив причины увеличения объема нижних конечностей, можно избежать такого опасного явления, как скопление жидкости в брюшной полости.
Цирроз — хроническое заболевание, сопровождающееся медленным отмиранием клеток и угасанием функции органа. Печень является фильтром человеческого организма, она очищает кровь и выделяет ферменты, регулирующие важные процессы.
Поражение органа провоцирует изменение работы почек и сосудов, в результате чего жидкость и минеральные соли начинают задерживаться в подкожной клетчатке лица, конечностей и, что самое страшное, в брюшной полости и малом тазу.
- Нарушение кровообращения, вызванное гипертензией в портальной вене и уменьшением оттока из нижней части тела. Физиологическая жидкость застаивается в конечностях, наполняя клетки тканей.
- Уменьшение количества альбуминов, вырабатываемых печенью. Эти вещества удерживают в сосудах жидкую составляющую крови. Она просачивается в ткани и задерживается там.
- Кардиальный цирроз, возникающий на фоне сердечной недостаточности. Из-за низкого давления в сосудах кровь остается в нижних конечностях.
- На последних стадиях развивается асцит (отек брюшной полости), который еще больше нарушает движение крови от ног к сердцу.
В результате этого ткани нижних конечностей наливаются, причем проблема становится более выраженной в вечернее время, особенно если человек тяжело трудился днем или долгое время находился в одном положении.
Определить печеночный отек очень легко: после нажатия пальцем или снятия носков, обуви остаются выраженные углубления, не исчезающие долгое время.
Задержке жидкости в нижних конечностях при циррозе не всегда придают значение, считая это явление несерьезным дефектом. На самом деле этот процесс при заболевании печени — только видимая часть проблемы, скрывающая более опасный внутренний отек полости живота.
Асцит — заболевание, при котором жидкость задерживается между брюшной стенкой и внутренними органами. 
Асцит создает высокое давление в полости живота, что значительно затрудняет движение крови. Отек постепенно приподнимает диафрагму вверх, смещает все органы и вызывает ряд осложнений:
- нарушает дыхание;
- изменяет работу сердца;
- провоцирует образование трофических язв на ногах;
- вызывает боль и дискомфорт.
Нарушение можно заметить при скоплении около 1000 мл в брюшной полости. Внешне это выглядит так: выдающийся вперед живот с увеличенным пупком и явной венозной сетью.
Застоявшаяся жидкость в полости живота является благоприятной средой для патогенных микроорганизмов, поэтому на фоне асцита часто развиваются воспалительные процессы во внутренних органах.
Отечность при циррозе печени устранить возможно, если соблюдать ряд ограничений:
- уменьшить количество соли в продуктах питания (при внутреннем отеке от нее лучше отказаться совсем);
- принимать витаминные комплексы для поддержания работы организма;
- рацион должен состоять из свежих овощей, фруктов, мяса и рыбы нежирных сортов;
- все продукты должны быть отваренными традиционным способом или на пару.
Алкогольные напитки и продукты, нагружающие печень (жареное, копченое, сладкое), нужно обязательно исключить из меню.
Наряду с соблюдением диеты нужно принимать препараты-диуретики, которые оказывают мочегонный эффект и выводят лишнюю жидкость. Это могут быть традиционные средства (фуросемид, спиронолактон) либо отвары трав. Все препараты должны назначаться лечащим врачом. При их приеме необходимо систематически сдавать анализы крови, чтобы контролировать баланс минералов.
Отеки, возникающие при циррозе печени, — поздний признак патологии. Распознать ее можно на ранних сроках по другим признакам (потеря веса, плохое самочувствие, боль в животе) и начать лечение уже на этом этапе.
источник
Пациенты, имеющие онкологический диагноз, тщательно следят за появлением новых симптомов болезни. Отеки при онкологии возникают нередко. Они могут стать причиной беспокойства и опасения для больного. Чтобы разобраться в причинах, вызвавших накопление жидкости в организме и определить тактику лечения и прогноз, нужно обратиться к онкологу.
Отек (лат. oedema) — это симптом ряда болезней, характеризующийся скоплением жидкости в органах и (или) внеклеточных тканевых пространствах организма. Отеки различаются по распространённости (генерализованные и локальные), по патогенезу (лимфогенные, онкотические и другие) и по происхождению (сердечные, почечные, аллергические, кахектические).
При онкологических заболеваниях задержка жидкости в организме, как правило, возникает из-за действия нескольких факторов.
К основным причинам относятся:
- накопление токсинов, солей, шлаков в тканях организма;
- низкое содержание белка в крови (онкологические больные плохо питаются из-за отсутствия аппетита);
- нарушение оттока жидкости по венам и лимфатическим сосудам (отсутствие активных движений, послеоперационный лимфостаз, повреждение капилляров);
- нейроэндокринные нарушения (избыток альдостерона);
- изменения водно-солевого обмена любой этиологии.
Отечность может быть не связана с наличием опухоли. У возрастных пациентов часто имеются проблемы с сердцем и сосудами, а также патология почек или общие соматические нарушения, приводящие к накоплению жидкости в тканях и органах. Этот симптом проявляется и после лечения химиопрепаратами, гормонами, стероидами, а также другими медикаментами. Частая причина — неправильное использование мочегонных средств.
Локальные отеки могут появляться рядом с опухолью. Нарушение оттока крови и лимфы возможно из-за сдавления образованием, при метастазах в лимфоузлы и после операций.
Отек ноги, руки или другого участка тела при раке характеризуется симптомами:
- увеличение объема конечности за счет скопившейся жидкости или лимфы;
- снижение или отсутствие чувствительности пораженного участка;
- изменение цвета, температуры кожи (холодная, бледная, сухая);
- ощущение дискомфорта, жжения или распирания.
При присоединении воспалительного компонента кожа над отеком будет горячей и гиперемированной, появится болезненность при пальпации.
В тяжелых случаях, когда у больного начинают «отказывать» все системы организма, не исключено развитие анасарки (крайняя степень водянки, при которой жидкость задерживается во всех тканях и органах).
Отек ног — самая частая локализация при онкологии. Это связано с тем, что в нижних конечностях, в силу физиологических особенностей, создаются условия для возникновения застойных явлений. Пастозность кожи ног может наблюдаться при многих злокачественных опухолях (желудка, печени, легкого, поджелудочной железы).
У больного раком возрастает нагрузка на все органы. Сердце, почки, железы внутренней секреции функционируют в усиленном режиме, и при малейшем сбое в их работе возможно скопление жидкости, в первую очередь, в ногах.
Застой в нижних конечностях, связанный с плохим оттоком лимфы, будет присутствовать при поражении органов малого таза (простата у мужчин, матка у женщин, прямая кишка). Симптом может быть осложнением после врачебных манипуляций и оперативных вмешательств.
Нередко лимфостаз верхних конечностей сопровождает пациенток с новообразованиями молочных желез. К сожалению, частым побочным эффектом радикальных операций при раке этой локализации является нарушение дренажной функции лимфатической системы плечевого пояса.
Отек лица бывает при образованиях средостения или шеи. В этом случае происходит сдавление образованием или увеличенными лимфоузлами сосудов, осуществляющих отток крови и лимфы от головы.
При раке печени наблюдается пастозность кожи поясничной области и всей поверхности ног, а также асцит. Асцит (скопление жидкости в брюшной полости) часто сопровождает рак яичников и кишечника. При раке лёгкого, мезотелиоме и метастазах в легочную ткань имеет место экссудация в плевральную полость (плеврит).
У больных с онкологическим диагнозом лечение отеков комплексное. Зависит от стадии процесса, состояния пациента. При IV стадии болезни, как правило, лечебные меры носят паллиативный характер. В других ситуациях терапия направлена на устранение причин, вызвавших застой жидкости в тканях.
Выбор метода лечения будет зависеть от факторов, вызвавших и способствующих сохранению и накоплению жидкостного компонента.
При незначительной пастозности ног будет достаточно предпринять простые меры:
- если пациент ослаблен, большую часть времени проводит сидя, с опущенными вниз ногами, нужно поставить перед ним стул (скамейку, подставку), чтобы он периодически поднимал их;
- если больной всё время лежит, то в постели надо менять его позу, а также приподнимать нижние конечности;
- использовать для лежачих пациентов специальные противопролежневые матрацы;
- делать массаж нижних конечностей, можно с втиранием специальных средств, особенно при наличии варикозной болезни (Лиотон, Траксивазин);
- составить полноценное меню для больного, при отказе от еды — принимать витаминно-минеральные комплексы.
Если у пациента имеется сердечно-сосудистая патология, необходим прием специальных препаратов и наблюдение кардиолога. При заболеваниях мочевыделительной системы желательна консультация нефролога и назначение соответствующих доз мочегонных и других средств (поляризующая смесь, фитотерапия).
Важно знать, что бесконтрольный прием мочегонных препаратов приводит к побочным эффектам и прогрессированию отеков. При самостоятельном использовании диуретиков в высоких дозах происходит обратная реакция — организм начинает депонировать жидкость «про запас», что ухудшает ситуацию.
Терапия нарушений в лимфатической системе основана на массаже, гимнастике,а также приеме медикаментов, улучшающих микроциркуляцию, восстанавливающих венозный кровоток и повышающих эластичность сосудистой стенки.
Снятие отечности в домашних условиях возможно следующими средствами народной медицины:
- Компрессы и ванночки с гашеной содой в сочетании с рисом, травами, зеленым чаем и другими компонентами. Один из рецептов следующий: взять по 1 ст.л. измельченных листьев березы, шалфея, мелиссы, мяты, укропа и цветков аптечной ромашки. Приготовить отвар в 3 л. воды, в который добавить 1 ст.л. соды. Смочить полученным составом бинты или кусочки натуральной ткани, приложить или обмотать проблемные зоны. Сверху можно укрыть пищевой пленкой.
- Рецепт с петрушкой: взять 800 г.зелени, свежее молоко (1 литр), поставить на слабый огонь. Когда получится густая масса, следует её процедить. Принимать каждый час по 1-2 ст. л. Есть вариант отвара, когда петрушку смешивают с укропом в равных пропорциях. Эту зелень также используют местно в виде примочек.
- Чай из семян тимьяна: 2-3 ч. л. на 200 мл. кипятка. Пить в течение суток.
- Настой с брусникой: взять 2 ч. л. брусничных листьев на 1 стакан воды, прокипятить полчаса и процедить. Выпить маленькими глотками за сутки.
- Средство из семян льна: 4 ч. л. семян кипятить 15 минут в 1 литре воды. Дать настояться 60 мин. Процеживать не нужно. Принимать по полстакана каждые 2 часа. Результат появляется примерно через 15 дней, сохраняется длительное время.
- Рецепт из сосновых почек: в 200 мл. воды добавить 1 ч. л. сырья. Варить в закрытом сосуде, настоять 2 часа. Употребить в 3 приема за сутки.
- Настои из трав: хвоща полевого, василька, листьев морошки, ветвей можжевельника и аналогичных по действию растений. Для этого следует взять 1 ч.л. измельченного растительного компонента, заварить в 500мл. кипятка. Через 2-3 часа его процеживают через марлю и принимают.
- Включение в рацион овощей, ягод, фруктов, зелени с мочегонными свойствами (петрушка, огурец, арбуз, тыква, черная смородина, шиповник, клюква, имбирь).
- Прикладывание листьев лопуха и хрена к измененным зонам.
Пациенту с отеками рекомендовано бессолевое питание, обогащенное белками и полезными веществами. Дозировать количество потребляемой жидкости. Принесут пользу молочнокислые продукты: творог, кефир и простокваша.
Если при онкологии отекают ноги и другие участки тела, за ними осуществляется дополнительный уход (ежедневная гигиена кожных покровов, ручной массаж, использование пневмокомпрессоров, ЛФК и мануальные процедуры).
В большинстве случаев генерализованные отеки возникают у онкологических больных уже в терминальных стадиях заболевания. Плохим прогностическим признаком считается развитие асцита или плеврита.
Отек ног на прогноз не оказывает существенного влияния.
Если отечность обусловлена сердечной или почечной недостаточностью, то при отсутствии лечения, данный симптом будет нарастать, совместно с другими проявлениями болезни, ухудшая состояние пациента.
Человек с онкологическим заболеванием должен наблюдаться врачом, который в зависимости от состояния больного, рекомендует конкретные профилактические меры.
- контроль употребляемой жидкости в день и диуреза;
- терапия сопутствующих болезней, которые вызывают отеки;
- нормализация двигательной активности (у лежачих больных — обеспечить надлежащий уход);
- соблюдение диеты (с ограничением соли, с большим содержанием витаминов и микроэлементов);
- фиточаи, применение народных методов.
Для профилактики послеоперационного лимфостаза и нарушения микроциркуляции пациент должен строго выполнять указания доктора. Важно носить компрессионные медицинские изделия и выполнять комплексы специальных упражнений.
Отеки при раке становятся дополнительной проблемой для больного и лечащего доктора. Но вовремя начатая профилактика и лечение помогут избежать осложнений и сохранить хорошее самочувствие пациента.
источник
Лечение и питание при асците, вызванном циррозом печение тесно связаны между собой. Асцит – следствие патологии жизненно важного органа. При заболеваниях печени всегда назначается строгая диета. Этот орган способен к быстрому восстановлению. Иногда только правильного питания достаточно, чтобы устранить проблему. Цирроз печени – тяжелая патология. Одним режимом питания тут не обойтись. Нужно проходить обследование и лечиться в больнице.
Асцит, или водянка – не болезнь, а сопутствующее состояние. Что же такое асцит? Жидкость в животе скапливается и сдавливает сосуды. К избытку влаги проводят воспалительные процессы. Причиной отека живота бывает повышенное давление и гинекологические заболевания. Самая частая причина водянки – цирроз печени. Суть явления в том, что нарушается циркуляция воды. Собравшись в полости живота, она не находит выхода.
Проходит ли асцит сам? Водянка, вызванная различными болезнями, имеет разные последствия. Иногда влага уходит одновременно с выздоровлением. Чаще асцит нужно лечить.
Чтобы разобраться в патогенезе асцита при циррозе печени, нужно представить органы, расположенные в животе. Справа находится печень. Левую часть занимает желудок. Между ними скрывается желчный пузырь. Непосредственно к желудку примыкает двенадцатиперстная кишка. Она связана с тонким кишечником. Тонкий кишечник переходит в толстый. Пищеварительная система заканчивается прямой кишкой.
Часть органов брюшной полости покрыты оболочкой. Она называется брюшиной. Брюшина состоит из двух частей. Одна часть примыкает к органам, защищая их. Другая часть – наружная. Внешняя и внутренняя оболочки образуют своеобразный мешок. В нем всегда находится жидкость. Некоторое ее количество необходимо. Она играет роль смазки, предохраняя внутренние органы от трения и слипания.
Причины скопления жидкости следующие. Движение влаги в сосудах возможно благодаря давлению. Решающую роль в процессе играет белок, вырабатываемый печенью. Больная печень вырабатывает белка меньше. При патологиях почек он выходит с мочой. Регулировка давления нарушается. Тургор повышается. Влага выдавливается сквозь стенки кровяного русла и концентрируется в забрюшинном пространстве. При циррозе печении к водянке приводят и другие причины.
Портальная гипертензия – результат повышенного прессинга в печеночной вене. Она расположена рядом с печенью. В нее стекается кровь из органов живота. Давление повышается из-за замены здоровой ткани фиброзными разрастаниями. Они сдавливают кровяное русло, увеличивая в нем давление. При потальной гипертензии наблюдается отечность.
Синдром способствует нарушению пищеварения. Вены пищевода и желудка расширяются. Возможны сильные отеки нижних конечностей и аномальное увеличение селезенки. Осложнением заболевания является асцит.
Кора надпочечников образует альдостерон. Альдостерон участвует в регулировании артериального давления. Если гормона образуется много, кровяное давление повышается. К повышенной выработке гормона надпочечниками приводят:
- хроническая сердечная недостаточность;
- хронический нефрит;
- цирроз печени.
Иногда причиной чрезмерной выработки альдостерона становится беременность.
Альбумин – белок, растворимый в воде. Альбумин содержится в сыворотке крови. Уменьшение его концентрации приводит к патологии, которая называется гипоальбуминемия. Снижению альбумина предшествуют:
- воспаления;
- перебои в работе почек;
- нефротический синдром;
- алиментарная дистрофия;
- печеночная недостаточность.
Главное отличие гипоальбуминемии – генерализованные отеки и асцит брюшной полости.
Из вышесказанного следует вывод, что происходит асцит по-разному, несмотря на основную болезнь – цирроз печени. Он вызывается:
- Увеличение давления в печеночной вене, являющееся следствием цирроза и образования фиброзной ткани в печени.
- Усиленное образование альдестерона надпочечниками, как результат изменения функциональной деятельности печени.
- Недостаток альбумина, возникающий при функциональных расстройствах печени.
Цирроз печени – болезненное состояние. Его причина – сбой в кровоснабжении печени. Все это способствует быстрой гибели органа. Способность к ускоренному восстановлению играет отрицательную роль. В печени разрастаются гепатоциты. Но они отличаются от здоровой ткани. Она больше не выполняет возложенные на нее функции.
В результате ухудшается кровоток в печени. Давление внутри сосудов возрастает. Нормальные ткани замещаются фиброзными. Увеличение живота при циррозе печени происходит по двум причинам. Печень уже не очищает кровь. Желчный пузырь не справляется с желчегонной функцией. Пища не переваривается полностью. Остатки начинают разлагаться в кишечнике. В результате гнилостных процессов возникает брожение и повышенное газообразование. Результат – вздутие живота.
Высокий тургор в кровеносной системе стимулирует просачивание влаги в полость и скопление ее в брюшине. По мере накопления влаги мышечная ткань растягивается, а живот увеличивается. Это основные причины, почему при циррозе печени растет живот.
Главный признак водянки – большой живот. Он выглядит, как воздушный шарик, наполненный водой. Это естественно. Сначала в животе собираются газы, а потом брюшина заполняется влагой. Живот растет пропорционально постоянно увеличивающемуся количеству жидкости. Но скопление влаги в животе при циррозе следует отличать от жировых отложений. Главное отличие в том, что влага перемещается по полости живота, а жир стабилен.
В положении стоя наполненный жидкостью живот опустится вниз. Если больного положить на спину, то живот распластается по бокам. Этого не произойдет с жировыми отложениями. Есть простой тест, который проводят на ранних стадиях асцита. Врач укладывает больного на спину. Прижимает ладонь правой руки к его левому боку. Ладонь левой руки фиксирует на правом боку. Легкие постукивания, произведенные с правой стороны, создают волновые движения, которые передаются на левую сторону.
Тест не даст результата на поздних стадиях. От скопившейся влаги брюшина сильно напряжена. Волновое движение заметить тяжело. Другие симптомы асцита при циррозе печени:
По совокупности всех симптомов судят о состоянии человека.
Сколько живут с водянкой живота, вызванной циррозом? Продолжительность жизни обусловлена стадией заболевания. От асцита никто не умирает. Смерть наступает от цирроза печени. Различают три стадии:
- Ранняя стадия. Малый асцит. Объем содержимого не превышает 3 литров. Поддается консервативному лечению Прогноз благоприятный.
- Вторая стадия. Средний асцит. Объем влаги достигает 10 литров. Отмечается прогрессирующая печеночная недостаточность. Возможны необратимые процессы. Прогноз нестабилен.
- Поздняя стадия. Объем жидкости в брюшной полости при водянке достигает 20 литров. Живот сильно увеличен и приподнимает диафрагму. Больного мучает одышка. Нарушается работа сердца. Прогноз неутешительный.
На ранней стадии вояднка поддается лечению. Длительность терапии зависит от многих причин. Срок жизни – 8-10 лет. Строго соблюдая рекомендации терапевта, человек способен прожить дольше.
Перспективы больного при декомпенсированной форме цирроза ограничиваются 5 годами. Если водянка не поддается лечению, а объем влаги неуклонно увеличивается, заболевший умирает не позднее, чем через 12 месяцев с момента возникновения декомпенсации.
На периоде жизни с асцитом, спровоцированным циррозом печени, отражаются осложнения. Портальная гипертензия осложняется:
- перитонитом;
- печеночной энцефалопатией;
- кровотечениями;
- кистами на печени;
- опухолью больного органа.
Онкология осложняет течение болезни. При раке печение люди редко проживают два года.
При заболеваниях печение большое значение имеет диета. Цирроз печени – серьезная проблема, требующая комплексного подхода. Цель диеты при циррозе печени с асцитом – разгрузка больного органа. Из пищи исключаются тяжелые для переваривания продукты. Но питание должно обеспечивать большое количество витаминов и микроэлементов. Предпочтение отдается белковой пище и углеводам. Диета при водянке, вызванной циррозом, предполагает сокращение жиров.
Возникает вопрос, что конкретно можно есть при асците? Больным с циррозом печени назначается диета №5. Следует придерживаться основных правил питания:
Диета №1. Шестиразовое питание маленькими порциями. Пораженная циррозом печень не в состоянии обеспечить должное количество желчи для успешного переваривания пищи.
Диета №2. Количество жидкости сводится к минимуму – 1 литр в сутки.
Диета №3. Снижение количества соли, а лучше полный отказ от соленой пищи. Соль задерживает влагу, препятствуя ее выходу.
Диета №4. Уменьшить количество употребляемого белка до 70 граммов в сутки.
Диета №5. Принимать блюда из мягких или измельченных продуктов.
Диета №6. Употребление только теплой пищи. Горячая и холодная еда не допустимы.
Диета №7. Полный отказ от жареной, жирной и острой пищи.
Лучший завтрак при циррозе – овсянка на воде без соли. Ее варят до скользкого состояния. На обед – картофельный суп и кусочек постного мяса. На полдник приемлем омлет из одного белка куриного яйца. Ужин вегетарианский: хлеб без соли, овощи на пару. Из-за скопления большого количества жидкости стоит ограничить жидкие блюда. Не допустимо использовать в питании:
Какие фрукты можно есть при асците? Разрешены сладкие и спелые фрукты. С ними варят кисели. Готовят морсы и желе. Недопустимо употребление кислых фруктов.
Лечение асцита при циррозе печени, предполагает различные методы лечения.
В лечении цирроза печение применяются препараты, которые восстанавливают поврежденные клетки. С этой целью назначают Эссенциале и Фосфоглив. Если заболевание возникло на почве поражения вирусами, то применяют противовирусные медикаменты, например, Рибаверин. Возникшее воспаление снимают ПНС. Наиболее подходящий – Преднизолон.
При асците обязательны диуретики. В качестве мочегонного средства подходят Лазикс и Альдактон. Обменные процессы улучшают Орнитин, Метионин. Альбумин нормализует коллоидное давление. Самостоятельный прием сложных лекарств недопустим. Как лечить асцит, вызванный циррозом, решает терапевт на основе проведенных исследований.
Хирургия идет в ход тогда, когда асцит брюшной полости не поддается терапии. Наиболее распространенный хирургический метод, позволяющий избавиться от асцита – лапароцентез. Это прокол стенки брюшины с целью откачки излишков влаги. В полость вводится дренажная трубка, через которую влага выходит в специальную емкость.
Единовременный отток жидкости, превышающий 5 литров, не допускается. Решение о применении лапароцентеза принимает лечащий врач. Хирургические методы лечения
Народные средства используются при лечении асцита как вспомогательные. При врачевании водянки народными средствами применяются растительные компоненты, обладающие мочегонным и противовоспалительным эффектом:
- петрушка;
- укроп;
- стручковая фасоль;
- мать-и-мачеха;
- спорыш.
Травы применяются в виде отваров и настоев. Возможно использование сборов. Настои пьют в течение дня вместо чая. Народные средства при асците, вызванном циррозом печени, не являются основным видом лечения. Они только дополняют медикаментозную терапию.
Возможно ли вылечить асцит, вызванный циррозом печени? Асцит – только осложнение заболевания. Он проходит по мере исчезновения причины, его спровоцировавшей. Цирроз печени – серьезная болезнь. Асцита свидетельствует о том, что болезнь достигла в тяжелой стадии. Вылечить его полностью вряд ли удастся. Но соблюдение диеты и рекомендаций врача способно существенно улучшить состояние больного и продлить ему жизнь.
Я пишу статьи по различным направлениям, которые в той или иной степени затрагивают такое заболевание как отек.
источник
Под этим термином скрывается симптом различных заболеваний, выражающийся в чрезмерном накоплении жидкости в тканях нижних конечностей. Обращение к врачу с водянкой ног – повод для проведения обследования сердечнососудистой и мочевыделительной системы. Водянка ног может быть узко локализованной только в конечностях или является частью нарушения водного баланса всего организма.
Содержание статьи:
Водянка, или отек, возникает из-за нарушения баланса между поступлением жидкости в ткани ног и их выведением через венозную сеть или через лимфатическую систему. Еще одной причиной водянки является повышенная проницаемость сосудов, их патологическое расширение, и, как следствие, повышенный выход воды в окружающие ткани.
Нарушение осмотических свойств крови – повод для появления отеков нижних конечностей. Нарушение биохимии крови, снижение концентрации натрия, хлоридов и белков, уменьшение количества гормонов, регулирующих обмен веществ, приводят к расстройству дренирующей функции лимфатической и венозной систем.
Водянка не является отдельным заболеванием, наоборот, функциональные нарушения работы сердечнососудистой системы, печени и почек проявляются отеками ног.
Чаще всего такой отек появляется при нарушении циркуляции лимфы и венозной крови. Отток межтканевой жидкости нарушен при сердечнососудистых патологиях, заболеваниях мочевыделительной системы, интоксикации.
Заболевания лимфатической системы нижних конечностей – филяриатоз, идиопатическая слоновость. Эти патологии стимулируют накопление межтканевой жидкости и проблемы с ее выведением.
Хроническая сердечная недостаточность – нарушение перекачки крови и ее застой.
Тромбофлебит, закупорка просвета вен тромбом.
Нарушение водно-солевого обмена при патологиях щитовидной железы (гипотиреоз).
Нарушение осмотических свойств крови, изменение ее биохимических показателей из-за патологий печени, голодания, заболеваний ЖКТ, нефротического симптома.
Венозная недостаточность вызывает застой крови в сосудах ног. Постоянное поступление артериальной крови и нарушения оттока межтканевой жидкости провоцируют появление сильных отеков.
Нефротический синдром – гломерулонефрит, амилоидоз, пиелонефрит способствуют чрезмерному выведению белка из организма через почки. Сосуды не могут удерживать воду, их стенки приобретают повышенную проницаемость, поэтому жидкая фракция крови проникает в окружающие ткани и накапливается в них, вызывая водянку.
Интоксикации – попадание в организм токсинов из лекарств, пестицидов, радиоактивных веществ, солей тяжелых металлов, ядовитых газов провоцируют повреждение органов, регулирующих кровообращение и состав крови (сердце, мозг, печень, почки).
Артриты коленных суставов – воспаление коленных, голеностопных суставов ног из-за травм, инфекций, аллергии, опухолевых и аутоимунных факторов вызывают сильные отеки.
Нарушение оттока лимфы и венозной крови в сочетании с болезненностью обычно провоцирует воспалительный процесс. Отек, вызванный воспалением, возникает при бактериальном заражении и травме конечностей.
Причины водянки, сопровождающейся болью:
Филяриатозы – вызывают воспаление лимфатических сосудов и лимфостаз.
Тромбоз нижних вен – нарушения вывода токсичных продуктов обмена веществ провоцирует их воздействие на нервные окончания. Метаболиты вызывают воспаление, отек тканей и их болезненность.
Миозит– при воспалении мышц нижних конечностей повреждаются нервные окончания, иннервирующие их. Мышцы воспаляются и увеличиваются в размерах, отекают.
Лимфангиит – застой лимфы в воспаленных сосудов раздражает нервные окончания, потому что отекшие ткани вызывают механическую компрессию нервов.
Жировые отеки – разрастание жировой ткани провоцирует периодически возникающие воспалительные явления в подкожной клетчатке, появление болевых ощущений.
Механическое повреждение конечностей – травма способствует поражению структуры и функциональности сосудов, нервов, кожи, мышц костей ноги, что вызывает в этих тканях воспалительный процесс. К симптомам присоединяется боль и отечность.
Беременность не является причиной отека ног у женщины, ожидающей ребенка. Однако в ее организме происходят изменения, помогающие адаптироваться к увеличенной нагрузке – это увеличение объема крови, повышение венозного давления. При нарушении нормального течения адаптации появляются отеки на ногах.
Чтобы увеличить объем циркулирующей крови, система кроветворения стимулирует повышение доли плазмы. Кроме этого, влияние прогестерона и эстрогена вызывают расширение сосудов, увеличивая задержку жидкости в организме. Коллоидно-осмотические свойства крови беременной женщины так же меняются, возникает дисбаланс между выведением и задержкой воды в сосудистом русле, что вызывает отек ног.
Во время повышенной нагрузки могут проявиться экстрагенитальные патологии, провоцирующие отеки ног:
При этих заболеваниях чаще всего возникает застой венозной крови и развитие водянки беременных.
Гестоз, или поздний токсикоз, провоцирует чрезмерную секрецию гормонов, вызывающих сосудистый спазм и повышение артериального давления. Потеря белка с мочой и нарушение проницаемости сосудистых стенок приводят к тому, что плазма крови пропотевает в окружающие ткани, вызывая отек ног. Такая отечность локализуется на голенях и стопах беременной женщины, не вызывает боли.
Для устранения причин отечности ног применяют как консервативные, так и хирургические методы лечения.
Основные консервативные методы лечения:
Медикаментозное лечение – основной метод терапии водянки ног. Лекарственные препараты устраняют причину заболевания, действуют на механизм появления отеков, оказывают симптоматическое действие.
Фармакологические группы препаратов для лечения водянки:
Антибиотики – устраняют патогенную микрофлору;
Антисептики – нейтрализуют действие болезнетворных бактерий;
Противопаразитарные средства — применяют при филяриатозах;
Противовоспалительные средства – устраняют отечность, боль, снижают интенсивность воспаления;
Антикоагулянты – снижают свертываемость крови;
Фибринолитики – разрушают тромбы сосудов;
Диуретики – выводят через почки лишнюю жидкость из организма;
Сердечные гликозиды – стимулируют работу сердечной мышцы;
Ингибиторы апф – снижают артериальное давление;
Ангиопротекторы – повышают устойчивость сосудов к повреждениям;
Гепатопротекторы – укрепляют стенки клеток печени;
Дезинтоксикационные средства – выводят токсины из организма;
Склерозирующие средства – регенерируют патологически расширенные вены.
Для лечения и профилактики отеков, снижения воспаления, восстановления лимфодренажа, иммуностимулирования применяют физиотерапевтические методы:
Радоновые и йодобромные ванны,
Для снижения негативных проявлений водянки используют ношение компрессионного трикотажа (гольфы, чулки, колготки), бинтование ног эластичным бинтом. Такой метод лечения создает равномерное давление на сосуды нижних конечностей, не позволяет жидкости переместиться обратно в ткани из сосудов.
При неэффективности консервативных методов используют хирургическое лечение заболеваний, провоцирующих отеки:
Установка кардиостимулятора, замена искусственных сосудов, пересадка сердца при лечении сердечной недостаточности;
Склерозирование и удаление поверхностных вен при варикозной болезни;
Удаление кист и опухолей печени;
Лечение переломов и ран, полученных при травмах;
Пункция сустава при артрите.
Во многих случаях применяется комбинация консервативных и хирургических метолов лечения водянки ног.
Водянка может сопутствовать целому ряду заболеваний, но чаще всего ею страдают пациенты с циррозом печени, онкологией и сердечной недостаточностью.
Из-за того, что пораженная печень утрачивает способность «фильтровать» должный объем крови, жидкая ее фракция как бы выдавливается через стенки сосудов, попадая в брюшную полость. Активному выходу жидкости способствует в частности повышенное давление в воротной вене, характерное для цирроза.
По характеру скопления жидкости водянку классифицируют на:
- транзиторную – исчезает по мере лечения цирроза;
- стационарную – несмотря на лечение, жидкость продолжает скапливаться;
- напряженную – лечение не дает результата, и объем жидкости неизбежно растет.
По количеству жидкости различают водянку малую (до 3 л), среднюю и большую (20-30 л).
Асцит брюшной полости предполагает лечение с помощью препаратов, направленных в первую очередь на восстановление функции печени. При малой и средней транзиторной водянке жидкость выводится по мере улучшения работы печени, при этом пациенту назначают мочегонные препараты, а также ограниченное питье и бессолевую диету.
Если терапия при циррозе не дает результата, лечение асцита заключается в пункции: толстой иглой делают прокол ниже пупка, благодаря чему часть жидкости выводится, облегчая состояние больного.
В самых тяжелых случаях избавить от асцита, вызванного циррозом, может только трансплантация печени. В целом же водянка является неблагоприятным признаком и ухудшает прогноз при циррозе.
Водянка, как правило, дает о себе знать при первичных опухолевых очагах, образовавшихся в желудке, молочной железе, поджелудочной железе, ободочной кишке, яичниках или бронхах.
Практика показывает, что у 65% пациентов жидкость выводится благодаря приему диуретиков. При лечении асцита нередко проводят абдоминальный парацентез (пункцию брюшной полости), которая не только облегчает состояние пациента, а и дает возможность исследовать жидкость на общий белок, лейкоциты, наличие инфекции (метод Грама, посев).
При раке лечение асцита брюшной полости также предусматривает химиотерапию. Так препараты платины и паклитаксел оказываются эффективными при онкологии яичек, а 5-фторурацил и лейковорин применяют при раке ободочной кишки.
В некоторых случаях назначают внутриполостную терапию, заключающуюся в удалении из брюшной полости жидкости и введении препарата блеомицин.
Водянку лечат в комплексе с основным заболеванием – сердечной недостаточностью, а эвакуация скопившейся жидкости осуществляется двумя методами:
- Мочегонные средства – эффект от их приема проявляется не ранее, чем через несколько недель. Оптимальный диурез – 3 л, и форсировать процесс выведения жидкости нельзя, т.к. организм может расценить это как обезвоживание.
- Пункция – проводится на стадии, когда прием мочегонных не дает результата. После прокола пациенту могут назначить препараты, содержащие белок.
Народная медицина предлагает бороться с водянкой при помощи отваров и настоев:
- Мать-и-мачеха и донник берутся поровну, на 1 ложку сырья понадобится 500 мл кипятка. Средство настаивают полчаса, пьют по 3 ложечки 5 раз в сутки.
- Корень дягиля в сушеном виде (2 ложки) залить кипятком (1 стакан), варить 25 минут. Пить перед трапезой по 100 мл четырежды в день, предварительно остудив и процедив средство.
Если у вас асцит, лечение народными методами должно быть согласовано с врачом и выступать в качестве дополнения традиционных методов терапии.
Одним из опасных последствий при злокачественных опухолях разных органов в брюшной полости человека и поражении печени циррозом является асцит (водянка). Он выражается в накоплении жидкости в брюшной полости вследствие нарушения кровообращения в воротной вене. Асцит приводит к резкому увеличению объема живота человека. Симптомы водянки зависят от вида заболевания и кроме асцита могут проявиться и при некоторых видах порока сердечной мышцы, и при поражении почек (редко), и при других заболеваниях. Водянка (отеки) может возникнуть постепенно, в течение нескольких месяцев, или проявиться внезапно.
Основную роль в появлении этой болезни и накоплении транссудата играет нарушение баланса между притоком и оттоком жидкости, циркулирующей по тканям организма человека. Ее прорыв через стенку сосуда в окружающие органы и накопление жидкости в каком-либо месте и приводят к возникновению отека или водянки. По локализации она носит местный или общий характер.
По причине возникновения болезнь бывает вызвана механическим воздействием или давлением на определенную часть тела (органа). Происходит резкое сужение просвета в венах в пораженном месте, но при этом глубоко залегающие кровеносные сосуды и артерии продолжают нормально функционировать, что мешает лимфатической жидкости выходить из сузившихся вен в нужном количестве. Она постепенно накапливается в межклеточных участках, появляется отек.
Если человек страдает почечной недостаточностью или болен цингой, то происходит изменение состава крови, повреждаются артерии и нарушается питание клеток организма. Лимфа проникает вместе с разжиженными компонентами крови в межклеточное пространство и вызывает отеки. Такая водянка проявляется и при несбалансированном питании больного.
При расстройствах периферической и центральной нервной системы возникает еще одна разновидность водянки. Это происходит при спазмах, вызывающих сужение вен из-за параличей, травм и различных повреждений нервных стволов, спинного мозга и центральной нервной системы.
Различают следующие типы водянки:
- отеки подкожных структур;
- симптомы недуга при сердечной недостаточности;
- признаки болезни при раке яичников у женщин;
- водянка яичка у новорожденных и мужчин;
- асцит при заболеваниях органов в брюшной полости или циррозе печени.
При развитии этого недуга происходит образование отека в подкожной клетчатке. Такое обычно может произойти на тех участках тела человека, где структура клетчатки имеет рыхлый характер. На таких отеках кожа у больного сухая и гладкая на ощупь, бледная на вид. Иногда она лоснится в пораженных местах, что помогает правильно диагностировать болезнь.
При поражениях сердечной мышцы кожа принимает при отеке синий или голубой оттенок. Водянка в таких случаях провоцирует нарушение венозного кровообращения и его застой. На первой стадии болезни начинают проявляться отеки ступней, а затем водянка переходит на лодыжки больного и начинает прогрессировать в верхней части туловища, особенно в брюшной полости пациента (асцит). Сердечная недостаточность в этом случае диагностируется при обнаружении у больного затрудненного дыхания и отека обеих ног.
Такие же явления происходят и при заболеваниях желудка и печени, раке яичников у женщин.
Еще одним видом этого заболевания является водянка яичка у мужчин. Она подразделяется на приобретенный тип и врожденный.
Основная причина такой водянки – это острое воспаление самих яичек или нарушение деятельности сердечно-сосудистой системы. Во время развития болезни уплотняются оболочках самих яичек, что вызывает накопление жидкости.
Врожденная водянка и ее симптомы проявляются во время формирования плода, когда яички еще находятся в его брюшной полости. В этот период может произойти накопление жидкости при опускании молодого яичка в мошонку, что способствует развитию гидроцеле. При таком развитии болезни выделяются два ее типа:
- изолированная водянка;
- сообщающийся ее вид.
В первом случае у новорожденного опухает часть мошонки из-за проникновения жидкости в полость яичка, откуда ей нет выхода.
Это заболевание в большинстве случаев проходит у детей само по себе.
При сообщающейся водянке жидкость переходит в брюшную полость и из нее через так называемый вагинальный отросток поступает к яичкам и вызывает гидроцеле, которое лечится хирургическим путем. Такое вмешательство производят при значительном увеличении размеров мошонки и нарастании отека, приводящих к дискомфорту у больного. Если не провести в этот период операции, то происходит инфицирование гидроцеле, возможно образование грыжи в паху мужчины.
Водянка живота (асцит) легко определяется из-за увеличения его объема. В лежачем (горизонтальном) положении пациента живот имеет «лягушачью» форму, а при ощупывании передней брюшной стенки происходит ее флюктуация. Проявляются трудности при наклоне пациентом тела. Выявляются и другие симптомы:
- отек ног;
- одышка при передвижении;
- изменение цвета кожи на животе и другие.
Сам асцит делится на следующие стадии:
- Транзиторная фаза – количество жидкости (до 0,4 литра) не определяется визуально. В таком случае лечение можно провести с использованием диеты и соблюдением пациентом водного и солевого баланса.
- Умеренный тип заболевания – у больного мягкий живот. Лечится путем инфузии альбумина или применением любого диуретика. В некоторых случаях возникает необходимость пункции полости живота (лапароцентеза) для удаления жидкости. Если злоупотреблять этим методом, то у больного возникает следующая фаза заболевания асцитом и развивается почечная недостаточность.
- Резистентный тип недуга – у пациента в брюшной полости количество жидкости превышает 15 л. Лечение производится вышеуказанным методом лапароцентеза, а иначе произойдет резкое увеличение веса больного и объема его брюшной полости, что может привести к серьезным последствиям для его здоровья.
Болезнь вызывает метеоризм и ощущение боли и тяжести в животе.
Избавиться от недуга можно разными способами и приемами:
- применением рецептов народной медицины;
- традиционным лечением в стационаре.
Наиболее развиты методы лечения асцита средствами народной медицины. Вот несколько рецептов:
- Шелуху 14 стручков фасоли кладут в 1 л воды и кипятят 8-10 минут. Затем отвар настаивается в течение 1/3 часа и процеживается. Принимать лекарство начинают с пяти часов утра – 0,2 л, затем то же количество пьют перед завтраком (за 30 минут до еды), за полчаса до обеда принимают еще такую же дозу. Оставшуюся часть можно принимать в любом объеме, но не позже восьми часов вечера. Если симптомы болезни не пройдут в течение 3 дней, то следует поменять лекарство. Во время лечения нельзя пить другую жидкость.
- Берут одинаковые части сушеных листьев толокнянки и травы грыжника, измельчают и перемешивают, помещают в плотно закрывающуюся стеклянную посуду. ½ стакана смеси заливают 0,2 л воды и кипятят в течение четверти часа, а затем процеживают. Пить надо натощак, за 30 минут до завтрака.
- Из свежих абрикосов готовят отвар – заливают 1 стакан фруктов литром воды и кипятят ¾ часа. Пить надо до 0,4 л в сутки, а остальная часть жидкости заменяется мочегонными средствами.
- Свежую зелень петрушки (0,3 кг) варят в литре воды и процеживают отвар. Принимают по полстакана каждый час на протяжении всей первой половины суток. Лечение проводят в течение трех дней.
Для лечения других видов водянки народная медицина предлагает такие рецепты:
- Растирают на мелкой терке тыкву и морковь, отжимают из смеси сок и принимают по полстакана в сутки.
- Пропускают черную редьку через мясорубку с мелкой сеткой, отжимают из нее сок и смешивают с медом. Принимают лекарство постепенно – в первые сутки пьют 1/3 стакана. Затем в течение нескольких дней увеличивают дозу до двух стаканов.
- Маленькими кусочками нарезают 2 луковицы и засыпают их сахаром, смесь оставляют до утра. Выделившийся за ночь сок отжимают с помощью марли и 2 ст.л. выпивают натощак.
Лечение водянки методами современной медицины проводится консервативно. Для этого применяются обезболивающие препараты, выписывается суспензорий для ношения его пациентом. Также применяют антибактериальные препараты. Лечение водянки хронического характера производят применением пункции брюшной полости, которая может осуществляться с помощью инъекции или оперативно. Первый метод кроме удаления жидкости использует и лекарства, формалин и спирт.
Водянка, причинами которой является болезнь яичек, лечится в основном хирургическими методами с использованием пункции брюшной полости. От асцита (водянки, симптомами которой является раздутие брюшной полости) можно избавиться применением диеты (в легких случаях заболевания). Так как обычно это не самостоятельное заболевание, то важно убрать причины основного недуга. Хирургически он лечится с помощью пункции брюшной полости.
При назначении диеты в рационе больного уменьшают жиры, заменяя животные их виды растительными. Также ограничивается прием в пищу углеводов и жидкости (не более 1 л в сутки). Еду готовят на пару или варят в воде (соль добавлять не рекомендуется). Из продуктов в диету входят творог, различные крупы, фрукты, овощи, рыба, зелень.
В основном все употребляют в виде киселей, запеканок, в отварном и тушеном виде. При почечной недостаточности из рациона исключают капусту, чеснок, шпинат, редьку, щавель, хрен и различные бобовые растения. Водянка, причинами которой являются нарушения в спинном мозге, лечится в стационарных условиях с применением специальных лекарственных препаратов.
Рубрика: Ветеринария | Просмотров: 14701
Асцит (ascites) или брюшная водянка — заболевание, характеризующееся скоплением транссудата в брюшной полости. Чаще отмечается у старых собак и кошек.
Этиология. Основной причиной возникновения асцита является расстройство кровообращения в системе воротной или нижней полой вены (цирроз печени, перифлебит, сдавливание железами или опухолями). Водянка может возникнуть и при сердечной недостаточности, хронических болезнях легких, почек болезнях крови.
Патогенез. Затрудняется отток крови и возникают застойные явления в системе воротной вены. Уменьшается всасывание жидкости из брюшной полости и в ней скапливается транссудат, который вызывает растяжение брюшной стенки и оказывает давление на брюшные и грудные органы, нарушая их функцию.
Патологоанатомические изменения. Количество жидкости в брюшной полости у крупных собак достигает 20 литров, а у кошек от 0,5 до 2-х литров. Она соломенно-желтого цвета, реже красноватого, с удельным весом 1,015-1,018, низким содержанием белка (1-2%). Брюшина почти не изменена.
Клинические признаки. Объем живота увеличен (рис. 8). Конфигурация его изменяется с изменением положения тела. При пальпации обнаруживается флюктуация, а при перкуссии устанавливают тупой звук с горизонтальной линией притупления, меняющейся с изменением положения тела в пространстве. Перистальтические шумы ослаблены или вообще не прослушиваются. Температура тела нормальная, пульс учащен. Слизистые оболочки анемичны, с синюшным оттенком.
Диагноз. Ставят на основании анамнеза и клинического исследования. Ценные данные получают, исследуя жидкость, полученную из брюшной полости. Для этого кровопускательной иглой делают пункцию, отступив 0,5-1 см от белой линии, у самок сзади, у самцов спереди пупка. Иглу вводят на глубину 2-4 см.
В дифференциальном отношении следует иметь в виду, прежде всего, перитонит (см. Перитонит).
Прогноз зависит от основного заболевания. У молодых собак наблюдаются случаи спонтанного выздоровления.
Необходимо, прежде всего, принять меры против основного заболевания. В рацион включают белковые корма, воду ограничивают. Делают прокол брюшной полости и отсасывают жидкость из нее. Применяют сердечные препараты и мочегонные средства. Применяют мочегонные препараты: Дихлотиазид внутрь собакам 3-4 мг/кг 1-2 раза в сутки, фурасемид внутрь собакам 8-10 мг/кг, кошкам — 5-6 мг/кг 1 раз в сутки, клопамид внутрь собакам 8-10 мг/кг 1 раз в сутки, спиролактон собакам 9-11 мг/кг 2 раза в сутки, диакарб внутрь собакам по 25-30 мг/кг 1 раз в сутки, калия ацетат внутрь собакам по 0,09-0,1 г/кг, аммония хлорид внутрь по 50-60 мг/кг.
Профилактика заключается в своевременном лечении основного заболевания у животных.
МИНИСТЕРСТВО СЕЛЬСКОГО ХОЗЯЙСТВА И ПРОДОВОЛЬСТВИЯ РЕСПУБЛИКИ БЕЛАРУСЬ
УЧРЕЖДЕНИЕ ОБРАЗОВАНИЯ «ВИТЕБСКАЯ ОРДЕНА «ЗНАК ПОЧЕТА» ГОСУДАРСТВЕННАЯ
АКАДЕМИЯ ВЕТЕРИНАРНОЙ МЕДИЦИНЫ»
М.А. Макарук, Н.С. Мотузко, Л.Л. Руденко, А.В. Островский, Е.Н. Кудрявцева, С.Е. Шериков
Утверждено редакционно-издательским советом академии в качестве учебно-методического пособия для студентов факультета
ветеринарной медицины и слушателей ФПК
РЕЦЕНЗЕНТЫ: Веремей Э.И., кандидат ветеринарных наук, профессор; Коваленок Ю.К., кандидат ветеринарных наук, доцент.
Макарук М.А., Мотузко Н.С., Руденко Л.Л., Островский А.В., Кудрявцева Е.Н., Шериков С.Е.
М 15 Отеки и водянки: Уч.-мет. пособие для студентов факультета ветеринарной медицины и слушателей ФПК / М.А. Макарук, Н.С. Мотузко, Л.Л. Руденко, А.В. Островский, Е.Н. Кудрявцева, С.Е. Шериков. – Витебск: УО ВГАВМ, 2004.- 19 c.
В данном учебно-методическом пособии, приведены данные по нарушениям лимфообразования и лимфообращения, формированию отеков, водянок, их этиологии, патогенезе, симптомах, классификации и последствиям у сельскохозяйственных животных.
Рассмотрено и рекомендовано к печати на учебно-методической комиссией факультета ветеринарной медицины УО «Витебская ордена «Знак Почета» государственная академия ветеринарной медицины», «___»__________2004 г. (протокол №___).
Разрешено к изданию редакционно-издательским советом УО ВГАВМ «__» __________2004 г. (протокол № ).
© УО «Витебская ордена «Знак Почета» государственная академия ветеринарной медицины, 2004
Этиология и патогенез отеков и водянок
Симптомы и классификация отеков
Кахексические (голодные) отеки
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ ОТЕКОВ И ВОДЯНОК
Отеком называется патологическое скопление жидкости в тканях и межтканевых пространствах вследствие нарушения обмена воды между кровью и тканями. Отек – типичный патологический процесс встречающийся при многих заболеваниях.
Отечная жидкость содержит воду (97%), электролиты (около 0,7%), незначительное количество (до 3%) выпотевающего белка и носит название транссудата. Его состав зависит от причин возникновения, локализации, вида животных.
Патологическое скопление жидкости в серозных полостях организма называется водянкой. В зависимости от места локализации различают водянку брюшной полости – асцит (ascites) плевральной полости – гидроторакс (hydrothorax), сердечной сорочки – гидроперикардиум (hydropericardium), желудочков мозга – гидроцефалия (hydrocephalus), суставной сумки — гидро-
Развитие отеков обусловлено многими факторами, но из них следует выделить ведущие, среди которых изменение гидродинамического, осмотического и онкотического давлений и изменение проницаемости капиллярной стенки.
В обычных физиологических условиях гидродинамическое давление в артериальной части капилляра равно 35-40 мм ртутного столба, оно выше онкотического (25 мм ртутного столба). Выталкивающая сила больше удерживающей и плазма крови через гистогематический барьер направляется в ткани. В венозной части капилляра онкотическое давление остается прежним (25 мм рт. ст.), а гидродинамическое снижено до 10-15 мм рт. ст. Гидродинамический фактор способствует развитию отеков, когда давление крови в венозной части капилляра превышает онкотическое. При этом из артериального отдела микроциркуляторного русла плазма крови поступает в ткани, а реабсорбция становится затрудненной или невозможной. Возникает отек.
Онкотическое давление способствует развитию отеков вследствие либо понижению онкотического давления крови, либо повышению его в межклеточной жидкости. Гипоонкия крови чаще всего бывает обусловлена снижением уровня белка и главным образом альбуминов. Гипопротеинемия может возникнуть в результате: недостаточного поступления белка в организм, нарушения синтеза альбуминов, при заболеваниях печени, чрезмерной потери белков плазмы крови с мочой при некоторых заболеваниях почек, через поврежденные кожные покровы при обширных ожогах. Гипоонкия крови может быть обусловлена и диспротеинемией, в основе которой лежит нарушение нормального соотношения альбуминов и глобулинов (в норме 2:1). Замещение дефицита альбуминов другими белками (при инфекционном процессе, аллергических реакциях) не предотвращает гипоонкии крови.
Гетеронкия межклеточной жидкости может возникнуть в результате перемещения части плазменных белков в ткани при патологическом повы-
шении проницаемости стенки сосудов, выходе белков из клеток при их альтерации, повышении гидрофильности белков в межклеточном под влиянием избытка ионов водорода, натрия, гистамина, серотонина или дефицита тироксина.
Осмотический фактор развития отеков может возникать при снижении осмотического давления крови или повышении его в межклеточной жидкости. Осмотическое давление плазмы крови более чем на 90% определяется катионом натрия. Снижение его содержания в крови (алиментарная недостаточность, избыточная потеря) может возникнуть, но быстро развивающиеся тяжелые расстройства не позволяют развиться отеку выраженной формы. Чаще развивается тканевая гиперосмия. Ее причинами могут быть: задержка натрия в межклеточном пространстве при избыточном выделении альдостерона, повреждение клеток с освобождением электролитов, ацидоз, гипоксия и другие.
Повышение проницаемости капиллярной стенки возникает в ре-
зультате перерастяжения стенок капилляров (например, при артериальной гиперемии), при избытке гистамина, серотонина в тканях, повреждении эндотелиальных клеток (гипоксия, ацидоз, действии токсинов), нарушении структуры базальных мембран (при активации ферментов, воспалении). Нарушение проницаемости сосудистых стенок при воспалении связано с накоплением медиаторов повреждения, а также с расстройством нервной регуляции тонуса сосудов. Проницаемость сосудистой стенки может повышаться при действии некоторых химических веществ (хлор, фосген, дифосген, люизит, иприт и другие), бактериальных токсинов (сибиреязвенный, дифтерийный), а также ядов различных насекомых и пресмыкающихся (комары, пчелы, шершни, змеи, скорпионы и другие).
Чаще всего в механизме развития отеков принимают все 4 фактора. Гидродинамический, онкотический, осмотический и мембранный. Однако, в каждом конкретном случае надо выделять основной, главный фактор.
В механизме развития отеков и водянок следует учитывать функцио-
нальное состояние нервной системы . Если преобладают процессы тормо-
жения. То отеки или не развиваются или развиваются в меньшей степени. Это явление используется с лечебной и профилактической целью.
Кроме выше перечисленных факторов в развитии отеков и водянок важная роль принадлежит лимфообращению . Затруднение транспорта жидкости и белков по лимфатической системе из интерстицеального пространства в общий кровоток создают благоприятные условия для задержки воды в тканях и развития отеков. При сердечной недостаточности нарушение лимфообращения является одним из важных механизмов развития отеков. При нефрозах значительно снижается содержание белка в крови, линейная и объемная скорость лимфооттока возрастает в несколько раз. Однако, несмотря на это из-за интенсивной фильтрации жидкости из сосудов в ткани лимфатическая система не в состоянии возвращать в общий лимфоотток крови значительные объемы тканевой жидкости. В связи с перегрузкой лимфотических
путей возникает лимфатическая недостаточность и она играет важную роль в патогенезе отеков.
СИМПТОМЫ И КЛАССИФИКАЦИЯ ОТЕКОВ
1. Увеличение органа или ткани в объеме.
2. Отечная ткань имеет тестовидную консистенцию, при надавливании остается медленно выравнивающаяся ямка.
3. При разрезе ткани с ее поверхности стекает отечная жидкость.
4. Снижается функция отечной ткани или органа.
5. Отмечается местное понижение температуры тканей.
6. Отечная ткань имеет серый цвет.
Существует две классификации отеков: а) патогенетическая б) этиологическая (клиническая)
Согласно патогенетической классификации все отеки делят: на гидродинамические – если основным способствующим фактором являются гидродинамический фактор, онкотические — если основным способствующим фактором является изменение онкотического давления, осмотические — если основным способствующим фактором является изменение осмотического давления и мембранные — если основным способствующим фактором является изменение проницаемости клеточных мембран.
Разделение отеков на гидродинамический, осмотический, онкотический и мембранный несколько условно, в реальных условиях в развитии всех отеков принимает участие все 4 фактора.
В зависимости от причин различают следующие виды отеков : сер-
дечные (застойные), застойные отеки несердечного происхождения, почечные, голодные (кахексические), токсические, воспалительные, нейротические, гормональные, аллергические.
Сердечные отеки возникают как результат сердечной недостаточности, обусловленной поражением миокарда (миокардит, инфаркт) или эндокарда (эндокардит, декомпенсированные пороки). Основными способствующими факторами развития сердечных отеков является гидродинамический, осмотический, онкотический и мембранный.
Недостаточность левой половины сердца приводит к венозному застою, повышению давления в системе малого круга кровообращения. Развивается застой крови в сосудах легких. Недостаточность функциональной ак-
тивности правой половины сердца, сопровождается повышением давления, венозным застоем в системе большого круга кровообращения, что сопровождается повышением инфильтрации плазмы крови и уменьшением резорбции жидкости в капиллярных сосудах. Отеки у животных в этом случае обнаруживают на участках телах удаленных от сердца,- в подкожной клетчатке живота, грудных и тазовых конечностях, в области подгрудка.
Развивающаяся при застое крови гипоксия и ацидоз приводит к нарушению трофики повышению проницаемости стенок сосудов, усиливается выход их них в ткани воды и плазменных белков.
Сердечная недостаточность приводит к тому. Что усиливается выработка альдостерона, при этом задерживается содержание натрия в крови, развивается гиперосмия, это служит сигналом для активизации выработки вазопрессина, который вызывает задержку воды в организме.
Всякий сердечный отек – это застойный отек, но не всякий застойный отек является сердечным. Застойные отеки несердечного происхождения возникают при эмболии, тромбозе вен, сдавливании сосудов неправильно наложенной повязкой, жгутом, туго подтянутой подпругой. Застойные отеки несердечного происхождения возникают во всех случаях при нарушении оттока межмышечной жидкости по лимфатическим сосуда. Основными факторами развития данных отеков являются гидродинамический и мембранный. При сдавливании вен в них повышается гидродинамическое давление, сосуды расширяются, прекращается отток межтканевой жидкости. Транссудации в очаге застоя способствуют гипоксия и ацидоз, которые приводят к увеличению проницаемости мембран. Транссудат сдавливая лимфотические протоки препятствуют лимфооттоку. Повышение давления в полых венах (недостаточность правой половины сердца) вызывает рефлекторный спазм лимфотических сосудов, приводя к лимфотической недостаточности. Нарушение лимфообращения является важным звеном в формировании сердечных отеков.
Сердечные отеки появляются чаще всего к концу дня, особенно при усиленной физической нагрузке, застойные отеки несердечного происхождения отличаются тем, что они ограничены, локализуются в тех местах, где имеет место сдавливание кровеносных сосудов и отсутствует зависимость их образования от времени суток.
Развитие почечных отеков обусловлено двумя факторами. Первый фактор – диффузное поражение клубочкового аппарата воспалительным процессом (гломерулонефрит), в результате чего резко снижается фильтрационная способность почек. Возникающее расстройство кровообращения в самих почках стимулирует повышенную выработку альдостерона, который способствует задержке натрия в организме. Повышенное содержание натрия в крови активизирует секрецию антидиуретического гормона, который усиливает реабсорбцию воды в дистальных отделах почечных канальцев, повышает
проницаемость капилляров в организме. Отличительная особенность отеков при гломерулонефрите является повышенная гидрофильность рыхлой соединительной ткани, возникающее под действием альдостерона, антидиуретического гормона и других биологически активных веществ, выделяемых почкой.
Второй фактор, определяющий развитие почечных отеков — преимущественное поражение канальцев почек. Остро и хронически протекающие нефрозы характерны выделением почками большого количества белка (преимущественно альбуминов). Развивающаяся гипопротеинемия обуславливает развитие гипоонкии крови, которое способствует перемещению жидкости из кровяного русла в ткани. Гипоонкия и сопровождающая ее гиперволемия, раздражая осмо- и волюморецепторы, рефлекторно стимулирует повышенный выброс альдостерона и задержку натрия и воды в организме. Определенное значение в механизме задержки воды и натрия при нефрозах может иметь повышение чувствительности почечной ткани к альдостерону и антидиуретическому гормону.
У больных животных почечные отеки можно наблюдать в области живота, подгрудка, области паха, крестца, гортани. Особенно четко проявляется отечность почечного происхождения в области век, часто у собак и свиней. Объясняется это тем, что указанные области богаты рыхлой клетчаткой, легко адсорбирующей электролиты. Почечные отеки чаще всего выражены утром.
КАХЕКСИЧЕСКИЕ (ГОЛОДНЫЕ) ОТЕКИ
Кахексические отеки возникают в результате недостаточного поступления питательных веществ в организм или их не усвоения. Алиментарная недостаточность может развиваться при скудном белковом кормлении, хронических тяжелых заболеваниях (злокачественные опухоли, инфекционные болезни, поражения желудочно-кишечного тракта, хроническая анемия). В патогенезе кахексических отеков ведущую роль играет гипопротеинемия. Снижение концентрации белков в крови ведет к падению онкотического давления, в силу чего вода не удерживается в просвете сосудов и перемещается в ткани. При голодании жизнь продолжается за счет использования организмом собственных запасов (устанавливается межорганный обмен веществ) при этом в тканях, органах увеличивается молекулярная концентрация, усиливается осмотическое давление и повышается потребление воды голодающими животными. При голодании развивается сердечно-сосудистая недостаточность, приводящая к повышению венозного давления, нарушению лимфообращения – создаются благоприятные условия для выхода жидкости из сосудистой системы в ткани. Важную роль в развитии кахексических отеков играет и повышение проницаемости стенки капиллярных сосудов, связанное с нарушением трофики. Голодные отеки могут появляться повсеместно, при этом кахексия сопровождается не только отечностью тканей, но и слизи-
стых, серозных оболочек, скоплением транссудата в различных полостях. Появление голодных отеков не зависит от времени суток.
Токсические отеки чаще всего наблюдаются у животных после укусов ядовитых змей, пчел, других жалящих насекомых. Причинами таких отеков могут быть отравления боевыми отравляющими веществами (фосген, дифосген), хлором, аммиаком.
В патогенезе токсических отеков основную роль играет проницаемость стенок кровеносных сосудов. В связи с разрушением клеток могут развиваться явления гиперонкии и гиперосмии в тканях и органах. Переходу воды в ткани, органы способствуют освобождаемые поврежденными клеточными элементами биологически активные вещества типа гистамина, серотонина, брадикинина, простогландинов. Токсические отеки локальны, их границы определяются характером поступления токсических веществ в организм. Вдыхание газообразных токсигенов приводит к отеку легких, поражение кожи ипритом, люизитом, кротоновым маслом ведет к ее отеку, если яды поступают в большой круг кровообращения, то отеки могут быть повсеместно.
Воспалительные отеки возникают в результате повреждения клеток, тканей в очаге воспаления. В отличие от других форм отеков их развитие обусловлено повышением проницаемости гистогематических барьеров. Это обусловлено многочисленными медиаторами воспаления, выделяемыми поврежденными клетками. Основное значение играют гистамин, серотонин, лизосомальные гидролазы, простагландины, лейкотриены, аденозинфосфорные кислоты (АТФ, АДФ, АМФ).
Важную роль в развитии воспалительных отеков играет онкотический фактор. В результате повреждения клеточных мембран за пределы кровеносных сосудов выходит воспалительная жидкость (экссудат), содержащая значительное количество белка (до 9 %). Содержание белков в тканевой жидкости при этом нарастает в первые 15-20 минут после действия патогенного фактора, стабилизируется в течение последующих 20 минут, а с 35-40 минут начинается вторая волна увеличения концентрации белков в ткани связанная с нарушением лимфоотока и затруднением транспорта белков из очага воспаления. Нарушение проницаемости сосудистых стенок при воспалении связано не только с накоплением медиаторов повреждения, а также с расстройством нервной регуляции тонуса сосудов. При уменьшении величины онкотического давления крови, (а при воспалении оно может снижаться на 1/3 в очаге воспаления), возникают отеки, развитие которых связано с выходом жидкости из сосудов в ткани в таких количествах, которые не успевают транспортироваться обратно в общий кровоток. Происходит задержка жидкости в тканях и формирование отека. В очаге воспаления в тканях идут дис-
трофические, некротические и атрофические процессы, что приводит к увеличению молекулярной концентрации и по закону осмоса вода идет в сторону большего осмотического давления.
Воспалительные отеки ограниченные, их появление не зависит от времени суток, и они сопровождают многие заболевания животных инфекционного и незаразного происхождения.
Аллергические отеки развиваются у сенсибилизированных животных в ответ на повторное попадание аллергена. Проявляются аллергические отеки гиперергическим воспалением в виде крапивницы, аллергической сыпи, резкой отечности на месте введения аллергена. Основную роль в патогенезе аллергических отеков придают образованию иммунных комплексов, которые приводят к разрушению (повреждению) клеток, образованию биологически активных веществ и как результат увеличения проницаемости кровеносных сосудов.
Наиболее часто отеки эндокринного происхождения обнаруживают у животных страдающих гипофункцией щитовидной железы. Дефицит тиреоидных гормонов приводит к нарушению белкового, жирового, углеводного, водно-солевого обменов. Патология обмена гликопротеидов ведет к накоплению в тканях муцина – слизеподобного вещества, связывающего воду и к появлению микседемы – слизистого отека.
В механизме развития любого вида отека всегда имеет место нарушение водно-электролитного баланса. Однако при некоторых видах отеков роль нервной системы выступает наиболее ярко и непосредственно. такие отеки называют нейрогенными. Возникают они как результат нарушения нервной трофики тканей и сосудов, нервно-рефлекторной регуляции водного обмена. Решающее значение в развитии отека нейрогенного происхождения имеют повышенная проницаемость сосудистой стенки и расстройство обменных процессов в тканях с нарушенной иннервацией. Отек кожи, слизистых оболочек можно наблюдать при невралгиях, в частности тройничного нерва, повреждение или сдавливание нервных стволов.
источник