Асцит – это патологическое состояние, при котором свободная жидкость скапливается в брюшной полости, что приводит к увеличению живота в размерах. В народе его еще называют водянкой. Это не отдельное заболевание, а проявление приспособительных механизмов организма. В большинстве случаев водянка живота возникает на фоне цирроза печени. Можно ли вылечить патологию? Сколько живут люди с таким диагнозом? Обо всем этом и многом другом речь пойдет в нашей статье.
Появление асцита при циррозе печени является явным признаком того, что организм больного уже просто не в силах бороться, а его защитные механизмы исчерпаны, то есть заболевание перешло на стадию декомпенсации. Специалисты выделяют три основных причины возникновения водянки:
- портальная гипертензия;
- вторичный гиперальдостеронизм;
- гипоальбуминемия.
Рассмотрим детальнее эти три пусковых фактора, участвующих в развитии асцита. Их специалисты относят к системным, или общим, причинам. Для начала поговорим о портальной гипертензии.
Происходит нарушение нормального кровотока по воротной вене печени. Это вызывает развитие застойных явлений и увеличение внутрибрюшного давления. Гипертензия затрагивает даже мелкие кровеносные сосуды. Их стенки не могут справиться с повышенной нагрузкой, что провоцирует увеличение проницаемости. В итоге жидкость пропотевает и без труда проникает в абдоминальную полость.
Печень несет ответственность за выработку биологически активных веществ, отвечающих за расширение кровеносных сосудов. В результате повреждения гепатоцитов (клетки печени) эти субстанции в значительном количестве проникают в системный кровоток. Это приводит к расслаблению гладкой мускулатуры кровеносных сосудов, нарушению кровотока и снижению давления.
Наиболее уязвимыми к таким изменениям в организме оказываются почки. Они начинают выделять ренин – вещество, стимулирующее выработку гормона надпочечников, альдостерон. Это приводит к задержке натрия и воды в организме.
Ученые не зря называют печень химической лабораторией нашего организма. Орган отвечает за продуцирование белка, в частности, иммуноглобулина. Вещество удерживает жидкость, не давая ей возможности выходить за пределы сосудистого русла.
На фоне разрушения печеночных клеток синтез белка нарушается. В результате этого преград для выхода воды уже не существует. Так и развивается асцит.
Также стоит упомянуть и о некоторых дополнительных причинах, ответственных за развитие водянки. В результате патологии происходит снижение объема циркулирующей крови. Для задержки натрия и воды организм подключает механизм компенсации кислородного голодания тканей. Происходит выброс антидиуретического гормона и альдостерона.
Снижение объема циркулирующей крови вызывает кислородное голодание сердечной мышцы. В итоге сила выброса крови значительно снижается. Это приводит к застойным явлениям в нижней полой вене, а также отекам ног за счет задержки крови на периферии.
Кроме системных провоцирующих факторов, специалисты выделяют и местные причины асцита. К ним можно отнести увеличение сосудистого сопротивления внутри гепатоцитов, а также внутрипеченочный блок, способствующий усилению образования лимфы.
ЗАПОМНИТЕ! Асцит при циррозном поражении печени диагностируется не у всех пациентов. Чаще всего патология обнаруживается у людей, разрушение тканей печени которых произошло на фоне систематического употребления алкоголя.
Как показывает статистика, асцит при циррозе возникает у больных в пятидесяти процентах случаев. Риск возникновения этого осложнения в разы увеличивают такие факторы:
- наличие сердечных патологий;
- малоактивный образ жизни;
- неправильно подобранное лечение;
- несвоевременная диагностика заболевания;
- почечная недостаточность;
- хронические патологии эндокринной системы;
- аутоиммунные заболевания;
- отравление;
- прием некоторых препаратов;
- вирусные гепатиты;
- погрешности в питании.
Цирроз печени – это тяжелое неизлечимое заболевание, в основу развития которого ложится повреждение ткани органа и последующее замещение ее рубцами. Водянка чаще всего развивается на последних стадиях заболевания и значительно ухудшает прогнозы.
На заметку! Асцит при циррозе печени – это серьезное осложнение, требующее экстренной медицинской помощи. Его развитие указывает на переход патологии в терминальную стадию.
Механизм появления данного нарушения уже хорошо изучен. В этом случае наблюдается появление обширных очагов некроза и замещение отмерших участков фиброзом. Это приводит к нарастанию деформации печени и, как следствие, к нарушению работы здоровых тканей.
Нормально функционирующие клетки печени замещаются аномальными. Мало того, что рубцы не могут выполнять никаких функций, они еще мешают оставшимся гепатоцитам. В итоге нормальные клетки недополучают питательные вещества из крови и отмирают.
Ситуация усугубляется еще и тем, что аномальные гепатоциты провоцируют выброс веществ, приводящих к расширению сосудов, которые к тому же организм усиленно наполняет кровью. Это приводит к увеличению объема циркулирующей крови и оказанию постоянного давления на стенки вен и артерий. В итоге в организме скапливаются соли и вода. Выйти естественным путем у них нет возможности. Это приводит к уменьшению эластичности сосудистых стенок и образованию пор, через которые выделяемая жидкость может попадать в брюшную полость.
Происходит формирование множества мелких сосудов, по которым кровоток пускается в обход поврежденных участков. Это ведет не только к более стремительному нарастанию циррозных изменений в печени, но и способствует появлению синдрома портальной гипертензии.
Постепенно снижаются фильтрационные возможности пораженного циррозом органа. Это вызывает повышение в крови токсических веществ, которые оказывают неблагоприятное воздействие на стенки сосудов, становясь причиной снижения их проницаемости. Таким образом, асцит появляется из-за воздействия сразу ряда неблагоприятных факторов, вызванных критическим поражением печени.
На первых стадиях осложненного цирроза живот не выглядит вздутым. Обнаружить патологические изменения можно только при помощи инструментальных методов диагностики, например, УЗИ. На начальной стадии жидкость может распределяться по кровеносным и лимфатическим сосудам. Несмотря на отсутствие клинических симптомов, кровеносные сосуды расширяются, давление в системе воротной вены повышается, а клетки печени замещаются не функционирующими рубцами.
ВАЖНО! Вода вытекает в брюшную полость на этапе, когда сосуды не выдерживают избыточной нагрузки. Всего в животе может скапливаться до десяти литров жидкости.
Асцит сопровождается постепенным увеличением живота в размерах. По мере прогрессирования цирроза мышечная ткань подвергается атрофическим изменениям. Однако, несмотря на это, вес и окружность талии неуклонно растут. Обращает на себя внимание непропорциональность размеров живота относительно других частей тела.
Кожные покровы передней брюшной стенки растягиваются и становятся гладкими. Нередко на ней появляются розовые растяжки. Под эпидермисом хорошо виднеются расширенные кровеносные сосуды, а также появляются множественные сосудистые звездочки.
По мере усугубления водянки у пациентов появляются жалобы на сильнейший дискомфорт и боли в животе. Наблюдается симптом флюктуации, то есть даже при легком толчке в бок пациента ощущается колебание жидкости внутри живота.
Повышение внутрибрюшного давления приводит к сдавливанию диафрагмы и уменьшению объема легких. Клинически это проявляется в виде сильнейшей одышки и учащенного дыхания. В положении лежа неприятные симптомы усугубляются. Без высокого подголовника или подушки пациенты не могут уснуть. Возникновение влажного кашля, посинение губ (цианоз), а также бледность кожных покровов указывают на развитие дыхательной недостаточности.
После каждого приема пищи человек ощущает неприятную тяжесть. Насыщение происходит от небольшого количества еды. Отрыжка и изжога становятся для таких пациентов постоянными спутниками. В некоторых случаях возникают приступы рвоты непереваренной пищей. Это связано с компрессией в области перехода из желудка в кишечник. Также в рвотных массах могут появляться примеси желчи.
Из-за скопившегося в животе экссудата кишечный тракт по всей своей протяженности испытывает повышенное давление. Это вызывает появление диарее или, наоборот, запоров. В тяжелых случаях возможно развитие кишечной непроходимости.
Скопившийся экссудат давит и на мочевой пузырь, что проявляется в виде частых и болезненных позывов к мочеиспусканию. Это создает идеальные условия для развития пиелонефрита и цистита.
Пациенты с асцитом страдают от сильного отека нижних конечностей. Появление данного симптома объясняется нарушенным оттоком лимфы. Состояние усугубляется сбоями в работе сердечно-сосудистой системы. Возможны скачки артериального давления.
Когда пациент стоит, жидкость под влиянием силы тяжести притягивается в нижние отделы живота. В лежачем положении она «растекается» к боковым его стенкам, напоминая «лягушачий живот».
Увеличение объема свободной жидкости в абдоминальной полости приводит к выпячиванию пупка вперед. Часто формируется пупочная грыжа. Выпотная жидкость может инфицироваться болезнетворными микроорганизмами, что может послужить причиной развития летального исхода.
В медицинской терминологии применяется общее название «отечно-асцитический синдром», который включает все нарушения при циррозе. Таким образом, это заболевание печени проявляется следующими симптомами:
- боль в правом подреберье;
- тяжесть после приема пищи;
- слабость, недомогание, сонливость, безразличие ко всему, что окружает;
- ухудшение памяти и работоспособности;
- точечные кровоизлияния;
- пятнистое покраснение ладоней;
- кровотечение;
- вздутие, урчание в животе;
- желтуха;
- импотенция и рост груди у мужчин;
- нарушение менструации, бесплодие у женщин;
- зуд кожи;
- «лакированный язык» за счет покраснения и отечности;
- сосудистые звездочки на лице;
- периодическое повышение температуры тела;
- эпидермис становится сухим, бледным, с желтоватым оттенком.
Сама по себе водянка не приводит к летальному исходу. Опасны осложнения, к возникновению которых она приводит. Скопившаяся жидкость сильно сдавливает жизненно важные органы, нарушая их нормальное функционирование. Особо уязвимой оказывается сердечно-сосудистая система.
Асцит опасен возникновением таких осложнений:
- Перитонит (воспаление брюшины). Обсеменение полости болезнетворными микроорганизмами вызывает развитие гнойного воспаления.
- Гидроторакс. В грудную полость проникает жидкость.
- Непроходимость кишечника. Возникает на фоне сдавливания органа большим количеством жидкости.
- Пупочная грыжа. Даже после вправления она выпадает обратно.
Сколько живут с асцитом при циррозе печени? Сложно однозначно ответить на этот вопрос. То, сколько сможет прожить пациент, во многом зависит от состояния сердечно-сосудистой системы, почек и печени. При циррозе на стадии компенсации прогноз в целом благоприятный. Как показывает практика, люди с таким диагнозом живут дольше при своевременно начатом лечении. Для того чтобы составить правильный прогноз, необходимо учитывать несколько важных критериев: возраст, скорость прогрессирования патологии, развитие сопутствующих заболеваний, соблюдение диеты.
В случае развития почечной недостаточности без проведения гемодиализа больные умирают в течение первых недель. При развитии декомпенсированного цирроза лишь в двадцати процентах случаев пациенты могут прожить до пяти лет.
На заметку! При соблюдении бессолевой диеты и рекомендаций лечащего врача больной человек может рассчитывать на хороший прогноз.
Наиболее эффективным методом избавления от последствий брюшной водянки является трансплантация печени. В некоторых случаях это является единственной возможностью вылечить асцит. При удачном проведении операции пациенты могут прожить еще не один десяток лет.
Специалисты выделяют категорию пациентов, для которых последствия отечно-асцитического синдрома являются наименее неблагоприятными. В группе риска находятся:
- пожилые люди;
- лица, страдающие гипотонией;
- онкологические пациенты;
- больные, имеющие сахарный диабет.
В настоящее время специалисты научились компенсировать состояние пациентов грамотно подобранными лекарственными препаратами и диетой. Однако следует учитывать, что существуют такие формы заболевания, которые плохо поддаются терапии. В этих случаях продлить жизнь хотя бы на несколько лет практически невозможно.
Лечение асцита при циррозе печени назначается в зависимости от стадии запущенного патологического процесса. На начальных этапах применяется консервативная терапия. Для улучшения состояния функционирования печени назначаются препараты с гепатопротекторным действием.
С целью выведения лишней жидкости и во избежание увеличения ее объема в брюшной полости показаны диуретические средства. Для недопущения бактериального перитонита могут быть назначены антибиотики.
В горизонтальном положении усиливается деятельность почек и повышается их фильтрационная способность. Это способствует очищению крови от скапливающихся токсических веществ. Поэтому больным с асцитом показан постельный режим.
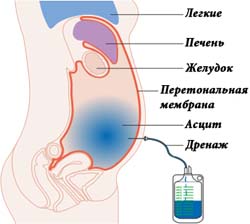
При неэффективности консервативного лечения к терапии назначается лапароцентез. Это малоинвазивная манипуляция, предполагающая откачивание жидкости из брюшной полости. При проведении процедуры может быть отобрано не более пяти литров жидкости. При одноразовом заборе большего количества жидкости присутствует высокий риск развития осложнений и шокового состояния.
При асците рекомендуется включать в рацион молочную и кисломолочную продукцию, телятину и постную говядину, нежирную рыбу. Меню должно включать блюда из яичных белков, гречневой и пшенной круп, а также соевой муки. Такой тип питания обусловлен способностью организма перерабатывать белки в достаточных количествах.
При декомпенсированном циррозе происходит резкое снижение способности к переработке протеинов. На этом этапе потребление белка ограничивается. В случае развития печеночной комы протеины и вовсе исключаются из рациона.
Избавиться от асцита народными средствами невозможно. Советы лекарей могут применяться в качестве вспомогательной помощи для облегчения симптомов.
Асцит – это скопление выпотной жидкости в брюшной полости, главным проявлением которого является увеличенный в размерах живот. Развитие патологии в большинстве случаев связано с такими причинами: повышение давления в системе портальной вены, недостаток белка в крови, повышенная выработка сосудорасширяющих гормонов и застой лимфы. Шансы развития водянки увеличиваются при несоблюдении диеты, гиподинамии, несвоевременно проведённой диагностике, сопутствующих патологиях сердца и почек. Выявить патологию на начальных стадиях довольно трудно, так как первые симптомы появляются при скоплении примерно полулитра экссудата.
К главным признакам осложненного цирроза можно отнести чувство распирания, метеоризмы, приступы тошноты, увеличение живота и проблемы с пищеварением. Продолжительность жизни во многом зависит от самого больного, который должен строго соблюдать питьевой режим и диету. В настоящее время не изобретены медикаменты, с помощью которых можно было бы восстановить функциональную активность печени. При скоплении большого количества жидкости в брюшной полости совершается лапароцентез – прокол брюшной стенки с последующей откачкой экссудата из организма. Своевременное хирургическое вмешательство позволяет предупредить развития опасных для жизни осложнений.
источник
Возникает асцит при циррозе печени в результате повышения кровяного давления в портальной вене и выраженного фиброза тканей с последующим нарушением синтеза альбуминов. Недостаток белка провоцирует выход жидкости за пределы кровяного русла. При этом у пациента появляется варикозное расширение вен на передней брюшной стенке, возникает сильная интоксикация организма и сердечная недостаточность из-за перикардита. Поэтому прогноз для длительной жизни у таких больных неблагоприятный.
Асцит может возникать при онкологии в случае пережатия сосудов, нарушения оттока крови и гепатоцитов.
Такое патологическое состояние обусловлено скоплением жидкости в брюшной полости. В результате на поверхности живота обнаруживается сеть варикозно расширенных вен, имеющих вид головы медузы. Асцит развивается при имеющемся у человека цирроза печени и не является самостоятельной патологией. Возникновение заболевания обусловлено нарушением оттока крови от воротной вены печени, из-за этого возникает водянка паренхимы органа с последующим накоплением экссудата в полости брюшины.
Вызвать асцит брюшной полости, а также отечность нижних конечностей может воздействие на организм человека таких факторов:
- неправильный рацион;
- отягощенная наследственность;
- избыточное употребление алкогольных напитков;
- курение;
- малоподвижный образ жизни;
- прием токсических медикаментов;
- контакт с ядами и токсинами;
- частые стрессы;
- сердечная недостаточность;
- нарушение сократительной функции сосудов.
Увеличение размеров живота и накопление экссудата в брюшной полости обусловлено такими факторами:
- повышение венозного давления в воротной вене с развитием портальной гипертензии;
- печеночно-клеточная недостаточность из-за замещения здоровой ткани фибриновыми волокнами;
- сердечная недостаточность;
- дефицит плазмы в кровяном русле.
Асцит при циррозе печени возникает в результате высокого давления в воротной вене, что обусловлено длительно текущим воспалительным процессом в органе при гепатите. При этом печень перестает нормально функционировать из-за выраженного фиброза тканей. Нарушается основная белково-синтетическая функция печени, что приводит к снижению осмотического давления в плазме. Жидкость начинает скапливаться во всех полостях, в том числе, и в перикарде. Это вызывает снижение работоспособности сердца и приводит к еще большему отеку. В результате значительно снижается количество плазмы в кровеносном русле.
Асцит при циррозе вызывает у пациента такие клинические признаки, как:
- большой асцитический живот;
- варикозно расширенная сосудистая сетка в виде головы медузы;
- боль в правом подреберье;
- ощущение передвижения жидкости в животе во время ходьбы;
- нарушение процессов пищеварения;
- диспепсия и метеоризм;
- отеки рук и ног;
- выпирание пупка с образованием грыжи.
Температура при циррозе печени немного поднимается или остается нормальной.
Заподозрить гидроторакс печени вследствие скопления внутри брюшной полости жидкости, можно при внешнем осмотре и расспросе пациента о беспокоящих его симптомах. Для подтверждения диагноза используют метод ультразвуковой диагностики, который позволяет визуализировать паренхиму и определить количество скопившейся жидкости. Как дополнительные методы можно использовать магнитно-резонансную и компьютерную томографию. Рекомендуется также ангиография или допплерография сосудов печени. Проводится сдача общего и биохимического анализа крови, что помогает оценить активность основных функций печени.
Вылечить асцит можно только при комплексном подходе и устранении причины, которая спровоцировала цирроз. С этой целью используются различные медикаментозные средства, которые оказывают гепатопротекторный эффект. Устранить отек помогут мочегонные препараты, а избавиться от водянки можно, если вливать внутривенно растворы альбумина. Лечить асцит можно, используя народные средства, но такая терапия должна сочетаться с традиционной. Рекомендуется также щадящая диета при циррозе печени.
При увеличении размеров живота рекомендуется использовать такие специальные печеночные сборы трав, как:
- отвар из толокнянки и грыжника;
- сушеная кожура фасоли;
- березовые почки для приготовления ванны.
Народное лечение является легкодоступным и полностью безвредным, однако его необходимо сочетать с основной терапией. Это обусловлено недостаточной эффективностью проводимых мероприятий. Народные методы лечения часто включает в себя фитотерапию, гирудотерапию и другие методики. Лечение народными средствами можно проводить в домашних условиях, но предварительно нужно проконсультироваться с доктором.
При увеличении живота в размерах назначаются противовоспалительные средства от асцита. Они помогают уменьшить выраженность фиброза. С этой целью также показаны гепатопротекторы, а при вирусном поражении используются интерфероны. Полезными будут эссенциальные фосфолипиды. Устранить жидкость в печени можно хирургическим путем, сделав прокол передней брюшной стенки с помощью специальной длинной иглы. Это мероприятие не дает благоприятного прогноза на жизнь пациенту, а помогает только на определенное время, и процедуру нужно повторять. Несколько уменьшить симптомы при этом заболевании помогут мочегонные препараты.
Лечение асцита народными средствами возможно только при сочетании с традиционными методами.
Диета при асците брюшной полости должна быть щадящей и заключается в ограничении жирной, жареной и острой пищи. Рекомендуется стол номер 5. Основные блюда в нем состоят из бобовых, творога, кефира, нежирной сметаны и низкокалорийной рыбы. Есть при циррозе печени нужно небольшими порциями по 300—400 грамм, но не менее чем 5—7 раз в день. Расчет калорий производят в зависимости от исходной массы тела человека до болезни. Люди, которые правильно питаются, могут избежать развития опасных для жизни осложнений и живут намного дольше.
Патогенез асцита при циррозе печени обусловлен воздействием факторов внешней среды, курения, употребления алкогольных напитков и неправильного питания. Поэтому устранить заболевание можно, если избегать этих патологических воздействий. Осложненный асцит имеет неблагоприятный прогноз для жизни и трудовой деятельности. При нем живот растет очень быстро, что приводит к декомпенсации асцита.
источник
Асцит при циррозе печени начинает проявляться на декомпенсированной стадии развития этого заболевания. Данное осложнение характеризуется скоплением выпота в брюшной полости. На фоне асцита велика вероятность присоединения вторичной инфекции и развития перитонита. При таком неблагоприятном течении летальный исход наблюдается почти в 100% случаев.
Асцит брюшной полости является распространенным осложнением течения цирроза печени, а не обязательным симптомом этого заболевания. Механизм появления такого нарушения, как асцит, при критическом циррозном поражении печени уже хорошо изучен. В этом случае наблюдается появление обширных очагов некроза и замещение отмерших участков фиброзом. Это приводит к нарастанию деформации органа и нарушению работы здоровых тканей.
Происходит формирование множества мелких сосудов, по которым кровоток пускается в обход поврежденных участков. Это ведет не только к более стремительному нарастанию циррозных изменений в печени, но и способствует появлению синдрома портальной гипертензии.
Данный эффект является одним из главных в процессе появления асцита. Кроме того, по мере поражения тканей печени наблюдается снижение выработки этим органов белков, что приводит к повышению проницаемости кровеносных сосудов. Еще одним фактором, повышающим риск появления асцита, является увеличение продукции гормонов на фоне поражения печени и застой лимфы, наблюдающиеся почти у всех больных циррозом.
Постепенно снижаются фильтрационные возможности печени, пораженной циррозом, и в крови повышается уровень токсинов. Данные вещества оказывают неблагоприятное воздействие на стенки сосудов, становясь причиной снижения их проницаемости.
Таким образом, асцит появляется, когда из-за воздействия сразу ряда неблагоприятных факторов, вызванных критическим поражением печени, из сосудов и лимфатической системы начинает пропотевать экссудат, скапливающийся в дальнейшем в животе. В тяжелых случаях в животе пациента может сохраняться до 20 л и выпота, который оказывает компрессионное воздействие на окружающие органы и ткани.
Появление асцита при циррозном поражении печени диагностируется не у всех людей, страдающих циррозным поражением печени. Выделяется ряд факторов, которые могут поспособствовать появлению подобной проблемы. Наиболее часто скопление экссудата выявляется у пациентов, у которых разрушение тканей печени произошло на фоне систематического употребления алкоголя.
Выше риск развития асцита, если даже после выявления циррозных изменений печени, пациент не может отказаться от приема спиртного и других вредных привычек. Кроме того, повышает вероятность скопления жидкости в брюшной полости при циррозных изменениях печени при несоблюдении пациентом прописанной ему диеты и водного режима. К факторам, способствующим появлению цирроза и асцита, относятся и вирусные гепатиты. Кроме того, способствуют быстрому развитию асцита следующие состояния:
- прием некоторых лекарственных средств;
- отравление;
- хронические или острые инфекционные процессы;
- присутствующие у пациента аутоиммунные заболевания.
Крайне высок риск патологического накопления выпота в животе у пациентов, имеющих, помимо цирроза, заболевания сердечно-сосудистой системы. Кроме того, чаще диагностируется подобная проблема и у тех, кто имеет хронические заболевания эндокринной системы.
Асцит отличается характерной клинической картиной, поэтому определить данное нарушение можно на основе имеющих симптомов. Первые клинические проявления могут быть отмечены у пациента уже после накопления хотя бы 1 л жидкости. Даже при таком незначительном объеме жидкости у пациентов нередко наблюдается вздутие живота, метеоризм и ухудшение работы органов ЖКТ.
Асцит сопровождается постепенным увеличением объема живота. Несмотря что мышечная ткань у пациентов стремительного атрофируется из-за прогрессирования цирроза, окружность живота и вес неуклонно растут. При этом все более отчетливым становится непропорциональность размеров живота относительно других частей тела.
Нередки случаи, когда окружность живота всего за сутки сильно увеличивается. Кожа на животе постепенно натягивается и становится гладкой и сильно натянутой. Нередко на ней появляются розовые растяжки. У большинства пациентов под кожей хорошо видны расширенные кровеносные сосуды. Появляются множественные сосудистые звездочки.
По мере усугубления асцита у больных появляются жалобы на сильнейший дискомфорт и боли в животе. Наблюдается симптом флюктуации, т. е. при легком толчке в бок пациента ощущается колебание жидкости внутри живота.
При асците возрастает давление в брюшной полости. Из-за этого сдавливается диафрагма и происходит уменьшение объема легких. Данный эффект приводит к появлению сильнейшей одышки и учащения дыхания. В горизонтальном положении ситуация усугубляется. Кроме того, на дыхательную недостаточность может указывать бледность кожных покровов, кашель и посинение губ.
Из-за постоянно сохраняющегося давления жидкости на желудок возникает чувство тяжести после каждого приема. Пациент насыщается меньшим количеством пищи. Частыми становятся случаи отрыжки и изжоги. Возможны приступы рвоты непереваренной пищей. Данный симптом возникает из-за компрессии области перехода из желудка в кишечник.
При асците кишечник по всей своей протяженности подвергается повышенному давлению со стороны скопившейся в животе экссудата, что приводит к появлению диареи или запоров. В тяжелых случаях возможна кишечная непроходимость. У некоторых пациентов отмечаются приступы рвоты с желчью.
Постоянное давление на мочевой пузырь приводит к появлению частых позывов к мочеиспусканию. Создаются условия для развития пиелонефрита и цистита. При асците нередко нарастают нарушения оттока лимфы, из-за чего почти у всех пациентов возникают сильнейшие отеки ног.
У большинства пациентов по мере прогрессирования данного осложнения наблюдается появление признаков нарушения работы сердечно-сосудистой системы. Возможны скачки АД, тахикардия, брадикардия и т. д. По мере накопления жидкости наблюдается выпячивание вперед пупка. Возможно формирование пупочной грыжи. При заражении экссудата бактериями происходит быстрое инфицирование органов. Данное состояние всего за сутки может стать причиной летального исхода.
В зависимости от степени запущенности выделяется 3 стадии асцита, развивающегося на фоне циррозного поражения тканей печени. При 1 стадии патологии объем скапливающегося в животе выпота не превышает 3 л. В этом случае клинические проявления заболевания выражены слабо. Выявить патологию можно при выполнении диагностических исследований.
При 2 стадии асцита объем выпота, скапливающегося в животе у пациента, колеблется в пределах от 3 до 10 л. При этом наблюдается постепенно нарастающее изменение окружности и формы живота. Мышцы еще не растягиваются. Объем легких не снижается, поэтому не наблюдается появления признаков легочной недостаточности. При этой форме асцита поражение печени уже настолько интенсивно, что у пациента появляются симптомы печеночной энцефалопатии.
При 3 стадии асцита в животе скапливаются от 10 до 20 л жидкости. Из-за этого меняется форма живота. Происходит постепенно нарастающее растяжение мышц передней стенки живота. Наблюдается сдавливание диафрагмы. Нарушается работа сердца и нарастает отечность мягких тканей тела.
Асцит может быть транзиторным, стационарным и напряженным в зависимости от того, как он поддается терапии. При транзиторном варианте течения асцита использования консервативных методов достаточно для устранения всех симптоматических проявлений данного осложнения.
При стационарной форме медикаментозного лечения и соблюдения диеты недостаточно. Пациенту требуется госпитализация и проведение хирургического вмешательства для устранения лишней жидкости. Такие процедуры помогают быстро улучшить состояние. При напряженной форме асцита, несмотря на все лечебные мероприятия, наблюдается прогрессирование накопления выпота. При таком течении патологии спасти пациента почти невозможно.
При появлении малейшего признака асцита пациентам с циррозом печени необходимо обратиться к лечащему гепатологу. Возможно потребуется консультация у ряда других узконаправленных специалистов. Сначала врач осматривает пациента и уточняет характер жалоб. Обязательно выполняется пальпация живота и измерение его окружности. После этого назначается ряд исследований. Они позволяют получить больше данных о нарастающих в организме пациента процессах.
При проведении общего анализа крови на развитие асцита может указывать увеличение количества лейкоцитов и ускорение СОЭ. Показательной является и анемия. При проведении общего анализа мочи выявляется повышенный белок, указывающий на нарушение работы печени. При выполнении биохимии крови особое внимание уделяется показателям АЛТ и АСТ, а также билирубина.
К методам инструментальной диагностики, применяющимся для уточнения стадии запущенности асцита, относится рентгенография и УЗИ. Кроме того, нередко назначается проведение КТ или МРТ. В ряде случаев выполняется пункция выпота для определения его составных компонентов. Данное исследование позволяет исключить заражение экссудата патогенной микрофлорой. После проведения комплексной диагностики может быть назначено лечение этого патологического состояния.
Эффективность терапии асцита зависит от стадии его запущенности. На 1 и 2 стадиях патологического процесса применяются консервативные методы. В схему лечения для улучшения функционирования печени включаются гепатопротекторы. Это препараты растительного и синтетического происхождения, которые защищают оставшиеся здоровые ткани и способствуют улучшению отведения желчи из протоков и мягкому понижению холестерина. К таким медикаментам относятся:
Для восстановления баланса углеводного и жирового обмена, а также устранения признаков интоксикации применяются эссенциальные фосфолипиды. Данные медикаменты защищают печень и способствуют появлению новых клеток. К таким медикаментам относится Фосфоглив и Эссенциале. Эти препараты при циррозе можно использовать длительными курсами.
Часто при асците назначаются гепатопротекторные аминокислоты. Они стимулируют обменные процессы в тканях и помогают сохранить функциональные клетки органа. К таким медикаментам относятся Метионин и Орнитин. При наличии у пациента гепатита вирусной этиологии назначаются противовирусные лекарства. Наиболее часто используются Рибавирин, Пегасис и Адефовир. Ограниченно могут применяться обезболивающие средства.
Для восполнения дефицита белков и восстановления нормального коллоидного давления назначается введение Альбумина. Если цирроз, а затем и асцит были вызваны аутоиммунными нарушениями, назначается использование стероидных противовоспалительных препаратов. К таким лекарственным средствам относится Преднизолон. Часто в схему лечения вводятся поливитамины.
При асците в схему терапии нередко включаются мочегонные средства. Данные медикаменты способствуют быстрому выведению жидкости из организма и препятствуют повышению ее объема в брюшной полости. К часто назначающимся при асците диуретикам относятся:
Для повышения эффекта от лечения пациенту рекомендуется придерживаться постельного режима, так как в горизонтальном положении усиливается деятельность почек и повышается их фильтрационная способность. Это способствует очищению крови от скапливающихся токсинов. При наличии риска заражения скопившегося экссудата назначаются антибиотики для недопущения развития перитонита. Препараты подбираются с учетом имеющейся у пациента симптоматики. Большинство медикаментов назначаются короткими курсами, чтобы избежать их гепатотоксического действия.
При неэффективности консервативного подхода к терапии назначается лапароцентез. Это малоинвазивное хирургическое вмешательство. Данная манипуляция предполагает откачивание жидкости из брюшной полости. При проведении процедуры может быть отобрано не более 5 л жидкости. При одноразовом заборе большего количества жидкости повышен риск развития осложнений и шокового состояния.
Подобные манипуляции позволяют уменьшить объем живота, улучшить общее состояние и устранить болевой синдром. При проведении лапароцентеза имеется риск занесения инфекции и развития перитонита, поэтому к данной процедуре врачи прибегают при крайней необходимости. Кроме того, лапароцентез не рекомендуется проводить более 2–3 раз в год из-за высокого риска развития спаечной болезни.
Единственным способом устранить полностью асцит является трансплантация печени. Однако пересадка органа при циррозе также сопряжена с высоким риском развития осложнений.
Чтобы снизить риск асцита, пациентам, страдающим циррозом печени, нужно соблюдать специальную диету и правильный питьевой режим. Количество потребляемой в сутки воды не должно превышать 1,5 л. Пищу нужно принимать небольшими порциями не менее 5–6 раз в сутки. Следует по возможности полностью исключить прием поваренной соли. Калорийность суточного рациона должна составлять около 2000–2500 ккал. К продуктам, рекомендованным при асците, развившемся на фоне цирроза, относятся:
- свежие овощи;
- гречневая каша;
- рисовая каша;
- овсянка;
- нежирные творог и кефир;
- подсушенный ржаной хлеб;
- яичный белок;
- нежирные рыба и мясо;
- нежирное молоко;
- мед;
- зеленый чай;
- компот;
- домашние кисели.
Из рациона необходимо исключить жирные сорта мяса и рыбы, копчености, алкоголь и газированные напитки, кофе, жареные блюда, сдобу, маргарин, грибы, консервацию.
Особое внимание нужно уделять способу приготовления блюд. В рацион можно вводить блюда, приготовленные на пару, тушеные или отварные продукты. Допускается употребление свежих овощей. Примерное меню на сутки для пациента, страдающего асцитом на фоне цирроза, выглядит следующим образом:
- Завтрак: овсяная каша на молоке с 1 ч. л. меда, нежирный творог, зеленый чай.
- Ланч: белковый омлет на пару, компот, запеченное яблоко.
- Обед: овощной суп, отварная куриная грудка, гречневая каша, запеченные овощи, кисель.
- Полдник: овсяное печенье, нежирный сыр, компот.
- Ужин: легкий овощной суп, голубцы с куриным фаршем, отвар шиповника.
Учитывая, что цирроз печени отличается стойко прогрессирующим течением, у пациентов наблюдается нарастание признаков асцита. При этом ухудшается и общее состояние больного. Накопление жидкости не является опасным осложнением, но риски для жизни пациента создают нарушения, которые развиваются на его фоне. Присоединение вторичной инфекции часто становится причиной гибели больного.
Раннее начало лечения цирроза печени и асцита позволяет отсрочить наступление неблагоприятного исхода. Асцит указывает на выраженное поражение тканей печени, поэтому при появлении данного осложнения состояние пациента требует комплексной терапии. В среднем больные с асцитом, развившемся на фоне цирроза, живут не более 5 лет. Единственным шансом продлить жизнь пациента является пересадка органа.
источник
Асцит при циррозе печени представляет собой одно из наиболее характерных осложнений недуга, которое возникает из-за роста давления в системе портальной вены и проявляется скоплением свободного выпота в брюшной полости с резким увеличением в объемах живота. Асцит не является отдельной нозологической единицей, а лишь симптомом, который указывает на прогрессирование патологии и развитие ее осложнений в результате исчерпания потенциала компенсаторных механизмов.
Согласно статистическим исследованиям, при цирротическом поражении печени асцит развивается у каждого второго пациента, который болеет на протяжении 7-10 лет. В большинстве клинических случаев, данное осложнение основного заболевания свидетельствует о декомпенсации патологического процесса, и приводит к летальному исходу уже через 2-5 лет от появления его первых признаков.
Скоплению жидкости в брюшной полости при циррозе способствуют сразу несколько процессов, которые сопровождают данную патологию:
- дегенерация гепатоцитов и нарушение архитектоники печени приводит к повышению давления в портальной вене, что существенно ухудшает кровоток в системе брюшных сосудов и способствует скоплению жидкости;
- асцит при циррозе печени развивается также по причине замещения нормальных гепатоцитов фиброзной тканью, что вызывает снижение их основной функции – синтеза белков крови, ведущего к падению осмотического давления плазмы и ее выхода в полость живота;
- патологический процесс способствует развитию сердечной недостаточности и увеличения объема свободной жидкости;
- снижение объема плазмы ведет к увеличению выброса гормона альдостерона, который удерживает в организме жидкость и ведет к нарастанию симптомов асцита.
Как правило, незначительное скопление экссудата в брюшной полости не отображается на общем состоянии и самочувствии пациента. Первые симптомы асцита появляются, когда количество жидкости в животе достигает одного литра.

На фоне вздутия живота появляется дискомфорт и боли по ходу кишечника, может формироваться паховая грыжа и отекают нижние конечности. Пациенты с асцитом жалуются на одышку, которая является результатом дыхательной недостаточности, вызванной сжатием легких диафрагмой. Асцит приводит также к дисфункции органов малого таза, когда выявляются нарушения со стороны мочевого пузыря и внутренних половых органов.
При асците и циррозе печени очень важен режим и характер питания больного человека. Несоблюдение диеты при подобном поражении печени может существенно обострить патологический процесс и привести к развитию тяжелых осложнений, которые его сопровождают.

Диета при асците с циррозом печени категорически запрещает употреблять в пищу следующие продукты:
- копчености, колбасы, сосиски и консервы;
- жареные блюда, особенно мясо;
- пища, приготовленная на основе жиров животного происхождения;
- сдобные изделия, сладости, выпечка;
- грибы в любом виде;
- майонез и острые соусы;
- маргарин;
- напитки, содержащие кофеин;
- алкоголь.
Во многих схемах питания при асците присутствуют такие продукты, как:
- нежирный творог, кефир, молоко, сметана;
- ржаной хлеб, отруби;
- овсяная, гречневая, рисовая каша;
- отвар шиповника и кисели из свежих ягод (клюква, вишня);
- мясо птицы, говядина;
- яичный белок;
- рыба.
- завтрак – омлет, приготовленный на пару, кусочек хлеба с отрубями, некрепкий чай;
- обед – легкий суп с рисом и куриными фрикадельками, гороховое пюре с пареной рыбой, салат с овощей и зелени, отвар шиповника;
- полдник – картофельное пюре и рыбные котлеты, вишневый кисель;
- ужин – суп из макарон, сухари с медом, кефир.
В качестве перекусов можно использовать овсяное печенье, банан, чай с молоком или лимоном.
Медикаментозное лечение цирроза печени с асцитом включает в себя использование следующих групп препаратов:
- синтетические гепатопротекторы, действие которых направлено на улучшение локального кровотока и создание дополнительного защитного барьера для гепатоцитов;
- гепатопротекторы природного происхождения, которые надежно защищают железистую ткань от прогрессирующей деструкции и замещения здоровых гепатоцитов участками фиброза;
- аминокислоты, которые обладают гепатопротекторным действием;
- желчегонные препараты, улучшающие отток желчи и препятствующие ее попаданию в кровяное русло;
- фосфолипиды, которые уменьшают проявления интоксикационного синдрома и улучшают обмен жиров, углеводов;
- препараты альбумина, позволяющие восполнить недостающее количество белков в плазме крови и нормализующие осмотическое давление;
- стероидные гормоны, снижающие проявления аутоиммунных процессов, которые запускаются при циррозе;
- противовирусные средства, которые целесообразно применять при циррозе печени вирусной этиологии;
- мочегонные препараты, способствующие выведению лишней жидкости из организма и препятствующие нарастаниям проявлений асцита.
Лечить асцит хирургическим методом специалисты предпочитают в крайних случаях, когда все консервативные методики оказались полностью неэффективными и не принесли пациенту улучшения общего состояния. Операция по выкачиванию лишней жидкости с брюшной полости носит название лапароцентез. Методика подразумевает выведение экссудата через прокол, сделанный специальной иглой. Процедура проводится под строгим контролем лечащего врача.
За один раз пациенту нельзя удалять более 5 литров жидкости, так как всегда существует риск развития у больного коллаптоидного состояния и даже внезапной смерти.
Цирроз печени и его осложнения, к сожалению, относится к числу заболеваний, излечить которые полностью невозможно. Именно поэтому оно является наиболее распространенной причиной смертности пациентов гастроэнтерологического отделения. Сколько живут с циррозом печени после начала асцита? Подобный вопрос врачам приходится слышать ежедневно. Попробуем найти на него ответы.
На продолжительность жизни пациентов с асцитом оказывают влияние сразу несколько факторов:
- правильный образ жизни человека;
- соблюдение диеты;
- индивидуальные особенности организма пациента;
- адекватность и своевременность лечения основного недуга;
- стадия заболевания относительно его компенсации;
- стремительность патологического процесса.
Изучая вопрос, сколько живут с асцитом при циррозе печени, ученым удалось установить факт, что пациенты с компенсированными формами заболевания и неярко выраженным асцитическим синдромом могут прожить более 10 лет при условии грамотного и своевременного лечения патологических симптомов, а также предупреждения осложнений.
К сожалению, согласно статистическим данным, у многих пациентов с асцитом диагностируется именно декомпенсированная форма цирроза печени. При таком варианте течения заболевания прогнозы для больного человека не самые лучшие. Как правило, пациенты погибают от осложнений основного недуга на протяжении 2-5 лет от появления первых признаков скопления жидкости в брюшной полости.
источник
Для разрушения печени человека существует огромное количество провоцирующих факторов (алкоголь, гепатит, частые интоксикации). Они часто становятся причиной цирроза, осложненного асцитом. Поэтому к его лечению нужно отнестись очень внимательно. Тут не допускается самолечение либо отказ от рекомендаций, прописанных врачом.
Проблемы с печенью должны стать сигналом о том, что необходимо полностью изменить жизнь и привычки. В запущенном состоянии лечить асцит очень сложно, поэтому нельзя допускать того, чтобы осложнение цирроза зашло слишком далеко. Однако, если вовремя обратиться к врачу и приостановить развитие патологии, можно продлить себе жизнь минимум на 10 лет.
Среди всех осложнений, которые возможны при болезни печени, асцит считается самым опасным и распространенным. При наличии такого диагноза больному не стоит рассчитывать на быстрое выздоровление. Если вовремя заняться лечением недуга, можно приостановить развитие патологии либо полностью избавиться от нее.
Основные терапевтические меры должны быть направлены на устранение цирроза, как первопричины проблемы. Само заболевание очень неприятно. Асцит – это скопление жидкости в брюшной полости.
Статистика показывает, что почти 3/4 больных с циррозом печени сталкиваются с таким осложнением, как асцит. Из-за высокого содержания жидкости в некоторых органах происходит нарушение кровообращения. Печень уже не может получать достаточное количество крови, а сердцу приходится работать в экстренном режиме из-за постоянно высокого давления. Все это очень опасно и может привести к самым нехорошим последствиям.
Смотрите видео об асците:
Чаще всего у больных с диагнозом цирроз асцит возникает по причине нарушения синтеза белка. Недостаток альбумина приводит к повышенной проницаемости сосудов. В результате жидкость начинает переливаться из кровяного русла в брюшную полость. На фоне нарушения работы печени происходит увеличение концентрации натрия. За счет этого лишняя жидкость не уходит, а надолго задерживается в теле больного.
Привести к асциту может и недостаточность лимфатической системы. Две трети всей лимфы производится печенью. Но цирроз перегружает орган, что становится препятствием для нормального лимфооттока. Часть жидкости не может нормально уходить и начинает просачиваться в брюшную полость.
Количество воды зависит от запущенности асцита. Если живот становится очень большим, лечение значительно затрудняется.

До определенного момента больной может не замечать никаких явных признаков проблемы. Чаще всего они проявляются тогда, когда количество лишней жидкости становится больше одного литра. При этом когда больной находится в вертикальном положении, его живот немного отвисает. Характерным признаком асцита является выпячивание пупка.
Если на этом этапе больного положить на спину, можно заметить, что боковые части живота разойдутся в разные стороны, а в центре будет виднеться углубление. То есть, вода, которая находится в животе, просто растечется. Когда кожа растянется, на ней можно будет заметить четкие венозные линии.
Другие видимые симптомы у пациента отсутствуют. Иногда количество жидкости становится просто огромным, поэтому человек не может выполнять свои обычные задачи без посторонней помощи. Эта стадия считается запущенной. Тут, скорее всего, без хирургического вмешательства не обойтись.
Существует несколько вариантов развития заболевания и лечения:
| Малый асцит | При нём явные симптомы будут не особо заметны. При такой форме заболевания количество жидкости в брюшной полости не превышает 3 литров. |
| Средний асцит | При нём проблемы с животом будут видны даже невооруженным глазом. Форма тела будет меняться, тем не менее, на работе жизненно важных органов это пока не будет сказываться. Подобный тип заболевания отмечается при количестве жидкости менее 20 литров. |
| Большой асцит | Это огромный живот, в котором скапливается более 20 литров лишней жидкости. В таком объеме она будет очень опасна для некоторых внутренних органов. Часто появляются проблемы с дыханием. Если не лечить асцит на этой стадии, болезнь может стать причиной летального исхода. |
Помимо количества, специалисты обращают внимание на характер жидкости. От этого во многом зависит окончательный диагноз.
| Транзиторный асцит | Предвещает благоприятный исход лечения. Часто вылечив цирроз данная форма недуга проходит сама. Но для большей эффективности может быть использована медикаментозная терапия либо народные методы. |
| Стационарный асцит | Не стоит рассчитывать на консервативное лечение. Тут чаще всего используют хирургические методы. Хотя бывают и такие ситуации, когда при стационарном асците количество жидкости остается прежним, но уровень воды не склонен к увеличению. |
| Напряженная форма асцита | Самая опасная форма. Тут жидкость скапливается в больших количествах и постепенно увеличивается, несмотря на все терапевтические методы. |

Все зависит от запущенности патологии. Но лечение не даст желаемого результата, если не будет устранена первопричина, то есть цирроз печени. В медицине отсутствует средство, которое способно полностью вылечить заболевание, проводится только трансплантация печени. Если распад клеток печени будет остановлен, то угроза асцита исчезнет.
Сам асцит без устранения цирроза вылечить нельзя. Но можно снизить выраженность неприятных симптомов. Для этого должны быть правильно подобраны гепатопротекторы, которые защищают печень от распада и противовирусные средства, защищающие при гепатите С и В.
Важную роль в медикаментозном лечении асцита, вызванного циррозом печени, играет Альбумин. Это лекарственное средство позволяет восстановить уровень белка в крови, что снизит приток жидкости в брюшную полость.
На первых этапах развития патологии нередко назначают Спирикс либо Альдактон, которые помогают вывести лишнюю жидкость из организма больного.
Средства из «бабушкиной аптечки» можно использовать исключительно с одобрения лечащего врача. Если одному пациенту отвары лекарственных трав помогут, то для другого они могут стать причиной усугубления ситуации. Поэтому любое лечение при циррозе печени с асцитом должно проходить под пристальным контролем специалиста.
Если врач одобрит, можно использовать отвар из стручков фасоли. Для этого нужно взять 20 г фасоли и залить литром кипяченой воды. Далее все ставится на огонь и доводится до кипения. После этого отвару нужно дать остыть в течение 40 минут. Принимают народное лекарство трижды в день. Последний прием должен быть не позднее 8 часов вечера.
Для выведения лишней жидкости хорошо помогает отвар петрушки. При асците будут полезны и листья, и семена. В общей сложности сухого компонента нужно 300 граммов. Это количество заливается литром воды и проваривается 15 минут. Затем нужно все снять с огня и процедить. Принимают лекарство каждый час на протяжении 3 суток. За один раз можно использовать около 1 чайной ложки отвара.
При асците можно использовать отвары из березовых листьев и хвоща, из толокнянки и грыжника, а также из липы и мать-и-мачехи. Хорошо помогает компот из абрикоса и обертывание с использованием отвара березовой коры.
Узнайте о лечении чаями асцита в видео:
Если цирроз находится в стадии декомпенсации, пациенту нужна будет срочная операция. Это сложное хирургическое вмешательство, при котором предварительно следует откачать избыток жидкости. Для этого используется метод лапароцентеза.
Подобная методика предусматривает введение иглы в брюшную полость с последующим выкачиванием жидкости. За один раз более 5 литров удалять нельзя, поэтому для полного очищения брюшной полости используется несколько подходов.
Правильное питание является важным условием успешного лечения. Подбирать продукты нужно тщательно, так как больному нельзя простые углеводы, напитки с кофеином, соусы, такие как майонез и кетчуп, а также все специи, приправы и даже мороженое. О копченой и жирной пище следует забыть надолго.
В рационе обязательно должна присутствовать отварная рыба, мясо нежирных сортов, а также овощи, зелень и фрукты. Хорошо подходит пища, приготовленная на пару.

Главной профилактической мерой для предупреждения такого осложнения, как асцит, будет воздержание от алкоголя и вредных продуктов при наличии цирроза. Проблемы с печенью должны стать сигналом о том, что необходимо полностью изменить жизнь и привычки. В этом случае осложнений при циррозе быть не должно.
Сам по себе цирроз является опаснейшим недугом. Если к нему прибавится такое осложнение, как асцит, вероятность летального исхода будет крайне высока. Это происходит из-за сильнейшей интоксикации организма ацетоном и кетоновыми телами.
Статистика показывает, что всего 10% пациентов с запущенным асцитом живут более одного месяца после возникновения подобного осложнения. Однако, если вовремя начать лечение, прогноз вполне благоприятный.
У больных с диагнозом цирроз асцит возникает по причине нарушения синтеза белка или недостаточности лимфатической системы. Характерным признаком асцита является выпячивание пупка. Диагностировать асцит на начальных стадиях можно на УЗИ. Асцит на фоне цирроза – это очень опасное состояние. Но, если вовремя обратиться к врачу и приостановить развитие патологии, можно продлить себе жизнь минимум на 10 лет. Асцит является следствием цирроза, поэтому лечить нужно именно цирроз печени.
источник
Асцит или по-народному «водянка живота» — это не отдельное заболевание. Скопление выпота в полости брюшины с последующим увеличением живота является одним из проявлений декомпенсации приспособительных механизмов организма человека.
В клиническом течении разных заболеваний асцит рассматривают, как закономерный симптом и последствие нарушений или тяжелое осложнение. Асцит при циррозе печени возникает у 50% пациентов в течение 10 лет, а среди причин эта болезнь составляет ¾ всех случаев водянки.
Поскольку большинство случаев цирроза печени связано с алкоголизмом и поражает мужчин (75–80%), то и асцит чаще наблюдается у представителей сильного пола.
Вылечить асцит практически невозможно, поскольку нет радикально действующих лекарств, которые восстановят нарушенный циррозом метаболизм. Больной человек до конца жизни вынужден бороться с излишками образования жидкости.
В патогенезе асцита на фоне цирроза печени долгое время основная роль уделялась двум видам изменений:
- росту давления в воротной вене (портальной гипертензии), распространяющегося на всю региональную венозную и лимфатическую сеть;
- резкому снижению функции печени по синтезу белка из-за замены части клеток фиброзной тканью.
В результате в сосудах брюшной полости появляются необходимые условия для выхода жидкой части крови и плазмы:
- значительно увеличивается гидростатическое давление, которое выжимает жидкость наружу;
- снижается онкотическое давление, которое в основном поддерживается альбуминовой фракцией белков (на 80%).
В брюшной полости постоянно находится небольшое количество жидкости для предупреждения склеивания внутренних органов, скольжения кишечника. Она обновляется, излишки всасываются эпителием. При образовании асцита этот процесс прекращается. Брюшина не в состоянии впитать большой объем.
Выраженность асцита полностью зависит от степени утраты гепатоцитов. Если при гепатите (воспалении) можно надеяться на снятие процесса и полное восстановление функций, то участки цирротической рубцовой ткани не могут в дальнейшем превратиться в печеночные клетки. Лечебные мероприятия только поддерживают оставшийся запас гепатоцитов и возмещают утерянные функции. Без постоянного лечения больной прожить не может.
Дополнительные причины появляются в ответ на снижение объема циркулирующей крови:
- подключается механизм компенсации кислородного голодания тканей (выброс антидиуретического гормона и альдостерона), которые способствуют задержке натрия, соответственно по законам химии к его молекулам присоединяется вода;
- постепенно нарастает гипоксия сердечной мышцы (миокарда), снижается сила выброса крови, что приводит к застойным явлениям в нижней полой вене, отекам на ногах за счет задержки крови на периферии.
Портальную гипертензию, нарушения гемодинамики и нейрогормональной регуляции современные ученые считают пусковыми факторами в развитии асцита. Патогенетические нарушения рассматривают как комбинацию разных уровней прогрессирующего процесса. Все выше приведенные причины отнесены к системным или общим. Но большее значение придается местным факторам.
- повышение сосудистого сопротивления внутри печеночных долек, они могут быть обратимыми и необратимыми (полный блок);
- внутрипеченочный блок способствует усилению образования лимфы, она просачивается сквозь сосудистую стенку и капсулу печени прямо в брюшную полость или «наводняет» воротную вену и грудной лимфатический проток;
- накопление в крови пациентов нерасщепленных веществ с сосудорасширяющим действием (вазодилататоров типа глюкагона), которые приводят к расширению периферических артерий, открывают артериовенозные шунты в органах и тканях,ив результате снижается наполнение кровью артерий, увеличивается выброс сердца, одновременно растет портальная гипертензия;
- рефлекторно депонируется значительная часть плазмы в сосудах брюшной полости;
- действие вазодилататоров усиливается при недостаточной выработке печенью оксида азота.
Именно из синусоидов выходит жидкость в вены и лимфатические сосуды. Повышение давления внутри долек приводит к ее проникновению в околосинусоидальное пространство, а затем в брюшину.
Поскольку мы описываем состояние пациента при асците, вызванном циррозом печени, то всю симптоматику нужно разделить на зависящую от цирроза или определяющую асцит. В медицинской терминологии применяется общее название «отечно-асцитический синдром», который включает все нарушения при циррозе.
К симптомам цирроза относятся тупая боль в подреберье справа или чувство тяжести после еды, особенно жирной и острой пищи, употребления алкогольных напитков, физической работы, постоянная горечь или неприятный привкус во рту, тошнота, редкая рвота.
Возникают жалобы на слабость, вздутие и урчание в животе, учащенный жидкий стул, резкое похудение. Больной страдает от зуда кожи, бледности, желтоватого оттенка сухой кожи. Импотенция и рост грудных желез у мужчин, а также нарушение менструальной функции и способности забеременеть у женщин — возможные осложнения патологии.
Специалисты диагностируют изменение состояния языка. Его называют «лакированным» за счет покраснения и отечности. Появляются сосудистые звездочки, которые образуются на лице (в области носа, век) могут кровоточить, периодическое повышение температуры.
Появление кровоподтеков из-за нарушения свертываемости крови, изменения мочи (становится темной и мутной), а кал светлеет — сопутствующие изменения. При осмотре врач обнаруживает увеличенную болезненную печень.
Непосредственная симптоматика асцита возникает на фоне уже имеющихся проявлений цирроза, когда объем скопившейся жидкости превысит литр. За несколько дней больной замечает значительное увеличение живота. Кожа становится растянутой, гладкой, со стриями (белыми полосками) по бокам, пупок выпячивается кнаружи. Расширенные вены сплетаются в сеть вокруг пупка, образуют картину «головы медузы».
Характерно изменение формы живота в разном положении пациента: стоя видна округлость, свисающая книзу, лежа на спине — живот растекается в стороны, становится похожим на лягушачий. У пациентов появляются боли ближе к грудине (застой в левой доле печени).
Давление на купол диафрагмы приводит к снижению легочного пространства. У пациента возникает одышка, которая усиливается в положении лежа. Становится невозможно уснуть без высокого подголовника или подушки. Одновременный застой в легких проявляется кашлем с мокротой, синюшностью губ.
Постоянное давление на желудок сопровождается чувством тяжести даже при употреблении небольшого количества пищи, изжогой, отрыжкой. Реже появляется рвота пищей, желчью, кишечным содержимым.
Нарушение стула проявляется поносами и длительными запорами с клиникой кишечной непроходимости. Больной отмечает дизурические явления: учащенное мочеиспускание, болезненные позывы. Присоединяются воспалительные заболевания почек, мочевого пузыря. На стопах и голенях формируются отеки из-за присоединения декомпенсации сердца, застоя лимфы.
Если накопление асцитической жидкости доходит до 15–20 л, то у пациента появляются:
- грыжа белой линии, паховая или пупочная;
- расширение геморроидальных вен с обострением геморроя, кровотечением;
- видимое набухание вен на шее в связи с ростом давления в яремной вене;
- у 6–7% пациентов образуется дополнительный выпот в правую плевральную полость (гидроторакс).
источник
