Асцит представляет собой тяжелое осложнение разных заболеваний, при котором в полости живота накапливается большой объем жидкости. Обнаруженный асцит при онкологии серьезно осложняет течение и лечение основного заболевания, ухудшает прогноз. У пациентов с онкологическими заболеваниями органов, имеющих контакт с листками брюшины, средняя вероятность выпота жидкости в брюшную полость составляет 10%.
Процесс скопления лишней жидкости в полости живота сопровождает около половины всех случаев рака яичников у женщин. Он также осложняет течение новообразований:
- толстой кишки;
- молочных желез;
- желудка;
- поджелудочной железы;
- прямой кишки;
- печени.
Тяжесть состояния пациента не зависит от того первичная опухоль стала причиной патологии или ее метастазирование. К проявлениям рака добавляются признаки повышенного внутрибрюшного давления, подъема диафрагмы, сокращения дыхательных движений легочной ткани. В результате ухудшаются условия для работы сердца и легких, нарастает сердечная и дыхательная недостаточность, что приближает летальный исход болезни.
Брюшную полость образуют 2 листка. Один из них (париетальный) выстилает внутреннюю поверхность, а другой (висцеральный) окружает ближайшие органы. Оба листка продуцируют небольшое количество жидкого секрета своими железистыми клетками. С его помощью ликвидируется небольшое локальное воспаление, защищаются от трения органы, кишечник.
Жидкость постоянно обновляется, поскольку излишки всасываются эпителием. Накопление возможно при условии нарушения баланса этого состояния. В 75% случаев у пациентов с асцитом имеется цирроз печени. Это заболевание имеет максимальное число этиологических факторов, приводящих к патологии.
К ним относятся рост гидростатического давления в сосудах под влиянием застоя в венозной и лимфатической системах из-за нарушения сердечной деятельности и падение онкотического давления в крови за счет поражения функции печени и снижения содержания альбуминовой белковой фракции.
Асцит брюшной полости при онкологии не исключает эти механизмы в качестве дополнения к основному поражающему фактору — гиперфункции эпителия брюшной полости при опухолевом поражении листков брюшины. Рост злокачественных клеток вызывает раздражение и неспецифическое воспаление.
Наиболее значима роль обсеменения злокачественными клетками при раке яичников, матки у женщин. Осложнение в этих случаях настолько утяжеляет общее состояние пациенток, что они погибают при нарастании асцита брюшной полости.
Немалое значение имеет непосредственное сдавливание опухолью печеночной ткани и создание условий портальной гипертензии. При росте венозного давления водная часть крови сбрасывается в брюшную полость.
Раковая интоксикация сопровождается недостатком кислорода в клетках (тканевая гипоксия). Почечная ткань очень остро чувствует любые изменения и реагирует снижением фильтрации. Это приводит в действие механизм влияния антидиуретического гормона гипофиза, который задерживает натрий и воду.
Некоторые авторы в патогенезе асцита выделяют печеночный и внепеченочный механизмы. На примере злокачественного роста мы видим, как эти причины дополняют друг друга. Нарушается всасывающая функция брюшины и лимфатических сосудов.
Примером местных изменений может быть лимфома брюшной полости. Эта опухоль сопровождается нарушенной проходимостью внутрибрюшных лимфатических протоков. Из них жидкость переходит прямо в брюшную полость.
Провоцирующими причинами асцита при онкологических заболеваниях может быть такая анатомическая особенность, как близкое расположение складок брюшины (прилегание), обилие кровеносных и лимфатических сосудов, что вызывает быстрое распространение злокачественного роста на соседние ткани.
Стимулировать пропотевание жидкости может занос атипических клеток в полость брюшины при оперативном вмешательстве, внутреннее прорастание стенок брюшины злокачественной опухолью, а также проведение курса химиотерапии.
У онкологических больных асцит развивается постепенно за несколько недель или месяцев. Пациенты ощущают признаки при скоплении значительного количества жидкости. Основные симптомы:
- распирающая тяжесть в животе;
- отрыжка после еды;
- изжога или тошнота;
- тупые боли в животе;
- одышка в покое, особенно в положении лежа.
Эти признаки связаны с подъемом купола диафрагмы, нарушением перистальтики пищевода, кишечника, рефлюксным забросом кислого содержимого желудка в пищевод. Некоторые пациенты жалуются на приступы сердечной аритмии. При наблюдении лечащий врач выявляет увеличенный живот. В положении стоя он опускается вниз, пупок выпячивается.
Для больных с «печеночным» асцитом характерна картина «головы медузы» за счет образования плотных расширенных вен вокруг пупка. Накопление жидкости создает трудности при наклонах, обувании.
К сожалению, еще нередки случаи выявления молодых женщин с опухолью яичников в запущенном состоянии, которые длительно были уверены в своей беременности, этому способствовало прекращение менструаций.
Скопившаяся жидкость сама давит на опухоль, вызывает распад. Метастазирование по венозной системе и сердечная недостаточность проявляется затрудненным оттоком крови к сердцу. Это приводит к отечности стоп, голеней, наружных половых органов.
Все описанные симптомы развиваются не изолированно. На первом месте остаются признаки злокачественной опухоли. Асцит требует дополнительного лечения, поскольку жить с его проявлениями становится более опасно из-за возможностей других осложнений.
Независимо от причин в течении асцита выделяют 3 стадии. Они характерны и для пациентов с онкологическими заболеваниями:
- транзиторная — больной чувствует только вздутие живота, объем накопившейся жидкости не более 400 мл;
- умеренная — количество экссудата в брюшине доходит до 5 л, проявляются все описанные симптомы, возможны разные осложнения;
- напряженная — асцит скапливает 20 л и более, считается устойчивым (резистентным), лечить мочегонными средствами невозможно, сопровождается тяжелым состоянием, нарушает работу сердца и дыхание.
Тяжесть основного заболевания в случае появления асцита снижает шансы больного на выздоровление. Еще более увеличивается риск опасных осложнений. К ним относятся:
- бактериальный перитонит — присоединение инфекции вызывает острое воспаление брюшины;
- кишечная непроходимость;
- появление грыж в области белой линии живота, пупка, в паху с возможным защемлением;
- сердечная декомпенсация;
- накопление жидкости между плевральными листками — гидроторакс с острой дыхательной недостаточностью;
- развитие гепаторенального синдрома;
- геморроидальные кровотечения, выпадение нижнего отдела прямой кишки.
Такое осложнение, как асцит заранее предполагается в течение онкологического заболевания. При контроле за пациентом врач обязан проводить взвешивание. Рост массы на фоне выраженного похудения рук, ног, тела вызывает подозрение на скрытые отеки.
Если сделать толчковое движение рукой с одной стороны живота, то при наличии жидкости вторая рука ощутит волну в противоположном боку. Объективным подтверждением служат дополнительные исследования:
- УЗИ — позволяет выявить 200 мл жидкости в брюшной полости, одновременно служит контролем за изменениями во внутренних органах;
- обзорная рентгенография и томография — потребуют хорошей подготовки пациента перед исследованием, выявляет жидкость при изменении положения тела;
- лапароцентез — прокол передней брюшной стенки с целью откачивания жидкости и ее лабораторного анализа, процедура является одновременно лечебной и диагностической, позволяет выявить степень обсеменения брюшины, состав экссудата, наличие микрофлоры.
Терапия асцита теоретически должна в первую очередь заключаться в подавлении роста злокачественных клеток в брюшине. Тогда можно ожидать удаления раздражающего механизма и восстановления функции всасывания жидкости.
Но на практике методы химиотерапии помогают уменьшить асцит только при новообразованиях в кишечнике, а при локализации в печени, желудке, матке, яичниках остаются безрезультатными.
Остается контролировать поступление и выведение жидкости с продуктами питания, рассчитывать на оптимальные условия действия мочегонных средств (диуретиков). Убрать излишки воды можно с помощью ограничительной диеты. Пациенту назначается бессолевое питание, все блюда готовятся без соли, по согласованию с врачом возможно присаливание в тарелку.
Исключаются острые приправы, тяжелая жирная пища, все приготовленное в жареном виде. Объем употребляемой жидкости рассчитывается по диурезу (количеству выделенной мочи за сутки). При этом в меню должны быть продукты, обеспечивающие организм белком и калием. Поэтому рекомендуется:
- отварное нежирное мясо и рыба;
- творог, кефир при хорошей переносимости;
- запеченный картофель;
- компот из кураги, изюма;
- морковь, шпинат;
- овсяная каша.
В назначении диуретиков нельзя переусердствовать. Известна рекомендация врачей пить больше жидкости при любой интоксикации. Это касается и рака. Выведение большого объема воды из организма повышает общую интоксикацию продуктами распада злокачественных клеток, поэтому допустимым считается снижение веса на фоне приема диуретиков на 500 г за сутки.
Выбор диуретиков и дозировки всегда остается за врачом. Нельзя самостоятельно менять препараты, нарушать схему приема. Наиболее действенной оказывается комбинация из Фуросемида, Верошпирона и Диакарба.
Фуросемид (Лазикс) относится к группе петлевых диуретиков. Действие основано на блокировании обратного всасывания натрия и хлора в канальцах и петле Генле, выводящего аппарата почек. Одновременно выводит калий. Чтобы не нарушить баланс электролитов и не вызвать приступы аритмии назначаются препараты калия (Панангин, Аспаркам).
Верошпирон в отличии от Фуросемида является калийсберегающим препаратом. В его состав входит спиронолактон (гормон надпочечников). Именно с помощью гормонального механизма удается вывести лишнюю жидкость без калия. Таблетки начинают действовать спустя 2–5 дней после начала приема. Остаточный эффект продолжается 3 дня после отмены препарата.
Диакарб — препарат, имеющий целевое назначение. Особенно показан для предупреждения отека мозга, менее эффективен в процессе вывода мочи. Его действие начинается спустя 2 часа после приема. Связано с блокированием фермента карбоангидразы в тканях почек и мозга.
Наиболее часто для вывода накопившейся жидкости в полости брюшины при резистентной стадии асцита применяют процедуру лапароцентеза. Метод считается хирургическим, хотя им владеют терапевты в специализированных отделениях.
Суть методики: пациент сидит на стуле, живот вокруг пупка обрабатывается йодом. В точку примерно на 2 см ниже пупочного кольца вводится раствор Новокаина для обеспечения местной анестезии. После чего делается прокол брюшной стенки специальным инструментом (троакаром). Появление жидкости указывает на попадание в полость брюшины. Присоединяется трубка, по которой откачивается жидкость самотеком.
Однократно удаляется до 10 литров жидкости. На фоне постепенного уменьшения живота проводят стягивание простыней для предотвращения коллапса больного. В некоторых случаях при невозможности сразу вывести большой объем жидкости в полость брюшины вставляют дренажную трубку и перекрывают ее до следующего раза. Таким образом, повтор процедуры проводят 2–3 дня подряд.
При лапароцентезе необходимо следить за стерильностью, поскольку возрастает риск заражения брюшины и перитонита
Лапароцентез не проводится:
- при спаечной болезни брюшной полости;
- на фоне выраженного метеоризма;
- в периоде восстановления после грыжесечения.
Перитонеовенозное шунтирование — заключается в соединении специальной трубкой брюшной полости с верхней полой веной, по ней при дыхании пациента жидкость отходит в венозное русло. Деперитонизация — иссечение участков брюшины для обеспечения дополнительными путями вывода жидкости.
Оментогепатофренопексия — иссечение сращенного с передней брюшной стенкой сальника и подшивание его к диафрагме или печени, необходимо, если сальник мешает проведению лапароцентеза.
В народных лечебниках описываются растительные настойки, которые помогают уменьшить асцит при онкозаболеваниях. Врачи относятся к ним крайне негативно, поскольку нередко пациенты, уверовав в сказочные результаты, бросают основное лечение.
Однако при отсутствии реальной помощи от проводимой терапии больного раком можно понять. Поэтому мы приводим перечень растений, которые, по мнению травников, способны помочь:
- астрагал перепончатый;
- корень болотного аира;
- молочай;
- корень травы копытня;
- трава княжика сибирского;
- болотный сабельник.
Гораздо увереннее врачи рекомендуют мочегонные сборы в дополнение к лекарственным препаратам. Они включают растущие в средней полосе России:
- расторопшу,
- березовые почки и сок,
- чабрец,
- цветы липы, календулы,
- мелиссу,
- шалфей,
- зверобой,
- душицу,
- мяту,
- пустырник.
Общий показатель выживаемости пациентов с асцитом при онкологических заболеваниях дает неутешительные цифры — два года проживет только половина больных.Окончательный исход бывает как лучше, так и хуже предполагаемого срока.
Он зависит от реакции пациента на лечение, возраста, наличия хронических заболеваний почек, печени, сердца, характера опухолевого роста. Асцит в начальной стадии при опухолях лечится значительно эффективнее. Поэтому в терапии злокачественных новообразований следует предусматривать раннюю диагностику осложнений.
источник
Спаечная болезнь брюшной полости — профилактика и лечение. Симптомы спаечной болезни брюшной полости, диета
У людей, перенесших операции на внутренних органах, часто появляются болезненные симптомы. Они возникают в брюшной полости, органах малого таза. Причинами болезни кишечника могут быть травмы, нарушение целостности органов. В гинекологии симптомы связаны с воспалительными процессами, гормональными заболеваниями. Вызывает все это спаечная болезнь брюшной полости. Ее появление может привести к серьезным последствиям – непроходимости кишечника, а у женщин – еще и к бесплодию.
После воспалений или оперативных вмешательств появляются уплотнения, которые соединяют между собой внутренние органы. Они называются спайками. По виду напоминают тонкую пленку, или волокна-полосы. Образования мешают нормальной работе органов. Создается опасная ситуация для здоровья. Из-за патологических процессов в системе пищеварения возникает спаечная непроходимость кишечника. Как следствие, в серьезных случаях наступают инвалидность и летальный исход. Спаечные процессы органов малого таза приводят к бесплодию. Так спайки выглядят на фото.
По международной классификации МКБ-10 выделяют спаечную болезнь малого таза и брюшной полости. Иногда заболевания не имеют симптомов и определяются случайно на УЗИ. Особенно это характерно для гинекологии, где часто причиной спаек являются воспаления и инфекции. При заболеваниях легких возникает другая ситуация. Появившиеся плевродиафрагмальные спайки определить сложно. Они не имеют симптомов, но и не влияют на самочувствие – поэтому их не лечат. Такие образования соединяют диафрагму с нижней частью легкого. К общим симптомам спаечной болезни относятся:
Спайки в кишечнике появляются после хирургических операций. Могут проходить бессимптомно, но иногда проявляются очень ярко. Самый опасный признак – непроходимость кишечника. Из-за сильных продолжительных болей, отсутствия стула, вздутия живота появляется страх смерти. Симптомами спаечного процесса являются:
- болезненная рвота;
- тяжесть в животе;
- метеоризм;
- запоры.
Симптомы появления спаек в малом тазу мало отличаются от проявлений гинекологических болезней. Тем более трудно их определить, что причина чаще кроется в воспалительных процессах, гормональных заболеваниях. Спайки охватывают придатковые органы – яичники, маточные трубы и саму матку. Такое состояние приводит к внематочной беременности, бесплодию. Симптомы спаечного процесса:
- кровотечения;
- ноющие боли в нижней части живота;
- снижение давления.
Спайки на яичниках возникают как следствие воспалительных процессов, травм, проведенных операций. Они появляются после приема антибиотиков, прижигания эрозии. Симптомы спаечной болезни на яичниках:
- нарушение менструального цикла;
- болезненные месячные;
- боли в пояснице, внизу живота;
- внематочная беременность;
- боль при сексе;
- бесплодие.
Появление спаек в матке связано с абортами и выскабливанием эпителия. После проведения операций на слизистой начинает разрастаться соединительная ткань. Здоровый эндометрий отмирает, образования сцепляют между собой стенки матки. Это приводит к нарушению менструального цикла. Месячные становятся скудными или отсутствуют совсем. Все сопровождается сильными, мучительными болями. Приводит к замершей беременности, бесплодию.
Перитубарные спайки образуются с наружной стороны маточных труб, способны привести к их непроходимости, как следствию – бесплодию. Появляются после воспалительных, инфекционных заболеваний. Особенность в том, что нет особых симптомов. Женщины списывают свое некомфортное состояние на стрессы, усталость и не обращаются к врачу. Начинают бить тревогу, когда не могут забеременеть. Спайки обнаруживают при обследовании, связанном с бесплодием.
Чаще образования спаек связаны с оперативным вмешательством. В гинекологии это могут быть аборты, кесарево сечение, быстрые роды. Кроме того, среди причин спаечной болезни:
- травмы живота;
- ранения;
- аппендицит;
- острый панкреатит;
- повреждение желчного пузыря;
- внутреннее кровотечение;
- воспалительные процессы в органах;
- гормональные заболевания;
- половые инфекции.
При спаечной болезни брюшной полости диагностика начинается с внешнего осмотра больного. Врач производит опрос о симптомах, характере болей. Назначаются общие анализы. При спайках кишечника производят пальцевое обследование прямой кишки. Более точно диагностика проводится с помощью ультразвукового обследования, рентгенографии. Что назначают:
- В гинекологии диагностику проводят с помощью УЗИ, магниторезонансной томографии (МРТ).
- Точную диагностику дает лапароскопическое исследование. Его назначают в тяжелых случаях.
- При спайках в маточных трубах вводят специальный контраст, делают рентгеновский снимок. Проверяют, насколько распространена непроходимость.
- Другой метод диагностики предполагает ввод физиологического раствора по каналу шейки матки и осмотр при помощи УЗИ.
При спаечной болезни брюшной полости лечение начинается с профилактики во время операций. Используются специальные вещества, которые заполняют пространство вокруг кишечника, не дают развиться соединительной ткани. Если возникли послеоперационные спайки, то для лечения используют:
- медицинские препараты в виде таблеток, инъекций, свечей;
- физиотерапию;
- лечебную физкультуру;
- народные методы;
- диету;
- оперативное вмешательство.
Лечить спайки в малом тазу начинают с применения лекарственных препаратов. Не всегда причиной появления являются хирургическое вмешательство. Если образование спаек вызвано инфекционными заболеваниями – лечат антибиотиками. При воспалительных назначают нестероидные противовоспалительные препараты. Чтобы убрать спайки на яичниках и маточных трубах, используют ферменты, помогающие их рассасыванию: «Лидаза», «Лонгидаза». Эффективно физиолечение электрофорезом с лекарствами.
При маточной непроходимости для расслаивания спаек используют вибромассажер. Назначают лечебную физкультуру, специальную диету. Избавиться помогают народные средства – спринцевание с отваром бадана. Хирургия приходит на помощь при острой форме заболевания или когда остальные методы бессильны. Вылечить болезнь помогает лапароскопия. Производят рассечение спаек с помощью лазера, аквадиссекции. Полностью их удаление выполняют при помощи электрохирургии. Это дает женщинам надежду на беременность.
Лечение спаек кишечника начинают с физиопроцедур. Очень эффективна лапароскопия, когда имеется возможность увидеть и обезвредить образования. Для ее проведения на теле делают три небольших отверстия для зонда. Спайки надрезают лазером, электроножом или удаляют полностью. Когда их много и они имеют большие размеры, рассекают переднюю стенку брюшины и делают операцию.
Один из методов лечения спаек кишечника заключается в соблюдении диеты. Требуется исключить раздражающие желудок и кишечник продукты: острые, кислые, с грубой клетчаткой. Пища не должна вызывать загазованность. Не допускается использование:
- сдобы;
- газированных напитков;
- пряностей;
- кондитерских изделий;
- горячей и холодной пищи;
- копчений;
- сладостей;
- колбасных изделий;
- алкоголя;
- жаренного.
Желательно есть маленькими порциями, тщательно разжевывая пищу. Питание должно быть дробным – не менее 5 раз. Более полезна еда, приготовленная на пару. Следует употреблять в пищу:
- вегетарианские, молочные супы;
- нежирное мясо;
- рыбу;
- молочнокислые продукты;
- каши на воде;
- черный, белый хлеб;
- спелые фрукты, ягоды;
- зелень, овощи;
- чай с молоком, соки.
источник
Спаечная болезнь брюшной полости – это заболевание, связанное с появлением соединительнотканных тяжей между внутренними органами и листками брюшины. Патология возникает после перенесенного хирургического вмешательства, реже – на фоне воспалительных процессов. Лечение направлено на купирование негативной симптоматики и профилактику осложнений. В тяжелых ситуациях показана операция.
Симптоматика патологии зависит от локализации спаек, их распространенности и длительности болезни. В начальных стадиях патологии отмечаются только признаки поражения пищеварительного тракта. В запущенных ситуациях и при длительном течение болезни наблюдаются внекишечные проявления.
Выделяют четыре варианта спаечной болезни:
- Латентная форма.
- Спаечная болезнь с преобладанием болевого синдрома.
- Спаечная болезнь с преобладанием диспепсических нарушений.
- Спаечная непроходимость кишечника.
Латентная форма предшествует всем остальным вариантам течения болезни. Патология не проявляет себя клинически. После истощения компенсаторных возможностей организма болезнь переходит в следующую стадию.
-
Тупые и ноющие боли в различных отделах живота. Локализация симптоматики будет зависеть от расположения спаек, интенсивность – от выраженности процесса и индивидуальной чувствительности организма.
- Усиление болей после физической нагрузки, погрешностей в питании, пищевой токсикоинфекции. Регулярное воздействие негативных факторов перегружает пищеварительный тракт, исчерпывает его компенсаторные возможности и ведет к развитию кишечной непроходимости.
- Умеренные диспепсические явления: тошнота, изжога, нарушение стула.
- снижение аппетита;
- тошнота, возможна рвота;
- изжога;
- вздутие живота;
- задержка отхождения газов;
- нарушение стула (запор).
Отмечается периодическое появление схваткообразных болей в животе. Боль непостоянная и возникает на высоте диспепсических явлений.
-
резкие внезапные схваткообразные боли внизу живота;
- тошнота и рвота;
- отсутствие стула и газов;
- выраженная слабость, нарушение общего состояния.
Непроходимость кишечника возникает в результате перекрытия просвета спайками или при нарушении кровоснабжения в определенной зоне. Без лечения интоксикация нарастает, отмечается ухудшение общего состояния, потеря сознания, повышение температуры тела.
Спаечная непроходимость кишечника – явление, опасное для жизни. Требуется экстренное хирургическое вмешательство.
При длительном течении спаечной болезни отмечаются такие признаки:
-
изменение настроения: раздражительность, агрессивность, нервозность, истеричность, неуравновешенность;
- нарушение функции почек и развитие отеков;
- признаки авитаминоза за счет недостаточного поступления и всасывания питательных веществ;
- сбой в работе сердечно-сосудистой системы: нарушения сердечного ритма.
Сопутствующая внекишечная симптоматика уходит после купирования основного заболевания и нормализации работы пищеварительного тракта.
-
Операции на органах брюшной полости. Риск развития спаек выше при лапаротомии (полостной операции). Большой разрез, травматизация мягких тканей, контакт брюшины с воздухом, руками хирурга и инструментом – все это ведет к развитию воспаления и появлению соединительнотканных тяжей между органами и в их просвете. После лапароскопии (малоинвазивной операции) вероятность развития такого осложнения гораздо ниже.
- Воспалительные процессы в органах брюшной полости. Поражение кишечника, желчного пузыря, поджелудочной железы грозит появлением спаек.
- Пороки развития органов пищеварительного тракта. Появление дополнительных связок, фиксация и перегиб петель кишечника ведут к развитию воспаления и спаечной болезни.
- Ушибы мягких тканей живота. В результате травмы идет кровоизлияние в брюшную полость, развивается воспаление, застой крови и лимфы, и формируются спайки.
По статистике, в преобладающем большинстве случаев причиной образования спаек является перенесенное оперативное вмешательство. У женщин речь идет не только об операциях на органах брюшной полости, но и структурах малого таза. Заболевание встречается в любом возрасте.
Для выявления спаечной болезни брюшной полости применяются такие методы:
-
Осмотр. Общее состояние больного может оставаться удовлетворительным (в стадию компенсации) или быть нарушенным (при развитии кишечной непроходимости). При поверхностной пальпации живота отмечается разлитая болезненность. Боль усиливается при глубокой пальпации.
- Лабораторные исследования (анализы крови, мочи, кала) не показательны и служат для оценки общего состояния больного.
- УЗИ органов брюшной полости. УЗИ позволяет оценить состояние органов брюшной полости и используется как первичный метод диагностики патологии.
- Эндоскопические исследования. ФГДС, колоноскопия, ирригоскопия применяются для оценки проходимости полых органов и выявления спаек в их просвете.
-
Обзорная рентгенография брюшной полости. Методика позволяет обнаружить воспалительные экссудаты и иные отклонения.
- Рентгеноконтрастные исследования. Метод позволяет выявить зону непроходимости кишечника и оценить расположение спаек.
- Лапароскопия. Диагностическая операция проводится для визуальной оценки состояния органов брюшной полости.
Консервативная терапия малоэффективна в лечении спаечной болезни. Применение медикаментов оправдано только для профилактики образования спаек после перенесенной операции, при воспалении органов брюшной полости и иных состояниях. Убрать уже сформировавшиеся спайки лекарствами практически невозможно. Медикаменты назначаются в комплексной терапии заболевания и служат для снятия симптомов и облегчения состояния пациента.
-
кишечная непроходимость на фоне спаечной болезни;
- хронический болевой синдром;
- выраженные диспепсические нарушения;
- бесплодие (у женщин).
Хирургические операции при спаечной болезни сложны и многочисленны. Выбор конкретной методики будет зависеть от тяжести и распространенности процесса:
- При незначительном числе спаек проводится их постепенное иссечение и отделение от органов брюшной полости и брюшины. Операция выполняется преимущественно лапароскопическим доступом с использованием атравматичного инструмента.
- При выраженном поражении участка кишки, развитии ее перекрута и некроза показана резекция органа. Часть кишечника удаляется, оставшиеся участки сшиваются между собой. Если сопоставить петли кишечника не удается, формируется стома – искусственное отверстие, соединяющее орган с кожными покровами. Временная стома остается до восстановления жизнеспособности кишечника. Постоянная стома сохраняется на всю жизнь.
- При обширном поражении кишки и развитии непроходимости может потребоваться наложение анастомозов. Обходные пути служат для восстановления пассажа пищи и каловых масс.
Хирургические операции в 20% случаев приводят к повторному появлению спаек, поэтому важно соблюдать правила их профилактики.
В послеоперационном периоде практикуется ранняя активизация больного. Для профилактики рецидива болезни рекомендуется вставать спустя 6 часов после лапароскопии. При полостной операции сроки будут зависеть от скорости восстановления. Избыточная физическая активность не рекомендуется. Поначалу больному достаточно встать с постели, дойти до туалета и обратно. Далее объем движений постепенно расширяется.
Для профилактики осложнений в послеоперационном периоде назначаются:
-
Ферментные препараты, способствующие расщеплению вновь образовавшихся тонких спаек.
- Антибактериальные средства для профилактики инфекционных осложнений.
- Гемостатические препараты для остановки кровотечения (по показаниям).
- Обезболивающие и противовоспалительные средства.
- Препараты для стимуляции перистальтики кишечника.
Хороший эффект замечен при использовании методов физиотерапии:
Приступать к тренировкам можно спустя 3 дня после лапароскопии и через 7-10 дней после лапаротомии (при отсутствии осложнений). Подборка упражнений направлена на усиление двигательной активности и стимуляцию работы мышц брюшной стенки. Уточнить схему тренировок следует у лечащего врача.
Питание – важный аспект восстановления после перенесенной операции. Общие принципы диеты включают:
-
частое дробное питание (5-6 раз в сутки);
- уменьшение объема порций;
- отказ от пищи, стимулирующей газообразование в кишечнике и выработку желудочного сока;
- соблюдение питьевого режима: рекомендуется выпивать до 1,5 литров жидкости в сутки (вода, травяные отвары, компот).
В первые сутки после операции разрешается только некрепкий бульон. На вторые сутки допускается легкая пюреобразная пища. Далее рацион постепенно расширяется за счет протертых овощей, отварного мяса, каши. В течение месяца рекомендуется придерживаться особой диеты. Список разрешенных и запрещенных продуктов представлен ниже.
| Разрешенные продукты | Запрещенные продукты |
|
|
Образ жизни после операции меняется. Накладываются определенные ограничения:
- запрет на половую жизнь;
- запрет на поднятие тяжестей;
- отказ от тепловых процедур: не рекомендуется загорать на пляже, посещать солярий, сауну, принимать горячую ванну;
- запрет на прием алкоголя;
- ограничение физической нагрузки и отказ от занятий спортом.
Спустя 1 месяц после контрольного осмотра врача все запреты могут быть сняты. При развитии осложнений восстановительный период затягивается.
Прогноз при спаечной болезни определяется длительностью ее течения и распространенностью процесса. При своевременно оказанной помощи можно избежать развития осложнений и нормализовать течение жизни.
Отказ от лечения грозит развитием кишечной непроходимости. У женщин спаечная болезнь, распространившаяся до органов таза, является одной из ведущих причин бесплодия.
Рекомендации по предупреждению спаечной болезни:
-
Грамотное ведение операции. Практикуется отказ от полостного вмешательства, минимальный контакт с органами брюшной полости, использование атравматичного инструмента и полимерных нитей для ушивания тканей, своевременная остановка кровотечения.
- Правильное ведение послеоперационного периода. Рекомендуется ранняя активизация больного, лечебная гимнастика, соблюдение диеты и прием ферментных препаратов, способствующих рассасыванию тонких спаек.
- Своевременное лечение заболеваний брюшной полости. Важно не допустить прогрессирования воспаления.
источник
Спаечная болезнь (morbus adhaesivus) — термин, употребляемый для обозначения состояний, связанных с образованием спаек (соединительнотканных тяжей) в брюшной полости при ряде заболеваний, чаще воспалительного характера, после травматических повреждений и оперативных вмешательств.
Спаечную болезнь стали часто упоминать в литературе с конца XIX и начала XX века в связи с развитием абдоминальной хирургии.
Органы брюшной полости и малого таза (матка, маточные трубы, яичники, мочевой пузырь, прямая кишка) снаружи покрыты тонкой блестящей оболочкой – брюшиной. Гладкость брюшины в сочетании с небольшим количеством жидкости в брюшной полости обеспечивает хорошую смещаемость петель кишечника, матки, маточных труб. Поэтому в норме работа кишечника не мешает захвату яйцеклетки маточной трубой, а рост матки во время беременности не препятствует нормальной работе кишечника и мочевого пузыря.
Наиболее частой причиной спаечной болезниявляются воспаление червеобразного отростка (аппендикса) и аппендэктомия (около 43%), на втором месте стоят заболевания и операции на органах малого таза и операции по поводу непроходимости кишечника (около 30%).
Воспаление брюшины – перитонит – очень опасное заболевание. И оно тем опаснее, чем большее пространство в брюшной полости или в малом тазу захватывает. Но в организме существует механизм, ограничивающий распространение перитонита, – образование спаек.
При развитии воспалительного процесса в малом тазу ткани в очаге воспаления становятся отечными, а поверхность брюшины покрывается клейким налетом, содержащим фибрин (белок, составляющий основу кровяного сгустка). Пленка фибрина на поверхности брюшины в очаге воспаления склеивает соседние поверхности друг с другом, в результате чего возникает механическое препятствие для распространения воспалительного процесса. После окончания острого воспалительного процесса в местах склеивания внутренних органов могут образовываться сращения в виде прозрачно-белесых пленок. Эти сращения и называются спайками. Функция спаек – защита организма от распространения гнойно-воспалительного процесса по брюшной полости.
Воспалительный процесс в брюшной полости не всегда приводит к образованию спаек. Если лечение спаечной болезни начато вовремя и проведено правильно, вероятность образования спаек уменьшается. Спайки образуются тогда, когда острый процесс переходит в хронический и заживление растягивается по времени.
Для профилактики спаечной болезни пациентам назначают физиопроцедуры, которые делают рубцы более мягкими и рассасывают спайки. Это могут быть магнитные процедуры, например, электрофорез с «Лидазой». Но они обычно эффективны в первое послеоперационное время. В большинстве случаев спаечная кишечная непроходимость приводит к новой операции. Однако в хирургии есть такие понятия, как острая кишечная непроходимость, и хроническая, рецидивирующая. При первой, когда налицо острая клиника, тяжелая симптоматика, рекомендована операция.
Спайки могут мешать нормальной работе внутренних органов. Нарушение подвижности петель кишечника может приводить к кишечной непроходимости. Спайки, затрагивающие маточные трубы, матку, яичники, нарушают попадание яйцеклетки в маточную трубу, передвижение сперматозоидов по маточной трубе, встречу сперматозоидов и яйцеклетки, продвижение зародыша после зачатия к месту прикрепления в полость матки. В гинекологии спайки могут быть причиной бесплодия и тазовых болей.
Диета при спаечной болезни кишечника подбирается только в индивидуальном порядке, несмотря на то, что есть некоторые общие моменты. Так, абсолютно всем пациентам рекомендуется дробное питание. Под ним понимается то, что прием пищи необходимо разбить на небольшие порции по 5-6 раз в день. При этом питаться нужно только в одинаковое время.
Масштабы спаечного процесса в брюшной полости могут быть разными: от тотального распространения по всей поверхности брюшины до образования отдельных тяжей (штранг), фиксированных в 2 точках и вызывающих сдавление кишечных петель.
Как правило, спаечный процесс более выражен в зоне бывшей операции на органах брюшной полости. Часто петли кишечника припаиваются к послеоперационному рубцу или фиксируются к стенкам послеоперационного грыжевого мешка.
По клиническому течению спаечную болезнь делят на:
Острая форма проявляется внезапным или постепенным развитием болевого синдрома, усиленной перистальтикойкишечника, рвотой, подъемом температуры. Боли могут носить нарастающий характер.
При исследовании крови обнаруживается лейкоцитоз, ускоренная СОЭ.
При нарастании кишечной непроходимости возникает рвота содержимым тонкой кишки, появляются симптомы раздражения брюшины, тахикардия. При дальнейшем нарастании явлений не-проходимости наблюдается вздутие кишечника и отсутствие его перистальтики , снижается суточный диурез , развивается артериальная гипотензия , наблюдается цианоз , акроцианоз , жажда, сонливость, прострация, гипопротеинемия , нарушение водного обмена — вначале внеклеточная, а затем и внутриклеточная дегидратация . Нарушается минеральный обмен : резко снижается уровень калия и натрия в крови, что проявляется клинически общей слабостью, гипотензией, ослаблением или исчезновением рефлексов. Нарушения белкового и водно-солевого обмена определяют тяжесть состояния больного и глубину интоксикации.
При интермиттирующей форме спаечной болезни болевые приступы появляются периодически, интенсивность боли различна, возникают диспептические расстройства, явления дискомфорта, запоры. Больные с этой формой спаечной болезни неоднократно госпитализируются в хирургические отделения.
Хроническая форма спаечной болезни проявляется ноющими болями в животе, чувством дискомфорта, запорами, снижением веса тела и периодическими приступами острой кишечной непроходимости.
Основные причины образования спаек:
- воспаление органов малого таза,
- аппендицит,
- травматические (механические) повреждения брюшины и органов брюшной полости и малого таза,
- химическое воздействие на брюшину,
- кровоизлияние в брюшную полость,
- воздействие инородных тел и опреативное вмешательсмтво на органах брюшной полости и малого таза,
- эндометриоз.
Наиболее частой причиной образования спаек являются воспалительные заболевания органов малого таза. Почему? Давайте разбираться вместе.
Воспалительные заболевания половых органов встречаются у 60-65% всех гинекологических больных. Значительный удельный вес составляют воспаления маточных труб и яичников.
При попадании инфекции в маточные трубы далеко не всегда образуется воспалительный экссудат. Может произойти абортирование острого воспаления слизистой оболочки труб до перехода его в стадию экссудации. У многих больных образовавшийся в острой стадии заболевания экссудат рассасывается. Лишь у небольшой части больных острый воспалительный процесс в маточных трубах приводит к распространению воспалительного серозного или гнойного экссудата по всей трубе.
Экссудат, излившийся через брюшное отверстие трубы в брюшную полость, может вызвать ответную реакцию — выпадение фибрина, заклеивающего брюшное отверстие, которое со временем герметически облитерируется. Маточная труба превращается в замкнутую полость. При развитии гнойного процесса в ней образуется пиосальпинкс. Если маточное отверстие трубы остается открытым, возможно излитие экссудата в полость матки и далее через влагалище наружу. Из маточных труб с экссудатом и гематогенным путем бактерии могут проникнуть в яичник и вызвать его гнойное расплавление (пиовар).
Как маточная труба, так и яичник по мере накопления воспалительного экссудата увеличиваются в размерах, при этом труба приобретает ретортообразную, а яичник— шаровидную форму. В слизистой оболочке трубы наблюдаются участки десквамации эпителия и склеивания противоположных поверхностей с образованием перегородок. В результате формируется многокамерное мешотчатое образование, заполненное в одних случаях серозным экссудатом — гидросальпинкс, в других — гнойным экссудатом — пиосальпинкс. При склеивании, а затем и сращении пиосальпинкса и пиовара в местах сращений может произойти расплавление капсул.
Белочная оболочка яичника и стенки маточной трубы по мере отложения в них гиалуроновой кислоты и разрастания фиброзной ткани превращаются в плотные, непроницаемые капсулы. Эти воспалительные образования (гидросальпинкс, пиосальпинкс, пиовар, гнойные тубоовариальные опухоли) обычно сращены со стенками таза, с маткой, маточной трубой, яичником противоположной стороны, с сальником, мочевым пузырем и кишками. Образование непроницаемых для микробов капсул и обширных сращений в острой стадии играет защитную роль, препятствуя распространению инфекции. В дальнейшем, после гибели возбудителей воспалительного процесса, эти непроницаемые капсулы задерживают рассасывание накопившегося серозного или гнойного экссудата.
Расположение органов малого таза при воспалительных мешотчатых образованиях значительно изменяется, нередко нарушается и функция соседних органов (прямой кишки, мочевого пузыря) и, конечно, детородная функция.
Механические (травматические) повреждения брюшины или серозной оболочки или воздействие на них некоторых химических веществ (йод, спирт, антибиотики, сульфаниламидные препараты, тальк и др.) также способствуют интенсивному образованию спаек.
Спайки развиваются при кровоизлиянии в брюшную полость, особенно при инфицировании излившейся крови. В гинекологии часто причиной образования спаек является кровотечение при внематочной беременности и при апоплексии яичника. Экспериментально доказано значение травмы брюшины, охлаждения или перегревания ее в развитии спаечной болезни.
Наличие инородных тел (салфеток, дренажей) в брюшной полости во время оперативного вмешательства также сопровождается образованием спаек.
Изредка спаечная болезнь развивается в результате таких врожденных аномалий, как плоскостные сращения между кишечными петлями (тяжи Лейна) или сращения между частями ободочной кишки (мембраны Джексона).
В ряде случаев образование спаек приобретает прогрессирующее течение, причины которого не вполне установлены, однако значение обширности воспалительного процесса и вирулентности микробной флоры не вызывает сомнения. В этих случаях возникают деформации кишечника, нарушается нормальная моторика и эвакуация кишечного содержимого.
Основные методы профилактика спаечной болезни включают:
- своевременное выполнение оперативного вмешательства при острых заболеваниях органов брюшной полости без применения грубых дренажей и тампонов;
- промывание брюшной полости, иногда — проведение перитонеалъного диализа;
- интенсивную антибиотикотерапию на фоне и после оперативного вмешательства — препаратами выбора являются антибиотики группы тетрациклинов, цефалоспоринов, сульфаниламидов;
- применение антикоагулянтов (гепарин, фраксипарин), преднизолона с новокаином;
- стимуляция моторики кишечника (прозерин);
- использование фибринолитических препаратов (препаратов, растворяющих фибрин, вокруг которого образуются спайки) — хемотрипсин, трипсин, фибринолизин, стрептокиназа, урокиназа.
Внимание! Выбор препаратов и схем лечения зависит от каждого конкретного случая и может быть сделан только лечащим врачом.
Острую спаечную болезнь можно заподозрить на основании анамнеза (операции или травмы брюшной полости) и характерной клинической картины.
Лапароскопия в большинстве случаев противопоказана .
При исследовании крови обнаруживают лейкоцитоз, С-реактивный белок, ускоренную СОЭ.
При рентгенологическом исследовании отмечают пневматизацию кишечных петель и уровни жидкости в них (так называемые чаши Клойбера). При введении бария через рот устанавливают замедленное прохождение контрастной взвеси по кишечнику, вплоть до остановки ее на уровне препятствия.
Рентгенодиагностика интермиттирующей и хронической формы спаечной болезни основывается на выявлении при полипозиционном исследовании различного вида деформаций, необычной фиксации, изменений положения и контуров, сращений с брюшной стенкой или соседними органами вовлеченного в процесс органа (органов). Методика исследования и особенности рентгенологической картины зависят от характера спаечного процесса (ограниченный или распространенный перивисцерит), степени его выраженности и локализации.
Для выявления спаек тонкой кишки прибегают к введению бариевой взвеси через зонд, а при периколите — к ирригоскопии Сращения внутренних органов с брюшной стенкой, возникающие на почве перенесенных операций или ранений живота, лучше выявляются при исследовании на боку.
Спайки кишечника ведут к стойкой деформации кишки, изменению обычного положения ее петель, ограничению пассивной и активной подвижности и сужению просвета различной степени, иногда с супрастенотическим расширением кишки, метеоризмом и нарушением пассажа бариевой взвеси. Контуры суженного участка четкие, неровные, зазубренные, с характерными остроконечными выступами, меняющими свою форму и размеры в процессе исследования, особенно при дозированной компрессии или раздувании газом.
Вызванные сращениями резкие перегибы и сужения кишки обусловливают соответствующую рентгенологическую картину. При спаянии между собой соприкасающихся соседних петель может образоваться нерасправляющаяся во время исследования так называемая «двустволка». Характер подобной деформации лучше определяется в условиях двойного контрастирования кишки. При этом изучают состояние рельефа слизистой оболочки и. эластичности стенок, особенно в зоне деформации и перегибов кишки. Складки слизистой оболочки в подобных случаях хотя и деформируются, перекручиваются и меняют обычное направление или сглаживаются, однако в отличие от опухолевого процесса прослеживаются на всем протяжении, не обрываясь. О спаечном процессе говорит также отсутствие ригидности стенки кишки, что свойственно злокачественной опухоли.
Заподозрить наличие спаек в брюшной полости можно у пациенток, в прошлом перенесших воспалительные заболевания малого таза, хирургические операции на органах малого таза и брюшной полости, и у женщин, страдающих эндометриозом. Однако только у половины пациенток с наличием более двух факторов риска развития спаечного процесса в анамнезе спайки обнаруживаются во время лапароскопии (операции, вовремя которой в передней брюшной стенке делают небольшие отверстия, через которые вводят оптический прибор, позволяющий осмотреть полость, и специальные хирургические инструменты).
Гинекологический осмотр позволяет предположить наличие спаечного процесса в брюшной полости с вероятностью 75%.
Непроходимость маточных труб по данным гистеросальпингографии (в матку вводят контрастное вещество, производят рентгенологические снимки) и ультразвуковое исследование с большой степенью достоверности указывает на наличие спаечного процесса, однако проходимость маточных труб не позволяет исключить наличия спаек, серьезно препятствующих наступлению беременности.
Обычное ультразвуковое исследование не позволяет достоверно обнаружить наличие спаек малого таза.
Очень перспективным в диагностике спаечного процесса на сегодняшний день представляется метод ядерного магнитного резонанса. С помощью этого метода получают снимки, отражающие «состояние дел» на разных уровнях.
Главным методом диагностики спаечного процесса является метод лапароскопии. Он позволяет не только обнаружить наличие спаек и оценить тяжесть спаечного процесса, но и провести лечение.
Различают три стадии спаечного процесса по данным лапароскопии:
- I стадия: спайки располагаются вокруг маточной трубы, яичника или в другой области, но не мешают захвату яйцеклетки;
- II стадия: спайки располагаются между маточной трубой и яичником либо между этими органами и другими структурами и могут мешать захвату яйцеклетки;
- III стадия: происходит либо перекрут маточной трубы, либо ее закупорка спайками, либо полная блокада захвата яйцеклетки.
Лечение, в зависимости от показаний, может быть консервативным или оперативным.
Показания к операции могут возникнуть при остром приступе спаечной непроходимости кишечника (экстренная или срочная операция) или при рецидивирующем течении спаечной болезни (плановая операция). При экстренной операции производят рассечение спаек, резекцию некротизированного участка кишки. При хронической форме спаечной болезни выполняют операцию Нобля или ее модификации.
Предсказать течение спаечной болезни практически невозможно. При частых рецидивах спаечной болезни больные теряют трудоспособность. Прогноз более благоприятен при единичных спайках.
В гинекологии главным методом лечения спаечного процесса является лапароскопия. С помощью специальных микроманипуляторов производится адгезиолизис — рассечение и удаление спаек. Адгеолизис производится следующими методами:
- лазеротерапия — рассечение спаек при помощи лазера);
- аквадиссекция — рассечение спаек с помощью воды, подаваемой под давлением;
- электрохирургя — рассечение спаек с помощью электроножа.
Во время лапароскопии для профилактики образования новых послеоперационных спаек используются следующие методы:
введение в пространства между анатомическими структурами различных барьерных жидкостей (декстрана, повидина, минеральных масел и пр.); окутывание маточных труб и яичников специальными полимерными рассасывающимися пленками.
источник
К развитию спаечной болезни брюшной полости могут привести различные факторы. Острые воспалительные процессы, ушибы, травмы живота, хирургические манипуляции на брюшных органах зачастую осложняются частичным либо тотальным спаечным процессом, наиболее выраженным в зоне повреждения.
Почему возникают спайки? Чем они опасны? Как лечить спаечную болезнь, и существуют ли меры предотвращения развития данной патологии?
Спаечная болезнь — состояние организма, при котором в брюшной полости происходит склеивание серозных оболочек внутренних органов, образование сращений (тяжей, спаек) из соединительной ткани. Она может быть врожденной (вызванной врожденными дефектами или внутриутробными аномалиями развития плода) или приобретенной.
В большинстве случаев формирование спаек является естественной защитной реакцией брюшины на хронические воспалительные процессы во внутренних органах брюшной полости или механические травмы с длительным периодом заживления (в том числе вызванные оперативным вмешательством).
К другим причинам возникновения болезни относят:
- инфекционные воспаления листков брюшины;
- кровоизлияния в брюшную полость;
- гинекологические заболевания (эндометриоз, параметрит, эндометрит, метроэндометрит, сальпингоофорит и др.);
- химические повреждения;
- хронический туберкулезный перитонит.
Механизм спайкообразования заключается в следующем: при возникновении воспалительного процесса пораженные ткани вступают в контакт с фибриногеном (белком, растворенным в плазме крови), в результате чего высвобождается фибрин — вещество, способное, свертываясь, заключать в себя токсичные вещества. Постепенно волокна фибрина покрывают поврежденную поверхность брюшины и, склеиваясь в точках соприкосновения листиков, отграничивают место воспаления от здоровых органов и тканей.
В случае легких травм серозно-фибриновые спайки склонны к рассасыванию со временем. Если же повреждение было более глубоким, в контакте раневых поверхностей между нитями фибрина формируются прочные коллагеновые волокна соединительной ткани, анастомозы нервных волокон и венозных сосудов. Рассасывание и самопроизвольное расхождение таких сращений невозможно.
В 98% случаев развитие спаечного процесса связано с травмой, что, в свою очередь, делает данную патологию серьезной проблемой абдоминальной хирургии.
Разрастание фиброзной ткани и сращение петель толстой, тонкой кишки, большого сальника с брюшиной и между собой грозит ущемлением органов, нарушением движения каловых масс, рубцовым деформированием петель кишечника, развитием острой спаечной кишечной непроходимости (ОСКН) — явлением, угрожающим жизни пациента.
По международной классификации болезней в зависимости от локализации и причин возникновения патологические спаечные процессы разделяют на следующие категории:
- Спайки в брюшной полости (абдоминальные, сращения диафрагмы, кишечника, сальника, брыжейки тонкого и/или толстого кишечника, петель кишок, органов малого таза у мужчин).
- Воспалительные спайки внутренних женских половых органов.
- Послеоперационные спайки в малом тазу.
Образовавшиеся сращения вызывают нарушения перистальтики кишечника, что затрудняет дефекацию, приводит к переполнению петель кишечника сформированными каловыми массами, возникновению нерегулярного стула, запоров, абдоминальных болей.
По характеру симптомов данную патологию условно разделяют на 2 вида:
- Спайки с умеренным болевым синдромом, связанным с процессом активного пищеварения.
- Спайки с острым болевым синдромом, вызванным периодическими приступами ОСКН.
В первом случае боль вызвана спазмами гладкой мускулатуры кишечника во время транзита пищевого содержимого по петлям кишечника. Во втором — болевые ощущения вызывает сдавливание, полная или частичная перетяжка кишок фибрино-коллагеновыми нитями с последующим замедлением моторики, нарушением кровоснабжения и иннервации кишечника, развитием некроза.
Симптомы спаечного процесса разнообразны и зависят от первопричин, спровоцировавших сращение, локализации тяжей в брюшной полости, их массивности и распространенности. Ввиду того, что заболевание не имеет безусловно характерных, отличительных только для него клинических признаков, о его развитии в организме судят исходя из анамнеза, общего состояния пациента и местных проявлений.
Основные признаки спаечного процесса брюшной полости:
- функциональные нарушения работы кишечника (запор, метеоризм, диарея);
- нерегулярность акта дефекации;
- чередование жидкого и твердого стула более 1 раза в сутки;
- усиленная «звонкая» перистальтика кишечника;
- болевой синдром локального характера, наиболее выраженный в зоне послеоперационного рубца, месте склейки органов друг с другом или брюшиной.
При патологии, осложненной рецидивирующей кишечной непроходимостью, к нарастающему болевому синдрому присоединяются симптомы интоксикации организма:
- рвота;
- общая слабость;
- падение артериального давления;
- повышение температуры тела;
- бледность кожных покровов;
- потеря сознания.
Данное состояние является угрожающим жизни пациента и требует неотложной медицинской помощи.
Диагностика спаечной болезни брюшной полости — задача не из легких. Так как яркая клиническая картина развивается на опасной стадии кишечной непроходимости, заболевание часто выявляется уже в процессе ургентного оперативного вмешательства. Ввиду этого плановые обследования на предмет формирования спаек рекомендованы:
- пациентам с болевым синдромом после различных операций в брюшной полости;
- больным, имеющим в анамнезе воспалительные заболевания органов малого таза и брюшной полости.
Установить точный диагноз помогают: общая оценка состояния больного, сбор анамнеза заболевания, клиническая симптоматика, пальпация живота и анальное исследование толстой кишки, результаты клинико-лабораторных анализов (крови, мочи, биохимии крови) и данные объективных инструментальных обследований.
Применяемые инструментальные методы диагностики спаечной болезни:
- обзорная рентгенография брюшной полости;
- гастроскопия;
- колоноскопия;
- УЗИ брюшной полости;
- проверка прохождения бария по тонкому кишечнику (пассаж бария в рентгеновском излучении);
- ирригоскопия толстой кишки с введением контрастного препарата;
- радиоизотопное исследование при помощи радиоактивных изотопов йода;
- лапароскопия.
Сегодня консервативное лечение спаечной болезни эффективно лишь на начальной стадии ее развития. При выраженных болях и эпизодах ОСКН показан операционный метод разделения спаек. Трудность заключается в том, что любое хирургическое вмешательство само по себе провоцирует высвобождение фибрина и формирование новых сращений.
Наиболее эффективным, малотравматичным и современным методом лечения является лапароскопическая операция. Через небольшие проколы в брюшинный отдел вводятся камера и инструменты, при помощи которых рассекаются спайки: лазер, электрический, радиоволновой нож. Разделение сращений может сопровождаться:
- наложением лигатурных швов;
- искусственным формированием обходных соединений между приводящим и отводящим отделом кишок (при невозможности разделения спаянных конгломератов);
- укладыванием петель кишечника и целенаправленной фиксацией при помощи эластичной трубки (с последующим ее удалением).
Введение в брюшную полость после операции специальных барьерных жидкостей предотвращает рецидивы спаечной болезни.
Профилактика острой и хронической спаечной болезни заключается в своевременном лечении воспалительных процессов в органах брюшной полости и малого таза, корректирующей терапии сопутствующих заболеваний, грамотном проведении хирургических вмешательств.
- вести активный здоровый образ жизни;
- следить за здоровьем мочеполовой системы (планово посещать гинеколога, уролога, своевременно лечить половые инфекции);
- регулярно выполнять физические упражнения;
- отслеживать регулярность дефекации и вид стула.
После проведения операций пациентам рекомендованы различные физиопроцедуры, направленные на рассасывание спаек и предотвращение формирования рубцовой ткани (электрофорез, магнитотерапия).
При спаечной болезни противопоказаны чрезмерные нагрузки. Женщинам нельзя поднимать тяжести более 5 кг, мужчинам — более 7 кг.
Эффективно послеоперационное проведение иммуноферментной терапии (прием иммуномодуляторов с пролонгированной гиалуронидазной активностью), включение в восстановительную терапию фибринолитических препаратов, препятствующих отложению фибрина.
К сожалению, спаечная болезнь является тяжелым осложнением оперативных вмешательств, и все проводимые мероприятия, направленные на предотвращение образования сращений, не гарантируют положительного результата. Каждая последующая операция увеличивает количество и плотность спаек, провоцирует их разрастание и повышает риск рецидивов ОСКН. Поэтому главная задача профилактики спаечного процесса — своевременное и грамотное лечение основного заболевания.
Огромную роль в предотвращении развития кишечной непроходимости играет диета при спаечной болезни. Не рекомендуется соблюдать разнообразные диеты, так как они провоцируют запоры. Правильный стереотип питания влияет на всю работу ЖКТ.
Пациентам со спайками рекомендовано:
- питаться полноценно, часто и дробно;
- не допускать голодовок, переедания (желательно придерживаться строгого режима приема пищи в одно и то же время);
- пить не мене 2,5 л чистой воды в сутки;
- отказаться от алкоголя, кофе, острых блюд, консервов, белого сахара, продуктов, провоцирующих метеоризм (капусты, бобовых, винограда, кукурузы, редиса).
Желательно также отказаться от употребления цельного молока, газированных напитков и включить в свой рацион продукты, богатые кальцием: творог, твердые сыры, кефир.
Спайки брюшной полости в значительной степени ухудшают качество жизни пациентов, поэтому после проведения любого хирургического вмешательства рекомендуется приступать к мероприятиям, предотвращающим развитие патологического процесса.
источник
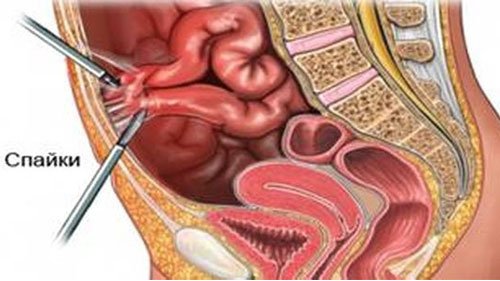
 Тупые и ноющие боли в различных отделах живота. Локализация симптоматики будет зависеть от расположения спаек, интенсивность – от выраженности процесса и индивидуальной чувствительности организма.
Тупые и ноющие боли в различных отделах живота. Локализация симптоматики будет зависеть от расположения спаек, интенсивность – от выраженности процесса и индивидуальной чувствительности организма. резкие внезапные схваткообразные боли внизу живота;
резкие внезапные схваткообразные боли внизу живота;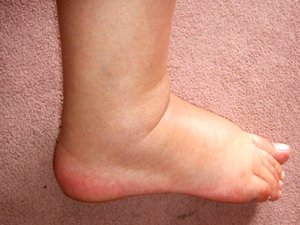 изменение настроения: раздражительность, агрессивность, нервозность, истеричность, неуравновешенность;
изменение настроения: раздражительность, агрессивность, нервозность, истеричность, неуравновешенность;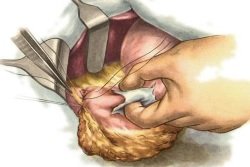 Операции на органах брюшной полости. Риск развития спаек выше при лапаротомии (полостной операции). Большой разрез, травматизация мягких тканей, контакт брюшины с воздухом, руками хирурга и инструментом – все это ведет к развитию воспаления и появлению соединительнотканных тяжей между органами и в их просвете. После лапароскопии (малоинвазивной операции) вероятность развития такого осложнения гораздо ниже.
Операции на органах брюшной полости. Риск развития спаек выше при лапаротомии (полостной операции). Большой разрез, травматизация мягких тканей, контакт брюшины с воздухом, руками хирурга и инструментом – все это ведет к развитию воспаления и появлению соединительнотканных тяжей между органами и в их просвете. После лапароскопии (малоинвазивной операции) вероятность развития такого осложнения гораздо ниже.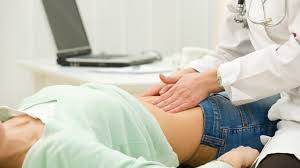 Осмотр. Общее состояние больного может оставаться удовлетворительным (в стадию компенсации) или быть нарушенным (при развитии кишечной непроходимости). При поверхностной пальпации живота отмечается разлитая болезненность. Боль усиливается при глубокой пальпации.
Осмотр. Общее состояние больного может оставаться удовлетворительным (в стадию компенсации) или быть нарушенным (при развитии кишечной непроходимости). При поверхностной пальпации живота отмечается разлитая болезненность. Боль усиливается при глубокой пальпации. Обзорная рентгенография брюшной полости. Методика позволяет обнаружить воспалительные экссудаты и иные отклонения.
Обзорная рентгенография брюшной полости. Методика позволяет обнаружить воспалительные экссудаты и иные отклонения.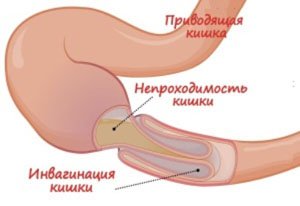 кишечная непроходимость на фоне спаечной болезни;
кишечная непроходимость на фоне спаечной болезни; Ферментные препараты, способствующие расщеплению вновь образовавшихся тонких спаек.
Ферментные препараты, способствующие расщеплению вновь образовавшихся тонких спаек. частое дробное питание (5-6 раз в сутки);
частое дробное питание (5-6 раз в сутки);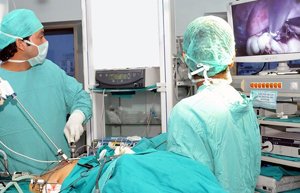 Грамотное ведение операции. Практикуется отказ от полостного вмешательства, минимальный контакт с органами брюшной полости, использование атравматичного инструмента и полимерных нитей для ушивания тканей, своевременная остановка кровотечения.
Грамотное ведение операции. Практикуется отказ от полостного вмешательства, минимальный контакт с органами брюшной полости, использование атравматичного инструмента и полимерных нитей для ушивания тканей, своевременная остановка кровотечения.