
Под воздействием внешних факторов — злоупотребления алкоголем, жизнедеятельности гельминтов и по ряду других причин — возникают многие тяжелые заболевания печени, в том числе цирроз.
При длительном течении (10-15 лет) в 50-60 процентах случаях состояние осложняется развитием такого явления как асцит при циррозе печени. Сколько живут пациенты с такой патологией?
Асцит представляет собой крайне опасное для жизни пациента состояние. Его возникновение сигнализирует о несвоевременном или недейственном лечении, неправильном образе жизни, малой двигательной активности, несбалансированном питании. Однако, несмотря на неутешительную статистику, асцит — не приговор.
Другое название диагноза — брюшная водянка. Состояние возникает на фоне различных заболеваний. В 75 случаях из 100 асцит является осложнением цирроза, в 10 процентах — раковых опухолей, в 5 процентах — сердечной недостаточности. Причиной развития заболевания является разнящееся давление между 2 слоями брюшины. Через них и происходит просачивание и накопление жидкости. По составу она схожа с плазмой крови, а ее объем может достигать 23-25 литров.
Выделяют несколько видов асцита в зависимости от накопленного объема:
- Начальный. Представляет собой накопление 1-1,5 литров жидкости (минимально влияет на то, сколько живут больные).
- Умеренный. Количество возрастает до 2-4,5 литров. Сопровождается отеками ног, изменениями грудной клетки пациента, нарушениями пищеварения и процесса дефекации.
- Массивный. В брюшной полости скапливается более 5 литров. На фоне резкого увеличения размера живота и максимального давления может возникнуть воспалительный процесс, грозящий летальным исходом.
Клинические симптомы возникают при накоплении более чем 1 литра жидкости. К ним относятся:
- значительное увеличение живота;
- расширенные вены и проявление сосудистой сетки;
- тупые болевые ощущения в области живота;
- флюктуация (ощущение движения жидкости в брюшной полости);
- нарушение дыхания;
- нарушение мочеиспускания и дефекации;
- нарушение пищеварения;
- прогрессирующие отеки;
- выделение пупочной зоны;
- появление грыжи.
Жидкость в животе при циррозе печени накапливается вследствие различных патологических процессов в организме. Среди них выделяют следующие:
- Портальная гипертензия, выраженная в повышенном давлении в области воротниковой вены и притоков.
При гибели клеток печени развивается ускоренная регенерация, выраженная в разрастании гепатоцитов. Подобная ткань отличается по функциям от здоровой и провоцирует ухудшение циркуляции крови. Воротная вена и ее протоки пережимаются. Давление в брюшной полости возрастает.

Функциональность органа снижается, он перестает справляться со своей работой. Синтез белков значительно сокращается.
В итоге происходит снижение коллоидно-осмотического давления в плазменной составляющей крови с дальнейшим проникновением в брюшину.
- Снижении соотношения плазменных компонентов в крови.
За счет этого происходит выброс гормонов, провоцирующих задержку жидкостей и солей. Гидростатистическое давление стремительно растет и вызывает асцит.
- Организм, ослабленный течением заболевания, имеет проблемы в работе сердца.
Возникающая сердечная недостаточность также провоцирует увеличение жидкости в брюшной полости. Крайне негативный фактор, влияющий на то, сколько живут пациенты.
Цирроз печени при длительном течении зачастую вызывает асцит. Состояние наблюдается более чем в половине случаев у больных с диагностированным циррозом. Как правило, первые симптомы возникают спустя 10-12 лет после развития основного заболевания. Вероятность возникновения увеличивают:
- несвоевременная диагностика;
- неэффективная терапия;
- заболевания сердца и сосудов;
- вредные привычки;
- сниженная физическая активность;
- нарушение режима питания;
- отсутствие диеты.
Предугадать развитие состояния практически невозможно. Диагностике поддается процесс с накоплением более полулитра жидкости, зачастую на поздних стадиях.
Прогрессирующая водянка негативно влияет на то, сколько живут пациенты. Продолжительность жизни определяется совокупностью факторов:
- результаты лечения основного заболевания;
- течение болезни и ее стадия;
- наличие прочих осложнений;
- общее состояние организма;
- возраст.
В зависимости от некоторых показателей предполагается следующая продолжительность жизни:
- Цирроз печени с асцитом на стадии компенсации и субкомпенсации не влияет на то, сколько живут пациенты категорически. В среднем 10 и более лет.
- На стадии декомпенсации печень не способна осуществлять свои функции на прежнем уровне. Состояние в данном случае значительно влияет то, сколько живут больные. Согласно статистике — не более 5 лет.
- Водянка при циррозе печени склонна к рецидивам. Если это происходит постоянно, то состояние значительно влияет на то, сколько живут пациенты. В среднем 6 месяцев — 1 год.
Сколько живут больные — определяется множеством факторов, в том числе рационом питания.
Питание при циррозе печени с асцитом должно быть частым. Необходимо разбить прием пищи на маленькие порции. Употреблять еду необходимо в теплом виде. Существуют основные рекомендации:
- Необходимо полностью исключить соль и солесодержащие продукты. Повышенное содержание в пищи NaCl вызывает дополнительную задержку жидкости.
- Диета при асците и циррозе печени категорически запрещает прием алкоголя, газированных сладких напитков, крепкого кофе или чая.
- Следует ограничить употребление острого, жирного, жареного и копченого.
- Запрещено употребление свежей выпечки, кондитерских изделий, сладостей.
- Консервы, маринованные овощи, соленья — запрещены.
- Продукты с высоким содержанием жира (сало, сливочное масло, баранина, свинина, маргарин, майонез) следует исключать.
- Хрен, горчица, зеленый лук, различные пряности и специи следует ограничить.
Диета при асците и циррозе печени включает:
- Нежирные молочные продукты (творог, кефир, сметана).
- Злаки и крупы в составе каш и супов.
- Овощи (использовать в пищу стоит только в вареном, тушеном виде).
- Нежирные рыба и мясо.
- Свежие фрукты.
- Компоты, кисели, морсы из ягод, овощей и фруктов.
- Мед, джем, варенье.
- Вареные яйца.
Любая пища, раздражающая ЖКТ, запрещена. Диета при диагнозе цирроз печени, который дополняет асцит, обязательно должна содержать паровые котлеты, запеченную рыбу, ржаной хлеб, постные супы.
Асцит, как и цирроз, не поддается лечению и носит хронический характер. Терапия в основном направлена на основное заболевание и на поддержание состояния пациента. Основывается на лечебной диете и постельном режиме с ограниченной активностью.
Цирроз печени и накопившаяся жидкость в брюшной полости отрицательно влияют на самочувствие больного. В тяжелых случаях проводят лапароцентез — извлечение жидкости или ее части путем механического прокола. Пациенту также показана трансплантация печени.
Заболевание должно протекать под наблюдением врача. Любая ошибка может привести к летальному исходу.
Вздутие живота приводит к увеличению давления на грудную клетку и сердце. Происходит нарушение работы дыхательной системы. Развитие заболевания иногда длится всего несколько дней. В других случаях затягивается на несколько месяцев.
Цирроз печени и развивающийся асцит имеют неутешительный прогноз. Продолжительность жизни при этом сокращается в среднем в три раза. Продлить жизнь поможет соблюдение рекомендаций специалиста и отсутствие самолечения. Дать точный ответ на вопрос, сколько проживет пациент, не может никто.
Дополнительную информацию о том, что такое асцит, можно узнать из следующего видео:
источник
Вздутие живота при гепатите объясняется накоплением жидкости в брюшной полости, связанным с застоем крови и повышением давления в воротной вене. Данное патологическое состояние называется асцитом. Оно не считается самостоятельным заболеванием, являясь осложнением гепатита. Асцит брюшной полости усугубляет течение основной патологии, повышая риск летального исхода.
Жидкость в животе начинает накапливаться на стадии перехода вирусного, токсического или алкогольного гепатита в цирроз печени. Увеличению живота способствуют следующие причины:
- Избыточное восстановление печеночных тканей. При гепатите происходит ускоренный распад гепатоцитов, что запускает процессы усиленного деления клеток. Появляются очаги регенерации, состоящие из разросшихся тканей. Структура узлов отличается от строения здоровых тканей, что способствует нарушению кровообращения и сдавливанию воротной вены. Это приводит к застою жидкости в брюшной полости.
- Замещение паренхиматозной ткани соединительнотканными волокнами. Характерно для запущенных форм вирусного гепатита. Чем большие участки охватывает патологический процесс, тем ярче проявляется печеночная недостаточность. Нарушение функций печени приводит к снижению содержания белков в крови. Онкотическое давление плазмы падает, из-за чего она начинает просачиваться сквозь стенки сосудов в брюшную полость.
- Снижение объема циркулирующей в организме крови. Потеря плазмы способствует запуску ряда защитных механизмов, среди которых выделяют усиленную выработку гормона альдостерона. Вещество замедляет выведение натрия и воды из организма. Гидростатическое давление растет, из-за чего и увеличивается живот у больного хроническим гепатитом.
- Повышение нагрузки на сердце. При нарушении работы печени развивается сердечная недостаточность, способствующая повышению количества накапливающейся за брюшиной жидкости.
Ранние стадии асцита при гепатите протекают бессимптомно, наблюдается лишь незначительное увеличение окружности талии, не вызывающее у пациента беспокойства.
По мере развития патологии у мужчин и женщин появляются следующие симптомы:
- Увеличение живота. Пациент замечает, что живот резко увеличился в размерах за несколько дней. Кожа растягивается и становится блестящей. Нередко появляются розовые полосы и расширенные сосуды. При нахождении в положении стоя передняя брюшная стенка провисает вниз, при пребывании в лежачем положении боковые стенки выпячиваются. Как выглядит пациент при асците, можно увидеть на фото.
- Боли в области живота. Имеют постоянный тянущий характер, усиливаются по мере накопления жидкости.
- Симптом колебания живота, связанный с накоплением большого количества жидкости.
- Нарушение функций дыхательной системы. Когда живот при асците постоянно растет, повышается давление на диафрагму, которая начинает сжимать легкие. Больной жалуется на одышку, учащение дыхательных движений, признаки нехватки кислорода. Особенно ярко эти симптомы проявляются тогда, когда пациент находится в лежачем положении. Поэтому человек вынужден спать полусидя и стоять, опираясь на возвышение. На поздних стадиях асцита у женщин и мужчин наблюдается сухой кашель и синюшность носогубного треугольника.
- Пищеварительные расстройства. Смещение желудка вверх способствует более быстрому насыщению во время приема пищи. После еды пациент испытывает чувство тяжести в животе. Появляется изжога и отрыжка. Нередко случаются приступы рвоты, связанные со сдавливанием нижних отделов желудка. Рвотные массы содержат большое количество непереваренной пищи. Реже наблюдается кишечная непроходимость, сопровождающаяся задержкой кала и газов.
- Нарушение функций выделительной системы. Когда при асците растет живот, объем мочевого пузыря уменьшается, поэтому появляются частые позывы, урина выделяется в небольших количествах. Развиваются воспалительные процессы в почках и мочевыводящих путях.
- Отечность нижних конечностей. Связана с нарушением оттока лимфы.
- Образование пупочной грыжи. Мышцы передней брюшной стенки расходятся, из-за чего формируются грыжевые ворота.
Первые признаки асцита появляются, когда количество жидкости за брюшиной превышает 1000 мл. При тяжелом течении заболевания в брюшной полости может накапливаться более 20 л воды. До появления симптомов асцита будут присутствовать признаки основного заболевания – гепатита. К ним относятся боли в правом боку, общая слабость, пожелтение кожных покровов.
Синдром большого живота при вирусном и токсическом гепатите развивается в 3 стадии:
- Преходящий асцит. На этом этапе в брюшной полости обнаруживается не более 500 мл жидкости. Выявить патологию можно только с помощью аппаратных диагностических процедур. Функционирование внутренних органов не изменяется. Устраняются симптомы асцита путем лечения основного заболевания.
- Умеренный асцит. За брюшиной накапливается до 5 л жидкости. Пациент на этой стадии обнаруживает, что у него резко надулся живот. В положении стоя выявляется выпирание нижней части живота. При принятии горизонтального положения появляется одышка. Наличие жидкости выявляется путем простукивания или пальпации живота. При простукивании начинает колебаться противоположная сторона брюшной стенки.
- Напряженный асцит. На данном этапе количество скапливающейся в брюшной области жидкости превышает 10 л. Внутрибрюшное давление увеличивается, нарушается работа кишечника, желудка, легких и почек. Состояние больного оценивается как тяжелое, он нуждается в незамедлительной госпитализации.
Для выявления асцита при вирусном или аутоиммунном гепатите подразумевают использование:
- Осмотра пациента. При простукивании наблюдается притупление звука, перемещение границы тупости при сменах положения тела.
- Рентгенологического исследования брюшной полости. Позволяет выявить асцит, сопровождающийся накоплением более 500 мл воды.
- Лабораторных методов исследования. Применяются анализы крови на антитела к вирусу гепатита, уровни печеночных трансаминаз и свертываемость.
- Эзофагогастродуоденоскопии. При повышении давления в воротной вене обнаруживается расширение вен пищевода и желудка.
- Рентгенологического исследования грудной клетки. Снимок отражает наличие выпота в плевральной полости, снижение объема легочных тканей, смещение дна диафрагмы.
- УЗИ брюшной области. При асците требуется определение размеров печени и селезенки.
- токсическим поражением головного мозга, связанным с нарушением работы печени;
- бактериальными инфекциями;
- гепаторенальным синдромом;
- внутренними кровотечениями.
Прогноз зависит от степени выраженности асцита и характера течения основного заболевания. При преходящей форме асцита продолжительность жизни достигает 10-15 лет. Средняя пятилетняя выживаемость при умеренном и тяжелом течении патологического процесса не превышает 20%. 50% пациентов погибает в течение первых 2 лет после постановки диагноза.
источник
Асцит или по-народному «водянка живота» — это не отдельное заболевание. Скопление выпота в полости брюшины с последующим увеличением живота является одним из проявлений декомпенсации приспособительных механизмов организма человека.
В клиническом течении разных заболеваний асцит рассматривают, как закономерный симптом и последствие нарушений или тяжелое осложнение. Асцит при циррозе печени возникает у 50% пациентов в течение 10 лет, а среди причин эта болезнь составляет ¾ всех случаев водянки.
Поскольку большинство случаев цирроза печени связано с алкоголизмом и поражает мужчин (75–80%), то и асцит чаще наблюдается у представителей сильного пола.
Вылечить асцит практически невозможно, поскольку нет радикально действующих лекарств, которые восстановят нарушенный циррозом метаболизм. Больной человек до конца жизни вынужден бороться с излишками образования жидкости.
В патогенезе асцита на фоне цирроза печени долгое время основная роль уделялась двум видам изменений:
- росту давления в воротной вене (портальной гипертензии), распространяющегося на всю региональную венозную и лимфатическую сеть;
- резкому снижению функции печени по синтезу белка из-за замены части клеток фиброзной тканью.
В результате в сосудах брюшной полости появляются необходимые условия для выхода жидкой части крови и плазмы:
- значительно увеличивается гидростатическое давление, которое выжимает жидкость наружу;
- снижается онкотическое давление, которое в основном поддерживается альбуминовой фракцией белков (на 80%).
В брюшной полости постоянно находится небольшое количество жидкости для предупреждения склеивания внутренних органов, скольжения кишечника. Она обновляется, излишки всасываются эпителием. При образовании асцита этот процесс прекращается. Брюшина не в состоянии впитать большой объем.
Выраженность асцита полностью зависит от степени утраты гепатоцитов. Если при гепатите (воспалении) можно надеяться на снятие процесса и полное восстановление функций, то участки цирротической рубцовой ткани не могут в дальнейшем превратиться в печеночные клетки. Лечебные мероприятия только поддерживают оставшийся запас гепатоцитов и возмещают утерянные функции. Без постоянного лечения больной прожить не может.
Дополнительные причины появляются в ответ на снижение объема циркулирующей крови:
- подключается механизм компенсации кислородного голодания тканей (выброс антидиуретического гормона и альдостерона), которые способствуют задержке натрия, соответственно по законам химии к его молекулам присоединяется вода;
- постепенно нарастает гипоксия сердечной мышцы (миокарда), снижается сила выброса крови, что приводит к застойным явлениям в нижней полой вене, отекам на ногах за счет задержки крови на периферии.
Портальную гипертензию, нарушения гемодинамики и нейрогормональной регуляции современные ученые считают пусковыми факторами в развитии асцита. Патогенетические нарушения рассматривают как комбинацию разных уровней прогрессирующего процесса. Все выше приведенные причины отнесены к системным или общим. Но большее значение придается местным факторам.
- повышение сосудистого сопротивления внутри печеночных долек, они могут быть обратимыми и необратимыми (полный блок);
- внутрипеченочный блок способствует усилению образования лимфы, она просачивается сквозь сосудистую стенку и капсулу печени прямо в брюшную полость или «наводняет» воротную вену и грудной лимфатический проток;
- накопление в крови пациентов нерасщепленных веществ с сосудорасширяющим действием (вазодилататоров типа глюкагона), которые приводят к расширению периферических артерий, открывают артериовенозные шунты в органах и тканях,ив результате снижается наполнение кровью артерий, увеличивается выброс сердца, одновременно растет портальная гипертензия;
- рефлекторно депонируется значительная часть плазмы в сосудах брюшной полости;
- действие вазодилататоров усиливается при недостаточной выработке печенью оксида азота.
Именно из синусоидов выходит жидкость в вены и лимфатические сосуды. Повышение давления внутри долек приводит к ее проникновению в околосинусоидальное пространство, а затем в брюшину.
Поскольку мы описываем состояние пациента при асците, вызванном циррозом печени, то всю симптоматику нужно разделить на зависящую от цирроза или определяющую асцит. В медицинской терминологии применяется общее название «отечно-асцитический синдром», который включает все нарушения при циррозе.
К симптомам цирроза относятся тупая боль в подреберье справа или чувство тяжести после еды, особенно жирной и острой пищи, употребления алкогольных напитков, физической работы, постоянная горечь или неприятный привкус во рту, тошнота, редкая рвота.
Возникают жалобы на слабость, вздутие и урчание в животе, учащенный жидкий стул, резкое похудение. Больной страдает от зуда кожи, бледности, желтоватого оттенка сухой кожи. Импотенция и рост грудных желез у мужчин, а также нарушение менструальной функции и способности забеременеть у женщин — возможные осложнения патологии.
Специалисты диагностируют изменение состояния языка. Его называют «лакированным» за счет покраснения и отечности. Появляются сосудистые звездочки, которые образуются на лице (в области носа, век) могут кровоточить, периодическое повышение температуры.
Появление кровоподтеков из-за нарушения свертываемости крови, изменения мочи (становится темной и мутной), а кал светлеет — сопутствующие изменения. При осмотре врач обнаруживает увеличенную болезненную печень.
Непосредственная симптоматика асцита возникает на фоне уже имеющихся проявлений цирроза, когда объем скопившейся жидкости превысит литр. За несколько дней больной замечает значительное увеличение живота. Кожа становится растянутой, гладкой, со стриями (белыми полосками) по бокам, пупок выпячивается кнаружи. Расширенные вены сплетаются в сеть вокруг пупка, образуют картину «головы медузы».
Характерно изменение формы живота в разном положении пациента: стоя видна округлость, свисающая книзу, лежа на спине — живот растекается в стороны, становится похожим на лягушачий. У пациентов появляются боли ближе к грудине (застой в левой доле печени).
Давление на купол диафрагмы приводит к снижению легочного пространства. У пациента возникает одышка, которая усиливается в положении лежа. Становится невозможно уснуть без высокого подголовника или подушки. Одновременный застой в легких проявляется кашлем с мокротой, синюшностью губ.
Постоянное давление на желудок сопровождается чувством тяжести даже при употреблении небольшого количества пищи, изжогой, отрыжкой. Реже появляется рвота пищей, желчью, кишечным содержимым.
Нарушение стула проявляется поносами и длительными запорами с клиникой кишечной непроходимости. Больной отмечает дизурические явления: учащенное мочеиспускание, болезненные позывы. Присоединяются воспалительные заболевания почек, мочевого пузыря. На стопах и голенях формируются отеки из-за присоединения декомпенсации сердца, застоя лимфы.
Если накопление асцитической жидкости доходит до 15–20 л, то у пациента появляются:
- грыжа белой линии, паховая или пупочная;
- расширение геморроидальных вен с обострением геморроя, кровотечением;
- видимое набухание вен на шее в связи с ростом давления в яремной вене;
- у 6–7% пациентов образуется дополнительный выпот в правую плевральную полость (гидроторакс).
источник
Асцит при циррозе печени – одно из самых распространенных осложнений этого заболевания. При образовании патологии пациенты страдают скоплением жидкостей в районе живота. Статистика утверждает, что две трети циррозов печени осложняются именно асцитом.
Происходит накопление жидкости из-за несоответствия норме давления в портальной вене. Отток венозной крови при этом затрудняется, что и провоцирует повышение давления в целом. Для начала страдает печень, поскольку при поражении этого органа тело человека уже не может выводить жидкость в том объеме, как это делалось ранее. Поэтому жидкость находит себе ближайшее место и скапливается в животе. Учитывая, что кожа живота хорошо растягивается и способна к увеличению, то водянка при циррозе печени может быть колоссальных объемов.
Интересно! В медицине зарегистрировано несколько случаев, когда объем жидкости в животе достигал тридцати литров.
При циррозном поражении печени асцит классифицируют по объему жидкости, которая накапливается, инфицированию этой жидкости и ответу организма больного на принимаемые препараты. Симптоматика заболевания может быть как смазанной, особенно, если пациент изначально имел большой живот. В данном случае определить патологию будет немного труднее. Однако, при горизонтальном положении пациента, когда его живот под своим весом уплощается, скопление жидкости будет проявляться в области около пупка и можно заметить выпячивание органов.
При значительном накоплении жидкости живот пациента приобретает не только огромные размеры – он еще и болит, пациент испытывает колющие и другие неприятные ощущения в области живота. Характерный признак усугубления ситуации – постоянная прибавка в весе. У некоторых больных при слабой мускулатуре выпячивается пупок. Патология может не только давать визуальные признаки накопления жидкости в брюшной полости, но и провоцировать повышение температуры. Вид женщины с патологией может полностью совпадать с признаками беременной женщины.
При лечении цирроза печени с асцитом важно правильное питание. Для таких пациентов очень важно не только пить меньше жидкости, но и употреблять намного меньше соли, чем обычно, чтобы не задерживать воду в организме. Запрещенными оказываются все блюда, провоцирующие жажду – копченое, жареное, сладкое, фаст-фуд, чипсы и т.д. В таком случае лучше заменить сладкое на естественные сахара – фрукты. Весь объем жидкой пищи в сутки не должен превышать полутора литров. Диета при циррозе печени с асцитом должна быть максимально направлена на ограничение поступления воды в организм.
Лечение асцита при циррозе печени, к сожалению, не дает обнадеживающих результатов. Поскольку основная причина недуга – циррозное поражение печени, то внимание в первую очередь уделяется основному заболеванию и врачи вполне обоснованно считают, что нужно лечить цирроз печени. Стоит отметить, что при циррозе печени значительно повреждается кровеносная система, питающая орган. Поэтому болезнь является не только следствием цирроза, но и результатом портальной гипертензии, справиться с которой не так просто. Наиболее оптимальным вариантом является трансплантация печени, однако это не означает на все сто процентов, что удастся нормализовать внутрибрюшное давление, хотя шансы в данном случае наиболее высокие. Если трансплантацию печени осуществить не удается, единственным выходом лечить асцит остается периодическое откачивание жидкости из брюшной полости. Это приводит к тому, что пациент с той или иной периодичностью оказывается привязанным к медицинскому учреждению, что значительно ухудшает качество жизни таких больных.
Если при циррозе печени возникли другие сопутствующие осложнения, например, образовалась гепатоцеллюлярная карцинома, или появились серьезные проблемы с сердцем, то это осложняет лечение недуга.
На данный момент ученые пытаются разработать лекарства от асцита, но существенных результатов добиться пока не удалось.
Что касается водянки, то лечение асцита народными средствами будет мало эффективным. Действительно, можно пользоваться мочегонными сборами для выведения лишней жидкости, однако они не решают основную проблему – цирроз печени. Если жидкость накапливается очень быстро, то народные средства можно вообще не использовать, а лучше обратиться в клинику. Нормализовать ситуацию поможет питание при циррозе печени.
Всех пациентов волнует вопрос: сколько живут с асцитом при циррозе печени? Неосложненный асцит, как правило, не является причиной, по которой пациенты умирают. Смерть в данном случае может наступить от цирроза печени, гепатокарциномы, сердечных патологий, но не от лишней жидкости, которую пациенту успешно откачивают в течение определенного количества времени. Поэтому при оценке выживаемости пациентов нужно брать во внимание непосредственную причину, спровоцировавшую излишнее накопление воды в животе.
Цифры медицинской статистики утверждают, что при компенсированной форме цирроза с асцитом пациенты могут прожить около десяти лет, а то и дольше. При декомпенсированном циррозе больные живут около пяти лет, если вовремя не сделать пересадку органа. Если заболевание протекает тяжело и склонно к частым рецидивам, не поддается никакому лечению, кроме откачивания жидкости, то такие пациенты живут в среднем около года.
Прогноз при заболевании зависим от многих факторов – как будет питаться человек, насколько вовремя была обнаружена патология, как быстро образуется жидкость, насколько успешны мочегонные препараты.
Несмотря на цифры о десятилетней выживаемости, недуг признан серьезной патологией, вылечить которую невозможно, поэтому врачи не рискуют обнадеживать пациента на более чем два года.
Пациентам необходимо помнить, что при появлении водянки не стоит искать, как лечить недуг самостоятельно. Лечение народными средствами не помогает, а лишь только откладывает визит в клинику.
источник
Печень в организме человека выполняет ряд жизненно важных функций. Именно этот орган первым принимает на себя удары при попадании токсических веществ. Каждую минуту печень перекачивает и очищает кровь. Орган получает колоссальные нагрузки и поэтому особенно важно постоянно следить за его состоянием. Серьезнейший недуг – асцит – развивается на фоне хронических болезней и ставит под угрозу здоровую полноценную жизнь человека.
Асцит – патологическое состояние, при котором происходит скопление и застой жидкости в животе (приводит к вздутию). Редко возникает самостоятельно, в большинстве случаев асцит является осложнением других болезней. Может приводить к летальному исходу: многое зависит от протекания основного заболевания.
Течение неопределенное: развивается патология в течение нескольких месяцев или появляется внезапно. Заметные симптомы обнаруживаются только после образования 1 литра жидкости в брюшной полости.
Механизм появления может различаться, но в общем виде выглядит следующим образом. Живот человека изнутри покрыт специальной оболочкой — брюшиной. Она выделяет жидкость для нормального функционирования внутренних органов. Брюшина выполняет функции:
- выделение жидкости;
- всасывание воды;
- защита от ядов.
При асците эти функции нарушаются. К примеру, при циррозе умирают клетки печени, это запускает процесс их резкого восстановления. Избыток разросшихся клеток печени мешает циркуляции крови и пережимает вены в брюшной полости. Часть клеток замещается рубцовой тканью, которая не выполняет нужных функций. Запускается ряд ответных реакций организма, замедляющих всасывание, жидкость скапливается и формируется асцит.
В большинстве случаев (75% от всех пациентов) первопричиной болезни является цирроз печени, злокачественные новообразования органа (рак) или сердечная недостаточность (5%).
Асцит при болезнях печени развивается на фоне гепатита, стеатоза (жировой дистрофии). Длительный прием антибиотиков и затяжной алкоголизм также пагубно влияют на состояние органа. При синдроме Бадда-Киари (нарушение кровотока печени) такая патология проявляется довольно часто.
В группе риска развития признаков асцита находятся и другие категории людей:
- наличие тату;
- лишний вес или ожирение;
- инъекционные наркозависимые;
- при повышенном уровне холестерина;
- больные хроническими гепатитами.
При значительном недостатке питания, гинекологических недугах (киста, опухоль яичников), при перитонитах и эндокринных нарушениях экссудат также накапливается в животе.
Главный симптом патологии — наличие огромного количества жидкости (экссудата или транссудата) в брюшной полости. Этому действию способствует тромбоз воротной вены. Если течение процесса превышает несколько недель или месяцев, то у пациента проявляются увеличения в окружности живота. К главным симптомам асцита относят:
- увеличение массы тела;
- боль и вздутие живота;
- отек ног (у мужчин может отекать мошонка);
- становится трудно повернуть тело;
- появляется изжога и отрыжка;
- при ходьбе появляется одышка;
- в сложных случаях открывается кровотечение вен в пищеводе.
Если нажать на живот, то почувствуется движение жидкости по волнообразному типу. При стремительном развитии асцита встречаются такие симптомы, как выпирающий пупок, расширение вен, белые растяжки. Иногда становится заметна венозная сетка на животе. У больного в положении стоя круглый живот свисает, лежа — распластывается и становится похож на «лягушачий».
Для асцита характерны всего 3 стадии:
- Начальная
Характеризуется незначительным увеличением брюшной полости. У пациентов скапливается ориентировочно около 3 литров жидкости, бактерий в ней нет. Терапевтические мероприятия дают возможность замедлить развитие. - Средняя
Скопление жидкости находится в пределах 4-10 литров. Хорошо видны клинические проявления заболевания. Пациент страдает от дискомфорта, наблюдается деформирование живота. У большинства больных активно развивается почечная недостаточность. - Тяжелая
Третья стадия характеризуется скоплением жидкости свыше 10 литров. Общее состояние существенно ухудшается, возникают трудности при дыхании. Огромный живот не позволяет легким нормально расширяться. Имеются проблемы с сердечно-сосудистой системой, а также появляется отечность.
Сколько живут люди, у которых диагностируют асцит? Прогнозы зависят именно от стадии заболевания. Если своевременно определить характерные симптомы, то можно замедлить развитие болезни и предотвратить необратимые изменения в организме.
В этом видео вам наглядно покажут, как образовывается асцит и почему.
Прежде всего, необходимо снять симптомы основного заболевания. Для терапии асцита прописывается постельный или полупостельный режим, специальные диеты и препараты. Лечение включает также использование специальных методик, которые позволяют вывести жидкость из брюшной полости.
Алгоритм терапевтических действий
- Прием медикаментов
Вне зависимости от причин для лечения асцита применяются мочегонные средства. Широко используют Верошпирон вместе с Лазиксом или Торасемидом, а также Альдактон, Спирикс, Лазикс, Диакарб. Оротат калия, Панангин и Аспаркам назначают для обеспечения организма калием. Нормализации кровообращения способствует препарат белкового происхождения Альбумин. - Диета
Следует ограничить (до 1.5 грамма в день) или исключить прием натрия, который содержится в поваренной соли. При циррозе – ограничить потребление воды до 1 литра в день. - Мониторинг потери веса в день
За день вес больного должен снижаться приблизительно на 500 граммов. - Физические упражнения
ЛФК при асците также помогут при борьбе с недугом (допустимы только на начальной стадии). Подбирать нагрузки нужно только с лечащим врачом. Состояние пациента и причины болезни являются определяющим при составлении физической программы тренировок.
Операция при асците назначается только в том случае, когда причина его возникновения может быть устранена только лишь хирургическим путем (рак печени, порок сердца, онкология брюшной полости). Возможность вида лечения ограничивается количеством жидкости больного, а также общим физиологическим состоянием пациента.
Существует несколько видов операций. Лапароцентез — это выведение жидкости с помощью прокола живота и введения туда специальной трубки с зажимом. Жидкость удаляется за пару дней.
Трансъюгулярное внутрипеченочное шунтирование позволяет обеспечить искусственное обеспечение кровообращения в полости живота. Наиболее сложный случай – трансплантация печени. Пересадка тканей печени от донора, применяется только при тяжелых диагнозах.
Для снятия симптомов начальной стадии могут применяться и народные средства:
- настой петрушки;
- отвар из стручков фасоли;
- настойка пустырника.
Лекарственные травы также способны принести существенное облегчение для организма больного.
Домашнее лечение поможет только при первой стадии асцита. При скоплении жидкости свыше 5 литров требуется наблюдение у специалиста и курс лечебной терапии. Относитесь к своему здоровью ответственно.
- Петрушка
Для приема внутрь рекомендуется готовить отвар петрушки. 300 г свежей петрушки залейте литром воды, проварите на слабом огне и дайте настояться. Затем процедите и принимайте по 0,5 стакана в первой половине дня (каждые 60 минут). Курс лечения – 3 дня. - Фасоль
Помогут также стручки фасоли. Шелуху с 15-20 стручков нужно прокипятить (10-12 минут). Настоять средство 20 минут. Первую дозу (250 мл) выпить ранним утром, вторую – за 20 минут до первого завтрака, третью – за 30 минут до обеда. - Абрикосовый компот
Плоды помогают лечить асцит и насыщают организм потерянными микроэлементами (калием). Для лечения подойдет отвар из свежих абрикосов или кураги. В сутки пить по 0,5 литра такой жидкости.
Среди возможных осложнений — резкое развитие перитонита (нагноения в животе), энцефалопатия печени (приводит к нарушению сознания), сбой в работе почек, спонтанное выделение экссудата через пупочную грыжу. Также может развиться рефрактерный асцит — при усиленной мочегонной терапии вес не снижается.
Прогноз течения зависит от ряда факторов. Среди определяющих неблагоприятных — преклонный возраст, низкое давление, сахарный диабет, уровень альбумина в крови ниже нормы. При диагностировании третьей стадии асцита больные умирают через 2-3 года. Если мочегонная терапия не дает эффекта — смерть наступает через 6 месяцев.
Относитесь к своему здоровью крайне серьезно и внимательно. Не запускайте лечение хронических недугов или сезонных болезней. При обнаружении проблем со здоровьем — не тяните с визитом к врачу. Эти простые правила помогут сохранить хорошее здоровье на многие годы.
источник
Развивающийся асцит при имеющемся циррозе говорит о тяжелом поражении печени, при котором организм адаптируется к тяжелой болезни. Сейчас врачи знают как нужно лечить цирроз печени с асцитом, в то время, как несколько веков назад пациент мог умереть от осложнений заболевания.
Цирроз приводит к образованию асцита
Главный фактор, приводящий к асциту – цирроз. Именно эти разрушения запускают процесс накопления экссудата в брюшной полости.
Патогенез формирования асцита при циррозе:
- В тканях погибают важные клетки – гепатоциты. Разрушение запускает регенерацию, при которой клетки печени разрастаются. Это способствует образованию большого количества узлов. Они мешают адекватной циркуляции интерстициальной жидкости и пережимают просвет главной вены, что приводит к накоплению и просачиванию жидкости, вследствие чего увеличивается объем живота;
- Помимо того, что образуются узлы, течение болезни осложняется разрастанием соединительной ткани. Она препятствует нормальной работе печени. Белки, содержащиеся в плазме, застревают в пережатых капиллярах, и как следствие – уменьшается количество белка в крови. От этого плазма становится более жидкой, что положительно влияет на способность просачиваться в живот;
- Так как происходит пропотевание плазмы, количество крови уменьшается в объеме, провоцируя выработку гормона альдостерона в кровь. Он заставляет жидкость задерживаться, что усугубляет протекание асцита при циррозе;
- Из-за уменьшения объема циркулирующей крови, сердце испытывает повышенную нагрузку, что приводит к сердечной недостаточности.
При любом заболевании, в начале формирования нет симптоматической картины, так как изменения незначительны и не вызывают проблем у пациентов. Только на начальном этапе асцит не заметен, в дальнейшем, чем больше скапливается жидкости, тем сильней ухудшается самочувствие пациента. Так как асцит является осложнением цирроза – чем сильней будет разрушаться печень, тем быстрей будет скапливаться жидкость.
Больной набирает вес и замечает изменение формы живота, увеличение его объема. Когда жидкость накапливается еще больше, кожа на животе разглаживается, становится глянцевой. При ощупывании живот твердый, как – будто напряжен. Появляются капилляры и вены на передней брюшной стенке.
При напряженном асците выпячивается пупок
При скоплении жидкости больше 10 литров у пациента начинается одышка, так как диафрагма давит на легкие и уменьшает объем вдыхаемого воздуха. Часто больные не могут спать лежа, стараются принять полусидячее положение, при котором живот своим весом давит на таз, а не на легкие. При ходьбе или физической нагрузке можно заметить синюшность губ и кончиков пальцев, что говорит о дефиците кислорода в крови, так как имеет место недостаточная вентиляции легких и нарушение дыхания.
Наблюдаются расстройства пищеварения, потому что жидкость оказывает давление на все органы, располагающиеся в животе и малом тазу. Пациенты отмечают быстрое насыщение от маленьких порций еды, сильную тошноту и запоры, а также частое мочеиспускание.
Один из примечательных симптомов асцита брюшной полости при циррозе – формирование сильных отеков. Обусловлено это плохим оттоком лимфы и нарушением фильтрационной функции почек. Но основной симптом, который мучает больных, это увеличение печени и боль в животе, преимущественно в правом подреберье.
Большое скопление интерстициального выпота губительно действует на весь организм, поэтому при поступлении человека в больницу, ему проводят лапароцентез – установка дренажной системы в брюшную полость для оттока жидкости. Асцит выпускают малыми порциями, так как есть риск спровоцировать коллапс и ухудшить гемодинамические показатели.
После пункции состояние пациента улучшается – боли становятся менее интенсивными, давление на органы становится меньше. Пациенту назначается лекарственная терапия, действующая на улучшение состояния клеток печени, лечение цирроза, как источника, провоцирующего асцит.
Назначение гепатопротекторов увеличивает продукцию желчи, что улучшает моторику кишечника, уменьшается число погибших гепатоцитов и уровень холестерина в крови.
Фосфолипиды оберегают гепатоциты от разрушения, приводят в норму метаболизм в клетках и тканях печени, одновременно уменьшая явления интоксикации организма.
Внутривенное введение альбумина (белка из крови животных или человека) восполняет запас белка в организме больного, улучшая коллоидное давление в тканях и русле крови. Если у пациента имеется гепатит, применяются специализированные противовирусные средства.
Лечение асцита при циррозе печени происходит за счет использования мочегонных препаратов, которые вытягивают из брюшной полости и тканей лишнюю, застойную жидкость, уменьшая отеки и количество асцита.
Асцит является следствием цирроза, и пока не будет вылечено основное заболевание, вылечить асцит полностью невозможно. Повреждение органа при циррозе будет иметь место даже в самом начале болезни, и скопление жидкости будет происходить, только не так стремительно, как на последних стадиях цирроза.
При сильном повреждении печени прогноз чаще всего крайне неблагоприятный, так как повернуть вспять процесс повреждения тканей нельзя и любое лечение не сможет восстановить клетки. Поэтому летальность при циррозе составляет 90% от числа всех заболевших.
Дают ли инвалидность при циррозе печени? Оформить инвалидность можно, если пациент подходит по критериям, например, стадия патологического процесса, наличие осложнений, тяжести состояния и полному комплекту всевозможных анализов, которые делаются непосредственно перед прохождением комиссии.
Важный момент, на который врачи обращают внимание пациентов, это специальная диета, помогающая нормализовать пищеварение и облегчить работу поврежденной печени. Основное ограничение состоит в употреблении жидкости и соли, так как эти компоненты способствуют скоплению воды в организме, формированию отеков и увеличивает асцит при циррозе. Уклон такой диеты лежит в питании кашами, молочными продуктами, мясом, хлебом и конечно же овощами.
Справиться с асцитом при циррозе печени помогает диета
Питание направлено на облегчение работы желудочно–кишечного тракта, снижении холестерина, насыщении организма полезными витаминами и минералами, а также уменьшении работы печени.
Несмотря на большое количество исключений из привычной продуктовой корзины, человек может питаться и не отказывать себе в еде. Главное делать упор на здоровую еду и правильное приготовление.
- Завтрак. Омлет с кусочком ржаного хлеба или каша на молоке;
- Обед. Суп из нежирных сортов мяса или рыбы, овощной салат заправленный маслом и без соли;
- Перекус. Несдобное печенье или сухарик с крепким чаем, киселем;
- Ужин. Котлетки на пару и легкий салат или несладкая каша, отвар шиповника;
Вместо воды пациентам разрешено принимать отвары из трав или ягод, пользоваться специальными саше (продаются в аптеках) для поддержания работы печени. Часто такие отвары содержат антиоксиданты, витамины и микроэлементы, помогающие очистить организм от шлаков и токсинов.
источник
Учеными доказано что гепатит С, именуемый в медицинских кругах «ласковый убийца», получил второе название не зря. Вирус планомерно уничтожает не только клетки печени, он также разрушительно действует и на другие жизненно-важные органы человека, вызывая различные патологии. Одной из таких патологий является асцит. Назвать его самостоятельным заболеванием нельзя, он выступает как осложнение гепатита С.
Почему при гепатите С нередок асцит
При переходе от фиброзного изменения печени к циррозу возникает асцит. Это уже тревожный звонок, ситуация с организмом крайне критическая, возможен летальный исход. Асцит возникает по следующим причинам:
- распад гепатоцитов печени, приводящий к застою жидкости;
- замещение паренхимы органа соединительной тканью – ярко проявляется печеночная недостаточность;
- повышенная нагрузка на сердце – развивается сердечная недостаточность и накапливание жидкости в брюшной полости;
- усиленная выработка альдостерона, замедляющего выведение воды из организма.
Внимание. Изначально асцит бессимптомен, наблюдается лишь увеличение окружности живота. Не нужно путать его с набором веса.
Симптоматика асцита у больных гепатитом С
Несмотря на то, что данная патология протекает бессимптомно, есть ряд симптомов, на которые следует обратить пристальное внимание:
- увеличение живота – не постепенное, а резкое (за несколько дней) с растянутой кожей и отчетливо видными расширенными сосудами;
- тянущие боли в животе;
- симптом колеблющегося живота;
- нарушение дыхания, одышка в лежащем положении, сухой кашель;
- диспепсические расстройства – изжога, отрыжка, рвота, запор;
- частое мочеиспускание;
- отечность ног;
- возникновение пупочной грыжи.
Уже при образовании в брюшной полости 1 литра воды могут проявиться вышеперечисленные признаки. А при тяжелом асците количество воды может быть порядка 20 литров. До появления асцита у больных наблюдаются все симптомы гепатита С, поэтому не следует затягивать с лечением.
Протекание асцита – стадии
При гепатите С различают несколько стадий асцита, а именно:
- преходящий – не боле 0,5 литра жидкости в брюшной полости, диагностируется при помощи УЗИ;
- умеренный – около 5 литров жидкости, выявляется при пальпации живота, симптоматика – одышка, резкое вздутие живота;
- напряженный – объем жидкости в брюшной полости превышает 10 литров, требует немедленной госпитализации больного ввиду нарушения работы легких, почек и желудка.
Своевременная диагностика гепатита С поможет избежать асцита
Для того, чтобы избежать патологий, вызванных вирусом HCV рекомендовано посещать профильного специалиста – терапевта хотя бы раз в год, даже при отсутствии жалоб. Не лишним будет ежегодная сдача биохимического и общего анализа крови. Что касается диагностики асцита, то в медицине предусмотрены следующие виды исследований для постановки диагноза:
- осмотр больного с пальпацией печени и живота;
- рентген брюшной полости;
- ФГДС;
- рентген грудной клетки;
- доплерография;
- фибросканирование;
- УЗИ брюшной полости;
- лабораторные анализы;
- лапароцентез – забор асцитической жидкости.
Как лечится асцит при гепатите С
Для лечения данной патологии необходимо устранить основную причину – гепатит С. В наши дни это вирусное заболевание печени легко поддается лечению противовирусными препаратами прямого действия – «Софосбувир», «Ледипасвир», «Велпатасвир», «Даклатасвир». Схемы лечения предусматривают комплексный прием двух препаратов – софосбувир + вышеперечисленные в зависимости от разновидности вируса и подбираются индивидуально лечащим врачом. Срок терапии – 12 недель для пациентов без тяжелого фиброза и 24 недели для больных с запущенным фиброзом и циррозом.
Что касается лечения асцита на фоне ВГС в крови, то терапия основывается на приеме следующих лекарств:
- гепатопротекторы – «Урсосан», «Карсил», «Аллохол», «Фосфоглив», «Эссенциале»;
- иммуномодуляторы – «Циклоферон»;
- гормональные – «Преднизолон»;
- Диуретики – «Диакарб», «Трифас»;
- Альбумин.
В случае критического скопления жидкости в брюшной полости – свыше 20 литров проводится медикаментозное вмешательство путем ввода аспирационной иглы и откачивания жидкости.
Изменение рациона питания для больных гепатитом С на фоне имеющегося абсцита
Пациентам с абсцитом рекомендуется полный отказ от соли, или ее минимальное количество – не более 2 грамма в сутки. В рационе должны присутствовать каши на воде, овощи и фрукты (свежие, тушеные, запеченные), нежирное мясо и рыба, ржаной хлеб.
До наступления ремиссии следует отказаться от копченостей, жирного и жареного, грибов, майонеза, маринадов и соусов, алкоголя, кондитерских изделий.
Прогноз жизни у больных гепатитом С имеющих в анамнезе асцит и отказывающихся от лечения – неблагоприятен. По статистике у 50% больных с такой патологией наблюдается летальный исход в первые два года после постановки диагноза.
источник
Асцит Лечение народными методами
Асцитом называется скопление жидкости в полости организма.
В народе, это заболевание называют водянкой. Возникает оно обычно вследствие гипертензии при поражениях печени, сердечной недостаточности, тромбозе ветвей воротной вены, несколько реже из — за поражения брюшины (раковое, туберкулезное обсеменение или по другому канцероматоз брюшины), грудного лимфатического протока.
Асцит, очень часто связан с болезнями печени, однако он может возникать и из — за методических расстройств питания, экссудативной энтеропатии.
При нарушениях регуляции водно-солевого обмена возникает и нарастает асцит.Асцит как и рак, это самостоятельные заболевания.
Проще говоря, в брюшной полости скапливается жидкость, повышается внутрибрюшное давление и диафрагма оттесняется в грудную полость, и как следствие развивается дыхательная недостаточность, затем нарушается сердечная деятельность.
Асцит можно обнаружить при осмотре. если в брюшной полости не меньше одного литра жидкости — живот будет увеличен.
Помните, что при этом недуге нельзя употреблять соленую, острую, копченую пищу, а также алкоголь .Чтобы избавиться от асцита хирурги проводят несложную
операцию — лапароцентез, но этот метод не является лечением, а лишь временным облегчением больного, который при частом использовании в итоге, приводит к конечной гибели пациента.
Однако есть множество способов лечения асцита народными средствами, вот некоторые из них:Мой собственный высокоэффективный метод лечения асцита описан в моей книге Брошюра по онкологии , с которой можно ознакомиться здесь.
1. Лечение асцита при онкологии помогает лимон — 100 грамм, столько же перемолотого корня хрена.
Лимон вымыть, затем тщательно выжать в перемолотый
корень хрена и дать настояться одну ночь, этой смеси вам хватит примерно на семь дней.
Принимать по чайной ложке ежедневно в течении двух недель.
Хранить настойку в холодильнике.2. Полевой хвощ и спорыш в равных пропорциях залейте кипятком, и кипятите под крышкой на слабеньком огне 15 минут.
Выпивать по половине стакана натощак ежедневно.3. Возьмите подсушенную ромашку, промойте и измельчите мясорубкой, залейте крутым кипятком, дайте настояться, принимать по сто грамм перед едой. Можно приобрести ромашку в аптеке. Прекрасное средство при лечении асцита.
4. Возьмите в равных пропорциях листья черной смородины, шалфей, ромашка, желтушник серый, измельчите в кофемолке.
На одну чайную ложку смеси возьмите 200 гр кипятка, пусть немного настоится, а затем пропустите через сито.
Принимать этот народный способ при лечении асцита нужно по четверти стакана трижды в день один месяц, после чего сделайте на неделю перерыв.5. Высушенные стручки фасоли замечательное мочегонное средство при лечении асцита. Чтобы приготовить отвар, понадобиться пара столовых ложек сухих стручков, измельчите их, добавьте стакан кипятка, 20 минут кипятить, затем остудить и профильтровать. Пить по 100 мл трижды в день.
6. Одну столовую ложку травы горицвета заварить в термосе и оставить на 12 часов, затем профильтровать и принимать по одной столовой ложке при лечении асцита, раз в два часа.Четыре дня принимать, затем три дня перерыв.
7. Трава мать-и-мачехи и цветы донника лекарственного возьмите в равных пропорциях измельчите и перемешайте, на одну чайную ложку берите стакан кипятка, выдержать полчаса и употреблять пять раз в день по три чайные ложки.
8. Толокнянку измельчить, на две чайные ложки понадобиться 200 грамм крутого кипятка, настоять семь часов, периодически перемешивая, затем профильтровать и пить в течении дня, литр на взрослого человека.
9. Возьмите примерно 800 грамм петрушки. вымойте и порежьте, залейте полутора литрами свежего, желательно парного молока и кипятите пока масса не уменьшится ровно на половину.
Затем процедить отвар и принимать по пятьдесят грамм через
каждый час.Говорят, что этот рецепт помогает даже в очень тяжелых случаях при лечении асцита, ведь петрушка замечательно справляется с отеками.
Метки: лечение асцита, лечение асцита при онкологии, асцит брюшной полости народное лечение, лечение асцита народными средствами, канцероматоз брюшины, асцит лечение народными методами, лапароцентез.
Асцит (водянка брюшной полости) это осложнения различного рода состояний и заболеваний.
Асцит проявляется накоплением жидкости внутри брюшной полости. Вследствие этого увеличивается объем живота, возникают субъективно неприятные симптомы и вторичные нарушения в работе органов брюшной полости.
Такое состояние требует неотложного вмешательства врачей, особенно при быстром накоплении жидкости.
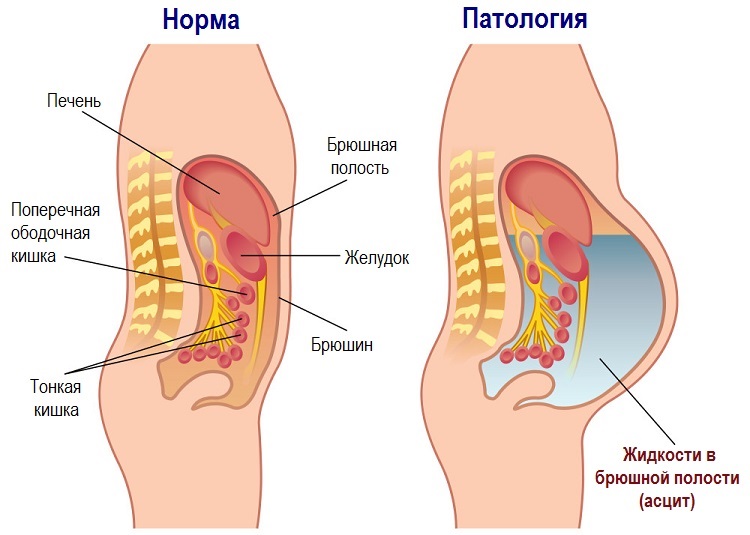
В основе развития асцита всегда лежит патология, так как нормальные условия функционирования брюшной полости не подразумевают выделения большого количество жидкости.
Незначительное количество выделяется лишь в брюшине, чтобы петли кишечника свободно скользили друг относительно друга и не склеивались, формируя спайки. Затем эта жидкость обратно всасывается.
При нарушении нормальной работы этого механизма страдает функция секреции жидкости и функция ее обратного всасывания. Это приводит к формированию асцита и накоплению избытка жидкости внутри живота.
Причины асцита у взрослых
Процесс может возникать при раке крови и заболеваниях крови неопухолевой природы, при пороках сердца с нарушением кровообращения и застойной сердечной недостаточностью.
Могут вызвать асцит проблемы с лимфообращением, проблемы с щитовидной железой и почками.
Симптомы асцита во многом зависят от причины, от количества жидкости и скорости ее образования.
Проявления могут нарастать постепенно, а могут возникать внезапно, в течение нескольких дней или даже часов.
При асците отмечается увеличение размеров живота и невозможность застегнуть брюки или ремни, прибавка в весе.
Возникают ощущения распирающих болей, изжога и отрыжка, тошнота, метеоризм.
По мере увеличения живота, он выглядит как беременный, с выпячиванием пупка и натяжением кожи. В вертикальном положении живот отвисает, в горизонтальном — распластывается по бокам, выступая со стороны ребер.
При большом объеме живота возникает сильная одышка с отеками рук и ног, может быть нарушено передвижения, затруднены наклоны.
Могут возникать геморрой, грыжи. выпадать прямая кишка, развивается варикоцеле.
В зависимости от причины проявляются также общие симптомы болезни –
- лихорадка,
- явления токсикоза,
- похудение на фоне увеличения объема живота,
- расширение подкожных вен на животе,
- синюшность конечностей.
В среднем в брюшной полости может скопиться от 5 до 20-ти литров жидкости.
Основа диагностики – указания на увеличение живота, связанное с болезнями. Также первые данные можно получить при прощупывании живота и его перкуссии — выявляются типичные проявления.
Необходимо выполнение УЗИ брюшной полости и крупных сосудов, исследование печени, диагностическая лапароскопия и пункция брюшной полости (парацентез) с забором жидкости на анализ.
Для выяснения причины асцита назначают анализы крови и мочи, биохимию крови и иммунологические исследования. Дополнительно могут понадобиться рентген грудной клетки и эзофагоскопия пищевода.
Лечением асцита занимаются терапевты, хирурги и врачи различных специализаций, в зависимости от причины, его вызвавшей.
- диета с ограничением соли и жидкости,
- прием мочегонных средств (лазикс, верошпирон) в сочетании с калий-содержащими препаратами (аспаркам).
Если причина асцита — гипертензия в системе воротной вены, то применяются препараты для ее снижения, гепатопротекторы (лив-52, эссенциале), введения плазмы или альбумина.
Если объем жидкости не уменьшается, применяют лапароцентез (прокол брюшной стенки и удаление избытка жидкости).
При большом объеме экссудата нельзя за раз удалять более 5 литров. Если жидкость прибывает быстро, устанавливают перитонеальные катетеры, чтобы не было спаек и инфицирования брюшины.
Асцит существенно осложняет течение основного заболевания и считается прогностически неблагоприятным признаком.
Асцит может осложниться перитонитом. кровотечением, отказом печени и селезенки, поражением мозга из-за отека.
В среднем процент летальности больных с выраженным асцитом до 50%.
Медицинская статистика утверждает, что в 80% случаев причиной развития асцита (или по-народному водянки), является цирроз.
- Увеличение давления в сосудистом русле. Скопление жидкости в брюшной полости происходит в результате поражения печеночных вен, отвечающих за приток крови от органов к печени. Больная печень не выполняет свою главную задачу – фильтрацию крови. Происходит повышение гидростатического давления, и жидкость буквально выдавливается из сосудов.
- Дефицит альбуминов. Основная причина асцита при циррозе печени нарушение синтеза белков. Из-за ограниченного количества альбуминов кровь плохо удерживает жидкость в сосудах, и она проникает в брюшную полость.
- Несостоятельность лимфатической системы. В печени образуется примерно 70% лимфы. Поврежденная болезнью венозная система усиливает нагрузку на лимфоток. Давление лимфы возрастает, и она проникает в живот. Чем больше в печени измененных клеток, тем быстрее происходит накапливание жидкости. Страдает качество жизни пациента, огромный живот резко ограничивает движения. Застойные явления приводят к различным воспалительным процессам.
Признаками накопления жидкости в брюшной полости являются:
- Ощущение распирания в животе.
- Боль.
- Метеоризм, изжога.
- Становится трудно дышать при ходьбе и элементарной физической нагрузке – даже при наклонах.
- Увеличение живота.
- Множественные отеки тела.
Избавиться от этого осложнения можно только устранив спровоцировавший его цирроз. Это длительный и тяжелый процесс. Пересадка печени ранее считалась единственным вариантом, однако, и современные методы медикаментозной терапии циррозов дают пациенту неплохой шанс выздороветь, а если и не излечиться полностью, то значительно продлить жизнь и улучшить ее качество.
- применение спазмолитиков (но-шпа, папаверин) — их действие направлено на снятие болевых ощущений, которые появляются в результате застоя желчи.
- желтушность кожных покровов и зуд могут уменьшить липоевая кислота, липамид, урсосан.
- укрепят сосудистую стенку специальные комплексы, включающие витамины и минералы, особенно аскорбиновую кислоту и рутин.
- для восстановления обменных процессов в печени назначают: эссенциале, карсил, легалон.
- мочегонные препараты (фуросемид, триампур) уменьшат объем жидкости в брюшной полости.
Лапароцентез – или выведение лишней жидкости при помощи прокола. Это хирургическое вмешательство, которое используется, если остальные методы неэффективны.
Диета — исключается жаренное, жирное, острое, соленое. Общий объём жидкости не более 1,5 л. Отказ от выпечки, соли, алкоголя и минеральной воды. Необходимо помнить о том, что натрий задерживает жидкость.
Лечение направлено на облегчение общего состояния. Без терапии самого цирроза прогноз неблагоприятный.
источник




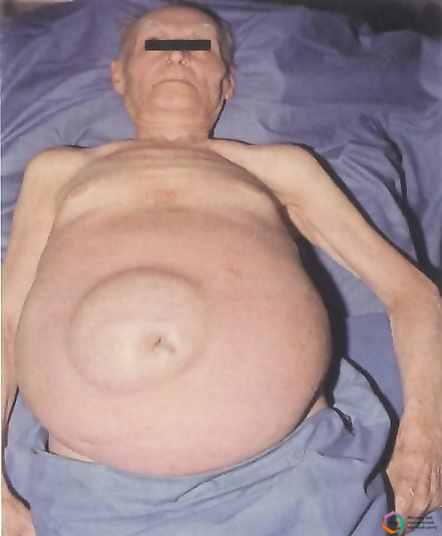


 Если нажать на живот, то почувствуется движение жидкости по волнообразному типу. При стремительном развитии асцита встречаются такие симптомы, как выпирающий пупок, расширение вен, белые растяжки. Иногда становится заметна венозная сетка на животе. У больного в положении стоя круглый живот свисает, лежа — распластывается и становится похож на «лягушачий».
Если нажать на живот, то почувствуется движение жидкости по волнообразному типу. При стремительном развитии асцита встречаются такие симптомы, как выпирающий пупок, расширение вен, белые растяжки. Иногда становится заметна венозная сетка на животе. У больного в положении стоя круглый живот свисает, лежа — распластывается и становится похож на «лягушачий».
 Цирроз приводит к образованию асцита
Цирроз приводит к образованию асцита При напряженном асците выпячивается пупок
При напряженном асците выпячивается пупок Справиться с асцитом при циррозе печени помогает диета
Справиться с асцитом при циррозе печени помогает диета