Основным симптомом аппендицита является боль, носящая разнообразный характер. Она может возникать внезапно, наблюдаться в области пупка, пояснице, в правой нижней половине живота и эпигастральной области. Боль в большинстве случаев появляется острая, реже тянущая и схваткообразная. Усиливается она при кашле и при напряжении передней брюшной стенки во время ходьбы и подъемов. Возникают неприятные ощущения преимущественно утром и ближе к вечеру.
Отсутствие аппетита, жидкий стул, тошнота, рвота – все это относится к самым распространенным причинам возникновения аппендицита. Нередко они могут сопровождаться болезненным и частым мочеиспусканием. Это возникает вследствие того, что заболевание прогрессирует. Воспаления начали переходить на мочевой пузырь и мочеточник.
Для того, чтобы снизить болевые ощущения можно принять спазмолитический препарат. Однако нельзя выпивать более 2-х таблеток. Допустимо только однократное употребление. Нельзя для снижения боли делать холодные компрессы на живот и использовать грелки. Все это приведет только к усилению воспаления.
Нарастание слабости и недомогания – это также симптомы аппендицита. Их отмечают больные, когда в червеобразном отростке наблюдаются сильные воспалительные процессы. Наряду с такими симптомами может присутствовать высокая температура с ознобом. Как правило, сбить ее обычными медикаментами не удается.
Неправильная походка тоже является симптомом аппендицита. Больные при ходьбе сгибаются в правую сторону, а рукой придерживают живот, тем самым предохраняя его от сотрясений и уменьшая боль. При глубоком вдохе они отмечают резкие боли в надлобковой области, которые носят кратковременный характер.
Изменение цвета кожных покров – это еще один основной симптом аппендицита. Наряду с этим у больного может отмечаться слабый пульс и низкие показатели артериального давления. При нажатии на живот пальцем возникает локализованная болезненность, а мышцы сильно напрягаются.
Обнаружив у себя один или несколько симптомов аппендицита, как можно скорее обратитесь к врачу. Необходимо пройти тщательное обследование для того чтобы подтвердить наличие такого заболевания. На основе его результатов будет ясно, требуется ли оперативное вмешательство, либо причина кроется не в наличии аппендицита, а в чем-то другом.
Аппендикс играет весомую роль в иммунообразовании, но не выполняет жизненно важной функции. В большинстве случаев аппендицит возникает после придавления грыжи, сопровождаясь сильной болью в брюшной полости. После этого заболевшему обязательно требуется медицинская помощь в виде хирургического вмешательства. А если судить по возрастным категориям, то люди от 9 и до 35 лет чаще всего болеют данным недугом.
У большинства заболевших аппендицит не проходит бесследно, они чувствуют тошноту, боли в животе, а именно в нижней части правого бока. Боли могут быть не только в боку, но и возле пупка, после чего возникает рвота.
После истечения определенного времени, боли в животе могут прекращаться на некоторое время. Если доктор диагностировал заболевание, то при нажатии на больное место, боль может исчезать или немного повышаться, а после отпускания руки живот сильно начинает болеть, повышается температура до 39 градусов.
Если аппендицит возникает у детей на первом году жизни, то боль может быть не только конкретно в правом боку, а разливаться по всему животу. А если аппендицитом заболел пожилой человек или беременная женщина, то боль будет намного меньше, а при хирургическом вмешательстве не столь ощутима.
Причины аппендицита могут быть совершенно разными, но всё приводит к закупорке просвета на аппендиксе. Этому могут посодействовать различные мелкие предметы, которые попадают в организм, каловые массы, опухоли, паразиты и так далее.
Если просвет в аппендиците будет закупорен, то сильное скопление слизи будет мешать его работе, что приведет к воспалению слизистой оболочки.
При данной болезни нужно сразу обращаться к врачу, потому что разрыв аппендикса, если его вовремя не оперировать, приведет к серьёзным последствиям и иным болезням. Например:перитонит.
Симптомы и признаки аппендицита у взрослых заметно отличаются от детских. В основном взрослые люди сначала жалуются на болевые ощущения в левой стороне тела (в области подвздошной кости), а затем справа к низу живота. Врачи не советуют ориентироваться только на этот признак, поскольку у всех людей воспаление аппендикса проявляется по-разному.
К примеру, одни люди могут испытывать первоначальную боль в области пупка, а другие – в любой другой области тела. Это объясняется индивидуальным расположением червеобразного отростка слепой кишки: у каждого человека он формируется с небольшими смещениями в ту или иную сторону.
Одним из постоянных признаков воспаленного аппендикса являются болезненные ощущения, усиливающиеся при кашле или смене положения тела. В основном человек с приступом аппендицита вынужден принимать определенное положение своего тела – позу эмбриона (с подогнутыми под живот ногами).
Боль заставляет брюшную стенку постоянно напрягаться. Нажатие на нее также вызывает определенные болевые ощущения. Из-за широкого спектра распространения боли пациенты зачастую не могут точно указать, где у них болит. Нередко приступ аппендицита сопровождается тошнотой, рвотой и запорами. Температура тела при этом достигает 38оС.
Аппендицит можно диагностировать самостоятельно. Для этого на низ живота справа нужно довольно сильно и резко надавить пальцами, а затем резко отпустить. При надавливании боль не ощущается, она наступает сразу после него.
Особенность проявления аппендицита у детей заключается в наиболее быстром нарастании у них воспалительных процессов, нежели у взрослых. Симптоматика воспаления червеобразного придатка слепой кишки у детей выражена более ярко, но поставить точный диагноз врачам бывает очень трудно, поскольку зачастую ребенок не может точно сказать, где у него именно болит.
Пик детского аппендицита чаще всего выпадает на период с 2-х до 4-х лет и с 7-ми до 9-ти лет. В разном детском возрасте признаки и симптоматика аппендицита имеют свои особенности. Например, дети до 5 лет не могут определить точное месторасположение боли, вместо этого они сворачиваются в позу эмбриона и начинают громко плакать, еще больше провоцируя болевые ощущения.
Дети не дают взрослым дотронуться до своих животов, что свидетельствует о локализации боли именно в этом месте. Кроме того, ребенок испытывает неимоверную жажду, постоянно прося воды. Температура тела при этом повышается, начинается приступ лихорадки. Врачей в этом случае следует вызывать как можно скорее.
Воспаленный аппендикс опасен своей молниеносной динамикой! Поэтому при появлении первых признаков и симптомов, а также при малейшем подозрении на аппендицит нужно скорее вызывать врачей. Это касается как детей, так и взрослых.
Дети подросткового возраста испытывают те же признаки и симптомы аппендицита, что и взрослые люди, но в большинстве случаев боли возникают не в области живота, а в прямой кишке, со стороны спины или позвоночника и в боку. Девочки-подростки нередко путают боль, вызванную приступом аппендицита, с нарушениями в женском здоровье (менструальная боль).
источник
Одна из самых тяжелых и неоднозначных патологий у взрослого и ребенка – воспаление аппендицита. Такое опасное заболевание устраняется только в стационаре методом хирургического вмешательства. При своевременном выявлении аппендицита, его лечение не вызывает сложностей. Но запущенные случаи могут привести к очень печальным последствиям. Как же определить наличие этой болезни, и на что обратить внимание?
Обострение заболевания не зависит от возраста пациента. Аппендикс может воспаляться как у маленьких детей, так и у взрослых. Часто страдают и беременные женщины. Редко, когда болеют дети младше пяти лет, у которых аппендикс еще имеет форму воронки. В нем просто не может произойти закупорки.
Основными причинами воспаления аппендикса называют следующие факторы.
- Активировалась кишечная микрофлора, и вместе с этим произошла закупорка просвета аппендикса. В основном такую закупорку вызывают каловые камнеподобные массы, которые не могут нормально пройти. Также негативно влияют инородные тела, паразиты, опухоли, лимфоидные фолликулы. В результате начинает скапливаться слизь, в ней размножаются бактерии. Червеобразный отросток воспаляется, в нем сдавливаются сосуды, и он перестает нормально функционировать.
- Задержка стула. Эта проблема является одной из главных причин воспаления и раздражения аппендицита у взрослых и детей. Если человек не может нормально опорожняться, у него запоры, каловые массы медленнее проходят по пищеварительному тракту. В результате образовываются каловые камни, которые закупоривают просвет отростка.
- Прием большого количества белковой пищи. Если в этом случае не разбавлять ее растительной клетчаткой, также наблюдаются запоры и воспаления аппендикса.
- Воспаление сосудистых стенок, из-за которых отмирает червеобразный отросток.
Читайте также
Флегмонозный аппендицит является третьей стадией воспаления, происходящего в червеобразном отростке слепой кишки….
Аппендицит тяжело диагностируется по одной простой причине. Его клиническая картина часто настолько сильно смазывается, что не всегда имеет четкую выраженность. Но все же следует выделить основные признаки воспаления аппендицита у взрослых.
- Начальный этап. Длится первые двенадцать часов и выражается дискомфортом и неприятными ощущениями в области желудка. Человек чувствует пик боли в утреннее и вечернее время, он может спутать ее с гастритом. Такая болезненность притупленная, неинтенсивная. Она может сопровождаться тошнотворными состояниями и нечастой рвотой. Следует отметить, что у пожилых людей тошноты может не быть.
Далее наступает пик боли в нижней части живота, в правой стороне. Она давящая, пульсирующая, интенсивная. Сопровождается поносом, учащенными позывами в туалет, повышением температуры.
Читайте также
Существует мнение, что некоторые продукты способны вызывать опасные кишечные заболевания. Вопрос, может ли быть…
После развиваются такие симптомы:
- сердце начинает биться чаще;
- пациент ничего не может делать, он слаб;
- пациент чувствует себя, как при гриппе;
- ему хочется пить.
Живот очень болит, когда на него надавливают. Также человеку уже невыносимо терпеть. На этой стадии хирургическое вмешательство всегда заканчивается благоприятно.
- Второй этап. В конце первых суток боль четко локализирована с правой части живота. Она интенсивная и пульсирующая, сопровождается тошнотой, тахикардией, повышенной температурой. Живот напряженный, он не мягкий и плохо двигается во время дыхания.
- Третий этап. На вторые-третьи сутки признаки воспаления аппендикса смазываются – воспаляется сам отросток и отмирает. В результате боль затихает, но человек продолжает чувствовать себя плохо. У него падает температура до 36 градусов, присутствует тахикардия и тошнота. Живот пациента вздут и болит при надавливании.
- Четвертый этап. Правая нижняя часть живота начинает очень сильно болеть. Присутствуют частая рвота, тахикардия. Живот вздут и напряжен, нет перистальтики. На языке пациента можно увидеть коричневый налет, а температура становится критической. В этот период аппендикс лопается, заражая внутренние органы.
Эта картина условна, так как у каждого человека воспаление аппендикса может иметь свои сроки. Также существуют атипичные формы болезни, где вообще нет классической картины развития болезни.
Острый аппендицит у ребенка развивается молниеносно и имеет свои особенности. Это связано с особым строением еще не развитого червеобразного отростка.
Очень часто данный отросток у детей располагается позади слепой кишки или под печенкой. В этом случае нельзя принимать лишь ту симптоматику, которая характерна для взрослого человека. У ребенка болезнь будет протекать по-другому и со своими особенностями.
Читайте также
Воспаленный аппендикс требует немедленного оперативного вмешательства – аппендэктомии. Бывает она полостной и с…
Признаки воспаления аппендикса у детей:
- боли в животе, которые могут быть не только в его нижней правой части, но и ближе к печенке;
- беспокойство;
- нарушение сна;
- плаксивость;
- отсутствие аппетита;
- высокая температура;
- тахикардия;
- понос или запор;
- вздутие;
- плохое или частое мочеиспускание;
- рвота и тошнота.
Воспаление аппендикса у ребенка возникает очень быстро и начинает стремительно развиваться. Здесь ждать нельзя. Резкие и довольно интенсивные боли должны насторожить родителей. Им также нужно замечать любые изменения в состоянии ребенка. Часто малыш, не зная как рассказать о болях, ложится на левый бок и подгибает ножки. Ему так легче и проще переносить болезнь.
Воспаление аппендикса является острой патологией, которая лечится только путем хирургического вмешательства. Но когда же звать на помощь?
Сразу же, как только возникает подозрение на заболевание, нужно вызывать скорую помощь или ехать в больницу. Откладывать не получится, так как воспаление само по себе не пройдет. А лопнувший аппендикс вызывает поражение других органов и чреват осложнениями.
Больному нельзя принимать обезболивающих или других лекарств. Ведь это может смазать общую картину и не позволит врачу правильно поставить диагноз.
Читайте также
Аппендицит относят к самым частым и опасным заболеваниям органов пищеварительной системы. Его опасность состоит в…
Обязательно осматривается живот. Сначала врач ощупывает левую сторону, а затем переходит уже к правой. Пациенту нужно сразу же говорить об ощущениях, помогая специалисту определить характер болезни. Также больного могут попросить покашлять или попрыгать, чтобы увидеть, усиливается ли боль.
Так как симптоматика заболевания не всегда является четкой, пациента забирают в стационар даже при малейшем подозрении на воспаление. Его могут понаблюдать сутки двое, сделать дополнительные анализы. Это поможет определить причину болей в животе. При подтверждении диагноза сразу же делают операцию.
Хирурги рекомендуют не терпеть боль, а сразу же обращаться к специалисту. Если врач выявит наличие воспаления, он тут же проведет операцию. На первых этапах развития патологии она не является тяжелой. Период восстановления после нее – до 10 дней.
Но, как рассказывают медики, многие пациенты затягивают с лечением. Или же выбирают консервативные методы. Это не приводит к хорошим результатам и может вызывать много осложнений. Среди них особо опасными являются:
- абсцесс брюшины;
- перитонит;
- инфильтрат;
- пилефлебит.
Если вовремя не провести операцию, врачу придется очищать от инфекции и другие органы. Но нередки случаи, когда заражение является необратимым. Таким образом, специалисты настаивают на том, что с аппендицитом нельзя шутить и необходимо вовремя его лечить.
У каждого человека периодически может болеть живот. Но если боль острая, усиливается при движениях или кашле, сопровождается температурой, это говорит о первых признаках воспаления аппендицита. При этом пациента тошнит, у него напрягаются мышцы живота, может быть понос или запор. В таком случае необходимо быстро обратиться к врачу и пройти диагностику. Чем раньше будет выявлено воспаление, тем эффективнее и проще будет лечение. Этого не следует забывать.
источник
Воспалением аппендицита называют такой процесс, который затрагивает червеобразный отросток. Этот элемент относится к слепой кишке и именуется в медицине «аппендикс». Симптомы заболевания несколько варьируются, определяется это формой и индивидуальными особенностями пациента. Выделяют хроническое и острое воспаление аппендицита у детей и взрослых. Первый вариант в последние несколько лет встречается существенно реже, нежели ранее. Как правило, причина в том, что острое воспаление протекало с осложнениями, из-за которых удаление было невозможным.
При такой разновидности заболевания выделяют несколько этапов. Одна стадия со временем переходит в другую, если не было никакого вмешательства со стороны докторов. Говорят о:
- Катаральной стадии. Воспаление аппендицита на этом шаге обычно затрагивает лишь слизистую червеобразного отростка.
- Поверхностной форме. В этом случае наблюдается прогресс относительно катаральной, что приводит к повреждениям слизистой оболочки органа. Изучая просвет отростка, можно увидеть лейкоциты и кровь.
- Флегмонозной стадии. Для нее характерно воспаление, затрагивающее все слои тканей органа. Разрушительными процессами поражена, в том числе внешняя оболочка аппендикса.
- Флегмонозно-язвенной. Это форма характеризуется изъязвлениями поверхности слизистой, защищающей орган снаружи.
- Гангренозной. Этому этапу свойственно омертвение стенки отростка. Нередко происходит прорыв тканей, отчего содержимое аппендикса изливается в брюшную полость, что провоцирует перитонит. При развитии аппендицита до этой стадии высока вероятность летального исхода.
Как правило, воспаление аппендикса проходит все описанные ранее шаги всего лишь за 48 часов. Острое воспаление аппендицита – опасное заболевание, не терпящее промедления.
При первых признаках необходимо срочно посетить хирурга. Если заболевание дошло до флегмонозного этапа, повышается риск развития осложнений.
Выделяя признаки воспаления аппендицита, в первую очередь упоминают боль. Она появляется в области вблизи пупка. Ощущается как тупая, не проходит со временем, постоянная. Иногда болит живот сверху, примерно до середины. Реже болезненные ощущения охватывают живот полностью. Иногда боль ощущается справа в подвздошной области.
Усиление неприятных ощущений происходит, когда человек ходит, наклоняется. Преследуют резкие неприятные ощущения при кашле и смехе. Очень больно чихать. А вот пожилым людям свойственно отсутствие болевого синдрома.
Обратите внимание, что при атипичном расположении аппендикса болевой синдром может ощущаться в непредсказуемом месте. Иногда болит справа под ребрами, вблизи лобка или в области почек, мочеточников. Болезненные ощущения могут отдаваться в бедра или поясницу. В некоторых случаях отмечают, что боль ощущается в наружных половых органах. Может болеть неопределенная область с левой стороны туловища.
Спустя несколько часов после первичного появления болевого синдрома происходит смещение ощущений в сторону червеобразного отростка. Эти признаки воспаления аппендицита у женщин очень важны: если вдруг вы перестали ощущать боль, высока вероятность перехода болезни в гангренозную форму, что сопряжено с отмиранием нервных окончаний в пораженной области. Тянуть нельзя: нужно срочно вызывать врача!
Частные признаки воспаления аппендицита у взрослых мужчин и женщин – это рвота и тошнота, сопровождающие болевой синдром. Обратите внимание: до появления боли таких ощущений не наблюдается. Если сперва появилась тошнота, и только затем пришла боль, есть вероятность, что дело не в воспалившемся аппендиксе, а другой патологии, диагностировать которую точно сумеет врач.
Следует также знать, что в большинстве случаев рвота происходит всего лишь один раз. Почему именно этим характерно воспаление аппендицита? Симптомы у взрослых позволяют утверждать, что это рефлекторное отторжение организмом токсинов.
Характерные симптомы воспаления аппендицита у женщин и мужчин включают изменения языка. В начале болезни он обычно влажный и покрывается тонким белым налетом. При прогрессировании аппендицита язык становится сухим. Это показывает, что началось воспаление брюшины.
Температура обычно повышается несущественно. Как определить воспаление аппендицита, ориентируясь на нее? Помните, что больным обычно свойственна температура от 37 до 38 градусов. Она сохраняется продолжительное время без изменений. В редких случаях фиксируется подъем выше 38 градусов. А вот если температура тела поднялась еще выше, можно с уверенностью говорить, что воспалительный процесс прогрессирует не на шутку.
Характерные признаки воспаления аппендицита, позволяющие заподозрить заболевание, включают в себя стул, хотя это больше типично для пожилых людей. Отмечают запоры. Если аппендикс находится вблизи петель тонкой кишки, высока вероятность поноса. По этой причине нередки случаи ошибочной госпитализации больного в инфекционные отделения.
Из-за тяжелого состояния организма нарушается сон. Общий дискомфорт сильно влияет на ощущение человеком своего тела, преследует состояние усталости, вялости, безразличия.
Аппетит при остром аппендиците обычно полностью пропадает.
Статистика показывает, что эта форма развивается очень редко, не чаще чем в одном проценте всех случаев воспаления червеобразного отростка. Воспаление после аппендицита проявляется болезненностью справа в подвздошной области. Ощущения тупые. Локализация боли справедлива для типично расположенного органа.
Как определить воспаление аппендицита, если болезнь перешла в хроническую форму? Вариант только один: посетить врача, который проведет полный комплекс диагностики. Обычно исследование включает в себя:
Хронический аппендицит по своим проявлениям близок к целому ряду заболеваний, в числе которых:
Хроническое воспаление аппендицита можно заподозрить, если регулярно мучает болезненность, возрастающая, когда человек двигает туловищем (наклоняется, поворачивается). Когда заболевание обостряется, немного поднимается температура, общие проявления сходны с острой формой.
Хронический аппендицит опасен в первую очередь тем, что может вызвать перитонит. При подозрении на болезнь необходимо срочно посетить врача, чтобы оценить точно, насколько тяжело состояние больного.
В целом практика показывает, что именно своевременное обращение к врачу спасает людям жизнь. Подзатянув с вызовом скорой, можно в лучшем случае «наградить» себя очень неприятными моментами резкой боли, в худшем ждет летальный исход.
Один из самых известных в современной медицине случаев лечения аппендицита произошел на советской станции в Антарктиде, где в числе постоянного персонала был врач Леонид Рогозов. В период пребывания на станции по очевидным симптомам специалист диагностировал у себя воспаление аппендицита в острой форме.
Сперва были попытки применить консервативные методы лечения: прибегали ко льду, антибиотикам и голоданию. Но такая практика не показала результатов. Других докторов на станции в тот момент не было. Врач принял решение самостоятельно проводить операцию на себе и незамедлительно приступил к этому.
В ходе операции инженер-механик исследовательской станции держал зеркало, был задействован метеоролог – он подавал инструменты. Врач оперировал себя в течение почти двух часов. Результат оказался успешным. Всего спустя неделю медик смог снова выполнять свои штатные функции. Пример этой операции – один из числа самых известных в нашем мире, демонстрирующих человеческую храбрость и готовность бороться с любыми трудностями.
Конечно, истории о происшествиях на арктических станциях любопытны всем и каждому, но в обычной жизни, в повседневности все обстоит гораздо проще. При признаках аппендицита нет необходимости проявлять чудеса смелости и становиться героем, нужно лишь своевременно воспользоваться медицинской помощью. К кому обратиться, если есть подозрение на аппендицит?
Первым делом вызывайте «скорую помощь». Как правило, к тому моменту, когда человек понимает, что ему нужна помощь врача, уже поздно идти в клинику самому – слишком сильна боль, сопровождающая каждое движение, и даже лёгкое покашливание. Обратившись к услугам скорой медицинской помощи, больной быстро, уже в своей кровати дома, получает первичную диагностику.
Следующий этап – это обследование пациента терапевтом в условиях больницы. Здесь под контролем анестезиолога будет поставлен точный диагноз и определено, какова стадия болезни, и какие меры необходимо предпринять. В некоторых случаях воспаление аппендикса сопровождается тяжелыми патологиями, развивающимися на фоне заболевания червеобразного отростка. Тогда придётся привлечь к лечению профильных врачей. Наиболее сложны случаи воспаления аппендикса, сопровождающиеся:
Как правило, повышенной сложностью отличается диагностирование воспаления аппендикса у маленьких детей. Ребенок не может объяснить четко и внятно, что именно у него болит и где. В некоторых случаях воспаление развивается в столь раннем возрасте, что малыш еще даже не умеет говорить. Как заподозрить болезнь в этом случае?
Обычно при развитии аппендикса маленький ребенок много плачет, беспокоится, словно бы демонстрирует окружающим живот. А вот если взрослые пытаются коснуться, он выказывает протест и лишь еще громче плачет и кричит. Болезнь развивается постепенно, симптомы наращиваются со временем.
В течение дня заболевший ребенок приседает на корточки и разражается плачем без всяких к тому предпосылок. По ночам дети часто просыпаются от болевого синдрома. Развитие заболевания проявляет себя рвотой и тошнотой. Если у взрослых это разовое явление, то у маленьких детей оно повторяется многократно. Врачи говорят, что это рефлекторная реакция организма на токсины, выделение которых сопровождает воспалительный процесс.
Что касается людей старшего возраста, то у них воспаление аппендицита протекает с рядом характерных особенностей, усложняющих диагностирование заболевания. В первую очередь, это слабый болевой синдром, который нередко отсутствует вовсе. Из-за этого определение аппендицита происходит с существенным опозданием.
Заподозрить неладное можно по пропавшему аппетиту и напряженности, свойственной мышцам справа, в подвздошной области. Ощутить это можно, проведя пальпацию участка тела. Впрочем, не рекомендовано исследовать организм самостоятельно, так как можно нанести себе вред. Также у пожилых людей наблюдают различные атипичные проявления аппендицита, которые наука до сих пор не смогла систематизировать. Поэтому рекомендовано посетить врача при любых сомнительных признаках, пройти проверку и полный комплекс исследований. Это позволит определить, воспалился ли червеобразный отросток, а также выявить сопутствующие патологии.
источник
Воспаление аппендикса – придатка слепой кишки – явление далеко нередкое. После подтверждения диагноза проводится удаление этого отростка, особенно в том случае, если речь идет о проявлении острой формы. Несвоевременное обращение за медицинской помощью чревато серьезными последствиями, а именно, перитонитом – воспалением брюшины.
Принято считать, что в свое время на придаток слепой кишки была возложена функция пищеварения. Однако в ходе эволюции им была приобретена собственная специализация.
О функциональном предназначении этого органа до конца не известно. Однако неоспорим тот факт, что аппендикс является активным участником поддержания стабильной микрофлоры в кишечнике. К тому же, в его эндокринной, секреторной и барьерной функции сомнений уже не возникает. Еще немного о функциях аппендикса.
Червеобразный отросток, имеющий в длину около 10 см, обычно располагается с правой стороны внизу живота, чуть выше паха.
Воспаление аппендикса – более известное как аппендицит – может быть острым, либо хроническим. На сегодняшний день хронический аппендицит явление редкое. Подобный диагноз ставится тем пациентам, которые перенесли острый аппендицит, но на тот момент не было возможности удалять им воспаленный участок вследствие развившихся осложнений.
Как не спутать воспаление слепой кишки с аппендицитом можно прочитать здесь.
Теорий, относительно того, какие причины лежат в основе развития воспаления аппендикса немало. Согласно одной из наиболее популярных, острая форма аппендицита возникает под непосредственным воздействием местной микрофлоры, которая в определенный момент приобрела характер заразной или патогенной.
Помимо этого, среди вероятных причин заболевания можно выделить:
- Инфекцию, которая может быть связана с проникновением бактерий в стенку отростка;
- Сбои в перемещении каловых масс;
- Пренебрежение диетой. К группе риска относятся люди, рацион которых перенасыщен мясом.
- Индивидуальные особенности строения аппендикса (наличие изгибов, значительная длина отростка способны вызвать застой содержимого);
- Наследственная предрасположенность;
- Снижение иммунитета
- У женской половины подобный недуг может быть спровоцирован воспалением придатков матки.
Подробнее о том, что может провоцировать воспаление аппендикса читайте в этой статье.
Для своевременного выявления патологии, важно иметь представление об основных симптомах заболевания. Острый аппендицит характеризуется следующими проявлениями:
- Самым главным признаком заболевания является возникшая боль. Сначала она не имеет четкого места локализации. Пострадавшему кажется, что у него болит весь живот. Однако уже через несколько часов место боли можно установить точно – это правая подвздошная область.
- Тошнота и рвота – нередкие признаки, сопровождающие аппендицит. Рвота не бывает обильной, обычно, она однократная и облегчения после нее не наступает.
- Расстройство кишечника (понос).
- Слабость, общее недомогание.
- По прошествии нескольких часов после возникновения боли, человека начинает лихорадить.
Важно! Интенсивные болевые ощущения, локализующиеся в зоне живота и не проходящие на протяжении 6 часов, тревожный признак, требующий незамедлительной консультации хирурга.
Острый аппендицит отличается стремительным развитием. Именно в такой форме заболевание о себе заявляет. Но не исключением является и хроническое течение аппендицита. Подобное проявление недуга имеет свои характерные особенности. Симптоматика, как правило, выражена слабо, а развивается заболевание медленно. Боль в этом случае тоже возникает, но она тупая и ее можно терпеть. Тошноты, рвоты, поноса вообще может не быть.
Особенностью подобной формы заболевания заключается в том, что закончиться все может спонтанно, полным выздоровлением, что абсолютно невозможно при остром аппендиците.
Дополнительная сложность при диагностике и операции составляет особенность расположения аппендикса.
При возникновении острого аппендицита до приезда медиков пациенту необходимо оказать первую помощь.
Соблюдение этих несложных правил поможет избежать осложнений заболевания:
- Требуется пациента уложить в постель. К правому боку прикладывается лед.
- Никаких анальгетиков и обезболивающих препаратов давать нельзя!
- Даже если исчезла боль, врач все равно должен осмотреть больного.
Важно! Прикладывание теплой грелки на живот категорически запрещено! Это способно спровоцировать разрыв аппендикса и развитие перитонита.
Лечить аппендицит можно только посредством эппендэктомии – удаления отростка. Выполнение операции осуществляется хирургом под общим наркозом. В последнее время все большей популярностью пользуется метод удаления аппендикса посредством лапаротомного доступа (лапароскопическое удаление через 3 небольших разреза). Этот новый метод имеет преимущество – восстановление после такой операции происходит гораздо быстрее.
После проведения оперативного вмешательства первые 12 часов показан постельный режим. От приема пищи придется воздержаться. В последующие 12 часов можно уже переворачиваться, садиться. Каждые 2 часа, если нет рвоты, желательно употреблять воду с лимоном. На вторые сутки, если разрешит врач, можно уже вставать и начинать ходить. Допускается с этого времени введение жидкой пищи.
На 7-8 сутки снимаются швы.
Профилактические меры должны быть направлены, в первую очередь, на исключение вероятности попадания инфекции в организм, профилактику заболеваний ЖКТ, запоров. Соблюдение гигиены, рациональное питание, употребление продуктов, богатых клетчаткой, способны снизить вероятность развития воспаления аппендикса.
Чтобы не запустить болезнь, нужно внимательно относиться к своему здоровью. Лучше переоценить серьезность обнаруженных симптомов, чем опоздать с обращением за медицинской помощью.
Стаж работы более 7 лет.
Профессиональные навыки: диагностика и лечение заболеваний ЖКТ и билиарной системы.
источник
Аппендицит – самое распространенное хирургическое заболевание органов пищеварения, и одно из самых опасных. Опасность заболевания заключается, прежде всего, в его скоротечности и неизбежности появления серьезных, угрожающих жизни осложнений. Вероятность столкнуться с острым аппендицитом в течение жизни довольно высока. Он диагностируется у 5-10% людей.
Аппендицит может возникнуть в любом возрасте и у людей любого пола. Однако статистика показывает, что чаще всего он воспаляется у людей в возрасте 5-40 лет. Среди заболевших в возрасте 20-40 лет в два раза больше женщин, чем мужчин, в то время как среди больных в возрасте до 20 лет преобладают мужчины. Женщины в целом болеют несколько чаще мужчин. После 40 лет вероятность возникновения заболевания значительно уменьшается, но не становится нулевой. Поэтому аппендицит может встретиться и у пожилых людей. Также аппендицит изредка диагностируют и у детей младше 5 лет.
Аппендицитом называют воспаление червеобразного отростка – аппендикса, расположенного в нижней части кишечника. В нормальном состоянии аппендикс – это небольшая трубочка диаметром в 7-10 мм и длиной в 50-150 мм. Она ответвляется от слепой кишки, при этом постепенно сужаясь, и не имеет сквозного прохода.
Функции аппендикса точно не выяснены. Раньше аппендикс рассматривался как простой рудимент, заимствованный человеком у его далеких животных предков с травоядным рационом и ныне функционально бесполезный. Теперь есть серьезные основания полагать, что он играет важную роль в эндокринных и иммунных процессах, а также в формировании микрофлоры кишечника. Доказано, что люди с удаленным аппендиксом имеют проблемы с достаточным количеством полезных микроорганизмов в кишечнике. Однако все же аппендикс не относится к числу жизненно важных органов, без которых организм не может существовать.
Как правило воспаление аппендикса носит острый характер. В результате болезни в отростке скапливается гной, который не может свободно выйти наружу из-за узости отростка. Аппендикс увеличивается в размерах и становится болезненным. В конечном итоге это приводит к разрыву стенки аппендикса и выходом гноя наружу. Это, в свою очередь, влечет за собой острый перитонит (воспаление брюшины), сепсис или абсцессы в брюшной полости, которые с высокой степени вероятности могут привести к летальному исходу. Самым тяжелым осложнением является пилефлебит – приводящее к тяжелому поражению печени воспаление воротной вены, летальность при котором особенно высока.
Болезнь протекает очень быстро и обычно длится не более 2-4 дней, редко более недели. Случаи самопроизвольного излечения острого аппендицита нечасты. Иногда вокруг пораженного аппендикса может образоваться защитный инфильтрат из окружающих тканей, однако это образование тоже может привести к абсцессу. Поэтому болезнь требует врачебного вмешательства и оперативного лечения. При своевременном лечении заболевания прогноз благоприятный.
Изредка встречается и хронический аппендицит, характеризующийся то появляющимися, то снова отступающими симптомами, обычными для острого аппендицита. Частота возникновения этого состояния примерно в 100 раз реже, чем у острого. Как правило, она не требует оперативного лечения.
Острый аппендицит делится на простой (катаральный) и деструктивный, чреватый осложнениями. Без соответствующего лечения простой аппендицит почти всегда переходит в деструктивный.
Основные стадии развития аппендицита:
- Катаральная
- Флегмонозная
- Гангренозная
- Перфоративная
Причины возникновения аппендицита у взрослых до сих пор точно не установлены. Однако ученые сходятся в том, что не существует одной-единственной причины аппендицита, общей для всех пациентов. У каждого больного причина может быть своей собственной. В большинстве случаев аппендицит вызывается закупоркой входа червеобразного отростка в прямую кишку. Причины закупорки могут быть разными – например, попадание в отросток каловых камней или инородных тел. Она может быть вызвана и сдавливанием верхней части отростка из-за спаечных процессов, являющихся следствием холецистита или энтерита.
Также большую роль в возникновении аппендицита играют бактерии – энтерококки, стрептококки, стафилококки и кишечная палочка. Чаще всего имеет место сочетание обоих этих факторов. Застой содержимого отростка приводит к ослаблению его внутреннего иммунитета и внедрению болезнетворных бактерий в слизистую оболочку. Также существует теория, согласно которой основная причина аппендицита – спазм сосудов, питающих червеобразный отросток кровью. Еще одна возможная причина – травмы области живота, повлекшие за собой повреждение или перемещение отростка.
К факторам, способствующим заболеванию, следует отнести склонность к запорам, плохую перистальтику кишечника, недостаток растительных волокон в пище, переедание, многие инфекционные заболевания желудочно-кишечного тракта, наличие паразитов. На появление болезни могут влиять и наследственные факторы, а также снижение иммунитета из-за вредных привычек, стрессов, недостатка витаминов и микроэлементов.
Также отмечена повышенная частота возникновения аппендицита у беременных женщин – из-за смещения отростка, вызванного увеличением размеров матки. В случае некоторых заболеваний матки возможно перенос с нее очага воспаления на аппендикс.
Для ранней диагностики аппендицита симптомы имеют важнейшее значение. Их знание позволяет отсечь прочие заболевания ЖКТ, не имеющие отношения к воспалению аппендикса.
Основные признаки аппендицита у взрослых включают:
- Острую боль в животе, в том числе и при надавливании
- Повышение температуры
- Тошноту
- Рвоту
Первые симптомы и признаки острого аппендицита не всегда позволяют однозначно идентифицировать это заболевание. Первоначально болезнь может маскироваться под другую, не столь опасную, и человек может принять приступ аппендицита за почечные колики или гастрит.
Главный симптом аппендицита – постоянные острые боли в области живота. Как правило, резкая боль появляется неожиданно, чаще всего ночью или утром. В катаральной стадии боль сначала разлита по всему животу или появляется в его верхней части (в эпигастральной области). Но затем боль концентрируется в правой нижней части живота, ниже пупка и чуть выше бедра (в подвздошной области).
Процесс перемещения очага боли носит название симптома Кохера и является одним из главных определяющих признаков болезни. В большинстве случаев он свидетельствует именно об аппендиците, а не о каком-либо другом заболевании желудочно-кишечного тракта. Этот процесс происходит в течение нескольких часов после начала болезни. Характер болей со временем также меняется, они усиливаются, становятся пульсирующими и ноющими. Боль усиливается при смехе и кашле, глубоком вдохе, немного стихает при повороте на правый бок или в положении, когда ноги подогнуты к животу. Боль может также иррадировать в правую ногу и ощущаться при ходьбе. При надавливании на подвздошную область боль обычно почти не ощущается, однако если резко отпустить живот, то появляется сильная боль. Отмечается напряженность брюшной стенки.
С развитием заболевания боль может на некоторое время утихнуть. Но это свидетельствует не об излечении, а лишь о некрозе тканей стенки отростка, в том числе и его нервных окончаний. Однако надавливание на подвздошную область по-прежнему чрезвычайно болезненно. После этой стадии обычно происходит перфорация стенки, гной растекается по брюшине и боль возвращается, усиленная во много раз.
Следует иметь в виду, что иногда аппендикс может быть расположен слева, поэтому в таком случае болеть будет левая часть живота. В некоторых случаях боли могут ощущаться в правом подреберье, в области лобка, таза, поясницы.
Симптомы аппендицита у взрослых также включают расстройства желудочно-кишечного тракта. Прежде всего, это тошнота. Иногда могут отмечаться рвота и понос, не приносящие облегчения. Однако диарея при аппендиците характерна, прежде всего, для детей, у взрослых она встречается реже. Также отмечаются задержка стула, ощущение сухости во рту. При нестандартном положении отростка может появиться задержка мочеиспускания (дизурия). Часто отмечается тахикардия – до 90-100 ударов в минуту.
В начальной фазе заболевания температура повышается незначительно – до +37-38 ºС. Впоследствии температура может даже падать до нормальной, однако в заключительной стадии, предшествующей прорыву гноя наружу, она опять повышается до высоких показателей – +39-40 ºС. При этом боли существенно усиливаются.
В случае появления аппендицита у пожилых людей его симптомы могут быть стерты и незаметны вплоть до перехода заболевания в деструктивную стадию. Боли могут носить тупой характер, тошнота быть незначительной, а такая особенность, как повышенная температура, может вообще отсутствовать. Однако это не значит, что аппендицит протекает у пожилых людей легче. Наоборот, в пожилом возрасте гораздо чаще наблюдаются осложнения аппендицита.
Затруднена диагностика аппендицита и у маленьких детей (до 5 лет). Это связано с тем, что признаки аппендицита у взрослых обычно выражено четче, чем у детей. Иногда аппендицит у ребенка маскируется под простое расстройство желудка. Боли часто не локализованы в подвздошной области, да и порой ребенок не может объяснить где именно у него болит живот. В этом случае следует ориентироваться на такие признаки, как повышение температуры до +38 ºС, обложенность языка, диарею. Однако все эти симптомы могут появляться и при других заболеваниях, поэтому ребенка необходимо показать специалисту.
Фото: plenoy m/Shutterstock.com
Также существует несколько форм атипичного аппендицита, при котором симптомы могут отличаться от стандартных.
- Эмипиема. Форма аппендицита с медленным развитием, при котором симптом Кохера отсутствует, а боль сразу появляется в подвздошной области.
- Ретроцекальный аппендицит. Характеризуется слабыми признаками воспаления брюшины, жидким стулом. Боли часто ощущаются в области поясницы и иррадируют в область бедра.
- Левосторонний аппендицит. Имеет классическую клиническую картину, однако боли ощущаются в левой подвздошной области.
- Тазовый аппендицит. Больше характерен для женщин. Отмечается слабое повышение температуры, дизурия, боль иррадирует в область пупка.
При малейшем подозрении на аппендицит следует вызвать врача. Основанием для обращения к врачу являются любые постоянные боли в области живота, не проходящие в течение 6 часов. До осмотра врача не следует принимать слабительные, антибиотики или прочие желудочно-кишечные препараты, и особенно анальгетики, так как все эти лекарства могут смазать клиническую картину и затруднить постановку диагноза. Также запрещена установка грелки на правую часть живота, поскольку внешний источник тепла способен ускорить развитие болезни. Показан постельный режим. Следует воздержаться от приема пищи. При приходе врача необходимо рассказать ему про все симптомы, о том, как болит живот, и позволить ему провести осмотр.
Для диагностики используется в первую очередь визуальный осмотр и пальпация. Основными симптомами являются напряженный живот, болезненность в правой нижней его части. Однако эти методы не всегда надежны. Используются также такие методы диагностики, как УЗИ, МРТ и компьютерная томография, анализы крови и мочи. При просмотре анализа крови основное внимание обращают на повышенный уровень лейкоцитов в крови (лейкоцитоз). Может проводиться также диагностическое лапароскопическое обследование через отверстие в стенке живота.
Следует учесть, что распознавание недуга может быть затруднено, поскольку симптомы острого аппендицита во многом сходны с другими заболеваниями желудочно-кишечного тракта. К ним относятся острый гастроэнтерит, панкреатит, язва (особенно в случае ее прободения), кишечные или почечные колики, воспалительные процессы матки, растяжение или разрыв мышц живота. Поэтому важно дифференцировать аппендицит от других заболеваний, которые в большинстве не требуют срочного оперативного вмешательства.
Аппендицит обычно лечится хирургическим методом. Он состоит в удалении аппендикса (операции аппендэктомии). В некоторых случаях ему может предшествовать терапия при помощи антибиотиков. Иногда возможно и консервативное лечение, без удаления отростка – в этом случае назначают антибиотики. Как правило, к нему прибегают в том случае, если есть какие-то противопоказания к операции.
Операция по удалению отростка проводится либо традиционным путем, при помощи открытого разреза, либо лапароскопическим методом. Первые 12 часов после операции следует соблюдать постельный режим и избегать приема пищи. В восстановительный период также возможна терапия последствий заболевания при помощи антибиотиков. Длительность восстановительного периода зависит от того, на какой стадии болезни была проведена операция и обычно составляет 1-2 недели.
источник
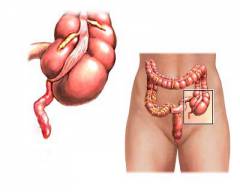
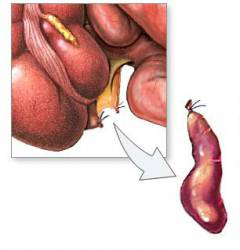
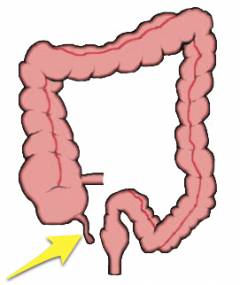
Подвздошная и ободочная кишка соединяются не «конец в конец»: тонкая кишка как бы впадает в толстую сбоку. Таким образом, получается, что конец толстой кишки как бы слепо закрыт в виде купола. Этот отрезок называется слепой кишкой. От него и отходит червеобразный отросток.
Основные особенности анатомии аппендикса:
- Диаметр червеобразного отростка у взрослого человека составляет от 6 до 8 мм.
- Длина может составлять от 1 до 30 см. В среднем – 5 – 10 см.
- Червеобразный отросток расположен по отношению к слепой кишке кнутри и немного кзади. Но могут встречаться и другие варианты расположения (см. ниже).
- Под слизистой оболочкой червеобразного отростка находится большое скопление лимфоидной ткани. Ее функция – обезвреживание болезнетворных микроорганизмов. Поэтому аппендикс часто называют «брюшной миндалиной».
- Снаружи аппендикс покрыт тонкой пленкой – брюшиной. Он как бы подвешен на ней. В ней проходят сосуды, питающие червеобразный отросток.
Лимфоидная ткань появляется в аппендиксе ребенка примерно со 2-й недели жизни. Теоретически в этом возрасте уже возможно развитие аппендицита. После 30 лет количество лимфоидной ткани уменьшается, а после 60 лет она замещается плотной соединительной тканью. Это делает невозможным развитие воспаления.
| До того как было установлено истинное назначение аппендикса, его считали рудиментом – «ненужной» частью кишки, при помощи которой предки современного человека переваривали сырое мясо. Одно время практиковалось даже профилактическое удаление аппендикса у здоровых людей. Но после такой операции у пациента снижался иммунитет. |
Червеобразный отросток может располагаться в животе по-разному. В таких случаях острый аппендицит часто напоминает другие заболевания, и у врача возникают затруднения с постановкой диагноза.
Варианты неправильного расположения червеобразного отростка:
| Изображение | Пояснение |
| Возле крестца. | |
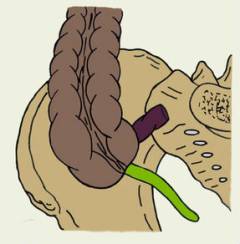 | В малом тазу, рядом с прямой кишкой, мочевым пузырем, маткой. |
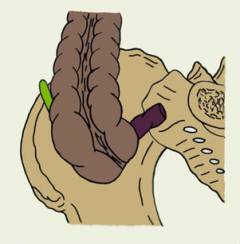 | Сзади от прямой кишки. |
 | Рядом с печенью и желчным пузырем. |
 | Спереди от желудка – такое расположение червеобразного отростка бывает при мальротации – пороке развития, когда кишка недоразвита и не занимает нормального положения. |
| Слева – при обратном положении органов (при этом сердце находится справа, все органы как бы в зеркальном отражении), либо при чрезмерной подвижности слепой кишки. |
Причины, которые приводят к ослаблению защиты, проникновению бактерий в слизистую оболочку червеобразного отростка и развитию острого аппендицита:
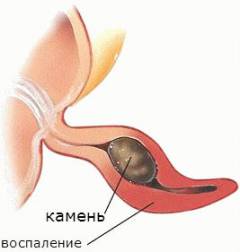
- Закупорка просвета червеобразного отростка. Причиной этого может быть опухоль, каловые камни, паразиты, чрезмерное разрастание лимфоидной ткани. В червеобразном отростке постоянно образуется слизь. Если просвет аппендикса перекрыт, то она не может оттекать в кишку, скапливается внутри червеобразного отростка, растягивает его. Это способствует повреждению слизистой оболочки и развитию воспаления.
- Нарушение кровотока. Если артерии, которые кровоснабжают червеобразный отросток, закупориваются тромбом, то его стенка перестает получать кислород и питательные вещества. Ее защитные свойства снижаются.
- Неправильное питание. Человеку необходимы пищевые волокна: они усиливают сокращения стенки кишечника и способствуют проталкиванию кала. Если их не хватает, то кал застаивается в кишке, затвердевает, превращается в камни. Один из каловых камней может закупорить просвет червеобразного отростка.
- Аллергические реакции. Аппендикс вполне можно назвать иммунным органом, поскольку в нем находится очень большое количество лимфоидной ткани. В нем могут возникать аллергические реакции, обусловленные чрезмерной функцией иммунных клеток.
- Склонность к запорам. Кишечник таких людей называют «ленивым». Кал по нему продвигается медленнее, и это способствует его уплотнению, попаданию в аппендикс.
Воспалительный процесс начинается со слизистой оболочки червеобразного отростка и распространяется вглубь его стенки. В связи с этим выделяют четыре основные формы острого аппендицита:
-
Катаральный аппендицит. Продолжается в течение первых 6 часов после того как появились симптомы. Воспаление развивается только в слизистой оболочке червеобразного отростка. Она отекает.
-
Флегмонозный аппендицит. Воспаление захватывает всю толщу стенки червеобразного отростка. Флегмонозный аппендицит развивается в течение 6 – 24 часов с момента возникновения симптомов. Весь аппендикс становится отечным, в его просвете появляется гной.
- Гангренозный аппендицит. Происходит омертвение червеобразного отростка. Вокруг него в брюшной полости развивается воспаление. Обычно аппендицит переходит в гангренозную форму в течение 24 – 72 часов.
-
Перфоративный аппендицит. Стенка червеобразного отростка разрушается, в ней появляется отверстие. Содержимое попадает в брюшную полость. Развивается ее воспаление – перитонит. Это состояние опасно для жизни. При перфоративном аппендиците больного не всегда удается спасти во время операции.
Воспаление в аппендиксе нарастает быстро, поэтому симптомы острого аппендицита обычно выражены очень ярко. Тем не менее, даже врачу далеко не всегда удается сразу понять, что случилось с пациентом. Симптомы, которые возникают при остром аппендиците и некоторых других острых хирургических патологиях, объединяют под общим названием «острый живот». Такое состояние должно заставить больного немедленно посетить хирурга либо вызвать бригаду «Скорой помощи».
Основные симптомы острого аппендицита:
| Симптом | Описание |
| Боль |
|
| Усиление боли | Действия, во время которых боль при остром аппендиците усиливается:
Усиление боли происходит за счет смещения аппендикса. |
| Тошнота и рвота | Тошнота и рвота возникают почти у всех больных с острым аппендицитом (бывают исключения), обычно через несколько часов после возникновения боли. Рвота 1 – 2 раза. Она обусловлена рефлексом, возникающим в ответ на раздражение нервных окончаний в червеобразном отростке. |
| Отсутствие аппетита | Больному с острым аппендицитом ничего не хочется есть. Встречаются редкие исключения, когда аппетит хороший. |
| Запор | Возникает примерно у половины больных с острым аппендицитом. В результате раздражения нервных окончаний брюшной полости кишечник перестает сокращаться и проталкивать кал. У некоторых больных аппендикс расположен таким образом, что он соприкасается с тонкой кишкой. При его воспалении раздражение нервных окончаний, напротив, усиливает сокращения кишечника и способствует возникновению жидкого стула. |
| Напряжение мышц живота | Если попытаться ощупать у больного с аппендицитом правую часть живота снизу, то она будет очень плотной, иногда почти как доска. Мышцы живота напрягаются рефлекторно, в результате раздражения нервных окончаний в брюшной полости. |
| Нарушение общего самочувствия | Состояние большинства больных является удовлетворительным. Иногда возникает слабость, вялость, бледность. |
| Повышение температуры тела | В течение суток температура тела при остром аппендиците повышается до 37 – 37.8⁰С. Повышение температуры до 38⁰С и выше отмечается при тяжелом состоянии больного, развитии осложнений. |
Аппендицит – это острая хирургическая патология. Устранить ее и избежать угрозы для жизни больного можно только путем экстренной операции. Поэтому при малейшем подозрении на острый аппендицит нужно сразу вызвать бригаду «Скорой помощи». Чем быстрее врач осмотрит больного – тем лучше.
| При малейшем подозрении на острый аппендицит «Скорая помощь» должна быть вызвана сразу же! |

Некоторые люди, когда их начинает беспокоить постоянная боль в животе, обращаются в поликлинику к терапевту. Если возникает подозрение в том, что у больного «острый живот», его отправляют на консультацию к хирургу. Если тот подтверждает опасения терапевта, то больного увозят на «Скорой помощи» в хирургический стационар.
- В каком месте болит живот (доктор просит больного самого указать)?
- Когда появилась боль? Что больной делал, ел до этого?
- Была ли тошнота или рвота?
- Повышалась ли температура? До каких цифр? Когда?
- Когда в последний раз был стул? Был ли он жидким? Был ли у него необычный цвет или запах?
- Когда больной в последний раз ел? Хочет ли есть сейчас?
- Какие еще есть жалобы?
- Удаляли ли больному в прошлом аппендикс? Этот вопрос кажется банальным, но он важен. Аппендицит не может возникать дважды: во время операции воспаленный червеобразный отросток всегда удаляют. Но не все люди об этом знают.

При остром аппендиците выявляется много специфических симптомов. Основные из них:
| Симптом | Пояснение |
| Усиление боли в положении на левом боку и уменьшение – в положении на правом боку. | Когда пациент ложится на левый бок, аппендикс смещается, и натягивается брюшина, на которой он подвешен. |
| Врач медленно надавливает на живот пациента в месте расположения червеобразного отростка, а затем резко отпускает руку. В этот момент возникает сильная боль. | Все органы в животе, в том числе и аппендикс, покрыты тонкой пленкой – брюшиной. В ней находится большое количество нервных окончаний. Когда врач нажимает на живот – листки брюшины прижимаются друг к другу, а когда отпускает – резко разлепляются. При этом, если имеется воспалительный процесс, происходит раздражение нервных окончаний. |
| Врач просит больного покашлять или попрыгать. При этом боль усиливается. | Во время прыжков и кашля червеобразный отросток смещается, и это приводит к усилению болей. |

Иногда случается, что больного доставляют в хирургический стационар, его осматривает врач, но даже после тщательного осмотра остаются сомнения. В таких ситуациях пациента обычно оставляют в больнице на сутки и наблюдают за его состоянием. Если симптомы усиливаются, и не остается сомнений в наличии острого аппендицита, проводят операцию.
Наблюдение за больным с подозрением на острый аппендицитнельзя проводить в домашних условиях. Он должен находиться в стационаре, где его будет регулярно осматривать врач, а при ухудшении состояния его сразу отправят в операционную.
Иногда происходит так, что имеются яркие признаки острого аппендицита, а сделав разрез, хирург обнаруживает здоровый аппендикс. Это бывает очень редко. В такой ситуации врач должен внимательно осмотреть кишечник и полость живота – возможно, под острый аппендицит «замаскировалось» другое хирургическое заболевание.
- Гинекологические патологии: воспаление и гнойники маточных труб и яичников, внематочная беременность, перекрут ножки опухоли или кисты, апоплексия яичника.
- Почечная колика справа.
- Острое воспаление поджелудочной железы.
- Острое воспаление желчного пузыря, желчная колика.
- Язва желудка или двенадцатиперстной кишки, которая проходит насквозь через стенку органа.
- Кишечная колика – состояние, которое часто имитирует острый аппендицит у детей.
Для того чтобы понять причину боли в животе и своевременно предпринять необходимые действия, пациента обязательно должен осмотреть врач. Причем, в первую очередь больного нужно показать именно хирургу!
| Исследование | Описание | Как проводится? |
| Общий анализ крови | Изменения, выявленные в крови пациента, вместе с другими признаками подтверждают диагноз острого аппендицита. Выявляется повышенное содержание лейкоцитов – признак воспалительного процесса. | Кровь берут сразу же после поступления в хирургический стационар. |
Во время рентгеноскопии врач может увидеть на экране:
- Специфические признаки острого аппендицита.
- Каловый камень, который закупоривает просвет аппендикса.
- Воздух в животе – признак того, что происходит разрушение стенки червеобразного отростка.
Ультразвуковые волны безопасны для организма, поэтому УЗИ является предпочтительной методикой при подозрении на аппендицит у беременных женщин, маленьких детей, пожилых людей.
При наличии воспаления в червеобразном отростке выявляется его увеличение, утолщение стенок, изменение формы.
При помощи ультразвукового исследования острый аппендицит выявляется у 90 – 95% пациентов. Точность зависит от квалификации и опыта врача.
Это метод является более точным по сравнению с рентгенографией. Во время компьютерной томографии можно выявить аппендицит, отличить его от других заболеваний.
КТ показана при остром аппендиците, сопровождающемся осложнениями, если есть подозрение на опухоль или гнойник в животе.
- Если врач долго наблюдает за пациентом, но все еще не может понять: имеется ли у него острый аппендицит, или нет.
- Если симптомы острого аппендицита возникают у женщины и сильно напоминают гинекологическое заболевание. Как показывает статистика, у женщин каждую 5-ю – 10-ю операцию при подозрении на аппендицит выполняют ошибочно. Поэтому, если врач сомневается, намного целесообразнее прибегнуть к лапароскопии.
- Если симптомы имеются у больного с сахарным диабетом. За такими пациентами нельзя долго наблюдать – у них нарушено кровообращение, снижена иммунная защита, поэтому очень быстро развиваются осложнения.
- Если острый аппендицит диагностирован у пациента с избыточной массой тела и хорошо развитым подкожным жиром. В этом случае при отказе от лапароскопии пришлось бы делать большой разрез, который долго заживает, может осложняться инфицированием и нагноением.
- Если диагноз не вызывает сомнений, и сам пациент просит выполнить операцию лапароскопически. Хирург может согласиться при отсутствии противопоказаний.
Операция при остром аппендиците называется аппендэктомией. Во время нее врач удаляет червеобразный отросток – иным способом избавиться от очага воспаления нельзя.
Виды операции при остром аппендиците:
- Открытое вмешательство через разрез. Выполняется чаще всего, так как оно проще и быстрее, для него не нужно специальное оборудование.
- Лапароскопическая аппендэктомия. Выполняется по специальным показаниям (см. выше). Может быть проведена только в том случае, если в клинике есть эндоскопическое оборудование и обученные специалисты.
Операцию всегда проводят под общим наркозом. Иногда, в исключительных случаях, может быть использована местная анестезия (только у взрослых).
При помощи лекарств вылечить острый аппендицит невозможно. До прибытия врача нельзя самостоятельно принимать никакие препараты, так как из-за этого симптомы уменьшатся, и диагноз будет поставлен неправильно.
Медикаментозная терапия используется только в качестве дополнения к хирургическому лечению.
До и после операции больному назначают антибиотики:
| Название антибиотика* | Описание | Как применяется?** |
| Зинацеф (Цефуроксим) | Антибиотик одного из последних поколений. Эффективен против разных видов болезнетворных микроорганизмов. Применяется в виде внутривенных и внутримышечных инъекций. |
|
| Далацин (Клиндамицин) | Антибиотик, эффективный против разных видов возбудителей гнойно-воспалительных заболеваний. Принимают внутрь, внутривенно и внутримышечно. | Внутрь:
Внутримышечно и внутривенно:
|
| Метрогил (Метронидазол, Трихопол) | Антибиотик, обладающий высокой активностью в отношении простейших одноклеточных паразитов и бактерий, обитающих в бескислородных условиях. Помимо острого аппендицита, часто применяется для лечения язвенной болезни желудка. | Препарат применяется в таблетках, в растворах для инъекций. Дозировка подбирается лечащим врачом, в зависимости от возраста больного и формы острого аппендицита. |
| Тиенам | Сочетание антибиотика и фермента, препятствующего его разрушению. Благодаря этому Тиенам не расщепляется в почках и не разрушается под действием ферментов бактерий. Эффективен против разных видов болезнетворных микроорганизмов, применяется при тяжелых формах острого аппендицита. | Применение у взрослых:
|
| Имипенем | Антибиотик, эффективный против большинства видов бактерий. Устойчив к ферментам бактерий, которые разрушают другие антибиотики. Применяется при тяжелых формах аппендицита, когда неэффективны другие антибактериальные препараты. | Препарат вводится внутривенно. Обычная доза для взрослого – 2 г в сутки. |
| Меронем (Меропенем) | По эффектам аналогичен имипинему, но меньше разрушается в почках и за счет этого более эффективен. | Внутривенно:
Внутримышечно:
|
**Информация о названиях и дозировках препаратов представлена исключительно в ознакомительных целях.Медикаментозное лечение при остром аппендиците может назначаться только врачом в стационаре. Самолечение недопустимо, оно способно приводить к негативным последствиям.
- Аппендикулярный инфильтрат.Если операция вовремя не проведена, то примерно на 3 день из-за воспаления аппендикс склеивается с окружающими петлями кишечника, и вместе они превращаются в плотный конгломерат. При этом человека беспокоят небольшие боли, повышение температура тела до 37⁰С. Со временем инфильтрат рассасывается или превращается в гнойник. Больному назначают постельный режим, диету, холод на живот, антибиотики. Операции при инфильтрате не проводят.
- Гнойник в брюшной полости. Представляет собой полость, заполненную гноем, которая образуется из-за расплавления инфильтрата. Беспокоят сильные боли, высокая температура тела, вялость, разбитость, плохое самочувствие. Лечение хирургическое: гнойник должен быть вскрыт.
- Перитонит. Это тяжелое состояние, обусловленное попаданием гноя из червеобразного отростка в живот. При отсутствии адекватного лечения больной может погибнуть. Проводят экстренную операцию и назначают антибиотики.
- Пилефлебит. Это очень редкое и крайне опасное осложнение острого аппендицита. Гной попадает в вены, в результате чего их стенка воспаляется, и на ней начинают образовываться тромбы. Лечение предусматривает применение мощных антибиотиков.

Во второй половине беременности у женщины бывает сложно прощупать живот. Увеличенная матка смещает червеобразный отросток вверх, поэтому боль возникает выше места его нормального расположения, иногда прямо под правым ребром.
Надежный и безопасный метод диагностики аппендицита у беременной женщины – ультразвуковое исследование.
Единственный метод лечения – операция. В противном случае может погибнуть и мать, и плод. При беременности часто выполняется лапароскопическое вмешательство.
Особенности острого аппендицита у детей младше 3 лет:
- Невозможно понять, болит ли у ребенка живот, а если болит, то в каком месте. Маленькие дети не могут этого объяснить.
- Даже если ребенок может указать на место боли, обычно он показывает область вокруг пупка. Это связано с тем, что аппендикс в раннем возрасте расположен не совсем так, как у взрослых.
- Ребенок становится вялым, капризным, часто плачет, сучит ножками.
- Нарушается сон. Обычно ребенок становится беспокойным ближе к вечеру, не спит и плачет всю ночь. Это и заставляет родителей под утро вызвать «Скорую Помощь».
- Рвота возникает 3 – 6 раз за день.
- Температура тела часто повышается до 38 — 39⁰С.
Поставить диагноз очень сложно. У врачей часто возникают сомнения, ребенка оставляют на сутки в стационаре и наблюдают в динамике.
источник





 Катаральный аппендицит. Продолжается в течение первых 6 часов после того как появились симптомы. Воспаление развивается только в слизистой оболочке червеобразного отростка. Она отекает.
Катаральный аппендицит. Продолжается в течение первых 6 часов после того как появились симптомы. Воспаление развивается только в слизистой оболочке червеобразного отростка. Она отекает. 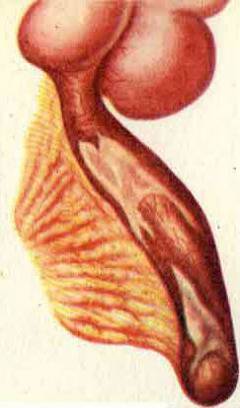 Флегмонозный аппендицит. Воспаление захватывает всю толщу стенки червеобразного отростка. Флегмонозный аппендицит развивается в течение 6 – 24 часов с момента возникновения симптомов. Весь аппендикс становится отечным, в его просвете появляется гной.
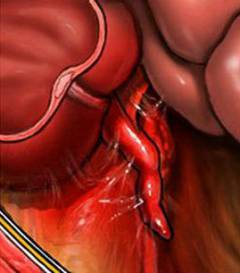
Флегмонозный аппендицит. Воспаление захватывает всю толщу стенки червеобразного отростка. Флегмонозный аппендицит развивается в течение 6 – 24 часов с момента возникновения симптомов. Весь аппендикс становится отечным, в его просвете появляется гной. 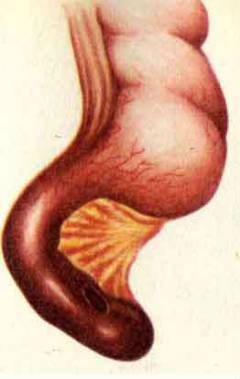 Перфоративный аппендицит. Стенка червеобразного отростка разрушается, в ней появляется отверстие. Содержимое попадает в брюшную полость. Развивается ее воспаление – перитонит. Это состояние опасно для жизни. При перфоративном аппендиците больного не всегда удается спасти во время операции.
Перфоративный аппендицит. Стенка червеобразного отростка разрушается, в ней появляется отверстие. Содержимое попадает в брюшную полость. Развивается ее воспаление – перитонит. Это состояние опасно для жизни. При перфоративном аппендиците больного не всегда удается спасти во время операции.