Аппендикс представляет собой червеобразный отросток слепой кишки. Воспалительный процесс в нем сопровождается многочисленными симптомами. Характерной чертой этих признаков являются существенные различия их проявления у лиц различных возрастных категорий, мужчин и женщин, беременных.
Кроме этого, бывают индивидуальные особенности локализации органа, из-за чего у многих возникает вопрос о том, с какой стороны аппендицит может проявляться. Ведь ощущения у всех могут быть в разных местах.
Чтобы разобраться в том, где находится аппендикс у человека и какие причины вызывают его воспаление, желательно ознакомиться со сведениями об этом органе.
Патология протекает в острой или хронической форме. Второй вариант встречается редко. Лечение воспаленного аппендикса консервативными методами осуществляется только в исключительных ситуациях, когда проведение операции не представляется возможным.
Острый аппендицит классифицируется как самое распространенное заболевание органов брюшины, требующее незамедлительного хирургического вмешательства.
Интенсивные болевые ощущения, тошнота, повторяющаяся рвота и напряженность мышц живота – наиболее выразительные признаки кризисного состояния.
Но именно эти симптомы, сопровождающиеся в большинстве случаев повышенным уровнем температуры, являются характерными и для большинства других заболеваний ЖКТ. К тому же у людей аппендикс располагается в самых разных зонах брюшной полости. Это осложняет ситуацию.
Для постановки диагноза врачу необходимо учитывать множество факторов:
- возраст и пол больного;
- исключение заболеваний, связанных с урологическими, инфекционными, гинекологическими патологиями;
- анатомические особенности расположения органа.
Воспалительный процесс, практически во всех случаях требующий хирургического метода лечения — аппендэктомии, наблюдается чаще всего у женщин детородного возраста.
Мужчины страдают от этой патологии реже. В подростковом и юношеском возрасте острый аппендицит чаще проявляется у мальчиков и юношей.
Признаки, которые говорят о возможности рассматриваемой патологии, характерны и для таких состояний, как:
- отравление;
- инфекционные заболевания;
- воспалительные процессы в ЖКТ;
- болезни, связанные с заболеваниями половых органов у мужчин и женщин;
- инфекционные патологии мочевого пузыря, почек;
- непроходимость кишечника.
Этот список можно продолжить другими заболеваниями, развивающимися в области брюшины.
Аппендицит – заболевание коварное.
Следует отметить следующие его последствия:
- Патологический процесс, сопровождаемый воспалением не только аппендикса, но и прилегающих областей, провоцирует непроходимость кишечника.
- В особо серьезных случаях происходит заражение крови.
- Отсутствие своевременной терапии приводит к серьезным осложнениям, наиболее опасным из которых признан перитонит, являющийся следствием разрыва червеобразного отростка.
Последнее осложнение, часто приводящее к летальному исходу, становится возможным при игнорировании симптомов заболевания.
Аппендикс размещается в области пересечения двух условных линий: горизонтальной (на уровне пупка по окружности живота) и вертикальной (от правой груди вниз).
Наиболее характерное место для отростка – подвздошная зона. Она находится несколько в стороне от вертикальной линии со смещением вправо. Именно поэтому при острой форме патологии проверяется реакция правой ноги при пальпации одноименной стороны живота.
Но далеко не всегда наблюдается такое расположение. Часто встречающаяся атипичная локализация объясняется наличием длинной брыжейки, которая способствует возможности смещения отростка, прикрепленного к слепой кишке только одним концом. Другой же может находиться в непосредственной близости к толстому кишечнику.
Изменение обычного местоположения органа никак не отражается на жизнедеятельности человека, но является важным для хирурга при необходимости проведения операции.
Атипичное положение отростка наблюдается в следующих районах живота:
- в области малого таза;
- за слепой кишкой;
- за брюшиной;
- под печенью;
- около восходящей ободочной кишки.
Такие отклонения от нормального расположения происходят вследствие дефекта, связанного с атипичным поворотом средней кишки, когда он несколько не завершен. В этом случае червеобразный отросток получает возможность свободного размещения в брюшной полости. Самым удивительным вариантом является его расположение в области левого подреберья.
Независимо от того, в каком боку аппендицит развивается, болевые ощущения при обострении наблюдаются в правой подвздошной зоне. Там же проявляются и такие симптомы, как гиперемия кожного покрова и напряженность мышц. Только в процессе усугубления воспалительного процесса они заявляют о себе и в области, где действительно находится отросток.
Классические симптомы (повышение температуры и боли) при остром аппендиците наблюдаются во всех случаях.
Другие симптомы проявляются в зависимости от того, как расположен отросток:
- При ретроцекальной локации аппендикса (отросток прижат к почке, мочеточнику или мышцам поясницы), которая является самым распространенным примером атипичного расположения органа, синдром острого живота появляется не сразу.
- Если аппендикс находится около мочеточника, его воспаление сопровождается интенсивными болями, иррадиирующими в половые органы. Сопровождается все частыми позывами к мочеиспусканию.
- Забрюшинное расположение аппендикса больше всего затрудняет диагностирование, так как отросток закрыт париетальной брюшиной и слепой кишкой. Преобладающим признаком является интоксикация. На аппендицит в таком случае указывают боль в паховой зоне и мышечное сопротивление при пассивном выравнивании правой нижней конечности.
Левосторонний аппендикс встречается очень редко и сопровождается обратным расположением таких органов, как сердце, печень, сигмовидная кишка, или излишней подвижностью правого участка ободочной кишки.
Клиническое течение воспаления в таком случае отличается только зеркальным проявлением всех признаков. Если ранее было установлено, что сердце находится с правой стороны, а печень – слева, то червеобразный отросток будет находиться с левой стороны.
Чтобы распознать воспаление аппендикса, следует учитывать такие факторы, как пол, возраст, особенности состояния человека (например, беременность) и расположение органа.
Наблюдаемые при этом симптомы можно условно разделить на четыре вида:
- болевой синдром;
- диспепсия (диарея, метеоризм, тошнота и рвота);
- воспаление (озноб, слабость, повышение температурного режима тела);
- перитонеальный синдром (напряженные мышцы живота справа, сухость языка, усиление описанных выше симптомов, связанное с развитием перитонита).
Можно самостоятельно выявить развивающийся воспалительный процесс. Достаточно нажать ладонью на низ брюшины и резко убрать руку. Если болезненность во время нажатия отсутствует, но возникает после отсутствия давления, это говорит о проблемах с аппендиксом.
Следует обратить внимание на рискованность такого эксперимента, так как воспаленный отросток может просто лопнуть, что не только осложнит лечение, но и может привести к летальному исходу.
Начало заболевания у взрослых не всегда сопровождается выразительной симптоматикой и яркой локализацией болевого синдрома. Среди общих признаков выделяются следующие:
- появление боли в эпигастральной области с перемещением ее в низ правой зоны брюшины;
- болевые ощущения при нажатии на живот в нижней боковой его части;
- усиливающаяся боль, если человек лежит на левом боку.
Люди обычно обращаются за врачебной помощью именно при симптомах, описанных выше.
Диагностировать аппендицит у лиц женского пола очень сложно, так как болезненные ощущения, которые сопровождают его обострение, сложно дифференцировать от менструальных болей и проявлений дискомфорта при гинекологических заболеваниях. Это обусловлено близким расположением мочеполовых и пищеварительных органов.
При постановке диагноза у женщин исключается вероятность воспаления яичников, патологии почек, внематочная беременность.
Предварительный диагноз возможен, если:
- в процессе надавливания на правый бок живота яичко, находящееся с этой же стороны, самопроизвольно подтягивается к верхней части мошонки;
- возникновение в правом яичке болевого ощущения при оттягивании мошонки.
Подтверждаются подозрения на патологию у мужчин или женщин обязательной дополнительной диагностикой.
У ребенка младшего возраста могут проявляться следующие признаки:
- повторяющаяся рвота;
- жидкий стул;
- частое мочеиспускание;
- отсутствие аппетита;
- жажда;
- температура до 40 °C.
Ребенок старается занять позу, облегчающую боль: подтягивает правую ногу к животу или прижимает к нему обе нижние конечности. Это указывает на то, что у малыша болит живот.
Сложности осмотра заключаются в том, что маленькие дети не дают себя осматривать, плачут, кричат и не всегда могут показать, где болит.
Дети постарше, стараясь унять постоянную ноющую боль, ложатся на правый бок или на спину. Рвота происходит один раз, возможен запор и частые позывы к мочеиспусканию. Присутствует повышение температуры (до 38 °C), жалобы на боль в области живота.
Одновременное постукивание по обеим сторонам брюшины вызывает усиление болевого синдрома.
Если быстро отнять руку от больного места справа после нажатия на него, возникает резкая, но кратковременная боль, что может свидетельствовать о перитоните.
Физиологические изменения, происходящие в организме женщины во время вынашивания ребенка, приводят к смещению червеобразного отростка в область правого подреберья. Лежа на одноименном боку, беременные ощущают усиление дискомфорта.
Также боли становятся интенсивнее во время смены положения тела с левого бока на правый.
Затруднена ранняя диагностика аппендицита вследствие схожести признаков с проявлениями токсикоза: есть запор, тошнота, рвота.
Характерные признаки стерты. Слабо выражен или полностью отсутствует болевой синдром. Нарушение стула и вздутие живота часто рассматриваются как снижение перистальтики.
Гипер- или гипотермия – опасный симптом при болях в правой стороне живота.
Спутанное сознание и бред – свидетельство особенно тяжелого состояния больного.
Если боль неожиданно утихла, а затем резко усилилась и ее невозможно унять никакими средствами, это говорит о перитоните. Требуется срочная операция.
Боль является обязательным спутником воспаления отростка. Она характеризуется различной интенсивностью и локализацией.
Например, у пациентов пожилого возраста организм утрачивает способность реагировать на воспаление болью. При беременности ощущения смещаются в правое подреберье.
У детей боль распространяется по всему животу, что затрудняет диагностику.
В зависимости от расположения отростка дискомфорт присутствует в разных частях живота:
- в правой нижней зоне;
- слева снизу;
- под пупком;
- в области почек (напоминает колики);
- в эпигастральной области.
В редких случаях тянущая боль может отдавать в ногу или в мошонку у мужчин.
По продолжительности наблюдается два этапа. Первый указывает на начало воспаления. Он продолжается от нескольких часов до 1-2 дней.
Второй говорит о развитии перитонита. Боли становятся интенсивнее. Если перитонит оставить без лечения, через 5-7 дней больной погибает.
Являясь обязательным симптомом аппендицита, боль не считается его основным показателем, как и все другие признаки. Основополагающими критериями диагностики заболевания остаются результаты лабораторных и инструментальных обследований.
Неспецифичность симптомов, возможность расположения отростка справа или слева, а также в других зонах брюшной полости становятся основаниями для очень тщательной диагностики. Ведущими методами ее являются:
- лабораторное исследование крови и мочи;
- УЗИ;
- МРТ;
- рентгенография.
Дифференциальные диагностические мероприятия проводятся в стационаре.
Возникновение описанных выше симптомов, которые не прекратились по истечении 5-6 часов, несмотря на прием обезболивающих препаратов – сигнал для срочного вызова скорой помощи. Только так можно избежать вероятности осложнений, вызванных острой формой аппендицита.
Чтобы не навредить себе и не исказить клиническую картину, при возникновении тревожных и не всегда понятных симптомов не следует:
- Пить анальгезирующие или слабительные лекарства.
- Принимать антибиотики.
- Употреблять различные отвары и настои.
- Пытаться унять боль компрессом или грелкой.
Помимо затруднения диагностики, подобные действия чреваты ускорением воспалительного процесса.
Чтобы предупредить опасные для здоровья и жизни последствия острого аппендицита, нужны такие меры, как безотлагательное посещение врача, тщательное диагностическое обследование, своевременно и качественно проведенная операция. Прогнозы в таком случае – только положительные.
источник
Аппендицит – это воспаление аппендикса, который является придатком слепой кишки. Как правило, величина этого придатка около 9 сантиметров, он участвует в выработке кишечного сока, имеет лимфоидные клетки, повышающие иммунитет, восстанавливает микрофлору кишечника после инфекций. Однако аппендикс при его воспалении можно удалить без последствий для организма. Аппендицит несет серьезную опасность для человека, поэтому крайне важно правильно его диагностировать и провести операцию.
Аппендицит может проявляться по-разному: это во многом зависит от возраста, пола и расположения аппендикса. У большинства он находится с правой стороны, между подвздошной костью и пупком – максимально болезненные ощущения появляются в этом месте. Иногда придаток расположен у правого подреберья или низко в тазу. Существуют случаи, когда аппендикс локализуется слева, но они крайне редки и касаются людей, родившихся с зеркальным расположением органов.
Небольшая тупая боль сначала появляется в районе пупка или рядом, не имеет точного места и носит постоянный характер. Длятся болевые ощущения такого рода от 6 до 12 часов, после чего болевой синдром переходит на непосредственное расположение аппендикса. В отдельных случаях придаток может болеть на уровне подреберья, в паховой области, отдавать в ногу – все зависит от индивидуального расположения органа. Может начаться тошнота, рвота, подняться температура тела до 38.
Еще один признак аппендицита – влажный язык с белым налетом. Во время кашля или чихания боль многократно усиливается, а при смене положения тела – стихает. Нередко люди путают воспаление аппендикса с другим заболеванием, особенно если у больного есть проблемы с почками, печенью, мочевым пузырем. Женщины нередко путают болевой синдром с воспалением придатков. Аппендицит крайне опасен для людей с диабетом, ожирением, онкологическими заболеваниями, а также, если женщина беременная, поэтому важно своевременно провести обследование и получить медицинскую помощь.
У некоторых пациентов определяют аппендицит по другим признакам. Иногда заболевание похоже на расстройство желудка, которое сопровождается диареей, ознобом, повышенной температурой. Может сильно снизиться аппетит, появиться ощущение слабости, усталости. В более редких случаях при аппендиците имеют развитие следующие симптомы:
- температура выше 38 градусов;
- постоянное ощущение озноба;
- сильная рвота;
- запор;
- ложные позывы к дефекации, сопровождающиеся сильной болью;
- учащенные позывы к мочеиспусканию.
При появлении этих симптомов нужно немедленно обратиться к врачу или вызвать скорую помощь. Перед приездом медиков не следует употреблять болеутоляющие средства – это может усложнить постановку диагноза. Не рекомендуется пить или есть. Ни в коем случае не следует на место аппендикса оказывать тепловое воздействие (грелки, бутылки с горячей водой) – это может усугубить ситуацию и привести к еще большему воспалению, разрыву. Не стоит отменять поход к врачу, если боль резко снизилась или прекратилась, это, скорее всего, служит сигналом разрушения органа и нервных клеток.
Если вы сомневаетесь, где точно находится аппендикс человека, запомните: почти у всех людей, за исключением редчайших случаев, аппендикс находится справа – там и локализуются сильные болевые ощущения. Чтоб определить воспаление, вы можете провести самодиагностику, но делать это необходимо аккуратно, чтобы не сделать хуже или не привести к разрыву аппендикса. Как диагностировать аппендицит:
- Аккуратно кончиками пальцев надавите в области подвздошной кости с правой стороны. Понаблюдайте, усиливается ли боль при пальпации. Если да, то вероятность аппендицита велика. Для сравнения попробуйте пропальпировать зеркальную зону с левой стороны. Если воспален аппендикс, то слева будет минимальный болевой синдром или полное его отсутствие.
- Попробуйте слегка покашлять. При кашле боль во время аппендицита должна усилиться.
- Чтобы продиагностировать острый аппендицит, несильно надавите ладонью на область подвздошной кости. Подержите десять секунд. Если боль начинает ослабевать, а после отнятия руки усиливается, скорее всего, это воспаление аппендикса.
- Попробуйте перелечь на левый бок. Боль должна стать меньше. Если при переворачивании на правый бок и выпрямлении ног болевые ощущения становятся сильнее, это признак аппендицита.
- Помните, что даже если диагностика не указывает на острый аппендицит, следует перестраховаться и обратиться за обследованием к врачу. Это не повредит, но позволит избежать серьезных последствий в случае воспалительного процесса в аппендиксе без операционного вмешательства.
На картинке хорошо видно, где находится аппендикс у мужчины и женщины, но не забывайте о том, что его расположение может быть индивидуальным. Основное место его расположения – справа, в случае зеркального отражения органов (что крайне редко) – слева.
?
источник
Попробуем разобраться, что такое аппендицит, где он находится и как болит – это важно, так-как признаки заболевания очень напоминают различные внутренние патологии. А вовремя не выявленная болезнь чревата различными неприятными последствиями, вплоть до летального исхода.
К развитию заболевания приводят реакции воспаления во внутренней структуре аппендикса (червеобразного отростка). Они могут проявляться остро или иметь хроническое течение. Аппендицит у человека — это наиболее распространенная патология среди хирургических заболеваний, которая диагностируется у каждого 5-го из 1000 человек в возрасте до 35 лет.
Первое описание червеобразного отростка было обнаружено в работах Леонардо да Винчи, хотя официальное его признание учеными произошло спустя многие годы. Долгое время орган считался совершенно бесполезным для организма человека, и был объявлен рудиментарным – недоразвитым и бесполезным, утратившим свои функции с течением эволюционных процессов. Хотя это и не совсем так.
место характерного болевого синдрома и расположение аппендицита (фото)
Особые свойства органа обусловлены способностью иммунокомпетентных клеток, находящихся в лимфоузлах, продуцировать антитела, действующие против попавших в кишечник бактерий. Его узкая полость заполнена лимфоидной тканью, являющейся для отростка защитным барьером. Также полость органа служит своеобразным резервуаром для полезной микрофлоры, что способствует восстановлению необходимого баланса кишечных бактерий. Аппендикс – это, своего рода, хранилище полезной микрофлоры.
Диаметр червеобразного отростка достигает 8-ми сантиметров, а длина может варьироваться до 9 см. в исключительных случаях – достигает 20 см. Положение органа может быть совершенно различно, от чего и зависит вариация симптоматики, но отдаленность его от слепой кишки – неизменна. Структура аппендикса повторяет строение стенок тонкой кишки. Прилегание к полости брюшины обеспечивается брыжейкой — плоской пленкой, удерживающей орган.
Наиболее типичная и привычная локализация аппендикса – нижняя часть правой зоны живота. Но чем длиннее полоска брыжейки, тем подвижней становиться отросток, что дает ему возможность свободно изменять место локализации. Порой он перемещается поближе к органам таза или отклоняется значительно в сторону.
Синдром боли при аппендиците является основным признаком заболевания. Он может быть различным по характеру и интенсивности – сильным и постоянным, слабо выраженным, тупым и волнообразным, нарастающим и стихающим, локализованным в определенной зоне, либо проявиться разлитой болезненностью.
Болевые ощущения связаны непосредственно с локализацией аппендикса.
- Если его смещение отмечается в непосредственной близости к области таза, болезненность будет чувствоваться в зоне кольца заднего прохода.
- Расположение аппендикса в области илеоцекального угла (стык слепой и подвздошной кишки), вызывает болезненные симптомы в толстом кишечнике, сопровождая болью «естественную нужду». Возможно ее иррадиирование в правые руку или ногу при попытке их поднимания, при глубоком дыхании и поджатии живота. Она может концентрироваться в правой поясничной зоне и напоминать почечные колики.
- Лежа на спине, синдром боли появляется в подвздошном сочленении, а при перемещении тела в сторону левого бока он концентрируется в пупочной области.
Кроме болевой симптоматики, которая может остро проявляться и по иным причинам, распознать аппендицит можно по определенным признакам:
- При воспалении аппендикса болезненность всегда ощущается при легком постукивании подушечками пальцев в зоне нижнего правого ребра.
- Характерные симптомы аппендицита – это усиленных болей в боку с правой стороны при кашле и чихании.
- Подтвердить подозрение можно, если легко надавить на живот в месте проявления острой болезненности, и задержать ненадолго в таком положении руку – происходит ослабление боли. Но, если процесс острый, боль наоборот усилиться после прекращения давления (убрать руку).
- Говорит о заболевании и самый обычный тест – снижение болевого синдрома при лежании пациента в позе эмбриона на правом боку, и возвращение болезненности, когда изменяется положение и ноги выравниваются.
Все возможные частные признаки заболевания у «прекрасного пола» перечислить сложно, они зависят от места нахождения (локализации) аппендикса и возраста женщины, так-как могут быть похожи на гинекологические «проблемы».
Клиника острого аппендицита характеризуется быстрым развитием болезни с проявлением выраженных симптомов и признаками острого воспалительного процесса. Проявляется тремя базовыми формами:
- Катаральной – это начальный этап воспаления с отсутствием какого-либо патологического влияния на стенки аппендикса.
- Флегмонозной, с признаками выраженной отечности, утолщением стенок и множественными гнойными образованиями.
- Гангренозной, характеризующейся необратимым гнойным расплавлением и отмиранием стеночной ткани кишечного отростка с признаками гнойного распространения на прилегающие ткани.
Симптомы выражаются различными нарушениями:
- Болью в нижней правой зоне брюшины. Она может проявиться сразу или спустя некоторое время;
- При движениях и ходьбе, болезненность нарастает;
- Появляется тошнота, одиночные или повторяющиеся рвотные позывы;
- Слизистая поверхность рта пересыхает, язык покрывается налетом;
- Пальпация в правой стороне подвздошной области отражается болезненностью;
- Характерно проявление тахикардии;
- Отмечаются нарушения в процессах механизма опорожнения.
Это провоцирует сбои в тканевом питании органа и активизирует в кишечнике патологические микроорганизмы. Благодаря таким условиям процесс воспаления сохраняется достаточно долго, провоцируя развитие хронического течения болезни. Во внутренней полости отростка начинается активный процесс тканевого разрастания со множественными спаечными новообразованиями, утолщающими его стенки.
Спайки могут образовываться, как между органами в полостях брюшины, так и в полости аппендиксного отростка, деформируя его и закупоривая кишечный просвет. Это создает препятствия к оттоку из кишечного отростка различных жидкостей и выделений, чтоприводит к образованию различных патологий.
- Скопление в полости отростка транссудата, который продуцируется клетками при воспалительных реакциях, способствует развитию водяночного отека.
- Если внутри отростка доминирует слизь, выделяемая клетками эпителиальной ткани — образуется ложная опухоль аппендикса в виде мукоцеле.
- Следствием активации кишечной патогенной флоры и последующим развитием инфекции, является скопление гнойного экссудата, что проявляется гнойным аппендицитом — эмпиемой.
- Поражение стенок аппендикса разрастанием фибриллярной соединительной ткани приводит к увеличению самого отростка и развитию формы фибропластического аппендицита.
При обострениях хронической формы, симптомы проявляются характерными признаками острого аппендицита (описаны выше).
Поскольку заболеванию характерно слишком быстрое развитие, к лечению приступают незамедлительно после подтверждения диагноза. При остром процессе, проблема всегда решается кардинальным путем.
Консервативная терапия с использованием антибиотиков может быть предложена в случаях не осложненного аппендицита и когда имеются противопоказания к операции. Хотя такое лечение и не способно в полной мере заменить оперативное вмешательство.
При остром развитии болезни идеальный вариант лечения – вырезание аппендикса. Это обусловлено тем, что медикаментозное лечение способно лишь на время снять неприятные симптомы, которые спустя время вернуться, но уже с осложнениями. Даже сторонники антибиотикотерапии соглашаются с высокой вероятностью развития рецидивов.
В современной хирургии существует много методик, позволяющих успешно удалить червеобразный отросток, пораженный острым воспалительным процессом. Среди них:
- Классическая методика антеградной и ретроградной аппендектомии. В первом случае отросток через разрез выводится наружу и удаляется. Второй вариант используют, когда доступ к органу затруднен ввиду спаечных процессов и удаление проводится внутри брюшины.
- Аппендектомия лапараскопическая. Удаление отростка проводится под визуальным контролем хирурга с помощью видеокамеры, введенной в полость брюшины. Эта методика применяется при сомнительном диагнозе. При помощи камеры хирург проводит визуальную диагностику и при необходимости сразу удаляют пораженный орган. Операция малотравматична. Лапароскоп и хирургический инструментарий вводятся в брюшину через маленькие разрезы.
- Относительно новые современные методики аппендектомии – трансгастральную и трансвагинальную. В первом случае операция проводится через небольшой разрез в пупке, что совершенно скрывает наличие шрама. Второй метод предназначен для оперативного вмешательства у женщин, когда удаление проводится вагинальным доступом через крошечный разрез.
источник
Аппендикс, или червеобразный отросток, представляет собой придаток слепой кишки. Этот орган имеет вид продолговатого образования, внутри которого находится полость, соединяющаяся с просветом кишечника. Длина червеобразного отростка обычно колеблется в пределах 7-10 см, однако во время проведения хирургических операций врачами был достоверно зафиксирован как гораздо меньший размер аппендикса (2 см), так и намного более крупный (максимально – до 23,5 см). Диаметр этого органа составляет примерно 1 см.
Внутреннее отверстие аппендикса на границе со слепой кишкой окружено складкой из клеток слизистой оболочки. Современная анатомия располагает данными о том, что полость червеобразного отростка может как частично, так и полностью зарастать.
Многих людей ставит в тупик совсем простой вопрос о том, с какой стороны находится аппендикс: справа или слева? В подавляющем большинстве случаев можно дать однозначный ответ: человеку присуще правостороннее расположение червеобразного отростка. Правда, его местонахождение по отношению к другим органам брюшной полости у разных людей всё же отличается. Аппендикс может: опускаться в малый таз и граничить с мочевым пузырём; располагаться в толще кишечных петель; выдвигаться к передней брюшной стенке; заходить в правый боковой канал; отклоняться назад; отрастать непосредственно в стенке слепой кишки.
Тем не менее, в очень редких случаях червеобразный отросток находится слева. Однако сразу следует оговориться, что подобное анатомическое строение человека наблюдается только при зеркальном расположении всех внутренних органов. У таких людей даже сердце находится не с левой, а с правой стороны.
Можно с уверенностью утверждать, что червеобразный отросток – это рудимент, то есть орган, который в процессе эволюции утратил свои первоначальные функции. Учёные предполагают, что у наших далёких предков аппендикс принимал самое активное участие в процессе пищеварения.
Но вот роль червеобразного отростка в организме современного человека не совсем ясна. Существуют различные точки зрения на вопрос о том, зачем в ходе эволюции у людей этот орган сохранился в качестве рудимента. Наиболее часто физиологи высказывают предположение о роли аппендикса в качестве своеобразного «убежища», где обитают и размножаются полезные микроорганизмы, помогающие человеку переваривать пищу. В пользу такой точки зрения свидетельствует тот факт, что людям, перенёсшим удаление червеобразного отростка в ходе хирургической операции, становится гораздо труднее восстановить нормальную работу кишечной микрофлоры.
Как ни странно, но в понимании многих людей термины «аппендикс» и «аппендицит» являются совершенно равными по своему значению. В народе часто можно услышать режущие слух любому врачу или биологу выражения о том как болит аппендицит или о том, что кто-то перенёс аппендикс.
Следует чётко разграничивать эти термины. Аппендикс – это название органа. А термин «аппендицит» используют для обозначения патологического состояния, при котором наблюдается воспаление червеобразного отростка. В качестве наиболее вероятной причины такого процесса называют закупоривание просвета аппендикса за счёт плотных образований из каловых масс, разрастающейся опухоли или размножающихся в большом количестве паразитов. В результате в полости органа отмечается усиленное развитие микроорганизмов, что, в свою очередь, обуславливает воспаление слизистой оболочки червеобразного отростка, нарушает передвижение крови по сосудам в этом участке тела и приводит к отмиранию клеток и тканей.
При аппендиците проявляются характерные симптомы: возникают болезненные ощущения возле пупка или чуть выше, под мечевидным отростком. Спустя несколько часов боли переходят в правую подвздошную область. Неприятные ощущения имеют постоянный характер и усиливаются во время движения – при ходьбе, кашле, переворачивании с боку на бок в постели. Признаки аппендицита также включают в себя потерю аппетита, тошноту и рвоту, повышение температуры тела, жидкий стул и частые позывы к мочеиспусканию.
При поступлении пациента в больницу обычно можно достоверно определить диагноз только на основании осмотра хирургом и дополнительно проведённого узи-анализа. Фото органов брюшной полости, получаемые при помощи рентген-аппарата, при аппендиците лишь косвенным образом свидетельствуют о развитии патологии. Проверить диагноз при помощи анализа крови или мочи тоже не представляется возможным, так как пока не определены биохимические показатели, которые надёжно свидетельствовали бы о развитии аппендицита.
Единственный метод лечения этой опасной патологии как у взрослых, так и у детей – неотложная хирургическая операция, при которой выполняется удаление червеобразного отростка. Медлить в этой ситуации нельзя, так как может произойти разрыв аппендикса, что чревато развитием крайне опасных для жизни осложнений.
Шрам на животе людей, у которых в ходе операции вырезали воспалённый червеобразный отросток, выглядит довольно заметно. Однако некоторый дискомфорт вследствие небольшого ущерба для внешности не идёт ни в какое сравнение с возможными последствиями, которые могли бы последовать при отказе от удаления аппендикса. К тому же современная пластическая хирургия располагает широким арсеналом средств для того, чтобы сделать шрам почти незаметным.
источник
Аппендикс – это продолговатое образование, которое представляет собой червеобразный отросток слепой кишки. Его размер может колебаться от нескольких до двух десятков сантиметров. В диаметре он достигает в среднем 10 миллиметров, а его местоположение в норме находится в проекции правой подвздошной области внизу живота.
-
Защитная. Аппендикс содержит большое количество лимфоидной ткани, которая активно участвует в иммунном ответе.
- Восстановительная. Участвует в нормализации микрофлоры кишечника.
- «Хранилище» для полезных бактерий. В аппендикс, как правило, не происходит заброс каловых масс, что благотворно влияет на микроклимат отростка и способствует активному размножению позитивных микроорганизмов. Аппендикс является резервуаром для кишечной палочки. В нем сохраняется оригинальная микрофлора толстого кишечника.
- Влияние на рост и развитие человека. В медицинской литературе указывается, что сохранение аппендикса в детском возрасте благоприятно влияет на физическое и интеллектуальное развитие ребенка.
Из вышеперечисленных функций можно сделать вывод, что аппендикс, несомненно, играет важную роль в жизни человека. Однако после его оперативного удаления состояние человека не ухудшается – организм все еще способен давать иммунный ответ, развития дисбактериоза не происходит. Это можно объяснить адаптацией человека к окружающей среде. Правильное питание, здоровый образ жизни, употребление молочной продукции и препаратов, содержащих бифидо- и лактобактерии уравновешивают соотношения между условно-патогенной и полезной микрофлорой. Стоит учитывать тот факт, что у некоторых людей с рождения аппендикс может отсутствовать, что не окажет существенного влияния на их иммунитет.
Аппендикс отходит от медиально-задней поверхности слепой кишки ниже на 3 см от места впадения в нее тонкой кишки и покрыт брюшиной со всех сторон. Его длина, в среднем, составляет 9 см, в диаметре он достигает до 2 см. Просвет аппендикса у некоторых людей, в частности у пожилых, может зарастать, вызывая воспаление – аппендицит. Это состояние требует срочной госпитализации, так как оно может привести к летальному исходу.
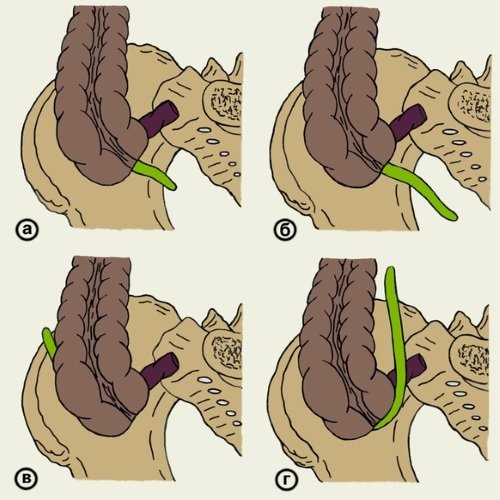
В зависимости от того, как располагается слепая кишка, различают несколько вариантов нормального расположения червеобразного отростка:
- Нисходящее. Встречается наиболее часто (50 % случаев). При воспалении аппендикса стоит иметь ввиду, что он тесно контактирует с мочевым пузырем и прямой кишкой.
- Латеральное (25 %).
- Медиальное (15 %).
- Восходящее (10 %).
Острый аппендицит – воспаление червеобразного отростка, которое является абсолютным показанием к хирургическому вмешательству.
Возникновение заболевания связывают с:
- механической обтурацией отверстия червеобразного отростка;
- сосудистой патологией;
- повышенной выработкой серотонина;
- наличием инфекционного процесса;
- хроническими запорами.
Симптомы ярко выражены и включают в себя: поднятие температуры тела выше 38 °С, боль в правой половине живота, тошноту, рвоту и другие симптомы интоксикации. При пальпации – резкая болезненность в правой подвздошной области.
Симптоматика скудная: в момент обострения больные отмечают тупую боль в области правой подвздошной ямки, ухудшение общего самочувствия, незначительное повышение температуры тела.
Мукоцеле – киста червеобразного отростка, которая проявляется в виде сужения его просвета и увеличения выработки слизи. Представляет собой доброкачественное новообразование, склонное к озлокачествлению (малигнизации).
Причины возникновения мукоцеле изучены недостаточно, однако некоторые врачи сходятся во мнении, что хроническое воспаление аппендикса играет в этом немаловажную роль.
Как правило, клиническая картина стертая. Больные могут предъявлять жалобы на ощущение дискомфорта в области опухоли, боль, запоры, тошноту. При больших размерах кисты ее можно обнаружить при осмотре и пальпации пациента.
Наиболее часто из всех злокачественных опухолей аппендикса возникает карциноид. Он представляет собой небольшое шаровидное образование, метастазы дает редко. Выделяют несколько причин возникновения данного заболевания:
- инфекционные заболевания;
- васкулиты;
- повышенная выработка серотонина;
- запоры.
Клиническая картина напоминает другие патологии червеобразного отростка, часто обнаруживается случайно при диагностических процедурах по поводу других заболеваний.
Первым этапом диагностики является осмотр пациента и его пальпация. При обследовании врач должен насторожиться если:
- имеется болезненность в правой подвздошной области, причем в начале патологического процесса боль иногда возникает в зоне солнечного сплетения;
- живот «доскообразный», напряжен;
- положительный симптом Образцова – поднятие ноги, лежа на спине, будет вызывать усиление болевого синдрома в правой подвздошной ямке.
Для подтверждения диагноза необходимо провести УЗИ, МРТ и КТ.
Обязательны и лабораторные методы исследования — общий анализ крови и мочи. В крови может обнаружиться лейкоцитоз со сдвигом лейкоцитарной формулы влево. Если картина заболевания напоминает другие патологические процессы, необходимо провести лапароскопию с целью дифференциальной диагностики. Острый аппендицит является неотложным состоянием и нуждается в своевременном хирургическом лечении. При выявлении патологии показано удаление аппендикса, ревизия брюшной полости.
источник
Аппендицит – тяжелое состояние, чаще носящее острый характер, связанное с воспалением червеобразного отростка. У некоторых пациентов наблюдается хроническое течение патологии. Заболевание при отсутствии терапии может приводить к летальному исходу, для исключения которого необходимо четко знать признаки и методы лечения воспалительного процесса.
Аппендицит относится к самым часто диагностируемым патологическим состояниям в брюшной полости, из-за которых проводится примерно 90% операций в этой области. Нарушение встречается одинаково часто у мужчин и женщин, возраст также не имеет большого значения. В большинстве случаев заболевание отмечается у пациентов до 30 лет.
Чтобы выявить патологию, нужно знать, где находится воспаление. Оно формируется в аппендиксе, который представляет собой рудиментарный придаток на небольшом участке слепой кишки. Отросток представляет собой небольшую трубочку вытянутой формы. Стенки аппендикса состоят из четырех слоев: слизистого, подслизистого, мышечного и серозного. С учетом возраста больного и особенностей его организма отросток имеет в длину 5-15 см, толщина не более 10 мм.
Внимание! Несмотря на то, что аппендикс относится к рудиментарным сегментам, доказано, что он необходим для поддержания правильной микрофлоры кишечника.

- Катаральная или простая форма отличается тем, что при ее возникновении проблемы появляются в виде нарушения кровообращения и течения лимфы в отростке. Постепенно в слизистом слое образуется большое количество гноя. Серозная оболочка наполняется кровью и сильно растягивается.
- Если в течение суток не была оказана помощь, развивается деструктивная форма. В таком состоянии из просвета аппендикса начинает сочиться гной, орган все больше отекает и растягивается. Постепенно формируются множественные абсцессы. В дальнейшем развивается некроз и разрыв тканей, что приводит к перитониту. В таком состоянии гной выходит в брюшную полость, что часто приводит к летальному исходу из-за массивной интоксикации и воспаления органов.
При хроническом течении аппендицита выделяют первичную и вторичную стадию. В первом варианте больные никогда не страдали из-за острого воспаления в отростке, а болезнь появляется вследствие разрастания или сужения стенок. Из-за этого может скапливаться гной, непереваренные частички пищи, жидкость, что и будет провоцировать дискомфорт.
Во втором случае хроническая стадия провоцируется после операции по удалению отростка или из-за множественного повторения приступов, которые не потребовали удаления аппендикса.
Аппендицит в такой форме редко дает яркую симптоматику и чаще похож на обычное несварение или проблемы в других органах брюшной полости. Заподозрить нарушение может только грамотный хирург. Но почти всегда при хроническом течении заболевания больные всю жизнь могут страдать из-за дискомфорта и не понимать его истинную природу.

Но особенно ярко и быстро симптомы воздействия возбудителей начинают проявляться при застое продуктов питания в рудименте, при его перегибе, попадания кала или проблем в кровообращении. Все это приводит к повышенному давлению в отростке, что только ухудшает общее состояние. Бактерии начинают активно проникать в слизистую и вырабатывать гной.
Существует мнение, что большую роль в возникновении нарушения играет также питание больного. Если пациент увлекается мясными продуктами, страдает от систематических запоров, в рудименте формируется идеальная белковая среда для размножения бактерий. Эти же процессы могут приводить к смещению и перегибу органа, особенно при отсутствии длительного испражнения
Стать причиной формирования аппендицита могут любые воспалительные процессы в ЖКТ. Чаще всего воспаление появляется после амебиоза, туберкулеза кишечника и брюшного тифа.
В группе риска по заболеванию находятся беременные женщины. Из-за растущего живота и матки наблюдается сильное смещение всех отделов кишечника, в том числе аппендикса. Это может приводить к запорам, застойным явлениям, проблемам с иммунной системой и недостаточным кровообращением органов. Поэтому женщинам требуется употреблять достаточное количество растительной пищи, сочетая ее с белковыми продуктами. В случае запора рекомендуется пить компоты из чернослива и изюма.
Как определить нарушение, следует знать каждому, так как болезнь быстро приводит к воспалению и разрыву рудимента, что становится причиной перитонита. Заболевание всегда характеризуется острым болевым синдромом. Боли при аппендиците чаще всего локализуются в подвздошной области в правом боку.
Вначале своего формирования дискомфорт носит смазанный характер, может больше ощущаться в области пупка или желудка. Но уже через 1-4 часа он смещается вправо и область промежности, нередко боль ощущается в пояснице и лобке.

- усиление болевого синдрома после чихания, кашля и смеха;
- снижение дискомфорта в горизонтальном положении на правом боку;
- появление тошноты и рвоты;
- отсутствие испражнения и сильное газообразование;
- у некоторых больных развивается сильный понос;
- температура повышается до субфебрильной, иногда до критической в +40;
- при поднятии правой ноги ощущается значительный дискомфорт в правом боку;
- развивается тахикардия, удары сердца могут достигать 110 в минуту;
- общее состояние отличается слабостью, появляется апатия, иногда появляется дезориентация.
Из-за повышенной чувствительности ряд больных может терять сознание из-за болевого шока. В таком случае следует сразу вести пациента в больницу, не дожидаясь скорой и постараться привести его в чувство при помощи нашатыря, холодной воды или ледяного компресса.

В пожилом возрасте нарушение носит смазанный характер, при этом такая особенность отмечается даже в случае деструктивной формы аппендицита. Температура тела редко повышается, боль носит незначительный и терпимый характер, пульс не выходит за рамки нормального. Анализ крови регистрирует незначительное повышение уровня лейкоцитов. При этом у больных после 60 лет при появлении подобных признаков требуется проводить дифференциальную диагностику с опухолью в слепой кишке и в малом тазу.
При воспалении в рудиментарном отростке у беременных болевой синдром располагается выше подвздошной области, что связано со значительным смещением органов из-за растущей матки. Основные признаки также выражаются слабо, может повышаться температура тела, появиться слабость и тошнота, в редких случаях рвота. У беременных женщин состояние острой формы требуется отличить от развивающегося выкидыша или начинающихся родов, в том числе преждевременных.

- периодическое появление ноющих болей, иногда они носят тупой и вполне терпимый характер;
- дискомфорт усиливается после приема пищи, физической активности, резких движений в правую сторону;
- больные часто жалуются на запоры или понос;
- в области живота постоянно ощущается чувство тяжести, чаще появляется после приема пищи;
- температура тела не повышается, исключение могут составлять периоды обострения, тогда она становится субфебрильной;
- анализы крови и мочи не регистрируют значительных изменений в показаниях лейкоцитов, эритроцитов и других телец;
- дискомфорт при осмотре наблюдается только при глубокой пальпации правого отдела живота.
Как проверить наличие воспалительного процесса в каждом конкретном случае, решает лечащий врач. Аппендицит не всегда имеет выраженные симптомы, поэтому может назначаться несколько диагностических процедур.
Особенность
Предусматривает сбор анамнеза, а также пальпацию больного участка для точного определения участка воспаления
Оценивает размер рудимента, степень его смещения и возможного изменения в системе кровообращения
Оценивает размер рудимента, степень его смещения и возможного изменения в системе кровообращения
Позволяет оценить, насколько сузились стенки отростка
Необходимы для контроля уровня лейкоцитов, тромбоцитов и эритроцитов
Оценивает размер рудимента, степень его смещения и возможного изменения в системе кровообращения
При хроническом аппендиците самым эффективным методом диагностики является операция методом лапароскопии. Это связано с тем, что при отсутствии острой стадии на отростке редко наблюдаются какие-то морфологические изменения, что делает невозможным полную диагностику методом УЗИ или рентгена. Исключение могут составить контрастные исследования.

Второй случай лечения предусматривает проведении лапароскопии. Хирург делает несколько небольших надрезов, длиной не более 3 см и через них при помощи специального скальпеля устраняет патологический участок.
После удаления аппендицита открытым методом требуется длительный восстановительный период, прием антибактериальных и противовоспалительных средств. Восстановление может занять от 3 до 6 недель с учетом состояния больного. При лапароскопии восстановительный период занимает гораздо меньше времени, но также требует назначения антибиотиков, чтобы не допустить загнивания раны и повторного скапливания гнойных масс в брюшной полости. Обычно пациент может вернуться к работе через 2-4 недели.
В некоторых случаях при хроническом течении заболевания специалист принимает решение о проведении консервативной терапии. Она предусматривает использование антибактериальных препаратов и специально подобранной диеты. Но по мнению гастроэнтерологов, такое лечение даст лишь временный эффект и в дальнейшем все равно потребует удаление аппендикса.
В некоторых случаях оперативное вмешательство приводит к осложнению состояния больного. Самыми частыми из них являются следующие:
- сильное инфицирование раны, вследствие чего образуются абсцессы брюшины и инфильтраты, удаляются хирургическим методом;
- сильное кровотечение и нарушение в работе сердца, иногда требуется переливание крови и плазмы;
- воспаление брюшной стенки и органов этой полости;
- образование спаек после операции и грыж;
- тяжелые состояния в системе дыхания, чаще всего бронхиты и пневмонии;
- сложности с опорожнением кишечника и мочевого пузыря, могут принять хронический характер;
- формирование кишечного свища, из-за чего наружу могут выходить кал, желчь и поглощенная пища.
Он предусматривает прием антибиотиков, противовоспалительных, обезболивающих средств и уход за швом после операции. После удаления аппендицита конкретные дозы активных веществ и длительность их приема определяет только гастроэнтеролог.
Это мазь назначается для ускорения заживления шва и предотвращения его нагноения. Применять требуется только после снятия швов. До этого рану обрабатывают антисептиком или марганцовкой в больнице. Наносить Контрактубекс требуется 2-3 раза в сутки, обычно длительность лечения составляет один месяц при использовании на свежих рубцах. При застарелых ранах наносить крем можно до полугода, чтобы сделать их менее заметными.
Препарат широкого спектра воздействия антибактериального ряда. Назначается в стандартной дозе от 0,75-3 г активного вещества за 24 часа. Суточное количество Оспамокса делят на несколько использований. Принимать лекарственное средство рекомендуется до еды. Длительность приема составляет от одной до двух недель с учетом степени выраженности воспаления и наличия послеоперационных осложнений.
Назначается в качестве противовоспалительного, одновременно оказывает незначительный жаропонижающий эффект и хорошее анальгезирующее воздействие. Применяется чаще всего при сложных случаях, когда требуется усиление воздействия антибиотиков и имеются послеоперационные осложнения. Терапия предусматривает прием 100 мг активного вещества утром и вечером. Нельзя принимать Нимесулид более двух недель.
Жаропонижающее и обезболивающее лекарственное средство. Не применяют более одной недели. С учетом выраженности проблемы принимать требуется 200-400 мг Ибупрофена за один раз. В течение суток можно принимать до 1,2 г активного вещества.
Больному обязательно назначается соответствующее его состоянию питание. Чаще всего пациенту приписывают диетический стол №5. Он предусматривает полное исключение жирных продуктов, в том числе молочного ряда. Исключаются все кислые овощи и фрукты, под запретом крепкий чай и кофе. Не рекомендуется употреблять сладкие продукты, сдобу, сало и приправы.
При этом рацион необходимо овощами, фруктами, небольшим количеством нежирного мяса и рыбы. Все продукты должны проходить минимальную термическую обработку, ее лучше варить и парить, допускается запекать без майонеза, большого количества соли. Супы должны быть нежирными, полезны каши на воде. Из напитков рекомендуется отдавать предпочтение только компотам, морсам, чистой воде, зеленому некрепкому чаю. Молочные продукты употребляются до 5% жирности.
Дополнительно рекомендуется после операции пройти курс витаминов или иммуностимуляторов, чтобы поддержать иммунитет больного.
Аппендицит – тяжелое состояние, которое всегда требует врачебного контроля со стороны хирурга или гастроэнтеролога. Почти всегда болезнь требует удаления воспаленного участка и приема антибактериальных препаратов. В дальнейшем проводится постоянный контроль операционного шва и требуется назначение специально подобранной диеты.
источник
В практике хирургов воспаление аппендикса является одним из самых распространенных заболеваний органов брюшной полости. Аппендицит – нарушение функционирования отростка слепой кишки, сопровождающееся выраженными симптомами. Заболевание может закончиться летальным исходом, поскольку прогрессирует быстро и лечится только хирургическим путем. Поэтому чрезвычайно важно знать где находится аппендицит у человека и своевременно получить медицинскую помощь.
У детей патология встречается редко вследствие специфики анатомического строения органов в этот период. Пожилые люди также нечасто сталкиваются с подобным недугом, поскольку у них из-за возрастных процессов наблюдается обратное развитие лимфоидной ткани. Процент диагностирования патологии по половой принадлежности примерно одинаковый.
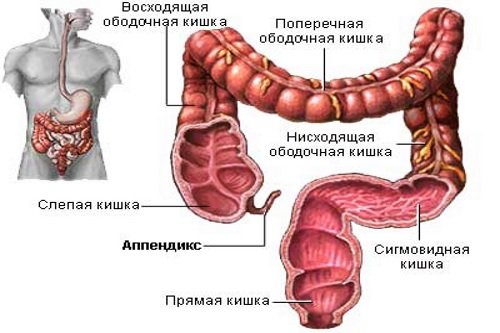
Где находится аппендикс? Червеобразный отросток слепой кишки расположен в правой подвздошной области. К петлям кишечника он прикрепляется с помощью брыжейки. В медицине локализация органа имеет название точка Мак-Бурнея. Размеры обычно варьируются в пределах 7-10 см. Строение аппендикса включает прикрепленное к слепой кишке основание, тело и верхушку. Существуют три формы органа:
- стеблеобразная – имеет по всей длине равномерный диаметр;
- зародышевая – толщина как продолжение слепой кишки;
- конусовидная – более узкая у основания.
Орган участвует в выработке кишечного сока, продуцирует лимфоидные клетки, укрепляющие иммунитет, ускоряет восстановление кишечника после инфекционных заболеваний. Но эти функции очень незначительно влияют на общее состояние организма, отросток считается рудиментом.
Брыжейка может иметь различную длину, вследствие этого аппендикс иногда находится на некотором расстоянии от своей естественной локализации.
Существует несколько типов атипично расположенного отростка слепой кишки. Все они считаются вариантами нормы. Патологический процесс может развиваться справа или слева. В последнем случае он встречается у людей, родившихся с транспозицией – зеркальным расположением внутренних органов или имеющих очень длинную брыжейку.
У женщин очень часто диагностируется тазовое положение отростка, когда он беспокоит болезненными ощущениями в паху. Воспалительный процесс в таком случае может поражать мочевой пузырь и внутренние половые органы. Симптомы заболевания будут отличаться от классических признаков аппендицита. Дифференциальная диагностика поможет разграничить патологический процесс от гинекологических проблем, разрыва мышц брюшного пресса или недугов ЖКТ.
При подпеченочном положении червеобразный отросток располагается ближе к правому подреберью. Живот может не болеть, но будут беспокоить дискомфортные ощущения в боку и спине. Проявления патологии часто принимается за приступ холецистита.
При ретроцекальном расположении аппендикса неприятные ощущения появляются в области эпигастрии, напоминая гастрит и иногда сопровождаясь тошнотой и рвотой.
В пожилом возрасте приступ аппендицита обычно не приводит к повышению температуры тела. Характерно появление тошноты, болит живот.
У детей патологический процесс сопровождается дискомфортными ощущениями справа, субфебрильной температурой, потерей аппетита, тошнотой, рвотой, сонливостью, редко – кашлем и насморком. Квалифицированный специалист всегда сможет понять, где расположен аппендицит.
Заболевание обычно начинается внезапно и протекает быстро. Основными признаками аппендицита считаются:
- боли в правой подвздошной области, усиливающиеся при кашле, движении, чихании;
- тошнота, рвота;
- общая слабость;
- бледность и сухость кожных покровов;
- увеличение температуры тела до субфебрильных значений;
- одышка;
- расстройство стула;
- тахикардия;
- озноб;
- появление желтоватого или белого налета на языке.
При осмотре специалист выполняет специальные приемы, позволяющие распознать аппендицит. Это изменения положения тела или конечностей при которых болевые ощущения обостряются (симптомы Образцова, Тараненко, Брендо, Михельсона).
Диагностические процедуры помогают в этом случае окончательно уточнить диагноз. УЗИ брюшной полости, КТ, МРТ, рентгенодиагностика выявляют патологию, дифференцируют заболевание, исключая другие недуги и помогая понять, где локализован аппендикс. Лабораторные исследования мочи и крови показывают наличие воспалительного процесса.
После постановки диагноза выполняется аппендэктомия – вырезание червеобразного отростка. Это единственный вариант лечения аппендицита, независимо от того, где он расположен. Операция может проводиться классическим или лапароскопическим способом. В первом случае под общим наркозом у больного выполняется удаление аппендикса через разрез на правой стороне живота. После операции остается шрам длиной примерно 10 см. Пациенты находятся под наблюдением специалиста от 10 до 40 дней. При лапароскопическом удалении отростка период реабилитации более короткий (до 7 суток при условии отсутствия осложнений), не остается шрама. Выполняется лечение под общим или местным наркозом.
При поздней диагностике могут наблюдаться осложнения. Самыми распространёнными патологическими состояниями становятся: сепсис, перитонит, кишечная непроходимость. Без экстренного хирургического вмешательства наступает смерть.
После удаления аппендицита человек достаточно быстро восстанавливается, однако он должен в течение следующих 4-8 недель придерживаться ограничений в питании и физических нагрузках.
Больничный лист выдается при отсутствии осложнений в среднем на 14 дней.
Полное восстановление организма происходит за 2-3 месяца.
источник

 Защитная. Аппендикс содержит большое количество лимфоидной ткани, которая активно участвует в иммунном ответе.
Защитная. Аппендикс содержит большое количество лимфоидной ткани, которая активно участвует в иммунном ответе.