Аппендицит — это воспаление отростка слепой кишки, который называется аппендиксом. При этом заболевании человек испытывает сильную боль в животе справа внизу, требуется хирургическое лечение. Рассмотрим как проявляет себя аппендицит, какова диагностика, его симптомы.
В самом начале развития аппендицита человек часто не может указать точную локализацию боли. Испытывает болевые ощущения то около пупка справа, то ближе к желудку вверху. При движениях больно то усиливается и становится режущей, то утихает и становится тупой, ноющей.
Через несколько часов, обычно не более четырех, наступает пищеварительное расстройство. Боль становится такой сильной, что человек не может передвигаться. Характерным является то, что заболевший, пытаясь уменьшить боль, принимает позу эмбриона. В этот период боль уже имеет точную локализацию внизу живота справа, если развитие аппендицита протекает стандартно.
- Если боль утихает в положении — лежа на правом богу с согнутыми в коленях ногами, и усиливается в положении — лежа на левом боку с вытянутыми ногами, это свидетельствует об аппендиците.
- При аппендиците больно даже немного покашлять.
- При аппендиците больно постукивать по животу справа внизу.
- Если боль усиливается при отпускании после надавливания на область, где болит, это тоже показывает на аппендицит.
Все же не стоит самому давить на живот и ставить себе диагноз. Лучше при сильной боли вызвать скорую помощь.
- Частые запоры, сдавливание аппендикса при беременности, опухолями.
- Порой имеет значение наследственный фактор.
- Питание с низким содержанием клетчатки.
- Вовремя не вылеченные инфекции.
- Осмотр пациента доктором. Врач задаст уточняющие вопросы. С помощью методы пальпации осмотрит живот. Часто уже этого достаточно для постановки диагноза и госпитализации больного.
- Анализ крови. Любой воспалительный процесс можно обнаружить по анализу крови, а так как аппендицит — это воспаление, то определить его этим методом можно. При воспалении в крови отмечается повышение содержания числа лейкоцитов, но стоит учитывать, что их уровень может повыситься не только по причине воспаления аппендикса, но и при наличии в организме других воспалительных процессов. Потому этот метод диагностики является не основным, а подтверждающим.
- УЗИ — исследование при помощи ультразвука. Проводят чтобы исключить другие причины боли. Так же проводят у беременных.
- Рентген — покажет воспаление темными участками.
- Компьютерная томография — является очень точным видом диагностики.
При остром аппендиците появляется необходимость дифференциальной диагностики с заболеваниями органов брюшины, грудной клетки, сосудов, инфекционных заболеваний. Дифференциальный диагноз — это такой диагноз, с помощью которого врач может одно заболевание отделить от другого. В диагностировании аппендицита очень важно точно уставить наличие именно этого заболевания, а не рядом находящихся органов.
УЗИ — это ультразвуковое исследование, которому часто подвергают внутренние органы брюшной полости. Данный метод очень распространен и дает достаточно информации об исследуемом органе для постановки диагноза.
Многие заболевания органов ЖКТ и всей брюшной полости имеют похожие симптомы, потому без точных методов диагностики не обойтись. Лечение аппендицита требует незамедлительных действий и точных данных об объеме воспаления.
Исследование при помощи ультразвукового исследования имеют ряд плюсов, а именно:
- точные результаты, до 90% и более.
- безопасность для организма.
- доступность процедуры.
- исследование недорогое.
- быстрота метода.
- к исследованию не нужно готовиться, делать клизмы и прочее.
- в постановке дифференциального диагноза -это один из лучших методов, дающих окончательную картину воспаления.
Минусов, по сравнению с плюсами, значительно меньше.
- Иногда отдельные участки органа, который подлежит исследованию, не видно. Такое бывает при наличии лишнего веса у пациента, при большом скоплении газов.
- Необходим для исследования квалифицированный медицинский работник, разбирающийся в методе диагностики и способный объяснить результаты.
Для того чтобы произвести процедуру узи для выявления аппендицита к животу больного прикладывают датчик, для получение более четкой картинки и полноты данных об исследуемом органе, датчик перемещают, делают слегка надавливающие движения. Такие движения улучшают видимость, освобождая от газов область исследования. На экране врач видит орган, его ткани. Сначала происходит определение места расположения слепой кишки, так как она может меть нестандартное месторасположение. Обычно датчик находится на животе человека, но иногда женщинам могут предложить трансвагинальное исследование, так аппендикс врач сможет рассмотреть во всех деталях.
Врач точно увидеть с помощью УЗИ:
- размер аппендикса.
- его расположение.
- состояние его.
- патологии рядом расположенных органов, если они имеются.
Диагностика может быть затруднена:
- у беременных женщин.
- у человека с ожирением.
- у человека со скоплением газов. Потому, если обследование плановое, за сутки до него не рекомендуют употреблять продукты, вызывающее повышенное образование газов.
Дифференциальный диагноз сложно поставить, когда заболевание протекает отлично от обычных случаев, у таких пациентов:
- у заболевший в пожилом возрасте.
- у лиц со слабым иммунитетом.
- у беременных женщин.
- у маленький детей.
Сложность определения аппендицита у женщин состоит в том, что симптомы похожи не только на заболевания кишечника, но и патологии репродуктивной системы. Потому только по анализу крови и внешнему осмотру установить диагноз сложно. Присутствует большая вероятность спутать с внематочной беременность или воспалением органов малого таза. УЗИ является самым надежным методом диагностики и позволяет за несколько минут найти воспаление.
У женщин аппендицит диагностируют чаще, чем у мужчин, в связи с различным внутренним строением. Женский организм устроен так, что органы половой системы находятся близко с органами других систем. Воспаление может перейти от придатков к кишечнику, мочевому пузырю.
Еще одной особенностью строения женского организма является наличие матки, увеличивающейся во время менструации. Во время беременности растущий плод давит на близлежащие органы, что ухудшает их кровоснабжение и увеличивает риск развития воспаления.
Беременные женщины все свои болевые ощущения в животе оправдывают положением. Чаще всего неприятные симптомы действительно связаны с давлением увеличившейся матки на соседние органы. Но тем не менее, если развился аппендицит, его в такой ситуации распознать сложно. Потому беременным женщинам показано УЗИ.
Сложность диагностики аппендицита у детей состоит в том, что маленькие пациенты не могут объяснить где именно и как у них болит живот, показать. Болезнь протекает тяжелее чем у взрослых.
- Если нет сомнений, что у пациента точно аппендицит, дифференциальный диагноз установлен.
- Если аппендицит вызвал такие осложнения как сепсис, перитонит и проводят экстренную операцию.
- При срочном оперативном вмешательстве при перфорации аппендикса.
Развитие многих заболеваний возможно предотвратить, бережно относясь к своему здоровью.
-
- Придерживайтесь правильного питания. Следите за тем, чтобы употребляемая вами пища была здоровой, полезной.
- Незамедлительно лечите все инфекции и воспаления.
- Употребляйте больше клетчатки, она содержится в фруктах, ягодах.
- Следите за состоянием кишечника, его микрофлорой.
источник
Аппендицит опасен тем, что развивается быстро. Иногда бессимптомно.
Если при пальпировании брюшины врач подозревает воспаление аппендицита, то больного направляют на исследование ультразвуком. Можно ли с помощью УЗИ определить аппендицит? По статистике УЗИ определяет причину недомогания в 90% случаев.
На что обратить внимание, если вы подозреваете приступ острый аппендицит?
Первый симптом аппендицита – острая боль в правом боку. У многих пациентов наблюдается блуждающая боль, которая смещается из центра живота в правый нижний бок. Характер боли – интенсивный, режущий. Ощущения усиливаются, если пациент ходит, кашляет или переворачивается в постели.
В некоторых случаях боль появляется сразу в правой нижней части живота. Это свойственно типичному положению аппендикса, которое можно увидеть на УЗИ.
При нетипичном положении пациенты жалуются на боль:
Другие симптомы при аппендиците – температура 38° и потеря аппетита. При осложнениях пациента знобит, болевые ощущения притупляются, и учащается пульс.
Подробнее о том, как определить, аппендицит или нет:
Больной ложится на горизонтальную поверхность и указывает место, где болит. Врач осторожно надавливает датчиком на брюшину, сокращая расстояние между прибором и аппендиксом до 0,5 см. Так можно увидеть на УЗИ аппендицит и рассмотреть отросток в подробностях.
Структура и положение органа видны на мониторе. В спорных случаях диагностику повторяют. При слабых симптомах или подозрении на нетипичное положение аппендикса, врач исследует всю брюшину целиком и дополнительно органы малого таза.

На УЗИ брюшной полости видно аппендицит, который отличается от воспаленного признаками:
- По строению напоминает многослойную трубку.
- Диаметр отростка около 6 мм, стенки тонкие 2–3 мм в диаметре.
- Не спазмируется.
На УЗИ видно аппендицит, который воспален. Болезнь определяется по признакам:
- Структура неоднородная, бугристая. Местами стенки утолщены.
- Окружен рыхлой воспаленной жидкостью.
- Наблюдается волнообразное сокращение стенок.
- Орган увеличен в размерах.
Ожирение и метеоризм затрудняют диагностику. Кроме этого, в группу риска попадают:
- Дети.
- Пожилые люди.
- Беременные.
- Люди со сниженным иммунитетом.
Диагностика аппендицита у детей осложняется тем, что маленький пациент напуган. Ребенок принимает позу эмбриона из-за сильных болей и не может точно описать симптомы.
У детей приступ аппендицита и симптомы выражены ярче, чем у взрослых. Если не помочь маленькому пациенту, то из катаральной стадии отросток разовьется в гангренозную в течение суток.
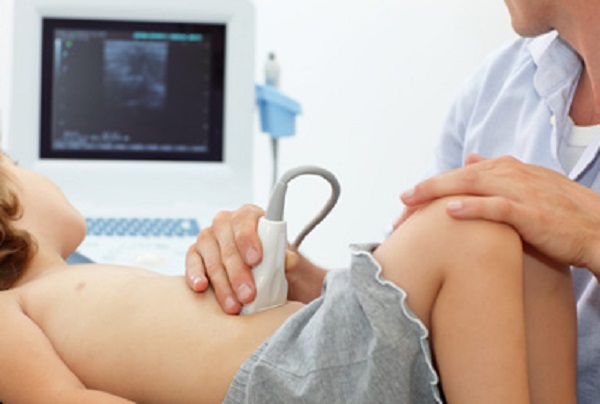
Нередко аппендицит воспаляется у детей младшего школьного возраста. Но чаще всего в подростковом с 14 до 18 лет.
- Попадание инородного тела в аппендикс (каловых масс или паразита).
- Перенесенная инфекция.
- Плохая наследственность.
Диагностика аппендицита у женщин затруднена из-за физиологических особенностей организма. Для точной постановки диагноза, врачу необходимо исключить женские болезни с похожими симптомами:
- Внематочная беременность.
- Абсцесс яичников.
- Болезни воспалительного характера.
Пальпации живота и сбора анализов для женщин с подозрением на аппендицит недостаточно. После первичного осмотра пациентка направляется на консультацию к гинекологу, а после на УЗИ органов брюшины и малого таза.

Считается, что разросшаяся матка сдвигает аппендикс. Из-за давления естественный изгиб аппендикса становится причиной перекручивания. Просвет закупоривается, и отросток воспаляется из-за нарушения кровообращения.
Признаки воспаления аппендикса у беременных:
- Блуждающая боль в животе.
- Потеря аппетита.
- Повышение температуры.
- Потливость.
- Бледность.
Опасность сохраняется после операции по удалению аппендицита. Поэтому беременным назначается курс лечения антибиотиками и прием успокоительных средств.

Преимущества ультразвука:
- Пациент не подвержен нагрузке.
- Подготовка не занимает много времени.
- Минимум дискомфорта во время процедуры.
- Результаты не нуждаются в расшифровке.
- Низкая стоимость. В среднем 1000 р.
Многие специалисты считают, что томография лучше УЗИ. Но для беременных женщин и детей исследование ультразвуком предпочтительнее.

Недостатки УЗИ:
- Из-за скопления газов или ожирения у пациента, нужные участки брюшины не видны.
- Необходим врач – ультразвуковой диагност.
- Диагностика ультразвуком не применяется, когда промедление опасно для жизни.
Несмотря на то, что УЗИ – эффективная методика, лучше не допустить развития воспаления. Для этого соблюдайте меры профилактики:
- Следите за рационом. Правильно питайтесь. Добавьте в меню кисломолочные продукты, потому что они улучшают микрофлору кишечника.
- Пейте больше негазированной воды.
- Ешьте фрукты и овощи, которые богаты клетчаткой.
- Следите за здоровьем. Посещайте врача.
- Занимайтесь спортом.
И главное: берегите себя и близких!
источник
Выявление аппендицита возможно разными способами диагностики. В случаях, когда симптоматика выражена слабо, заболевание скрытого протекания, определить воспалительный процесс можно при помощи УЗИ обследования. Достоверность диагностики свыше 90% и позволяет обнаружить наличие проблем, связанных с другими органами больного. Можно ли увидеть аппендицит на УЗИ, преимущества и недостатки диагностики, особенности проведения процедуры у женщин и детей, рассмотрены в статье.
Проявления воспаления червеобразного отростка в большинстве случаев имеет выраженную симптоматику. Общая картина состояния пациента, жалобы на болезненность и расположение очага боли явно указывают на диагноз. Развитие болезни протекает стремительно, приступ оборачивается осложнениями в виде перитонита, сепсиса, гангрены. Указанные варианты требуют неотлагательной помощи и хирургического вмешательства. Но бывает вялотекущее протекание воспаления, при котором пациент не отмечает привычных симптомов. Указанные случаи делают волновую диагностику незаменимым методом исследований.
Признаки, похожие на острый аппендицит, возникают при воспалении других органов брюшной полости. Важно дифференцировать состояния для определения истинного диагноза больного. Нередко ситуация осложняется нетипичным расположением отростка слепой кишки в брюшной полости. При нетипичном расположении трудно определить расположение очага боли. В указанных случаях УЗИ аппендицита определяет верный диагноз и позволяет назначить адекватный курс лечения.
- Безопасность. В отличие от диагностики при помощи рентген облучения, диагностирование при помощи аппарата с ультразвуковым датчиком не несёт вреда для здоровья. Особенно актуально это при обследовании беременных женщин и детей.
- Доступность. Многие специалисты склоняются к мнению, что наиболее достоверным диагностированием обладает КТ. Однако, результаты исследования ультразвуком не менее точны, но при этом доступнее и дешевле.
- Скорость. При наличии экстренной ситуации необходимо сохранить максимум времени. Процедура не требует дополнительной подготовки перед проведением. На УЗИ видно состояние больного в реальном времени.
Актуальность применения ультразвука в диагностике высока для больных детского возраста и для женщин в состоянии беременности. Дети, в силу возраста и отсутствия опыта, не могут описать точную картину боли и место расположения дискомфортных ощущений. Беременные женщины в группе риска из-за смещения червеобразного отростка в нетипичное положение возросшим объёмом матки. Оба случая предполагают исследование ультразвуковыми волнами, который в этих случаях называется самым верным способом диагностики.
При всех достоинствах имеется и ряд недостатков. По УЗИ невозможно рассмотреть очаг воспаления при наличии избыточного веса у пациента. Большое скопление газов в кишечнике также затрудняет проведение диагностики из-за невозможности рассмотреть проблемный участок.
Проведение УЗИ не подразумевает подготовки. Процедура проводится при помощи специального датчика, через стенку брюшины. Иногда женщинам проводят вагинальное исследование при нетипичном расположении органа или при гинекологических проблемах в виде воспалительного процесса в яичниках.
При проведении исследования врач обнаруживает слепую кишку, от которой ответвляется аппендикс, даже при его нетипичном расположении. При изучении аппендикса врач может обнаружить наличие воспалительного процесса в отростке слепой кишки и соседних органах жизнедеятельности. На воспалительный процесс червеобразного отростка указывает ряд факторов:
- Неравномерность толщины стенок органа.
- Увеличение размеров.
- Наличие жидкости в ответвлении слепой кишки.
- Воспаление сальника.
- Абсцессы брюшины.
- Слоистость и прерывистость структуры аппендикса.
Назначается диагностирование ультразвуковым методом при наличии постоянных болей ноющего характера, неспецифичных для воспаления аппендикса. Для дифференцирования острого аппендицита от заболеваний других органов пациента, особенно от гинекологических проблем данное исследование незаменимо. Особенно достоверно оно показывает нетипичную симптоматику при хроническом воспалении.
При слабой выраженности болевых ощущений, при нетипичном расположении болевого участка анализ проводится следующим путём:
- Изучение верхушки слепой кишки.
- Обнаружение подвздошных сосудов.
- Изучение илиакальной мышцы.
- Изучение места за слепой кишкой.
- Анализ состояния органов брюшины и малого таза.
- Специально для женщин проводится осмотр правого яичника.
Окончательный диагноз выносит врач. Не всегда данных достаточно для постановки адекватного диагноза. Некоторые случаи предполагают проведение дополнительных анализов, диагностику при помощи МРТ, лапароскопии или КТ. Выводы делают на основании результатов всех видов исследований.
Часто УЗИ назначают после удаления аппендикса, особенно при возникновении осложнений или резкого ухудшения состояния пациента, позволяя видеть внутренний источник осложнения.
Женский организм устроен несколько иначе. Поэтому появление болей, характерных при аппендиците, может свидетельствовать о гинекологических проблемах в виде воспаления придатков или внематочной беременности. Поэтому врач не может поставить верный диагноз только на основании прощупывания брюшины и результатов анализов крови и мочи. Это именно тот вариант, где УЗИ незаменимо.
При проведении процедуры виден явный источник боли. Исследование органов брюшины и малого таза отображает состояние придатков и аппендикса, позволяя диагностировать точную причину недомогания. Процедура при обследовании пациентов женского пола проводится чаще из-за особенностей строения женского организма. Внутреннее половое строение женщин, органы мочевой системы плотно соприкасаются с пищеварительными. Как результат воспалительные процессы в гинекологических отделах тела женщины переходят на мочеполовую систему или кишечник.
Кроме того, во время менструации матка женщины разбухает, увеличивается в объёме и смещает остальные органы в брюшной полости. При беременности матка увеличивается многократно, помимо смещения сдавливает и нарушает кровообращение в системе ЖКТ, что приводит к воспалительным процессам. В этом случае УЗИ остается актуальным методом исследования, способным показать точную картину.
Дети не всегда в состоянии описать симптоматику приступа, не могут указать, где располагается боль. Проведение УЗ исследования у детей – безопасный и быстрый способ установления причины боли и точного диагноза. Сам приступ развивается у ребенка гораздо быстрее, чем у взрослых.
Это обусловлено физиологией строения ребенка, протеканием обменных процессов. Провокатором приступа может стать ОРВИ или ангина, неправильное питание, дисбактериоз, гастрит. УЗИ покажет очаг воспаления и причину его развития.
В некоторых случаях операция удаления противопоказана, назначается терапия антибиотиками. Постепенно аппендицит переходит в хроническое состояние. Описанный момент предполагает обязательное УЗ обследование два или три раза в год, для контроля состояния аппендикса. Это необходимо, потому что заболевание при хроническом состоянии может протекать скрытно и привести к отягощающим последствиям для здоровья человека.
УЗИ диагностика – информативный, безопасный, доступный метод выявления патологии при остром аппендиците. Процедура поможет врачу дифференцировать недомогание от других заболеваний, увидеть воспаленные процессы, исключить или определить наличие проблем в соседних органах брюшной полости. Диагностика может позволять установить верный диагноз, а при недостаточности данных дополняется лабораторными анализами, МРТ или КТ.
Важно бережно относиться к здоровью, следить за физической формой и самочувствием, вовремя обращаться за помощью при недомоганиях. Крепкий иммунитет позволит сохранить здоровье, не допустит развития патологических состояний и осложнений, обеспечит скорое выздоровление при заболеваниях. Ну а если организм дал сбой, и потребовалась медицинская помощь, современные методы исследования в виде диагностирования при помощи ультразвука помогут поставить точный диагноз, выявить истинную причину недуга.
источник
Воспалительный процесс, проходящий в отростке слепой кишки, называется аппендицит. Заболевание нередко начинается без каких-либо признаков или имеет симптомы, которые схожи с другими болезнями брюшной полости. Это затрудняет диагностику состояния и может привести к осложнениям (перитониту, сепсису). УЗИ при аппендиците помогает определить текущее состояние больного, а также источник воспаления.
С помощью УЗИ можно точно определить начальную стадию заболевания. Это связано с тем, что большая часть пациентов обращается к врачу, когда боль становится невыносимой, а УЗИ аппендикса – один из единственных методов, который может сохранить жизнь человеку в экстренной ситуации.
Симптомы классического аппендицита:
- ноющая, колющая боль. Первые часы она локализуется в области пупка, далее ощущается в правой нижней части живота;
- расстройство стула, тошнота, рвота;
- повышение температуры до 40 градусов.
Диагностику с помощью УЗИ проводят при:
- локализации аппендикса, расположенного атипично;
- нестандартном характере болевых ощущений;
- признаках осложнения аппендицита, которые требуют срочного оперативного вмешательства;
- исключении или подтверждении патологии при вялотекущем воспалении;
- сдвиге формулы с увеличением лейкоцитов;
- лапароскопии и удалении аппендицита (аппендэктомии) для контроля за состоянием больного.
Нередко процедура позволяет обнаружить проблему в экстренных случаях, поэтому особых приготовлений не требуется.
При плановом УЗИ аппендицита следует придерживаться правил:
- за 2 дня исключить продукты, вызывающие газообразование;
- не переедать;
- легкий перекус за два часа до исследования.
Для проведения УЗИ при аппендиците у взрослого человека используют абдоминальный датчик, которым водят по брюшной стенке в правой нижней части живота. Иногда у женщин встречается атипичное положение отростка, и аппендицит определяют с помощью вагинального датчика. В процессе обследования специалист слегка надавливает на исследуемую область, что выводит газы и облегчает постановку верного диагноза.
По статистике, представительницы слабого пола чаще обращаются к врачу с аппендицитом, чем мужчины. Это связано с анатомическими особенностями органов малого таза. Мочеполовая система плотно прилегает к ЖКТ, при развитии и запущении патологии воспаление передается кишечнику.
Признаки заболевания схожи с внематочной беременностью либо с болезнями яичников. Ультразвуковое исследование позволяет исключить гинекологические проблемы и предупредить развитие осложнений.
На поздних сроках беременности аппендикс смещается кверху, нередко сдавливается растущей маткой, кровообращение органов ухудшается. При аппендиците характер болей имеет нетипичную симптоматику и может быть связан с другими заболеваниями, что опасно для ребенка и будущей мамы.
Смотрите видео от специалиста что делать беременной если беспокоит аппендикс:
В детском возрасте УЗИ необходимо из-за того, что ребенок не может точно описать, где у него болит. Аппендицит у детей – угрожающее жизни состояние, так как в брюшной полости расположено много кровеносных сосудов, то воспаление может быстро перерасти в перитонит.
Признаки заболевания у ребенка сопровождаются плачем, подтягиванием ног к животу, капризами. Воспаление протекает остро, с нарушением венозного кровообращения, отеком слизистой кишечника.
Вылечить состояние можно только с помощью хирургического вмешательства.
Состояние оценивается после изучения кишечника на экране. Можно на УЗИ увидеть не только признаки аппендицита, но и другие болезни брюшной полости.
- структура аппендикса имеет несколько изогнутую форму, хорошо видно несколько слоев ткани, выстилающих отросток;
- круглое сечение;
- слепой (закругленный) конец;
- диаметр стенок до 5–6 мм, толщина – 3–4 мм.
Признаки аппендицита на УЗИ:
- отечность, наличие жидкости в самом органе – увеличение размера и диаметра;
- повышение эхогенности (окрашивание тканей в белый цвет, что свидетельствует о воспалительном процессе) в сальнике и жировой клетчатке;
- прерывистая, слоистая структура аппендикса;
- неравномерное утолщение стенок;
- в запущенных случаях, когда имеются симптомы острого живота, виден абсцесс брюшной полости.
Также смотрите видео как выглядит аппендицит на ультразвуковой диагностике:
Пример острого состояние при беременности, смотрите в видео:
Достоверно понять, показывает ли УЗИ аппендицит у взрослого человека, можно после заключения специалиста.
Делитесь информацией с близкими людьми, чтобы они смогли понять, как правильно действовать при симптомах острого живота, и обращались за помощью к врачу. Оставляйте комментарии, ваши истории. Будьте здоровы.
источник
Есть несколько причин, по которым может сильно болеть живот. Одна из них – воспаление придатка слепой кишки. Если подозревается такой диагноз, врач назначает УЗИ аппендицита. Это востребованный диагностический метод, который предоставляет врачу и пациенту исчерпывающую информацию о состоянии тканей и внутренних органов.
Своевременная диагностика иногда может стать вопросом жизни или смерти.
Для воспаления аппендикса типичными считаются некоторые симптомы. Половина пациентов, обращающихся к врачу с острой болью в животе, подозревают у себя аппендицит, и находят симптомы, характерные для данного заболевания. Остальные же говорят об иных симптомах, которые вполне могут быть проявлениями других болезней. Случается, и наоборот, – при проявлениях казалось бы, типичного аппендицита, а в конечном диагнозе отражено неблагополучие другого органа.
Нетипично болезнь протекает у следующих категорий пациентов:
- пожилые люди;
- больные со сниженным иммунитетом;
- беременные и кормящие женщины;
- дети.
Рекомендуют делать УЗИ отростка в следующих случаях:
- При атипичной локализации аппендикса. Это приводит к смене симптомов и без обследования ультразвуком поставить верный диагноз становится проблематично.
- Если болезнь протекает нестандартно.
- Если аппендицит осложнён и требует немедленного оперативного вмешательства. В этом случае применяют УЗИ, как наиболее точный и быстрый способ узнать всю необходимую информацию.
- Если врач подозревает воспаление аппендикса, но симптомы выражены слабо, ультразвук поможет быстро поставить диагноз.
- Если анализ крови демонстрирует сдвиг формулы с увеличением числа лейкоцитов.
- Если нужно исключить, что отросток слепой кишки воспален на фоне неявных, размытых симптомов заболевания.
Первоначально, специалист проводит поиск червеобразного отростка, после чего его проверяют на наличие воспалительного процесса. В ходе такой проверки ставят целью определить:
- размеры аппендикса и его расположение;
- наличие содержимого, его характер и объем;
- толщину стенок отростка;
- расположение аппендикса и состояние прилежащих тканей;
- состояние близлежащих органов.
Ультразвуковое обследование аппендикса у взрослых и детей включает в себя несколько этапов:
- осмотр верхнего отдела прямой кишки;
- поиск подвздошных сосудов;
- осмотр подвздошной мышцы, а также пространства за подвздошной кишкой;
- осмотр области, расположенной за слепой кишкой;
- осмотр малого таза, прямокишечно-маточного углубления и правого яичника.
Физиология женского организма не всегда дает возможность понять настоящую причину болей в животе.
Аппендицит встречается чаще у представительниц прекрасного пола, и виной этому физиологические различия мужского и женского организмов. Причина в том, что женские половые органы почти прилегают к органам желудочно-кишечного тракта.
Обычно УЗИ червеобразного отростка проводится сквозь брюшную стенку, но случается, что женщинам проводят обследование при помощи трансвагинального датчика. Таким способом исследование лучше показывает аппендикс.
Во время беременности червеобразный отросток подвергается обязательному обследованию. Бытует мнение, что гестация может стать толчком к развитию аппендицита.
Если аппендикс придавлен, его кровообращение оказывается нарушенным и возрастает риск воспаления. Статистика гласит – чаще всего воспаленный аппендикс удаляют беременным, особенно велик риск воспаления на поздних сроках гестации.
Диагностика аппендицита у детей осложнена тем, что маленькие пациенты не всегда могут точно описать характер боли и её расположение. Они просто плачут и нередко принимают “позу эмбриона”, зачастую не давая нормально пальпировать болезненную область.
Регистрируется много случаев воспаления аппендикса у школьников.
Это может повлечь за собой опасное осложнение – аппендикулярный перитонит, то есть воспаление брюшной полости. Причиной патологического процесса может стать:
- перенесенная инфекционная или вирусная болезнь;
- присутствие кала или инородного тела в аппендиксе;
- наследственность.
Болезнь протекает у детей тяжелее, чем у взрослых. Толчком к развитию воспалительного процесса у малышей может стать банальная простуда, болезни желудочно-кишечного тракта, корь или ангина. Если вовремя не начать необходимое лечение и запустить процесс, то воспаление быстро развивается и промедление тут недопустимо.
Что будет видно на исследовании? УЗИ даст возможность оценить состояние червеобразного отростка, поможет выяснить причину воспаления и покажет функционирование других органов для дальнейшего комплексного лечения.
При аппендиците специальной подготовки от больного не требуется. К тому же обычно УЗИ выполняется в экстренном порядке. Когда у пациента, поступившего в больницу, наблюдается острая фаза аппендицита, и быстро уточнить диагноз можно только с помощью ультразвука.
На плановом обследовании больной должен придерживаться нескольких простых правил:
Состояние червеобразного отростка оценивается по результатам ультразвукового обследования.
Нормальный аппендикс должен иметь следующие признаки:
- изогнутую форму и трубчатую структуру, состоящую из нескольких слоев ткани;
- круглое сечение;
- слепое окончание;
- отсутствие сокращений стенок и содержимого;
- диаметр стенок – до 6 мм, толщина – до 3 мм.
Воспалённый отросток на УЗИ проявляет себя следующим образом:
- трубчатая структура, оканчивающаяся вслепую;
- поперечное сечение, схожее с мишенью;
- невозможность сдавления;
- увеличенная толщина стенок и их диаметр;
- в просвете отростка возможно обнаружение калового камня, диаметром не боле 1 см.
На УЗИ могут быть выявлены признаки нарушения целостности аппендикса:
- отрывистая и слоистая структура неравномерных стенок отростка;
- повышение плотности и эхогенности сальника за счет его воспаления;
- выпот в брюшине и в области локализации аппендикса;
- абсцессы кишечных петель.
Случается, что выявить аппендикс в ходе обследования не удается и признаки воспаления не видны – это значит, что речь идёт об отрицательном результате. Визуализация аппендикса без признаков воспаления говорит об истинно-отрицательном результате. Если же червеобразный отросток находится, но симптомы воспаления смазаны или их выявлено мало, то считается, что результат обследования сомнителен.
Если врач ставит диагноз “острый аппендицит”, чтобы его подтвердить в дополнение к УЗИ могут быть назначены следующие обследования:
- клинические анализы мочи и крови;
- лапароскопия
- рентгеновское исследование;
- компьютерная томография.
Ультразвуковое изучение червеобразного отростка будет информативным независимо от того, пустой кишечник или нет. Пациенту нет необходимости голодать перед процедурой или использовать очистительную клизму, что очень важно при интенсивной боли.
В ходе УЗИ аппендикс изучается посредством высокочастотного датчика, который прижимают к коже живота и перемещают для того, чтобы визуализировать органы. В первую очередь, устанавливают расположение аппендикса, а затем ищут в нем признаки воспаления. Все манипуляции могут занять несколько минут, а могут и полчаса – в зависимости от опыта врача и расположения отростка.
Трудности в обнаружении аппендикса могут возникнуть:
- у беременных женщин;
- у полных людей, масса тела которых значительно превышает норму;
- у пациентов, страдающих метеоризмом.
Ультразвуковое исследование обладает высокой точностью: с его помощью врач может определить заболевание с вероятностью в 90%.
У методики есть ещё целый ряд преимуществ перед рентгенологическим исследованием:
- Пациент не испытывает лучевой нагрузки.
- Диагностика доступна, как докторам, так и больным.
- Обследование не доставляет дискомфорта пациенту.
- Есть шанс обнаружить все причины болей в изучаемой области.
- Высокая скорость получения информации.
- Относительно низкая стоимость процедуры.
На УЗИ брюшной полости видно ту область, которая является источником боли. Это важный нюанс при изучении аномально расположенного отростка и обнаружении сопутствующих патологий.
Обследовать червеобразный отросток при помощи УЗИ можно в любой бюджетной поликлинике. Кроме того, качественные медицинские услуги доступны в частных диагностических центрах. Средняя цена УЗИ аппендикса составляет около 800 р.

Конечно, пройти ультразвуковое исследование. С этой процедурой медлить ни в коем случае нельзя при наличии значительного дискомфорта.
Несмотря на то, что нормальный аппендикс сложно разглядеть на экране УЗ-аппарата, такой диагностический метод как УЗИ является самым информативным при выявлении болезней отростка.
Положительный результат визуализации – это повод для немедленного хирургического вмешательства. Сомнительный результат означает рекомендацию дополнительных исследований.
источник
Ультразвуковое исследование при подозрении на приступ острого аппендицита проводится при наличии характерных симптомов:
- тошноты;
- рвоты;
- острых болей в нижней правой части живота;
- повышения температуры тела;
- проявления симптомов общей интоксикации организма.
Также ультразвуковая диагностика необходима при латентном течении патологического процесса. Показана она женщинам при беременности, а также маленьким детям, у которых есть подозрение на развитие острого приступа аппендицита.
Ультразвуковая диагностика аппендицита не имеет противопоказаний к проведению.
К основным плюсам проведения УЗ-исследования при аппендиците можно отнести:
- отсутствие противопоказаний;
- безопасность при беременности;
- доступность;
- неинвазивность;
- отсутствие вредного облучения;
- невысокую стоимость;
- информативность (достоверность данных составляет около 90%).
Среди недостатков УЗИ аппендикса можно отметить только то, что в данном случае пациент полностью зависит от компетентности врача, который проводит манипуляцию. Следовательно, к выбору клиники, где будет выполнена процедура, нужно отнестись крайне серьезно.
Если имеет место острое воспаление аппендикса, на мониторе аппарата УЗИ будет замечено утолщение его стенок и увеличение в размерах. В отдельных ситуациях червеобразный отросток не визуализируется при проведении УЗ-диагностики с использованием абдоминального датчика – тогда врач прибегает к другим вариантам исследования.
При проведении УЗИ органов брюшной полости необходимо соблюдать трехдневную диету. Но поскольку приступ острого аппендицита – ситуация, когда вмешательство не требует отлагательств, никакой подготовки для уточнения диагноза не требуется.
УЗИ при остром приступе аппендицита у взрослых и детей проводится по одному принципу. Зона в области аппендикса обрабатывается специальным гелем, после чего, используя абдоминальный датчик, врач начинает проведение процедуры.
Чтобы улучшить визуализацию больного аппендикса, узист аккуратно надавливает на обработанную гелем зону. Такой подход называется методом дозированной компрессии.
Помимо этого, для обнаружения больного органа специалисту приходится прибегать к дополнительным мерам. Они подразумевают фиксацию конца слепой кишки и параллельную визуализацию большой поясничной мышцы вместе с наружной подвздошной артерией. Дело в том, что аппендикс является неотъемлемой частью слепой кишки, поэтому с помощью таких нехитрых манипуляций его можно обнаружить даже у пациентов с аномалиями его расположения.
Вся процедура занимает не больше 10 минут. Пациент на протяжении всего этого времени находится в лежачем, расслабленном положении. После окончания исследования специалист выдает заключение, а вот расшифровка результатов проводится непосредственно лечащим врачом.
Несколько иной подход при проведении УЗ-исследования аппендикса применяется у женщин с ретроцекальным положением червеобразного отростка. В данном случае единственно возможным способом визуализации аппендикса является проведение УЗИ с использованием трансвагинального датчика.
Определение наличия острого приступа аппендицита с помощью проведения УЗИ делается на основании заключения специалиста. Так, если в бланке с результатами указано, что стенка червеобразного отростка утолщена более чем на 3 см, а сам он увеличился в размерах, и его диаметр превышает 7 мм, то диагноз может считаться подтвержденным.
В отдельных случаях параллельно с УЗИ проводится и компьютерная томография аппендикса. Однако эта диагностическая методика имеет ряд противопоказаний, поэтому УЗИ при остром приступе аппендицита должно быть назначено в первую очередь.
Несмотря на то что подготовка к УЗ-исследованию при остром приступе аппендицита не требуется, есть некоторые факторы, которые могут существенно повлиять на конечные данные. Прежде всего, это вздутие живота, поэтому если оно не обусловлено проблемами с кишечником, а является следствием употребления продуктов питания, повышающих газообразование, за несколько дней до проведения манипуляции их стоит исключить из рациона.
Еще один фактор, способный помешать исследованию, – это чрезмерная масса тела. Жировые клетки могут значительно затруднить визуализацию больного аппендикса, следовательно, и результаты УЗ-диагностики могут быть искажены. В этом случае врач может направить пациента на дополнительные инструментальные диагностические процедуры.
По сравнению с другими методами диагностики, УЗИ при приступе аппендицита стоит довольно дешево. Конечно, его стоимость зависит от клиники, а также от региона проживания больного. Помимо этого, расценки могут колебаться в зависимости от конкретной методики ультразвукового исследования (то есть, от типа применяемого датчика).
По московским расценкам стоимость услуги в среднем составляет 1 600 рублей. Уточнить цену на услугу всегда можно у лечащего врача, поскольку УЗИ является одним из самых доступных на сегодняшний день методов исследования органов брюшной полости.
Автор: Елизавета Крижановская, врач,
специально для Moizhivot.ru
При опасных осложнениях аппендицита, таких как сепсис, перфорация, гангренизация, необходимо срочное операционное вмешательство. При ярко выраженных симптомах врачи опираются на общую клиническую картину. Но если симптомы не так выражены, или сам аппендицит протекает атипично, то промедление с хирургическим вмешательством может стоить жизни пациенту. В этих случаях прибегают к ультразвуковому исследованию аппендикса.
Помимо этого, для обнаружения больного органа специалисту приходится прибегать к дополнительным мерам. Они подразумевают фиксацию конца слепой кишки и параллельную визуализацию большой поясничной мышцы вместе с наружной подвздошной артерией. Дело в том, что аппендикс является неотъемлемой частью слепой кишки, поэтому с помощью таких нехитрых манипуляций его можно обнаружить даже у пациентов с аномалиями его расположения.
Вся процедура занимает не больше 10 минут. Пациент на протяжении всего этого времени находится в лежачем, расслабленном положении. После окончания исследования специалист выдает заключение, а вот расшифровка результатов проводится непосредственно лечащим врачом.
Несколько иной подход при проведении УЗ-исследования аппендикса применяется у женщин с ретроцекальным положением червеобразного отростка. В данном случае единственно возможным способом визуализации аппендикса является проведение УЗИ с использованием трансвагинального датчика.
Определение наличия острого приступа аппендицита с помощью проведения УЗИ делается на основании заключения специалиста. Так, если в бланке с результатами указано, что стенка червеобразного отростка утолщена более чем на 3 см, а сам он увеличился в размерах, и его диаметр превышает 7 мм, то диагноз может считаться подтвержденным.
В отдельных случаях параллельно с УЗИ проводится и компьютерная томография аппендикса. Однако эта диагностическая методика имеет ряд противопоказаний, поэтому УЗИ при остром приступе аппендицита должно быть назначено в первую очередь.
Несмотря на то что подготовка к УЗ-исследованию при остром приступе аппендицита не требуется, есть некоторые факторы, которые могут существенно повлиять на конечные данные. Прежде всего, это вздутие живота, поэтому если оно не обусловлено проблемами с кишечником, а является следствием употребления продуктов питания, повышающих газообразование, за несколько дней до проведения манипуляции их стоит исключить из рациона.
Еще один фактор, способный помешать исследованию, – это чрезмерная масса тела. Жировые клетки могут значительно затруднить визуализацию больного аппендикса, следовательно, и результаты УЗ-диагностики могут быть искажены. В этом случае врач может направить пациента на дополнительные инструментальные диагностические процедуры.
По сравнению с другими методами диагностики, УЗИ при приступе аппендицита стоит довольно дешево. Конечно, его стоимость зависит от клиники, а также от региона проживания больного. Помимо этого, расценки могут колебаться в зависимости от конкретной методики ультразвукового исследования (то есть, от типа применяемого датчика).
По московским расценкам стоимость услуги в среднем составляет 1 600 рублей. Уточнить цену на услугу всегда можно у лечащего врача, поскольку УЗИ является одним из самых доступных на сегодняшний день методов исследования органов брюшной полости.
Автор: Елизавета Крижановская, врач,
специально для Moizhivot.ru
При опасных осложнениях аппендицита, таких как сепсис, перфорация, гангренизация, необходимо срочное операционное вмешательство. При ярко выраженных симптомах врачи опираются на общую клиническую картину. Но если симптомы не так выражены, или сам аппендицит протекает атипично, то промедление с хирургическим вмешательством может стоить жизни пациенту. В этих случаях прибегают к ультразвуковому исследованию аппендикса.

Процедура позволяет определить текущее состояние больного. Более того, почти половина заболеваний брюшной полости имеют симптомы, схожие с острым аппендицитом. Интересно, что само расположение аппендикса нередко бывает абсолютно разным, что существенно влияет на характер болей и протекание воспаления. УЗИ помогает поставить точный диагноз и назначить правильное и своевременное лечение.
Еще до 80-х годов прошлого столетия для обследования аппендикса применялось рентгеновское излучение барием. УЗИ гораздо безопаснее, особенно для беременных и детей. Многие специалисты выделяют компьютерную томографию как наиболее точный метод исследования. Ультразвуковое исследование ничуть ему не уступает, зато гораздо дешевле и доступнее. В экстренных ситуациях прибегают именно к УЗИ, благодаря более быстрому получению данных о состоянии больного.
Особенно удобно применение УЗИ в диагностировании воспаления отростка у детей и беременных. Из-за анатомических особенностей диагностировать аппендицит классическими методами исследования достаточно трудно. К тому же дети часто сами не могут связно и доступно объяснить, где именно у них болит. Это затрудняет постановку диагноза и назначение соответствующего лечения.
Но имеются и недостатки у данного метода обследования. Например, из-за вздутия живота, вследствие неправильной подготовки к УЗИ, или избыточного веса пациента обследование может не показать некоторые участки брюшной полости на экране монитора. В любом случае ставит окончательный диагноз и назначает лечение хирург, УЗИ же – лишь способ сбора данных.
Данная процедура не требует специальной подготовки. Исследование проводится через брюшную стенку специальным абдоминальным датчиком. В редких случаях у женщин встречается ретроцекальное положение аппендикса или патологии придатков, в этих случаях исследование проводят другим датчиком – вагинально.

Независимо от аномалий строения и расположения, аппендикс всегда начинается со слепой кишки, т.е. отрастает от ее конца, поэтому нахождение аппендикса проводят следующим образом: находят конец слепой кишки и большую поясничную мышцу с наружной подвздошной артерией.
В процессе исследования специалист надавливает датчиком на область аппендикса. Это приводит к некоторому смещению петель кишечника и удалению из них газа. Такой метод улучшает визуализацию органа и называется дозированной компрессией. А эхогенность жировой ткани аппендикса можно определить с помощью метода дуплексного сканирования.
На воспаление в аппендиксе указывают:
- утолщение стенок отростка более, чем на 3 мм, их неравномерность;
- увеличение его в диаметре более, чем на 7 мм;
- присутствие жидкости в самом органе;
- слоистая и прерывистая структура аппендикса;
- повышение плотности сосудов и эхогенности жировой клетчатки;
- воспаление сальника;
- абсцессы брюшной полости.

Чаще всего УЗИ назначается при длительных болях, без ярко выраженных симптомов аппендицита. Дело в том, что похожую симптоматику имеют и другие заболевания, особенно в гинекологии, и данное исследование позволяет не только обследовать аппендикс, но и расположенные рядом органы. Особенно хорошо проявили себя ультразвуковые исследования в диагностировании хронического аппендицита и его последующего лечения.
Если боль слабо выражена, возникла сложность в ее локализации, то ультразвуковое обследование живота проводят по следующей схеме:
- осмотр верхушек слепой кишки;
- нахождение подвздошных сосудов, расположенных выше;
- осмотр илиакальной мышцы;
- исследование области за терминальным отделом подвздошной кишки и пространства за слепой кишкой;
- общий осмотр и УЗИ малого таза;
- у женщин дополнительно исследуется дуглассово пространство и область правого яичника.
Окончательный диагноз выносится уже лечащим врачом на основании данных всех обследований. УЗИ аппендикса проводят и после операции, особенно если состояние пациента резко ухудшилось, появились боли. В этом случае назначают прием антибиотиками.
Из-за особенностей физиологического строения у женщин, боли, характерные для аппендицита, могут быть вызваны внематочной беременностью, воспалением придатков или правого яичника. В итоге, поставить правильный диагноз и назначить эффективную схему терапии, основываясь только на данных лабораторных анализов и пальпации, очень трудно. Вот здесь и выручает УЗИ брюшной полости и малого таза. Специалист способен достоверно определить, является ли источником болей воспаление аппендикса или же гинекологическое заболевание. При этом дополнительно может быть назначено рентгенография и иные исследования.

Статистически выявлено, что женщины чаще подвержены воспалению аппендикса, нежели мужчины. В этом повинно физиологическое строение.
Во-первых, женские органы мочеполовой системы почти соприкасаются с органами ЖКТ. Так воспаление в половых органах передается мочевому пузырю, уретре и даже кишечнику.
Во-вторых, во время менструации увеличивается кровообращение, матка «разбухает», сдвигает другие органы и оказывает давление на аппендикс. Поэтому возможна комплексная терапия. Особенно в зоне риска находятся будущие мамы. Растущая матка сдавливает другие внутренние органы, нарушая нормальное кровообращение.
Большинство болей, возникающих в области живота, беременные списывают на свое «интересное положение». Обычно так оно и есть, поэтому симптомы аппендицита не сразу распознаются. Более того, на поздних сроках беременности сам аппендикс смещается кверху, т.е. меняется его расположение, как раз влияющее на общую симптоматику аппендицита и характер болей. При этом «острый живот» бывает связан и с другими заболеваниями, которые могут быть также опасны для плода и жизни женщины. В данном случае диагностика аппендицита обязательно проводится с использованием УЗИ.

Причины воспаления аппендикса у беременных до конца не изучены. По одной из версий, увеличивающаяся в размерах матка давит на другие органы, сдвигая их. В результате происходит закупоривание просвета между аппендиксом и кишкой, которое нарушает кровообращение, ведущее к воспалению. Получается, что сама беременность, нередко, провоцирует аппендицит. По статистике среди женщин острый аппендицит диагностируется чаще именно у беременных.
Основные признаки аппендицита у беременных:
- боли в верхней части живота или области пупка, постепенно переходящие в нижнюю правую область;
- диарея, тошнота, рвота;
- высокая температура;
- отсутствие аппетита;
- бледность кожных покровов;
- потливость.
Иногда беременные отмечают боль не только над маткой, но и по всему животу, а также усиление болевых ощущений в лежачем положении на правом боку. При низком расположении отростка боль отдает в ноги, при этом характер таких болей сильно различается, поэтому обязательно показано ультразвуковое исследование.
При этом угроза сохраняется и в послеоперационный период. Показан прием антибиотиков, будущим мамам назначают общеукрепляющие средства и успокоительные, т.к. все переживания передаются малышу.
Маленькие дети часто не могут описать характер и интенсивность болей. Они плачут, капризничают, подтягивают ноги к животу. Все это затрудняет постановку диагноза. Чаще всего данному заболеванию подвержены дети школьного возраста.
Из-за физиологических особенностей детей, к аппендициту часто добавляется воспаление органов брюшины, что грозит развитием аппендикулярного перитонита. Провоцируют воспаление вирусы, инфекции, врожденные патологии отростка, попадание в просвет аппендикса каловых масс, инородных тел, гноя, паразитов.

В результате происходит отек слизистой отростка, усиление напряжения его стенок, размножение патогенной флоры, венозный застой, нарушение артериального кровообращения. Само воспаление у детей протекает гораздо острее и быстрее, чем у взрослых. Аппендицит у детей провоцируют даже ОРВИ, ангина, отит, корь, синусит, дисбактериоз, гастрит, запоры и переедание. Это обусловлено особой микрофлорой кишечника и не своевременным началом терапии. Некоторые тяжелые заболевания, вроде брюшного тифа, могут самостоятельно вызывать воспаление аппендикса. Лечение аппендицита у детей происходит только операбельным путем.
Иногда резекция аппендикса по различным клиническим показаниям противопоказана. Такие случаи встречаются реже, но имеют место быть. В итоге аппендицит лечат антибиотиками, без хирургического вмешательства. Полностью излечить отросток не получится, и аппендицит переходит в хроническую форму. В период обострения показано лечение в стационаре под бдительным наблюдением врачей. В этом случае УЗИ аппендикса позволяет видеть всю клинику воспаления, отслеживать изменения. В последствие, люди с хроническим аппендицитом обязательно должны проходить обследования 2-3 раза в год, в т.ч. ультразвуковое, т.к. воспаление может протекать скрытно без ярко выраженных болей.
Половина болезней органов брюшной полости имеет схожую симптоматику и порой сложно точно определить источник болей и прочих проявлений патологии. Ультразвуковое исследование дает возможность увидеть состояние внутренних органов и установить диагноз. Данный метод диагностики обладает рядом преимуществ, сделавших его особенно популярным:
- точность результата не менее 90%;
- при обследовании организм не получает вредного облучения как во время рентгеновского обследования;
- не требуется оперативное вмешательство;
- процедура доступна каждому, проводится быстро и недорого;
- во время ультразвукового исследования аппендицита возможно определение заболеваний других органов;
- с помощью ультразвука проводится обследование аппендикса даже при его нестандартном расположении;
- диагностика не требует специальной подготовки (клизма и пр.).
Недостатков ультразвукового исследования аппендицита немного:
- Во время процедуры некоторые участки исследуемой области могут не отображаться на мониторе. Зачастую это происходит из-за отсутствия должной подготовки к обследованию, скопления газов в кишечнике, либо если пациент страдает от избыточного веса.
- Существует привязка к специалисту, способному проводить данное обследование. Не каждый врач способен проводить такое обследование и разбираться в полученных результатах.
Половина пациентов, поступающих в больницу с подозрением на аппендицит, жалуется на типичные для этой патологии симптомы. В остальных случаях симптоматика иная, иногда схожая с проявлениями других болезней. Бывает и наоборот — диагностируется заболевание другого органа при симптомах аппендицита. Споры среди специалистов продолжаются относительного того, проводить УЗИ аппендикса каждый раз при наличии симптомов воспаления или только в нестандартном случае? Тем не менее, в определенных случаях УЗИ необходимо:
- В случае если аппендикс расположен не стандартно. Из-за этого меняется симптоматика, диагностика без УЗИ затруднительна.
- При нестандартном протекании болезни. Особенно это наблюдается у маленьких детей, беременных женщин, пожилых и слабых людей.
- Аппендицит сопровождается осложнениями и требуется срочное оперативное вмешательство. В этом случае УЗИ незаменимо, так как требует немного времени.
- Если симптомы выражены слабо, УЗИ способствует быстрой постановке диагноза.
УЗИ можно сделать независимо от того, когда был последний прием пищи. Нет необходимости ждать, пока переварится пища или очищать кишечник клизмой. Это важно при сильных болях. Отображение органов брюшной полости на экране происходит благодаря датчику, который прикладывают к животу пациента, перемещают и надавливают для получения информации о том или ином органе. Ткани, находящиеся под датчиком, можно увидеть на экране. В начале процедуры врач выявляет расположение слепой кишки, от которой отходит аппендикс. Если он расположен нестандартно, то с помощью этого метода его легко найти. В основном датчик устанавливают на животе пациента, но иногда женщинам проводят трансвагинальное обследование. Благодаря этому аппендикс видно детальнее.
Чаще во время диагностики применяется метод дозированной компрессии. На месте предположительного расположения отростка доктор делает легкие надавливания датчиком. Так кишечник освобождается от газов и внутренние органы лучше видно. Во время УЗИ аппендикса возможно четко увидеть его общий размер, в каком состоянии его стенки, имеются ли патологии соседних органов и тканей.
УЗИ может не показать истинного состояния органов брюшной полости в случае, если проводится обследование беременной женщины или человека, страдающего ожирением. Сложно выявить патологию, если в кишечнике скопилось много газов. Потому в случае планового обследования за день до процедуры нельзя употреблять продукты, провоцирующие вздутие живота.
В зависимости от случая, УЗИ аппендикса является необходимостью. Порой, без этого вида обследования невозможно точно определить диагноз, может быть допущена ошибка. Даже незначительное промедление может привести к тяжелым осложнениям. Особенно это актуально при осмотре беременных и детей. Некоторые особенности физиологии делают ультразвуковое исследование незаменимым.
Физиологическое строение женщины не всегда позволяет увидеть истинную причину болей в животе. Симптомы аппендицита путаются с признаками внематочной беременности или с воспалением придатков. Установить диагноз, полагаясь на результаты анализа крови или пальпации, затруднительно. УЗИ становится единственным решением. Оно показывает состояние всех внутренних органов. Благодаря этому врач выявит источник воспаления за несколько минут.
Из-за особенностей физиологии, у женщин аппендицит возникает чаще, чем у мужчин. У женщин органы мочеполовой системы находятся в непосредственной близости к органам ЖКТ, чуть ли не касаются друг друга. В результате воспалительные процессы половых органов могут переходить к «ближайшим соседям»: кишечнику, мочевому пузырю, мочеиспускательному каналу.
В результате усиленного кровообращения в период менструации матка становится больше и давит на соседние органы, в частности, на аппендикс. Наибольшей опасности подвергаются беременные. С каждым месяцем роста ребенка растягивающаяся матка оказывает значительное давление на окружающие ее органы. В результате нарушается кровообращение, и вероятность возникновения патологии увеличивается.
Будущие мамы наличие болей в животе объясняют «деликатным положением». Обычно это объясняется изменением физиологии внутренних органов из-за роста матки с плодом, поэтому симптомы аппендицита увидеть особенно сложно. Тем более что на последних месяцах беременности аппендикс меняет свое расположение, а это влияет на симптоматику. Кроме этого, существует ряд других, не менее опасных заболеваний со схожими признаками. Потому при обследовании беременных УЗИ проводится обязательно.
Существует мнение, что беременность провоцирует аппендицит. Из-за роста матка сдавливает соседние органы, смещает их. Аппендикс придавливается к кишечнику. В результате нарушается кровообращение, и может возникнуть воспаление. Как утверждает медицинская статистика, острый аппендицит возникает у женщин чаще именно во время беременности, особенно на поздних сроках.
Маленькие пациенты не способны точно описать какую боль и где конкретно они ее чувствуют. Они плачут, стараются лечь в «позу эмбриона». Потому определить диагноз у малышей сложно. Чаще аппендицит возникает у школьников. В связи с физиологическими особенностями, воспаление аппендикса сопровождается воспалением нескольких органов, а это влечет за собой аппендикулярный перитонит (воспаление брюшины). Причиной воспалительного процесса может быть вирусное или инфекционное заболевание, наследственность, присутствие в червеобразном отростке инородного тела, кала.
Само течение болезни у детей сложнее, чем у взрослых. Аппендицит у малышей может возникнуть даже из-за ОРЗ, ангины, кори, некоторых болезней ЖКТ и пр., если лечение не было начато вовремя. Процесс быстро развивается, и медлить нельзя. Благодаря УЗИ можно увидеть состояние аппендикса, установить причину воспаления и состояние других органов для последующего лечения.
На аппендицит указывают определенные изменения:
- при воспалительном процессе толщина стенок аппендикса превышает 3 мм;
- увеличивается диаметр аппендикса. В нормальном состоянии этот показатель — не более 7 мм;
- эхогенность жировой ткани повышена, т. е. ткани уплотнились и их способность отражать ультразвук стала выше.
При перфорации УЗИ показывает:
- стенки аппендикса утолщены неравномерно;
- структура отростка слоистая;
- свободная жидкость в брюшной полости и аппендиксе;
- наличие абсцессов, воспаление сальника.
Несмотря на наличие эффективного метода быстро распознать аппендицит, лучше не допустить возникновение этой серьезной патологии. Для этого рекомендуется следить за составом рациона, употреблять больше овощей и фруктов, следить за пищеварением. При возникновении инфекционного или воспалительного заболевания следует без промедлений обратиться к врачу.
В самом начале развития аппендицита человек часто не может указать точную локализацию боли. Испытывает болевые ощущения то около пупка справа, то ближе к желудку вверху. При движениях больно то усиливается и становится режущей, то утихает и становится тупой, ноющей.
Через несколько часов, обычно не более четырех, наступает пищеварительное расстройство. Боль становится такой сильной, что человек не может передвигаться. Характерным является то, что заболевший, пытаясь уменьшить боль, принимает позу эмбриона. В этот период боль уже имеет точную локализацию внизу живота справа, если развитие аппендицита протекает стандартно.
- Если боль утихает в положении — лежа на правом богу с согнутыми в коленях ногами, и усиливается в положении — лежа на левом боку с вытянутыми ногами, это свидетельствует об аппендиците.
- При аппендиците больно даже немного покашлять.
- При аппендиците больно постукивать по животу справа внизу.
- Если боль усиливается при отпускании после надавливания на область, где болит, это тоже показывает на аппендицит.
Все же не стоит самому давить на живот и ставить себе диагноз. Лучше при сильной боли вызвать скорую помощь.
- Частые запоры, сдавливание аппендикса при беременности, опухолями.
- Порой имеет значение наследственный фактор.
- Питание с низким содержанием клетчатки.
- Вовремя не вылеченные инфекции.
- Осмотр пациента доктором. Врач задаст уточняющие вопросы. С помощью методы пальпации осмотрит живот. Часто уже этого достаточно для постановки диагноза и госпитализации больного.
- Анализ крови. Любой воспалительный процесс можно обнаружить по анализу крови, а так как аппендицит — это воспаление, то определить его этим методом можно. При воспалении в крови отмечается повышение содержания числа лейкоцитов, но стоит учитывать, что их уровень может повыситься не только по причине воспаления аппендикса, но и при наличии в организме других воспалительных процессов. Потому этот метод диагностики является не основным, а подтверждающим.
- УЗИ — исследование при помощи ультразвука. Проводят чтобы исключить другие причины боли. Так же проводят у беременных.
- Рентген — покажет воспаление темными участками.
- Компьютерная томография — является очень точным видом диагностики.
При остром аппендиците появляется необходимость дифференциальной диагностики с заболеваниями органов брюшины, грудной клетки, сосудов, инфекционных заболеваний. Дифференциальный диагноз — это такой диагноз, с помощью которого врач может одно заболевание отделить от другого. В диагностировании аппендицита очень важно точно уставить наличие именно этого заболевания, а не рядом находящихся органов.
УЗИ — это ультразвуковое исследование, которому часто подвергают внутренние органы брюшной полости. Данный метод очень распространен и дает достаточно информации об исследуемом органе для постановки диагноза.
Многие заболевания органов ЖКТ и всей брюшной полости имеют похожие симптомы, потому без точных методов диагностики не обойтись. Лечение аппендицита требует незамедлительных действий и точных данных об объеме воспаления.
Исследование при помощи ультразвукового исследования имеют ряд плюсов, а именно:
- точные результаты, до 90% и более.
- безопасность для организма.
- доступность процедуры.
- исследование недорогое.
- быстрота метода.
- к исследованию не нужно готовиться, делать клизмы и прочее.
- в постановке дифференциального диагноза -это один из лучших методов, дающих окончательную картину воспаления.
Минусов, по сравнению с плюсами, значительно меньше.
- Иногда отдельные участки органа, который подлежит исследованию, не видно. Такое бывает при наличии лишнего веса у пациента, при большом скоплении газов.
- Необходим для исследования квалифицированный медицинский работник, разбирающийся в методе диагностики и способный объяснить результаты.
Для того чтобы произвести процедуру узи для выявления аппендицита к животу больного прикладывают датчик, для получение более четкой картинки и полноты данных об исследуемом органе, датчик перемещают, делают слегка надавливающие движения. Такие движения улучшают видимость, освобождая от газов область исследования. На экране врач видит орган, его ткани. Сначала происходит определение места расположения слепой кишки, так как она может меть нестандартное месторасположение. Обычно датчик находится на животе человека, но иногда женщинам могут предложить трансвагинальное исследование, так аппендикс врач сможет рассмотреть во всех деталях.
Врач точно увидеть с помощью УЗИ:
- размер аппендикса.
- его расположение.
- состояние его.
- патологии рядом расположенных органов, если они имеются.
Диагностика может быть затруднена:
- у беременных женщин.
- у человека с ожирением.
- у человека со скоплением газов. Потому, если обследование плановое, за сутки до него не рекомендуют употреблять продукты, вызывающее повышенное образование газов.
Дифференциальный диагноз сложно поставить, когда заболевание протекает отлично от обычных случаев, у таких пациентов:
- у заболевший в пожилом возрасте.
- у лиц со слабым иммунитетом.
- у беременных женщин.
- у маленький детей.
Сложность определения аппендицита у женщин состоит в том, что симптомы похожи не только на заболевания кишечника, но и патологии репродуктивной системы. Потому только по анализу крови и внешнему осмотру установить диагноз сложно. Присутствует большая вероятность спутать с внематочной беременность или воспалением органов малого таза. УЗИ является самым надежным методом диагностики и позволяет за несколько минут найти воспаление.
У женщин аппендицит диагностируют чаще, чем у мужчин, в связи с различным внутренним строением. Женский организм устроен так, что органы половой системы находятся близко с органами других систем. Воспаление может перейти от придатков к кишечнику, мочевому пузырю.
Еще одной особенностью строения женского организма является наличие матки, увеличивающейся во время менструации. Во время беременности растущий плод давит на близлежащие органы, что ухудшает их кровоснабжение и увеличивает риск развития воспаления.
Беременные женщины все свои болевые ощущения в животе оправдывают положением. Чаще всего неприятные симптомы действительно связаны с давлением увеличившейся матки на соседние органы. Но тем не менее, если развился аппендицит, его в такой ситуации распознать сложно. Потому беременным женщинам показано УЗИ.
Сложность диагностики аппендицита у детей состоит в том, что маленькие пациенты не могут объяснить где именно и как у них болит живот, показать. Болезнь протекает тяжелее чем у взрослых.
- Если нет сомнений, что у пациента точно аппендицит, дифференциальный диагноз установлен.
- Если аппендицит вызвал такие осложнения как сепсис, перитонит и проводят экстренную операцию.
- При срочном оперативном вмешательстве при перфорации аппендикса.
Развитие многих заболеваний возможно предотвратить, бережно относясь к своему здоровью.
-
- Придерживайтесь правильного питания. Следите за тем, чтобы употребляемая вами пища была здоровой, полезной.
- Незамедлительно лечите все инфекции и воспаления.
- Употребляйте больше клетчатки, она содержится в фруктах, ягодах.
- Следите за состоянием кишечника, его микрофлорой.
источник

