Боли в животе вполне могут иметь простое происхождение, если они вызваны перееданием или небольшими недомоганиями, однако в некоторых случаях они выступают симптомами более коварной и серьёзной патологии – аппендицита. В таком случае нужно как можно скорее обратиться к врачу, поскольку данное заболевание опасно тяжёлыми последствиями для человеческого организма и может привести к смертельному исходу, если допустить разрыв аппендикса. Можно ли на УЗИ увидеть аппендицит?
Выявление аппендицита осуществляется с помощью различных исследовательских методов. В некоторых случаях возможно скрытое протекание воспаления либо слабая выраженность основных признаков. Подобные ситуации требуют проведения УЗИ при аппендиците, цель которого – исключение других заболеваний, имеющих похожую симптоматику. Нужно сказать, что ультразвуковое исследование достигает девяноста процентов точности.
Как правило, аппендицит развивается из-за влияния полимикробной флоры, которая представлена стафилококками, кишечной палочкой, анаэробами, стрепто-, стафило- и энтерококками. Возбудители проникают в стенку аппендикса из просвета, то есть энтерогенным способом.
Также условия для возникновения аппендицита создаются во время застоя содержимого кишечника в червеобразном отростке из-за его перегиба, а также наличия в просвете гиперплазии лимфоидной ткани, каловых камней и инородных тел.
Определённую роль играют особенности питания и расположение отростка, чрезмерное употребление мяса и склонность к запорам, вследствие чего в содержимом кишечника собирается большое количество продуктов белкового распада, а это формирует благоприятную среду для размножения различных патогенных микроорганизмов. Увидит ли УЗИ аппендицит, интересует многих.
Помимо механических причин аппендицит могут вызвать паразитарные и инфекционные болезни, например, брюшной тиф, туберкулёз кишечника, амебиаз и иерсиниоз.
У беременных женщин риск появления аппендицита повышается из-за увеличения размеров матки и изменения положения червеобразного отростка и слепой кишки. Также у них отмечаются такие предрасполагающие к аппендициту факторы, как перестройка иммунной системы, запоры и перемены в кровоснабжении органов таза.
Аппендицитом называется острое воспаление аппендикса, требующее хирургической терапии. Хотя данный червеобразный отросток является рудиментарным органом, он всё ещё выполняет три главные функции:
— собирает и выращивает колонии полезной микрофлоры кишечника;
— выступает в качестве барьера, который преграждает движение разного рода инфекций.
Хотя ряд специалистов считает данный орган полезным (хотя раньше утверждалось, что он бесполезен и вреден), при его воспалении требуется избавляться от него хирургическим путём. Самым хорошим способом, который помогает выявить аппендицит при отсутствии выраженной клинической картины, является УЗИ. Врач может назначить исследование органов брюшной полости в следующих случаях:
— при жалобах пациента на боли любой интенсивности, сосредоточенные в различных местах живота (чаще всего аппендицит характеризуется болезненностью низа живота или подвздошной области с правой стороны);
— у врача есть предварительные сведения осмотра и анамнеза, которые позволяют заподозрить аппендицит;
— анализ крови наряду с ростом лейкоцитов отражает сдвиг формулы влево: в таком случае нужно исключить наличие у пациента воспаление отростка слепой кишки либо неконкретных симптомов.
УЗИ при аппендиците проводится также в нетипичных ситуациях, особенно это относится к беременным женщинам, детям и пожилым людям, а также к пациентам, которые ослаблены другими болезнями. Они могут чувствовать боли не в тех местах, которые чаще беспокоят при аппендиците. Благодаря ультразвуковому исследованию можно перестать сомневаться в происхождении болей у людей, отличающихся аномальным местонахождением червеобразного отростка. Данный рудиментарный орган может располагаться у разных людей не так, как это показано в анатомических пособиях. Поскольку этот участок слепой кишки отличается подвижностью, он способен изменять свою направленность в брюшной полости. Именно поэтому болевые ощущения могут возникать не в тех местах, которые характерны для аппендицита классического типа. В этой ситуации чаще всего применяются такие методы, как ультразвуковое исследование и компьютерная томография. УЗИ при аппендиците используется более широко, поскольку является доступным, меньше стоит и проводится быстрее. К тому же далеко не все больницы оборудованы установками КТ.
Если аппендицит характеризуется опасными осложнениями, например, перфорацией, сепсисом и гангренизацией, то требуется немедленное операционное вмешательство. Когда симптомы хорошо выражены, специалисты берут в расчёт клиническую картину в целом. Однако при неявном проявлении признаков или атипичном протекании аппендицита любое промедление с проведением операции может стоить пациенту жизни. В таком случае необходимо проведение ультразвукового исследования аппендикса. Благодаря этой процедуре появляется возможность анализа текущего состояния человека. Кроме того, практически половина патологий брюшной полости характеризуется симптомами, которые напоминают острый аппендицит. Осложняет всё то, что расположение аппендикса может быть совершенно разным, вследствие чего имеются различия в характере боли и особенностях воспаления. Именно УЗИ брюшной полости при аппендиците позволяет поставить верный диагноз и назначить пациенту своевременное и грамотное лечение.
Вплоть до восьмидесятых годов прошлого столетия использовалось рентгеновское излучение барием. Сейчас УЗИ стало более безопасным и может спокойно применяться даже для исследования детей и беременных женщин. Многие специалисты считают, что компьютерная томография является более точным методом. Однако УЗИ ему нисколько не уступает и при этом отличается доступностью и меньшей стоимостью. Если ситуация экстренная, то прибегают в первую очередь к ультразвуковому исследованию, поскольку оно позволяет быстрее всего получить сведения о состоянии пациента.
Так что аппендицит можно увидеть на УЗИ.
Это является особенно удобным при выявлении воспаления отростка у беременных женщин и детей. В силу анатомической специфики диагностировать аппендицит посредством классических методов довольно сложно. Кроме того, дети зачастую не могут доступно и связно объяснить, в каком именно месте чувствуют боль, вследствие чего постановка диагноза затрудняется, а значит, невозможно назначить правильное лечение.
Однако УЗИ имеет и свои недостатки. К примеру, из-за неправильной подготовки к процедуре, вздутия живота или излишнего веса больного на экране монитора могут не отразиться определённые области брюшной полости. Однако окончательный диагноз и определение лечения входит в обязанность хирурга, поскольку ультразвук является только способом сбора информации.
Определяет ли УЗИ аппендицит, мы пояснили.
УЗИ аппендицита не требует какой-либо особенной подготовки. К тому же данная процедура зачастую проводится по жизненным показаниям. Если пациента привозят в медицинское учреждение с острыми симптомами, то лишь УЗИ поможет максимально быстро подтвердить диагноз. Если же обследование плановое, то желательно не переедать, не употреблять пищу, которая вызывает метеорита, и приходить натощак. Исследование выполняется точно так же, как и в случае с анализом иных органов брюшной полости. Чаще всего с этой целью используются простой абдоминальный датчик, позволяющий диагностировать патологию через брюшную стенку, а также специальный гель, усиливающий контакт и улучшающий проводимость. Пациенту нужно приходить с пелёнкой и полотенцем (или салфеткой). Очень редко у женщин с отклонённым или аномально низким расположением аппендикса используется исследование посредством вагинального датчика, благодаря которому можно исключить посторонние состояния и болезни, например, апоплексию яичника, аднексит или внематочную беременность.
Аппендицит увидят на УЗИ. Важна правильная расшифровка.
Ультразвук позволяет получить однозначную и чёткую картину болезни. На мониторе отображается воспалённый аппендикс в увеличенном виде, в окружении экссудата. Если же стадия гангренозная, то заметны следы гнойного содержимого, которое выделяется из отростка. Когда болевые ощущения не имеют связи с аппендицитом, отросток отличается обычными размерами и не содержит признаков воспаления.
В некоторых случаях невозможно поставить окончательный диагноз. Обычно это бывает при пограничном состоянии аппендикса, когда он воспалён или увеличен, но при этом не имеет отчётливой картины, позволяющей ставить точный диагноз и отправлять больного на операцию.
Столь же противоречивые данные могут быть получены во время исследования человека с лишним весом или с большим количеством газов в кишечнике. В такой ситуации лучше всего провести компьютерную томографию и направить пациента на дополнительные анализы. Благодаря комплексному подходу в тяжёлых случаях можно с уверенностью подтвердить или исключить наличие аппендицита.
Покажет ли УЗИ аппендицит? Ответ однозначен – да, покажет.
источник
Аппендицит — это серьезная патология, требующая срочного хирургического вмешательства. Отсутствие классических признаков аппендицита может наблюдаться в 50% случаях. У остальных симптомы могут быть самыми разными и соответствовать другим заболеваниям. Как не ошибиться при диагностике, выбрать правильный метод и помочь пациенту?
УЗИ аппендицита в этом случае является одним из распространенных методов исследования. Ультразвуковое исследование аппендицита — безболезненная процедура, которая с помощью ультразвуковых волн позволяет провести диагностику и обнаружить признаки воспаления аппендикса или их отсутствие.
Точность такой диагностики, как УЗИ, достигает 90%. Кроме того, УЗИ аппендицита имеет целый ряд преимуществ. Прежде всего, при таком исследовании отсутствует облучение, что очень важно, если УЗИ аппендицита проводится ребенку или беременной женщине. УЗИ диагностика аппендицита позволяет сосредоточиться именно на той зоне, где болит. Этот метод весьма помогает при аномальных положениях аппендикса или при других патологиях со сходными симптомами. Среди других преимуществ метода УЗИ — быстрота исследования, доступность УЗИ (проводится с помощью обычного датчика), дешевизна исследования.
Если все признаки воспаления аппендикса налицо, вряд ли стоит терять время на УЗИ и откладывать операцию. Хотя в этом случае исследование позволит определить точное местонахождение аппендикса и поможет при операции.
Если же симптомы аппендицита выражены слабо, или признаки полностью отсутствуют, то чтобы поставить правильный диагноз, без УЗИ не обойтись. К этому исследованию прибегают и в том случае, если женщина беременна. Ведь симптомы при аппендиците во многом схожи с обычным проявлением беременности. У беременной женщины даже при аппендиците из-за того, что брюшная стенка сильно растянута, боль при нажатии может быть очень слабой или не возникать вовсе. Кроме того, болезненные ощущения при аппендиците не обязательно концентрируются в одном месте. Больную при аппендиците беспокоят слабость, тошнота, рвота. Признаки аппендицита могут быть схожи с признаками цистита, гастрита. В такой ситуации для диагностики больная направляется на ультразвуковое исследование аппендицита.
Не обойтись без УЗИ аппендицита и в том случае, если воспаление аппендикса предполагается у ребенка. Поведение ребенка при подозрении на аппендицит меняется: он не идет на контакт. Очень часто малыш просто не может объяснить, где болит. А такие признаки, как боль, тошнота, рвота, отсутствие аппетита, жидкий стул, температура могут быть признаками не только аппендицита, но и других заболеваний. В этом случае также рекомендуется проводить диагностику таким методом, как УЗИ аппендицита.
Поскольку УЗИ аппендицита чаще всего проводится ургентно, то никакая предварительная подготовка к диагностике не проводится. Больной должен освободить от одежды ту область, где будет проводиться УЗИ и лечь на кушетку.
Иногда у пациента на протяжении длительного времени могут наблюдаться повторяющиеся приступы боли в правом боку, особенно после физической нагрузки или ходьбы. Кроме тупой боли могут возникать такие признаки заболевания, как тошнота и рвота, жидкий стул. В этом случае речь может идти о хронической форме аппендицита. Для диагностики необходимо провести УЗИ аппендицита. В этом случае подготовка к УЗИ аппендицита аналогична подготовке к УЗИ брюшной полости.
За два дня до проведения УЗИ не следует употреблять в пищу продукты, повышающие газообразование, а за 12 часов до начала диагностики желательно не кушать совсем. Непосредственно перед УЗИ не следует пить воду или другие напитки, курить.
Диагностика аппендицита УЗИ проводится через брюшную полость с помощью датчика. Перед обследованием пациент укладывается на кушетку. На живот больного наносится специальный гель, который будет способствовать лучшему проникновению ультразвуковых волн во время исследования. В том месте, где пациент ощущает боль сильнее всего, устанавливается датчик. Изображение этой области появляется на экране.
Проводить диагностику аппендицита методом УЗИ не всегда просто. Ведь боль иногда локализовать не удается, а положение аппендикса в брюшной полости может быть различным. Чаще всего он располагается в правом нижнем квадранте живота, но иногда аппендикс может сдвигаться (особенно у ребенка, пожилого человека или женщины во время беременности). В таком случае врач при проведении УЗИ использует в качестве ориентира при поиске аппендикса конец слепой кишки (именно из нее берет начало аппендикс).
Чтобы аппендикс при УЗИ было видно лучше, врач применяет при исследовании метод дозированной компрессии, то есть не сильно надавливает датчиком на брюшную стенку в проекции аппендикса, петли кишечника смещаются, и из них выходят газы. Это позволяет улучшить визуализацию аппендикса при диагностике.
Точность диагностики зависит от телосложения больного. Избыточный вес, а также вздутие кишечника могут свести все попытки обнаружить аппендикс при исследовании к нулю. Но при этом врач во время УЗИ сможет получить информацию о состоянии других органов, находящихся рядом. Ведь они тоже могут быть источником боли. Поэтому УЗИ аппендицита имеет большое значение для женщин детородного периода, так как позволит исключить кисту или внематочную беременность.
Диагностика аппендицита, УЗИ позволяет поставить окончательный диагноз даже при отсутствии других признаков воспаления. Ведь аппендикс в воспаленном состоянии выглядит иначе. Если в нормальном состоянии диаметр аппендикса составляет 4-6 мм, то при воспалении он увеличивается практически в 2 раза. Это хорошо видно на экране во время проведения исследования. В 2-3 раза утолщаются и стенки аппендикса. Это так называемые прямые признаки воспаления, подтверждающие аппендицит. Но имеются и косвенные признаки аппендицита:
- изменение формы аппендикса (он может напоминать букву «S»);
- слияние стенок аппендикса на некоторых участках;
- твердость и плотность аппендикса;
- наличие в брюшной полости жидкости;
- наличие в полости аппендикса камней.
При проведении исследования у ребенка можно выявить, что аппендикс расширился в диаметре больше, чем на 6 см в диаметре, а в правой подвздошной ямке имеется жидкость. Эти признаки явно указывают на то, что аппендикс воспален, и требуется хирургическое вмешательство.
источник
Аппендицит опасен тем, что развивается быстро. Иногда бессимптомно.
Если при пальпировании брюшины врач подозревает воспаление аппендицита, то больного направляют на исследование ультразвуком. Можно ли с помощью УЗИ определить аппендицит? По статистике УЗИ определяет причину недомогания в 90% случаев.
На что обратить внимание, если вы подозреваете приступ острый аппендицит?
Первый симптом аппендицита – острая боль в правом боку. У многих пациентов наблюдается блуждающая боль, которая смещается из центра живота в правый нижний бок. Характер боли – интенсивный, режущий. Ощущения усиливаются, если пациент ходит, кашляет или переворачивается в постели.
В некоторых случаях боль появляется сразу в правой нижней части живота. Это свойственно типичному положению аппендикса, которое можно увидеть на УЗИ.
При нетипичном положении пациенты жалуются на боль:
Другие симптомы при аппендиците – температура 38° и потеря аппетита. При осложнениях пациента знобит, болевые ощущения притупляются, и учащается пульс.
Подробнее о том, как определить, аппендицит или нет:
Больной ложится на горизонтальную поверхность и указывает место, где болит. Врач осторожно надавливает датчиком на брюшину, сокращая расстояние между прибором и аппендиксом до 0,5 см. Так можно увидеть на УЗИ аппендицит и рассмотреть отросток в подробностях.
Структура и положение органа видны на мониторе. В спорных случаях диагностику повторяют. При слабых симптомах или подозрении на нетипичное положение аппендикса, врач исследует всю брюшину целиком и дополнительно органы малого таза.

На УЗИ брюшной полости видно аппендицит, который отличается от воспаленного признаками:
- По строению напоминает многослойную трубку.
- Диаметр отростка около 6 мм, стенки тонкие 2–3 мм в диаметре.
- Не спазмируется.
На УЗИ видно аппендицит, который воспален. Болезнь определяется по признакам:
- Структура неоднородная, бугристая. Местами стенки утолщены.
- Окружен рыхлой воспаленной жидкостью.
- Наблюдается волнообразное сокращение стенок.
- Орган увеличен в размерах.
Ожирение и метеоризм затрудняют диагностику. Кроме этого, в группу риска попадают:
- Дети.
- Пожилые люди.
- Беременные.
- Люди со сниженным иммунитетом.
Диагностика аппендицита у детей осложняется тем, что маленький пациент напуган. Ребенок принимает позу эмбриона из-за сильных болей и не может точно описать симптомы.
У детей приступ аппендицита и симптомы выражены ярче, чем у взрослых. Если не помочь маленькому пациенту, то из катаральной стадии отросток разовьется в гангренозную в течение суток.
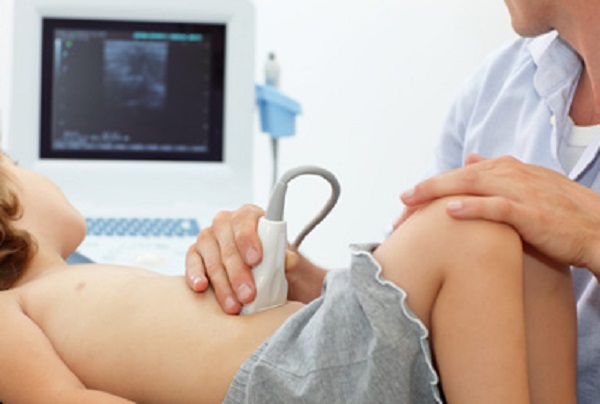
Нередко аппендицит воспаляется у детей младшего школьного возраста. Но чаще всего в подростковом с 14 до 18 лет.
- Попадание инородного тела в аппендикс (каловых масс или паразита).
- Перенесенная инфекция.
- Плохая наследственность.
Диагностика аппендицита у женщин затруднена из-за физиологических особенностей организма. Для точной постановки диагноза, врачу необходимо исключить женские болезни с похожими симптомами:
- Внематочная беременность.
- Абсцесс яичников.
- Болезни воспалительного характера.
Пальпации живота и сбора анализов для женщин с подозрением на аппендицит недостаточно. После первичного осмотра пациентка направляется на консультацию к гинекологу, а после на УЗИ органов брюшины и малого таза.

Считается, что разросшаяся матка сдвигает аппендикс. Из-за давления естественный изгиб аппендикса становится причиной перекручивания. Просвет закупоривается, и отросток воспаляется из-за нарушения кровообращения.
Признаки воспаления аппендикса у беременных:
- Блуждающая боль в животе.
- Потеря аппетита.
- Повышение температуры.
- Потливость.
- Бледность.
Опасность сохраняется после операции по удалению аппендицита. Поэтому беременным назначается курс лечения антибиотиками и прием успокоительных средств.

Преимущества ультразвука:
- Пациент не подвержен нагрузке.
- Подготовка не занимает много времени.
- Минимум дискомфорта во время процедуры.
- Результаты не нуждаются в расшифровке.
- Низкая стоимость. В среднем 1000 р.
Многие специалисты считают, что томография лучше УЗИ. Но для беременных женщин и детей исследование ультразвуком предпочтительнее.

Недостатки УЗИ:
- Из-за скопления газов или ожирения у пациента, нужные участки брюшины не видны.
- Необходим врач – ультразвуковой диагност.
- Диагностика ультразвуком не применяется, когда промедление опасно для жизни.
Несмотря на то, что УЗИ – эффективная методика, лучше не допустить развития воспаления. Для этого соблюдайте меры профилактики:
- Следите за рационом. Правильно питайтесь. Добавьте в меню кисломолочные продукты, потому что они улучшают микрофлору кишечника.
- Пейте больше негазированной воды.
- Ешьте фрукты и овощи, которые богаты клетчаткой.
- Следите за здоровьем. Посещайте врача.
- Занимайтесь спортом.
И главное: берегите себя и близких!
источник
Сильные боли в животе могут возникать по разным причинам. Когда воспаляется червеобразный отросток, человек ощущает острые болезненные ощущения в правой стороне живота. Такой воспалительный процесс называется аппендицитом, а сам отросток – аппендиксом. Определить подобное состояние, порой, бывает трудно. Только опытный врач может понять причину таких болей. УЗИ аппендицита – это простой и доступный способ определения воспаления аппендикса. Ультразвуковое исследование дает медикам возможность оценить состояние внутренних органов, рассмотреть патологический очаг и выяснить причину болей в животе.
Обследование ультразвуком хорошо воспринимается людьми и не вызывает страха и недоверия. УЗИ аппендикса имеет преимущества перед другими способами диагностики:
- процедура занимает 10-30 минут. Данные, полученные в ходе обследования, обрабатываются быстро, и заключение выдается немедленно;
- осмотр неинвазивен и безболезнен. При острых болях у детей – это большой плюс;
- отсутствие облучающего момента;
- метод способен выявить другие нарушения в организме;
- сканирование может проводиться несколько раз по необходимости.
Откуда исходит боль, понять сначала трудно. Ее локализация не определяется, она как будто перемещается по брюшной полости. Болевое ощущение может появляться в области пупка справа, в районе желудка вверху, потом смещаться вниз. Человек с трудом передвигается, так как при шевелении боль резко усиливается. Она бывает глухой и едва ноющей, потом переходит в режущую и невыносимую.
По прошествии нескольких часов, боль становится настолько нестерпимой, что человек принимает позу эмбриона, сворачивается калачиком. Передвижение становится невозможным. Ко всему присоединяется пищеварительное расстройство. На этот момент становится понятна локализация боли – она четко фиксируется в животе справа. Для начала заболевания характерно повышение температуры до 38 градусов, а также тошнота и рвота. Температура может упасть до нормальной, но потом вновь подняться до 40 градусов, что предшествует прорыву гноя, а это очень опасно. Такова стандартная картина прогрессии аппендицита.
Заподозрив аппендицит у близкого человека, не стоит впадать в панику. До приезда врачей можно попробовать определить по виду проявлений признаки аппендицита. Для этого следует проделать несколько манипуляций:
- человек может спокойно лежать на правом боку, согнув ноги, в этой «детской» позе боль прекращается. Если положить больного на левый бок и попросить разогнуть ноги, она вернется, это говорит о воспалении аппендикса;
- нет возможности кашлянуть без нарастания боли ;
- при постукивании по правой части живота снизу ощущается боль;
- если чуть-чуть надавить на болевой участок, а потом отпустить, возникает резкая боль – еще один признак аппендицита.
Определение заболевания у себя или у своих близких, конечно, возможно, но зачастую от оказания немедленной помощи зависит жизнь человека. Значит, тратить драгоценные минуты на самостоятельные манипуляции не надо, требуется срочно вызывать врачей.
Когда проявления недуга в результате обследования очевидны, пациентам назначается УЗИ, поскольку последствия бездействия опасны. Сегодня медики спорят, надо ли назначать УЗ-сканирование всем пациентам с клинической картиной аппендицита или только тем группам граждан, у которых имеется нестандартная картина воспаления. Положение отростка у разных людей имеет индивидуальный характер, поэтому симптоматика затруднена. Больные, относящиеся к группам риска (дети, беременные, пожилые), имеют, как правило, нестандартные симптомы. Не вовремя установленное воспаление отростка чревато серьезными осложнениями, при которых право на существование человека ставится в зависимость от своевременности вмешательства врачей без лишних исследований. В этих обстоятельствах УЗИ не выполняется, поскольку пациенту срочно необходимо оперативное решение проблемы. Если из-за воспаления возник сепсис, перитонит или перфорация аппендикса, немедленно проводится срочная операция.
Если аппендикс найден благодаря обследованию, но признаки, характерные для аппендицита, не просматриваются, медик ставит предварительный диагноз (аппендицит) под сомнение. Диагностировать аппендицит без обнаружения признаков воспаления нельзя. В этих обстоятельствах результат определяется, как отрицательный. Если отросток разорвался, могут быть выявлены следующие показатели разрыва:
- структура имеет слоистый и неравномерный характер;
- плотность и эхогенность сальника повышены из-за возникшего воспаления;
- кишечные петли воспалены (абсцесс).
УЗИ может показывать неоднозначные результаты при нестандартности признаков, и для подтверждения диагноза врач назначает допобследования:
- рентген;
- анализы крови и мочи;
- томографию;
- лапароскопию.
Для проведения такой разновидности УЗИ нет необходимости сидеть на диете, устраивать чистку организма, пить много воды. При подозрении на аппендицит датчик двигается по животу больного, испуская волны высокой частоты, которые отражаются от его органов и выводят на монитор общую картину. При выявлении характера воспаления у взрослых и детей медики применяют способ компрессии с дозированной нагрузкой. Врач делает слабые надавливания на анатомическое место аппендикса. При обнаружении отростка врачи обращают внимание на его внешний вид, стенки, размеры и на расположенные рядом органы. Диагноз «аппендицит» выставляется, когда проверка дает картину изменений:
- стенки толще нормы. Норма – менее 3 мм;
- увеличен диаметр (норма – до 6 мм);
- повышенная эхогенность.
Прободение аппендикса имеет показатели:
- стенки неравномерны по толщине;
- слоистость;
- наличие жидкости в аппендиксе и брюшной полости;
- сальник воспален.
Особенности физиологии женского организма затрудняют выяснение у пациентки, страдающей от боли в животе, воспаление аппендикса. При обследовании симптомы воспаления аппендикса очень похожи на проявление «женских» болезней, например, на внематочную беременность, или проявления аппендицита можно спутать с воспалением придатков. Женщины чаще страдают от этого заболевания, чем мужчины. ЖКТ (желудочно-кишечный тракт) женщины почти вплотную прилегает к органам репродукции. Ежемесячные усиления кровообращения вызывают увеличение объема матки. Матка, увеличиваясь, давит на ближайшие органы. Аппендикс тоже подвергается давлению. От воздействия со стороны матки и может развиться воспаление. Осмотр ультразвуком обычно проводится через брюшную стенку, но определить аппендицит у женщины по УЗИ достоверно можно с помощью и трансвагинального обследования. Дело в том, что симптомы аппендицита похожи у женщин на болезни кишечника и репродуктивных составляющих, которые находятся рядом с воспаленным органом.
Увидеть аппендицит у женщины, вынашивающей ребенка, сложно, поскольку растущий внутри малыш давит на все органы, в том числе и на аппендикс. Это снижает снабжение органов кровью и создает благоприятную обстановку для развития инфекции. Будущие матери должны обязательно пройти проверку на аппендицит, так как 3-3,5% больных этим недугом составляют женщины, вынашивающие дитя. По общепринятому положению, воспаление аппендикса происходит из-за забивания расстояния между ним и слепой кишкой. Копролиты (мелкие каловые камешки) закрывают это пространство, чем провоцируют отекание и воспаление. Увеличивающаяся матка растет и занимает в малом тазу все больше и больше места. Она препятствует нормальному кровообращению в отростке и вызывает его воспаление.
Опасной можно назвать ситуацию, когда у ребенка возникает подозрение на воспаление аппендикса. Малыш не может рассказать, где и что его беспокоит. Дети плачут и капризничают, ложатся в позу эмбриона, так, как подсказывает им сама природа. Причиной таких проявлений у детей может быть простуда, ангина или заболевание, связанное с вирусом. Особенностью аппендицитных проблем у маленьких пациентов является то, что попутно возникают проблемы и в других органах. Родители теряются и не могут определиться, что же болит у их дитя. В «детском» случае ультразвуковой анализ состояния ребенка просто необходим. УЗИ аппендикса у ребенка делается через брюшную полость, что не пугает его и не приносит неприятных ощущений. Течение недуга у малышей проходит сложнее и тяжелей. Сначала он выглядит, как обычная простуда, расстройство желудка или ангина. Однако ребенок плачет, морщится от боли, и ничего ему не помогает: ни уговоры, ни пилюли. Реагировать надо быстро, поскольку воспаление у малышей развивается стремительно. УЗИ прояснит картину, медики вынесут вердикт по состоянию аппендикса. Установление причины болей у ребенка в животе требует собранности родителей и их оперативности.
Любая городская или районная поликлиника предоставляет больным возможность обследоваться с помощью УЗИ. Частные медицинские центры и организации проводят подобные осмотры, в среднем, за 800 рублей.
В ходе проведения УЗИ при болезненных симптомах монитор показывает однозначную картину: увеличение воспаленного отростка, окруженного экссудатом. Врач сравнивает полученные данные с установленными нормами. Здоровый аппендикс выглядит следующим образом:
- изогнутый, консистенция – трубчатая;
- сечение – круглое;
- окончание – слепое;
- толщина стенок – до 3 мм;
- диаметр – до 6 мм (максимум – 7 мм);
- сокращений стенок нет.
Воспаленный аппендикс имеет признаки:
- структура трубчатая. Окончание – слепое;
- сечение напоминает мишень;
- толщина стенок и диаметр увеличены;
- возможно присутствие калового камня в просвете (1 см).
Бывают случаи, когда аппендикс имеет установленные нормативные показатели, а боли присутствуют, тогда их причину врачи ищут в пороках других органов.
Аппендикс прободенного типа имеет прерывистую структуру в виде слоев. Стенки его утолщены неравномерно. Эхогенность находящейся вокруг него жидкости повышена. Ее окружает воспаленный сальник. В кишечных петлях наблюдаются абсцессы.
Воспаленный аппендикс в сечении напоминает мишень. Он наполнен воздухом, который при нажатии не выходит. Присуща трубчатость. Оканчивается слепо. Толщина стенок – больше 3 мм, а диаметр превышает 6 мм. Постановка диагноза «аппендицит» может осложняться наличием в кишечнике газов, поэтому, если осмотр пациента имеет плановый характер, он должен это учитывать и не употреблять накануне продукты, вызывающие газообразование.
источник
Есть несколько причин, по которым может сильно болеть живот. Одна из них – воспаление придатка слепой кишки. Если подозревается такой диагноз, врач назначает УЗИ аппендицита. Это востребованный диагностический метод, который предоставляет врачу и пациенту исчерпывающую информацию о состоянии тканей и внутренних органов.
Своевременная диагностика иногда может стать вопросом жизни или смерти.
Для воспаления аппендикса типичными считаются некоторые симптомы. Половина пациентов, обращающихся к врачу с острой болью в животе, подозревают у себя аппендицит, и находят симптомы, характерные для данного заболевания. Остальные же говорят об иных симптомах, которые вполне могут быть проявлениями других болезней. Случается, и наоборот, – при проявлениях казалось бы, типичного аппендицита, а в конечном диагнозе отражено неблагополучие другого органа.
Нетипично болезнь протекает у следующих категорий пациентов:
- пожилые люди;
- больные со сниженным иммунитетом;
- беременные и кормящие женщины;
- дети.
Рекомендуют делать УЗИ отростка в следующих случаях:
- При атипичной локализации аппендикса. Это приводит к смене симптомов и без обследования ультразвуком поставить верный диагноз становится проблематично.
- Если болезнь протекает нестандартно.
- Если аппендицит осложнён и требует немедленного оперативного вмешательства. В этом случае применяют УЗИ, как наиболее точный и быстрый способ узнать всю необходимую информацию.
- Если врач подозревает воспаление аппендикса, но симптомы выражены слабо, ультразвук поможет быстро поставить диагноз.
- Если анализ крови демонстрирует сдвиг формулы с увеличением числа лейкоцитов.
- Если нужно исключить, что отросток слепой кишки воспален на фоне неявных, размытых симптомов заболевания.
Первоначально, специалист проводит поиск червеобразного отростка, после чего его проверяют на наличие воспалительного процесса. В ходе такой проверки ставят целью определить:
- размеры аппендикса и его расположение;
- наличие содержимого, его характер и объем;
- толщину стенок отростка;
- расположение аппендикса и состояние прилежащих тканей;
- состояние близлежащих органов.
Ультразвуковое обследование аппендикса у взрослых и детей включает в себя несколько этапов:
- осмотр верхнего отдела прямой кишки;
- поиск подвздошных сосудов;
- осмотр подвздошной мышцы, а также пространства за подвздошной кишкой;
- осмотр области, расположенной за слепой кишкой;
- осмотр малого таза, прямокишечно-маточного углубления и правого яичника.
Физиология женского организма не всегда дает возможность понять настоящую причину болей в животе.
Аппендицит встречается чаще у представительниц прекрасного пола, и виной этому физиологические различия мужского и женского организмов. Причина в том, что женские половые органы почти прилегают к органам желудочно-кишечного тракта.
Обычно УЗИ червеобразного отростка проводится сквозь брюшную стенку, но случается, что женщинам проводят обследование при помощи трансвагинального датчика. Таким способом исследование лучше показывает аппендикс.
Во время беременности червеобразный отросток подвергается обязательному обследованию. Бытует мнение, что гестация может стать толчком к развитию аппендицита.
Если аппендикс придавлен, его кровообращение оказывается нарушенным и возрастает риск воспаления. Статистика гласит – чаще всего воспаленный аппендикс удаляют беременным, особенно велик риск воспаления на поздних сроках гестации.
Диагностика аппендицита у детей осложнена тем, что маленькие пациенты не всегда могут точно описать характер боли и её расположение. Они просто плачут и нередко принимают “позу эмбриона”, зачастую не давая нормально пальпировать болезненную область.
Регистрируется много случаев воспаления аппендикса у школьников.
Это может повлечь за собой опасное осложнение – аппендикулярный перитонит, то есть воспаление брюшной полости. Причиной патологического процесса может стать:
- перенесенная инфекционная или вирусная болезнь;
- присутствие кала или инородного тела в аппендиксе;
- наследственность.
Болезнь протекает у детей тяжелее, чем у взрослых. Толчком к развитию воспалительного процесса у малышей может стать банальная простуда, болезни желудочно-кишечного тракта, корь или ангина. Если вовремя не начать необходимое лечение и запустить процесс, то воспаление быстро развивается и промедление тут недопустимо.
Что будет видно на исследовании? УЗИ даст возможность оценить состояние червеобразного отростка, поможет выяснить причину воспаления и покажет функционирование других органов для дальнейшего комплексного лечения.
При аппендиците специальной подготовки от больного не требуется. К тому же обычно УЗИ выполняется в экстренном порядке. Когда у пациента, поступившего в больницу, наблюдается острая фаза аппендицита, и быстро уточнить диагноз можно только с помощью ультразвука.
На плановом обследовании больной должен придерживаться нескольких простых правил:
Состояние червеобразного отростка оценивается по результатам ультразвукового обследования.
Нормальный аппендикс должен иметь следующие признаки:
- изогнутую форму и трубчатую структуру, состоящую из нескольких слоев ткани;
- круглое сечение;
- слепое окончание;
- отсутствие сокращений стенок и содержимого;
- диаметр стенок – до 6 мм, толщина – до 3 мм.
Воспалённый отросток на УЗИ проявляет себя следующим образом:
- трубчатая структура, оканчивающаяся вслепую;
- поперечное сечение, схожее с мишенью;
- невозможность сдавления;
- увеличенная толщина стенок и их диаметр;
- в просвете отростка возможно обнаружение калового камня, диаметром не боле 1 см.
На УЗИ могут быть выявлены признаки нарушения целостности аппендикса:
- отрывистая и слоистая структура неравномерных стенок отростка;
- повышение плотности и эхогенности сальника за счет его воспаления;
- выпот в брюшине и в области локализации аппендикса;
- абсцессы кишечных петель.
Случается, что выявить аппендикс в ходе обследования не удается и признаки воспаления не видны – это значит, что речь идёт об отрицательном результате. Визуализация аппендикса без признаков воспаления говорит об истинно-отрицательном результате. Если же червеобразный отросток находится, но симптомы воспаления смазаны или их выявлено мало, то считается, что результат обследования сомнителен.
Если врач ставит диагноз “острый аппендицит”, чтобы его подтвердить в дополнение к УЗИ могут быть назначены следующие обследования:
- клинические анализы мочи и крови;
- лапароскопия
- рентгеновское исследование;
- компьютерная томография.
Ультразвуковое изучение червеобразного отростка будет информативным независимо от того, пустой кишечник или нет. Пациенту нет необходимости голодать перед процедурой или использовать очистительную клизму, что очень важно при интенсивной боли.
В ходе УЗИ аппендикс изучается посредством высокочастотного датчика, который прижимают к коже живота и перемещают для того, чтобы визуализировать органы. В первую очередь, устанавливают расположение аппендикса, а затем ищут в нем признаки воспаления. Все манипуляции могут занять несколько минут, а могут и полчаса – в зависимости от опыта врача и расположения отростка.
Трудности в обнаружении аппендикса могут возникнуть:
- у беременных женщин;
- у полных людей, масса тела которых значительно превышает норму;
- у пациентов, страдающих метеоризмом.
Ультразвуковое исследование обладает высокой точностью: с его помощью врач может определить заболевание с вероятностью в 90%.
У методики есть ещё целый ряд преимуществ перед рентгенологическим исследованием:
- Пациент не испытывает лучевой нагрузки.
- Диагностика доступна, как докторам, так и больным.
- Обследование не доставляет дискомфорта пациенту.
- Есть шанс обнаружить все причины болей в изучаемой области.
- Высокая скорость получения информации.
- Относительно низкая стоимость процедуры.
На УЗИ брюшной полости видно ту область, которая является источником боли. Это важный нюанс при изучении аномально расположенного отростка и обнаружении сопутствующих патологий.
Обследовать червеобразный отросток при помощи УЗИ можно в любой бюджетной поликлинике. Кроме того, качественные медицинские услуги доступны в частных диагностических центрах. Средняя цена УЗИ аппендикса составляет около 800 р.

Конечно, пройти ультразвуковое исследование. С этой процедурой медлить ни в коем случае нельзя при наличии значительного дискомфорта.
Несмотря на то, что нормальный аппендикс сложно разглядеть на экране УЗ-аппарата, такой диагностический метод как УЗИ является самым информативным при выявлении болезней отростка.
Положительный результат визуализации – это повод для немедленного хирургического вмешательства. Сомнительный результат означает рекомендацию дополнительных исследований.
источник
Воспалительный процесс, проходящий в отростке слепой кишки, называется аппендицит. Заболевание нередко начинается без каких-либо признаков или имеет симптомы, которые схожи с другими болезнями брюшной полости. Это затрудняет диагностику состояния и может привести к осложнениям (перитониту, сепсису). УЗИ при аппендиците помогает определить текущее состояние больного, а также источник воспаления.
С помощью УЗИ можно точно определить начальную стадию заболевания. Это связано с тем, что большая часть пациентов обращается к врачу, когда боль становится невыносимой, а УЗИ аппендикса – один из единственных методов, который может сохранить жизнь человеку в экстренной ситуации.
Симптомы классического аппендицита:
- ноющая, колющая боль. Первые часы она локализуется в области пупка, далее ощущается в правой нижней части живота;
- расстройство стула, тошнота, рвота;
- повышение температуры до 40 градусов.
Диагностику с помощью УЗИ проводят при:
- локализации аппендикса, расположенного атипично;
- нестандартном характере болевых ощущений;
- признаках осложнения аппендицита, которые требуют срочного оперативного вмешательства;
- исключении или подтверждении патологии при вялотекущем воспалении;
- сдвиге формулы с увеличением лейкоцитов;
- лапароскопии и удалении аппендицита (аппендэктомии) для контроля за состоянием больного.
Нередко процедура позволяет обнаружить проблему в экстренных случаях, поэтому особых приготовлений не требуется.
При плановом УЗИ аппендицита следует придерживаться правил:
- за 2 дня исключить продукты, вызывающие газообразование;
- не переедать;
- легкий перекус за два часа до исследования.
Для проведения УЗИ при аппендиците у взрослого человека используют абдоминальный датчик, которым водят по брюшной стенке в правой нижней части живота. Иногда у женщин встречается атипичное положение отростка, и аппендицит определяют с помощью вагинального датчика. В процессе обследования специалист слегка надавливает на исследуемую область, что выводит газы и облегчает постановку верного диагноза.
По статистике, представительницы слабого пола чаще обращаются к врачу с аппендицитом, чем мужчины. Это связано с анатомическими особенностями органов малого таза. Мочеполовая система плотно прилегает к ЖКТ, при развитии и запущении патологии воспаление передается кишечнику.
Признаки заболевания схожи с внематочной беременностью либо с болезнями яичников. Ультразвуковое исследование позволяет исключить гинекологические проблемы и предупредить развитие осложнений.
На поздних сроках беременности аппендикс смещается кверху, нередко сдавливается растущей маткой, кровообращение органов ухудшается. При аппендиците характер болей имеет нетипичную симптоматику и может быть связан с другими заболеваниями, что опасно для ребенка и будущей мамы.
Смотрите видео от специалиста что делать беременной если беспокоит аппендикс:
В детском возрасте УЗИ необходимо из-за того, что ребенок не может точно описать, где у него болит. Аппендицит у детей – угрожающее жизни состояние, так как в брюшной полости расположено много кровеносных сосудов, то воспаление может быстро перерасти в перитонит.
Признаки заболевания у ребенка сопровождаются плачем, подтягиванием ног к животу, капризами. Воспаление протекает остро, с нарушением венозного кровообращения, отеком слизистой кишечника.
Вылечить состояние можно только с помощью хирургического вмешательства.
Состояние оценивается после изучения кишечника на экране. Можно на УЗИ увидеть не только признаки аппендицита, но и другие болезни брюшной полости.
- структура аппендикса имеет несколько изогнутую форму, хорошо видно несколько слоев ткани, выстилающих отросток;
- круглое сечение;
- слепой (закругленный) конец;
- диаметр стенок до 5–6 мм, толщина – 3–4 мм.
Признаки аппендицита на УЗИ:
- отечность, наличие жидкости в самом органе – увеличение размера и диаметра;
- повышение эхогенности (окрашивание тканей в белый цвет, что свидетельствует о воспалительном процессе) в сальнике и жировой клетчатке;
- прерывистая, слоистая структура аппендикса;
- неравномерное утолщение стенок;
- в запущенных случаях, когда имеются симптомы острого живота, виден абсцесс брюшной полости.
Также смотрите видео как выглядит аппендицит на ультразвуковой диагностике:
Пример острого состояние при беременности, смотрите в видео:
Достоверно понять, показывает ли УЗИ аппендицит у взрослого человека, можно после заключения специалиста.
Делитесь информацией с близкими людьми, чтобы они смогли понять, как правильно действовать при симптомах острого живота, и обращались за помощью к врачу. Оставляйте комментарии, ваши истории. Будьте здоровы.
источник

Одним из наиболее часто встречающихся патологий у детей и взрослых является воспаление червеобразного отростка (аппендикса), или аппендицит. Рассмотрим, виден ли аппендицит на УЗИ брюшной полости, и целесообразно ли использовать эту диагностическую методику.
Для диагностики аппендицита используют клинические, лабораторные и инструментальные методы. Опытный врач может поставить диагноз на основе жалоб и осмотра пациента в 50% случаев. В остальных случаях проявления болезни могут быть скрыты, или жалобы пациента напоминают другие патологии.
В таких случаях раньше использовали рентген-диагностику, которая помогала дифференцировать атипичные формы аппендицита. С развитием УЗИ, его стали применять, когда клиническая картина вызывала сомнения и требовалось исключить заболевания со схожей симптоматикой. К ним относятся:
- острый или хронический холецистит;
- разрыв кисты яичника;
- внематочная беременность;
- острый пилонефрит;
- цистит;
- мочекаменная болезнь;
- болезнь Крона;
- инфаркт сальника;
- мезентериальный лимфаденит;
- карциноид и др.
Многие из этих патологий дают четкую картину на УЗИ, и это позволяет исключить воспаление червеобразного отростка. Но можно ли по УЗИ брюшной полости определить, есть ли аппендицит, зависит от нескольких факторов, среди которых следующие:
-
расположение слепого отростка;
- наличие газов в кишечнике;
- толщина подкожного жирового слоя.
Также индивидуальная чувствительность пациента к боли играет роль при обследовании, так как его проводят без подготовки, в слепой кишке в норме есть определенное количество газов и диагност, чтобы улучшить визуализацию использует дозированную компрессию, надавливание датчиком.
Такой прием позволяет вытеснить газы из слепой кишки, ведь они не пропускают ультразвук, тем самым создав акустическое окно для поиска и изучения червеобразного отростка.
Заболевание регистрируется у 10% детей старше 5 лет и людей до 40 лет, хотя не исключена возможность развития у пожилых. Червеобразный отросток слепой кишки расположен в области правой подвздошной ямки и воспалительный процесс в нем называют аппендицитом. Заболевание начинается остро, разлитой болью в животе, затем она постепенно принимает очаговый характер и локализуется в правой нижней части живота.
Поскольку отросток может иметь длину от 0,5 до 25 и более сантиметров, располагаться ретроцекально или спускаться в малый таз, в 50% случаев клиническая картина заболевания отличается от классической формы аппендицита. Симптоматика также может быть стертой у детей, беременных, пожилых.
Основные жалобы пациентов, следующие:
-
боль, не всегда имеет четкую локализацию, может иррадиировать в пупок, позвоночник, стихание и затем повторное развитие сильного болевого синдрома часто указывает на перфорацию и развитие перитонита;
- температура, обычно не превышает 38 градусов Цельсия;
- тошнота и рвота, а также снижение аппетита могут маскировать патологию под инфекционно токсические заболевания;
- диарея, чаще встречается у детей, вместе с температурой является важным прогностическим признаком у малышей, которые не могут точно описать свои жалобы.
Также у пациентов бывает сухость во рту, язык обложен, присутствуют специфические симптомы аппендицита.
Увидеть аппендицит на УЗИ брюшной полости можно не всегда, особенно если он имеет ретроцекальное расположение. Поиски ведут от илеоцекального угла, откуда отходит. Несмотря на то что его размеры могут сильно варьировать, диаметр органа не должен превышать 6 мм, а толщина стенок не более 3 мм. Именно увеличение диаметра и толщины стенок является первым признаком воспаления.
Выпот можно обнаружить и в брюшной полости, например, в Дугласовом пространстве у женщин. Окружающие отросток ткани становятся гиперэхогенными, более плотными. Это связано с инфильтрацией их лейкоцитами и макрофагами.
В дальнейшем при развитии заболевания возможна перфорация стенки червеобразного отростка и выход содержимого в брюшную полость, с образованием гнойных полостей. На УЗИ можно увидеть прерывистость стенки и гипоэхогенное образование рядом с отростком.
На ранней стадии развития заболевания, информативно проведение дуплексного сканирования, которое показывает усиление кровотока в органе. Также у женщин используют трансвагинальное УЗИ, для обнаружения аппендицита с атипичным низким расположением.
По каким симптомам распознать аппендицит озвучено в этом видео.
УЗИ брюшной полости для диагностики аппендицита имеет следующие преимущества:
-
безопасность;
- простота проведения;
- дешевизна;
- не инвазивность;
- высокая информативность.
При диагностике аппендицита у детей, УЗИ брюшной полости используют наиболее часто, так как в детском возрасте заболевание протекает нетипично, да и ребенок не всегда может объяснить, что его беспокоит, где локализуется боль. Червеобразный отросток участвует в формировании иммунитета, поэтому удаление аппендицита у детей должно проводиться только после уточнения диагноза с помощью УЗИ.
УЗИ брюшной полости в большинстве случаев показывает такое заболевание, как аппендицит, поэтому его используют для первичной и дифференциальной диагностики. Для проведения обследования специальной подготовки не требуется. Его проводят трансабдоминально, реже трансвагинально. УЗИ простая, недорогая и информативная методика, используемая при диагностике аппендицита.
источник
УЗИ аппендицита — не самый точный, но наиболее дешевый и простой в реализации метод. При катаральном аппендиците визуализация аппендикса удается в 30% случаев, при деструктивном — в 80%.
Увидеть аппендицит на УЗИ можно при помощи ряда специфических признаков:
- размер червеобразного отростка на УЗИ (в норме около 1 см, при аппендиците увеличен более чем на 7 мм);
- толщина стенок (в норме до 3 мм, при аппендиците превышает этот показатель);
- наличие содержимого (в норме – отсутствует);
- состояние тканей отростка (на аппендицит указывает прерывистая и слоистая структура);
- эхогенность окружающей жировой ткани (при аппендиците – повышена).
Дуплексное сканирование при аппендиците показывает увеличенную плотность сосудов в стенках аппендикса. Если с помощью УЗИ обнаружить следы воспаления аппендикса не удалось, врач изучает состояние расположенных рядом органов и тканей, чтобы найти причину дискомфорта. Так, схожие с аппендицитом симптомы могут иметь воспалительные процессы органов малого таза и внематочная беременность.
Пограничные результаты (например, увеличение размера аппендикса на 6 мм, или толщина стенок ровно 3 мм) требуют продолжения исследований: проведения КТ, МРТ, иногда – рентгена.
Аппендицит, или воспаление червеобразного отростка прямой кишки – заболевание, которое имеет специфическую клиническую картину. То есть набор клинических признаков (симптомов), по которым врач может заподозрить наличие именно этого диагноза.
Но по статистике типичная клиническая картина наблюдается только у 50 % пациентов. У другой половины симптомы могут быть выражены слабо, иначе или практически отсутствовать. Причиной тому могут служить физиологические особенности расположения аппендикса, а также такие факторы, как возраст (детский или пожилой), беременность, ослабленность организма. В этом случае распознать аппендицит без специальных диагностических методов, к которым относится УЗИ брюшной полости, сложно даже для опытного хирурга.
В противоположенной ситуации клиническая картина с симптомами аппендицита может оказаться проявлением заболевания другого, расположенного рядом со здоровым аппендиксом органа.
Поэтому УЗИ необходимо проводить для подтверждения и уточнения предварительного диагноза. Ввиду простоты и доступности процедуры он проводится во всех случаях, но наиболее актуальной диагностическая процедура является:
- для детей, которые в силу возраста не могут объяснить, где и как у них болит живот, и о недуге можно догадаться только по капризному, плаксивому настроению и попыткам закрыть живот руками, коленями;
- для женщин, гинекологические заболевания которых могут иметь схожую с аппендицитом симптоматику.
Ультразвуковая диагностика помогает в постановке верного диагноза, но окончательный вердикт выносит лечащий врач на основе комплекса данных о симптомах, результатов лабораторных анализов и заключений методов функциональной диагностики.
Широкое использование УЗИ в отечественной медицине началось с 80-х годов прошлого столетия. Появление ультразвука позволило отказаться от рентгеновского излучения, которое способно принести вред организму, и сделать диагностику полностью безопасной для всех людей, включая беременных женщин.
Помимо УЗИ, безопасными считаются МСКТ (мультиспиральная компьютерная томография) и МРТ (магнитно-резонансная томография), но только ультразвуковое исследование можно назвать самым доступным диагностическим методом: аппарат УЗИ есть в каждой поликлинике, а при платном проведении процедуры затраты на ультразвук будут на порядок меньше, чем на томографию.
УЗИ не требует никакой подготовки, не имеет ограничений и противопоказаний. Оно абсолютно безболезненно и занимает всего несколько минут. Результаты обследования пациент получает сразу, поэтому быстрое подтверждение диагноза позволит незамедлительно начать лечение при необходимости.
УЗИ-диагностика аппендицита обладает высокой степенью эффективности, но приблизительно для 10 % людей она имеет низкую результативность. Это происходит по двум причинам: избыточный вес и вздутие живота. Чаще необходимость в ультразвуковой диагностике возникает экстренно, поэтому подготовиться к процедуре (исключить из рациона продукты, способные стать причиной повышенного газообразования) заранее для пациента невозможно.
Результаты исследований, требующих дешифрования, зависят от человеческого фактора. Риск столкнуться с некомпетентным врачом, который не сможет правильно расшифровать изображение, которое аппарат УЗИ покажет на мониторе, в современной медицине очень низок. Но при проведении процедуры неопытным врачом время обследования может существенно увеличиться.
УЗИ аппендикса – червеобразного отростка прямой кишки – не требует от пациента подготовки. Врач использует абдоминальный датчик (иногда, при анатомических особенностях расположения аппендикса у женщин – трансвагинальный датчик), то есть обследование проводится через брюшную стенку.
Врач находит конец слепой кишки и слегка надавливает на эту область датчиком, чтобы улучшить визуализацию после удаления газов и смешения петель кишечника (дозированная компрессия). После изучения аппендикса врач осматривает органы малого таза, а у женщин – дугласово пространство (углубление между маткой и кишечником) и область правого яичника.
Таким образом, при помощи УЗИ можно с высокой степенью точности определить аппендицит у взрослых и детей, а при отрицательном результате ультразвуковой диагностики понять причину возникновения болевого синдрома и других симптомов, напоминающих аппендицит.
источник



 расположение слепого отростка;
расположение слепого отростка; боль, не всегда имеет четкую локализацию, может иррадиировать в пупок, позвоночник, стихание и затем повторное развитие сильного болевого синдрома часто указывает на перфорацию и развитие перитонита;
боль, не всегда имеет четкую локализацию, может иррадиировать в пупок, позвоночник, стихание и затем повторное развитие сильного болевого синдрома часто указывает на перфорацию и развитие перитонита; безопасность;
безопасность;