Диагностическое УЗИ аппендицита позволяет разрешить сложные клинические случаи в хирургической практике. Исследование отражает кишечную структуру трубчатого строения, которое начинается от конца слепой кишки. При своем воспалении аппендикс формирует распространенные симптомы острого живота, которые все чаще имеют скрытое или латентное течение. Прочное вхождение диагностической процедуры с использованием ультразвуковой волны в план обследования пациентов позволяет увидеть истинный патологический процесс.
При хирургическом осмотре пациентов с резкой болью в животе приблизительно у половины из них обнаруживаются классические достоверные и косвенные симптомы при аппендиците. Другая часть экстренных больных имеет принципиально отличные проявления воспалительного процесса, который маскируется под заболевание других органов. Возникают в практике врачей и иные случаи, когда диагностика аппендицита позволяет установить заболевания смежных анатомических областей.
Множество споров ведется уже долгое время по поводу того, необходимо ли проводить УЗИ аппендикулярного отростка при подозрении на его воспаление у каждого пациента. Одни специалисты указывают на обязательное выполнение обследования, другие – на необходимость УЗИ, когда аппендицит невозможно выявить по клинической картине, лишь косвенно указывающей на воспаление придатка кишечника.
Определять аппендицит по УЗИ диагностически важно у лиц с аномально расположенным органом. Чаще всего это устанавливают уже в ходе обследования, когда пациента уже настигли мучительные симптомы. Нехарактерное расположение органа, обнаруженное на УЗИ, изменяет симптоматику воспалительного заболевания и усложняет диагностический поиск.
Обычно нестандартная картина аппендицита выявляется у следующих категорий пациентов:
- У детей различных возрастных групп. Хронические заболевания пищеварительного тракта у младенцев и малышей повышает риск аномально расположенного аппендикса и возможный его заворот.
- УЗИ аппендицит обнаруживает в аномальных местах и у беременных женщин, у которых дополнительное давление на иммунный орган создает физиологически увеличенная матка.
- Затруднительно диагностировать аппендицит бывает возможно и у лиц пожилого возраста, когда происходят необратимые изменения органов и их систем в связи со старением.
Если острый живот не угрожает жизни этих пациентов, им показано незамедлительное проведение диагностического УЗИ. Угроза опасных осложнений аппендицита диктует отмену обследования с помощью ультразвуковой волны.
Точность исследования на основе возможностей ультразвука достигает в отношении органов брюшной полости 90 %. Высокая информативность метода сопровождается также другими преимуществами:
- Показать состояние аппендикса УЗИ может без дополнительной дозы облучения. Каждый определенный орган ранее обследовался в рентгеновских лучах после употребления контрастной бариевой смеси, что создавала радиационную нагрузку.
- Явным преимуществом УЗИ является быстрота диагностического метода. Аппендицит можно распознать за несколько минут после установки датчика на соответствующую анатомическую область.
- Исследовать предоставляется возможность довольно большую зону, где порой видно и патологию смежных органов. Это имеет наиболее выраженную диагностическую важность для женщин при беременности и вне ее.
На фоне положительных моментов ультразвукового метода обследования может выявляться высокая зависимость исследования от опыта врача. Эхогенность различных структур может быть одинакова, равно как и органов, пораженных патологическим процессом. Очень часто вопрос, можно ли по УЗИ определить аппендицит, зависит от знаний клинического специалиста.
УЗИ аппендикса у взрослых и детей не требует долгих подготовительных этапов. Аппаратура в ходе обследования также используется стандартная и включает компьютеризированную технику со специальными датчиками. При попадании в кабинет ультразвуковой диагностики с пациентом происходит следующее:
- Больного просят освободить от одежды переднюю брюшную стенку. Далее его приглашают прилечь на горизонтальную кушетку с приподнятым головным концом.
- Соответствующий участок кожи в проекции интересуемой зоны брюшной полости покрывают гелеобразным средством, которое способствует оптимальному соприкосновению кожи и датчика.
- Прибор, передающий сигнал на экран, устанавливают на поверхность живота. Для лучшей визуализации врач может слегка надавливать на брюшную полость, что может вызывать некоторый дискомфорт или болезненность, особенно если воспаление все-таки присутствует.
- Если трансбрюшинное исследование достоверно не показывает аппендикулярные признаки, у женщин возможно осмотреть отросток другим путем. Трансвагинальные датчики уменьшены по размерам и имеют другие физиологические особенности, что позволяет рассмотреть аномальные формы расположения аппендикса, и тут необходимо взять с собой специально презерватив.
За годы существования ультразвука были определены оптимальные параметры иммунного органа, которые соответствуют его оптимальной деятельности. Так, стенка органа находится в привычном режиме, если по толщине не превышает 3 миллиметров. Диаметр аппендикса не должен превышать 7 миллиметров, что соответствует его оптимальной функциональности.
Воспаленный аппендикс вовлекает в патологический процесс окружающие ткани, в частности жировую клетчатку, которая уплотняется. Питающие орган сосуды также способны расширяться и образовывать в стенке органа густую сеть, хорошо заметную на УЗИ.
Особенности конституции пациента напрямую определяют качество информации, полученной в ходе УЗИ. Тем не менее, если даже выраженный слой подкожной клетчатки не позволяет обнаружить аппендикс, на его воспаление могут указать косвенные признаки. В целом, УЗИ позволяет дать однозначный ответ на вопрос, есть аппендицит у конкретного пациента или нет. Диагностическое заключение выносит на основе метода только врач-хирург, который опирается на описание УЗИ-картины эндоскописта.
источник
Сильные боли в животе могут возникать по разным причинам. Когда воспаляется червеобразный отросток, человек ощущает острые болезненные ощущения в правой стороне живота. Такой воспалительный процесс называется аппендицитом, а сам отросток – аппендиксом. Определить подобное состояние, порой, бывает трудно. Только опытный врач может понять причину таких болей. УЗИ аппендицита – это простой и доступный способ определения воспаления аппендикса. Ультразвуковое исследование дает медикам возможность оценить состояние внутренних органов, рассмотреть патологический очаг и выяснить причину болей в животе.
Обследование ультразвуком хорошо воспринимается людьми и не вызывает страха и недоверия. УЗИ аппендикса имеет преимущества перед другими способами диагностики:
- процедура занимает 10-30 минут. Данные, полученные в ходе обследования, обрабатываются быстро, и заключение выдается немедленно;
- осмотр неинвазивен и безболезнен. При острых болях у детей – это большой плюс;
- отсутствие облучающего момента;
- метод способен выявить другие нарушения в организме;
- сканирование может проводиться несколько раз по необходимости.
Откуда исходит боль, понять сначала трудно. Ее локализация не определяется, она как будто перемещается по брюшной полости. Болевое ощущение может появляться в области пупка справа, в районе желудка вверху, потом смещаться вниз. Человек с трудом передвигается, так как при шевелении боль резко усиливается. Она бывает глухой и едва ноющей, потом переходит в режущую и невыносимую.
По прошествии нескольких часов, боль становится настолько нестерпимой, что человек принимает позу эмбриона, сворачивается калачиком. Передвижение становится невозможным. Ко всему присоединяется пищеварительное расстройство. На этот момент становится понятна локализация боли – она четко фиксируется в животе справа. Для начала заболевания характерно повышение температуры до 38 градусов, а также тошнота и рвота. Температура может упасть до нормальной, но потом вновь подняться до 40 градусов, что предшествует прорыву гноя, а это очень опасно. Такова стандартная картина прогрессии аппендицита.
Заподозрив аппендицит у близкого человека, не стоит впадать в панику. До приезда врачей можно попробовать определить по виду проявлений признаки аппендицита. Для этого следует проделать несколько манипуляций:
- человек может спокойно лежать на правом боку, согнув ноги, в этой «детской» позе боль прекращается. Если положить больного на левый бок и попросить разогнуть ноги, она вернется, это говорит о воспалении аппендикса;
- нет возможности кашлянуть без нарастания боли ;
- при постукивании по правой части живота снизу ощущается боль;
- если чуть-чуть надавить на болевой участок, а потом отпустить, возникает резкая боль – еще один признак аппендицита.
Определение заболевания у себя или у своих близких, конечно, возможно, но зачастую от оказания немедленной помощи зависит жизнь человека. Значит, тратить драгоценные минуты на самостоятельные манипуляции не надо, требуется срочно вызывать врачей.
Когда проявления недуга в результате обследования очевидны, пациентам назначается УЗИ, поскольку последствия бездействия опасны. Сегодня медики спорят, надо ли назначать УЗ-сканирование всем пациентам с клинической картиной аппендицита или только тем группам граждан, у которых имеется нестандартная картина воспаления. Положение отростка у разных людей имеет индивидуальный характер, поэтому симптоматика затруднена. Больные, относящиеся к группам риска (дети, беременные, пожилые), имеют, как правило, нестандартные симптомы. Не вовремя установленное воспаление отростка чревато серьезными осложнениями, при которых право на существование человека ставится в зависимость от своевременности вмешательства врачей без лишних исследований. В этих обстоятельствах УЗИ не выполняется, поскольку пациенту срочно необходимо оперативное решение проблемы. Если из-за воспаления возник сепсис, перитонит или перфорация аппендикса, немедленно проводится срочная операция.
Если аппендикс найден благодаря обследованию, но признаки, характерные для аппендицита, не просматриваются, медик ставит предварительный диагноз (аппендицит) под сомнение. Диагностировать аппендицит без обнаружения признаков воспаления нельзя. В этих обстоятельствах результат определяется, как отрицательный. Если отросток разорвался, могут быть выявлены следующие показатели разрыва:
- структура имеет слоистый и неравномерный характер;
- плотность и эхогенность сальника повышены из-за возникшего воспаления;
- кишечные петли воспалены (абсцесс).
УЗИ может показывать неоднозначные результаты при нестандартности признаков, и для подтверждения диагноза врач назначает допобследования:
- рентген;
- анализы крови и мочи;
- томографию;
- лапароскопию.
Для проведения такой разновидности УЗИ нет необходимости сидеть на диете, устраивать чистку организма, пить много воды. При подозрении на аппендицит датчик двигается по животу больного, испуская волны высокой частоты, которые отражаются от его органов и выводят на монитор общую картину. При выявлении характера воспаления у взрослых и детей медики применяют способ компрессии с дозированной нагрузкой. Врач делает слабые надавливания на анатомическое место аппендикса. При обнаружении отростка врачи обращают внимание на его внешний вид, стенки, размеры и на расположенные рядом органы. Диагноз «аппендицит» выставляется, когда проверка дает картину изменений:
- стенки толще нормы. Норма – менее 3 мм;
- увеличен диаметр (норма – до 6 мм);
- повышенная эхогенность.
Прободение аппендикса имеет показатели:
- стенки неравномерны по толщине;
- слоистость;
- наличие жидкости в аппендиксе и брюшной полости;
- сальник воспален.
Особенности физиологии женского организма затрудняют выяснение у пациентки, страдающей от боли в животе, воспаление аппендикса. При обследовании симптомы воспаления аппендикса очень похожи на проявление «женских» болезней, например, на внематочную беременность, или проявления аппендицита можно спутать с воспалением придатков. Женщины чаще страдают от этого заболевания, чем мужчины. ЖКТ (желудочно-кишечный тракт) женщины почти вплотную прилегает к органам репродукции. Ежемесячные усиления кровообращения вызывают увеличение объема матки. Матка, увеличиваясь, давит на ближайшие органы. Аппендикс тоже подвергается давлению. От воздействия со стороны матки и может развиться воспаление. Осмотр ультразвуком обычно проводится через брюшную стенку, но определить аппендицит у женщины по УЗИ достоверно можно с помощью и трансвагинального обследования. Дело в том, что симптомы аппендицита похожи у женщин на болезни кишечника и репродуктивных составляющих, которые находятся рядом с воспаленным органом.
Увидеть аппендицит у женщины, вынашивающей ребенка, сложно, поскольку растущий внутри малыш давит на все органы, в том числе и на аппендикс. Это снижает снабжение органов кровью и создает благоприятную обстановку для развития инфекции. Будущие матери должны обязательно пройти проверку на аппендицит, так как 3-3,5% больных этим недугом составляют женщины, вынашивающие дитя. По общепринятому положению, воспаление аппендикса происходит из-за забивания расстояния между ним и слепой кишкой. Копролиты (мелкие каловые камешки) закрывают это пространство, чем провоцируют отекание и воспаление. Увеличивающаяся матка растет и занимает в малом тазу все больше и больше места. Она препятствует нормальному кровообращению в отростке и вызывает его воспаление.
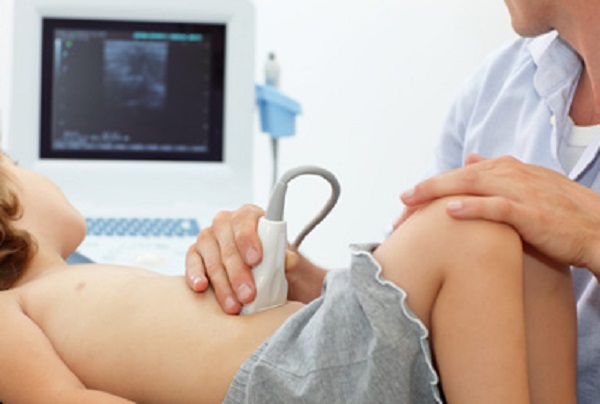
Опасной можно назвать ситуацию, когда у ребенка возникает подозрение на воспаление аппендикса. Малыш не может рассказать, где и что его беспокоит. Дети плачут и капризничают, ложатся в позу эмбриона, так, как подсказывает им сама природа. Причиной таких проявлений у детей может быть простуда, ангина или заболевание, связанное с вирусом. Особенностью аппендицитных проблем у маленьких пациентов является то, что попутно возникают проблемы и в других органах. Родители теряются и не могут определиться, что же болит у их дитя. В «детском» случае ультразвуковой анализ состояния ребенка просто необходим. УЗИ аппендикса у ребенка делается через брюшную полость, что не пугает его и не приносит неприятных ощущений. Течение недуга у малышей проходит сложнее и тяжелей. Сначала он выглядит, как обычная простуда, расстройство желудка или ангина. Однако ребенок плачет, морщится от боли, и ничего ему не помогает: ни уговоры, ни пилюли. Реагировать надо быстро, поскольку воспаление у малышей развивается стремительно. УЗИ прояснит картину, медики вынесут вердикт по состоянию аппендикса. Установление причины болей у ребенка в животе требует собранности родителей и их оперативности.
Любая городская или районная поликлиника предоставляет больным возможность обследоваться с помощью УЗИ. Частные медицинские центры и организации проводят подобные осмотры, в среднем, за 800 рублей.
В ходе проведения УЗИ при болезненных симптомах монитор показывает однозначную картину: увеличение воспаленного отростка, окруженного экссудатом. Врач сравнивает полученные данные с установленными нормами. Здоровый аппендикс выглядит следующим образом:
- изогнутый, консистенция – трубчатая;
- сечение – круглое;
- окончание – слепое;
- толщина стенок – до 3 мм;
- диаметр – до 6 мм (максимум – 7 мм);
- сокращений стенок нет.
Воспаленный аппендикс имеет признаки:
- структура трубчатая. Окончание – слепое;
- сечение напоминает мишень;
- толщина стенок и диаметр увеличены;
- возможно присутствие калового камня в просвете (1 см).
Бывают случаи, когда аппендикс имеет установленные нормативные показатели, а боли присутствуют, тогда их причину врачи ищут в пороках других органов.
Аппендикс прободенного типа имеет прерывистую структуру в виде слоев. Стенки его утолщены неравномерно. Эхогенность находящейся вокруг него жидкости повышена. Ее окружает воспаленный сальник. В кишечных петлях наблюдаются абсцессы.
Воспаленный аппендикс в сечении напоминает мишень. Он наполнен воздухом, который при нажатии не выходит. Присуща трубчатость. Оканчивается слепо. Толщина стенок – больше 3 мм, а диаметр превышает 6 мм. Постановка диагноза «аппендицит» может осложняться наличием в кишечнике газов, поэтому, если осмотр пациента имеет плановый характер, он должен это учитывать и не употреблять накануне продукты, вызывающие газообразование.
источник
Выявление аппендицита возможно разными способами диагностики. В случаях, когда симптоматика выражена слабо, заболевание скрытого протекания, определить воспалительный процесс можно при помощи УЗИ обследования. Достоверность диагностики свыше 90% и позволяет обнаружить наличие проблем, связанных с другими органами больного. Можно ли увидеть аппендицит на УЗИ, преимущества и недостатки диагностики, особенности проведения процедуры у женщин и детей, рассмотрены в статье.
Проявления воспаления червеобразного отростка в большинстве случаев имеет выраженную симптоматику. Общая картина состояния пациента, жалобы на болезненность и расположение очага боли явно указывают на диагноз. Развитие болезни протекает стремительно, приступ оборачивается осложнениями в виде перитонита, сепсиса, гангрены. Указанные варианты требуют неотлагательной помощи и хирургического вмешательства. Но бывает вялотекущее протекание воспаления, при котором пациент не отмечает привычных симптомов. Указанные случаи делают волновую диагностику незаменимым методом исследований.
Признаки, похожие на острый аппендицит, возникают при воспалении других органов брюшной полости. Важно дифференцировать состояния для определения истинного диагноза больного. Нередко ситуация осложняется нетипичным расположением отростка слепой кишки в брюшной полости. При нетипичном расположении трудно определить расположение очага боли. В указанных случаях УЗИ аппендицита определяет верный диагноз и позволяет назначить адекватный курс лечения.
- Безопасность. В отличие от диагностики при помощи рентген облучения, диагностирование при помощи аппарата с ультразвуковым датчиком не несёт вреда для здоровья. Особенно актуально это при обследовании беременных женщин и детей.
- Доступность. Многие специалисты склоняются к мнению, что наиболее достоверным диагностированием обладает КТ. Однако, результаты исследования ультразвуком не менее точны, но при этом доступнее и дешевле.
- Скорость. При наличии экстренной ситуации необходимо сохранить максимум времени. Процедура не требует дополнительной подготовки перед проведением. На УЗИ видно состояние больного в реальном времени.
Актуальность применения ультразвука в диагностике высока для больных детского возраста и для женщин в состоянии беременности. Дети, в силу возраста и отсутствия опыта, не могут описать точную картину боли и место расположения дискомфортных ощущений. Беременные женщины в группе риска из-за смещения червеобразного отростка в нетипичное положение возросшим объёмом матки. Оба случая предполагают исследование ультразвуковыми волнами, который в этих случаях называется самым верным способом диагностики.
При всех достоинствах имеется и ряд недостатков. По УЗИ невозможно рассмотреть очаг воспаления при наличии избыточного веса у пациента. Большое скопление газов в кишечнике также затрудняет проведение диагностики из-за невозможности рассмотреть проблемный участок.
Проведение УЗИ не подразумевает подготовки. Процедура проводится при помощи специального датчика, через стенку брюшины. Иногда женщинам проводят вагинальное исследование при нетипичном расположении органа или при гинекологических проблемах в виде воспалительного процесса в яичниках.
При проведении исследования врач обнаруживает слепую кишку, от которой ответвляется аппендикс, даже при его нетипичном расположении. При изучении аппендикса врач может обнаружить наличие воспалительного процесса в отростке слепой кишки и соседних органах жизнедеятельности. На воспалительный процесс червеобразного отростка указывает ряд факторов:
- Неравномерность толщины стенок органа.
- Увеличение размеров.
- Наличие жидкости в ответвлении слепой кишки.
- Воспаление сальника.
- Абсцессы брюшины.
- Слоистость и прерывистость структуры аппендикса.
Назначается диагностирование ультразвуковым методом при наличии постоянных болей ноющего характера, неспецифичных для воспаления аппендикса. Для дифференцирования острого аппендицита от заболеваний других органов пациента, особенно от гинекологических проблем данное исследование незаменимо. Особенно достоверно оно показывает нетипичную симптоматику при хроническом воспалении.
При слабой выраженности болевых ощущений, при нетипичном расположении болевого участка анализ проводится следующим путём:
- Изучение верхушки слепой кишки.
- Обнаружение подвздошных сосудов.
- Изучение илиакальной мышцы.
- Изучение места за слепой кишкой.
- Анализ состояния органов брюшины и малого таза.
- Специально для женщин проводится осмотр правого яичника.
Окончательный диагноз выносит врач. Не всегда данных достаточно для постановки адекватного диагноза. Некоторые случаи предполагают проведение дополнительных анализов, диагностику при помощи МРТ, лапароскопии или КТ. Выводы делают на основании результатов всех видов исследований.
Часто УЗИ назначают после удаления аппендикса, особенно при возникновении осложнений или резкого ухудшения состояния пациента, позволяя видеть внутренний источник осложнения.
Женский организм устроен несколько иначе. Поэтому появление болей, характерных при аппендиците, может свидетельствовать о гинекологических проблемах в виде воспаления придатков или внематочной беременности. Поэтому врач не может поставить верный диагноз только на основании прощупывания брюшины и результатов анализов крови и мочи. Это именно тот вариант, где УЗИ незаменимо.
При проведении процедуры виден явный источник боли. Исследование органов брюшины и малого таза отображает состояние придатков и аппендикса, позволяя диагностировать точную причину недомогания. Процедура при обследовании пациентов женского пола проводится чаще из-за особенностей строения женского организма. Внутреннее половое строение женщин, органы мочевой системы плотно соприкасаются с пищеварительными. Как результат воспалительные процессы в гинекологических отделах тела женщины переходят на мочеполовую систему или кишечник.
Кроме того, во время менструации матка женщины разбухает, увеличивается в объёме и смещает остальные органы в брюшной полости. При беременности матка увеличивается многократно, помимо смещения сдавливает и нарушает кровообращение в системе ЖКТ, что приводит к воспалительным процессам. В этом случае УЗИ остается актуальным методом исследования, способным показать точную картину.
Дети не всегда в состоянии описать симптоматику приступа, не могут указать, где располагается боль. Проведение УЗ исследования у детей – безопасный и быстрый способ установления причины боли и точного диагноза. Сам приступ развивается у ребенка гораздо быстрее, чем у взрослых.
Это обусловлено физиологией строения ребенка, протеканием обменных процессов. Провокатором приступа может стать ОРВИ или ангина, неправильное питание, дисбактериоз, гастрит. УЗИ покажет очаг воспаления и причину его развития.
В некоторых случаях операция удаления противопоказана, назначается терапия антибиотиками. Постепенно аппендицит переходит в хроническое состояние. Описанный момент предполагает обязательное УЗ обследование два или три раза в год, для контроля состояния аппендикса. Это необходимо, потому что заболевание при хроническом состоянии может протекать скрытно и привести к отягощающим последствиям для здоровья человека.
УЗИ диагностика – информативный, безопасный, доступный метод выявления патологии при остром аппендиците. Процедура поможет врачу дифференцировать недомогание от других заболеваний, увидеть воспаленные процессы, исключить или определить наличие проблем в соседних органах брюшной полости. Диагностика может позволять установить верный диагноз, а при недостаточности данных дополняется лабораторными анализами, МРТ или КТ.
Важно бережно относиться к здоровью, следить за физической формой и самочувствием, вовремя обращаться за помощью при недомоганиях. Крепкий иммунитет позволит сохранить здоровье, не допустит развития патологических состояний и осложнений, обеспечит скорое выздоровление при заболеваниях. Ну а если организм дал сбой, и потребовалась медицинская помощь, современные методы исследования в виде диагностирования при помощи ультразвука помогут поставить точный диагноз, выявить истинную причину недуга.
источник
Воспалительный процесс, проходящий в отростке слепой кишки, называется аппендицит. Заболевание нередко начинается без каких-либо признаков или имеет симптомы, которые схожи с другими болезнями брюшной полости. Это затрудняет диагностику состояния и может привести к осложнениям (перитониту, сепсису). УЗИ при аппендиците помогает определить текущее состояние больного, а также источник воспаления.
С помощью УЗИ можно точно определить начальную стадию заболевания. Это связано с тем, что большая часть пациентов обращается к врачу, когда боль становится невыносимой, а УЗИ аппендикса – один из единственных методов, который может сохранить жизнь человеку в экстренной ситуации.
Симптомы классического аппендицита:
- ноющая, колющая боль. Первые часы она локализуется в области пупка, далее ощущается в правой нижней части живота;
- расстройство стула, тошнота, рвота;
- повышение температуры до 40 градусов.
Диагностику с помощью УЗИ проводят при:
- локализации аппендикса, расположенного атипично;
- нестандартном характере болевых ощущений;
- признаках осложнения аппендицита, которые требуют срочного оперативного вмешательства;
- исключении или подтверждении патологии при вялотекущем воспалении;
- сдвиге формулы с увеличением лейкоцитов;
- лапароскопии и удалении аппендицита (аппендэктомии) для контроля за состоянием больного.
Нередко процедура позволяет обнаружить проблему в экстренных случаях, поэтому особых приготовлений не требуется.
При плановом УЗИ аппендицита следует придерживаться правил:
- за 2 дня исключить продукты, вызывающие газообразование;
- не переедать;
- легкий перекус за два часа до исследования.
Для проведения УЗИ при аппендиците у взрослого человека используют абдоминальный датчик, которым водят по брюшной стенке в правой нижней части живота. Иногда у женщин встречается атипичное положение отростка, и аппендицит определяют с помощью вагинального датчика. В процессе обследования специалист слегка надавливает на исследуемую область, что выводит газы и облегчает постановку верного диагноза.
По статистике, представительницы слабого пола чаще обращаются к врачу с аппендицитом, чем мужчины. Это связано с анатомическими особенностями органов малого таза. Мочеполовая система плотно прилегает к ЖКТ, при развитии и запущении патологии воспаление передается кишечнику.
Признаки заболевания схожи с внематочной беременностью либо с болезнями яичников. Ультразвуковое исследование позволяет исключить гинекологические проблемы и предупредить развитие осложнений.
На поздних сроках беременности аппендикс смещается кверху, нередко сдавливается растущей маткой, кровообращение органов ухудшается. При аппендиците характер болей имеет нетипичную симптоматику и может быть связан с другими заболеваниями, что опасно для ребенка и будущей мамы.
Смотрите видео от специалиста что делать беременной если беспокоит аппендикс:
В детском возрасте УЗИ необходимо из-за того, что ребенок не может точно описать, где у него болит. Аппендицит у детей – угрожающее жизни состояние, так как в брюшной полости расположено много кровеносных сосудов, то воспаление может быстро перерасти в перитонит.
Признаки заболевания у ребенка сопровождаются плачем, подтягиванием ног к животу, капризами. Воспаление протекает остро, с нарушением венозного кровообращения, отеком слизистой кишечника.
Вылечить состояние можно только с помощью хирургического вмешательства.
Состояние оценивается после изучения кишечника на экране. Можно на УЗИ увидеть не только признаки аппендицита, но и другие болезни брюшной полости.
- структура аппендикса имеет несколько изогнутую форму, хорошо видно несколько слоев ткани, выстилающих отросток;
- круглое сечение;
- слепой (закругленный) конец;
- диаметр стенок до 5–6 мм, толщина – 3–4 мм.
Признаки аппендицита на УЗИ:
- отечность, наличие жидкости в самом органе – увеличение размера и диаметра;
- повышение эхогенности (окрашивание тканей в белый цвет, что свидетельствует о воспалительном процессе) в сальнике и жировой клетчатке;
- прерывистая, слоистая структура аппендикса;
- неравномерное утолщение стенок;
- в запущенных случаях, когда имеются симптомы острого живота, виден абсцесс брюшной полости.
Также смотрите видео как выглядит аппендицит на ультразвуковой диагностике:
Пример острого состояние при беременности, смотрите в видео:
Достоверно понять, показывает ли УЗИ аппендицит у взрослого человека, можно после заключения специалиста.
Делитесь информацией с близкими людьми, чтобы они смогли понять, как правильно действовать при симптомах острого живота, и обращались за помощью к врачу. Оставляйте комментарии, ваши истории. Будьте здоровы.
источник
Есть несколько причин, по которым может сильно болеть живот. Одна из них – воспаление придатка слепой кишки. Если подозревается такой диагноз, врач назначает УЗИ аппендицита. Это востребованный диагностический метод, который предоставляет врачу и пациенту исчерпывающую информацию о состоянии тканей и внутренних органов.
Своевременная диагностика иногда может стать вопросом жизни или смерти.
Для воспаления аппендикса типичными считаются некоторые симптомы. Половина пациентов, обращающихся к врачу с острой болью в животе, подозревают у себя аппендицит, и находят симптомы, характерные для данного заболевания. Остальные же говорят об иных симптомах, которые вполне могут быть проявлениями других болезней. Случается, и наоборот, – при проявлениях казалось бы, типичного аппендицита, а в конечном диагнозе отражено неблагополучие другого органа.
Нетипично болезнь протекает у следующих категорий пациентов:
- пожилые люди;
- больные со сниженным иммунитетом;
- беременные и кормящие женщины;
- дети.
Рекомендуют делать УЗИ отростка в следующих случаях:
- При атипичной локализации аппендикса. Это приводит к смене симптомов и без обследования ультразвуком поставить верный диагноз становится проблематично.
- Если болезнь протекает нестандартно.
- Если аппендицит осложнён и требует немедленного оперативного вмешательства. В этом случае применяют УЗИ, как наиболее точный и быстрый способ узнать всю необходимую информацию.
- Если врач подозревает воспаление аппендикса, но симптомы выражены слабо, ультразвук поможет быстро поставить диагноз.
- Если анализ крови демонстрирует сдвиг формулы с увеличением числа лейкоцитов.
- Если нужно исключить, что отросток слепой кишки воспален на фоне неявных, размытых симптомов заболевания.
Первоначально, специалист проводит поиск червеобразного отростка, после чего его проверяют на наличие воспалительного процесса. В ходе такой проверки ставят целью определить:
- размеры аппендикса и его расположение;
- наличие содержимого, его характер и объем;
- толщину стенок отростка;
- расположение аппендикса и состояние прилежащих тканей;
- состояние близлежащих органов.
Ультразвуковое обследование аппендикса у взрослых и детей включает в себя несколько этапов:
- осмотр верхнего отдела прямой кишки;
- поиск подвздошных сосудов;
- осмотр подвздошной мышцы, а также пространства за подвздошной кишкой;
- осмотр области, расположенной за слепой кишкой;
- осмотр малого таза, прямокишечно-маточного углубления и правого яичника.
Физиология женского организма не всегда дает возможность понять настоящую причину болей в животе.
Аппендицит встречается чаще у представительниц прекрасного пола, и виной этому физиологические различия мужского и женского организмов. Причина в том, что женские половые органы почти прилегают к органам желудочно-кишечного тракта.
Обычно УЗИ червеобразного отростка проводится сквозь брюшную стенку, но случается, что женщинам проводят обследование при помощи трансвагинального датчика. Таким способом исследование лучше показывает аппендикс.
Во время беременности червеобразный отросток подвергается обязательному обследованию. Бытует мнение, что гестация может стать толчком к развитию аппендицита.
Если аппендикс придавлен, его кровообращение оказывается нарушенным и возрастает риск воспаления. Статистика гласит – чаще всего воспаленный аппендикс удаляют беременным, особенно велик риск воспаления на поздних сроках гестации.
Диагностика аппендицита у детей осложнена тем, что маленькие пациенты не всегда могут точно описать характер боли и её расположение. Они просто плачут и нередко принимают “позу эмбриона”, зачастую не давая нормально пальпировать болезненную область.
Регистрируется много случаев воспаления аппендикса у школьников.
Это может повлечь за собой опасное осложнение – аппендикулярный перитонит, то есть воспаление брюшной полости. Причиной патологического процесса может стать:
- перенесенная инфекционная или вирусная болезнь;
- присутствие кала или инородного тела в аппендиксе;
- наследственность.
Болезнь протекает у детей тяжелее, чем у взрослых. Толчком к развитию воспалительного процесса у малышей может стать банальная простуда, болезни желудочно-кишечного тракта, корь или ангина. Если вовремя не начать необходимое лечение и запустить процесс, то воспаление быстро развивается и промедление тут недопустимо.
Что будет видно на исследовании? УЗИ даст возможность оценить состояние червеобразного отростка, поможет выяснить причину воспаления и покажет функционирование других органов для дальнейшего комплексного лечения.
При аппендиците специальной подготовки от больного не требуется. К тому же обычно УЗИ выполняется в экстренном порядке. Когда у пациента, поступившего в больницу, наблюдается острая фаза аппендицита, и быстро уточнить диагноз можно только с помощью ультразвука.
На плановом обследовании больной должен придерживаться нескольких простых правил:
Состояние червеобразного отростка оценивается по результатам ультразвукового обследования.
Нормальный аппендикс должен иметь следующие признаки:
- изогнутую форму и трубчатую структуру, состоящую из нескольких слоев ткани;
- круглое сечение;
- слепое окончание;
- отсутствие сокращений стенок и содержимого;
- диаметр стенок – до 6 мм, толщина – до 3 мм.
Воспалённый отросток на УЗИ проявляет себя следующим образом:
- трубчатая структура, оканчивающаяся вслепую;
- поперечное сечение, схожее с мишенью;
- невозможность сдавления;
- увеличенная толщина стенок и их диаметр;
- в просвете отростка возможно обнаружение калового камня, диаметром не боле 1 см.
На УЗИ могут быть выявлены признаки нарушения целостности аппендикса:
- отрывистая и слоистая структура неравномерных стенок отростка;
- повышение плотности и эхогенности сальника за счет его воспаления;
- выпот в брюшине и в области локализации аппендикса;
- абсцессы кишечных петель.
Случается, что выявить аппендикс в ходе обследования не удается и признаки воспаления не видны – это значит, что речь идёт об отрицательном результате. Визуализация аппендикса без признаков воспаления говорит об истинно-отрицательном результате. Если же червеобразный отросток находится, но симптомы воспаления смазаны или их выявлено мало, то считается, что результат обследования сомнителен.
Если врач ставит диагноз “острый аппендицит”, чтобы его подтвердить в дополнение к УЗИ могут быть назначены следующие обследования:
- клинические анализы мочи и крови;
- лапароскопия
- рентгеновское исследование;
- компьютерная томография.
Ультразвуковое изучение червеобразного отростка будет информативным независимо от того, пустой кишечник или нет. Пациенту нет необходимости голодать перед процедурой или использовать очистительную клизму, что очень важно при интенсивной боли.
В ходе УЗИ аппендикс изучается посредством высокочастотного датчика, который прижимают к коже живота и перемещают для того, чтобы визуализировать органы. В первую очередь, устанавливают расположение аппендикса, а затем ищут в нем признаки воспаления. Все манипуляции могут занять несколько минут, а могут и полчаса – в зависимости от опыта врача и расположения отростка.
Трудности в обнаружении аппендикса могут возникнуть:
- у беременных женщин;
- у полных людей, масса тела которых значительно превышает норму;
- у пациентов, страдающих метеоризмом.
Ультразвуковое исследование обладает высокой точностью: с его помощью врач может определить заболевание с вероятностью в 90%.
У методики есть ещё целый ряд преимуществ перед рентгенологическим исследованием:
- Пациент не испытывает лучевой нагрузки.
- Диагностика доступна, как докторам, так и больным.
- Обследование не доставляет дискомфорта пациенту.
- Есть шанс обнаружить все причины болей в изучаемой области.
- Высокая скорость получения информации.
- Относительно низкая стоимость процедуры.
На УЗИ брюшной полости видно ту область, которая является источником боли. Это важный нюанс при изучении аномально расположенного отростка и обнаружении сопутствующих патологий.
Обследовать червеобразный отросток при помощи УЗИ можно в любой бюджетной поликлинике. Кроме того, качественные медицинские услуги доступны в частных диагностических центрах. Средняя цена УЗИ аппендикса составляет около 800 р.

Конечно, пройти ультразвуковое исследование. С этой процедурой медлить ни в коем случае нельзя при наличии значительного дискомфорта.
Несмотря на то, что нормальный аппендикс сложно разглядеть на экране УЗ-аппарата, такой диагностический метод как УЗИ является самым информативным при выявлении болезней отростка.
Положительный результат визуализации – это повод для немедленного хирургического вмешательства. Сомнительный результат означает рекомендацию дополнительных исследований.
источник
Аппендицит опасен тем, что развивается быстро. Иногда бессимптомно.
Если при пальпировании брюшины врач подозревает воспаление аппендицита, то больного направляют на исследование ультразвуком. Можно ли с помощью УЗИ определить аппендицит? По статистике УЗИ определяет причину недомогания в 90% случаев.
На что обратить внимание, если вы подозреваете приступ острый аппендицит?
Первый симптом аппендицита – острая боль в правом боку. У многих пациентов наблюдается блуждающая боль, которая смещается из центра живота в правый нижний бок. Характер боли – интенсивный, режущий. Ощущения усиливаются, если пациент ходит, кашляет или переворачивается в постели.
В некоторых случаях боль появляется сразу в правой нижней части живота. Это свойственно типичному положению аппендикса, которое можно увидеть на УЗИ.
При нетипичном положении пациенты жалуются на боль:
Другие симптомы при аппендиците – температура 38° и потеря аппетита. При осложнениях пациента знобит, болевые ощущения притупляются, и учащается пульс.
Подробнее о том, как определить, аппендицит или нет:
Больной ложится на горизонтальную поверхность и указывает место, где болит. Врач осторожно надавливает датчиком на брюшину, сокращая расстояние между прибором и аппендиксом до 0,5 см. Так можно увидеть на УЗИ аппендицит и рассмотреть отросток в подробностях.
Структура и положение органа видны на мониторе. В спорных случаях диагностику повторяют. При слабых симптомах или подозрении на нетипичное положение аппендикса, врач исследует всю брюшину целиком и дополнительно органы малого таза.

На УЗИ брюшной полости видно аппендицит, который отличается от воспаленного признаками:
- По строению напоминает многослойную трубку.
- Диаметр отростка около 6 мм, стенки тонкие 2–3 мм в диаметре.
- Не спазмируется.
На УЗИ видно аппендицит, который воспален. Болезнь определяется по признакам:
- Структура неоднородная, бугристая. Местами стенки утолщены.
- Окружен рыхлой воспаленной жидкостью.
- Наблюдается волнообразное сокращение стенок.
- Орган увеличен в размерах.
Ожирение и метеоризм затрудняют диагностику. Кроме этого, в группу риска попадают:
- Дети.
- Пожилые люди.
- Беременные.
- Люди со сниженным иммунитетом.
Диагностика аппендицита у детей осложняется тем, что маленький пациент напуган. Ребенок принимает позу эмбриона из-за сильных болей и не может точно описать симптомы.
У детей приступ аппендицита и симптомы выражены ярче, чем у взрослых. Если не помочь маленькому пациенту, то из катаральной стадии отросток разовьется в гангренозную в течение суток.
Нередко аппендицит воспаляется у детей младшего школьного возраста. Но чаще всего в подростковом с 14 до 18 лет.
- Попадание инородного тела в аппендикс (каловых масс или паразита).
- Перенесенная инфекция.
- Плохая наследственность.
Диагностика аппендицита у женщин затруднена из-за физиологических особенностей организма. Для точной постановки диагноза, врачу необходимо исключить женские болезни с похожими симптомами:
- Внематочная беременность.
- Абсцесс яичников.
- Болезни воспалительного характера.
Пальпации живота и сбора анализов для женщин с подозрением на аппендицит недостаточно. После первичного осмотра пациентка направляется на консультацию к гинекологу, а после на УЗИ органов брюшины и малого таза.

Считается, что разросшаяся матка сдвигает аппендикс. Из-за давления естественный изгиб аппендикса становится причиной перекручивания. Просвет закупоривается, и отросток воспаляется из-за нарушения кровообращения.
Признаки воспаления аппендикса у беременных:
- Блуждающая боль в животе.
- Потеря аппетита.
- Повышение температуры.
- Потливость.
- Бледность.
Опасность сохраняется после операции по удалению аппендицита. Поэтому беременным назначается курс лечения антибиотиками и прием успокоительных средств.

Преимущества ультразвука:
- Пациент не подвержен нагрузке.
- Подготовка не занимает много времени.
- Минимум дискомфорта во время процедуры.
- Результаты не нуждаются в расшифровке.
- Низкая стоимость. В среднем 1000 р.
Многие специалисты считают, что томография лучше УЗИ. Но для беременных женщин и детей исследование ультразвуком предпочтительнее.

Недостатки УЗИ:
- Из-за скопления газов или ожирения у пациента, нужные участки брюшины не видны.
- Необходим врач – ультразвуковой диагност.
- Диагностика ультразвуком не применяется, когда промедление опасно для жизни.
Несмотря на то, что УЗИ – эффективная методика, лучше не допустить развития воспаления. Для этого соблюдайте меры профилактики:
- Следите за рационом. Правильно питайтесь. Добавьте в меню кисломолочные продукты, потому что они улучшают микрофлору кишечника.
- Пейте больше негазированной воды.
- Ешьте фрукты и овощи, которые богаты клетчаткой.
- Следите за здоровьем. Посещайте врача.
- Занимайтесь спортом.
И главное: берегите себя и близких!
источник
Аппендикс — выпячивание из купола слепой кишки; толщина до 6 мм, длина 2-20 см; редко бывает отростков больше или меньше одного.
В отростке выделяют основание, тело и конец; покрыт брюшиной со всех сторон; очень подвижный благодаря хорошо развитой брыжейке.
Основание отростка в точке Мак-Бурнея; конец гуляет в малый таз, пре- и постилеально, ретроцекально, иногда расположен забрюшинно.
Тазовый аппендицит образует спайки с прямой кишкой, мочевым пузырем, маткой, придатками; болит низ живота, нарушен стул и мочеиспускание.
Пре- и постилеальный отросток между петель подвздошной кишки; аппендицит болит в правом нижнем квадранте живота, имеется напряжение мышц.
Ретроцекальный отросток в ретроцекальном кармане; аппендицит болит в правом нижнем квадранте живота, напряжение мышц неясное.
Забрюшинный отросток кнаружи от слепой кишки, не задевает органы брюшной полости; аппендицит болит в пояснице как почечная колика.
При незавершенном повороте слепая кишка размещается атипично — в правом боковом кармане, под печенью, с левой стороны живота.
Подпеченочный аппендицит срастается с капсулой печени; боль и напряжение мышц в правом подреберье как при остром холецистите.
Задача. На УЗИ подпеченочный аппендикс: между нижним полюсом правой почки и печенью слепо заканчивается трубчатая структура, стенка слоистая; на поперечном срезе «мишень».
Стенку отростка составляют слизистая, лимфоидные фолликулы, подслизистая, мышцы продольные и циркулярные, серозная оболочка.
На УЗИ гиперэхогенные слизистая, подслизистая, серозная оболочка и жир снаружи; гипоэхогенные лимфоидные фолликулы и мышцы.
В здоровом отростке передне-задний размер (ПЗР) меньше 6 мм, толщина стенки и подслизисто-мышечного слоя (ПМС) меньше 3 и 1,7 мм.
В просвете отростка анэхогенная жидкость, гипоэхогенный кал, гиперэхогенный газ; иногда противные слизистые смыкаются в единую линию.
Задача. На УЗИ здоровый аппендикс: подвижная трубчатая структура слепо заканчивается; просвет смыкается, ПЗР 5 мм; стенка пятислойная, ПМС 1 мм; окружающие ткани не изменены.
Задача. На УЗИ лимфоидная гиперплазия аппендикса: на поперечном срезе «мишень», просвет сомкнут, ПЗР 7,5 мм; стенка слоистая, лимфоидный слой 1,4 мм; окружающие ткани не изменены.
Задача. На УЗИ аппендикс перерастянут калом: ПЗР 8,5 мм, просвет расширен гипоэхогенной массой, акустическая тень; стенка слоистая, толщина меньше 1 мм; окружающие ткани не изменены.
Непроходимость предваряет аппендицит; каловые камни, лимфоидная гиперплазия и др. нарушают отток, высокое давление в просвете вызывает ишемию стенки.
При катаральном аппендиците в слизистой и серозной оболочке скудные нейтрофильные инфильтраты, редкие сосуды расширены; самоизлечение вероятно.
При флегмонозном аппендиците стенка остается слоистой; нейтрофильная инфильтрация и полнокровие всех слоев, эрозия слизистой; самоизлечение нечасто.
При гангренозном аппендиците стенка теряет слоистость; в очагах некроза ткань замещает бессвязная масса мертвых клеток; самоизлечение невероятно.
Перфорация стенки приближается при некрозе мышечного слоя; анатомию отростка искажает абсцесс и беспорядочно скученные пограничные органы.
Аппендицит должно исключать у всех пациентов с болью в животе, которая неясная, постоянная, нарастающая, усиливается при движении.
Используют линейный датчик 7-18 МГц, для упитанных — конвексный датчик 3-5 МГц, при тазовом аппендиксе — ректо-вагинальные датчики.
Применяйте технику ступенчатого сжатия: под давлением датчика оттесняют газ, раздвигают петли кишечника, погружаются шаг за шагом.
Спускайтесь по ободочной кишке до перехода подвздошной кишки в слепую, отросток вырастает из купола слепой кишки, заканчивается слепо.
На продольном срезе оцените всю длину отростка, иначе упускают аппендицит конца.
- ПЗР>6 мм, ТС>3 мм, ПМС>1,7 мм;
- Поперечное сечение отростка округлое, не сжимается;
- Слоистость стенки сохраняется при флегмонозном и нарушена при гангренозном аппендиците;
- Кровоток в стенке усилен при флегмонозном и фрагментарный при гангренозном аппендиците;
- Анэхогенный ободок снаружи — реактивный экссудат;
- Гиперэхогенный жир с усиленным кровотоком вокруг;
- При сомнительных результатах рекомендовано МСКТ.
Таблица. Эхопризнаки непроходимости, флегмонозного и гангренозного аппендицита, перфорации
Задача. На УЗИ аппендикс: ПЗР 8 мм, не сжимается, перистальтика отсутствует; стенка слоистая, подчеркнутый подслизистый слой, ПМС 3 мм, гиперемия; вокруг гиперэхогенный жир, гиперемия. Заключение: Аппендицит флегмонозный.
Задача. Основание и тело аппендикса — ПЗР 5 мм, сжимается, стенка дифференцирована на слои, ПМС 1 мм; конец — ПЗР 8 мм, не сжимается, дифференцировка на слои сохранена, ПМС 2 мм. Заключение: Аппендицит флегмонозный.
Задача. ТВ УЗИ: справа трубчатая структура слепо заканчивается, не сообщается с яичником; в просвете жидкость, кровоток в стенке усилен; окружающий жир гиперэхогенный, жидкость в малом тазу. Заключение: Аппендицит флегмонозный.
Аппендицит отграничивают петли соседних кишок, сальник, пограничные органы; не дают развиваться перитониту при перфорации.
На УЗИ аппендикулярный абсцесс — неоднородная бездвижная масса, включает фрагменты аппендикса, сальник, близкие органы.
Аппендикулярный абсцесс часто содержит уровень жидкости, каловый камень, газ; иногда вскрывается в петли соседних кишок.
Сформировавшийся абсцесс дренирую через кожу, при тазовом положении — через стенку прямую кишку или свод влагалища.
Вытекание гноя внутрибрюшинно вызывает перитонит с парезом кишечника, обильным выпотом, абсцессами печени и т.д.
Задача. На УЗИ аппендикс: ПЗР 10 мм, в просвете гиперэхогенный очаг с акустической тенью; стенка пятислойная, ПМС 2,5 мм, слизистая прерывистая; вокруг гиперэхогенный жир, свободная жидкость. Заключение: Аппендицит с перфорацией, формирующийся абсцесс.
Задача. На УЗИ аппендикс: ПЗР 12 мм, в просвете каловый камень; слоистость стенки смазанная и прерывистая, ПМС 2,5 мм, кровоток заметно усилен; вокруг гиперэхогенный жир, свободная жидкость. Заключение: Аппендицит с перфорацией, формирующийся абсцесс.
Задача. На УЗИ аппендикс: ПЗР 13 мм; слоистость стенки нарушена; вокруг гиперэхогенный жир, большое ограниченное образование с уровнем и газом; брыжеечные лимфоузлы увеличены. Заключение: Аппендицит с перфорацией, аппендикулярный абсцесс.
Задача. На УЗИ аппендикс: ПЗР 11 мм, в просвете каловый камень; слоистость стенки нарушена, васкуляризация фрагментарная; вокруг гиперэхогенный жир, петли кишки, свободная жидкость. Заключение: Аппендицит с перфорацией, аппендикулярный абсцесс.
Мезаденит — воспаление брыжеечных лимфатических узлов; у детей с острой болью в животе часто ошибочно диагностируют аппендицит.
Мезаденит — доброкачественное состояние, не требует медицинского и хирургического лечения; в остром периоде детей наблюдают.
Инвагинация кишечника — внедрение кишки в просвет примыкающего участка; появляется плотная опухоль и приступообразная боль в животе.
Инвагинация кишечника встречается преимущественно у детей до 10 лет; в 90% случаев слепая и подвздошная заходят в ободочную кишку.
Прободная язва насквозь проходит стенку кишки или желудка; чаще располагается не дальше 2 см по обе стороны от привратника.
При прободной язве «кинжальная» боль пронзает под правым ребром, затем растекается, спустя время охватывает весь живот.
Энтероколит — воспаление слизисто-подслизистого слоя тонкой и толстой кишки; частые причины кампилобактер, сальмонеллы, иерсинии и др.
Когда энтероколит ограничивается илеоцекальной зоной, болит внизу живота, диарея не выраженная; ошибочно диагностируют аппендицит.
При инфекционном энтероколите слоистое строение стенки сохраняется: слизисто-подслизистый слой утолщены, мышечный и серозный слои интактны.
При инфекционном энтероколите сальник и брыжейка никогда не вовлекаются, нет признаков кишечной непроходимости, абсцессов и свищей.
Задача. На УЗИ аппендикс не изменен; в подвздошной и толстой кишке утолщен слизисто-подслизистый слой, интактный мышечный слой. Заключение: Эхопризнаки энтероколита.
Болезнь Крона в илеоцекальной зоне может имитировать аппендицит.
На УЗИ стенка аппендикса, слепой и конечного отдела подвздошной кишки утолщена, васкуляризация усилена; жир вокруг гиперэхогенный.
Прерывистый внутренний контур указывает на близкую перфорацию; жидкость и газ за пределами кишки, значит перфорация состоялась.
Задача. На УЗИ аппендикс не изменен; стенка конечного отдела подвздошной кишки утолщена, васкуляризация усилена. Заключение: Эхопризнаки терминального илеита.
Задача. Пациент с болезнью Крона. На УЗИ стенка конечного отдела подвздошной кишки и аппендикса утолщена за счет слизисто-подслизистого слоя, васкуляризация усилена.
Дивертикул – выпячивание стенки кишки, чаще восходящей ободочной и сигмовидной; имеет узкую шейку и расширенное тело.
Половина пожилых людей имеют дивертикулы и не подозревают об этом, пока не наступает воспаление, перфорация, абсцесс.
Мукоцеле отростка образуется при нарушении оттока, содержит слизистый секрет; может перерождаться в злокачественную псевдомиксому.
При мукоцеле отросток сильно увеличен, но стенка тонкая и нет воспаления; заполнен густой слизеподобной массой или шариками (миксоглобулез).
На УЗИ вблизи слепой кишки несжимаемая округлая структура; содержит гиперэхогенную неоднородность; позади акустическое усиление.
При мукоцеле стенка отростка тонкая, без признаков воспаления; часто имеется гиперплазия слизистой, которая имитирует опухоль.
Задача. На УЗИ из купола слепой кишки исходит несжимаемая трубчатая структура, ПЗР 30 мм; содержит гиперэхогенные полосы по типу «кожуры лука». Заключение: Мукоцеле аппендикса.
Задача. На УЗИ аппендикс у основания не изменен; в теле стенка утолщена; конец сильно расширен, в просвете кровоток. Результаты гистологии: Мукоцеле аппендикса, гиперплазия слизистой.
Опухоли в основании отростка нарушают отток и вызывают мукоцеле; таких пациентов часто наблюдают с диагнозом аппендикулярный абсцесс.
Задача. На УЗИ в стенке слепой кишки гипоэхогенная масса, просвет сужен; отросток расширен, стенка тонкая; вокруг гиперэхогенный жир. Результаты гистологии: Карцинома слепой кишки, мукоцеле отростка.
Берегите себя, Ваш Диагностер!
источник

Одним из наиболее часто встречающихся патологий у детей и взрослых является воспаление червеобразного отростка (аппендикса), или аппендицит. Рассмотрим, виден ли аппендицит на УЗИ брюшной полости, и целесообразно ли использовать эту диагностическую методику.
Для диагностики аппендицита используют клинические, лабораторные и инструментальные методы. Опытный врач может поставить диагноз на основе жалоб и осмотра пациента в 50% случаев. В остальных случаях проявления болезни могут быть скрыты, или жалобы пациента напоминают другие патологии.
В таких случаях раньше использовали рентген-диагностику, которая помогала дифференцировать атипичные формы аппендицита. С развитием УЗИ, его стали применять, когда клиническая картина вызывала сомнения и требовалось исключить заболевания со схожей симптоматикой. К ним относятся:
- острый или хронический холецистит;
- разрыв кисты яичника;
- внематочная беременность;
- острый пилонефрит;
- цистит;
- мочекаменная болезнь;
- болезнь Крона;
- инфаркт сальника;
- мезентериальный лимфаденит;
- карциноид и др.
Многие из этих патологий дают четкую картину на УЗИ, и это позволяет исключить воспаление червеобразного отростка. Но можно ли по УЗИ брюшной полости определить, есть ли аппендицит, зависит от нескольких факторов, среди которых следующие:
-
расположение слепого отростка;
- наличие газов в кишечнике;
- толщина подкожного жирового слоя.
Также индивидуальная чувствительность пациента к боли играет роль при обследовании, так как его проводят без подготовки, в слепой кишке в норме есть определенное количество газов и диагност, чтобы улучшить визуализацию использует дозированную компрессию, надавливание датчиком.
Такой прием позволяет вытеснить газы из слепой кишки, ведь они не пропускают ультразвук, тем самым создав акустическое окно для поиска и изучения червеобразного отростка.
Заболевание регистрируется у 10% детей старше 5 лет и людей до 40 лет, хотя не исключена возможность развития у пожилых. Червеобразный отросток слепой кишки расположен в области правой подвздошной ямки и воспалительный процесс в нем называют аппендицитом. Заболевание начинается остро, разлитой болью в животе, затем она постепенно принимает очаговый характер и локализуется в правой нижней части живота.
Поскольку отросток может иметь длину от 0,5 до 25 и более сантиметров, располагаться ретроцекально или спускаться в малый таз, в 50% случаев клиническая картина заболевания отличается от классической формы аппендицита. Симптоматика также может быть стертой у детей, беременных, пожилых.
Основные жалобы пациентов, следующие:
-
боль, не всегда имеет четкую локализацию, может иррадиировать в пупок, позвоночник, стихание и затем повторное развитие сильного болевого синдрома часто указывает на перфорацию и развитие перитонита;
- температура, обычно не превышает 38 градусов Цельсия;
- тошнота и рвота, а также снижение аппетита могут маскировать патологию под инфекционно токсические заболевания;
- диарея, чаще встречается у детей, вместе с температурой является важным прогностическим признаком у малышей, которые не могут точно описать свои жалобы.
Также у пациентов бывает сухость во рту, язык обложен, присутствуют специфические симптомы аппендицита.
Увидеть аппендицит на УЗИ брюшной полости можно не всегда, особенно если он имеет ретроцекальное расположение. Поиски ведут от илеоцекального угла, откуда отходит. Несмотря на то что его размеры могут сильно варьировать, диаметр органа не должен превышать 6 мм, а толщина стенок не более 3 мм. Именно увеличение диаметра и толщины стенок является первым признаком воспаления.
Выпот можно обнаружить и в брюшной полости, например, в Дугласовом пространстве у женщин. Окружающие отросток ткани становятся гиперэхогенными, более плотными. Это связано с инфильтрацией их лейкоцитами и макрофагами.
В дальнейшем при развитии заболевания возможна перфорация стенки червеобразного отростка и выход содержимого в брюшную полость, с образованием гнойных полостей. На УЗИ можно увидеть прерывистость стенки и гипоэхогенное образование рядом с отростком.
На ранней стадии развития заболевания, информативно проведение дуплексного сканирования, которое показывает усиление кровотока в органе. Также у женщин используют трансвагинальное УЗИ, для обнаружения аппендицита с атипичным низким расположением.
По каким симптомам распознать аппендицит озвучено в этом видео.
УЗИ брюшной полости для диагностики аппендицита имеет следующие преимущества:
-
безопасность;
- простота проведения;
- дешевизна;
- не инвазивность;
- высокая информативность.
При диагностике аппендицита у детей, УЗИ брюшной полости используют наиболее часто, так как в детском возрасте заболевание протекает нетипично, да и ребенок не всегда может объяснить, что его беспокоит, где локализуется боль. Червеобразный отросток участвует в формировании иммунитета, поэтому удаление аппендицита у детей должно проводиться только после уточнения диагноза с помощью УЗИ.
УЗИ брюшной полости в большинстве случаев показывает такое заболевание, как аппендицит, поэтому его используют для первичной и дифференциальной диагностики. Для проведения обследования специальной подготовки не требуется. Его проводят трансабдоминально, реже трансвагинально. УЗИ простая, недорогая и информативная методика, используемая при диагностике аппендицита.
источник




 расположение слепого отростка;
расположение слепого отростка; боль, не всегда имеет четкую локализацию, может иррадиировать в пупок, позвоночник, стихание и затем повторное развитие сильного болевого синдрома часто указывает на перфорацию и развитие перитонита;
боль, не всегда имеет четкую локализацию, может иррадиировать в пупок, позвоночник, стихание и затем повторное развитие сильного болевого синдрома часто указывает на перфорацию и развитие перитонита; безопасность;
безопасность;