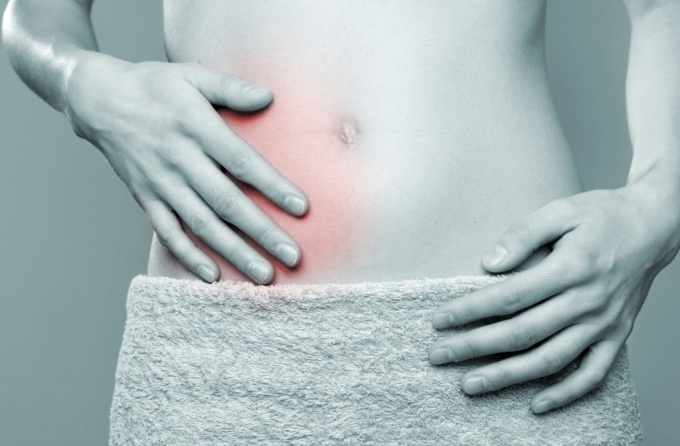
В медицинской практике большинство хирургических операций, проводимых в области живота, связано с удалением воспалённого отростка слепой кишки. Но всегда ли нужно резать? Может ли аппендицит пройти сам по себе?
Заболевание связывается с гнойными воспалениями аппендикса. Как правило, протекание недуга происходит в острой форме. Причин, вызывающих воспаление, множество:
- Паразиты.
- Инфекция.
- Каловый камешек в проходе.
- Механическое травмирование живота.
Пациентом больницы может стать и ребёнок, и взрослый человек. Основная категория, подверженная риску – дети и подростки.
Аппендицит протекает в четырёх стадиях, постепенно переходя из одной формы в другую:
- Катаральная. Характеризует развитие болезни в течение шести часов от появления первых признаков. Отекание отростка происходит вяло, увеличение небольшое, отдельные гнойные очаги.
- Поверхностная.
- Флегмонозная. Следующая стадия заболевания, располагающаяся между 6 и 24 часами развития. Появляется видимое увеличение местонахождения отростка. Здесь скапливается гной. Более 90 процентов больных фиксируются с флегмонозной стадией болезни.
- Гангренозная. С первых суток и на протяжении следующих трёх суток происходит увеличение очагов поражения гнойными процессами. На тканях внутренних органов, близко расположенных, наблюдается некроз. Воспалительный процесс распространяется на всю брюшину.
Первая форма является лёгкой, лечится медикаментозным способом. Последняя форма наступает на четвёртые сутки без лечения. В этот период ткани кишечника и брюшины, расположенные рядом с аппендиксом, отмирают, появляется симптом интоксикации организма. В зависимости от стойкости организма, катаральный вид заболевания в считаные часы переходит в гангренозный в связи с избыточным накоплением патогенных микроорганизмов внутри. В этом случае у больного нет времени ожидать, нужна скорая помощь и хирургическое вмешательство.
Аппендицит разделяют на острый и хронический. Продолжительность хронического вида составляет месяцы и годы.
При остром аппендиците происходит удаление отростка. Обращение в больничное учреждение с симптомами, указывающими на развитие заболевания, происходит не сразу.
Стоит предупредить о последствиях отсутствия адекватного лечения:
- Проходит от 10 до 12 часов, с момента как появились первые признаки, воспаление охватило весь червеобразный отросток.
- Через 1-2 дня происходит нарушение целостности оболочки аппендикса. Недуг переходит в заболевание под названием перитонит.
Около близлежащих органов появляются небольшие очаги гнойного воспаления – это лёгкий сценарий развития событий. В противном случае внутренности брюшной полости отмирают, развивается сепсис, и пациент умирает. Также болезнь развивается по другому неприятному варианту – пилефлебит. Осложнение поражает вену, проходящую через печень, в результате орган заражён, возникает дисфункция печени. При первых появления симптома аппендицита – немедленно в больницу и на консультацию.
Медицинская статистика свидетельствует только о 20% больных, обратившихся за лечением, которые смогли избежать операционного стола.
Медицинская статистика говорит о возможности снятия воспалительного процесса без проведения оперативного вмешательства, когда недуг прошёл самостоятельно. Аппендикс не выдерживает давления изнутри и разрывается, всё, что в нём есть, попадает в канал тонкого кишечника. Больной ощущает дискомфортное состояние в кишечном тракте и понос. Спустя 3-4 дня организм приходит в норму, внутренний прорыв затягивается самостоятельно. Данное явление наблюдается у пожилых людей. По истечении определённого количества дней человек отправляется на приём к доктору, с небольшой припухлостью, живот в нижней части увеличивается из-за опухоли.
Треть пациентов не знают о том, что в их организме протекало воспаление отростка.
Недопущение возникновения аппендицита и всех сопутствующих симптомов вполне возможно. Для этого нужно соблюдать определённые правила и стараться их не нарушать:
- Соблюдать режим питания и качество рациона.
- Спорт.
- В меню присутствует полезные блюда.
- Частое посещение лечебного заведения для полного обследования и лечения.
Врач рекомендует проходить обследование и консультацию не реже двух раз в течение 12 месяцев.
Привычка есть быстро, на бегу, не пережёвывая, приводит к появлению аппендицита.
Здесь стоит выработать новые привычки обращения с едой:
- Пережёвывать еду нужно тщательно и продолжительное время.
- Проглатывание также должно быть неторопливым и медленным.
Когда в пищеварительный тракт попадает крупный кусок еды, организм не в состоянии растворить его. В результате этот кусочек попадает в просвет аппендикса и перекрывает выход из отростка, тем самым провоцируя воспаление.
Тщательное пережёвывание еды становится хорошей привычкой не только взрослых, но и детей. Соблюдение режима приёма пищи также вносит вклад в нормализацию процессов внутри организма:
- Завтрак, начинается с 6 до 8 утра. В зависимости от времени подъёма.
- Обед проходит в 12 или в 1 час дня.
- Ужин проводится до семи часов вечера.
Перекусы не заменяют полноценной еды, но становятся отличными источниками витаминов и грубой клетчатки: яблоко, морковь, авокадо, огурцы, помидоры, бобовые, капуста.
В задачу грубой клетчатки входит тренировка пищеварительной системы, восстановление нормального движения пищи по кишечному тракту за счёт увеличения двигательной активности органа. Каналы освобождаются от скоплений непереваренной еды.
Из рациона нужно убрать следующие виды продуктов:
- Жареные блюда и содержащие жир.
- Копчёные, солёные, острые блюда.
- Стараться не кушать орехи и семечки.
Занятия спортом способствуют укреплению защитных сил организма. Физические нагрузки должны соответствовать возможностям организма. Спорт приносит удовольствие и здоровье.
Соблюдение указанных рекомендаций поможет улучшить самочувствие и избежать возникновения неприятных симптомов.
Нужно знать, как определять самостоятельно возникшие симптомы, чтобы убедиться, что может болеть аппендикс.
Стоит заметить, что для проведения самодиагностики нужно два человека. Излишнее напряжение приводит к разрыву отростка, развитию перитонита:
- Лёжа на спине, ноги вытянуты. Нужно постучать согнутым пальцем по правой стороне живота. Если это недуг, то сразу проявится боль. Процедура на левой стороне не вызовет дискомфортного состояния.
- Попытка покашлять приводит к усилению болевого синдрома. Определить источник боли, приложить руку, слегка придавив на место. Через секунду дискомфорт уходит. Убирая руку, снова чувствуется боль.
- Лечь на диван, на бок, свернуться как ребёнок, находящийся в утробе матери. Ноги подтягиваются к туловищу. Если это аппендицит, то болевой синдром стихнет. На левом боку будет наблюдаться обратная картина: боль станет интенсивнее. Это яркие признаки аппендицита в острой форме.
Определив самостоятельно причину боли, пациент обращается в больницу для получения медицинской помощи.
источник
Слово «аппендицит» мы слышим довольно часто. В детстве нам о нем рассказывают родители и учителя, нас проверяют на его наличие или отсутствие врачи. А временами кто-нибудь из знакомых ложится в больницу — «аппендицит резать». Причем потом может оказаться, что врачи ошиблись с диагнозом. Складывается впечатление, что аппендицит — не опасен…
Более того, все чаще можно услышать, что и операция «лишняя»: мол, хирургам лишь бы резать… Но что из этого правда, а что — вымысел?
Болезнь всех возрастов
Аппендицитом называют воспаление особого полого органа, отходящего от слепой кишки — аппендикса, или червеобразного отростка. Полость аппендикса сообщается с просветом кишки, кишечное содержимое может попадать в отросток — и при этом должно свободно выходить, иначе возможен застой содержимого в полости и развитие воспаления. Это может случиться даже из-за анатомических особенностей аппендикса: дело в том, что и размеры этого отростка, и его расположение в брюшной полости, и наличие изгибов могут быть сугубо индивидуальными — что, заметим, в случае воспаления существенно затрудняет диагностику. Однако чаще всего из-за относительно небольших размеров полости аппендикса в нее из кишки попадает лишь очень небольшое количество кишечной массы.
Обычно у взрослого человека аппендикс достигает длины 7-9 см (хотя отмечались случаи и недоразвитых отростков длиной всего 0,5 см, и особо длинных — до 23 см) и диаметра не больше 1 см. При этом расположение аппендикса относительно других органов может быть различным: он может спускаться в полость малого таза, прилегать к передней брюшной стенке или брюшине, располагаться среди петель кишечника и даже врастать в стенку слепой кишки. Насколько важен для человека этот отросток? С одной стороны, орган этот — рудиментарный, постепенно теряющий значение в ходе эволюции, с другой — он участвует в работе иммунной системы, прежде всего за счет лимфоидной ткани. Наибольшее значение для иммунитета он имеет у детей и подростков до 16 лет; но и в более позднем возрасте он нужен — например как резервуар для нормальной кишечной микрофлоры, из которого бактерии (прежде всего кишечная палочка) расселяются по всему толстому кишечнику. Однако в таком «заповеднике» могут поселяться не только полезные микроорганизмы, но и болезнетворные: при исследованиях удаленных отростков в них находили и патогенную микрофлору, и яйца глистов, и самих гельминтов.
Сейчас врачи склоняются к тому, что без веских причин этот орган все-таки лучше не удалять. Однако если есть хотя бы подозрение на аппендицит и врач настаивает на хирургическом вмешательстве — нужно соглашаться: опасность осложнений слишком высока, возможная польза от оставшегося аппендикса во много раз меньше риска для здоровья и жизни при обострении и осложнении аппендицита.
Аппендицит бывает и хроническим
Возрастных ограничений для аппендицита тоже не существует, он может развиться и у грудных детей, и у стариков. Аппендицит — одно из самых распространенных хирургических заболеваний: он приводит к необходимости операции примерно у каждого 20-го человека. При этом до трети случаев могут остаться невыявленными — воспаление протекает без выраженных симптомов и проходит само собой, без врачебного вмешательства. Почти все остальные случаи относятся к острому аппендициту.
Если червеобразный отросток при развитии острого аппендицита не был удален (например, из-за развития особого образования — аппендикулярного инфильтрата, считающегося осложнением аппендицита и представляющего собой плотный комок из аппендикса и тканей соседних органов) и приступы болезни повторяются, такой аппендицит считается хроническим. Зачастую крайне сложно отличить приступ аппендицита от симптомов других болезней: сходная картина наблюдается при обострении язвенной болезни желудка и двенадцатиперстной кишки, ущемлении грыжи, энтероколите, почечной колике, приступе острого холецистита, некоторых инфекционных заболеваниях желудочно-кишечного тракта (особенно у детей).
Диагноз не всегда прост
Поэтому подозрение на аппендицит должно возникать при любой внезапно
появившейся сильной боли в животе (особенно сопровождающейся повышением температуры), не проходящей в течение 6 часов. Чаще всего боль возникает ночью или утром, по всему животу или возле пупка, реже — в подреберье, «под ложечкой». Поначалу боль не выражена четко, но затем ее характер с тянущего и распирающего становится четко выраженным, усиливающимся (особенно при ходьбе или лежании на левом боку); в это же время (до 4 часов с начала приступа) может подняться температура (до 39-40°С, иногда и выше), возникнуть тошнота, рвота, расстройство кишечника, сухость во рту.
Впрочем, все эти симптомы (как и специфические диагностические признаки — например, резкая боль при надавливании в правой подвздошной области) могут быть выражены нечетко, они зависят от степени развития воспаления, расположения аппендикса и других особенностей. В некоторых случаях даже врач «скорой помощи», приехавший к больному, не может однозначно поставить диагноз — необходим осмотр хирурга в больничном стационаре, для уточнения диагноза — анализы крови и мочи, УЗИ, для женщин может потребоваться консультация гинеколога. Чтобы не «смазать» картину заболевания, при подозрении на приступ аппендицита нельзя принимать сильные болеутоляющие средства, особенно пестероидные противовоспалительные — Кеторол, нндометацин, Анальгин, Баралгин М и т. д. Допускается прием спазмолитических препаратов (например Но-шпы — не более 2 таблеток за 1 раз), но если они оказались неэффективными и боль не проходит — обязательно нужно обращаться к хирургу! До обследования нельзя принимать пищу, класть на живот грелки и согревающие компрессы (это усиливает воспаление), лечиться различными «народными средствами»: помните, что несвоевременно поставленный диагноз или ошибка в нем из-за «смазанной» картины могут стоить больному жизни!
Когда нужно «резать» сразу
Примерно через 12 часов после начала приступа воспаление охватывает всю стенку аппендикса, далее через сутки, максимум двое, стенка может разрушиться, и содержимое кишечника начнет выливаться в брюшную полость. Самым «невинным» осложнением в этом случае будут абсцессы — гнойники вокруг отростка, между кишками, под диафрагмой и т. д., но гораздо чаще возникает перитонит — воспаление брюшины (оболочки, покрывающей все органы брюшной полости), нередко приводящее к сепсису — заражению крови, чреватому летальным исходом. Самым же тяжелым осложнением является пилефлебит — воспаление главной вены печени (воротной) при попадании в нее из вен аппендикса эмболов — частиц, приводящих к закупорке вены, а в случае прорыва стенок отростка — еще и содержащих микрофлору кишечника. 11ри этом заболевании нарушаются функции печени, и вылечить от пего, к сожалению, практически невозможно…
Поэтому в тех случаях, когда у врача возникли подозрения на аппендицит — нужно «резать» сразу же. Пусть даже потом диагноз не подтвердится — лучше остаться без органа, который взрослому человеку не очень-то и нужен, чем промедлить в сомнениях из-за неясности признаков и дождаться смертельно опасных осложнений. Сама по себе операция аппендэктомии (удаления аппендикса) в большинстве случаев — если дело не дошло до осложнений — достаточно проста и требует не таких уж значительных ограничений по режиму и диете (кроме первых 2 суток), при нормальном заживлении и хорошем самочувствии уже через 7-8 дней могут снять швы и выписать больного домой. Щадящий режим нужен будет — опять-таки в зависимости от состояния — в течение 1,5-3 месяцев, а через 3-6 месяцев, после образования плотного рубца, могут быть сняты все ограничения по нагрузкам — вплоть до возобновления занятий тяжелой атлетикой.
Не забудьте включить MedPulse.Ru в список источников, которые будут вам попадаться время от времени:
Подпишитесь на наш канал в Яндекс.Дзен
Добавьте «MedPulse» в свои источники в Яндекс.Новости или News.Google
Также будем рады вам в наших сообществах во ВКонтакте, Фейсбуке, Одноклассниках.
Последние обновления в нашей Энциклопедии лекарств:
источник
Воспалением аппендицита называют такой процесс, который затрагивает червеобразный отросток. Этот элемент относится к слепой кишке и именуется в медицине «аппендикс». Симптомы заболевания несколько варьируются, определяется это формой и индивидуальными особенностями пациента. Выделяют хроническое и острое воспаление аппендицита у детей и взрослых. Первый вариант в последние несколько лет встречается существенно реже, нежели ранее. Как правило, причина в том, что острое воспаление протекало с осложнениями, из-за которых удаление было невозможным.
При такой разновидности заболевания выделяют несколько этапов. Одна стадия со временем переходит в другую, если не было никакого вмешательства со стороны докторов. Говорят о:
- Катаральной стадии. Воспаление аппендицита на этом шаге обычно затрагивает лишь слизистую червеобразного отростка.
- Поверхностной форме. В этом случае наблюдается прогресс относительно катаральной, что приводит к повреждениям слизистой оболочки органа. Изучая просвет отростка, можно увидеть лейкоциты и кровь.
- Флегмонозной стадии. Для нее характерно воспаление, затрагивающее все слои тканей органа. Разрушительными процессами поражена, в том числе внешняя оболочка аппендикса.
- Флегмонозно-язвенной. Это форма характеризуется изъязвлениями поверхности слизистой, защищающей орган снаружи.
- Гангренозной. Этому этапу свойственно омертвение стенки отростка. Нередко происходит прорыв тканей, отчего содержимое аппендикса изливается в брюшную полость, что провоцирует перитонит. При развитии аппендицита до этой стадии высока вероятность летального исхода.
Как правило, воспаление аппендикса проходит все описанные ранее шаги всего лишь за 48 часов. Острое воспаление аппендицита – опасное заболевание, не терпящее промедления.
При первых признаках необходимо срочно посетить хирурга. Если заболевание дошло до флегмонозного этапа, повышается риск развития осложнений.
Выделяя признаки воспаления аппендицита, в первую очередь упоминают боль. Она появляется в области вблизи пупка. Ощущается как тупая, не проходит со временем, постоянная. Иногда болит живот сверху, примерно до середины. Реже болезненные ощущения охватывают живот полностью. Иногда боль ощущается справа в подвздошной области.
Усиление неприятных ощущений происходит, когда человек ходит, наклоняется. Преследуют резкие неприятные ощущения при кашле и смехе. Очень больно чихать. А вот пожилым людям свойственно отсутствие болевого синдрома.
Обратите внимание, что при атипичном расположении аппендикса болевой синдром может ощущаться в непредсказуемом месте. Иногда болит справа под ребрами, вблизи лобка или в области почек, мочеточников. Болезненные ощущения могут отдаваться в бедра или поясницу. В некоторых случаях отмечают, что боль ощущается в наружных половых органах. Может болеть неопределенная область с левой стороны туловища.
Спустя несколько часов после первичного появления болевого синдрома происходит смещение ощущений в сторону червеобразного отростка. Эти признаки воспаления аппендицита у женщин очень важны: если вдруг вы перестали ощущать боль, высока вероятность перехода болезни в гангренозную форму, что сопряжено с отмиранием нервных окончаний в пораженной области. Тянуть нельзя: нужно срочно вызывать врача!
Частные признаки воспаления аппендицита у взрослых мужчин и женщин – это рвота и тошнота, сопровождающие болевой синдром. Обратите внимание: до появления боли таких ощущений не наблюдается. Если сперва появилась тошнота, и только затем пришла боль, есть вероятность, что дело не в воспалившемся аппендиксе, а другой патологии, диагностировать которую точно сумеет врач.
Следует также знать, что в большинстве случаев рвота происходит всего лишь один раз. Почему именно этим характерно воспаление аппендицита? Симптомы у взрослых позволяют утверждать, что это рефлекторное отторжение организмом токсинов.
Характерные симптомы воспаления аппендицита у женщин и мужчин включают изменения языка. В начале болезни он обычно влажный и покрывается тонким белым налетом. При прогрессировании аппендицита язык становится сухим. Это показывает, что началось воспаление брюшины.
Температура обычно повышается несущественно. Как определить воспаление аппендицита, ориентируясь на нее? Помните, что больным обычно свойственна температура от 37 до 38 градусов. Она сохраняется продолжительное время без изменений. В редких случаях фиксируется подъем выше 38 градусов. А вот если температура тела поднялась еще выше, можно с уверенностью говорить, что воспалительный процесс прогрессирует не на шутку.
Характерные признаки воспаления аппендицита, позволяющие заподозрить заболевание, включают в себя стул, хотя это больше типично для пожилых людей. Отмечают запоры. Если аппендикс находится вблизи петель тонкой кишки, высока вероятность поноса. По этой причине нередки случаи ошибочной госпитализации больного в инфекционные отделения.
Из-за тяжелого состояния организма нарушается сон. Общий дискомфорт сильно влияет на ощущение человеком своего тела, преследует состояние усталости, вялости, безразличия.
Аппетит при остром аппендиците обычно полностью пропадает.
Статистика показывает, что эта форма развивается очень редко, не чаще чем в одном проценте всех случаев воспаления червеобразного отростка. Воспаление после аппендицита проявляется болезненностью справа в подвздошной области. Ощущения тупые. Локализация боли справедлива для типично расположенного органа.
Как определить воспаление аппендицита, если болезнь перешла в хроническую форму? Вариант только один: посетить врача, который проведет полный комплекс диагностики. Обычно исследование включает в себя:
Хронический аппендицит по своим проявлениям близок к целому ряду заболеваний, в числе которых:
Хроническое воспаление аппендицита можно заподозрить, если регулярно мучает болезненность, возрастающая, когда человек двигает туловищем (наклоняется, поворачивается). Когда заболевание обостряется, немного поднимается температура, общие проявления сходны с острой формой.
Хронический аппендицит опасен в первую очередь тем, что может вызвать перитонит. При подозрении на болезнь необходимо срочно посетить врача, чтобы оценить точно, насколько тяжело состояние больного.
В целом практика показывает, что именно своевременное обращение к врачу спасает людям жизнь. Подзатянув с вызовом скорой, можно в лучшем случае «наградить» себя очень неприятными моментами резкой боли, в худшем ждет летальный исход.
Один из самых известных в современной медицине случаев лечения аппендицита произошел на советской станции в Антарктиде, где в числе постоянного персонала был врач Леонид Рогозов. В период пребывания на станции по очевидным симптомам специалист диагностировал у себя воспаление аппендицита в острой форме.
Сперва были попытки применить консервативные методы лечения: прибегали ко льду, антибиотикам и голоданию. Но такая практика не показала результатов. Других докторов на станции в тот момент не было. Врач принял решение самостоятельно проводить операцию на себе и незамедлительно приступил к этому.
В ходе операции инженер-механик исследовательской станции держал зеркало, был задействован метеоролог – он подавал инструменты. Врач оперировал себя в течение почти двух часов. Результат оказался успешным. Всего спустя неделю медик смог снова выполнять свои штатные функции. Пример этой операции – один из числа самых известных в нашем мире, демонстрирующих человеческую храбрость и готовность бороться с любыми трудностями.
Конечно, истории о происшествиях на арктических станциях любопытны всем и каждому, но в обычной жизни, в повседневности все обстоит гораздо проще. При признаках аппендицита нет необходимости проявлять чудеса смелости и становиться героем, нужно лишь своевременно воспользоваться медицинской помощью. К кому обратиться, если есть подозрение на аппендицит?
Первым делом вызывайте «скорую помощь». Как правило, к тому моменту, когда человек понимает, что ему нужна помощь врача, уже поздно идти в клинику самому – слишком сильна боль, сопровождающая каждое движение, и даже лёгкое покашливание. Обратившись к услугам скорой медицинской помощи, больной быстро, уже в своей кровати дома, получает первичную диагностику.
Следующий этап – это обследование пациента терапевтом в условиях больницы. Здесь под контролем анестезиолога будет поставлен точный диагноз и определено, какова стадия болезни, и какие меры необходимо предпринять. В некоторых случаях воспаление аппендикса сопровождается тяжелыми патологиями, развивающимися на фоне заболевания червеобразного отростка. Тогда придётся привлечь к лечению профильных врачей. Наиболее сложны случаи воспаления аппендикса, сопровождающиеся:
Как правило, повышенной сложностью отличается диагностирование воспаления аппендикса у маленьких детей. Ребенок не может объяснить четко и внятно, что именно у него болит и где. В некоторых случаях воспаление развивается в столь раннем возрасте, что малыш еще даже не умеет говорить. Как заподозрить болезнь в этом случае?
Обычно при развитии аппендикса маленький ребенок много плачет, беспокоится, словно бы демонстрирует окружающим живот. А вот если взрослые пытаются коснуться, он выказывает протест и лишь еще громче плачет и кричит. Болезнь развивается постепенно, симптомы наращиваются со временем.
В течение дня заболевший ребенок приседает на корточки и разражается плачем без всяких к тому предпосылок. По ночам дети часто просыпаются от болевого синдрома. Развитие заболевания проявляет себя рвотой и тошнотой. Если у взрослых это разовое явление, то у маленьких детей оно повторяется многократно. Врачи говорят, что это рефлекторная реакция организма на токсины, выделение которых сопровождает воспалительный процесс.
Что касается людей старшего возраста, то у них воспаление аппендицита протекает с рядом характерных особенностей, усложняющих диагностирование заболевания. В первую очередь, это слабый болевой синдром, который нередко отсутствует вовсе. Из-за этого определение аппендицита происходит с существенным опозданием.
Заподозрить неладное можно по пропавшему аппетиту и напряженности, свойственной мышцам справа, в подвздошной области. Ощутить это можно, проведя пальпацию участка тела. Впрочем, не рекомендовано исследовать организм самостоятельно, так как можно нанести себе вред. Также у пожилых людей наблюдают различные атипичные проявления аппендицита, которые наука до сих пор не смогла систематизировать. Поэтому рекомендовано посетить врача при любых сомнительных признаках, пройти проверку и полный комплекс исследований. Это позволит определить, воспалился ли червеобразный отросток, а также выявить сопутствующие патологии.
источник
Одна из самых тяжелых и неоднозначных патологий у взрослого и ребенка – воспаление аппендицита. Такое опасное заболевание устраняется только в стационаре методом хирургического вмешательства. При своевременном выявлении аппендицита, его лечение не вызывает сложностей. Но запущенные случаи могут привести к очень печальным последствиям. Как же определить наличие этой болезни, и на что обратить внимание?
Обострение заболевания не зависит от возраста пациента. Аппендикс может воспаляться как у маленьких детей, так и у взрослых. Часто страдают и беременные женщины. Редко, когда болеют дети младше пяти лет, у которых аппендикс еще имеет форму воронки. В нем просто не может произойти закупорки.
Основными причинами воспаления аппендикса называют следующие факторы.
- Активировалась кишечная микрофлора, и вместе с этим произошла закупорка просвета аппендикса. В основном такую закупорку вызывают каловые камнеподобные массы, которые не могут нормально пройти. Также негативно влияют инородные тела, паразиты, опухоли, лимфоидные фолликулы. В результате начинает скапливаться слизь, в ней размножаются бактерии. Червеобразный отросток воспаляется, в нем сдавливаются сосуды, и он перестает нормально функционировать.
- Задержка стула. Эта проблема является одной из главных причин воспаления и раздражения аппендицита у взрослых и детей. Если человек не может нормально опорожняться, у него запоры, каловые массы медленнее проходят по пищеварительному тракту. В результате образовываются каловые камни, которые закупоривают просвет отростка.
- Прием большого количества белковой пищи. Если в этом случае не разбавлять ее растительной клетчаткой, также наблюдаются запоры и воспаления аппендикса.
- Воспаление сосудистых стенок, из-за которых отмирает червеобразный отросток.
Читайте также
Флегмонозный аппендицит является третьей стадией воспаления, происходящего в червеобразном отростке слепой кишки….
Аппендицит тяжело диагностируется по одной простой причине. Его клиническая картина часто настолько сильно смазывается, что не всегда имеет четкую выраженность. Но все же следует выделить основные признаки воспаления аппендицита у взрослых.
- Начальный этап. Длится первые двенадцать часов и выражается дискомфортом и неприятными ощущениями в области желудка. Человек чувствует пик боли в утреннее и вечернее время, он может спутать ее с гастритом. Такая болезненность притупленная, неинтенсивная. Она может сопровождаться тошнотворными состояниями и нечастой рвотой. Следует отметить, что у пожилых людей тошноты может не быть.
Далее наступает пик боли в нижней части живота, в правой стороне. Она давящая, пульсирующая, интенсивная. Сопровождается поносом, учащенными позывами в туалет, повышением температуры.
Читайте также
Существует мнение, что некоторые продукты способны вызывать опасные кишечные заболевания. Вопрос, может ли быть…
После развиваются такие симптомы:
- сердце начинает биться чаще;
- пациент ничего не может делать, он слаб;
- пациент чувствует себя, как при гриппе;
- ему хочется пить.
Живот очень болит, когда на него надавливают. Также человеку уже невыносимо терпеть. На этой стадии хирургическое вмешательство всегда заканчивается благоприятно.
- Второй этап. В конце первых суток боль четко локализирована с правой части живота. Она интенсивная и пульсирующая, сопровождается тошнотой, тахикардией, повышенной температурой. Живот напряженный, он не мягкий и плохо двигается во время дыхания.
- Третий этап. На вторые-третьи сутки признаки воспаления аппендикса смазываются – воспаляется сам отросток и отмирает. В результате боль затихает, но человек продолжает чувствовать себя плохо. У него падает температура до 36 градусов, присутствует тахикардия и тошнота. Живот пациента вздут и болит при надавливании.
- Четвертый этап. Правая нижняя часть живота начинает очень сильно болеть. Присутствуют частая рвота, тахикардия. Живот вздут и напряжен, нет перистальтики. На языке пациента можно увидеть коричневый налет, а температура становится критической. В этот период аппендикс лопается, заражая внутренние органы.
Эта картина условна, так как у каждого человека воспаление аппендикса может иметь свои сроки. Также существуют атипичные формы болезни, где вообще нет классической картины развития болезни.
Острый аппендицит у ребенка развивается молниеносно и имеет свои особенности. Это связано с особым строением еще не развитого червеобразного отростка.
Очень часто данный отросток у детей располагается позади слепой кишки или под печенкой. В этом случае нельзя принимать лишь ту симптоматику, которая характерна для взрослого человека. У ребенка болезнь будет протекать по-другому и со своими особенностями.
Читайте также
Воспаленный аппендикс требует немедленного оперативного вмешательства – аппендэктомии. Бывает она полостной и с…
Признаки воспаления аппендикса у детей:
- боли в животе, которые могут быть не только в его нижней правой части, но и ближе к печенке;
- беспокойство;
- нарушение сна;
- плаксивость;
- отсутствие аппетита;
- высокая температура;
- тахикардия;
- понос или запор;
- вздутие;
- плохое или частое мочеиспускание;
- рвота и тошнота.
Воспаление аппендикса у ребенка возникает очень быстро и начинает стремительно развиваться. Здесь ждать нельзя. Резкие и довольно интенсивные боли должны насторожить родителей. Им также нужно замечать любые изменения в состоянии ребенка. Часто малыш, не зная как рассказать о болях, ложится на левый бок и подгибает ножки. Ему так легче и проще переносить болезнь.
Воспаление аппендикса является острой патологией, которая лечится только путем хирургического вмешательства. Но когда же звать на помощь?
Сразу же, как только возникает подозрение на заболевание, нужно вызывать скорую помощь или ехать в больницу. Откладывать не получится, так как воспаление само по себе не пройдет. А лопнувший аппендикс вызывает поражение других органов и чреват осложнениями.
Больному нельзя принимать обезболивающих или других лекарств. Ведь это может смазать общую картину и не позволит врачу правильно поставить диагноз.
Читайте также
Аппендицит относят к самым частым и опасным заболеваниям органов пищеварительной системы. Его опасность состоит в…
Обязательно осматривается живот. Сначала врач ощупывает левую сторону, а затем переходит уже к правой. Пациенту нужно сразу же говорить об ощущениях, помогая специалисту определить характер болезни. Также больного могут попросить покашлять или попрыгать, чтобы увидеть, усиливается ли боль.
Так как симптоматика заболевания не всегда является четкой, пациента забирают в стационар даже при малейшем подозрении на воспаление. Его могут понаблюдать сутки двое, сделать дополнительные анализы. Это поможет определить причину болей в животе. При подтверждении диагноза сразу же делают операцию.
Хирурги рекомендуют не терпеть боль, а сразу же обращаться к специалисту. Если врач выявит наличие воспаления, он тут же проведет операцию. На первых этапах развития патологии она не является тяжелой. Период восстановления после нее – до 10 дней.
Но, как рассказывают медики, многие пациенты затягивают с лечением. Или же выбирают консервативные методы. Это не приводит к хорошим результатам и может вызывать много осложнений. Среди них особо опасными являются:
- абсцесс брюшины;
- перитонит;
- инфильтрат;
- пилефлебит.
Если вовремя не провести операцию, врачу придется очищать от инфекции и другие органы. Но нередки случаи, когда заражение является необратимым. Таким образом, специалисты настаивают на том, что с аппендицитом нельзя шутить и необходимо вовремя его лечить.
У каждого человека периодически может болеть живот. Но если боль острая, усиливается при движениях или кашле, сопровождается температурой, это говорит о первых признаках воспаления аппендицита. При этом пациента тошнит, у него напрягаются мышцы живота, может быть понос или запор. В таком случае необходимо быстро обратиться к врачу и пройти диагностику. Чем раньше будет выявлено воспаление, тем эффективнее и проще будет лечение. Этого не следует забывать.
источник
Воспаление аппендикса – придатка слепой кишки – явление далеко нередкое. После подтверждения диагноза проводится удаление этого отростка, особенно в том случае, если речь идет о проявлении острой формы. Несвоевременное обращение за медицинской помощью чревато серьезными последствиями, а именно, перитонитом – воспалением брюшины.
Принято считать, что в свое время на придаток слепой кишки была возложена функция пищеварения. Однако в ходе эволюции им была приобретена собственная специализация.
О функциональном предназначении этого органа до конца не известно. Однако неоспорим тот факт, что аппендикс является активным участником поддержания стабильной микрофлоры в кишечнике. К тому же, в его эндокринной, секреторной и барьерной функции сомнений уже не возникает. Еще немного о функциях аппендикса.
Червеобразный отросток, имеющий в длину около 10 см, обычно располагается с правой стороны внизу живота, чуть выше паха.
Воспаление аппендикса – более известное как аппендицит – может быть острым, либо хроническим. На сегодняшний день хронический аппендицит явление редкое. Подобный диагноз ставится тем пациентам, которые перенесли острый аппендицит, но на тот момент не было возможности удалять им воспаленный участок вследствие развившихся осложнений.
Как не спутать воспаление слепой кишки с аппендицитом можно прочитать здесь.
Теорий, относительно того, какие причины лежат в основе развития воспаления аппендикса немало. Согласно одной из наиболее популярных, острая форма аппендицита возникает под непосредственным воздействием местной микрофлоры, которая в определенный момент приобрела характер заразной или патогенной.
Помимо этого, среди вероятных причин заболевания можно выделить:
- Инфекцию, которая может быть связана с проникновением бактерий в стенку отростка;
- Сбои в перемещении каловых масс;
- Пренебрежение диетой. К группе риска относятся люди, рацион которых перенасыщен мясом.
- Индивидуальные особенности строения аппендикса (наличие изгибов, значительная длина отростка способны вызвать застой содержимого);
- Наследственная предрасположенность;
- Снижение иммунитета
- У женской половины подобный недуг может быть спровоцирован воспалением придатков матки.
Подробнее о том, что может провоцировать воспаление аппендикса читайте в этой статье.
Для своевременного выявления патологии, важно иметь представление об основных симптомах заболевания. Острый аппендицит характеризуется следующими проявлениями:
- Самым главным признаком заболевания является возникшая боль. Сначала она не имеет четкого места локализации. Пострадавшему кажется, что у него болит весь живот. Однако уже через несколько часов место боли можно установить точно – это правая подвздошная область.
- Тошнота и рвота – нередкие признаки, сопровождающие аппендицит. Рвота не бывает обильной, обычно, она однократная и облегчения после нее не наступает.
- Расстройство кишечника (понос).
- Слабость, общее недомогание.
- По прошествии нескольких часов после возникновения боли, человека начинает лихорадить.
Важно! Интенсивные болевые ощущения, локализующиеся в зоне живота и не проходящие на протяжении 6 часов, тревожный признак, требующий незамедлительной консультации хирурга.
Острый аппендицит отличается стремительным развитием. Именно в такой форме заболевание о себе заявляет. Но не исключением является и хроническое течение аппендицита. Подобное проявление недуга имеет свои характерные особенности. Симптоматика, как правило, выражена слабо, а развивается заболевание медленно. Боль в этом случае тоже возникает, но она тупая и ее можно терпеть. Тошноты, рвоты, поноса вообще может не быть.
Особенностью подобной формы заболевания заключается в том, что закончиться все может спонтанно, полным выздоровлением, что абсолютно невозможно при остром аппендиците.
Дополнительная сложность при диагностике и операции составляет особенность расположения аппендикса.
При возникновении острого аппендицита до приезда медиков пациенту необходимо оказать первую помощь.
Соблюдение этих несложных правил поможет избежать осложнений заболевания:
- Требуется пациента уложить в постель. К правому боку прикладывается лед.
- Никаких анальгетиков и обезболивающих препаратов давать нельзя!
- Даже если исчезла боль, врач все равно должен осмотреть больного.
Важно! Прикладывание теплой грелки на живот категорически запрещено! Это способно спровоцировать разрыв аппендикса и развитие перитонита.
Лечить аппендицит можно только посредством эппендэктомии – удаления отростка. Выполнение операции осуществляется хирургом под общим наркозом. В последнее время все большей популярностью пользуется метод удаления аппендикса посредством лапаротомного доступа (лапароскопическое удаление через 3 небольших разреза). Этот новый метод имеет преимущество – восстановление после такой операции происходит гораздо быстрее.
После проведения оперативного вмешательства первые 12 часов показан постельный режим. От приема пищи придется воздержаться. В последующие 12 часов можно уже переворачиваться, садиться. Каждые 2 часа, если нет рвоты, желательно употреблять воду с лимоном. На вторые сутки, если разрешит врач, можно уже вставать и начинать ходить. Допускается с этого времени введение жидкой пищи.
На 7-8 сутки снимаются швы.
Профилактические меры должны быть направлены, в первую очередь, на исключение вероятности попадания инфекции в организм, профилактику заболеваний ЖКТ, запоров. Соблюдение гигиены, рациональное питание, употребление продуктов, богатых клетчаткой, способны снизить вероятность развития воспаления аппендикса.
Чтобы не запустить болезнь, нужно внимательно относиться к своему здоровью. Лучше переоценить серьезность обнаруженных симптомов, чем опоздать с обращением за медицинской помощью.
Стаж работы более 7 лет.
Профессиональные навыки: диагностика и лечение заболеваний ЖКТ и билиарной системы.
источник
Аппендицит – это самое распространенное острое воспалительное заболевание полости живота. Оно может возникнуть в любом возрасте, как у детей, так и взрослых. Название болезни происходит от сходства воспаленной части толстой кишки с обыкновенным дождевым червем. Отросток имеет продолговатую форму, рельефом похож на толстую кишку и примыкает к слепой кишке.
Аппендицит может встречаться в острой форме или переходить в хроническую форму. Основным симптомом является боль в правой нижней области живота. Воспаление может возникнуть в любом возрасте, но чаще наблюдается во второй и третьей декаде жизни. Эта болезнь в два раза чаще поражает мужчин.
- острый аппендицит – проявляется внезапной болью в правой стороне живота, которая усиливается при чиханье, кашле, может излучать в сторону половых и мочевыводящих путей. Сопровождается головокружением, рвотой, запором, вздутием живота, легкой лихорадкой.
- хронический аппендицит – при этой форме заболевания возникает чувство разбитости, боли в животе, нарушения прохождения каловых масс; эти симптомы появляются через несколько месяцев после острой формы. Больной охотнее лежит на правом боку с подогнутыми ногами, температура тела слегка повышена и сердцебиение учащенное.
«Забитый» просвет толстой кишки является причиной развития бактериальной инфекции, следствием чего может быть:
- острый простой аппендицит;
- флегмона;
- гангренозный дерматит;
- перфорация аппендикса, что приводит к образованию абсцессов или перитониту.
Среди причин аппендицита выделяют, прежде всего:
- закрытый кишечный просвет (например, каловым камнем);
- наличие паразитов;
- бактериальные и вирусные инфекции;
- у детей, гипертрофия лимфоидной ткани.
Симптомы могут варьироваться в зависимости от анатомического расположения аппендикса. Чаще всего он находится в правой подвздошной ямке, редко между петлями кишечника, в тазу. Главный симптом воспаления – боль.
Сначала пациент ощущает общую болезненность живота, которую часто определяет как боль вокруг пупка или в верхней части живота. Через несколько часов боль концентрируется справа внизу живота. Кашель усиливает боль. В то же время больной испытывает отвращение к пище, тошноту, его часто рвет. Отвращение к пище – это очень важный симптом: если, несмотря на боль пациент продолжает питаться, это ставит диагноз воспаления аппендикса по сомнение.
Однако, встречаются нестандартные симптомы. Например, иногда боль сразу начинается в правой нижней части живота, иногда ощущается только болезненность при нажатии, иногда преобладают симптомы непроходимости кишечника: вздутие живота, ощущение тяжести в кишечнике, запоры, слабая перистальтика.
Близость расположения воспаленного отростка к мочеточникам или мочевому пузырю может вызвать желание помочиться и частое мочеиспускание. Бывает, что смещение аппендикса в сторону таза вызывает болезненность при исследовании через прямую кишку. В обследовании пациента отмечается, высокая температура тела (38-39°C и учащенное сердцебиение).
У детей процесс воспаления отростка протекает гораздо быстрее, и поэтому необходима быстрая диагностика и начало хирургического лечения, чтобы избежать серьезных осложнений. У пожилых людей симптомы могут быть неспецифическими, умеренно выраженными, но все же часто во время операции обнаруживается гангренозный аппендицит или перфорация.
Первым и, одновременно, очень грозным осложнением аппендицита является перфорация болезненно измененного отростка. Чаще всего это происходит на вторые или третьи сутки заболевания. Проявляется внезапной, сильной болью, учащением пульса и усилением интенсивности симптомов, возникающих из-за раздражения брюшины.
В случае, когда перфорированный аппендикс находится в спайках внутри брюшной полости, образуется околоотростковая инфильтрация. В свою очередь, перфорация брюшной полости вызывает диффузный перитонит. Он проявляется болезненностью всей поверхности покрытий живота.
При естественном течении болезни, в течение недели такие симптомы, как асцит, гиперемия и отек исчезают. Однако, образовавшаяся остается.
Еще одним возможным осложнением является появление околоотростковых абсцессов. Абсцесс представляет собой совокупность гноя и бактерий, частично или полностью отделенную от поврежденных тканевых структур. Абсцесс формируется при инфильтрации. Его сопровождает повышение температуры тела до 39-40°C, значительноt учащение пульса, лейкоцитоз (15 тысяч/мм 3 ).
Несмотря на то, что аппендицит является одной из частых причин хирургического вмешательства, диагностика этого заболевания может быть иногда затруднена даже для опытного врача. Основой диагностики является клиническое состояние пациента, а не дополнительное тестирование. Однако, функциональное исследование очень полезно в дифференциальной диагностике, ибо оно в состоянии показать другие патологические процессы, происходящие в брюшной полости, которые могут вызывать аналогичные симптомы.
Женщины с симптомами боли в брюшной полости, должны быть обследованы гинекологом для исключения возможных изменений в области репродуктивного органа. Также возможно проведение лапароскопии для того, чтобы отличить острое воспаление отростка от, например, кисты яичников, внематочной беременности или воспаления придатков. Но она применяется только в особых случаях, когда имеются клинические проявления, обосновывающие решение об операции.
Острый аппендицит требует быстрого хирургического вмешательства. Воспаление червеобразного отростка является основной причиной воспаления брюшины. Однако, процедуру удаления аппендицита хирурги считают одной из самых простых операций. Любая задержка выполнения операций может привести к очень тяжелым осложнениям. Аппендиктомия, то есть оперативное удаление аппендикса, может быть выполнена с использованием классических или лапароскпических методов.
Лапароскопическая операция связана с экономией времени пребывания в хирургическом отделении, редкими абсцессами ран и быстрым ходом послеоперационного лечения. Несмотря на это, процент осложнений после лечения классическим методом и лапароскопией похож. Возвращение к нормальной физической активности после операции наступает через 2-3 недели.
Осложнениями описанного выше лечения могут быть: кровотечения, инфекции раны, появление абсцессов или непроходимость кишечника. Симптомы острого аппендицита могут вернуться под влиянием интенсивного лечения антибиотиками.
Из-за разнообразия клинической картины аппендицита, необходимо проведение дифференциальной диагностики, основанные на исключение следующих заболеваний:
- острого воспаления лимфатических узлов;
- правостороннего образования камней в почках;
- репродуктивные системные заболевания (воспаление придатков, киста яичника, внематочная беременность);
- перфорация язвы желудка или двенадцатиперстной кишки;
- острое воспаление поджелудочной железы;
- острый гастроэнтерит;
- болезнь Крона.
Острый аппендицит – это заболевание с довольно быстрым ходом, требующее немедленной диагностики и внедрения соответствующего хирургического лечения. Особенно опасно для пожилых людей, у которых риск послеоперационной смерти составляет 5-10%. Чаще всего это имеет место в случаях перфорации отростка и воспаления брюшины.
В большинстве случаев диагноз аппендицита у детей можно поставить на основании тщательного физического обследования, хотя иногда это может быть сложно и требует успокоения пациента и завоевывания его доверия.
Симптомы острого аппендицита зависят от возраста ребенка, факторов появления заболевания и расположения червеобразного отростка в брюшной полости. Самыми важными и значимыми являются:
- боли в животе у детей старше 4 лет, сначала мягкие, тупые, неточной локализации, постоянная боль в области пупка и надчревной области, которая, по мере развития, воспаления перемещается в правую нижнюю часть живота;
- потеря аппетита, тошнота, рвота, возникающие через несколько часов после появления болей в животе. Потеря аппетита является особенно важным симптомом. Детям, у которых сохраняется аппетит, очень редко ставится диагноз аппендицита;
- запор;
- кратковременная диарея.
Исследование малого ребенка с приступом аппендицита является для врача особой задачей и требует большого мастерства и опыта в установлении контакта с маленьким пациентом, чтобы успокоить его и завоевать доверие.
Ребенок с болями и лихорадкой, движется медленно, часто наклоняется вперед, защищая правый нижний поясной ремень. На стол поднимается медленно, осторожно. В кроватке, несмотря на боль, лежит спокойно, с подогнутыми ногами или на правом боку.
Повышение температуры тела, тахикардия, признаки обезвоживания, как правило, появляются в течение первой ночи, они небольшие и усиливаются по мере прогрессирования заболевания. У маленьких детей и младенцев диагностика часто затягивается из-за неспецифического изображения болезни или слабо выраженных симптомов. Бывают и такие случаи, когда ребенок попадает, наконец, к хирургу с симптомами обширного воспаления брюшины.
В начальной стадии заболевания дополнительные исследования приносят мало пользы. Одним из основных отклонений, указывающих на воспаление, является высокий уровень белых кровяных клеток с преобладанием полиморфно-ядерных гранулоцитов, но не у всех пациентов наблюдается такой результат.
Необходимо выполнить исследование мочи для того, чтобы исключить заражение в мочевой системе. Важным может быть также мониторинг С-реактивного белка, уровень которого в крови растет при воспалении отростка. Примерно, в 10-20% случаев выполняют рентген живота. Очень полезным может быть выполнение УЗИ брюшной полости.
источник
Основным симптомом аппендицита является боль, носящая разнообразный характер. Она может возникать внезапно, наблюдаться в области пупка, пояснице, в правой нижней половине живота и эпигастральной области. Боль в большинстве случаев появляется острая, реже тянущая и схваткообразная. Усиливается она при кашле и при напряжении передней брюшной стенки во время ходьбы и подъемов. Возникают неприятные ощущения преимущественно утром и ближе к вечеру.
Отсутствие аппетита, жидкий стул, тошнота, рвота – все это относится к самым распространенным причинам возникновения аппендицита. Нередко они могут сопровождаться болезненным и частым мочеиспусканием. Это возникает вследствие того, что заболевание прогрессирует. Воспаления начали переходить на мочевой пузырь и мочеточник.
Для того, чтобы снизить болевые ощущения можно принять спазмолитический препарат. Однако нельзя выпивать более 2-х таблеток. Допустимо только однократное употребление. Нельзя для снижения боли делать холодные компрессы на живот и использовать грелки. Все это приведет только к усилению воспаления.
Нарастание слабости и недомогания – это также симптомы аппендицита. Их отмечают больные, когда в червеобразном отростке наблюдаются сильные воспалительные процессы. Наряду с такими симптомами может присутствовать высокая температура с ознобом. Как правило, сбить ее обычными медикаментами не удается.
Неправильная походка тоже является симптомом аппендицита. Больные при ходьбе сгибаются в правую сторону, а рукой придерживают живот, тем самым предохраняя его от сотрясений и уменьшая боль. При глубоком вдохе они отмечают резкие боли в надлобковой области, которые носят кратковременный характер.
Изменение цвета кожных покров – это еще один основной симптом аппендицита. Наряду с этим у больного может отмечаться слабый пульс и низкие показатели артериального давления. При нажатии на живот пальцем возникает локализованная болезненность, а мышцы сильно напрягаются.
Обнаружив у себя один или несколько симптомов аппендицита, как можно скорее обратитесь к врачу. Необходимо пройти тщательное обследование для того чтобы подтвердить наличие такого заболевания. На основе его результатов будет ясно, требуется ли оперативное вмешательство, либо причина кроется не в наличии аппендицита, а в чем-то другом.
Аппендикс играет весомую роль в иммунообразовании, но не выполняет жизненно важной функции. В большинстве случаев аппендицит возникает после придавления грыжи, сопровождаясь сильной болью в брюшной полости. После этого заболевшему обязательно требуется медицинская помощь в виде хирургического вмешательства. А если судить по возрастным категориям, то люди от 9 и до 35 лет чаще всего болеют данным недугом.
У большинства заболевших аппендицит не проходит бесследно, они чувствуют тошноту, боли в животе, а именно в нижней части правого бока. Боли могут быть не только в боку, но и возле пупка, после чего возникает рвота.
После истечения определенного времени, боли в животе могут прекращаться на некоторое время. Если доктор диагностировал заболевание, то при нажатии на больное место, боль может исчезать или немного повышаться, а после отпускания руки живот сильно начинает болеть, повышается температура до 39 градусов.
Если аппендицит возникает у детей на первом году жизни, то боль может быть не только конкретно в правом боку, а разливаться по всему животу. А если аппендицитом заболел пожилой человек или беременная женщина, то боль будет намного меньше, а при хирургическом вмешательстве не столь ощутима.
Причины аппендицита могут быть совершенно разными, но всё приводит к закупорке просвета на аппендиксе. Этому могут посодействовать различные мелкие предметы, которые попадают в организм, каловые массы, опухоли, паразиты и так далее.
Если просвет в аппендиците будет закупорен, то сильное скопление слизи будет мешать его работе, что приведет к воспалению слизистой оболочки.
При данной болезни нужно сразу обращаться к врачу, потому что разрыв аппендикса, если его вовремя не оперировать, приведет к серьёзным последствиям и иным болезням. Например:перитонит.
Симптомы и признаки аппендицита у взрослых заметно отличаются от детских. В основном взрослые люди сначала жалуются на болевые ощущения в левой стороне тела (в области подвздошной кости), а затем справа к низу живота. Врачи не советуют ориентироваться только на этот признак, поскольку у всех людей воспаление аппендикса проявляется по-разному.
К примеру, одни люди могут испытывать первоначальную боль в области пупка, а другие – в любой другой области тела. Это объясняется индивидуальным расположением червеобразного отростка слепой кишки: у каждого человека он формируется с небольшими смещениями в ту или иную сторону.
Одним из постоянных признаков воспаленного аппендикса являются болезненные ощущения, усиливающиеся при кашле или смене положения тела. В основном человек с приступом аппендицита вынужден принимать определенное положение своего тела – позу эмбриона (с подогнутыми под живот ногами).
Боль заставляет брюшную стенку постоянно напрягаться. Нажатие на нее также вызывает определенные болевые ощущения. Из-за широкого спектра распространения боли пациенты зачастую не могут точно указать, где у них болит. Нередко приступ аппендицита сопровождается тошнотой, рвотой и запорами. Температура тела при этом достигает 38оС.
Аппендицит можно диагностировать самостоятельно. Для этого на низ живота справа нужно довольно сильно и резко надавить пальцами, а затем резко отпустить. При надавливании боль не ощущается, она наступает сразу после него.
Особенность проявления аппендицита у детей заключается в наиболее быстром нарастании у них воспалительных процессов, нежели у взрослых. Симптоматика воспаления червеобразного придатка слепой кишки у детей выражена более ярко, но поставить точный диагноз врачам бывает очень трудно, поскольку зачастую ребенок не может точно сказать, где у него именно болит.
Пик детского аппендицита чаще всего выпадает на период с 2-х до 4-х лет и с 7-ми до 9-ти лет. В разном детском возрасте признаки и симптоматика аппендицита имеют свои особенности. Например, дети до 5 лет не могут определить точное месторасположение боли, вместо этого они сворачиваются в позу эмбриона и начинают громко плакать, еще больше провоцируя болевые ощущения.
Дети не дают взрослым дотронуться до своих животов, что свидетельствует о локализации боли именно в этом месте. Кроме того, ребенок испытывает неимоверную жажду, постоянно прося воды. Температура тела при этом повышается, начинается приступ лихорадки. Врачей в этом случае следует вызывать как можно скорее.
Воспаленный аппендикс опасен своей молниеносной динамикой! Поэтому при появлении первых признаков и симптомов, а также при малейшем подозрении на аппендицит нужно скорее вызывать врачей. Это касается как детей, так и взрослых.
Дети подросткового возраста испытывают те же признаки и симптомы аппендицита, что и взрослые люди, но в большинстве случаев боли возникают не в области живота, а в прямой кишке, со стороны спины или позвоночника и в боку. Девочки-подростки нередко путают боль, вызванную приступом аппендицита, с нарушениями в женском здоровье (менструальная боль).
источник