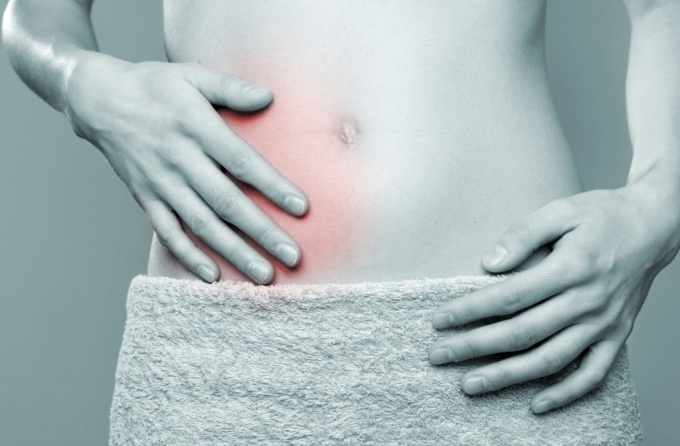
Аппендицит – это воспаление червеобразного отростка. Яркая клиническая симптоматика и многочисленные нюансы острого и хронического воспаления аппендикса делают постановку диагноза и хирургическое лечение аппендицита одновременно легкой и сложной врачебной задачей.
Удаление аппендицита (аппендэктомия) – единственный способ радикального лечения острой и хронической формы этого заболевания. В России ежегодно проводится не менее одного миллиона подобных операций.
Из числа прооперированных около 5 тысяч пациентов погибает от послеоперационных осложнений аппендэктомии, и примерно 300 тысяч операций являются ошибочно проведенными по причине ложного диагноза.
Парадокс в том, что диагностика и удаление аппендицита – это обычная процедура и рутинная абдоминальная (в полости живота) хирургическая операция.
Сравнительный анализ относительно частых послеоперационных летальных исходов и »напрасных» операций, от которых не застрахованы даже опытные хирурги, на фоне простоты выполнения хирургических манипуляций свидетельствует о сложности и глубине проблемы.
Вот наиболее очевидные причины неудачных операций аппендэктомии, не считая диагностических/операционных ошибок и негативных физиологических аспектов (беременность, возраст, плохое состояние больного):
позднее обращение пациентов в лечебное учреждение, когда патогенез принял катастрофический характер (разрыв слепого отростка в брюшной полости, гнойный перитонит);
общая иннервация аппендикса и прилегающих внутренних органов сопровождается нетипичными проявлениями и болями (вне правой подвздошной области)
общее лимфо- и кровообращение аппендикса и прилегающих органов, в результате чего патогенез распространяется на соседние органы.
Вовлечение соседних органов через кровь, лимфу и нервную систему не позволяет адекватно выявить воспаление аппендикса даже с помощью современных инструментальных методов – контрастной рентгенографии, КТ, УЗИ, диагностической лапароскопии. Кроме того, сложности возникают при обследовании беременных женщин на поздних сроках вынашивания, лиц пожилого возраста и детей.
Общие универсальные рекомендации при подозрении на воспаление отростка:
Патогенез может развиваться стремительно. Не ждите самопроизвольного решения проблемы, обращайтесь в больницу! У докторов должно быть достаточно времени для принятия правильного решения.
Знания об особенностях аппендицита, полученные в рамках медико-санитарного просвещения, используйте для своевременного обращения в лечебное учреждение в случае недомогания.
Постараемся дать максимально полезную информацию для людей, не имеющих медицинского образования. Итак, по порядку.
Длительное время даже в среде врачей аппендикс считался »лишним органом». Назначение его было неясно. Ненужность доказывалась сохранением здоровья после удаления, а последующие болезни человека не выявляли никакой этиологической связи с удаленным органом.
Гистологическими, физиологическими и иммунологическими экспериментами установлено значение аппендикса для организма. Оно заключается в участии органа в следующих процессах:
формирование клеточного звена иммунитета – в стенках аппендикса много лимфоидной ткани;
выработка гормонов, стимулирующих перистальтические сокращения кишечника, участвующих в синтезе амилазы – одного из ферментов пищеварения, расщепляющего крахмал пищи.
Отсутствие видимых нарушений со стороны организма у лиц, перенесших аппендэктомию, объясняется включением компенсаторных механизмов. Функции утраченного органа забирают другие структуры. Поэтому аппендэктомия – это относительно безопасное вмешательство. При отсутствии побочных патологий гомеостаз у людей с удаленным аппендиксом сохраняется. Однако следует знать, что отсутствие червеобразного отростка снижает »запас прочности» организма.
Существует несколько теорий. Мы представим альтернативное видение проблемы, хотя первопричина остается за возбудителями банальных инфекций (стафилококками, стрептококками, кишечной палочкой, иными анаэробами).
Вовлечение в патогенез аппендицита банальной микрофлоры возможно при совпадении нескольких неблагоприятных местных и общих факторов на фоне снижения социально-бытовых условий жизни.
Сужение или закупорка устья аппендикса (конкрементами, проглоченными инородными предметами, глистами, слизью, анатомическими деформациями аппендикса, воспалением), что сопровождается застоем содержимого полости отростка и снижением кровообращения органа;
Тромбы сосудов органа, которые вызывают развитие участков застоя и некроза;
Спазмы, тромбы сосудов и растяжение стенок аппендикса рефлекторно активизирует перистальтику тонкого кишечника, стимулирует излишнее слизеобразование, нарушает микроциркуляцию крови и лимфы в капиллярах.
Характер питания и пищевые предпочтения заболевшего человека (негативно влияют монодиеты, исключительно мясное или углеводное питание);
Наличие хронического инфекционного процесса в сопредельных органах (в мочеполовой системе, желудке, кишечнике, поджелудочной железе, дыхательных путях);
Дефекты иммунной системы, в том числе аллергические патологии.
Хронические стрессы (на фоне лабильной нервной системы);
Влияние климатических условий на организм (частые ангины, простудные заболевания, сопровождаемые активацией условно-патогенной микрофлоры).
Совокупность трех факторов приводит к активному размножению микробов и развитию гнойных процессов в аппендиксе.
Аппендикс находится в проекции правой подвздошной области.
Аппендикс – это продолжение слепой кишки. Начинается она ниже границы перехода подвздошной кишки в толстую. Длина слепого отдела кишечника – 6-8 см, ширина – 7 см. Ввиду отсутствия брыжейки этот отдел подвижен. Червеобразный отросток (аппендикс) имеет длину примерно 8 см, ширину – 0,5- 1,0 см. Существует несколько вариантов расположения аппендикса в брюшной полости человека. Точная топография имеет большое значение для хирурга при выборе оперативного доступа к органу. В других возможных ситуациях, не связанных с медицинскими исследованиями, знание точной топографии не требуется.
Наиболее ранний и часто упоминаемый пациентами симптом – боль. В дебюте боль характеризуется приступообразными проявлениями на фоне отсутствия предвестников заболевания. Первоначально локализация боли идентифицируется ощущениями в области пупка и/или солнечного сплетения. Далее, в течение от нескольких часов до двух суток, боль смещается в область правого подвздоха.
Характер боли – постоянный, она усиливается при кашле, носит беспокоящий характер, то есть её интенсивность часто невелика. Характерная поза больного – на спине с согнутыми ногами. Возможны иные позы, снижающие болезненные ощущения.
Развивается стремительно, характеризуется яркими симптомами.
Выделяют три основных типа острого воспаления аппендикса:
Катаральная форма характеризуется морфологическими расстройствами, выявляемыми инструментальными методами. В первые часы на верхушке отростка наблюдаются признаки застоя кровообращения. Они сопровождаются отеком, выпотом лимфы и набуханием слизистой оболочки. Появляются конусовидные фокусы катарального воспаления. Изменения начального периода обратимы.
Флегмонозный аппендицит развивается к концу первых суток. Стенки органа значительно утолщаются, слизистая оболочка в устье покрывается гноем, обнаруживаются множественные абсцессы.
Гангренозный аппендицит – проявляется деструктивными изменениями стенок и переходом воспаления на окружающие ткани (периаппендицит) или брыжейку (мезентериолит).
В некоторых случаях аппендицит завершается исчезновением симптомов и даже выздоровлением.
Характерные проявления дебюта:
Тошнота, Рвота, вызываемая рефлекторным возбуждением;
Задержка дефекации и газов;
Часто гипертермия (до 38,0 0 С), редко норма;
Налет на языке, сначала влажный, а через некоторое время сухой.
Основной симптом аппендицита – боль – определяется пробами провокации. Предложены десятки различных проб для определения аппендицита, четыре основные болевые пробы:
В этом тесте методики проведения исследований не описываются. Для их выполнения необходимо хорошо знать топографическую анатомию внутренних органов человека. Хирурги при выявлении аппендицита используют более десятка разнообразных методик определения признаков заболевания.
Симптомы, определяемые врачом при клиническом обследовании:
Пульс выше 100 уд/мин на фоне незначительной гипертермии;
Разница температуры, определяемой в двух местах – ректально и в подмышечной впадине. В норме ректальная температура выше на 0,8-1,0 0 С, а аппендицит с перитонитом характеризуется более значительной разницей;
Артериальное давление в пределах индивидуальной нормы, снижение АД – свидетельство интоксикации;
Бимануальное (одновременно двумя руками) ощупывание правой и левой сторон живота сопровождается резко выраженной болезненностью в правой подвздошной области и рефлекторным напряжением брюшной стенки в месте повышенной боли;
Постукивание пальцами по разным участкам живота проявляется локально усилением боли.
По времени от начала заболевания различают раннюю и позднюю стадии острого аппендицита. Ранняя стадия длится два-три дня. На третьи сутки (поздняя стадия) при неблагоприятном развитии патологии воспалительный процесс распространяется за пределы органа, а далее возможна перфорация (разрыв) стенок аппендикса. При благоприятном течении воспаления приступ заканчивается выздоровлением.
Признаки благоприятного (абортивного) течения острого воспаления:
Исчезновение болевых ощущений;
Возможно сохранение болевой реакции на некоторое время при глубоком прощупывании в правой подвздошной области. Больной, в том числе с благоприятным течением заболевания, продолжает находиться под наблюдением хирурга. Решение о дальнейших действиях (оперативное вмешательство или консервативное лечение) принимает лечащий врач. Опасность благоприятного течения – это переход острой фазы в хроническую.
Выделяют три сценария болевых реакций при этой форме патогенеза:
Сильная, возникает внезапно, протекает остро, заканчивается быстро;
Умерено выраженная, протекает длительно, затухает медленно;
Прогрессирующая, нарастает постепенно, носит изнуряющий характер, распространяется за пределы воспаленного органа, что связано с выпотом за пределы аппендикса воспалительного инфильтрата и переходом воспаления на соседние с аппендиксом органы.
Первые два сценария могут завершаться самопроизвольным выздоровлением, либо переходом в вялотекущую форму. Последний завершается только аппендэктомией.
Локализация болей зависит от расположения аппендикса.
Кроме правого подвздоха боль может иррадиировать и отражаться в других местах:
При смещении отростка ближе к тазовой полости возможно появление болей в прямой кишке.
При нахождении отростка позади слепой кишки острая боль локализуется с правой стороны поясницы, в анатомической области под названием треугольник Пети (Пти).
Поясничный треугольник (другое название треугольника Пти) определяется на задней стороне туловища, на пояснице, с центром в области проекции почек. Возможны другие участки болевого реагирования.
Два основных типа. Связанный с неудачными аппендэктомиями – первый тип осложнений; с патологиями не удаленного червеобразного отростка – второй тип осложнений.
Ранние, которые развиваются в течение первых трех дней после операции;
Поздние, они развиваются на третий-четвертый день, иногда после снятия швов, на 7-10 день.
Возможно три основных варианта ранних осложнений – это послеоперационные кровотечения, парез кишечника и острая задержка мочи:
Внутрибрюшинное послеоперационное кровотечение. Причина – неудачная перевязка кровеносного сосуда, кровоточивость мелкой брыжеечной вены или артерии;
Венозное кровотечение характеризуется намоканием краев операционной раны и пропитыванием перевязочного материала кровью;
Артериальное кровотечение, кроме сказанного, проявляется стремительным ухудшением самочувствия, бледностью видимых слизистых оболочек и снижением температуры тела.
Послеоперационный парез кишечника. Причины – неправильное наложение кишечного шва, сужающего просвет кишечника, и рефлекторная остановка перистальтики из-за спаечного воспаления. Парез проявляется:
Рвотой непереваренной пищей через некоторое время после еды;
Отсутствием перистальтических шумов в кишечнике.
Острая задержка мочи. Причина – рефлекторный спазм сфинктера мочевого пузыря. Проявляется скоплением мочи, безуспешными позывами к мочеиспусканию, переполнением мочевого пузыря и болями в нижней части живота.
Поздние послеоперационные осложнения. Развиваются на третий-четвертый день, иногда позже. Это воспаление слизистых оболочек брюшиной стенки, нагноение швов послеоперационной раны:
Перитонит – воспаление брюшины. Причина – развитие гнойного процесса. Проявляется болезненностью, напряжением стенок живота, повышением температуры, рвотой переваренной пищей или желчью при её отсутствии.
Намокание швов после операционной раны. Причина – индивидуальная непереносимость хирургических нитей, недостаточная дезинфекция места наложения шва на культю иссеченного аппендикса. Проявляется лихорадкой, рвотой, болями.
Возникают у лиц, затягивающих с обращением в лечебное учреждение. Осложнения связаны с затруднениями диагностики сложного патогенеза аппендицита. Характеризуются очень высоким риском летального исхода. Особенно у людей в пожилом и старческом возрасте.
Различают патологические процессы, сопровождаемые:
Инфильтрацией воспалительного экссудата вокруг воспаленного аппендикса;
Абсцессами брюшной полости и печени;
Перитонитом вследствие воспаления неудаленного органа;
Абсцессом дугласова пространства;
Сепсисом– заражением крови через общую кровеносную систему и перетеканием патогенеза на соседние органы (матку у женщин, печень, почки, мочеполовые органы).
Программа мероприятий по выявлению аппендицита включает в себя два этапа (дома и в стационаре):
Догоспитальное наблюдение больного. Определение признаков аппендицита самим больным или близкими людьми. После подтверждения симптомов, похожих на аппендицит, следует немедленно обратиться в скорую помощь и заранее подготовить:
Необходимые документы – паспорт, страховой полис, возможно медицинскую карту, если она находится дома;
Подробное устное описание признаков заболевания.
Госпитальное исследование больного включает в себя:
физикальные методы (сбор анамнеза, осмотр, пальпация, перкуссия, термометрия);
Инструментальную визуализацию (диагностическая лапароскопия органов брюшной полости, обзорная рентгенография, компьютерная томография (КТ) с контрастом, УЗИ);
При наличии яркой клинической картины аппендэктомию проводят на основании физикальных методов исследования. Причиной для проведения операции также являются высокий уровень лейкоцитов – защитных клеток в крови, определяемых лабораторными методами, а также положительные диагностические тесты:
Бартомье-Михельсона. Диагностическая ценность этого теста очень высока. Вероятность аппендицита составляет 97% при установлении яркого реагирования. Суть метода: обследуемого размещают лежа на левом боку, при этом пальпация правого подвздоха проявляется неприятными ощущениями;
Образцова. Диагностическая ценность составляет 83%. Суть диагностического исследования: больной, находясь в положении лежа, поднимает правую ногу в прямом положении. Боль усиливается вследствие напряжения мышц и смещения внутренних органов;
Ровзинга. Диагностическая ценность 79%. Суть метода: кулаком левой руки врач надавливает на проекцию нисходящей ветви ободочной кишки. Правой рукой давит на противоположную сторону живота. Воспаление отростка проявляется неприятным ощущением с правой стороны тела.
Все больные с признаками »острый живот» обязательно госпитализируются с целью дифференциации аппендицита от сходных патологий.
В этот период обязательно ректальное и/или вагинальное исследование, другие виды визуализации патологического процесса:
При наличии яркой клинической картины катарального аппендицита операция показана в течение первых двух-четырех часов после поступления в стационар;
Аппендикулярная колика. Неясные признаки колик (например, разлитой рыхлый или плотный воспалительный экссудат вокруг органа) требуют дифференциации причин. На госпитальном этапе проводятся дополнительные исследования, больному назначают консервативное стационарное (реже амбулаторное) лечение в течение 10-20 суток (спазмолитики, десенсибилизация, антибиотики). Лечение обычно проводят в стационаре. Удаление воспаленного органа при подтверждении аппендицита производят в плановом порядке после снятия явлений воспалительной инфильтрации;
Аппендицит, осложненный перитонитом (диффузным, разлитым). В этом случае показана диагностическая лапаротомия – хирургическая операция, в ходе которой проводят ревизию состояния внутренних органов. В последние годы чаще используют лапароскопию – исследование состояния внутренних органов с помощью прибора наблюдения через маленький прокол брюшной стенки.
В зависимости от результатов лапаротомии (лапароскопии) последующий алгоритм действий может быть таким:
При подтверждении катарального воспаления проводится ревизия подвздошной кишки и матки (у женщин);
При подтверждении гинекологической патологии на фоне воспаления отростка рекомендована операция;
При выявлении флегмонозного аппендицита операция откладывается до завершения лечения, в этот период внутрибрюшинно 3-4 дня вводят антибиотики.
После проведения комплексного лечения и нормализации состояния здоровья проводится плановая операция.
Больному и его родственникам на догоспитальном этапе следует соблюдать несколько правил.
Внимание! Категорически запрещено:
Местное прогревание живота;
Снятие болевых ощущений медикаментами, алкоголем, наркотиками и любыми иными способами;
Использование слабительных средств (масляных, солевых, растительных и любых других);
Клизмы – введение жидкостей в прямую кишку.
Неотложная помощь больному заключается в следующих мероприятиях:
Нужно уложить его на горизонтальную поверхность и обеспечить покой;
Допускается снизить болевые ощущения с помощью местного сухого охлаждения (емкость с холодной водой или льдом) с правой стороны живота. Между емкостью с холодом и кожей следует обязательно сделать прокладку из несколько слоев ткани – это снизит риск местного негативного холодового воздействия;
Немедленно вызвать скорую помощь (тел. 03).
Неотложные мероприятия в лечебном учреждении регламентированы служебными нормативными актами.
Это заболевание встречается значительно реже острого аппендицита. Диагностика затруднительна в связи с возможным искажением характера болей, неясной клинической симптоматикой и отсутствием макроизменений на стенках аппендикса. Считается, что хроническая форма аппендицита является продолжением острого воспаления. Неоднократное катаральное доброкачественное воспаление сопровождается разрастанием стенок органа и соединительной ткани с образованием спаек.
Патология приводит к сужению просвета отростка. Если просвет сужается в устье органа, это вызывает скопление гноя, слизи и транссудата в его полости.
Подобное состояние определяется как:
Эмпиема аппендикса – скопление гноя;
Водянка аппендикса – скопление транссудата (жидкости);
Мукоцеле аппендикса – скопление слизи.
Значительно реже встречается патология, связанная с утолщением стенок отростка. Этот процесс носит название фибропластический аппендицит. Он напоминает инфекционный процесс – туберкулез (бугорки на органе), опухоль (разросшаяся слабо дифференцированная ткань), актиномикомы – грибковые поражения (уплотнения, свищи на органе). Иногда обнаруживают дивертикулы (карманы) на аппендиксе.
Однако наиболее часто наблюдают отсутствие изменений. Это усложняет диагностику и делает лечение неэффективным.
Хроническую форму аппендицита выделяют как отдельное заболевание. Его подразделяют на:
Первично-хронический аппендицит – когда вялотекущие симптомы, в том числе упорные боли в подвздошной области, возникают у людей, ранее никогда не страдавших острой формой заболевания;
Вторично-хронический аппендицит – когда симптомы развились после одно- или многократных острых приступов аппендицита.
В научном мире нет единого мнения о правомерности нозологической единицы «первично-хронический аппендицит». При исследовании могут отсутствовать видимые нарушения морфологических структур тканей, хотя клинические признаки воспаления ярко выражены.
В связи в этим операции по поводу хронического воспаления примерно в 60% случаев являются »напрасными.»
После проведения неудачных операций боль сохраняется, так как её причина связана с повреждением иных органов. В настоящее время гистологические исследования являются наиболее надежным маркером хронического воспаления.
Боль не является постоянным, обязательным признаком. В некоторых случаях она незначительна или носит приступообразный характер. Может проявляться ноющими, изнуряющими неприятными ощущениями слабой интенсивности. В некоторых случаях она усиливается после приема пищи или выполнения физических упражнений, иногда сопровождается запорами и поносами. У женщин боль усугубляется в период регулярных гормональных изменений.
Помогают заподозрить наличие хронической формы аппендицита пробы, провоцирующие ответную болевую реакцию, в том числе:
Ощупывание стенок живота – патология проявляется болями с правой стороны;
Пациент на левом боку проявляет беспокойство при пальпации правой стороны живота.
Другие пробы, используемые в диагностических целях:
Попытка поднять правую ногу вызывает неприятные ощущения;
Снижение мышечного тонуса правой стороны живота – признак хронического аппендицита.
При ходьбе на тренажерной дорожке значительно быстрее устает правая нога, чем левая.
Наилучшая диагностика хронического воспаления аппендикса – лапароскопия. Рентгенография, её модификации, УЗИ имеют ограниченную диагностическую ценность при хроническом воспалении. Эти методы не выявляют микроскопических изменений стенок отростка.
Использование лучевых методов диагностики ограничивается выявлением косвенных признаков воспаления:
Задержка контрастного вещества в полости на несколько дней;
Неравномерное (фрагментарное) заполнение контрастным веществом.
При постановке диагноза проводят исключение похожих заболеваний внутренних органов, таких как:
Болезни желудочно-кишечного тракта (хронические формы холецистита и панкреатита);
Болезни мочевой системы (воспаление почек, мочеточников);
гинекологические болезни (нарушение регулярности циклов, хроническое воспаление придатков).
Наиболее эффективно хирургическое удаление червеобразного отростка. Вероятность благоприятного исхода при этом ниже по сравнению с удалением отростка в острую фазу. Эффективность снижается из-за сложной диагностики и высокого риска развития спаечных процессов в брюшной полости.
В отдельных случаях до удаления отростка показано медикаментозное лечение. Пациенту назначают антибиотики внутривенно. В этот период больным необходимо диетическое питание с целью снижения нагрузки на кишечник.
Автор статьи: Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог
Образование: Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
6 мифов о ГМО: правда, о которой не принято говорить (научные объяснения)
Как похудеть дома без диет?
Симптоматика категории больных не отличается. В возрасте до двадцати лет чаще болеют юноши и мальчики. Замечено, что у мужчин чаще диагностируются разрывы и некроз слепого отростка кишечника. В возрасте старше двадцати лет чаще болеют женщины. У девочек с двенадцати лет и старше, при клиническом обследовании, следует обязательно учитывать.
Обычно воспаление аппендикса происходит непредсказуемо. Это может произойти как в выходные дома, так и в детском саду, и на прогулке, и даже в гостях. У детей до 3 лет с самого начала заболевания можно заметить отклонения в поведении: они отказываются есть, капризничают, плохо спят и.
В первую очередь подумать об аппендиците вас могут заставить боли в области живота. Чаще всего, если это воспаление аппендикса, то боль локализуется в основном с правой стороны или в районе пупка. Боль может со временем переместиться из центра живота вправо и опуститься вниз, но не доходить до.
Экстренная операция. Показанием является острая стадия или обострение хронического, воспаления. Операцию проводят через два-четыре часа после поступления в клинику. Плановая операция. В случае запрета экстренного вмешательства, операцию проводят после устранения угроз. Время проведения плановой операции определяется.
В первую очередь необходимо знать, что воспаление аппендикса не происходит мгновенно, а развивается постепенно, годами.При своевременном лечении интоксикацию кишечника можно уменьшить или, по крайне мере, минимизировать. Рассмотрим наиболее часто используемые народные средства, которые могут помочь при.
В первые 12 часов после операции вообще нельзя употреблять пищу, но в основном, аппетита и так нет. При хорошем самочувствии, в конце первых суток разрешается выпить немного рисового отвара, куриного нежирного бульона или фруктового сладкого киселя.При этом питание должно быть дробным, пищу нужно принимать небольшими порциями по 5-6 раз в день.
Аппендектомия предполагает щадящий режим на протяжение месяца после операции. Тяжелые физические нагрузки противопоказаны 3 месяца. Это значит, что пациенты имеют право находиться на больничном листе 30 дней с момента выполнения операции. Нагрузки в объёме обычного быта.
источник
Основным симптомом аппендицита является боль, носящая разнообразный характер. Она может возникать внезапно, наблюдаться в области пупка, пояснице, в правой нижней половине живота и эпигастральной области. Боль в большинстве случаев появляется острая, реже тянущая и схваткообразная. Усиливается она при кашле и при напряжении передней брюшной стенки во время ходьбы и подъемов. Возникают неприятные ощущения преимущественно утром и ближе к вечеру.
Отсутствие аппетита, жидкий стул, тошнота, рвота – все это относится к самым распространенным причинам возникновения аппендицита. Нередко они могут сопровождаться болезненным и частым мочеиспусканием. Это возникает вследствие того, что заболевание прогрессирует. Воспаления начали переходить на мочевой пузырь и мочеточник.
Для того, чтобы снизить болевые ощущения можно принять спазмолитический препарат. Однако нельзя выпивать более 2-х таблеток. Допустимо только однократное употребление. Нельзя для снижения боли делать холодные компрессы на живот и использовать грелки. Все это приведет только к усилению воспаления.
Нарастание слабости и недомогания – это также симптомы аппендицита. Их отмечают больные, когда в червеобразном отростке наблюдаются сильные воспалительные процессы. Наряду с такими симптомами может присутствовать высокая температура с ознобом. Как правило, сбить ее обычными медикаментами не удается.
Неправильная походка тоже является симптомом аппендицита. Больные при ходьбе сгибаются в правую сторону, а рукой придерживают живот, тем самым предохраняя его от сотрясений и уменьшая боль. При глубоком вдохе они отмечают резкие боли в надлобковой области, которые носят кратковременный характер.
Изменение цвета кожных покров – это еще один основной симптом аппендицита. Наряду с этим у больного может отмечаться слабый пульс и низкие показатели артериального давления. При нажатии на живот пальцем возникает локализованная болезненность, а мышцы сильно напрягаются.
Обнаружив у себя один или несколько симптомов аппендицита, как можно скорее обратитесь к врачу. Необходимо пройти тщательное обследование для того чтобы подтвердить наличие такого заболевания. На основе его результатов будет ясно, требуется ли оперативное вмешательство, либо причина кроется не в наличии аппендицита, а в чем-то другом.
Аппендикс играет весомую роль в иммунообразовании, но не выполняет жизненно важной функции. В большинстве случаев аппендицит возникает после придавления грыжи, сопровождаясь сильной болью в брюшной полости. После этого заболевшему обязательно требуется медицинская помощь в виде хирургического вмешательства. А если судить по возрастным категориям, то люди от 9 и до 35 лет чаще всего болеют данным недугом.
У большинства заболевших аппендицит не проходит бесследно, они чувствуют тошноту, боли в животе, а именно в нижней части правого бока. Боли могут быть не только в боку, но и возле пупка, после чего возникает рвота.
После истечения определенного времени, боли в животе могут прекращаться на некоторое время. Если доктор диагностировал заболевание, то при нажатии на больное место, боль может исчезать или немного повышаться, а после отпускания руки живот сильно начинает болеть, повышается температура до 39 градусов.
Если аппендицит возникает у детей на первом году жизни, то боль может быть не только конкретно в правом боку, а разливаться по всему животу. А если аппендицитом заболел пожилой человек или беременная женщина, то боль будет намного меньше, а при хирургическом вмешательстве не столь ощутима.
Причины аппендицита могут быть совершенно разными, но всё приводит к закупорке просвета на аппендиксе. Этому могут посодействовать различные мелкие предметы, которые попадают в организм, каловые массы, опухоли, паразиты и так далее.
Если просвет в аппендиците будет закупорен, то сильное скопление слизи будет мешать его работе, что приведет к воспалению слизистой оболочки.
При данной болезни нужно сразу обращаться к врачу, потому что разрыв аппендикса, если его вовремя не оперировать, приведет к серьёзным последствиям и иным болезням. Например:перитонит.
Симптомы и признаки аппендицита у взрослых заметно отличаются от детских. В основном взрослые люди сначала жалуются на болевые ощущения в левой стороне тела (в области подвздошной кости), а затем справа к низу живота. Врачи не советуют ориентироваться только на этот признак, поскольку у всех людей воспаление аппендикса проявляется по-разному.
К примеру, одни люди могут испытывать первоначальную боль в области пупка, а другие – в любой другой области тела. Это объясняется индивидуальным расположением червеобразного отростка слепой кишки: у каждого человека он формируется с небольшими смещениями в ту или иную сторону.
Одним из постоянных признаков воспаленного аппендикса являются болезненные ощущения, усиливающиеся при кашле или смене положения тела. В основном человек с приступом аппендицита вынужден принимать определенное положение своего тела – позу эмбриона (с подогнутыми под живот ногами).
Боль заставляет брюшную стенку постоянно напрягаться. Нажатие на нее также вызывает определенные болевые ощущения. Из-за широкого спектра распространения боли пациенты зачастую не могут точно указать, где у них болит. Нередко приступ аппендицита сопровождается тошнотой, рвотой и запорами. Температура тела при этом достигает 38оС.
Аппендицит можно диагностировать самостоятельно. Для этого на низ живота справа нужно довольно сильно и резко надавить пальцами, а затем резко отпустить. При надавливании боль не ощущается, она наступает сразу после него.
Особенность проявления аппендицита у детей заключается в наиболее быстром нарастании у них воспалительных процессов, нежели у взрослых. Симптоматика воспаления червеобразного придатка слепой кишки у детей выражена более ярко, но поставить точный диагноз врачам бывает очень трудно, поскольку зачастую ребенок не может точно сказать, где у него именно болит.
Пик детского аппендицита чаще всего выпадает на период с 2-х до 4-х лет и с 7-ми до 9-ти лет. В разном детском возрасте признаки и симптоматика аппендицита имеют свои особенности. Например, дети до 5 лет не могут определить точное месторасположение боли, вместо этого они сворачиваются в позу эмбриона и начинают громко плакать, еще больше провоцируя болевые ощущения.
Дети не дают взрослым дотронуться до своих животов, что свидетельствует о локализации боли именно в этом месте. Кроме того, ребенок испытывает неимоверную жажду, постоянно прося воды. Температура тела при этом повышается, начинается приступ лихорадки. Врачей в этом случае следует вызывать как можно скорее.
Воспаленный аппендикс опасен своей молниеносной динамикой! Поэтому при появлении первых признаков и симптомов, а также при малейшем подозрении на аппендицит нужно скорее вызывать врачей. Это касается как детей, так и взрослых.
Дети подросткового возраста испытывают те же признаки и симптомы аппендицита, что и взрослые люди, но в большинстве случаев боли возникают не в области живота, а в прямой кишке, со стороны спины или позвоночника и в боку. Девочки-подростки нередко путают боль, вызванную приступом аппендицита, с нарушениями в женском здоровье (менструальная боль).
источник
Признаки аппендицита разнообразны и выражены в большей или меньшей степени в зависимости от анатомических изменений в червеобразном отростке, его расположения, времени, прошедшего от начала заболевания, возраста и ряда других условий.
Основным и постоянным признаком аппендицита является боль, которая носит разнообразный характер.
Симптомы аппендицита включают в себя жалобы пациента, анамнез заболевания (как оно развивалось) и некоторые другие признаки. Основные симптомы и признаки острого аппендицита это: боли в животе (сначала внизу живота, а затем в правом боку), повышение температуры, тошнота, рвота. При обнаружении первых признаков аппендицита, нужно срочно обратиться к врачу или даже вызвать скорую.

Червеобразный отросток имеется у многих грызунов, некоторых хищников, обезьян и, разумеется, у человека. Длина человеческого аппендикса в среднем составляет 5 — 15 см, диаметр — около 1 см. Предположительно, его основная задача состоит в том, чтобы защищать тонкий кишечник от бактерий, населяющих слепую кишку.
Аппендицитом называют воспаление аппендикса. Это заболевание встречается чрезвычайно часто и требует проведения экстренной хирургической операции. В подавляющем числе наблюдений отмечаются такие признаки острого аппендицита, как боль, диспептические явления, дизурические расстройства, нарушение функций кишечника.
Аппендицит может случиться у каждого человека, независимо от возраста.
В традиционной медицине принято рассматривать симптомы аппендицита в такой последовательности:
- болезненные ощущения в эпигастральной зоне или около пупка;
- потеря аппетита, чувство тошноты, рвотные позывы;
- при пальцевом обследовании правого нижнего квадранта живота наблюдается локализованная болезненность; мышцы пациента напрягаются в непроизвольной защитной реакции;
- возникновение лихорадки (повышенной температуры);
- развитие лейкоцитоза.
Во врачебной практике различают острый и хронический аппендицит. Классификация морфологических форм острой разновидности выглядит следующим образом:
- простой аппендицит;
- поверхностный (катаральный);
- различные варианты деструктивной формы – флегмонозный и флегмонозно-язвенный, апостематозный и гангренозный.
Данное классифицирование соответствует фазам развития болезни, вплоть до разрушения и отмирания тканей аппендикса. Чаще всего приступ продолжается от 2-х до 4-х суток.
Во врачебной хирургической практике выделяют клинические признаки аппендицита:
- болезненность в правой подвздошной области при пальпации,
- повышенная болезненность в точке McBurney (точка между наружной и средней третью воображаемой линии соединяющей передне-верхний угол подвздошной кости с пупком),
- симптом Щёткина-Блюмберга (обратная чувствительность при надавливании и резком отпускании руки),
- симптом Ровзинга (боль в правой подвздошной области при надавливании на левый отдел толстого кишечника),
- усиление боли в правой подвздошной области при пальпации в положении больного на левом боку,
- усиление боли в правой подвздошной области при попытке поднять выпрямленную правую ногу в положении больного на спине.
- болезненность в дугласовом пространстве при ректальном исследовании
При первых признаках аппендицита нужно не откладывая в долгий ящик, обратиться к врачу для исключения опасных и угрожающих жизни больного последствиям.

Язык в начале заболевания влажный, часто обложен белым напетом. Больной лежит на спине или правом боку; изменение положения тела, кашель, смех, чиханье резко усиливают боль в животе. При осмотре живота может отмечаться отставание правого нижнего квадранта брюшной стенки при дыхании. При пальпации обнаруживают напряжение мышц и резкую болезненность в правой подвздошной области. Здесь же могут определяться положительные симптомы раздражения брюшины (симптом Щеткина — Блюмберга, Раздольского, Воскресенского). Патогномоничных симптомов острого аппендицита нет, вся симптоматика обусловлена явлениями местного перитонита Боль, как правило, усиливается при положении больного на левом боку (симптом Ситковского), особенно при пальпации (симптом Бартомье — Михельсона). При ретроцекальном расположении отростка может быть положительный симптом Образцова -усиление болезненности при поднимании выпрямленной правой ноги. Этот симптом следует проверить очень осторожно, так как при грубом давлении на брюшную стенку возможна перфорация отростка. Температура часто повышена до субфебрильных цифр. В крови — лейкоцитоз со сдвигом формулы влево. При пальцевом исследовании прямой кишки или влагалищном исследовании отмечается болезненность при пальпации правой стенки таза (особенно при тазовом положении отростка). Наличие эритроцитов и лейкоцитов в моче не исключает острого аппендицита.
Диагноз острого аппендицита в типичных случаях несложен, однако атипичность расположения и особенности течения воспалительного процесса иногда чрезвычайно затрудняют диагностику заболевания. Дифференциальный диагноз проводят с пиелитом, почечной коликой (см. Мочекаменная болезнь), острым аднекситом, внематочной беременностью, острым энтеритом, мезаденитом, дивертикулитом, острым холециститом, острым панкреатитом, прободной язвой желудка и двенадцатиперстной кишки, правосторонней пневмонией, опоясывающим лишаем и др.Различают острый простой и деструктивный аппендицит. В последнем случае симптоматика острого аппендицита более выражена: сильнее боль, более четки симптомы раздражения брюшины, выше лейкоцитоз и температура. Однако полного соответствия клинической картины заболевания характеру выявляемых морфологических изменений в отростке все же не наблюдается.
Течение острого аппендицита у детей, стариков и беременных имеет свои особенности. У детей недоразвитие большого сальника и гиперергическая реакция организма приводят к быстрому прогрессированию воспалительного процесса и развитию перитонита. Диагностика острого аппендицита у детей в начальной стадии заболевания трудна: тошнота, многократная рвота, высокая температура, разлитая боль в животе, в связи с чем нередко допускаются диагностические ошибки. У стариков снижение реактивности организма обусловливает стертость клинических симптомов заболевания, что может быть поводом к запоздалой диагностике и госпитализации. Отсюда превалирование деструктивных форм острого аппендицита и нередко — аппендикулярных инфильтратов. У беременных смещение купола слепой кишки и червеобразного отростка маткой приводит к изменению типичной локализации болей, а расположение отростка за маткой — к снижению выраженности перитонеальных симптомов.

Боль в животе – один из первых и основных симптомов острого аппендицита. Чаще всего, боль при аппендиците не локализована, и больной не может точно указать, в каком месте у него болит. Через некоторое время боль переходит в правую нижнюю часть живота – этот симптом чаще всего свидетельствует именно об аппендиците, вы не встретите его ни в одном другом заболевании. Однажды возникнув, боль может усиливаться, а может уменьшаться, но окончательно так и не проходит. Боли в животе могут усиливаться при ходьбе, кашле или чихании, смехе, изменении положения тела. Характерной особенностью аппендицита может стать боль в ногах, чаще всего, в правой.
Медленно надавите рукой в область правой нижней части живота и резко отпустите. Если пациент при этом чувствует резкую боль именно при быстром снятии руки, это может означать только одно – скорее вызывайте скорую, это аппендицит. Такая проверка носит название симптома Щёткина-Блюмберга.
Признак №2
Повышение температуры также является одним из симптомов аппендицита. Температура при этом заболевании не высокая, обычно 37-38°С, но присутствие температуры помогает отличить аппендицит от других заболеваний с похожими симптомами. Температуры при аппендиците может и не быть, но это не значит, что нет и аппендицита. Будьте осторожны и не пропустите другие признаки.
Признак №3
Тошнота, рвота, общая слабость, потеря аппетита. Чувство боли в первые часы часто сопровождается реакциями желудочно-кишечного тракта, например, может возникнуть расстройство желудка у детей и взрослых. Рвота чаще однократная, и если она повторяется, это может свидетельствовать о серьезных осложнениях и угрозе жизни для заболевшего. У детей возможна многократная рвота.
Лечение аппендицита только оперативное в стационаре! Из-за угрозы развития перитонита и сепсиса, затем смертельного исхода. Операция показана не только в каждом ясном с диагностической точки зрения случае, но и при обоснованном подозрении на острый аппендицит, при невозможности на основании клинических признаков и специальных методов исследования (включая лапароскопию) исключить острое воспаление отростка. При выраженных признаках перитонита целесообразно еще до операции ввести антибиотики (аминогликозиды) и метронидазол. У худощавых пациентов молодого возраста аппендэктомию, как правило, проводят под местной анестезией 0,25-0,5% раствором новокаина. При выраженном болевом синдроме у больных с неустойчивой психикой, детей, беременных, больных пожилого и старческого возраста следует отдать предпочтение общему обезболиванию. Больным острым аппендицитом без признаков перитонита хирургическое лечение проводят в плановом порядке.
источник
Аппендикс, lat. appendix vermiformis – червеобразный отросток, 5-7 см в длину (иногда 20 см), 1 см в диаметре, слепо заканчивающейся, трубкообразной формы.
Аппендицит – термин с окончанием на (-ит). В медицине такое окончание используется для обозначения воспаления, в данном случае воспаление аппендикса.
Диагноз острый аппендицит является клиническим. Определяется типичной историей заболевания (анамнез) и другими диагностическими признаками. Причина болезни достоверно не установлена и имеет многофакторный характер. Аппендицит может быть вызван обтурацией (перекрытие просвета), погрешностями в питании, наследственностью. Метод выбора (главный метод) в лечении – аппендэктомия (хирургическое удаление аппендикса), которая, все чаще, производится лапароскопическим методом.
Острый аппендицит является ведущей причиной состояний под общим названием «острый живот», которые расцениваются как неотложные ситуации. Частота колеблется в пределах 4-5 человек на 1000 населения в год. Может возникать в любом возрасте, но преимущественно в периоде 11-20 лет. По статистике, имеется некоторое различие в частоте возникновения по половому признаку, в соотношении 1.4 мужчины : 1 женщины. С 1940-х годов в клиниках ученые наблюдают снижение заболеваемости, хотя причина этой тенденции не установлена.
Диагностика острого аппендицита опирается на тщательный анамнез и клинико-лабораторные методы.
Базовый и самый главный признак аппендицита – боль в животе. Патогномоничной (характерной именно для этого заболевания) особенностью является перемещение болезненных ощущений из околопупочной области в подвздошную. Пациент говорит, что вначале боль усиливалась в районе пупка в первые сутки, а потом переместилась в правый бок. Эту особенность впервые заметил и описал в своей практике американский хирург Дж.Б. Мерфи. Перемещение локализации боли характерно для 50% случаев острого аппендицита. Это связанно с особенностями иннервации кишечника. В начале процесса болевые сигналы поступают по висцеральным нервным путям, а затем, в результате прогрессирования воспаления и вовлечения париетальной (пристеночной) брюшины, боль перемещается в правую подвздошную область.
Другими характерными симптомами, которые часто сопровождают острый аппендицит, могут быть потеря аппетита, тошнота, понос, запор.
Обильная, неукротимая рвота свидетельствует о том, что произошел разрыв аппендикулярного отростка и развивается воспаление брюшной полости (перитонит). Для простого аппендицита данный симптом нехарактерен.
Мета-анализ данных симптомов и признаков данного заболевания не позволил сделать какой-то один диагностический вывод, но определил, что миграция боли из околопупочной зоны в правую подвздошную, чаще всего, связана с острым аппендицитом.
Картина болезни у пациентов с крайностями возрастного спектра, таких как младенцы, дети и старики, а также при неспецифичном расположении червеобразного отростка – может сильно отличаться от классического симптоматического представления болезни. Что приводит к сложностям в постановке верного диагноза, поэтому таких пациентов наблюдают с особой настороженностью.
Незначительная эритема (покраснение) кожи, сухость языка, зловонное дыхание и лихорадка до 38ᵒС – общие симптомы, которые объективно наблюдаются при осмотре пациентов с острым аппендицитом.
При обследовании живота определяется напряженность мышц брюшной стенки и повышенная чувствительность в подвздошной области справа. Пациенты сообщают о том, что боль усиливается при движениях или при покашливании. Если провести линию от пупка к передней верхней ости подвздошной кости (наиболее выступающее место костей таза спереди), можно определить точку наибольшей чувствительности (точка Мак-Берни), которая располагается на 2/3 книзу по этой линии.
При ректальном, либо вагинальном осмотре пациента, иногда не выявляется никаких особенностей, хотя может проявляться повышенная чувствительность в правом боку. Ректальный осмотр является дополнительным методом обследования и не может быть определяющим в постановке диагноза.
Существует большое количество приемов, которые используют в диагностике острого аппендицита, все они направлены на выявление признаков раздражения брюшины (именно вовлечение брюшины в воспалительный процесс дает характерные болезненные признаки). Вот некоторые из них:
- Симптом Аарона – при надавливании в правом боку возникает болезненность в области желудка.
- Симптом Бартоломью-Михельсона – при пальпации (надавливании) в правом боку болезненность больше, когда пациент лежит на левом боку.
- Симптом Бриттена – при надавливании в болезненной точке в правом боку правое яичко подтягивается вверх.
- Симптом Воскресенского – натягивается рубашка пациента и резким движением сверху вниз к правой подвздошной области по ней проводят двумя пальцами, при этом в конце движения наблюдается резкая болезненность в правом боку.
- Симптом Иванова – расстояние от пупка к наиболее выступающей части таза справа меньше чем слева.
- Симптом Коупа – боль усиливается, если больной лежит на левом боку и разгибает бедро.
- Симптом Затлера – если пациент сидит и поднимает правую ногу, боль усиливается.
- Симптом Островского – боль усиливается, когда больной лежит и поднимает правую ногу, затем доктор резко опускает ее в горизонтальное положение.
Диагностика аппендицита, в большинстве случаев, не требует каких-либо дополнительных методов обследования и является клинической. Не существует специфичного теста на определение данной патологии, который мог бы точно определить, в конкретном случае, наличие аппендицита. Разумное использование общих анализов мочи, крови, тестов на воспалительные реакции позволяют подтвердить диагноз, полученный при клиническом обследовании, отдифференцировать воспаление аппендикса от других заболеваний. Были предложены определенные схемы и алгоритмы дополнительных методов обследования, но они не получили широкого распространения.
Применение радиоволновой диагностики в определении аппендицита при системном анализе показало, что такие методы должны быть использованы у тех больных, у которых есть определенные сложности в клинико-лабораторном обследовании. Метод УЗИ требует высокого профессионализма от исследователя и имеет более низкую достоверность, чем компьютерная томография (КТ). Но в отличие от КТ, УЗИ не подвергает пациента ионизирующему облучению. Статистические данные показывают, что использование этих технологий достоверно снижают частоту госпитализаций с острым аппендицитом и риск диагностической ошибки.
Острый аппендицит необходимо отличить от всех заболеваний, которым характерна боль в правом боку.
- кишечная непроходимость;
- инвагинация кишечника;
- острый холецистит;
- перфорация при язвенной болезни;
- мезоденит;
- дивертикул Меккеля;
- панкреатит;
- грыжа.
- почечная колика;
- пиелонефрит справа;
- инфекции мочевыводящих путей.
- внематочная беременность;
- апоплексия яичника;
- сальпингоофорит.
- гастроэнтерит;
- нижнедолевая пневмония;
- диабетический кетоацидоз;
- порфирия.
При этом, дифференциальная диагностика не должна выходить за определенные временные рамки, так как «острый живот» – симптомокомплекс, угрожающий жизни пациента.
Герберт Фитц является первым автором, в публикациях которого говорится о необходимости ранней диагностики и оперативного лечения острого аппендицита. Эта тактика лечения актуальна и сегодня, оперативное вмешательство – метод выбора при воспалении аппендикса. Нет достоверных доказательств, подтверждающих идею, что обезболивание при «остром животе» противопоказано на основании возможного риска смазать клиническую картину. Так же пациентам назначают превентивное (предупреждающее) антибактериальное лечение средствами с широким спектром действия, которое необходимо для снижения риска возникновения послеоперационной раневой инфекции.
Недавнее ретроспективное исследование не обнаружило существенных различий между ранней (до 12 часов после подтверждения диагноза) или поздней (12-24 часа после подтверждения диагноза) аппендэктомией. После 36 часов с момента появления первых симптомов вероятность перфорации (разрыва) аппендикса составляет 16-36% и увеличивается на 5% каждые последующие 12 часов. Поэтому, после подтверждения диагноза, операция должна быть выполнена без лишнего промедления.
Традиционно аппендэктомия проводится открытым способом, когда делается разрез в точке Мак-Берни перпендикулярно линии, соединяющей пупок и переднюю подвздошную ость. Однако, доля открытых оперативных вмешательств существенно снизилась после появления лапароскопических методик.
Преимущества лапароскопической аппендэктомии:
- Снижается риск раневых инфекций.
- Низкий уровень послеоперационных болей.
- Сокращается время пребывания в стационаре.
- Уменьшается длительность периода нетрудоспособности.
Еще одним преимуществом этой методики является возможность предварительно провести лапороскопическую диагностику и выявить альтернативную причину «острого живота».
При том, что лапароскопическая аппендэктомия набирает все большую популярность, этот метод остается более требовательным к техническому оснащению операционной и квалификации хирурга. Выбор оперативной методики определяется уровнем знаний оперирующего хирурга и наличием специального оборудования.
Также, возможно позитивное разрешение аппендицита без хирургического вмешательства, на фоне раннего применения внутривенных антибиотиков. Но высокая частота рецидивов (повторного заболевания) при консервативном лечении и более низкий риск смертности при хирургическом лечении – определяют использование антибактериальной терапии аппендицита только у тех пациентов, которым, по тем или иным причинам, противопоказано оперативное вмешательство.
Аппендэктомия относительно безопасная операция, показатель смертности при простом аппендиците в пределах 0,8 на 1000 случаев, а при перфорации аппендикса 5,1 на 1000. Вероятность перфорации, указанная выше, составляет 16-30%, однако, у пациентов старческого возраста и детей этот показатель может достигать 97%, что связано со сложностями в диагностике. Высокий уровень смертности и осложнений в случаях перфорации аппендикса определяет отрицательные эффекты при аппендэктомии на уровне 20-25%. Различные осложнения не исключены при хирургическом лечении и простого аппендицита, несмотря на позитивные тенденции к снижению их общего числа.
Раневые инфекции возникают в результате интраоперационного обсеменения патогенными микроорганизмами. Вероятность развития данного осложнения колеблется от 5%, при простом аппендиците, до 20%, в случаях гангрены или перфорации аппендикса. Использование в предоперационном периоде антибиотиков значительно снижает количество случаев раневых инфекций.
Интраабдоминальный абсцесс, или абсцесс полости таза, развивается из-за тотального инфицирования, например, при перфорации аппендикса. Для данного осложнения характерны лихорадка и наличие диагностических признаков на УЗИ или КТ исследовании. При абсцессах может возникнуть необходимость в лечении посредством дренажных методик. Количество случаев данного осложнения так же снижается при использовании превентивной антибактериальной терапии.
Аппендикулярный инфильтрат (уплотнение) обычно возникает на 3 сутки от начала заболевания. Это уплотнение, которое хорошо прощупывается, образуется в результате обволакивания воспаленного червеобразного отростка брюшиной либо петлями кишечника. При этом яркая симптоматика, свойственная обычному аппендициту, смазывается. Болезненность слабо выражена, температура либо в пределах нормы, либо субфебрильная. Хорошо поддается диагностике с помощью УЗИ и КТ. Но, необходимо проводить тщательный дифференциальный анализ с опухолевыми процессами, особенно улиц старческого возраста. Аппендикулярный инфильтрат при адекватной антибактериальной терапии может разрешаться без оперативного вмешательства, при этом сохраняется высокий риск повторного заболевания.
Аппендикулярный абсцесс (нагноение) сопровождается ярко выраженной лихорадкой, тахикардией и лейкоцитозом. Чаще всего, абсцесс локализуется в подвздошной области, реже в полости малого таза. Ректальное обследование при этой патологии имеет высокую информативность. Диагноз подтверждается на УЗИ и КТ. Хирургическое лечение только открытым методом с установкой дренажной системы.
Общее количество случаев хронического аппендицита составляет не более 1%. Обычно, это заболевание развивается после приступа острого аппендицита. Причиной могут быть спайки и рубцы, которые сужают просвет отростка, а также оставшаяся инфекция. В периоды ремиссии (временного выздоровления) клинических признаков не наблюдается. С целью предотвратить риск развития острого воспалительного процесса показана плановая аппендэктомия.
Наиболее частым не акушерским оперативным вмешательством при беременности является аппендэктомия, с частотой от 0,15 до 2,1 на 1000 беременных. Недавнее крупномасштабное исследование со случайной выборкой показало, что у беременных женщин риск развития аппендицита ниже чем у небеременных, особенно в 3-ем триместре. Смещение аппендикулярного отростка, из-за роста беременной матки, существенно осложняет диагностику, аппендицит часто путают с началом родовой деятельности. Возможна нехарактерная картина клинических проявлений. Тошнота и рвота ассоциирована с болью в любых отделах брюшной полости справа. В случаях простого аппендицита материнская смертность незначительна, но увеличивается до 4% при перфорации аппендикса. Смертность плода на уровне 0-1,5% при простом аппендиците, и 20-35% при перфорации.
источник
Острый аппендицит – острый неспецифический процесс воспаления червеобразного отростка — придаточного образования слепой кишки. Клиника острого аппендицита манифестирует с появления тупой боли в надчревной области, которая затем смещается в правую подвздошную область; отмечаются тошнота, рвота, субфебрилитет. Диагностика острого аппендицита основывается на выявлении характерных симптомов при исследовании живота, изменений в периферической крови, УЗИ; при этом исключаются другие заболевания брюшной полости и малого таза. При остром аппендиците выполняется аппендэктомия – удаление измененного червеобразного отростка.
Острый аппендицит является наиболее частым хирургическим заболеванием, на долю которого в оперативной гастроэнтерологии приходится более 80%. Острый аппендицит чаще встречается у лиц в возрасте 20-40 лет, хотя также может возникнуть в детском или пожилом возрасте. Несмотря на достижения в области диагностики и совершенствование хирургических методов лечения, послеоперационные осложнения при остром аппендиците составляют 5-9%, а летальность – 0,1-0,3%.
В вопросе о причинах развития острого аппендицита до сих пор не существует единого мнения. Среди этиологических теорий острого аппендицита обсуждаются механическая, инфекционная, ангионевротическая, аллергическая, иммунологическая и др. Считается, что ведущим фактором воспаления аппендикса (аппендицита) выступает механическая блокада просвета червеобразного отростка, вызванная каловым камнем, инородным телом, паразитами, гиперплазией лимфоидной ткани. Это приводит к скоплению в отростке слизи, активизации бактериальной флоры, воспалению стенок аппендикса, сосудистому тромбозу.
Согласно инфекционной теории, инициировать развитие острого аппендицита могут различные инфекционные заболевания – амебиаз, паразитарные инфекции, туберкулез, иерсиниоз, брюшной тиф и др. Сторонники ангионевротической теории придерживаются мнения о первостепенности трофических нарушений в стенке червеобразного отростка, связанных с нарушением его иннервации.
В определенной степени способствовать развитию острого аппендицита может алиментарный фактор. Известно, что употребление преимущественно мясной пищи способствует нарушению моторно-эвакуаторной функции кишечника, склонности к запорам, что, в свою очередь, предрасполагает к развитию острого аппендицита. Также к неблагоприятным фоновым факторам относят дисбактериоз кишечника, снижение резистентности организма, некоторые виды расположения аппендикса по отношению к слепой кишке.
Острый аппендицит вызывается неспецифической микробной флорой: анаэробными неспорообразующими микроорганизмами (бактероидами и анаэробными кокками – в 90% случаев), аэробными возбудителями (кишечной палочкой, энтерококками, клебсиеллой и др. — 6-8 %), реже – вирусами, простейшими, присутствующими в отростке. Основной механизм инфицирования червеобразного отростка – энтерогенный; лимфогенный и гематогенный пути проникновения инфекции не играют ведущей роли в патогенезе острого аппендицита.
Острый аппендицит может протекать в простой (катаральной) или деструктивной форме (флегмонозной, апостематозной, флегмонозно-язвенной, гангренозной).
Катаральная форма острого аппендицита (катаральный аппендицит) характеризуется расстройствами лимфо- и кровообращения в стенке отростка, его отеком, развитием конусовидных фокусов экссудативного воспаления (первичных аффектов). Макроскопически аппендикс выглядит набухшим и полнокровным, серозная оболочка – тусклой. Катаральные изменения могут носить обратимый характер; в противном случае, при их прогрессировании, простой острый аппендицит переходит в деструктивный.
К исходу первых суток от начала острого катарального воспаления лейкоцитарная инфильтрация распространяется на все слои стенки аппендикса, что соответствует флегмонозной стадии острого аппендицита. Стенки отростка утолщаются, в его просвете образуется гной, брыжейка становится отечной и гиперемированной, в брюшной полости появляется серозно-фибринозный или серозно-гнойный выпот. Диффузное гнойное воспаление аппендикса с множественными микроабсцессами расценивается как апостематозный острый аппендицит. При изъязвлениях стенок червеобразного отростка развивается флегмонозно-язвенный аппендицит, который при нарастании гнойно-деструктивных изменений переходит в гангренозный.
В развитии острого аппендицита выделяют раннюю стадию (до 12 часов), стадию деструктивных изменений (от 12 часов до 2-х суток) и стадию осложнений (от 48 часов). Клинические проявления острого аппендицита манифестируют внезапно, без каких-либо предвестников или продромальных признаков. В отдельных случаях за несколько часов до развития клиники острого аппендицита могут отмечаться неспецифические явления – слабость, ухудшение самочувствия, потеря аппетита. Для стадии развернутых клинических проявлений острого аппендицита типичны болевой синдром и диспепсические нарушения (тошнота, рвота, задержка газов и стула).
Боль в животе при остром аппендиците – наиболее ранний и непреходящий симптом. В начальной стадии боль локализуется в эпигастрии или околопупочной области, носит неинтенсивный, тупой характер. При кашле, резкой перемене положения туловища боль усиливается. Через несколько часов от появления боль смещается в правую подвздошную область и может характеризоваться пациентами как дергающая, колющая, жгущая, режущая, острая, тупая. В зависимости от расположения червеобразного отростка боли могут иррадиировать в пупок, поясницу, пах, подложечную область.
При остром аппендиците, как правило, отмечаются симптомы нарушения пищеварения: тошнота, однократная рвота, метеоризм, запор, иногда – жидкий стул. Температура тела обычно повышается до субфебрильных значений.
В стадии деструктивных изменений болевой синдром усиливается, что заметно отражается на состоянии больных. Температура тела увеличивается до 38,5-390С, нарастает интоксикации, отмечается тахикардия до 130-140 уд. в мин. В некоторых случаях может наблюдаться парадоксальная реакция, когда боли, напротив, уменьшаются или исчезают. Это довольно грозный признак, свидетельствующий о гангрене отростка.
Деструктивные формы острого аппендицита часто сопровождаются осложнениями – развитием аппендикулярного абсцесса, периаппендицита, мезентериолита, абсцесса брюшной полости, перфорацией стенки отростка и перитонитом, сепсисом.
Для острого аппендицита характерен ряд абдоминальных симптомов: отставание правых отделов живота при дыхании (симптом Иванова), напряжение мышц передней брюшной стенки, симптом раздражения брюшины (Щеткина-Блюмберга), болезненность в правой подвздошной области при перкуссии (симптом Раздольского), усиление боли в положении на левом боку (симптом Ситковского, Бартомье-Михельсона) и др. Изменения в лейкоцитарной формуле крови нарастают в соответствии со стадиями острого аппендицита – от 10-12х10 9 /л при катаральном воспалении до 14-18х10 9 /л и выше – при гнойно-деструктивных формах.
С целью дифференциальной диагностики проводится ректальное или вагинальное исследование. Для исключения другой острой патологии живота выполняется УЗИ органов брюшной полости, которое также обнаруживает увеличение и утолщение отростка, наличие выпота в брюшной полости. При неясной клинико-лабораторной картине прибегают к проведению диагностической лапароскопии.
При остром аппендиците показано как можно более раннее удаление воспаленного червеобразного отростка – аппендэктомия. В типичных случаях острого аппендицита используется доступ к червеобразному отростку по Волковичу-Дьяконову – косой разрез в правой подвздошной ямке.
В диагностически неясных ситуациях используется параректальный доступ по Ленандеру, при котором операционный разрез проходит параллельно наружному краю правой прямой мышцы выше и ниже пупка. К средне-срединной или нижне-срединной лапаротомии прибегают в тех случаях, если течение острого аппендицита осложнилось перитонитом.
В последние годы, с развитием малоинвазивной хирургии, операция нередко выполняется через лапароскопический доступ (лапароскопическая аппендэктомия).
Своевременное обращение за медицинской помощью и раннее хирургическое вмешательство являются залогом благоприятного исхода острого аппендицита. Возвращение к обычной физической и трудовой активности обычно разрешается через 3 недели после аппендэктомии.
В случае развития осложнений острого аппендицита (аппендикулярного инфильтрата, локальных абсцессов в брюшной полости — тазового, межкишечного, поддиафрагмалъного, разлитого перитонита, пилефлебита, спаечной кишечной непроходимости и др.) прогноз серьезный.
источник