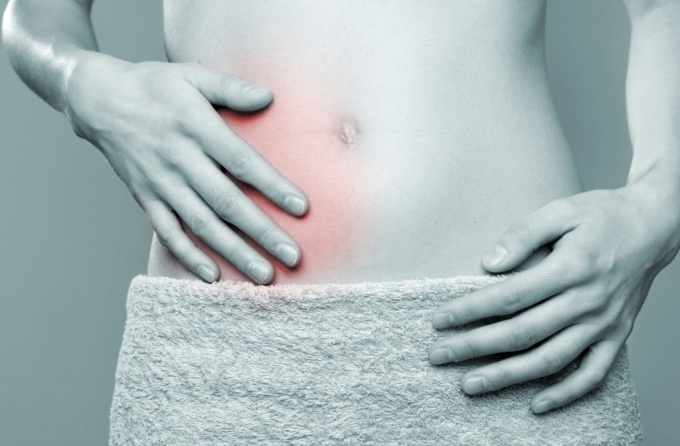
При приступе аппендицита симптомы всегда появляются внезапно и начинаются с боли в животе. Патология возникает в любом возрасте, но чаще диагностируется у лиц 20-40 лет. Опасность состояния в том, что консервативные методы лечения неэффективны, а несвоевременное обращение за медицинской помощью приводит к развитию осложнений. Рассмотрим, какая симптоматика позволяет заподозрить воспаление аппендикулярного отростка.
Человеческий организм индивидуален, и приступ аппендицита не всегда протекает так, как описано в медицинских учебниках. Не нужно искать у себя всю указанную симптоматику, необходимо обратиться к врачу, если появились следующие признаки:
- Боль. Сначала появляется незначительная болезненность около пупка, и дискомфортные ощущения могут исчезать после опорожнения кишечника. Но постепенно болевой дискомфорт усиливается и локализуется в правой подвздошной области. У малышей такое происходит не всегда, дети могут жаловаться, что сильно болит пупок.
- Вынужденная поза. Спустя 10-12 часов с начала патологического процесса боль становится настолько сильной, что человек принимает положение, при котором болевой синдром снижается. Больной ложится на правый бок, сгибает ноги в коленях и слегка подтягивает к животу.
- Напряжение мышц справа. При попытке пропальпировать живот ощущается мышечное напряжение. Но если нет медицинского образования, то мять живот заболевшего не рекомендуется. Сильное надавливание может спровоцировать разрыв воспаленного отростка.
- Отставание при дыхании. При внимательном наблюдении становится заметно, что правая сторона живота двигается меньше при вдохе и выдохе.
Боль, вынужденная поза и неравномерные колебания брюшной стенки при дыхании – основные признаки у взрослых молодого и среднего возраста, не имеющих заболеваний органов брюшной полости. У пожилых симптоматика менее выражена и болезненные ощущения не всегда сильные, поэтому распознать развитие приступа не всегда удается.
Не нужно думать, как определить: аппендицит это или обострение болезни. При любой длительной боли в животе необходимо срочно доставить человека к врачу.
Воспаление аппендикулярного отростка сопровождается развитием интоксикации. У заболевших отмечают потерю аппетита. Дискомфорт в брюшной полости заставляет отказываться от пищи. Нередко заболевшие стараются даже не пить воду и другие жидкости.
Тошнота и рвота появляются спустя 2-3 часа от начала заболевания. Интенсивность подташнивания различна: от легкого дискомфорта до выраженных рвотных спазмов. Если больного вырвало, то наступает незначительное кратковременное облегчение.
Расстройство стула провоцирует воспаление участка кишечника в месте локализации аппендицита. У человека может возникнуть как запор, так и понос. У детей чаще развивается диарея.
Температура при аппендиците редко повышается больше 37 °С. Выраженная гипертермия не характерна для воспаления аппендикулярного отростка. Воспалительный процесс протекает быстро, и поступившие в кровь токсины провоцируют, помимо лихорадки, появление апатии и слабости.
У взрослых интоксикация не всегда выражена. Нередко человек жалуется только на сильную боль справа. У ребятишек токсические симптомы более выражены и чем младше ребенок, тем тяжелее симптоматика.
Родителям важно запомнить, что у детей аппендицит протекает не так, как у взрослых. Если у малыша появились понос и рвота, а кроха дополнительно жалуется, что болит пупок – это может быть признаком воспалительного процесса в аппендикулярном отростке или свидетельствовать о кишечной инфекции. Определить характер заболевания может только врач, поэтому ребенок с любыми болями в животе должен быть осмотрен хирургом. Своевременно проведенная аппендэктомия позволит избежать серьезных осложнений.
Первая помощь при аппендиците должна оказываться грамотно. Прежде всего, следует запомнить, чего делать нельзя:
- Прикладывать грелку. Согревание усиливает воспаление.
- Поить и кормить. Лечение аппендицита только оперативное, а вода и пища затруднят проведение наркоза. Если человека мучает жажда, то рекомендуется смачивать язык и губы влажной салфеткой.
- Давать обезболивающие. Это не навредит больному, но ослабление болевого синдрома исказит клиническую картину и затруднит диагностику. При нестерпимых болях разрешено дать 1-2 таблетки Дротаверина или другой спазмолитик.
- Ставить клизму. Растяжение кишечника большим количеством воды и последующее натуживание при дефекации могут вызвать разрыв аппендикса. Эту процедуру проводят перед операцией под наблюдением медиков.
Алгоритм первой помощи будет следующий:
- Вызов «скорой». Это необходимо сделать при любой острой боли в животе.
- Обеспечение покоя. Лучше уложить человека в постель. Если это невозможно сделать (общественное место), то следует освободить скамейку или поверхность, куда больной сможет лечь. Для удобства следует положить заболевшему под голову валик из одежды или другие мягкие предметы.
- Приложить к подвздошной области справа пузырь со льдом. Чтобы избежать переохлаждения, лед заворачивают в пеленку или другую плотную ткань и держат не дольше 15-20 минут. Вместо льда допускается использовать помещенный в пакет снег или продукты из морозилки.
- Дождаться приезда медиков и рассказать о том, как возник приступ и какая помощь была оказана.
Еще одна опасность – приступ прошел. Если причиной болей был аппендицит, а не кишечная колика, то такое облегчение косвенно указывает на разрыв аппендикулярного отростка. Нельзя отпускать человека, который утверждает, что ему стало легче и живот прошел – это временное облегчение, и вскоре состояние начнет ухудшаться из-за развивающегося перитонита. Нужно убедить больного дождаться приезда медиков – это спасет человеческую жизнь.
Знание, как проявляется аппендицит, и первая помощь позволяют избежать серьезных осложнений. Важно помнить, что своевременно сделанная операция минимально травмирует организм, и заживление послеоперационных швов происходит быстро.
источник
Риск развития острого аппендицита наиболее вероятен у взрослых людей в промежутке от 20 и до 40 лет. У детей заболевание выявляется реже, особенно это касается грудничков, у которых аппендикс имеет определенные анатомические особенности. Приступ аппендицита имеет характерную симптоматику, которая по своим проявлениям может несколько отличаться у взрослых людей и у детей. Определить патологию удается на основании жалоб, осмотра и инструментальных обследований. Что необходимо делать в момент приступа аппендицита необходимо знать каждому, так как заболевание нуждается в экстренном хирургическом вмешательстве. Чем раньше проведена операция, тем ниже риск развития возможных осложнений.
Острый аппендицит это воспаление в тканях органа. Что точно может вызвать приступ острого аппендицита, до конца учеными не выяснено, но есть несколько достоверных версий развития заболевания, к ним относят:
1. Механическую причину возникновения аппендицита. Согласно этой теории заболевание развивается вследствие активизации кишечной микрофлоры, что происходит при обтурации просвета аппендикса. В свою очередь спровоцировать закупорку могут каловые камни, увеличенные лимфатические узлы органа. У детей часто обтурация развивается из-за того, что в проток органа попадают гельминты. У взрослых людей заболевание может возникнуть при хронических болезнях органов пищеварения, в результате чего в аппендиксе образуется рубцовая ткань, способствующая перегибу просвета органа. В редких случаях закупорка просвета червеобразного отростка может быть вызвана инородным телом, растущей опухолью. После закупорки острый аппендицит развивается поэтапно:
- Аппендикс заполняется слизью, вырабатываемой слизистым слоем. Накопление слизи приводит к тому, что орган значительно увеличивается в размерах.
- Увеличение размеров отростка создает напряжение в его стенках, давление нарастает, сдавливаются находящиеся в полости аппендикса сосуды и вены. Это приводит к развитию отека.
- Сдавленный участок стенки аппендикса воспаляется и затем погибает. Формируется некроз.
- Отмершая ткань уже не сопротивляется воздействию бактерий, что приводит к ее разрушению.
- Нарастающее давление и истончение стенки являются основными причинами перфорации органа и выхода гнойного содержимого в брюшную полость. На этом этапе развивается перитонит.
2. Инфекционную теорию развития аппендицита связывают с влиянием на отросток возбудителей туберкулеза, амебиаза, брюшного тифа.
3. Сосудистая теория развития аппендицита в качестве причины болезни выделяет заболевание, поражающее кровеносные сосуды – системный васкулит.
4. Эндокринная теория основана на выделении при определенных обстоятельствах серотонина – медиатора воспаления. Этот гормон может спровоцировать и воспаление аппендикса.
Аппендицит реже развивается у пожилых людей, так как с возрастом лимфоидная ткань органа претерпевает обратные изменения и становится менее подвержена воспалению. Но в тоже время у пожилых пациентов симптомы острого воспаления отростка могут быть сглажены, что затрудняет диагностику и увеличивает риск развития тяжелых для здоровья осложнений. Аппендицит часто развивается у беременных женщин, что связано с гормональной перестройкой организма, снижением иммунитета и с давлением растущей матки на внутренние органы.
Точно распознать заболевание и выставить диагноз может только хирург после осмотра, сбора анамнеза, проведения специальных исследований. Операция проводится после полной диагностики, но чем раньше она будет назначена, тем легче будет протекать период выздоровления. Чтобы вовремя обратиться к врачу, необходимо знать, какие признаки могут указывать на воспаление аппендикса у детей и взрослых. Часто острый аппендицит у женщин протекает с симптомами воспаления придатков. Чтобы дифференцировать эти заболевания необходима тщательная диагностика и осмотр не только хирурга, но и гинеколога.
Наиболее характерные для аппендицита симптомы появляются при типичном расположении органа, у людей без склонности к ожирению и в достаточно молодом возрасте. Острое воспаление у маленьких детей часто вызывает выраженные признаки интоксикации и диспепсический синдром. Самые характерные признаки при типичном протекании воспаления червеобразного отростка у взрослых, это:
- Боль. Вначале боль появляется в области эпигастрия, она не слишком выражена, ноющая и часто проходит в первые часы болезни после акта дефекации. Через несколько часов от начала развития воспаления болезненность перемещается в правую подвздошную область, становится тупой и постоянной. Аппендицит у детей иногда проявляется и постоянной болью вокруг пупка.
- Болезненность при аппендиците усиливается, когда человек меняет положение тела, напрягается, кашляет, чихает. Все это вынуждает принимать определенную позу тела с минимальной нагрузкой на подвздошную область.
- На фоне развития воспаления развивается интоксикация, особенно выражена она у детей. Признаки токсического влияния жизнедеятельности бактерий это слабость, озноб, повышение температуры, отсутствие аппетита.
- Диспепсические расстройства выражаются тошнотой, однократной рвотой, затруднением дефекации или разжиженным стулом. Тошнота и рвота при аппендиците обязательно появляются после абдоминальных болей, а не раньше их. Рвотный рефлекс больше выражен у маленьких детей.
У детей все симптомы нарастают быстро, но так ребенок не всегда может их правильно описать, то и родители не сразу стараются обратиться к врачу за консультацией. Необходимо знать, что прекращение боли через несколько часов от ее начала не является показателем того, что воспаление самоликвидировалось. Часто подобные признаки исчезновения болезненности связаны с тем, что нервные окончания погибают, и развивается высокая вероятность перфорации органа. Отсутствие боли может быть и в начале развития перитонита. Сколько может продолжаться боль зависит от распространенности воспалительной реакции, от состояния иммунитета и от чувствительности организма.
Симптомы аппендицита могут отличаться от обычной картины у женщин при беременности. Гормональные и метаболические изменения на всем протяжении беременности несколько стирают признаки воспаления отростка. Хирург при осмотре и обязательно учитывает то, что у беременных женщин матка смещает червеобразный отросток от места его обычного расположения. На поздних сроках боль начинается с области желудка и перемещается в правое подреберье, где постоянно и фиксируется.
В случае нестандартного расположения аппендикса симптомы заболевания будут напоминать болезни других органов. Так червеобразный отросток может прилегать к мочеточнику, вызывая признаки почечной колики. Нахождение органа рядом с мочевым пузырем провоцирует симптомы цистита. Болезненность внизу живота у женщин может быть как проявлением воспаления придатков, так и признаком остро развивающегося аппендицита.
Принято считать, что у взрослых людей симптомы аппендицита развиваются в определенной последовательности:
- Вначале появляется боль в эпигастрии, реже возле пупка.
- Снижается аппетит, появляется подташнивание, может быть однократная рвота. Многочисленные рвотные позывы не являются типичным проявлением аппендицита, поэтому в этом случае необходимо определить истинную причину ухудшения самочувствия.
- При пальцевом обследовании живота мышцы правой подвздошной области напряжены, усиливается болезненность.
- Развивается лихорадка – озноб, слабость, повышение температуры.
- После этих стадий в крови можно уже выявить лейкоцитоз, свидетельствующий о нарастающем воспалении.
Клиническая картина будет сглажена и у взрослых людей. Примерно после 60 лет на первый план при воспалении аппендикса выступают такие симптомы как вздутие живота, диспепсические расстройства, признаки интоксикации. Болей в этом возрасте может практически не быть. Правильно распознать болезнь самостоятельно удается не всегда, поэтому при ухудшении самочувствия, потере аппетита, дискомфортных ощущения, резко развивающихся запорах или поносах обязательно необходимо пройти обследование в первые дни заболевания.
Аппендицит подразделяется на острый и хронический.
- Острое развитие аппендицита выявляется чаще всего. Определить эту форму заболевания можно по быстрому нарастанию типичных признаков воспаления аппендикса. Сколько продолжается само воспаление до развития некроза стенок органа зависит от возраста пациента, сопротивляемости организма к инфекциям. Очень быстро все патологические изменения происходят у детей.
- Хронический аппендицит выявляется в десятки раз реже по сравнению с острым. Развивается эта форма после острого приступа болезни, когда воспаление проходит самостоятельно. При этом в стенке органа разрастается соединительная ткань и слизистый слой атрофируется. При хроническом аппендиците приступов за всю жизнь может быть несколько.
Существует классификация аппендицита на основании изменений, происходящих в стенках воспаленного органа:
- Катаральный аппендицит – это начальная стадия воспаления. На этой стадии воспаление может прекратиться или перейти в одну из деструктивных форм.
- Деструктивный аппендицит наиболее опасен для здоровья, так как все формы такого воспаления нарушают целостность стенок червеобразного отростка, что грозит их расхождением и выходом гнойной массы в брюшную полость. К деструктивным формам заболевания относят флегмонозную, гангренозную, перфоративную, гангренозно-язвенную. При этих формах наиболее вероятен тяжелый перитонит, приводящий к летальному исходу.
Диагноз аппендицит выставляется на основании характерных признаков заболевания, помогает точно диагностировать патологию ряд выполняемых хирургом обследований пациента. Какие действия будут предприняты, зависит и от результатов диагностических процедур. Обычно осмотр больного проводят несколько специалистов. У женщин обязательно должна быть исключена гинекологическая патология. Поэтому ее должен осмотреть гинеколог. Часто у женщин сходные с аппендицитом симптомы имеет внематочная беременность, воспаление придатков. При возможности проводят УЗИ, эндоскопическую лапароскопию. Обычно при аппендиците в острую стадию необходимо делать операцию в первые часы развития воспаления и хирурги всегда стараются следовать этому правилу.
Зафиксировав у себе, своих детей или других родственников признаки остро протекающего аппендицита необходимо в первую очередь вызвать неотложную помощь. Врачи скорой помощи имеют достаточный опыт для того чтобы определить в какой помощи нуждается болеющий человек. Самостоятельно до приезда доктора необходимо соблюдать следующие меры:
- Уложить больного в постель, так как необходимо совершать как можно меньше резких движений.
- При появлении сходных с приступом аппендикса признаков рекомендуются определенная диета с употреблением легкой в усваивании пищи Лучше всего до выставления диагноза ничего не кушать и меньше пить, так легче переносится анестезия. Сколько в дальнейшем должна будет поддерживаться диета, зависит от выявленной причины заболевания.
- Нельзя принимать обезболивающие и слабительные препараты. Снять выраженную болезненность и при этом приостановить развитие гнойного процесса можно использованием компресса со льдом на область локализации болей.
Больному с подозрением на аппендицит всегда предлагается госпитализация в стационар, где проводится полное обследование и подбирается дальнейшее лечение.
источник
Приступ аппендицита может возникнуть у человека любого пола, возрастной категории и с разным физиологическим состоянием. Аппендицит – это воспаление придатка прямой кишки — аппендикса.
В основном недуг разделяется на два типа: острый и хронический. Острая форма делится на несколько подвидов болезни, которые являются стадиями формирования патологии – катаральный, флегмонозный, гангренозный, перфоративный и гнойный.
Задуматься о развитии аппендицита человек может в тот момент, когда его одолевают сильные боли в зоне живота. Как правило, болевой синдром при воспалении червеобразного отростка размешается с правой стороны или в области пупка. Однако он может перемещаться от центра живота в разные стороны, но не локализоваться возле костей таза. Во время беременности у женщин локализация боли может быть в совершенно других местах и зависит от срока беременности.
Если больной ощущает сильную боль в зоне живота при лёгком нажатии в лежачем положении, то ему нужна срочная консультация доктора. Облегчить состояние больного можно, если прилечь, подтянув ноги к груди. Такой способ купирования боли самый эффективный до приезда медиков. Никакие обезболивающие таблетки самостоятельно не рекомендуется принимать.
Также пациенту стоит обратить внимание и на другие проявления недуга. Все признаки воспаления отростка могут проявляться в разное время, но каждый показатель важен для составления общей клинической картины. Больного могут одолевать такие симптомы:
- высокая температура тела – до 39 градусов;
- озноб;
- усиленное выделение пота;
- нарушенный или учащённый стул;
- рвотные приступы;
- боль в спине.
При ощущении первых признаков острого аппендицита нужно сразу вызвать скорую помощь для госпитализации больного в хирургическое отделение.
Некоторые доктора не сразу могут определить аппендицит, потому что он по своей клинической картине и болевому синдрому похож на другие заболевания. Похожие признаки встречаются при таких патологиях:
- поражения яичников, маточных труб и матки;
- пиелонефрит;
- почечная колика;
- болезнь Крона;
- язва желудка или 12-перстной кишки;
- энтероколит.
Признаки хирургического заболевания могут быть и опасными в том случае, если они отвлекают от основного заболевания или указывают на формирование перитонита. У женщин болевой синдром может сопровождаться различными гинекологическими недугами, а у детей кишечными инфекциями и коликами.
При сборе анамнеза доктор сможет установить причину боли диагностическими методами. Однако его работу можно упростить и намного быстрее установить недуг, если больной расскажет обо всех необычных и странных проявлениях, которые отмечались до болезни. К ним относятся:
- продолжительное отсутствие месячных у женского пола;
- каловые массы тёмного оттенка;
- частая отрыжка и изжога, повышенное газообразование;
- рвота без желчи.
Тяжесть этих признаков в том, что они затрудняют диагностику и отвлекают внимание доктора от основной проблемы и симптоматики. Также клиницистами выделено несколько показателей, которые несут особенную угрозу жизни и здоровью пациента:
- утихание болевого признака – может указывать на такое осложнение, как разрыв стенок органа;
- рвотные позывы без улучшения;
- критическое повышение или понижение температуры тела;
- спутанность сознания.
Провести обследование и поставить точный диагноз может только доктор. Диагностика начинается со сбора анамнеза и проведения обследования состояния органов брюшной полости. Оперативное вмешательство назначается после установления точного диагноза. Как правило, у больных благоприятный прогноз после своевременно проведённой операции.
У людей нормальной весовой категории и молодого возраста проявляются симптомы аппендицита с типичным расположением органа. Острая форма недуга характеризуется такими проявлениями:
- болевой синдром – возникает в области живота, не имеет выраженного характера, и может утихать после дефекации. Спустя несколько часов после начала воспаления, больного одолевает тупая и постоянная боль в правой подвздошной области;
- усиливается болезненность при передвижении, напряжении мышц живота, кашле или чихании. Пациентам рекомендуется выбирать оптимальную позу, в которой не будет давления на подвздошную зону;
- интоксикация – проявляется в слабости, ознобе, повышенной температуре, плохом аппетите;
- постоянная тошнота, которая сопровождается рвотой;
- нарушение стула в виде диареи.
При нестандартном расположении органа, признаки патологии напоминают клиническую картину иных болезней. Червеобразный отросток может находиться рядом с мочеточником, что спровоцирует признаки почечной колики. Если воспалённый орган рядом с мочевым пузырём, то у больного можно диагностировать заболевания мочеполовой системы. А вот боли внизу живота у женского пола могут указывать как на поражение придатков, так и на острую форму аппендицита.
У взрослых людей болезнь развивается с последовательностью:
- болевой синдром в зоне живота;
- ухудшение аппетита, тошнота и рвота;
- напряжение мышц в правой подвздошной области;
- лихорадка.
Вместе с общими признаками недуга, аппендицит может проявляться в дополнительной симптоматике у людей различных возрастных категорий.
В детском возрасте и юношестве не слишком развит большой сальник, поэтому и процесс прогрессирования воспаления аппендикса происходит в несколько раз быстрее. В связи с этим дети быстрее жалуются на боли в зоне живота. Чтобы аппендицит развился в перитонит достаточно нескольких часов, поэтому в детском возрасте как никогда важна оперативность докторов.
В пожилом возрасте у человека также проявляются индивидуальные физиологические особенности. В этой возрастной категории болезнь тоже очень быстро развивается, так как ухудшаются все реакции. При этом симптоматика недуга размывается и мало ощущается больным. Из-за такой клинической картины пожилые пациенты реже обращаются за помощью доктора, а если недуг и диагностируется, то уже в деструктивной форме.
Во время беременности болевой синдром ощущается в нетрадиционных местах. Смещение симптома происходит по причине увеличения матки и смещения купола прямой кишки.
С перемещением месторасположения органов изменяется и локализация боли при обострении аппендицита.
источник
Смертность из-за него вроде бы невысока: всего 0,2-0,3%, но за столь незначительными цифрами кроется около 3000 человеческих жизней, которые врачам не удается спасти. И в летний период, когда многие люди находятся на дачах и далеко от врачей, особенно важно уметь отличать аппендицит от обычных болей в животе, чтобы вовремя обратиться к врачу.
Аппендикс — короткий и тонкий слепой червеобразный отросток длиной 7-10 см, расположенный на конце слепой кишки (начальный отдел толстой кишки). Как и любой отдел кишечника, аппендикс вырабатывает кишечный сок, но так мало, что особой роли в пищеварении он не играет. Поэтому его долгое время считали «ошибкой природы» и удаляли больным при первой возможности. Но недавно ученые обнаружили в слепом отростке лимфоидные клетки, такие же, как в миндалинах человека. А поскольку эти клетки обладают свойствами защищать организм от инфекций, то родилось предположение, что аппендикс — часть иммунной системы.
Однако количество защитных клеток в нем, как оказалось, весьма незначительно и сильного влияния на иммунитет оказать не может. Так что большинство специалистов по-прежнему уверены, что пользы от червеобразного отростка нет, а вот вред в случае его воспаления может быть существенный: вовремя не диагностированный острый аппендицит может стоить не только здоровья, но и жизни.
Специалисты не сходятся во мнении о точных причинах развития аппендицита. Однако группы риска определены.
Например, люди, страдающие такими болезнями, как хроническая ангина, воспаление легких, затяжные простуды, заболевания желудочно-кишечного тракта, кариес. В результате этих заболеваний инфекции по кровеносному руслу проникают в аппендикс и провоцируют там воспалительный процесс. Так что здоровые зубы — залог здоровья для аппендицита.
Существует также стрессовая теория. Она основана на том, что в результате волнения у человека происходит резкое сужение кровеносных сосудов и это приводит к внезапному обескровлению червеобразного отростка и развитию его воспаления.
Но чаще всего возникновение аппендицита объясняют засорением соединения толстой кишки и червеобразного отростка, что часто случается при запорах и хронических колитах.
У большинства людей аппендикс находится примерно на середине расстояния между пупком и правой подвздошной костью. В этом месте при аппендиците и ощущается максимальная боль. Но если червеобразный отросток приподнят к правому подреберью, ближе к печени, боль будет проявляться в этой области. А если аппендикс опущен в нижнюю часть таза, то у женщин аппендицит легко спутать с воспалением придатков, у мужчин — мочевого пузыря.
При расположении отростка за слепой кишкой, когда он завернут к почке и мочеточнику, возникает боль в пояснице, отдает в пах, в ногу, в область таза. Если же отросток направлен внутрь живота, тогда появляются боли ближе к пупку, в среднем отделе живота и даже под ложечкой.
Боли возникают внезапно, без всякой явной причины. Поначалу они не слишком сильные — их можно еще терпеть. А иногда уже с первых минут приступа острого аппендицита они становятся невыносимыми и протекают по типу колики.
Боль будет мучить человека до тех пор, пока живы нервные окончания отростка. Когда же произойдет его омертвение, нервные клетки погибнут и боли ослабнут. Но это не повод для успокоения. Аппендицит не «рассосется». Наоборот, отступление боли — повод для немедленной госпитализации. Острый аппендицит сопровождается и другими симптомами. В начале заболевания появляется общее недомогание, слабость, ухудшается аппетит. Вскоре может возникнуть тошнота, иногда и рвота, но однократная. Характерна температура в пределах 37,2-37,7 градуса, иногда сопровождаемая ознобом. На языке появляется белый или желтоватый налет.
Распознать аппендицит помогут простые приемы. Но, учтите, проводить самодиагностику надо очень осторожно.
1. Легко постучите подушечкой согнутого указательного пальца в области правой подвздошной кости — при аппендиците там всегда бывает больно.
2. Для сравнения также постучите по левой подвздошной области, что в случае воспаления аппендикса не вызовет болезненных ощущений. Внимание: самим проводить пальпацию (ощупывание живота руками) нельзя, есть опасность разорвать аппендикс, что обычно приводит к перитониту.
3. Попробуйте громко кашлянуть: усиление боли в правой подвздошной области подскажет, что у вас начинается аппендицит.
4. Слегка надавите ладонью в том месте живота, где больше всего болит. Подержите здесь руку 5-10 секунд. Боль при этом немного ослабнет. А теперь уберите руку. Если в этот момент появится боль, это признак острого аппендицита.
5. Примите позу эмбриона, то есть лягте на правый бок и подтяните ноги к туловищу. При аппендиците боль в животе ослабнет. Если же вы повернетесь на левый бок и выпрямите ноги, она усилится. Это тоже признак острого аппендицита.
Но этим самодиагностика должна ограничиваться. Не медлите с обращением к врачу, поскольку и сам аппендицит, и все заболевания, под которые он может маскироваться (почечная колика, обострение панкреатита или холецистита, язвенные болезни желудка и 12-перстной кишки, острые воспаления мочевого пузыря, почек, женских органов), требуют госпитализации!
Если поставлен диагноз «острый аппендицит», первоочередное лечение одно — экстренная операция. В настоящее время существует щадящий лапароскопический метод, при котором червеобразный отросток можно удалить без большого разреза. К сожалению, в нашей стране такой вид операций из-за плохой технической оснащенности больниц пока недостаточно распространен.
Главная задача послеоперационного периода — избежать осложнений, например, нагноений послеоперационной раны. В их возникновении чаще всего нет никакой вины хирурга. А быть этому осложнению или не быть, зависит от состояния червеобразного отростка в момент операции — чем больше степень воспаления, тем выше опасность нагноения.
Если операция прошла удачно, молодым пациентам уже на 6-7-е сутки снимают швы и выписывают из больницы. А вот людям пожилого возраста, а также с хроническими заболеваниями (сахарным диабетом, гипертонией, ишемией сердца и др.) швы снимают на 2-3 дня позже. После этого рану желательно скреплять лейкопластырем.
Около месяца не принимайте ванну и не ходите в баню: водные и температурные нагрузки на неокрепшую рубцовую ткань делают шов более грубым, широким и некрасивым. Не меньше трех месяцев, а пожилым полгода нельзя поднимать тяжести. Избегайте спортивных занятий, вызывающих напряжение мышц живота. Старайтесь не простужаться: вам опасно кашлять.
Если пытаться «перетерпеть» аппендицит, может возникнуть перитонит — воспаление брюшной полости. Его симптомы:
нарастающая боль по всему животу, тошнота, рвота, в тяжелых случаях — сонливость, заторможенность, синюшный оттенок лица;
пульс до 120-140 ударов в минуту, температура до 39-40 С;
язык обложен белым налетом, потом становится сухим, как корка, губы высыхают и трескаются;
живот вздувается, болит во всех своих областях, но особенно справа.
Лечится перитонит только оперативным путем. Причем операция весьма сложная и длительная. К сожалению, спасти пациента удается не всегда. Вот почему при появлении любых болей в животе ни в коем случае нельзя затягивать с визитом к врачу. Как говорится, мы никого не хотим пугать, но помнить о том, как опасен аппендицит, следует каждому.
источник
Люди всё чаще страдают от различных заболеваний желудочно-кишечного тракта. На проявление болезней влияет ухудшающаяся экологическая ситуация в мире, плохое несбалансированное питание, масса вредных привычек, малоподвижный образ жизни.
Всё чаще в кабинете терапевта и хирурга звучит фраза: «Аппендицит болит…» Это заболевание, проявляющееся на фоне воспаления аппендикса (червеобразного отростка). Само заболевание болеть не может, поэтому правильно спрашивать: «как и где болит аппендикс», чтобы врач дал внятный ответ на вопрос.
Проявление заболевания достаточно многообразно, симптомы обширны (больше 40). Естественно, основной и верный признак – боль. Когда начинает болеть живот, требуется отметить область локализации и характер болезненности.
Проблемы с желудком действуют на организм не так, как воспаление. При заболеваниях ЖКТ может поболеть и перестать, потом достаточно долго не болеть (несколько дней, неделю). Воспаленный аппендикулярный отросток, наоборот, болит долго и постоянно. Чтобы не подвергать жизнь опасности, показано пройти полное обследование. Избавиться от аппендицита возможно только операционным путём. Аппендэктомия (удаление аппендикса) составляет 70% срочных хирургических вмешательств.
Аппендикс может располагаться с правой стороны либо в районе левой. В таком случае локализация боли носит блуждающий характер. Боль постоянная, ярко выраженная. В острой стадии возможно гноение аппендикулярного отростка, что принуждает делать срочную операцию по удалению червеобразного отростка для затормаживания процесса перехода воспаления в прочие органы.
При аппендиците боль возникает резко, на фоне хорошего самочувствия, иногда больной просыпается ночью от внезапного приступа боли. Чаще всего болезненность возникает внизу живота с правой стороны, но может проявиться в области пупка и верхней части брюшной полости, постепенно (в течение 3-4 часов) опускаясь в подвздошную часть брюшины (Симптом Кохера). Боль достаточно терпима, интенсивность постоянно возрастает, доходя до острой.
В зависимости от месторасположения аппендикулярного отростка, локализация болевых ощущений проявляется в разных местах:
- В правой подвздошной области. Болит правый бок и низ брюшины. Иногда сильно болит пупок и область вокруг. Успокоить боль обезболивающими препаратами не получится.
- За желудком. Локализация болевого синдрома смазана. Начинается как вздутие, кажется, что болит кишечник. Иногда помогает обезболивающее средство, но действие длится не больше часа.
- В области таза, соприкасаясь с мочеточниками, половыми органами. Характер болей острый, колет внизу живота, присутствуют частые позывы к мочеиспусканию. У женщин возможны гинекологические недомогания на фоне нагноения отростка прямой кишки в области яичников и матки.
- Близко с почками, иногда печенью. Болезненность наблюдается в области поясницы, отдает в спину.
- Отросток с левой стороны брюшной полости. Редчайший вид расположения, при остром аппендиците возникают трудности в диагностировании. Болевые ощущения проявляются в животе, болит левый бок.
Болезненность прогрессирует в зависимости от стадии заболевания, начинаясь с небольшого проявления в виде вздутия, заканчивая острой, режущей. Все симптомы указывают на аппендицит.
Катаральная стадия длится первые 10-12 часов, проявляется тупой, неинтенсивной болью в подвздошной области и вокруг пупочного кольца. Возможна тошнота, однократный рвотный поток, учащенные позывы к мочеиспусканию, жидкий частый стул, постепенное повышение температуры тела выше 37 градусов. Появляется общая слабость, сухость во рту с белым налетом на языке, болезненность становится ярче выраженной, больше приступообразной.
Это лучшее время для оперативного вмешательства. При осмотре наблюдается мягкость брюшной полости, при прощупывании правой области пациент испытывает усиление болевого синдрома.
Флегмонозная стадия аппендицита приходится на окончание первых суток после появления первых признаков болезненности. Боль локализуется в нижней части живота справа, становится колющей, тошнота принимает постоянный характер, сбитый сердечный ритм (в основном, учащение сердцебиения). Температура тела поднимается до 38 градусов. Мышцы живота справа напряжены, диагноз подтверждается.
Гангренозная стадия включает 2 и 3 сутки воспаления аппендикса. Наблюдается мнимое облегчение болевого синдрома (боль притупляется общей усталостью организма).
Болезненность проявляется внизу живота. Интоксикация организма становится ярко выраженной (постоянная тошнота, диарея, возможна рвота). Температура тела становится пониженной (ниже 36 градусов). Вздутие сильно заметно, болезненность при перкуссии возрастает.
Перфоративная стадия появляется в конце третьих суток. Острая, пульсирующая боль становится схваткообразной, иногда отдает в кишечник. Частая рвота, появляется коричневый налет на языке, температура повышается до критической отметки. Перистальтика кишечника не работает, слабительное не помогает. Может развиться перитонит (заражение крови на фоне разрыва аппендикса). Боль приступообразная, сильно выражена, иногда отдает в район поясницы. Долго терпеть категорически запрещено, при промедлении возможен летальный исход.
Временные рамки стадий заболевания условны. В каждом случае развитие болезни протекает по-разному (как резкое протекание, так и мало выраженное, скрытое).
Единственным решением признано хирургическое удаление воспаленного аппендикулярного отростка.
Любое хирургическое вмешательство приносит болезненные ощущения после процедуры. После операции внутренние ткани медленно заживают, что вызывает болевые явления. Боль ноющая, стихает постепенно, локализуется в правом боку. Может пройти несколько месяцев после удаления аппендикса, чтобы восстановить привычную жизнь без боли. После аппендицита возможны иные проявления:
- Резкая боль режущего характера. Указывает на расхождение швов. Подобное возможно при резких физических нагрузках на пресс (резкий подъем с кровати, сильный кашель, поднятие тяжелых предметов).
- Тянущая боль, присутствуют схваткообразные резкие проявления в животе. Это указывает на образование спаек. Чаще проявляется под швом и сверху него, перетягивает кишечник.
- Болезненность в правом боку, которая проявляется при физических нагрузках, затихает во время покоя. Нередко параллельными симптомами становятся чередующиеся неполадки со стулом (диарея сменяется запором). Указывает на формирование послеоперационной грыжи.
- Усиливающаяся боль, не прекращающаяся ни на минуту, с повышением температуры тела. На ране заметно уплотнение (припухлость швов). Сигнализирует о развитии воспалительного процесса (абсцесс тканей и органов).
В таком случае виноват не аппендицит, а неквалифицированное оперативное вмешательство, попадание бактерий в рану либо неправильное поведение послеоперационного больного.
При всех проявлениях необходимо в срочном порядке обращаться к лечащему врачу. Для уменьшения шансов на развитие грыж и для предотвращения расползания швов нужно соблюдать рекомендации хирурга, правильно питаться (если вырезали аппендикс, полагается соблюдать строгую диету). Диета направлена на улучшение перистальтики кишечника, что не даст развиться неправильной дефекации (вздутие, метеоризм, запор).
Операция по удалению червеобразного отростка в среднем по времени длится 1 час. При возможных патологиях оперативное вмешательство затягивается до 2-3 часов.
После удаления аппендикса боль – нормальный симптом. Рана заживает, нервные окончания посылают сигналы в мозг, он сигнализирует о боли.
При сильных проявлениях болевого синдрома врач может прописать наркотические анальгетики, продающиеся исключительно по рецепту. Пить допустимо в ограниченных малых дозах. В крайних случаях доктор повысит дозировку. Такие препараты вызывают осложнения, запрещён самостоятельный прием.
Обезболивание назначается, если болевые ощущения являются отклонением. В противном случае проявятся побочные эффекты: тошнота, повышенный седативный эффект, замедление реабилитации.
Если боль терпимая, слабо выражена, возможен приём ненаркотических средств анальгетического характера. Возможна смена диеты. К каждому пациенту нужен индивидуальный подход. При обращении с жалобами обязательно указывать проявления болезненности в деталях.
Аппендицит – опасное заболевание. При несвоевременном обращении в медицинское учреждение возможны осложнения (перитонит, абсцесс), вплоть до летального исхода! Жизнь одна, стоит внимательнее следить за здоровьем.
источник
Основным симптомом аппендицита является боль, носящая разнообразный характер. Она может возникать внезапно, наблюдаться в области пупка, пояснице, в правой нижней половине живота и эпигастральной области. Боль в большинстве случаев появляется острая, реже тянущая и схваткообразная. Усиливается она при кашле и при напряжении передней брюшной стенки во время ходьбы и подъемов. Возникают неприятные ощущения преимущественно утром и ближе к вечеру.
Отсутствие аппетита, жидкий стул, тошнота, рвота – все это относится к самым распространенным причинам возникновения аппендицита. Нередко они могут сопровождаться болезненным и частым мочеиспусканием. Это возникает вследствие того, что заболевание прогрессирует. Воспаления начали переходить на мочевой пузырь и мочеточник.
Для того, чтобы снизить болевые ощущения можно принять спазмолитический препарат. Однако нельзя выпивать более 2-х таблеток. Допустимо только однократное употребление. Нельзя для снижения боли делать холодные компрессы на живот и использовать грелки. Все это приведет только к усилению воспаления.
Нарастание слабости и недомогания – это также симптомы аппендицита. Их отмечают больные, когда в червеобразном отростке наблюдаются сильные воспалительные процессы. Наряду с такими симптомами может присутствовать высокая температура с ознобом. Как правило, сбить ее обычными медикаментами не удается.
Неправильная походка тоже является симптомом аппендицита. Больные при ходьбе сгибаются в правую сторону, а рукой придерживают живот, тем самым предохраняя его от сотрясений и уменьшая боль. При глубоком вдохе они отмечают резкие боли в надлобковой области, которые носят кратковременный характер.
Изменение цвета кожных покров – это еще один основной симптом аппендицита. Наряду с этим у больного может отмечаться слабый пульс и низкие показатели артериального давления. При нажатии на живот пальцем возникает локализованная болезненность, а мышцы сильно напрягаются.
Обнаружив у себя один или несколько симптомов аппендицита, как можно скорее обратитесь к врачу. Необходимо пройти тщательное обследование для того чтобы подтвердить наличие такого заболевания. На основе его результатов будет ясно, требуется ли оперативное вмешательство, либо причина кроется не в наличии аппендицита, а в чем-то другом.
Аппендикс играет весомую роль в иммунообразовании, но не выполняет жизненно важной функции. В большинстве случаев аппендицит возникает после придавления грыжи, сопровождаясь сильной болью в брюшной полости. После этого заболевшему обязательно требуется медицинская помощь в виде хирургического вмешательства. А если судить по возрастным категориям, то люди от 9 и до 35 лет чаще всего болеют данным недугом.
У большинства заболевших аппендицит не проходит бесследно, они чувствуют тошноту, боли в животе, а именно в нижней части правого бока. Боли могут быть не только в боку, но и возле пупка, после чего возникает рвота.
После истечения определенного времени, боли в животе могут прекращаться на некоторое время. Если доктор диагностировал заболевание, то при нажатии на больное место, боль может исчезать или немного повышаться, а после отпускания руки живот сильно начинает болеть, повышается температура до 39 градусов.
Если аппендицит возникает у детей на первом году жизни, то боль может быть не только конкретно в правом боку, а разливаться по всему животу. А если аппендицитом заболел пожилой человек или беременная женщина, то боль будет намного меньше, а при хирургическом вмешательстве не столь ощутима.
Причины аппендицита могут быть совершенно разными, но всё приводит к закупорке просвета на аппендиксе. Этому могут посодействовать различные мелкие предметы, которые попадают в организм, каловые массы, опухоли, паразиты и так далее.
Если просвет в аппендиците будет закупорен, то сильное скопление слизи будет мешать его работе, что приведет к воспалению слизистой оболочки.
При данной болезни нужно сразу обращаться к врачу, потому что разрыв аппендикса, если его вовремя не оперировать, приведет к серьёзным последствиям и иным болезням. Например:перитонит.
Симптомы и признаки аппендицита у взрослых заметно отличаются от детских. В основном взрослые люди сначала жалуются на болевые ощущения в левой стороне тела (в области подвздошной кости), а затем справа к низу живота. Врачи не советуют ориентироваться только на этот признак, поскольку у всех людей воспаление аппендикса проявляется по-разному.
К примеру, одни люди могут испытывать первоначальную боль в области пупка, а другие – в любой другой области тела. Это объясняется индивидуальным расположением червеобразного отростка слепой кишки: у каждого человека он формируется с небольшими смещениями в ту или иную сторону.
Одним из постоянных признаков воспаленного аппендикса являются болезненные ощущения, усиливающиеся при кашле или смене положения тела. В основном человек с приступом аппендицита вынужден принимать определенное положение своего тела – позу эмбриона (с подогнутыми под живот ногами).
Боль заставляет брюшную стенку постоянно напрягаться. Нажатие на нее также вызывает определенные болевые ощущения. Из-за широкого спектра распространения боли пациенты зачастую не могут точно указать, где у них болит. Нередко приступ аппендицита сопровождается тошнотой, рвотой и запорами. Температура тела при этом достигает 38оС.
Аппендицит можно диагностировать самостоятельно. Для этого на низ живота справа нужно довольно сильно и резко надавить пальцами, а затем резко отпустить. При надавливании боль не ощущается, она наступает сразу после него.
Особенность проявления аппендицита у детей заключается в наиболее быстром нарастании у них воспалительных процессов, нежели у взрослых. Симптоматика воспаления червеобразного придатка слепой кишки у детей выражена более ярко, но поставить точный диагноз врачам бывает очень трудно, поскольку зачастую ребенок не может точно сказать, где у него именно болит.
Пик детского аппендицита чаще всего выпадает на период с 2-х до 4-х лет и с 7-ми до 9-ти лет. В разном детском возрасте признаки и симптоматика аппендицита имеют свои особенности. Например, дети до 5 лет не могут определить точное месторасположение боли, вместо этого они сворачиваются в позу эмбриона и начинают громко плакать, еще больше провоцируя болевые ощущения.
Дети не дают взрослым дотронуться до своих животов, что свидетельствует о локализации боли именно в этом месте. Кроме того, ребенок испытывает неимоверную жажду, постоянно прося воды. Температура тела при этом повышается, начинается приступ лихорадки. Врачей в этом случае следует вызывать как можно скорее.
Воспаленный аппендикс опасен своей молниеносной динамикой! Поэтому при появлении первых признаков и симптомов, а также при малейшем подозрении на аппендицит нужно скорее вызывать врачей. Это касается как детей, так и взрослых.
Дети подросткового возраста испытывают те же признаки и симптомы аппендицита, что и взрослые люди, но в большинстве случаев боли возникают не в области живота, а в прямой кишке, со стороны спины или позвоночника и в боку. Девочки-подростки нередко путают боль, вызванную приступом аппендицита, с нарушениями в женском здоровье (менструальная боль).
источник
Аппендицит – самое распространенное хирургическое заболевание органов пищеварения, и одно из самых опасных. Опасность заболевания заключается, прежде всего, в его скоротечности и неизбежности появления серьезных, угрожающих жизни осложнений. Вероятность столкнуться с острым аппендицитом в течение жизни довольно высока. Он диагностируется у 5-10% людей.
Аппендицит может возникнуть в любом возрасте и у людей любого пола. Однако статистика показывает, что чаще всего он воспаляется у людей в возрасте 5-40 лет. Среди заболевших в возрасте 20-40 лет в два раза больше женщин, чем мужчин, в то время как среди больных в возрасте до 20 лет преобладают мужчины. Женщины в целом болеют несколько чаще мужчин. После 40 лет вероятность возникновения заболевания значительно уменьшается, но не становится нулевой. Поэтому аппендицит может встретиться и у пожилых людей. Также аппендицит изредка диагностируют и у детей младше 5 лет.
Аппендицитом называют воспаление червеобразного отростка – аппендикса, расположенного в нижней части кишечника. В нормальном состоянии аппендикс – это небольшая трубочка диаметром в 7-10 мм и длиной в 50-150 мм. Она ответвляется от слепой кишки, при этом постепенно сужаясь, и не имеет сквозного прохода.
Функции аппендикса точно не выяснены. Раньше аппендикс рассматривался как простой рудимент, заимствованный человеком у его далеких животных предков с травоядным рационом и ныне функционально бесполезный. Теперь есть серьезные основания полагать, что он играет важную роль в эндокринных и иммунных процессах, а также в формировании микрофлоры кишечника. Доказано, что люди с удаленным аппендиксом имеют проблемы с достаточным количеством полезных микроорганизмов в кишечнике. Однако все же аппендикс не относится к числу жизненно важных органов, без которых организм не может существовать.
Как правило воспаление аппендикса носит острый характер. В результате болезни в отростке скапливается гной, который не может свободно выйти наружу из-за узости отростка. Аппендикс увеличивается в размерах и становится болезненным. В конечном итоге это приводит к разрыву стенки аппендикса и выходом гноя наружу. Это, в свою очередь, влечет за собой острый перитонит (воспаление брюшины), сепсис или абсцессы в брюшной полости, которые с высокой степени вероятности могут привести к летальному исходу. Самым тяжелым осложнением является пилефлебит – приводящее к тяжелому поражению печени воспаление воротной вены, летальность при котором особенно высока.
Болезнь протекает очень быстро и обычно длится не более 2-4 дней, редко более недели. Случаи самопроизвольного излечения острого аппендицита нечасты. Иногда вокруг пораженного аппендикса может образоваться защитный инфильтрат из окружающих тканей, однако это образование тоже может привести к абсцессу. Поэтому болезнь требует врачебного вмешательства и оперативного лечения. При своевременном лечении заболевания прогноз благоприятный.
Изредка встречается и хронический аппендицит, характеризующийся то появляющимися, то снова отступающими симптомами, обычными для острого аппендицита. Частота возникновения этого состояния примерно в 100 раз реже, чем у острого. Как правило, она не требует оперативного лечения.
Острый аппендицит делится на простой (катаральный) и деструктивный, чреватый осложнениями. Без соответствующего лечения простой аппендицит почти всегда переходит в деструктивный.
Основные стадии развития аппендицита:
- Катаральная
- Флегмонозная
- Гангренозная
- Перфоративная
Причины возникновения аппендицита у взрослых до сих пор точно не установлены. Однако ученые сходятся в том, что не существует одной-единственной причины аппендицита, общей для всех пациентов. У каждого больного причина может быть своей собственной. В большинстве случаев аппендицит вызывается закупоркой входа червеобразного отростка в прямую кишку. Причины закупорки могут быть разными – например, попадание в отросток каловых камней или инородных тел. Она может быть вызвана и сдавливанием верхней части отростка из-за спаечных процессов, являющихся следствием холецистита или энтерита.
Также большую роль в возникновении аппендицита играют бактерии – энтерококки, стрептококки, стафилококки и кишечная палочка. Чаще всего имеет место сочетание обоих этих факторов. Застой содержимого отростка приводит к ослаблению его внутреннего иммунитета и внедрению болезнетворных бактерий в слизистую оболочку. Также существует теория, согласно которой основная причина аппендицита – спазм сосудов, питающих червеобразный отросток кровью. Еще одна возможная причина – травмы области живота, повлекшие за собой повреждение или перемещение отростка.
К факторам, способствующим заболеванию, следует отнести склонность к запорам, плохую перистальтику кишечника, недостаток растительных волокон в пище, переедание, многие инфекционные заболевания желудочно-кишечного тракта, наличие паразитов. На появление болезни могут влиять и наследственные факторы, а также снижение иммунитета из-за вредных привычек, стрессов, недостатка витаминов и микроэлементов.
Также отмечена повышенная частота возникновения аппендицита у беременных женщин – из-за смещения отростка, вызванного увеличением размеров матки. В случае некоторых заболеваний матки возможно перенос с нее очага воспаления на аппендикс.
Для ранней диагностики аппендицита симптомы имеют важнейшее значение. Их знание позволяет отсечь прочие заболевания ЖКТ, не имеющие отношения к воспалению аппендикса.
Основные признаки аппендицита у взрослых включают:
- Острую боль в животе, в том числе и при надавливании
- Повышение температуры
- Тошноту
- Рвоту
Первые симптомы и признаки острого аппендицита не всегда позволяют однозначно идентифицировать это заболевание. Первоначально болезнь может маскироваться под другую, не столь опасную, и человек может принять приступ аппендицита за почечные колики или гастрит.
Главный симптом аппендицита – постоянные острые боли в области живота. Как правило, резкая боль появляется неожиданно, чаще всего ночью или утром. В катаральной стадии боль сначала разлита по всему животу или появляется в его верхней части (в эпигастральной области). Но затем боль концентрируется в правой нижней части живота, ниже пупка и чуть выше бедра (в подвздошной области).
Процесс перемещения очага боли носит название симптома Кохера и является одним из главных определяющих признаков болезни. В большинстве случаев он свидетельствует именно об аппендиците, а не о каком-либо другом заболевании желудочно-кишечного тракта. Этот процесс происходит в течение нескольких часов после начала болезни. Характер болей со временем также меняется, они усиливаются, становятся пульсирующими и ноющими. Боль усиливается при смехе и кашле, глубоком вдохе, немного стихает при повороте на правый бок или в положении, когда ноги подогнуты к животу. Боль может также иррадировать в правую ногу и ощущаться при ходьбе. При надавливании на подвздошную область боль обычно почти не ощущается, однако если резко отпустить живот, то появляется сильная боль. Отмечается напряженность брюшной стенки.
С развитием заболевания боль может на некоторое время утихнуть. Но это свидетельствует не об излечении, а лишь о некрозе тканей стенки отростка, в том числе и его нервных окончаний. Однако надавливание на подвздошную область по-прежнему чрезвычайно болезненно. После этой стадии обычно происходит перфорация стенки, гной растекается по брюшине и боль возвращается, усиленная во много раз.
Следует иметь в виду, что иногда аппендикс может быть расположен слева, поэтому в таком случае болеть будет левая часть живота. В некоторых случаях боли могут ощущаться в правом подреберье, в области лобка, таза, поясницы.
Симптомы аппендицита у взрослых также включают расстройства желудочно-кишечного тракта. Прежде всего, это тошнота. Иногда могут отмечаться рвота и понос, не приносящие облегчения. Однако диарея при аппендиците характерна, прежде всего, для детей, у взрослых она встречается реже. Также отмечаются задержка стула, ощущение сухости во рту. При нестандартном положении отростка может появиться задержка мочеиспускания (дизурия). Часто отмечается тахикардия – до 90-100 ударов в минуту.
В начальной фазе заболевания температура повышается незначительно – до +37-38 ºС. Впоследствии температура может даже падать до нормальной, однако в заключительной стадии, предшествующей прорыву гноя наружу, она опять повышается до высоких показателей – +39-40 ºС. При этом боли существенно усиливаются.
В случае появления аппендицита у пожилых людей его симптомы могут быть стерты и незаметны вплоть до перехода заболевания в деструктивную стадию. Боли могут носить тупой характер, тошнота быть незначительной, а такая особенность, как повышенная температура, может вообще отсутствовать. Однако это не значит, что аппендицит протекает у пожилых людей легче. Наоборот, в пожилом возрасте гораздо чаще наблюдаются осложнения аппендицита.
Затруднена диагностика аппендицита и у маленьких детей (до 5 лет). Это связано с тем, что признаки аппендицита у взрослых обычно выражено четче, чем у детей. Иногда аппендицит у ребенка маскируется под простое расстройство желудка. Боли часто не локализованы в подвздошной области, да и порой ребенок не может объяснить где именно у него болит живот. В этом случае следует ориентироваться на такие признаки, как повышение температуры до +38 ºС, обложенность языка, диарею. Однако все эти симптомы могут появляться и при других заболеваниях, поэтому ребенка необходимо показать специалисту.
Фото: plenoy m/Shutterstock.com
Также существует несколько форм атипичного аппендицита, при котором симптомы могут отличаться от стандартных.
- Эмипиема. Форма аппендицита с медленным развитием, при котором симптом Кохера отсутствует, а боль сразу появляется в подвздошной области.
- Ретроцекальный аппендицит. Характеризуется слабыми признаками воспаления брюшины, жидким стулом. Боли часто ощущаются в области поясницы и иррадируют в область бедра.
- Левосторонний аппендицит. Имеет классическую клиническую картину, однако боли ощущаются в левой подвздошной области.
- Тазовый аппендицит. Больше характерен для женщин. Отмечается слабое повышение температуры, дизурия, боль иррадирует в область пупка.
При малейшем подозрении на аппендицит следует вызвать врача. Основанием для обращения к врачу являются любые постоянные боли в области живота, не проходящие в течение 6 часов. До осмотра врача не следует принимать слабительные, антибиотики или прочие желудочно-кишечные препараты, и особенно анальгетики, так как все эти лекарства могут смазать клиническую картину и затруднить постановку диагноза. Также запрещена установка грелки на правую часть живота, поскольку внешний источник тепла способен ускорить развитие болезни. Показан постельный режим. Следует воздержаться от приема пищи. При приходе врача необходимо рассказать ему про все симптомы, о том, как болит живот, и позволить ему провести осмотр.
Для диагностики используется в первую очередь визуальный осмотр и пальпация. Основными симптомами являются напряженный живот, болезненность в правой нижней его части. Однако эти методы не всегда надежны. Используются также такие методы диагностики, как УЗИ, МРТ и компьютерная томография, анализы крови и мочи. При просмотре анализа крови основное внимание обращают на повышенный уровень лейкоцитов в крови (лейкоцитоз). Может проводиться также диагностическое лапароскопическое обследование через отверстие в стенке живота.
Следует учесть, что распознавание недуга может быть затруднено, поскольку симптомы острого аппендицита во многом сходны с другими заболеваниями желудочно-кишечного тракта. К ним относятся острый гастроэнтерит, панкреатит, язва (особенно в случае ее прободения), кишечные или почечные колики, воспалительные процессы матки, растяжение или разрыв мышц живота. Поэтому важно дифференцировать аппендицит от других заболеваний, которые в большинстве не требуют срочного оперативного вмешательства.
Аппендицит обычно лечится хирургическим методом. Он состоит в удалении аппендикса (операции аппендэктомии). В некоторых случаях ему может предшествовать терапия при помощи антибиотиков. Иногда возможно и консервативное лечение, без удаления отростка – в этом случае назначают антибиотики. Как правило, к нему прибегают в том случае, если есть какие-то противопоказания к операции.
Операция по удалению отростка проводится либо традиционным путем, при помощи открытого разреза, либо лапароскопическим методом. Первые 12 часов после операции следует соблюдать постельный режим и избегать приема пищи. В восстановительный период также возможна терапия последствий заболевания при помощи антибиотиков. Длительность восстановительного периода зависит от того, на какой стадии болезни была проведена операция и обычно составляет 1-2 недели.
источник