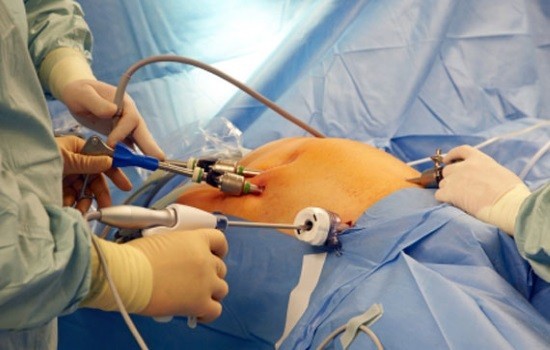
Лапароскопия считается наименее инвазивной хирургической процедурой. При помощи этого метода доктор может исследовать и изучать брюшную полость, а также живот пациента. Для проведения диагностики или операции во время лапароскопии используют особый инструмент (лапароскоп), являющийся грубой железной трубкой с камерой, которая подключается к экрану компьютера. Таким образом вся брюшная полость может быть исследована изнутри.
По окончании лапароскопии пациенты могут чувствовать некоторый дискомфорт, который часто исчезает через пару дней. Кто-то жалуется, что у него метеоризм, вздулся и пучит живот после лапароскопии. У некоторых больных – тошнота и рвота. Последнюю реакцию можно объяснить действием наркоза. Все эти симптомы исчезнут сами (по прошествии определённого времени).
Бывает, что у пациентов появляются болезненные ощущения в месте разреза. Кроме того, может появиться боль в горле.
Но болевые ощущения и «раздутое пузо» – это вполне нормальное и частое проявление после проведённого оперативного вмешательства. Помимо того, что может раздуваться живот, часто бывает дискомфорт в области плеча. Почему появляются все эти ощущения? После операции в организме остаётся углекислый газ. Во многих случаях симптом проходит через пару дней, но иногда может мучить пациента и на протяжении целой недели. С помощью обычных обезболивающих препаратов можно избавиться от этих ощущений.
Также многие, кто перенёс эту операцию, интересуются, когда можно спать на животе. У каждого пациента по-разному. Кто-то уже на вторую ночь после оперативного вмешательства может лечь на живот и преспокойно спать в этом положении. Если больному ещё сильно болят швы, то лучше пока поспать в положении на спине.
Реабилитационный период после лапароскопии зависит от способа лечения. После диагностического лапароскопического вмешательства можно возвращаться к обычному образу жизни уже на пятый день. Раны полностью заживут уже через неделю. В первый день после операции может быть незначительное кровотечение из влагалища (если операция связана с гинекологией). Это можно объяснить тем, что в матку был введён манипулятор (в начале оперативного вмешательства), который удалили в конце.
Проблема, касающаяся выведения газов из организма, возникает почти у всех пациентов. В период восстановления после операции все обязательно должны придерживаться диеты. Употребляемая пища должна легко усваиваться, еда также должна быть щадящей для брюшной полости. Благодаря этому можно избежать дополнительного газообразования, ведь газы и так остаются в организме после проведения лапароскопии. Их объём зависит от того, сколько ввели газа во время операции. И хотя по окончании процедуры доктора пытаются выпустить газ из брюшной полости, всё-таки его полное выведение невозможно. Если говорить в общем, то, чтобы вывести из организма прооперированного все скопившиеся газы окончательно, нужно приблизительно две недели. Когда это случится, у пациента пропадёт ощущение дискомфорта.
- проводите свободное время активно (но не допускайте переутомления ослабленного после операции организма);
- употребляйте ту пищу, которая ускоряет процессы обмена веществ;
Зависимо от разновидности операции врачи вводят разное количество газа, который распространяется по всему организму и может вызывать болевые ощущения в разных частях тела. Зачастую болит в зоне груди, ключица и, естественно, брюшная полость. Именно из-за этих симптомов и нужно выводить газообразования.
Сначала доктор может назначить обезболивающие, которые способны облегчить состояние больного. Благодаря лекарствам человек спокойно дождётся, пока газы сами выйдут.
Если у пациента сложный случай эмфиземы, то для избавления от скопившихся газов иногда приходится делать повторную операцию или применять специальный дренаж и водоструйный отсос. Однако, к счастью, подобное случается очень редко. В других случаях, чтобы вывести газы, пользуются довольно простыми способами. Тем не менее, любое действие обязательно нужно согласовывать с лечащим врачом.
Среди медикаментов, которые может выписать доктор, чаще всего встречаются следующие фармакологические препараты: «Симетикон», «Эспумизан» или обычный активированный уголь. Выбор средства зависит от того, с какой силой происходят газообразующие процессы. Если газообразование незначительное, то с проблемой справится и простой активированный уголь. Самый эффективный из перечисленных медикаментов – «Эспумизан». Как альтернативу можете использовать «Полисорб».
Если после проведения лапароскопии газы выходят очень медленно, то эффективно решат данную проблему лёгкие физические упражнения. Они улучшат перистальтику кишечника. Ограничение на физические нагрузки после операционного вмешательства распространяется на первые три-четыре дня. А потом лёгкий спорт не то что не запрещён, а даже и показан, если вас мучает вздутие живота после проведения лапароскопии.
- небольшой наклон туловища вперёд и в разные стороны;
- встаньте на одну ногу и делайте наклоны вперёд (по пять на каждой ноге);
- сделайте упражнение «велосипед» (хотя бы 15 «прокруток»);
- лягте на бок и сгибайте под себя ноги (пять-десять раз);
- поочерёдно втягивайте и расслабляйте живот, лёжа при этом на спине;
- лягте на спину, согните колени и начните расслаблять и втягивать живот;
- поглаживайте живот по направлению, по которому движется стрелка часов, постепенно увеличивая силу надавливания;
- сжимайте ягодичные мышцы и мышцы заднего прохода (около 50 раз в день).
Столь простая и безвредная подборка упражнений избавит вас от болевых ощущений и дискомфорта. Скопления газов будут полностью выведены за два-четыре дня. Также благодаря данному комплексу нормализуется стул после лапароскопии, а пациент наконец-то почувствует себя лучше. Придерживаясь специальной диеты и выполняя эти упражнения, вы будете знать сами и всем станете рассказывать, как убрать надутый живот после операции за короткое время, только если вы сами специально не будете его надувать!
источник
Острый вид аппендицита может возникнуть в любом возрасте. Заболевание провоцируется многими факторами и, как правило, приводит к необходимости удаления органа аппендикса. Лапароскопия при аппендиците считается наиболее эффективным методом с минимальным нарушением целостности брюшной полости, меньшими осложнениями.
Удаление аппендицита лапароскопическим методом представляет собой три прокола в области живота. Через полученные отверстия вводятся внутрь специальные приборы и непосредственно лапароскоп. На последнем установлена камера, выводящая изображение на экран монитора. Благодаря этому хирург может контролировать процесс удаления.
Лапароскопия – это наиболее эффективная диагностика и оперативное лечение острой формы заболевания.
Хирургический метод снижает срок нахождения больного в больнице, его восстановительный период и оставляет меньше шрамов, что очень важно для женщин.
Стоит выделить как положительные моменты использования лапароскопии, так и отрицательные.
Что говорит в пользу метода:
- Шрамы небольшие и незаметные.
- Становятся неактуальными многие осложнения, возникающие при других методах по удалению отростка. Например, спаечный процесс.
- Не травматичен для рядом находящихся органов.
- Восстановление проходит за короткий срок, включая трудоспособность.
- На экране видна картина происходящего внутри брюшины. При возникновении необходимости проводят дополнительные действия. Увеличивать разрез не нужно.
- Небольшой восстановительный период способствует экономии денежных средств на лекарства. Пациент быстро возвращается на работу.
Отрицательные моменты того, когда проводят лапароскопию при аппендиците – это дорогостоящее оборудование, обученный персонал. Также нельзя использовать метод у больного с дополнительными недугами.
Острая и хроническая формы воспаления отростка являются главными показателями, когда удаляют аппендикс. Состояние характеризуется ярко выраженными симптомами:
- Болевой синдром со стороны источника.
- Увеличенная температура тела.
Кроме воспаления отростка показаниями для использования операции с применением лапороскопа являются:
- Мукоцеле.
- Новообразования доброкачественного типа, киста, глисты.
- Опухоли, вызванные карциноидным поражением органов.
Проведение операции возможно в следующих случаях сопутствующих болезней:
- Диагностика не позволяет подтвердить или исключить воспалительный процесс. В этом случае операция из диагностической превращается в лечебную.
- Женщины детородного возраста с неясными симптомами, не дающими чётко отделить воспалённый отросток и гинекологические нарушения. Медицинская статистика отмечает, что почти половине пациенток с подозрением на аппендицит была сделана аппендэктомия необоснованно. При этом случай спаечного процесса, возникающего как осложнение, провоцировал бесплодие.
- Больные с диабетом и ожирением, когда полноценный разрез приведёт к гнойному осложнению.
- Детский возраст. Благодаря малоинвазивности метода возникновение спаечной болезни сведено к минимуму.
Конечно, при определении способа операции учитывается желание пациента. В данном случае стоит серьёзно отнестись к выбору. Если в больничном учреждении отсутствует специалист, умеющий обращаться с лапароскопом, то лучше отказаться от такой процедуры.
Если есть показания, то есть и противопоказания к проведению данного оперативного вмешательства:
- Болезни почек, дисфункция печени, сердечно-сосудистые заболевания.
- Беременность на последних месяцах.
- Болезни крови, приводящие к плохой свёртываемости.
Противопоказанием становятся патологии, расположенные в месте предполагаемой операции:
- Увеличенная плотность продуктов воспаления, группирующихся внутри и возле отростка.
- Спаечные процессы.
- Скопление газов в аппендиксе. При попытке удаления может привести к нарушению целостности отростка, задевая рядом находящиеся органы, провоцируя развитие перитонита. Также риску подвергаются кровеносные сосуды и стенки кишечного тракта.
- Перитонит в запущенной форме.
Оперативное вмешательство возможно после проведения обследования и сдачи анализов:
- Моча и кровь.
- Ультразвуковое обследование брюшины.
- Сдают кровь на вирус иммунодефицита, на сифилис и гепатит.
- Снимают показания электрокардиограммы.
Подготовка включает в себя беседу с анестезиологом и хирургом.
Процедура будет проходить с использованием специализированных медицинских инструментов:
- Прибор с камерой, позволяющий осмотреть внутреннее содержимое брюшной полости – лапароскоп.
- Монитор, на который выводятся данные камеры.
- Прибор для нагнетания углекислого газа – инсуффлятор. Увеличивает объём внутри и способствует лучшему осмотру места операции.
- Лазер, чтобы отсекать орган и сразу прижигать место отсечения.
- Аппарат для удаления крови, гноя и прочего из брюшины – ирригатор-аспиратор.
Сам процесс представляет собой проведение следующих манипуляций:
- Троакаром фиксируют аппендикс, приподнимая его вверх к внутренней стенке полости. Фиксация возможна как за брыжейку, так и за конец.
- Производится отсечение пленки, соединяющей отросток и толстую кишку. Накладывается аппаратный шов.
- Лазером отсекается полностью весь аппендикс, накладывается шов на остаток. Затем его прячут в слепую кишку и фиксируют скобами и дополнительным наложением нитей.
- Отросток извлекают.
- Осматривают брюшную полость. Идёт восстановление повреждённых кровеносных сосудов. Перитонит и другие формы осложнений исправляются с помощью дренажа инфильтрата.
- Надрезы на кожных покровах зашивают. Операция завершена.
Процесс выздоровления зависит от активности прооперированного. Соблюдение рекомендаций врача, регулирование нагрузок способствуют ускоренному восстановлению в послеоперационный период.
Через 3-4 часа после окончания действия наркоза нужно подниматься. Несильные нагрузки и отсутствие излишнего напряжения в первые дни после операции – обязательное условие. Приём медикаментов необходим для исключения осложнений:
- Инфузионное лечение.
- Лекарства, снимающие боль.
- Средства с антибактериальным действием.
Дренаж снимают на 2-3 день при условии отсутствия выделений. Первые сутки пациент не кушает. В дальнейшем питание проходит блюдами, приготовленными специально для прооперированного. При этом не должно быть твёрдых, острых и горячих блюд.
В отделении стационара пациент проводит не больше 3 суток. Восстановительный процесс также проходит за это время, риски развития послеоперационных последствий снижаются.
Период полного выздоровления может составлять от месяца до трёх или четырёх. Восстановление возможно при условии выполнения рекомендаций доктора, соблюдения диеты, ограничения в физических нагрузках.
- Походы в бассейн, баню или купание в водоеме и в ванной – запрещены, пока не снимут швы. Показано поддержание гигиенической чистоты путём мытья определённых зон. Нельзя допускать попадание воды в районы операционных отверстий. Баня разрешена через 30 дней, бассейн – после заживления швов.
- Принятие солнечных ванн на пляже и в солярии не рекомендуется. И в дальнейшем места, где производились манипуляции, необходимо оберегать от ультрафиолета.
- Физические нагрузки – это, прежде всего, дыхательная гимнастика, ЛФК. Упражнения выполняются и в больнице, и дома. Бандаж прописывается маленьким пациентам и страдающим лишним весом. Это способствует сохранению швов в целости. Длительность хождения, а затем прогулок должна увеличиваться ежедневно. Спортивные занятия откладываются до полного затягивания швов (от 6 месяцев до 1 года).
- Курение не приветствуется в первые 3 дня после лапароскопии. Если у пациента был поставлен диагноз перитонит, курение запрещено в течение недели.
- Секс не рекомендуется в первые 7 суток. Полноценная интимная жизнь возможна только через семь дней после снятия швов.
Процесс реабилитации включает в себя соблюдение диетического питания. Первые сутки прописан отказ от еды полностью, только вода. На второй день нужно начинать кушать разрешённые блюда. Питание небольшими порциями, но часто.
Продукты, которые разрешены:
- Жидкая каша на воде;
- Пюре из овощей и фруктов;
- Нежирный бульон;
- Кефир, ряженка, йогурт;
- Нежирное мясо, пропущенное через тёрку;
- Кисель и компот, сок, отвар из ягод шиповника.
- Мучные изделия;
- Помидоры;
- Острые блюда;
- Кофе, крепкий чай;
- Алкогольные напитки;
- Лук;
- Консервированные продукты.
источник
Лапароскопия, несмотря на принадлежность к малотравматичным техникам оперативных вмешательств, имеет определенные последствия или осложнения. Вне зависимости от причины, вызвавшей необходимость подобного вмешательства, живот после лапароскопии может некоторое время оставаться болезненным, нередко отмечается его вздутие. Даже в том случае, когда лапароскопия преследует диагностическую цель, в брюшную полость вводится достаточное количество углекислого газа. Основная его часть откачивается после операции, но небольшое количество все же остается, вызывая неприятные ощущения.
Одним из самых распространенных осложнений является выраженное вздутие живота после лапароскопии. Также отмечается расстройство пищеварения, болевой синдром, присоединение инфекции. К более редким, но опасным осложнениям относятся:
- повреждения кровеносных сосудов или кишечника троакаром;
- ожоги электроинструментом, которые незаметны для хирурга;
- перитонеальная травма вследствие воздействия холодного газа.
После лапароскопических операций пациент может некоторое время оставаться в стационаре, под наблюдением врачей, или отправляться домой – в зависимости от характера проведенных манипуляций. Вздутость, боли, нарушения пищеварения могут развиваться не сразу, а через 1-2 дня после вмешательства.
Все осложнения, возникающие после такого малотравматичного вмешательства, гораздо легче тех, которые наблюдаются после полостной операции. Когда лапароскопия проводится опытным хирургом, а пациент неукоснительно соблюдает рекомендации в послеоперационном периоде, последствия минимальны или отсутствуют совсем.
Такие симптомы, как метеоризм, тошнота, небольшая болезненность внизу живота являются практически неотъемлемыми последствиями лапароскопии. В большинстве случаев они проходят самостоятельно. Незамедлительно обратиться к врачу нужно в том случае, если присоединяется такая симптоматика:
- озноб, лихорадка;
- нарушения сознания различной степени;
- постоянно усиливающаяся острая боль в животе;
- кровотечение или гнойные выделения в области операционной раны.
Основная часть неприятных ощущений связана с тем, что брюшную полость достаточно сильно надувают газом – это необходимо чтобы облегчить доступ к внутренним органам и минимизировать риск их случайного повреждения. По завершении операции газ откачивается, но небольшая его часть может оставаться внутри, вызывая ощущение вздутия. Чрезмерно раздутая брюшная полость после вмешательства принимает свои нормальные размеры самостоятельно в течение нескольких дней.
Решать, что делать, если неприятная симптоматика не проходит самостоятельно, лучше вместе с врачом. Сразу же после того, как сделали лапароскопию, доктор даст все необходимые рекомендации, которые обязательны к соблюдению. Многие из них носят общий характер, но их выполнение позволяет существенно сократить время и облегчить течение восстановительного периода.
- Меньше двигаться в течение 2-3 дней после операции. Это позволит минимизировать болевые ощущения и обойтись без назначения сильных анальгетиков.
- Половая жизнь возобновляется через 1,5-2 недели, не раньше. Если операция проводилась на матке, срок может быть увеличен.
- Сильное вздутие и метеоризм могут потребовать назначения спазмолитиков, которые подберет доктор.
- Обязательно соблюдение диеты. Первый прием пищи после операции разрешается через 4-5 часов, а если пациент в состоянии, то лучше подождать сутки. Пища должна быть легкоусвояемой – натуральный йогурт, обезжиренный кефир, легкие супы, мясо и рыба разрешается, но в отварном виде. Газированные напитки исключаются.
Чтобы облегчить собственное состояние после операции, имеет смысл соблюдать диету уже накануне вмешательства. Ограничив продукты, вызывающие обильное газообразование, а также способствующих увеличению объема каловых масс, можно избежать таких симптомов, как тошнота, рвота или вздутие после лапароскопии.
В ряде случаев введение большого количества газа в брюшную полость вызывает образование подкожных эмфизем. Такое явление не требует активного лечения и самостоятельно проходит через несколько дней. В том случае, если эмфиземы локализуются в области шеи или лица, требуется, как минимум, консультация специалиста.
Если в течение 2-3 дней никаких осложнений не проявляется, не нужно думать, что организм полностью оправился от вмешательства. Несмотря на отсутствие больших разрезов, после операции нельзя подвергать себя значительным физическим нагрузкам, чрезмерной инсоляции, не рекомендуется купание в море. Соблюдение этих нехитрых правил позволит максимально быстро восстановиться после лапароскопии.
источник
Лапароскопия является наиболее щадящим видом оперативного вмешательства. Период послеоперационного восстановления проходит более легко, а вероятность осложнений минимальна.
Боли после лапароскопии слабовыраженные. Они уменьшаются через 12-24 ч. Наиболее часто пациенты жалуются на то, что у них болит в груди или живот после лапароскопии. Чтобы отличить норму от патологии, необходимо обратить внимание на интенсивность и характер болей.
Лапароскопические операции пользуются популярностью. Их все чаще используют в гинекологии, при удалении камней в желчном или мочевом пузыре, а также при удалении органов брюшной полости. Операция проводится через несколько небольших проколов мягких тканей.
Ход выполнения оперативного вмешательства:
- Пациенту вводится наркоз.
- На передней брюшной стенке делается 3-4 прокола, через которые вводится хирургический инструмент и камера.
- Полость живота наполняется аргоном или углекислым газом, чтобы расширить внутрибрюшное пространство.
- На монитор выводится изображение, хирург наблюдает за всеми своими манипуляциями.
- После окончании операции инструменты извлекаются, а на проколы накладываются швы. Если оперативное вмешательство сложное, например, удаление матки, то в ранах оставляют на 1-2 дня дренаж. Швы накладываются в таком случае на 5-6 сутки.
Перед тем, как ложиться на операционный стол пациентов беспокоит вопрос о ходе проведении лапароскопии, больно ли это. Нет. Операция проходит под местным или общим наркозом, поэтому человек не ощущает никаких манипуляций.
Чаще используется общий эндотрахеальный наркоз, при котором пациент погружается в сон. Приходит в сознание после окончания операции. Местную (эпидуральную) анестезию делают реже, только при наличии противопоказаний к общему наркозу. Анестезирующее вещество вводится в позвоночник, пациент ничего не ощущает ниже той области, куда вводилась анестезия. Очень редко возможен дискомфорт, но это единичные случаи.
В отличии от лапаротомии (полостного оперативного вмешательства) лапароскопия переносится намного легче. В некоторых случаях пациента выписывают из больницы уже на следующий день.Для купирования болевого синдрома используются анальгетики, НПВС и лидокаин.
Болезненные ощущения появляются после операции, причем у всех пациентов. По сравнению с лапаротомией боли незначительные и проходят намного быстрее. Выраженность болевых ощущений во многом зависит от болевого порога пациента.
Чаще боль возникает в тех местах, где делались проколы, а также:
- в области живота;
- возле пупка (при наполнении газом происходит растяжение пупочного кольца);
- в груди, в боку, под ребрами, в области плеча;
- в горле;
- в районе половых органов.
В течении первых 12 часов наблюдаются наиболее выраженные болевые ощущения. Если в ходе операции использовалась эпидуральная анестезия, человека беспокоит боль в области поясницы.
Боли после лапароскопии возникают по таким причинам:
- Травмирование мягких тканей и внутренних органов хирургическим инструментом. В этом случае боль ощущается в области разрезов.
- Растяжение, а также раздражение брюшной полости углекислым газом, который вводился в ходе операции. В живот пациента закачивается до 3-4 л газа. После окончания действия наркоза интенсивность болевых ощущений возрастает. Пациент ощущает выраженную боль вверху живота, в спине, под ребрами, может даже болеть плечо. Некоторым людям, перенесшим лапароскопию, тяжело дышать. Это вызвано сжатием диафрагмы. Человеку может быть больно разогнуться.
- Использование трубки, через которую дышит пациент во время операции. Эта трубка вводится в горло, через нее поступает наркоз. После ее использования пациент ощущает першение и боль в горле, но особого дискомфорта не испытывает.
Интенсивность болей зависит не только от болевого порога, но также от показаний к проведению операции.
Если болевые ощущения не утихают, повышается температура после лапароскопии, шов гноится, ощущается напряженность брюшной стенки, то нужно обращаться к хирургу. Это симптомы инфекционного процесса.
Также стоит обратиться за медицинской помощью в таких случаях:
- режущая боль внизу живота;
- покраснение шва;
- кровь в области разреза;
- трудности с мочеиспусканием;
- головокружение, головная боль, слабость;
- обморок.
Острая боль в первые 12 ч. не является нормой. Это признак неудачно-проведенной операции.
Пациенты чаще жалуются на боль в верхней части живота, даже если в ходе операции эта область не затрагивалась. Причина была описана выше. Но нужно знать, как болит живот после лапароскопии.
Болезненные ощущения появляются спустя 2 ч. после операции, когда перестает действовать наркоз. Боль выражена, иногда не обойтись без анальгетиков. Более 70% пациентов оценивали выраженность болевого синдрома в 30 баллов из 100. Исчезает боль через 12-24 ч.
Невозможно определить, где локализируются болезненные ощущения, болит кишечник, желудок или печень. Вызывать боль в животе могут резкие движения. Неприятные ощущения должны стихнуть через трое суток, а на 5-6 день исчезнуть. Если этого не произойдет, нужно обратиться к врачу.
После выполнения лапароскопии иногда болит область вокруг пупка, хотя там нет нервных окончаний. Причиной является травмирование окружающих тканей.
Боль в верхней части живота, боку и под ребрами всегда возникают при удалении внутренних органов брюшной полости. Брюшина растягивается, стенки раздражаются углекислым газом, поэтому появляются болезненные ощущения.
Соответственно боли после удаления желчного пузыря локализуются в области живота, подреберья, бока, а также в местах проколов и надрезов. После операции по удалению органа пищеварительного тракта болевые ощущения сохраняются более месяца, пока не нормализуется функционирование пищеварительной системы. Болевой синдром можно купировать анальгетиками – «Спазмалгон» или «Кетанов». Если он не проходит спустя 2-3 месяца после лапароскопии, то это свидетельствует о спайках.
После окончания действия наркоза, пациенты наиболее четко ощущают боль в области надрезов. Она уменьшается через 12-24 ч. Возникновение сильных болевых ощущений спустя несколько суток после операции может быть связано с развитием осложнений. В этом случае нужно обратиться к врачу.
Места проколов заживают быстро, поскольку их размер всего до 1,5 см. Они затягиваются на 7-14 день, все зависит от места прокола. Долго заживают швы в области пупка, высока вероятность нагноения.
В течении первой недели после лапароскопии шов болит. В норме появляются такие признаки:
- ноющая боль;
- болезненность брюшной полости;
- незначительное нагноение и покраснение места разреза;
- вздутие живота.
Такие неприятные ощущения должны пройти на 7-14 день, именно в этот период снимают швы. Если в ходе операции используются саморассасывающиеся нити, то они отпадают на 5-7 день. Полностью заживают проколы через 30 дней.
Если делать это в срок, рана не гноится, отсутствуют осложнения, а также нити не врастают в кожу, тогда болезненных ощущений не возникает. Пациент может испытывать дискомфорт от инструмента, но никак не боль.
Удалением нитей должен заниматься только врач, нельзя делать это самостоятельно. Важно обращаться в больницу в указанный срок. Если шовный материал врастет в кожу, тогда удалять его будет больно.
Этот вид болезненных ощущений возникает очень часто, поскольку в брюшную полость вводится углекислый газ. Он расширяет брюшину, но сжимает внутренние органы. В течение 1-2 суток после лапароскопии болит в области ключицы, грудной клетки, в левом или правом боку, под ребрами. Но боль умеренная, она легко переносится без приема обезболивающих средств. Это скорее дискомфортные ощущения.
После удаления желчного пузыря или аппендицита болят плечи, болит правый бок, спина с правой стороны, а также верхняя часть живота. Наиболее выраженные болезненные ощущения в местах проколов.
Почему же после лапароскопии болит плечо и область шеи. Шея, плечи и грудь болят практически у всех пациентов, перенесших такой вид операции. Это связано с введением углекислого газа, который выходит в течение нескольких дней после оперативного вмешательства через легкие. Именно поэтому болит шея, ключица, горло и другие части тела.
Наиболее интенсивный болевой синдром первые два дня после операции, а также во время движения.
Делать лапароскопию часто приходится женщинам в связи с гинекологическими заболеваниями. Этот вид оперативного вмешательства применяют в следующих целях:
- диагностика заболеваний половых органов;
- удаление трубы при внематочной беременности;
- лечение эндометриоза;
- удаление кисты яичников, спаек, фибромы или миомы, а также матки;
- лечение воспалительных процессов органов малого таза.
Также лапароскопия распространена среди мужчин с заболеваниями половых органов. После лапароскопии паховой грыжи у мужчин возникают незначительные болевые ощущения, которые проходят спустя 2-3 дня. Боль отдает в низ живота, бок, поясницу или крестец.
После операции высока вероятность осложнений. Существует риск повредить лапароскопом органы, которые находятся рядом. Это кишечник, печень и желудок.
На осложнения после лапароскопии указывает резкая схваткообразная боль.
Боли внизу живота после операции на половых органах у женщин является наиболее распространенными. Другие виды болезненных ощущений после лапароскопии в гинекологии:
- болит пупок или весь живот;
- тянет низ живота;
- болит послеоперационный шов;
- боль ощущается в правом боку, ближе к ребра;
- болит грудь, плечи, поясница.
Локализация болевых ощущений зависит от заболевания.
После проведения лапароскопии по удалению кисты яичника возникает боль внизу живота и вздутие. Болезненные ощущения могут беспокоить пациентку от 7 до 30 дней. Наиболее сильные боли после лапароскопии кисты яичника ощущаются в первые сутки. Также выражена болезненность в местах проколов.
Не стоит пугаться, если болит яичник после проведения лапароскопии. Это является нормой, поскольку при удалении кисты травмируются мягкие ткани. Необходимо насторожиться в том случае, если боль приобретает режущий характер. Она острая, болезненность яичников нарастает. В таком случае нужна госпитализация.
У женщин, которые перенесли лапароскопическую операцию на половых органах повышается риск воспаления аппендикса, поэтому необходимо обращать внимание на характер болей. Болезненные ощущения внизу живота могут быть связаны с месячными, которые обычно начинаются спустя короткое время после оперативного вмешательства.
После лапароскопии маточных труб по поводу внематочной беременности будет тянуть низ живота минимум месяц. Но такая боль слабовыраженная. Она не должна доставлять дискомфорта или приводить к утрате трудоспособности. Болезненные ощущения могут усиливаться при резких движениях. После лапароскопии матки больно писать, а также испражняться.
Очень часто пациенты ощущают боль в спине. Болевой синдром появляется из-за эпидуральной анестезии. Боль слабовыраженная, может беспокоить пациента несколько месяцев после операции. Иногда болит спина из-за углекислого газа.
После наркоза может ломить все тело, ощущаться слабость мышц, головокружение и головная боль. Если анестезирующее вещество вводилось в вену, то могут болеть руки, а спустя пару дней и ноги. Болезненность конечностей может наблюдаться при попадании углекислого газа в сосудистое русло.
При повреждении нерва хирургическим инструментом у пациента болит кожа или вовсе отсутствует чувствительность кожного покрова. Болевой синдром должен пройти со временем. Если этого не произойдет, тогда причиной могут стать спайки.
Лапароскопия является операцией с наименее выраженным болевым синдромом в послеоперационном периоде. Сразу после оперативного вмешательства места проколов обкалываются анальгетиком, чтобы после выхода из наркоза пациент не ощущал сильной боли.
Наркотические анальгетики (опиаты) используются редко, поскольку они вызывают ряд побочных эффектов. Также они быстро купируют болевой синдром, что мешает своевременной диагностике послеоперационных осложнений. Если возникла острая боль спустя 12 ч., то это не является нормой.
В первые дни после операции врачи могут приписывать нестероидные противовоспалительные средства. Они не только купируют болевой синдром, но и устраняют очаги воспаления. Наиболее востребованными является «Кетанов» и «Кетотифен».
Чтобы снять боль после выполнения лапароскопии по удалению кисты в яичнике, применяют одновременно НПВС и ненаркотические анальгетики. Но не стоит увлекаться обезболивающими средствами, они негативно влияют на здоровье.
После лапароскопии боли могут локализироваться в разных частях тела, но они не так выражены, как после полостной операции. Это преимущество особенно важно для пациентов с низким болевым порогом.
источник
Клиническая картина последствий очень разнообразна и зависит от длительности воспаления, степени деструкции отростка и качества мер, принятых для устранения патологии.
Причины появления осложненного аппендицита классифицируют на управляемые и неуправляемые. В первом случае к ним относят позднюю или ошибочную диагностику и неверно выбранную хирургическую тактику.
Среди неуправляемых причин наибольшее значение имеет позднее обращение пациента за медицинской помощью.
Ранний период острого аппендицита (первые 2 суток) протекает без ярко выраженных признаков, поскольку воспалительный процесс только начинается. Основная картина заболевания развивается на 3–5 день, проявляясь деструкцией аппендикса и поражением смежных органов и тканей.
Общей клинике острого воспаления в межуточный период соответствуют следующие синдромы:
- болевой. Дискомфорт может быть интенсивным или носить умеренный характер и иметь разную локализацию;
- диспепсический. Проявляется тошнотой, однократной рвотой, иногда диареей, вздутием живота и небольшим парезом кишечника;
- интоксикационный. При развитии дооперационных осложнений острого аппендицита именно он выходит на первый план. У пациента наблюдается слабость, вялость, невысокая температура (37,0–37,2 °C), озноб.
Симптомы осложнений послеоперационного периода возникают на 5–7 сутки после аппендэктомии и носят интенсивный характер:
- умеренная или резкая боль;
- температура 37,8–38 °C;
- учащенное дыхание;
- метеоризм;
- двустороннее вздутие живота;
- тахикардия;
У беременных признаки острого аппендицита могут протекать атипично, однако при более внимательном рассмотрении наблюдается присутствие тех же симптомов, что и у других пациентов.
Осложнения острого аппендицита до проведения чаще всего возникают из-за позднего поступления больного в стационар. Намного реже неприятные последствия развиваются на фоне неверной диагностики или аномального строения отростка.
В межуточном и позднем периоде рассматривают следующие осложнения:
- перфорацию;
- аппендикулярные абсцессы (подпеченочный, поддиафрагмальный, тазовый);
Самое частое дооперационное осложнение аппендицита — перфорация отростка. Процесс развивается на 2–3 сутки после начала приступа и проявляется резкой болью с нарастанием перитонеальных симптомов. Диагностируется у 3% пациентов, обратившихся за помощью в ранние сроки и у 6%, поступивших в стационар с опозданием. Смертельный исход при перфорации регистрируется в 9–10% от всех случаев.
На 3–4 день от начала болезни развивается аппендикулярный инфильтрат. Это осложнение редко диагностируется в дооперационный период и, по разным данным, выявляется у 4–12% больных только во время вмешательства. В более позднем периоде (8–10 сутки) возникают аппендикулярные абсцессы.
Нагноение в органах малого таза чаще встречается при и составляет 3,5–4% от всех последствий воспаления. Проявляется жидким стулом и учащенным мочеиспусканием, зиянием анального отверстия, иногда резями в животе. Намного серьезнее протекает поддиафрагмальный абсцесс. Осложнение регистрируется нечасто, но в половине случаев заканчивается смертью больного.
При пилефлебите воспалительный процесс захватывает брыжеечные вены и сопровождается изнуряющей лихорадкой, ознобом и пожелтением кожи. Нередко поражает печень и протекает очень тяжело. Это самое опасное состояние из существующих, которое заканчивается сепсисом или смертью.
Осложнения после удаления аппендицита встречаются значительно реже. Обычно от них страдают пожилые или ослабленные пациенты и больные, поздно попавшие на операционный стол.
В хирургии различают ранние и поздние последствия вмешательства. Первые возникают в течение 12–14 суток с момента аппендэктомии. К ним относятся осложнения со стороны раны и смежных органов:
- расхождение краев разреза;
- размягчение культи отростка, что приводит к каловому перитониту;
- кровотечение из раны и вен брыжейки с последующим воспалением брюшины;
- нагноение тканей.
Эти последствия являются наиболее распространенными, но сравнительно безопасными для здоровья и жизни больного. Все они подлежат срочной санации и дренированию.
Самым опасным осложнением раннего постоперационного периода принято считать пилефлебит. Возникает он в первые сутки после операции и развивается очень бурно, нередко сопровождаясь поражением печени и асцитом.
Поздние последствия хирургических вмешательств возникают по истечении двухнедельного постоперационного периода.
- абсцессы и инфильтрат раны;
- келоидные рубцы;
- невриномы;
- лигатурный свищ (обычно толстокишечный);
- послеоперационную грыжу;
- острую кишечную непроходимость;
- абсцесс брюшной полости.
Все рассмотренные осложнения требуют срочного консервативного либо хирургического лечения с дальнейшим наблюдением.
Самым страшным последствием после аппендицита считается закупорка легочной артерии или ее ветвей. Она может развиться как сразу после операции, так и через 2 недели, если пациент находится на строгом постельном режиме.
Полная тромбоэмболия обычно заканчивается мгновенной смертью. Частичное поражение проявляется внезапным ухудшением самочувствия, бледностью кожи с постепенным переходом в цианоз, одышкой, болью за грудиной. Такое состояние нуждается в срочном хирургическом вмешательстве.
Профилактика осложнений острого аппендицита включает в себя меры по предупреждению дооперационных и постоперационных последствий. Избежать проблем промежуточного и позднего периодов поможет своевременное распознавание патологии и раннее обращение за помощью.
Если уже удалили, больному необходимо соблюдать постельный или полупостельный режим. При несложном воспалении, прооперированном в ранние сроки, пациенту разрешается вставать и ходить уже через 4–5 часов после вмешательства. В первые 1–2 дня рекомендуется употреблять только жидкие продукты: воду, кефир, сок, чай, бульон. После восстановления перистальтики кишечника можно переходить к обычной пище.
При сильных болях пациенту назначают анальгетики, а при необходимости проводят антибактериальную терапию.
Другие меры предосторожности:
- в течение 2,5–3 месяцев избегать физических нагрузок, поднятия тяжестей;
- беречь рану от попадания воды до тех пор, пока не сняты швы;
- воздержаться от секса на 12–14 суток.
В первый месяц после выписки из стационара следует контролировать состояние здоровья. При малейшем отклонении от нормы (боль, температура) необходимо срочно подойти к хирургу.
Несмотря на огромные успехи клинической медицины, последствия острого аппендицита по-прежнему существуют и они опасны. Сохранить здоровье, а иногда и жизнь больного помогут только ранняя диагностика и операция.
Независимо от того, по какой причине развился аппендицит, и в каком возрасте, необходимо вызвать неотложную помощь. Важно знать, что симптомы многих заболеваний бывают схожими, но только врач может определить, что именно спровоцировало болевой синдром.
В отдельных случаях аппендицит протекает скрытно, или с мало выраженными симптомами. Боль в животе при хронических формах патологии, практически, отсутствует. О развитии заболевания можно судить по таким признакам, как постоянный субфебрилитет, тошнота, потеря аппетита, бессонница, расстройство стула, вздутие живота. Иногда пациенты испытывают тупую боль в пояснице, отдающую в правое бедро.
Левосторонний аппендицит протекает так же, как классическое заболевание, но боль при этом локализуется в левой подвздошной области. Такие случаи бывают при повышенной подвижности слепой кишки, ил при аномальном (обратном) расположении внутренних органов.
Характер боли при хроническом и остром аппендиците у беременных имеет свои особенности. Болевой синдром может быть выражен слабо, но в ночное время боль усиливается.
Ухудшается общее самочувствие — развивается слабость, тошнота, повышенная сонливость, апатия, нарушается теплообмен (женщинам трудно согреться, постоянно мерзнут ноги). При обнаружении перечисленных признаков необходимо срочно известить об этом врача в женской консультации.
Болит живот не только при развитии патологий в брюшной полости, но и в случае аномального протекания беременности.
Хронический рецидивирующий аппендицит — явление мало распространенное (около 1% от всех зарегистрированных случаев). Неопределенная боль в области живота усиливается при кашле, чихании, быстрой ходьбе. Поскольку такие же симптомы наблюдаются при некоторых формах гастрита, пиелонефрита и мочекаменной болезни, необходимо провести дифференциальную диагностику.
«Почему после удаления аппендицита болит низ живота в правом боку?» — этот вопрос очень часто можно встретить в медицинских блогах и форумах, посвященных кишечным болезням. Практикующие хирурги, терапевты и обычные посетители наперебой предлагают разные варианты, забывая о том, что в некоторых случаях боли после вырезания аппендикса – это норма.
Если операцию проводил опытный хирург, а в период восстановления пациент неукоснительно выполнял все требования доктора, то боли, температуры, нагноения шва быть не должно. Но если низ живот слегка болит и есть небольшое вздутие, это может говорить о том, что аппендэктомия прошла успешно и выздоровление идет полным ходом.
Причина в том, что при операции по удалению аппендиксаповреждаются мышцы и ткани, а когда рана затягивается и ткани начинают срастаться, поврежденные нервные волокна посылают сигнал в мозг. Отсюда – периодическая боль и дискомфорт.
Кратковременное вздутие живота после аппендэктомии – тоже хороший признак. При операции в брюшной полости внутрь могут попасть газы, и когда они начинают выходить наружу, а живот немного вздутый, это свидетельствует о том, что пищеварительная система приходит в норму. А значит, скоро можно возвращаться к привычному пищевому рациону.
Когда после удаления аппендикса в правом боку тянет более 3-4 суток или боль начинается через несколько дней/недель и постепенно усиливается, вопрос «почему?» откладывать нельзя. Такой дискомфорт может сигнализировать о серьезных проблемах в брюшной полости.
При успешной операции по вырезанию аппендицита и полноценного восстановления низ живота у детей обычно не болит. Но если ребенок все же жалуется на дискомфорт и тянущие ощущения в правом боку, основных причин может быть несколько.
Аппендицит является наиболее частым хирургическим заболеванием детей. И, если раньше считалось, что у малышей до 3-х лет встречается крайне редко, сегодня можно утверждать, что и в раннем детском возрасте от воспаления аппендикса ребенок вовсе не застрахован.
Аппендицит у детей врачи называют достаточно сложным заболеванием, вот только не в плане лечения, а в связи со сложностью четкого его диагностирования. Ведь многие симптомы аппендицита имеют схожий характер с признаками, присущими для многочисленных нарушений функций желудочно-кишечного тракта.
Тем более, сложность диагностики аппендицита появляется в раннем детском возрасте, когда ребенок не способен четко сформулировать жалобы и объяснить, что конкретно и где именно у него болит.
А ведь медлить в случае воспаления аппендикса ни в коем случае нельзя: воспалительный процесс в детском возрасте протекает гораздо быстрей, соответственно, риск разрыва стенки аппендикса и перитонита (обширное воспаление брюшной полости) также возрастает.
Потому, даже при наименьшем подозрении на аппендицит и наличии хоть нескольких симптомов, которые могут указывать на возможность развития воспаления аппендикса, следует в обязательном порядке показать ребенка врачу.
У грудных деток, особенно до 6 месяцев жизни, аппендицит и вправду встречается очень редко, что обусловлено анатомическими особенностями организма младенца. Частота случаев возрастает в возрасте 2-3 лет, однако, наиболее часто воспаление аппендикса встречается у детей 7-12 лет.
Самым «главным» симптомом, указывающим на вероятное воспаление аппендикса, становится стойкая боль с локализацией в нижней правой части живота. Маленькие детки в силу своего возраста пока не могут внятно объяснить, что и где у них болит.
Заподозрить аппендицит у детей раннего детского возраста можно, если малыш становится беспокойным и капризным, плохо спит, а в положении лежа сворачивается калачиком, прижав ножки к животику, лежит преимущественно на правом боку.
При этом малыш старается не менять позу, боль отображается у него страдальческим выражением лица, при попытке мамы или папы потрогать животик крохи, ребенок отбрасывает руку родителя.
Но боль – не единственный признак возможного развития аппендицита. Воспаление аппендикса, ко всему прочему, сопровождается тошнотой и/или рвотой, повышением температуры и понижением аппетита, возможным запором или поносом. Язык у малыша при этом сухой, обложенный налетом.
Каждый из этих признаков может указывать на развитие аппендицита, а может быть и симптомом какого-либо заболевания желудочно-кишечного тракта. В любом случае, диагноз может поставить только специалист, поэтому, при появлении подозрения на аппендицит следует немедленно вызывать бригаду скорой помощи.
Но, даже если на месте врач не может достоверно установить, связано ли состояние ребенка с воспалением аппендикса, кроху все равно отвезут в больницу – для уточнения диагноза в специализированных условиях.
Возможно, осмотр будет произведен во сне: даже в бессознательном состоянии при наличии болей в животе, спровоцированных воспалением аппендикса, сохраняется симптом твердого живота, малыш, при попытке дотронуться до животика, все так же отбрасывает руку и вздрагивает. Кроме того, в качестве диагностических методов применяется ультразвуковое обследование, понадобятся анализы крови.
Ели диагноз «аппендицит» в ходе обследования подтвердится, малышу будет показано хирургическое вмешательство с целью удаления воспаленного аппендикса. Операция проводится под общим наркозом, длительность ее может составлять от получаса до часа.
При этом, операция может проводиться одним из двух методов: традиционно (с удалением аппендикса через разрез в правом нижней углу живота) или с применением лапароскопии (через крошечный разрез и удалением аппендикса с телескопом и камерой).
Боли при аппендиците на разных стадиях чаще сильные. Изначально при появлении воспаления неприятные ощущения начинают распространяться.
Локализация может быть в паху, с правой стороны живота, иногда боль пульсирующая или ноющая. В таких случаях нельзя медлить — требуется срочный вызов скорой помощи.
От оказания первой помощи самостоятельно лучше отказаться. Приступ сильных болезненных ощущений длится по нескольку часов.
Воспалительное заболевание может иметь особенности. Неприятные ощущения длятся постоянно.
Кроме того, они часто могут быть умеренно интенсивными, но постепенно становятся сильнее, по мере того, как развивается патологический процесс. Человеку больно при покашливании, движении, нажатии.
Опасно, если характерная боль постепенно стихает и внизу брюшной полости не так сильно болит, это свидетельствует о гангренозном процессе, который приводит к отмиранию клеток нервных тканей.
Не пытайтесь облегчить болезненные ощущения своими силами. Употребление спазмолитиков, обезболивающих средств не поможет устранить симптоматику и затруднит диагностику.
Поэтому врачи запрещают заниматься самолечением и что-то делать до приезда скорой помощи. Таким образом, можно только навредить состоянию больного, смазать симптоматику, к тому же и эффективность таких медикаментов невысока.
Не стоит прикладывать теплые или холодные предметы. Так, грелка может вызвать распространение патологического процесса.
Нежелательно пальпировать брюшную полость, иначе заболеть может еще сильнее. Больному не следует есть, пить воду.
Если есть жажда, можно смочить рот.
Обостренное состояние характеризуется следующими признаками:
- Недомогание, усталость, депрессия и срывы
- Снижение аппетита
- Рвотные позывы
- Температура до 38 градусов
- Дрожь по телу
- Налет на языке белого или желтого оттенка
Как болит живот при аппендиците у взрослых? Выявить это можно самим несколькими методами:
- Найдите область подвздошной кости и слегка надавите на нее пальцем. Чтобы быть уверенным, проделайте это с правой и с левой стороны. Слева не должно быть болей. Помните, интенсивная пальпация живота может спровоцировать перитонит.
- Боль в правом боку при сильном кашле .
- Найдите очаг заболевания, немного надавите ладошкой и продержите несколько секунд, затем отпустите. Если спазмы спустя время возобновится, то это острая форма аппендицита.
- Когда человек лежит на левой стороне, спазмы буду сходить, повернувшись на противоположный бок, боль возрастет– может быть тяжелым случаем.
Основной и главный симптом аппендицита при классическом расположении – постоянная колющая (иногда ноющая) боль, которая начинается внезапно, без ярко выраженной причины, чаще во второй половине дня.
Первоначально характерная болезненность ощущается в районе пупка и выше (это эпигастральная зона), затем наблюдается изменение характера болевых ощущений, они становятся более выраженными, интенсивными и локализуются в правой стороне в подвздошной области (в нижней части живота справа).
Человек в этом состоянии не может легко ходить. Как и при ходьбе, при кашле и при смехе человека беспокоят приступы сильной острой боли. Единственное, что может делать больной – это лежать в определенном положении на правом боку или на спине, иначе значительно усиливается болезненность.
Общее время развития болезни у детей намного меньше, чем у взрослых и длится 24 – 36 часов. В таблице ниже приведена информация о проявлениях болезни по трем основным возрастам, когда присутствует вероятность появления аппендицита. Аппендицит у годовалых детей практически не встречается, а у подростков (с 11 – 18 лет) симптомы схожи с признаками болезни у взрослых.
Ощущение вздутия в животе в сочетании с тошнотой, а иногда с головокружением, рвотой, слабостью и температурой, обусловлены различными нарушениями в органах пищеварения. Признаки могут быть кратковременными, связанными с приемом пищи, или хроническими, которые проявляются постоянно.
Причины вздутия и тошноты бывают связанными с определенной патологией или вызываться внешними раздражителями. Для понимания этиологии процессов и выявления причины расстройства, важно проанализировать сочетание всех признаков.
Вздутие и тошноту способны вызвать следующие факторы и заболевания:
- Прием отдельных лекарственных средств, вызывающих характерные побочные действия. Как правило, это железосодержащие средства, антибиотики, противовоспалительные, антивирусные и противогельминтные средства.
- Отравление неправильно хранившимися или несвежими продуктами.
- Гастрит. Характерен появлением чувства тяжести и распирания в области желудка, а также тошнотой, особенно после еды.
- Наличие других болезней в ЖКТ, таких как аппендицит, холецистит, панкреатит, а также новообразования и опухоли.
- Глистная инвазия.
- Укачивание в транспорте.
- Голод или неправильный прием пищи.
- Беременность.
Считают, что аппендицит начинается, когда отверстие между червеобразным отростком и слепой кишкой закупоривается. Закупорка может происходить из-за наслоений густой слизи внутри аппендикса или из-за каловых масс, которые попадают в червеобразный отросток из слепой кишки.
Слизь или каловые массы затвердевают, становятся плотными, как камень, и закупоривают отверстие. Такие камни называются копролитами (буквально – «камни из кала»).
В других случаях лимфоидная ткань в червеобразном отростке может распухнуть и закупорить червеобразный отросток. Организм реагирует на такое внедрение развитием атаки на бактерии, атака называется воспалением.
Другая теория причин аппендицита – изначальный разрыв червеобразного отростка с последующим распространением бактерий за пределы червеобразного отростка. Причина такого разрыва неясна, но она может быть связана с изменениями, которые происходят в лимфоидной ткани, выстилающей стенку червеобразного отростка.
Если воспаление и инфекция распространяются в толще стенки червеобразного отростка, он может разорваться. После разрыва инфекция может распространиться по брюшной полости; тем не менее, обычно процесс ограничен небольшим пространством, окружающим червеобразный отросток (формируя так называемый «периаппендикулярный абсцесс»).
Иногда организм успешно «лечит» аппендицит без хирургического вмешательства, если инфекция и сопровождающее её воспаление не распространяются по брюшной полости. Воспаление, боль и прочие симптомы могут исчезнуть.
Аппендикс может располагаться с правой стороны либо в районе левой. В таком случае локализация боли носит блуждающий характер. Боль постоянная, ярко выраженная. В острой стадии возможно гноение аппендикулярного отростка, что принуждает делать срочную операцию по удалению червеобразного отростка для затормаживания процесса перехода воспаления в прочие органы.
Изменение клинической картины у взрослых по часам
Диагностические мероприятия начинаются с того, что врач получает данные о жалобах больного и проводит осмотр. Какие методы применяют, чтобы поставить диагноз — аппендицит? Ниже приведены симптомы по авторам и небольшая информация о том, как их проверяют.
Применение дифференциальной диагностики дает возможность врачу отличить аппендицит от других болезней.
Ниже показано, какие основные симптомы аппендицита присутствуют в некоторых других похожих заболеваниях.
Диагностика острого и хронического аппендицита основана на сборе данных физикального осмотра, лабораторных заключениях (лейкоцитоз в динамике), данных, полученных при КТ, УЗИ, других видах обследования. Необходимо исключить гастрит в стадии обострения, язву желудка и 12-перстной кишки, панкреатит, кишечные инфекции, гинекологические заболевания, почечную колику.
При затруднении в диагностике прибегают к лапароскопическому методу обследования аппендикса. Лапороскопия применяется при неосложненных формах аппендицита, а при появлении признаков перитонита или распространения воспалительного процесса за пределы червеобразного отростка показана полостная хирургическая операция.
Длительность реабилитационного периода после операции составляет 7-10. Чем раньше проводится аппендэктомия (в идеале на катаральной стадии), тем быстрее проходит восстановление.
Медицинская практика показывает, что консервативное лечение не является эффективным. В лучшем случае, удается локализовать воспаление, но следует помнить, что применение терапевтических методик не исключает риск прободения стенок аппендикса, а это уже представляет прямую угрозу для жизни.
Диагноз острого аппендицита в типичных случаях несложен, однако атипичность расположения и особенности течения воспалительного процесса иногда чрезвычайно затрудняют диагностику заболевания. Дифференциальный диагноз проводят с пиелитом, почечной коликой (см.
Мочекаменная болезнь), острым аднекситом, внематочной беременностью, острым энтеритом, мезаденитом, дивертикулитом, острым холециститом, острым панкреатитом, прободной язвой желудка и двенадцатиперстной кишки, правосторонней пневмонией, опоясывающим лишаем и др. Различают острый простой и деструктивный аппендицит.
В последнем случае симптоматика острого аппендицита более выражена: сильнее боль, более четки симптомы раздражения брюшины, выше лейкоцитоз и температура.
Общепринятой тактикой лечения является ранняя операция по удалению аппендицита. На догоспитальном этапе помощь больному острым аппендицитом ограничивается назначением постельного режима, запрещением приема пищи и жидкости.
Применение слабительных средств и грелок крайне опасно, т.к. это может способствовать развитию перитонита. Категорически запрещено также назначение анальгетических препаратов, в т.
ч. наркотических анальгетиков, до окончательного решения вопроса об операции.
Транспортировать больного в стационар следует только в положении лежа.
Закончившийся острый приступ аппендицита может перейти в хроническую форму. При хроническом аппендиците больные жалуются на боли в правой подвздошной впадине, которые могут усиливаться при ходьбе и работе.
Такие больные страдают нередко запором, а иногда и диспепсиями (изжога, тошнота). Следует упомянуть о двух формах хронического аппендицита.
Первая форма развивается после перенесенного острого приступа и характеризуется появляющимися время от времени обострениями. В промежутке между ними у больных остаются боли в правой половине живота.
Такой аппендицит называется рецидивирующим хроническим аппендицитом.
Другая форма носит название первично-хронического аппендицита. Она протекает без острых приступов (существование такой формы рядом хирургов оспаривается).
Заболевание развивается постепенно. Больные в большинстве случае страдают диспепсическими явлениями — запорами или поносами.
Вместо типичных болей боли появляются в виде колик, которые длятся 5-10 минут или несколько часов. Боли чаще всего бывают разлитые по всей правой половине живота или по всему животу.
При исследовании обнаруживается чувствительность в области слепой кишки. Последняя часто раздута, определяется урчание и усиленная перистальтика.
Температура нормальна или слегка повышена. Бывает тошнота.
Рвота наблюдается редко. Начало заболевания иногда связано с кишечными расстройствами или нарушениями пищевого режима.
У больных с первично-хроническим аппендицитом наблюдают колиты, хронический катар желудка, язвы желудка и двенадцатиперстной кишки, глисты и т.п. При операции в отростке находят самые разнообразные изменения, наряду с которыми обнаруживают и ненормальности со стороны слепой кишки (подвижную слепую кишку, атонию и расширение ее, недостаточность или спазм баугиниевой заслонки).
Здравствуйте, последнее время меня мучуют боли (в животе) в правом боку. Держется температура 37,5С. Снала болел весь живот и непонятно в какой точке именно боль, теперь только в првом боку, напротив пупка. Подскажите пожалуйста, что это может быть и что делать?
Ответ:
Здравствуйте уважаемый пользователь. Ваши симптомы могут говорить об обострении холецистита, остром холецистите, желчнокаменной болезни.
Вам необходимо посетить гастроэнтеролога, сдать общий и биохимический анализ крови и провести УЗИ брюшной полости. Возможно будет нужна консультация хирурга, это выяснится после осмотра.
Кстати, Вы не уточнили, в каком именно месте справа у Вас боли, т.к. это может быть также симптомом аппендицита. Так что не мешкая посетите врача.
Здравствуйте, помогите пожалуйста. У меня такие симптомы: Сильные боли в правом боку внизу (продолжались 2 часа, потом стихли, но когда кашлять не могу, очень больно отдает туда).
Тошнота. Не могу лечь ни на какой бок (легла на правый — немного стихла боль, но не совсем).
Вздутие живота — как будто пузырики взрываются и урчит весь живот. Понос.
Была у врача полгода назад или год, ничего не нашли. Это симптомы аппендицита? Мама говорит вызывай скорую — но я боюсь — опять ничего не найдут.
Больно поднимать правую ногу. Что делать?
.
Ответ:
Здравствуйте. У вас высокая вероятность либо аппендицита, либо правосторонней почечной колики. Срочно вызывайте скорую и езжайте в больницу.
Здравствуйте, меня зовут Кирилл и мне 19 лет, у меня такая проблема, был хронический аппендицит, семь месяцев назад его удалили, сказали, что блуждающий и были спайки.
После сидел на диете. Через 4 месяца, по разрешению врача, стал заниматься бегом, а после 5 месяцев ходить в тренажерный зал.
Я уехал из той страны где делали операцию, и недавно начал опять заниматься бодибилдингом, начались боли, при чихании и кашли и напряжении мышц живота в области шрама от аппендицита, боли терпимые, но острые, серьезно ли это и нужно ли обращаться к врачу?
.
Ответ:
Боли в области послеоперационного шрама это нормальное явление в течение первых месяцев и даже лет после операции, однако если прежде болей не было, а теперь они появились или усилились, то возможно это указывает на то, что область шрама испытывает слишком большую нагрузку.
Месяц назад удалили аппендикс. Сразу после операции шов практически не беспокоил, но зато от нижнего края шва и до низа лобковой кости были тянущие боли и онемение кожи. Сейчас боли прошли, а вот онемение осталось и стало беспокоить что-то в низу шва, как-будто уплотнение внутри. Мне 44 года.
Ответ:
Онемение может остаться на всю жизнь, так как вполне вероятно, что в ходе операции была рассечена мелка ветвь обеспечивающая чувствительность этой зоны — это не страшно. Уплотнение внутри шва скорее всего является признаком формирующегося рубца — такое тоже нормально.
Вообще небольшая болезненность в зоне послеоперационного шрама может сохраниться еще в течение почти 1 года. Если боли станут резкими — обязательно обратитесь к врачу.
Неделю назад перенес операцию по удалению апендикса, на 5 день после нее, после приема пиши внизу живота появилась резкая боль, температура, колики которые ощущаются в заднем проходе, тяжело ходить в туалет, что это может быть?
Операция по удалению червеобразного отростка в среднем по времени длится 1 час. При возможных патологиях оперативное вмешательство затягивается до 2-3 часов.
После удаления аппендикса боль – нормальный симптом. Рана заживает, нервные окончания посылают сигналы в мозг, он сигнализирует о боли.
При сильных проявлениях болевого синдрома врач может прописать наркотические анальгетики, продающиеся исключительно по рецепту. Пить допустимо в ограниченных малых дозах. В крайних случаях доктор повысит дозировку. Такие препараты вызывают осложнения, запрещён самостоятельный прием.
Обезболивание назначается, если болевые ощущения являются отклонением. В противном случае проявятся побочные эффекты: тошнота, повышенный седативный эффект, замедление реабилитации.
Если боль терпимая, слабо выражена, возможен приём ненаркотических средств анальгетического характера. Возможна смена диеты. К каждому пациенту нужен индивидуальный подход. При обращении с жалобами обязательно указывать проявления болезненности в деталях.
Аппендицит – опасное заболевание. При несвоевременном обращении в медицинское учреждение возможны осложнения (перитонит, абсцесс), вплоть до летального исхода! Жизнь одна, стоит внимательнее следить за здоровьем.
Для начала нужно посетить доктора, который произведет полное обследование и определит степень. Лечится острый аппендицит только хирургическим путем. Лапароскопическая методика позволяет удалить отросток, оставив незначительный разрез.
Лечение аппендицита – это срочная операция по его удалению или аппендэктомия. Хирургическое вмешательство проводят либо через один большой разрез (7-10 см.), либо через три небольших разреза (1 – 2 см.) лапароскопическим методом под общим наркозом.
Для того, чтобы определить место разреза, ориентируются на точку Мак Бурнея.
Чем раньше диагностировали болезнь, тем легче операция протекает для пациента.
Нередко встречаются случаи, когда хирургу уже во время операции становится видно, что аппендицита нет, тогда применяют интраоперационную дифференциальную диагностику. Особенное внимание в ходе лапароскопии уделяют гинекологическим патологиям.
Когда боль в правом боку проявляется спустя несколько недель или месяцев после операции на аппендиксе и сопровождается выпячиванием послеоперационного рубца, это говорит о послеоперационной грыже – выход органов брюшной полости за пределы ее стенки.
Сразу после аппендэктомии примерно в течение 12 часов нужно лежать, при этом нельзя кушать и пить. Если необходимо, то на месте разреза устанавливается специальная дренажная трубка, которая необходима для отвода внутренней жидкости и для введения антибиотиков. Ее снимают уже на третий, четвертый день. Какое-то время после операции врач назначает прием обезболивающих препаратов.
Во вторую половину первых суток можно будет пить небольшое количество подкисленной воды.
На 2 день, можно немного покушать нежирный кефир или творог. Уже необходимо пробовать подниматься с постели и потихоньку ходить. У активных пациентов восстановление организма протекает быстрее.
На 7 – 10 день после операции снимают швы.
Где-то в течение полутора недель надо придерживаться диеты, а потом можно постепенно вводить привычное питание.
Во время восстановления надо носить утягивающий бандаж и снижать любые физические нагрузки (ни в коем случае, не поднимать тяжести).
Важно! Послеоперационный период после аппендэктомии простого аппендицита длится от 20 дней до месяца. Если же операцию делали пожилому человеку или удаляли аппендицит с перитонитом, то для полного восстановления организма, может потребоваться до шести месяцев.
В это время, чтобы избежать осложнений, надо соблюдать все рекомендации и обязательно приходить на прием к врачу.
Прооперированному человеку следует употреблять продукты, оказывающие максимально щадящее действие на кишечник. Принимать пищу необходимо часто, до 6 раз в день, небольшими порциями. Следует отказаться на это время от твердой и грубой пищи, приводящей к газообразованию и брожению в кишечнике, а отдавать предпочтение жидким, полужидким и желеобразным блюдам: киселям, отвару риса, нежирному мясному бульону, чаю из шиповника.
В первые сутки после удаления воспаленного аппендикса разрешено употреблять только свежий кефир и воду. Специальную диету рекомендуют соблюдать в течение двух недель после операции. Полностью следует исключить из рациона продукты, вызывающие метеоризм и вздутие кишечника: свежие фрукты, овощи, соки, газированную воду, орехи, бобовые, черный хлеб. Эти ограничения в питании необходимы для максимально эффективного восстановления кишечника после операции, поскольку скопление газов может повредить шов.
При имеющейся склонности к запорам необходимо особым образом корректировать диету. В послеоперационном периоде запоры возникают практически всегда, поэтому следует выбирать продукты, способствующие комфортному опорожнению кишечника. К ним относятся жидкие каши, тушеные овощи, кисели, кисломолочные продукты.
Человеку, перенесшему удаление аппендицита, необходим физический покой. Уже спустя 8 ч после операции больного поднимают. При подъеме с кровати в качестве поддержки можно использовать обычную подушку, что позволит немного облегчить боль. Умеренная физическая активность, например, ходьба, способствует благоприятному заживлению швов и восстановлению всего организма в целом. Рекомендованы длительные пешие прогулки на свежем воздухе. Во время смеха, кашля или чиханья следует придерживать живот рукой, чтобы швы не разошлись.
В течение первых 2 мес после операции запрещен подъем тяжестей, весом более 2 кг. Уже через 4 месяца это ограничение снимается и разрешается поднимать груз до 5 кг.
В течение 2 недель запрещены горячая ванна и прочие водные процедуры. Больному можно принимать только теплый душ, после которого каждый раз следует обрабатывать шов антисептическими препаратами. Через 2 мес после операции рекомендуют наносить на кожу противорубцовый крем
Поскольку риск пропустить прободения аппендицита выше риска ненужной операции, хирурги удаляют аппендикс даже в случае сомнений относительно его воспаления. Впрочем, больному может быть прописан постельный режим для дальнейшего наблюдения. Если ему не станет лучше, врачи произведут иссечение червеобразного отростка, т.е. удалят аппендикс.
Удаление аппендикса — очень простая операция, отнимающая не более получаса и производимая под общим наркозом. Современные лекарственные препараты и антибиотики существенно снизили вероятность осложнений.
После удаления аппендикса больной чувствует себя намного лучше и через несколько дней уже готов к выписке из больницы. Через неделю ему снимут послеоперационные швы. После снятия швов прооперированный уже может вести обычную жизнь, исключив, как минимум на несколько недель, такие активные виды спорта, как бокс или футбол. Это т.н. срок реабилитации после аппендицита.
Первично-хронический аппендицит может быть очень опасен. Образование гангрены на кончике аппендикса приводит к прободению. Попадание гноя в брюшную полость может всего за несколько часов привести к острому воспалению, именуемому перитонитом, который часто перерастает в разлитой перитонит. При данном заболевании после удаления аппендикса в брюшную полость вставляют специальный пластиковый дренаж, через который выходят все продукты воспаления. Преодолеть инфекцию поможет внутривенное введение лечебных растворов и антибиотиков.
После удаления аппендикса на стадии заживления может ощущаться периодическая боль, которая через месяц-другой прекратится. Однако вскоре после операции у многих наблюдается скопление газов в кишечнике.
Кроме того, после любой полостной операции кишечник на какое-то время перестает функционировать, поэтому временное вздутие живота — хороший признак, означающий, что пищеварительная система возвращается к нормальному функционированию и что вскоре можно будет есть и пить в обычном режиме. Больному следует объяснить, что выходящие газы как нельзя лучше свидетельствуют о скорейшем и полном выздоровлении.
На стадии заживления пациент иногда испытывает приступы боли аппендицита, но через месяц они пройдут. Тем не менее, вскоре после операции могут проявиться другие последствия, в частности сильное скопление газов. Это может быть результатом того, что во время операции желудок был открыт, и туда мог попасть воздух. Еще одним распространенным видом последствий является временное прекращение работы кишечника. Такой эффект наблюдается после любой полостной операции. Скопление газов свидетельствует о том, что пищеварительная система возвращается к нормальному функционированию, а это значит, что пациент находится на пути к полному выздоровлению и вскоре сможет принимать обычную пищу.
В других наших обзорах читайте о том, по как можно определить наличие аппендицита, а также о значении аппендикса в организме человека.
Ранняя диагностика аппендицита очень важна, она позволяет предотвратить тяжелые последствия воспаления аппендикса. Сегодня мы познакомим вас с рядом симптомов аппендицита , на которые жизненно важно вовремя обратить внимание.
Аппендикс — это небольшой отросток слепой кишки . Он имеет цилиндрическую форму и находится в нижней правой части живота. Функция этого органа до сих пор не совсем ясна, споры на эту тему продолжаются.
Воспаление аппендикса, или аппендицит, провоцирует закупорка или сужение этого отростка. Тогда в нем повышается давление и затрудняется кровообращение.
Если больной вовремя не получает врачебную помощь, аппендицит может привести даже к его смерти. Это бывает, когда стенка червеобразного отростка разрывается и его гнойное содержимое попадает в брюшную полость.
По этой причине врачи удаляют воспаленный аппендикс в ходе хирургической операции .
Аппендицит чаще всего развивается у человека в возрасте от 10 до 30 лет, но это может случиться практически в любом возрасте (у грудных детей аппендицит бывает крайне редко).
Главный его симптом — острая боль в животе, но есть и другие признаки, позволяющие предположить это заболевание.
При аппендиците обычно возникает боль в нижней правой части живота. Она может быть разной интенсивности. В начале болезни боль часто ощущается в районе пупка , иногда она чувствуется в нижней части спины.
Боль усиливает при движениях ног и напряжении мышц живота (например, при кашле или сморкании).
Часть симптомов аппендицита похожа на признаки вирусной желудочной инфекции. Однако помимо боли наблюдается лихорадка фебрильного типа.
При повышении температуры на фоне сильных болей в животе нужно вызывать скорую помощь. Это поможет предотвратить такие осложнения как перитонит.
И нужно иметь в виду, что в большинстве случаев температура не поднимается выше 37,5 — 38 ºC .
Головокружения, тошнота и потеря аппетита — эти три симптома аппендицита обычно «идут в комплекте».
Они возникают почти в 90% случаев, после того, как начинаются боли внизу живота.
Проблема заключается в том, что многие не распознают эту болезнь, ведь эти симптомы бывают при многих других проблемах со здоровьем.
Если эти симптомы не исчезают, нужно обратиться к врачам, чтобы они установили точный диагноз.
И запор, и диарея часто бывают при аппендиците .
Как и другие симптомы, они могут быть и не связаны с серьезными проблемами со здоровьем, но лучше обратиться за консультацией к специалисту. Особенно, если эти симптомы сопровождаются другими возможными симптомами аппендицита.
Газы и воспаление могут возникать из-за неправильного питания.
Но когда они появляются без очевидной причины, стоит обратить на это особое внимание.
Постоянное воспаление, повышенное газообразование и боли в животе могут быть вызваны воспалением аппендикса.
Если человек, не жалующийся на аппетит, вдруг теряет желание есть, ему стоит обратиться к врачу, чтобы выяснить причину потери аппетита.
Аппетит пропадает при многих хронических заболеваниях, в том числе, при аппендиците и раке прямой кишки.
Как ряд предыдущих симптомов аппендицита, потеря аппетита может не означать ничего серьезного, но оставлять ее без внимания тоже нельзя. Нужно обратиться к врачу и пройти обследование.
Симптом раздражения брюшины (симптом Щёткина-Блюмберга) — резкое усиление боли в животе при быстром снятии пальпирующей руки с передней брюшной стенки после надавливания .
Нельзя делать такое надавливание несколько раз, так как при аппендиците это может привести к осложнениям.
Так что если после надавливания на нижнюю правую часть живота боль усиливается, нужно срочно обращаться к врачу.
В любом случае, если есть подозрение на аппендицит, нужно обратиться к врачу и пройти необходимое обследование.
Если воспаление аппендикса подтвердится, придется делать операцию (разрез на коже живота при этом делается небольшой) и удалять его.
При необходимости для борьбы с инфекцией назначается внутривенное введение антибиотиков .
источник