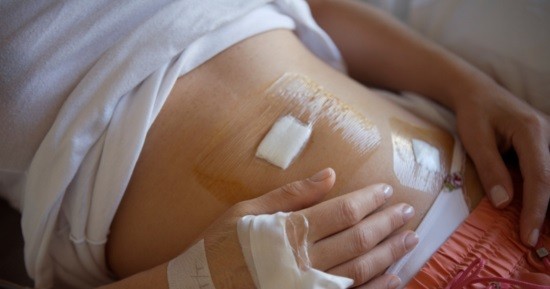
Аппендэктомия (удаление аппендикса) является наиболее распространенным оперативным вмешательством в неотложной хирургии. При этом пациент находится на операционном столе не более часа.
Современные лекарственные препараты позволяют уменьшить продолжительность реабилитации больного после оперативного вмешательства. В ряде случаев, у человека после удаления аппендицита болит правый бок.
Причин появления неприятных ощущений много, и некоторые из них свидетельствуют о прогрессировании тяжелых заболеваний.
Если пациент тщательно выполнял все рекомендации, врача и операция была проведена квалифицированным хирургом, то живот не должен сильно болеть. Незначительные болевые ощущения и вздутие живота свидетельствуют о том, что организм постепенно восстанавливается. При срастании раны тоже появляется боль из-за раздражения нервных окончаний. Вскоре интенсивность болезненных ощущений заметно снижается. Обычно к концу реабилитационного периода человек чувствует себя хорошо, болей, тошноты, рвоты нет.
Благоприятным признаком является незначительный метеоризм. Дискомфорт в правом боку после удаления аппендицита сигнализирует о том, что процесс заживления идет хорошо, и пищеварительная система функционирует нормально. Следует помнить, что любое оперативное вмешательство вызывает дискомфорт, который хорошо переносится пациентами.
При восстановлении после операции, болевые ощущения не должны беспокоить больного слишком долго.
Если они продолжаются 3 – 4 дня, то это может быть тревожным признаком:
- Если у пациента болит правый бок, а характер боли описывается как режущий – значит, у него происходит расхождение послеоперационных швов. Это довольно распространенное осложнение у людей, которые пренебрегали советам врача и подвергали организм физической нагрузке.
- При постоянных тянущих болях существует высокая вероятность спаечного процесса. Нередко для его лечения требуется оперативное вмешательство.
- Несильные приступообразные боли свидетельствуют о хроническом воспалительном процессе в кишечнике.
- Боль во время и после физической активности свидетельствует о развитии послеоперационной грыжи.
- Стремительное нарастание боли, резкое повышение температуры тела, лихорадка, рвота – это симптомы развивающегося перитонита.
Обычно операция удаления аппендицита не вызывает у человека осложнений. При ослаблении организма и наличии сопутствующих нарушений в работе пищеварительного тракта возможно появление заболеваний, при которых человек ощущает болезненность в животе.
Он развивается в случае, если после удаления червеобразного отростка остается культя. Воспалительный процесс приобретает вялотекущую форму и продолжается длительное время, нередко годами. Признаки хронического аппендицита:
- ноющие боли, сменяющиеся приступами;
- усиление дискомфорта в районе шва во время кашля, испражнения;
- запор, понос;
- тошнота при обострении заболевания кишечника и желудка.
Основной способ лечения болей в правом боку – повторное удаление червеобразного отростка.
Так называются тонкие пленки в кишечнике, появляющиеся между органами брюшной полости. Главная причина их появления – раздражение слизистой оболочки. Образование спаек – это наиболее частое осложнение удаления аппендицита. Симптомы этого заболевания:
- тянущие боли внизу живота;
- нарушения пищеварения в виде тошноты, метеоризма, поноса;
- нередко у больного может полностью отсутствовать стул в течение нескольких дней.
Спайки можно устранить без оперативного вмешательства. Для этого применяют очищение кишечника. Нередко больным требуется очистить и желудок. В случае отравления вводится физиологический раствор, назначаются обезболивающие средства. В тяжелых случаях применяют лапароскопию (операцию через небольшие отверстия) или лапаротомию (разрез брюшной полости).
Острое воспаление брюшины – тяжелейшее осложнение аппендицита и аппендэктомии. Без срочного хирургического лечения заболевание приводит к смертельному исходу. Обнаружение этой патологии осложняется нечеткостью и размытостью основных симптомов заболевания. Это приводит к промедлениям с операцией.
Уже в начальной стадии развития патологии появляются характерные симптомы:
- болевые ощущения в правом боку;
- выраженное нарастание болей;
- сильная тошнота, многократная рвота;
- резкое вздутие живота;
- паралич кишечника, приводящий к неотхождению кала и газов даже после проведения очистительной клизмы;
- лихорадка;
- резкое учащение пульса;
- изменение цвета лица (оно приобретает выраженный серый оттенок).
Разлитой перитонит устраняется только с помощью незамедлительной операции.
После операции по удалению аппендицита у человека может развиваться грыжа. Ее появление сочетается с выпячиванием рубца. Пациент ощущает такие симптомы:
- болезненность и припухлость в области послеоперационного шрама;
- вправляемость выпячивания в лежачем положении;
- запоры, метеоризм;
- обнаружение примеси крови в порции кала;
- тошнота и рвота.
Боль в правом боку обостряется даже при незначительной физической нагрузке, в том числе поднятии тяжелого предмета, ходьбе по лестнице и др.
Наиболее частая причина появления грыжи – несоблюдение рекомендаций врача.
При полноценном восстановлении, боли после удаления аппендицита у детей практически не встречаются. Причины появления боли после оперативного вмешательства такие:
- Развитие спаечного процесса.
- Погрешности в диете. Наиболее часто боли появляются в результате того, что родители дают детям слишком много свежих фруктов. Излишнее поступление клетчатки начинает раздражать кишечник.
- После операции у ребенка может развиваться гастроэнтерит или кишечное расстройство. Болезни приводят к появлению болей различной интенсивности.
Если болевой синдром очень сильный, то врач назначает больному анальгетики, иногда наркотического происхождения. Такие препараты категорически запрещено применять в порядке самолечения. Они назначаются только после соответствующего осмотра. Рекомендуется минимальная дозировка препаратов, чтобы у больного не развивалось привыкание. В крайнем случае допускается увеличение дозировки препарата.
Принимать наркотические средства надо осторожно, так как они способны вызывать осложнения. При неправильном лечении возможно появление таких явлений:
- тошнота;
- усиленный седативный эффект;
- увеличения продолжительности восстановительного периода.
Если у человека наблюдается минимальный болевой синдром, то ему назначаются ненаркотические средства. Дозировку, схему лечения и сами препараты подбирают в индивидуальном порядке. Рекомендуется изменить диету.
При неэффективности консервативной терапии назначается повторная операция.
Наиболее опасным осложнением после удаления аппендицита является перитонит. При этом заболевании происходит нарушение работы всего организма из-за сильной интоксикации. Это состояние опасно для жизни и требует срочного оперативного вмешательства.
После удаления аппендицита перитонит бывает только вторичным. В брюшной полости обитают микроорганизмы, часть которых может привести к воспалению. Как правило, это анаэробные организмы, которые выживают без присутствия кислорода и в условиях ослабления противоинфекционных свойств брюшины.
При развитии воспаления происходят такие патологические явления:
- Парез кишечника (кишечная непроходимость) с нарушением всасывательной функции.
- Дегидратация (обезвоживание), приводящая к одышке и учащению пульса.
- Отравление организма продуктами жизнедеятельности бактерий.
- Аутоинтоксикация, развивающаяся в ответ на патогенную активность бактерий.
Перитонит опасен развитием выраженного обезвоживания и интоксикации. Эти процессы приводят к резкому нарушению функции головного мозга. Лихорадка при перитоните может достигать значительных цифр. Боль в правом боку бывает очень сильной.
Если на третьи сутки человеку не было оказано медицинской помощи, то у него развивается терминальная стадия перитонита. Заболевание является необратимым и приводит к смерти. Обезвоживание резко выражено, из-за чего нарушается работа всего организма. Больной нуждается в реанимационных мероприятиях.
Перитонит опасен такими осложнениями:
- сепсис;
- поражение печени;
- поражение мозга на фоне заболеваний печени;
- гангрена толстого или тонкого отдела кишечника;
- интенсивное развитие внутрибрюшных спаек;
- развитие септического шока.
Не всегда удаление аппендикса проходит успешно. В ряде случаев после оперативного вмешательства развиваются осложнения, сопровождающиеся болью. Наиболее часто встречаются такие патологические явления:
- Ухудшение работы сердца и развитие шокового состояния из-за болей справа внизу. Это может происходить по причине поражения послеоперационного шва.
- Нарушение функции дыхания из-за боли в боку. В этом случае пациент дышит неглубоко, из-за чего в бронхах и легких застаивается жидкость.
- В некоторые случаях, у пациента затрудняется мочеиспускание и дефекация из-за применения в хирургической практике миорелаксантов – препаратов, способствующих расслаблению мышц.
- Несоблюдение правил стерильности вызывает нагноение в области раны. Оно всегда приводит к развитию сильного болевого синдрома.
- Спаечный процесс в абдоминальной полости приводит к формированию свищей. Они вызывают боль в правом боку, ограничение пищеварительной функции и другие признаки поражения ЖКТ.
В случае появления этих явлений врач решает вопрос об их устранении в индивидуальном порядке. Больному назначают разные группы препаратов в зависимости от преобладающей симптоматики.
источник
Операция аппендэктомии считается легкой и неопасной для пациента и хирурга. Возможно! Но сколько встречается случаев перитонита или поздних осложнений после удачно проведенного вмешательства.
И чаще всего это происходит по вине пациента. Аппендэктомия является широкополосным вмешательством на органах брюшины. И поведение после операции также влияет на процесс выздоровления, как и мастерство хирурга.
Операция по удалению аппендикса считается неопасной процедурой.
Реабилитационный период после аппендэктомии составляет 2 месяца. Быстрее восстанавливаются молодые пациенты, которые до вмешательства вели здоровый и активный образ жизни. Детям и излишне полным людям восстановиться сложнее.
Важно понимать, что удаление аппендикса является широкополосным открытым вмешательством и к рекомендациям врача по поведению в постоперационный период следует отнестись со всем вниманием!
После операционной пациент попадает в палату хирургического отделения, а не в реанимационный зал. Отделение интенсивной терапии после аппендеэктомии не показано.
Вмешательство проводится под общим наркозом, поэтому в первые часы после операции важно правильно вывести пациента из этого состояния, предотвратить нарушения в работе головного мозга и не допустить попадания рвотных масс в трахею и легкие. Что следует делать в первые сутки:
- Лежать первые 8 часов после вмешательства и только на левом боку. Это способствует свободному отхождению рвотных масс и меньшей дополнительной травматизации пациента.
- Если состояние больного удовлетворительное, то через 8 часов разрешается и даже назначается садиться, совершать осторожные движения, стоять с помощью медсестры или самостоятельно.
- В этот период назначено введение инъекционных обезболивающих препаратов, антибиотиков для купирования возможного воспалительного процесса.
Длительность пребывания в хирургическом отделении составляет не более 10 суток. Если же больной уверенно идет на поправку, то, как правило, его переводят на амбулаторное лечение на 4 сутки после вмешательства. Что должен делать медперсонал в обязательном порядке:
- мониторинг температуры, АД, состояние швов;
- отслеживать качество и количество мочеиспусканий и дефекаций;
- перевязки;
- предупреждение возможных осложнений.
После удаления аппендикса нельзя перенапрягаться.
После выписки следует избегать активных физических нагрузок. Но при этом не лежать в кровати целыми днями.
Это приведет к застойным процессам, образованию спаек, нарушению кровоснабжения органов.
На третьи сутки после вмешательства следует начинать двигаться вокруг кровати, самостоятельно посещать ванную комнату для оправления собственных нужд. Показано ношение бандажа. Полным пациентам – в обязательном порядке.
При любых резких движениях – кашле, чихании, смехе – следует поддерживать живот. Это снизит нагрузку на область шва. Не поднимайте тяжести! В течение 14 дней после вмешательства следует поднимать не более 3 кг.
По согласованию с врачом больному показан курс лечебной гимнастики. Дома рекомендуются спокойные пешие прогулки. Активную половую жизнь разрешается вести через 2 недели после выписки и при отсутствии проблем с заживлением шва.
Диета после удаления аппендицита очень важна.
Второй по популярности вопрос врачу после операции – а что можно кушать? В течение 14 дней пациенту придется соблюдать диету.
В первый день после вмешательства показан только питьевой режим. Никаких твердых продуктов питания. Разрешается негазированная минеральная вода или нежирный кефир.
На вторые сутки следует начать принимать пищу. Это позволит быстрее восстановить моторику кишечника. Питание дробное, небольшими порциями – от 5 до 6 раз в сутки. Что приносить пациенту на обед:
- жидкие каши;
- овощные пюре из не вызывающих брожение овощей;
- фруктовые пюре;
- бульоны;
- кисломолочные продукты кроме сметаны;
- протертое мясо;
- кисель;
- компоты.
На четверные сутки рацион расширяется. Можно добавить подсушенный хлеб, понемногу вводить твердые продукты, зелень, печеные яблоки, мясо и рыбу. Показаны кисломолочные продукты в любом виде и количестве для нормализации микрофлоры.
В дальнейшем пациент возвращается к привычному режиму питания. Но любые изменения в диете следует согласовать с врачом.
Из напитков разрешается отвар шиповника без ограничений, соки, некрепкий чай, минералка без газа и травяные отвары.
Важно придерживаться стандартного питьевого режима.
После удаления аппендикса алкоголь строго запрещается.
Придерживаться рекомендаций врача по питанию следует не только в раннем постоперационном периоде, но и через 2 недели после выписки.
Категорически запрещены любые продукты, вызывающие брожение и раздражение стенок кишечника.
Эта диета направлена на снижение риска разрыва внутренних швов и постоперационных кровотечений в реабилитационном периоде. Запрещено употреблять в пищу следующие продукты и напитки:
- алкоголь в любом виде. Использование спиртсодержащих лекарственных препаратов следует согласовать с врачом;
- снизить объем потребляемой соли, не использовать приправы и специи;
- фасоль, горох, прочие бобовые;
- исключить некоторые виды овощей – помидоры, зеленый и репчатый лук в сыром виде, капуста в любом виде, острый перец;
- копчености и полуфабрикаты;
- консервация;
- крепкий кофе;
- газированные сладкие и минеральные воды;
- виноградный сок и вино.
Как правильно питаться после удаления аппендицита, расскажет видеоматериал:
Операция, кровь, всплеск адреналина, рвота и больной понимает, что после операции пахнет от него неприятно. Но с водными процедурами придется повременить.
Пока не сняты швы, запрещен прием ванны и купание под душем. Разрешается обтирание водой корпуса, умывание, мытье ног.
После того как сняты швы и повязка ограничения снимаются, но в ванну или сауну торопиться не следует. Врачи рекомендуют кратковременное купание в душе.
Область шва не следует растирать или массировать. Не желательно использовать во время купания отвары лекарственных трав, так как они сушат кожу.
После купания область шва обрабатывают антисептиками, назначенными лечащим врачом.
После удаления аппендикса нужно следить за состоянием шва.
Пациент видит только внешний шов на коже. Но ткани разрезаются и сшиваются послойно, поэтому внутренние швы требуют такого же внимания, что и наружные.
В течение нескольких дней или недель пациента будет беспокоить боль, ощущение натяжения тканей.
Это нормально. Но существует ряд состояний, при которых боль является симптомом осложнения. Патологические состояния операционного шва:
- гиперемия, отечность;
- появилось вздутие, припухлость;
- шов начал мокнуть;
- повышение температуры;
- выделение гноя, крови из шва;
- боли в районе шва, продолжающиеся более 10 дней после вмешательства;
- боли в нижней части живота любой локации.
Почему развиваются осложнения в районе операционного шва? Причины разнообразны и их возникновение в равной степени зависит от поведения и медицинского персонала, и пациента:
- инфицирование раны во время операции и в реабилитационном периоде;
- нарушение правил ухода за операционными швами;
- напряжение брюшины – поднятие тяжестей, не использование послеоперационного бандажа;
- нарушение иммунитета;
- повышенный уровень сахара в крови.
Хотя болезненность в области шва после аппендэктомии и является нормальным явлением, но списывать на нее любые неприятные ощущения не стоит. Заниматься самолечением запрещено и при любых неприятных явлениях следует обратиться в медицинское учреждение.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
источник
Из книги ANAESTHESIA FOR MINIMALLY INVASIVE SURGERY by Thomas Allen Crozier
© Cambridge University Press 2004
Russian translation Adopted by: Eduard Moustafin, not MD, not PhD, anesthesiologist
Причины и механизмы боли после лапароскопических вмешательств
Большинство лапароскопических операций выполняется при короткой госпитализации или амбулаторно. Хотя боль менее выражена и более кратковременна, чем после открытых операций (Таблица 7.1), она может быть достаточно интенсивной, чтобы препятствовать ранней выписке. Боль после лапароскопических операций пространственно распределена и настолько уникальна, что часто упоминается как «постлапароскопический болевой синдром» .[1,2] Боль возникает в местах введения троакаров, а также вследствие интраабдоминальной травмы и быстрого растяжения брюшины с травматической тракцией кровеносных сосудов и нервов, раздражением диафрагмального нерва и выбросом воспалительных медиаторов (см. обзоры [3,4]). Боль является париетальной в месте введения троакара; висцеральная боль наблюдается вследствие интраабдоминальной раны и раздражения брюшины, а также отмечается типичная боль в плече или спине. Постлапароскопическая боль наиболее часто локализуется в верхних отделах живота, независимо от интраабдоминального расположения места операции.
Боль стоит первой в списке жалоб после лапароскопических операций, 96 % пациентов жалуются на послеоперационную боль (Таблица 7.1). Самой интенсивной она является сразу после операции, но быстро уменьшается с течением времени. В первом исследовании, пациенты определили начальную интенсивность в 60 баллов по 100-балльной визуальной аналоговой шкале (ВАШ), [5] но она уменьшилась после лечения приблизительно до 30 баллов ВАШ в течение 2 ч. Это эквивалентно 2–2.5 баллам из 6 по вербальной болевой шкале (см. Таблицу 7.2). Женщины сообщали о более сильной боли чем, мужчины.[6] В исследовании пациентов в нашем учреждении, средняя выраженность боли равнялась 8 баллам по ВАШ (диапазон 0–64) сразу после лапароскопической холецистэктомии под тотальной внутривенной анестезией пропофолом-альфентанилом и диклофенаком, как профилактическим аналгетиком. Боль уменьшалась до 0 баллов ВАШ (диапазон 0–26) к концу 10-часового послеоперационного периода наблюдения (неопубликованные данные). Во всех изданных исследованиях боль уменьшилась ниже 15 баллов ВАШ к третьему послеоперационному дню (рис. 7.1). Joris с сотрудниками описали различные временные проявления различных типов боли после лапароскопической холецистэктомии.[7] Висцеральная боль было преобладающей во время первых 24 ч, но она уменьшалась и сменялась болью в плечах на следующий день.
Таблица 7.1 Случаи средней и выраженной боли после лапароскопических операций
Таблица 7.2 Вербальная болевая шкала 45
Рисунок 7.1 Динамика интенсивности боли после лапароскопических операций. Средние показатели ВАШ, продемонстрированные в различных исследованиях. Различия между различными исследованиями отражают выбор анестетиков, послеоперационного лечения боли и различий во времени исследования.
Рисунок 7.2 Динамика интенсивности боли после лапароскопической и открытой холецистэктомии (LC и OC, соответственно). Показано среднее количество баллов по ВАШ (показатели СОСУДА) (*P 6 .
Интенсивность
Потребность в
Лапароскопическая холецистэктомия (ЛХ)
Лапароскопическая аппендэктомия (ЛА)
Прим.: = — приблизительно равны.
Таблица 7.3 Исследования интенсивности боли и потребности в аналгезии после холецистэктомий и аппендэктомий, выполненных лапароскопически или обычной открытой техникой.
Рисунок 7.3 Локализация боли после лапароскопии.
Боль, локализованная в конце плеча, обычно с правой стороны, и в спине, типична для лапароскопии. Это сопровождается висцеральной болью в верхней части живота, интенсивность ее может превышать интенсивность боли от хирургических ран. В проспективном исследовании, приблизительно половина пациентов сообщали о боли в местах ввежения троакара, обычно в пупочной области; у 43 % отмечалась боль в верхней части брюшной полости справа , 40 % описывали боль в плечах и приблизительно 20 % жаловались на боль в спине. Однако, случаи боли в плечах и верхней части живота может достигать более 80 % (Рисунок 7.3), и, в значительной степени, не зависит от типа лапароскопической операции. Случаи развития болевого синдрома примерно одинаковы после холецистэктомии, аппендэктомии и гинекологическихопераций. 8-10 Интенсивность этой боли достигает максимума в первый или второй день после операции. Серьезная боль локализована в верхней правой части живота, сопровождается болью в местах введения троакара и интраперитонеальной ране (46 % и 36 % пациентов соответственно; см. рисунок 7.4). Хотя большая часть пациентов жалуется на боль в спине и плечах, только немногие (2 % и 4 %, соответственно), описывают ее как тяжелую. Патогенез особенностей синдрома постлапароскопической боли не был объяснен полностью. Высказывается мнение, что ее локализация в плечах и верхних отделах живота связана с раздражением поддиафрагмальной области и брюшины. Существуют доказательства, что это раздражение связано с инсуффлируемым газом, так как инсуффляция углекислого газа вызывает более серьезную интраоперационную и раннюю послеоперационную боль у активных пациентов, чем, например, оксид азота. 11 Только 8 % пациентов прооперированных с безгазовым лифтингом передней брюшной стенки жаловались на послеоперационную боль в плечах по сравнению с 46 % оперированных с пневмоперитонеумом. 12
Считается, что поддиафрагмальный газовый пузырь, поддающийся обнаружению более чем у 90 % пациентов и его сохранение, по меньшей мере, в течение 48 ч после дефляции карбоперитонеума, способствует типичной боли в верхней части живота и плечах. 1,2,13,14 Активная аспирация остаточного газа в конце операции уменьшает послеоперационную боль. 14 Одна популярная гипотеза предполагает, что оставшийся углекислый газ вызывает локальный ацидоз в перитонеальной выстилка, который вызывает боль. В проспективном, рандомизированном исследовании, однако, не было найдено различие в развитие постлапароскопического болевого синдрома между инсуффляцией углекислого газа и аргон, 1 но с другой стороны, не было отмечено и различий в значениях интраабдоминального pH фактора.
Рисунок 7.4 Локализация серьезной постлапароскопической боли. 6
Лечение болевого синдрома
Большинство пациентов требует аналгезии средства после лапароскопических операций. 5,6 Опиоиды эффективны для ослаблении постлапароскопической боли, но отрицательные эффекты, такие, как тошнота, рвота и седация, связанные с их использованием могут задержать терпеливую мобилизацию пациента и перевод из отделение постнаркозного восстановления и из клиники. Поэтому оценивались другие подходы для обеспечения соответствующего лечения болевого синдрома у больных, перенесших лапароскопические операции. Среди них инстилляция местных анестетиков в брюшную полость, топическая аппликация местных анестетиков непосредственно под диафрагму, инфильтрация мест разреза и профилактическое назначение неопиоидных аналгетиков.
Типичная локализация постлапароскопической боли в правом верхнем отделе брюшной полости, независимо от места интраабдоминальной раны и проекция боли в верхнюю зону плеча, позволила предположить, что перитонеальное раздражение брюшины – это инициированная ситуация и она подсказала лечение путем интраперитонеального введения местных анестетиков. Сообщалось о большом количестве исследований, но их результаты были противоречивы. Наиболее положительные эффекты были отмечены после диагностических лапароскопий или тазовых лапароскопических оперций. Narchi и коллеги сообщали, что 80 мл 0.5 % лидокаина или 0.125 % бупивакаина капельно введенные в брюшную полость, уменьшают потребность в аналгетиках и выраженность боли в плече, но не влияют на боль в животе. 15 О сходных результатах сообщали Loughney 16 и Helvacioglu. 17 Некоторые авторы сообщали, что интраперитонеальная инстилляция местных анестетиков была неэффективна после лапароскопической холецистэктомии, 7,18,19 но они не сообщали, был ли головной конец стола с пациентом наклонен вниз, чтобы орошать брюшину в верхних отделах. Schulte-Steinberg с сотрудниками не нашли эффекта 20 мл 0.25 % бупивакаина внутрибрюшинно, но отметили значительное сокращение общей послеоперационной боли после межплевральных инъекций 30 мл 0.25 % бупивакаина. 20 В другом исследовании, Labaille с сотрудниками продемонстрировали эффект интраперитонеального ропивакаина (20 мл 0.25 % раствора), значительно снижавшего висцеральную боль и потребление морфина. 21 Chundrigar и коллеги также описали значительное снижение боли после лапароскопической холецистэктомии, когда 20 мл 0.25 % бупивакаина вводилось к ложу желчного пузыря. 22
Нестероидные противовоспалительные препараты (НСПВП) использовались в лечении постлапароскопической боли в связи с предположением, что перитонеальное воспаление и синтез простагландинов — главные определяющие факторы боли. Были изданы многочисленные исследования, сравнивающие большое разнообразия препаратов с плацебо, а так же друг с другом. Большинство исследований продемонстрировало, что НСПВП были эффективны для уменьшения боли после лапароскопи 23-26 , но некоторые исследования не продемонстрировали больший эффект НСПВП по сравнению с плацебо. В большинстве из них уровни боли были ниже в группе получавших нестероидные препараты, но расчетные значения P были больше 0.05, указывая на то, что объем выборки, возможно, был слишком маленьким, 27,28 или не то, что дизайн исследования имел дефекты. Лекарственное средство при исследования часто давалось слишком поздно, для развития полного эффекта во время оценки послеоперационной боли. Недавно открытый ингибитор циклооксигеназы 2 (Cox-2), как демонстрировалось, был эффективен при лечении постлапароскопической боли, 26 , но его их относительная эффективность подвергается сомнению 29 Топическая аппликация НСПВП может быть эффективной, со времени использование «заплаты» пироксикама снижало боль в плечах после лапароскопических операций. 30
Хотя НСПВП обеспечивают хотя бы некоторое облегчение боли после лапароскопических операций, некоторые авторы возражают против их использования, поскольку мощные ингибиторы синтеза простациклина могут уменьшить почечный кровоток, который уже находится под угрозой из-за повышенного интраабдоминального давления, и, в конечном итоге, ускорить почечную недостаточность. 31 Как сообщалось, особенно опасен в этом плане кеторолак. 32 Фактически, в некоторых странах кеторолак изъят с рынка из-за серьезности негативных эффектов и частоты их развития. Ухудшение функции почек гораздо менее вероятно при использовании ацетоаминофена (парацетамол) или метамизола (анальгин). Ацетоаминофен показал значительное уменьшение потребности в опиоида после лапароскопической стерилизации. 33 Один грамм ацетоаминофена внутривенно показывал аналгетический эффект, эквивалентный 10 мг морфина. 34 Метамизол был снят с рынка во многих странах, из-за предполагаемой связи с нарушениями кроветворения, такими как агранулоцитоз. С тех пор он повторно лицензировалось в большей части Европы, Южной Америке и других странах. Его эффективность при лечении острой послеоперационной боли хорошо документирована. 35 Оба этих препарата, как предполагается, модулируют восприятие боли, действуя на разновидность Cox-3 в центральной нервной системе, 36,37 а не влияя на синтез простагландина, ответственного за поддержание почечной перфузии и защиту слизистой оболочке желудка. Эти препараты также воздействуют на спинальный и супраспинальный серотонинэргические механизмы, запуская их антиноцицептивные эффекты. 38,39 Исследования показали что ингибитор Cox-3 и классические НСПВП действуют синергично при ослаблении острой послеоперационной боли. 40,41
Внутривенные опиоиды, конечно, эффективны при лечении постлапароскопической боли и являются основой спасительной аналгезии при сильной послеоперационной боли. 10 мг оксикодона перорально, принятые за 1 ч до операции, эффективно уменьшали послеоперационную боль и потребность в аналгезии. 42 Морфин интратекально снижал послеоперационное потребление морфина после лапароскопических колоректальных операций. 43
Было показано, что послеоперационная боль после лапароскопически-эндоскопических операций могла эффективно лечиться нестероидным антифлогистиками, особенно если они применялись вовремя – то есть, оптимально, перед операцией. 5,24 Также это отражено в результатах рандомизированного исследования, проведенного в нашей клинике (Crozier, неопубликованные данные).
Мы изучили послеоперационную потребность в аналгетиках после лапароскопической холецистэктомии. Пациенты получили диклофенак (100 мг) ректально после индукции анестезии, и им позволялось самостоятельно назначать себе опиоиды (пиритрамид) путем контролируемой пациентом аналгезией с помощью помпы в послеоперационном периоде. Средняя доза пиритрамида во время первых 10 послеоперационных часов составила 22 мг (эквивалентный 15 мг морфина).
Боль, вызванная лапароскопией и лапароскопической операцией менее тяжела, чем после лапаротомии, но все еще может причинять страдание. Мультифакторный генез постлапароскопической боли требует мультимодального подхода ее эффективного лечения. 5 НСПВП и другие неопиоидные аналгетики уменьшают интенсивность послеоперационной боли, но, обычно, являются неадекватными в качестве единственного аналгетика и ни один из них не очень эффективен для того при лечении боли в плече и спине. Интраперитонеальная инстилляция местных аналгетиков также может использоваться для сокращения боли в раннем послеоперационном периоде, но продленное использование потребовало бы установки поддиафрагмального катетера. Аналгезия места введения троакара местным аналгетиком дают эффективную аналгезию в течение нескольких часов.
Основываясь на этих представлениях, самая эффективная противоболевая терапия состоит из дооперационного, профилактического назначения неопиоидного аналгетика, возможна комбинация НСПВП с центрально действующим ингибитором Cox-3, дооперационной инфильтрации кожи в месте разреза местным аналгетиком, инстилляция местного аналгетика в верхний отдел брюшной полости до ушивания живота и дополнительное послеоперационное назначение опиоидов как неотложное лечение.
ОБРАТИТЕ ВНИМАНИЕ!
Протокол послеоперационного лечения боли после лапароскопических операций
• Дооперационное назначение неопиоидного аналгетика (например, НСПВП, ацетоаминофен)
• Преинцизиональная инфильтрация мест введения троакара с местным анестетиком (например, 0.25 % бупивакаин)
• Интраперитонеальная инстилляция раствора местного анестетика до удаления троакаров (например, 40 мл 0.25 % бупивакаина, 0.5 % лидокаина или 0.25 % ропивакаина)
• Неотложное лечение малыми дозами опиоидов (например, морфин)
• Лечите послеоперационную дрожь клонидином или меперидином 55
Список литературы
1. Pier A, Benedic M, Mann B, Buck V. Das postlaparoskopische Schmerzsyndrom. Ergebnisse einer prospektiven, randomisierten Studie [Postlaparoscopic pain syndrome. Results of a prospective, randomized study]. Chirurg 1994; 65: 200–208.
2. Riedel HH, Semm K. Das postpelviskopische-(laparoskopische) Schmerzsyndrom [The postlaparoscopic pain syndrome]. Geburtsh Frauenheilk 1980; 40: 635–643.
3. Schoeffler P, Diemunsch P, Fourgeaud L. Coelisoscopie ambulatoire. Cah Anesthesiol 1993; 41: 385–391.
4. Alexander JI. Pain after laparoscopy. Br J Anaesth 1997; 79: 369–378.
5. Michaloliakou C, Chung F, Sharma S. Preoperative multimodal analgesia facilitates recovery after ambulatory laparoscopic cholecystectomy. Anesth Analg 1996; 82: 44–51.
6. Ure BM, Troidl H, Spangenberger W, Dietrich A, Lefering R, Neugebauer E. Pain after laparoscopic cholecystectomy. Intensity and localization of pain and analysis of predictors in preoperative symptoms and intraoperative events. Surg Endosc 1994; 8: 90–96.
7. Joris J, Thiry E, Paris P, Weerts J, Lamy M. Pain after laparoscopic cholecystectomy: characteristics and effect of intraperitoneal bupivacaine. Anesth Analg 1995; 81: 379–384.
8. Pier A, Thevissen P, Ablaßmaier B. Die Technik der laparoskopischen Cholecystektomie. Erfahrungen und Ergebnisse bei 200 Eingriffen. Chirurg 1991; 62: 323–331.
9. Riedel HH, Brosche T, Fielitz J, Lehmann Willenbrock E, Semm K. Die Entwicklung der gynäkologischen Endoskopie in Deutschland – eine statistische Erhebung der Jahre 1989 bis 1993. Zentralbl Gynakol 1995; 117: 402–412.
10. Smith I, Ding Y, White PF. Muscle pain after outpatient laparoscopy – influence of propofol versus thiopental and enflurane. Anesth Analg 1993; 76: 1181–1184.
11. Kröhl R. Vergleichende Füllung des Pneumoperitoneums mit CO2 und N2O [Comparison of CO2 and N2O for abdominal inflation]. In: Ottenjann R (Ed.), Fortschr Endoskop. Stuttgart: Schattauer, 1969; pp. 247–250.
12. Lindgren L, Koivusalo A-M, Kellokumpu I. Conventional pneumoperitoneum compared with abdominal wall lift for laparoscopic cholecystectomy. Br J Anaesth 1995; 75: 567–572.
13. Stanley IR, Laurence AS, Hill JC. Disappearance of intraperitoneal gas following gynaecological laparoscopy. Anaesthesia 2002; 57: 57–61.
14. Fredman B, Jedeikin R, Olsfanger D, Flor P, Gruzman A. Residual pneumoperitoneum: a cause of postoperative pain after laparoscopic cholecystectomy. Anesth Analg 1994; 79: 152–154.
15. Narchi P, Benhamou D, Fernandez H. Intraperitoneal local anaesthetic for shoulder pain after day-case laparoscopy. Lancet 1991; 338: 1569–1570.
16. Loughney AD, Sarma V, Ryall EA. Intraperitoneal bupivacaine for the relief of pain following day case laparoscopy. Br J Obstet Gynaecol 1994; 101: 449–451.
17. Helvacioglu A, Weis R. Operative laparoscopy and postoperative pain relief. Fertil Steril 1992; 57: 548–552.
18. Rademaker BMP, Kalkman CJ, Odoom JA, De Wit L, Ringers J. Intraperitoneal local anaesthetics after laparoscopic cholecystectomy: effects on postoperative pain, metabolic responses and lung function. Br J Anaesth 1994; 72: 263–266.
19. Scheinin B, Kellokumpu I, Lindgren L, Haglund C, Rosenburg PH. Effect of intraperitoneal bupivacaine on pain after laparoscopic cholecystectomy. Acta Anaesthesiol Scand 1995; 39: 195–198.
20. Schulte-Steinberg H, Weninger E, Jokisch D et al. Intraperitoneal versus interpleural morphine or bupivacaine for pain after laparoscopic cholecystectomy. Anesthesiology 1995; 82: 634–640.
21. Labaille T, Mazoit JX, Paqueron X, Franco D, Benhamou D. The clinical efficacy and pharmacokinetics of intraperitoneal ropivacaine for laparoscopic cholecystectomy. Anesth Analg 2002; 94: 100–105.
22. Chundrigar T, Morris R, Hedges AR, Stamatakis JD. Intraperitoneal bupivacaine for effective pain relief after laparoscopic cholecystectomy. Ann R Coll Surg Engl 1993; 75: 437–439.
23. Huang KC, Wolfe WM, Tsueda K, Simpson PM, Caissie KF. Effects of meclofenamate and acetaminophen on abdominal pain following tubal occlusion. Am J Obstet Gynecol 1986; 155: 624–629.
24. Liu J, Ding Y, White PF, Feinstein R, Shear JM. Effects of ketorolac on postoperative analgesia and ventilatory function after laparoscopic cholecystectomy. Anesth Analg 1993; 76: 1061–1066.
25. Gillberg LE, Harsten AS, Stahl LB. Preoperative diclofenac sodium reduces postlaparoscopy pain. Can J Anaesth 1993; 40: 406–408.
26. Meyer R. Rofecoxib reduces perioperative morphine consumption for abdominal hysterectomy and laparoscopic gastric banding. Anaesth Intensive Care 2002; 30: 389–390.
27. Shapiro MH, Duffy BL. Intramuscular ketorolac for postoperative analgesia following laparoscopic sterilisation. Anaesth Intensive Care 1994; 22: 22–24.
28. Crocker S, Paech MJ. Preoperative rectal indomethacin for analgesia after laparoscopic sterilisation. Anaesth Intensive Care 1992; 20: 337–340.
29. Ng A, Temple A, Smith G, Emembolu J. Early analgesic effects of parecoxib versus ketorolac following laparoscopic sterilization: a randomized controlled trial. Br J Anaesth 2004; 92: 846–849.
30. Hong JY, Lee IH. Suprascapular nerve block or a piroxicam patch for shoulder tip pain after day case laparoscopic surgery. Eur J Anaesthesiol 2003; 20: 234–238.
31. Koivusalo AM, Lindgren L. Effects of carbon dioxide pneumoperitoneum for laparoscopic cholecystectomy. Acta Anaesthesiol Scand 2000; 44: 834–841.
32. Gillis JC, Brogden RN. Ketorolac. A reappraisal of its pharmacodynamic and pharmacokinetic properties and therapeutic use in pain management. Drugs 1997; 53: 139–188.
33. Hahn TW, Mogensen T, Lund C et al. Analgesic effect of i.v. paracetamol: possible ceiling effect of paracetamol in postoperative pain. Acta Anaesthesiol Scand 2003; 47: 138–145.
34. Van Aken H, Thys L, Veekman L, Buerkle H. Assessing analgesia in single and repeated administrations of propacetamol for postoperative pain: comparison with morphine after dental surgery. Anesth Analg 2004; 98: 159–165.
35. Edwards JE, Meseguer F, Faura CC, Moore RA, McQuay HJ. Single-dose dipyrone for acute postoperative pain. Cochrane Database Syst Rev 2001; 3: CD003227.
36. Chandrasekharan NV, Dai H, Roos KL et al. COX-3, a cyclooxygenase-1 variant inhibited by acetaminophen and other analgesic/antipyretic drugs: cloning, structure, and expression. Proc Natl Acad Sci USA 2002; 99: 13926–13931.
37. Schwab JM, Schluesener HJ, Meyermann R, Serhan CN. COX-3 the enzyme and the concept: steps towards highly specialized pathways and precision therapeutics? Prostaglandins Leukot Essent Fatty Acids 2003; 69: 339–343.
38. Bonnefont J, Courade JP, Alloui A, Eschalier A. Mecanisme de l’action antinociceptive du paracetamol. [Antinociceptive mechanism of action of paracetamol]. Drugs 2003; 63(Spec No 2): 1–4.
39. Courade JP, Chassaing C, Bardin L, Alloui A, Eschalier A. 5-HT receptor subtypes involved in the spinal antinociceptive effect of acetaminophen in rats. Eur J Pharmacol 2001; 432: 1–7.
40. Beck DH, Schenk MR, Hagemann K, Doepfner UR, Kox WJ. The pharmacokinetics and analgesic efficacy of larger dose rectal acetaminophen (40 mg/kg) in adults: a double-blinded, randomized study. Anesth Analg 2000; 90: 431–436.
41. Montgomery JE, Sutherland CJ, Kestin IG, Sneyd JR. Morphine consumption in patients receiving rectal paracetamol and diclofenac alone and in combination. Br J Anaesth 1996; 77: 445–447.
42. Reuben SS, Steinberg RB, Maciolek H, Joshi W. Preoperative administration of controlled-release oxycodone for the management of pain after ambulatory laparoscopic tubal ligation surgery. J Clin Anesth 2002; 14: 223–227.
43. Kong SK, Onsiong SM, Chiu WK, Li MK. Use of intrathecal morphine for postoperative pain relief after elective laparoscopic colorectal surgery. Anaesthesia 2002; 57: 1168–1173.
44. Götz F, Pier A, Bacher C. Die laparoskopische Appendektomie – Alternativtherapie in allen Appendizitisstadien? [Laparoscopic appendectomy – alternative therapy in all stages of appendicitis?]. Langenbecks Arch Chir Supp II Verh Dtsch Ges Chir; 1351–1353.
45. Huskisson EC. Measurement of pain. Lancet 1974; II: 1127–1131.
46. Attwood SE, Hill AD, Mealy K, Stephens RB. A prospective comparison of laparoscopic versus open cholecystectomy. Ann R Coll Surg Engl 1992; 74: 397–400.
47. Barkun JS, Barkun AN, Sampalis JS et al. Randomized controlled trial of laparoscopic versus mini cholecystectomy. The McGill Gallstone Treatment Group. Lancet 1992; 340: 1116–1119.
48. Kunz R, Orth K, Vogel J et al. Laparoskopische Cholezystektomie versus Mini-Lap-Cholezystektomie. Ergebnisse einer prospektiven, randomisierten Studie. Chirurg 1992; 63: 291–295.
49. Putensen-Himmer G, Putensen C, Lammer H, Lingau W, Aigner F, Benzer H. Comparison of postoperative respiratory function after laparoscopy or open laparotomy for cholecystectomy. Anesthesiology 1992; 77: 675–680.
50. Rademaker BM, Ringers J, Odoom JA, de-Wit LT, Kalkman CJ, Oosting J. Pulmonary function and stress response after laparoscopic cholecystectomy: comparison with subcostal incision and influence of thoracic epidural analgesia. Anesth Analg 1992; 75: 381–385.
51. Attwood SEA, Hill ADK, Murphy PG, Thornton J, Stephans RB. A prospective randomized trial of laparoscopic versus open appendectomy. Surgery 1992; 112: 497–501.
52. Lejus C, Plattner V, Baron M, Guillou S, Héloury Y, Souron R. Randomized, single-blinded trial of laparoscopic versus open appendectomy in children. Anesthesiology 1996; 84: 801–806.
53. McAnena OJ, Austin O, O’Connel PR, Hedermann WP, Gorey TF, Fitzpatrick J. Laparoscopic versus open appendectomy: a prospective evaluation. Br J Surg 1992; 79: 818–820.
54. Ure BM, Spangenberger W, Hebebrand D, Eypasch EP, Troidl H. Laparoscopic surgery in children and adolescents with suspected appendicitis: results of medical technology assessment. Eur J Pediat Surg 1992; 2: 336–340.
55. Kranke P, Eberhardt L, Roewer N, Tramer M. Singledose parenteral pharmacological interventions for the prevention of postoperative shivering – a quantitative systematic review of randomized controlled trials. Eur J Anaesthesiol 2004; 21(Suppl 32): A37.
источник
Боли после лапароскопии — явление распространенное. В большинстве случаев они не являются ярко выраженными. Любое хирургическое вмешательство влечет за собой появление неприятных болевых ощущений. Реабилитационный период после лапароскопических операций пациенты переносят довольно легко. В этом заключается одно из преимуществ данного вида вмешательства.
Лапароскопические операции ы настоящее время широко распространены. Их выполняют практически в каждом крупном медицинском центре. Лапароскопия считается щадящим методом оперативного вмешательства. Ее активно применяют в лечении гинекологических заболеваний.
Существуют некоторые показания, в соответствии с которыми врач может назначить лапароскопию. К ним относятся следующие виды патологий :
- эндометриоз
- миома матки
- бесплодие
- наличие спаек на маточных трубах
- непроходимость маточных труб
- наличие кисты на яичнике
Когда врач затрудняются поставить правильный диагноз или им необходимо его подтверждение, он также может назначить лапароскопию.
Хирург в ходе проведения операции делает разрез в определенном месте и вводит через него специальное приспособление — лапароскоп. Он представляет из себя очень тонкий эндоскоп с миниатюрной видеокамерой на конце. Диаметр эндоскопа составляет всего 5 миллиметров.
Во время лапароскопической операции пациент не ощущает никой боли. Процедура проходит под общим наркозом. В данном случае может использоваться и внутривенная анестезия, но чаще всего применяется именно эндотрахеальный наркоз. Специальная трубочка вставляется в дыхательные пути пациента. Это нужно для обеспечения свободного дыхания, а также для предотвращения попадания остаточного содержимого желудка в легкие.
Необходимость интубации трахеи обусловлена некоторыми особенностями данной операции.
В некоторых случаях применяется и местный наркоз. Широко используется метод, при котором врач вводит обезболивающее, вкалывая его между позвоночных дисков. В результате больной совершенно перестает ощущать нижнюю часть тела, а сам при этом находится в сознании. Такой метод применяют, если операция не сложная, кратковременная, а также если пациенту противопоказан общий наркоз по состоянию здоровья. Чаще всего местный наркоз предлагают людям в возрасте или с определенными хроническими заболеваниями.
В современных клиниках применяются самые совершенные методы обезболивания. Это помогает сделать процедуру полностью безболезненной.
Многих людей пугают боли после лапароскопии. На самом деле бояться этого не стоит. Болевые ощущения в данном случае выражены гораздо менее интенсивно, чем после проведения полостной операции.
Боли после проведения лапароскопии могут быть разными :
Боль в оперируемой области обычно возникает сразу же после того, как отходит наркоз. Специалисты называют ее постлапароскопическим болевым синдромом. Природа ее понятна. Неприятные ощущения возникают в результате травмирование мягких тканей, брюшины, внутренних органов. Особенно явно она ощущается в местах введения эндоскопа. Также врачи отмечают, что боль нередко локализуется в верхних районах живота, хотя эти области в процессе операции не затрагивают.
Около 96 % пациентов, перенесших такую операцию, жаловались на достаточно сильную послеоперационную боль. Были проведены исследования и специалистам удалось установить, что по 100-бальной шкале интенсивность болевых ощущений в среднем оценивалось на 60 баллов. Эти цифры применимы к оценке ощущений пациентов сразу после проведения лапароскопии.
Уже через 2 часа после отхождения наркоза большинство пациентов оценили свои болевые ощущения на 30 баллов из 100. Боль в районе живота и послеоперационных швов в большинстве случаев исчезает лишь по прошествии 24 часов. На смену им приходят неприятные ощущения, которые могут появиться при надавливании на шов или травмировании его.
Этот вид боли часто наблюдается после лапароскопии, так как во время проведения операции углекислый газ вводят в брюшную полость. Углекислый газ распирает живот, что приводит к сжатию некоторых внутренних органов и диафрагмы.
Распирающая боль в плечах и груди может ощущаться в течение нескольких суток. Но ее нельзя назвать сильной. Как правило, она доставляет пациентам лишь неудобство и дискомфорт.
Боль в горле после лапароскопической операции возникает после введения в горло пациента трубки, через которую он дышит. Через эту же трубку подается наркоз. Эти болевые ощущения незначительны и носят слабовыраженный характер.
Современные врачи предпочитают не использовать обезболивающие препараты после проведения лапароскопической операции. Считается, что в этом случае болевые ощущения не являются столь выраженными, чтобы появилась необходимость делать укол.
Обезболивание может применяться лишь в некоторых ситуациях, когда это действительно необходимо. Как правило, его используют однократно и сразу после вывода пациента из наркоза.
Вводить без надобности препараты, блокирующие боль, доктора не спешат по той причине, что это может помешать своевременной диагностике осложнений, возникающих после операции.
Острая боль по прошествии 12 часов после вмешательства не является нормой. Это может стать поводом для проведения дополнительной диагностики. Также это может указывать на не очень удачное проведение операции.
Пациент восстанавливается после лапароскопии достаточно быстро. На следующий день врачи разрешают больному вставать, принимать пищу, самостоятельно обслуживать себя.
Реабилитация после лапароскопии может занять несколько недель. В течение этого времени запрещено поднимать тяжести, мыться в ванной, активно заниматься спортом.
Пока шов не заживет полностью, его нужно ежедневно обрабатывать антисептиками, а также выполнять элементарные гигиенические процедуры.
Секс после лапароскопии врачи не рекомендуют. Вернуться к полноценной сексуальной жизни можно уже через 3 недели после операции.
Менструальный цикл после лапароскопии обычно восстанавливается хорошо. У большинства женщин даже не наблюдалось никакого сбоя в графике менструаций. Обратиться к доктору нужно при нерегулярном цикле.
Также нужно обязательно обратиться в больницу, если у человека наблюдается :
- высокая температура
- боль в районе живота
- появление гноя на поверхности шва
Осложнения после лапароскопии встречаются достаточно редко. Большинство пациентов очень быстро возвращаются к полноценной жизни и вскоре даже планируют беременность.
источник
Лапароскопические операции – распространенный метод хирургического лечения большого количества заболеваний органов брюшной полости. При этом лапароскопия чрезвычайно редко приводит к развитию ранних и поздних осложнений. Однако бывают и исключения, например, возникновение боли после лапароскопии. Больной может жаловаться на то, что болит правый бок, под ребрами или даже ключица, что связано с особенностями проведения хирургического вмешательств. Понимание причин появления болевого синдрома позволяет подобрать оптимальную терапию и избавиться от неприятных осложнений.
Лапароскопические вмешательства характеризуются введением в брюшную полость лапароскопа и дополнительных манипуляторов через небольшие разрезы на передней стенке живота. Подобный доступ позволяет снизить травматичность манипуляции, обеспечить быструю выписку пациента из стационара, при этом эффективность лечения сохраняется на высоком уровне.
Когда может применять лапароскопия? Врачи назначают данную операцию при следующих состояниях:
- Острый аппендицит, холецистит и другая неотложная абдоминальная хирургия.
- Одиночные и множественные миомы матки.
- Спаечный процесс на маточных трубах или их непроходимость.
- Кисты яичника и т.д.
Осложнения лапароскопии – редкое событие, которое может быть часто пропущено врачами и самим пациентом в связи со слабой выраженностью симптомов.
Помимо этого, лапароскопия может использоваться в качестве диагностического метода, когда постановка диагноза с помощью стандартных процедур затруднена. В этом случае лечащий врач получает возможность визуально оценить состояние органов брюшной полости и выявить патологический процесс.
Правильное проведение анестезиологического пособия позволяет полностью избежать болевого синдрома во время проведения операции. Как правило, может использоваться или общий наркоз (эндотрахеальный или внутривенный), или спинальная анестезия.
Блокада проведения нервных импульсов от органов брюшной полости и от ее оболочек, позволяет предупредить появление болевого синдрома во время манипуляций на них, что очень важно для поддержания функции жизнено важных систем (сердечно-сосудистой и дыхательной).
В связи с этим болеть что-либо у больного может только после лапароскопии кисты яичника или любой другой манипуляции, но не во время ее проведения. Если же больной говорит о том, что болит поясница или любая другая область во время операции, то, скорее всего, причина этого напрямую не связана с самой лапароскопией. Ряд больных жалуются на то, что ломило ноги. Подобное состояние может быть связано с рефлекторным спазмом сосудистого русла или же раздражением нервных волокон.
Возникновение осложнений после лапароскопических процедур – очень редкая ситуация, однако, это все же возможно. Если больной жалуется на то, что после лапароскопии болит живот, то это может быть связано с различными причинами. Как правило, большое значение имеет локализация боли.
Боли в животе после лапароскопии могут возникнуть по широкому кругу причин, начиная с осложнений основного заболевания, и заканчивая ошибками оперирующего хирурга.
Если боль локализована в правом боку, или болит низ живота, то это может быть связано с травматизацией нежных листков брюшины и началом воспалительного и спаечного процесса. В подобных случаях необходимо назначение медикаментозной терапии и постоянное наблюдение. Боль в левом боку или под ребрами также может быть связана с указанными причинами. Лечащему врачу необходимо быть очень внимательным: если боли внизу живота возникают у женщины, то необходимо быть уверенным, что это не проявления месячных. Болевые ощущения в верхней части живота могут быть связаны с заболеваниями желудка, а не с проведенным вмешательством.
Если у больного болит спина, то это может быть проявлением остеохондроза, однако, важно не пропустить и другую патологию, проявляющуюся аналогично.
Если болевой синдром развивается у пациента через 2-4 дня после проведения операции, и одновременно поднимается температура, то возможная причина – присоединение бактериальной инфекции и развитие гнойно-воспалительного процесса. При этом живот после лапароскопии болит постоянно, что представляет серьезный дискомфорт для больных. Всем больным с подобными явлениями показана антибактериальная терапия.
Непосредственно после окончания наркоза возможно появление неприятных ощущений в коже – раны ноют, возникает болевой синдром. Как правило, подобное последствие наблюдается у многих больных, но проходит в течение нескольких часов или дней на фоне перевязок и применения лекарственных средств.
Почему появляются подобные боли? Во время операции врачу необходимо нанести разрезы на переднюю брюшную стенку для введения всех инструментов. В результате этого происходит травматизация мягких тканей с развитием в них небольшого воспалительного процесса. Адекватные перевязки и использование медикаментов позволяют быстро справиться с неприятными ощущениями. Если рана заболела через несколько дней после операции, то возможно это связано с присоединением инфекции, что требует назначения дополнительного лечения.
Использование углекислого газа для «раздувания» брюшной полости во время лапароскопии может привести к чрезмерному росту внутрибрюшного давления со сдавлением диафрагмы и органов грудной клетки. В течение нескольких дней после операции у больного начинает появляться чувство дискомфорта и боль в груди, в области ключиц, шеи и плеч.
Подобные ощущения сохраняются у больных в течение нескольких дней, после чего полностью проходят без каких-либо последствий. Если подобные боли после лапароскопии не проходят в течение 5-7 дней, то необходимо обратиться за медицинской помощью.
В результате введения эндотрахеальной трубки для обеспечения общего наркоза возможно раздражение и повреждение слизистой оболочки указанных локализаций. Подобные боли носят незначительный характер и не причиняют больному существенного дискомфорта.
Назначать обезболивающие медикаменты после лапароскопического вмешательства не рекомендуется, так как это может скрыть важные симптомы, свидетельствующие о развитии в теле человека серьезных осложнений. Как правило, слабые болевые ощущения проходят в течение нескольких часов или дней самостоятельно. Если же боль причиняет больному значительный дискомфорт и остро выражена, то используют ненаркотические и наркотические анальгетики.
Своевременное обращение в медицинское учреждение позволяет предупредить прогрессирование осложнений.
Если боль возникает остро, то необходимо срочно обратиться за медицинской помощью, так как это может быть проявлением острой хирургической патологии, например, ишемии кишечника, кишечной непроходимости и прочего.
Сколько может продолжаться болевой синдром? Существует определенная классификация болей: острые боли – до 3-5 дней, и хронические – до одного месяца и более. В любом случае, пациенту стоит всегда обращаться к своему лечащему врачу для исключения серьезных заболеваний.
Боль после лапароскопии – наиболее частое осложнение данной хирургической процедуры. Однако в большинстве случаев подобный болевой синдром носит временный характер и проходит самостоятельно в течение нескольких часов или двух-трех дней после окончания манипуляций. Если же боль остается или усиливается, то это является прямым показанием к медицинской консультации с назначением соответствующего лечения.
источник