Если диагностировали аппендицит, операция неизбежна. Хирургическое вмешательство на червеобразном отростке является единственным способом борьбы с воспалениями этого органа.
Успешность операции зависит от своевременного обращения к врачу, квалификации доктора, оснащенности клиники, а также выполнения рекомендаций врача в период восстановления.
О проблеме сигнализируют болевые ощущения внизу живота, не прекращающиеся 3-4 часа. Такие симптомы присущи не только аппендициту. При коликах в животе следует немедленно обратиться к врачу.
Хирург проводит точную диагностику на основании опроса пациента, пальпации брюшной полости, изучения результатов анализов. Боли при воспаленном червеобразном отростке могут ощущаться не только внизу живота, но и под ребрами, в области спины.
Схожие симптомы имеет и воспаление кишечника,точный диагноз сможет поставить только врач.
При удалении аппендицита операция проходит в несколько этапов.
- Подготовка пациента.
- Собственно операция.
- Восстановление больного.
В зависимости от обстоятельств манипуляция по удалению отростка проводится в экстренном режиме или в плановом порядке.
Перед процедурой делаются дополнительные обследования: УЗИ, томография, рентгенография живота, которые позволяют уточнить диагноз, обнаружить очаг воспаления.
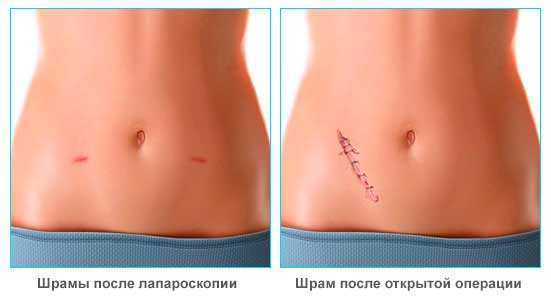
Операции по удалению аппендицита проводятся с рассечением брюшины или точечным прокалыванием (лапароскопия). Второй метод более щадящий, так как вырезают аппендицит без вскрытия брюшной полости. После такой манипуляции пациенты быстро возвращаются к обычному ритму жизни.
Аппендэктомию (удаление червеобразного отростка) считают экстренной операцией. Подготовка пациента проводится максимально быстро. Анестезиолог изучает состояние сердца и сосудистой системы, реакцию организма на различные виды наркоза.
Исходя из полученных данных, подбирает наркоз. Для очищения желудка и кишечника проводят соответствующие процедуры.
Если хирургическое вмешательство запланировано, перед ним проводится беседа с пациентом и близкими людьми о способе обезболивания, послеоперационных осложнениях. В экстремальных обстоятельствах операция по удалению аппендицита проводится без предварительной беседы. В таких случаях осуществляют классическое хирургическое вмешательство.
Это позволяет быстро устранить возможные осложнения, среди которых самым серьезным является перитонит. Если произошел разрыв аппендикса, и гной находится в брюшной полости, счет идет на часы.
Не существует нормативов, сколько длится операция по удалению аппендицита. Продолжительность зависит от состояния здоровья пациента, стадии воспалительного процесса, других показателей.
Средства для снятия болевых ощущений выбирают в зависимости от возраста больного, наличия аллергической реакции на препараты, индивидуальных особенностей организма. Медики проводят обезболивание тремя способами:
- под общим наркозом: полное обезболивание при отключении сознания пациента;
- проводниковой блокадой: введение анестезии в пространство вокруг нервного пучка, доктор должен хорошо знать расположение нервных узлов и места введения иглы;
- тугим инфильтратом: создание новокаиновой прослойки под местом вмешательства. Для этого с помощью шприца вводят 25% раствор новокаина в полость и блокируют болевые импульсы. Вводить новокаин необходимо несколько раз в течение операции.
При блокаде и тугом инфильтрате больной находится в сознании. Эти способы не применяют при удалении аппендицитав ряде случаев:
- при лапароскопии;
- для эмоциональных людей с высокой возбудимостью;
- для оперирования детей;
- при перитоните.
В ходе хирургического вмешательства анестезиолог контролирует работу жизненно важных органов оперируемого.
Удаление аппендикса проводится по строгому алгоритму:
- Введение пациенту наркоза.
- Рассечение брюшины.
- Осмотр воспаленного отростка, кишечника,внутренних органов.
- Удаление аппендикса.
- Обработка краев.
- Наложение в брюшной полости кетгута (швов, не требующих снятия).
- Стягивание кожи и накладывание верхних швов, с последующим снятием.
В случае попадания гноя в брюшину проводят санацию брюшной полости. Для его удаления устанавливают дренаж. Снимают устройство после приведения пациента в стабильное состояние.
- Процесс восстановления больного после того как вырезали аппендицит, не менее важен, чем сама операция. Полная реабилитация пациента занимает до шести месяцев.
- После любом виде хирургического вмешательства пациенту назначают антибиотики. Они устраняют воспалительные процессы в организме и предотвращают появление новых. Несмотря на то что больной может чувствовать себя хорошо, необходимо пройти полный курс антибиотикотерапии.
- После удаления аппендицитавсем пациентам показана диета. Соблюдение правильного рациона и режима питания считается необходимым условием восстановления здоровья. После манипуляции кишечник медленно восстанавливает привычные функции. Для нормализации работы необходимо время. Нагрузку на пищеварительные органы увеличивают постепенно.
- Дополнительным стрессом для органов пищеварения является прием антибиотиков. Под воздействием препаратов нарушается микрофлора кишечника. Это приводит к сбоям в переваривании и усваивании пищи. Чтобы избежать негативных последствий, нужна диета и специальные препараты. Врач назначает лекарства, поддерживающие микрофлору.
- В послеоперационный период снижают физические нагрузки. Сразу после того как вырезали аппендицит, больного учат правильно подниматься с постели. Резкие движения приводят к нарушению целостности швов. Однако, абсолютный покой приводит к появлению спаек. Поэтому, чтобы избежать проблемы пациента учат правильно двигаться.
- В первые дни после вмешательства необходимы короткие медленные прогулки. Длительность и темп определяет врач. При малейших недомоганиях пациент должен обратиться к доктору.
- Важным вопросом являются гигиенические процедуры. Принимать ванну или душ следует после консультации с врачом. В первые дни после операции такие процедуры недопустимы. После снятия швов ограничиваются душем. С принятием ванны в этот период стоит повременить.
- После того как швы полностью зажили, увеличивают физические нагрузки. Однако, делать это следует постепенно: нельзя поднимать тяжести, бегать, подпрыгивать. Периодически следует посещать своего врача. Это позволит контролировать процесс восстановления и избежать осложнений.
Главное преимущество стандартной операции при аппендицитесостоит в том, что она быстро устраняет воспаление.
К минусам разрезания брюшной полости относят:
- продолжительность процедуры;
- риск образования спаек;
- длительное нахождение больного в стационаре;
- болезненный процесс реабилитации;
- большая вероятность нагноения швов;
- наличие шрамов на теле.
Зная о проблемах, возникающих при полостных операциях, врачи все чаще склоняются к проведению вмешательства через проколы в области живота.
Метод лапароскопии относительно новый. Операция на аппендиците точечным методом проводится в случаях:
- наличия у пациента сахарного диабета;
- при ожирении ІІ – ІІІ степени;
- для подтверждения диагностики острого аппендицита.
Точечная операция на аппендицит противопоказана при сердечно-сосудистых заболеваниях, болезнях дыхательных органов, осложнениях при аппендиците.
Поверхность кожи для лапароскопии готовят так же, как при стандартной процедуре. Эвакуация пищи из желудка в данной ситуации необязательна, так как разрез брюшной полости не проводится. Но стоит учесть, что выходить из наркоза лучше с пустым желудком.
Удаление аппендицита методом лапароскопии проводится под общим наркозом. Больному делают 3 надреза в:
- районе пупка (для введения видеокамеры);
- очаге воспаления, выявленном при обследовании;
- нижней левой области живота.
Диаметр надрезов – 5-10 мм. С помощью видеокамеры врачи обследуют брюшную полость. Изображение поступает на монитор. Алгоритм действий следующий:
- Обнаруживают воспаленный отросток.
- Перевязывают его.
- Вырезают.
- Выводят через отверстие.
- Зашивают надрезы.
Во время лапароскопических операций по удалению аппендикса после введения камеры может обнаружиться, что предварительный диагноз установлен неправильно. Такое возможно, так как симптоматика патологии имеет сходные признаки с другими заболеваниями, например, гинекологических болезнях (проблемах с яичниками). В сложившейся ситуации не вырезают аппендицит, операцию завершают.
Так как во время точечной манипуляции брюшная полость не вскрывается, проблем в послеоперационный период не возникает. Пациенты хорошо переносят процедуру. Больной возвращается домой через 1-2 дня. Швы снимают спустя 7 дней после вмешательства.
Реабилитация организма после точечного удаления аппендицитаможет длиться месяц. При такой операции отпадает необходимость в специальной диете. Пациенту стоит следить за состоянием проколов. Они не должны расходиться. Следует проконсультироваться с врачом в вопросе: как принимать душ или ванну.
Вне зависимости от способа удаления червеобразного отростка, пациенты трудно выходят из общего наркоза. Процесс часто сопровождается тошнотой, рвотой, болевыми ощущениями. В такой ситуации следует обратиться к медсестре за помощью. Специальные препараты позволяют быстро устранить проблему.
Удаление аппендицита через небольшие надрезы имеет ряд положительных факторов:
- вместо надреза, делаются проколы, это менее травматично;
- с помощью видеокамеры проводится визуальная диагностика;
- исключена возможность появления спаек;
- после операции на теле остаются лишь небольшие рубцы;
- после вырезания аппендицита больной быстро восстанавливается и находится в клинике не более двух дней.
источник
Проведение удаления аппендицита – это распространённая операция, проводимая в области живота. Иное название хирургических манипуляций – аппендэктомия.
Сейчас патологию лечат двумя способами:
- Проведением консервативной терапии. Лечение проходит с использованием лекарственных препаратов.
- Полное хирургическое отсекание воспалённого участка.
Часто после медикаментов приходится удалять отросток.
Хирургия проводится двумя основными методами:
- Выполняется продольный полноценный разрез сбоку живота, в области нахождения аппендикса.
- Делают три прокола там, где находится орган.
Есть ещё метод с одним проколом и удаление через рот или влагалище. Постепенно от этих способов отказались в пользу указанных выше.
Есть категория пациентов, у которых удаление аппендицита сопряжено с определёнными трудностями:
Маленькие больные не могут внятно и правильно объяснить своё состояние, характер боли, также присутствует слабая выраженность болевого синдрома. Поэтому диагностика затруднена.
У женщин в положении постоянные запоры, изменение и сдавливание органов растущей маткой приводят к перекрытию прохода аппендикса и возникновению воспаления. Снижение иммунитета из-за изменения гормонального фона.
Главная причина, показывающая необходимость операции – острая форма воспаления аппендикса или подозрение на аппендицит. Иные факторы, приводящие пациента на операционный стол:
- Усиление симптомов отравления организма продуктами воспалительного процесса.
- Нарушение целостности отростка и попадание на внутренние органы гнойных продуктов, развитие перитонита.
- Увеличенный риск разрыва.
В зависимости от состояния больного и стадии болезни операция проводится двумя вариантами:
- По плану.
- В экстренном порядке, или срочная форма.
Оперативное вмешательство используется в случае невозможности или запрета на удаление. Это, как правило, проводится при наличии инфильтрата. Первоначально выполняется медикаментозное лечение для снятия острой формы, а затем назначается отсекание, когда нет угрозы здоровью и жизни больного.
Острая форма заболевания провоцирует экстренное удаление. Происходит при разрыве органа и перитоните.
Развитие хронического аппендицита связано с периодическим возникновением дискомфортного состояния. Его лечение проходит с использованием медикаментов и хирургическим методом. Способы выбирает врач. Если симптомы проявляются нечасто и неинтенсивно, стараются лечить лекарствами.
Прежде чем выполнять удаление органа, проводят обследование и сдают анализы. Это делается для исключения других патологий в подтверждение диагноза.
Врач-хирург предварительно делает осмотр пациента для выявления симптомов аппендицита. Процедура заключается в пальпации и простукивании участка тела, где больно, предварительном определении местонахождения отростка. Обращается внимание на то, какую позу занимает больной. Производится визуальный осмотр состояния живота. На месте воспаления кожные покровы будут приподняты и воспалены.
Сдаются анализы крови и мочи, чтобы определить степень воспаления и исключить заболевания с подобными симптомами.
Использование оборудования необходимо для постановки точного диагноза и определения местонахождения отростка:
- Ультразвуковое исследование.
- Компьютерная томография с использованием контраста.
Аппендэктомия – это удаление воспалённого органа (аппендикса) хирургическим путём. Вырезают полностью весь отросток, остатки зашиваются и прячутся внутрь слепой кишки.
В хирургической практике используется два основных способа вмешательства внутрь тела пациента:
- Лапаротомия. Делается разрез в районе нахождения воспалённого аппендикса. Открытая операция.
- Лапароскопия (эндоскопия). Для удаления производят небольшие проколы (три) в области живота.
Методы имеют как положительные моменты, так и отрицательные.
Является классическим способом. Лапаротомия – это первая полостная операция, проведённая на аппендиксе. Показания:
- Подтвердился диагноз – аппендицит в острой форме.
- Острая форма дала осложнения – перитонит.
- Последствия острого недуга в виде инфильтрата, соединившего аппендикс, слепую кишку, тонкий кишечник и сальник.
- Аппендицит хронического типа.
Перитонит и клиника при остром виде болезни – это показатели для проведения операции в срочном порядке. Когда внутри находится инфильтрат, применяют консервативное лечение, направленное на снятие воспалительного процесса. Терапия может занимать по времени 2-3 месяца. Затем назначается плановое удаление.
Когда нельзя проводить лапаротомию:
- У больного агония.
- Если пациент самостоятельно, в письменном виде отказывается от хирургических манипуляций.
- Плановое вмешательство. Дисфункция сердечно-сосудистой системы, дыхания, почек и печени.
Подготовка к операции не требует проведения специальных мероприятий. Если у больного наблюдается нарушение водно-солевого баланса или внутри развился перитонит, то путём внутривенного введения в организм попадают жидкости и антибиотики широкого спектра действия.
- Введение анестезирующего раствора. Анестезия делается общая. Раствор попадает в организм либо через инъекцию в вену, либо через ингаляционный аппарат. Крайне редко введение анестезии проходит через спинномозговой канал.
- Место будущей операции обрабатывают антисептическими средствами. В качестве обеззараживающих веществ используют йод на спирту, бетадин, спирт.
- Проделывается разрез в области нахождения аппендицита. Проникновение внутрь проводится путём послойного разрезания тканей.
- Производится визуальный осмотр внутреннего содержания. Аппендикс поднимается над органами.
- Отросток отсекают (проводят резекцию). При этом на место разреза брыжейки и аппендикса накладываются швы.
- Затем удаляют лишние жидкости, устанавливают дренажную систему (трубки для отвода продуктов воспаления), проводят санацию тампонами и электроотсосами.
- Разрез на брюшине зашивается специальными нитками. Закрывается доступ путём послойного сшивания тканей в обратном порядке от проникновения.
Доступы внутрь брюшины проводятся по следующим вариантам:
- Метод Волковича-Дьяконова, надрез по косой.
- Способ Ленандера. Разрез по продольной.
- Доступ с помощью поперечного разреза.
Дренаж выполняется в нескольких случаях:
- Разрыв аппендикса и развитие перитонита.
- Образование гноя в месте проведения операции.
- В забрюшинной клетчатке развивается воспаление.
- Неполная закупорка кровеносных сосудов, повреждённых в результате оперативного вмешательства. Неполный гемостаз артерий.
- Нет однозначных показаний для вырезания воспалённого органа.
- Произошло неполное погружение остатков отростка в тело слепой кишки.
Убирают дренаж спустя 2-3 дня, если заживление проходит без осложнений.
Процесс вырезания при лапаротомии идёт от 40 минут до одного часа. Если присутствуют осложнения (спаечная болезнь, неправильное расположение органа), то хирургический процесс длится от двух до трёх часов. Восстановительный процесс имеет продолжительность до недели. Рекомендуется соблюдение постельного режима в течение 2-3 суток от дня проведения операции. Наружные швы снимают на 7 или 10 день.
Существует и другой способ удаления, который менее травматичен – лапароскопия. Он ограничен в применении и имеет как показания, так и противопоказания по вырезанию.
Когда показано использование малоинвазивного удаления отростка:
- Первые сутки развития острой формы заболевания или лёгкая форма недуга.
- Недуг хронической формы.
- У ребёнка развивается острый аппендицит.
- Сопутствующие заболевания пациента, провоцирующие плохое заживление ран и последующее нагноение. К ним относятся диабет и лишний вес.
- Письменное заявление больного о применении лапароскопической аппендэктомии.
Рассмотрим случаи, когда использование метода запрещено или нежелательно.
Противопоказания общего характера:
- Последние месяцы беременности.
- Сердечно-сосудистые болезни острого типа. Недостаточность или инфарктное состояние.
- Дисфункция лёгких, провоцирующая дыхательную недостаточность.
- Плохая свёртываемость крови.
- Проведение общей анестезии нежелательно.
Противопоказания местного значения:
- Аппендицит развивается дольше суток.
- Развитие перитонита.
- Участки гнойных процессов с чёткими или размытыми краями.
- Спаечное заболевание в брюшине.
- Доступ к аппендиксу затруднён из-за неправильного местоположения.
- Вокруг органа, тонкой кишки и толстого кишечника располагаются воспалённые ткани с изменённой структурой – инфильтрат.
Операция по удалению осуществляется без специальной подготовки. При аппендиците процесс занимает минимум времени: устанавливается капельница, содержащая физраствор, вводятся антибиотические средства с широким спектром действия. В операционной больному вставляют трубку с анестезирующим раствором, который вводится ингаляционным способом. Лапароскопия проводится только под общим наркозом.
Удаление аппендицита проводят без разреза, с использованием специальных медицинских инструментов:
- Лапароскоп.
- Трубка для нагнетания углекислого газа, которая называется инсуффлятор.
- Лазер для отсечения отростка.
- Монитор, дающий возможность наблюдения за прохождением операции и осмотра внутренней ситуации.
Лапароскопия проходит несколькими этапами:
- Подготавливается место будущего вмешательства. Проделываются отверстия в области живота для введения мединструментов.
- Выполняется осмотр брюшной полости изнутри. В брюшную полость запускается углекислый газ, что позволяет более качественно повести ревизию.
- После нахождения аппендикс фиксируют за центр или конец. Затем производится отсечение: сначала брыжейки, а потом и самого органа. После вырезанного органа остаются культи отростка и соединительной ткани. На места отсечений накладываются швы: отдельно на брыжейку, отдельно на аппендикс. Орган выводят наружу с помощью троакара. Выполняется процедура осторожно и профессионально.
- Производится удаление гноя и других жидкостей, появившихся в процессе вырезания. При необходимости устанавливается дренаж.
- На отверстия, где были инструменты, накладываются швы.
Если на этапе осмотра были выявлены осложнения, входящие в состав противопоказаний к лапароскопии, то инструменты удаляют, проводится классический вырез.
Иногда после операции может понадобиться установка дренажных шлангов:
- Обнаружены признаки развивающегося перитонита.
- Кровеносные сосуды продолжают кровоточить.
- Хирург не имеет полной уверенности: удалили полностью орган или прошла неполная резекция.
Трубка выводится через прокол сбоку.
Длительность оперативного вмешательства составляет 30 – 40 мин. Осложнения могут увеличить время проведения до 3 часов.
Когда прооперировали, восстановительный процесс занимает 3 дня. Дренажная система удаляется на второй день. Физические нагрузки разрешаются по истечении 60 дней.
Эндоскопическое вмешательство в сравнении с лапаротомией имеет ряд преимуществ:
- Восстановление проходит в короткие сроки.
- На кожных покровах остаются малозаметные шрамы.
- После удаления болевой синдром практически отсутствует.
- Минимальное травмирование передней части брюшины.
- Во время лапароскопии есть возможность внимательного осмотра внутреннего содержания брюшной полости и выявления дополнительных патологических процессов.
- Двигательная активность кишечника быстро восстанавливается.
- Обязательный постельный режим отсутствует.
- После аппендицита осложнений практически нет.
Однако проведение малоинвазивного метода сопряжено с некоторыми трудностями:
- Необходимо дорогостоящее оборудование.
- Медицинский персонал нужно обучить.
- Общая анестезия.
- Врач-хирург утрачивает способность тактильного ощущения.
- Данные на монитор выводятся в плоском виде (двухмерное пространство).
источник
Лечение аппендицита всегда сопряжено с операцией. Перед хирургическим вмешательством пациенту назначают ряд анализов и изучают анамнез, после чего проводят удаление червеобразного отростка. После операции возникновение рецидивов невозможно.
Аппендицит – это острое заболевание, вызванное воспалительными процессами в полости аппендикса (червеобразного отростка). Симптоматика носит нетипичный характер и проявляется как режущая боль в нижней части живота, часто сопряженная с процессами интоксикации. Причины заболевания научно не установлены.
В младшем детском возрасте аппендикс играет роль «строителя иммунитета», но впоследствии он теряет свою функциональную нагрузку. Удаление отростка не является для организма опасным. Единственный эффективный метод лечения воспаления – полное иссечение аппендикса.
Аппендэктомия (операция по удалению аппендицита) может быть назначена в плановом или срочном порядке исходя из состояния пациента. В каждом случае показанием является острый/хронический аппендицит. Экстренное удаление проводят при:
- усиливающихся признаках интоксикации;
- разрывах абсцесса с распространением гнойного инфильтрата в брюшной полости;
- подозрениях на возможные разрывы.
Плановое удаление проводят через 60–90 дней после начала болезни, когда воспаление утихает.
Перед операцией больной сдает общий анализ мочи и крови, затем проходит УЗИ, коагулограмму и рентген. Пациентам женского пола рекомендовано пройти обследование у гинеколога на предмет выявления патологий маточных придатков.
ВНИМАНИЕ! Если требуется срочное удаление аппендикса (больной испытывает сильные боли, высока вероятность разрыва отростка) подготовительные мероприятия сокращают до минимума.
Перед операцией пациенту надежно перевязывают вены, вводят катетер в мочевой пузырь для выведения жидкости искусственным путем. В обязательном порядке больным показана клизма.
Последний этап подготовки – введение анестезии или наркоза, подготовка рабочего поля путем обеззараживания кожи и выбривания волос.
Общий наркоз показан пациентам с высоким ИМТ, расстройствами психики и нервными припадками (шоковым состоянием) перед операцией. Женщин с установленной беременностью и пациентов худощавого телосложения (когда доступ к аппендициту не осложнен большой травматизацией тканей при создании открытого доступа в брюшную полость) оперируют под местным обезболиванием.
Подготовительные процедуры в совокупности занимают около 2 часов.
Традиционную аппендэктомию делят на два этапа: создание доступа посредством разреза по линии между пупком и подвздошной костью, удаление червеобразного отростка. Размер операционного сечения равен 8 сантиметрам (сечение ориентируется на точку Мак-Брунея). Хирург поэтапно рассекает кожу, жировую и соединительные волокна мышечной ткани. Мышцы при этом не разрезаются, а раздвигаются в стороны. Затем в брюшной области врач ориентируется на купол слепой кишки и вытягивает ее через разрез. Когда часть органа, сообщенная с аппендиксом, оказывается на поверхности, воспаленный фрагмент иссекают одним из двух способов:
Ретроградная аппендэктомия показана при спайках, локализации отростка за слепой кишкой или в забрюшинной области.
После удаления аппендикса и осмотра брюшной полости ткани послойно ушиваются. Финальный шов накладывают глухим методом, без дренажного просвета (если нет показаний в виде развития перитонита, воспалительных процессов и т.д.).
Лапараскопическая операция – это удаление аппендицита малоинвазивным методом. Процедура является полноценной альтернативной классическому способу, но имеет ряд противопоказаний.
Операция возможна если воспалительный процесс не перекинулся на ближайшие органы, и пациент чувствует себя удовлетворительно (нет признаков острого приступа).
- неточный диагноз, который можно уточнить во время лапароскопии;
- наличие тяжелых патологий (диабет, ожирение);
- сопутствующие гинекологические заболевания.
В области пупка хирург формирует небольшой разрез. В брюшной полости нагнетается газ, чтобы расширить рабочую площадь. Через разрез вводят лапароскоп и осматривают полость, чтобы убедиться в отсутствии патологических процессов, которые могут спровоцировать осложнения.
На втором этапе операции хирург вводит инструменты через доступ в районе лобка и правого подреберья, фиксирует аппендикс, ограничивает сосуды посредством перевязки и иссекает брыжейку. После этого аппендикс иссекается и вынимается из брюшной полости. Если нужно провести дренаж, хирург устанавливает трубку и зашивает разрезы.
Процедура занимает 1,5 часа. Время реабилитации при использовании данной методики составляет 4 дня.
Удаление аппендикса не имеет противопоказаний, кроме тех случаев, когда врачебное вмешательство не целесообразно ввиду агонального приступа у пациента.
Противопоказания имеет лишь лапароскопический метод иссечения аппендицита:
- более 24 часов от начала активного развития заболевания;
- перитонит и локальные воспаления в полости слепой кишки;
- болезни сердечно-сосудистой системы (декомпенсированная сердечная недостаточность, инфаркты).
Операция отличается минимальными рисками, и осложнения в ходе хирургического вмешательства могут возникнуть лишь при условии нестандартного расположения аппендикса внутри брюшной полости.
Осложнения реабилитационного периода:
- гнойные процессы в области шва;
- перитонит;
- образование спаек;
- внутренние кровотечения;
- тромбоэмболия;
- расхождение швов на сосудах;
- сепсис.
ВНИМАНИЕ! Нагноение шва встречается у каждого пятого пациента. Состояние не является опасным при своевременной реакции и правильном уходе за раной.
Послеоперационный период сопровождают выраженные болевые ощущения. Состояние корректируется приемом обезболивающих средств (таблетки или внутримышечные инъекции).
Динамика зарастание шва зависит от метода удаление аппендикса и индивидуальных особенностей больного. В этот период нельзя напрягать пресс. Пациент должен контролировать приступы кашля и смеха, чтобы не спровоцировать расхождение тканей в месте хирургического надреза. Физиопроцедуры помогают ускорить восстановительный процесс и сделать шов менее выраженным.
ВНИМАНИЕ! Несмотря на то что больному показан постельный режим, в первый же день после операции необходимо начинать легкие прогулки. Это позволяет не допустить образование спаек.
Важная часть реабилитации – диета. После хирургического вмешательства пациент переходит на жидкое питание: кисели, каши, обезжиренные йогурты, бульоны и т.д. Запрещены к употреблению продукты, провоцирующие газообразование, жирная пища и специи. Чтобы не нагружать желудок, придется отказаться от жареного (в пользу вареных и тушеных блюд).
Через три недели можно постепенно возвращаться к привычному режиму питания.
Во время восстановительного периода организму требуется больше воды, чем в обычной жизни. Дневную норму необходимо довести до 1,5–2 литров.
источник
Аппендэктомия в современных условиях – это единственный надежный метод лечения большинства форм воспаления червеобразного отростка. В среде людей, далеких от медицины, воспаление аппендикса служит причиной многочисленных обоснованных и необоснованных страхов. Представленная ниже информация, доступная широкому кругу читателей, может быть использована в качестве памятки перед операцией по удалению аппендицита.
Ощущение страха – естественная защитная реакция человека, помогающая избегать опасных жизненных ситуаций. Страх – плохой советчик при заболеваниях, сопровождаемых болевыми ощущениями. Боль – сигнал о том, что организм перестал самостоятельно справляться с внутренней проблемой. Неутихающие на протяжении 3-4 часов колики в животе – признак серьезности проблемы со здоровьем и один из симптомов аппендицита, а также повод для срочного обращения в лечебное учреждение.
Причины боли всегда связаны с:
раздражением нервных окончаний продуктами воспаления;
сдавливанием (спазмами), растяжением и травмами нервных волокон.
Физическую боль, как правило, можно прекратить фармацевтическими препаратами. Однако без комплексного лечения, а иногда и радикального хирургического вмешательства, нельзя прекратить патологический процесс – воспаление аппендикса. При сохранившемся очаге болезни боль рано или поздно вернется.
Другие фобии (по опросам больных) связаны с опасениями:
доверия своей жизни хирургам;
неблагоприятного исхода операции;
В отношении первых трех фобий – в некоторой мере опасения оправданы, но позднее обращение в лечебное учреждение только увеличивает риски. Операция из обычной процедуры превращается в сложную манипуляцию.
Что касается сомнений в правильности диагноза, действительно, признаки аппендицита не всегда соответствуют описаниям в медицинской литературе, а характерная для аппендицита симптоматика может быть проявлением иных опасных заболеваний, например:
болезней желудочно-кишечного тракта – это язвы желудка, 12-перстной кишки, закупорки тонкого отдела кишечника, дивертикула Меккеля (слепой вырост кишки, по виду похож на аппендикс), аппендикулярного инфильтрата, периаппендикулярного абсцесса, рака или прободения кишки, панкреатита, холецистита;
болезней мочеполовой системы – воспаления или непроходимости мочеточников, воспаления придатков, патологических спазмов при овуляторных циклах;
инфекционных заболеваний – брюшного тифа, дизентерии и других.
Много казуистических заболеваний маскируются под аппендицит. Диагностические ошибки бывают, однако они редко носят фатальный для пациента характер. С внедрением в практику лапароскопии количество ошибок существенно снизилось.
Фобии, связанные с особенностями физиологического состояния больного и трудностью диагностики в этот период, а именно:
беременность – естественный страх за жизнь плода, который сочетается с искаженной сдавлением внутренних органов клинической картиной;
старость – сочетается с наслоением разнообразных хронических заболеваний;
детский возраст – в силу понятных причин фобии характерны для родителей с гипертрофированными опасениями за здоровье своего ребенка.
Современная диагностическая техника и хирургические технологии позволяют найти оптимальное, безопасное лечение, подходящее для каждого конкретного случая в любом возрасте и при любом физиологическом состоянии.
Удаление аппендицита . В зависимости от клинической ситуации, операция проводится экстренно или по плану.
Экстренная операция. Показанием является острая стадия или обострение хронического воспаления. Операцию проводят через два-четыре часа после поступления больного в клинику. Экстренность обусловлена быстрым развитием опасного состояния (перитонит, перфорация стенок отростка, излияние гноя в полость живота).
Плановая операция. В случае запрета экстренного вмешательства операцию проводят после устранения угроз. Время проведения плановой операции определяется, исходя из сроков паллиативного (устраняющего угрозы) лечения и восстановления.
Аппендэктомия относится к категории операций, выполняемых экстренно, поэтому все необходимые процедуры в приемном покое проводят максимально быстро.
Регистрация пациента – обязательное условие пребывания в лечебном учреждении. Для ускорения заранее подготовьте необходимые документы:
паспорт гражданина РФ или заменяющий его документ (военный билет);
полис медицинского страхования (обязательного или добровольного);
карточку страхового номера индивидуального лицевого счета (СНИЛС);
амбулаторную карту, если имеется (обычно она находится в поликлинике по месту жительства, но иногда выдается на руки).
Некоторые проблемы с получением бесплатного удаления аппендикса могут возникнуть у лиц, не имеющих гражданства нашей страны.
Это не означает, что им будет отказано в экстренной помощи, однако для исключения проблемы следует заранее получить полис ОМС (обязательного медицинского страхования). Для получения полиса обращайтесь в ближайшую страховую компанию, имеющую хорошую деловую репутацию на рынке страхования. Полис в виде пластиковой карточки изготавливается месяц, а временный полис выдается в день обращения.
Внимание! Иностранным гражданам, временно или постоянно проживающим на территории РФ, полис ОМС выдается на основании ст. 10 Федерального закона РФ от 29.11.2010 N 326-ФЗ.
Наличие временного или постоянного полиса ОМС обязательно для всех категорий граждан, поступивших в лечебное учреждение.
Дополнительно необходимо предъявить:
для беженца – удостоверение беженца или копию ходатайства о предоставлении этого статуса (жалобы по поводу его лишения);
для лица без гражданства, временно проживающего на территории нашей страны – удостоверение личности с отметкой о разрешении нахождения в РФ.
для иностранного гражданина, временно находящегося в нашей стране – паспорт страны проживания гражданина с отметкой миграционной службы РФ о временном разрешении нахождения в нашей стране.
для иностранного гражданина, постоянно находящегося в нашей стране – паспорт иностранного государства и вид на жительство в РФ.
Проблему значительно упростит обращение в клинику, оказывающую платные услуги, в том числе, по линии добровольного медицинского страхования (ДМС).
Проводится хирургом в условиях ограниченного временного отрезка.
Показаниями для операции могут быть результаты клинического обследования с яркими симптомами »острого живота» без подтверждения очага патологии в аппендиксе. Такая стратегия вполне оправдана, так как кроме аппендицита причинами экстренного оперативного вмешательства являются похожие на аппендицит заболевания органов брюшной полости. В ходе операции после осмотра кишечника и органов брюшной полости лечебная тактика может быть скорректирована хирургом.
Последовательность диагностических процедур:
Осмотр: общий – обращают внимание на позу больного, его походку, местный – состояние брюшной стенки (увеличение, уменьшение, симметричность сторон);
Пальпация (ощупывание) – обращают внимание на болезненность в месте приложения силы, а также берут болевые пробы и применяют внутреннюю пальпацию – ректальную, вагинальную;
Перкуссия (постукивание) – используется для выявления болевой и тактильной (на прикосновение) чувствительности;
Лабораторные исследования крови – подсчет количества лейкоцитов, определение соотношения разных видов лейкоцитов в окрашенном мазке и скорости оседания эритроцитов, мочи – общий анализ. По показаниям могут быть включены другие исследования, например, исследование на беременность у женщин. К сожалению, стандартные лабораторные исследования показывают только общую картину, характерную для воспаления.
Инструментальные методы – обзорная рентгенография живота, рентгенография или компьютерная томография с контрастом, УЗИ и его модификации.
Дифференциальная диагностика. При неясной, слабовыраженной клинике и при отсутствии четких показаний для экстренной аппендэктомии диагностику продолжают до выяснения причин. В качестве метода дифференциальной диагностики наиболее часто используют лапароскопию.
В период подготовки к операции анестезиолог проводит исследование сердечно-сосудистой системы и собирает аллергологический анамнез на случай непереносимости фармакологических средств для наркоза.
При необходимости проводят внутривенную капельную инфузию изотоническим раствором с целью поддержания тонуса, снятия интоксикации и предотвращения обезвоживания, а также постановку зонда в желудок с целью эвакуации содержимого.
В силу различной тяжести клинического состояния пациентов, поступивших на операцию, последовательность диагностических исследований может частично изменяться.
Подготовка включает в себя обработку кожи живота, выбривание участков оволосения, обезжиривание и дезинфекцию кожи в области операционного поля.
Если до операции становятся известны случаи аллергии у пациента на растворы для дезинфекции кожи, химические вещества и лекарства, анестезиолог корректирует свои действия.
До проведения операции по просьбе больного и сопровождающих его близких людей возможно проведение беседы о предстоящей манипуляции с предоставлением сведений о сути операции, способах обезболивания и возможных осложнениях. Но так как операция экстренная, эта беседа иногда не проводится.
Операционный период включает в себя:
введение пациента в состояние наркоза;
послойное рассечение брюшной стенки;
ревизию брюшной полости и расположенных в ней органов, осмотр аппендикса и части кишечника (примерно 50 см до и столько же после места его отхождения);
резекцию аппендикса, ушивание краев удаленного отростка;
стягивание и ушивание брюшины рассасывающимися нитками (швы не снимают);
стягивание кожи и наложение прерывистых (снимаемых) швов.
При наличии осложнений (излияние содержимого отростка в брюшную полость), проводят санацию полости и закрепляют временный дренаж с целью эвакуации продуктов воспаления за пределы организма. Снимают этот дренаж до снятия операционных кожных швов, сразу после стабилизации состояния организма.
Время проведения операции. Нормативы отсутствуют, она может длиться от 40 минут до 2-3 часов, в зависимости от тяжести патогенеза, телосложения, возраста пациента, расположения отростка в брюшной полости и множества других факторов.
Обезболивание – важный этап операции. От качества обезболивания зависит время операции, скорость заживления операционной раны, вероятность операционных и послеоперационных осложнений.
При удалении отростка используют три варианта обезболивания:
Все методы при правильном выполнении обладают адекватным обезболивающим эффектом. Первые два метода предполагают нахождение оперируемого в сознании в период выполнения операции, в связи с этим они противопоказаны для:
детей младшего возраста – неконтролируемое беспокойство маленького ребенка мешает выполнению аппендэктомии;
пациентов с перитонитом – обширная операция предусматривает санацию кишечника, при этом возможно рефлекторное напряжение мышц брюшной стенки;
пациентов, которым проводится лапароскопическая операция – манипуляции внутри брюшной полости медицинским инструментом у человека, находящегося в сознании, вызывают рвотный рефлекс и спазм мышц брюшной стенки, а миорелаксанты для подавления указанных явлений не применяют без общего наркоза с контролируемой вентиляцией легких.
пациентов с повышенной возбудимостью, индивидуальной непереносимостью новокаина и его производных.
Несмотря на то, что методы местной анестезии считают устаревшими, они доказали свою эффективность и безопасность при умелом выполнении.
Цель – обеспечить безболезненное послойное разрезание и сшивание кожи и брюшной стенки.
Порог болевой чувствительности кишечника значительно ниже, для его обезболивания периодически добавляют раствор новокаина в брюшную полость, или используют другие препараты.
Принцип метода – послойное под давлением, создаваемым шприцом, пропитывание 0,25% раствором новокаина слоев кожи, мышц и тканей брюшной стенки. В результате нагнетания раствора под давлением создается обширная новокаиновая прослойка под операционным полем, блокирующая проведение болевых импульсов. Во время операции приходится постоянно повторять эту процедуру.
Практическая ценность заключается в простоте исполнения и возможности контроля основных физиологических показателей оперируемого без сложного медицинского оборудования. Операция может быть успешно выполнена в примитивных условиях.
Недостатки – новокаин не снимает рвотный рефлекс; во время операции приходится постоянно инъецировать раствор новокаина.
Цель аналогична цели метода ползучего инфильтрата. Принцип основан на блокаде проведения нервных импульсов через нервные пучки, иннервирующие кишечник, посредством введения обезболивающих препаратов в пространство, окружающее нервный узел, из которого расходятся пучки нервов. Методика сложная в сравнении с тугой инфильтрацией. От анестезиолога требуется хорошее знание топографических ориентиров места введения иглы и расположения нервных узлов.
В качестве анестетиков используют растворы разной концентрации (бупивакаин, лидокаин, ропивакаин).
быстрота наступления эффекта;
небольшие дозы обезболивающего препарата;
надежная анестезия, нет необходимости постоянно добавлять анестетик;
возможность сочетания различных методик.
Недостаток – сложность выполнения.
Пациент вводится в сон и выводится из состояния общего наркоза поэтапно. В период наркотического состояния анестезиолог контролирует сердечнососудистую и дыхательную системы оперируемого.
Этапы наркоза состоят из премедикации, введения препаратов, собственно наркоза и выведения из этого состояния:
Премедикация. Цели – повысить устойчивость организма перед операцией, обеспечить стабильную работу сердца и легких в период операции;
Вводный наркоз или индукция. Цели – постепенное доведение оперируемого до состояния наркоза, адаптация сердца и дыхания к условиям наркоза. В это время при необходимости проводится введение миорелаксантов и делается интубация трахеи для искусственной вентиляции легких. Продолжительность периода – 10-15 минут;
Поддержание анестезии. Цели – поддержать стабильный уровень основных функций организма и отсутствие болевой чувствительности. Продолжительность периода соответствует времени операции. В ходе операции допускается дробное добавление препаратов;
Выведение из наркоза. Цели – удаление метаболитов наркоза, восстановление жизненных функций и переход организма на самостоятельное функционирование.
В качестве лекарственных препаратов для общего наркоза при аппендэктомии используют сильнодействующие фармацевтические средства ограниченного доступа.
Возможные осложнения этого этапа контролируются анестезиологом. В группу риска входят пациенты с гиперчувствительностью и сопутствующими заболеваниями, ослабляющими работу сердца и органов дыхания.
Общие принципы выполнения разреза брюшной стенки:
Разрез делается послойно. Это позволяет контролировать процесс и, в случае необходимости, вовремя легировать кровеносные сосуды, что снижает риск травматизации мышц и апоневрозов;
Длина разреза строго не регламентируется, она должна быть достаточной для работы хирурга. Слишком малый разрез создает проблемы при извлечении и ревизии внутренних органов, вправлении сальника и петель кишечника в брюшную полость, а слишком большой – увеличивает время сшивания тканей и усугубляет риски в период заживления раны;
Мышцы, апоневрозы и сальник разъединяют тупым методом, то есть, делают малый прокол, а далее инструментами и руками их разъединяют вдоль волокон.
На данном этапе опасны кровотечения, не замеченные при разъединении кровеносных сосудов брюшной стенки. При недостаточном обезболивании рефлекторно повышается внутрибрюшное давление, возможно неконтролируемое выпадение сальника и петель кишечника. Все эти риски учитываются хирургом.
После разъединения брюшной стенки отодвигается сальник и проводится осмотр внутренних органов. При необходимости петли кишечника извлекают за пределы живота. Параллельно находят воспаленный аппендикс.
При исследовании червеобразного отростка, внутренних органов и петель кишечника обращают внимание на видимые морфологические дефекты стенок брюшины и исследуемых органов. При обнаружении изменений хирург поступает в соответствии с инструкциями и собственной интуицией. При неосложненном аппендиците операция переходит в завершающую стадию. В случае осложнений алгоритм действий иной.
При осмотре внутренних органов под местной анестезией следует опасаться рвотного рефлекса в ответ на подтягивание петель кишечника. Опасность заключается в неконтролируемом выпадении петель кишечника, самопроизвольном разрыве аппендикса и инфицировании брюшной полости. Эти риски учитываются хирургом и анестезиологом.
Аппендикс подтягивается к краю операционной раны и извлекается за её пределы. Обеспечивается изоляция отростка от брюшной полости, методика подробно описана в учебниках и пособиях. В качестве шовного материала используют кетгут или синтетические самопроизвольно рассасывающиеся нити.
Принцип наложения погружного кисетного шва на культю аппендикса заключается в стягивании отростка таким образом, чтобы края раны погрузились вовнутрь культи, а внешняя сторона отростка соединилась серозными оболочками к центру. Такой способ ушивания позволяет ожидать максимально быстрого заживления и герметизации аппендикса.
Риски связаны с возможным загрязнением брюшной полости, инструментов и операционного белья при неаккуратном разъединении тканей, а также с несостоятельностью хирургических швов и узлов.
Соединение брюшной стенки производится нитями, рассасывающимися через некоторое время, а сшивание кожи – прерывистыми швами (в среднем выполняется 7-10 стежков). В качестве шовного материала используют прочные шелковые или синтетические нити. Швы на коже снимают через 7-10 дней. Возможные риски связаны с разрывом нитей и узлов.
Период восстановления длится от окончания операции до снятия швов на коже. Продолжительность периода увеличивается при сложной аппендэктомии. Последовательность действий медперсонала при неосложненном аппендиците довольно проста.
В ранний послеоперационный период (первый день):
проводят (при необходимости) детоксикацию организма больного;
следят за признаками возможного послеоперационного кровотечения, пареза кишечника и/или мочевого пузыря.
В средний и поздний послеоперационный период (на второй – десятый день):
следят за восстановлением функций физиологических отправлений больного (дефекация, мочеиспускание), в случае необходимости принимают меры;
следят за возможным развитием послеоперационных осложнений (контроль температуры тела, аппетита, состояния послеоперационных швов, наличия болей).
После неосложненной операции больной находится в стационаре не более десяти дней. Вставать после операции можно с разрешения врача, обычно на третий-четвертый день (индивидуальная рекомендация!). Для предотвращения расхождения швов иногда следует носить бандаж или обвязывать живот полотенцем. В первый день после операции дают питье. Со второго дня показано питание по рекомендованному врачом-диетологом рациону.
Своевременно информируйте врача при:
невозможности дефекации и/или мочеиспускании без сильного натуживания;
болях в животе и в области швов;
намокании швов и неприятных ощущениях при движении.
Их снимают после заполнения операционной раны здоровой грануляцией (корочкой). В обычных условиях это седьмой, иногда десятый день. Швы снимают в процедурном кабинете. Выписывают больного только после снятия швов. Внимание! Несколько дней после выписки из больницы следует быть осторожными при физическом напряжении – даже у хорошо зажившей операционной раны края могут разойтись.
Причина – несоблюдение режима после выписки из больницы. Разойтись могут и внутренние, и внешние швы.
1. Определить разрыв внутренних швов (на брюшной стенке) можно по следующим признакам:
выпячивание (грыжа) кожи в области операционной раны, кожа при этом без нарушения целостности;
при легком надавливании места выпячивания стенки живота ощущается желеобразное или чуть более твердое образование – это сальник;
боль, провоцирующая рвоту – это признак выхождения под кожу петель кишечника, однако обычно сальник препятствует выпадению кишок.
Принять горизонтальное положение на твердой поверхности;
Если после принятия горизонтального положения выпячивание ушло внутрь, обвязать живот полотенцем;
Спокойно ждать врача: беспокойство и натуживание только усугубляют расхождение раны.
2. Определить расхождение наружных (кожных) швов можно по следующим признакам:
в месте разрыва зияет рана красного (алого) цвета – это брюшная стенка, на ней есть шов, который предотвращает выпадение кишечника;
место раны кровоточит, или рана сухая.
Принять горизонтальное положение, вызвать скорую помощь;
Прикрыть рану стерильной салфеткой, давить на нее нельзя, в отличие от ситуации с расхожденим внутренних швов.
Осложнения после аппендэктомии разделяют на ранние и поздние. Мы остановимся на основных проявлениях осложнений, которые иногда беспокоят больных после удаления аппендикса.
Субфебрильная лихорадка – частый спутник воспаления червеобразного отростка и один из симптомов заболевания. Повышение температуры – сигнал о наличии очага воспаления. На первом этапе заболевания это полезный сигнал – значит, организм сопротивляется. Кратковременное повышение температуры после удаления аппендицита не представляет опасности, проходит самостоятельно или после нескольких лечебных процедур.
Опасность представляет гипертермия после удаления аппендицита (в течение месяца), если она протекает на фоне:
В отдельных случаях температура после удаления аппендицита держится очень долго, иногда до трех-шести месяцев. В этом случае необходимо провести углубленное обследование. Возможно причина в рефлекторном нарушении терморегуляции.
Боли – результат воспаления швов, образования спаек или начинающегося перитонита. Возможно сохранение боли от сопутствующей патологии, которая не была устранена во время аппендэктомии.
Нужно обратиться к хирургу в поликлинику по месту жительства, либо к хирургу, проводившему операцию.
Спайки – это фиброзно-волокнистая ткань, результат слипчивого воспаления. Они приводят к соединению между серозными оболочками разных петель кишечника. Причины слипчивого воспаления непредсказуемы, иногда патологию провоцируют микроорганизмы, попавшие в брюшную полость в период операции, но считается, что спайки возникают у малоподвижных людей, а также в пожилом возрасте.
Спайки, образовавшиеся на кишечнике после аппендицита, проявляются повышенной болезненностью при переполнении кишечника пищей и газами, а также при усилении перистальтических сокращений кишок. Лечить спайки сложно, так как фиброзная ткань спаек пронизана кровеносными сосудами и нервами.
Перитонит возникает в результате перфорации отростка. Соответственно, операцию по удалению аппендицита проводят с учетом тяжести патогенеза, при этом санируют кишечник, накладывают дренаж, поддерживают постоянный отток воспалительного экссудата и назначают комплексное лечение в послеоперационный период.
Перитонит после аппендэктомии – явление, прогнозируемое у лиц:
с хроническими патологиями;
имеющих в анамнезе тяжелое предоперационное состояние.
Симптомы перитонита – высокая температура, болезненность и твердость стенки живота, масштабная интоксикация.
Послеоперационная грыжа – результат разрыва брюшной стенки в месте операционного разреза через некоторое время после операции. Грыжа является результатом сочетания следующих факторов: плохого сращения краев операционной раны, сильного натуживания или тупой травмы живота в области операционной раны. Проявляется выпячиванием стенки живота в месте послеоперационного шва. Действия человека, у которого образовалась грыжа после аппендицита, подобны тем, которые рекомендованы пациентам с расхождением внутренних швов (см. выше).
При неосложненной операции аппендэктомии период от операции до выхода на работу составляет в среднем три недели, при этом первая неделя проходит в хирургическом отделении.
Нет общих рекомендаций, как вести себя после операции по удалению аппендицита. Одни пациенты уже на следующий день после вмешательства встают и начинают передвигаться, другим для этого необходимо несколько дней. Восстановление происходит быстрее у молодых и худощавых людей.
Общие рекомендации, уместные для всех категорий выздоравливающих после аппендэктомии без осложнений:
совершайте короткие пешие прогулки;
посоветуйтесь с врачом, в каких случаях необходимо носить послеоперационный бандаж (обычно он показан для тучных людей или при длительных передвижениях);
выполняйте умеренные физические упражнения, плавайте (погружение в воду возможно после формирования рубца – уплотнения в месте разреза кожи);
секс возможен через две недели после удаления аппендицита;
рацион в течение первого месяца после операции должен состоять из легкоусвояемой пищи.
Реабилитация при осложнениях после аппендэктомии осуществляется исходя из индивидуальных особенностей патологии и больного.
Автор статьи: Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог
Образование: Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
20 причин есть тыквенные семечки — самые полезные семечки в мире — каждый день!
Лучшие диеты на 3 дня — «минус 3 кг»
Симптоматика категории больных не отличается. В возрасте до двадцати лет чаще болеют юноши и мальчики. Замечено, что у мужчин чаще диагностируются разрывы и некроз слепого отростка кишечника. В возрасте старше двадцати лет чаще болеют женщины. У девочек с двенадцати лет и старше, при клиническом обследовании, следует обязательно учитывать.
Обычно воспаление аппендикса происходит непредсказуемо. Это может произойти как в выходные дома, так и в детском саду, и на прогулке, и даже в гостях. У детей до 3 лет с самого начала заболевания можно заметить отклонения в поведении: они отказываются есть, капризничают, плохо спят и.
В первую очередь подумать об аппендиците вас могут заставить боли в области живота. Чаще всего, если это воспаление аппендикса, то боль локализуется в основном с правой стороны или в районе пупка. Боль может со временем переместиться из центра живота вправо и опуститься вниз, но не доходить до.
Аппендицит — воспаление червеобразного отростка. Яркая клиническая симптоматика, многочисленные нюансы, острого, хронического воспаления делают постановку диагноза, хирургическое лечение аппендицита одновременно легкой и сложной врачебной задачей. Удаление аппендицита (аппендэктомия) – единственный способ радикального лечения острой и хронической формы заболевания.
В первую очередь необходимо знать, что воспаление аппендикса не происходит мгновенно, а развивается постепенно, годами.При своевременном лечении интоксикацию кишечника можно уменьшить или, по крайне мере, минимизировать. Рассмотрим наиболее часто используемые народные средства, которые могут помочь при.
В первые 12 часов после операции вообще нельзя употреблять пищу, но в основном, аппетита и так нет. При хорошем самочувствии, в конце первых суток разрешается выпить немного рисового отвара, куриного нежирного бульона или фруктового сладкого киселя.При этом питание должно быть дробным, пищу нужно принимать небольшими порциями по 5-6 раз в день.
Аппендектомия предполагает щадящий режим на протяжение месяца после операции. Тяжелые физические нагрузки противопоказаны 3 месяца. Это значит, что пациенты имеют право находиться на больничном листе 30 дней с момента выполнения операции. Нагрузки в объёме обычного быта.
источник
Аппендицит – это острое хирургическое состояние, которое отличается воспалительным процессом в червеобразном отростке слепой кишки. Это достаточно опасное явление, которое нуждается в срочной врачебной помощи. Своевременное удаление аппендицита поможет избежать отрицательных последствий для здоровья.
При воспалении отростка нельзя обойтись без его удаления. Как правило, такая операция проводится в срочном порядке. Сегодня все популярнее становится лапароскопический метод – в этом случае отросток удаляют через маленькие разрезы, которые выполняют в передней брюшной стенке. Все хирургические манипуляции контролируют небольшой камерой, которую вводят в одно из полученных отверстий.
При этом многие врачи прибегают к традиционной операции по удалению аппендицита – аппендэктомии. В этом случае делают полостной разрез, через который и осуществляется извлечение аппендикса.
При развитии острого аппендицита проводится минимальная подготовка. Перед проведением хирургического вмешательства нельзя пить и есть. Нужно удалить волосы с лобка и брюшной стенки, обезжирить и продезинфицировать кожу живота. Если до операции на аппендицит пациент имел аллергические реакции на лекарственные вещества, об этом непременно следует проинформировать анестезиолога.
В большинстве случаев при выполнении операции на аппендицит выполняется общая анестезия. Иногда делают регионарный наркоз – в частности, эпидуральное обезболивание.
Благодаря применению наркоза перед проведением операции удается обеспечить пациенту крепкий сон и полное отсутствие боли. При проведении аппендэктомии присутствует угроза проникновения содержимого желудка в легкие. Чтобы предотвратить это опасное состояние, во время выполнения операции используется интубация трахеи. В этом случае в трахею вставляют специальную дыхательную трубку.
Регионарный наркоз считается более безопасным. Однако при проведении операции аппендицита такую анестезию используют очень редко. Это связано с тем, сколько требуется времени для выполнения наркоза. Обычно для этого нужно около 20-40 минут, что не всегда устраивает хирургов. Помимо этого, спинальная анестезия не во всех случаях гарантирует полное обезболивание, что требует от врача изменения тактики обезболивания. Потому при вырезании аппендицита зачастую применяют общий наркоз.
В настоящее время угроза развития осложнений общей анестезии очень невелика, поскольку применяются современные лекарственные препараты. Врач может использовать такие средства, как пропофол, десфлюран, изофлюран.
При выполнении традиционной аппендэктомии над областью червеобразного отростка выполняют разрез 8-10 см. При этом разрезаются не только кожные покровы, но и стенки живота. После этого хирург тщательно изучает отросток, который в большинстве случаев находится в правой части живота. Непременно нужно осмотреть область вокруг аппендикса, чтобы удостовериться в отсутствии сопутствующих заболеваний. Только после этих действий проводят удаление отростка.
Иногда возникает ситуация, когда аппендикс оказывается в норме, а присутствует другое заболевание – к примеру, воспаление маточных придатков. В такой ситуации решение о последующих действиях принимают в момент операции.
Если причины, которые препятствуют удалению аппендикса, выявлены не были, отросток все-таки удаляют. Это необходимо делать даже в том случае, если он здоров. Считается, что значительно лучше удалить здоровый аппендикс, чем пропустить начало развития аппендицита.
Отросток и соединительную часть перерезают, что позволяет освободить аппендикс от связи с кишечником. После этого отверстие в кишке следует зашить. Если присутствует абсцесс, его нужно осушить при помощи дренажа. В этом случае наружу выводятся резиновые трубки, после чего зашивают разрез. Сшивание краев брюшной стенки проводят с помощью нитей, которые спустя определенное время рассасываются.
Многие люди задаются вопросом, сколько длится такая операция. Все зависит от сложности вмешательства и наличия осложнений. Обычно на это требуется от получаса до нескольких часов.
При проведении лапароскопической операции на аппендицит выполняют небольшой прокол, через который в брюшную полость вводят лапароскоп – тонкую оптическую систему с видеокамерой. При помощи данного устройства хирург имеет возможность визуализировать содержимое живота. При выявлении патологии червеобразный отросток нужно удалить посредством специальных эндоскопических инструментов.
Конечно же, эта операция по вырезанию аппендицита имеет немало преимуществ. Благодаря такому виду вмешательства удается существенно снизить болевые ощущения, поскольку их источником обычно являются большие разрезы. Кроме того, лапароскопия обеспечивает сокращение периода реабилитации, что связано с минимальным количеством повреждений.
Такое вмешательство имеет бесспорный косметический эффект, который позволяет избавиться от следов операции. И, наконец, основное достоинство заключается в том, что врач может с помощью лапароскопии поставить правильный диагноз. Эта особенность имеет значение в том случае, если специалист сомневается в наличии аппендицита.
Через сколько выписывают после операции? Если не было перфорации отростка, пациента могут выписать уже на следующий день. При разрыве аппендикса человек нуждается в более продолжительном лечении, которое может составлять 4-7 дней.
Восстановление начинается после завершения операции на аппендицит и длится до снятия швов. Длительность этого периода времени может существенно увеличиться при развитии осложнений. В ранний послеоперационный период проводится такая последовательность действий:
- детоксикация организма пациента;
- контроль возможного кровотечения, пареза мочевого пузыря или кишечника.
Средний и поздний период после операции требует реализации таких мероприятий:
- контроль над восстановлением физиологических функций пациента – мочеиспускания и дефекации;
- наблюдение за развитием осложнений – для этого измеряют температуру тела, контролируют аппетит, оценивают состояние швов.
Через сколько можно вставать после операции аппендицита? Обычно врачи рекомендуют делать это через три-четыре дня. Чтобы предотвратить расхождение швов, рекомендуется носить бандаж. В первый день после проведения вмешательства пациенту дают питье. Затем нужно питаться в соответствии с рационом, назначенным врачом. Применение антибактериальных препаратов после операции осуществляется исключительно при появлении осложнений.
Очень важно информировать специалистов при появлении следующих проблем:
- сложности при дефекации или мочеиспускании;
- болевые ощущения в районе швов;
- намокание швов, дискомфорт при движениях.
Многие пациенты интересуются, через сколько снимают швы после операции. Обычно это делают в том случае, если операционная рана заполняется нормальной грануляцией. Чаще всего данный процесс происходит на 7-10 день. Очень важно соблюдать осторожность после выписки, ведь при любом физическом напряжении швы могут разойтись.
Удаление аппендикса – достаточно распространенное хирургическое вмешательство, которое проводится при воспалении червеобразного отростка. Чтобы предотвратить осложнения после операции, очень важно придерживаться всех рекомендаций врача и принимать все необходимые медикаментозные препараты.
источник