Глава V. Ошибки диагностики острого аппендицита у детей
У детей, в основном младшего возраста, направленных в стационар с подозрением на острый аппендицит, боли в животе часто связаны с копростазом. По данным ряда авторов, копростаз встречается в 10-15% случаев.
Характерные признаки копростаза, легкое вздутие живота и разлитая болезненность при пальпации, отсутствие повышенной температуры тела и явлений интоксикации. Гипертоническая клизма в этих случаях является прекрасным диагностическим и лечебным мероприятием, которое устраняет все сомнения.
МЕЗАДЕНИТ ИЛИ ОСТРЫЙ АППЕНДИЦИТ?
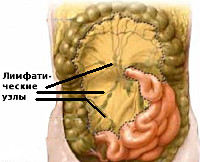
У детей школьного возраста наряду с общими признаками острого аппендицита чаще отмечаются реакции лимфатических узлов брыжейки и кишечника на различные процессы в кишечнике и червеобразном отростке. Иногда набухание и увеличение лимфатических узлов может быть не связано с острым аппендицитом, но болевая реакция у ребенка при этом такова, что хирург нередко сомневается: не острый ли это аппендицит? В подобной ситуации ребенка приходится госпитализировать, наблюдать за ним, неоднократно осматривать, и, только убедившись, что наиболее выраженная болезненность при пальпации брюшной стенки отмечается в середине живота, в области пупка, аппендикулярные симптомы не нарастают, температура тела близка к норме и нет лейкоцитоза, хирург ставит диагноз мезаденита (мезентериальный лимфаденит).
Мезаденит не имеет клинических признаков и патоморфологической картины, поэтому приводятся разные сведения о частоте этого заболевания и его нозологических формах. Наши данные о частоте обнаружения мезаденита у детей, госпитализированных в детское хирургическое отделение, приведены в табл. 10.
| Таблица 10. Частота обнаружения мезаденита у детей | |||
| Год | Всего больных | В том числе | |
| мезаденит обнаружен при аппендэктомии | мезаденит как основной диагноз | ||
| 1971 | 581 | 109 | 9(5) |
| 1972 | 629 | 47 | 6(2) |
| 1973 | 710 | 85 | 26(3) |
| 1974 | 775 | 16 | 31(22) |
| 1975 | 773 | 40 | 11(6) |
| Примечание. В скобках дано число оперированных больных. | |||
Как видно из табл. 10, при сравнительно стабильном числе детей, госпитализированных в связи с подозрением на острый аппендицит, колебание величин, характеризующих частоту обнаружения мезаденита во время операции (в большинстве случаев был катаральный аппендицит), весьма велико: от 109 на 581 больного в 1971 г. до 16 на 775 в 1974 г. Таков же разброс цифровых показателей и в тех случаях, когда мезаденит диагностирован как основной процесс. Этот диагноз мы устанавливали на основании результатов клинических наблюдений. Часть детей с этим диагнозом выписывали без операции, другую, меньшую, часть оперировали из-за опасения ошибиться и пропустить острый аппендицит.
Даже во время операции трудно опеределить, что же явилось причиной болей в правой подвздошной области: слегка напряженный червеобразный отросток с едва инъецированными сосудами или крупные, диаметром 2,0-2,5 см, лимфатические узлы в брыжейке терминального отдела подвздошной кишки. В. И. Кузнецов и Л. Г. Магеррамов (1976) из 1027 детей, оперированных по поводу острого аппендицита, у 34 обнаружили острый мезентериальный лимфаденит. М. Г. Казаков (1957) подчеркнул, что как туберкулезный, так и неспецифический лимфаденит брыжейки встречается чаще, чем его диагностируют. Точный ответ не всегда позволяет получить и гистологическое исследование, результаты которого почти всегда указывают на наличие только воспалительной гиперемии, гиперплазии лимфоидных элементов, катарального воспаления синусов и т. д.
Подобные острые мезентериальные лимфадениты чаще обнаруживают у детей в возрасте 3-7 лет. В подростковом возрасте они наблюдаются реже. По клинической картине мезаденты почти не отличаются от острого аппендицита, и дифференциальная диагностика их крайне затруднена. При мезадените болезненность при пальпации живота более, разлитая и сильнее выражена в области пупка, а также в зоне проекции корня брыжейки тонкой кишки. Несмотря на то, что в этих случаях нет выраженных аппендикулярных симптомов, имеющиеся высокая температура тела, лейкоцитоз, нерезко выраженные явления раздражения брюшины не позволяют исключить острый аппендицит, в связи с чем производят ревизию брюшной полости.
Трудно даже и во время операции установить, является мезаденит реакцией лимфатического аппарата кишечника на острый аппендицит или самостоятельным процессом, который обусловливает как болевой синдром, так и температурную реакцию.
Степень выраженности мезаденитов может быть разной, как разнообразны и причины, порождающие их. В некоторых случаях мезаденита пакет лимфатических узлов в основании брыжейки тонкой кишки может быть настолько большим, что обратное погружение эвентрированных петель кишки через аппендикулярный разрез вызывает затруднения. В подобных случаях и брюшина брыжейки над лимфатическими узлами может быть гиперемированной и слегка отечной. Иногда при пальпации воспаленных лимфатических узлов или попытке удалить один из них для биопсии можно обнаружить умеренное гнойное отделяемое и рыхлую легко распадающуюся ткань. Подобные мезадениты, несомненно, можно классифицировать как самостоятельные заболевания.
В некоторых случаях мезадениты, очевидно, возникают в ответ на инфекцию, имеющуюся в просвете кишки, глистную инвазию и аутоаллергические процессы, которые могут развиваться в детском организме. Мезадениты могут быть также туберкулезной этиологии. В ряде случаев это подтверждается гистологическим исследованием.
В связи с тем, что нет четких критериев оценки патологических изменений мезентериальных лимфатических узлов, хирурги оценивают их по-разному. Одни считают, что это мезаденит, который является основой патологического процесса, другие высказывают мнение, что мезаденита нет, а есть некоторое увеличение лимфатических узлов, не выходящее за пределы нормальной реакции. Вследствие этого приводятся также разные данные о частоте обнаружения мезаденитов во время операции. Несомненно лишь, что у детей одной из распространенных причин выполнения лапаротомии и удаления «катарально-измененного» червеобразного отростка является мезаденит. Какой должна быть тактика хирурга в этих случаях, не всегда ясно. Иногда не следует спешить с операцией, а лучше провести активное наблюдение, «не спуская глаз» с больного и руководствуясь старым правилом хирургии: «в случае сомнения — оперируй».
Ошибки при диагностике острого аппендицита, и связанные с ними неправильные действия, могут быть обусловлены наличием дивертикула Меккля (дивертикул подвздошной кишки), являющегося не такой уж редкой патологией у детей. По данным Г. А. Старшуна (1965), P. R. Gontaller (1977), частота его составляет от 0,9 до 1,8%. Чаще дивертикул Меккеля является причиной непроходимости подвздошной кишки, инвагинацией и изъязвлений. Дивертикул Меккеля может также поспаляться. Подобные дивертикулиты клинически ничем не отличимы от острого аппендицита. Заболевание начинается с возникновения болей в животе, которые так же, локализуются в правой подвздошной области, сопровождаются повышением температуры тела, иногда тошнотой и рвотой. Обычно в этих случаях устанавливают диагноз острого аппендицита. В связи с тем что симптомы острого аппендицита и явления раздражения брюшины при этом могут быть резко выражены, необходимость в операции обычно не вызывает сомнений. К сожалению, дивертикул Меккеля является причиной многочисленных ошибок: обнаруживаемые во время операции гиперемию брюшины и выпот объясняют патологией червеобразного отростка, а действительную причину заболевания просматривают.
Н. С. Манкина в 1968 г. описала случай, когда в хирургическом отделении у ребенка 8 лет на 3-й день после удаления флегмонозно-измененного отростка развилась картина непроходимости кишки. Во время второй операции были обнаружены флегмонозный дивертикулит и разлитой перитонит, от которого ребенок умер.
В данном случае одновременно развилось воспаление червеобразного отростка и дивертикула Меккеля. Более часто вторичные воспалительные изменения червеобразного отростка или инъецированность его сосудов принимаются за острый аппендицит, и хирург, не испытывая никаких сомнений, производит аппендэктомию. Подобный классический пример диагностической и тактической ошибки наблюдался и в нашей клинике.
Мальчик 5 лет был доставлен в приемное отделение из детского сада, где у него среди полного здоровья появились боли в животе и рвота. Во время осмотра хирург отметил, что ребенок беспокоен, жалуется на боли в животе, но живот не вздут, мягкий, доступен глубокой пальпации, имеется болезненность в правой подвздошной области. Cимптомов раздражения брюшины нет (от начала заболевания прошло 2-3 ч). Клиническая картина, выявленная хирургом, была нечеткой, но, так как отмечалась болезненность в правой подвздошной области, ребенка госпитализировали с подозрением на острый аппендицит для дальнейшего наблюдения.
Ночью спал плохо, временами стонал, метался от болей, затем успокаивался. К утру, измученный болями, ребенок уснул. Ночью была рвота, под утро рвота дважды повторилась. Количество лейкоцитов в крови 16,0 x 10 9 /л.
Утром осмотрен заведующим отделением. Отмечено, что живот не вздут, наблюдаются напряжение и болезненность при пальпации в правой подвздошной области. Отчетливо выражены симптомы Филатова, Ровсинга. Срочно произведена операция. В брюшной полости обнаружен серозный выпот в небольшом количестве. При обследовании илеоцекального угла обнаружены «катарально» измененный червеобразный отросток и большое количество лимфатических узлов диаметром 1,5- 2 см в брыжейке подвздошной кишки. Произведена аппендэктомия. Учитывая наличие выпота и то, что подвздошная кишка была в спавшемся состоянии, хирург решил осмотреть ближайшие 50-60 см подвздошной кишки и стал перебирать ее петли, но присутствовавший на операции старший хирург, считая, что у ребенка классический мезаденит, предложил оперирующему хирургу прекратить ревизию брюшной полости. Послеоперационный диагноз: острый катаральный аппендицит, мезаденит.
На следующий день у мальчика была неоднократная рвота, пульс 96, количество лейкоцитов в крови 19,7 x 10 9 /л. Отмечены парез кишечника и небольшое вздутие живота. Врачи считали, что это закономерный послеоперационный парез кишечника, поэтому проводили лечебные мероприятия по ликвидации пареза.
На 4-й день послеоперационного периода у больного выслушивалась отчетливая звонкая перистальтика. Было решено, что явления пареза кишечника ликвидируются. Однако общее состояние ребенка оставалось тяжелым, газы не отходили. Высказано предположение о возможной непроходимости кишки. Назначена обзорная рентгенография брюшной полости. Врачи по-прежнему считали, что у мальчика тяжелый мезаденит, возможно, нагноение лимфатических узлов, обусловливающие все эти являения. Решено продолжить наблюдение.
На 5-е сутки послеоперационного периода отмечалась уже классическая картина тяжелой кишечной непроходимости: живот резко вздут, болезнен, усиленная звонкая перистальтика, пульс 120 в минуту, язык сухой, жажда. Срочно произведена лапаротомия (конец 5-х суток послеоперационного периода!). Обнаружены геморрагический выпот, растянутые петли тонкой кишки, переполненные содержимым, и дивертикул Меккеля, от верхушки которого отходил тяж, перехлестнувший петлю подвздошной кишки. Дивертикул длиной 7 см, диаметром 2 см расположен в 55 см от слепой кишки, не воспален. Ниже дивертикула кишечник спавшийся. Тяж иссечен, произведена резекция дивертикула, наложены швы на стенку кишки. Через сутки живот у мальчика не вздут, мягкий, отходят газы, ребенок спокоен. Наступило выздоровление.
Наличие дивертикула Меккеля может явиться причиной не только диагностической, но и технической ошибки. Так, А. Г. Земляной (1959) наблюдал 4 больных, которые ошибочно были оперированы по поводу острого аппендицита. У одного из них обнаружена перфорация язвы верхушки дивертикула, у трех — дивертикул Меккеля. Одному из этих больных под местной анестезией произведен разрез длиной 3 см. Извлечен «червеобразный отросток» длиной 8 см и толщиной 2 см, покрытый фибринозными наложениями, брыжейка его отсутствовала. Отросток отсечен, и культя его погружена кисетным швом. Через 48 дней вновь возник приступ болей в животе и развилась клиническая картина острого аппендицита. Во время операции удален флегмонозно-измененный отросток. Необходимо отметить, что после первой «аппендэктомии» в заключении гистолог написал, что по его мнению был удален дивертикул тонкой кишки, а не червеобразный отросток. Это заключение помогло установить правильный диагноз при возобновлении болей в животе. Ошибка, очевидно, объяснялась тем, что был произведен очень маленький аппендикулярный разрез, и тем, что хирург не обратил внимания на отсутствие у «отростка» брыжейки.
Все же чаще наблюдаются ошибки, связанные с тем, что не обнаруживают дивертикул Меккеля, который может быть причиной острых болей в животе. М. И. Шалаев и соавт. (1969) подчеркивали необходимость при аппендэктомии производить ревизию участка подвздошной кишки. По их данным, из 8048 больных с острым аппендицитом у 13 обнаружен дивертикул Меккеля. Ю. А. Нестеренко и В. В. Лаптев (1976) наблюдали патологические явления, вызванные наличием дивертикула Меккеля у 18 взрослых (дивертикулиты). Клиническая картина у всех этих больных напоминала таковую при остром аппендиците, в связи с чем они были оперированы. Один больной умер вследствие того; что у него не был выявлен дивертикул Меккеля.
Больной А., 23 лет, поступил в клинику с жалобами на боли в правой подвздошной области. Подобные приступы болей отмечал и ранее, боли проходили самостоятельно. Состояние удовлетворительное, пульс 78 в минуту, температура тела 36,7°С, язык сухой, обложен налетом. Живот обычной формы, участвует в акте дыхания. При пальпации живот мягкий, болезненный в правой подвздошной области. Положительные симптомы Ровсинга, Ситковского. Количество лейкоцитов в крови 4,6 x 10 9 /л. Учитывая неясность клинической картины, больного наблюдали в течение 17 ч. Из-за ухудшения состояния был оперирован. Удален червеобразный отросток, который макроскопически не изменен. Осмотр брюшной полости не производили. На 6-е сутки развилась картина разлитого гнойного перитонита. Произведена релапаротомия. В малом тазе обнаружено 150 мл гноя. В области слепой кишки имелась полость вскрывшегося абсцесса. На 11-е сутки диагностирована кишечная непроходимость. Выполнена третья операция (через 18 сут после первой операции!). На расстоянии 50 см от илеоцекального угла обнаружен дивертикул Меккеля размером 7 x 2 см, вызвавший кишечную непроходимость. В послеоперационном периоде возникли осложнения и наступил летальный исход.
Как бы редко ни встречались патологические явления, связанные с дивертикулом Меккеля, каждый хирург должен руководствоваться правилом: прежде чем принять решение об аппендэктомии, просмотреть 80-100 см ближайших к слепой кишке петель подвздошной кишки и произвести тщательную ревизию этого отделе брюшной полости. Это позволит избежать досадных ошибок и тяжелых осложнений в послеоперационном периоде при ложной картине «аппендицита», вызванной патологией дивертикула Меккеля.
источник
Мезаденит— воспалительное заболевание лимфатических узлов брыжейки тонкого кишечника.
В брюшной полости находится самый длинный отдел кишечника- тонкий кишечник. Всю его поверхность покрывает специальная оболочка, которая с одной стороны собирается в складку и крепится к задней стенки кишечника. В этой складке находится много сосудов и лимфатических узлов, которые способствуют нормальному функционированию кишечника.
Всего в брюшной полости больше пятисот лимфатических узлов. Они нужны для того, чтобы не допустить прохождение любых вредных бактерий через стенку кишечника и, тем самым, предотвратить попадание бактерий в кровоток. Если инфекции поражают сами лимфоузлы, то начинается воспаление, которое называется мезаденитом. Во время воспаления нарушается непосредственная функция лимфатических узлов, прекращается фильтрация вредоносных бактерий, поэтому они беспрепятственно проникают в кишечник.
Заболевание развивается при попадании инфекции в лимфатические узлы брыжейки, где происходит размножение микроорганизмов. В ответ на это возникает воспаление лимфоузлов. Причиной могут быть как бактерии (кишечная палочка, стафилококки, стрептококки, сальмонелла, микобактерия туберкулеза), так и вирусы (энтеровирус, аденовирус, вирус Эпштейна-Барр, цитомегаловирус).
В зависимости от течения заболевания различают острый и хронический мезаденит. Острая форма характеризуется внезапным развитием и яркой симптоматикой. Хроническое течение сопровождается менее выраженной клинической картиной в течение длительного времени.
Мезаденит чаще возникает у детей, чем у взрослых. Это объясняется тем, что детский организм не способен в полной мере справляться с атаками инфекций. Заболевание чаще выявляется в осенне-зимний период, когда увеличивается количество больных ОРВИ.
Заболевание начинается с появления болей в животе. При острой форме возникают продолжительные схваткообразные боли в околопупочной области или в верхней части живота. Достаточно быстро характер боли меняется, становится тупой, умеренной интенсивности. Боль может усиливаться при резких поворотах тела, поднятии тяжести, кашле. Может появиться тошнота, рвота (чаще однократная), жидкий стул или запор. Организм отвечает на воспалительный процесс симптомами интоксикации: незначительным повышением температуры, увеличением числа сердечных сокращений (тахикардией) и общей слабостью.
При нагноении лимфатических узлов формируется гнойный мезаденит. Общее состояние ухудшается, нарастают симптомы интоксикации. Хроническое течение заболевания протекает с менее выраженной симптоматикой. Боли слабо выражены, без четкой локализации, возникают приступообразно и быстро затихают. Чаще провоцируются чрезмерными физическими нагрузками.
При длительном течение гнойного мезаденита может произойти расплавление и прорыв гнойника в брюшную полость, что приведет к развитию перитонита.
Также длительно протекающее заболевание опасно формированием спаечной болезни органов брюшной полости. Наличие спаек приводит к хроническим болям в животе, угрожает развитием кишечной непроходимости.
Наличие болей в животе характерно для многих заболеваний, поэтому постановка диагноза вызывает некоторые трудности и требует проведение диагностических манипуляций в полном объеме.
Диагностика начинается с кабинета врача-хирурга. После беседы с пациентом и выявления у него соответствующих симптомов врач приступает к пальпации (ощупыванию) живота. При пальпаторном исследовании живота могут определяться плотные бугристые образования различной локализации. Также выявляются положительные симптомы Клейна (миграция боли справа налево при повороте пациента со спины на левый бок) и Мак-Фаддена (болезненные ощущения по наружному краю прямой мышцы живота).
Для подтверждения наличия инфекционного процесса в организме берется общий анализ крови.
Для точного подтверждения заболевания используются инструментальные методы исследования. К ним относятся:
— УЗИ брюшной полости (позволяет увидеть увеличение лимфатических узлов. В ходе УЗИ также осматриваются органы брюшной полости (желчный пузырь, поджелудочная железа, селезенка и т.д.) для исключения заболеваний со схожими симптомами);
— МРТ брюшной полости (является наиболее информативным и современным методом диагностики. Позволяет не только подтвердить наличие заболевания, но и определить точное местоположение, размеры и количество пораженных лимфатических узлов);
— диагностическая лапароскопия- малоинвазивная хирургическая операция, которая позволяет с помощью специального инструмента (лапароскопа) увидеть своими глазами состояние органов брюшной полости. Применяется в случае, когда предыдущие методы исследования не дали достаточной информации. Позволяет определить наличие пораженных лимфатических узлов, их размеры, количество и локализацию, а также оценить состояние органов брюшной полости для исключения других заболеваний.
Мезаденит следует отличать от острого аппендицита, панкреатита, холецистита, обострения язвенной болезни желудка. При болях внизу живота не стоит забывать о возможности наличия такой гинекологической патологии, как аднексит и апоплексия яичника.
Лечение мезаденита начинается с соблюдения режима. В острый период заболевания назначается строго постельный режим, при хроническом течение — режим общий, но с ограничением физических нагрузок.
Большое внимание уделяется питанию. Необходимо отказаться от жирных, жареных, копченных, сильно соленых блюд, мучных изделий, кофе, крепкого чая, алкоголя. Предпочтение следует отдать нежирным сортам мяса и рыбы, кашам, овощным супам, компотам из сухофруктов, морсам. Пища принимается небольшими порциями 4-5 раз в день. Также рекомендуется обильное питье для выведения токсинов из организма и отказ от курения.
Для непосредственного воздействия на источник инфекции назначаются антибактериальные препараты (антибиотики). Выбор препарата зависит от вида возбудителя.
Для устранения болевого и интоксикационного синдромов назначаются спазмолитики, противовоспалительные и обезболивающие препараты. При интенсивных болях, которые не проходят под действием обезболивающих средств, проводят паранефральную блокаду (введение анестетика в околопочечное пространство). Выполняется редко, так как требуются необходимые навыки и присутствует риск развития осложнений.
При гнойном мезадените показано исключительно хирургическое лечение. Проводят вскрытие и дренирование абсцесса с последующей ревизией брюшной полости.
В качестве вспомогательной терапии назначается физиотерапевтическое лечение: УВЧ-терапия, магнитотерапия.
Антибактериальные препараты являются обязательным компонентом лечения мезаденита, так как направлены на устранение причины заболевания. Назначаются антибиотики широкого спектра действия (цефалоспорины 3 поколения (цефотаксим, цефтриаксон, цефиксим), фторхинолоны 2 поколения (ципрофлоксацин, офлоксацин)).
Из группы спазмолитиков предпочтение отдается таким препаратам, как дротаверин, папаверин. Их действие направлено на снятие спазма и, как следствие, устранение боли. Из обезболивающих препаратов используют анальгин и кеторолак (при более интенсивных болях).
Следует помнить, что подбором лекарственных средств занимается врач. Прием препаратов без рекомендаций врача строго запрещается, так как каждый препарат подбирается индивидуально с учетом особенностей течения заболевания и наличия сопутствующей патологии.
С таким заболеванием не стоит надеяться на то, что с ним получится справиться в домашних условиях. Требуется квалифицированная помощь врача и незамедлительное назначение необходимого лечения. Однако можно помочь своему организму в борьбе с заболеванием. Следует начать с соблюдения режима. В период обострения он строго постельный, при хроническом течение нужно воздержаться от интенсивных физических нагрузок, поднятия тяжести. Также необходимо перейти на щадящий режим в питании. Питание должно быть дробным, не менее 4х раз в день. Блюда следует готовить в измельченном или пюреобразном виде. В период обострения особое внимание уделяется обильному питью. Это необходимо для выведения токсинов из организма, как следствие, уменьшаются симптомы интоксикации.
Хорошую помощь окажут настои и отвары трав. Наибольшим эффектом при данном заболевании обладает отвар из корня ежевики. Полезные свойства ежевики известны еще с древних времен. Она имеет жаропонижающий, общеукрепляющий, противовоспалительный и бактерицидный эффекты, что значительно помогает в лечении мезаденита.
Как известно, отвары и настои с ромашкой и календулой обладают обезболивающим и противовоспалительным эффектами, что поможет в снижении болевого синдрома и окажет благоприятное воздействие на течение заболевания.
Отвар тмина поможет в нормализации функции кишечника. Используется как отвар, так и настой семян тмина. У детей до 7 лет и в острой стадии заболевания у взрослых предпочтение отдается отвару, в остальных случаях можно использовать настой семян.
Следует помнить, что перечисленные варианты народных средств помогают лишь в облегчении симптомов, но для полного выздоровления следует обратиться к врачу и строго соблюдать его рекомендации.
источник
Мезаденит — воспалительное заболевание лимфатических узлов брыжейки тонкого кишечника. Болезнь проявляется интенсивными болями в животе различной локализации, которые усиливаются при нагрузке, повышением температуры тела, тахикардией, одышкой, тошнотой, диареей. Для подтверждения диагноза необходимо проведение хирургического осмотра, лабораторных исследований, УЗИ и МРТ брюшной полости. В спорных ситуациях выполняется диагностическая лапароскопия. Лечение предполагает назначение диетического питания, антибиотиков, обезболивающих препаратов и парентеральных дезинтоксикационных растворов. При нагноении производится вскрытие абсцессов и санация брюшной полости.
Мезаденит (лимфаденит мезентериальный) — воспаление лимфоузлов, расположенных в складке брюшины, основной функцией которой является подвешивание и прикрепление тонкого кишечника к задней стенке живота. В брюшной полости находится около 600 лимфатических узлов, выполняющих защитную функцию и предотвращающих развитие инфекции. Распространённость мезаденита среди острой хирургической патологии составляет 12%. Болезнь поражает преимущественно детей и молодых людей астенического телосложения в возрасте от 10 до 25 лет. Лица женского пола несколько чаще страдают данной патологией. Отмечается сезонность заболевания: число пациентов возрастает в осенне-зимний период, когда увеличивается количество больных ОРВИ.
Заболевание развивается при наличии первичного очага воспаления в аппендиксе, кишечнике, бронхах и других органах. Лимфогенным, гематогенным или энтеральным (через просвет кишечника) путем инфекция поступает в лимфатические узлы брыжейки, где происходит размножение патогенных микроорганизмов. Причиной формирования мезаденита могут служить следующие возбудители:
- Вирусы. Воспалительное поражение брыжеечных лимфоузлов может возникать вторично на фоне вирусной инфекции дыхательных путей, мочеполовой системы и ЖКТ. Чаще всего мезентериальный лимфаденит является следствием аденовирусного тонзиллита, фарингита, конъюнктивита, цистита, энтеровирусного поражения кишечника, инфекционного мононуклеоза, вызванного вирусом Эпштейна-Барр.
- Бактерии. Возбудителями мезаденита могут являться как условно-патогенные микроорганизмы (стафилококки, стрептококки, кишечная палочка) — представители нормофлоры слизистой оболочки ЖКТ, носоглотки, так и болезнетворные виды бактерий. Воспаление лимфоузлов брыжейки может наблюдаться при сальмонеллезе, кампилобактериозе, иерсиниозе, генерализации инфекционного процесса при туберкулезе бронхов, легких, костей и суставов и т. д.
Предрасполагающими факторами к развитию мезаденита являются снижение иммунитета и сопутствующие воспалительные поражения ЖКТ. Преимущественное поражение детей и подростков связано с несовершенством иммунной и пищеварительной системы, частыми пищевыми отравлениями и ОРВИ.
Лимфоузлы брыжейки являются барьером для проникновения инфекции из кишечника и внутренних органов в брюшное пространство. При существовании первичного воспалительного очага (в кишечнике, верхних дыхательных путях) инфекционные агенты лимфогенным, энтерогенным или гематогенным путем поступают в лимфоузлы. При наличии предрасполагающих факторов происходит рост количества патогенных микроорганизмов. Возникает отек и гиперемия брыжейки. Лимфатические узлы, преимущественно в зоне илеоцекального угла, имеют мягкую консистенцию, красный цвет. При нагноении лимфоузлов формируется инфильтрат с гнойным расплавлением и участками некроза. Генерализация инфекционно-воспалительного процесса сопровождается поражением жировой ткани брыжейки. При гистологическом исследовании отмечается лейкоцитарная инфильтрация и лимфоидная гиперплазия узлов, утолщение и отечность капсулы. В зависимости от тяжести мезаденита в брюшной полости формируется серозный или серозно-гнойный выпот.
Заболевание вызывает поражение как отдельных лимфоузлов, так и целой группы. По течению патологического процесса выделяют острые и хронические мезадениты. Острая патология сопровождается внезапным развитием и яркой симптоматикой. Хроническое течение заболевания имеет стертую клиническую картину в течение длительного времени. В зависимости от типа возбудителя различают следующие виды мезаденитов:
1. Неспецифический. Формируется при размножении в организме вирусов или бактерий, мигрирующих из основного очага инфекции. Неспецифический мезаденит может быть простым и гнойным.
2. Специфический. Формируется под воздействием палочки Коха (микобактерий туберкулёза) или бактерий иерсиний.
Острая форма заболевания характеризуется внезапным началом и быстрым развитием симптоматики. Возникают продолжительные схваткообразные боли в околопупочной области или в верхней части живота. В некоторых случаях пациенты не могут указать точную локализацию болезненных ощущений. Интенсивная боль постепенно сменяется тупой и умеренной болезненностью, которая усиливается при резкой смене местоположения, кашле. Заболевание проявляется лихорадкой, повышением частоты сердечных сокращений (до 110-120 уд./мин) и дыхательных движений (25-35 в мин). Нарастают диспепсические расстройства: появляется тошнота, сухость во рту, диарея, однократная рвота. Иногда заболевание сопровождается катаральными явлениями (насморком, кашелем, гиперемией зева), герпесом на губах, крыльях носа.
При формировании гнойного мезаденита интенсивность боли уменьшается, нарастает интоксикация организма, общее состояние пациента ухудшается. Хроническое течение болезни отличается стертой симптоматикой. Боли слабо выражены, без определённой локализации, носят кратковременный характер и усиливаются при физической нагрузке. Периодически возникает непродолжительная тошнота, запор или жидкий стул. Туберкулезный мезентериальный лимфаденит сопровождается постепенным нарастанием симптомов. Отмечается выраженная интоксикация с развитием слабости, апатии, бледности кожных покровов с появлением землистого оттенка кожи, субфебрилитета. Боли ноющие, непродолжительные, не имеющие четкой локализации.
Прогрессирование болезни может вызывать нагноение лимфоузла, формирование абсцесса и развитие гнойного мезаденита. Длительное течение гнойного процесса приводит к расплавлению и прорыву гнойника с излитием содержимого лимфоузла в брюшную полость. В результате развивается перитонит. При попадании патогенных микроорганизмов в кровь возникает тяжелое осложнение — сепсис, которое может привести к летальному исходу. Длительное течение мезентериального лимфаденита способствует формированию спаечной болезни органов брюшной полости. Спайки и тяжи брюшины могут привести к странгуляционной непроходимости кишечника. В редких случаях происходит генерализация процесса с развитием обширного воспаления лимфатических узлов организма.
Неспецифическая клиническая картина вызывает значительные трудности при диагностике болезни. Чтобы не упустить развития серьезных осложнений, диагностические манипуляции рекомендовано проводить в полном объеме. Диагностика мезентериального лимфаденита включает:
- Осмотр хирурга. При пальпаторном исследовании живота определяются плотные бугристые образования различной локализации. Отмечаются положительные симптомы Мак-Фаддена (болезненные ощущения по наружному краю прямой мышцы живота), Клейна (миграция боли справа налево при развороте пациента со спины на левый бок), Штернберга (боль при надавливании по линии, соединяющей левое подреберье с правой подвздошной областью).
- УЗИ брюшной полости. Данный метод позволяет определить плотные увеличенные лимфоузлы, повышенную эхогенность в области брыжейки. Осмотр желчного пузыря, поджелудочной железы, селезенки исключает наличие заболеваний со схожей симптоматикой (острый панкреатит, холецистит).
- МРТ брюшной полости. Является наиболее информативным и современным методом диагностики. Позволяет определить точное местоположение, размеры и количество пораженных лимфатических узлов. Данный способ помогает визуализировать изменения ЖКТ и других органов брюшной полости.
- Лабораторные исследования. В ОАК отмечается лейкоцитоз и увеличение СОЭ. Для бактериальной инфекции характерен сдвиг лейкоцитарной формулы влево, нейтрофилез; для вирусной — лимфоцитоз. Посев крови на стерильность позволяет определить возбудителя, циркулирующего в крови. При подозрении на туберкулезную природу болезни проводят пробу Манту, внутрикожный диаскинтест. Для определения возбудителя или наличия антител к нему используют специфические серологические методы исследования крови (ИФА, РСК и др.).
- Диагностическая лапароскопия. Выполняется при недостаточной информативности неинвазивных способов диагностики. Метод позволяет визуализировать пораженные лимфоузлы, определить их количество и локализацию, провести осмотр других абдоминальных органов для исключения сопутствующей патологии и осуществления дифференциальной диагностики. Для установления окончательного диагноза интраоперационно производят забор материала (лимфоузла) для гистологического исследования.
Дифференциальная диагностика мезаденита проводится с острой хирургической патологией брюшной полости:
При болях внизу живота болезнь дифференцируют с аднекситом, апоплексией яичника. Схожую симптоматику могут иметь доброкачественные и злокачественные новообразования, специфическое увеличение брыжеечных лимфоузлов при ВИЧ-инфекции, сифилисе, лимфогранулематозе.
Основной задачей при лечении заболевания служит выявление и санация первичного очага инфекции. При неосложненном остром течении болезни применяют консервативную терапию. Этиотропно назначают антибактериальные препараты, исходя из вида бактериального возбудителя. При туберкулезном мезадените показано проведение специфической терапии в условиях противотуберкулезного диспансера. Симптоматически назначают противовоспалительные, обезболивающие, иммуностимулирующие препараты. При интенсивной длительной боли проводят паранефральную блокаду. Для уменьшения интоксикации выполняют парентеральную дезинтоксикационную терапию.
При гнойном мезадените показано хирургическое лечение. Проводят вскрытие и дренирование абсцесса с ревизией брюшной полости. Всем пациентам рекомендовано соблюдать диету (стол №5). Необходимо отказаться от жирных, жареных, копченых блюд, мучных изделий, кофе, алкоголя. Предпочтение следует отдать нежирным сортам рыбы и мяса, овощным супам, кашам, морсам. Пищу рекомендовано принимать 4-5 раз в сутки небольшими порциями. Физиотерапевтическое лечение включает проведение магнитотерапии, УВЧ-терапии. В период ремиссии и реабилитации показана лечебная гимнастика под контролем врача ЛФК.
Прогноз мезентериального лимфаденита благоприятный при своевременной диагностике и грамотной терапии болезни. Развитие осложнений может повлечь за собой тяжелые, жизнеугрожающие состояния (перитонит, сепсис, кишечная непроходимость). Основой профилактики служит выявление и лечение хронических очагов воспаления, которые могут послужить источником формирования мезаденита. Для профилактики большое значение имеет периодическое прохождение медицинских осмотров, поддержание здорового образа жизни и укрепление иммунитета (прием мультивитаминов, прогулки на свежем воздухе, закаливание).
источник
Мезаденит – это заболевание встречается достаточно часто, тем не менее, оно впервые было описано только в начале прошлого века. И даже в наше время его нельзя назвать полностью изученным – многие вопросы происхождения и механизма развития мезаденита остаются тайной.
Причины мезаденита
Мезаденит – это воспаление лимфатических узлов, расположенных в складке брюшины, поддерживающей кишечник (брыжейке). Всего в этой области находится несколько сотен лимфоузлов, функцией которых является задержка и устранение возбудителей инфекции.
По течению мезаденит делится на острый и хронический, а по причинам возникновения – на неспецифический (простой и гнойный), псевдотуберкулезный и туберкулезный.
Неспецифический мезаденит может вызываться разными возбудителями инфекции, как вирусного, так и бактериального происхождения. К вирусным возбудителям инфекции относятся аденовирусы, энтеровирусы, вирус Эпштейна-Барр (возбудитель инфекционного мононуклеоза) и цитомегаловирус Цитомегаловирус — в чем его опасность? . Самыми частыми возбудителями бактериальной инфекции являются золотистый стафилококк, бета-гемолитический и зеленящий стрептококки, кишечная палочка, сальмонеллы.
Псевдотуберкулез (иерсиниоз) вызывается грамотрицательными бактериями иерсиниями, а туберкулез Туберкулез — полное выздоровление не гарантировано – микобактериями туберкулеза.
В лимфатические узлы брыжейки кишечника возбудители инфекции могут попадать, как через кишечную стенку, так и с током лимфы или крови из отдаленных очагов инфекции. Особенностью мезаденита у детей является то, что он очень часто сопровождает самые разные инфекции, что проявляется болями в животе. В большинстве случаев заболевание у детей проходит самостоятельно и никакого лечения не требует.
Симптомы мезаденита
Острый мезаденит начинается внезапно с появления схваткообразных или постоянных болей в области пупка или справа от него. Боли могут продолжаться от нескольких часов до 2-3 дней. Поэтому заболевание приходится дифференцировать с острым аппендицитом. Часто одновременно повышается температура, появляются тошнота, рвота, жидкий стул или, напротив, запор. Иногда больного одновременно беспокоят боли в горле, появляется «простуда» на губах. Тем не менее, общее состояние больных остается удовлетворительным и существенно страдает только при гнойном мезадените. Большинство больных отмечают, что недавно перенесли вирусную инфекцию или гнойную ангину.
Хронический мезаденит проявляется в виде кратковременных неопределенных болей в животе, запоров или поносов, а также их чередованием.
При обострении заболевания появляются признаки острого процесса. Туберкулезный мезаденит протекает хронически и не имеет четких симптомов. Обычно это кратковременные боли в животе Боли в животе: виды и симптомы без четкой локализации на фоне небольшого подъема температуры и общей интоксикации. Больной теряет в весе, лимфоузлы через некоторое время уплотняются, что делает возможным их прощупывание.
Мезаденит может осложниться различными гнойными процессами: абсцессами прилегающих тканей, перитонитом, сепсисом, а также некрозом (отмиранием) тканей. После перенесенных гнойных процессов в брюшной полости может развиваться спаечная болезнь, которая в свою очередь может стать причиной кишечной непроходимости.
Лечение мезаденита
Лечение мезаденита должно проводиться по назначению врача. Только врач может решать, оставить ли больного на амбулаторном лечении или госпитализировать. Все мезадениты лечат в хирургическом отделении, так как при гнойных осложнениях или угрозе некроза больному потребуется экстренная операция. В начальной стадии заболевания больному нужен полный покой.
Питание при мезадените должно быть щадящим, так как заинтересованным органом является кишечник. В зависимости от состояния больного, наличия у него тошноты, рвоты, запоров или поносов назначают разные виды диетического питания. Но большинству больных подходят диеты №№ 5а и 5. При острых болях в животе назначают диету 5а. Это полноценная щадящая диета с ограничением жиров и поваренной соли. Белки и углеводы содержатся в блюдах в соответствии с физиологической нормой. Исключаются холодные блюда, блюда, усиливающие процессы брожения (горох, фасоль) и гниения (жирное мясо) в кишечнике, стимулирующие желчеотделение, секреторную активность желудка и поджелудочной железы (специи, копчености, лук, чеснок, редька) продукты. Готовят все на пару или варят, готовые блюда протирают. Диета №5 назначается после того, как острые боли проходят. Все блюда также варятся, готовятся на пару, запекаются, но не протираются.
Медикаментозное лечение неспецифического мезаденита: антибиотики широкого спектра действия Антибиотики широкого спектра действия — не только лечат, но и калечат , спазмолитики (Но-шпа, Папаверин и так далее) и обезболивающие средства (анальгин, диклофенак), при сильных болях – новокаиновые блокады. Для снятия интоксикации внутривенно капельно вводят различные лекарственные растворы. Если нет признаков гнойного процесса, назначают физиотерапевтические процедуры.
Мезаденит – это серьезное заболевание, лечить которое чаще всего приходится в условиях стационара.
источник
Острое воспаление лимфатических узлов брыжейки или острый мезаденит — следует отличать первичное воспаление, без другого очага, от вторичного, сопровождающего аппендицит, пневмококковый перитонит и т. д.
Этиология и патогенез заболевания не вполне ясны. В лимфатических узлах найдены различные микробы, чаще всего кишечная палочка и стафилококки. Придается значение псевдотуберкулезной палочке. Однако в части случаев (до 30%, по Э. Я. Якобсону) посевы остаются стерильными. Входными воротами считается зев, кишечник, отросток слепой кишки. Некоторые авторы (Велькер) придавали значение сенсибилизации лимфатических узлов токсинами остриц, обнаруженных в отростке слепой кишки.
Лимфатические узлы увеличены , иногда до величины лесного «ореха, отдельные или в «пакетах». Капсула их и брыжейка отечны, инъецированы. В брюшной полости в 30—40% случаев — вьшот, обычно серозный, при гнойных и некротических лимфатических узлах мутный (Э. Я. Якобсон). Чаще всего наблюдается лимфаденит с десквамативным катаром синусов, с гиперплазией фолликулов, реже гнойный и в отдельных случаях некротический. В то же время изменений в отростке слепой кишки нет или они незначительны. В этом отношении данные разных авторов значительно расходятся, что объясняется недостаточным дифференцированием первичного острого мезаденита от вторичного, сопровождающего острый аппендицит (А. Ф. Зверев, А. Р. Шуринок, С. Р. Слуцкая и др.).
Симптомы острого мезаденита напоминает острый аппендицит, но с некоторыми отличиями. Заболевание начинается подъемом температуры, без выраженных перитонеальных симптомов. Общее состояние остается хорошим, самочувствие детей хорошее. Учащение пульса соответствует температуре и нет расхождения между ними («ножниц»). Стул нормальный, иногда жидкий и более частый, звуки перистальтики нормальные или усилены в отличие от запора и ослабления перистальтики при аппендиците. Тошнота и рвота нехарактерны для острого мезаденита, у большинства детей они не наблюдаются.
Боли при остром мезадените , в основном в области пупка, в виде схваток, объясняемых спазмами стенок кишечника или раздражением нервных рецепторов брыжейки. При переходе воспаления на капсулу появляется раздражение брюшины. В отличие от аппендицита перитонеальные симптомы менее выражены.
Линия болезненности идет по ходу корня брыжейки у пупка (Окснер и Мари). «Мезентериальная болезненность» расположена на уровне тела II поясничного позвонка (Штернберг), несколько выше и медиально от пункта Волковича— Дьяконова (Мак Федден). При положении на спине болезненный пункт расположен справа и несколько ниже уровня пупка, при поворачивании на левый бок он перемещается влево от пупка (Клейн).
РОЭ при остром мезадените с самого начала ускорена до 30—55 мм в час, что при остром аппендиците наступает позднее.
Лечение мезаденита в основном консервативное. Поскольку диагноз первичного острого воспаления лимфатических узлов брыжейки без операции остается под сомнением, то трудно оценить достигнутый эффект. Вероятно, в число затихших приступов острого аппендицита входят также случаи острого мезаденита.
Операция имеет как диагностическое, так и терапевтическое значение. При вскрытии брюшной полости одним из разрезов, применяемых при аппендэктомии, проверяются отросток слепой кишки, брыжейка и увеличенные лимфатические узлы. Производится также ревизия кишечника.
Удаляются только сильно измененные узлы, в которых можно предполагать нагноение или некроз. Рекомендуется заодно удалить отросток слепой кишки как возможный источник инфекции или сенсибилизации (по Велькеру).
В брыжейку вводят пенициллин со стрептомицином, комбинация которых эффективна против большинства микробов. Кроме того, их вводят в брюшную полость. Рану зашивают наглухо.
В послеоперационном периоде дают антибиотики. Выбор их и дозировка зависят от результата бактериологического исследования удаленного лимфатического узла и антибиотикограммы.
источник
Хронический неспецифический мезаденит встречается нередко, без связи с туберкулезом, при совершенно неизмененном отростке слепой кишки. Этиология и патогенез неясны. В лимфатические узлы из кишечника, вероятно, попадают инфекционно-токсические раздражения (А. Ф. Зверев).
Дети с неспецифическим мезаденитом жалуются на повторные схваткообразные боли в животе, обычно в области пупка. Пальпацией удается определить «мезентериальную болезненность» по ходу корня брыжейки, иногда даже увеличенные лимфатические узлы.
Хронический неспецифический мезаденит приходится дифференцировать с хроническим аппендицитом и аскаридозом.
В илеоцекальной области иногда локализуются увеличенные лимфатические узлы или их пакеты при вирусном лимфадените. Laurence указал на фильтрующийся вирус как возбудитель острого брыжеечного аденолимфита (лимфаденита).
С тех пор появились сообщения об особом вирусном лимфадените, возбудители которого распространяются через домашних животных и птиц, чаще всего посредством царапин, нанесенных кошками (maladiedes griffes de chat, Katzenkratz — Krankheit или сокращенно ККК) (Mollaret, Debre).
Входные ворота вследствие незначительности царапин обычно остаются незамеченными, но вскоре появляется подострыи регионарный лимфаденит с характерной, хотя и неспецифической гистологической картиной с эпителиальными клетками, без гигантских клеток, иногда с гнойным расплавлением лимфатического узла.
Общее состояние мало нарушается, иноща появляется небольшое повышение температуры, РОЭ нормальная или незначительно ускорена, отмечается лейкопения с относительным лимфоцитозом (Grob).
Клиническое течение заболевания обычно благоприятное, однако может наступить гнойное расплавление лимфатического узла, которое сопровождается перитонеальной реакцией и заставляет прибегнуть к лапаротомии. Диагноз тогда подтверждают гистологическим исследованием с характерной находкой: бактериологическое исследование микробов не обнаруживает.
Простое (несклерозирующее) воспаление конечного отдела подвздошной кишки (ileitis terminalis simplex) у детей встречается часто: по мнению К. Г. Шефера, у каждого третьего — четвертого ребенка с пупочной коликой, т. е. гораздо чаще, чем аппендицит, мезаденит и другие воспалительные процессы. Заболевание считается проявлением лимфатического диатеза с присоединением воспаления, проявляющегося приступами в месте физиологического барьера бактерий в кишечнике — в виде «ангины живота» (angina abdominis).
Время от времени возникают приступы болей в животе, сопровождающиеся нормальной или субфебрильной температурой. При пальпации обнаруживается чувствительность данной области, иногда прощупывается сама конечная часть подвздошной кишки.
При рентгенологическом исследовании с контрастным веществом в конечном отделе подвздошной кишки выявляется рельеф «булыжника мостовой», объясняющийся набуханием лимфатических фолликулов. Пальпацией под рентгеновским экраном устанавливается болезненность конечной части подвздошной кишки, иноща болезненная утолщенная заслонка (клапан) подвздошно-слепой кишки (К. Г. Шефер).
Сегментарное склерозирующее воспаление кишечника (enteritis regionalis s. segmentalis, ileitis terminalis sclerosans) — редкое заболевание. Под названием регионарного илеита его в 1932 г. описали Crohn, Ginzburg и Oppenheimer. В литературе оно носит также название болезни Крона.
Своеобразным гранулематозным процессом поражаются чаще всего отдельные участки кишечника различных размеров. Процесс обычно локализуется в конечном отделе подвздошной кишки, реже в слепой, восходящей ободочной и в других участках ободочной кишки, а также в других отделах желудочно-кишечного тракта. Зоны воспаления могут чередоваться с почти неизмененными участками.
Этиология заболевания неясная, но значительную роль при этом играют аллергические и нервные факторы (Meissner). Некоторые авторы заболевание считают одной из форм флегмоны кишечника, которая вызывается стрептококками (Я. Нелюбович). Подчеркивается сходство с саркоидозом (Welch), склеродермой (Herrington) и коллагенозом (Welch).
При пальпации боль локализуется справа, в нижней части живота, где прощупывается болезненный конгломерат, напоминающий перитифлит. Могут присоединиться симптомы нарушения проходимости кишечника, а также явное или скрытое кровотечение из язв кишечника.
Заболевание склонно к хроническому течению. При остром начале вскоре наступает затихание, а в большинстве случаев начало хроническое, с неопределенными симптомами. В начальном периоде, длящемся месяцами и даже годами (Welch), отмечаются повторные приступы болей в животе, порой понос, иногда небольшое повышение температуры без видимой причины. Со временем могут появиться внутренние или наружные свищи. Иногда на заболевание впервые указывает перианальный, вагинальный или пузырный свищ.
Клизма взвесью бария выявляет легкое проникание (рефлюкс) контрастного вещества в конечный отдел подвздошной кишки, что объясняется ригидностью и недостаточностью заслонки подвздошно-слепой кишки.
В отличие от простого воспаления в конечном отделе подвздошной кишки нет рельефа «булыжника мостовой», но суженный и лишенный эластичности участок кишки виден, как шнур или лента.
источник
Первичное воспаление аппендикса со всеми его разнообразными формами диагностируется и лечится без особых затруднений. Не все просто решается (иногда не находится решения проблемы), если клинический диагноз установлен как вторичный, т.е. возникающий первоначально не в червеобразном отростке аппендицит. Этот тип болезни протекает в острой и хронической форме и означает появление симптомов воспалительной реакции в кровеносных и лимфатических сосудах червеобразного отростка в результате симуляции заболеваний соседних органов под воспаление аппендикса. Морфология этой формы напоминает симптоматически первичный аппендицит, но оперативного удаления отростка не требует.
Когда заболевание только начинается, желательно подвергнуть динамику течения аппендицита. При возникающих сомнениях следует расширить диагностическую картину инструментальными методами: УЗИ брюшной полости, хромоцистоскопией и пр. Если специфические признаки воспаления аппендикса проявляются недостаточно, необходимо провести дифференциацию диагностики.
При расположении аппендикса ближе к эпигастральной области приходится различить аппендицит и прободную язву, локализующуюся в желудке или двенадцатиперстной кишке. Схожие симптомы отмечаются при панкреатите и гастроэнтерите.
Вторичный аппендицит диагностируют при возникновении патологии после приступа первичного аппендицита или рецидивирующем характере, когда приступы аппендицита отмечаются повторно.
Морфология при вторичном аппендиците не отличается от первичного, если воспалительные реакции переместились с сигмовидной или слепой кишки, придатков яичников. Это объясняется тесным контактом перечисленных органов и высокой вероятностью к распространению воспалительного процесса.
Вторичный аппендицит часто обнаруживается во время аппендэктомии и, поскольку факт оперативного вмешательства уже имеет место, делаются попытки находки истинной причины появления банальных признаков острого аппендицита.
Воспалительные процессы в слепой кишке обозначаются медиками тифлитом. Морфология при тифлите напоминает аппендицит. Тошнота, повышение температуры начинаются спустя 2-4 часа после принятия пищи. По времени проявления признаков и отличается тифлит от аппендицита. При прогрессировании заболевания симптоматика расширяется диареей и рвотой. Главное сходство протекания тифлита с аппендицитом – болезненные ощущения в подвздошно-паховой области справа. Боль усиливается при пальпации этой области. При осмотре врач отмечает вздутие живота, особенно заметное в правой части. Осложнением тифлита является перитифлит, когда воспаляться начинает та часть брюшины, которая контактирует со слепой кишкой. Другой случай осложнения – паратифлит, при котором воспаляется илеоцекальный клапан и осуществляет недостаточное функционирование. Оба осложнения имеют сходную морфологию, приводят к воспалению аппендикса и входят в понятие «вторичный аппендицит».
По ходу кишечника брюшина образует складку, функция которой сводится к мягкой фиксации кишечника к стенкам живота. Складка называется брыжейкой, в которой локализуется несколько сотен лимфатических узлов. При воспалении этих узлов наступает заболевание мезаденит. По симптоматике острый мезаденит плохо отличим от острого аппендицита. Мезаденит также не отличается четкой концентрацией боли, пациенты жалуются на болезненность всего живота. Характер боли – тупой, постоянный. При попытках больного двигаться, поворачиваться болезненность живота усиливается. Некоторые симптомы двух заболеваний немного отличаются, но индивидуальные проявления аппендицита смазывают четкую картину различий. Так, температура при мезадените приблизительно на 0,5 0 выше, чем при аппендиците, тахикардия и нестабильная гипертония не имеют яркого выражения. Диарея при мезадените может дать основание для диагностирования ректоцекального аппендицита.
Острый дивертикулез Меккеля развивается из кишечных клеток на расстоянии приблизительно 60 см от аппендикса. Заболевание обнаруживается преимущественно у детей, реже – у подростков. Являясь слепым отростком подвздошной кишки, дивертикул до определенного времени себя не проявляет. Симптомы воспаленного дивертикула ошибочно принимают за острый аппендицит. И только во время операции обнаруживается слегка покрасневший аппендикс, в котором также начинается воспаление, и дивертикул. Приходится делать резекцию кишечника и удалять воспаленный рудимент. Аппендэктомию, с целью которой сделан разрез, проводить нецелесообразно. Если выпячивание достигло такого размера, когда оно берет на себя многие функции кишечника, начинают проявляться симптомы, свойственные воспаленному аппендиксу. В кишечнике начинаются геморрагические и воспалительные процессы. Начинается тошнота, открывается рвота, отмечается запор или другие нарушения дефекации. Перистальтика кишечника сдвигается с нормы. Отмечается анемия, озноб.
Воспаление правого придатка яичника у женщин может распространяться на аппендикс. Первичные симптомы женской болезни никак не пересекаются с признаками воспаления аппендикса и имеют только специфические проявления. В лобковой области ближе к правой стороне возникают болезненные ощущения. Боль могут спровоцировать пережитый стресс, общее переохлаждение, некоторые заболевания. Кровяные выделения из влагалища отмечаются между менструациями, в период менструаций крови выделяется больше, чем обычно, происходит усиление болей. Обнаруживаются выделения серозного или гнойного характера. Занятие половой жизнью приносит боль, снижается либидо. Позже могут добавиться тошнота и рвота, «острый живот». Это означает, что начинается вторичный аппендицит.
При развитии болезни Крона воспаляется терминальный участок подвздошной кишки. Воспаление дальше перебрасывается на толстый кишечник, охватывает слепую кишку и достигает червеобразного отростка. Кроме симптомов, свойственных острому аппендициту, появляются дополнительные симптомы, которые только с воспалением аппендикса уже не свяжешь. На коже появляются язвочки, отеки и другие нарушения. Пациенты, страдающие болезнью Крона, имеют большую вероятность заболеть псориазом. Язв на теле может быть так много, что они появляются даже во рту. Артрит и ограничения движений в суставах имеют одну из причин – воспалительные процессы в кишечнике. Кончики фаланг имеют свойство утолщаться при несвоевременном лечении заболевания.
Зачастую боли при почечных коликах могут отражаться в области подложечки и ниже, может болеть весь живот. Симптом «острого живота» схож с признаками острого аппендицита. Клиническая картина дополняется задержкой стула и газов, наблюдается тормозящий рефлекторный эффект на перистальтику кишечника. Живот вздувается, открывается рвота. Близость мочевыводящих путей к аппендиксу обусловливает миграцию воспаления в брюшину, развитию перитонита и аппендицита. Вторичный аппендицит развивается при пиелите, камнях в почках и других нарушениях мочевыделительной системы.
На первой стадии прободения язвы гастральной или дуоденальной областей подозрение на воспаление аппендикса может вызвать специфический для этого заболевания симптом Щеткина-Блюмберга. При прогрессировании заболевания газы в животе сохраняются, а симптом Щеткина-Блюмберга может исчезнуть. В это время подозрение на воспаление аппендикса может вызвать пальпация подвздошно-паховой области через прямую кишку и влагалище. Если больному не оказана помощь, наступает самая тяжелая стадия, охватывающая воспалением брюшину через малый сальник. Перитонит не исключает вероятности наступления вторичного аппендицита. Со стороны пищеварительной системы наступление воспаления аппендикса могут спровоцировать острые течения панкреатита, гастрита, холецистита, камни в желчном пузыре.
Воспаление червеобразного отростка, вызванное действие заболеваний внутренних органов, чаще всего не требует аппендэктомии. Если воспаление брюшины утихает, то снимаются гиперемия и воспаление аппендикса.
источник
К жалобам малыша на боль и дискомфорт в животе следует относиться очень внимательно, особенно при наличии хронических патологий и частых эпизодах ОРВИ.
Причиной болей может стать как обычное расстройство кишечника, так и более опасные заболевания. Например, многие инфекции провоцируют развитие мезаденита. О причинах, симптомах и лечении этой серьезной болезни читайте далее.
Быстрый переход по странице
Мезаденит — это воспаление лимфоузлов в брыжейке кишечника. Другие названия — мезентериальный, или брыжеечный, лимфаденит.
Брыжейка — это складка брюшины, которая поддерживает тонкий кишечник, крепит его к стенке живота. Здесь находится много лимфатических узлов. Их задача — при попадании в организм инфекции не дать ей распространиться на другие ткани и органы.
Если уровень патогенных агентов (вирусов, бактерий, опухолевых клеток) чрезмерно высок, то иммунитет ослабевает. Результатом этого может стать воспаление лимфоузлов брыжейки.
Мезаденит чаще всего диагностируется в детском возрасте. Группу риска составляют дети с врожденным иммунодефицитом и ослабленным иммунитетом.
Причины мезаденита у детей различны. Брыжеечный лимфаденит может быть самостоятельной патологией либо осложнением других болезней. В зависимости от этого выделяют первичный и вторичный мезаденит.
В первом случае воспаление возникает сразу в лимфоузлах брыжейки. Его часто провоцируют условно-патогенные микроорганизмы, которые становятся активными лишь при пониженном иммунитете. Возбудителями первичного мезаденита могут быть:
Вторичный мезентериальный лимфаденит возникает, когда инфекция заносится в лимфатические узлы брыжейки из других воспаленных органов. Этот тип заболевания может развиваться на фоне пневмонии, аппендицита, тонзиллита, пиелонефрита, энтерита.
Также различают два вида мезаденита:
- Специфический, или туберкулезный, когда возбудителем является палочка Коха.
- Неспецифический, вызванный другими микроорганизмами, чаще условно-патогенными. Он бывает гнойным (с образованием абсцесса) и простым (без гнойника).
Мезаденит может протекать в хронической или острой форме.
При хронической форме мезаденита симптомы выражены слабо. Боли в животе незначительные, однако могут длиться неделями и даже месяцами, при поднятии тяжестей и физических нагрузках усиливаются.
Локализацию болезненных ощущений определить сложно — кажется, что болит весь живот. Периферические лимфоузлы могут быть увеличены. Других симптомов чаще всего не наблюдается.
Туберкулезный мезаденит также протекает вяло, но к слабым болям в животе присоединяются субфебрильная температура, слабость, потеря веса, бледность кожи, а иногда и кашель.
Острый мезаденит у детей проявляется внезапно умеренной или выраженной болью в зоне пупка или в правой подвздошной области, длительность которой — от нескольких часов до 3-4 дней.
Такой синдром еще называют аппендицитоподобным. Но в отличие от аппендицита, болезненные ощущения не уменьшаются по мере развития воспаления. Боль усиливается при движении, нагрузках, кашле, чихании.
При данной форме мезаденита температура возрастает до 38-39°C.
Другие симптомы:
- артериальное давление то падает, то повышается;
- частота дыхания и сердцебиения увеличиваются;
- признаки диспепсии — сухость во рту, отсутствие аппетита, тошнота и рвота, диарея.
Во взрослом возрасте данная патология выявляется значительно реже, чем у детей. При этом она чаще всего протекает в бессимптомной форме либо с ухудшением общего самочувствия.
Спровоцировать воспаление могут иммунозависимые болезни или снижение иммунитета на фоне других инфекционно-воспалительных заболеваний.
Например, мезаденит у взрослых с осложнениями ВИЧ-инфекции проявляется при желудочно-кишечном синдроме вместе с мальабсорбцией (нарушение всасывания пищи в кишечнике) и гепатоспленомегалией (одновременное увеличение печени и селезенки).
Основные симптомы мезаденита у взрослых — боль в животе, температура и хроническая диарея.
Медикаментозное лечение мезаденита у детей и диета — основа успешной терапии. Дополнительными методами являются физиопроцедуры — сухое УВЧ-тепло, а также применение народных средств, одобренных лечащим врачом. Эмоциональные и физические нагрузки должны быть устранены.
Подбор лекарственных средств проводится после диагностики, цель которой — определить тип мезаденита и то, какие микроорганизмы спровоцировали воспаление.
С учетом чувствительности патогенов в первую очередь назначаются антимикробные препараты:
- При неспецифическом брыжеечном лимфадените это антибиотики широкого спектра действия — цефалоспорины или макролиды — Цефаклор, Цефокситин, Эритромицин, Азитромицин.
- При неспецифическом мезадените показаны специальные противотуберкулезные средства — Стрептомицин, Циклосерин, Рифампицин или другие.
В лечении мезаденита также применяют:
- спазмолитические средства — снимают мышечный спазм и уменьшают боль (Папаверин, Но-шпа);
- анальгетики — могут использоваться лишь для купирования сильной боли (Анальгин, Ибупрофен);
- адсорбенты — нужны для предотвращения или устранения интоксикации организма, на начальном этапе вводятся внутривенно (Реосорбилакт), в дальнейшем назначают средства для перорального приема (Сорбекс, Энтеросгель);
- витамины и иммуностимуляторы.
По усмотрению врача для снятия болевого синдрома может быть использована паранефральная блокада, при которой анестетик вводят в жировую околопочечную клетчатку, что блокирует проведение нервного импульса от брюшной полости.
При терапии мезаденита показан стол №5 — эта диета назначается при многих патологиях пищеварительной системы.
Первое условие — прием пищи маленькими порциями каждые 3-4 часа. Перед сном кушать не рекомендуется, можно дать ребенку попить. Готовить пищу следует путем варки, иногда можно запекать в духовке.
Под запретом находятся такие продукты:
- жирные бульоны;
- кофе, шоколад, какао, чай;
- пряная, острая и копченая пища;
- жирное мясо, рыба, сало;
- майонез и горчица;
- жареные блюда;
- полуфабрикаты;
- кислые фрукты;
- щавель, редька, редис, шпинат;
- мороженое;
- сдобная выпечка;
- грибы;
- яйца;
- консервы.
Разрешенные продукты:
- овощные бульоны и супы;
- постное мясо;
- некислые фрукты;
- салаты из овощей;
- компоты, слабый чай;
- рассыпчатые каши;
- томатный сок;
- немного сметаны и не более 30 г сливочного масла в день;
- нежирный творог;
- мед;
- молочные супы.
Применение народных рецептов допустимо на ранних этапах мезаденита с разрешения доктора. Это лишь дополнение к основному лечению, и помощниками могут стать такие средства:
Ромашковый чай — из расчета 1 ч. л. цветков на 250 мл кипятка, настаивать в термосе 3 часа, принимать по 1
4 стакана 2 раза в сутки — оказывает легкий спазмолитический, противовоспалительный и ветрогонный эффекты.
Отвар корней сизой ежевики — 5 г на стакан воды, варить на слабом огне 15 минут, затем настаивать 2 часа, прием по 1 ст. л. дважды в сутки — средство обладает жаропонижающим, бактерицидным и противовоспалительным свойствами, помогает справиться с диареей.
Смесь мякоти алоэ с медом 1:1 можно давать ребенку при туберкулезной этиологии мезаденита по 1 ч. л. раз в сутки.
Острый неспецифический мезаденит у детей имеет благоприятный прогноз только при своевременном выявлении и лечении.
Если же заболевание прогрессирует, то пораженные лимфоузлы неизбежно разрушаются, на их месте образуются рубцы, из-за нарушения лимфооттока развивается лимфостаз, который может привести к слоновости.
При гнойной форме высок риск развития периаденита, поскольку инфекция затрагивает близлежащие ткани и вокруг пораженного лимфоузла формируется флегмона или абсцесс. Такое осложнение мезаденита вылечить сложно, на это требуется много времени. При неблагоприятном течении образуются лимфатические свищи, развивается тромбофлебит.
Если гнойное содержимое проникает в брюшную полость, то развивается перитонит, или воспаление брюшины. Результатом попадания инфекции и продуктов некроза в кровь является сепсис — тяжелая интоксикация организма.
- Перитонит и сепсис — редкие осложнения, чаще они возникают при туберкулезной форме мезаденита.
В успешном лечении хронического мезаденита важно правильно и быстро выяснить первопричину воспаления. В противном случае ткань над пораженным очагом станет отекать, появятся рубцы, начнет разрастаться соединительная ткань. Это также влечет за собой развитие лимфостаза.
Избежать развития мезаденита у детей позволяет своевременное выявление и лечение любых инфекционных заболеваний, укрепление иммунитета, полноценное питание и регулярное посещение врача-стоматолога.
источник