Многие годы безуспешно боретесь с ГАСТРИТОМ и ЯЗВОЙ?
«Вы будете поражены, насколько просто можно вылечить гастрит и язву просто принимая каждый день.
Аппендикс представляет собой небольшого размера и грушевидной формы отросток, который принимает активное участие в формировании иммунитета. При его воспалении происходит перекрытие просвета, который присутствует между отростком и слепой кишкой. Это может произойти из-за новообразований, камней, глистных инвазий и т. д. После закупорки просвета вся слизь, образующаяся в этом органе, вместо того, чтобы естественным образом выходить в кишечник начинает накапливаться. В результате происходит распирание отростка, он воспаляется и со временем лопается.
Если происходит разрыв аппендикса, то все его содержимое, которое к этому времени может содержать не только слизь, но и гнойные фрагменты, проникает в зону брюшины. Если пациенту не будет своевременно проведено хирургическое лечение, то у него быстро разовьется перитонит, который способен привести к летальному исходу.
У человека аппендицит может воспалиться под воздействием кишечных инфекций. Также спровоцировать развитие такой патологии может тромб, который перекрывает снабжающую отросток кровью артерию. Согласно статистике, которая ведется медицинскими учреждениями из разных стран мира, чаще всего проводится хирургическое лечение острого аппендицита пациентам, возраст которых варьируется в диапазоне 10-35 лет.
Чтобы проверить воспаленный аппендицит в домашних условиях люди должны знать, какие существуют стадии развития этой патологии.
Современная медицина проводит классификацию острого аппендицита и выделяет такие фазы:
- Катаральную. У пациента начинается воспаление, на фоне которого происходит только поражение слизистых отростка. Со временем развивается отек. Данная фаза может длиться в течение шести часов с момента появления первичной симптоматики.
- Флегмозную. Эта стадия развивается спустя двенадцать часов после начала воспаления. У пациента из отростка начинается выделяться слизь, в которой присутствуют гнойные фрагменты.
- Гангренозную. Продолжительность течения этой фазы варьируется в диапазоне от 24-х до 72-х часов после проявления первичной симптоматики. У пациента развиваются в отростке некротические процессы, воспаление начинает распространяться на рядом расположенные органы.
- Перфоративную. Эта стадия развития аппендицита является самой опасной, так как точное время ее начала специалистам крайне сложно предсказать. Если пациенту не будет своевременно оказана хирургическая помощь, то для него все закончится фатально.
Чтобы самостоятельно определить аппендицит людям следует обращать внимание на характерную симптоматику, которая протекает очень ярко. Но, в тоже время человек должен уметь дифференцировать воспаление отростка от других заболеваний, которые имеют схожую клиническую картину. Например, самостоятельно у женщин выявить воспаление аппендикса удается не всегда, так как существует ряд недугов гинекологического плана, имеющих идентичную аппендициту симптоматику, например, нарушенная трубная беременность, разрыв яичника и т. д.
Чтобы определить воспалился аппендицит или нет, людям следует ориентироваться на такие признаки:
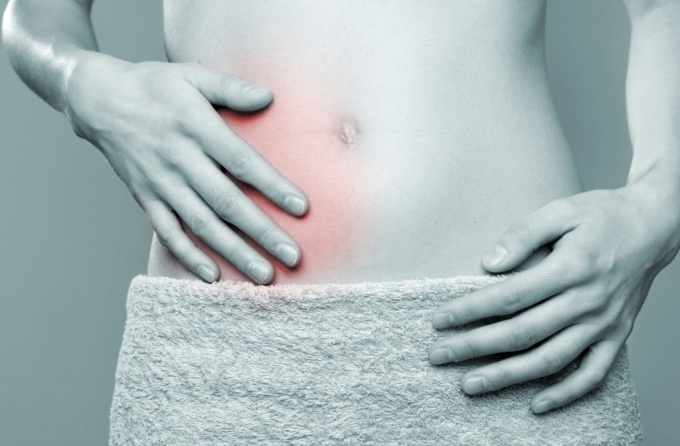
- Сильные боли, которые изначально возникают в пупочной зоне. В течение первых двух часов человек не может точно выявить место локализации болевого очага, но после он переходит в правый бок и становится более интенсивным. Болевые ощущения усиливаются при любом движении, попытке поднять тяжесть и даже при кашле. В том случае, когда боли начали притупляться и постепенно затихать, пациент должен бить тревогу, так как вероятнее всего патология перешла в гангренозную фазу. Также люди должны учитывать такой нюанс. При нетипичном месторасположении отростка боли могут локализироваться в любой части живота, поэтому дома им вряд ли удастся точно диагностировать воспаленный аппендикс.
- Различные расстройства в работе ЖКТ. У больного может начаться тошнота, интенсивность которой зачастую увеличивается до такой степени, что возникает разовая или многократная рвота. Могут нарушаться процессы дефекации, появляться как запоры, так и диарея. Многие больные жалуются на метеоризм, полную потерю аппетита.
- Еще одним симптомом, позволяющим заподозрить обострение аппендикса, является затвердевший живот. Мышечные ткани, расположенные в брюшине сильно напрягаются, в результате чего живот становится твердым как камень.
- Появляется общая слабость. У человека может подниматься температура выше 38-ми градусов, развивается хроническая усталость, в мышечных тканях появляется ломота.
Если у человека возникли подозрения на воспаление аппендицита, то ему следует в первую очередь успокоиться, лечь на кровать и постараться прислушаться к своим ощущениям.
Крайне важно обратить внимание на такие признаки развития патологии:
- Место локализации болевого очага. Если изначально дискомфорт возник в зоне пупка, то вероятнее всего предположения пациента верны и у него воспалился отросток.
- Может ли он выпрямить спину. Как правило, такой категории больных очень сложно находиться в вертикальном положении. Они стремятся лечь на кровать и прижать к груди колени.
- Присутствует ли тошнота или рвота.
- До какого показателя поднялась температура. Стоит отметить, что если она превышает 38-мь градусов, то это может свидетельствовать о развитии перитонита.
- Если ли изменения в процессах дефекации и мочеиспускания.
- Ощущается ли в ротовой полости сухость.
Если у человека проявился один или несколько симптомов, то ему следует незамедлительно обратиться в медицинское учреждение за помощью.
Каждый человек может самостоятельно определить воспаление аппендицита, если проведет такие манипуляции:
- Если у пациента возникла боль в области живота, ему нужно попытаться установить точное место ее локализации. В том случае, когда воспаляется отросток, то боль появляется в пупочной зоне, а спустя непродолжительный временной промежуток начинает спускаться в нижнюю часть живота. Стоит отметить, что во время пальпирования брюшной полости нельзя оказывать сильное физическое воздействие, так как можно усугубить ситуацию. Следует очень осторожно постукивать подушечкой пальца по разным участкам брюшины. Если при очередном постукивании человек ощутит, что болевой синдром стал более интенсивным, значит именно здесь место его локализации.
- При проведении пальпирования брюшной полости человек должен обратить внимание на то, напряжены ли ее мышечные ткани. Если при постукивании он будет ощущать твердый живот, то нужно срочно вызывать медиков.
- При возникновении сильных болевых ощущений человек должен лечь на кровать и свернуться калачиком. Если ему станет легче, значит, предположения относительно аппендицита оказались верны.
Кишечная колика всегда сопровождается острым болевым синдромом, который может иметь колющий, режущий либо схваткообразный характер. В современной медицине существует такое определение как аппендикулярная колика, которая рассматривается в качестве симптома острой или хронической формы патологии. Многие люди часто путают кишечную колику с аппендикулярной, так как не знают, по каким признакам их можно различить.
У взрослой аудитории пациентов кишечные колики не рассматриваются в качестве отдельной патологии. Они в большинстве случаев выступают в качестве симптома различных патологий, развивающихся в ЖКТ. Как правило, колика проявляется в виде болевого приступа, который возникает на фоне спазмирования тонкой или толстой кишки.
Кишечные колики могут сопровождаться характерной симптоматикой:
- У большинства пациентов начинается диарея.
- Могут развиваться диспепсические явления.
- Возникают нестерпимые болевые ощущения.
- Появляется слабость.
- Возникает отвращение к пище.
Параллельно кишечной колике может развиваться и непроходимость в этом органе. При такой комбинации у пациентов возникнут мучительные боли, которые распространятся по всей области брюшины. Человек, находящийся в таком состоянии, может впадать в прострацию, у него начинает падать давление, кожные покровы приобретают болезненную бледность. Самостоятельно нормализовать состояние не получится, так как в такой ситуации необходимо экстренное хирургическое лечение.
Что касается аппендикулярной колики, то она возникает в большинстве случаев в течение первых часов развития острой формы аппендицита. Ее отличительной чертой является нарастающая интенсивность и локализация в подвздошной зоне с правой стороны.
Если после проведенных в домашних условиях диагностических мероприятий человек заподозрил у себя приступ аппендицита, ему нужно действовать таким образом:
- Необходимо срочно вызвать бригаду скорой помощи.
- Больной должен лечь на кровать и принять удобную для него позу.
- Запрещается принимать любые медикаменты, так как они способны смазать клиническую картину патологии.
- Нельзя кушать и пить жидкость.
- Запрещено принимать слабительные препараты, так как они могут спровоцировать разрыв воспаленного отростка.
- Нельзя прикладывать к брюшной полости теплые компрессы и грелки.
источник
Основным симптомом аппендицита является боль, носящая разнообразный характер. Она может возникать внезапно, наблюдаться в области пупка, пояснице, в правой нижней половине живота и эпигастральной области. Боль в большинстве случаев появляется острая, реже тянущая и схваткообразная. Усиливается она при кашле и при напряжении передней брюшной стенки во время ходьбы и подъемов. Возникают неприятные ощущения преимущественно утром и ближе к вечеру.
Отсутствие аппетита, жидкий стул, тошнота, рвота – все это относится к самым распространенным причинам возникновения аппендицита. Нередко они могут сопровождаться болезненным и частым мочеиспусканием. Это возникает вследствие того, что заболевание прогрессирует. Воспаления начали переходить на мочевой пузырь и мочеточник.
Для того, чтобы снизить болевые ощущения можно принять спазмолитический препарат. Однако нельзя выпивать более 2-х таблеток. Допустимо только однократное употребление. Нельзя для снижения боли делать холодные компрессы на живот и использовать грелки. Все это приведет только к усилению воспаления.
Нарастание слабости и недомогания – это также симптомы аппендицита. Их отмечают больные, когда в червеобразном отростке наблюдаются сильные воспалительные процессы. Наряду с такими симптомами может присутствовать высокая температура с ознобом. Как правило, сбить ее обычными медикаментами не удается.
Неправильная походка тоже является симптомом аппендицита. Больные при ходьбе сгибаются в правую сторону, а рукой придерживают живот, тем самым предохраняя его от сотрясений и уменьшая боль. При глубоком вдохе они отмечают резкие боли в надлобковой области, которые носят кратковременный характер.
Изменение цвета кожных покров – это еще один основной симптом аппендицита. Наряду с этим у больного может отмечаться слабый пульс и низкие показатели артериального давления. При нажатии на живот пальцем возникает локализованная болезненность, а мышцы сильно напрягаются.
Обнаружив у себя один или несколько симптомов аппендицита, как можно скорее обратитесь к врачу. Необходимо пройти тщательное обследование для того чтобы подтвердить наличие такого заболевания. На основе его результатов будет ясно, требуется ли оперативное вмешательство, либо причина кроется не в наличии аппендицита, а в чем-то другом.
Аппендикс играет весомую роль в иммунообразовании, но не выполняет жизненно важной функции. В большинстве случаев аппендицит возникает после придавления грыжи, сопровождаясь сильной болью в брюшной полости. После этого заболевшему обязательно требуется медицинская помощь в виде хирургического вмешательства. А если судить по возрастным категориям, то люди от 9 и до 35 лет чаще всего болеют данным недугом.
У большинства заболевших аппендицит не проходит бесследно, они чувствуют тошноту, боли в животе, а именно в нижней части правого бока. Боли могут быть не только в боку, но и возле пупка, после чего возникает рвота.
После истечения определенного времени, боли в животе могут прекращаться на некоторое время. Если доктор диагностировал заболевание, то при нажатии на больное место, боль может исчезать или немного повышаться, а после отпускания руки живот сильно начинает болеть, повышается температура до 39 градусов.
Если аппендицит возникает у детей на первом году жизни, то боль может быть не только конкретно в правом боку, а разливаться по всему животу. А если аппендицитом заболел пожилой человек или беременная женщина, то боль будет намного меньше, а при хирургическом вмешательстве не столь ощутима.
Причины аппендицита могут быть совершенно разными, но всё приводит к закупорке просвета на аппендиксе. Этому могут посодействовать различные мелкие предметы, которые попадают в организм, каловые массы, опухоли, паразиты и так далее.
Если просвет в аппендиците будет закупорен, то сильное скопление слизи будет мешать его работе, что приведет к воспалению слизистой оболочки.
При данной болезни нужно сразу обращаться к врачу, потому что разрыв аппендикса, если его вовремя не оперировать, приведет к серьёзным последствиям и иным болезням. Например:перитонит.
Симптомы и признаки аппендицита у взрослых заметно отличаются от детских. В основном взрослые люди сначала жалуются на болевые ощущения в левой стороне тела (в области подвздошной кости), а затем справа к низу живота. Врачи не советуют ориентироваться только на этот признак, поскольку у всех людей воспаление аппендикса проявляется по-разному.
К примеру, одни люди могут испытывать первоначальную боль в области пупка, а другие – в любой другой области тела. Это объясняется индивидуальным расположением червеобразного отростка слепой кишки: у каждого человека он формируется с небольшими смещениями в ту или иную сторону.
Одним из постоянных признаков воспаленного аппендикса являются болезненные ощущения, усиливающиеся при кашле или смене положения тела. В основном человек с приступом аппендицита вынужден принимать определенное положение своего тела – позу эмбриона (с подогнутыми под живот ногами).
Боль заставляет брюшную стенку постоянно напрягаться. Нажатие на нее также вызывает определенные болевые ощущения. Из-за широкого спектра распространения боли пациенты зачастую не могут точно указать, где у них болит. Нередко приступ аппендицита сопровождается тошнотой, рвотой и запорами. Температура тела при этом достигает 38оС.
Аппендицит можно диагностировать самостоятельно. Для этого на низ живота справа нужно довольно сильно и резко надавить пальцами, а затем резко отпустить. При надавливании боль не ощущается, она наступает сразу после него.
Особенность проявления аппендицита у детей заключается в наиболее быстром нарастании у них воспалительных процессов, нежели у взрослых. Симптоматика воспаления червеобразного придатка слепой кишки у детей выражена более ярко, но поставить точный диагноз врачам бывает очень трудно, поскольку зачастую ребенок не может точно сказать, где у него именно болит.
Пик детского аппендицита чаще всего выпадает на период с 2-х до 4-х лет и с 7-ми до 9-ти лет. В разном детском возрасте признаки и симптоматика аппендицита имеют свои особенности. Например, дети до 5 лет не могут определить точное месторасположение боли, вместо этого они сворачиваются в позу эмбриона и начинают громко плакать, еще больше провоцируя болевые ощущения.
Дети не дают взрослым дотронуться до своих животов, что свидетельствует о локализации боли именно в этом месте. Кроме того, ребенок испытывает неимоверную жажду, постоянно прося воды. Температура тела при этом повышается, начинается приступ лихорадки. Врачей в этом случае следует вызывать как можно скорее.
Воспаленный аппендикс опасен своей молниеносной динамикой! Поэтому при появлении первых признаков и симптомов, а также при малейшем подозрении на аппендицит нужно скорее вызывать врачей. Это касается как детей, так и взрослых.
Дети подросткового возраста испытывают те же признаки и симптомы аппендицита, что и взрослые люди, но в большинстве случаев боли возникают не в области живота, а в прямой кишке, со стороны спины или позвоночника и в боку. Девочки-подростки нередко путают боль, вызванную приступом аппендицита, с нарушениями в женском здоровье (менструальная боль).
источник
По статистике, ежегодно в нашей стране аппендицит настигает около миллиона человек, большинство из них составляют дети. Сегодня смертность из-за аппендицита невысока, почти что во всех случаях врачам удается спасти ребенка. В летний период, когда многие дети находятся в лагерях, отдыхают у бабушки в деревне или на дачах, особенно актуальным становится умение отличить боли в животе у ребенка от обычных несварений желудка или кишечных инфекций. Ведь врачей рядом может не оказаться, а скорая помощь не сможет быстро к вам приехать, когда ребенок отдыхает далеко от города.
Аппендикс — это короткий, тонкий отросток длиной около 10 см, который расположен на конце слепой кишки. По форме он напоминает толстого червя, а особой роли в пищеварении он не играет. Раньше аппендикс считали ненужным отростком в организме человека и удаляли даже при сопутствующих операциях. Сегодня врачи придерживаются другого мнения, аппендикс нельзя удалять, если нет его воспаления, так как в нем обнаружены защитные клетки. Кроме того, аппендикс также как и желудок вырабатывает кишечный сок. Поэтому, аппендикс играет определенную роль в пищеварении и защите организма, хоть эта роль и незначительная.
Существует распространенное мнение среди взрослых, что аппендицит развивается в результате засора. Например, семечками, шелухой арахиса. Однако очень часто аппендицит диагностируют и у совсем маленьких детей, которые еще не пробовали таких продуктов. Сегодня точных причин развития аппендицита не определены, но группу риска детей, у которых может развиться это заболевание можно составить. Это дети, страдающие следующими болезнями:
— ангиной, воспалением легких, затяжными простудами,
— воспалениями десен и кариесом зубов,
— наличие в организме паразитов, например, гельминтов,
— хронические запоры и колиты, кишечные инфекции.

— Видео операции при аппендиците — аппендэктомия
Существует также мнение, что аппендицит развивается в результате стрессовых ситуаций и сильного удара в живот, в результате чего у ребенка происходит резкое сужение кровеносных сосудов, что приводит к внезапному воспалению аппендикса.
Боли в животе у ребенка при аппендиците возникают внезапно, без всякой причины. Сначала они не слишком сильные, их можно перетерпеть. Затем боли становятся невыносимыми и напоминают боли при коликах. У ребенка появляется недомогание, слабость, ухудшается аппетит. Может появиться однократная тошнота и рвота. Характерный симптом аппендицита — температура до 38?С, иногда сопровождаемая ознобом. На языке у ребенка появляется белый или желтоватого цвета налет. Ошибкой многих родителей является то, что они не умеют отличить аппендицит от обычной боли в животе и пытаются самостоятельно лечить ее. А это очень опасно для ребенка, ведь в этом случае может возникнуть перинотит — воспаление брюшной полости.
Перинотит очень серьезная болезнь, которая лечиться только операционным путем. Причем операция эта очень сложная, во многих случаях с тяжелыми осложнениями. Поэтому, при появлении болей в животе у ребенка ни в коем случае не стоит стараться ее перетерпеть или лечить самостоятельно, вызывайте обязательно врача домой. А распознать аппендицит у ребенка родители могут сами, однако делать это надо очень осторожно. Советы для распознания аппендицита следующие:
1. Попросите ребенка громко кашлянуть, если при этом у него сильно болит правая подвздошная область, скорее всего это аппендицит.
2. Попросите ребенка лечь и легонько постучите подушечкой согнутого указательного пальца в область правой подвздошной кости, если он говорит, что ему больно, то возможно это воспаление аппендикса. Для сравнения также постучите в левую подвздошную область. Отсутствие боли в левой области также характерный признак аппендицита. Ни в коем случае ни ощупывайте живот ребенка пальцами, так как это опасно при аппендиците. Так вы можете разорвать воспаленный аппендикс, что приведет к перинотиту.
3. Попросите ребенка лечь на правый бок и подтянуть ноги к туловищу. Если при этом боль ослабнет, то это характерно для аппендицита. Если же ребенок повернется на левый бок и выпрямит ноги, то боль должна усилиться.
4. Попробуйте очень осторожно легонько надавить на место в животе ребенка, где болит. Если при этом боль немного ослабнет, то это признак аппендицита. Когда вы руку уберете, при аппендиците боль появится сразу же.
Самодиагностика аппендицита необходимо только для срочного вызова скорой помощи, ведь лечение аппендицита без операционного вмешательства невозможно. Если ребенку поставили диагноз острый аппендицит, то ему делают экстренную операцию. Операция на аппендицит не сложная, ребенка выписывают уже на седьмые сутки из больницы. Главная задача послеоперационного периода — избежать осложнений после операции. В случае невыполнения рекомендаций хирурга может наблюдаться нагноение швов и послеоперационной раны.
- Просмотреть видео ролик «Симптом Бартомье-Мехельсона при аппендиците» в ОНЛАЙН режиме.
- Просмотреть видео ролик «Симптом Образцова при аппендиците» в ОНЛАЙН режиме.
- Просмотреть видео ролик «Симптом Раздольского при аппендиците» в ОНЛАЙН режиме.
- Просмотреть видео ролик «Симптом Ровзинга при аппендиците» в ОНЛАЙН режиме.
- Просмотреть видео ролик «Симптом рубашки при аппендиците» в ОНЛАЙН режиме.
- Просмотреть видео ролик «Симптом Сидковского при аппендиците» в ОНЛАЙН режиме.
- Просмотреть видео ролик «Симптом Щеткина-Блюмберга при аппендиците» в ОНЛАЙН режиме.
— Вернуться в оглавление раздела «Хирургия»
источник
Колика любого происхождения характеризуется возникающим внезапно приступом острой боли, которая может носить схваткообразный, режущий или колющий характер. Боль при колике бывает резко выраженная, слабая или умеренная, а ее локализация зависит от провоцирующего колику заболевания. Аппендикулярная колика является симптомом слабо выраженного острого аппендицита или симптомом хронического аппендицита. При остром аппендиците она возникает в начале заболевания, а при хроническом — носит приступообразный характер.
Болевые ощущения при остром аппендиците возникают внезапно. Боль носит ноющий умеренный характер и сначала нередко сосредотачивается в эпигастральной области или в районе пупка (возможно также ощущение болезненных ощущений по всему животу). Спустя некоторое время болевые ощущения локализуются в илеоцекальной области (при типично расположенном аппендиксе это правая подвздошная область), не распространяясь на непораженные участки. В эту область входят:
- Часть тонкой кишки;
- Слепая кишка с аппендиксом;
- Илеоцекальная заслонка.
Так как аппендикс имеет четыре основных варианта расположения, внешняя форма данной области может быть разной.
Болевые ощущения вызываются спазмами мускулатуры аппендикса. Общее состояние при аппендикулярных коликах не нарушено, пульс, артериальное давление и температура не отклоняются от нормы. В отдельных случаях возможны тошнота и рвота, наблюдается отсутствие аппетита.
Живот остается мягким, участвует в дыхании, мышцы брюшного пресса расслаблены.
Пальпация вызывает незначительную болезненность, а симптомы раздражения брюшины дают отрицательный результат. Болевые ощущения сохраняются на протяжении 2-4 часов и затем в большинстве случаев исчезают.
При атипично расположенном аппендиксе, во время беременности, в детском и пожилом возрасте симптоматика может отличаться – может присутствовать иррадиация боли и т.д.
Болевые ощущения в правой подвздошной области в первую очередь ассоциируются с аппендицитом, но есть и другие заболевания с подобным симптомом (почечная колика, колит, острый эндометрит и др.). Правильный диагноз помогают поставить симптомы раздражения брюшины. Они довольно многочисленны и в зависимости от особенностей расположения аппендикса делятся на группы. Выделяют симптомы, характерные:
- При разнообразном расположении аппендикса (симптом Щеткина – Блюмберга, симптом Воскресенского, симптом Сорези и др.);
- При ретроцекальном его расположении (симптом Габая, Донелли и пр.);
- При тазовом расположении (симптом Пайра, Губергрица и т.д.);
- При беременности (симптом Брендо, Михельсона).
Выявление большинства этих симптомов требует определенных знаний и навыков, но некоторые симптомы больной может выявить самостоятельно.
Так, само начало заболевания является симптомом аппендицита (симптом Волковича — Kocher) – возникшая изначально в подложечной области (ниже грудины за реберными дугами) боль через несколько часов перемещается в место дальнейшей локализации. Это единственный симптом при аппендикулярных коликах, который присутствует довольно часто.
Регулярно проверяемый врачами при подозрении на острый аппендицит симптом Щеткина – Блюмберга дает отрицательный результат. Чтобы выявить данный симптом необходимо рукой медленно надавить на брюшную стенку лежащего больного, а затем резко убрать руку. Усиление боли говорит о положительном симптоме, отсутствие изменений в характере боли – про отрицательный. Возможен также «сомнительный симптом» — болезненные, но не резкие ощущения, которые больной испытывает при убирании руки. В данном случае правильной проверке обычно мешают сильно напряженные мышцы живота, вздутие, асцит или хорошо выраженный подкожно-жировой слой.
Отрицательным при аппендикулярной колике будет и симптом Караваевой – характер боли не меняется при кашле. Не выявляется и симптом Ситковского – если больной ляжет на левый бок, боль не появится и не усилится, если она чувствуется постоянно. Втягивание живота или прижатие правой бедренной артерии также не меняет картину.
Диагностировать острый аппендицит и его вид не всегда легко даже квалифицированному специалисту, поэтому даже если перечисленные симптомы дают отрицательные результаты, обращение к врачу обязательно.
Патологическое состояние, именуемое хроническим аппендицитом, различается по клиническому течению заболевания. Выделяется хронический аппендицит:
- Рецидивирующий, при обострении которого наблюдаются типичные для острой формы патоморфологические изменения. При пальпации выявляется соответствующий набор симптомов. В состоянии ремиссии признаки заболевания отсутствуют;
- Первичный, отличающийся умеренными или слабыми болями;
- Остаточный (резидуальный). По симптоматике этот тип похож на первичный хронический аппендицит.
К признакам аппендикулярной колики при первичном и остаточном хроническом аппендиците относят:
- Постоянные или приступообразные слабые или умеренные боли в правой подвздошной области (при типичном расположении червеобразного отростка);
- Слабо выраженный диспептический синдром (дискомфортные ощущения в области эпигастрия, вздутие, тошнота, изжога, рвота или отрыжка);
- Болезненные ощущения при пальпации.
Исследования живота часто показывают напряжение мышц брюшной стенки в правой подвздошной области, которое с течением времени переходит в атрофию и слабость брюшной стенки на этом участке (симптом Волковича). Наблюдается также усиление болезненных ощущений при наклоне туловища влево, а натуживание и втягивание живота вызывает боль в области правого бока. Существуют и другие симптомы, позволяющие соотнести возникшие колики с хроническим аппендицитом, но их выявление требует определенного опыта.
На сегодняшний день однозначная причина развития всех форм острого аппендицита не определена. Факторами, вызывающими аппендикулярную колику и другие формы аппендицита, считаются:
- Механическая закупорка просвета аппендикса и его последующее воспаление из-за застоя слизи. Вызвать блокаду может каловый камень, инородное тело, паразиты, гиперплазия лимфоидной ткани;
- Инфекция (туберкулез, амебиаз и др.). Бактерии могут попасть в стенку червеобразного отростка благодаря току крови из другого очага либо проникать из просвета этого отростка;
- Неправильное питание. При употреблении большого количества мясной пищи нарушается моторно-эвакуаторная функция кишечника и появляется склонность к запорам. Это способствует развитию заболевания;
- Нарушение иммунитета, которому способствуют стресс, курение и чрезмерное употребление алкоголя;
- Индивидуальные особенности строения. При наличии изгибов или увеличенной длине червеобразного отростка возможен застой слизи. Оказывает влияние и расположение отростка по отношению к слепой кишке – в таком случае симптомы будут иметь свои особенности.
Существующая ангионевротическая теория предполагает первостепенность трофических нарушений в стенке аппендикса, вызванных нарушением его иннервации.
При атеросклерозе и заболеваниях, связанных с нарушением сердечного ритма, на развитие аппендицита любого типа может оказать влияние тромбоз питающей аппендикс артерии.
При подтвержденном при помощи дополнительных методов исследования (лабораторные исследования, УЗИ, рентгеноскопия, компьютерная томография на спиральном томографе, при необходимости диагностическая лапароскопия) диагнозе назначается консервативное лечение, включающее:
- Механически щадящую диету,
- Холод на область живота,
- Метронидазол (противомикробный препарат, воздействующий на простейших, анаэробные и аэробные бактерии);
- Антибиотики с широким спектром действия (обычно применяются цефалоспорины II поколения);
- Спазмолитики (но-шпа, платифиллин и др.).
При выписке пациенту даются рекомендации, включающие:
- Наблюдение у хирурга в поликлинике;
- Соблюдение диеты и личной гигиены. Из рациона необходимо исключить фастфуд, содержащие ароматизаторы и т.д. колбасы и копчености, маргарин, майонез, кетчуп, а трудно перевариваемые мясные продукты свести к минимуму.
Следует также избегать способствующих воспалению переохлаждений, запоров и поносов.
Аппендикулярная колика при вторично-хроническом аппендиците провоцируется рубцовыми изменениями, вызванными первичным заболеванием (при попадании в суженный благодаря спайкам просвет червеобразного отростка содержимого слепой кишки часто возникает застой). Наличие рубцовых изменений и рецидивирующее заболевание является показанием к хирургическому вмешательству.
источник
Температура и боль в желудке могут быть периодического или постоянного характера. Наиболее распространены болевые ощущения с локализацией в проекции желудочной области по поверхностной стенке брюшины (надчревная или эпигастральная зона).
Болезненные проявления в надчревной области способны провоцировать как патологии самого органа, так и другие проблемы в организме. Факторы, вызывающие болевой синдром, можно разделить на 2 крупные группы:
Боли, связанные с патологией желудка:
- Язвенная болезнь.
- Гастрит.
- Полипы желудка.
- Повреждения в слизистой оболочке.
- Рак.
- Бактериальные и вирусные инфекции.
- Пищевые отравления.
- Функциональные нарушения желудочной работы.
- Нервные потрясения и стрессы.
- Невосприимчивость к определенным видам пищи.
Боли, связанные с проблемами в других органах:
- Панкреатит.
- Болезни сердечно-сосудистой системы.
- Патологии толстого и тонкого кишечников.
- Аппендицит.
- Спазм диафрагмы.
Повышение температуры — важный симптом, по которому можно диагностировать тот или иной недуг, ведь этот аспект совместно с желудочной болью характерен не для всех вышеперечисленных заболеваний.
Итак, повышение температуры и болезненные реакции в надчревной области может вызывать гастрит — воспаление в слизистой оболочке стенки желудка. Может проходить в виде острой формы или хронической.
- повышение показателей температуры;
- потливость;
- учащение сердечных сокращений;
- головная боль;
- выраженное общее недомогание;
- рези в животе волнообразного характера или постоянного и невыносимого, усиливающиеся натощак или после употребления еды;
- тошнота, возникающая после принятия пищи;
- изжога и отрыжка с кислым вкусом;
- повышенное слюноотделение;
- нарушения стула, вздутие, метеоризм и урчание в животе.
Язвенная болезнь способна развиваться как в желудке, так и в двенадцатиперстной кишке. Из симптомов можно отметить следующие:
- возникновение «голодных болей»;
- чувство тяжести в зоне эпигастрия;
- изжога и частые отрыжки;
- тошнота со рвотой.
При опасных для жизни осложнениях язвы появляются:
- слабость и головокружение;
- черный кал;
- рвота с кровью и повышенная температура (при перфорировании язвы);
- острые болезненные и резкие спазмы, но возможны и ноющего характера.
Обратите внимание! В случае нахождения язвы в двенадцатиперстной кишке болевые ощущения появляются через 2-3 часа после принятия пищи. А после употребления ощелачивающих средств (алмагель, раствор соды) — снижаются. При размещении язвы в желудке болезненность возникает и нарастает после еды, а ощелачивающие средства никак на нее не влияют.
Дуоденит — воспалительный процесс, протекающий в тонком кишечнике, способный провоцировать возникновение болей в области желудка и на передней брюшной стенке. Также дуоденит способен повышать температуру. У людей с дуоденитом болевые симптомы могут быть весьма интенсивными. Достаточно часто пациенты отмечают связь приступа и стрессовой ситуации, в то время как связь возникновения боли с приемом пищи не всегда присутствует.
Кроме неприятных симптомов в животе при дуодените фиксируются:
- развитие тошноты, а затем и рвоты;
- общее недомогание;
- болезненность при пальпации.
Этот недуг обычно через несколько дней самостоятельно идет на спад, но при повторении приступов возможен переход дуоденита из острой формы в хроническую.
Толстый кишечник может страдать и от неспецифического язвенного колита, который сигнализирует о себе болевыми ощущениями из-за язвы, расположенной в поперечной ободочной кишке. Стоит отметить, что боль концентрируется в эпигастральной области.
Симптомами язвенного колита являются:
- температура тела от 37 и до 39°;
- кашеобразная или водянистая консистенция кала;
- нередко стул имеет включения гноя или крови;
- потеря аппетита и снижение веса при тяжелых случаях;
- упадок сил;
- суставные боли;
- нарушения в водно-электролитном балансе разнообразной интенсивности.
Причинами для развития неспецифического язвенного колита могут быть аллергия, генетическая предрасположенность, индивидуальная непереносимость каких-либо веществ, частое перенапряжение нервной системы.
Это воспалительное заболевание в поджелудочной железе. Берет свое начало с болевых симптомов в желудке, которые могут продолжаться не один день и по ощущениям напоминать боль в желудке. В большинстве случаев рези имеют постоянный ярко выраженный характер. Кроме того, они способны иррадиировать в область спины, становясь при этом опоясывающими.
Моменты, характерные для панкреатита:
- повышение температуры;
- увеличение чувствительности брюшины при пальпации;
- вздутие в животе;
- тошнота и рвотные позывы;
- уменьшение массы тела;
- повышение частоты пульса;
- кал с содержанием жира.
- в запущенных стадиях может развиться понижение артериального давления и обезвоживание.
Пациенты с данным заболеванием имеют уставший и замученный вид. Во время еды, как правило, перечисленные симптомы усиливаются.
Обратите внимание! В процессе прогрессирования панкреатита резкая боль может стихнуть на некоторое время. Это не означает, что недуг отступил. Подобное может быть обусловлено тем, что прекращена выработка ферментов для пищеварения поджелудочной железой.
Тоже отличаются интенсивными болями в области желудка. Вызывают их различные микроорганизмы и вирусы, например: сальмонеллы, вибрион, стафилококки, кампилобактерии, ротовирус и др.
Выражается этот ряд заболеваний общим токсикозом и местными проявлениями в виде симптомов гастроэнтерита, колита и других заболеваний.
Ведущими симптомами кишечной инфекции у человека являются:
- резкая боль в эпигастральной зоне и внизу живота;
- высокая температура тела;
- частые водянистые испражнения;
- потеря аппетита;
- многократная рвота.
Воспаление отростка слепой кишки (аппендикса) является одним из распространенных недугов брюшной полости, он требует обязательного хирургического лечения.
Воспалительный процесс аппендикса начинается у человека именно с болей в области эпигастрия и в околопупочной области, а затем болевые проявления распространяются по всему животу и за несколько часов опускаются в подвздошную зону справа. Эта особенность называется симптомом перемещения.
При прогрессировании болезни боль имеет тенденцию к усилению.
Обратите внимание! Иногда возможно прекращение боли на неопределенное время. Это обусловлено тем, что нервный аппарат аппендикса погибает. Но нельзя игнорировать болезнь, ведь это крайне опасно для жизни.
- увеличение спазмов при движении тела, ходьбе и кашле;
- повышение температуры;
- однократная рвота;
- возможен жидкий кал;
- учащение количества мочеиспусканий;
- тахикардия;
- повышение артериального давления.
Это острая болезнь, которая сопровождается сильным расстройством пищеварения. Виной этому может стать проникновение с пищей в организм разнообразных вредоносных микроорганизмов. Наиболее часто попадают бактерии.
- повышение температуры и озноб;
- тяжесть и неприятные спазмы;
- головокружение;
- слюнотечение;
- метеоризм;
- стул жидкой консистенции с кусочками непереваренной пищи.
Безотлагательно необходимо вызвать скорую помощь в том случае, если отмечается нарастание слабости в мышцах, поверхностное учащенное дыхание, расширение зрачков, развитие паралича или пареза мышц, чувство сухости во рту, ухудшение зрения, нарушения в воспроизведении речи, бледность кожи и потеря мимики.
Боли в надчревной области и рост температуры можно наблюдать при целом комплексе заболеваний.
Для правильной постановки диагноза необходимо обратиться к врачу, квалифицированное лечение поможет избежать многих проблем со здоровьем.
Гнойный панкреатит представляет собой воспаление поджелудочной железы при котором развиваются макро и микроабсцессы. Это одна из самых неблагоприятных форм течения заболевания. Традиционно она сопровождается сильнейшими болевыми ощущениями, изжогой, подташниванием, рвотными позывами и другими недомоганиями со стороны ЖКТ. При постановке диагноза прибегают к ряду манипуляций, начиная с осмотра, ретроградной холангиопанкреатографии, ультразвуковой диагностики, заканчивая лапароскопией. Восстановительная терапия подразумевает прием лекарств спазмолитической и анальгезирующей направленности, ингибиторов протеазы и др. препаратов. Если запустить заболевание, наблюдается полиорганная недостаточность.
Диффузное гнойное воспаление поджелудочной – заболевание, локализующееся в тканях органа, требующее незамедлительного хирургического вмешательства. По статистике, у 10 из 100 пациентов развивается острая гнойная форма панкреатита. Представители сильного пола – в группе риска. Опасность таится в большом проценте осложнений и даже летальном исходе, если диагноз будет поставлен неверно или с запозданием.
Медики доказали, что гнойная форма панкреатической болезни образуется не только из-за проникновения инфекции, а если говорить точнее – этого недостаточно. Подобное вызывается совокупностью сразу нескольких неблагоприятных факторов, на фоне которых попадание инфекции оборачивается столь серьезным нарушением и гнойным очагом.
К числу сопутствующих недомоганий, которые приводят к гнойному воспалению относят:
Вредные привычки, в частности злоупотребление алкоголем и курением.
Несбалансированный рацион, отсутствие регулярного режима приема пищи.
Сильнодействующие лекарственные средства. Как говорится, оно лечат, другое калечат.
Повреждение железы и кисты поджелудочной.
К наиболее значимым патологиям также причисляют заболевания системы организма, отвечающей за образование и вывод желчи: опухоль протоков, стенозы, холангиты, холелитиаз и др.
Несвоевременный синтез пищевых ферментов и сбой в работе сосудов играют ведущую роль в инфицировании органа. Ферменты буквально разъедают ткани, то есть порождают асептический воспалительный процесс. Аррозия малых сосудов провоцирует частые кровоизлияния. Когда имеется очаг с инфекцией в хроническом проявлении, например, холангит, аппендицит, вирусная болезнь, холецистит и пр., то с кровью бактерии разносятся по желчным путям и лимфатическим сосудам, таким образом попадая в железу и заражая ее.
В отличии от абсцесса железы, гнойному панкреатиту свойственен диффузный характер поражения органа и множество воспалительных очагов. Происходит формирование большого числа микроабсцессов, которые со временем перерастают в полости с гноем, вскрытие которых – риск попадания гноя в брюшину и кровоток, что неминуемо обернется увеличением площади поражения, затрагивая уже смежные системы и органы. Происходит отравление организма, сбои в функциональности витальных процессов и, как следствие, полиорганная недостаточность.
Своевременное распознавание болезни – залог успешности восстановления. При запущенной форме, в том числе при совокупной недостаточности систем, возможен летальный исход.
Коварность данной формы воспаления поджелудочной железы заключается в том, что нет фиксированных значений, сколько дней занимает стадия от начала болезни до проявления ярко выраженных симптомов. Эта величина строго индивидуальна. У кого-то этот промежуток времени будет сродни нескольким дням, в то время как у других на это могут уйти недели.
Один из первых признаков, выдающих неполадку, является острая боль опоясывающего характера, отдающая вверх живота – так называемая, панкреатическая колика.
Также болевой синдром может поражать лопатки, область за грудной клеткой и спину.
При гнойном воспалении, как правило, ощущения крайне интенсивны и сильны, вплоть до обморока и болевого шока.
Рвотные позывы, провоцируемые даже водой, и тошнота, после которой не наступает желаемое облегчение. Более того, по причине повышения давления внутри брюшины происходит выброс панкреатических соков. Раздраженная поджелудочная мгновенно реагирует усилением болевого синдрома и новыми рвотными приступами.
Немного заглушить боль помогает поза в которой больной ложится на бок, и прижимает колени к груди.
Сопровождается гнойное воспаление метеоризмом, расстройством стула, отрыжкой.
В кале жидкой консистенции можно обнаружить непереваренные фрагменты пищи. Стул имеет жирный отблеск.
Совокупность недомоганий в ряде случаев порождает нервозность, возбудимость и даже психоз.
При усугублении ситуации образуется кишечная непроходимость, постоянные запоры, вздутие живота.
Для раннего этапа характерна субфебрильная температура тела, а после появления осложнений и инфицирования она значительно повышается. У многих пациентов наблюдается анемия, вызванная интоксикацией, при которой ферменты негативно воздействуют на костный мозг и порождают тромбоцитопению.
Нередко образование свищей по причине разъедания слизистых и тканей, а также плеврит и перитонит. Не исключены сепсис, тромбофлебиты и тромбозы. Диагностируются тахикардия, миокардит, гипотензия, нехватка воздуха. Поражается сердечно-сосудистая система и легкие.
То, когда именно больной обратился ко врачу, влияет не только на способность оказания помощи, но и на место, где будет проведена диагностика.
В условиях стационара – при признаках недомогания легкой степени.
В гастроэнтерологическом отделении – при средней степени гнойного воспаления.
В условиях реанимации – при тяжелой степени и запущенной стадии панкреатической болезни.
Визуальный осмотр уже может отчасти прояснить картину. Так, например, на кожных покровах передней брюшной стенки нередко проявляются цианотичные пятна, а в зоне поясницы видна отечность жировой клетчатки. Пальпация верхней части живота с высокой вероятностью вызовет боль – верный признак раздражения брюшинной области.
Если накануне пациент употреблял алкогольную продукцию или позволил себе острое, копченное или жареное в избытке, то его в срочном порядке направляют на обзорный рентген брюшины. Не лишним будет провести МРТ поджелудочной, а также ультрасонографию желчных путей и самой железы.
Итогом вышеописанных манипуляций будет понимание, что присутствует выпот в сальниковой сумке, увеличения органа в размерах, отечности и наличия гнойных очагов внутри полости.
РХПГ или ретроградную холангиопанкреатографию проводят крайне осторожно, в связи с риском омертвения поджелудочной всецело или частично из-за самопереваривания. Не обойтись без исследований на уровень ферментов в моче и сыворотке крови. Если доктор заподозрит панкреонекроз, гипертензию желчных путей или усугубление панкреатической болезни, больной будет отправлен на лапароскопию.
К таким сложным диагностическим методам, как эзофагогастродуоденоскопия и мультиспиральная компьютерная томография органов брюшной полости, прибегают с целью, если затруднительна постановка диагноза. Гнойный панкреатит схож с прободной язвой желудка или язвой двенадцатиперстной кишки, холециститом, кишечной непроходимостью, аппендицитом, тромбоэмболией мезентеральных сосудов и пр. Если у врача остаются какие-то сомнения, МСКТ и ЭГДС окончательно расставят все точки над «i».
Рекомендовано проходить терапию в реанимации или хотя бы хирургическом отделении, где за больным будет установлен контроль, а в случае ухудшения будет оказана неотложная помощь.
Всем известный девиз «Холод. Голод. Покой» уместен не только для пациентов с воспалением железы, но и для тех, у кого болезнь перешла в гнойную стадию. Этот нехитрый принцип обеспечивает затихание болевых ощущений и повышает шансы на выздоровление. Так называемое спасительное голодание купирует боли и снижает выработку ферментов, подавляя их активность. Советуют также прикладывать наверх живота пузырь со льдом – тот самый холод. За покой отвечает постельный режим, соблюдать который требуется неукоснительно. Только такой подход показан при сильнейшей интоксикации, которую испытывает организм при гнойном течении заболевания.
Уменьшить отек слизистой, вывести токсины и понизить интенсивность выработки ферментов призван форсированный диурез и инфузионная терапия, включающая:
Контрикал и Гордокс – препараты-ингибиторы протеолитических ферментов.
Концентрированные растворы сахаров, при деструкции ткани и падения показателей глюкозы в сыворотке крови.
Растворы магния, кальция и Рингера, которые скорректируют водно-электролитный баланс.
Анальгетики и спазмолитики требуются для обезболивания, так как из-за отека происходит сдавливание железы капсулой, что вместе с самоперевариванием тканей вызывает сильнейшие боли.
Без антибиотиков лечение панкреатита с очагами гноя невозможно. Полиорганная недостаточность нуждается в приеме глюкокортикоидов и кардиотропных лекарственных средств, налаживающих функциональность жизненно важных систем организма.
Диффузный характер воспаления заставляет ложиться на хирургический стол. Эндоскопист подскажет верную стратегию и подход. Это может быть лапароскопическая холецистэктомия, дренирование абсцессов путем рассечение капсулы железы или некрэктомия поджелудочной и дренирование брюшины.
В целом прогноз не самый благоприятный, так как крайне высока вероятность осложнений. После лечения пожизненно показано регулярное наблюдение у гастроэнтеролога. А сам процесс выздоровления займет длительный период времени. Профилактической мерой гнойного панкреатита выступает абсолютный отказ от курения табака и употребления алкоголя, сбалансированное питание и трепетное отношение к своему здоровью. Любые хронические недуги не должны оставаться без внимания, чтобы не стать спусковым механизмом осложнений и новых витков заболевания.
Спазмолитики — лекарственные средства для устранения болезненных ощущений, спровоцированных спазмами гладких мышц. Эти фармакологические препараты не только снижают выраженность симптоматики, но и используются в комплексной терапии различных заболеваний. Чаще всего спазмолитики применяются в лечении патологий органов мочевыделительной и сердечнососудистой системы, а также желудочно-кишечного тракта. Производители выпускают препараты в виде инъекционных растворов, таблеток, капсул, драже, ректальных суппозиториев. В рецептах народной медицины упоминаются травы, цветки и коренья, обладающие спазмолитическими свойствами.
Мускулатура человека состоит из гладких и поперечнополосатых мышц. Сокращения последних контролирует центральная нервная системы. С помощью поперечнополосатых мышц человек сохраняет равновесие, двигается, меняет положение тела в пространстве. В основном они располагаются в конечностях, туловище шеи и голове. Гладкомышечная мускулатура находится в стенках:
Полые внутренние органы сокращаются благодаря наличию именно гладких мышечных оболочек. Они поддерживают тонус всех кровеносных сосудов, благодаря им продвигается пища по желудочно-кишечному тракту. Если бы человек мог управлять гладкими мышцами, то не возникало бы проблем в различных системах его жизнедеятельности. Но этот вид мускулатуры находится под контролем вегетативной системы, поэтому нарушения иннервации и другие расстройства приводят к возникновению спазмов.
Восстановить функциональную активность желудка, кишечника, желчного или мочевого пузыря помогают лекарственные средства. К ним относятся и спазмолитики, расслабляющие гладкую мускулатуру полых внутренних органов. В результате снижения тонуса мышечных волокон быстро купируются дискомфортные ощущения, спровоцированные спазмами.
Спастические боли — составная часть клинической картины многих заболеваний. Их лечение начинается с приема спазмолитиков, которые облегчают симптоматику, позволяют провести полноценную этиотропную и патогенетическую терапию. Некоторые из этих препаратов (например, Дюспаталин) воздействуют только на гладкомышечную мускулатуру определенных внутренних органов. Такая избирательность помогает избежать осложнений и нежелательных последствий. Другие спазмолитики (Дротаверин) оказывают влияние на все гладкие мышцы в организме человека. Это существенно ограничивает круг пациентов, в лечении которых могут быть использованы такие препараты.
Предупреждение: «Спазмолитики широкого спектра действия с осторожностью применяются в терапии беременных. Препараты оказывают воздействие на матку, что может стать причиной преждевременных родов. Женщины, вынашивающие ребенка, должны серьезно относиться к выбору таблеток даже от банальной головной боли».
Под действием миотропных спазмолитиков изменяется ионный баланс в мембранах клеток в результате прямого воздействия на гладкомышечную мускулатуру. Уменьшается сократительная деятельность клеток после запуска сложных биохимических реакций. Спазмолитики этой группы способны расслаблять гладкие мышцы определенных внутренних органов, снижая выраженность болей и дискомфортных ощущений. К таким лекарственным средствам относятся:
- Папаверин;
- Бенциклан;
- Галидор;
- Дротаверин;
- Гимекромон;
- Нитроглицерин;
- Изосорбида динитрат;
- Бендазол;
- Гимекромон;
- Мебеверин.
Миотропные спазмолитики используются при нарушениях работы желудочно-кишечного тракта, менструальных болях, расстройствах пищеварения неврогенной этиологии. Они быстро снижают тонус гладкомышечной мускулатуры органов. Папаверина гидрохлорид нормализует внутреннюю проводимость сердечной мышцы.
Предупреждение: «Спазмолитики различных видов нельзя принимать без назначения врача. Препараты обладают различными противопоказаниями, в числе которых кишечные инфекции, болезнь Крона, детский возраст».
Нейротропные спазмолитики — это препараты, способные влиять на проведение импульсов в вегетативной нервной системе. Такие лекарственные средства оказывают не прямое, а опосредственное воздействие на гладкомышечную мускулатуру внутренних органов. Они используются в терапии заболеваний дыхательных и желчевыводящих путей, органов мочевыделительной системы и пищеварительного тракта. Помимо лечебных, нейротропные препараты проявляют и спазмолитические свойства. Наибольшей терапевтической эффективностью обладают следующие лекарственные средства:
- Дифацил;
- Бускопан;
- Скополамина арпенал;
- Гиосциамин;
- Платифиллин;
- Апрофен;
- Атропина сульфат;
- Ганглефен.
Нейротропные спазмолитики могут различаться механизмом воздействия на гладкомышечную мускулатуру. Одни препараты нормализуют иннервацию импульсов в центральную нервную систему благодаря своей способности оказывать влияние на рецепторы, расположенные в кровеносных сосудах. За счет такого механизма понижается активность эндокринных желез, учащается сердечный ритм, повышается секреция желудочного сока.
Вторая группа нейротропных спазмолитиков действует более избирательно. Они оказывают влияние непосредственно на рецепторы мочевого пузыря, мочеиспускательного канала, желудка, кишечника. Действующие вещества этих препаратов не проникают в гладкомышечные волокна внутренних органов других систем жизнедеятельности.
Этот вид спазмолитиков проявляет миотропные и нейротропные свойства. Лекарственные средства относят в эту группу не только по химическому составу, но и по комплексному воздействию на гладкомышечную мускулатуру внутренних органов и кровеносных сосудов. Камилофин оказывает нейромиотропное действие благодаря своей структуре, а другие препараты содержат несколько ингредиентов с определенными спазмолитическими свойствами.
Для комбинированных, или комплексных, спазмолитиков характерно проявление нескольких терапевтических эффектов. Баралгин, Спазган, Спазмалгон оказывают обезболивающее и спазмолитическое действие. Некоторые лекарственные средства помогают купировать воспалительный процесс и даже снизить повышенную температуру тела. В результате состояние человека улучшается за счет устранения причины патологии и спровоцированной ей симптоматики.
Существует еще одна классификация спазмолитиков, при составлении которой учитывалось общее лечебное воздействие препаратов на организм человека. Также таблетки и растворы для инъекций проявляют побочные эффекты, которые не позволяют применять их в терапии пациентов с хроническими заболеваниями. Например, некоторые спазмолитики способны снижать артериальное давление. Их нельзя принимать для нормализации работы желудочно-кишечного тракта гипотоникам.
Эти лекарственные средства врачи рекомендуют пациентам, у которых диагностированы холецистит, панкреатит, желчные колики. Они эффективны при болезненных спазмах во время месячных. Благодаря способности расширять кровеносные сосуды обезболивающие спазмолитики применяются при таких патологиях:
- мигренях;
- артериальной гипертензии;
- нарушениях кровоснабжения головного мозга.
Некоторые спазмолитики устраняют боли в сердце, другие воздействуют на гладкие мышцы, расположенные в бронхах. В эту группу входят лекарственные средства (Дюспаталин), которые используются в терапии заболеваний органов пищеварения. Они не только снижают выраженность болей после еды, но и помогают нормализовать работу желудочно-кишечного тракта.
В группу миотропных спазмолитиков входят лекарственные средства с сосудорасширяющим действием, которое возникает из-за расслабления гладких мышц полых внутренних органов и кровеносных сосудов. Препараты используются в первую очередь для устранения болевого синдрома. Миотропные спазмолитики используются не только для лечения органов различных системы жизнедеятельности, но и качестве профилактического средства для предупреждения рецидивов хронических патологий.
Эуфиллин проявляет не только свойства спазмолитика, но и способен расширять кровеносные сосуды. Этот препарат часто применяется в инъекционной лекарственной форме для снижения стойкого венозного или внутричерепного давления. Эуфиллин не используется для лечения пациентов с коронарной недостаточностью, так как один из его побочных эффектов — тахикардия.
Никотиновая кислота, Фенобарбитал и Папаверина гидрохлорид применяются комплексно для купирования спазмов кровеносных сосудов, расположенных в головном мозге и снижения артериального давления. Использование спазмолитиков в терапии гипертоников наиболее актуально при атеросклерозе. Дротаверин хотя и незначительно, но понижает артериальное давление. Это лекарственное средство не воздействует на причину патологии, но хорошо устраняет ее основной симптом — головную боль.
Рекомендация: «Если боли в органах пищеварения, голове, внизу живота возникают чаще 2-3 раз в месяц, то не стоит заглушать их спазмолитиками. Необходимо записаться на консультацию к врачу для проведения обследования и установления причины дискомфортных ощущений».
Рекомендуем прочитать историю Ольги Кировцевой, как она вылечила желудок… Читать статью >>
источник