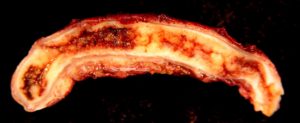
Гангренозно-перфоративный аппендицит (код по МКБ 10 – К35)– это последняя стадия острого гнойного аппендицита, которая характеризуется отмиранием тканей.
Гангренозно-перфоративный аппендицит – это одна из стадий воспаления аппендикса. Причина, по которой воспаляется червовидный отросток – тромбоз артерии. Следующий этап – развитие в микрофлоре кишечника вредоносных бактерий.
Деструктивные изменения, характерные для начальной стадии воспаления аппендицита:
- Снижение защиты слизистой оболочки аппендикса и местного иммунитета.
- Нарушения оттока содержимого пищеварительного тракта из червовидного отростка.
- Потеря эластичности стенок аппендикса.
При развитии болезни в тяжелую – гангренозную стадию состояние пациента резко ухудшается. Иногда гангренозное воспаление возникает без предшествующих этапов, как самостоятельный недуг.
- Нарушения кровообращения в червовидном отростке.
- Дефицита клетчатки в повседневном рационе.
- Образования холестериновых бляшек в ЖКТ.
- Тромбоза сосудов аппендикса.
Несвоевременно оказанная помощь приводит к гнойному расплавлению стенок аппендикса, и пациент погибает.
Опасная гангренозная стадия возникает спустя два–три дня после первых признаков острого аппендицита. При визуальном осмотре наблюдаются изменения аппендикса:
- Отросток увеличен в размере из-за отека.
- Покрыт фибрином и гнойным расслоением.
- Имеет кровоизлияния и темные участки некроза тканей.
Развитию гангрены предшествуют пять стадий воспаления аппендицита, с характерной симптоматикой для каждой.
Катаральный – это воспаление со скоплением жидкости. У детей и стариков симптомы маскируются под пищевое отравление.
Симптомы острой катаральной стадии:
- Дискомфорт пищеварения, который сопровождается болями в правой подвздошной области, выше пупка и пояснице.
- Характер боли – острый и ноющий. Усиливается при движениях.
- Когда пациент ложится на правый бок, самочувствие улучшается.
- Субфебрильная или высокая температура.
- Тошнота с позывами к рвоте.
- Сухость во рту.
- Усиление боли, если пациент ложится на левый бок.
Острое воспаление аппендикса, которое сопровождается гниением тканей. Основная причина – закупорка просвета кишки инородным телом или каловыми камнями.
- Блуждающая боль в области пупка или верхней части живота. Позже она приобретает локализацию и усиливается.
- Отсутствие аппетита и рвота.
- Белый налет на языке.
- Напряженность мышц в области аппендикса, которая прощупывается при пальпации.
- Усиление боли при повороте на левый бок в положении лежа.
- Субфебрильная температура.
- Постепенное вздутие живота.
Тяжелая форма воспаления, которая сопровождается скоплением гноя внутри отростка и увеличением его размеров. Стадия осложняется образованием язв, которые распространяются на близлежащие органы.
- Сильная, пульсирующая боль, локализованная в подвздошной области справа.
- Тошнота без рвоты.
- Высокая температура.
- Потливость, учащенное сердцебиение.
- Напряженность стенок живота.
Наступает спустя 1-3 суток после предыдущей стадии. Болевые ощущения притупляются из-за некротических процессов. Ткани отмирают, воспаляется брюшная область. Развитие воспаления определяют по общим признакам.
- Озноб, холодный пот.
- Высокая температура.
- Неукротимая рвота.
- Сухость во рту.
- Белый налет на языке.
- Учащенное сердцебиение.
- Слабость.
Острый гангренозный аппендицит без своевременной операции переходит в перфоративную форму, когда скапливающийся гной прорывает стенки аппендикса. Содержимое попадает в стерильную область брюшины и развивается гнойный перитонит. Без срочной операции пациент погибает.
- Невыносимая боль в животе.
- Слабость и жажда.
- Высокая температура.
- Рвота без облегчения.
- Высокое потоотделение.
- Язык обложен коричневым налетом.
- Сухость во рту.
В редких случаях появляется локальный гнойник. Если живот быстро вздувается, то это свидетельство развития острого гнойного перитонита.
Острый гангренозный аппендицит лечится хирургическим способом. Для обезболивания применяется местная анестезия или общий наркоз. При запущенной форме с развитием перитонита врачи используют эндотрихиальный наркоз с вентиляцией легких.
Аппендэктомия подразумевает два способа оперативного вмешательства: традиционный и лапароскопический.
Подготовительный этап к операции длится не более двух часов. В него входит сбор анализов крови и мочи, а также ряд диагностических процедур:
- УЗИ.
- Компьютерная томография.
- Ректоскопия.
- Посещение рентгенолога.
- Для женщин – консультация гинеколога.
- ЭКГ при проблемах с сердцем.
После сбора анализов пациента готовят к операции. Проводится:
- Катетеризация мочевого пузыря.
- Бритье брюшной стенки.
- Обеззараживание кожи антисептиком.
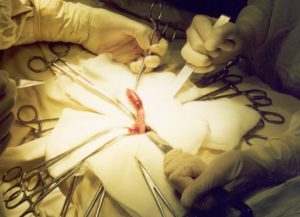
Операция проводится через разрез подвздошной зоны справа. Слепая кишка вытаскивается наружу и отросток иссекается. После этого врачи зашивают или дренируют рану. Воспалительная жидкость из полости брюшины убирается электроотсосом и салфетками.
В некоторых случаях хирурги оставляют в брюшной полости дренажи – марлевые тампоны. Это происходит если:
- Аппендицит был иссечен не полностью.
- Несмотря на все меры из места иссечения продолжается кровотечение.
- Вскрылся абсцесс и необходимо дренировать гной.
- Обнаружен инфильтрат и удаление отростка невозможно.
Прогрессивный метод оперативного вмешательства, который проводится лапароскопом и специальными хирургическими инструментами. Лапароскоп – гибкая трубка с видеокамерой и освещением. С ее помощью, хирург заглядывает в самые удаленные места брюшины и рассматривает органы со всех сторон. При необходимости лапароскопом проводится осмотр органов перед операцией.
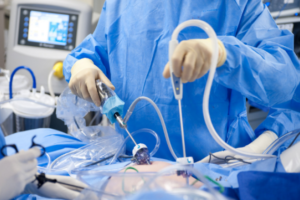
Преимущества лапароскопии по сравнению с традиционной резекцией аппендицита:
- Ткани травмируется меньше.
- Раны после операции заживают быстрее.
- Период восстановления сокращен вдвое.
- Минимальный риск осложнений.
- Шрамы после лапароскопии практически незаметны.
Операция – первый этап в лечении острого гангренозно-перфоративного аппендицита. После операции пациент нуждается в сложной комплексной терапии, в которую входит:
- Лечение антибиотиками из групп макролидов, цефалоспоринов и тетрациклинов.
- Внутримышечное введение сильных обезболивающих препаратов.
- Очищения организма от продуктов распада. Внутривенно вводятся растворы хлорида калия и натрия, глюкозы и альбумина.
- Профилактика тромбооразования. На швы накладываются эластичные бинты, назначается прием антикоагулянтов и ношение компрессионных чулок.
- Прием препаратов для улучшения функциональности ЖКТ. Назначаются пищеварительные ферменты и блокаторы соляной кислоты.
- Ежедневный анализ крови на общие показатели.
- Ежедневная перевязка и наложение дренажей. Производится полная санитарная обработка ран с использованием стерильных бинтов и салфеток.
Распространенные жалобы после резекции гангренозного аппендицита – скопление газов в кишечнике и боль в области швов. Эти последствия проходят через несколько дней и не требуют врачебного вмешательства.
Вмешательства требуют следующие осложнения:
- Спайки. Сопровождаются тянущей болью. Не диагностируются с помощью УЗИ и рентгена. Для удаления проводят лапароскопию и назначают прием рассасывающих препаратов.
- Грыжи. Выпячивание кишечника между мышцами. Снаружи выглядят как припухлости шва. Требуют подшивания или усечения части кишки. Возникают при несоблюдении режима покоя в восстановительный период.
- Абсцессы. Частое осложнение после аппендицита с перитонитом. Для устранения врачи назначают курс антибиотиков и физиопроцедур.
- Кишечные свищи. Это отверстия, которые соединяют стенки внутренних органов и кожу на поверхности. Редкое осложнение, которое возникает из-за нарушения правил гигиены.
- Запоры и понос. Лечатся сбалансированной диетой.
- Лихорадка. Осложнение снимается приемом жаропонижающих препаратов, а пациента направляют на диагностику для выяснения причин повышения температуры.
После гангренозно-перфоративной формы восстановление длится долго из-за борьбы с последствиями гангрены. Первые дни после операции пациент слаб и неспособен самостоятельно делать перевязку и следить за гигиеной швов. Всю помощь оказывает медперсонал, который также следит за соблюдением профилактических мер.
В первый день запрещено принимать пищу и лежать на правом боку. Разрешается пить кипяченую воду, и вставать спусти сутки после операции. После лапароскопии встать можно через 6 часов. Для облегчения дефекации применяется клизма, потому что больному нельзя напрягать травмированные мышцы живота.
Обычно в первые дни температура у пациента повышена. Если она держится более недели, то это признак осложнения. Больного лечат в стационаре 10 суток, после чего реабилитация проходит дома.
Чтобы не попасть в больницу повторно, рекомендуется соблюдать меры профилактики осложнений:
- До снятия швов нельзя принимать душ и мыться в ванной. Гигиена поддерживается влажными обтираниями. До полного заживления запрещено посещать бассейн и баню.
- Загорать до стойкого заживления швов нельзя.
- Активно заниматься спортом. Рекомендуется дыхательная гимнастика, ЛФК и пешие прогулки для улучшения кровообращения. Тяжелые физические нагрузки разрешены спустя полгода.
- Запрещено курить на протяжении недели после операции.
- Возвращаться к интимной жизни только после снятия швов.
Диета назначается для нормализации стула. Пациенту рекомендуется избегать запоров и при необходимости ставить клизму. Кроме этого, режим сбалансированного питания помогает организму восстановиться.
- Первые сутки после операции пациент голодает. Разрешено пить воду без газа и для восстановления сил принимать куриный бульон небольшими порциями 5–6 раз в день.
- На вторые сутки в меню добавляются: картофельное пюре, паровые овощи и сухофрукты. Разрешено употреблять в пищу йогурт и творог с низким процентом жирности. Для избежания осложнений диету сохраняют в «жидком» виде.
- На третьи сутки перистальтика налаживается, и кишечник начинает работать. В меню добавляют супы-пюре, сливочное масло и черный хлеб.
источник
Структурные и качественные изменения при воспалении отростка слепой кишки разнообразны. Патанатомия выделяет два вида заболевания аппендикса: острый и хронический, каждому из которых соответствует чёткая морфологическая характеристика.
По степени выраженности этих изменений выделяют различные периоды острой формы: катаральный, флегмонозный, гангренозный и перфорационный. В первом случае патология называется простой и не выходит за пределы слизистой оболочки, в редких случаях затухает без оперативного вмешательства. В трёх последних – появляется деформация стенок аппендикса.
Деструктивный аппендицит – это формы воспаления, вышедшие за пределы слизистой оболочки органа, которые развиваются в зависимости от времени протекания воспалительных процессов: чем дольше не лечится заболевание с момента появления первого признака, тем чаще они развиваются.
Червеобразный отросток напряжен и увеличен в размерах. Флегмонозный этап характеризуется резким повышением температуры и нарастанием болезненных ощущений. Усиливается тошнота, появляется сухость во рту, головные боли, потливость, сильный метеоризм. В это время заболевание имеет яркую клиническую картину, и на него приходится максимальное число обращений людей в больницы. В этой фазе заболевания становится тяжело ходить или сидеть.
На этой стадии воспален весь орган слепой кишки. Появляются тромбы и отмирают нервные окончания. Из-за накопления гноя внутри органа воспаление перекидывается на соседние ткани и органы брюшной полости. Гангренозный этап характеризуется резким прекращением болевого синдрома из-за некроза нервных клеток. Клиническая картина нечёткая, диагностика этой деструктивной форы затруднена. Отмечается ухудшение состояния человека – тахикардия, изменение цвета кожных покровов, вздутие живота, повышенное потоотделение. Из-за попадания инфекции в кровь усиливаются признаки интоксикации организма: озноб, нарушение дефекации, упадок сил, тошнота, переходящая в рвоту.
Наступает разрушение стенок органа слепой кишки, и всё содержимое выходит в брюшину. На принятие мер остается несколько часов, так как проникновение в полость живота гноеродных микробов ведет к отравлению всего организма и необратимым процессам.
В зависимости от степени морфологических изменений в червеобразном отростке, его расположения, возраста человека различаются клинические проявления заболевания.
Болевой синдром – главный симптом острого аппендицита. Боль нарастает по мере развития недуга и наиболее выражена, когда происходит разрыв тканей червеобразного отростка. Под воздействием боли больной принимает положение, направленное на её снижение. А попытка поменять положение тела приводит к её усилению и человек возвращается в обратное положение. Врачи рассматривают вынужденное положение как проявление болезни. Любые физические нагрузки, даже минимальные, во время кашля или чихания, вызывают резкие болевые ощущения.
Напряжение мышц передней брюшной стенки является вторым по значению показателем. Это проявляется в асимметрии передней части живота при дыхании. Сила мышечных напряжений зависит от степени реакции организма на протекающий воспалительный процесс. Пожилой возраст или истощение снижают реактивные качества, и этот признак может отсутствовать.
На фоне воспаления происходит нарушение работы пищеварительной системы – задержка дефекации, газообразование в кишечнике. Тошнота и рвота, снижение аппетита – первые признаки интоксикации сопровождают развитие болезни, но они не носят чрезмерно утомительный характер в отличие от других кишечных расстройств. Язык становится сухим и покрывается белым налётом. Дыхание становится учащённым, развивается тахикардия. Температура тела повышается до 38 градусов. В редких случаях в клинической картине температура отсутствует, поэтому при диагностике это не основной показатель.
Анализ крови играет решающую роль в установлении диагноза. Уровень лейкоцитов и СОЭ указывают на воспаление, а вместе с болевым синдромом позволяют с высокой степенью вероятности диагностировать патологию.
Для локализации болезненных ощущений диагностическую ценность представляют общие и патогномоничные симптомы.
- Щёткина-Блюмберга. Усиление болевых ощущений после снижения давления в области брюшины.
- Раздольского. Болезненность в правой подвздошной части живота при простукивании брюшной стенки.
Для их выявления требуются специальные знания и навыки, так как неосторожные движения приведут к прорыву органа. Их не рекомендуется выполнять родственникам и близким. Они применяются для дифференцирования от таких недугов: мочекаменная болезнь, панкреатит, пиелонефрит, прободная язва. Для этого применяются специальные патогномоничные показатели: Воскресенского, Ровзинга, Фомина, Филатова, Петрова.
Деструктивный аппендицит лечится хирургическим удалением. В предоперационный период пациенту ограничивают движение, запрещается приём пищи. Приём обезболивающих и слабительных средств запрещён. Применять грелку нельзя. На практике применяют два способа удаления: лапароскопия и полостная аппендэктомия.
Эта малоинвазивная операция проводится с помощью специальных трубок – эндоскопов, которые вводятся в живот через проколы в области брюшины. Оптические приборы фиксируют внутреннее состояние брюшины, и всё это отражается на компьютере.
Хирурги всё чаще прибегают к этому способу, благодаря ряду достоинств эндоскопической процедуры:
- Минимальные осложнения. Отсутствие кровотечения снижает вероятность послеоперационного инфицирования.
- Непродолжительный реабилитационный период. Минимум болезненных ощущений, быстрое заживление – и через сутки после операции пациенты выписываются домой.
- Маленькие послеоперационные рубцы.
- Снижается риск развития спаек.
Лапароскопия хороша при неточном установлении диагноза на ранних этапах развития патологии, после исследования эндоскопом может быть установлена другая патология. После подтверждения диагноза с учётом точной компьютерной картинки принимается решение о дальнейшем хирургическом вмешательстве либо о консервативном варианте.
К общим противопоказаниям к проведению лапароскопии относятся тяжёлые сердечные и лёгочные патологии. Лапароскопия не применяется, если диагностирована запущенная форма воспалительного процесса, при котором потребуется очистка брюшной полости и установка дренажа для выхода гноя.
Возможная перфорация отростка и выход гноя заставляет хирургов проводить прямую аппендэктомию, которая состоит в его удалении через разрез стенки живота. После операции у больных остается шов длиной 10 сантиметров. Реабилитационный период длится три недели. Выбор способа удаления зависит от факторов, которые в обязательном порядке учитывает хирург после осмотра больного и заключения лабораторных анализов. Полостная операция – вынужденная мера. Осложнения, вызываемые деструктивными формами, всегда определяют выбор в пользу полостной аппендэктомии. Когда требуется полное извлечение гноя, вычищение брюшной полости, этого нельзя добиться лапароскопией.
Послеоперационное лечение после удаления аппендикса в каждом случае индивидуально и не имеет строгих временных границ. В среднем, его продолжительность составляет 10-30 дней. Маленькие дети и пожилые люди восстанавливаются дольше взрослых и молодых. В зависимости от способа процедуры срок нахождения в больнице варьируется от нескольких дней до недели. Потом больной отправляется домой с условием чёткого исполнения рекомендаций лечащего врача, которые позволят быстро восстановиться и вернуться к прежнему образу жизни.
Главным запретом на период восстановления является запрет физических нагрузок в области пресса. Такие нагрузки минимизируются до полного рубцевания повреждённых тканей. В условиях снижения нагрузок больному назначается лечебная физкультура для поддержания тонуса организма и предотвращения развития негативных послеоперационных ухудшений. Для снижения нагрузки на кишечник назначается щадящая диета. Пища принимается маленькими порциями пять-шесть раз в день, исключается твёрдая и жёсткая еда. Несколько недель не допускается сладкое, солёное, копчёное, жареное, алкоголь и острые специи. Возврат к привычному рациону питания протекает в течение двух месяцев.
источник
Гангренозный аппендицит назван в соответствии с характером воспаления в стенке червеобразного отростка. По форме относится к деструктивным. Это означает непременное разрушение целостности стенки.
В брюшной полости хирурги находят жидкость (выпот) серозного или гнойного характера с запахом гнили. Заболевание практически всегда протекает с тяжелыми осложнениями. Окончательно диагностировать можно только при визуальном осмотре отростка.
Чем старше пациент, тем больше вероятности быстрого развития гангрены. Если у детей и подростков ее обнаруживают в 8% прооперированных случаев, то у пожилых людей после 60 лет — частота доходит до 33%.
Воспалительный процесс начинается с катаральной стадии, расширения капилляров, притока лимфоцитов, пытающихся остановить и локализовать болезнь. Обнаруживаются отек и инфильтрат стенки. Возможны мелкие гнойные очаги. Условно на эту стадию приходится до 6 часов с начала приступа у пациента.
Если в этот период не удалить отросток, то на стенках появляются очаги некроза, а в брюшной полости выпот принимает гнойный характер. Расплавлению подвергаются все слои. Аппендикс выглядит грязно-зеленым по цвету, увеличенным, стенка дряблая с участками кровоизлияний и некроза. На развитие омертвения отводится до трех суток.
Промежуточную картину аппендицита у пациента вызывают флегмонозно-гангренозные изменения. В гангренозную стадию к воспалению отростка присоединяются соседние ткани и органы. Страдают петли кишечника, сальник, листки брюшины. На них обнаруживают налет фибрина, кровоизлияния. В слепой и подвздошной кишках появляется гиперемия и инфильтрация.
Исходом возможна самоампутация аппендикса (отслоение от слепой кишки) или прободение стенки (перфорация) из-за разрыва. Хирургам известно, что какие-либо манипуляции на фоне гангренозного аппендикса у пациента всегда приводят к прорыву гнойного содержимого.
Существует и такое мнение, что скорость анатомических изменений не зависит от сроков начала приступа болей. Поэтому отношение к приведенным ссылкам на время довольно условное.
Важными факторами риска перехода воспаления в стадию гангрены являются:
- нарушенное кровообращение в пожилом возрасте пациента за счет распространенного атеросклероза;
- ишемия кишечника из-за затрудненной проходимости артерий брыжейки (тромбообразование);
- врожденное недоразвитие питающих артерий (у пациентов детского возраста).
Эти изменения в организме пациента приводят к развитию главной причины — нарушенной микроциркуляции в стенке отростка. В дальнейшем присоединяются:
- инфицирование патогенными микробами;
- нарушение проходимости для содержимого аппендикса (разросшие лимфоидные фолликулы у молодых, кишечные паразиты и инородные тела — у ребенка, каловые камни — в старческом возрасте);
- аутоиммунная реакция организма.
Они усугубляют течение заболевания. Возможна постепенная смена форм воспаления от катарального до флегмонозного, несвоевременное оказание специализированной помощи, переход к деструкции и гнойному расплавлению.
Симптомы гангренозного аппендицита начинаются по классическим канонам с катарального воспаления. У пациента возникают боли в эпигастрии, тошнота, рвота, повышение температуры. За 2 часа боли «спускаются» в правую подвздошную область при нормальном положении отростка. Могут иррадиировать в подреберье справа, в копчик, в центральную зону живота.
Острый гангренозный аппендицит, развивающийся из флегмонозного, вызывает сначала дергающие или пульсирующие боли, затем стихание за счет полного уничтожения чувствительных нервных окончаний в стенке. Флегмонозный аппендицит могут принять за гангренозный, что при своевременном хирургическом вмешательстве не имеет практического значения.
Рвота становится повторной, многократной. Повышается температура до высоких цифр, что сопровождается ознобом. Пациент бледнеет, покрывается холодным потом. При осмотре врач обнаруживает сухость языка.
В анализе крови лейкоцитоз не всегда резко повышается, но обращает внимание значительный сдвиг лейкоцитарной формулы влево. Дифференциальная диагностика особенно сложна у пациентов-женщин. Необходимо исключить правосторонний аднексит, разрыв и перекрут кисты яичника, внематочную беременность, апоплексию придатков.
При атипичном расположении отростка болезнь дает маску:
- дивертикулита толстого кишечника;
- правостороннего пиелонефрита;
- почечной колики;
- острого холецистита;
- гастрита или дуоденита;
- прободной язвы желудка;
- острого панкреатита.
Врачу приходится ориентироваться на свой практический опыт и лабораторные показатели, поскольку УЗИ брюшной полости недостаточно информативное исследование при аппендиците. Но аппаратные методики позволяют исключить гинекологическую патологию у женщин, панкреатит, внематочную беременность, мочекаменную болезнь, пиелонефрит. На консультацию вызывают гинеколога, проводят ректальное исследование у мужчин.
Гангренозно-перфоративным называют форму воспаления отростка с обязательным нарушением целостности стенки. Ее выделение подчеркивает тяжесть течения, обосновывает осложнения и риск оперативного вмешательства.
Опасность заключается в наличии проникновения гнойного содержимого в брюшную полость. Возникает локальный или разлитой перитонит. У пациента имеются выраженные признаки раздражения брюшины, отсутствует кишечная перистальтика. Беспокоит сердцебиение, головокружение, слабость.
Если при катаральном аппендиците еще имеются мнения о возможности консервативного лечения, то гангренозную и гангренозно-перфоративную форму можно вылечить только хирургическим путем. Чтобы остановить распространение воспалительного процесса на брюшину необходимо удаление источника гноя.
Возможен плановый подход в более поздние сроки, но скорее его следует назвать «отсроченным». Время уходит на стабилизацию состояния пациента при падении давления, сердечной недостаточности, вызванной интоксикацией, декомпенсации сахарного диабета.
При подготовке к хирургической операции пациентам проводят дезинтоксикацию, капельно вводят жидкость, антибиотики, средства для поддержки сердечной деятельности. Через зонд выводят содержимое желудка. Врачи обязательно выясняют наклонность больного к аллергическим реакциям.
Это важно знать для выбора метода обработки операционного поля, анестезии. Пациент обязательно подписывает свое согласие на проведение хирургического вмешательства, за детей – это делают родители или опекуны.
Для полного обезболивания применяется один из методов:
- создание инфильтрата анестетика;
- проводниковый блок ближайших нервных сплетений;
- общий наркоз.
Выбирает его врач-анестезиолог в зависимости от возраста пациента, возбудимости, переносимости лекарств. Достаточное обезболивание помогает сократить время операционного вмешательства, риски послеоперационных осложнений, полного заживления.
Местная анестезия не применяется у детей, страх и возбуждение не дают им полностью расслабить брюшную стенку и осмотреть полость. Взрослым больным бывает вполне достаточно локального обезболивания при катаральной форме аппендицита, но вероятный перитонит и необходимость расширения операции при гангрене требуют общего наркоза. Поскольку он подавляет рвотный рефлекс, расслабляет мышцы при введении миорелаксантов.
После обработки операционного поля и обезболивания хирург проводит послойное рассечение стенки брюшины. Метод позволяет ушивать кровоточащие сосуды, меньше травмировать мышцы. Длина разреза должна быть достаточной, чтобы обеспечить врачу осмотр полости. Мышцы и их апоневрозы разъединяют по ходу волокон вручную.
В открытую брюшную полость выводится сальник и кишечник. Для осмотра необходима проверка по 50 см длины с каждой стороны от аппендикса. Воспаленный отросток выявляют по началу лент толстого кишечника.
Аппендикс удаляют, а оставшуюся культю ушивают специальным герметичным кисетным швом. Он заключается в погружении вовнутрь и возможности соединения серозных оболочек. При обнаружении выпота в брюшине ее промывают стерильными растворами, вводят антибиотик. Ушивание брюшной стенки пациента делают плотными нитями, которые рассасываются через некоторое время.
На кожу накладывается 7–10 стежков. Необходимость борьбы с перитонеальными явлениями требует оставления дренажной трубки. После стабилизации состояния пациента дренаж удаляют. Операция обычно длится до трех часов. Специальных нормативов не предусмотрено. Время определяется тяжестью состояния, возрастом, осложняющими факторами (спайки в брюшной полости, аномальное расположение отростка).
Первый день называют ранним послеоперационным периодом. Пациенту продолжается введение дезинтоксикационных средств, антибиотиков. Врач контролирует температуру, выделение мочи и суточный диурез, прослушивает кишечные шумы.
В последующие дни наблюдается постепенное восстановление состояния больного: появляются аппетит и дефекация, нормализуется температура. При ежедневных перевязках осматривают операционный шов, промывают рану через дренаж. Тревогу вызывает боль в области шва, расхождение, длительное отсутствие стула.
В отличие от простой формы аппендицита пациенту необходимы:
- более сильные антибактериальные средства (из группы цефалоспоринов, антибиотики Левофлоксацин, Орнидазол, Амикацин);
- обезболивающие препараты;
- введение для снятия интоксикации Альбумина, свежезамороженной плазмы, Реосорбилакта, Рефортана;
- предупреждение развития тромбоэмболии и стрессовой язвы желудка.
При своевременном хирургическом вмешательстве, если отросток не разорвался, пациенты быстро идут на поправку. Замечено, что у них чаще, чем при других формах возможно нагноение раны. Тяжелыми последствиями угрожает отказ от операции.
Задержка удаления аппендикса провоцирует:
- прободение (перфорацию) стенки, гной вытекает в брюшную полость;
- отрыв (самоампутацию) слепой кишки из-за расплавления тканей;
- развитие гнойного и гнойно-калового перитонита, при этом состояние пациента тяжелеет на глазах, температура редко бывает значительной, отсутствует обычная зависимость от частоты пульса, проведение обзорной рентгенографии брюшной полости подтверждает перитонит наличием уровня жидкости в кишечнике;
- множественные абсцессы в органах брюшной полости и таза;
- абдоминальный сепсис;
- пилефлебит — гнойное воспаление воротной вены печени.
Особенный подход к питанию при гангренозном аппендиците связан с более длительным нарушением перистальтики кишечника. Органы брюшной полости травмируются сильнее, что замедляет пищеварение пациента. В первые 24 часа разрешается пить только кипяченую воду, обезжиренный кефир, отвар из сухофруктов. От шести до семи раз в день дают малыми порциями жидкий бульон, суп с крупой.
На вторые сутки при отсутствии признаков осложнений добавляется протертое отварное мясо, картофельное пюре, сосиски, творог, жидкие каши со сливочным маслом. Такую диету пациентам сохраняют до появления достаточно выраженной перистальтики.
С третьего дня при полноценной работе кишечника и дефекации разрешается расширить диету до стола №5. Соблюдать придется исключение жирных и острых блюд, копчений, маринадов, сала, специй, питаться часто и понемногу.
При неосложненном течении пациенту можно и даже нужно вставать через 5–6 часов после операции. Ранние активные движения, лечебная гимнастика, глубокие дыхательные упражнения предупреждают воспаление легких.
На фоне осложнений ходьба задерживается на 2 дня. Первый подъем с постели лучше сделать в присутствии родственников или медицинского персонала. Расширение режима разрешается врачом индивидуально. Рекомендуется для меньшей болезненности надевать бандаж или плотно обвязываться полотенцем.
Обычно выписка пациента проводится на десятый день. В течение месяца необходим щадящий режим физических нагрузок. Подъем тяжести противопоказан в течение трех месяцев. Допустимы упражнения для укрепления мышц ног, рук, неспешная ходьба.
Занятия спортом (бег, тяжелая атлетика, футбол, волейбол) придется отложить не менее, чем на 3 месяца. Решение о разрешении тренировок следует принять с врачом. Четкая зависимость осложнений и результатов операции у пациента от запущенности заболевания требует собственного контроля за болями в животе, своевременного вызова «Скорой помощи», наблюдения специалистами.
источник
Острый гангренозный аппендицит – это разновидность гнойного воспаления червеобразного отростка, в основе которого лежат необратимые разрушения (деструкция) его стенки. Поэтому его относят к одному из видов деструктивных аппендицитов.
Такой диагноз может быть установлен только после интраоперационной визуальной оценки аппендикса: на фоне резко отечной, рыхлой, покрытой фибрином и гнойными наслоениями, стенки определяются участки некроза темного цвета.
Любые манипуляции с гангренозно-измененным аппендиксом заканчиваются его разрывом.
Этиопатогенез гангренозного аппендицита определяется механизмом возникновения воспаления в червеобразном отростке. Факторами риска по развитию первично-гангренозного процесса выступают:
Старческий возраст и возрастные изменения сосудов;
Детский возраст и врожденные гипоплазии аппендикулярных артерий;
Атеросклеротическое поражение стенок артерий кишечника;
Образование тромбов в артериях и венах аппендикса;
Эти данные говорят о том, что непосредственными причинами остро возникшего гангренозного аппендицита являются микроциркуляторные нарушения. Их результатом является нарушение кровообращения в отростке и как следствие его некроз (гангрена). Все остальные элементы патогенеза: инфекция, нарушение оттока аппендикулярного содержимого, аутоагрессия иммунных клеток присоединяются во вторую очередь, усугубляя течение процесса.
Бывает и так, что причиной гангренозного аппендицита становится переход простых форм аппендицита (катарального и флегмонозного) в деструктивную при неадекватном и несвоевременном оперативном лечении. В таком случае аппендикс попросту подвергается гнойному расплавлению.
Если гангренозный аппендицит прооперирован до спонтанного разрыва червеобразного отростка, то это ничем не грозит больному. Единственное, что отмечается немного чаще, чем при других формах аппендицита, это нагноение послеоперационной раны.
Но в случае отказа от операции, во всех случаях развиваются тяжелые последствия:
Перфорация аппендикса с вытеканием гнойного содержимого и каловых масс в брюшную полость;
Самоампутация аппендикса (его полный отрыв от слепой кишки);
Гнойный и гнойно-каловый перитонит;
Множественные абсцессы брюшной полости и таза;
Сепсис и пилефлебит (распространение гнойной инфекции в системный кровоток).
Все эти состояния характеризуются прогрессивным и молниеносным течением, вызывают крайне тяжелую интоксикацию с полиорганной недостаточностью. Такие патологические изменения заканчиваются необратимыми нарушениями функционирования жизненно важных систем и гибелью больного.
Если на фоне гангренозных изменений воспаленного червеобразного отростка возникает нарушение анатомической целостности одной из его стенок, говорят о гангренозно-перфоративном аппендиците. Выделение данной формы деструктивного аппендицита необходимо для того, чтобы подчеркнуть его опасность. Ведь наличие перфорации аппендикса является прямым свидетельством попадания его агрессивного инфицированного содержимого в брюшную полость. Риск возникновения послеоперационных осложнений значительно повышается. Следовательно, этот факт обязательно должен отразиться на объёме оперативного вмешательства и послеоперационного ведения больного.
Ведение пациентов с гангренозным аппендицитом в послеоперационном периоде отличается от простых форм аппендицита:
Необходимость мощной антибактериальной терапии (цефалоспорины или левофлоксацин, амикацин, орнидазол);
Адекватное обезболивание (наркотические и ненаркотические аналгетики);
Инфузионная детоксикационная терапия (солевые растворы, глюкоза, реосорбилакт, ксилат, рефортан, свежезамороженная плазма, альбумин);
Профилактика тромбоэмболических осложнений и стрессовых язв желудка и кишечника у лиц из группы риска (эластическое бинтование голеней, антикоагулянтные препараты (фраксипарин, клексан), блокаторы желудочной секреции (омез, квамател);
Ежедневное исследование показателей крови;
Перевязки. Их проводят ежедневно. Производится замена повязок, промывание раны и дренажей, замена перчаточно-марлевых выпускников. Оценивается процесс заживления раны и наличие гнойных осложнений;
ЛФК, массаж и дыхательная гимнастика. Их объем определяется общим состоянием пациента и фактической возможностью ходьбы. Ранняя активизация – один из постулатов хирургии при гангренозных аппендицитах.
При гангренозном аппендиците возникают нарушения перистальтической активности кишечника. Если заболевание осложнилось любой формой перитонита, это приводит к ещё большему усугублению перистальтики. Операционная травма органов брюшной полости при гангренозном аппендиците выражена в большей степени, чем при простых его формах. Все это приводит к замедлению пищеварительных процессов, что отражается на особенностях питания:
В первые сутки питание должно быть минимальным. Обычно аппетит больных в этот период соответствует данному требованию. Можно и нужно пить очищенную и минеральную воду без газа, некрепкий сладкий чай, отвар из сухофруктов, нежирный кефир, протертый суп с картофелем и небольшим количеством крупы, приправленный сливочным маслом или слабым куриным бульоном. есть лучше 6-7 раз в день по несколько ложек или глотков;
Вторые сутки. Если послеоперационный период протекает гладко, диета может быть дополнена картофельным пюре, протертым диетическим мясом нежирных сортов, творожной запеканкой, отварными сосисками, жидкими кашами с сливочным маслом. В случае плохой перистальтики или явных признаках сохранения воспалительного процесса в брюшной полости, диету оставляют на прежнем уровне;
Третьи сутки. Обычно, в этот период полноценно запускается кишечник и у пациента случается первая дефекация в послеоперационном периоде. В таком случае питание может быть расширено в рамках диетического стола №5. Главное правило в нем: исключить острые, жирные, копченные блюда, маринады и специи, соблюдать дробный, регулярный приём пищи.
Автор статьи: Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог
Образование: Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
Острая пища продлевает жизнь — подтверждённые факты!
Вкусный и очень полезный салат «Метёлка» — лучшие рецепты
Симптоматика категории больных не отличается. В возрасте до двадцати лет чаще болеют юноши и мальчики. Замечено, что у мужчин чаще диагностируются разрывы и некроз слепого отростка кишечника. В возрасте старше двадцати лет чаще болеют женщины. У девочек с двенадцати лет и старше, при клиническом обследовании, следует обязательно учитывать.
Обычно воспаление аппендикса происходит непредсказуемо. Это может произойти как в выходные дома, так и в детском саду, и на прогулке, и даже в гостях. У детей до 3 лет с самого начала заболевания можно заметить отклонения в поведении: они отказываются есть, капризничают, плохо спят и.
В первую очередь подумать об аппендиците вас могут заставить боли в области живота. Чаще всего, если это воспаление аппендикса, то боль локализуется в основном с правой стороны или в районе пупка. Боль может со временем переместиться из центра живота вправо и опуститься вниз, но не доходить до.
Аппендицит — воспаление червеобразного отростка. Яркая клиническая симптоматика, многочисленные нюансы, острого, хронического воспаления делают постановку диагноза, хирургическое лечение аппендицита одновременно легкой и сложной врачебной задачей. Удаление аппендицита (аппендэктомия) – единственный способ радикального лечения острой и хронической формы заболевания.
Экстренная операция. Показанием является острая стадия или обострение хронического, воспаления. Операцию проводят через два-четыре часа после поступления в клинику. Плановая операция. В случае запрета экстренного вмешательства, операцию проводят после устранения угроз. Время проведения плановой операции определяется.
В первую очередь необходимо знать, что воспаление аппендикса не происходит мгновенно, а развивается постепенно, годами.При своевременном лечении интоксикацию кишечника можно уменьшить или, по крайне мере, минимизировать. Рассмотрим наиболее часто используемые народные средства, которые могут помочь при.
В первые 12 часов после операции вообще нельзя употреблять пищу, но в основном, аппетита и так нет. При хорошем самочувствии, в конце первых суток разрешается выпить немного рисового отвара, куриного нежирного бульона или фруктового сладкого киселя.При этом питание должно быть дробным, пищу нужно принимать небольшими порциями по 5-6 раз в день.
Аппендектомия предполагает щадящий режим на протяжение месяца после операции. Тяжелые физические нагрузки противопоказаны 3 месяца. Это значит, что пациенты имеют право находиться на больничном листе 30 дней с момента выполнения операции. Нагрузки в объёме обычного быта.
источник
Гангренозный аппендицит – это предпоследняя стадия острого гнойного аппендицита, при которой развивается некроз стенки кишечного отростка. Последствия такого заболевания очень опасны, особенно для детей: может произойти прободение стенки и прорыв гноя в брюшную полость. Симптомы при гангрене аппендицита заметно отличаются от других разновидностей этой болезни, поэтому особо важно своевременно оценить опасность и обратиться к докторам, чтобы незамедлительно начать комплексное лечение.
Острый аппендицит в своем развитии проходит несколько стадий и разделяется на катаральный и гнойный (флегмонозный, гангренозный и перфоративный). В большинстве случаев говорят о вторичном аппендиците гангренозном – он возникает на 2-3-й день болезни при отсутствии медицинской помощи, в редких случаях – уже через 6-12 часов. У детей гангрена аппендикса развивается особенно быстро.
В редких случаях история болезни фиксирует первичную разновидность гнойного воспаления аппендикса. Спровоцировать такую форму заболевания могут следующие причины:
- Поражение стенок сосудов в старческом возрасте.
- Атеросклероз артерий кишечника (холестериновые бляшки на стенках).
- Врожденная недоразвитость (гипоплазия) аппендикулярных артерий у детей.
- Тромбоз вен и артерий отростка слепой кишки.
Сосудистые проблемы вызывают нарушения кровообращения, как результат – отмирание тканей аппендикса. Ускорить острый гнойный аппендицит могут и такие причины, как различные инфекции и аутоиммунные процессы в кишечнике.
Основное отличие гангрены аппендицита от других форм заболевания в том, что многие пациенты не чувствуют сильной боли в животе. Причины – в некрозе тканей и последующем отмирании нервных клеток аппендикса. В подобных случаях история болезни отражает такие симптомы, как нерезкая боль по всему животу, мягкость живота при пальпации, отсутствие раздражения брюшины, нормальная температура.
Основные симптомы при гангренозном аппендиците – это:
- Сильные боли в правой повздошной области, постепенно стихают.
- Рвота (от однократной до продолжительной, которая лишь мучает больного и не приносит облегчения).
- Нормальная или чуть сниженная температура при общем тяжелом состоянии пациента.
- На фоне обычной температуры 36,6º — сильная тахикардия 100-120 ударов в минуту (такое явление называют синдромом «токсических ножниц»).
- Сухость во рту, на языке – налет белого или желтоватого оттенка.
При первичном гангренозном воспалении аппендикса у детей и у пожилых пациентов история болезни отмечает и такие проявления: может подскочить температура, живот нередко очень напряжен, есть небольшие симптомы раздражения брюшины.
Гангренозно перфоративный аппендицит – это конечная стадия острого воспаления аппендикса. При этой форме происходит разрыв одной из стенок (или нескольких) кишечного отростка и гнойный выброс содержимого в брюшину.
История болезни при перфорации аппендикса обычно фиксирует резкую боль в момент разрыва отростка и распространение болевых ощущений по всей поверхности живота. Температура резко увеличивается, живот вздут и сильно напряжен, стул отсутствует полностью. Рвота почти не прекращается, налет на языке приобретает коричневый цвет.
Единственное лечение при таком диагнозе – операция, в случае малейшего промедления перфоративный аппендицит может закончиться разлитым перитонитом, при более благоприятном исходе – аппендикулярным абсцессом. Кроме того, гнойный выброс в брюшную полость резко увеличивает риск осложнения после операции – от инфицирования раны до гнойного перитонита.
Основные трудности при диагностике гангрены аппендицита у взрослых и детей связаны с атипичными симптомами болезни. Отсутствие болевого синдрома, мягкий живот, обычная температура нередко вводят врача в заблуждение, и он считает, что оснований для госпитализации нет. При повторном обращении у пациента уже диагностируют гангренозное поражение аппендикса, и требуется немедленное хирургическое вмешательство, чтобы предотвратить опасные осложнения.
Все формы аппендицита – и острый катаральный, и гнойный флегмонозный, и гангренозный с подозрением на перфоративный – требуют специальных методов диагностики:
- Беседа с больным и сбор анамнеза (симптомы фиксирует история болезни).
- Тщательная последовательная пальпация живота (особенно аккуратно нужно действовать при аппендиците у детей).
- Анализы мочи и крови.
- Рентген и УЗИ брюшной полости.
- Компьютерная томография.
- Лапароскопия (исследование с помощью миниатюрной камеры).
Один из самых ответственных моментов диагностики при гангрене аппендицита – это пальпация. Гангренозное поражение обычно трудно выявить из-за почти полного отсутствия болей и раздражения брюшины. В этом случае нужно особо тщательно исследовать мышцы правой и левой повздошной области, чтобы при малейшей разнице в их состоянии направить пациента на рентген и другие исследования.
Гангренозный аппендицит, как и острый флегмонозный, требует единственного метода лечения – хирургическое удаление воспаленного кишечного отростка (аппендэктомия).
Лечение гангрены аппендицита включает в себя подготовку к операции (не более 2 часов), саму операцию и послеоперационное восстановление. Во время операции хирург удаляет гнойный аппендикс и производит очистку брюшной полости от гнойной жидкости.
Основные виды операции при гангренозном аппендиците – это традиционная аппендэктомия и лапароскопия.
При классической операции хирург делает разрез 9-12 см, выводит поврежденный отросток в рану (вместе со слепой кишкой), удаляет и накладывает шов на слепую кишку. Затем производит санацию брюшной полости от гноя и оставляет дренажную трубку.
Лапароскопия – это удаление кишечного отростка через 2-3 маленьких отверстия с помощью специального современного оборудования. Что особенно важно, во время такой процедуры хирург имеет возможность наблюдать за ходом операции на специальном мониторе. При гангрене аппендицита лапароскопия более предпочтительна: история болезни фиксирует осложнения после такой операции в 2-4 раза реже, чем при традиционной аппендэктомии.
После гангренозного воспаления аппендикса необходимо особо тщательное восстановление после операции, особенно для пожилых людей и детей. Комплексное лечение и неуклонное соблюдение врачебных рекомендаций позволит предотвратить осложнения и ускорить выздоровление.
Основные терапевтические методы после удаления гнойного аппендицита – это:
- Прием антибиотиков различных групп (орнидазол, цефалоспорины, амикацин).
- Обезболивающие препараты.
- Мощное детоксикационное лечение (плазма, солевые растворы, глюкоза и т.д.).
- Ежедневный анализ крови, чтобы вовремя выявить все возможные осложнения.
- Регулярные перевязки (смена повязки, промыв дренажной трубки и рубца). Помогает предупредить нагноение и инфицирование шва.
- Профилактика язвы и тромбов (препараты антикоагулянты, блокаторы желудочной секреции, эластичные бинты).
- Дыхательная гимнастика и лечебная физкультура. Позволяют избежать такого осложнения, как непроходимость кишечника, а также сердечно-сосудистых и дыхательных проблем после аппендэктомии.
Лечение любой формы воспаления кишечного отростка включает в себя щадящую диету первые полтора месяца. Если острый гнойный аппендицит сопровождают какие-либо осложнения, подбирать лечебный рацион нужно особо тщательно – еда должна способствовать выздоровлению и при этом не раздражать больной кишечник.
Основные правила диеты при гангрене аппендицита – питаться нужно 5-6 раз в день маленькими порциям; блюда не должны быть горячими или холодными; под запретом все раздражители кишечника: алкоголь, фабричные сладости, консерванты, ароматизаторы, специи, все жареное и копченое.
В первые сутки после аппендэктомии идеальное лечение – это полный отказ от еды. Разрешается минералка без газа, некрепкий чай, слабый компот из сухофруктов, но в ограниченных количествах. Если к концу первого дня после операции не проявились осложнения, можно дать пациенту куриный бульон, нежирный кефир, рисовый отвар или жидкое пюре из картофеля.
На вторые сутки можно дополнить меню отварным куриным мясом, жидкими кашами и творожной запеканкой. Начиная с третьего дня разрешено медленно возвращаться к обычному рациону больного, за исключением запрещенных блюд.
Если удается выявить и прооперировать гангрену аппендицита до перфорации кишечного отростка, то возможность появления опасных последствий минимальна. Самые частые осложнения в этом случае – инфицирование и нагноение шва после аппендэктомии. Они легко лечатся и не требуют повторной операции.
Если пациент обратился к врачу слишком поздно или история развития болезни привела к разрыву аппендикса, последствия могут оказаться гораздо тяжелее:
- Прорыв стенки кишечного отростка с выбросом гноя и каловых масс в полость брюшины.
- Самоампутация аппендикса (полный отрыв от слепой кишки).
- Множественные локальные абсцессы в области малого таза, под диафрагмой или в кишечнике.
- Аппендикулярный инфильтрат (скопление воспаленных отростка вокруг аппендикса). Единственное противопоказание к операции – удаление отростка возможно лишь через 3-4 месяца, после полного рассасывания инфильтрата.
- Гнойный перитонит. Представляет угрозу жизни больного и требует безотлагательной операции.
- Септический тромбофлебит.
Гангренозный аппендицит – наиболее коварная разновидность острого аппендицита, которая может привести к серьезным проблемам при неправильном диагнозе. Самое частое последствие такой болезни – разрыв аппендикса с последующим абсцессом или перитонитом. Знание всех симптомов этого заболевания, умение вовремя заподозрить опасный диагноз и незамедлительная операция позволят избежать всех осложнений гангрены аппендикса и максимально приблизить выздоровление.
источник
Гангренозный аппендицит представляет собой одну из разновидностей воспаления и отмирания тканей червеобразного отростка. При этом возникающие воспалительные процессы, сопровождающие возникновение гангренозно-острого аппендицита, имеют гнойный характер. Данное заболевание представляет серьезную опасность для жизни и здоровья человека, поэтому его необходимо ликвидировать как можно быстрее.
Такое заболевание, как гангренозный аппендицит, может быть обнаружено у человека только посредством проведения визуальной оценки состояния данного придатка слепой кишки. Главной, и самой опасной, особенностью гангренозно-измененного аппендикса является то, что проведение любых хирургических манипуляций при такой разновидности патологического процесса может спровоцировать разрыв червеобразного отростка, что приведет к попаданию его содержимого в брюшную полость.
Гангренозная форма аппендицита является одним из заболеваний придатка слепой кишки, развитие ее наиболее часто является причиной летального исхода. Данная патология может быть вылечена только в том случае, если больной своевременно обратится за медицинской помощью к квалифицированным специалистам при первых же признаках развития патологического процесса.
Наиболее распространенными причинами, которые вызывают у человека возникновение гангренозно-измененного аппендицита, являются:
- возрастное изменение структуры сосудисто-кровеносной системы человека;
- наличие гипоплазии кровеносных артерий, которые находятся рядом с аппендиксом; развитие такого патологического процесса в большинстве случаев наблюдается у детей, которые имеют врожденную форму гипоплазии;
- наличие в сосудисто-кровеносной системе организма тромбов (кровяных сгустков, препятствующих осуществлению нормального кровотока);
- наличие такого заболевания, как атеросклероз сосудов и артерий, которые локализуются в кишечнике;
- развитие в организме человека каких-либо болезней инфекционного характера.
Гангренозный аппендицит в зависимости от стадии протекания может иметь следующие формы:
- Флегмонозная форма болезни. Флегмонозный аппендицит представляет собой интенсивное накопление гноя в червеобразном отростке, а также характеризуется возникновением сильной отечности воспаленного аппендикса. Такая форма гангренозного воспаления придатка слепой кишки образуется спустя сутки после возникновения заболевания.
- Гангренозно-перфоративный аппендицит. Данная стадия развития воспаления червеобразного отростка представляет собой пробитие пораженной некрозом его стенки, в результате чего происходит попадание его содержимого в брюшную полость. Возникает интоксикация организма. Такой процесс называется перфорация.
Если в течение 2 суток после начала гнойного воспалительного процесса в аппендиксе больной не обратил внимания на характерные проявления данного патологического процесса и не получил соответствующую медицинскую помощь, то в результате прогрессирующего отмирания тканей червеобразного отростка формируется острый гангренозный аппендицит. Главной особенностью протекания острой формы болезни является то, что вследствие некроза тканей аппендикса нервные окончания, находящиеся в нем, теряют свою чувствительность, и больной перестает чувствовать боль.
Клинические проявления гангренозно-измененного аппендицита являются неоднозначными, что существенно затрудняет постановку диагноза на основе симптомов, сопровождающих развитие данного патологического процесса. Кроме этого, вследствие отмирания тканей и клеток воспаленного придатка слепой кишки погибают и его нервные окончания, что характеризуется уменьшением интенсивности характерных для заболевания болезненных ощущений, а в некоторых случаях симптоматика может вовсе отсутствовать.
На начальных этапах гнойного воспаления аппендикса у больного человека могут наблюдаться следующие признаки наличия данной болезни:
- сильная тошнота, сопровождающаяся частыми рвотными позывами, при этом рвота не приносит какого-либо облегчения состояния человека;
- чувство постоянной слабости и общего недомогания;
- мышцы живота постоянно находятся в напряженном состоянии;
- болезненные ощущения с правой стороны в подвздошной зоне; при этом болевой синдром возникает внезапно, а в результате некроза нервных окончаний аппендикса постепенно угасает или вовсе исчезает;
- отсутствие выделения каловых масс в результате нарушения перистальтики кишечника;
- чувство озноба;
- сухость слизистых оболочек и языка, при этом язык может иметь желтый оттенок;
- интоксикация организма, которая проявляется в виде значительного повышения температуры тела; однако в некоторых случаях температура может оставаться в норме или немного понижаться.
Наличие у человека любого вида аппендицита свидетельствует о необходимости проведения оперативного вмешательства. Гангренозная форма воспаления червеобразного отростка не является исключением. Методика проведения хирургической операции по удалению аппендикса может быть следующей:
- Классическая операция. Проведение классического метода удаления аппендикса осуществляется посредством вскрытия брюшной полости больного. После удаления червеобразного отростка на место разреза накладываются швы. В случае если содержимое воспаленного аппендикса в ходе проведения оперативного вмешательства попало в полость брюшины, осуществляется ее промывание и установка дренажа.
- Транслюминальная методика осуществления хирургического вмешательства. Данная операция характеризуется удалением воспаленного придатка слепой кишки через естественные физиологические отверстия на теле пациента. Проведение такого рода операции в наши дни используется крайне редко.
- Лапароскопический способ. При проведении лапароскопической хирургической операции в стенке брюшной полости делается прокол, посредством которого вводится хирургический инструмент с камерой, с помощью которого осуществляется удаление аппендикса. Лапароскопический способ хирургического вмешательства является наиболее безопасным и сводит риск возникновения интоксикации организма к минимуму.
После проведения оперативного вмешательства пациенту назначается специальный восстановительный курс, так как удаление гангренозного аппендикса является достаточно серьезной нагрузкой для человеческого организма. Послеоперационный курс включает в себя следующее:
- Контролирование общего состояния пациента. К такому контролю относится проведение регулярных измерений температуры тела, промывание дренажа и замена телесных повязок, регулярное лабораторное исследование образцов крови.
- Проведение детоксикационной терапии.
- Введение в случае необходимости соответствующих обезболивающих средств в организм пациента.
- Проведение массажа и регулярных занятий по дыхательной гимнастике. Интенсивность выполнения таких лечебных процедур подбирается индивидуально для каждого пациента и зависит от общего состояния человека.
Пациенту назначается индивидуальный курс диетического питания, позволяющий снять нагрузку с желудочно-кишечного тракта больного. В течение первых суток после проведения операции пациенту разрешается употреблять только нежирный куриный или картофельный бульон, а также не крепкие травяные отвары. Спустя некоторое время рацион больного постепенно расширяется. Однако на протяжении всего диетического курса пациенту нельзя употреблять острую, жирную, копченую, жареную пищу и различные алкогольные напитки.
Гангренозный аппендицит является серьезным патологическим процессом, развитие которого может приводить к смерти больного. Поэтому при возникновении первых проявлений данной болезни необходимо как можно быстрее обратиться к врачу.
Гангренозный аппендицит — это патология, которая характеризуется некрозом тканей червеобразного отрезка и типичной клинической картиной, что позволяет дифференцировать ее от остальных форм воспалительного процесса непосредственно в аппендиксе. Чаще всего она протекает остро и провоцирует развите достаточно серьезных последствия для здоровья. Именно поэтому так важно своевременно обратиться за помощью к врачу, который определит причины патологического процесса и назначит терапию.
Гангренозный аппендицит — это разновидность гнойного варианта воспаления отростка, в основе которого скрываются необратимые разрушения. Чаще всего изменения некротической природы наблюдаются на небольших участках аппендикса. Гангренозное воспаление является формой острого варианта заболевания и появляется только на определенной стадии его развития (2-3 день воспаления).
Острый гангренозный аппендицит развивается тогда, когда воспалительный процесс в отростке не заметили в течение первых суток. Затем пропадает нормальная чувствительность нервных окончаний, поэтому болевой синдром может исчезнуть. Многие пациенты решают, что опасность миновала, можно отложить на некоторое время визит к врачу. Такое пренебрежение собственным здоровьем может привести к перитониту.
К основным факторам риска возникновения такой патологии специалисты относят следующие:
- Пожилой возраст.
- Формирование тромбов.
- Атеросклероз артерий кишечника.
Все эти факторы свидетельствуют о том, что непосредственными причинами развития патологии являются так называемые микроциркуляторные нарушения. Их результатом считается нарушение нормального кровообращения, как следствие — некроз отростка. Другие элементы патогенеза (инфекция, аутоагрессия иммунных клеток) присоединяются только во вторую очередь, лишь усугубляя течение патологии.
В остром периоде возникает многократная рвота, которая постоянно изнуряет больного и не приносит долгожданного облегчения. Ввиду интоксикации организма из-за развития гнилостного воспалительного процесса температура может оставаться нормальной или пониженной.
Гангренозный аппендицит проявляется в виде синдрома «токсических ножниц». У пациента наблюдается выраженная тахикардия (ЧСС около 100 ударов в минуту), но при этом температура не повышается.
Язык больного сухой с характерным желтоватым налетом. В случае первичного гангренозного аппендицита симптомы могут несколько отличаться:
- Болевой дискомфорт в правой подвздошной зоне, который внезапно появляется и быстро стихает.
- Живот твердый, болезненный.
- Состояние больного расценивается как тяжелое.
Если человек не получает адекватного и своевременного лечения, после данной формы заболевания развивается уже гангренозно-перфоративный аппендицит. Патология характеризуется прободением стенки непосредственно самого червеобразного отростка. В период его непосредственного разрыва человек испытывает сильную боль, которая с течением времени начинает постепенно распространяться по всему животу. Из-за нарастающей интоксикации организма повышается температура, появляется явная тахикардия. Язык становится очень сухим, налет приобретает коричневатый оттенок. Больной страдает от сильной рвоты.
Если у вас появились вышеперечисленные симптомы, следует без промедлений обратиться за помощью к врачу. При подозрении на эту патологию специалист первоначально проводит физикальный осмотр пациента. При пальпации, как правило, наблюдается напряжение брюшной стенки, живот умеренно вздут. Затем назначается ряд лабораторных тестов, включая анализ крови и мочи. Дополнительно может потребоваться ультразвуковое исследование, рентгенограмма и компьютерная томография. На основании полученных результатов анализов врач может подтвердить диагноз гангренозный аппендицит.
Терапия предполагает хирургическое удаление аппендикса. Аппендэктомия осуществляется традиционным способом или посредством лапароскопии.
В первом случае врач удаляет червеобразный отросток через разрез в брюшной стенке. Как правило, такая процедура выполняется с использованием общей анестезии.
Операция на аппендицит посредством лапароскопии отличается малой травматичностью. Хирург делает несколько микроскопических проколов в брюшной стенке, через которые вводятся инструменты для манипуляций. Самым главным из них является лапароскоп — трубка с камерой на конце. В ходе операции врач получает изображение с нее на экран компьютера, что позволяет максимально точно осуществить хирургические манипуляции.
Послеоперационный период у пациентов с таким достаточно распространенным диагнозом имеет ряд особенностей:
- Применение антибактериальных и обезболивающих препаратов.
- Инфузионная детоксикационная терапия с использованием солевых растворов, рефортана, глюкозы и альбумина.
- Ежедневные анализы крови.
- Профилактика язв и тромбоэмболических осложнений. В послеоперационный период пациентам назначают блокаторы желудочной секреции («Квамател», «Омез»), антикоагулянты («Клексан»).
- Ежедневные перевязки и промывание ран.
- ЛФК, специальный массаж, дыхательная гимнастика.
Операция на аппендицит — это достаточно серьезное хирургическое вмешательство. Чтобы предупредить развитие осложнений в будущем, следует пользоваться представленными ниже рекомендациями.
Для данной патологии характерны проблемы с перистальтикой кишечника, поэтому после операции особое внимание следует уделить питанию.
В первые сутки разрешается употребление нежирного кефира, минеральной воды без газов и легкого куриного бульона. На второй день, если послеоперационный период не осложняется негативными последствиями, в рацион можно добавить картофельное пюре, жидкие каши на воде и творожную запеканку. Еще через день питание необходимо разнообразить в рамках диеты №5. Лучше отказаться от жирной, острой пищи и копченостей.
Данная патология считается очень опасной, так как может привести к развитию довольно опасных для здоровья осложнений. Особенно критичен такой процесс для маленьких пациентов.
Какими негативными последствиями может сопровождаться гангренозный аппендицит?
- Гнойный перитонит. Это достаточно опасное состояние, которое требует незамедлительного оперативного вмешательства. Если помощь не оказать своевременно, может произойти заражение крови.
- Аппендикулярный инфильтрат. В области воспаленного отростка постепенно формируется локальный конгломерат, состоящий преимущественно из органов и тканей. Данная проблема всегда требует длительной консервативной терапии.
- Септический тромбофлебит. Воспалительный процесс развивается в венозных стенках. В результате он приводит к формированию тромбов в просвете вены.
- Локальный гнойный абсцесс. Такие образования преимущественно развиваются в зоне диафрагмы.
Не следует оставлять без внимания аппендицит. Гнойный гангренозный вариант этой патологии требует незамедлительного лечения. В противном случае увеличивается вероятность развития осложнений и даже летального исхода. Особенно опасно такое воспаление для детей, у них все патологические процессы протекают в несколько раз быстрее.
источник