Симптом Бартомье-Мехельсона – признак острого аппендицита: болезненность при пальпации слепой кишки, усиливающийся в положении больного на певом боку.
Симптом Баслера — признак аппендицита: при надавливании на брюшную стенку в точке, находящейся посредине между пупком и передней верхней остью подвздошной кости, и при направлении давления больше вправо больной испытывает резкую боль;
Симптом Бен-Ашера — признак острого аппендицита: во время глубокого дыхания и покашливания больного врач надавливает кончиками двух пальцев на левое подреберье; в случае аппендицита появляется боль в илеоцекальной области;
Симптом Бергера — признак облитерирующего артериосклероза или эндартериита: лежащий на спине больной держит поднятые вверх ноги до легкой усталости; подошва пораженной конечности принимает мертвенно-бледный цвет, а через 2-3 минуты после опускания вниз стопа пораженной конечности принимает цианотическую окраску;
Симптом Берштейна — возможный признак перфоративной язвы желудка или двенадцатиперстной кишки: подтягивание яичек к наружным отверстиям паховых каналов и полового члена к передней брюшной стенке в результате рефлекторного сокращения мышцы, поднимающей яичко, и поверхностной фасции живота;
Симптом Блинова — возможный признак тромбоэмболии брыжеечных сосудов: значительное повышение артериального давления;
Симптом Блюмберга — признак воспаления или раздражения: при медленном надавливании на живот больной почти не испытывает боли; острая боль появляется при быстром отнятии руки;
Симптом Бойса — возможный признак дивертикула пищевода: при надавливании на боковую поверхность шеи слышится урчание;
Симптом Валя — признак непроходимости кишечника: локальный метеоризм или выпячивание проксимального отдела кишечника;
Симптом Волковича-Кохера — признак острого аппендицита: боль, первоначально возникающая в подложечной области (иногда непосредственно под мечевидным отростком), спустя несколько часов локализуется в правой подвздошной области;
Симптом Вольского — признак острого холецистита: болезненность при легком ударе ребром ладони в косом направлении снизу вверх по правому подреберью;
Симптом Воскресенского — признак острого аппендицита: при быстром проведении ладонью по передней брюшной стенке (поверх рубашки) от правого реберного края вниз больной испытывает боль;
Симптом Грекова — ранний признак перфоративной язвы желудка или двенадцатиперстной кишки: замедление пульса сразу же после прободения;
Симптом Грюнвальда — возможный признак острого панкреатита: химозы вокруг
Симптом Дельбе-Пертеса — признак непроходимости глубоких вен нижней конечности: больному, находящемуся в вертикальном положении, накладывают эластический жгут в верхней трети бедра (натяжение жгута рассчитано лишь на сдавление подкожных вен). Больному предлагают пройтись по комнате. Если после этого подкожные вены опорожняются и спадаются, считают, что глубокие вены проходимы; если же они не спадаются, то проходимость глубоких вен нарушена;
Симптом Кера — возможный признак внутрибрюшного кровотечения: сильная боль в левом плече;
Симптом Кера-2 — признак холецистита: боль при вдохе во время пальпации правого подреберья;
Симптом Керте — признак острого панкреатита: наличие резистентности брюшной стенки в виде пояса, соответствующего топографическому положению поджелудочной железы;
Симптом Клойберга — рентгенологический признак кишечной непроходимости: при обзорной рентгеноскопии брюшной полости обнаруживаются горизонтальные уровни жидкости и газовые пузыри над ними;
Симптом Краснобаева — признак перитонита: напряжение прямых мышц живота; Симптом Крымова — признак прободения язвы желудка или двенадцатиперстной кишки: болезненность при пальпации пупка кончиком пальца;
Симптом Мак-Берни — признак аппендицита: болезненная при пальпации точка, находящаяся посередине между пупком и передней верхней остью подвздошной кости справа;
Симптом Марбурга — признак нарушения кровообращения в магистральных артериях ноги: синюшные пятна на бледной подошвенной поверхности стопы:
Симптом Матье — признак полной непроходимости кишечника: при быстрой перкуссии надпупочной области слышится шум плеска;
Симптом Мейо-Робсона — признак острого панкреатита: боль при пальпации в левом подреберье;
Симптом Мейра — признак глубокого тромбофлебита голени: болезненность при надавливании у медиального края большеберцовой кости в нижней трети голени;
Симптом Менделя — признак раздражения брюшины или значительного растяжения гладкой мускулатуры (газы, перемещение камней): при легком постукивании кончиками пальцев по стенке живота возникает боль;
Симптом Мерфи — признак патологии желчного пузыря: равномерно надавливая большим пальцем руки на область желчного пузыря, предлагают больному сделать глубокий вдох; при этом у него «захватывает» дыхание и отмечается значительная боль в этой области;
Симптом Михельсона — признак острого аппендицита у беременных: усиление болей в правой половине живота в положении больной на правом боку (вследствие давления на воспаленнный очаг);
Симптом Мюсси — признак поражения желчного пузыря (часто острого холецистита): болезненность при пальпации между ножками грудино-ключевидно-сосцевидной мышцы;
Симптом Образцова — признак хронического аппендицита: усиление болей во время пальпации в илеоцекальной области, при этом правая нога приподнята;
Симптом Обуховской больницы — признак заворота сигмовидной кишки: расширенная и пустая ампула прямой кишки при ректальном исследовании;
Симптом Ортнера — признак заболевания печени и желчного пузыря: поколачивание краем ладони по правой реберной дуге вызывает боль;
Симптом Отта — признак аппендицита: при положении на левом боку больной испытывает тянущую боль;
Симптом Раздольского — возможный признак острого аппендицита: при перкуссии брюшной стенки молоточком или пальцем выявляется болезненность в правой подвздошной области;
Симптом Ри — признак опухоли молочной железы, фиксированной к большой грудной мышце: больная отводит руку на пораженной стороне до прямого угла, активно напрягая мышцы; в таком положении опухоль неподвижна;
Симптом Ровзинга — признак аппендицита или тифлита: при пальпации левой подвздошной области и одновременном надавливании на нисходящий отдел ободочной кишки давление через газы передается на илеоцекальную область, что сопровождается болью;
Симптом Розанова (симптом Ваньки-встаньки) — признак внутрибрюшного кровотечения при разрыве селезенке: больной лежит на левом боку с поджатыми к животу бедрами; при попытке повернуть больного на спину или другой бок он тотчас же переворачивается и занимает прежнее положение;
Симптом Ситковского — признак аппендицита: при положении больного на левом боку в илеоцекальной области появляется боль;
Симптом Спасокукоцкого — возможный признак кишечной непроходимости: аускультативно определяется звук падающей капли;
Симптом Спижарского — признак прободения при гастродуоденальных язвах: исчезновение печеночной тупости и появление высокого тимпанита над печенью;
Симптом Тренделенбурга — признак варикозного расширения вен и недостаточности венозных клапанов: находящемуся в горизонтальном положении больному предлагают держать ногу поднятой до спадания вен, после чего прижимают большую подкожную вену у ее впадения в бедренную вену и просят больного быстро принять положение стоя; при наличии этой патологии после отнятия пальцев вены сразу же наполняются;
Симптом Чейна-Стокса — патологическое дыхание при различных расстройствах ЦНС: чередование увеличения объема дыхательных движений, их уменьшения и задержки дыхания;
Симптом Шланге — признак паралича кишечника: при выслушивании живота отмечается полная тишина;
Симптом Элера — возможный признак облитерирующего эндартериита атеросклероза: бледные и холодные стопы ног.
источник
Острый аппендицит – острый неспецифический процесс воспаления червеобразного отростка — придаточного образования слепой кишки. Клиника острого аппендицита манифестирует с появления тупой боли в надчревной области, которая затем смещается в правую подвздошную область; отмечаются тошнота, рвота, субфебрилитет. Диагностика острого аппендицита основывается на выявлении характерных симптомов при исследовании живота, изменений в периферической крови, УЗИ; при этом исключаются другие заболевания брюшной полости и малого таза. При остром аппендиците выполняется аппендэктомия – удаление измененного червеобразного отростка.
Острый аппендицит является наиболее частым хирургическим заболеванием, на долю которого в оперативной гастроэнтерологии приходится более 80%. Острый аппендицит чаще встречается у лиц в возрасте 20-40 лет, хотя также может возникнуть в детском или пожилом возрасте. Несмотря на достижения в области диагностики и совершенствование хирургических методов лечения, послеоперационные осложнения при остром аппендиците составляют 5-9%, а летальность – 0,1-0,3%.
В вопросе о причинах развития острого аппендицита до сих пор не существует единого мнения. Среди этиологических теорий острого аппендицита обсуждаются механическая, инфекционная, ангионевротическая, аллергическая, иммунологическая и др. Считается, что ведущим фактором воспаления аппендикса (аппендицита) выступает механическая блокада просвета червеобразного отростка, вызванная каловым камнем, инородным телом, паразитами, гиперплазией лимфоидной ткани. Это приводит к скоплению в отростке слизи, активизации бактериальной флоры, воспалению стенок аппендикса, сосудистому тромбозу.
Согласно инфекционной теории, инициировать развитие острого аппендицита могут различные инфекционные заболевания – амебиаз, паразитарные инфекции, туберкулез, иерсиниоз, брюшной тиф и др. Сторонники ангионевротической теории придерживаются мнения о первостепенности трофических нарушений в стенке червеобразного отростка, связанных с нарушением его иннервации.
В определенной степени способствовать развитию острого аппендицита может алиментарный фактор. Известно, что употребление преимущественно мясной пищи способствует нарушению моторно-эвакуаторной функции кишечника, склонности к запорам, что, в свою очередь, предрасполагает к развитию острого аппендицита. Также к неблагоприятным фоновым факторам относят дисбактериоз кишечника, снижение резистентности организма, некоторые виды расположения аппендикса по отношению к слепой кишке.
Острый аппендицит вызывается неспецифической микробной флорой: анаэробными неспорообразующими микроорганизмами (бактероидами и анаэробными кокками – в 90% случаев), аэробными возбудителями (кишечной палочкой, энтерококками, клебсиеллой и др. — 6-8 %), реже – вирусами, простейшими, присутствующими в отростке. Основной механизм инфицирования червеобразного отростка – энтерогенный; лимфогенный и гематогенный пути проникновения инфекции не играют ведущей роли в патогенезе острого аппендицита.
Острый аппендицит может протекать в простой (катаральной) или деструктивной форме (флегмонозной, апостематозной, флегмонозно-язвенной, гангренозной).
Катаральная форма острого аппендицита (катаральный аппендицит) характеризуется расстройствами лимфо- и кровообращения в стенке отростка, его отеком, развитием конусовидных фокусов экссудативного воспаления (первичных аффектов). Макроскопически аппендикс выглядит набухшим и полнокровным, серозная оболочка – тусклой. Катаральные изменения могут носить обратимый характер; в противном случае, при их прогрессировании, простой острый аппендицит переходит в деструктивный.
К исходу первых суток от начала острого катарального воспаления лейкоцитарная инфильтрация распространяется на все слои стенки аппендикса, что соответствует флегмонозной стадии острого аппендицита. Стенки отростка утолщаются, в его просвете образуется гной, брыжейка становится отечной и гиперемированной, в брюшной полости появляется серозно-фибринозный или серозно-гнойный выпот. Диффузное гнойное воспаление аппендикса с множественными микроабсцессами расценивается как апостематозный острый аппендицит. При изъязвлениях стенок червеобразного отростка развивается флегмонозно-язвенный аппендицит, который при нарастании гнойно-деструктивных изменений переходит в гангренозный.
В развитии острого аппендицита выделяют раннюю стадию (до 12 часов), стадию деструктивных изменений (от 12 часов до 2-х суток) и стадию осложнений (от 48 часов). Клинические проявления острого аппендицита манифестируют внезапно, без каких-либо предвестников или продромальных признаков. В отдельных случаях за несколько часов до развития клиники острого аппендицита могут отмечаться неспецифические явления – слабость, ухудшение самочувствия, потеря аппетита. Для стадии развернутых клинических проявлений острого аппендицита типичны болевой синдром и диспепсические нарушения (тошнота, рвота, задержка газов и стула).
Боль в животе при остром аппендиците – наиболее ранний и непреходящий симптом. В начальной стадии боль локализуется в эпигастрии или околопупочной области, носит неинтенсивный, тупой характер. При кашле, резкой перемене положения туловища боль усиливается. Через несколько часов от появления боль смещается в правую подвздошную область и может характеризоваться пациентами как дергающая, колющая, жгущая, режущая, острая, тупая. В зависимости от расположения червеобразного отростка боли могут иррадиировать в пупок, поясницу, пах, подложечную область.
При остром аппендиците, как правило, отмечаются симптомы нарушения пищеварения: тошнота, однократная рвота, метеоризм, запор, иногда – жидкий стул. Температура тела обычно повышается до субфебрильных значений.
В стадии деструктивных изменений болевой синдром усиливается, что заметно отражается на состоянии больных. Температура тела увеличивается до 38,5-390С, нарастает интоксикации, отмечается тахикардия до 130-140 уд. в мин. В некоторых случаях может наблюдаться парадоксальная реакция, когда боли, напротив, уменьшаются или исчезают. Это довольно грозный признак, свидетельствующий о гангрене отростка.
Деструктивные формы острого аппендицита часто сопровождаются осложнениями – развитием аппендикулярного абсцесса, периаппендицита, мезентериолита, абсцесса брюшной полости, перфорацией стенки отростка и перитонитом, сепсисом.
Для острого аппендицита характерен ряд абдоминальных симптомов: отставание правых отделов живота при дыхании (симптом Иванова), напряжение мышц передней брюшной стенки, симптом раздражения брюшины (Щеткина-Блюмберга), болезненность в правой подвздошной области при перкуссии (симптом Раздольского), усиление боли в положении на левом боку (симптом Ситковского, Бартомье-Михельсона) и др. Изменения в лейкоцитарной формуле крови нарастают в соответствии со стадиями острого аппендицита – от 10-12х10 9 /л при катаральном воспалении до 14-18х10 9 /л и выше – при гнойно-деструктивных формах.
С целью дифференциальной диагностики проводится ректальное или вагинальное исследование. Для исключения другой острой патологии живота выполняется УЗИ органов брюшной полости, которое также обнаруживает увеличение и утолщение отростка, наличие выпота в брюшной полости. При неясной клинико-лабораторной картине прибегают к проведению диагностической лапароскопии.
При остром аппендиците показано как можно более раннее удаление воспаленного червеобразного отростка – аппендэктомия. В типичных случаях острого аппендицита используется доступ к червеобразному отростку по Волковичу-Дьяконову – косой разрез в правой подвздошной ямке.
В диагностически неясных ситуациях используется параректальный доступ по Ленандеру, при котором операционный разрез проходит параллельно наружному краю правой прямой мышцы выше и ниже пупка. К средне-срединной или нижне-срединной лапаротомии прибегают в тех случаях, если течение острого аппендицита осложнилось перитонитом.
В последние годы, с развитием малоинвазивной хирургии, операция нередко выполняется через лапароскопический доступ (лапароскопическая аппендэктомия).
Своевременное обращение за медицинской помощью и раннее хирургическое вмешательство являются залогом благоприятного исхода острого аппендицита. Возвращение к обычной физической и трудовой активности обычно разрешается через 3 недели после аппендэктомии.
В случае развития осложнений острого аппендицита (аппендикулярного инфильтрата, локальных абсцессов в брюшной полости — тазового, межкишечного, поддиафрагмалъного, разлитого перитонита, пилефлебита, спаечной кишечной непроходимости и др.) прогноз серьезный.
источник
Аппендикс, lat. appendix vermiformis – червеобразный отросток, 5-7 см в длину (иногда 20 см), 1 см в диаметре, слепо заканчивающейся, трубкообразной формы.
Аппендицит – термин с окончанием на (-ит). В медицине такое окончание используется для обозначения воспаления, в данном случае воспаление аппендикса.
Диагноз острый аппендицит является клиническим. Определяется типичной историей заболевания (анамнез) и другими диагностическими признаками. Причина болезни достоверно не установлена и имеет многофакторный характер. Аппендицит может быть вызван обтурацией (перекрытие просвета), погрешностями в питании, наследственностью. Метод выбора (главный метод) в лечении – аппендэктомия (хирургическое удаление аппендикса), которая, все чаще, производится лапароскопическим методом.
Острый аппендицит является ведущей причиной состояний под общим названием «острый живот», которые расцениваются как неотложные ситуации. Частота колеблется в пределах 4-5 человек на 1000 населения в год. Может возникать в любом возрасте, но преимущественно в периоде 11-20 лет. По статистике, имеется некоторое различие в частоте возникновения по половому признаку, в соотношении 1.4 мужчины : 1 женщины. С 1940-х годов в клиниках ученые наблюдают снижение заболеваемости, хотя причина этой тенденции не установлена.
Диагностика острого аппендицита опирается на тщательный анамнез и клинико-лабораторные методы.
Базовый и самый главный признак аппендицита – боль в животе. Патогномоничной (характерной именно для этого заболевания) особенностью является перемещение болезненных ощущений из околопупочной области в подвздошную. Пациент говорит, что вначале боль усиливалась в районе пупка в первые сутки, а потом переместилась в правый бок. Эту особенность впервые заметил и описал в своей практике американский хирург Дж.Б. Мерфи. Перемещение локализации боли характерно для 50% случаев острого аппендицита. Это связанно с особенностями иннервации кишечника. В начале процесса болевые сигналы поступают по висцеральным нервным путям, а затем, в результате прогрессирования воспаления и вовлечения париетальной (пристеночной) брюшины, боль перемещается в правую подвздошную область.
Другими характерными симптомами, которые часто сопровождают острый аппендицит, могут быть потеря аппетита, тошнота, понос, запор.
Обильная, неукротимая рвота свидетельствует о том, что произошел разрыв аппендикулярного отростка и развивается воспаление брюшной полости (перитонит). Для простого аппендицита данный симптом нехарактерен.
Мета-анализ данных симптомов и признаков данного заболевания не позволил сделать какой-то один диагностический вывод, но определил, что миграция боли из околопупочной зоны в правую подвздошную, чаще всего, связана с острым аппендицитом.
Картина болезни у пациентов с крайностями возрастного спектра, таких как младенцы, дети и старики, а также при неспецифичном расположении червеобразного отростка – может сильно отличаться от классического симптоматического представления болезни. Что приводит к сложностям в постановке верного диагноза, поэтому таких пациентов наблюдают с особой настороженностью.
Незначительная эритема (покраснение) кожи, сухость языка, зловонное дыхание и лихорадка до 38ᵒС – общие симптомы, которые объективно наблюдаются при осмотре пациентов с острым аппендицитом.
При обследовании живота определяется напряженность мышц брюшной стенки и повышенная чувствительность в подвздошной области справа. Пациенты сообщают о том, что боль усиливается при движениях или при покашливании. Если провести линию от пупка к передней верхней ости подвздошной кости (наиболее выступающее место костей таза спереди), можно определить точку наибольшей чувствительности (точка Мак-Берни), которая располагается на 2/3 книзу по этой линии.
При ректальном, либо вагинальном осмотре пациента, иногда не выявляется никаких особенностей, хотя может проявляться повышенная чувствительность в правом боку. Ректальный осмотр является дополнительным методом обследования и не может быть определяющим в постановке диагноза.
Существует большое количество приемов, которые используют в диагностике острого аппендицита, все они направлены на выявление признаков раздражения брюшины (именно вовлечение брюшины в воспалительный процесс дает характерные болезненные признаки). Вот некоторые из них:
- Симптом Аарона – при надавливании в правом боку возникает болезненность в области желудка.
- Симптом Бартоломью-Михельсона – при пальпации (надавливании) в правом боку болезненность больше, когда пациент лежит на левом боку.
- Симптом Бриттена – при надавливании в болезненной точке в правом боку правое яичко подтягивается вверх.
- Симптом Воскресенского – натягивается рубашка пациента и резким движением сверху вниз к правой подвздошной области по ней проводят двумя пальцами, при этом в конце движения наблюдается резкая болезненность в правом боку.
- Симптом Иванова – расстояние от пупка к наиболее выступающей части таза справа меньше чем слева.
- Симптом Коупа – боль усиливается, если больной лежит на левом боку и разгибает бедро.
- Симптом Затлера – если пациент сидит и поднимает правую ногу, боль усиливается.
- Симптом Островского – боль усиливается, когда больной лежит и поднимает правую ногу, затем доктор резко опускает ее в горизонтальное положение.
Диагностика аппендицита, в большинстве случаев, не требует каких-либо дополнительных методов обследования и является клинической. Не существует специфичного теста на определение данной патологии, который мог бы точно определить, в конкретном случае, наличие аппендицита. Разумное использование общих анализов мочи, крови, тестов на воспалительные реакции позволяют подтвердить диагноз, полученный при клиническом обследовании, отдифференцировать воспаление аппендикса от других заболеваний. Были предложены определенные схемы и алгоритмы дополнительных методов обследования, но они не получили широкого распространения.
Применение радиоволновой диагностики в определении аппендицита при системном анализе показало, что такие методы должны быть использованы у тех больных, у которых есть определенные сложности в клинико-лабораторном обследовании. Метод УЗИ требует высокого профессионализма от исследователя и имеет более низкую достоверность, чем компьютерная томография (КТ). Но в отличие от КТ, УЗИ не подвергает пациента ионизирующему облучению. Статистические данные показывают, что использование этих технологий достоверно снижают частоту госпитализаций с острым аппендицитом и риск диагностической ошибки.
Острый аппендицит необходимо отличить от всех заболеваний, которым характерна боль в правом боку.
- кишечная непроходимость;
- инвагинация кишечника;
- острый холецистит;
- перфорация при язвенной болезни;
- мезоденит;
- дивертикул Меккеля;
- панкреатит;
- грыжа.
- почечная колика;
- пиелонефрит справа;
- инфекции мочевыводящих путей.
- внематочная беременность;
- апоплексия яичника;
- сальпингоофорит.
- гастроэнтерит;
- нижнедолевая пневмония;
- диабетический кетоацидоз;
- порфирия.
При этом, дифференциальная диагностика не должна выходить за определенные временные рамки, так как «острый живот» – симптомокомплекс, угрожающий жизни пациента.
Герберт Фитц является первым автором, в публикациях которого говорится о необходимости ранней диагностики и оперативного лечения острого аппендицита. Эта тактика лечения актуальна и сегодня, оперативное вмешательство – метод выбора при воспалении аппендикса. Нет достоверных доказательств, подтверждающих идею, что обезболивание при «остром животе» противопоказано на основании возможного риска смазать клиническую картину. Так же пациентам назначают превентивное (предупреждающее) антибактериальное лечение средствами с широким спектром действия, которое необходимо для снижения риска возникновения послеоперационной раневой инфекции.
Недавнее ретроспективное исследование не обнаружило существенных различий между ранней (до 12 часов после подтверждения диагноза) или поздней (12-24 часа после подтверждения диагноза) аппендэктомией. После 36 часов с момента появления первых симптомов вероятность перфорации (разрыва) аппендикса составляет 16-36% и увеличивается на 5% каждые последующие 12 часов. Поэтому, после подтверждения диагноза, операция должна быть выполнена без лишнего промедления.
Традиционно аппендэктомия проводится открытым способом, когда делается разрез в точке Мак-Берни перпендикулярно линии, соединяющей пупок и переднюю подвздошную ость. Однако, доля открытых оперативных вмешательств существенно снизилась после появления лапароскопических методик.
Преимущества лапароскопической аппендэктомии:
- Снижается риск раневых инфекций.
- Низкий уровень послеоперационных болей.
- Сокращается время пребывания в стационаре.
- Уменьшается длительность периода нетрудоспособности.
Еще одним преимуществом этой методики является возможность предварительно провести лапороскопическую диагностику и выявить альтернативную причину «острого живота».
При том, что лапароскопическая аппендэктомия набирает все большую популярность, этот метод остается более требовательным к техническому оснащению операционной и квалификации хирурга. Выбор оперативной методики определяется уровнем знаний оперирующего хирурга и наличием специального оборудования.
Также, возможно позитивное разрешение аппендицита без хирургического вмешательства, на фоне раннего применения внутривенных антибиотиков. Но высокая частота рецидивов (повторного заболевания) при консервативном лечении и более низкий риск смертности при хирургическом лечении – определяют использование антибактериальной терапии аппендицита только у тех пациентов, которым, по тем или иным причинам, противопоказано оперативное вмешательство.
Аппендэктомия относительно безопасная операция, показатель смертности при простом аппендиците в пределах 0,8 на 1000 случаев, а при перфорации аппендикса 5,1 на 1000. Вероятность перфорации, указанная выше, составляет 16-30%, однако, у пациентов старческого возраста и детей этот показатель может достигать 97%, что связано со сложностями в диагностике. Высокий уровень смертности и осложнений в случаях перфорации аппендикса определяет отрицательные эффекты при аппендэктомии на уровне 20-25%. Различные осложнения не исключены при хирургическом лечении и простого аппендицита, несмотря на позитивные тенденции к снижению их общего числа.
Раневые инфекции возникают в результате интраоперационного обсеменения патогенными микроорганизмами. Вероятность развития данного осложнения колеблется от 5%, при простом аппендиците, до 20%, в случаях гангрены или перфорации аппендикса. Использование в предоперационном периоде антибиотиков значительно снижает количество случаев раневых инфекций.
Интраабдоминальный абсцесс, или абсцесс полости таза, развивается из-за тотального инфицирования, например, при перфорации аппендикса. Для данного осложнения характерны лихорадка и наличие диагностических признаков на УЗИ или КТ исследовании. При абсцессах может возникнуть необходимость в лечении посредством дренажных методик. Количество случаев данного осложнения так же снижается при использовании превентивной антибактериальной терапии.
Аппендикулярный инфильтрат (уплотнение) обычно возникает на 3 сутки от начала заболевания. Это уплотнение, которое хорошо прощупывается, образуется в результате обволакивания воспаленного червеобразного отростка брюшиной либо петлями кишечника. При этом яркая симптоматика, свойственная обычному аппендициту, смазывается. Болезненность слабо выражена, температура либо в пределах нормы, либо субфебрильная. Хорошо поддается диагностике с помощью УЗИ и КТ. Но, необходимо проводить тщательный дифференциальный анализ с опухолевыми процессами, особенно улиц старческого возраста. Аппендикулярный инфильтрат при адекватной антибактериальной терапии может разрешаться без оперативного вмешательства, при этом сохраняется высокий риск повторного заболевания.
Аппендикулярный абсцесс (нагноение) сопровождается ярко выраженной лихорадкой, тахикардией и лейкоцитозом. Чаще всего, абсцесс локализуется в подвздошной области, реже в полости малого таза. Ректальное обследование при этой патологии имеет высокую информативность. Диагноз подтверждается на УЗИ и КТ. Хирургическое лечение только открытым методом с установкой дренажной системы.
Общее количество случаев хронического аппендицита составляет не более 1%. Обычно, это заболевание развивается после приступа острого аппендицита. Причиной могут быть спайки и рубцы, которые сужают просвет отростка, а также оставшаяся инфекция. В периоды ремиссии (временного выздоровления) клинических признаков не наблюдается. С целью предотвратить риск развития острого воспалительного процесса показана плановая аппендэктомия.
Наиболее частым не акушерским оперативным вмешательством при беременности является аппендэктомия, с частотой от 0,15 до 2,1 на 1000 беременных. Недавнее крупномасштабное исследование со случайной выборкой показало, что у беременных женщин риск развития аппендицита ниже чем у небеременных, особенно в 3-ем триместре. Смещение аппендикулярного отростка, из-за роста беременной матки, существенно осложняет диагностику, аппендицит часто путают с началом родовой деятельности. Возможна нехарактерная картина клинических проявлений. Тошнота и рвота ассоциирована с болью в любых отделах брюшной полости справа. В случаях простого аппендицита материнская смертность незначительна, но увеличивается до 4% при перфорации аппендикса. Смертность плода на уровне 0-1,5% при простом аппендиците, и 20-35% при перфорации.
источник
Врачам известно более 70 способов пальпирования живота для определения патологии. Среди них 40 симптомов, характерных для острого аппендицита и осложнений воспаления червеобразного отростка.
Аппендикс – это отросток слепой кишки, который при воспалении отягощается опасными для жизни осложнениями.
Острый аппендицит появляется из-за:
- Закупорки участка кишечника.
- Развития вредной микрофлоры.
- Спазма стенок червеобразного отростка.
- Застоя крови.
- Инфекций.
- Переедания.
- Болезней органов ЖКТ.
У беременных аппендицит воспаляется из-за того, что разросшаяся матка повреждает червеобразный отросток.
Функции аппендикса разнообразны. Среди них переваривание пищи и влияние на перистальтику кишечника. Считается, что аппендикс – рудиментарный орган и часть пациентов пытается самостоятельно воспалить аппендицит в домашних условиях.
При подозрении на аппендицит симптомы у взрослых следующие:
- Ухудшение самочувствия.
- Боль в животе.
- Слабость.
- Нарушение стула.
- Учащенный пульс.
- Тошнота и однократная рвота.

Женщины чаще мужчин страдают от воспаления аппендикса. У женщин аппендицит проявляется вечером или ночью. С первых минут появляется боль в животе, которая смещается в правую подвздошную область.
При анатомической аномалии расположения аппендикса пациентки жалуются на боль в:
Если при остром аппендиците боль внезапно прошла, это повод к срочной операции. Притупление болевых ощущений связано с развитием перитонита, осложнения после аппендикса. При перитоните содержимое желудка попадает в брюшину, а нервные окончания отмирают.

Симптомы воспаления аппендикса у беременных женщин проявляются слабее, чем у мужчин и детей. Некоторые симптомы пальпации не проявляются из-за растяжения плодом передней стенки брюшины.
Чтобы подтвердить подозрение на аппендицит у беременных женщин, пациенткам назначается УЗИ живота.

Аппендицит при беременности создает риск:
- Отслоения плаценты.
- Заражения околоплодных вод инфекцией.
- Выкидыша.
Симптомы аппендицита у беременных женщин:
- Тошнота и рвота.
- Боль в правом нижнем углу живота.
- Высокая температура.
У детей и подростков организм не настолько крепок, как у взрослых. Особую зону риска составляют малыши: хрупкое здоровье и неспособность говорить осложняют болезнь. Но у младенцев до 1 года воспаление аппендицита встречается редко.

Чаще всего аппендицит воспаляется у детей и подростков в возрасте от 10 до 18 лет.
От чего воспаляется аппендицит у детей:
- Переохлаждение.
- Глистная инвазия.
- Неправильное питание.
Симптомы острого аппендицита у детей:
- Блуждающая боль в животе.
- Болит правый бок и тошнит.
- Повышается температура.
- Слабость, одышка, учащенный пульс.
Воспаление червеобразного отростка в первые минуты сопровождается тяжестью около пупка или в правом боку в подвздошной области. Человек не может выпрямиться, ходьба дается с трудом. Боль притупляется только в состоянии лежа – все это признаки воспаления.

Боль при аппендиците провоцирует спазм и отечность стенок отростка. Без помощи медиков после стадии с острой болью наступает омертвение тканей – некроз. Стенки аппендикса перфорируются, развивается гангренозно-перфоративный аппендицит.
Из острого в хронический аппендицит развивается после аппендэктомии, если культя отростка продолжает периодически воспаляться. Врачи диагностируют рецидив заболевания.
Симптомы, которые сопровождают хронический аппендицит у взрослых:
- После еды болит правый бок.
- Иногда боль отдает в ногу или поясницу.
- Тошнота, рвота.
- Диарея или запор.
- Боль при дефекации.
- Болезненный половой акт.
В отличие от острого воспаления, больные не жалуются на слабость и недомогание. Хронический аппендицит у женщин часто путают с гинекологическими заболеваниями.
На первичном осмотре врачи пальпируют живот пациента, чтобы выявить хирургическую патологию органов ЖКТ. Наблюдая реакцию организма на пальпирование, врач диагностирует подозрение на болезнь.

После осмотра пациент направляется на обследования, чтобы подтвердить или опровергнуть диагноз. Или на операционный стол, если промедление опасно для жизни.
Симптом блуждающих болей. Заключается в наблюдении за перемещением боли из подложечной области в нижний правый бок.

Считается основным симптомом острого аппендицита.
Диагностируется при воспалительных процессах в брюшине. Чаще всего сопровождается перитонитом и острым аппендицитом.

Пациент ложится на ровную поверхность. Врач определяет болезненный участок в брюшине и надавливает на него, задержавшись на 2–3 секунды. После этого быстро убирает руку и наблюдает за реакцией больного. Усиление боли означает положительный симптом Щеткина-Блюмберга.
Пациента осматривают в одежде – рубашке или футболке.
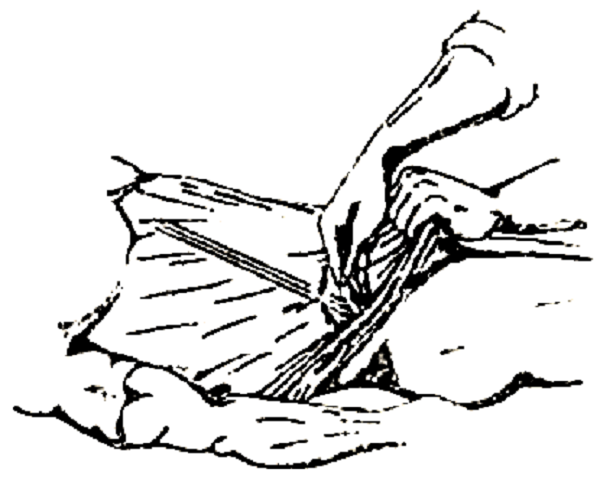
Больной ложится на кушетку. Врач садится рядом и берется левой рукой за край одежды пациента, потянув на себя. Больной глубоко вздыхает, а врач правой рукой проводит по животу от пупка до правой подвздошной области.
При усилении болей симптом считается положительным.
Пациент ложится на левый бок и описывает ощущения. Если тупая боль в правом боку усилилась, то симптом Ситковского положительный.

Усиление боли объясняется смещением кишечных петель, которые давят на аппендикс, усиливая боль при воспалении.
Пациент ложится. Врач надавливает на правый бок, делая толчки по брюшине.
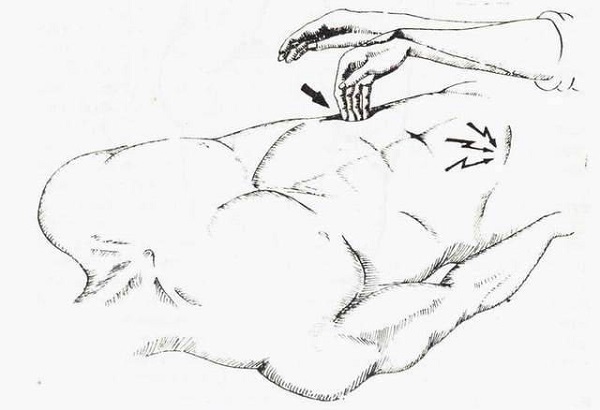
Происходит смещение газов в кишечнике в червеобразный отросток. Воспаленный аппендикс отзывается болью на манипуляции врача.
Симптом определяет ретроцекальное положение аппендикса – позади слепой кишки. Пациент ложится и поднимает выпрямленную правую ногу.
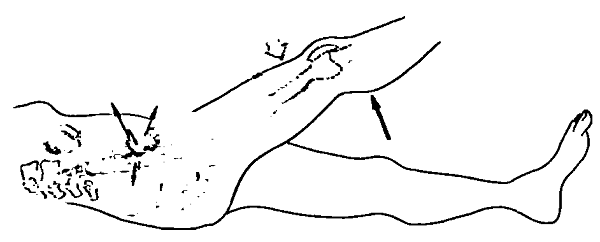
Мускулатура брюшины напрягается, воздействуя на рецепторы аппендикса. При воспалении пациент пожалуется на тянущую боль в правом боку внизу живота.
| Симптом | Выполнение | Реакция |
|---|---|---|
| Бартомье | Больной ложится на левый бок. Врач пальпирует правый бок | При воспалении болезненность возрастает |
| Раздольского | Пациент ложится на спину. Врач легко постукивает пальцами по правой подвздошной области | По резкости боли определяется участок патологии |
| Заттлера | Больной садится и поднимает выпрямленную правую ногу | При воспалении отростка болит весь правый бок |
| Аарона | Врач пальпирует правую подвздошную область пациента | Около пупка отмечается напряжение мышц и боль |
| Крымова | Пальпация пахового канала | Болит правый низ живота |
| Ларока | При остром аппендиците у мужчин сокращается мышца, поднимающая яички | Оба яичка подняты |
| Коупа | Применяется для диагностики тазового аппендикса. Лежа на спине, больной сгибает правую ногу в колене | Боль в правой подвздошной области |
| Икрамова | Врач надавливает на бедренную артерию | Боль с правой стороны тела усиливается |
| Михельсона | Применим для беременных. Женщина ложится на правый бок | Боль усиливается из-за того, что матка давит на воспаленный орган |
| Краснобаева | Пальпируется передняя брюшная стенка | Отмечается напряженность мышц |
| Кушниренко | Больной кашляет | Определяется болевая точка при кашле |
| Московского | При воспалении зрачок правого глаза расширен |
Одними симптомами невозможно составить полную клиническую картину болезни. Не занимайтесь самолечением и не пытайтесь определить аппендицит в домашних условиях.
Будьте здоровы!
источник
В условиях ухудшающейся экологической ситуации, продвижения в средствах массовой информации фаст-фуда, отсутствия многих витаминов и микроэлементов в рационе питания люди чаще страдают от болезней желудочно-кишечного тракта. Небольшая часть из них представляют опасность для жизни, к примеру, аппендицит.
Симптомы аппендицита разнообразны. Главный признак – боль. Частое проявление – колющая резкая болезненность, с правой стороны, внизу брюшины. У 31% людей проявляться заболевание начинает в верхней области брюшной полости, опускаясь через 2-5 часов в нижнюю подвздошную часть живота. У детей с рождения до 6 лет болевой синдром воспаленного аппендикса проявляется в виде беспокойной смены положения тела, нарушения режима сна, поднятия ног к животу. Рекомендуется обращать повышенное внимание на таких малышей, стоит проконсультироваться со специалистом при малейших намёках на заболевание.
Воспаление сосцевидного отростка, приводящее к острому аппендициту, проявляется снижением аппетита (либо отсутствием), тошнотой, разовой рвотой. Симптомы указывают на эндотоксикоз. Иногда развивается диарея, учащенное мочеиспускание. Также заболевание сопровождается сухостью во рту, общей слабостью и недомоганием, ощущением разбитости.
При диагностике проводится ряд процедур (рентгенография, ультразвуковое исследование). В общем анализе крови присутствует повышенное количество лейкоцитов. Чаще всего повышается температура. Если аппендицит не подтвердится, стоит несколько часов провести в больнице. Ведь при внезапном обострении медики смогут спасти жизнь.
По причине проводимых исследований, направленных на сбор аналитических данных для составления анамнеза при аппендиците, учёные выявили определённые признаки, которые впоследствии были названы по авторам.
- Аарона. Симптоматика острого аппендицита. Проявляется пульсирующей болью, чувством распирания, когда сдавливается нижняя часть живота с правой стороны.
- Бартомье-Михельсона. Проявляется в острой форме расстройства. Проводится прощупывание слепой кишки, когда пациент уложен на левую сторону. При проведении процедуры болевой синдром многократно увеличивается.
- Баслера. Увеличение болезненных проявлений при ощупывании живота от пупа к верху брюшины.
- Брауна. После определения наивысшей болевой точки во время лежания на спине болеющего поворачивают на левую сторону. Через 15 мин высший пик боли сместится на 2-5 см вниз либо вверх по медиане.
- Брендо. Во время беременности при давлении на левое ребро ощущается болезненность.
- Бриттена. У мужской части населения во время прощупывания нижней части живота справа проявляется напряжение мышцы и правое яичко подтягивается к мошонке. Прерывание осмотра возвращает яичко обратно. Острая форма.
- Вахенгейма-Редера. Прощупывание прямой кишки вызывает сильные болезненные проявления в нижней части живота.
- Видмера. Различается температурный режим в области подмышек (справа повышен).
- Воскресенского. Также называют симптом «рубашки». Доктор подтягивает рубашку пациента к низу. Когда пациент глубоко вздыхает, врач проводит рукой сверху вниз к нижней области брюшины справа с небольшим надавливанием. Где рука медика останавливается – ярко выражаются болевые проявления.
- Габая. Определяется при ретроцекальном положении отростка аппендикса. При ощупывании петитова треугольника режущая болевая аномалия проявляется в момент, когда врач резко убирает руку.
- Долинова. Во время втягивания живота боль усиливаются в подвздошной части брюшной полости справа.
- Донелли. Когда больной разгибает правую ногу, проводится пальпация брюшины, боль локализуется вокруг точки Мак-Бурнея.
- Дьелафуа. Отмечается совместное проявление болей в части живота справа снизу и напряжения мышц брюшной полости. При тактильном осмотре боль увеличивается.
- Затлера. В положении сидя пациент начинает поднимать выпрямленную правую ногу. Одновременно усиливается болевой эффект в нижней части живота справа.
- Иванова. Сокращение мышц живота с правой стороны приводит к изменению расстояния между пупком и полостью справа и слева (правая часть меньше).
- Икрамова. Давление на бедренную артерию на правой ноге приводит к усилению боли нижней правой части живота.
- Караваевой. Во время кашля боли увеличиваются в подвздошной правой части.
- Клемма. Рентгенография показывает обильную россыпь газа в илеоцекальной части.
- Коупа. В лежачем положении на левом боку больной разгибает правую ногу. Это провоцирует усиление болезненности внизу брюшины.
- Кохера-Волковича. Перемещение болезненных ощущений из верхней эпигастральной части живота в правую подвздошную спустя несколько часов (3 ч).
- Крымова. Во время пальпации отверстия пахового канала (правого) ощущается усиление болезненности нижней части брюшины.
- Крымова-Думбадзе. Ощупывание пупочного кольца приводит к раздражению передней стенки брюшины, сопровождающееся увеличением уровня боли в подвздошной области.
- Ларока. У мужской части наблюдается непроизвольное поднятие правого яичка либо при прощупывании живота.
- Ленандера. Различие анальной и подмышечной температурных проявлений свыше одного градуса Цельсия.
- Менделя. При проведении перкуссии живота болевые явления усиливаются в нижней области брюшины справа.
- Мерфи. При наличии жидкости в подвздошной области справа во время перкуссии интенсивность боли уменьшается.
- Михельсона. Ухудшение болевых проявлений у женщин при беременности справа, в лежачем положении на правой стороне, так как увеличенная матка оказывает давящий эффект на червеобразный отросток с воспалением.
- Образцова. При сдавливании прямой кишки пациент приподнимает выпрямленную ногу. Ощущается увеличение болевых проявлений.
- Островского. Болеющий в лежачем состоянии на спине поднимает прямую правую ногу кверху, медработник резко её опускает. Режущая боль отдает в часть низа брюшной полости справа.
- Пайра. Понижается чувствительность ректального прохода, сопровождает ощущение частая жгучая и режущая боль, проявляется спазмами при дефекации.
- Пшевальского. Больной испытывает трудности при подъеме правой ноги.
- Раздольского. Тактильный осмотр передней стенки брюшины сочетается с резкой болью в нижней части справа.
- Ризвана. Глубокое дыхание вызывает повышенную колющую боль в подвздошной области.
- Ровзинга. Болезненность справа увеличивается при толчках с правой стороны и надавливании на сигмовидную кишку.
- Самнера. При слабом сдавливании живот напрягается, ощущается гипертонус стенок брюшины.
- Ситковского. Усиление болезненного состояния в лежачем ракурсе на левом боку.
- Сорези. Болеющему делают перкуссию в лежачем ракурсе (на спине, ноги согнуты в коленях). Покашливание вызывает увеличение болевого синдрома.
- Хорна. Тянущие движения за мошонку вызывают пульсирующие боли в правом яичке.
- Чейса. При сильном прощупывании поперечной кишки и надавливании на сходящую ободочную кишку повышается болевой синдром.
- Черемских-Кушниренко. Кашель усиливает проявление болевых признаков.
- Чугаева. Тактильный осмотр выявляет «струны аппендицита» (пучки косых мышц живота).
- Шиловцева. После прощупывания пациента в лежачем ракурсе на спине его переворачивают и осматривают вновь. Локация болевого симптома перемещается вниз и влево на 3-4 см.
- Щеткина-Блюмберга. Симптом раздраженности брюшины в передней части. При сдавливании и быстром отнятии руки с нижней области живота справа, пациент почувствует усиление болевого состояния.
- Яуре-Розанова. Перкуссия петитова треугольника сопровождается ярко выраженным болевым синдромом.
Болезни подвержен любой возраст, особенно с 15 до 35 лет. Главное, вовремя опознать симптомы для проведения своевременного хирургического вмешательства.
Диагностика аппендицита сложна. Это заболевание часто маскируется под прочие болезни желудочно-кишечного тракта. Иногда самые опытные медицинские работники не сразу его распознают. Поэтому при появлении желудочных болей полагается срочно пройти полное обследование в медицинском учреждении (сдача анализов, УЗИ, рентгенография, осмотр хирурга). Спешить с уходом из больницы не стоит, чтобы не подвергать жизнь опасности.
источник
Острый аппендицит — это воспалительное заболевание червеобразного отростка слепой кишки. Для его первичной диагностики, подтверждения или исключения этого диагноза хирурги используют определенные признаки или симптомы раздражения брюшины. На настоящий момент симптомов этих выделено много, почти все они названы по фамилии автора. Но в клинической практике используются совсем небольшое их количество, проверенная годами, ведь чтобы определить их всех, придется потратить немало времени, которое при развившемся остром аппендиците стоит для больного очень дорого. В России наиболее часто используют следующие симптомы: Кохера, Воскресенского, Ровзинга, Щеткина-Блюмберга, Ситковского, Образцова и др. Проявление того или иного симптома зависит от множества факторов, расположения аппендикса, причины его возникновения, давности заболевания. Поэтому проверять только один из них также большой смысловой нагрузки не несет. Каждый сам выбирает для себя комплекс тех симптомов, которые больше приходятся по вкусу и которым больше доверяет.
Пожалуй, самый известный признак острого аппендицита — симптом Кохера. Называют его также «симптом миграции боли». Его применение заключается в сборе данных анамнеза, уточнения локализации и изменения характера боли, возникших у пациента. Проявляется симптом Кохера в постепенной миграции боли из эпигастральной области в правую подвздошную. Встречается примерно у 50% больных острым аппендицитом. Существует такое выражение: «Кохер не врет». И, действительно, при появлении симптома Кохера в большинстве случаев диагноз острого аппендицита оказывается верным. Но, однако, не стоит стопроцентно полагаться на него.
Самый распространенный прием для проверки раздражения брюшины — это симптом Воскресенского (иное название –»симптом рубашки»). Характерен не только для аппендицита, но и для всех остальных воспалительных заболеваний органов брюшной полости. Проверяется симптом посредством быстрого проведения ребра ладони по слегка натянутой рубашке вдоль живота в нескольких местах. При аппендиците эта манипуляция будет отдаваться боль в правой подвздошной области – положительный симптом Воскресенского.
Не очень часто используется, но надежный. Симптом Ровзинга заключается в появлении болей при повышении давления газов в слепой кишке. Проверяется следующим образом: в положении лежа на спине левая рука прижимает нисходящую ободочную кишку в левой подвздошной области, правой совершаются толчкообразные нажатия чуть выше. Если изменение давления вызывает болезненные ощущения в правой подвздошной области – симптом Ровзинга считается положительным.
Так же по своей сути, как и симптом Воскресенского, является симптомом раздражения брюшины. Симптом Щеткина-Блюмберга проверяется во всех случаях болезненных ощущений в животе, является надежным признаком перитонита. Выполняется следующим образом: ладонь медленно кладут на переднюю брюшную стенку и надавливают без усилия, а затем резко отнимают её. Появление резких болей в этом случае будет свидетельствовать о положительном симптоме Щеткина-Блюмберга. При остром аппендиците симптом Щеткина-Блюмберга будет выражаться в резкой боли в правой подвздошной области.
Симптом Ситковского легко проверить, для этого достаточного совсем немного времени. Необходимо попросить пациента лечь на левый бок. При остром аппендиците произойдет усиление болевого синдрома, так как петли кишечника сместятся, увлекая за собой и аппендикс.
Позволяет заподозрить острый аппендицит с ретроцекальным расположением отростка. Для проверки этого симптома больного просят поднять выпрямленную правую ногу в положении лежа на спине. Напрягшиеся мышцы поясницы и передней брюшной стенки при этом будут воздействовать на рецепторы аппендикса, и, если он воспален, появится боль в правой подвздошной области.
ПРОЙДИТЕ БЕСПЛАТНЫЙ ТЕСТ! Благодаря развернутым ответам на все вопросы в конце теста, вы сможете в РАЗЫ СОКРАТИТЬ вероятность заболевания!
Вы уже проходили тест ранее. Вы не можете запустить его снова.
Вы должны войти или зарегистрироваться для того, чтобы начать тест.
Вы должны закончить следующие тесты, чтобы начать этот:
1.Можно ли предотвратить рак?
Возникновение такого заболевания, как рак, зависит от многих факторов. Обеспечить себе полную безопасность не может ни один человек. Но существенно снизить шансы появления злокачественной опухоли может каждый.
2.Как влияет курение на развитие рака?
Абсолютно, категорически запретите себе курить. Эта истина уже всем надоела. Но отказ от курения снижает риск развития всех видов рака. С курением связывают 30% смертей от онкологических заболеваний. В России опухоли лёгких убивают больше людей, чем опухоли всех других органов.
Исключение табака из своей жизни — лучшая профилактика. Даже если курить не пачку в день, а только половину, риск рака лёгких уже снижается на 27%, как выяснила Американская медицинская ассоциация.
3.Влияет ли лишний вес на развитие рака?
Почаще смотрите на весы! Лишние килограммы скажутся не только на талии. Американский институт исследований рака обнаружил, что ожирение провоцирует развитие опухолей пищевода, почек и желчного пузыря. Дело в том, что жировая ткань служит не только для сохранения запасов энергии, у неё есть ещё и секреторная функция: жир вырабатывает белки, которые влияют на развитие хронического воспалительного процесса в организме. А онкологические заболевания как раз появляются на фоне воспалений. В России 26% всех случаев онкологических заболеваний ВОЗ связывает с ожирением.
4.Способствуют ли занятия спортом снижению риска рака?
Уделите тренировкам хотя бы полчаса в неделю. Спорт стоит на одной ступени с правильным питанием, когда речь идёт о профилактике онкологии. В США треть всех смертельных случаев связывают с тем, что больные не соблюдали никакой диеты и не уделяли внимания физкультуре. Американское онкологическое общество рекомендует тренироваться 150 минут в неделю в умеренном темпе или в два раза меньше, но активнее. Однако исследование, опубликованное в журнале Nutrition and Cancer в 2010 году, доказывает, что даже 30 минут хватит, чтобы сократить риск рака молочной железы (которому подвержена каждая восьмая женщина в мире) на 35%.
5.Как влияет алкоголь на клетки рака?
Поменьше алкоголя! Алкоголь обвиняют в возникновении опухолей полости рта, гортани, печени, прямой кишки и молочных желёз. Этиловый спирт распадается в организме до уксусного альдегида, который затем под действием ферментов переходит в уксусную кислоту. Ацетальдегид же является сильнейшим канцерогеном. Особенно же вреден алкоголь женщинам, так как он стимулирует выработку эстрогенов — гормонов, влияющих на рост тканей молочной железы. Избыток эстрогенов ведёт к образованию опухолей груди, а значит, каждый лишний глоток спиртного увеличивает риск заболеть.
6.Какая капуста помогает бороться с раком?
Полюбите капусту брокколи. Овощи не только входят в здоровую диету, они ещё и помогают бороться с раком. В том числе поэтому рекомендации по здоровому питанию содержат правило: половину дневного рациона должны составлять овощи и фрукты. Особенно полезны овощи, относящиеся к крестоцветным, в которых содержатся глюкозинолаты — вещества, которые при переработке обретают противораковые свойства. К этим овощам относится капуста: обычная белокочанная, брюссельская и брокколи.
7.На заболевание раком какого органа влияет красное мясо?
Чем больше едите овощей, тем меньше кладите в тарелку красного мяса. Исследования подтвердили, что у людей, съедающих больше 500 г красного мяса в неделю, выше риск заболеть раком прямой кишки.
8.Какие средства из предложенных защищают от рака кожи?
Запаситесь солнцезащитными средствами! Женщины в возрасте 18–36 лет особенно подвержены меланоме, самой опасной из форм рака кожи. В России только за 10 лет заболеваемость меланомой выросла на 26%, мировая статистика показывает ещё больший прирост. В этом обвиняют и оборудование для искусственного загара, и солнечные лучи. Опасность можно свести к минимуму с помощью простого тюбика солнцезащитного средства. Исследование издания Journal of Clinical Oncology 2010 года подтвердило, что люди, регулярно наносящие специальный крем, болеют меланомой в два раза меньше, чем те, кто пренебрегает такой косметикой.
Крем нужно выбирать с фактором защиты SPF 15, наносить его даже зимой и даже в пасмурную погоду (процедура должна превратиться в такую же привычку, как чистка зубов), а также не подставляться под солнечные лучи с 10 до 16 часов.
9.Как вы думаете, влияют ли стрессы на развитие рака?
Сам по себе стресс рака не вызывает, но он ослабляет весь организм и создаёт условия для развития этой болезни. Исследования показали, что постоянное беспокойство изменяет активность иммунных клеток, отвечающих за включение механизма «бей и беги». В результате в крови постоянно циркулирует большое количество кортизола, моноцитов и нейтрофилов, которые отвечают за воспалительные процессы. А как уже упоминалось, хронические воспалительные процессы могут привести к образованию раковых клеток.
СПАСИБО ЗА УДЕЛЕННОЕ ВРЕМЯ! ЕСЛИ ИНФОРМАЦИЯ БЫЛА НУЖНОЙ, ВЫ МОЖЕТЕ ОСТАВИТЬ ОТЗЫВ В КОММЕНТАРИЯХ В КОНЦЕ СТАТЬИ! БУДЕМ ВАМ БЛАГОДАРНЫ!
источник
Симптомы аппендицита по авторам позволяют классифицировать данную опасную патологию по многим признакам, что дает возможность более детально разобраться с происходящими процессами. Разносторонний анализ симптоматических проявлений более полно учесть их при назначении схемы лечения.
Многообразие классификационных признаков указывает на то, какое внимание уделяется этому заболеванию. Только точный диагноз позволяет осуществить необходимое оперативное вмешательство.
Что такое аппендицит? Это понятие подразумевает развитие воспалительной реакции в аппендиксе, представляющим собой червеобразный отросток. Прогрессирование данного процесса чревато большими неприятностями, вплоть до летального исхода. С учетом этого, вопрос о точной оценке тяжести воспаления и точности диагноза нередко становится важнейшим фактором предотвращения трагических последствий.
При аппендиците проявление характерных признаков связано с распространением воспаления в глубинные слои и охватом окружающих структур. Симптоматика может быть разнообразной, а точное диагностирование затрудняется тем обстоятельством, что заболевание можно легко спутать с другими патологиями внутренних органов. Именно поэтому для дифференцирования аппендицита и своевременного выявления предложено несколько вариантов определения диагностических параметров. Соответственно, появилось такое понятие, как симптомы по авторам, т.е. квалификационные признаки, которые определенные исследователи предлагают использовать в качестве определяющих (например, симптом Воскресенского, Щёткина-Блюмберга и т.д.).
Все признаки аппендицита, по существу, относятся к четырем основным категориям: болевые ощущения, признаки воспалительного процесса, диспептические и перитониальные проявления. Интенсивность симптомов зависит от местонахождения отростка, продолжительности развития процесса, особенностей организма, тяжести течения и наличии осложняющих факторов. Лабораторные и инструментальные диагностические методы позволяют достаточно точно определить необходимые параметры болезни и необходимость оперативного вмешательства.
Для чего же нужны авторские симптомы заболевания? Они, прежде всего, направлены на постановку первичного диагноза по внешним признакам, поведению больного человека. Основой становится внешний осмотр и элементарные манипуляции (пальпация, нажатия и т.д.), проводимые в различных искусственно созданных условиях, позах.
Наиболее часто аппендицит имеет острую разновидность, характеризующуюся неожиданным началом, быстрым прогрессированием и явным выражением симптомов болезни. Только 1-1,5% всех случаев относятся к хроническому течению, когда воспалительный процесс развивается длительное время, проявляясь в виде периодических обострений, приступов.
Основанием для диагностирования острого аппендицита в российской медицинской практике, наиболее часто, признаются такие авторские симптомы:
1 Симптом Кохера. Его использование в первичном диагностировании наиболее распространено. Симптом Кохера получил и другое название – симптом болевой миграции. В его основе лежит постепенное смещение болезненного проявления из эпигастральной зоны в нижнюю, правую часть живота (подвздошный участок). Вероятность, что виной такого признака является аппендицит, превышает 50%. 2 Симптом Воскресенского или признаки брюшного раздражения. Для диагностирования проводится простой тест: в области живота натягивается ткань рубашки, а затем, в продольном направлении обеспечивается быстрое проведение ребром ладони. Если протекает воспалительная реакция в аппендиксе, то болевое ощущение обнаружится в подвздошной зоне справа. Аналогично можно тестировать другие органы, расположенные в этой части тела, при этом болезненный синдром будет соответственно менять свой очаг. 3 Симптом Щеткина-Блюмберга. Он считается верным показателем развития перитонита, причем не только при патологии аппендикса. По методике Щеткина-Блюмберга рука ладонью вниз размещается на передней стенке брюшины. Производится легкое, медленное надавливание и резкий подъем руки. Аппендицит проявляется резкой болью на соответствующем участке подвздошной зоны. 4 Симптом Ровзинга. Несмотря на достаточно редкое использование методики, она считается достаточно надежной, и основывается на болевом синдроме при газовом давлении в слепой кишке. Искусственно такой эффект создается следующим образом. Пациент укладывается на спину. С помощью одной руки врач придавливает ободочную кишку (в нижней впадине живота слева), а другой – обеспечивает толчки немного выше. Если в подвздошной области справа появляется боль, то можно диагностировать аппендицит.
С учетом определенных анатомических особенностей мужского организма разработаны авторские тесты для диагностирования аппендицита у мужчин. Можно выделить такие симптомы:
1 Ларока. Его сущность заключается в том, что при воспалении мужского аппендикса наблюдается смопроизвольное смещение правого яичка в верхнем направлении. 2 Хорна. Если мошонку подвергнуть надавливанию или подергиванию, то в правом яичке ощущается болезненность разной интенсивности. 3 Бриттена. Для его выявления необходимо надавить рукой снизу живота при напряженных мышцах в этой зоне. В результате теста правое яичко приподнимается, но после отстранения руки возвращается на свое место.
У представительниц женского пола можно также выявиться специфические признаки аппендицита. Их следует учитывать, т.к. воспаление аппендикса в ряде случаев очень напоминает проявление некоторых заболеваний гинекологического характера. Дополнительное тестирование помогает дифференцировать рассматриваемую патологию от иных женских проблем.
Можно выделить такие авторские признаки:
1 Промптова. Гинеколог, проводя исследования влагалища, сдвигает шейку матки взад-вперед. Появление болевых ощущений исключает наличие аппендицита, а указывает на гинекологическое заболевание. 2 Жендринского. Проверка производится путем надавливания пальцем в точку, расположенную снизу пупка, т.е. точку Кюммеля. Появляется болевой синдром. Если при вставании боль усиливается, то можно заподозрить аппендицит. При затихании болевого ощущения следует искать гинекологические причины. 3 Брендо. У женщин в период беременности нажатие на ребро в левой половине тела вызывает болезненное ощущение справа.
Помимо перечисленных выше проявлений аппендицит можно предварительно диагностировать и иными способами. В частности достаточно часто выявляются такие симптомы по авторам:
- Симптом Аарона: болевые ощущения и распирающее чувство в эпигастриальной зоне порождает надавливание пальцем в точке Макбурнея.
- Симптом Бартомье: усиливающаяся боль при ощупывании слепой кишки, когда пациент располагается лежа на левом боку.
- Симптом Басслера: усиление болевого синдрома при приближении к кости во время пальпации по направлению от пупка к подвздошной кости.
- Симптом Видмера: наличие температурной разницы в подмышечных зонах, причем в правой впадине местная температура выше, чем слева.
- Синдром Долинова: втягивание живота приводит к усилению болевых ощущений в подвздошной зоне.
- Симптом Крымова: возникновение болевого синдрома при пальпации в районе внешнего отверстия пахового канала справа.
- Симптом Пшевальского: появление сложности с поднятием правой ноги (дискомфорт, боли).
- Симптом Раздольского: проведение перкуссивного обследования стенки брюшной полости выявляется болезненность в правой, нижней впадине живота.
- Симптом Самнера: даже легкая пальпация живота приводит к повышению мышечного тонуса в брюшной стенке.
- Симптом Чугаева: выявление «аппендицитной струны» — появление напряженного состояния косой мышцы при осуществлении пальпации в области передней стенки брюшины.
- Симптом Яуре: возникновение болей при нажатии в месте расположения треугольника Пети.
Приведенными авторскими симптомами не исчерпываются все диагностические признаки воспаленного аппендикса. Конечно, ни один из них не дает полной гарантии постановки правильного диагноза, а направлены на первичное дифференцирование патологии. Точный диагноз может быть поставлен только по результатам лабораторных и инструментальных исследований.
источник
