Острый аппендицит – это экстренная хирургическая патология, которая проявляется воспалением в области аппендикса (червеобразный отросток слепого кишечника).
Острый аппендицит проявляется болями в животе, тошнотой и нарушением общего состояния. Требует немедленной операции по его удалению, поздняя диагностика грозит серьезными осложнениями вплоть до летального исхода.
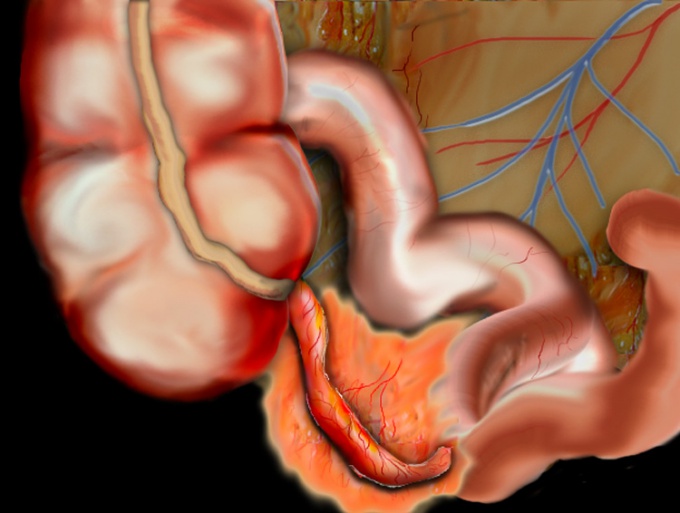
Аппендикс является лимфоидным органом, в нем сосредоточено большое количество иммунных клеток, он помогает осуществлять иммунную защиту органов пищеварения. В среднем аппендикс имеет длину до 5-6см, толщину до 1 см. Отросток может располагаться как в классическом положении, отходя вниз от кишки в области правой подвздошной кости, так и лежать в других направлениях. Это важно в диагностике проявлений аппендицита.
Причин для воспаления аппендикса достаточно:
- закупорка его плотными каловыми массами,
- закупорка плотными фрагментами пищи (косточки, семечки, плотные куски пищи),
- разрастание тканей,
- увеличение лимфоидных зон, лимфоузлов с закупоркой просвета,
- тромбоз сосудов,
- проявления аллергии,
- инфекции кишечника,
- нахождение на жестких диетах, нерациональное питание,
- наследственная предрасположенность, стрессы, вредные привычки,
- переход инфекции с других органов (у женщин – с органов малого таза).
По длительности и остроте процесса выделяют острый и хронический аппендицит.
Острый аппендицит, исходя из стадии процесса и длительности течения разделяют на:
- катаральную стадию, она длится первые 6 часов,
- флегмонозную стадию, она длится до конца первых суток,
- гангренозную стадию, ее длительность до конца 3-х суток,
- перфорация аппендикса и перитонит, характеризуется разрывом или расплавлением стенок и выходом содержимого в брюшную полость с формированием перитонита.
Заболевание имеет четкую стадийность и тяжесть его зависит от длительности воспаления, однако, определить ее может только хирург.
Для пациента важно выявление опасных симптомов, которые бы указывали на острый аппендицит. К ним относят:
1. Первые признаки аппендицита:
- боли в области желудка или подложечкой, вокруг пупка или разлитого характера,
- боль постепенно на протяжении 3 часов перетекают в правый бок, в область подвздошной кости.
- боли сильные, активизируются при вставании и ходьбе, лежа на левом боку.
- в положении на правом боку боль уменьшается.
2. Возникновение боли вечером или в ночь, реже в утренние часы
3. На фоне боли возникают тошнота и необильная, однократная рвота, могут быть понос или запоры.
4. На фоне боли постепенно повышается температура, ухудшается состояние, возникают вялость, блеск глаз, бледность, обложенность языка.
Даже при отсутствии всех описанных симптомов, кроме боли в животе, если она длится более 4-6 часов, необходима госпитализация и осмотр хирургом.
Возрастные симптомы аппендицита
- Дети: быстрое нарастание проявлений. Температура тела чаще высокая. Рвота и диарея более ярко выражены. Раннее возвращение к режиму полноценной физической активности.
- Пожилые: стертость проявлений аппендицита может быть причиной несвоевременной диагностики и госпитализации.
- Беременные: диагностика затруднена, т. к. червеобразный отросток смещен беременной маткой вверх, что приводит к изменению типичного расположения болей, а расположение его за маткой – к снижению выраженности признаков раздражения брюшины. Внутриутробная гибель плода возникает в 2–8,5 % случаев.
Не смотря на все достижения медицины, не всегда легко поставить диагноз острого аппендицита. Он складывается из:
- жалоб и типичного начала болезни,
- данных осмотра и выявлении особых симптомов при прощупывании брюшной полости,
- данных экспресс-анализов крови и мочи,
- дополнительных инструментальных данных (УЗИ, рентген, диагностическая лапароскопия).
При типичном расположении червеобразного отростка обычно диагноз устанавливают быстро, а вот при его нетипичной локализации его необходимо отличать от:
Диагностикой должен заниматься только врач-хирург в приемном отделении хирургического стационара, для женщин и девочек обязательна консультация гинеколога.
Для аппендицита крайне важно правильно оказать первую помощь, чтобы в дальнейшем не смазать клиническую картину и не затруднить диагноз.
При болях можно принять спазмолитики – но-шпу или папаверин, не более 2 таблеток, и только 1 раз. Далее необходимо обращение к хирургу или вызов неотложки.
- применение анальгина и его содержащих препаратов,
- применение кеторола, нимесулида или НПВС (нурофен, индометацин).
- применение тепла на живот, грелок, компрессов,
- применение слабительных, клизм, народных средств,
- применение антибиотиков и кишечных антисептиков (нифуроксазид).
Сегодня единственным методом лечения острого аппендицита является операция по удалению аппендикса – аппендэктомия. Ее проводят двумя методами:
- классическая операция с разрезами,
- лапароскопия с проколами брюшной стенки и удалением отростка манипуляторами при визуальном контроле.
Операцию проводят в срочном порядке, после проведения в течение 1-2 часов экстренной предоперационной подготовки – анализов крови и мочи, осмотра и опроса больного с выявлением аллергии и проблем со здоровьем.
Операция проводится под общим наркозом, длится она от получаса до нескольких часов в зависимости от тяжести и осложнений.
В неосложненных случаях предпочтение отдают лапароскопии. После нее почти нет швов и восстановление идет быстрее. При подозрении на гангренозную форму и перфорацию могут применять классические и расширенные операции.
После операции первые сутки показан строгий постельный режим и легкое питание, постепенно режим расширяется. Швы снимают через неделю, выписка в пределах 5-10 дней.
Подробнее о диете после острого аппендицита — в нашей отдельной статье.
Аппендицит – коварное заболевание, часто дающее серьезные осложнения. К ним относят
- абсцессы в области аппендикса или в брюшной полости,
- развитие гнойного перитонита, спаечных процессов,
- формирование аппендикулярного инфильтрата с невозможностью удаления аппендикса без травмы соседних органов.
Также могут развиваться воспаления в области сосудов, тромбозы вен, отходящих от аппендикса. Такие осложнения могут нарушать функции печении и даже вызвать летальный исход.
Методов специфической профилактики острого аппендицита не разработано. Необходимо правильное питание, рациональный режим и своевременное обращение за помощью к врачу при возникновении боли животе.
источник
АППЕНДИЦИТ зачастую врачи называют болезнь, которой свойственна хорошая маскировка, и не каждый специалист при первом осмотре может поставить правильный диагноз. Симптомы бывают разного характера и отличаются лишь степенью болевого синдрома. Данный недуг имеет свое начало в виде боли в брюшной полости в районе пупка, но пациенты не могут описать конкретное место, потому что кажется, будто болит во всем животе. Как правило, боль при аппендиците ноющая и тупая, но может и приутихнуть при изменении положения тела человека. При болезненных ощущениях рекомендуются улечься на кровать и вызвать врача. При утихании боли люди надеются на полнейшее выздоровление и не спешат обращаться к специалистам, но это неправильно, так как гибель нерва аппендикса приводит к непоправимым последствиям опасным для жизни. В дальнейшем данное затишье перерастает в более серьезную болезнь, при которой воспаляется брюшная полость и развивается кишечная непроходимость.
- Появление тошноты и рвоты.
- Ощущение сухости в ротовой полости.
- Жидкий стул или диарея.
- Высокая температура.
- Завышенное или наоборот пониженное давление человека.
- Повышение сердцебиения.
- Учащенное дыхание.
Самостоятельно в домашних условиях выявить острый аппендицит можно с помощью следующих тестов, указывающих на болезнь:
- Во время кашля, чувство боли в правой стороне живота — возрастает
- Больной чувствует себя более комфортно, когда лежит в позе эмбриона на правом боку, чувство боли при этом спадает.
- Напротив, если больной лежит ровно, вытянув ноги и на левом боку – чувство боли возростает.
- Опрос врачом на жалобы пациента и осмотр.
- Перечислить все перенесенные раннее заболевание носящие инфекционный характер, начиная с самого детства.
- Предрасположенность к болезни по наследству.
- Сдача анализа крови.
- Биохимический анализ.
- Анализ содержимого кала и соском с анального отверстия.
- Анализ мочи.
- Ультразвуковое исследование живота и органов.
- Рентгенография брюшной полости.
- Проверка сердечной работы при помощи ЭКГ.
- Вызвать скорую помощь
- До приезда скорой помощи, больному следует меньше передвигаться.
- Необходим покой.
- Не рекомендуется заниматься самолечением: принимать различные лекарственные препараты, народные средства без назначения специалиста.
- Больному на область живота следует временно положить пакет со льдом или емкость с холодной водой.
- До установки окончательного диагноза, больному следует воздержаться от приема пищи и воды.
- Запрещается прогревать место возможного воспаления.
- Запрещается делать клизмы (без назначения специалиста) и принимать любые слабительные средства.
Если спустя некоторое время человек, которого беспокоит аппендикс так и не обращается к врачу, то заболевание перерастает в хроническую стадию. На этом этапе боль умеренная и появляется в основном после тяжелых физических тренировок.
- Закупоривается просвет отростка аппендикса
- Очень твердый и плотный кал при походе в туалет
- Наличие глистов в организме, именно они служат изначальными вредителями организма людей. Этими паразитами являются как острицы и белые глисты, так и плоские черви и лямблии.
- Различные опухоли в других внутренних органах брюшной полости. В результате образуется небольшая опухоль внутри аппендикса и микробы внутри начинают размножаться. Опухоль внутри начинает постепенно увеличиваться, аппендикс растягивается и это влияет на правильную работу кровообращения внутри этого пространства. Если вовремя не приступить к своевременному и правильному лечению, то произойдет появление гнойного содержимого в аппендиците. Эти изменения тоже связаны с развитием большого количества микробов и бактерий,приводящим к другим заболеваниям, таким как: легочные заболевания, а далее туберкулез, брюшной тиф, воспаление кровеносных сосудовэ
Если аппендицит развивается скоротечно и имеет острую форму, то излечиваются только при хирургическом вмешательстве, других способов просто нет. После операции пациенту назначают специальное питание, которое необходимо употреблять часто, но маленькими порциями. Применение витаминов для возобновления хорошей работы организма также необходимо, кроме этого это послужит скорейшему восстановлению поврежденной кожи при операции.
После любой операции бывают осложнения, и эта не исключение. Осложнения бывают в виде:
- Образования гноя около разреза и внутри раны.
- Развитие перитонита.
- Кровотечение внутри брюшины.
- Расхождение швов.
- Появление спаек после операции.
Какой-то специальной профилактики для предотвращения боли от аппендицита просто не существует, но если существует один или несколько симптомов, или подозрение на данное заболевание, в ближайшее время следует посетить поликлинику для уточнения диагноза во избежание более серьезных последствий.
источник
Острый аппендицит – острый неспецифический процесс воспаления червеобразного отростка — придаточного образования слепой кишки. Клиника острого аппендицита манифестирует с появления тупой боли в надчревной области, которая затем смещается в правую подвздошную область; отмечаются тошнота, рвота, субфебрилитет. Диагностика острого аппендицита основывается на выявлении характерных симптомов при исследовании живота, изменений в периферической крови, УЗИ; при этом исключаются другие заболевания брюшной полости и малого таза. При остром аппендиците выполняется аппендэктомия – удаление измененного червеобразного отростка.
Острый аппендицит является наиболее частым хирургическим заболеванием, на долю которого в оперативной гастроэнтерологии приходится более 80%. Острый аппендицит чаще встречается у лиц в возрасте 20-40 лет, хотя также может возникнуть в детском или пожилом возрасте. Несмотря на достижения в области диагностики и совершенствование хирургических методов лечения, послеоперационные осложнения при остром аппендиците составляют 5-9%, а летальность – 0,1-0,3%.
В вопросе о причинах развития острого аппендицита до сих пор не существует единого мнения. Среди этиологических теорий острого аппендицита обсуждаются механическая, инфекционная, ангионевротическая, аллергическая, иммунологическая и др. Считается, что ведущим фактором воспаления аппендикса (аппендицита) выступает механическая блокада просвета червеобразного отростка, вызванная каловым камнем, инородным телом, паразитами, гиперплазией лимфоидной ткани. Это приводит к скоплению в отростке слизи, активизации бактериальной флоры, воспалению стенок аппендикса, сосудистому тромбозу.
Согласно инфекционной теории, инициировать развитие острого аппендицита могут различные инфекционные заболевания – амебиаз, паразитарные инфекции, туберкулез, иерсиниоз, брюшной тиф и др. Сторонники ангионевротической теории придерживаются мнения о первостепенности трофических нарушений в стенке червеобразного отростка, связанных с нарушением его иннервации.
В определенной степени способствовать развитию острого аппендицита может алиментарный фактор. Известно, что употребление преимущественно мясной пищи способствует нарушению моторно-эвакуаторной функции кишечника, склонности к запорам, что, в свою очередь, предрасполагает к развитию острого аппендицита. Также к неблагоприятным фоновым факторам относят дисбактериоз кишечника, снижение резистентности организма, некоторые виды расположения аппендикса по отношению к слепой кишке.
Острый аппендицит вызывается неспецифической микробной флорой: анаэробными неспорообразующими микроорганизмами (бактероидами и анаэробными кокками – в 90% случаев), аэробными возбудителями (кишечной палочкой, энтерококками, клебсиеллой и др. — 6-8 %), реже – вирусами, простейшими, присутствующими в отростке. Основной механизм инфицирования червеобразного отростка – энтерогенный; лимфогенный и гематогенный пути проникновения инфекции не играют ведущей роли в патогенезе острого аппендицита.
Острый аппендицит может протекать в простой (катаральной) или деструктивной форме (флегмонозной, апостематозной, флегмонозно-язвенной, гангренозной).
Катаральная форма острого аппендицита (катаральный аппендицит) характеризуется расстройствами лимфо- и кровообращения в стенке отростка, его отеком, развитием конусовидных фокусов экссудативного воспаления (первичных аффектов). Макроскопически аппендикс выглядит набухшим и полнокровным, серозная оболочка – тусклой. Катаральные изменения могут носить обратимый характер; в противном случае, при их прогрессировании, простой острый аппендицит переходит в деструктивный.
К исходу первых суток от начала острого катарального воспаления лейкоцитарная инфильтрация распространяется на все слои стенки аппендикса, что соответствует флегмонозной стадии острого аппендицита. Стенки отростка утолщаются, в его просвете образуется гной, брыжейка становится отечной и гиперемированной, в брюшной полости появляется серозно-фибринозный или серозно-гнойный выпот. Диффузное гнойное воспаление аппендикса с множественными микроабсцессами расценивается как апостематозный острый аппендицит. При изъязвлениях стенок червеобразного отростка развивается флегмонозно-язвенный аппендицит, который при нарастании гнойно-деструктивных изменений переходит в гангренозный.
В развитии острого аппендицита выделяют раннюю стадию (до 12 часов), стадию деструктивных изменений (от 12 часов до 2-х суток) и стадию осложнений (от 48 часов). Клинические проявления острого аппендицита манифестируют внезапно, без каких-либо предвестников или продромальных признаков. В отдельных случаях за несколько часов до развития клиники острого аппендицита могут отмечаться неспецифические явления – слабость, ухудшение самочувствия, потеря аппетита. Для стадии развернутых клинических проявлений острого аппендицита типичны болевой синдром и диспепсические нарушения (тошнота, рвота, задержка газов и стула).
Боль в животе при остром аппендиците – наиболее ранний и непреходящий симптом. В начальной стадии боль локализуется в эпигастрии или околопупочной области, носит неинтенсивный, тупой характер. При кашле, резкой перемене положения туловища боль усиливается. Через несколько часов от появления боль смещается в правую подвздошную область и может характеризоваться пациентами как дергающая, колющая, жгущая, режущая, острая, тупая. В зависимости от расположения червеобразного отростка боли могут иррадиировать в пупок, поясницу, пах, подложечную область.
При остром аппендиците, как правило, отмечаются симптомы нарушения пищеварения: тошнота, однократная рвота, метеоризм, запор, иногда – жидкий стул. Температура тела обычно повышается до субфебрильных значений.
В стадии деструктивных изменений болевой синдром усиливается, что заметно отражается на состоянии больных. Температура тела увеличивается до 38,5-390С, нарастает интоксикации, отмечается тахикардия до 130-140 уд. в мин. В некоторых случаях может наблюдаться парадоксальная реакция, когда боли, напротив, уменьшаются или исчезают. Это довольно грозный признак, свидетельствующий о гангрене отростка.
Деструктивные формы острого аппендицита часто сопровождаются осложнениями – развитием аппендикулярного абсцесса, периаппендицита, мезентериолита, абсцесса брюшной полости, перфорацией стенки отростка и перитонитом, сепсисом.
Для острого аппендицита характерен ряд абдоминальных симптомов: отставание правых отделов живота при дыхании (симптом Иванова), напряжение мышц передней брюшной стенки, симптом раздражения брюшины (Щеткина-Блюмберга), болезненность в правой подвздошной области при перкуссии (симптом Раздольского), усиление боли в положении на левом боку (симптом Ситковского, Бартомье-Михельсона) и др. Изменения в лейкоцитарной формуле крови нарастают в соответствии со стадиями острого аппендицита – от 10-12х10 9 /л при катаральном воспалении до 14-18х10 9 /л и выше – при гнойно-деструктивных формах.
С целью дифференциальной диагностики проводится ректальное или вагинальное исследование. Для исключения другой острой патологии живота выполняется УЗИ органов брюшной полости, которое также обнаруживает увеличение и утолщение отростка, наличие выпота в брюшной полости. При неясной клинико-лабораторной картине прибегают к проведению диагностической лапароскопии.
При остром аппендиците показано как можно более раннее удаление воспаленного червеобразного отростка – аппендэктомия. В типичных случаях острого аппендицита используется доступ к червеобразному отростку по Волковичу-Дьяконову – косой разрез в правой подвздошной ямке.
В диагностически неясных ситуациях используется параректальный доступ по Ленандеру, при котором операционный разрез проходит параллельно наружному краю правой прямой мышцы выше и ниже пупка. К средне-срединной или нижне-срединной лапаротомии прибегают в тех случаях, если течение острого аппендицита осложнилось перитонитом.
В последние годы, с развитием малоинвазивной хирургии, операция нередко выполняется через лапароскопический доступ (лапароскопическая аппендэктомия).
Своевременное обращение за медицинской помощью и раннее хирургическое вмешательство являются залогом благоприятного исхода острого аппендицита. Возвращение к обычной физической и трудовой активности обычно разрешается через 3 недели после аппендэктомии.
В случае развития осложнений острого аппендицита (аппендикулярного инфильтрата, локальных абсцессов в брюшной полости — тазового, межкишечного, поддиафрагмалъного, разлитого перитонита, пилефлебита, спаечной кишечной непроходимости и др.) прогноз серьезный.
источник
Воспаление червеобразного отростка слепой кишки аппендикса – состояние, представляющее опасность для жизни. Его лечение требует хирургического вмешательства. Неотложная помощь при остром аппендиците заключается в немедленной госпитализации больного для диагностических мероприятий и выбора нужной методики лечения.
Клинический симптомокомплекс зависит от места, где располагается червеобразный отросток. Он подвижен, поэтому может располагаться в разных позициях по отношению к слепой кишке. К тому же процессы воспаления в отростке развиваются с различной интенсивностью, зависящей от степени иммунной защиты организма и жизнеспособности микроорганизмов. Иногда переход аппендицита в гангрену происходит за несколько часов.
Исходя из вышеназванных факторов, аппендицит имеет 3 разновидности:
В воспалительных формах гнойных проявлений аппендицита выделяют еще 3 разновидности. К деструктивным относятся такие виды воспаления:
В зависимости от локализации и степени симптоматических проявлений признаки воспаления отростка слепой кишки аппендикса могут немного отличаться.
Патологические проявления начинаются внезапно с болевых ощущений в районе живота справа. Хотя иногда боль не имеет вначале четкой локализации, постепенно концентрируясь в области пупка. Однако по мере развития приступа у всех больных отмечается болезненность в правой подвздошной области.
Характер болевого синдрома также может отличаться. Выделяют такие проявления боли:
- Постоянная;
- Умеренная;
- Ярко выраженная;
- Схваткообразная.
У молодых людей проявления боли ярко выраженные. Чем старше пациент, тем умереннее он чувствует болевой синдром. Поэтому в преклонном возрасте диагностировать острый аппендицит сложнее.
Боль сопровождает ряд дополнительных признаков:
- Повышенная температура тела;
- Умеренная тахикардия;
- Ощущение «сухого» языка;
- Слабость во всем теле;
- Жар или, наоборот, озноб;
- Напряжение в правой подвздошной области, которая дополняется ограничением подвижности передней стенки брюшины;
- Рвота, проявляющаяся после сильной тошноты;
- Задержка отхода газов.
Соседство аппендикса с мочевым пузырем добавит в качестве дополнительного симптома дизурические расстройства. Близкое расположение с прямой кишкой – понос. В любом случае напряжение в правой стороне живота усиливаются во время передвижения и кашля.
Иногда при прогрессировании патологии, боли становятся менее интенсивными. Их полное прекращение свидетельствует о развитии перитонита. Однако через непродолжительное время болевой синдром возвращается, сопровождаясь рвотой и тошнотой.
При любых подозрениях на воспаление отростка слепой кишки, пострадавшего нужно доставить в хирургическое отделение больницы для оказания неотложной помощи при остром аппендиците.
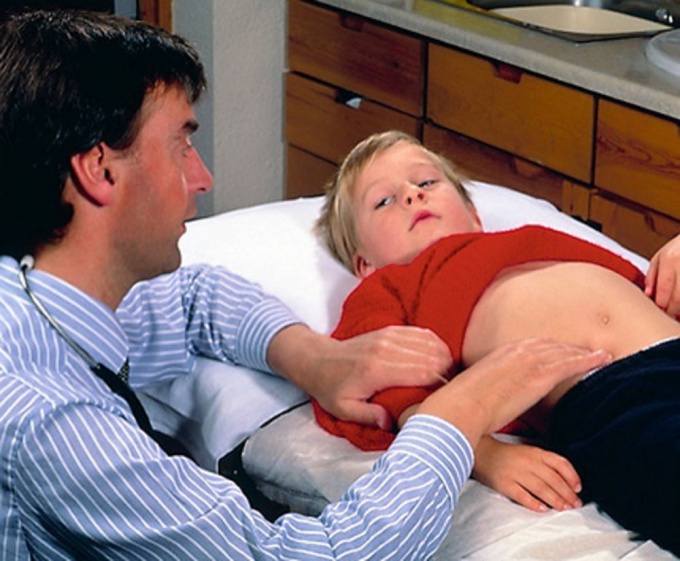
Диагностика начинается с пальпации подвздошной области. Здесь определяется степень напряжения брюшной стенки и ее болезненности. Еще один характерный признак воспаление аппендикса – симптом Щеткина-Блюмберга. Для его определения врач осторожно надавливает на живот больного и резким движением отнимает руку. Возникновение сильного болевого синдрома характеризует наличие воспалительного процесса в аппендиксе.
Иногда для диагностических целей используют показатели температуры в подмышечной впадине и прямой кишке. Наличие аппендицита проявится разницей в показателях в 1 градус.
Пальцевое прощупывание прямой кишки и влагалищных стенок у женщин помогает «найти» расположение отростка. Данная мера особенно актуальна для пациенток. Она нужна, чтобы исключить воспалительные процессы женской половой системы.
При постановке диагноза острого аппендицита или подозрении на него неотложная помощь оказывается только в условиях медицинского учреждения.
Если диагноз очевиден и не требует дополнительных исследований, проводят немедленное оперативное вмешательство. Иногда, когда симптоматика слишком размыта или зафиксировано осложнение аппендицита, за больным некоторое время наблюдают, откладывая операцию. За это время проводят терапию с помощью антибактериальных и противовоспалительных средств. После того, как диагностическое исследование покажет отсутствие инфильтрата, проводят плановое хирургическое вмешательство.
На этапе оказания неотложной помощи категорически запрещены следующие действия:
- Предлагать больному еду;
- Поить его;
- Использовать анальгетические средства;
- Очищать кишечник с помощью клизмы.
Единственное средство, которое можно использовать на этапе до госпитализации, чтобы облегчить боль, – это прикладывание холода на живот. Затем больной должен быть немедленно доставлен в медицинское учреждение. Транспортировка осуществляется в положении больного на левом боку.
Если диагноз установлен, проводится немедленная аппендэктомия. Исключением является наличие плотного инфильтрата, на котором нет признаков абсцесса. Выявленные осложнения аппендицита служат причиной для проведения срединной лапаротомии.
Тампонаду брюшной полости проводят только в таких случаях:
- Источник инфекции устранить полностью нет возможности;
- Периаппендикулярный абсцесс полностью вскрыт;
- Гемостаз ненадежен.
Дренирование брюшной полости полихлорвиниловыми трубками проводят при аппендиците деструктивного типа, а также при выявлении перитонита. В этих случаях послеоперационная рана «закрывается» первично отсроченными швами.
После того, как первая медицинская и доврачебная помощь оказана, больному показана комплексная терапия, которая включает в себя следующие процедуры:
- Строгий постельный режим;
- Диетическое питание;
- Прием антибиотиков парентерально;
- Лечение с помощью физиотерапии;
- Регулярные перевязки.
Важно знать, что аппендицит – патология, устранить которую может только хирургия. Поэтому неотложная помощь в виде госпитализации должна быть оказана немедленно. Иначе грозных осложнений не избежать.
источник
Обычно боль появляется внезапно в эпигастральной области (на начальном этапе развития болезни ее часто принимают за боль в желудке). После этого в течение нескольких часов (обычно 6-8, иногда за 12 часов и более) боль усиливается и перемещается вправо, локализуясь в подвздошной области (под правой реберной дугой). Если к этому моменту больному не была оказана помощь, боль становится разлитой, и определить ее локализацию становится сложно. Такая миграция боли – специфический признак воспаления аппендикса.
Аппендикс может располагаться в брюшной полости выше обычного, тогда боль будет сосредоточена почти под ребрами. При других аномальных расположениях червеобразного отростка боль может локализоваться ближе к пупку или в области поясницы.
Аппендицит у беременных женщин характеризуется нестандартной локализацией болевых ощущений из-за смещения внутренних органов.
При аппендиците боль ощущается постоянно, но при этом может на какое-то время ослабевать или усиливаться.
При движении, кашле или перемене положения тела боль становится сильнее, поэтому больные часто передвигаются, держась рукой за правую нижнюю часть живота, или лежат неподвижно на правом боку. При попытке перевернуться или полежать на левом боку боль значительно усиливается.
Если боль при аппендиците внезапно исчезла – это очень грозный признак, свидетельствующий о начале перитонита, сопровождающегося гибелью нервных окончаний.
При пальпации живота боль не становится сильнее, но резко усиливается, если перестать давить на пальпируемую область.
Кроме боли, воспаление аппендикса может сопровождаться напряжением брюшной стенки, тошнотой и рвотой, возможны нарушение стула, учащенное мочеиспускание. Больной чувствует слабость, теряет аппетит, температура обычно поднимается до субфебрильных цифр, иногда наблюдаются головная боль и повышение давления.
У взрослых недомогание при аппендиците обычно выражено слабее, чем у детей, и основным симптомом заболевания является боль в животе. Дети страдают сильнее, в том числе и от боли, у них чаще наблюдается рвота, повышается температура.
У пожилых людей при аппендиците болевой синдром бывает выражен слабо, что нередко приводит к позднему распознаванию болезни и несвоевременному обращению за помощью.
Аппендицит требует лечения в хирургическом стационаре. Обойтись без операции в случае острого аппендицита невозможно, и любое промедление с доставкой больного к врачу грозит серьезными осложнениями. Необходимо без задержки вызвать скорую помощь.
Пытаться облегчить боль самостоятельно не следует. Прием спазмолитиков (но-шпа, папаверин) или обезболивающих препаратов смазывает симптомы и затрудняет диагностику, заставляя терять драгоценное время, кроме того, эффективность этих препаратов при аппендиците обычно невысока.
Ни в коем случае нельзя прикладывать к животу больного тепло или холод. Теплая грелка приведет к распространению воспаления. Не следует самостоятельно пытаться пропальпировать живот больного – из-за неосторожного движения воспаленный отросток может лопнуть, что приведет к излитию гноя в брюшную полость.
Больной не должен пить и есть. Если его мучает жажда, нужно слегка смачивать губы и рот.
Аппендицит является самым распространенным заболеванием в области хирургии. Воспалительный процесс отростка слепой кишки и называется аппендицитом. Чаще всего он встречается у людей от 9-10 и до 30 лет. Но это не означает, что воспаление может не начаться в любом возрасте.
Как проявляется острый аппендицит
Самый главный признак аппендицита – это боль, которая локализуется в правой подвздошной области. Сначала боли имеют тупой характер и четко не локализуются. Больные могут предъявлять жалобы на болевые ощущения в области пупка или верхней части живота. Через 6 часов после начала заболевания боли перемещаются в правый бок.
Появляется тошнота, которая может сопровождаться рвотой. Проблем со стулом у взрослых не наблюдается, у детей могут быть запоры.
Боли могут усиливаться при кашле, смехе, изменении положения тела или чихании. У детей часто повышается температура, у взрослых она может оставаться в пределах нормы или немного повышаться. Происходит увеличение пульса до 120 уд/мин.
Через 3-4 дня состояние может резко ухудшиться. Живот напряжен и резко болезненный. Если операция в этот период не будет проведена, возможен разрыв аппендикса и развитие грозного осложнения – перитонит.
Перитонит характеризуется болями по всему животу и резким ухудшением состояния.
У детей и беременных женщин аппендицит может протекать по особенному. В связи с этим аппендицит часто путают с другими заболеваниями.
Основным и обязательным признаком является боль в животе. Сначала она ощущается по всему животу, преимущественно в верхней части и появляется резко, или же постепенно нарастая, но очень быстрыми темпами. Врачи называют такую боль нечетко локализованной, так как она не сконцентрирована в одном месте.
После увеличения нагноения аппендикса, оно проходит к внешнему слою и передается брюшине, что ведет к усилению и локализации боли в одном месте.
Почти всегда боль сопровождается повышенной температурой, тошнотой и даже рвотой. Но это может продлиться не более суток. Если не предпринять меры, может развиться перитонит. После этого организм сам борется с распространением инфекции, происходит слипание кишечный петель с сальником и между собой. Но резкое движение может возобновить боли и даже усилить их приступы. При этом образованные склейки рвутся, и перитонит принимает форму разлитого. В самых критических случаях, отросток может в первые часы омертветь или прорваться в брюшную полость, выпустив в нее огромное количество микробов.
Боли при остром аппендиците разливаются по всей брюшной полости, в пах, в ноги, в область заднего прохода и таза. Также может показаться, что болеет не аппендикс, а другие органы, боли очень сильные, могут нарастать или быть резкими, как очень сильный удар. Сам отросток находится справа внизу, и боль начинает возрастать именно с этого места.
В первые сутки появления и обострения рекомендуется сделать срочную операцию. Первой помощью, оказанной больному, может быть только полный покой. Ни в коем случае нельзя прикладывать тепло к больному месту. Так как это приведет к умножению инфекции и появлению риска разрыва аппендикса. Если на больную область надавить, то больной почувствует боль, и его мускулатура сократится.
При подозрении на аппендицит у больного собирают анализы, чтобы исключить возможность других заболеваний. Только после этого хирург может провести операцию.
Применение клизм, болеутоляющих и слабительных средств – крайне нежелательно. Так как какие-либо лекарства могут помешать доктору поставить правильный диагноз. Если первые сутки больной смог выдержать без госпитализации, крайне некомпетентно считать, что он выздоровел. Боли в скором времени повторяться с новой силой.
Если не выполнить операцию в необходимые сроки, то врач вынужден будет отложить операцию до рассасывания образовавшегося инфильтрата.
Аппендицит – это поражение аппендикса, отростка слепой кишки. Это наиболее распространённое заболевание в хирургии органов брюшной полости.
Основная причина появления аппендицита считается нарушение оттока содержимого из аппендикса. Это состояние может возникать при закупорке его каловыми массами, различными глистами или опухолями. У детей это чаще вызывается мелкими игрушками.
Внутри аппендикса постоянно продуцируется слизь, которая со временем накапливается внутри в условиях обструкции (закупорки). Это приводит к быстрому повышению давления, из-за малого размера полости отростка. Этот застой слизи провоцирует размножение патогенных микроорганизмов. По мере роста давления возникает ишемия (снижение кровообращения) слизистой отростка. Аппендикс увеличивается в размерах, а оболочка истончается и становится прекрасным входом для бактерий.
Аппендицитом болеть может каждый, не зависимо от возраста и пола. Именно аппендицит является самой распространённой хирургической операцией, которая требует немедленного вмешательства. Это заболевание, к сожалению, не лечится лекарственными препаратами, оно требует только хирургического вмешательства. При первых тревожных симптомах следует немедленно вызвать неотложку, иначе аппендикс может разорваться и содержимое выльется наружу в брюшное пространство и вызовет опасное осложнение, которое называется перитонит. Он, в свою очередь, часто приводит к смертельному исходу.
Хотя аппендицит — достаточно распространённое заболевание, диагноз порой затрудняется поставить даже опытный хирург. Чтобы правильно поставить диагноз, проводится сбор анамнеза (расспрос пациента о его заболевании).
Основную жалобу, которые предъявляют пациенты — это боль. Достаточно часто она возникает в ночное время, либо ближе к утру. Боль локализуется в околопупочной области, но также может распространяться по всему животу. Через несколько часов она уходит в подвздошную область справа. Аппендицит часто сопровождается тошнотой и однократной рвотой.
При осмотре такого больного можно выявить повышенную температуру тела, которая поднимается до 38,5 градусов. Учащается частота сердечных сокращений. В отдельных случаях она может достигать 120 ударов в минуту.
Опасными симптомами аппендицита являются:
- резкое стихание болей на несколько часов. Это может свидетельствовать о разрыве аппендикса и развивающемся перитоните;
- постоянное напряжение мышц живота;
- постоянная тошнота и рвотные позывы, которые не приносят облегчения;
- повышение температуры до 39 градусов, либо её резкое падение до критических отметок;
- спутанность сознания, галлюцинации, бред, угасание рефлексов;
- появление в каловых массах чёрных примесей, это может говорить о кишечном кровотечении.
Первая помощь при аппендиците должна быть оказана правильно, иначе можно спровоцировать осложнение.
- При подозрении на аппендицит надо уложить больного в кровать и вызвать неотложку. Ограничить любые передвижения больного.
- Не давать никаких слабительных лекарственных средств, они могут вызвать разрыв аппендикса.
- На живот можно положить пузырь со льдом. Нельзя ни при каких обстоятельствах прикладывать тёплую грелку с водой. Это чревато последствиями.
- Давать обезболивающие препараты нельзя, иначе можно стереть симптоматику заболевания, тогда правильный диагноз поставить будет сложно.
источник

Часто встречаются случаи, когда боли, вызванные воспалением червеобразного отростка прямой кишки – аппендикса, стихают и проходят самостоятельно. Важно понимать, что в том случае, если эта патология присутствует, то она в любом случае проявит себя в ближайшее время. Кроме того, это может поспособствовать развитию хронической формы болезни.
Также болезненные ощущения могут исчезнуть тогда, когда была затронута только слизистая оболочка. В такой ситуации боль проходит при прорыве гноя. По этой причине даже врачи не всегда могут быстро диагностировать заболевание.
Тот, кто сможет помочь в подобной ситуации, должен понимать, что это очень серьезно и в этом случае поддаваться на уговоры больного человека нельзя. Ведь гной в брюшной полости – это опасно. Подобные обстоятельства являются сложным испытанием для здоровья человека.
Аппендицит можно подразделить на 2 вида: хронический и острый. Чаще всего можно столкнуться именно с острой формой заболевания. Острый аппендицит возникает внезапно, появляются нарастающие боли в области пупка, тошнота и рвота. Спустя несколько часов боль дает о себе знать в правой нижней четверти живота, в области слепой кишки. Вначале боль постоянная и ноющая, затем она усиливается, особенно при ходьбе, прыжке, кашле и попытке прилечь на левый бок.
В некоторых случаях может появиться понос или запор. Самочувствие человека значительно ухудшается, появляется сухость во рту, повышается температура тела и колеблется в пределах 37-38 градусов. Стоит отметить, что у пожилых людей эти симптомы могут проявляться менее выражено, несмотря на довольно тяжелое течение заболевания. Диагностировать аппендицит у детей также довольно трудно. Кроме того, само заболевание протекает тоже нелегко.
Аппендицит называется катаральным тогда, когда воспалительный процесс распространен только в слизистой оболочке. В некоторых случаях приступ может прекратиться. Однако чаще всего воспаление охватывает весь участок аппендикса и вызывает разрушение, в результате которого гной и все содержимое кишечника попадает в брюшину. Такой аппендицит называют перфоративным.

Здоровье и жизнь пациента зависит от знаний и профессионализма врача, а также от правильно поставленного им диагноза. Поэтому крайне важно провести правильную диагностику аппендицита, которая включает в себя: пальпацию (ощупывание) живота, ректальное исследование прямой кишки (пальцевое), исследование мочи и крови, УЗИ брюшной полости.
Если возникают сомнения, то врач может назначить лапароскопическое исследование. Особое внимание врачам нужно уделять беременным женщинам при диагностике аппендицита. В их случае, признаки заболевания очень схожи с симптомами беременности: тошнотой, рвотой, болями в животе.
Острый аппендицит начинается с резких болей внизу живота справа, в области пупка или же по всей области живота. Спустя несколько часов после начала приступа, боль остается только внизу живота. Боль постепенно нарастает и усиливается при каких-либо движениях и кашле. Также заболеванию характерно появление тошноты и рвоты.
Температура тела может увеличиться до 38,5 градусов, а иногда может оставаться в пределах нормы. Стул и газы чаще всего задерживаются, но бывают и случаи, когда аппендицит вызывает диарею.
Если есть подозрение на аппендицит, важно правильно оказать первую помощь человеку. В первую очередь, больного следует уложить и приложить к животу лед. Далее следует вызвать врача или же самостоятельно отправиться в больницу.
Важно помнить, что острый аппендицит требует немедленного оперативного вмешательства. При таком заболевании нельзя давать человеку слабительные и обезболивающие средства. Также нельзя прикладывать к животу грелки, так как тепло только усиливает развитие воспалительного процесса. В крайнем случае, можно поставит клизму из теплой воды человеку.
Если при остром аппендиците человека не прооперировали, а симптомы исчезли сами по себе, важно помнить, что они могут повториться, но повторный приступ будет уже более сильным и может повлечь за собой серьезные последствия. Подобного рода заболевание называют хроническим аппендицитом. Осложнения от заболевания крайне серьезны и требуют проведения операции.
Иногда воспалительный процесс заключен только в слизистой оболочке. Если все содержимое отростка попадет в слепую кишку, то боли исчезают. Но надеяться на то, что все прошло само собой не стоит, ведь даже врач не всегда может быстро определить степень тяжести воспалительного процесса. Последствием может стать гангрена. Поэтому крайне важно удалить аппендикс, чтобы обезопасить жизнь человека от опасных осложнений.
Важно понимать, что правильный диагноз может установить только врач. Но, если человеку будет вовремя оказана правильная первая помощь при подозрении на аппендицит, это значительно упростит работу медиков, и возможно, спасет жизнь больного.
источник
Аппендикс, lat. appendix vermiformis – червеобразный отросток, 5-7 см в длину (иногда 20 см), 1 см в диаметре, слепо заканчивающейся, трубкообразной формы.
Аппендицит – термин с окончанием на (-ит). В медицине такое окончание используется для обозначения воспаления, в данном случае воспаление аппендикса.
Диагноз острый аппендицит является клиническим. Определяется типичной историей заболевания (анамнез) и другими диагностическими признаками. Причина болезни достоверно не установлена и имеет многофакторный характер. Аппендицит может быть вызван обтурацией (перекрытие просвета), погрешностями в питании, наследственностью. Метод выбора (главный метод) в лечении – аппендэктомия (хирургическое удаление аппендикса), которая, все чаще, производится лапароскопическим методом.
Острый аппендицит является ведущей причиной состояний под общим названием «острый живот», которые расцениваются как неотложные ситуации. Частота колеблется в пределах 4-5 человек на 1000 населения в год. Может возникать в любом возрасте, но преимущественно в периоде 11-20 лет. По статистике, имеется некоторое различие в частоте возникновения по половому признаку, в соотношении 1.4 мужчины : 1 женщины. С 1940-х годов в клиниках ученые наблюдают снижение заболеваемости, хотя причина этой тенденции не установлена.
Диагностика острого аппендицита опирается на тщательный анамнез и клинико-лабораторные методы.
Базовый и самый главный признак аппендицита – боль в животе. Патогномоничной (характерной именно для этого заболевания) особенностью является перемещение болезненных ощущений из околопупочной области в подвздошную. Пациент говорит, что вначале боль усиливалась в районе пупка в первые сутки, а потом переместилась в правый бок. Эту особенность впервые заметил и описал в своей практике американский хирург Дж.Б. Мерфи. Перемещение локализации боли характерно для 50% случаев острого аппендицита. Это связанно с особенностями иннервации кишечника. В начале процесса болевые сигналы поступают по висцеральным нервным путям, а затем, в результате прогрессирования воспаления и вовлечения париетальной (пристеночной) брюшины, боль перемещается в правую подвздошную область.
Другими характерными симптомами, которые часто сопровождают острый аппендицит, могут быть потеря аппетита, тошнота, понос, запор.
Обильная, неукротимая рвота свидетельствует о том, что произошел разрыв аппендикулярного отростка и развивается воспаление брюшной полости (перитонит). Для простого аппендицита данный симптом нехарактерен.
Мета-анализ данных симптомов и признаков данного заболевания не позволил сделать какой-то один диагностический вывод, но определил, что миграция боли из околопупочной зоны в правую подвздошную, чаще всего, связана с острым аппендицитом.
Картина болезни у пациентов с крайностями возрастного спектра, таких как младенцы, дети и старики, а также при неспецифичном расположении червеобразного отростка – может сильно отличаться от классического симптоматического представления болезни. Что приводит к сложностям в постановке верного диагноза, поэтому таких пациентов наблюдают с особой настороженностью.
Незначительная эритема (покраснение) кожи, сухость языка, зловонное дыхание и лихорадка до 38ᵒС – общие симптомы, которые объективно наблюдаются при осмотре пациентов с острым аппендицитом.
При обследовании живота определяется напряженность мышц брюшной стенки и повышенная чувствительность в подвздошной области справа. Пациенты сообщают о том, что боль усиливается при движениях или при покашливании. Если провести линию от пупка к передней верхней ости подвздошной кости (наиболее выступающее место костей таза спереди), можно определить точку наибольшей чувствительности (точка Мак-Берни), которая располагается на 2/3 книзу по этой линии.
При ректальном, либо вагинальном осмотре пациента, иногда не выявляется никаких особенностей, хотя может проявляться повышенная чувствительность в правом боку. Ректальный осмотр является дополнительным методом обследования и не может быть определяющим в постановке диагноза.
Существует большое количество приемов, которые используют в диагностике острого аппендицита, все они направлены на выявление признаков раздражения брюшины (именно вовлечение брюшины в воспалительный процесс дает характерные болезненные признаки). Вот некоторые из них:
- Симптом Аарона – при надавливании в правом боку возникает болезненность в области желудка.
- Симптом Бартоломью-Михельсона – при пальпации (надавливании) в правом боку болезненность больше, когда пациент лежит на левом боку.
- Симптом Бриттена – при надавливании в болезненной точке в правом боку правое яичко подтягивается вверх.
- Симптом Воскресенского – натягивается рубашка пациента и резким движением сверху вниз к правой подвздошной области по ней проводят двумя пальцами, при этом в конце движения наблюдается резкая болезненность в правом боку.
- Симптом Иванова – расстояние от пупка к наиболее выступающей части таза справа меньше чем слева.
- Симптом Коупа – боль усиливается, если больной лежит на левом боку и разгибает бедро.
- Симптом Затлера – если пациент сидит и поднимает правую ногу, боль усиливается.
- Симптом Островского – боль усиливается, когда больной лежит и поднимает правую ногу, затем доктор резко опускает ее в горизонтальное положение.
Диагностика аппендицита, в большинстве случаев, не требует каких-либо дополнительных методов обследования и является клинической. Не существует специфичного теста на определение данной патологии, который мог бы точно определить, в конкретном случае, наличие аппендицита. Разумное использование общих анализов мочи, крови, тестов на воспалительные реакции позволяют подтвердить диагноз, полученный при клиническом обследовании, отдифференцировать воспаление аппендикса от других заболеваний. Были предложены определенные схемы и алгоритмы дополнительных методов обследования, но они не получили широкого распространения.
Применение радиоволновой диагностики в определении аппендицита при системном анализе показало, что такие методы должны быть использованы у тех больных, у которых есть определенные сложности в клинико-лабораторном обследовании. Метод УЗИ требует высокого профессионализма от исследователя и имеет более низкую достоверность, чем компьютерная томография (КТ). Но в отличие от КТ, УЗИ не подвергает пациента ионизирующему облучению. Статистические данные показывают, что использование этих технологий достоверно снижают частоту госпитализаций с острым аппендицитом и риск диагностической ошибки.
Острый аппендицит необходимо отличить от всех заболеваний, которым характерна боль в правом боку.
- кишечная непроходимость;
- инвагинация кишечника;
- острый холецистит;
- перфорация при язвенной болезни;
- мезоденит;
- дивертикул Меккеля;
- панкреатит;
- грыжа.
- почечная колика;
- пиелонефрит справа;
- инфекции мочевыводящих путей.
- внематочная беременность;
- апоплексия яичника;
- сальпингоофорит.
- гастроэнтерит;
- нижнедолевая пневмония;
- диабетический кетоацидоз;
- порфирия.
При этом, дифференциальная диагностика не должна выходить за определенные временные рамки, так как «острый живот» – симптомокомплекс, угрожающий жизни пациента.
Герберт Фитц является первым автором, в публикациях которого говорится о необходимости ранней диагностики и оперативного лечения острого аппендицита. Эта тактика лечения актуальна и сегодня, оперативное вмешательство – метод выбора при воспалении аппендикса. Нет достоверных доказательств, подтверждающих идею, что обезболивание при «остром животе» противопоказано на основании возможного риска смазать клиническую картину. Так же пациентам назначают превентивное (предупреждающее) антибактериальное лечение средствами с широким спектром действия, которое необходимо для снижения риска возникновения послеоперационной раневой инфекции.
Недавнее ретроспективное исследование не обнаружило существенных различий между ранней (до 12 часов после подтверждения диагноза) или поздней (12-24 часа после подтверждения диагноза) аппендэктомией. После 36 часов с момента появления первых симптомов вероятность перфорации (разрыва) аппендикса составляет 16-36% и увеличивается на 5% каждые последующие 12 часов. Поэтому, после подтверждения диагноза, операция должна быть выполнена без лишнего промедления.
Традиционно аппендэктомия проводится открытым способом, когда делается разрез в точке Мак-Берни перпендикулярно линии, соединяющей пупок и переднюю подвздошную ость. Однако, доля открытых оперативных вмешательств существенно снизилась после появления лапароскопических методик.
Преимущества лапароскопической аппендэктомии:
- Снижается риск раневых инфекций.
- Низкий уровень послеоперационных болей.
- Сокращается время пребывания в стационаре.
- Уменьшается длительность периода нетрудоспособности.
Еще одним преимуществом этой методики является возможность предварительно провести лапороскопическую диагностику и выявить альтернативную причину «острого живота».
При том, что лапароскопическая аппендэктомия набирает все большую популярность, этот метод остается более требовательным к техническому оснащению операционной и квалификации хирурга. Выбор оперативной методики определяется уровнем знаний оперирующего хирурга и наличием специального оборудования.
Также, возможно позитивное разрешение аппендицита без хирургического вмешательства, на фоне раннего применения внутривенных антибиотиков. Но высокая частота рецидивов (повторного заболевания) при консервативном лечении и более низкий риск смертности при хирургическом лечении – определяют использование антибактериальной терапии аппендицита только у тех пациентов, которым, по тем или иным причинам, противопоказано оперативное вмешательство.
Аппендэктомия относительно безопасная операция, показатель смертности при простом аппендиците в пределах 0,8 на 1000 случаев, а при перфорации аппендикса 5,1 на 1000. Вероятность перфорации, указанная выше, составляет 16-30%, однако, у пациентов старческого возраста и детей этот показатель может достигать 97%, что связано со сложностями в диагностике. Высокий уровень смертности и осложнений в случаях перфорации аппендикса определяет отрицательные эффекты при аппендэктомии на уровне 20-25%. Различные осложнения не исключены при хирургическом лечении и простого аппендицита, несмотря на позитивные тенденции к снижению их общего числа.
Раневые инфекции возникают в результате интраоперационного обсеменения патогенными микроорганизмами. Вероятность развития данного осложнения колеблется от 5%, при простом аппендиците, до 20%, в случаях гангрены или перфорации аппендикса. Использование в предоперационном периоде антибиотиков значительно снижает количество случаев раневых инфекций.
Интраабдоминальный абсцесс, или абсцесс полости таза, развивается из-за тотального инфицирования, например, при перфорации аппендикса. Для данного осложнения характерны лихорадка и наличие диагностических признаков на УЗИ или КТ исследовании. При абсцессах может возникнуть необходимость в лечении посредством дренажных методик. Количество случаев данного осложнения так же снижается при использовании превентивной антибактериальной терапии.
Аппендикулярный инфильтрат (уплотнение) обычно возникает на 3 сутки от начала заболевания. Это уплотнение, которое хорошо прощупывается, образуется в результате обволакивания воспаленного червеобразного отростка брюшиной либо петлями кишечника. При этом яркая симптоматика, свойственная обычному аппендициту, смазывается. Болезненность слабо выражена, температура либо в пределах нормы, либо субфебрильная. Хорошо поддается диагностике с помощью УЗИ и КТ. Но, необходимо проводить тщательный дифференциальный анализ с опухолевыми процессами, особенно улиц старческого возраста. Аппендикулярный инфильтрат при адекватной антибактериальной терапии может разрешаться без оперативного вмешательства, при этом сохраняется высокий риск повторного заболевания.
Аппендикулярный абсцесс (нагноение) сопровождается ярко выраженной лихорадкой, тахикардией и лейкоцитозом. Чаще всего, абсцесс локализуется в подвздошной области, реже в полости малого таза. Ректальное обследование при этой патологии имеет высокую информативность. Диагноз подтверждается на УЗИ и КТ. Хирургическое лечение только открытым методом с установкой дренажной системы.
Общее количество случаев хронического аппендицита составляет не более 1%. Обычно, это заболевание развивается после приступа острого аппендицита. Причиной могут быть спайки и рубцы, которые сужают просвет отростка, а также оставшаяся инфекция. В периоды ремиссии (временного выздоровления) клинических признаков не наблюдается. С целью предотвратить риск развития острого воспалительного процесса показана плановая аппендэктомия.
Наиболее частым не акушерским оперативным вмешательством при беременности является аппендэктомия, с частотой от 0,15 до 2,1 на 1000 беременных. Недавнее крупномасштабное исследование со случайной выборкой показало, что у беременных женщин риск развития аппендицита ниже чем у небеременных, особенно в 3-ем триместре. Смещение аппендикулярного отростка, из-за роста беременной матки, существенно осложняет диагностику, аппендицит часто путают с началом родовой деятельности. Возможна нехарактерная картина клинических проявлений. Тошнота и рвота ассоциирована с болью в любых отделах брюшной полости справа. В случаях простого аппендицита материнская смертность незначительна, но увеличивается до 4% при перфорации аппендикса. Смертность плода на уровне 0-1,5% при простом аппендиците, и 20-35% при перфорации.
источник
Острый аппендицит – это патология, при котором в придатке слепой кишки (червеобразном отростке) развивается воспалительный процесс. Манифестирует заболевания с болевого синдрома. Локализация боли может быть разной, в зависимости от возраста пациента, вида аппендицита, особенностей его расположения. Данное состояние требует экстренного хирургического вмешательство с целью удаления воспалившегося органа.
Главная причина острого аппендицита – инфекционные агенты, проникающие в червеобразный отросток из кишечной трубки (энтеральный путь заражения). В некоторых случаях болезнетворные микроорганизмы попадают в аппендикс из очагов воспаления с током крови или лимфы, расположенных удаленно (гематогенный или лимфогенный пути заражения).
Чаще всего возбудителями острого аппендицита являются:
- анаэробные микроорганизмы неспецифической флоры (кокки, бактероиды);
- аэробные микробы (энтерококки, кишечная палочка, клебсиелла и т.д.);
- возбудители таких заболеваний, как сальмонеллез, дизентерия и т.д.;
- простейшие, обитающие в кишечнике;
- вирусы.
В истории болезни при остром аппендиците обычно имеет место наличие одного или нескольких предрасполагающих факторов. Среди основных из них выделяют:
- плохая моторика кишечника, особенно в зоне расположения червеобразного отростка;
- особенности строения самого аппендикса (слишком длинный, имеет узкий просвет, разного рода перегибы и т.д.);
- скопление большого количества каловых камней;
- глистная инвазия кишечными паразитами (оксиуром, аскаридой);
- острые формы кишечных инфекций.
Все вышеперечисленное создает благоприятные условия для застоя содержимого кишечника в червеобразном отростке, что провоцирует гнилостные процессы, приводящие к размножению микроорганизмов.
Если в аппендиксе много каловых камней, они оказывают на слизистую механическое воздействие, нарушают ее целостность. Изъязвленные места являются входными воротами для инфекционных агентов.
Рассмотрим классификацию острого аппендицита, в основу которой положены морфологические изменения, происходящие в червеобразном отростке при его воспалении, а так же характерные симптомы острого аппендицита для каждой разновидности патологии.
Когда острый аппендицит только начинается, функциональных и морфологических нарушений нет, говорят о стадии аппендикулярной колики.
Вслед за ней развивается острый катаральный аппендицит. Пораженная слизистая гиперемирована и отечна. На некоторых участках визуализируются изъязвления. Симптомы раздражения брюшины обычно отсутствуют или проявляются в незначительной степени. Если операция по удалению аппендицита (червеобразного отростка) выполняется на данной стадии заболевания, осложнения возникают редко. И связаны они в основном с ошибкой хирурга.
При остром флегмонозном аппендиците воспаление охватывает практически весь аппендикс. На его поверхности определяются фиброзные наложения, сосуды расширяются, а сам воспаленный орган набухает и пропитывается серозным экссудатом. В некоторых случаях в аппендиксе формируются очаги с гнойным содержимым. Это приводит к образованию в стенке отростка перфорации, через которую кал, камни и гной выходят в брюшную полость.
В истории болезни при остром флегмонозном аппендиците нередко отмечено осложнение в виде послеоперационного нагноения раневой поверхности или ее инфильтрации.
Острый гангренозный аппендицит характеризуется быстрым течением. Это связано с закупоркой сосудистого русла отростка тромбами и прогрессированием деструктивных процессов. В реферате по острому аппендициту червеобразный отросток на этой стадии описывается как серо-черная разлагающаяся масса, практически «плавающая» в неприятно пахнущем экссудате. Петли кишечника так же покрывает налет гнойного характера.
При несвоевременном хирургическом вмешательстве может развиться местный, а затем и разлитой перитонит. Высока вероятность нагноения послеоперационного шва.
Указанные стадии, за исключением катаральной, могут переходить в флегманозно-перфоративный или острый гангренозно-перфоративный аппендицит. При этом нарушается целостность стенки червеобразного отростка и возникает отверстие, посредством которого аппендикс сообщается с брюшной полостью. Как результат: обширный перитонит, аппендикулярный инфильтрат. Если на этой стадии острого аппендицита не провести экстренное хирургическое вмешательство, летальный исход неизбежен.
Выделяют первые признаки острого аппендицита, при появлении которых необходимо обратиться за медицинской помощью. К ним относят:
- боли в животе (в эпигастрии, в зоне пупка, без четкой локализации — разлитые);
- через некоторое время (3-4 часа) боль «мигрирует» в правую подвздошную область;
- если больной ложится на правый бок, боль становится менее интенсивной;
- болевой синдром усиливается при движении (ходьбе, вставании), а так же, если пациент ложится на левый бок.
Боль обычно появляется в ночное или вечернее время. Наблюдаются и другие симптомы острого аппендицита: тошнота рвота, расстройство стула (понос или наоборот — запор), гипертермия. Общее состояние больного заметно ухудшается, появляется блеск в глазах, слабость, кожные покровы бледнеют, язык обложен.
Проявление острого аппендицита у детей имеет свои особенности. Температура тела чаще всего поднимается выше 38 градусов, многократная рвота сопровождается диареей. Маленькие дети отказываются кушать, постоянно кричат или плачут, принимают вынужденное положение, притягивая к животику правую ножку. Осмотреть их в таком состоянии трудно.
Чтобы провести диагностику острого аппендицита, кроме осмотра, жалоб пациента и выявления специфических симптомов, прибегают к помощи лабораторных методов (анализ мочи, крови) и методов дополнительного обследования (рентгенография, УЗИ, лапароскопия).
Большое значение имеет дифференциальная диагностика острого аппендицита, так как его клиника схожа с проявлениями иных болезней, таких как панкреатит, непроходимость кишечника, язвенное поражение 12-перстной кишки, желудка, холецистит, пиелонефрит, приступ почечной колики, у женщины – апоплексия яичника, аднексит.
Диагноз «аппендицит» ставит хирург. Для исключения гинекологических проблем, девочек и женщин осматривает гинеколог.
Лечение острого аппендицита заключается в удалении воспаленного аппендикса. Хирургическое вмешательство выполняется по двум технологиям: классическая операция (полостная, с выполнением разреза) и лапароскопия – извлечение червеобразного отростка из организма через специальные проколы в брюшной стенки (проводится под наблюдением).
Осложнения при остром аппендиците чаще развиваются вследствие несвоевременного хирургического вмешательства. К ним относят образование аппендикулярного инфильтрата, когда удалить червеобразный отросток без повреждения соседних тканей не возможно, абсцессы, спайки, перитонит, тромбозы венозных сосудов.
Видео сайта gastros.ru про симптомы аппеднцита и варианты удаления:
источник