Аппендицит – Неспецифическое инфекционное воспаление червеобразного отростка (processus vermicularis).
Классификация (по В.И Колесову)
2. Простой (поверхностный, катаральный) аппендицит.
3. Деструктивный аппендицит: флегмонозный, гангренозный, перфоративный.
4. Осложненный аппендицит: аппендикулярный инфильтрат, аппендикулярный абсцесс,
разлитой гнойный перитонит, прочие осложнения острого аппендицита (пилефлебит,
Квалифицированная хирургическая помощь при остром аппендиците обычно заключается в аппендэктомии и оперативном лечении его хирургических осложнений. Операция показана в любые сроки от начала заболевания за исключением тех случаев, когда обнаружение некоторых видов аппендикулярных инфильтратов позволяет воздержаться от срочного оперативного вмешательства. Многолетний опыт лечения больных острыми хирургическими заболеваниями органов брюшной полости убеждает в том, что оперативное вмешательство оправдано и тогда, когда имеется лишь обоснованное предположение о возможности острого аппендицита. Сомнения в его наличии /при отсутствии других признаков заболевания, являющихся показанием к лапаротомии/ при удовлетворительном общем состоянии больного не должны продолжаться более 24 ч. За этот период диагноз острого аппендицита должен быть достаточно обоснованно отвергнут, или больному должна быть проведена аппендэктомия. Клиническое благополучие при наличии даже легкой болезненности в правой подвздошной области не должно быть обстоятельством, оправдывающим воздержание от оперативного вмешательства.
Аппендэктомия является наиболее частой операцией по поводу острого аппендицита. В подавляющем большинстве случаев она может быть выполнена под местным обезболиванием. Эффективность обезболивания, так же как педантичное соблюдение положения и величины кожного разреза во многом определяют последующий ход, а иногда и исход операции. Общее обезболивание показано при осложненном аппендиците /перитонит, ранний прогрессирующий инфильтрат/, атипичных его формах, обильно развитой жировой клетчатке, а также беспокойным пациентам и детям.
Перед операцией – премедикация, если больной ел – выпускается содержимое желудка зондом. При наличии явлений перитонита проводится дезинтоксикационная терапия на операционном столе.
Обезболивание чаще местное (у 80% больных) но тщательное (илеоцекальная область – рефлексогенная зона). Общее обезболивание показано у детей, психически неуравновешенных лиц, а также при осложненных формах, иногда при неуверенности в диагнозе. При местном обезболивании по ходу операции в случае необходимости необходимо добавлять нейролептаналгезию (дроперидол, фентанил) или переходить к общему обезболиванию.
Доступы – чаще всего косой по Волковичу-Дьяконову (Мак-Бурнею), достаточно широкий («маленькие хирурги» – маленькие разрезы!). Параректальный (кулисный) Ленандера (его положительные и отрицательные стороны).3/ Нижнесредииная лапаротомия (3,3%) – при осложненных формах, когда перитонеальные явления выходят за пределы правой подвздошной области, в случаях сомнения в диагнозе – дает широкий доступ, возможности хорошей ревизии и санации брюшной полости и полноценного дренирования.
Ход операции — последовательность рассечения тканей при разных доступах, суть операции. Шовный материал – на брыжейку – шелк (капрон), на основание отростка – кетгут, кисетный шов – шелк (капрон), брюшная стенка послойно кетгутом, кожа – шелком.
Виды зашивания раны. I. Глухой шов – при простом и хроническом аппендиците у лиц с незначительным слоем подкожной клетчатки. 2. «Лодочка» в клетчатку – а/ при простом и хроническом аппендиците у лиц с избыточно развитой подкожной клетчаткой, б/ при деструктивных формах без явлений перитонита у лиц с небольшим слоем клетчатки, 3. Дренирование брюшной полости: а/ при гнойном перитоните, б/ при флегмоне забрю-шинной и предбрюшинной клетчатки, в/при недостаточном гемостазе. 4. Кожа не зашивается или накладываются провизорные швы – при гнойном перитоните, флегмоне клетчатки, особенно у лиц с избыточной клетчаткой. 5. Марлевый тампон – при необходимости отграничения процесса, тампон с ?-аминокапроновой кислотой – при кровоточивости.
Значение бережного отношения к тканям, тщательности гемостаза соблюдение асептики!
Послеоперационный период: 1. Анестетики, наркотики, метилурацил. 2. Антибиотики парентерально и в дренажи. 3. Метронидазол при деструктивных, особенно гангренозных формах. 4. Облегченная диета. 5.При деструктивных формах с явлениями перитонита – лечение по всем правилам лечения перитонита.
Вставание с постели при отсутствии дренажа со второго дня после операции, при наличии дренажа – после его удаления.
«Лодочки» удаляются на второй день, дренажи – на 4-ый день заменяются на короткие и при отсутствии отделяемого удаляются на следующий день.
Очистительная клизма ставится на 4-ый день после операции, швы снимаются на 7-ой день. Сроки выписки – при неосложненных формах – 7-8 день, при осложненных – индивидуально. Необходимые указания при выписке.
Сроки временной нетрудоспособности – при неосложненных формах 20-30 дней после выписки, при осложненных – больше. Намечается тенденция к снижению дней нетрудо-способности: у лиц физического труда около 28 дней, интелектуального – 21 день.
При возникновении осложнений острого аппендицита, после излечения военнослужащие проходят ВВЭ, им предоставляется отпуск или краткосрочное освобождение, при возникновении других осложнений они проходят комиссию по другим статьям приказа.
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: При сдаче лабораторной работы, студент делает вид, что все знает; преподаватель делает вид, что верит ему. 8973 — 

193.124.117.139 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
источник
Хирургические доступы при остром аппендиците, осложненном и не осложненном. Техника ретроградного удаления отростка.
Для удаления червеобразного отростка было предложено много различных доступов, большинство из которых не получили широкого распространения (продольный доступ Шеде, поперечный доступ Винкельмана, косой разрез Ридигера, параректальный разрез Ленандера и др.). Чаще всего применяются косой переменный разрез по Мак Бурнею (1894), нередко называемый доступом Волковича-Дьяконова (1898).
Имеется существенное различие в операционном лечении больных с неосложненным и осложненным аппендицитом.
При неосложненном аппендиците операция обычно проводится под местным обезболиванием. Операционный доступ — косой разрез Волковича-Дьяконова в правой подвздошной области. Червеобразный отросток обнаруживается в области илеоцекального угла. Производятся его мобилизация и удаление.
Операция по поводу осложненного аппендицита сопряжена со значительными трудностями. Она выполняется под наркозом. Необходим достаточный операционный доступ, особенно у полных людей. При осложнении аппендицита перитонитом операцию следует производить из срединного доступа. Это дает возможность выполнить ревизию, осуществить нужную операцию, сделать надлежащий туалет брюшной полости и рационально ее дренировать.
При обнаружении аппендикулярного инфильтрата во время операции можно принять одно из двух решений. При рыхлом инфильтрате следует произвести удаление червеобразного отростка после отграничения его от брюшной полости тампонами, не разрушив отграничительные спайки и не превратив ограниченный перитонит в разлитой. При плотном инфильтрате аппендэкто-мия считается ошибкой — в этих случаях подводят к инфильтрату широкие марлевые тампоны.
При диагностированном аппендикулярном инфильтрате при поступлении (отсутствие симптомов раздражения брюшины) больному операция не проводится — ему назначают комплексное консервативное лечение с использованием антибиотиков. Однако при появившихся признаках прогрессирования процесса, что свидетельствует об абсцедировании инфильтрата, ставится показание к операции. Вскрытие его рекомендуется производить внебрюшин-но, т. е. без разрушения ограничительных спаек. Если же исходом аппендикулярного инфильтрата является разлитой перитонит, операцию следует осуществлять срединным доступом, с удалением источника перитонита, санацией брюшной полости и рациональным дренированием.
При осложненном аппендиците-инфильтратом или перитонитом — операцию следует заканчивать рациональным дренированием брюшной полости.
Смена гнойного отделяемого из раны на скудное серозное при наличии других положительных клинических данных является показанием к ее закрытию вторичным швом.
Показателем того, что процесс заживления идет благоприятно, служит прогрессивное постепенное ‘ улучшение самочувствия и состояния больного: нормализуется температура тела, появляется аппетит, язык становится чистым и влажным. Приходят к норме и все другие показатели: пульс, формула белой крови, исчезает вздутие живота, появляется перистальтика кишечника и т. д. Все эти показатели улучшения состояния наступают на 4-5-й день после операции. Если же этого не происходит, надо искать причину неблагоприятного течения. Чаще всего такой причиной бывают недостаточное дренирование раны и затрудненный отток раневого отделяемого. При малейшем подозрении на это больного следует как можно раньше повторно оперировать и обеспечить рациональное дренирование раны на весь период ее очищения.
Техника ретроградного удаления отростка.
Отличие типичной аппендэктомии (антеградной) от атипичной (ретроградной) заключается в последовательности проведения манипуляций на брыжеечке отростка и непосредственно самом червеобразном отростке. В первом случае сначала перевязывается и отсекается брыжеечка (т.е. аппендикс лишается кровоснабжения), а потом выполняется удаление самого червеобразного отростка и обработка его культи, Во втором случае сначала производится удаление аппендикса и обработка его культи (при сохраненном его кровоснабжении), а уже потом перевязывается и отсекается брыжеечка от червеобразного отростка.
Если обычное выделение червеобразного отростка невозможно из-за спаечного процесса, расположения его позади слепой кишки и других обстоятельств, то производят ретроградную аппендэктомию, т. е. сначала пересекают отросток у основания, погружают его культю и только потом выделяют его полностью, последовательно пересекай брыжейку на зажимах.
Вскрытие брюшной полости и ее ревизия как при обычной аппендэктомии. После обнаружения основания червеобразного отростка хирург остроконечным изогнутым зажимом проделывает отверстие в брыжейке, у основания отростка и зажимом Кохера передавливают червеобразный отросток. Затем в образованное в брыжейке отверстие вторично проводят зажим, которым захватывают две длинные кетгутовые лигатуры, и подводят их под основание отростка. Отросток перевязывают лигатурами на месте передавливания его и несколько далее. Концы лигатуры, наложенной ближе к основанию, сразу срезают. После этого вокруг основания отростка накладывают шелковый кисетный шов. Производят изоляцию операционного поля салфеток. Сестра готовит скальпель для пересечения отростка и йодонат для обработки пересеченных поверхностей.
Натягивая дистальную лигатуру, хирург осторожно пересекает червеобразный отросток, скальпель выбрасывает в таз, обрабатывает пересеченные поверхности йодонатом и с помощью ассистента погружает культю в кисетный шов. Пинцет, употреблявшийся при этом, выбрасывают, поверхность оставшейся дистальной части отростка закрывают малой салфеткой. После наложения Z-образного кетгутового шва на стенку слепой кишки обработка культи закончена.
Операционная сестра готовит надежные длинные кровоостанавливающие зажимы и длинные ножницы; при помощи этих инструментов хирург постепенно пережимает брыжейку, отсекает ее от отростка, освобождая последний. Отросток выбрасывают в таз.
Меняют салфетки, обрабатывают инструменты и перчатки. Остальные этапы (осушение брюшной полости, проверка гемостаза, ушивание передней брюшной стенки) не отличаются от этих же этапов при обычной аппендэктомии.
Организация стока поверхностных вод: Наибольшее количество влаги на земном шаре испаряется с поверхности морей и океанов (88‰).
Механическое удерживание земляных масс: Механическое удерживание земляных масс на склоне обеспечивают контрфорсными сооружениями различных конструкций.
Опора деревянной одностоечной и способы укрепление угловых опор: Опоры ВЛ — конструкции, предназначенные для поддерживания проводов на необходимой высоте над землей, водой.
источник
а) Показания для аппендэктомии:
— Плановые/абсолютные показания: клинически несомненная болезненность в правом нижнем отделе живота, воспроизводимая в сомнительных случаях при осмотре через короткие промежутки времени (то есть, каждые несколько часов).
— Противопоказания: нет.
— Альтернативные вмешательства: лапароскопическая операция.
б) Предоперационная подготовка. Предоперационные исследования: ультразвуковое исследование, лабораторные исследования и гинекологическое обследование носят дополнительный характер и служат, главным образом, для исключения других заболеваний.
в) Специфические риски, информированное согласие пациента:
— Лапаротомия — единственно верная операция, чтобы доказать или исключить острый аппендицит при наличии соответствующих симптомов
— Несостоятельность культи червеобразного отростка (менее 2% случаев) с формированием свища или перитонитом
— Наличие болезни Крона или дивертикула Меккеля
— Формирование абсцесса (внутрибрюшной, менее 5% случаев)
— Кишечная непроходимость от спаечного тяжа (менее 4% случаев)
— Повреждение подвздошно-пахового нерва
— Раневая инфекция (до 30% в случае флегмонозного гнойного воспаления)
— Летальность от 0,2% (неосложненный аппендицит) до 10% случаев (перфорация, перитонит)
г) Обезболивание. Общее обезболивание (интубация) (в развитых странах), местная анестезия (в странах третьего мира).
д) Положение пациента. Лежа на спине.
е) Оперативный доступ при аппендиците. Классический разрез по Мак-Бернею, трансректальный или околосрединный доступ, иногда также нижнесрединная лапаротомия.
ж) Этапы операции:
— Доступ
— Рассечение апоневроза наружной косой мышцы
— Разделение мышцы
— Разрез брюшины
— Мобилизация купола слепой кишки
— Выведение купола слепой кишки в рану
— Анатомия червеобразного отростка
— Скелетизация червеобразного отростка
— Раздавливание основания отростка
— Перевязка и удаление — Погружение культи отростка
— Шов брюшины
— Шов мышцы
— Шов апоневроза наружной косой мышцы
— Ретроцекальное расположение отростка
— Отводящие швы
— Антеградная аппендэктомия
— Мобилизация восходящей ободочной кишки
— Выведение ретроцекального отростка вперед
з) Анатомические особенности, серьезные риски, оперативные приемы:
— Диагноз — клинический; отрицательные данные ультразвукового исследования и нормальные лабораторные показатели не исключают острого аппендицита!
— У очень молодых, очень старых пациентов и людей с выраженным ожирением симптомы часто стерты, даже при обширном воспалении.
— Всегда выполняйте разрез ниже линии, соединяющей две передневерхние ости подвздошных костей.
— Немного наклонный разрез обеспечивает лучшую экспозицию в случаях атипичного расположения отростка путем продления разреза криволинейным образом латерально и краниально, с соответствующим разделением внутренней косой мышцы; также возможно медиальное продление разреза с включением влагалища прямой мышцы.
— Ход подвздошно-пахового нерва — по внутренней косой мышце.
— Положение червеобразного отростка чрезвычайно изменчиво; симптомы часто стерты, особенно при ретроцекальном расположении.
— Тении — ориентиры для поиска червеобразного отростка.
— В сомнительных случаях, особенно у женщин, желательно начинать с лапароскопии и только затем выполнять лапароскопическую аппендэктомию.
— Невоспаленный отросток потребует дальнейшей ревизии брюшной полости: брыжеечные лимфатические узлы, терминальный отдел подвздошной кишки, дивертикул Меккеля, яичники и маточные трубы.
— При гангренозном аппендиците кисетный шов должен быть наложен на интактную стену толстой кишки.
— В случаях, когда червеобразный отросток распался в полости абсцесса и не определяется, а также при значительном воспалении стенки толстой кишки достаточно интенсивного дренирования области абсцесса.
— Если стенка толстой кишки очень отечна, будет достаточно простой перевязки культи отростка без ее инвертирования кисетным швом.
— После аппендэктомии при флегмонозном или гангренозном червеобразном отростке, исследование тонкой кишки не предпринимается из-за риска распространения бактерий по брюшной полости.
и) Меры при специфических осложнениях. Абсцесс: повторная операция и адекватный дренаж, возможно пальцевое определение положения абсцесса в кармане Дугласа с последующим трансректальным дренированием.
к) Послеоперационный уход после удаления аппендикса:
— Медицинский уход: удалите назогастральный зонд на 1-й день; антибиотикотерапия, начатая интраоперационно при перфоративном аппендиците, должна быть продолжена. Удалите дренаж на 2-4 день.
— Возобновление питания: разрешите небольшие глотки жидкости вечером 1-го дня, твердая пища — со 2-3-го дня.
— Функция кишечника: возможны клизмы небольшого объема или пероральный прием легкого слабительного средства.
— Активизация: сразу же.
— Период нетрудоспособности: 1-2 недели.
л) Этапы и техника операции при аппендиците:
1. Доступ
2. Рассечение апоневроза наружной косой мышцы
3. Разделение мышцы
4. Разрез брюшины
5. Мобилизация купола слепой кишки
6. Выведение купола слепой кишки в рану
7. Анатомия червеобразного отростка
8. Скелетизация червеобразного отростка
9. Раздавливание основания отростка
10. Перевязка и удаление
11. Погружение культи отростка
12. Шов брюшины
13. Шов мышцы
14. Шов апоневроза наружной косой мышцы
15. Ретроцекальное расположение отростка
16. Отводящие швы
17. Антеградная аппендэктомия
18. Мобилизация восходящей ободочной кишки
19. Выведение ретроцекального отростка вперед
1. Доступ. Выполняется горизонтальный разрез кожи по направлению кожных линий, немного выше линии оволосения над лоном. Линия разреза должна проходить ниже линии, соединяющей передневерхнюю подвздошную ость и пупок. Альтернативный околосрединный разрез дает плохой косметический результат.
2. Рассечение апоневроза наружной косой мышцы. После рассечения кожи, подкожного слоя и подкожной фасции Скарпа, выделяется апоневроз наружной косой мышцы. Он рассекается в направлении от латерокраниального до медиокаудального, по ходу волокон. (На иллюстрации операционное поле показано так, как его видит хирург: слева — верх, справа — низ).
3. Разделение мышцы. Определяются и тупо разделяются ножницами и зажимом внутренняя косая и поперечная мышцы. Обратите должное внимание на промежуточный слой между мышцами, который особенно выражен с латеральной стороны. Мышцы разводятся двумя крючками Ру.
4. Разрез брюшины. После разведения мышц крючками обнажаются поперечная фасция и брюшина. Они рассекаются между зажимами; разрез наклонен к вертикальной оси.
5. Мобилизация купола слепой кишки. После вскрытия брюшины обнаруживается купол слепой кишки, и слепая кишка мобилизуется. Осторожная тракция пинцетом (предупреждение: опасайтесь раздавливания стенки кишки) позволяет обнаружить основание червеобразного отростка.
6. Выведение купола слепой кишки в рану. После точной идентификации слепая кишка захватывается через влажную салфетку и выводится вперед в рану. Кишка постепенно поднимается вперед путем попеременной тракции в краниальном и каудальном направлении.
7. Анатомия червеобразного отростка. Червеобразный отросток находится на продолжении taenia libera (передней тении). Брыжеечка червеобразного отростка идет позади подвздошной кишки, поверх краевой аркады подвздошно-ободочной артерии. Поэтому скелетизация брыже-ечки червеобразного отростка проводится по задней поверхности подвздошной кишки.
8. Скелетизация червеобразного отростка. После того, как купол слепой кишки полностью выведен в рану, брыжеечка червеобразного отростка захватывается зажимом Пеана. Последовательная скелетизация аппендикса начинается с помощью зажимов Оверхольта близко к стенке кишки. Прилегающая артерия должна быть точно идентифицирована и лигирована.
9. Раздавливание основания отростка. После полной скелетизации отростка его основание раздавливается зажимом. Это раздавливание необходимо для разрушения слизистой оболочки и профилактики последующего формирования мукоцеле. Однако на основании опыта, полученного при лапароскопической аппендэктомии, этот маневр едва ли имеет какое-либо рациональное оправдание. Хотя лигатура, накладываемая на раздавленное место, имеет меньший шанс прорезаться сквозь отросток, отечный вследствие воспаления.
10. Перевязка и удаление. Отросток перевязывается в месте раздавливания и пересекается на тупфере скальпелем на 0,5 см дистальнее места раздавливания. Скальпель, тупфер и отросток теперь загрязнены содержимым кишки и по правилам асептики должны быть отданы операционной сестре для отдельной утилизации.
11. Погружение культи отростка. Культя отростка вворачивается в слепую кишку кисетным швом с помощью пинцета. До этого культя обрабатывается дезинфицирующим раствором.
12. Шов брюшины. Края брюшины обозначаются четырьмя зажимами Микулича, и брюшина сводится непрерывным рассасывающимся швом (2-0 PGA).
13. Швов мышцы. Закрытие поперечной и внутренней косой мышцы достигается глубокими отдельными швами (2-0 PGA).
14. Шов апоневроза наружной косой мышцы. Апоневроз наружной косой мышцы может быть восстановлен непрерывным швом (2-0 PGA) или, при выраженном воспалении, отдельными швами.
15. Ретроцекальное расположение отростка. Из многочисленных вариаций расположения отростка более всего распространено его ретроцекальное положение, что иногда затрудняет операцию. Для получения лучшего обзора возможно расширение нижней поперечной лапаротомии в медиальном или латеральном направлении до полной правой поперечной нижней лапаротомии.
16. Отводящие швы. Если отросток настолько припаян к забрюшинному пространству, что невозможно вывести его вперед, отведение слепой кишки латерально иногда позволяет расположить ложе отростка таким образом, чтобы его можно было удалить под визуальным контролем. Однако зачастую это невозможно и отросток приходится удалять антеградным способом. С этой целью на аппендикс рекомендуется последовательно наложить несколько швов-держалок («отводящие швы») для его поэтапной мобилизации с шагом в 1-2 см.
17. Антеградная аппендэктомия. После рассечения отростка его культя перевязывается и вворачивается кисетным швом. Следующая стадия — пошаговая мобилизация и отсечение отростка вместе с его брыжейкой. Нужно быть внимательным, чтобы извлечь отросток целиком.
18. Мобилизация восходящей ободочной кишки. При длинном отростке и его выраженной ретроцекальной фиксации иногда приходится освобождать восходящую ободочную кишку от ее прикреплений и смещать ее медиально. Боковые сращения обычно не содержат сосудов, однако при необходимости должны быть наложены зажимы.
19. Выведение ретроцекального отростка вперед. После полной мобилизации купола слепой кишки становится возможна мобилизация отростка под контролем зрения. Этот маневр необходимо выполнять с осторожностью, так как отросток может быть расположен в непосредственной близости от правого мочеточника и двенадцатиперстной кишки.
источник
Острый аппендицит представляет собой развившийся в червеобразном отростке слепой кишки воспалительный процесс, который может иметь несколько морфологических разновидностей. На сегодняшний день любая из них является показанием к неотложному хирургическому вмешательству.
Развитие аппендицита традиционно связывают с активацией находящихся в кишечнике микроорганизмов на фоне закупорки просвета аппендикса опухолью, каловым камнем, кишечным паразитом либо гиперплазированным лимфоидным фолликулом. Обтурация отростка закономерно приводит к усиленному скоплению в нем кишечной слизи, содержащей в себе ряд условно-патогенных бактерий. Их активный рост и вызывает воспаление, вследствие которого может произойти ишемия стенок аппендикса, их некроз либо нагноение с формированием абсцесса, а затем и флегмоны. Помимо этого, усиливающееся давление слизи в отростке может способствовать его перфорации с возникновением разлитого перитонита.
Причиной гангренозного аппендицита может являться тромбоз аппендикулярной артерии, что чаще встречается у больных сахарным диабетом, а также у пожилых людей.
На сегодняшний день специалисты различают две основных формы острого аппендицита – простой и деструктивный. Деструктивный, в свою очередь, разделяется на флегмонозный, гангренозный и перфоративный аппендицит.
1. 
2. Для флегмонозной формы аппендицита характерно наличие гнойного отделяемого в просвете кишечника, а также более выраженные местные изменения, признаки язвенных дефектов на поверхности аппендикса.
3. Гангренозным считается аппендицит, при котором отросток подвергается кислородному голоданию и появлению участков некротизированной ткани. Внешне некроз выглядит как грязно-зеленые или коричневые участки на поверхности аппендикса.
4. Перфоративный аппендицит возникает при повышенном давлении внутри закупоренного отростка, когда некротизированный участок просто выдавливается в брюшную полость. Туда же изливается его инфицированное содержимое, вызывая тяжелый гнойный перитонит.
При определенных условиях, иногда происходит отграничение воспаленного червеобразного отростка с формированием инфильтрата подвздошной области. Это так называемый «хронический аппендицит», который ведут на начальном этапе консервативно.

Нередко боли при аппендиците могут изначально беспокоить в районе пупка или сразу в правой подвздошной области. При этом боль, как правило, не иррадиирует, усиливаясь по мере развития болезни. На конечных же стадиях некротического аппендицита болевой синдром уменьшается с сохранением всех остальных клинических и лабораторных признаков. Это говорит лишь о том, что в зону ишемии вошли и участки, имеющие нервные окончания.
Несколько позже присоединяется тошнота, рвота. В отдельных случаях отмечают поносы или запоры, температура может носить субфебрильный характер или подниматься до крайне высоких цифр. Присутствуют явления общей интоксикации.
При объективном осмотре отмечается локальное напряжение мышц передней брюшной стенки.
Выявляются положительные симптомы аппендицита:
|
|
|
|
|
|
|
При атипичном расположении червеобразного отростка клиническая картина изменяется, затрудняя диагностику острого аппендицита. Аппендикс может располагаться подпеченочно, ретроцекально, латерально, медиально. При тазовом расположении отростка, аппендицит симулирует заболевания моче-половой сферы и требует консультации гинеколога, уролога с проведением дополнительных методов исследования.
Еще более редким случаем, является такая аномалия, как транспозиция внутренних органов. При этом червеобразный отросток, а значит и вся симптоматика, смещаются в левую подвздошную область.
- аппендикулярный инфильтрат,
- аппендикулярный абсцесс,
- перфорация червеобразного отростка,
- абсцесс малого таза,
- пилефлебит (гнойное воспаление воротной вены),
- перитонит,
- сепсис,
- забрюшинная флегмона,
- тромбоз вен малого таза.
На современном этапе развития медицинской науки консервативное лечение острого аппендицита в большинстве случаев не представляется возможным. Поэтому, при подозрении на данное заболевание, пациента безоговорочно госпитализируют в стационар для проведения операции – экстренной аппендектомии. Диагноз ставится клинически, на основании жалоб, анамнеза, данных объективного осмотра. Вспомогательным методом является наличие лейкоцитоза в общем анализе крови. При сомнениях у хирурга, возможно динамическое наблюдение за пациентом не более 2-х часов с повторной оценкой симптоматики и изменений в общем анализе крови. В трудных случаях подтвердить или опровергнуть диагноз позволяет диагностическая лапароскопия.

Аппендэктомию возможно выполнить лапароскопически, что сократит длительность нахождения пациента в стационаре.
При диагностированном аппендикулярном инфильтрате больного ведут консервативно. Плановую операцию выполняют спустя 2-6 месяцев.
При перфорации червеобразного отростка, разлитом перитоните выполняют срединную лапаротомию, санацию и дренирование брюшной полости. Интраоперационно и в последующем назначают антибиотики и дезинтоксикационную терапию.
До осмотра врачом запрещается проводить обезболивание какими бы то ни было средствами, либо производить попытки очистки кишечника с помощью клизмы. Это может повлечь за собой «смазывание» клинических проявлений болезни, позднее обращение в стационар, либо, что касается клизмы, еще большее сдавление и перфорацию стенок червеобразного отростка.
Порой можно услышать о случаях успешной терапии аппендицита народными методами. Однако достоверных случаев подобных чудесных исцелений нам не встречалось. Взамен существует немало зарегистрированных фактов смертельных исходов по причине промедления с операцией, развития перитонита, септикотоксемии, инфекционно-токсического шока. Поэтому хотим вас предостеречь от попыток самостоятельного, некомпетентного лечения столь простого на первый взгляд, но столь серьезного в реальности, заболевания, как острый аппендицит. Всегда лучше вовремя обратиться к специалистам!
источник
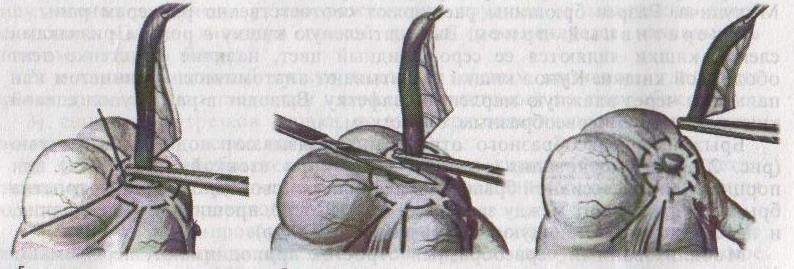
Для удаления червеобразного отростка было предложено много различных доступов, большинство из которых не получили широкого распространения (продольный доступ Шеде, поперечный доступ Винкельмана, косой разрез Ридигера, параректальный разрез Ленандера, «бикини» и др.). Чаще всего применяются косой переменный разрез по Мак Бурнею (1894), нередко называемый доступом Волковича-Дьяконова (1898) (рисунок 9).
Разрез проводят перпендикулярно линии, соединяющей переднюю верхнюю ость подвздошной кости с пупком, на границе наружной и средней трети этой линии,треть которого располагается кверху, а две трети — книзу от этой линии.
У тучных субъектов место разреза может быть определено прикладыванием двух поперечных пальцев к передне-верхней ости подвздошной кости. Длина разреза колеблется от 4 до 10—15см и зависит от толщины брюшной стенки. У худощавого юного пациента всегда заманчиво вскрыть брюшную полость доступом, едва оставляющим рубец, но следует помнить, что опытный хирург узнается не по малому разрезу. Не следует делать небольшие разрезы, если предвидятся затруднения, диагноз оставляет сомнения, а также при выраженных перитонеальных явлениях, так как при этом весьма затруднительно провести адекватную ревизию и санацию брюшной полости. После рассечения кожи, подкожной клетчатки, поверхностной фасции обнажают апоневроз наружной косой мышцы живота и скальпелем делают в нем небольшое отверстие по ходу волокон (рисунок 10).
Введенными в него ножницами апоневроз расслаивают вдоль волокон сначала вниз, а затем вверх. При этом разъединяют и мышечные волокна наружной косой мышцы до угла кожной раны (рисунок 11).
Кровотечение из мышечных артериальных веточек которое должно быть тщательно остановлено электрокоагуляцией. Невнимание, даже к, казалось бы, незначительному кровотечению ведет к образованию внутритканевой гематомы, что существенно повышает риск развития раневой инфекции. В 1-2 см кнаружи от места расщепления апоневроза подвздошно-паховый нерв перфорирует внутреннюю косую мышцу живота. Его травма может вести к ослаблению мышечно-апоневротических стенок пахового канала и, со временем, создаются предпосылки к возникновению послеоперационной грыжи. После разведения краев апоневроза наружной косой мышцы живота, становится хорошо видна внутренняя косая мышца (рисунок 12), волокна которой идут в поперечном направлении и медиально переходят в апоневротическую часть, образующую влагалище прямой мышцы живота. Рассекают ее перимизий. после чего мышцу тупо расслаивают двумя сомкнутыми пинцетами вместе с поперечной мышцей, волокна которой идут в том же направлении. Кровотечения при правильном выполнении этого приема, не бывает (рисунок 13).
В случае если вместе с брюшиной оказываются захваченными внутренние органы (стенка кишки или сальник), инструмент не просвечивает через складку брюшины. Тогда ранее наложенные инструменты снимают и кладут поверхностнее Брюшину осторожно надсекают, края ее захватывают вместе с ранее введенными марлевыми салфетками четырьмя зажимами Микулича. Края раны разводят в продольном направлении крючками Фарабефа или малыми брюшными зеркалами и приступают к ревизии брюшной полости.
Не редко во время операции возникают трудности при обнаружении червеобразного отростка или выполнения аппендэктомии. В таких случаях требуется расширить доступ. Не допустимо рассечение внутренней косой мышцы в поперечном направлении, так как это ведет к образованию в последующем вентральной грыжи. Расширение операционной раны производится следующим образом. Апоневроз наружной косой мышцы живота рассекается медиально и вниз до переднего листка влагалища прямой мышцы живота в месте слияния с внутренней косой мышцей (рисунок 15).
Ножницами в косо-продольном направлении рассекают передний и задний листок влагалища прямой мышцы, оттягивая саму мышцу медиально. При этом приходится продлевать разрез вниз и недиальио и лигировать нижние эпигастральные сосуды. В случаях, если интраабдоминальная патология трудно достижима или не устранима из косого доступа, то рана в подвздошной области тампонируется, после чего следует не колеблясь перейти на широкий срединный лапаротомный, или иной доступ, обеспечивающий свободу действий. При завершении операции производится ушивание обеих ран Вред от атипичных разрезов, при которых пересекаются в поперечном направлении апоневрозы, мышечные массивы, нервы, гораздо больше, чем oт двух анатомично выполненных лапаротомий.
Некоторые хирурги прибегают к параректальному разрезу Ленандера. Он производится продольно, на 1 см кнутри от наружного края правой прямой мышцы живота (рисунок 16).
Середина разреза приходится на линию, соединяющую передне-верхние ости подвздошных костей. Влагалище прямой мышцы вскрывается продольно, мышца мобилизуется и оттесняется медиально, после чего вскрывается задняя стенка влагалища вместе с брюшиной, стараясь минимально травмировать нервные веточки. Гемостаз осуществляется электрокоагуляцией, нижние надчревные сосуды перевязываются. Ушивание разреза производится послойно, причем в качестве шовного материала следует использовать синтетические рассасывающиеся нити. Следует еще раз Отметить, что этот доступ имеет ограниченное применение, поскольку его расширение неминуемо ведет к пересечению нервных стволов, иннервирующих прямую мышцу, с последующим ее параличом.
Следует подчеркнуть, что все трудности операции, связанные с анатомическими вариантами расположения отростка и его индивидуальными особенностями (короткая брыжеечка, чрезмерная длина и т.д.), которые трудно, а иногда и невозможно предвидеть, будут значительно меньше при широком разрезе брюшной стенки. Именно малый доступ является наиболее частой истинной причиной затруднений при мобилизации и удалении отростка.
Д.Г. Кригер, А.В.Федоров, П.К.Воскресенский, А.Ф.Дронов
источник
а) по Волковичу-Дьяконову-Мак-Бурнею (косая переменная лапаротомия) – основной доступ при аппендэктомии:
1. Разрез длиной 7-8 см через точку Мак-Бурнея (на границе между наружной и средней третями линии от spina iliaca anterior superior до пупка) перпендикулярно описанной линии (параллельно паховой связке) так, чтобы треть разреза находилась выше, а две трети – ниже этой линии.
2. Рассекаем кожу, подкожная клетчатка, поверхностная фасция
3. Рассекаем апоневроз наружной косой мышцы живота и ее саму в верхнем углу раны
4. Тупо раздвигаем по ходу волокон внутреннюю и поперечную косые мышцы и входим в предбрюшинную клетчатку.
5. Разрезаем поперечную фасцию и париетальную брюшину.
“+” доступа: 1) не нарушается анатомическая целостность мышц и их трофика, иннервация; 2) проекция доступа соответствует положению слепой кишки и аппендикса; 3) меньше процент послеоперационных грыж. “-” доступа: достаточно ограниченный
б) параректальная лапаротомия по Ленандеру:
1. Разрез длиной 8-10 см по краю прямой мышцы живота (середина разреза приходится на линию, соединяющую обе передние верхние ости подвздошной кости — биспинальную линию)
2. Рассекаем кожу, подкожную клетчатку, поверхностную фасцию
3. Рассекаем переднюю стенку влагалища прямой мышцы живота, мышцу сдвигаем кнутри
4. Рассекаем заднюю стенку влагалища прямой мышцы живота вместе с брюшиной выше линии Дугласа и поперечную фасцию, предбрюшинный жир и брюшину ниже линии Дугласа.
“+” доступа: анатомичен. “-” доступа: ограниченный доступ; часто повреждаются эпигастральные сосуды, которые хирург не замечает
в) поперечная лапаротомия по Винкельману: проводится поперечно на уровне биспинальной линии:
1. Поперечный разрез кожи, подкожной жировой клетчатки, поверхностной фасции
2. Рассекаем продольно передний листок влагалища прямой мышцы живота
3. Прямые мышцы живота отводим кнутри
4. Рассекаем продольно задний листок влагалища прямой мышцы живота
5. Рассекаем продольно поперечную фасцию и париетальную брюшину.
“+” доступа: многослойное закрытие раны и прочный рубец (за счет прохождения разрезов в двух перпендикулярных плоскостях); “-” доступа: ограниченный доступ; трудоемкость при рассечении и последующем восстановлении прямых мышц живота.
г) нижняя срединная лапаротомия: от пупка до лонного сочленения (практически не применяется при аппендэктомии)
Показания: восспаление червеобразного отростка.
Техника выполнения аппендэктомии:
1. Доступ: чаще всего по Волковичу-Дьяконову-Мак-Бурнею. Обезболивание: общее.
2. Рассекаем кожу, подкожную клетчатку, апоневроз наружной косой мышцы живота. Внутреннюю косую и поперечную мышцу тупо расслаиваем.
3. Кручками Фарабефа растягиваем рану, рассекаем поперечную фасцию и брюшину.
4. Обнаруживаем слепую кишку с аппендиксом:
а) толстая кишка сероватого цвета, тонкая — серо-розовая; диаметр слепой кишки более широкий, чем тонкой, на ней есть гаустры и ленты.
б) в отличие от сигмовидной кишки и поперечно-ободочной кишки, в слепой кишке НЕТ жировых подвесок и брыжейки
в) червеобразный отросток находится у места схождения трех линий на слепой кишке
5. Прошивание, перевязка и отсечение брыжейки аппендикса: брыжейку отростка перевязывают и рассекают между последовательно накладываемыми зажимами Кохера, начиная от верхушки к основанию.
6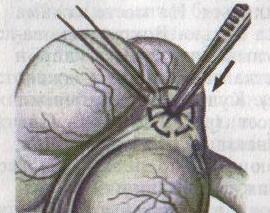
7. Перевязка основания отростка, его отсечение и погружение культи в просвет кишки за счет затягивания кисета:
а) на основание отростка накладывают зажим Кохера
б) на передавленное место накладывают кетгутовую лигатуру, завязывают, концы ее отсекают
в) дистальнее места перевязки на отросток накладывают зажим Кохера
г) придерживая анатомическим пинцетом основание отростка, его отсекают над лигатурой сразу же ниже наложенного зажима
д) культю смазывают иодом и погружают в просвет слепой кишки при одновременном затягивании кисетного шва
е) для укрепления погруженной инфицированной культи аппендикса поверх кисетного шва накладывают еще Z-образный шов
8. Ревизия брюшной полости: проверка герметичности швов и отсутствии кровотечения из брыжейки, проверка тупфером брюшной полости на наличие крови и содержимого
9. Слепую кишку опускают в брюшную полость, на рану брюшной стенки послойно накладывают швы
Показание: отросток фиксирован сращениями к задней брюшной стенки и выведение его в рану невозможно; аппендикс практически не имеет брыжейки
Техника ретроградной аппендэктомии:
1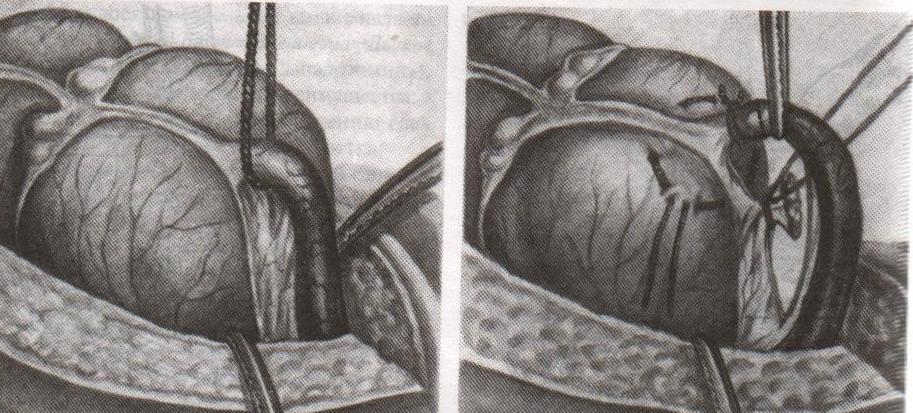
2. Послойное рассечение передней брюшной стенки
3. Слепую кишку выводят в рану и находят основание червеобразного отростка
4. На стенку слепой кишки накладываем кисетный шов вокруг отростка
5. У основания отростка делают отверстие в брыжейке, отросток на этом уровне перевязывают подведенной кетгутовой ниткой.
6. Дистальнее места перевязки отросток захватывается зажимом Кохера и пересекается, не отделяя от брыжейки и спаек. Культя смазывается иодом.
7. Культя погружается кисетным и Z-образным швами.
8. Подтягивая за зажим, наложенный на отросток, его брыжейка перевязывается и пересекается между последовательно накладываемыми зажимами Кохера, начиная от основания к верхушке.
9. Ревизия брюшной полости, послойное ушивание раны.
Показана у детей до 3х лет: культю аппендикса только перевязывают, но оставляют непогруженной в слепую кишку.
Метод более опасен, чем погружной, но имеет ряд преимуществ: 1) ускоряет время операции 2) уменьшает опасность перфорации стенки слепой кишки из-за наложения кисетного шва (у детей кишечная стенка тоньше) 3) при наложении кисетного шва возможно повреждение илеоцекального клапана (у детей он расположен близко к основанию аппендикса), его недостаточность или стеноз
Удаление Меккелева дивертикула.
Меккелев дивертикул — остаток нередуцированного ductus omphaloentericus (соединяет подвздошную кишку эмбриона с желточным пузырем). Обычно расположен на 50-60 см от илеоцекального угла.
Клинически может проявляться: воспалением, кишечным кровотечением, кишечной непроходимостью.
Nb! Обнаруженный во время операции дивертикул Меккеля должен быть удален независимо от того, является он причиной заболевания или нет.
Доступ: нижнесрединная лапаротомия.
Е
1. Накладываем на основание дивертикула зажим
2. Отсекаем дивертикул на зажиме (сразу поверх него)
3. Поверх зажима взахлестку обвивной шов
4
Если основание широкое — клиновидная резекция: дивертикул иссекается клиновидно между двумя зажимами, края дефекта ушиваются двухрядным швом.
Если основание очень широкое: резекция части кишки.
источник
Вопрос 16: Острый аппендицит. Подготовка больных к операции. Выбор оперативного доступа и обезболивания при остром аппендиците и его осложнениях.
Предоперационная подготовка больных с острым аппендицитом проста: необходимо опорожнить мочевой пузырь, ввести подкожно 1 мл 1% раствора морфина или 2% раствора пантопона (за исключением детей), если больной незадолго до поступления принимал пищу, необходимо произвести опорожнение желудка зондом.
Больным, доставленным в тяжелом состоянии, для устранения явлений интоксикации и стимуляции сердечно-сосудистой деятельности рекомендуется внутривенное введение капельным способом физиологического раствора хлористого натрия или 5% раствора глюкозы, подкожно-сердечных средств, при явлениях гипоксемии — применение кислородной терапии.
Обезболивание. При операциях с точно установленным диагнозом острого аппендицита, неосложненного перитонитом, можно с одинаковым успехом пользоваться местной инфильтрационной анестезией (0,25-0,5% раствором новокаина) или современным масочным наркозом (эфирным, закисью азота). Выбор метода зависит от нервно-психического состояния больного; у легко возбудимых больных, со страхом идущих на операцию, предпочтителен наркоз.
При наличии сопутствующих тяжелых заболеваний вопрос об обезболивании должен решаться совместно с терапевтом и анестезиологом. Если операция начинается под местной анестезией, но во время ее выполнении встречаются непредвиденные трудности (обширный спаечный процесс, инфильтрат) или возникает необходимость широкого обследования брюшной полости, больному необходимо дать наркоз.
Разрез брюшной стенки производится в правой подвздошной области по способу Волковича-Дьяконова. Разрез проводят косо, отступая от передне-верхней ости подвздошной кости на 2, у тучных людей — на 3 поперечных пальца, 1/3 разреза располагается выше линии, соединяющей пупок с передне-верхней остью, 2/3 длины разреза — ниже этой линии. Обычная длина разреза не менее 6-8 см, при большом слое подкожно-жировой клетчатки разрез должен быть продолжен вверх и вниз на расстояние, равное толщине жирового слоя.
В трудных случаях, когда типичный доступ Волковича-Дьяконова недостаточен, расширение разреза производится за счет его удлинения медиально и вниз. При этом рассекается кожа, подкожная клетчатка, поперечно рассекается передняя стенка влагалища прямой мышцы, и мышца оттягивается крючком к средней линии живота. При необходимости можно рассечь заднюю стенку влагалища вместе с брюшиной, а также рассечь в поперечном направлении прямую мышцу живота.
Оперативная диагностика. По вскрытии брюшной полости хирург должен правильно оценить обнаруженные патологические изменения. Оперативная диагностика острого аппендицита начинается с обнаружения червеобразного отростка. Достаточный оперативный доступ, тщательное исследование илеоцекального угла, нежное, осторожное разделение спаек путем новокаиновой гидравлической препаровки позволяют в большинстве случаев обнаружить червеобразный отросток. Если при поисках червеобразного отростка возникают трудности, следует определить место отхождения его от слепой кишки, которое расположено на месте схождения тканей, и затем проследить его продолжение. Иногда для обнаружения червеобразного отростка приходится прибегать к мобилизации слепой или восходящей кишки (внебрюшинное ретроцекальное расположение). В редких случаях червеобразный отросток может отсутствовать (самоампутация отростка), однако чаще всего он имеется, но его не находят.
После обнаружения отростка следует по его внешнему виду установить патологоанатомическую форму аппендицита. Помимо макроскопических изменений в самом отростке, необходимо оценить характер экссудата (если он имеется), а также определить макроскопические изменения в прилегающей брюшине, сальнике, слепой кишке и конечной петле подвздошной кишки. Оперативная диагностика деструктивных форм острого аппендицита не представляет труда, так как при этих формах макроскопические изменения достаточно убедительны. При флегмонозном аппендиците в трети всех случаев обнаруживают в брюшной полости экссудат, преимущественно серозно-гнойный или гнойный. Прилегающая брюшина, сальник могут быть гиперемированы и отечны. Червеобразный отросток бывает на большем или меньшем протяжении утолщен или отечен; иногда он спаян со слепой кишкой, сальником или петлей подвздошной кишки, при эмпиеме отросток растянут и напряжен.
Макроскопические изменения при гангренозном аппендиците не всегда одинаковы. При тотальном омертвлении червеобразный отросток черно-зеленого цвета с дряблой, легко рвущейся стенкой. Труднее по внешнему виду червеобразного отростка диагностировать гангренозный аппендицит, когда имеется некроз только слизистой оболочки. Брыжейка отростка при гангренозном аппендиците может быть отечной. Воспалительная реакция со стороны прилегающих органов не всегда выражена, а иногда отсутствует. В брюшной полости в половине всех случаев бывает экссудат, чаще серозно-гнойный. При перфоративном аппендиците прободное отверстие может располагаться в любом участке отростка, но обычно на стороне, противоположной брыжейке. Прободение может произойти либо в свободную полость, либо перфорированный отросток находится в инфильтрате. Имеется выраженная воспалительная реакция со стороны брюшины и прилегающих органов. Чаще, чем при других формах острого аппендицита, обнаруживают в брюшной полости гнойный или серозно-гнойный экссудат. При простом остром аппендиците чаще всего экссудат в брюшной полости отсутствует; иногда имеется в незначительном количестве серозный выпот. Серозная оболочка червеобразного отростка гиперемирована или сосуды ее расширены; нередко отмечается гиперемия серозного покрова слепой и прилегающего отдела подвздошной кишки. Брыжейка отростка обычно не изменена или слегка утолщена.
Диагностика во время операции приобретает особо важное значение тогда, когда червеобразный отросток оказывается макроскопически не измененным или видимые в нем изменения неубедительны и не соответствуют клинической картине. В таких случаях показана ревизия брюшной полости для установления или исключения заболевания других органов брюшной полости. При ревизии брюшной полости следует попытаться’ выявить изменения, характерные для некоторых острых заболеваний органов брюшной полости, симулирующих острый аппендицит. Обнаружение крови в брюшной полости после ее вскрытия позволяет сразу отвергнуть диагноз острого аппендицита и обязывает заняться поисками источника кровотечения. У женщин прежде всего — осмотреть матку и ее придатки, при этом чаще всего обнаруживают внематочную беременность. Если у девушки или молодой женщины во время операции по поводу острого аппендицита червеобразный отросток оказывается неизмененным или мало измененным, то во избежание просмотра разрыва яичника обязателен осмотр придатков матки. Большое значение для оперативной диагностики имеет оценка характера экссудата брюшной полости. Обильное количество серозного экссудата при мало или вовсе не измененном отростке должно насторожить хирурга и требует исключения кишечной непроходимости. Подозрение на кишечную непроходимость становится серьезным, если в брюшной полости находят серозно-геморрагический или геморрагический экссудат. В пользу такого предположения говорит также обнаружение раздутых кишечных петель и изменение окраски какой-либо кишечной петли. Светлый или слегка геморрагический экссудат в небольшом количестве и увеличенные воспаленные лимфатические узлы в области илеоцекального угла или других отделах брыжейки тонких кишок наблюдаются при мезентериальном лимфадените. Обнаружение в брюшной полости большого количества жидкости зеленовато-серого цвета, без запаха часто свидетельствует о наличии прободения язвы желудка. Бесспорным доказательством прободения язвы желудка или двенадцатиперстной кишки является экссудат с примесью пищи, слизи или желчи. В этих случаях следует даже при наличии некоторых воспалительных изменений в червеобразном отростке обязательно произвести срединную верхнюю лапаротомию для осмотра желудка и двенадцатиперстной кишки. При обнаружении прободения язвы и после выполнения соответствующей операции разрез в правой подвздошной области зашивают, введя предварительно тонкую трубку для применения антибиотиков.
Если во время операции по поводу острого аппендицита неожиданно в брюшной полости обнаруживают экссудат с примесью желчи, обязателен осмотр желчного пузыря. Для этого следует произвести разрез в правом подреберье. При таком разрезе удается также осмотреть двенадцатиперстную кишку для исключения прободения язвы. Чаще всего в таких случаях обнаруживают острый деструктивный холецистит, наличие в брюшной полости коричневатого или геморрагическом панкреатита. Этот диагноз становится бесспорным, когда на сальнике брюшины или брыжейке находят очаги жирового некроза в виде одиночных или множественных бляшек желтовато-белого цвета. В таких случаях производится срединная верхняя лапаротомия, рассекается желудочно-ободочная связка, осматривается поджелудочная железа и окончательно подтверждается диагноз острого панкреатита.
Как известно, нередко предпринимаются оперативные вмешательства по поводу острого аппендицита, когда на самом деле имеется перитонит гинекологического происхождения. В подобных случаях червеобразный отросток может оказаться не измененным или в нем обнаруживают воспалительную реакцию вторичного характера. Червеобразный отросток может быть гиперемирован, но стенки его не отечны и не инфильтрированы. При этих условиях обязательно обследование органов малого таза. Гиперемия расположенного в малом тазу сальника, гиперемия и вздутие нижних отделов тонких кишок — свидетельствуют о воспалении тазовой брюшины. При воспалении придатков матки в полости таза имеется серозный, серозно-кровянистый или гнойный экссудат. Трубы гиперемированы и отечны, а иногда и увеличены в размере. Сальник и тонкие кишки могут быть спаяны с маткой и придатками. Обследование органов малого таза может быть произведено из разреза Волковича-Дьяконова, продленного книзу; реже, как например, при левостороннем пиосальпинксе, приходится прибегать к поперечному рассечению прямых мышц живота.
Удаление отростка. В брыжейку отростка перед его удалением вводят 5-10 мл 0,5% раствора новокаина, после чего брыжейка перевязывается. Если она отечна, рыхла, ее следует перевязывать по частям во избежание соскальзывания лигатуры. Основание червеобразного отростка перевязывается кетгутовой лигатурой. Отросток удаляется, культя его смазывается йодной настойкой и погружается при помощи шелкового кисетного шва. При производстве серо-серозного шва следует избегать глубокого вкалывания иглы, что при раздутой или тонкостенной слепой кишке, особенно у детей, может повести к проколу всех слоев кишки с последующим развитием перитонита из места проколов. Для более надежного погружения культи сверх кисетного шва можно наложить дополнительно шелковый Z-образный шов. Слепая кишка погружается в брюшную полость. Экссудат из брюшной полости полностью удаляется и брюшная стенка зашивается. Так называемый «лигатурный способ» обработки культи червеобразного отростка не следует применять, так как неоднократно были описаны случаи разлитого перитонита вследствие соскальзывания лигатуры с неперитонизированной культи. При наличии сращений дистальная часть отростка бывает фиксирована в глубине раны, и ее не всегда удается обнаружить и выделить. В таких случаях применяется удаление отростка ретроградным путем. Техника этого метода заключается в следующем: под основание червеобразного отростка подводятся 2 лигатуры. Обе лигатуры крепко перевязываются на расстоянии 0,5-1 см одна от другой, после чего червеобразный отросток пересекается между ними. Поверхности пересеченного отростка смазываются йодной настойкой. Культя отростка погружается кисетным и Z-образным швом. Конец отделенного от слепой кишки отростка завертывается в маленькую марлевую салфетку, которая фиксируется зажимом Кохера. В брыжеечку отростка вводится 5-10 мл 0,5% раствора новокаина, после чего она частями перевязывается и отсекается. Рассекаются спайки, освобожденный скелетированный отдел червеобразного отростка осторожно подтягивается и приподнимается. Таким образом его удается высвободить из сращений и удалить целиком вместе с верхушкой. Если верхушка отростка обрывается и остается в глубине брюшной полости, следует попытаться обнаружить и удалить ее; при неудаче — к месту предполагаемого местонахождения верхушки необходимо подвести тампон и ниппельную трубку для последующего введения антибиотиков. При деструктивных формах аппендицита, а также при наличии обильного гнойного или ихорозного экссудата в брюшную полость следует ввести антибиотики: 200-300 тыс. единиц пенициллина и 0,25 г стрептомицина или другие имеющиеся антибиотики в 80-100 мл 0,5% теплого раствора новокаина. Для внутрибрюшного применения антибиотиков в послеоперационном периоде в брюшную полость вводят ниппельную резиновую трубку или тонкий детский катетер через отдельный прокол брюшной стенки.
Тампонада брюшной полости после удаления червеобразного отростка применяется только по особым показаниям:
1) когда невозможно полное удаление источника инфекции (остатка червеобразного отростка, некротические ткани в ложе его и т. п.);
2) при паренхиматозном кровотечении из ложа отростка;
3) при подозрении на несостоятельность швов, погружающих культю червеобразного отростка, вследствие воспалительной инфильтрации стенки слепой кишки или каких-либо других патологических процессов;
4) при вскрытии аппендикулярного абсцесса и невозможности произвести аппендэктомию из-за риска повредить спаянные между собой кишечные петли.
Закрытие раны брюшной полости: 1) после операции по поводу простого и флегмонозного аппендицита и при отсутствии обильного гнойного или ихорозного экссудата рана брюшной стенки зашивается наглухо, брюшина зашивается кетгутовым непрерывным швом, на мышцы накладываются кетгутовые узловатые швы, на апоневроз и кожу — шелковые узловатые швы; 2) при тампонаде брюшной полости рана брюшной стенки зашивается до тампона; 3) если по ходу операции нельзя избежать значительного загрязнения брюшной раны, не следует зашивать кожу и подкожную клетчатку, выгодней наложить отсроченные швы, которые в ближайшие дни при хорошем состоянии раны можно стянуть и завязать. Независимо от способа закрытия раны в мышцы и подкожную клетчатку рекомендуется ввести 100-150 тыс. единиц пенициллина.
Удаленный червеобразный отросток должен быть вскрыт по длиннику для осмотра его содержимого и стенки.
При флегмонозном аппендиците в просвете отростка содержится гной или слизисто-гнойный экссудат; стенка на разрезе утолщена; на слизистой местами могут быть изъязвления (флегмонозно-язвенный аппендицит).
При гангренозном аппендиците в просвете — гнойно-кровянистое содержимое со зловонным запахом; на слизистой — кровоизлияния, очаги некроза, иногда тотальный некроз; нужно учесть, что темные пятна на слизистой могут быть очагами подслизистых кровоизлияний, а не омертвления.
При простом аппендиците слизистая оболочка отростка отечна; нередко не обнаруживается макроскопических признаков острого воспаления, в просвете отростка находят только слизь или каловые камни.
17 Ведение больных после аппендэктомии:
а) (на следующие сутки после операции) вставания с постели, активный двигательный режим, дыхательная гимнастика, лечебная физкультура;
б) диета: первые 1-2 дня пить воду, чай, кефир, после восстановления моторной функции кишечника — протертые овощные супы, каши, постный бульон, картофельное пюре, творог с постепенным переходом к концу недели на общую диету;
в) 2-4 суток принимать анальгетики (лучше ненаркотические);
г) при необходимости в течение 3-5 суток проводят адекватную парентеральную антибактериальную терапию и 1-2 суток — инфузионную дезинтоксикационную терапию;
д) контроль за заживлением операционной раны, снятие кожных швов на 4-6 сутки.
Осложнения в послеоперационном периоде:
— инфильтрат и нагноение операционных ран,
— кровотечение из раны брюшной стенки.
Реже встречается — кровотечение в брюшную полость,
— развитие инфильтратов и абсцессов в брюшной полости
-несостоятельность швов культи червеобразного отростка,
Санитарно-просветительная работа в лечебно-профилактическом учреждении представляет собой комплекс дифференцированных, целенаправленных санитарно-просветительных мероприятий, предусматривающих гигиеническое воспитание различных контингентов населения и органически связанных с деятельностью лечебно-профилактических учреждений.
18Хронический аппендицит:
-хронический рецидивирующий аппендицит-является следствием перенесенного приступа острого аппендицита, все клинические признаки имевшиеся в период острого приступа, стихают, однако остаются:
-неприятные ощущения в правой подвздошной области, временами несколько усиливающиеся, особенно при физической нагрузке.
-Больные отмечают диспепсические явления.
— Температура тела нормальная.
— При глубокой пальпации возникает болезненность в правой подвздошной области.
-Анализы крови и мочи в пределах нормы.
— При гистологическом исследовании удаленного в связи с резидуальным аппендицитом червеобразного отростка обнаруживают признаки хронического воспаления, рубцы, облитерацию просвета отростка
Диагностика первично-хронического аппендицита, который развивается, не сопровождается какими-либо специфическими симптомами.
Жалобы больных сводятся к неприятным ощущениям в правой, подвздошной -области или в правой половине живота,
-незначительным тянущим болям здесь же,
Хирургическое вмешательство показано лишь после исключения других заболеваний — язвенной болезни, хронического холецистита, заболеваний женских половых органов, почечнокаменной болезни.
Диагностика хронического аппендицита
— рентгенконтрастную ирригоскопию толстого кишечника, позволяющую выявить отсутствие или частичное заполнение барием слепого отростка и замедление его опорожнения, что свидетельствует об изменении формы аппендикса, деформации, сужении его просвета.
— колоноскопии помогает отвергнуть наличие новообразований в слепой и толстой кишке, а обзорной рентгенографии и УЗИ – в брюшной полости.
— Клинические анализы крови и мочи больного при хроническом аппендиците без выраженных изменений.
— от неосложненной язвенной болезни желудка и двенадцатиперстной кишки, -заболеваний почек, печени и др.;
— хронических заболеваний почек (пиелиты, почечнокаменная болезнь);
— хронического холецистита – дуоденальное зондирование, холецистографию.
— У женщин исключают хронические заболевания придатков матки.
— от глистной инвазии и туберкулезного мезоаденита.
Лечение:показано хирургическое лечение — аппендэктомия.
Доступ — косопеременный в правой подвздошной области (Мак-Бурнея—Волковича—Дьяконова).
При неуверенности в точности диагноза предпочтение отдают параректальному разрезу, который при необходимости легко может быть продолжен вверх или вниз. Нередко в этих случаях используют срединную лапаротомию.
1 Купол слепой кишки вместе с червеобразным отростком выводят в рану,
2 лигируют сосуды брыжейки отростка,
3 отросток перевязывают у основания и отсекают, а его культю погружают кисетным и Z-образными швами
4 Проверяют тщательность гемостаза, вводя длинный узкий тампон в брюшную полость по направлению к малому тазу
5 Брюшную полость ушивают наглухо (При деструктивном аппендиците в брюшной полости целесообразно оставить микроирригатол для введения антибиотиков в после операционном периоде. При ретроцекальном или тазовом расположении червеобразного отростка, когда вывести его верхушку в рану не удается, целесообразно ретроградное удаление отростка — Для этого отросток перевязывают у основания и пересекают. Культю его погружают кисетным и Z образным швами, а сам отросток удаляют, поэтапно лигируя сосуды брыжейки.)
— Неправильный ритм питания, хроническое голодание
— Медикаменты: ацетилсалициловая кислота, индометацин, глюкокортикоиды,
— Эндокринные влияния: гипогликемия, хронический панкреатит со снижением внешнесекреторной функции; синдром Золлингера—Эллисона; аденома паращитовидных желез; аденома гипофиза, аденома надпочечника,
— Хронические заболевания печени (цирроз): нарушение инактивации гистамина, гастрина; изменение состава слизи; нарушение микроциркуляции вследствие застоя в воротной вене
— Заболевания почек: гипергастринемия,гиперкальциемия, метаболический ацидоз; уремическая интоксикация
— Хронические заболевания легких с дыхательной недостаточностью: туберкулез, хроническая пневмония, эмфизема легких
— Острые и хронические нарушения кровообращения: инфаркт миокарда; ншемическая болезнь сердца, атеросклеротические изменения сосудов желудка с эмболизацией тромбами
Общие патогенетические механизмы: нарушения нервной и гормональной регуляции деятельности желудка и двенадцатиперстной кишки.
1 Местные патогенетические механизмы:
— расстройства местных механизмов ауторегуляции кислотопродукции и моторики,
— защитный барьер и регенерация слизистой оболочки,
— морфологическая перестройка слизистой оболочки,
2 Значение нервного фактора (стрессора)
Воздействие стрессоров на гастродуоденальную зону происходит двумя путями -нервным и гормональным.
Звенья нервного пути стрессора:
кора головного мозга — межуточный мозг — центры блуждающих нервов — блуждающие нервы — гастродуоденальная зона.
Звенья гормонального пути стрессора:
кора головного мозга — гипоталамус -гипофиз — кора надпочечников- глюкокортикоиды — гастродуоденальная зона.
Образование язвенного дефекта в желудке и двенадцатиперстной кишке происходит при нарушении динамического равновесия между
(1. Резистентность слизистой оболочки. 1. Соляная кислота и пепсин. 2. Антродуоденальный кислотный «тормоз». 2. Гастродуоденальная дисмоторика. 3. Травма слизистой оболочки. 3. Щелочная секреция. 4. Факторы питания. 4. Пища. 5. Факторы внешней окружающей среды)
(-нормальная регуляция секреторной и моторной функции,
-резистентность слизистой оболочки, зависящая от защитного барьера слизистой оболочки, микроциркуляции, высокой регенераторной способности поверхностного эпителия.
Большое значение в обеспечении резистентности слизистой оболочки имеет муцин, который секретируют клетки покровного эпителия, добавочные клетки шеечного отдела желудочных желез, пилорические железы, а в двенадцатиперстной кишке -бруннеровы железы и бокаловидные клетки. Обладая большой буферной емкостью, муцин нейтрализует как кислоты, так и щелочи, он абсорбирует пепсин, устойчив к воздействию различных физических и химических агентов.)
Слизь покрывает поверхность слизистой оболочки желудочно-кишечного тракта тонким слоем в виде пленки толщиной 1—1,5 мм. Защитный барьер слизистой оболочки составляют: слой слизи («слизевой барьер»), апикальная мембрана клеток (1-я линия защиты), базальная мембрана слизистой оболочки (2-я линия защиты).
Язвы возникают в результате преобладания факторов агрессии над факторами защиты.
3 снижение резистентности слизистой оболочки из-за повреждения ее защитного барьера >> увеличивается обратная диффузия H+-ионов >>возникает тканевой ацидоз >>способствует высвобождению гистамина из клеток слизистой оболочки и ацетил-холина из интрамуральных нервных сплетений >>стимулируется секреция соляной кислоты и пепсина >>нарушается микроциркуляция. Следствием стаза и нарушения проницаемости капилляров являются >>отек, кровоизлияния в слизистую оболочку>> повреждение соляной кислотой и пепсином и другими агентами.
4 Повышенное отторжение клеток покровного эпителия может вызывать пища в результате механического и химического воздействия на слизистую оболочку >> условия для возрастания обратной диффузии Н+-ионов, >> истощения интрацеллюлярной буферной системы,>> появления кровоизлияний, эрозий и изъязвлений слизистой оболочки.
Дата добавления: 2015-06-17 ; просмотров: 2184 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
источник