Многие пациенты испытывают страх перед операцией, что является естественным состоянием организма. Их интересует информация о том, как вырезают аппендицит, а также имеются ли после такого вмешательства какие-либо последствия для здоровья.
Любой врач ответит, что хирургическое вмешательство является риском, и всегда существует вероятность развития послеоперационных осложнений. Но неприятностей от воспаленного аппендикса будет гораздо больше.
Воспаление аппендикса не лечится медикаментозными препаратами. Абсолютно во всех клинических случаях назначается полное отсечение червеобразного отростка. Своевременно проведенное вмешательство снижает риск развития панкреатита и других острых кишечных заболеваний.
Удаление аппендицита показано, если пациента беспокоит:
- Сильная режущая боль в области правого подреберья, которая может иррадиировать в любой отдел брюшины.
- Повышенная температура тела (субфебрильная или высокая).
- Расстройство желудочно-кишечного тракта (тошнота, рвота, диарея, запор).
Некоторых людей интересует вопрос о том, можно ли вырезать аппендицит, если он не болит. Конечно можно, но имеет ли это действие какой-либо смысл? Аппендикс наравне со всеми органами ЖКТ помогает очищать организм, а также способствует выработке полезной микрофлоры. Поэтому, если на оперативное вмешательство не имеется особых показаний, ни один квалифицированный доктор не будет зря осуществлять разрез брюшной полости и удалять какой-либо орган.
Операция по удалению аппендикса назначается после проведения соответствующей диагностики. На этом этапе принимает участие гастроэнтеролог и гинеколог, если пациент — женщина. Помимо опроса и осмотра также назначаются функциональные и лабораторные исследования.
На этом этапе специалист собирает анамнез пациента. Его интересует локализация, характер боли, а также при каких обстоятельствах она появилась. Необходимо рассказать доктору обо всех заболеваниях желудочно-кишечного тракта, если они имеются.
Когда за медицинской помощью обратилась женщина, первую очередь необходимо исключить внематочную беременность и другие патологии репродуктивной системы. Гинекологический осмотр при аппендиците выявляет выпячивание влагалищного свода с правой стороны, а также его болезненность. Иных отклонений от нормы не обнаруживается.
Специалист обращает внимание на то, что пострадавший пытается занять вынужденное положение тела, так болевые ощущения немного снижаются. Усиление боли происходит при кашле, разговоре, смех и в положении лежа на левом боку. При пальпации тоже имеются особенности. Наблюдается симптом Ровсинга — надавливание на левую подвздошную область провоцирует боль в правом боку, а также синдром Щеткина-Блюмберга — неприятные ощущения усиливаются при коротком надавливании на брюшину у правого подреберья.
Анализ крови сопровождается лейкоцитозом, со сдвигом формулы влево. Это является главным свидетельством воспаления. На УЗИ можно отметить скопление экссудата в области аппендикса, сам орган увеличен в размере. В некоторых клинических случаях для уточнения диагноза требуется осуществление биохимического анализа крови, рентгенография органов ЖКТ и легких, лапароскопия, ЭКГ.
Выбирать, под каким наркозом осуществляется вырезание в конкретном клиническом случае, следует совместно с врачом-анестезиологом. На подбор анестезии влияет здоровье пациента, а также состояние его организма на момент операции.
Операция по удалению аппендицита проводится под следующими видами наркоза:
Такой способ помогает полностью отключить сознание пациента, погрузив его в медикаментозный сон. Во время операции анестезиолог может контролировать интенсивность наркоза и его эффективность, добавлять дозировку по мере необходимости. Основным минусом считается длительность и тяжесть восстановления сознания после операции.
Выполняется при невозможности проведения общей анестезии. Такой способ подразумевает принудительное «усыпление» нервных окончаний на определенном участке организма. Осуществляется спинальный, эпидуральный или проводниковый наркоз.
Аппендэктомией называется операция по удалению червеобразного отростка, которая подразумевает использование скальпеля и другого инструментария. Этот вариант предполагает разрез около 6-8 см на тканях и мышцах в области брюшины для доступа к поврежденному органу.
Затем специалист осуществляет выведение слепой кишки для последующего отсечения аппендикса. Сколько длится операция по удалению червеобразного отростка, напрямую зависит от тяжести патологии. В среднем, манипуляции занимают не более 40 минут.
Основным преимуществом аппендэктомии являются полноценный доступ в брюшную полость пострадавшего. Доктор может при необходимости установить дренажи или промыть область брюшины при начавшемся перитоните.
Удаление аппендикса с помощью лапароскопии считается более современной и безопасной методикой. Вмешательство является малоинвазивным, менее травматичным, не оставляет после себя больших швов.
Недостатки удаления аппендицита с помощью лапароскопии:
- опасность проведения при перитоните;
- высокая стоимость;
- невозможность проведения полноценной санации органов брюшной полости;
- удалить скопившийся экссудат так же нельзя.
Главным преимуществом является краткость восстановительного периода, возможность местного обезболивания, низкая травматичность и минимум послеоперационных осложнений. Поэтому в пользу лапароскопии следует сделать выбор всем пациентам, состояние организма которых это допускает.
Аппендэктомия лапароскопическим методом начинается с маленького разреза в области пупка. Затем в брюшину нагнетается некоторое количество углекислого газа и вводится лапароскоп. Прибор выводит картинку на монитор, к которому он закреплен. Через разрезы в области лобка и подреберья вводятся инструменты, позволяющие удалить червеобразный отросток. Впоследствии разрезы уживаются. Длительность оперативного вмешательства составляет не более 1 часа.
Восстановление организма после вырезанного аппендицита занимает несколько месяцев. Если того требуют швы, они снимаются через неделю. Обрабатывать данную область необходимо на протяжении 2-3 недель, эпизодическая боль может беспокоить в течение месяца. Занятия спортом и другие виды тяжелых физических нагрузок разрешены не ранее, чем через 3 месяца.
Если пациенту была проведена лапароскопия, срок реабилитации сокращается до нескольких дней. Иногда после операции доктор рекомендует остаться в стационаре на несколько суток для тщательного медицинского контроля. После стандартной аппендэктомии госпитализация на 3-5 дней является необходимостью.
От того, насколько тщательно пациент относится к выполнению рекомендаций доктора на период реабилитации, напрямую зависит наличие или отсутствие послеоперационных осложнений. Обязательным является профилактический прием антибиотиков, обработка шва и соблюдение диеты.
Стол номер 5 запрещает употреблять:
- жирные сорта мяса и рыбы;
- жареное;
- копченое;
- острое;
- бобовые;
- сдобу;
- сахар;
- газированные напитки;
- кофе, алкоголь.
Во время диеты рекомендуется сделать упор на каши, супы на вторичном бульоне, тушеные или запеченные овощи. Из напитков полезно употреблять компот из сухофруктов или некрепкий чай. Хлеб следует выбрать злаковый, без содержания дрожжей. Необходимо исключить все газообразующие продукты во избежание появления неприятных ощущений в области живота.
Иногда после операции по удалению аппендицита у пациента развиваются осложнения. Некоторые из них зависят от неправильных действий хирурга, другие появляются от нарушения медицинских рекомендаций самим пациентом. Иногда проблемы связаны с особенностью организма и нестандартным расположением червеобразного отростка.
источник
Флегмонозный аппендицит, в отличие от многих других патологических состояний, относится непосредственно к области экстренной хирургии. В группе риска находится любой человек, поскольку заболевание практически не связано с полом и возрастом. Воспалительный процесс и нагноение аппендикса встречается у детей, подростков, взрослых. Особые трудности при постановке диагноза обнаруживаются у маленьких деток и беременных женщин. Но при своевременном поступлении больного в стационар точной диагностике и грамотно проведённой хирургической операции прогноз при флегмонозной форме благоприятный.
Флегмонозный аппендицит – патологическое состояние, развивающееся как третья острая стадия возникшего воспаления червеобразного отростка, когда происходит интенсивное нагноение органа, а его стенки подвергаются гнойному расплавлению. На данной стадии целостность аппендикса ещё не нарушена, деструктивные изменения не наблюдаются, и он сохраняет структуру.
Патология развивается вне зависимости от возраста, однако согласно медицинской практике наибольшее количество случаев наблюдается среди больных от 17 до 32 лет.
Переход воспаления в острую гнойную стадию происходит достаточно быстро – активизируется рост патогенной гноеродной микрофлоры. Это проявляется в формировании на стенках аппендикса сначала отдельных папул, флегмон, наполненных гноем. О прогрессировании процесса свидетельствуют симптомы интоксикации, повышение температуры, усиление болей. Как правило, к завершению первых суток происходит развитие полной клинической картины флегмонозного аппендицита. Гнойный инфильтрат распространяется на всю глубину тканей отростка, и воспаление охватывает орган целиком.
Наблюдается сильная отёчность, гиперемия и увеличение размеров аппендикса. Гнойные очаги сливаются, пропитывая стенки органа. Если на фоне распространённого гнойного воспаления происходит дополнительное изъязвление слизистой оболочки, это означает развитие флегмонозно-язвенного аппендицита.
При усилении болей отросток слепой кишки значительно увеличивается в размерах. Если на этом этапе лечение отсутствует, это неизбежно приводит к тому, что воспалённый аппендикс лопается, гной вытекает, и развивается разлитой аппендицит. Нередко в этот момент боли стихают, поскольку напряжение и отёк спадает, пациент успокаивается. Но это мнимое облегчение при флегмонозной форме — наиболее опасное состояние, несущее прямую угрозу жизни больного.
Развитие флегмонозной формы аппендицита происходит быстро — в течение 16–24 часов. Поэтому оперативная диагностика, особенно при мнимом облегчении, которое наступает после истечения гноя, успешность оперативного вмешательства и предотвращение осложнений напрямую зависят от того, как быстро пациента доставят в отделение экстренной хирургии.
Флегмонозная форма воспалительного процесса в отростке слепой кишки — одна из стадий этого патологического состояния. Полностью причины этого процесса не выяснены, но, как правило, состояние возникает под воздействием определённых факторов, провоцирующих патологию. К наиболее вероятным относят:
- Непроходимость (закупорку) аппендикса по причине: спазма, внедрения инородного тела, скопления пищевых волокон, калового камня из-за нарушения перистальтики кишечника. В этом случае развивается благоприятная среда для возникновения очагов нагноения.
- Воздействие на ткани отростка гноеродных микробов, проникнувших из кишечника.
- Острый тромбоз (перекрытие сгустками крови) сосудов аппендикса, возникающий при продолжительном сдавливании вен, возможно — новообразованиями.
- Зарастание отростка соединительной тканью.
- Инфицирование отростка при заболеваниях органов брюшины, воспалении лимфоузлов.
- Гельминтозы и закупоривание просвета паразитами.
Причём, как правило, на развитие острого воспаления воздействуют одновременно несколько причин. Дополнительные факторы, провоцирующие флегмонозное воспаление:
- склонность к повышенной свёртываемости крови и тромбозам глубоких вен;
- нарушения в функционировании кишечника, внутренние заболевания.
Острый аппендицит во флегмонозной стадии требует неотложного интенсивного лечения, и знание общих симптомов развития предотвратит потерю времени для обращения к хирургу. Перед развитием признаков флегмонозной формы появляются симптомы катаральной и гнойной стадии аппендицита в виде болей в животе разлитого характера, тошноты, однократной рвоты, диспепсических проявлений (проблем с пищеварением). Без адекватной терапии развивается флегмонозная стадия аппендицита.
- Симптомы воспаления становятся более выраженными, интенсивными.
- Существенно ухудшается общее состояние больного в связи с углублением интоксикации организма.
- Боли чётко определяются внизу живота, и пациент точно показывает на болевой очаг.
- Нарастает интоксикация организма, что проявляется в усилении тошноты, подъёме температуры выше 38 °C, учащённым сердцебиением более 90–95 ударов в минуту, обильным холодным потом, сильной слабостью, головной болью.
- При обследовании пациента наблюдаются признаки перитонита — острого воспаления всей брюшины:
- «жёсткий живот» — напряжение мышечной стенки живота (особенно с левой стороны);
- усиление боли при глубоком надавливании на место локализации аппендикса ладонью с быстрым её отпусканием.
Воспаление аппендикса у детей проявляется острее, чем у взрослых
Типичное расположение слепой кишки с аппендиксом — с правой стороны подвздошной области. Но отросток нередко расположен совершенно «неправильно»: он отклоняется в полость брюшины, поднимается вверх к печени или опускается вниз — к мочевому пузырю и придаткам у женщин.
Диагностировать любую форму аппендицита у женщин достаточно сложно, поскольку симптомы многих гинекологических заболеваний (аднексита — воспаления яичников, внематочной беременности) могут затушевать клиническую картину. Особенно это касается периода вынашивания ребёнка, когда проведение обследования затруднено из-за растущей матки.
Кроме того, риск флегмонозной формы гораздо выше у женщин, вынашивающих плод. Причинами считают смещение петель кишечника из-за роста матки, изгибание, растяжение аппендикса, запоры, свойственные беременным.
У детей младшего возраста наблюдается два вида проявлений флегмонозного аппендицита. Воспаление может протекать тяжело — все симптомы выражены интенсивнее, чем у взрослых пациентов:
- Температура поднимается до 40 градусов и выше.
- Ребёнок может впасть в состояние полубреда.
- Отравление токсинами гноеродных бактерий у детей развивается гораздо быстрее и острее, поэтому все диспепсические проявления, слабость, обезвоживание наблюдаются тем сильнее, чем младше ребёнок.
Но встречается второй вид — атипичная форма флегмонозного аппендицита, которая несёт особую угрозу, приводя к осложнениям. Воспаление червеобразного отростка часто не показывает явную симптоматику в детском возрасте. У маленьких детей в первую очередь выражены слабость, расстройства кишечника, температура. Но боли в животе при этих симптомах слабые.
Большое разнообразие проявлений при флегмонозной стадии значительно затрудняет диагностику. Даже при остром воспалении не всегда боль концентрируется в правой части живота. Нередко она определяется возле пупка и даже с левой стороны. Точный диагноз ставят только во время хирургического вмешательства по следующим признакам:
- Выраженный отёк, гиперемия стенок слепой кишки.
- Сильная напряжённость увеличенного в объёме аппендикса.
- Интенсивное покраснение воспалённого отростка.
- Скопление в нём большого количества гноя.
Предварительный диагноз ставится после:
- осмотра и жалоб пациента;
- обследования живота;
- проведения анализов, если в них выявляют большое количество лейкоцитов и высокие значения скорости оседания эритроцитов (показатели происходящего в организме острого воспалительного процесса). При флегмонозной форме аппендицита уровень лейкоцитов в крови возрастает до 22000000 ед./мл (при среднестатистической норме здорового человека в 5000000–9000000 ед./мл).
Иногда проводят гинекологический осмотр, обследование через прямую кишку, обнаруживая явную выраженную болезненность в зоне нахождения аппендикса.
При УЗИ и рентгенографии нет возможности «рассмотреть» в подробностях отросток слепой кишки.
При наблюдении за симптомами обнаруживают, что флегмонозный аппендицит очень напоминает другие воспалительные заболевания. Если отросток отклоняется вверх — аппендицит путают с острым холециститом, при смещении вниз — ставят ошибочный диагноз в области гинекологии, принимая нагноение аппендикса за воспаление яичников. При его отклонении назад, все симптомы напоминают признаки продвигающегося по мочеточнику камня или почечной колики.
Поэтому при диагностике необходимо дифференцировать флегмонозное воспаление червеобразного отростка с обострением панкреатита, внематочной беременностью, аднекситом и почечными патологиями. Рентген помогает исключить прободение язвы желудка, УЗИ обнаружит патологию в печени, гнойный процесс в жёлчном пузыре.
Атипичная форма патологии, которая часто проявляется у детей в виде слабовыраженных симптомов, крайне опасное состояние. И если тщательный осмотр не проводится, и анализы не берут, то нередко возникает ошибочный диагноз, предполагающий обычную кишечную инфекцию или отравление. В это время гнойный процесс продолжается, а ребёнок при неустановленном диагнозе не получает срочного лечения.
При малейшем подозрении на аппендицит, особенно у женщин и детей, недопустимо затягивать время, занимаясь самолечением. Немедленная госпитализация — единственное решение в такой ситуации. Если диагноз не уточнён, постоянное наблюдение динамики развития заболевания проводится исключительно в стационаре.
Удаление назревшего гноем или лопнувшего отростка при флегмонозной форме — единственный метод купировать воспаление и дальнейшее распространение инфицирования. Чем раньше проводится аппендэктомия (операция по удалению аппендикса), тем ниже вероятность развития осложнений и короче восстановительный период.
Существует несколько способов аппендэктомии:
- Лапароскопия применяется на первых этапах — до распространения воспаления и отсутствия изменений на слепой кишке. Производится удаление через маленький разрез около 1 см с помощью введённого лапароскопа (трубки с видеокамерой). У здоровых молодых пациентов процедура выполняется с использованием местной анестезии. Травмирование тканей при лапароскопии — минимально.
- Полостная хирургическая операция — извлечение воспалённого органа через косой разрез в брюшной стенке справа с наложением швов. В зависимости от анамнеза, показаний, аллергии на анестезию операция выполняется под местным или общим наркозом (в детском возрасте обязательно под общим). При отсутствии осложнений процесс длится около часа, а выписка из стационара происходит через неделю. После такой операции остаётся заметный шов, который постепенно бледнеет и выравнивается.
Шрам после полостной аппендэктомии
После операции наступает ответственный период, когда требуется определённое лечение, особый режим в течение тридцати дней для постепенного восстановления всех функций организма.
Если гнойный процесс распространяется на ткани брюшины, обязательно назначается курс антибактериальных средств. При перитоните антибиотики вводятся в больших объёмах прямо в полость брюшины через дренажные трубки, оставленные в ране для этих целей.
Ежедневно выполняются перевязки с обработкой разреза антисептиками. Швы снимают примерно через 6–7 дней — после полного заживления раны.
Окончательное восстановление повреждённых тканей и нормализация всех процессов в организме происходит за 30 дней, но физические нагрузки запрещены ещё в течение 3 месяцев после хирургической операции.
Соблюдение медицинских предписаний — обязательное условие выздоровления, в противном случае существует высокий риск возникновения свищей или проникновения инфекции в рану.
- Соблюдение постельного режима около 24 часов после операции. Примерно через 5–8 часов дыхания и двигательных рефлексы полностью восстанавливаются после операционной анестезии. Многим больным разрешают вставать с кровати и ходить уже через 3–4 часа после завершения операции.
- В случае осложнённого флегмонозного аппендицита постельный режим продлевают в зависимости от состояния больного. Разрешается движение руками, ногами, переворачивание и присаживание на кровати.
- Отслеживание частоты опорожнения кишечника.
- Дыхательная терапия и лечебная физкультура.
- Чёткое соблюдение рекомендованного режима питания.
- Только разрешённая к употреблению пища для ликвидации обезвоживания и интоксикации, восстановления работы кишечника в полном объёме, поддержания организма.
Рацион питания предусматривает полное исключение:
- жирных, пряных, копчёных и острых продуктов, солений и маринадов, консервов;
- жидкостей с газом, крепкого чая, кофе;
- сдобных блюд, тёплой выпечки;
- продуктов, способствующие вздутию живота и метеоризму (бобовые, капуста, редька, вода с газом).
В течение нескольких недель рекомендовано употреблять пищу маленькими порциями до 6 раз в сутки.
- продукты варёные, приготовленные на пару, мягкие, жидкие, кашеобразные;
- протёртые, печёные овощи и фрукты;
- хлеб белый — чёрствый;
- говядина, мясо кролика, телятина, курица;
- рыба в отварном, тушёном виде, нежирная;
- кисломолочные блюда;
- творог, каши;
- яйца в виде омлетов, сваренные всмятку;
- овощи отварные и тушёные (кроме капусты, гороха, фасоли);
- нежирные супы, бульоны;
- некрепкий чай, травяные сборы, какао с молоком, вода без газа.
При нарушении диеты возникает раздражение кишечника, ухудшение функции переваривания, усиление тошноты, боли в раневой области.
Дни после проведения операции
Второй завтрак
Второй полдник
Чай с молоком, каша из овсяной муки
Отвар шиповника, мармелад натуральный
Бульон куриный нежирный, пюре картофельное
Отвар из сухофруктов, чёрствый белый хлеб
Чай некрепкий сладкий, сухарик
Каша манная на воде с сахаром
Какао с молоком, каша манная молочная
Кефир или йогурт, сухари, мармелад
Овощной суп-пюре с морковью, картофелем, белый хлеб (чёрствый)
Компот (фрукты удаляют), баранки
Протёртое мясо отварной курицы, чай некрепкий
Омлет из белка, отвар шиповника, баранки
Каша рисовая на молоке, какао
Омлет цельный с белым хлебом, компот
Бульон говяжий с сухариками, биточки рыбные на пару, пюре из картофеля
Йогурт, запечённые яблоки с сахаром и корицей
Отвар шиповника, баранки, мармелад
Запеканка творожная, чай с молоком
Каша манная молочная, какао
Суп куриный с мелкими макаронами, морковные котлеты
Йогурт, творог протёртый с сахаром
Картофельное пюре с паровой тефтелей, отвар шиповника
Омлет цельный, чай или кофе с молоком
Творог нежирный с сахаром, чай или кофе с молоком
Суп-пюре морковный, отварной картофель с паровой говяжьей котлеткой
Запеканка творожная, отвар шиповника
Каша манная молочная, бананы запечённые
Каша гречневая молочная, какао
Творог с сахаром, нежирный, чай с молоком
Суп куриный с лапшой, пюре овощное, тефтели из мяса кролика паровые
Бананы или запечённые с корицей яблоки
Яйцо всмятку, отвар шиповника
Картофельная запеканка, кефир
Омлет, хлеб белый, какао, мармелад
Суп-пюре из овощей, запечённое суфле из яиц и мяса
Баранки с отваром шиповника
Каша молочная овсяная, чай
Тушёная рыба, картофель, компот
Осложнения, угрожающие жизни, возникают при разрушении отростка с распространением гноя на ткани и органы брюшины.
- Переход гнойного процесса в гангренозную форму.
- Развитие перитонита (местного или распространённого), возникающего при перфорации воспалённого органа на фоне флегмонозно-язвенной формы аппендицита.
- Переход гнойной инфекции на воротную вену с развитием пилефлебита (септического гнойного воспаления) и тромбобактериальной эмболии вен печени (закупорка сосудов инфицированными тромбами, содержащими колонии патогенных микробов).
- Развитие непроходимости кишечника.
- Инфильтрат и абсцесс аппендикулярный – гнойно-инфильтративный процесс со скоплением повреждённых воспалённых тканей сальника, тонкой и слепой кишки, плотно соединённых между собой, появление гнойника в брюшной полости.
- Септический шок, если гноеродные микробы проникают в кровь и ткани.
Флегмонозной форме аппендицита совершенно несвойственно самостоятельное стихание симптомов. На этой стадии обязательно требуется своевременное удаление гнойного аппендикса. Задержка с определением диагноза, игнорирование симптомов и затягивание с назначением схемы лечения приводят к развитию у больного тяжёлых и нередко смертельных осложнений.
источник
Аппендэктомия – название операции по удалению червеобразного отростка слепой кишки. Впервые придаток был отсечен более века назад, но до сих пор остаются вопросы о механизме образования воспаления. Аппендикс представляет собой рудиментарный орган, но за счет наличия лимфоидной ткани он принимает участие в иммунологических процессах, служит отсеком для здоровой кишечной микрофлоры. При определенных обстоятельствах в этом придатке начинают размножаться патогенные микроорганизмы, что вызывает воспалительный процесс. В традиционной медицине единственным способом терапии острого аппендицита подразумевают удаление червеобразного отростка только хирургическим путем.
За последние 20 лет воспалившийся придаток слепой кишки вырезают несколько реже благодаря естественному снижению заболеваемости, переходу процесса в хронический аппендицит и новым методам обследования. Время проведения диагностических мероприятий для обнаружения воспаления в классических случаях длится не так долго, поскольку дорога каждая минута вследствие большого риска летального исхода. Бывают случаи, когда размеры аппендикса, его локализация в брюшной полости и наличие изгибов имеют индивидуальные характеристики и не соответствуют стандартным нормам. Тогда постановка диагноза затрудняется, и врач вынужден идти на риск оперативного вмешательства по удалению придатка слепой кишки.
Хирургическая операция необходима при наличии определенных признаков аппендицита и лабораторном обследовании, подтверждающем диагноз. Для острой стадии заболевания характерны:
- лихорадка не меньше 6 часов (при отсутствии признаков ОРВИ);
- усиление болей по всему животу, в правом подреберье, пояснице;
- тошнота и рвота;
- диарея.
Наличие режущей боли при пальпации хирургом подвздошной области справа свидетельствует об остром аппендиците. Такой симптом не всегда присутствует из-за анатомических особенностей организма и степени развития инфекционного процесса.
Лабораторные методы для выявления заболевания:
- общий анализ крови;
- гинекологическое обследование для женщин;
- УЗИ брюшной полости;
- магнитно-резонансная томография;
- диагностическая лапароскопия;
- рентгенологическое исследование.
Операция по удалению червеобразного отростка назначается и в тех ситуациях, когда была проведена подробнейшая диагностика, устраняющая наличие других заболеваний, и острый аппендицит подтвержден не окончательно. Исключение – случаи образования инфильтрата в правой подвздошной ямке, при котором удаление придатка слепой кишки назначается только спустя несколько месяцев консервативного лечения.
Операция по удалению аппендицита проходит в первые 2 часа после определения диагноза. В течение 12 часов от начала первого приступа инфекционный процесс охватывает все стенки отростка, которые способны разрушиться через сутки, по причине чего кишечное содержимое разольется по брюшной полости. Это чревато серьезными последствиями, такими как перитонит, абсцесс придатка, заражение крови, сепсис, воспаление воротной вены печени, летальный исход. Еще один вид осложнения – образование уплотнения в области отростка слепой кишки и соседних тканей. В этом случае заболевание переходит в хронический аппендицит с регулярными болями. В обеих ситуациях рекомендуется удаление воспалившегося придатка, поскольку соотношение пользы от этого органа к риску развития смертельных осложнений очень неблагоприятное.
Предоперационная подготовка подразумевает проведение:
- общего анализа мочи и крови;
- рентгена грудной клетки;
- снятия электрокардиограммы;
- выбривания и дезинфекции живота до лобковой зоны;
- применения зонда для аспирации содержимого желудка.
Удаление аппендицита проходит с применением эпидуральной анестезии или под общим наркозом. Пациенту вставляется специальная дыхательная трубка для интубации трахеи. Сегодня для обезболивания существуют Пропофол, Севофлюран, Мидазолам. Благодаря применению современных препаратов анестезия протекает без осложнений, обеспечивая быстрый выход из наркоза.
Существует 3 типа оперативного вмешательства по удалению аппендицита:
1. Полостная операция проходит под общим наркозом. В зависимости от локализации аппендикса и степени его воспаления применяют открытый метод по косому разрезу, продольную лапаротомию или поперечный способ. В первом случае хирург делает надрез в 7-8 см по траектории через точку, которая находится на границе между наружной и средней третью линии, соединяющей пупок с передней верхушкой подвздошной кости справа. Во втором случае разрезается кожа, покрывающая нижнюю часть брюшной полости, на 15-20 см по краю правой прямой мышцы. Поперечный способ подразумевает горизонтальное рассечение средней трети живота.
После проведения разреза хирург аккуратно вытягивает переднюю стенку слепой кишки из операционной раны и выполняет антеградную аппендэктомию. Это означает, что придаток снаружи перевязывают лигатурой и затем вырезают. Нередки ситуации, когда червеобразный отросток затруднительно вывести из раны по причине спаечного процесса или ретроцекальной локализации. В этом случае применяют ретроградную аппендэктомию, при которой удаление придатка проводят внутри брюшной полости и затем перевязывают его брыжейку лигатурой. Длительность операции составляет не больше 2 часов. Сколько времени будут работать хирурги, зависит от наличия осложнений.
2.Лапароскопия проходит под общим наркозом или с помощью эпидуральной анестезии. Воспалившийся аппендикс вырезают на любой стадии заболевания, кроме:
- ретроцекального расположения отростка;
- воспаления купола слепой кишки;
- абсцесса аппендикса;
- признаков перитонита.
При проведении лапароскопической операции на аппендицит хирург делает 3 маленьких надреза до 1 см, через которые вводятся троакары. Сначала выполняется только 1 разрез в области пупка, и сквозь него просовывается инструмент с видеокамерой. Производится подробный осмотр брюшной полости на наличие противопоказаний к данному виду хирургического вмешательства. На основании полученных данных аппендикс вырезают либо с помощью лапароскопии, либо полостным методом.
В случае лапароскопического метода аппендикс зажимают за верхушку и вытягивают брыжейку для осмотра. В результате в ней создается отверстие в месте отхождения отростка от слепой кишки. Через образованный канал проводится медицинская нить. С ее помощью перевязываются брыжейка и основание придатка в 2 местах. В дальнейшем отросток вырезают троакаром путем пересечения ткани между 2 нитями в месте соединения его со слепой кишкой. Удаление аппендикса длится при лапароскопии в среднем 40 минут.
3. Транслюминальная аппендэктомия проходит под местным наркозом или с применением эпидуральной анестезии. С помощью этого метода операция по удалению аппендицита производится путем введения гибких инструментов в естественные отверстия организма, а затем сквозь небольшие разрезы в стенке внутреннего органа. Доступ к отростку возможен через пищевод и желудок либо влагалище. Это самый быстрый вид операции, при которой аппендикс вырезают за 20-30 минут.
После операции полостного типа больной проводит в стационаре около недели, если не произошло развития осложнений. В первые дни пациенты чувствуют боль в ране, температура иногда повышается до 37,5°С. После удаления острого аппендицита с начавшимся абсцессом назначают лечение антибиотиками, а рана дренируется. Ежедневно делаются перевязки. После того как заработает перистальтика кишечника, появится первый стул, врач разрешит принимать пищу. Процесс выздоровления проходит быстрее при небольшой физической активности пациента в виде хождения со 2 дня после операции, вследствие чего не образуются спайки. Больничный выдается сроком на 1 месяц.
После проведения лапароскопии пациент выздоравливает скорее. Длительность пребывания в больнице не больше 3 дней. Срок нетрудоспособности составляет 2-3 недели. При транслюминальной аппендиэктомии восстановление организма проходит быстрее всего, полностью отсутствуют косметические изъяны. Послеоперационный период длится 1-2 дня.
В течение недели после выписки из стационара запрещается поднимать грузы с массой больше 1 кг. К тяжелым физическим нагрузкам разрешается приступить не раньше, чем образуются плотные рубцы (1-6 месяцев). До этого не рекомендуется посещать сауны и бани, вести половую жизнь. Желательно ежедневно прогуливаться пешком на свежем воздухе в размеренном темпе.
В 7-10 % случаев развиваются следующие проблемы после удаления аппендицита:
1. Возникновение спаек. После проведения любых операций на органах брюшной полости, между ними возможно образование уплотнений из соединительной ткани. Спайки характеризуются симптомами в виде тянущих болей, вздутия живота, тошноты, развития непроходимости кишечника.
2. Кровотечение. Данное осложнение возникает из рассеченных спаек при удалении аппендикса и при расхождении наружных или внутренних швов.
3. Лихорадка. Нормой считается температура тела 37,5°С в первые 3 дня после операции. Если такой показатель сохраняется больше месяца, то это означает наличие инфекции. Возможно развитие абсцесса в тканях брюшной полости, что требует повторного хирургического вмешательства.
4. Перитонит. Если аппендэктомия проводилась при хроническом аппендиците или других деструктивных формах, то бывает воспаление серозной брюшной оболочки. В этом случае делается новая операция только лапаротомическим методом.
5. Грыжа – выпадение стенок органов брюшной полости при расхождении внутренних швов, что вызывающее боли. В этих обстоятельствах показана пластическая операция с использованием сетчатого эндопротеза.
Со 2 дня после операции следует употреблять жидкую пищу маленькими порциями по 50 г, например, йогурт и компоты. Примерно на 3 день начинает восстанавливаться перистальтика кишечника, вводится мягкое питание в виде жидких каш, нежирного куриного бульона, паровых рыбных и мясных котлет, тушеных овощей. Следует исключить продукты, вызывающие брожение и повышенное газообразование, так как это усиливает послеоперационные боли. Необходимо выпивать большое количество жидкости в течение дня из расчета 30 мл на 1 кг веса. Специи, соль, жирная и копченая пища находятся под запретом.
Через неделю вводятся в рацион остальные кисломолочные продукты (кефир, творог, молоко) и 1 отварное яйцо в день. С 3 недели после операции добавляются мучные изделия, сладости в виде меда и зефира. Через месяц соблюдения диеты после удаления аппендицита разрешается переходить на привычный режим питания, обращая внимание на реакцию ЖКТ.
источник
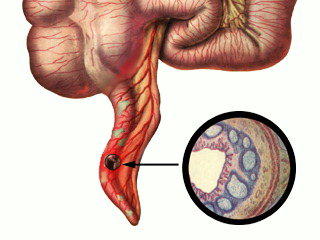
Согласно формам различают хронический и острый аппендицит. Первый встречается в природе очень редко, и ввиду определенных факторов хирургическое вмешательство здесь недопустимо.
При остром аппендиците операция нужна. Согласно особенностям в структуре, эту форму рассматриваемого заболевания делят на:
- катаральную. Отмечается незначительное увеличение объема отростка. Верхний шар тускнеет, визуально можно говорить о расширении венозных сосудов. При пальпации – напряженность в правой подвздошной зоне, незначительная боль. Температура тела у больного повышается (до 37.5 C, не выше), возникают жалобы на тошноту, умеренную боль в брюшной полости. Может иметь место единоразовая рвота. Длится катаральная форма аппендицита около 6 часов. Диагностировать аппендицит в рамках этой группы сложно, — симптомы достаточно неоднозначны и могут говорить о различных заболеваниях;
- деструктивную. Данная группа имеет несколько форм:
- флегмозное воспаление. При этой форме все шары аппендикса поглощены процессом воспаления. Стенки отростка утолщаются, диаметр его сосудов увеличивается. Изнутри аппендикса образуются гнойные пленки, что объясняет наличие гноя при его вскрытии. Почти у 50% больных при такой форме аппендицита можно наблюдать образование мутной жидкости с наличием белка в брюшной полости. По своей продолжительности эта форма деструктивного аппендицита длиться около 20 часов. За это время больной начинает жаловаться на усиление болей в районе живота; за счет повышения температуры возникает регулярная сухость во рту.
- гангренозное воспаление, абсцесс. Из-за огромного количества тромбов, которые образуются в сосудах отростка, циркуляция крови нарушается, происходит некроз его тканей. Активно развивается процесс гниения, что сопровождается резким неприятным запахом. Отросток мягкий на ощупь, зеленого цвета, его ткани повреждены, в результате чего происходит кровотечение. Возможны также варианты, когда имеет место быть не тотальный некроз, но отмирание отдельных участков. Характерным есть отмирание нервных клеток, из-за чего боли прекращаются, самочувствие улучшается. Но в силу возникшей интоксикации рвота и тошнота не прекращается, температура держится на отметке 38 С, сердцебиение учащается. При абсцессе отросток меняет свою форму, превращаясь в шар или цилиндр, внутри которого гной. Стенки такого шара/цилиндра очень тонкие.
- перфоративная форма. Последняя и самая опасная форма/стадия аппендицита. Хирургическое вмешательство здесь не есть гарантией выздоровления. Гнойная жидкость аппендикса попадает в брюшную полость, вызывая инфицирование последней. Происходит это из-за нарушения целостности стенок аппендикса. Состояние больного резко меняется: рвота почти не прекращается; тотальная слабость не позволяет встать с постели; температура возрастает до 39 С. Боль не сосредотачивается только в правом боку, — болеть начинает весь живот.
На сегодняшний день хирургическое лечение аппендицита предлагает пациентам на выбор два метода:
- Традиционная аппендэктомия.
Длительность этапов этого вида аппендэктомии:
- 30-60 минут собственно операция: в зависимости от возраста больного, структуры тела, стадии заболевания, обострений;
- 7-8 дней пребывание в стационаре. К трудовой деятельности можно приступать через месяц.
- Общий наркоз;
- осуществление косого надреза в зоне, под правым ребром, длиной 6-7 см. Если в ходе этого процесса была обнаружена мутная жидкость, берут ее образец для обследования;
- поиск отростка, выведение его (вместе с основанием слепой кишки) через проделанное отверстие;
- сдавливание отростка, с фиксацией брыжейки щипчиками;
- наложение шва на слепую кишку;
- использование медицинской нити для перевязывания основания отростка;
- отрезание отростка (современным медицинским скальпелем) немного выше зафиксированной нити. Оставшуюся культю дезинфицируют, прижигают, прячут в слепую кишку, затягивают шов;
- если кровотечение не имеет места быть, слепую кишку погружают в брюшную полость, высушивают последнюю, рану зашивают.
- Лапероскопическая аппендэктомия, которая включает 3 этапа:
- предоперационный (2 часа): производится подготовка операционной зоны, введение пациенту необходимых препаратов (антибиотики/успокоительные);
- собственно операция, которая может длиться от 40 до 90 минут;
- послеоперационный. Если осложнений не возникнет, то через 3 суток пациента выписывают, а уже через 15 дней он может приступать к работе.
Техника этого вида аппендэктомии:
- использование общего наркоза;
- введение в брюшную полость углекислого газа через специальную иглу. Последняя проникает в организм через мелкий разрез, выполненный в левой передлобковой области;
- изучение состояния внутренних органов, степени заражения последних инфекцией; места положения, формы, консистенции аппендикса, посредством введения через 5 мм надрез в пупке телескопа, который подсоединен к камере. Если хирург выявляет обострения, не допускающие использование лапароскопа, больному делают традиционную аппендэктомию. Если ревизия не установила наличие осложнений, осуществляется лапароскопическая аппендэктомия;
- введение дополнительно 2-х катетеров: через разрезы в подреберной и надлобковой области;
- фиксирование отростка посредством зажимчиков, осмотр;
- в месте, которое соединяет отросток со слепой кишкой, делают отверстие, через которое проводят медицинскую нить для перевязывания брыжейки. Еще три нити налаживают на основание аппендикса;
- извлечение отростка через катетер, диаметром 10 мм;
- обеззараживания брюшной полости; ликвидация кровоизлияний;
- обследование брюшной полости лапароскопом.
Существуют три группы осложнений, которые могут иметь место после аппендэктомии:
- Местные: могут возникнуть в результате недостаточной стерильности оборудования, при некачественном обеззараживании раны, в силу индивидуальных особенностей организма. К ним относят:
- гематомы, что могут образоваться около раны в первые дни после операции;
- покраснения и припухлости в районе раны, выделение гноя;
- скопление нетипичной жидкости в районе шва, с примесью эритроцитов, лимфы.
- Внутрибрюшные. Представляют немалую опасность для здоровья прооперированного. Это могут быть:
- абсцессы внутри брюшной полости, и не только. Об образовании тазовых гнойничков можно говорить при наличии боли в области таза, передлобковой зоне, повышении температуры. При межкишечном абсцессе прооперированный чувствует себя нормально, но по ходу увеличения гнойного пузыря развивается интоксикация, появляются боли в районе пупка (особенно при напряжении мышц);
- перитонит;
- воспаление венозного ствола, проходящего от желудка к печени. Встречается редко, но зачастую (около 85%) приводит к смерти. Признаками этого осложнения есть лихорадка, увеличение и абсцесс печени, сильная интоксикация, приступы истерии;
- кишечная непроходимость. Результат рубцов и спаек.
- Системные: разнообразны по своей природе и месту локализации. К ним относят воспаление легких, инфаркты, изменения в работе мочеполовой системы и т.д.
Не все пациенты знают, что делать после операции аппендицита, чем и провоцируют увеличение времени реабилитации.
Врачи рекомендуют после удаления аппендикса выполнять следующие требования:
- в течение 12 часов после аппендэктомии не вставать с постели, не кушать;
- по истечению 12 часов можно попробовать принять сидячее положение. Если тошноты нету, разрешена мизерными порциями вода с лимоном;
- через 24 часа после хирургического вмешательства можно начинать ходить. Если есть аппетит, нету тошноты, можно переговорить с врачом о дозволенном рационе питания в ближайшие дни. Стандартным меню в это время для таких больных является жидкая, нежирная пища;
- через 48 часов разрешается вводить белковые продукты: вареная говядина, курица, рыба, жидкие бульоны;
- на 8 сутки можно возвращаться к привычному рациону питания;
- от тяжелых физнагрузок надо воздержаться 3-6 месяцев, в зависимости от того, как быстро будет затягиваться рана. Но через 2 месяца после выписки с больницы можно получать нагрузки от бега, плаванья, верховой езды.

источник
Аппендицит это одна из самых простых, и вместе с тем распространенных операций. Риск воспаления червеобразного отростка есть как у практически новорожденных детей, так и у стариков.
В структуре этой патологии большинство случаев – неосложненный аппендицит, который удаляется лапароскопическим способом, без выполнения полноценного разреза. Однако осложненные формы требуют полноценной полостной операции и большего внимания в раннем и позднем послеоперационном периоде.
Пациентам с гнойным аппендицитом уделяется несколько больше внимания, чем тем, у кого аппендицит был неосложненный, что связано с повышенным риском развития осложнений как в раннем, так и позднем послеоперационном периоде.
Как и в случае с неосложненным вариантом воспаления червеобразного отростка, при гнойном варианте заболевания возможно повышение температуры тела. Это естественная реакция организма на хирургическое вмешательство, однако в случае с гнойным аппендицитом подъем температуры нередко бывает более выраженным и длительным.
Первые дни после выполнения оперативного вмешательства должны быть максимально щадящими как в плане двигательной активности, так и питания.
Однако в случае с двигательной активностью важно соблюсти баланс – с одной стороны важно не переусердствовать, тем самым спровоцировав развитие осложнений, с другой – движение является одним из главных факторов профилактики спаечной болезни, сопровождающей любые оперативные вмешательства.
Особое внимание приделается уходу за послеоперационной раной, что позволяет не только избежать гнойных осложнений, но и своевременно выявить те или иные отклонения в течении послеоперационного периода.
Особенности течения первых суток после выполнения оперативного вмешательства по поводу воспаления червеобразного отростка зависят как от вида обезболивания, так и от того, был ли аппендицит осложненным или нет.
Чаще всего применяют либо общее обезболивание, либо спинальную или эпидуральную анестезию. При общей анестезии больной просыпается через определенное время после вмешательства, не помня ничего с момента введения препарата.
В случае со спинальной или эпидуральной анестезией все несколько иначе, больной при этом все время в сознании. Каждый вариант имеет свои чисто медицинские преимущества и недостатки, мнения же пациентов также разделились – одни считают, что лучше проспать как можно дольше, другим же не нравится несколько более неприятный период восстановления после общей анестезии.
Питание в первые сутки существенно зависит от конкретной больницы и конкретного специалиста. Бывает и так, что под запретом в первые сутки оказывается даже вода, а бывает разрешается и протертая еда.
Из двигательной активности максимум на первые сутки – переворачиваться и садиться в постели.
Использование антибактериальных препаратов поле оперативного вмешательства по поводу как осложненного, так и неосложненного аппендицита существенно снизило вероятность развития осложнений, в первую очередь в раннем послеоперационном периоде.
С целью профилактики септических осложнений в первые дни послеоперационного периода используют антибактериальные средства широкого спектра действия, так как заранее неизвестно, от какой именно разновидности микроорганизмов исходит наибольшая опасность в каждом конкретном случае.
Послеоперационный период, а под ним подразумевается время, прошедшее от момента окончания оперативного вмешательства и до полного восстановления, принято условно делить на ранний и поздний.
Ранний послеоперационный период длится шесть дней, и практически всегда проходит в стенах больницы, так как в это время наиболее высок риск развития опасных для жизни осложнений. Поздний послеоперационный период длится от шестых суток и до полного восстановления.
Риски развития осложнений в это время несколько ниже, проходит он зачастую уже дома.
Срок, на который может быть выдан больничный непосредственно зависит от законодательства страны, в которой он выдан, особенностей данного оперативного вмешательства, наличия или отсутствия осложнений, а также общего состояния организма.
В некоторых случаях, в первую очередь при лапароскопическом удалении, без выполнения полостной операции, лист нетрудоспособности может выдаваться и на три дня. При отсутствии осложнений, хорошем состоянии пациента и его желании больничный может быть и таким коротким.
В случае неосложненного аппендицита и проведения лапароскопической операции (также без осложнений) больничный может выдаваться на срок от пяти до десяти дней – при таком варианте вмешательства травматизация минимальна, а восстановление максимально быстрое.
Осложненные варианты вроде гнойных, флегмонозных, гангренозных аппендицитов требуют полноценного полостного оперативного вмешательства, а срок потери трудоспособности в подобном случае может доходить до тридцати дней.
В случае наличия осложнений или сохранения тяжелого состояния пациента длительность больничного может быть продлена и более тридцати дней врачебной комиссией.
В первые сутки после оперативного вмешательства, особенно если пациент попадает к врачу старой закалки, ему могут запретить не только что-либо есть, но и пить.
Далее же питание состоит в основном из теплых, протертых каш или супов. Рекомендуют включать в рацион кисломолочные продукты, которые способны нормализовать моторику кишечника (после общей анестезии нередко наблюдается ее выраженное угнетение).
Уже через неделю можно возвращаться к более привычному питанию, однако без излишеств – тяжелая жирная, жареная пища, а также алкоголь противопоказаны. Наилучший вариант – здоровое, рациональное питание.
По поводу подходящих физических нагрузок единого мнения среди специалистов не сложилось. Врачи старой закалки в большинстве своем рекомендуют воздерживаться от двигательной активности, особенно в раннем послеоперационном периоде.
С другой стороны, есть данные, которые свидетельствуют в пользу ранней физической нагрузки. Так, существуют исследования, результаты которых говорят о снижении вероятности развития спаечной болезни у пациентов, которые проходили ежедневно по несколько километров пешком.
Однако общепринятым вариантом считается на второй день после оперативного вмешательства разрешение переворачиваться в постели и присаживаться, а ходить на третий-четвертый день.
Это касается полостной операции, при лапароскопическом удалении двигательный режим расширяют гораздо раньше.
Проблемы со своевременной диагностикой и соответствующим лечением (или его качеством) могут привести к развитию достаточно тяжелых, нередко угрожающих жизни осложнений этого казалось бы несерьезного заболевания.
Одним из наиболее частых осложнений является нагноение послеоперационной раны, которое иногда случается даже несмотря на использование антибактериальных средств.
Перитонит, или воспаление брюшины — без своевременного лечения с использованием хирургических методов и массированной антибиотикотерапии грозит летальным исходом.
Инфильтрат — это образование формируется при отсутствии своевременного лечения из тканей самого червеобразного отростка, а также окружающих его органов (в первую очередь толстого и тонкого кишечника, а также сальника).
Абсцесс в брюшной полости — может развиваться как результат появления инфицированного выпота, в случае наличия внутрибрюшных гематом, а также в ситуациях, когда возникают те или иные проблемы со швами культи аппендикса.
Флегмона, распространяющаяся на забрюшинное пространство. Достаточно тяжелое патологическое состояние, при котором патологический процесс четко не отграничен от здоровых тканей.
Тромбофлебит вен нижних конечностей и малого таза, пилефлебит, тромбоэмболия легочной артерии.
В детском возрасте зачастую восстановительный период получается даже короче, чем у взрослых. Существенную проблему в плане своевременной диагностики может представлять разве что аппендицит у детей раннего возраста.
Однако быстрое восстановление возможно только в том случае, если ребенок и родители четко следуют полученным рекомендациям касательно двигательного режима и питания, особенно в первые дни после оперативного вмешательства.
Главная проблему тут – добиться от ребенка соблюдения всех рекомендаций, что порой бывает достаточно сложно. Важна также и как можно более ранняя профилактика спаечной болезни, которая хотя и встречается у детей реже, чем у взрослых, однако все равно возможна.
Удаление аппендикса считается одним из наиболее простых оперативных вмешательств. Однако несерьезное отношение пациента к послеоперационному периоду потенциально грозит рядом осложнений, ряд из которых придется лечить повторным хирургическим вмешательством.
При этом если все рекомендации соблюдаются, вероятность развития осложнений в ранний или поздний послеоперационный период минимальна.
Подробнее о том, какой диеты следует придерживаться после операции узнаете при просмотре видео:
источник

Согласно формам различают хронический и острый аппендицит. Первый встречается в природе очень редко, и ввиду определенных факторов хирургическое вмешательство здесь недопустимо.
При остром аппендиците операция нужна. Согласно особенностям в структуре, эту форму рассматриваемого заболевания делят на:
- катаральную. Отмечается незначительное увеличение объема отростка. Верхний шар тускнеет, визуально можно говорить о расширении венозных сосудов. При пальпации – напряженность в правой подвздошной зоне, незначительная боль. Температура тела у больного повышается (до 37.5 C, не выше), возникают жалобы на тошноту, умеренную боль в брюшной полости. Может иметь место единоразовая рвота. Длится катаральная форма аппендицита около 6 часов. Диагностировать аппендицит в рамках этой группы сложно, — симптомы достаточно неоднозначны и могут говорить о различных заболеваниях;
- деструктивную. Данная группа имеет несколько форм:
- флегмозное воспаление. При этой форме все шары аппендикса поглощены процессом воспаления. Стенки отростка утолщаются, диаметр его сосудов увеличивается. Изнутри аппендикса образуются гнойные пленки, что объясняет наличие гноя при его вскрытии. Почти у 50% больных при такой форме аппендицита можно наблюдать образование мутной жидкости с наличием белка в брюшной полости. По своей продолжительности эта форма деструктивного аппендицита длиться около 20 часов. За это время больной начинает жаловаться на усиление болей в районе живота; за счет повышения температуры возникает регулярная сухость во рту.
- гангренозное воспаление, абсцесс. Из-за огромного количества тромбов, которые образуются в сосудах отростка, циркуляция крови нарушается, происходит некроз его тканей. Активно развивается процесс гниения, что сопровождается резким неприятным запахом. Отросток мягкий на ощупь, зеленого цвета, его ткани повреждены, в результате чего происходит кровотечение. Возможны также варианты, когда имеет место быть не тотальный некроз, но отмирание отдельных участков. Характерным есть отмирание нервных клеток, из-за чего боли прекращаются, самочувствие улучшается. Но в силу возникшей интоксикации рвота и тошнота не прекращается, температура держится на отметке 38 С, сердцебиение учащается. При абсцессе отросток меняет свою форму, превращаясь в шар или цилиндр, внутри которого гной. Стенки такого шара/цилиндра очень тонкие.
- перфоративная форма. Последняя и самая опасная форма/стадия аппендицита. Хирургическое вмешательство здесь не есть гарантией выздоровления. Гнойная жидкость аппендикса попадает в брюшную полость, вызывая инфицирование последней. Происходит это из-за нарушения целостности стенок аппендикса. Состояние больного резко меняется: рвота почти не прекращается; тотальная слабость не позволяет встать с постели; температура возрастает до 39 С. Боль не сосредотачивается только в правом боку, — болеть начинает весь живот.
На сегодняшний день хирургическое лечение аппендицита предлагает пациентам на выбор два метода:
- Традиционная аппендэктомия.
Длительность этапов этого вида аппендэктомии:
- 30-60 минут собственно операция: в зависимости от возраста больного, структуры тела, стадии заболевания, обострений;
- 7-8 дней пребывание в стационаре. К трудовой деятельности можно приступать через месяц.
- Общий наркоз;
- осуществление косого надреза в зоне, под правым ребром, длиной 6-7 см. Если в ходе этого процесса была обнаружена мутная жидкость, берут ее образец для обследования;
- поиск отростка, выведение его (вместе с основанием слепой кишки) через проделанное отверстие;
- сдавливание отростка, с фиксацией брыжейки щипчиками;
- наложение шва на слепую кишку;
- использование медицинской нити для перевязывания основания отростка;
- отрезание отростка (современным медицинским скальпелем) немного выше зафиксированной нити. Оставшуюся культю дезинфицируют, прижигают, прячут в слепую кишку, затягивают шов;
- если кровотечение не имеет места быть, слепую кишку погружают в брюшную полость, высушивают последнюю, рану зашивают.
- Лапероскопическая аппендэктомия, которая включает 3 этапа:
- предоперационный (2 часа): производится подготовка операционной зоны, введение пациенту необходимых препаратов (антибиотики/успокоительные);
- собственно операция, которая может длиться от 40 до 90 минут;
- послеоперационный. Если осложнений не возникнет, то через 3 суток пациента выписывают, а уже через 15 дней он может приступать к работе.
Техника этого вида аппендэктомии:
- использование общего наркоза;
- введение в брюшную полость углекислого газа через специальную иглу. Последняя проникает в организм через мелкий разрез, выполненный в левой передлобковой области;
- изучение состояния внутренних органов, степени заражения последних инфекцией; места положения, формы, консистенции аппендикса, посредством введения через 5 мм надрез в пупке телескопа, который подсоединен к камере. Если хирург выявляет обострения, не допускающие использование лапароскопа, больному делают традиционную аппендэктомию. Если ревизия не установила наличие осложнений, осуществляется лапароскопическая аппендэктомия;
- введение дополнительно 2-х катетеров: через разрезы в подреберной и надлобковой области;
- фиксирование отростка посредством зажимчиков, осмотр;
- в месте, которое соединяет отросток со слепой кишкой, делают отверстие, через которое проводят медицинскую нить для перевязывания брыжейки. Еще три нити налаживают на основание аппендикса;
- извлечение отростка через катетер, диаметром 10 мм;
- обеззараживания брюшной полости; ликвидация кровоизлияний;
- обследование брюшной полости лапароскопом.
Существуют три группы осложнений, которые могут иметь место после аппендэктомии:
- Местные: могут возникнуть в результате недостаточной стерильности оборудования, при некачественном обеззараживании раны, в силу индивидуальных особенностей организма. К ним относят:
- гематомы, что могут образоваться около раны в первые дни после операции;
- покраснения и припухлости в районе раны, выделение гноя;
- скопление нетипичной жидкости в районе шва, с примесью эритроцитов, лимфы.
- Внутрибрюшные. Представляют немалую опасность для здоровья прооперированного. Это могут быть:
- абсцессы внутри брюшной полости, и не только. Об образовании тазовых гнойничков можно говорить при наличии боли в области таза, передлобковой зоне, повышении температуры. При межкишечном абсцессе прооперированный чувствует себя нормально, но по ходу увеличения гнойного пузыря развивается интоксикация, появляются боли в районе пупка (особенно при напряжении мышц);
- перитонит;
- воспаление венозного ствола, проходящего от желудка к печени. Встречается редко, но зачастую (около 85%) приводит к смерти. Признаками этого осложнения есть лихорадка, увеличение и абсцесс печени, сильная интоксикация, приступы истерии;
- кишечная непроходимость. Результат рубцов и спаек.
- Системные: разнообразны по своей природе и месту локализации. К ним относят воспаление легких, инфаркты, изменения в работе мочеполовой системы и т.д.
Не все пациенты знают, что делать после операции аппендицита, чем и провоцируют увеличение времени реабилитации.
Врачи рекомендуют после удаления аппендикса выполнять следующие требования:
- в течение 12 часов после аппендэктомии не вставать с постели, не кушать;
- по истечению 12 часов можно попробовать принять сидячее положение. Если тошноты нету, разрешена мизерными порциями вода с лимоном;
- через 24 часа после хирургического вмешательства можно начинать ходить. Если есть аппетит, нету тошноты, можно переговорить с врачом о дозволенном рационе питания в ближайшие дни. Стандартным меню в это время для таких больных является жидкая, нежирная пища;
- через 48 часов разрешается вводить белковые продукты: вареная говядина, курица, рыба, жидкие бульоны;
- на 8 сутки можно возвращаться к привычному рациону питания;
- от тяжелых физнагрузок надо воздержаться 3-6 месяцев, в зависимости от того, как быстро будет затягиваться рана. Но через 2 месяца после выписки с больницы можно получать нагрузки от бега, плаванья, верховой езды.

источник