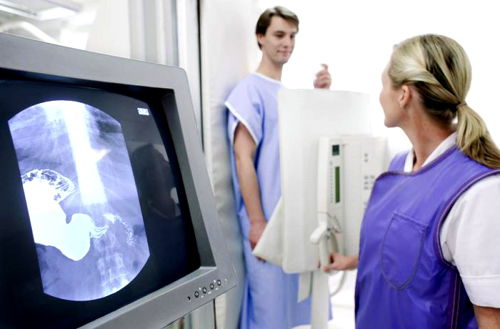
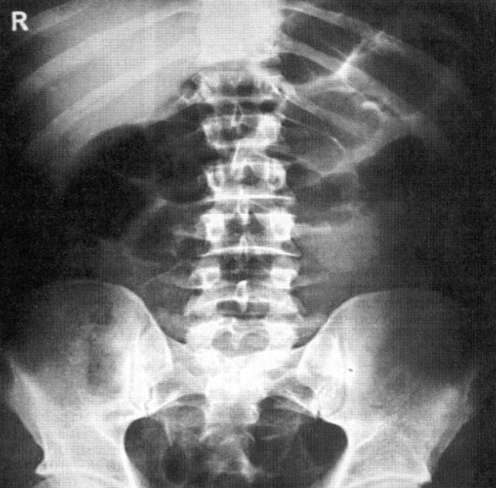
Когда речь идет, например, о пищеводе, желудке или кишечнике, вряд ли найдется хирург, который при решении вопроса о хирургическом вмешательстве не постарался бы предварительно получить исчерпывающие данные рентгенологического исследования. Между тем, направление больного для исследования по поводу подозрения на аппендицит — чрезвычайно редкое явление. Недооценка рентгенологического исследования в диагностике аппендицита вряд ли может быть оправдана достаточной надежностью только клинических данных.
Рентгенологическое исследование отростка слепой кишки представляет собой обширную главу медицинской рентгенологии. По понятным причинам при остром приступе аппендицита о контрастировании отростка (путем кормления больного сернокислым барием или клизменного наполнения) не может быть и речи. Но рентгенологическое исследование при этом может быть действенным методом для распознавания некоторых патологических процессов, часто симулирующих острый аппендицит. В первую очередь это касается камней почки и мочеточника. Сделанная при поступлении больного в хирургическое отделение рентгенограмма, на которой обнаруживается тень конкремента, сразу направляет мысль хирурга, уже готовящегося к аппендэктомии, в сторону истинной причины заболевания.
Яркой иллюстрацией служит следующий пример. Больная поступила в хирургическое отделение по поводу острого аппендицита. Присутствовавший в приемном покое рентгенолог, подозревая колику, предложил проверить, нет ли камня мочеточника. Но хирург из-за боязни потерять лишнюю минуту отказывается от рентгенологического исследования. Экстренная аппендэктомия! Оказалось, отросток не изменен. После операции боли в животе несколько утихли, однако на следующий день снова разыгрался приступ такого же характера, что и до операции. На рентгенограмме обнаруживается тень камня в области нижней части правого мочеточника. Вторая операция. Из мочеточника удален камень. Больная выздоровела.
Не целесообразнее ли было произвести это простое, не обременяющее больную, рентгенологическое исследование до аппендэктомии? А ведь такие случаи не представляют исключения.
Из большого числа больных, у которых нами были обнаружены камни в правом мочеточнике, более чем у половины на нижней правой части живота имелся рубец от перенесенной аппендэктомии. При этом у многих операция производилась в экстренном порядке.
Конечно, лица, страдающие мочекаменной болезнью, могут одновременно заболеть острым аппендицитом. Все же удаление «невинного» отростка из-за несвоевременного рентгенологического исследования далеко не редкое явление.
Другим источником частых ошибок являются базальная пневмония, диафрагмальный и медиастинальный плеврит. Они нередко, особенно у детей, симулируют приступ острого аппендицита. Такие ошибки усугубляются еще и тем, что аускультация и перкуссия легких в этих случаях обычно мало что дают. Нам пришлось наблюдать больных, экстренно оперированных по поводу аппендицита, у которых изменения в удаленном отростке не обнаруживались, а произведенная операция не ликвидировала их тяжелого состояния. При рентгенологическом исследовании этих больных после операции были обнаружены правосторонние пневмонии и плевриты, служившие поводом для ошибочных диагнозов. Оперировавшие хирурги имели все основания сожалеть о том, что тщательное рентгенологическое исследование грудной клетки не предшествовало аппендэктомии.
Клиническую картину аппендицита может дать раздражение межпозвоночных нервных узлов при патологических процессах позвоночника; рентгенологическое исследование является важным фактором в их распознавании.
Рентгенологическое исследование может играть и роль прямого диагностического метода при ряде осложнений острого аппендицита. На фоне раздутых газами кишок иногда рельефно вырисовываются аппендикулярный инфильтрат и межкишечные гнойники.
При поступлении в стационары больным с подозрением на острый аппендицит не так уж трудно произвести рентгенологическое исследование, если оно показано. Это можно сделать без лишних затрат времени и без особой подготовки.
Что касается хронического аппендицита, то здесь могут быть применены более сложные манипуляции. Тщательное рентгенологическое исследование при этом приобретает еще большее значение. Очень важно исследовать контрастированный отросток. Это не должно исключать исследования всего желудочно-кишечного тракта. Как правило, у каждого больного, направляемого на исследование желудка, мы прослеживаем прохождение контрастной массы от глотки до прямой кишки. Через 18-24 часа после приема больным бариевой взвеси мы примерно у половины исследуемых обнаруживаем наполнение отростка контрастной массой. Если начинать рентгенологическое наблюдение за илеоцекальным углом (через 4-6 часов после кормления), то можно констатировать наполнение отростка в 70-80% случаев.
Исследование контрастированного отростка дает представление о его анатомическом положении, величине, рельефе, перистальтике, степени его наполнения и опорожняемости. Пальпация отростка под контролем экрана позволяет решить вопрос о степени смещаемости аппендикса, фиксации его к тому или иному органу и, что особенно важно, можно установить болезненность отростка, а не какой-то неопределенной точки, как это фактически происходит при обычной пальпации живота.
Известна рефлекторная связь отростка слепой кишки с рядом органов брюшной полости. Концентрируя внимание на илеоцекальной области, нам удавалось установить клинически не заподозренный хронический аппендицит у больных, направленных на исследование по поводу язвенной болезни, холецистита, панкреатита, люмбалгии. После аппендэктомии у этих больных наступало выздоровление.
У ряда больных, подвергшихся аппендэктомии (о чем свидетельствовали послеоперационные рубцы) и проходивших рентгеновское исследование по поводу нестихающей боли в животе, мы неожиданно обнаруживали наполненные барием аппендиксы. Очевидно при операции отростки почему-то не могли быть хирургом удалены, а больным об этом не сообщили.
Успехи хирургии во многом обязаны рентгенологии. Но они в то же время предъявляют к ней повышенные требования: искать новые пути в разработке методов рентгенодиагностики. Увеличение «спроса» со стороны хирургов на рентгенологическое уточнение диагностики аппендицита повлечет за собой дальнейшую разработку этой проблемы. От этого выиграет и хирургия, и рентгенология, но больше всего — больные.
источник
Обзорная рентгенография брюшной полости – это методика лучевой диагностики, которая позволяет оценить состояние органов в данной локализации, обнаружить признаки патологий и экстренных состояний, требующих врачебного вмешательства. Обзорное исследование не предполагает использование контрастного вещества, поэтому оно является предварительным, «скрининговым» методом диагностики.
- наличие камней в почках или в желчном пузыре;
- кишечная непроходимость (скопление жидкости и газа в полости кишки);
- опухоли и гематомы в органах брюшной полости;
- перитонит и гемоперитонеум – скопление выпота или крови в брюшной полости;
- травмы и дислокации органов;
- увеличение размеров печени и селезенки – гепатоспленомегалия;
- абсцессы в тканях брюшной полости;
- аномалии развития органов, дивертикулярная болезнь;
- наличие инородных тел;
- метеоризм;
- перфорация кишечника;
- опущение почек;
- желудочно-кишечное кровотечение;
- воспалительные процессы, сопровождающиеся перитонитом (аппендицит, холецистит, панкреатит);
- грыжевые выпячивания.
Обзорная рентгенография является относительно неинформативным методом диагностики и в большинстве случаев требует проведения дополнительных исследований (эндоскопии, контрастной рентгенографии).
В большинстве случаев она выполняет роль исследования первого уровня диагностики, дающего общие сведения о состоянии пациента и позволяющего быстро поставить предварительный диагноз. Кроме того, именно эта методика используется в качестве скрининга для профилактического обследования большого количества людей.
За несколько дней до исследования необходимо перейти на специальную диету. Пациент не должен строго ограничивать себя в питании, необходимо лишь немного скорректировать рацион. Рекомендуется ограничить употребление следующих продуктов:
- жирные блюда;
- кондитерские изделия;
- бобовые;
- цельное молоко;
- фастфуд, продукты быстрого приготовления, полуфабрикаты;
- колбасы, пельмени и т.д.
Рацион рекомендуется составлять из простых блюд – каш на воде, супов, салатов. Важно соблюдать водный режим и пить достаточное количество жидкости каждый день. Это позволит нормализовать перистальтику и предотвратит запоры и метеоризм. При наличии этих симптомов информативность исследования значительно снижается, поэтому соблюдение диеты – важный компонент подготовки. Однако если пациент поступает в больницу экстренно с каким-либо острым состоянием, исследование может быть проведено и без специальной подготовки.
Перед процедурой желательно сделать очистительную клизму (см. очищение кружкой Эсмарха или спринцовкой). Опустошение кишечника также повышает вероятность достоверного результата исследования. Клизма проводится в обычном порядке, вечером накануне рентгенографии. Желательно повторить очищение утром непосредственно перед походом к врачу.
Наиболее эффективным препаратом из этой группы является Фортранс, который выпускается в виде порошка в бумажных пакетах. Одна порция порошка должна быть разведена в 1 литре воды. Для женщины среднего веса необходимо приготовить 3 литра раствора, для мужчины – примерно 4 литра. Пациент должен медленно выпить полученную жидкость по 1 литру в час. Значительная водная нагрузка позволяет очистить кишечник и удалить каловые камни, которые могут помешать проведению рентгенографии.
Использование препарата Фортранс пациент должен в обязательном порядке согласовать со своим лечащим врачом. Средство имеет ряд противопоказаний, его не рекомендуется назначать ослабленным и пожилым больным. Повышенная водная нагрузка нежелательна также пациентам с патологиями сердечно-сосудистой системы или с болезнями почек.
Примерно за 12 часов (с вечера предыдущего дня) рекомендуется прекратить есть твердую пищу, так как она может визуализироваться в кишечнике и затруднять диагностику. Непосредственно перед исследованием необходимо опорожнить мочевой пузырь. В кабинете врача необходимо снять все украшения и прочие металлические предметы, раздеваться не нужно.
источник
Рентген активно используется для диагностики заболеваний органов брюшной полости. Широко распространена обзорная рентгенография брюшной полости – рентгенографическое исследование без введения контрастного вещества, позволяющая получить общую картину состояния брюшной полости.
Исследование поджелудочной железы, желчного пузыря, печени и селезенки обычно проводится с помощью методов ультразвуковой диагностики, которая оказывается в отношении этих органов наиболее информативной. Для исследования остальных органов брюшной полости применяются преимущественно иные методы диагностики, в том числе рентгенография.
Метод рентгендиагностики основан на том, что ткани различной плотности по-разному поглощают рентгеновские лучи. Более плотная, например, костная ткань хуже пропускает лучи, поэтому на снимке такая ткань оказывается светлее. Метод позволяет определить местоположение органов, их целостность, наличие инородных тел и новообразований.
Рентгенография брюшной полости показывает:
- как распределены газ и жидкость в брюшной полости, присутствует ли в брюшной полости свободная жидкость;
- присутствуют ли в брюшной полости инородные тела (проглоченные предметы в кишечнике, камни в желчном пузыре, камни в почках);
- имеются ли повреждения внутренних органов;
- имеет ли место внутрибрюшное кровотечение.
Обзорная рентгенография брюшной полости назначается при наличии жалоб на сильные боли в животе. Подобные боли могут наблюдаться при следующих заболеваниях:
- холецистит;
- желчнокаменная болезнь;
- мочекаменная болезнь;
- аппендицит;
- абсцессы и воспалительные заболевания органов брюшной полости;
- опухолевые процессы;
- ишемия кишечника;
- кишечная непроходимость;
- заворот кишечника.
Также обзорная рентгенография брюшной полости назначается при травмах живота.
Для обзорной рентгенографии брюшной полости специальной подготовки не требуется.
Рентгенография может быть выполнена как в одной, так и в двух проекциях (в положениях стоя и лежа). Иногда достаточно сделать рентген только в положении стоя (такая позиция позволяет лучше локализовать проблему при непроходимости кишечника, а также увидеть прободение желудка или кишечника).
Перед исследованием необходимо снять металлические предметы (украшения). Одежду снимать не надо. Во время рентгенографии надо будет какое-то время стоять неподвижно, а в момент, когда делается снимок, задержать дыхание.
Сделать рентген органов брюшной полости в Москве можно в рентгенологическом отделении любой из поликлиник АО «Семейный доктор».
источник
Рентген брюшной полости. Рентгенологическая картина здоровых органов брюшной полости. Рентгеновские методы в диагностике заболеваний органов брюшной полости
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
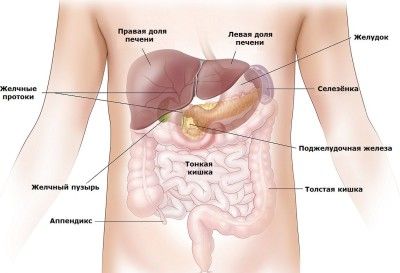
Рентген брюшной полости используется для исследования следующих органов:
- желудок;
- тонкий и толстый кишечник;
- печень;
- желчный пузырь и желчные протоки;
- поджелудочная железа;
- селезенка;
- почки.
Рентгеновское изображение органов брюшной полости сильно зависит от их анатомических особенностей. Знание анатомии позволяет врачу отличить норму от патологии. Поскольку органы брюшной полости состоят из мягких тканей, часто появляется потребность в их искусственном окрашивании с помощью контрастных веществ. В зависимости от способа введения контрастного вещества и его химического состава можно получить контрастное изображение, соответствующее целям исследования.
Желудок большей своей частью расположен с левой стороны от средней линии. Он имеет форму крючка или рога при среднем наполнении. Форма желудка изменяется в широких пределах в зависимости от его наполненности и состояния моторной функции. Его объем у взрослого составляет 1,5 – 3 литра. Желудок успешно исследуется с помощью рентгеновских методов. Однако для этого требуется его наполнение контрастным веществом. На рентгене можно обнаружить строение внутренней стенки желудка и его деление на отделы.
В желудке на рентгеновском снимке выделяют следующие отделы:
- кардиальная часть (расположена у пищевода);
- свод (переходная часть);
- тело (основная часть желудка);
- пилорический отдел (отдел привратника, находится у двенадцатиперстной кишки).
В желудке выделяются левый и правый контуры, которые носят название большой и малой кривизны. Левая кривизна имеет большую длину, в ней расположено больше складок, поэтому ей присуща зубчатость на рентгене с контрастом. Правая кривизна (малая) является гладкой. Складчатый рельеф желудка непостоянен, отражает физиологическое состояние желудка. Когда желудок почти пуст, можно увидеть складки различного направления – поперечные, косо идущие. На каждой стенке желудка находится 4 – 5 складок. Во время прохождения перистальтической волны складки становятся продольными. Перистальтическая волна проходит в среднем раз в 20 секунд. По мере наполнения желудка складки разглаживаются.
Для каждого отдела желудка характерны некоторые особенности складок слизистой оболочки. Так, наибольшую толщину имеют складки свода (до 2 сантиметров), а меньшую – у привратника (до 5 мм). В теле желудка складки имеют толщину около 1 сантиметра. Визуализации складок желудка может препятствовать окутывание слизистой желудка защитной слизью, жидкостью или скоплениями пищи.
С помощью рентгена можно изучить моторно-эвакуаторную функцию желудка. Она регулируется сложными нервными рефлекторными механизмами. Под действием перистальтических волн содержимое желудка передвигается к пилорическому отделу, но его выведение в двенадцатиперстную кишку зависит от открытия привратника. Обычно через 30 – 40 минут половина контрастной массы покидает желудок. Через 1 – 3 часа желудок от нее очищается почти полностью. Для наблюдения за этим процессом проводится серия рентгеновских снимков с большим интервалом.
Тонкий кишечник является самым длинным отделом желудочно-кишечного тракта. Наибольшую важность имеет его начальный отдел – двенадцатиперстная кишка, так как в него поступают пищеварительные ферменты и здесь происходит переваривание пищи. Поступление пищи в двенадцатиперстную кишку рефлекторно зависит от ее наполненности и уровня кислотности. На рентгене с помощью контрастной взвеси выделяется внутренний контур тонкого кишечника, его складки и ширина просвета.
В тонком кишечнике выделяют следующие отделы:
- Двенадцатиперстная кишка. В начале двенадцатиперстной кишки (так называемой луковице) не видны складки, поэтому на нормальном рентгене она должна быть гладкой. Дальше появляются косые, поперечные, продольные складки около 3 мм высотой. На рентгене стенка двенадцатиперстной кишки имеет крапчатый вид. Она объясняется проникновением бариевой взвеси в пространства между складок.
- Тощая кишка. Является самым длинным отделом тонкого кишечника. Характерной анатомической особенностью являются поперечные складки, расположенные в тощей кишке особенно густо. Однако из-за небольшой высоты складок они практически незаметны на рентгене.
- Подвздошная кишка. Имеет самый маленький просвет. Складки в подвздошной кишке больше по размеру, чем в тощей, поэтому ее зубчатость напоминает двенадцатиперстную кишку. Подвздошная кишка открывается в боковую часть толстого кишечника.
Прохождение контрастного вещества по тонкому кишечнику занимает довольно продолжительное время. Только через 3,5 часа в толстый кишечник попадают первые порции контрастной массы. Полная ее эвакуация из тонкого кишечника наступает только через 7 – 9 часов. Поэтому для рентгенологического обследования тонкого кишечника требуется длительное время.
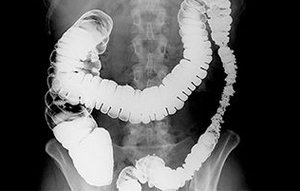
Толстый кишечник исследуют на рентгене с помощью ирригоскопии – ректального ввода бариевой взвеси. Процедура является довольно неприятной, однако она позволяет достоверно обнаружить воспалительные и опухолевые заболевания толстого кишечника. При тугом наполнении толстого кишечника барием четко виден веретеновидный рельеф толстого кишечника – так называемые гаустры (складки), составленные мышечным и подслизистым слоем. Условно толстый кишечник делится на отделы, имеющие схожие анатомические особенности.
Толстый кишечник состоит из следующих отделов:
- Слепая кишка. Начальный отдел толстого кишечника. Имеет в длину 20 мм, а диаметр – 15 мм. Гаустры слепой кишки крупные, но редкие. От тонкого кишечника слепую кишку отделяет так называемый илеоцекальный клапан, регулирующий продвижение пищи в толстый кишечник.
- Восходящая кишка. Имеет чуть меньший диаметр, чем слепая кишка. Длина восходящей кишки составляет 60 мм, она направлена вверх, чем и объясняется ее название.
- Поперечно-ободочная кишка. Проходит справа налево в забрюшинном пространстве, имеет в длину 50 сантиметров.
- Нисходящая кишка. Проходит параллельно восходящей кишке, отличается менее выраженными гаустрами и вертикальной ориентацией складок слизистой. Имеет длину 70 мм.
- Сигмовидная кишка. Имеет различную форму и размеры, широкий просвет (до 30 мм).
- Прямая кишка. Является конечным участком толстого кишечника и желудочно-кишечного тракта.
После удаления излишков бария в толстом кишечнике видна перистая структура, благодаря тому, что она остается покрытой тонким слоем контрастного вещества. Именно в этом положении можно изучить рельеф слизистой оболочки. В норме в толстом кишечнике преобладают косые и поперечные складки, а начиная с нисходящей кишки, появляются и продольные складки. Остатки контрастного вещества из-за силы тяжести скапливаются на нижней части толстого кишечника. Поэтому на рентгене виден уровень контрастной жидкости.
Печень расположена в верхнем правом отделе брюшной полости, большей своей частью прикрыта реберными дугами. Печень является паренхиматозным органом. Это означает, что она полностью состоит из функциональной ткани и не имеет полостей. Печень состоит из гепатоцитов (клеток особой структуры), объединенных в дольки. Печень делится на две доли (правую и левую) и состоит из 8 сегментов. К сожалению, различить эти структуры с помощью рентгена невозможно. Нормальные размеры печени составляют 9 – 11 см по среднеключичной линии и 8 — 9 см по средней линии.
На рентгене печень имеет вид равномерной треугольной тени, хорошо выделяющейся на фоне остальных органов брюшной полости. Верхний контур печени совпадает с контуром диафрагмы. Наружный контур печени выделяется на фоне жировой клетчатки и мышц передней брюшной стенки. Нижний контур печени соответствует ее переднему краю при пальпации, приблизительно параллелен реберной дуге. С помощью обычного рентгена нельзя увидеть внутрипеченочные протоки или сосуды ворот печени. Поэтому возможности рентгена в исследовании печени являются ограниченными и уступают таким методикам как ультразвуковое исследование (УЗИ) или магнитно-резонансная томография (МРТ).
Желчный пузырь и желчевыводящие пути на обычном рентгене брюшной полости не видны. Косвенным признаком желчного пузыря является выемка в нижнем контуре печени. Обязательным условием изучения желчевыводящих путей на рентгене является применение контрастных веществ. При их применении их просвет окрашивается полностью, позволяя увидеть их анатомическое строение.
При контрастном рентгене желчного пузыря он определяется в виде овального образования длиной 6 – 10 см, в диаметре 2 – 4 см. В норме он заполняется контрастным веществом равномерно, контур его внутренних стенок ровный и гладкий. Объем желчного пузыря составляет 30 – 70 кубических сантиметров. В ответ на прием пищи его мышечная стенка сокращается, при этом орган уменьшается в два раза.
Желчные протоки начинаются внутри печени. От долей печени отходят левый и правый печеночные протоки, который объединяются в общий печеночный проток. После присоединения пузырного протока образуется общий желчный проток, впадающий в двенадцатиперстную кишку. Независимо от способа поступления контрастного вещества в желчевыводящие протоки в норме они выглядят на рентгене одинаково. Благодаря высокой плотности контрастного вещества на рентгене желчные протоки окрашиваются в яркий белый цвет.
Основой нормального желчного древа является равномерность его просвета, отсутствие расширений или сужений. Если контрастное вещество не проникает в определенные его участки, это говорит о механической причине закрытия просвета желчевыводящих путей. Диаметр общего печеночного протока на рентгене в норме не превышает 5 мм, а общего желчного протока – 10 мм. Общий желчный проток имеет длину от 5 до 10 сантиметров, а при впадении в двенадцатиперстную кишку он образует физиологическое расширение – ампулу.
Поджелудочная железа – важный орган пищеварительной системы. Она выделяет ферменты, позволяющие переваривать белки и углеводы. Поджелудочная железа расположена в забрюшинном пространстве, условно находясь между правой почкой и селезенкой. В составе поджелудочной железы выделяют головку, тело и хвост. Через всю толщу поджелудочной железы проходит главный панкреатический проток, который открывается в стенку двенадцатиперстной кишки.
Поджелудочная железа в норме не видна на рентгене. Это связано с тем, что ее ткань полностью пропускает рентгеновские лучи. Наоборот, лишь при некоторых заболеваниях и изменениях в ткани поджелудочной железы она становится видна на рентгене. Это происходит при включении в нее камней или обызвествлений (отложение солей кальция). В связи с этим рентгенологическое исследование поджелудочной железы проводится редко, в отличие от ультразвукового исследования данного органа.
При выполнении эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ) в главный проток поджелудочной железы вводится рентгеноконтрастное вещество. Это исследование позволяет увидеть просвет и стенки протока. В норме диметр главного поджелудочного протока составляет от 1 мм (в области хвоста) до 3 мм (в области головки). В норме его стенки являются гладкими и не имеют расширения или выпячивания.
Почка представляет собой основной орган мочевыделительной системы. В почке происходит фильтрация крови, ее очищение от излишков воды, солей и продуктов обмена веществ. Почки имеют бобовидную форму и длину около 120 мм. Они расположены в забрюшинном пространстве, однако, по своему уровню расположения они соответствуют верхнему этажу брюшной полости. Почечная ткань делится на мозговое и корковое вещество, однако эту границу можно проследить на рентгене только с помощью контрастных методик.
На обзорной рентгенограмме области живота почки определяются как две бобовидные тени в области перехода грудного отдела позвоночника в поясничный. Часть почек закрыта нижними ребрами. Левая почка располагается несколько выше правой. Определить особенности внутренней структуры почек при данном методе исследования не представляется возможным. Из-за анатомических особенностей и недостаточной контрастности аппаратуры почки могут быть не видны на обзорном рентгене. Однако, в любом случае, с его помощью можно обнаружить камни или инородные тела.
Тень почек при экскреторной урографии является более контрастной. Основным преимуществом данного метода является отображение чашечно-лоханочной системы. Обычно можно обнаружить три чашечки (верхнюю, среднюю и нижнюю), которые впадают в одну лоханку большего размера. Величина и форма чашечек и лоханок могут варьировать. Мочеточники выглядят как тень в виде узкой полосы.
В норме на экскреторной урографии отмечают следующие характеристики изображения:
- четкие контуры чашечно-лоханочной системы, мочеточников, мочевого пузыря;
- равномерное и симметричное выделение контрастного вещества;
- чашечно-лоханочная система почек не имеет выпуклостей, диаметр чашечек не более 5 мм, а лоханки – не более 20 мм.
С помощью почечной ангиографии на рентгеновском снимке окрашиваются почечные артерии. Они отходят от брюшной аорты под прямым углом. Длина правой артерии составляет 5 – 7 см, левой – на 2 см меньше. В норме толщина почечной артерии составляет треть или четверть толщины аорты, от 5 до 8 мм. Контур почечных артерий должен быть ровным и интенсивным, в ткани почек не должно выявляться скоплений контрастного вещества. С большой вероятностью они соответствуют опухолям или гематомам.
Лучевое исследование желудка довольно часто показано к проведению. Это связано с тем, что из-за нарушения питания современного человека в большой степени страдает желудок и пищеварительный тракт в целом.
При появлении боли в животе, изжоге, нарушении питания предполагается диагноз язвенной болезни, хронического гастрита. Для их диагностики необходимо провести рентген с использованием бариевой взвеси.
Для хронического гастрита в большинстве случаев характерно увеличение складок, приобретение ими размеров 3 – 5 мм, ограниченных глубокими бороздками. Желудочные поля (скопления складок) из-за этого становятся явно различимыми. Одновременно с этим обнаруживаются и функциональные нарушения желудка. При обострении хронического гастрита желудок уменьшен в размерах из-за тонического сокращения, его перистальтика усилена. Боли в животе появляются из-за мышечных спазмов. С помощью рентгена можно различить несколько вариантов хронического гастрита.
На рентгене выделяют следующие варианты хронического гастрита:
- Бородавчатый (полипозный) гастрит. На рентгене определяются утолщения складок слизистой в виде полипов. Такой вариант хронического гастрита встречается чаще всего. Увеличение складок слизистой (гипертрофия) является защитной реакцией на воспаление или действие раздражителей.
- Атрофический гастрит. На рентгене наблюдается истончение слизистой оболочки желудка. Стенка желудка имеет сниженный тонус, в нем присутствует небольшое количество жидкости.
- Склерозирующий (ригидный) гастрит. При данном заболевании поражается выходной отдел желудка. Слизистая здесь неравномерно утолщается, приобретает зубчатый контур на рентгене, в то же время, выходной отдел желудка уменьшается в диаметре и становится неподвижным.
Язва желудка успешно диагностируется на рентгене. Для диагностики язвы существуют прямые и косвенные признаки. Однако недостатком рентгеновского исследования является то, что область стенки желудка, на которой расположена язва, может быть скрыта в определенных проекциях. Поэтому эндоскопическое исследование имеет некоторое преимущество перед рентгеном брюшной полости в диагностике язвы.
Признаками язвы на рентгене брюшной полости являются:
- Симптом «ниши». Представляет собой контрастное углубление в стенке желудка. Углубление имеет ровные края и округлую форму. Оно окружено приподнятым валом, к которому концентрически сходятся складки слизистой оболочки.
- Деформация стенки желудка. При длительном язвенном процессе в слизистой желудка происходит рубцевание – замена эпителиальной ткани на соединительную ткань. Она стягивает края язвы, из-за чего желудок деформируется и принимает неправильную форму.
- Нарушение тонической и моторной функции желудка. Наблюдаются в основном местно, в области язвенного дефекта. При этом на участке язвы отмечается сниженный тонус стенки желудка, а также замедление или полное отсутствие перистальтических волн.
Кроме дискомфорта, связанного с приемом пищи и боли в животе, язвы опасны большим количеством осложнений. К ним относятся кровотечения, перфорация (проникновение) язвы в другие органы или свободную брюшную полость. Рубцевание стенки желудка опасно уменьшением просвета для движения пищи по желудочно-кишечному тракту. В результате затрудняется прием пищи и еще более усугубляются проблемы с желудком и органами пищеварения.
Причиной появления газа в брюшной полости является нарушение целостности стенки полого органа. Рентгеновское исследование играет важную роль при диагностике осложнений язвенной болезни желудка и двенадцатиперстной кишки. Одним из наиболее грозных осложнений язвенной болезни является разрыв стенки желудка. Это состояние требует оказания срочной медицинской помощи. При прободении язвы в брюшную полость в ней обнаруживается свободный газ.
При подозрении на прободение язвы рентгеновское исследование проводят в том положении, в каком пациент был доставлен в рентгеновский кабинет. Газ проникает в брюшную полость через отверстие в стенке желудка. На рентгенограммах он образует четко видимое просветление. Газ занимает в брюшной полости самые верхние отделы, при этом он изменяет свое расположение в зависимости от позы человека. Он может находиться под диафрагмой, под передней брюшной стенкой, в боковых отделах брюшной полости. Поэтому при перфорации брюшной полости газ называют свободным.
При пенетрации (проникновении язвенного дефекта в соседние органы) выявляются определенные рентгенологические признаки. Язвенный дефект (ниша) имеет большие размеры (несколько сантиметров). Язва является фиксированной, она не двигается при пальпации желудка или изменении положения тела. Для лечения пенетрации язвы требуется хирургическая операция, в ходе которой язвенный дефект ушивают.
Свободная жидкость в брюшной полости, как и газ, появляется только в результате патологических процессов. Однако жидкость может появиться в брюшной полости в результате нескольких причин. Очень важно установить точную причину путем тщательного обследования, поскольку от этого зависит качество медицинской помощи. При обнаружении на рентгене свободной жидкости в брюшной полости необходимо, в первую очередь, устранить причину ее появления. Лишь после этого жидкость удаляется из брюшной полость с помощью пункции и дренирования.
Свободная жидкость в брюшной полости появляется по следующим причинам:
- Травма брюшной полости. При травме различных органов происходит внутрибрюшное кровотечение. При этом состояние человека до определенного момента не изменяется. После потери четверти циркулирующей крови резко снижается артериальное давление и уменьшается мозговое кровообращение.
- Асцит. Представляет собой выход жидкости в брюшную полость через стенку вен в результате застоя кровотока. Асцит наблюдается при сердечной недостаточности и печеночной недостаточности, болезнях почек. При циррозе печени наблюдается также расширение вен передней брюшной стенки, напоминающее «голову медузы». Жидкость при асците обычно является стерильной, не содержит бактерий.
- Перфорация полых органов. При разрыве желчного пузыря, язвенной болезни желудка или двенадцатиперстной кишки в свободную брюшную полость может попадать их содержимое. При этом возникает острая боль, вызванная не только разрывом стенки полого органа, но и раздражением брюшины.
- Перитонит. Представляет собой воспаление брюшины в результате попадания в брюшную полость желчи, крови, гноя, инфицирования асцитической жидкости. Перитонит является осложнением различных гнойных заболеваний, таких как аппендицит. Перитонит требует хирургического лечения, поскольку грозит быстрым летальным исходом из-за размножения патогенных микроорганизмов.
Жидкость в брюшной полости определяется при выполнении обзорного рентгена в положении стоя. Жидкость под действием силы тяжести опускается в малый таз, поэтому для ее визуализации перед исследованием нужно опорожнить мочевой пузырь. При наличии небольшого количества жидкости (до 30 мл) она располагается между кишечными петлями в виде полос треугольной формы. При количестве жидкости от 100 до 150 мл она приобретает вид серповидной тени. Если в брюшной полости содержится более 200 мл жидкости, то появляется симптом «новолуния», при котором жидкость заполняет область малого таза и боковые каналы брюшной полости.
Обычно заболевания кишечника на рентгене диагностируются только с применением контрастных веществ. Однако при подозрении на кишечную непроходимость делают обычный рентген, без их применения. Дело в том, что дополнительный ввод контрастного вещества в желудочно-кишечный тракт может усугубить ситуацию. При острой кишечной непроходимости появляется приступообразная боль, сильное вздутие живота и рвота. Острая кишечная непроходимость является неотложным состоянием.
При острой кишечной непроходимости на рентгене выявляется вздутие кишечных петель выше места закупорки и опустение кишечника ниже данного участка. Признаком механической непроходимости на рентгене являются так называемые чаши Клойбера. Они представляют собой уровни жидкости в петлях, расположенных выше места закупорки кишечника. Чаши Клойбера обнаруживаются уже через час после наступления кишечной непроходимости. Быстрое прогрессирование этого состояния может привести к летальному исходу.
Для хирургов важно определить непроходимость тонкого или толстого кишечника. При непроходимости тонкого кишечника выявляется поперечная исчерченность в центральной части брюшной полости. Диаметр петель тонкого кишечника не превышает 6 – 8 см. При непроходимости толстого кишечника обнаруживаются огромные петли в боковых отделах живота (более 10 см) с большими скоплениями газа. Складки толстого кишечника отчетливо видны. Иногда для установления места и причины непроходимости толстого кишечника ректально вводят бариевую взвесь (контрастное вещество).
Существует большое количество воспалительных заболеваний кишечника. В их развитии виновны пищевые отравления, злоупотребление алкоголем, медикаментами. Определенную роль играет размножение патогенных микроорганизмов в кишечнике. Заболевания кишечника характеризуются нерезкими болями, поносами, урчанием в животе, иногда вздутием и метеоризмом.
Среди заболеваний кишечника чаще всего встречаются следующие патологии:
- энтериты;
- колиты;
- энтероколиты;
- болезнь Крона и другие.
Энтериты представляют собой воспалительный процесс в тонком кишечнике. На рентгене в петлях появляются небольшие уровни жидкости, напоминающие чаши Клойбера. Продвижение контрастного вещества замедлено, отмечаются небольшие скопления контрастного вещества. Складки слизистой оболочки увеличены или не видны вовсе (атрофированы). При колитах поражается толстый кишечник. При легких формах колита изменения в толстой кишке напоминают те, что наблюдаются при энтеритах. В тяжелых формах колита образуются язвы, эрозии в стенке толстого кишечника. При введении контрастного вещества кишечник не растягивается, отсутствуют гаустры, выявляются грануляции и рубцовые изменения в просвете толстого кишечника.
Болезнь Крона – воспалительное заболевание кишечника, имеющее иммунологическую природу. Болезнь Крона проявляется теми же симптомами, что и энтероколиты — боль в животе, длительная диарея (понос), нарушение аппетита, слабость. При данном заболевании может быть поражен любой отдел кишечника, но чаще поражается начальный отдел толстого кишечника и конечные отделы тонкого.
Основным признаком болезни Крона на рентгене является сужение кишечных петель с образованием рубцовых перетяжек. Этот участок выглядит как узкий неровный канал («симптом шнура»). Складки слизистой исчезают, между ними появляются трещины и щелевидные язвы. В эти промежутки проникает контрастное вещество. При осмотре такая стенка напоминает вид «булыжной мостовой». Осложнением болезни Крона является появление абсцессов. Их дренируют под контролем ультразвукового датчика.
Аппендицит является острым воспалением червеобразного отростка, расположенного у начального отдела толстого кишечника. Известно, что аппендицит проявляется болями в правом нижнем отделе живота. Его диагностика обычно не составляет затруднений, но в неясных случаях прибегают к методам лучевой диагностики. Чаще начинают с использования ультразвукового исследования и в случае необходимости проводят рентген брюшной полости.
На рентгене острый аппендицит приводит к утолщению толстой кишки, появлению газа и жидкости в ней. Скопление газа выглядит как просветление на фоне стенки толстого кишечника. Складки слизистой оболочки являются утолщенными и ригидными, их подвижность снижена. В червеобразном отростке могут находиться камни, обладающие светлым оттенком на рентгене. Абсцесс на месте червеобразного отростка выглядит как затемнение и вдавление на стенке слепой кишки. При разрыве аппендикса в брюшной полости может быть газ или жидкость в небольших количествах.
Заболевания печени являются предметом изучения врачей различных специальностей. Для правильной диагностики помимо клинического осмотра требуется также анализ крови, данные лучевой диагностики. Заболевания паренхиматозных органов с помощью рентгена диагностируются обычно только в поздней стадии. Более точным исследованием для диагностики заболеваний печени является ультразвуковое исследование.
С помощью рентгена брюшной полости можно выявить диффузные или местные изменения в печени. Они, к сожалению, не являются специфичными, то есть по ним с уверенностью нельзя установить точный диагноз. При гепатитах на рентгене наблюдается увеличение размеров печени и небольшая неоднородность паренхимы органа. При жировом гепатозе (большом количестве жировых включений в печеночных клетках) печень на рентгене характеризуется низкой плотностью.
Гораздо более выраженными являются изменения при циррозе печени. Цирроз – конечное состояние печени, к которому приводят различные хронические заболевания. Цирроз проявляется рубцеванием органа и функциональной недостаточностью. На рентгене наблюдается уменьшение размеров печени, деформация ее долей, зубчатость контура. В ткани печени неоднородность выражена еще сильнее, чем при гепатите. Вместе с этим увеличена селезенка. В брюшной полости может быть выявлена свободная жидкость – признак асцита.
Среди очаговых изменений печени на рентгене различают:
- кисты (полости, заполненные жидкостью);
- абсцессы (скопления гноя);
- опухоли (скопления клеток, нетипичных для печени).
Рентген позволяет установить размер и локализацию очаговых изменений в печени. Однако с помощью рентгена очень сложно установить их точную природу. Кисты и абсцессы представляют собой участок, почти полностью пропускающий рентгеновские лучи (просветление), поэтому он окрашивается в черный цвет. Обычно они имеют фиброзную капсулу, чья плотность на рентгене выше, чем у окружающей печеночной ткани. Многообразие опухолей не позволяет дать им универсальную характеристику. Они могут иметь различную форму, размеры и плотность, соответствующую цвету на рентгене.
Заболевания желчного пузыря и желчевыводящих путей. Желчнокаменная болезнь на рентгене брюшной полости
Заболевания желчных путей встречаются у очень большого процента населения (около 10%). Лишь в редких случаях они вызывают необходимость в хирургическом лечении. Но, к сожалению, эти заболевания вынуждают ограничивать рацион, в первую очередь, исключая жирную пищу и алкоголь. Первым методом диагностики желчевыводящих путей является ультразвуковое исследование (УЗИ). В случаях, когда УЗИ неэффективно применяют специальные рентгенологические методы исследования с применением контраста.
Самыми распространенными заболеваниями желчного пузыря и желчевыводящих путей являются следующие заболевания:
- желчнокаменная болезнь;
- острый и хронический холецистит;
- повреждения желчного пузыря;
- опухоли.
Желчнокаменная болезнь диагностируется как с помощью УЗИ, так и с помощью рентгена. С помощью обычного рентгена брюшной полости выявляется около 30% камней в желчном пузыре и желчевыводящих путях. Это связано с тем, что примерно треть камней содержит кальций, который хорошо виден на рентгене. Остальные камни состоят из пигментов (билирубина), холестерина, желчных кислот и других веществ. Поэтому для уверенного выявления желчнокаменной болезни необходимо применение контрастных веществ. При использовании контрастных веществ камни визуализируются на рентгене как дефекты наполнения. При размерах камней менее 2 мм и их локализации внутри протоков УЗИ не может их выявить, поэтому рентген с контрастными веществами является незаменимым.
Одним из главных симптомов поражения желчных путей является желтушность кожи. Этот симптом может стать осложнением желчнокаменной болезни. Механическая желтуха – это закрытие просвета желчных путей различными образованиями, находящимися внутри них или снаружи. При механической желтухе использование холангиографии и холеграфии является ценным способом определения причины ее появления.
Причинами механической желтухи могут стать:
- врожденные аномалии желчевыводящих путей;
- опухоли;
- паразитарные поражения;
- камни в желчных протоках;
- рубцовые изменения в стенке протоков (в том числе послеоперационные).
Острый и хронический холецистит, к сожалению, очень трудно диагностировать с помощью рентгена. Даже при использовании контрастных веществ к этому диагнозу могут относиться лишь косвенные признаки. К ним относятся дефекты наполнения желчного пузыря, увеличение размеров пузыря, выявление камней в его полости. Наилучшим методом диагностики этих заболеваний является УЗИ.
Заболевания поджелудочной железы на рентгене. Диагностика острого и хронического панкреатита с помощью рентгеновских методов
Поджелудочная железа является органом, которые хорошо пропускает рентгеновские лучи. Это означает, что на рентгене она имеет темный цвет и ее границы очень тяжело различить. При этом заболевания поджелудочной железы все же имеют косвенные признаки на рентгене. Острый панкреатит является одним из неотложных состояний, при которых появляется резкая боль в животе, тошнота и рвота. Основой диагностики острого панкреатита является клинический осмотр и данные анализа крови.
Косвенными признаками острого панкреатита на обзорной рентгенограмме брюшной полости являются:
- очаговые просветления в области поджелудочной железы, соответствующие пузырькам газа;
- симптом «отсеченной ободочной кишки» (вздутие поперечной ободочной кишки до начала нисходящей ободочной кишки);
- увеличение размеров поджелудочной железы.
При хроническом панкреатите выявляются более достоверные признаки заболевания. В ней могут обнаруживаться обызвествления, участки с повышенной рентгеновской плотностью. Кроме этого, присутствуют и косвенные признаки – смещение частей двенадцатиперстной кишки. Важную информацию предоставляет ЭРХПГ (эндоскопическая ретроградная холангиопанкреатография). Эта методика заключается во введении контрастного вещества в главный проток поджелудочной железы. При хроническом панкреатите происходит неравномерное расширение отдельных частей этого протока. Иногда можно обнаружить кисты, связанные с данным протоком.
Лучшими методами для диагностики заболеваний поджелудочной железы считаются ультразвуковое исследование, магнитно-резонансная томография и компьютерная томография. С помощью этих методов можно уделить более пристальное внимание внутренней структуре органа, которую невозможно исследовать с помощью обычного рентгена брюшной полости.
Заболевания почек отличаются большим разнообразием. Для их диагностики врачи используют различные методы диагностики, каждый из которых служит для определенных целей. Так, например, для заболеваний сосудов почек требуется ангиография, для хронического пиелонефрита требуется экскреторная урография, а для выявления камней в почках может быть достаточно и обзорного рентгена брюшной полости. В спорных случаях можно применить компьютерную или магнитно-резонансную томографию.
Наиболее острым состоянием, при котором требуется проведение рентгена брюшной полости, является почечная колика. Во время почечной колики появляется резкая боль в пояснице и затруднение мочеиспускания. Почечная колика является осложнением мочекаменной болезни и вызывается закрытием мочевыводящих путей камнем. В абсолютном большинстве случаев почечные камни состоят из кальция и фосфатов, что делает их видимыми на рентгене. На обзорном рентгене можно установить его наличие или отсутствие. С помощью экскреторной урографии можно определить точное положение камня относительно мочеточников или чашечно-лоханочной системы.
При мочекаменной болезни с помощью рентгеновских методов выявляются следующие признаки:
- наличие камней в почках (контрастные затемнения);
- расширение чашечно-лоханочной системы;
- признак «большой белой почки» — увеличение почек в размерах и усиление ее контрастности на обзорной рентгенограмме.
Большую роль рентгеновские методы играют в диагностике воспалительных заболеваний почек, особенно хронических. При пиелонефрите поражается чашечно-лоханочная система и ее мозговое вещество. Это сопровождается помутнением мочи, тупой и нерезкой болью в пояснице. Больным пиелонефритом выполняют экскреторную урографию. Пораженная почка увеличена в размерах, медленнее выводит контрастное вещество. Чашечки и лоханки деформируются, в них можно обнаружить полости и расширения. При гломерулонефрите поражаются почечные клубочки, а на рентгене это можно обнаружить по расширению и уплотнению коркового слоя почек.
Иногда на рентгене можно обнаружить уменьшение почек в размере (менее 10 сантиметров в длину). Такой признак считается неблагоприятным изменением. Почки уменьшаются при длительном течении хронических заболеваний (гломерулонефрита или пиелонефрита). Это состояние называется нефросклерозом. Вместе с уменьшением в размерах почка становится менее функциональной, что грозит повышением давления и интоксикацией организма собственными продуктами обмена веществ.
Практически любые заболевания почечных сосудов можно обнаружить с помощью ангиографии. На рентгеновском снимке с хорошим качеством изображения они определяются сужением или расширением почечных сосудов на различных уровнях. Изменения в почечной артерии носят название вазоренальной сосудистой патологии. При хроническом гломерулонефрите или пиелонефрите поражаются сосуды внутри почек. Такая форма носит название паренхиматозной. Основанием для ангиографии является необъяснимое повышенное давление (нижнее значение больше 110 мм рт. ст.).
С помощью ангиографии можно определить следующие заболевания почек и почечных сосудов:
- атеросклероз, тромбоз почечных артерий;
- хронический гломерулонефрит и пиелонефрит;
- почечная артериальная гипертензия;
- врожденные нарушения развития сосудов почек;
- опухоли почек (особенно злокачественные).
источник
Рентген брюшной полости является методом лучевой диагностики, который широко используется для изучения состояния внутренних органов. Он основан на способности рентгеновских лучей проходить сквозь плотные ткани организма. Это позволяет оценить морфологические и функциональные изменения в органах и тканях, выявить присутствие инородных тел и опухолей.
Рентген органов брюшной полости не заменяет прочие методы диагностики, в том числе клиническое обследование. Он существенно дополняет их объективными данными, помогая тем самым более точной и быстрой постановке диагноза. Рентгенодиагностика проводится 2 методами:
- Рентгенография. Этот способ рентгенологического исследования позволяет наблюдать изменения в органах по рентгеновским изображениям, полученным на светочувствительной пленке.
- Рентгеноскопия. Данный прием дает представление о патологических процессах через рентгеновские изображения, полученные на светящемся экране.
Рентген брюшной полости подразделяется на 2 типа: обзорный и контрастный. Брюшная полость представляет собой пространство, обособленное с боков мышцами живота, сзади — поясницей, спереди — брюшиной, снизу — подвздошными костями таза и сверху — мышцами диафрагмы. Она включает следующие системы и органы:
- органы пищеварительной системы: желудок, кишечник, пищевод, желчный пузырь, печень и поджелудочная железа;
- органы мочеполовой системы: мочевой пузырь, почки, мочеточники, яичники, семенники, предстательная железа, матка и яичники.
Обзорная рентгенография органов брюшной полости — это стандартный метод исследования, который не требует присутствия специальных контрастных веществ. Данный метод дает возможность определить:
- распределение жидкости и газов в брюшной полости;
- наличие чужеродных тел (конгломераты в почках и желчном пузыре, нечаянно проглоченные предметы);
- наличие внутреннего кровотечения;
- имеющиеся внутренние повреждения.
Обзорная рентгенография брюшной полости назначается специалистом, если у пациента есть жалобы на нестерпимые боли в области живота. Такое состояние может свидетельствовать о следующих заболеваниях:
- панкреатит;
- холецистит;
- различные опухоли;
- непроходимость кишечника;
- нефролитиаз;
- дивертикулит;
- печеночные и желчные колики;
- наличие камней в почках и желчном пузыре;
- воспаления в области брюшной полости;
- аппендицит;
- полипы;
- травмы.
В случае оказания неотложной помощи больному изначально делается обзорный рентген. Он дает возможность врачу иметь общее представление о состоянии организма, чтобы проводить дальнейшую диагностику и назначить правильное лечение. Особенно ценится этот метод в практической работе экстренной медицины в связи с простотой и скоростью получения результатов.
Процедура может проводиться в положении стоя или лежа в зависимости от состояния больного. Кроме того, в некоторых случаях требуется изображение в двух проекциях. Чаще всего рентген делается только в положении стоя, так как в этой позиции лучше можно понять локализацию некоторых проблем. Одежду снимать не надо, но рекомендуется убрать металлические предметы.
Пациент располагается около рентгеновского аппарата, специалист регулирует положение прибора в соответствии с ростом пациента. В момент прохождения лучей через организм нельзя двигаться (это длится не более 2 минут). Рентгеновский снимок будет готов почти сразу, и врач сообщит о результатах обследования. Заключение должен делать квалифицированный рентгенолог, а окончательный диагноз выносит врач-клиницист, который направлял больного на процедуру. Не рекомендуется делать рентген несколько раз в течение короткого отрезка времени, поскольку присутствует определенная лучевая нагрузка.
Для проведения экстренной диагностики не требуется никакой специальной подготовки. Если обследование плановое, то врач советует предварительно очистить кишечник от кала и скопления газов. Это необходимо для того, чтобы не было посторонних теней, затрудняющих обработку результатов. С этой целью назначается накануне процедуры очистительная клизма или прием препарата Фортранс.
Для пациентов, страдающих избыточным газообразованием или имеющим склонность к запорам, существуют рекомендации о переходе на 3-дневную диету перед исследованием. В это время нельзя употреблять некоторые продукты, способствующие выработке газов: сырые овощи и фрукты, бобы, молоко, темные сорта хлеба. Желательно включать в рацион макароны, каши и мясо. В день обследования на завтрак разрешается только чай. Диета должна сопровождаться приемом угольных таблеток.
Обзорный снимок бывает не всегда достаточно информативный, так как не очень плотные ткани и воздушные полости не отражают рентгеновские лучи, и изображение выходит нечетким. Для выявления патологии полых образований и структур с низкой плотностью применяется контрастная рентгенограмма.
В роли контрастного вещества применяется сульфат бария. Его дают выпить в виде ароматизированной суспензии или вводят через зонд. Раствор бария распространяется во все полости, которые не визуализируются при обзорном рентгене. Контрастное вещество не растворяется в воде, хорошо пропускает лучи, не всасывается в желудке и кишечнике и не поступает в кровь. Из организма препарат выводится с калом в течение суток.
Кроме сульфата бария, иногда используется оксид азота, а также контрастные вещества, растворимые в воде. Это допускается в тех случаях, когда имеется подозрение на нарушение целостности внутренних органов. Попадание сульфата бария в брюшную полость грозит таким осложнением, как перитонит. Также контрастный рентген не применяется при обострении язвенного колита, обезвоживании организма и имеющейся бронхиальной астме.
Контрастный рентген возможно проводить в динамике, отслеживая движение раствора по полости. В среднем продолжительность процедуры составляет 2 часа. Данный способ незаменим при обследовании половых органов, позволяя определить наличие опухолей, очагов воспаления, поражение слизистых оболочек.
Рентгенологические методы широко используются в диагностике спаечной болезни. особенно спаечной кишечной непроходимости. Обследование следует начинать с полипозиционной обзорной рентгенографии органов грудной клетки и брюшной полости по методике, рекомендованной М.К. Щербатенко и соавт. (1977), Э.А. Береснева и соавт. (1997). При рентгенографии грудной клетки определяются косвенные признаки, указывающие на ОКН, а именно высоту стояния куполов диафрагмы, их подвижность, наличие дисковидных ателектазов в легких, выявление плеврального выпота. При обзорной рентгенографии брюшной полости для спаечной болезни с явлениями ОСКН обнаруживаются пневматоз тонкой кишки, дилатация петель тонкой или толстой кишки, наличие симптома «изолированной петли», чаш Клойберга, кишечных арок с отечными складками Керкринга, горизонтальных уровней жидкости в петлях кишечника, симптом перемещения жидкости из одной петли тонкой кишки в другую и наличие свободной жидкости в брюшной полости. Свободный газ в брюшной полости выявляется при перфорации полого органа. Обзорную рентгенографию грудной и брюшной полости следует проводить всем больным для исключения явлений непроходимости, требующей неотложных действий хирурга .
При отсутствии клинических и рентгенологических признаков ОКН мы проводили плановое обследование для выявления локализации спаек. Обследование начинали с рентгеноскопии желудка и двенадцатиперстной кишки. Для этого больной однократно получал внутрь 100 г сульфата бария, растворенного в 100 мл воды. Для более равномерного наполнения контрастом тонкой кишки через 30-60 мин давали повторную аналогичную дозу сульфата бария.
При наличии перивисцерита в области выходного отдела желудка или двенадцатиперстной кишки возникает их деформация со сдавленней просвета, что вызывает стойкое нарушение эвакуации из желудка. Основная причина перивисцерита в области луковицы двенадцатиперстной кишки — язвенная болезнь этой локализации либо оперативные вмешательства по поводу язвенных осложнений. Вторая по частоте зона перивисцерита — это область дуоденоеюнального перехода, связанная либо с анатомическими особенностями строения этой зоны, либо с воспалительным процессом в лимфатических узлах связки Трейтца.
Следующий этап исследования желудка и двенадцатиперстной кишки — пассаж бария по тонкой кишке. Проксимальные отделы тощей кишки мы осматривали после приема больным первой дозы бариевой взвеси. После приема второй дозы контраста на протяжении 2-3 ч исследования наблюдали за движением контрастного вещества по средним отделам тонкой кишки, а в течение 4-8 ч осматривали дистальные отделы тонкой кишки и правую половину ободочной кишки. В случаях задержки пассажа бария по кишечнику исследование проводили в течение 24 ч от его начала. Прямых признаков, определяющих форму, размеры, вид, локализацию спаек, при рентгеноконтрастных методах получено не было.
нако мы обратили внимание на наличие у 68,9% обследуемых косвенных признаков спаечного процесса брюшины: деформацию кишечных петель, фиксацию их к брюшной стенке или послеоперационному рубцу, другим органам, конгломераты петель тонкой кишки с неравномерной скоростью эвакуации по ним контраста, сужение сегментов тонкой кишки, расширение и утолщение стенки кишки выше спаек, образование ложных дивертикулов в тонкой кишке за счет ее тракции спайками. Чаще всего обнаруживалось сочетание нескольких рентгенологических признаков спаечного процесса .
Ирригоскопию мы использовали при обследовании 26 больных для выявления спаечного процесса в толстой кишке. Спайки толстой кишки часто формируются на фоне хронических воспалительных заболеваний ободочной кишки. В нашу группу не были включены больные с неспецифическим язвенным колитом и болезнью Крона. Обследование проводилось в 4 основных этапа после тщательной очистки кишечника с помощью солевых слабительных и клизм. Первым этапом была обзорная рентгенография брюшной полости, вторым — тугое заполнение контрастом ободочной кишки, третьим — фаза опорожнения и четвертым — фаза двойного контрастирования за счет остатков раствора бария и воздуха, вводимого в толстую кишку. У 3 обследуемых при ирригоскопии обнаружены явления перивисцерита на фоне врожденных аномалий, мегадолихосигмы, мегаколона и патологической подвижности ободочной кишки. У 5 больных обнаружены явления синдрома раздраженной толстой кишки, клинически проявляющиеся энтероколитом. У одной больной выявлен илеотрансверзоанастомоз, наложенный ранее по поводу спаечного конгломерата в тонкой кишке. Таким образом, при ирригоскопии у 9 из 26 обсследованых больных выявлена патология.
Радиоизотопный метод исследования ЖКТ
Рентгенологическое исследование моторно-эвакуаторной функции ЖКТ было дополнено радиоизотопным сканированием после приема обычной пищи с радиоактивными изотопами, не всасывающимися в ЖКТ: йод 131 и Тс у 48 больных. По времени пассажа радиоактивного пищевого комка судили о степени выраженности нарушения эвакуации в различных отделах кишечной трубки. Оценивали скорость эвакуации изотопа по ЖКТ, а также определяли границы изотопа в отделах кишечника, где наблюдалась его задержка.
Радиоизотопное сканирование имеет ряд преимуществ перед рентгенологическим исследованием и дает правильное представление о величине и положении желудка, тонкой и толстой кишки, отражает процесс опорожнения желудка и перехода пищи в двенадцатиперстную кишку, тонкую и толстую кишку. Сканирование проводили на аппарате RDA- 107 фирмы «Toshiba» универсальным сканером.
Главная → Рентген → Органы брюшной полости и малого таза → Рентгенография органов брюшной полости: как и когда делается, что показывает
Рентген брюшной полости классифицируется на обзорный и контрастный. Рентгенография внутренних органов под рентгеновскими лучами не характеризуется высокой информативностью. Паренхиматозные и воздушные ткани не отражают излучение, поэтому на рентгенограммах не визуализируется четкой картины. Чтобы выявлять патологию полых структур и образований низкой плотности, необходимо их полное контрастирование (введение контрастного вещества).
Обзорная рентгенография брюшной полости показывает рентген контрастные камни желчного пузыря, мочевыводящих путей, мочевого пузыря, почек и толстого кишечника. При перфорации (разрушении стенки кишки) исследование позволяет обнаружить свободный газ под правым куполом диафрагмы и уровни жидкости в нижней части брюшной полости, а также малого таза. Обзорная рентгенография живота показывает:
Обследование не является профилактическим и не назначается каждому пациенту. Рентген живота проводят при подозрении на кишечную непроходимость, перфорацию стенки кишечника или при болях в пояснице.
Пассаж бария по кишечнику проводится при подозрении на кишечную необходимость, но перед процедурой следует исключить перфорацию (разрушение стенки с выходом воздуха) желудочно-кишечного тракта с помощью ФГДС.
Фото рентгенограммы через 6 часов после принятия бария: прослеживаются чаши Клойбера (отмечены стрелками) при острой кишечной непроходимости
Внимание! Пассаж с барием по кишечнику при разрушении стенки кишки противопоказан. Сернокислый барий является водонерастворимым контрастом. Его попадание в брюшину будет способствовать развитию перитонита (воспаление брюшины).
Методика предполагает пероральное (через рот) применение контрастного вещества и выполнение снимков через 1, 3, 6, 9, 12 и 24 часа. Через эти промежутки времени контраст продвигается в разные отделы желудочно-кишечного тракта:
- Через 1 час – контрастное вещество в тонком кишечнике.
- 3 часа – барий скапливается в области перехода между тонкой и толстой кишкой.
- 6 часов – начальные отделы восходящей ободочной кишки.
- 9 часов – поперечная и ободочная кишки.
- 12 часов – нисходящая ободочная и сигмовидная кишка.
- 24 часа – прямая кишка.
Пассаж с барием по кишечнику показывает:
- сужение просвета желудочно-кишечного тракта;
- затруднения его продвижения при блоке;
- кишечную непроходимость;
- тонкотолстокишечные свищи.
Напомним, что рентген органов живота без контрастного вещества является малоинформативным. Зато он прекрасно показывает неотложное состояние – острую кишечную непроходимость, при которой виден свободный газ под куполом диафрагмы (симптом «серпа »). При выявлении таких признаков необходимо срочное оперативное вмешательство по выявлению причин прободения (перфорации).
Обзорную рентгенографию органов брюшной полости делают при следующих болезнях:
- панкреатит – воспаление поджелудочной железы;
- холецистит – воспалительные изменения желчного пузыря;
- абсцесс – гнойная полость;
- уролитиаз, нефролитиаз – камни в почках и мочевыводящих путях;
- инвагинация – скручивание кишки вокруг оси;
- закупорка просвета опухолью;
- дивертикулит;
- травматические повреждения;
- боли живота.
При этих заболеваниях вначале выполняют обзорный рентген органов брюшной полости. Для этого необходима предварительная подготовка. Она предполагает очистительную клизму за 2 часа до процедуры.
После выполнения обзорного снимка и при отсутствии рентген-признаков перфорации стенки кишечника выполняется контрастирование органов барием перорально.
Внимание! При контрастном исследовании брюшной клетки и толстого кишечника (ирригоскопия) контраст вводится через прямую кишку.
Виртуальная эндоскопия: спастические сокращения толстого кишечника при колите
Методика пассажа является высокоинформативной для исследования тонкого кишечника. Данная часть полости живота имеет много анатомических образований, изгибов, анатомических сужений, опухолей, областей нарушенной моторики и секреторной активности.
Для изучения всех отделов тонкого кишечника необходимо выполнять прицельные рентгенограммы через 30-60 минут. Вследствие этого рентген кишечника сопровождается значительной лучевой нагрузкой на пациента.
По мере продвижения бария в полости живота можно изучить строение различных отделов. Когда при пассаже с барием на рентген-снимке прослеживается слепая кишка, исследование прекращают, чтобы дополнительно не облучать пациента.
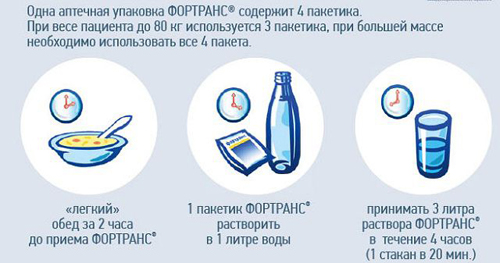
При болях в брюшной стенке, а также выявлении симптомов натяжения полости живота рентгенография может быть продолжена, чтобы изучить состояние толстого кишечника. Правда, его следует планировать заранее, чтобы качественно очистить желудочно-кишечный тракт (активированный уголь, фортранс). За 1-2 дня до процедуры человеку назначается бесшлаковая диета.
Как проводится подготовка к обзорной рентгенографии брюшной полости с последующим контрастированием:
- За 2-3 дня следует отказаться от молочных продуктов, черного хлеба, кофе, острого, шоколада, алкоголя и курения.
- Употреблять можно сливочное масло, белый хлеб, макароны, рыбу.
- В день выполнения процедуры желудок должен быть пустым. Для этого воздержитесь от употребления еды, курения, жевательных резинок.
Для ликвидации шлаковых накоплений в кишечнике некоторые врачи рекомендуют препарат фортранс. Его можно приобрести в аптеке. Перед употреблением пакетик средства разбавляется литром кипяченой воды. Фортранс применяется вечером с интервалом через 1 час, пока не закончится дозировка, рекомендованная врачом.
Рентген внутренних органов проводится при подозрении на опасные состояния. Если врач назначил исследование, не следует от него отказываться. Пассаж с барием способен спасти жизнь!
Использование контрастного вещества для исследования желудочно-кишечного тракта и подготовка к обследованию требуют профессиональных навыков. Для получения качественных снимков необходимо не только умение назначать время выполнения рентгенограмм. Важно правильно приготовить барий. Это вещество разводится с водой, но не является водорастворимым. В зависимости от плотности взвеси получается изображение на рентгенограмме. Чтобы исследовать тонкую кишку, располагающуюся возле баугиниевой заслонки (тонкотолстокишечный переход), необходимо изготовить раствор низкой плотности.
Источники: http://surgeryzone.net/info/info-hirurgia/rentgenologicheskie-metody-obsledovaniya-pri-spaechnoj-bolezni.html, http://x-raydoctor.ru/rentgen/bryushnaya-polost/issledovanie-bryushnoj-polosti.html
Наиболее востребованными видами рентгеновского обследования на сегодняшний день являются обзорное рентгенологическое исследование брюшной полости и контрастная рентгенография.
Обзорный рентген дает возможность оценить общее состояние внутренних органов, располагающихся в брюшной полости.
Обзорное рентгенологическое исследование поможет увидеть следующие виды патологий:
- присутствие патологических новообразований (гематом, кист, полипов или опухолей, иногда – камней) в тканях и полостях почек, желчного или мочевого пузыря;
- механические нарушения целостности органов брюшной полости (разрывы);
- наличие газа или жидкости в ЖКТ или вообще в пределах брюшной полости;
- патологические скопления кала и газа в отделах кишечника (например, при кишечной непроходимости).
Данный метод используется для уточнения диагноза. Часто его назначают в комплексе с группой других исследований, а если обзорное обследование не может ответить на вопросы специалистов, то прибегают к рентгену с контрастом.
Контрастный рентген проводят, используя особое вещество, которым заполняют полости органов, не просматриваемые при обзорном рентгене.
Перед подобной процедурой нужно принять внутрь препарат с барием (в некоторых ситуациях он вводится через зонд).
Сернокислый барий, применяющийся в контрастной рентгенографии, слаборастворим в воде и физиологических жидкостях, но при этом он поглощает рентгеновское излучение.
Препарат с барием в пищеварительном тракте не всасывается и не изменяет свои свойства под воздействием секреции органов пищеварения. Из организма он выводится в процессе дефекации с каловыми массами.
Обследование с контрастом позволяет подробно рассмотреть возможные патологические изменения слизистых тканей ЖКТ. Рентген с барием покажет изъязвления, перфорацию, сужение просвета полых органов, опухоли.
Применение обзорного рентгена необходимо, когда:
- пациента мучают болезненные ощущения в животе и пояснице;
- часто возникает вздутие живота;
- есть подозрения на травмы внутренних органов или на развитие забрюшинного абсцесса;
- при образовании острой непроходимости кишечника вследствие появления новообразований (кист, опухолей или полипов) или при его инвагинации;
- есть признаки дивертикулита.
Обзорный рентген используют и для диагностики воспалений органов пищеварительной системы, обнаружения камней в полости мочевого пузыря или в почках.
Именно подобный вид рентгенографии показывает перфорацию и нарушения целостности тканей не только кишечника, но и других органов брюшной полости.
Противопоказаний для проведения обзорного обследования крайне мало.
Разве что любое рентгенографическое исследование не рекомендуют проводить женщинам в период беременности и детям младше 14 лет. Как альтернативу рентгену в этих случаях рекомендуют УЗИ.
Но, как уже писалось выше, обзорный метод не показывает особенности строения полых органов ЖКТ. Для этого применяют исследование с контрастом.
Благодаря контрастному препарату специалист получает изображение всех складок и изгибов пищеварительного тракта, может выявить изменения в структуре их тканей.
Контрастный метод исследования с барием имеет свои особенности. Его не будут применять в тех случаях, когда у пациента имеется аллергическая реакция на компоненты контраста.
Не используют подобный вид рентгенологического обследования и при обезвоживании, наличии кишечной симптоматики с рвотой и диареей или при муковисцидозе.
В некоторых случаях противопоказанием могут быть и перфорация пищеварительного тракта, непроходимость и дивертикулит в острых фазах.
Иногда на усмотрение врача (когда угроза здоровью будет выше, чем диагностическая ценность исследования) при подобных симптомах обследование проводится при помощи других методов.
Перед обзорным исследованием брюшной полости не требуется особая подготовка. Единственным требованием является опорожнение мочевого пузыря перед проведением рентгенографии.
Данный вид исследования можно провести в одежде, но надо снять ювелирные украшения.
Процедура может проводиться как лежа, так и стоя. В течение исследования пациент несколько минут стоит или лежит.
Иногда рентгенографию проводят в разных положениях для получения большей информации. Больной во время обследования должен находиться в неподвижном состоянии.
Особая подготовка будет требоваться при исследовании с применением контрастных веществ. Минимум за 12 часов до процедуры нужно прекратить прием пищи.
За сутки или даже за двое стоит начать соблюдать диету, исключающую из рациона все овощи, ржаной хлеб, молоко и сливки.
Это необходимо, чтобы изображение было максимально четким, а органы хорошо просматривались.
Подготовку ЖКТ к исследованию можно провести непосредственно в день проведения процедуры или накануне вечером.
Подготовка к рентгенологическому обследованию в день диагностики подразумевает использование клизмы или специальной ректальной свечи со слабительным эффектом. Процедуру рекомендуют проводить за полтора-два часа перед исследованием.
Однако стоит учитывать особенности своего организма. У некоторых людей слабительный эффект длится дольше, чем у других.
В таких случаях нужно заранее рассчитывать время так, чтобы и кишечник успел очиститься, и позывы к дефекации не помешали процедуре.
Подготовка накануне исследования даст возможность избежать неприятных ощущений непосредственно в день диагностики и гарантирует хороший очищающий эффект.
Чтобы подготовиться заранее, обычно используют один из самых простых и современных способов очищения кишечника в домашних условиях.
На сегодняшний день проще всего самостоятельно очистить нижние отделы желудочного тракта при помощи лаважных средств. Для этого используют Фортранс, Лавакол, Флит Фосфо-Соду или Эндофальк.
Лаважные препараты представляют собой смесь минералов, не усваивающихся в кишечнике. Когда человек пьет подобный раствор, то жидкость с разведенными в ней минералами проходит через отделы ЖКТ напрямую, прочищая все складки.
Принимать средство нужно в соответствии с прилагаемой к нему инструкцией. Препараты начинают использовать после последнего приема пищи.
От него и до момента рентгенографии стоит выдержать период голодания, чтобы ЖКТ хорошо просматривался. Перед рентгеном с применением контраста пациенту надо выпить препарат с барием.
Рентгенологическое исследование брюшной полости является зарекомендовавшим себя высокоэффективным неинвазивным методом диагностики, позволяющим специалисту выявить малейшие патологические изменения в структурах внутренних органов быстро и с комфортом для пациента.
Для начала рассмотрим сам медицинский термин, чтобы понять принцип действия рентген-аппаратов и суть самой процедуры. Стоит сразу упомянуть, что рентген органов брюшной полости — это применение специальных лучей для получения точной проекции всех органов, находящихся в данной области. Основана данная процедура на том свойстве организма, что рентгеновское излучение по-разному отражается от различных органов, тканей и прочего. Когда пациент обездвижен, лучевая пушка аппарата для проведения процедуры отправляет лучи, проходящие только через одно препятствие — тело человека.
Обратите особое внимание на то, что различные паренхиматозные органы значительно хуже визуализируются, это происходит из-за низкой отражающей способностью. А среди тканей с хорошей отражающей способностью стоит выделить костную. Чтобы проекция подобных органов (с плохой визуализацией) была чётче и понятнее, для исследования таких органов процедура обязательно должна проводиться с контрастом. Контрастирование позволяет не просто сделать изображение чётче, но и «подсветить» те органы, которые не показывает обычная рентгенограмма.
Данная диагностическая процедура разделяется на виды именно по этому признаку — по тому, как её делают (рентгеновское исследование без контрастирования или с ним) и что она показывает в итоге. Давайте подробнее рассмотрим оба вида, которым могут быть подвергнуты не только люди, но и собаки и кошки.
Обзорным исследованием принято называть процедуру, диагностирующую только наиболее явные заболевания, связанные с органами, которые находятся в брюшной полости. Данный метод можно назвать быстрым, простым к проведению, а главное — дешёвым. Стоит отметить, что обзорное исследование можно считать только ориентировочным методом, несмотря на то, что оно помогает отобразить почти все органы и их состояние. Таким образом, делается вывод о том, что данная рентгенограмма позволит сделать вывод о наличии или отсутствии различных неспецифических изменений, а точнее — достаточно грубых нарушений и патологий. В некоторых ситуациях метод просто может помочь найти ответ на вопрос о том, в каком органе необходимо искать проблему.
Что же касается установки точного диагноза, то для этого рекомендуется отдать предпочтение любым другим методам. Например, в некоторых ситуациях незаменимо будет проведение дополнительного УЗИ, которое поможет определить конкретную проблему, а не просто её наличие.
Особого внимание заслуживает контрастный вариант проведения данного исследования, чаще всего осуществляется рентген с барием, причём исследовать так можно не только людей, ведь собаки и кошки тоже хорошо переносят этот процесс. Рентгенография с применением контрастирования поможет выявить любые патологические сужения, а также расширения, обнаружить даже небольшие опухоли и перфорации, располагающиеся именно в полых органов, которые можно разглядеть только при применении контраста, то есть с барием. Стоит отметить, что данное вещество не имеет свойства растворяться в различных жидкостях, находящихся в организме, но оно прекрасно поглощает лучи рентген аппарата.
Сразу упомянем, что барий должен употребляться до начала исследования, и только после этого проводятся контрольные снимки, далее выжидается время и снова делаются снимки. Подобный процесс повторяется до того момента, пока не будет получен нужный результат, а произойдёт это, когда барий доберётся до необходимой точки ЖКТ.
Для того, чтобы понять диагнозы, которые можно поставить с помощью этого исследования, стоит рассмотреть основные показания, являющихся причиной для назначения специалистом такого исследования. Что же касается наиболее частотного показания к проведению процедуры, то стоит выделить различные экстренные хирургические патологии, которые требуют срочной диагностики. Стоит отметить такие варианты, как ранения или даже внутренние кровотечения. Среди более обыденных патологий выделим кишечную непроходимость и абсцедирование.
Также данный метод эффективен для диагностики любых недугов, связанных с появлением плотных структур. Речь идёт про наличие камней в почках, а также в желчном пузыре или даже в мочевом пузыре. Иногда специалистам удаётся определить и опухолевые процессы. Собаки и кошки имеют подобные показания к проведению рентгенографии, следите за здоровьем любимцев!
Что же касается противопоказаний, то стоит отметить, что у данного диагностического метода их имеется крайне мало. Упомянем про то, что исследование не рекомендуется проводить тем женщинам, которые беременны, причём срок развития плода в подобных ситуациях не имеет никакого значения. В качестве альтернативы в подобной ситуации специалист, скорее всего, предложит УЗИ. Отметим и то, что иногда проводить процедуру не рекомендуют детям слишком малого возраста.
Как уже было сказано ранее, обзорный метод не может показать всё строение полых органов, поэтому специалисты рекомендуют использовать контраст, а такое исследование приобретает и новые противопоказания. Прибегать к методу, связанному с использованием контраста, запрещается в тех ситуациях, когда у пациента наблюдается аллергия на барий или другое вещество, которое будет использоваться. Важно заранее понять, что у вас действительно не возникнет аллергической реакции на компоненты. Обязательно проверяйте это во всех ситуациях за исключением тех, когда счёт идёт на часы, а медлить нельзя.
Подготовка — это невероятно важная часть, от которой сильно зависит и успешной самой проводимой процедуры. Но что касается обзорного варианта, то в такой ситуации данный процесс будет лёгок, так как единственное, что вам стоит сделать — это посетить туалет перед проведением исследования, а также избавиться ото всех металлических вещей, находящихся на теле. Например, следует снять бляшку ремня или украшения. Дело в том, что любая вещь, изготовленная из металла, может вызвать серьёзные помехи во время процедуры.
Что же касается контрастного исследования, то в этом случае всё немного сложнее, так как вам даже потребуется соблюдать специальную диету на протяжении некоторого времени перед самой процедурой. Важно не ограничивать себя, а просто исключить продукты, которые каким-то образом могут вызвать газообразование. В пример можно привести бобовые культуры и чёрный хлеб. А вот и остальные важные моменты, которые включает подготовка к исследованию с использованием контраста:
- отказ за 3 дня от любых молочных продуктов, а также от чёрного хлеба, капусты, кофе, шоколада и прочего (список запрещённых продуктов возьмите у лечащего врача);
- отказ за 3 дня от курения и употребления спиртного;
- возможное включение в рацион (белого хлеба, рыбы, а также макаронов и сливочного масла);
- отказ от еды в день проведения исследования;
- отказ от жевательной резинки в день исследования.
Подготовка важна не только для человека, но и, например, для кошки, которой требуется провести диагностику по совету ветеринара. Стоит отметить, что специалисты часто советуют пациентам использовать какие-либо препараты, позволяющие избавиться от накоплений, находящихся в кишечнике. Например, в аптеке вам могут предложить Фортранс, его вполне можно использовать с этой целью.
Важно! Рентгенография органов, располагающихся в брюшной полости — это очень важное исследование как для человека, так и для кошки или любого другого животного. Если специалист назначает вам его проведение, то ни в коем случае не стоит отказываться от него без наличия существенных причин. Встречаются ситуации, когда рентген с контрастом даже помогал спасти жизнь!
Сразу упомянем, что подготовка должна включать в себя ещё и то, что вам потребуется занять правильную позу, а при использовании контраста вам придётся лежать (или стоять) в ней довольно продолжительное время. Иногда требуется последовательно делать снимки, изменяя положения, просто стоит слушать специалиста-рентгенолога. Что касается обзорной процедуры, то она может завершиться даже за несколько минут, но та, для осуществления которой применяют контрастирование, проводится существенно дольше, так как контраст не сразу попадает в нужные органы. Вам придётся подождать какое-то время до того, как он пройдёт часть ЖКТ. Для прояснения этой ситуации стоит просто проконсультироваться со специалистом, он заранее расскажет вам обо всём процессе диагностики.
Стоит рассмотреть и последний вопрос, его суть касается описания снимков. Сразу стоит упомянуть, что все результаты должны оцениваться только профессиональным врачом-рентгенологом. Сначала специалисты проверяют снимки пациента на наличие каких-либо разрывов полых органов, об этом может свидетельствовать наличие газа там, где его быть не должно. Также специалистам удаётся выявить:
- пневмоперитонеум (для этого просто требуется уложить пациента на левый бок и проанализировать «поведение» газа);
- кровотечения, возникшие в результате получения травмы или воздействия прочих факторов и процессов (на это может указать наличие свободной жидкости, стёкшей вниз, где её не должно быть);
- конкременты, но они отображаются на рентгеновской проекции далеко не всегда (на мнение специалиста может повлиять место расположения камней, а также их размер и форма);
- кишечную непроходимость (в подобных ситуациях некоторые участки кишечника будут выглядеть, будто чаши, содержащие жидкость и газ, они перевёрнуты и находятся строго горизонтально);
- абсцесс печени (такой диагноз может быть поставлен при значительных ограничениях в подвижности куполов диафрагмы, а также при наличии выпота с местом расположения в плевральной полости справа);
- опухоли (выявить их способен только специалист);
- различные инородные тела, попавшие в ЖКТ (это не всегда эффективно, так как некоторые предметы, проглоченные детьми, могут просто не отражать рентгеновские лучи).
Что касается контрастной процедуры, то она также может выявить и более тонкие детали, например, определить проходимость, свойственную любому отделу желудочно-кишечного тракта. Также возможно проанализировать состояние всех стенок и сделать выводы о наличии или отсутствии новообразований, но это не всегда эффективно, так как удастся выявить их только в том случае, если они будут сдавливать стенки кишечника или даже желудка.
Обратите внимание! Обследование не должно заканчиваться на этом, обязательно отнесите заключение лечащему врачу, который и назначит дальнейшее лечение!
источник