Аппендэктомия считается самой частой операцией в хирургии. При неосложненном остром аппендиците и типичном расположении аппендикса во время операции практически никогда не возникает сложностей и период восстановления занимает всего несколько недель. Но после хирургического вмешательства нередко у пациентов разного возраста появляются спайки после аппендицита. Относиться к этому осложнению необходимо со всей серьезностью, если обратить внимание на симптомы спаечной болезни кишечника в самом начале ее развития, то можно приостановить патологический процесс.
Спайки это такое уплотнение из соединительной ткани, которое имеет вид пленки и простирается от одного органа к другому или локализуется в мягких тканях кишечника. Основные причины их образования это воспалительный процесс и хирургическое вмешательство, проводимое на органах брюшной полости. Таким образом, воспаление и удаление червеобразного отростка может дать толчок к развитию спаек кишечника.
Послеоперационные спайки после удаления аппендикса возникают при:
- Длительной ишемии тканей.
- Нарушении техники операции.
- Оставлении инородных предметов в ране.
- Кровотечении во время операции.
Спаечный процесс может спровоцировать и сам больной человек невыполнением рекомендаций врача. После операции пациенту предлагается на несколько дней особая диета и соблюдение определенной физической нагрузки. Прооперированный человек также должен понимать, что излишняя гиподинамия в первые дни после хирургического вмешательства также приводит к образованию обширных спаек.
Спайки кишечника согласно статистическим данным образуются после аппендэктомии практически у 90% прооперированных людей. У большинства пациентов патологические изменения настолько незначительны, что не проявляются никакими признаками. Образовываться спайки начинают через несколько дней после хирургического вмешательства, появление уплотнений из соединительной ткани отличается постепенностью и потому несколько месяцев определить по изменениям в самочувствии спаечный процесс практически невозможно. По мере роста уплотнений и пленок ограничивается функционирование тонкого кишечника, и тогда появляются первые симптомы заболевания.
Симптомы спаечного процесса после удаления аппендикса зависят от места расположения самих спаек и от нарушений функционирования кишечника. Незначительный спаечный процесс может протекать бессимптомно. Основная жалоба от пациентов при значительном спаечном процессе — боли разного характера, фиксируемые в нижних отделах живота. Помимо этого может нарушаться процесс пищеварения, снижается аппетит, человек теряет вес. При развитии спаек после аппендицита нередко основной проблемой становится постоянный запор. У женщин при нарушениях в органах малого таза возникают проблемы с зачатием, то есть не наступает беременность.
Боли могут усиливаться при физической нагрузке, нередко они нарастают при изменении погодных условий. Спаечный процесс может привести и к развитию острой кишечной непроходимости, то есть у человека прекращается выделение каловых масс и газов. Боли при этом усиливаются, нарастают симптомы интоксикации, повышается температура, позднее присоединяется рвота с каловым содержимым. При кишечной непроходимости живот вздут, при пальпации боли усиливаются.
Лечение кишечной непроходимости должно быть проведено в короткие сроки и чаще всего для этого выбирается хирургическая операция. Спаечная болезнь может протекать с периодами обострений, в которые усиливается дискомфорт, появляется стойкий запор, регистрируются симптомы кишечной непроходимости, болят нижние отделы живота.
Спайки, появившиеся после аппендицита, нельзя считать безобидным процессом. При множественных спайках практически всегда значительно нарушается работа кишечника, а это ведет к изменениям в процессах обмена в организме. Спайки могут распространяться у женщин и на придатки, что приводит к тому, что долгое время без видимых причин не наступает беременность.
Самыми серьезными осложнениями спаечного процесса после операции считается острая кишечная непроходимость и некроз кишечника.
Лечение выявленных после аппендицита спаек во многом зависит от того на какой стадии находится патологический процесс. При незначительных изменениях возможно консервативное лечение, оно включает в себя:
- Использование медикаментов. Лечить спайки можно с помощью таких препаратов как Алоэ в ампулах, витамин Е и фолиевая кислота. Дозировка препаратов и общий курс их применения подбирается пациентам строго врачом.
- Лечение возможно и при помощи физиопроцедур, особенно неплохие результаты эти методы терапии дают, когда спаечная болезнь находится только в самом начале своего развития. Используют парафиновые аппликации на живот, электрофорез с магнием, новокаином, цинком.
Если после курса физиопроцедур и медикаментозных препаратов остаются выраженные боли и симптомы нарушения работы кишечника, то лечение заключается в проведении хирургической операции. Во время операции спайки иссекают, делают это при помощи лазера, традиционным способом, электроножа. Спайки могут затруднять проходимость в маточных трубах, что приводит к бесплодию. Если у женщины долгое время не наступает беременность и в анамнезе были воспалительные процессы и операции в области малого таза, то имеет смысл провести диагностику на определение спаечного процесса.
Спаечная болезнь возникает у большинства пациентов после аппендэктомии. Избежать множественного образования спаек и их негативного влияния на внутренние органы можно следуя рекомендациям врача. Профилактика образования спаек заключается в одновременном выполнении нескольких правил:
- После аппендэктомии больному рекомендуется уже через несколько часов в кровати совершать определенные движения, что уменьшает гиподинамию. К вечеру и на второй день больной уже может совершать непродолжительные прогулки по палате.
- Спайки практически не образуются, если удаление червеобразного отростка проводится эндоскопическим методом. Минимальное травматическое влияние на внутренние ткани и наименьшее инфицирование создают оптимальные условия для заживления шва без последствий.
- Профилактика спайкообразования после операций заключается и в подключении к основному лечению вспомогательной терапии. Для этого используют лекарства, растворяющие фибрин – вещество, образующееся вокруг спаек. Это такие препараты как Стрептокиназа, Трипсин, Фибринолизин. Назначают противовоспалительные средства и антибиотики, эти группы препаратов уменьшают воспалительный процесс в ране.
Профилактика образования спаек в кишечнике в домашних условиях после операций заключается в выполнении несложных упражнений, в соблюдении определенный период особой диеты. Не всегда удается полностью избежать образования уплотнений из соединительной ткани, но путем соблюдения всех рекомендаций от хирурга спайкообразование можно свести к минимуму.
источник
Нарушение проходимости маточных труб – это самая частая причина женского бесплодия
Нарушение проходимости маточных труб – это самая частая причина женского бесплодия.
Маточные трубы отходят от матки и тянутся к яичнику. На конце каждой трубы находятся ворсинки – фимбрии – которые направляют яйцеклетку из яичника в трубу. В норме трубы выполняют функцию транспортировки сперматозоидов к яйцеклетке, а затем оплодотворенной яйцеклетки к матке. Движение яйцеклетки обусловлено сокращениями труб. При нарушении их функции сперматозоиды могут не добраться до яйцеклетки. Возможна и другая ситуация (при частичной непроходимости): сперматозоид оплодотворяет яйцеклетку, но нарушен транспорт этой оплодотворенной яйцеклетки в матку. Это опасно наступлением внематочной беременности.
Непроходимость маточных труб может быть органической (то есть имеются какие-то анатомические изменения в трубах, механические препятствия, нарушающие их проходимость), либо функциональной (строение труб не изменено, никакие механические факторы не препятствуют их проходимости, тем не менее нарушена функция труб и, следовательно, затруднен транспорт сперматозоидов к яйцеклетке, а оплодотворенной яйцеклетки к матке).
Самой частой причиной непроходимости труб является воспалительный процесс. Он может быть обусловлен заболеваниями передающимися половым путем, инфекционными осложнениями после аборта. В результате воспалительного процесса в полости малого таза, где находятся половые органы, образуются спайки (пленочки из соединительной ткани), которые могут полностью или частично закрывать просвет трубы, приводить к сдавлению трубы снаружи, патологическим изгибам труб, нарушению строения фимбрий. Спайки между трубой и яичником могут препятствовать попаданию яйцеклетки в трубу. Они могут также смешать яичники и маточные трубы, нарушая их нормальную анатомию.
Наиболее часто к органической непроходимости маточных труб приводит хламидиоз . К сожалению, в большинстве случаев это заболевание протекает бессимптомно, женщина может даже не знать о наличии у нее инфекции. По некоторым данным хламидиоз обнаруживается у половины женщин с непроходимостью маточных труб.
Спаечных процесс может развиться после операций на органах малого таза (удаление узлов миомы, удаление трубы после внематочной беременности, удаление кист яичников, кесарево сечение). В некоторых случаях непроходимость труб может развиться и после операций на органах брюшной полости, например, после аппендицита. Особенно часто спайки, приводящие к непроходимости труб, образуются, если операция и послеоперационный период протекали с осложнениями. После лапароскопических операций спайки образуются намного реже, чем после полостных операций.
Причиной функциональной непроходимости труб и нарушения их работы могут быть как воспалительные процессы, так и гормональные нарушения, психоэмоциональная неустойчивость, хронический стресс.
Непроходимость маточных труб может длительное время никак себя не проявлять. Обычно она обнаруживается после того, как женщина обратилась за медицинской помощью и начала обследоваться в связи с бесплодием.
Основными методами проверки проходимости маточных труб являются гистеросальпингография (ГСГ), эхогистеросальпингоскопия и лапароскопия.
Гистеросальпингография заключается в том, что в маточные трубы через канал шейки матки вводится контрастное вещество, и делается рентгеновский снимок, на котором видно проник ли контраст в трубы и докуда он дошел. Эта процедура проводится в первую фазу цикла, чтобы избежать облучения яйцеклетки. Некоторые врачи считают, что процедура может оказать и лечебный эффект из-за промывающего действия вводимого раствора.
В 20% случаев ГСГ может показать ложноотрицательный результат: контрастное вещество не поступает в трубы не из-за их непроходимости, а из-за спазма трубы.
Еще один метод проверки диагностики маточных труб – эхогистеросальпингоскопия . Через канал шейки матки вводится физиологический раствор, затем проводится УЗИ. При непроходимости маточных труб матка растягивается, ее полость расширяется. Информативность метода ниже, чем ГСГ, однако при этом отсутствует радиационное воздействие, поэтому исследование можно повторять несколько раз.
При лапароскопии делается три прокола на животе: в области пупка и по бокам. При этом в один прокол вводится видеокамера (увеличенное изображение выводится на экран монитора), в другие 2 – инструменты. При лапароскопии можно диагностировать не только нарушение проходимости маточных труб, но и другие причины бесплодия (поликистоз яичников, эндометриоз и т.д.). Обычно проводится лечебно-диагностическая лапароскопия, то есть не только производится осмотр органов малого таза и проверка проходимости маточных труб, но и устранение имеющихся нарушений (настолько, насколько это возможно). Для оценки проходимости труб через канал шейки матки вводится раствор, который в норме должен попасть в трубы и излиться в брюшную полость.
Консервативное лечение заключается в противовоспалительном лечении, физиотерапии. При наличии спаечного процесса консервативное лечение не эффективно. Эффект возможен только если начинать лечение в течение 6 месяцев после перенесенного воспалительного процесса.
Применяемые ранее пертубации (продувание маточных труб) и гидротубации (введение в маточные трубы жидкости под давлением) в настоящее время практически не применяются из-за низкой эффективности и опасности осложнений (перерастяжения маточных труб, обострения хронического воспалительного процесса).
Основной метод лечения непроходимости маточных труб в настоящее время оперативный. Операция проводится путем лапароскопии. При этом спайки, имеющиеся в полости малого таза, рассекаются, проходимость трубы по возможности восстанавливается, фимбрии освобождаются из сращений. Эффект от операции зависит от степени нарушений и от того, в каком отделе трубы нарушена проходимость. Если спайки находятся только вокруг труб, то операции эффективны в 60% случаев, при развитии спаечного процесса внутри трубы эффективность не более 10%. При полной непроходимости труб на всем протяжении операции неэффективны, так как даже при восстановлении механической проходимости труб, не удается восстановить их нормальную функцию. Если строение труб сильно изменено воспалительным процессом, внутри обнаруживается большое количество жидкости, они растянуты, то такие трубы удаляются, так как не только невозможно восстановление их функции, но они могут даже препятствовать наступлению беременности при применении ЭКО (из-за воспалительного процесса в трубах образуются токсические продукты обмена, отрицательно воздействующие на яйцеклетку).
В некоторых случаях эффективность операции снижается из-за повторного образования спаек после операции, поэтому максимальный эффект обычно наблюдается в первые полгода после операции.
При неэффективности первой лапароскопии повторные операции в большинстве случаев также неэффективны.
Если после операции беременность не наступает, методом выбора является экстракорпоральное оплодотворение (ЭКО).
Лечение функционального трубного бесплодия заключается в коррекции гормонального фона, психотерапии, использовании седативных средств.
Прерывание беременности и гинекологические операции следует делать только при отсутствии какого-либо воспалительного процесса половых органов. Возможно проведение профилактического местного лечения перед медицинским вмешательством (свечи гексикон или бетадин на 5 дней).
При отсутствии постоянного полового партнера методом выбора контрацепции являются презервативы, так как они защищают не только от нежелательной беременности, но и от инфекций.
Количество абортов должно быть сведено к минимуму, в крайнем случае лучше вовремя использовать экстренную контрацепцию.
источник
Маточные трубы, они же яйцеводы, фаллопиевы трубы — это два тонких длинных отростка, исходящих из матки с обеих сторон и доходящих до левого и правого яичников. Вместе с яичниками трубы составляют придатки матки, при воспалении которых заболевания называют — сальпингитом (трубы), оофоритом (яичники), воспаление придатков (сальпингоофоритом, аднекситом), гидросальпинксом.
В последние десятилетия проблема бесплодия становится очень актуальной. Причем, зачастую регистрируется первичное бесплодие у молодых девушек, женщин до 30 лет, не совершавших ранее ни абортов, ни подвергавшихся никаким операциям и казалось бы, не имевших никаких серьезных заболеваний. Одной из самых частых причин бесплодия является непроходимость маточных труб, лечение которого чаще всего затруднено и только с помощью лапароскопии маточных труб, хирургической операции по их восстановлению или ЭКО женщине удается добиться желанной беременности (читайте про беременность после лапароскопии).
В одном из яичников каждый месяц у здоровой женщины созревает доминирующий фолликул, во время овуляции, примерно в середине цикла, при разрыве фолликула высвобождается яйцеклетка, дающая начало будущей беременности. Из яичника яйцеклетка должна попасть в маточные трубы и по ним двигаться по направлению к матке. В это время сперматозоиды из влагалища стремятся через шейку матки, саму матку к фаллопиевым трубам навстречу яйцеклетке, где должны ее оплодотворить.
После этого яйцеклетка уже становится зародышем и продолжает свой путь по трубам к матке, этот период обычно составляет 7-10 дней. При несостоявшемся оплодотворении, яйцеклетка погибает и рассасывается в течение суток. Поэтому маточным трубам принадлежит важнейшая роль транспортеров, которые доставляют яйцеклетку к матке.
Длина маточных труб почти 10 см, а диаметр всего 1 см, причем, внутренний канал каждой трубы составляет всего от 0,1 см до 1 см (узкий у входа в матку, шире на концах трубы). Однако, этого вполне достаточно, чтобы микроскопические яйцеклетки и сперматозоиды свободно передвигались в них.
В случаях, если обе или одна труба будет заблокирована, малоподвижна, ригидна, или будет нарушена подвижность и функции ресничек (ворсинок, фимбрий), которые направляют яйцеклетку в маточную трубу — беременность не может наступить. Непроходимость труб для здоровья женщины не представляет угрозы жизни, но является одной из серьезнейших проблем с зачатием и причиной трубного бесплодия.
Сегодня клинические данные утверждают, что 15% семейных пар сталкиваются с проблемой бесплодия по вине женщины и 20-25% из этого числа принадлежит проблемам с проходимостью маточных труб. Более того, при различных отклонениях, нарушениях функций придатков матки, при частичной блокировке труб или воспалительном процессе в придатках, очень грозным осложнением является внематочная беременность, которая может лишить женщину одной из фаллопиевых труб.
Следует сразу оговориться, что в понятие непроходимости входит несколько патологических состояний:
- Полная непроходимость труб
- Одна непроходимая труба
- Спаечный процесс вокруг придатков матки
- Частичная непроходимость – поскольку движение яйцеклетки происходит за счет сокращения трубы, при различных патологических состояниях нарушается ее сокращение и транспортировка оплодотворенной яйцеклетки затрудняется, иногда приводя к внематочной беременности
- Нарушение активности ворсинок, фимбрий, которые не способны захватывать яйцеклетку и направлять ее в маточные трубы
Непроходимость может возникать как при закупорке узкого канала внутри трубы, так и при спаечном процессе за счет сдавливания трубы извне. Основные причины непроходимости маточных труб следующие:
Любое воспаление придатков матки может протекать как остро, так и скрыто, малосимптомно, особенно при таких скрытых половых инфекциях, как хламидиоз у женщин, уреаплазмоз, микоплазмоз, цитомегаловирусная инфекция и пр. При острых процессах лечение проводится в стационаре антимикробными, противовоспалительными средствами, затем проводится длительный курс восстановления, рассасывающая терапия. А вот при скрытых инфекциях процесс протекает не заметно. Во время размножения бактерий, продукты их жизнедеятельности, слизь, гной заполняют узкие проходы в маточных трубах. Если не производить своевременного лечения и рассасывающей терапии на тонких чувствительных стенках остаются спайки, рубцы, что и приводит к частичной или полной непроходимости.
Во многих источниках медицинской литературы указывается, что туберкулез очень редко поражает половые органы и считается не частой причиной бесплодия. Однако, на сегодняшний день снижение уровня здоровья нации, падение иммунитета у населения, а также устойчивость микобактерий туберкулеза к препаратам приводит к тому, что в городах проживает много хронических больных, не поддающихся лечению, а также не обследованных граждан. Инфицированность и заболеваемость детей становится очень высокой. А практически все население заражается палочкой Коха до 15-20 летнего возраста, а проявляться заболевание может спустя годы, десятилетия после инфицирования.
Следует учитывать, что коварство этого заболевания в том, что оно поражает не только легкие, но и любые органы человеческого организма и протекает малосимптомно, к тому же внелегочные формы крайне тяжело диагностируется. При инфицировании девочки в период роста и формирования половых органов, туберкулез может приводить к аномалиям развития матки и придатков, к нарушению гормонального фона, недоразвитию молочных желез (гипомастия), к полной непроходимости маточных труб, к нарушению функции яичников.
Коварство этой инфекции также и в том, что после инфицирования иммунитет справляется с микобактерией и очаги воспаления самостоятельно затихают. А при снижении иммунитета, при резком истощении, злоупотреблении диетами, сильном стрессе, в период полового созревания или гормональной перестройки, очень часто после родов — вновь может возникнуть рецидив. Причем рентгенография легких при этом у девочки или женщин может быть в норме.
В России сегодня медицина закрывает глаза на существующую проблему эпидемии туберкулеза, лекарственноустойчивых его форм. Диагностика внелегочных форм заболевания находится на чрезвычайно низком уровне, а ведь многие женщины могли бы успешно беременеть, если бы вовремя был обнаружен туберкулез и качественно пролечен.
Противотуберкулезные службы в регионах страны очень ограничены в финансировании и даже при обращении человека для диагностики, кроме манту, диаскинтеста, и рентгена, (исключающих только туберкулез легких), никакой тщательной диагностики в городах, далеких от Москвы и Санкт-Петербурга, не проводится, не хватает квалифицированных фтизиатров-гинекологов. А ведь туберкулез женских половых органов часто носит скрытый вялотекущий характер, дающий иногда ложноотрицательные результаты посевов (1 положительный из 3 отрицательных).
Если у женщины постоянно (или периодически во второй фазе менструального цикла) бывает субфебрильная температура тела 37-37,5, слабость, аллергические реакции, повышенное потоотделение, хронический сальпингит или сальпингоофорит, нарушение менструального цикла, анализы на скрытые инфекции дают отрицательные результаты, стойкое бесплодие по причине непроходимости маточных труб, возможно также наличие гипоплазии матки («детской матки») и проводимое лечение не дает эффекта- врач должен рекомендовать обследоваться в противотуберкулезном гинекологическом отделении (лучше в Санкт-Петербурге или Москве), чтобы исключить или подтвердить туберкулез женских половых органов.
- Операции в брюшной полости или органах малого таза — удаление аппендицита при его разрыве, операции на кишечнике, травмы брюшной полости, перитонит, спайки, образовавшиеся после любого хирургического вмешательства в брюшной полости
- Эндометриоз
- Аборты (осложнения), внутриматочные манипуляции, гидротубации маточных труб
- Внематочная беременность в прошлом
- Врожденные аномалии развития маточных труб
- Опухоли или полипы маточных труб
Риск развития непроходимости маточных труб по причине воспаления по клиническим наблюдениям составляет:
- После 1 эпизода воспалительного процесса в придатках матки риск патологии маточных труб составляет 12%
- После 2 эпизода – 35%
- После 3 воспалительного процесса — 75%
Если у женщины происходит острое, агрессивное воспаление придатков матки, может возникнуть необходимость удаления обеих или одной маточной трубы и конечно, при этом возникновение беременности естественным путем становится маловероятным или невозможным. Как лечить непроходимость маточных труб? На сегодняшний день такое прогрессивное направление в репродуктивной медицине как ЭКО, дает шанс всем женщинам познать радость материнства даже при отсутствии маточных труб.
При непроходимости маточных труб, симптомы, признаки могут отсутствовать, на общее состояние здоровья и самочувствие эта патология может не отражаться никаким образом. Бывают такие случаи, когда молодых женщина предохраняется, чтобы не забеременеть в периоды жизни, когда не планируют рождение детей, а когда приходит желание родить ребенка, отсутствие беременности и проведенная диагностика указывает на серьезные проблемы с маточными трубами.
Такое бывает, к сожалению, не редко. Женщина даже не догадывалась о такой патологии, потому что симптомов непроходимости маточных труб не было и серьезных проблем со здоровьем тоже. Однако, при хронических рецидивирующих воспалительных заболеваниях, а также при гидросальпинксе многие женщины испытывают следующие признаки непроходимости труб, которые могут быть при прочих патологических процессах женских половых органов:
- Для начала определяется есть ли регулярная овуляция у женщины — обычное УЗИ или трансвагинальное (с влагалищным датчиком), женщина может также производить измерение базальной температуры в течение нескольких циклов самостоятельно
- Затем половому партнеру следует сдать анализ спермы
Если спермограмма мужчины в норме, а у женщины регулярная овуляция, нормальное строение половых органов, отсутствуют признаки воспаления — скорее всего причиной бесплодия является непроходимость маточных труб. В этом случае показаны дополнительные инструментальные методы диагностики.
Понятно, что обычное трансвагинальное УЗИ определить проходимость труб не может. А вот специальное УЗГСС может дать общее заключение о том, проходимы трубы или нет. Недостатком такой диагностики является то, что это не точный метод, в отличие от диагностической лапароскопии или ГСГ. Однако, это очень быстрый и малотравматичный способ, не требующий ни наркоза, ни оперативного вмешательства (как при лапароскопии), ни радиационного облучения (ГСГ), поэтому исследование безопасно и его можно производить несколько раз.
Гидросонография происходит таким образом – перед процедурой врач в полость матки вводит стерильный физиологический или прочий раствор, для того, чтобы расправить стенки матки, сделать их более заметными на УЗИ. После этого врач определяет, куда вытекает введенная жидкость. При проходимости труб, жидкость вытекает из полости матки в трубы, а затем в брюшную полость и специалист это может увидеть с помощью УЗИ. Если маточные трубы непроходимы, то матка будет растягивается, а ее полость расширяться. Однако, при частичной непроходимости, спайках, прочих патологиях, наглядно увидеть картину состояния трубы при таком методе невозможно.
Этот метод проверки проходимости труб более информативен, нежели гидросонография, но его в последние годы используют значительно реже, чем раньше. Для диагностики туберкулеза женских половых органов – этот метод наиболее информативен. Суть процедуры в следующем: после местного обезболивания, врач вводит в полость матки контрастное вещество и производит несколько рентгеновских снимков через определенное время.
На снимках будут видны четкие контуры матки, затем по мере продвижения жидкости по трубам, будут видны и маточные трубы, а также протекание жидкости в брюшную полость при проходимости труб. В случае, если жидкость остановилась в каком-либо участке трубы, врач может зафиксировать ее непроходимость. Эта процедура должна осуществляться в 1 фазу менструального цикла во избежании облучения яйцеклетки.
Многие врачи находят этот метод и в какой-то мере лечебным, поскольку вводимый раствор оказывает промывающее действие. Однако, сегодня этот метод диагностики стали использовать реже еще и по причине, что эта процедура должна проводится только опытным врачом, также она не всегда приносит достоверные результаты ( в 15-20% случаев могут быть ложные результаты), когда из-за спазма трубы контрастное вещество не поступает в трубы.
Кроме того, ГСГ вредит состоянию женского здоровья из-за облучения, может вызвать обострение сальпингита и вызывает болезненные ощущения после процедуры. Тогда врачу приходится проводить тест повторно или использовать другие методы диагностики. ГСГ также не может диагностировать спайки в области яичников и эндометриоз.
Это на сегодняшний день один из самых популярных, информативных, точных методов не только диагностики, но и лечения женского бесплодия. При этом методе обнаруживается не только нарушение проходимости труб, признаки непроходимости маточных труб, но и прочие причины бесплодия, такие как эндометриоз, кисты яичников, поликистоз яичников и пр. Преимуществом такого метода является точность результатов и возможность устранение некоторых нарушений — рассекаются спайки, прижигаются очаги эндометриоза. Для того, чтобы определить непроходимость маточных труб через шейку матки врач вводит раствор, который проникает в трубы, а затем в брюшную полость.
Трансвагинальная гидролапароскопия — это осмотр состояния женских половых органов при помощи видеокамеры, как при лапароскопии, только через малый разрез во влагалище. Зачастую эту процедуру производят вместе с хромогидротурбацией, гистероскопией и сальпингоскопией, тогда это исследование носит название — фертилоскопией. Для определения причин бесплодия, и фертилоскопия, и трансвагинальная гидролапароскопия также эффективны, что и обычная лапароскопия, только менее травматичны и не дают осложнений.
Все из перечисленных методов диагностики проходимости труб могут быть ошибочными, не 100%, поэтому не стоит отчаиваться, вероятность забеременеть у женщины есть всегда, если у нее есть матка и хотя бы одна труба и яичник. Можно использовать современные методы противовоспалительной, рассасывающей терапии, а также лапароскопию и ЭКО.
Непроходимость труб бывает причиной только 25% всех случаев бесплодия, во всех остальных ситуациях невозможность зачатия вызвана эндометриозом, дисфункцией яичников, кистой яичника, полипами в матке, миомой матки, иммунологической несовместимости партнеров (то есть аллергией у женщины на сперму мужа), а также патологическими нарушениями в организме мужчины, или одновременными проблемами у обоих партнеров.
Когда определяется непроходимость маточных труб, прежде, чем начинать любое лечение, лечащий врач должен убедиться, что это единственная основная причина проблем с зачатием, а не комплекс прочих нарушений у женщины и ее мужчины. Стандартное комплексное обследование супружеской пары следующее:
- Есть ли у женщины регулярная овуляция
- Определение гормонального баланса у женщины
- Состояние слизистой матки
- Анализ качества спермы мужа- спермограмма (как сдавать, результаты)
Если будет установлено, что у женщины выработка фолликулов происходит регулярно, менструальный цикл не нарушен, гормональный фон также в норме, матка способна поддержать развитие плода, у мужчины нормальное качество спермы, и инструментальные методы диагностируют непроходимость, тогда специалисты могут рекомендовать консервативное и оперативное лечение.
- Консервативное — это курс противовоспалительной терапии при обнаружении воспалительного процесса придатков матки. Оно заключается в: курсе инъекций антибиотиков, курсе инъекций Лонгидазы, физиотерапии (электрофореза с рассасывающими препаратами и улучшающими местное кровообращение). Это будет эффективно, если лечение производится не позднее 6 месяцев после перенесенного аднексита и когда еще не развился выраженный спаечный процесс.
- Оперативное лечение по восстановлению проходимости труб показано женщине до 35 лет с регулярной овуляцией в случаях частичной непроходимости.
И даже такие серьезные меры не могут гарантировать успех, поскольку велика вероятность развития внематочной беременности, а также восстановление проходимости труб может быть недостаточно, если нарушена активность фимбрий, или если нарушается сокращение маточных труб.
Женщине после операции на маточных трубах в дальнейшем — при положительном тесте на беременность следует незамедлительно обратиться к врачу, чтобы выяснить местонахождение плодного яйца. Поскольку после воспалительных процессов и оперативного вмешательства риск внематочной беременности увеличивается в 5-10 раз.
В случаях, когда несколько видов различной диагностики подтверждают полную непроходимость, женщине, желающей иметь детей, следует не терять напрасно время на различные виды лечения непроходимости маточных труб, а готовиться к проведению ЭКО. Эта процедура на сегодняшний день становиться все более доступной и в ценовом плане (не более 150 тысяч рублей со всеми анализами и диагностикой), и в плане большого количества доступных центров с опытными специалистами и оборудованием для проведения операции. В сомнительных случаях или когда проходимость нарушена в одной из труб, возможно применение лапароскопии для устранения, если это возможно, имеющихся нарушений, непроходимости и спаек.
Сами по себе подобные операции не гарантируют ни зачатие, ни нормальное протекание беременности, поскольку наличие просвета совершенно не означает, что яйцеклетка сможет продвигаться по ним. Поэтому важно проведение дальнейшего физиотерапевтического, рассасывающего лечения, а также устранение возможных нарушений менструального цикла, гормонального фона.
При бесплодии из-за непроходимости маточных труб выбор лечения зависит также от возраста супругов, степени повреждения труб, дополнительных факторов бесплодия мужчины и женщины, а также от финансовых возможностей пары. Все же наиболее результативным, не очень дорогостоящим и более успешным, надежным методом признано сегодня ЭКО:
| ЭКО | Хирургическая операция | |
| Эффективность метода | для женщин до 35 лет 60% | для женщин до 35 лет в незапущенных случаях 40-70% в запущенных 15-20% |
| Риск внематочной беременности | 1-3% | 25-30% |
| Об успехе или неудачи становиться известно | через 2 недели | в течение года |
В чем заключается применение всех народных средств для лечения непроходимости маточных труб — в использовании растительных средств, лекарственных растений в виде тампонов, спринцеваний, приема внутрь настоев и настоек. Женщина должна понимать, что если маточные трубы закупорены, такие методы вряд ли дадут эффект, и будет упущено драгоценное время.
К примеру, нельзя использовать такое лекарственное растение как Боровая матка для зачатия при непроходимости труб (см. Показания к применению травы Боровая матка), так как повышается вероятность внематочной беременности, хотя при бесплодии по другим причинам ее рекомендуют в качестве народного средства.
А такой метод как спринцевании признано гинекологами как достаточно не безопасное средство самолечения, чреватое развитием дисбактериоза влагалища, повышения риска развития воспалительных заболеваний половых органов и риска повреждения влагалища, мочевого пузыря, шейки матки. (см. Как делать спринцевание и делать ли его вообще).
Любые лекарственные травы являются такими же медикаментами как и фармацевтические лекарства, с возможными токсическими поражениями, побочными действиями и противопоказаниями, к тому же в наш век обилия аллергических заболеваний, при наличии аллергического ринита или аллергического кашля, поллиноза, бронхиальной астмы, растительные препараты могут вызывать сильные аллергические реакции.
источник
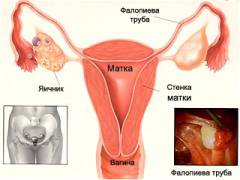
В то же время непроходимость маточных труб можно рассматривать и как отдельное заболевание. Это объясняется наличием характерных проявлений и симптомов, а также индивидуальным подходом к лечению.
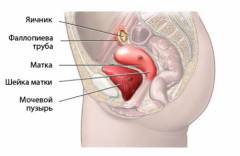
К придаткам матки обычно относят следующие анатомические структуры:
- маточные трубы;
- яичники;
- связки матки.
Маточные трубы представляют собой полые трубки, соединяющие полость матки с яичниками. Они располагаются по обе стороны от основания матки и расходятся в стороны. Основной функцией маточных труб является проведение созревшей яйцеклетки после овуляции от яичника в полость матки. При непроходимости маточных труб эта функция не осуществляется, и яйцеклетка остается в трубе непродолжительное время, после чего умирает.
Каждая маточная труба имеет следующие четыре отдела:
- Интрамуральный отдел – расположен ближе всего к матке и ограничен мышечными волокнами стенки матки.
- Перешеек – место, где маточная труба изгибается, а ее канал максимально сужается.
- Извилистый отдел – является наиболее длинным, канал трубы здесь расширяется по сравнению с перешейком. В норме именно в этом месте происходит встреча яйцеклетки и сперматозоидов.
- Воронка – специфическое расширение, снабженное специальными образованиями – фимбриями. Это бахромчатые отростки, соприкасающиеся с яичником.
Маточные трубы имеют несколько оболочек, каждая из которых выполняет определенные функции. Наиболее важными являются слизистая и мышечная оболочки. Слизистая оболочка снабжена специальными ресничками, которые обладают подвижностью. Они проталкивают яйцеклетку (или зиготу – оплодотворенную яйцеклетку) в направлении полости матки. Мышечная оболочка представлена гладкой мускулатурой. Она сокращается непроизвольно под действием гормонов и нервных импульсов. Продольные сокращения мышечной оболочки также способствуют попаданию яйцеклетки в полость матки.
Связки матки отвечают за ее фиксацию в полости малого таза и не выполняют каких-либо физиологических функций. При развитии спаечного процесса они могут растягиваться, деформируя матку и перекручивая маточные трубы. Это объясняет одну из причин возникновения трубной непроходимости.
В норме все части репродуктивной системы гармонично взаимодействуют между собой. Яйцеклетка, покинув яичник, на короткое время оказывается в тазовой полости. Там ее захватывают фимбрии в области воронки и направляют в просвет трубы. Пройдя все отделы маточных труб (на это может уйти от 2 до 24 часов), яйцеклетка оказывается в полости матки.
Заболевания, передающиеся половым путем, являются, пожалуй, наиболее распространенной причиной непроходимости маточных труб. В результате жизнедеятельности бактерий и вирусов в мочеполовом тракте развивается воспалительный процесс, который может повлечь самые разные последствия. Например, при остром воспалении просвет маточных труб может закрыться из-за отека слизистой оболочки. После стихания воспалительного процесса в полости матки могут остаться зарубцевавшиеся участки (внутриматочные спайки), которые также ведут к трубной непроходимости. Кроме того, многие инфекции (в первую очередь вирусные) повышают риск развития новообразований в матке. Миомы или полипы, вызванные инфекцией, могут в процессе своего роста перекрыть просвет маточных труб.
К инфекциям, передающимся половым путем, относятся:
- гонорея;
- токсоплазмоз;
- вирус папилломы человека;
- уреаплазмоз;
- микоплазмоз;
- сифилис;
- генитальный герпес.
При наличии любого из этих заболеваний риск развития непроходимости маточных труб у пациентки сильно возрастает. В основном, это происходит при условии хронизации инфекции, когда речь идет не об остром воспалении, а о структурных изменениях в тканях. Таким образом, своевременная диагностика и лечение заболеваний, передающихся половым путем, может предотвратить развитие трубной непроходимости в будущем.
Механические повреждения слизистой матки и маточных труб обычно являются следствием медицинских или диагностических манипуляций. Например, после проведения аборта методом кюретажа (выскабливания матки) в полости органа могут остаться спайки. Данное явление называется синдромом Ашермана и может быть причиной трубной непроходимости. Хоть спайки и не располагаются непосредственно в просвете труб, тяжи из соединительной ткани могут закрыть отверстия, соединяющие трубы с полостью матки.
В более редких случаях рубцы на слизистой оболочке матки образовываются после гистероскопии (обследование полости матки с помощью специальной камеры) или других диагностических процедур.
Нередко механические повреждения слизистой оболочки наблюдаются у пациенток, которые прибегали к методам внутриматочной контрацепции. В первую очередь, речь идет о спиралях, которые вводятся в полость органа для предотвращения беременности. Несмотря на то, что данные приспособления изготавливаются из специальных безопасных материалов, риск травмы все равно присутствует. Нередко повреждения получают при попытке самостоятельного введения или извлечения спиралей.
В ответ на механические повреждения развивается воспалительный процесс. Полость матки в норме не является стерильной. Это означает, что в ней обитает довольно большое количество условно-патогенных микробов. При здоровой слизистой оболочке эти микроорганизмы болезни не вызывают. Однако механическое повреждение делает ткани матки уязвимыми. После длительных и распространенных воспалительных процессов в полости органа могут оставаться спайки, которые, как уже говорилось выше, нередко способствуют трубной непроходимости.
Воспаление соседних с маткой органов является одной из самых частых причин развития трубной непроходимости. Дело в том, что большинство органов брюшной полости и таза покрыто специфической оболочкой – брюшиной. Она обладает рядом уникальных свойств, одним из которых является выделение фибрина в ответ на воспаление. Фибрин – это уникальный белок, способный в короткие сроки образовывать соединительную ткань. Таким образом, при интенсивных воспалительных процессах в брюшной полости может наблюдаться формирование тяжей из соединительной ткани. Они чем-то напоминают обыкновенные рубцы на поверхности кожи. Чем интенсивнее воспаление, тем более массивными и плотными будут образования.
В медицинской практике формирование соединительнотканных тяжей между внутренними органами в брюшной или тазовой полости называется спаечным процессом. С течением времени спайки набирают прочность, уплотняются и могут привести к деформации анатомических структур или нарушению нормального положения органов.
Спайки, вызывающие трубную непроходимость, могут образоваться в результате воспаления следующих органов:
- яичник (при кисте или новообразовании яичника);
- прямая кишка;
- нижние петли тонкого кишечника;
- аппендикс (при его тазовом положении);
- мочеточники;
- собственно, воспаление брюшины (перитонит, пельвиоперитонит).
Кроме того, спайки могут образоваться после проведения операций в брюшной полости или в полости малого таза. Даже если само вмешательство проводилось выше маточных труб, определенное количество жидкости (кровь, лимфа) остается. Она стекает между петлями кишечника в малый таз, провоцируя там специфическую реакцию брюшины с образованием фибрина и спаек.
Операциями, которые могут привести к спаечной непроходимости маточных труб, являются:
- миомэктомия (удаление миомы матки);
- перфоративный аппендицит;
- выскабливание полости матки (кюретаж);
- удаление кист яичника;
- операции по поводу внематочной беременности;
- разрыв кисты яичника;
- лапароскопические хирургические вмешательства;
- другие вмешательства на органах малого таза.
Спайки в области маточных труб могут прикрепляться непосредственно к стенке самой трубы, перекручивая ее, или пересекать трубу, вызывая боковое сдавливание. Результатом становится закрытие просвета маточной трубы с установлением непроходимости.
Помимо спаечного процесса нарушить проходимость маточных труб может и обыкновенное острое воспаление соседних органов. Одним из признаков воспалительной реакции является отек. Ткани переполняются кровью и лимфой из-за расширения капилляров, что ведет к сдавливанию соседних структур. Непроходимость маточных труб может установиться при остром воспалении прямой или сигмовидной кишки (непроходимость левой маточной трубы) или при остром аппендиците (непроходимость правой маточной трубы). Часто нарушается проходимость при специфическом осложнении аппендицита – аппендикулярном инфильтрате (пластрон). В этом случае воспаленный червеобразный отросток склеивается с соседними структурами, среди которых и правая маточная труба.
Как правило, непроходимость труб, развившаяся из-за острого воспаления, носит временный характер. Если после лечения и стихания воспаления в области маточных труб не остается спаек, то проходимость труб восстанавливается. В противном случае может потребоваться хирургическое лечение для рассечения образовавшихся спаек.
Обычно сдавливание маточной трубы извне обусловлено массивными новообразованиями в области малого таза. Чтобы привести к полному закрытию просвета трубы новообразование должно иметь как минимум 3 – 4 сантиметра. Редко может встретиться сдавливание трубы вследствие гематомы, абсцесса или кисты. Эти патологические образования обычно наблюдаются после перенесенных гинекологических операций.
Сдавливание трубы всегда происходит только с одной стороны. То есть женщины в таком случае сохраняют репродуктивную функцию. Тем не менее, подобные новообразования рекомендуется удалять, поскольку они могут в будущем осложнить течение беременности.
Функциональными расстройствами называются болезни или патологические состояния, которые не сопровождаются непосредственно закрытием просвета маточной трубы. Дело в том, что для попадания яйцеклетки в полость матки недостаточно, чтобы труба была проходимой. Как уже упоминалось выше, в передвижении яйцеклетки по трубе задействован еще ряд механизмов. В частности, речь идет о тонусе гладкой мускулатуры в стенке матки и о движениях специальных микроворсинок, которые выстилают просвет трубы.
Основными причинами функциональных расстройств являются:
- Изменения гормонального фона. Количество эстрогенов в крови влияет на множество различных процессов на разных уровнях репродуктивной системы. Одним из таких уровней является и слизистая оболочка, выстилающая просвет маточной трубы. При нормальном уровне эстрогенов ворсинки работают нормально, проталкивая яйцеклетку вдоль по трубе. При гормональном же дисбалансе они могут быть неактивными. Из-за этого яйцеклетка не попадет в полость матки.
- Нарушения иннервации. Нервная регуляция играет большую роль в проталкивании яйцеклетки по маточной трубе. В первую очередь, речь идет о поддержании тонуса гладкой мускулатуры. Циркулярные и продольные сокращения трубы способствуют движению яйцеклетки. При нарушениях иннервации различного происхождения этих сокращений не происходит, из-за чего могут наблюдаться симптомы трубной непроходимости. Причиной расстройства нервной регуляции может быть затяжной стресс, травмы в области таза и в поясничном отделе позвоночника, нейродегенеративные заболевания.
Хирургическая перевязка маточных труб – это тип хирургического вмешательства, при котором непроходимость трубы делается искусственно. Основной целью при этом является стерилизация. В литературе описаны различные способы создания искусственной непроходимости маточных труб. В зависимости от наличия определенных показаний или противопоказаний предпочтение будет отдано тому или иному типу хирургических вмешательств.
Различают четыре группы операций для создания искусственной непроходимости маточных труб:
- Методы перевязки и разделения. В данном случае будет проведена перевязка маточной трубы обыкновенным шовным материалом. При этом трубу обычно перевязывают в нескольких местах, после чего дополнительно рассекают скальпелем.
- Механические методы. Механические методы подразумевают искусственное введение механических препятствий в просвет трубы. Обычно для этого используются специальные силиконовые пробки или кольца. Для исключения внематочной беременности их устанавливают как можно ближе к телу матки (в 1 – 2 см от ее стенки).
- Теплоэнергетическое воздействие. В основе метода лежит склеивание стенок трубы на определенном промежутке. Для достижения такого эффекта используются специальные лазеры или электрокоагуляторы. С их помощью искусственно формируется слой соединительной ткани, закрывающий просвет трубы.
- Другие методы. В редких случаях для формирования рубца в просвете трубы туда вводят специальные склерозирующие препараты, которые стимулируют рост соединительной ткани.
Поскольку целью операций по перевязке маточных труб является стерилизация, восстановить детородную функцию в будущем очень сложно. Считается, что вероятность спонтанного восстановления не превышает 0,5%. Однако даже пациентки, которые обращаются за квалифицированной медицинской помощью после стерилизации, не всегда добиваются успеха.
Чаще всего искусственная перевязка труб является добровольным желанием пациентки. Однако в некоторых случаях помимо желания женщины показаниями к созданию искусственной непроходимости маточных труб могут быть некоторые заболевания. В первую очередь, это те патологии, при которых само наступление беременности может создать угрозу для жизни пациентки. Тогда операция проводится в профилактических целях.
Перевязка труб по медицинским показаниям проводится при следующих патологиях:
- тяжелые пороки развития и расстройства сердечно-сосудистой, дыхательной, мочевыделительной и нервной систем;
- злокачественные новообразования;
- некоторые заболевания крови.
Возможность искусственного создания трубной непроходимости в прошлом всегда должен иметь в виду врач-гинеколог. Если пациентка жалуется на определенные гинекологические симптомы, но не упоминает о стерилизации, это может ввести в заблуждение даже опытного специалиста. Результатом станут ошибки в диагностике и неправильное лечение.
В период внутриутробного развития, а именно на 4 – 5 неделе беременности, когда происходит развитие матки, труб и влагалища из мюллеровых ходов, любое вредное воздействие извне может привести к необратимым последствиям – врожденным аномалиям. Такое воздействие в медицине называют тератогенным фактором.
Тератогенные факторы можно разделить на две большие группы:
- внешние;
- внутренние.
Внешние тератогенные факторы связаны с воздействием окружающей среды на организм матери и ребенка. Если фактор влияет на организм матери, то следствием может явиться недостаточная выработка каких-либо веществ, необходимых для плода. Если же фактор влияет напрямую на развивающиеся ткани ребенка, то он может нарушить правильный процесс деления клеток.
К внешним тератогенным факторам относятся:
- Радиационное излучение. Радиация воздействует напрямую на ткани ребенка, легко проникая сквозь брюшные стенки матери. Излучение, состоящее из потока мельчайших частиц, бомбардирует развивающиеся клетки, замедляя их рост и даже изменяя генетическую структуру отдельных клеток.
- Медикаментозные препараты. Многие медикаменты проходят плацентарный барьер. Это означает, что они легко попадут из крови матери в кровь ребенка. Если данные препараты обладают цитостатическим действием, клетки перестанут делиться, что приведет к недоразвитию органов.
- Химические факторы. Химические факторы среды связаны в основном с профессиональными рисками, если мать во время беременности работала на производстве. Химикаты, обладающие цитостатическим действием, могут попасть в организм во время дыхания или при прямом контакте с кожей.
- Атмосферные факторы. Атмосферными факторами, которые могут повлиять на развитие ребенка является воздействие на организм матери чрезмерно высоких или низких температур, а также недостаток кислорода. На практике эти факторы встречаются довольно редко.
- Нерациональное питание. Нерациональное питание подразумевает дефицит витаминов и питательных веществ, которые во время беременности должны поступать в организм в больших количествах. При выраженной нехватке таких веществ рост и развитие плода замедляются, и ребенок не успевает полноценно развиться к моменту рождения.
К внутренним тератогенным воздействиям относятся все патологические изменения материнского организма. В первую очередь это касается болезней и патологических состояний, сопровождаемых нарушениями гормонального баланса. Это ведет к недостаточному питанию организма ребенка, замедлению кровотока в плаценте или спазму мышц матки.
Болезнями, представляющими особую опасность для плода во время беременности, являются:
- нервные расстройства (неврозы и стресс);
- анемия;
- внутриутробные инфекции (обычно, венерические);
- сердечная недостаточность, почечная недостаточность или печеночная недостаточность;
- гипертония (повышенное артериальное давление).
Одним из наименее изученных внутренних тератогенных факторов является наследственность. Наследственность предполагает наличие данного вида аномалии у ребенка, если им страдали ближайшие родственники по прямой линии (мама, бабушка).
Развитие трубной непроходимости вследствие вышеупомянутых воздействий является весьма распространенным феноменом. Вариантов изменений в строении трубы при этом существует много — от банального отсутствия органа (матка с одной трубой или вообще без труб), до отсутствия в стенке трубы мышечного слоя. Последнее также будет считаться непроходимостью, поскольку яйцеклетка не сможет попасть в полость матки из яичника. Аномалии развития фаллопиевых труб очень часто сопровождается аномалиями развития матки и влагалища, так как эти органы развиваются в один период из одних и тех же участков эмбриональной ткани.
Трубную непроходимость классифицируют по следующим критериям:
- сторона поражения;
- уровень закупорки просвета;
- степень закрытия просвета трубы;
- причина закупорки.
Поскольку маточные трубы являются парным органом, необходимо учитывать, какая именно из труб непроходима. Нередко между классификацией по сторонам поражения и причинами закупорки существует прямая связь.
В данной классификации выделяют два основных варианта непроходимости маточных труб:
- Односторонняя непроходимость. Односторонняя непроходимость не подразделяется на правую или левую, поскольку это не имеет особого значения для клинического течения болезни. Точное указание стороны поражения (правая или левая труба) необходимо лишь перед проведением хирургического вмешательства. Исходя из физиологии репродуктивной системы понятно, что при односторонней закупорке возможность зачатия остается, хотя и снижается примерно вдвое. Со здоровой стороны нет никаких препятствий для прохождения яйцеклетки от яичника к матке. С пораженной же стороны проход яйцеклетки невозможен. Из симптомов будет наблюдаться дисменорея (нерегулярные менструации). Периодические умеренные боли или тяжесть внизу живота может появляться лишь тогда, когда яйцеклетку выработал яичник с пораженной стороны, и она не попала в полость матки. Односторонняя непроходимость встречается значительно чаще двусторонней и нередко не требует обязательного хирургического лечения. К появлению такой непроходимости могут привести спайки или сдавливание маточной трубы извне (обычно опухолью), потому что эти структурные аномалии не симметричны.
- Двусторонняя непроходимость. При двусторонней непроходимости маточных труб клиническая картина будет более выражена. В этом случае ни от одного из яичников яйцеклетка не дойдет до полости матки. Двусторонняя непроходимость нередко сопровождается ощутимым дискомфортом и стабильной дисменореей или даже аменореей (отсутствие менструации длительное время). При таком варианте болезни говорят о трубном бесплодии. Возможной причиной может стать распространенный воспалительный процесс, затрагивающий слизистую оболочку обеих труб, или физиологические расстройства (нарушения иннервации, гормональные сбои). Двусторонняя непроходимость маточных труб встречается значительно реже, чем односторонняя.
Как уже упоминалось выше, каждая из маточных труб имеет 4 отдела. Непроходимость можно классифицировать в зависимости от того, на каком именно уровне закрылся просвет трубы. При этом также наблюдается некоторая зависимость от причин заболевания (для каждой из причин характерна непроходимость на каком-то определенном уровне). Данная классификация применяется в основном в хирургической практике, так как основная ее задача – правильно сориентировать хирурга во время операции.
По уровню закупорки просвета непроходимость маточных труб делится на 4 типа:
- Непроходимость интрамурального участка. При этом просвет закрывается в самом начале маточной трубы, фактически, еще на уровне стенки матки. Он может иметь место при спазме мышц матки или полипах в области дна матки. В обоих случаях перекрытым окажется как раз просвет трубы, выходящий в полость органа.
- Непроходимость перешейка трубы. В этом месте просвет закрывается при воспалении слизистой оболочки. Это объясняется тем, что даже в норме его ширина здесь не превышает 1 – 2 мм. Логично, что попадание различных инфекций на слизистую оболочку в этом месте вызовет временное закрытие просвета.
- Непроходимость в извилистой части. На этом уровне непроходимость может быть вызвана компрессией извне. Хотя ширина просвета трубы здесь больше, но из-за значительной длины этого участка патология нередко локализуется именно здесь.
- Непроходимость воронки. Данный тип болезни почти не встречается, потому что воронка сама по себе весьма широка. Непроходимость тут наблюдается крайне редко, при врожденных нарушениях развития.
Непроходимость маточной трубы вовсе не всегда подразумевает, что просвет закрыт полностью. С клинической точки зрения важно, может ли по трубе проходить хотя бы жидкость.
По степени закрытия просвета трубы различают два типа непроходимости:
- Частичная непроходимость. Частичная непроходимость представляет собой, скорее, не закрытие просвета трубы, а его сужение. Обычно его считают патологией в тех случаях, когда через место сужения не может пройти оплодотворенная яйцеклетка. Тогда она задерживается на этом уровне. Если же яйцеклетка еще не оплодотворена, то возможность ее оплодотворения не исключается. Сперматозоиды благодаря маленьким размерам и большей степени подвижности вполне способны проникнуть через суженный участок. Таким образом, частичная непроходимость труб нередко сопряжена с повышенным риском внематочной беременности.
- Полная непроходимость. При полной непроходимости речь идет о закрытии просвета без возможности проникновения даже жидкости. В таких случаях оплодотворение исключено, так как яйцеклетка и сперматозоиды не встретятся. Симптомы болезни будут более выраженными.
Как уже объяснялось выше, причин непроходимости маточных труб существует много. Для лечения принципиальным моментом является разделение всех этих причин на две большие группы.
Все причины непроходимости маточных труб можно разделить на следующие группы:
- Анатомическая непроходимость. В данном случае речь идет о любых видах закупорки просвета трубы — отек слизистой оболочки, новообразования в трубе, компрессия извне (опухолью или спаечным процессом). Все их объединяет наличие структурных изменений. В большинстве случаев показано хирургическое решение такой непроходимости (кроме воспаления слизистой оболочки, которое снимают медикаментозно).
- Функциональная непроходимость. Данный тип непроходимости характеризуется отсутствием структурных изменений. Как отмечалось выше, для попадания яйцеклетки в полость матки необходимо ритмическое и направленное сокращение мышц в стенках маточных труб. Кроме того, определенную роль играет направленное движение ворсинок, которыми выстлан просвет. При определенных болезнях или патологических состояниях эти механизмы проталкивания яйцеклетки не работают. Например, ритмичное сокращение мышц может отсутствовать из-за поражения нервной системы, в том числе при длительных стрессах. Движение же ворсинок слизистой оболочки в некоторой степени зависит от уровня эстрогенов в крови и может отсутствовать при гормональном дисбалансе. Таким образом, труба становится непроходимой для яйцеклетки, хотя ее просвет фактически открыт. Симптомы в данном случае будут минимальными, а лечение, преимущественно, медикаментозным.
Клинические проявления у пациенток с трубной непроходимостью могут быть следующими:
- симптомы при изолированной трубной непроходимости;
- симптомы при непроходимости, вызванной острым воспалением;
- симптомы при непроходимости, вызванной спаечным процессом;
- симптомы внематочной беременности.
Внематочная беременность, как правило, на ранних стадиях проявляется тянущими болями внизу живота и аменореей. Это объясняется постепенным ростом эмбриона в трубе и растяжением ее стенок. За помощью пациентки нередко обращаются лишь тогда, когда эмбрион достигает значительных размеров и уже не помещается в просвете трубы.
Поздними симптомами внематочной беременности могут быть:
- острые боли внизу живота;
- массивные кровотечения;
- болевой шок (резкое падение артериального давления);
- обмороки;
- нарушения мочеиспускания;
- повышение температуры (из-за разрыва маточной трубы и развития пельвиоперитонита).
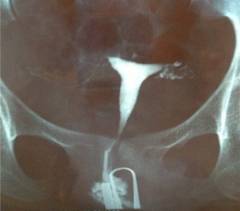
Основными методами, используемыми в диагностике непроходимости маточных труб, являются:
- УЗИ органов малого таза;
- эндоскопические методы;
- рентгеноконтрастные методы.
УЗИ (ультразвуковое исследование) тазовой полости производится с помощью специального аппарата, посылающего звуковые волны в толщу тканей. Метод основан на получении изображения путем приема отраженных от внутренних органов волн. При этом четкие границы между анатомическими образованиями получают из-за того, что каждая ткань имеет определенную плотность и способна отражать только определенное количество волн.
В процессе УЗИ особое внимание уделяется структурам, расположенным в непосредственной близости от маточных труб. Ведется поиск спаек или новообразований. При массивном отеке тканей или интенсивном воспалительном процессе специалист также отметит данные изменения. Аппарат дает возможность установить точные размеры и местоположение различных анатомических образований. Таким образом, врач получит данные для подтверждения или опровержения диагноза.
УЗИ является безболезненным и безопасным методом. Оно разрешено на любом сроке беременности и практически при любых хронических заболеваниях. Обследование длится обычно от 5 до 15 минут и дает незамедлительные результаты.
Эндоскопические методы обследования предполагают введение в полость матки (гистероскопия) или в полость таза (лапароскопия) специальной камеры на гибком проводе. С ее помощью врач обследует состояние внутренних органов. Преимуществом метода является то, что он дает неизмененную картинку – врач видит ткани вживую на специальном мониторе. Минусом является инвазивность обследования. Введение камеры может быть болезненным и требует применения местных обезболивающих средств. Перед процедурой пациентке могут назначить и седативные препараты (успокоительные).
Как правило, процедура длится около получаса, если камеру вводят через естественные отверстия организма (влагалище, шейкам матки). Если речь идет о введении камеры в полость таза, то для этого необходимо сделать несколько надрезов на передней брюшной стенке. Тогда процедура может затянуться.
С помощью эндоскопического обследования могут быть обнаружены следующие патологические процессы:
- спайки в полости таза или матки;
- врожденные дефекты развития маточных труб;
- перекруты труб;
- новообразования органов малого таза;
- острые воспалительные процессы;
- механические повреждения слизистой оболочки.
Рентгеноконтрастные методы – это совокупность методов, основанных на получении картинки с помощью рентгеновского излучения. При подозрении на непроходимость маточных труб рекомендуется проводить обследование с контрастом. Это особое вещество, которое на рентгеновском снимке отличается по цвету от других тканей. Как правило, рентгеноконтрастные вещества имеют равномерный белый цвет (более выраженный, чем костная ткань), в то время как ткани и полости организма представлены более затемненными участками.
Контраст вводят через специальный зонд в полость матки. При отсутствии механических препятствий жидкость проникает во все естественные отверстия, в том числе и в каналы маточных труб. Прекращение распространения контраста в какую-либо сторону говорит о закупорке протока трубы.
Преимуществом данных методов является их низкая стоимость и простота проведения. Результат является весьма достоверным и может быть получен в течение нескольких минут после процедуры.
Недостатками рентгеноконтрастных методов являются:
- Невозможность применения у беременных женщин (особенно на ранних сроках беременности). Причина в том, что излучение может нарушить процесс деления клеток эмбриона, что приведет к врожденным порокам развития.
- Относительно низкая информативность. Несмотря на то, что на снимке с контрастом хорошо визуализируется канал маточных труб, этот снимок не дает информации о характере патологического процесса. Точная постановка диагноза невозможна. Констатируется только сам факт непроходимости.
- Опасность аллергии. Некоторые рентгеноконтрастные вещества могут вызывать у пациенток аллергические реакции, вплоть до анафилактического шока.
Помимо вышеперечисленных трех основных методов диагностики врач может назначить и другие обследования. Они направлены не на поиск самой непроходимости, а на получении информации о возможных причинах этой непроходимости.
Второстепенными в диагностике непроходимости маточных труб являются следующие методы:
- лабораторный анализ крови и анализ мочи;
- бактериологический мазок из влагалища;
- анализ на гормоны.
Бактериологический мазок берется при подозрении на инфекции, передающиеся половым путем. Если эти инфекции вызвали острое воспаление, но еще не привели к структурным изменениям в слизистой оболочке, то для восстановления проходимости труб бывает достаточно провести курс антибиотикотерапии. Для определения чувствительности микробов к различным препаратам составляют антибиотикограмму. Она показывает, какие антибиотики будут наиболее эффективны в каждом отдельном случае.
Взятие мазка – это процедура практически безболезненная, при условии, что инфекция локализуется на уровне влагалища и шейки матки. Взятие пробы непосредственно из области маточной трубы возможно только с применением эндоскопических методов. Результаты анализа обычно получают через несколько дней после взятия мазка.
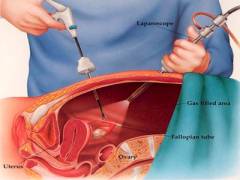
На выбор метода лечения маточной непроходимости влияют следующие факторы:
- Наличие выраженных симптомов и проявлений болезни. В первую очередь, к ним относят бесплодие, дисменорею и боли в животе. В таких случаях бороться с проявлениями болезни долгое время очень трудно и рекомендуется радикальное решение проблемы (хирургическое лечение).
- Угроза для жизни пациентки. Если на появление трубной непроходимости повлияли такие патологии как острое воспаление в брюшной полости или новообразования органов малого таза, то лечение должно быть не только радикальным, но и проведено в кратчайшие сроки.
- Наличие хронических заболеваний. Некоторые хронические заболевания, такие как, например, сердечная (почечная, печеночная) недостаточность или сахарный диабет могут быть противопоказаниями к хирургическому лечению.
- Желание пациентки. Поскольку непроходимость маточных труб нередко протекает без выраженных симптомов и не сильно беспокоит пациентку, ее желание проводить лечение может иметь решающее значение.
В целом существует два основных подхода к лечению непроходимости маточных труб. Первый — медикаментозный основан на воздействии лекарственных средств. Второй — хирургический предполагает радикальное лечение – операцию по восстановлению проходимости. В зависимости от причин, которые вызвали патологию у конкретной пациентки, врачи дают и соответствующие рекомендации.
Медикаментозное лечение при непроходимости маточных труб чаще всего направлено на устранение воспалительного процесса. При этом чрезвычайно важно начать лечение как можно раньше. Дело в том, что запущенные воспалительные процессы почти всегда сопровождаются дегенеративными изменениями слизистой оболочки. Если эти изменения имеются на момент начала лечения, то, вероятнее всего, непроходимость труб не удастся устранить медикаментозно.
Первым этапом в консервативном (безоперационном) лечении является исключение воздействия таких факторов как холод, повышенная влажность, инфекции мочеполовых путей. Последнее подразумевает воздержание от половых контактов на весь срок лечения.
Для консервативного лечения непроходимости маточных труб используют следующие группы препаратов:
- Противовоспалительные препараты. Противовоспалительные препараты назначаются при непроходимости маточных труб, вызванной воспалительным процессом (сальпингитом, аднекситом, и др.). Чаще назначаются следующие препараты: индометацин, аспирин, фенилбутазон, диклофенак, кортизон. Данные препараты обладают противовоспалительным, жаропонижающим и обезболивающим эффектом, и могут быть использованы как в виде суппозиторий (свечей), так и в виде таблеток.
- Антибактериальные препараты (антибиотики). Антибиотики назначают при выявлении бактериальной флоры, которая вызвала воспалительный процесс. Если не была проведена антибиотикограмма и врач не знает, к какому антибиотику чувствительны микробы, препарат назначают эмпирически. В таких случаях нередко используют канамицин, гентамицин, хлорамфеникол, тетрациклин, метронидазол. Эти препараты обладают широким спектром действия, то есть борются с микробами разных видов, что повышает шансы на успех.
- Гормональные препараты. Гормональные препараты назначают с целью лечения трофических и сосудистых нарушений, связанных с воспалительным процессом. Дело в том, что эти нарушения нередко напрямую связаны с гормональным дисбалансом (в основном, это касается уровня половых гормонов). Чаще такое лечение назначается при воспалении маточных труб, ассоциированном с нарушениями менструального цикла.
Дополнительно к основным группам препаратов могут быть назначены седативные препараты, витамины, препараты кальция, иммунотерапия с целью стимулирования защитных сил организма. Использование той или иной группы лекарств при консервативном лечении зависит от причины, вызвавшей непроходимость труб. Выбор препарата, его дозировку и длительность приема определяет лечащий врач (обычно, гинеколог или хирург). Поскольку стандартной схемы лечения при трубной непроходимости не существует, по ходу лечения необходимо будет регулярно посещать врача. Во время этих визитов он сможет оценить эффективность лечения и внести необходимые поправки.
Медикаментозный метод лечения нередко совмещается с физиотерапевтическими процедурами. Преимущество физиотерапии в том, что она бывает эффективной даже при хроническом воспалении и спаечных процессах, которые зачастую и являются причинами развития непроходимости маточных труб. На поздних стадиях болезни физиотерапевтические процедуры не могут привести к рассасыванию спаечного процесса, но они размягчают спайки, уменьшают воспалительный процесс, снимают острые симптомы.
В случае непроходимости маточных труб назначают следующие виды физиопроцедур:
- Бальнеотерапия благоприятно воздействует на реактивность организма (его способность борьбы с инфекцией) и уменьшает функциональные нарушения, возникшие вследствие воспалительного процесса. Показаны направления на курорты с сероводородными водами, хлоридными натриевыми водами, азотно-кремнистыми водами.
- Ультразвуковая терапия осуществляет своеобразный микромассаж клеток и тканей с помощью звуковых волн. Курс такого лечения обычно дает хороший обезболивающий эффект, растяжение и размягчение спаек, улучшение кровообращения тканей.
- Лекарственный электрофорез с применением солей кальция и магния, ферментных препаратов (лидаза), биогенных стимуляторов. При электрофорезе лекарства вводят в полость малого таза под действием электромагнитного поля. Это обеспечивает быстрый терапевтический эффект и снижает токсичность используемых лекарств для других органов и систем.
- Электростимуляция матки и придатков – это своеобразный массаж, при котором сокращение мышц происходит под действием электрических импульсов. Широко используются монополярные импульсы с частотой 12,5 Гц. Сила тока обычно ограничивается ощущениями безболезненной вибрации, о которых пациент сообщает самостоятельно. Продолжительность воздействия данной процедуры – до пяти минут, начиная с 5 — 7 дня менструального цикла. Длительность курса составляет 8 — 10 процедур.
- Гинекологический массаж. Целью массажа является улучшение кровообращения органов малого таза, растяжение и устранение спаек. Массаж рекомендуется совмещать с приемом противовоспалительных препаратов и другими физиотерапевтическими процедурами. При наличии острого воспалительного процесса или новообразованиях массаж противопоказан.
Если причиной непроходимости труб изначально была органическая проблема, то медикаментозное лечение не возымеет ощутимого и длительного эффекта. Тогда может потребоваться хирургическое вмешательство.
Хирургическое лечение в большинстве случаев является необходимым при лечении трубной непроходимости. Это объясняется тем, что лекарства борются в основном с функциональными расстройствами, в то время как проблемой чаще всего является механическое закрытие просвета трубы. Основной целью хирургического лечения в таком случае является устранение преграды.
Основными типами хирургического лечения непроходимости маточных труб являются:
- Лапароскопические методы. Данный тип операции проводится наиболее часто. Чтобы уменьшить риск для пациента хирурги пользуются специальным оборудованием. Оно вводится в полость малого таза трансвагинально (через влагалище), трансректально (через анальное отверстие) или через специально сделанные надрезы на передней стенке живота. Количество отверстий может быть различным (не менее трех), в зависимости от того, насколько велик плановый объем операции. Если в ходе хирургического вмешательства появляются новые данные о патологии или возникают непредвиденные осложнения, хирург может принять решение о переходе к лапаротомическому вмешательству.
- Лапаротомические методы. Лапаротомия предполагает рассечение передней брюшной стенки (обычно по средней линии). Ее преимуществом является несравненно больший простор для проведения лечебных манипуляций. Лапаротомия необходима, например, при развивающемся перитоните, или для удаления новообразований в брюшной или тазовой полости. После данного вмешательства у пациентки остается шрам. Кроме того, сроки восстановления после полостной операции значительно дольше, чем после лапароскопического вмешательства (не менее 4 – 5 дней при отсутствии послеоперационных осложнений).
- Реконструктивная хирургия. Реконструктивная хирургия при непроходимости маточных труб предполагает использование синтетических материалов. Она позволяет искусственно расширить просвет трубы. Однако из-за отсутствия единых требований к материалам и технике проведения операции говорить о надежности таких методов нельзя. Тем не менее, именно реконструктивная хирургия в ряде случаев является последней надеждой женщины на восстановление репродуктивной функции. К данному типу операций можно отнести и пересадку матки. В 2014 году был зарегистрирован первый случай успешных родов женщиной с пересаженной маткой.
При непроходимости маточных труб хирургическое вмешательство требуется не каждой пациентке. Дело в том, что сама операция нередко предполагает больший риск для здоровья, нежели сама патология. Вследствие этого пациентка должна внимательно прислушаться к мнению доктора относительно целесообразности хирургического лечения.
Основными показаниями к операции при непроходимости маточных труб являются:
- Бесплодие. Если женщина долгое время не может забеременеть, и в ходе обследования у нее была выявлена непроходимость маточных труб, операция, безусловно, нужна для восстановления репродуктивной функции.
- Спаечный процесс. Сформировавшиеся плотные тяжи из соединительной ткани деформируют орган и могут быть причиной длительных затяжных болей внизу живота. Такие спайки плохо поддаются лечению лекарствами или физиотерапевтическими методами. Исключение составляют пациентки, которых наличие спаек не беспокоит и у которых сохранилась репродуктивная функция.
- Новообразования в тазовой полости. Удалять рекомендуется как злокачественные, так и доброкачественные новообразования. В первом случае это помогает избежать распространения метастазов и напрямую связано с угрозой для жизни пациентки. Доброкачественные же образования имеют тенденцию к росту. Иногда они могут достигать нескольких килограммов веса. Всегда существует риск определенных осложнений, вызванных такими опухолями (малигнизация, сдавливание соседних органов).
- Внематочная беременность. При частичной трубной непроходимости возможно оплодотворение яйцеклетки в трубе и развитие внематочной беременности. Тогда существует риск профузных (очень интенсивных и массивных) кровотечений и разрывов стенок органа. Для предотвращения этих осложнений рекомендуется хирургически прерывать такую беременность.
- Острые воспалительные процессы. В редких случаях воспалительные процессы в области маточных труб не поддаются медикаментозному и физиотерапевтическому лечению. Тогда показано вскрытие брюшной полости для устранения очага воспаления. Нередко для этого приходится отрезать участок маточной трубы.
С технической точки зрения восстановление проходимости маточных труб может достигаться различными способами. Если причиной заболевания является сдавливание трубы извне, обычно достаточно удалить патологическое образование. Если причина непосредственно в органе, возможно удаление трубы полностью или ее пластика – замена канала трубкой из искусственных материалов. Крайней мерой является гистерэктомия – полное удаление матки вместе с трубами. После этой операции женщина безвозвратно теряет репродуктивную функцию. Показанием к гистерэктомии является угроза для жизни пациентки, связанная с профузным кровотечением или злокачественной опухолью.
После хирургического лечения реабилитационный период может длиться от нескольких дней до нескольких недель (в зависимости от типа операции и развития послеоперационных осложнений). Женщине при этом необходимо соблюдать постельный режим, ограничить физические нагрузки и следовать другим рекомендациям лечащего врача. Обычно непроходимость маточных труб удается успешно восстановить, и женщина вновь обретает возможность иметь детей.
В тех случаях, когда после операции репродуктивная функция заведомо не вернется, или шанс на это очень мал, пациентка должна подписать осведомленное согласие на проведение операции. Это юридический документ, который предполагает, что пациентка была осведомлена обо всех рисках, опасностях и последствиях, которые могли быть как при согласии, так и при отказе от хирургического лечения. Если на момент проведения операции пациентка не могла принять данное решение (была без сознания), согласие подписывает муж, родители или близкие родственники. Лишение женщины репродуктивной функции без данного документа расценивается как причинение тяжелого вреда здоровью и может стать поводом для судебного иска и возбуждения уголовного дела.
Обычно при непроходимости маточных труб народные методы лечения не имеют особого эффекта. Дело в том, что спринцевания настоями или отварами лечебных трав обладают терапевтическим эффектом в отношении слизистой оболочки влагалища и шейки матки. Их использование улучшает питание тканей, стимулирует обновление клеток слизистой оболочки, дает дезинфицирующий эффект. Проблема заключается в том, что если причиной непроходимости стала инфекция, то она уже поднялась до уровня маточных труб. Это значит, что ощутимых улучшений от спринцеваний не будет. В отношении же таких проблем как новообразования в малом тазу или спаечный процесс лекарственные растения бессильны.
Определенный эффект могут дать фитотерапевтические препараты на основе боровой матки. Это растение влияет на уровень эстрогенов в крови, что может способствовать скорейшему выздоровлению. Прием таких средств желательно согласовывать с лечащим врачом, так как они могут повлиять на действие других препаратов.
источник
