Термином «аппендицит хронический» обозначается заболевание с определенной клинической картиной, в основе которого лежат первичные или вторичные хронические воспалительные изменения в червеобразном отростке неспецифического характера.
Существуют три основные клинические формы хронического аппендицита.
Резидуальный, или остаточный, аппендицит возникает в результате обратного развития острого аппендицита. При этой форме в стенке червеобразного отростка могут быть обнаружены очаговые или диффузные морфологические признаки хронического воспаления.
Хронический рецидивирующий аппендицит протекает с периодическими обострениями и ремиссиями. Его появлению обычно предшествуют повторные приступы острого аппендицита и боли с правой стороны.
Эти формы имеют большое сходство, носят вторичный характер и нередко объединяются под названием хронического рецидивирующего аппендицита. В тех случаях, когда болезнь характеризуется постепенным бесприступным началом и течением, говорит о первично-хроническом аппендиците.
Хроническое течение аппендицита порой бывает сложно диагностировать, поскольку оно имеет сходные с другими заболеваниями желудочно-кишечного тракта и брюшной полости черты.
Признаки и симптомы хронического аппендидицита часто могут совпадать с признаками других заболеваний, хронической язвенной болезни, холецистита, пиелита.
Пациенты, страдающие хронической формой аппендицита, могут на протяжении довольно долгого времени страдать от часто повторяющихся приступов боли в правом боку. Каждый такой приступ может перейти в перитонит, что подразумевает немедленное обращение за медицинской помощью.
Основной симптом хронического течения заболевания – тупая боль, периодически возникающая во время ходьбы или при физических нагрузках. Кроме нее могут появляться тошнота и рвота, сопровождающийся сильной резью в животе жидкий стул. Повышение температуры для данного заболевания не характерно.
Для диагностики хронического аппендицита обязательно выполняют рентгенконтрастную ирригоскопию толстого кишечника, позволяющую выявить отсутствие или частичное заполнение барием слепого отростка и замедление его опорожнения, что свидетельствует об изменении формы аппендикса, деформации, сужении его просвета.
Проведение колоноскопии помогает отвергнуть наличие новообразований в слепой и толстой кишке, а обзорной рентгенографии и УЗИ – в брюшной полости.
Клинические анализы крови и мочи больного при хроническом аппендиците, как правило, без выраженных изменений.
При первично-хроническом аппендиците диагноз ставят методом исключения других возможных заболеваний органов брюшной полости, дающих схожую симптоматику.
Необходимо проводить дифференциальную диагностику хронического аппендицита с заболеваниями:
Колоноскопиия — это медицинский эндоскопический диагностический метод, во время которого врач осматривает и оценивает состояние внутренней поверхности толстой кишки при помощи эндоскопа.
Колоноскопия дает возможность увидеть слизистую кишечника и его перистальтику, исключить воспалительные заболевания кишечника, в т.ч. в слепой кишке, которая очень часто вызывают клинику, похожую на аппендицит. Аппендикс увидеть не возможно.
Хронический резидуальный (остаточный) аппендицит возникает после перенесенного острого приступа, закончившегося выздоровлением без оперативного вмешательства. В этих случаях, как правило, сохраняются все условия для возникновения повторной атаки заболевания (перегибы отростка, спайки, сращения и другие причины, затрудняющие опорожнение отростка). Если в анамнезе у больного приступы острого аппендицита повторялись, в таких случаях принято говорить о хроническом рецидивирующем аппендиците.
При установленном диагнозе хронического аппендицита и стойком болевом синдроме показано хирургическое лечение: удаление слепого отростка – аппендэктомия открытым способом или лапароскопическим способом. В ходе операции также выполняют ревизию органов брюшной полости для выявления других возможных причин болей в правой подвздошной области.
Операцию по удалению аппендицита (слепого отростка) назначают при упорных болях у пациента с ярко выраженной симптоматикой заболевания. Характерно то что после удаления аппендикса больному с диагнозом хронический аппендицит может назначаться антибиотикотерапия. Операция у больного с хроническим аппендицитом часто грозит осложнениями в виде образования спаек.
Если больной не испытывает сильных болей и симптомы смазаны, тогда врач может ограничиться лечение медикаментами, без оперативного хирургического вмешательства. Назначаются спазмолитические препараты, физиотерапия, мероприятия направленные на оздоровления всего желудочно-кишечного такта больного.
Врач некогда не решит делать операцию, если симптомы аппендицита не выражены, изменения в аппендиксе при хроническом аппендиците могут быть до такой степени невыраженными, что обнаружить их можно только лишь при морфологическом исследовании. Если будет удален здоровый аппендикс, это грозит только усилением болей у пациента.
На вопрос отвечает: врач высшей категории детский уролог Сумин А.И.
источник

Характерные особенности
Хронический аппендицит характеризуется вялотекущей формой воспаления аппендикса – червеобразного отростка слепой кишки. При этом аппендикс подвергается различного рода деформациям. На фоне хронического течения заболевания в аппендиксе могут образоваться спайки, рубцы, меняющие конфигурацию отростка, произойти разрастание грануляционной ткани, либо другие склеротические и атрофические изменения. Бывает, что аппендикс сращивается с близлежащими органами и тканями.
Врачи различают резидуальную (остаточную), рецидивирующую, а также первично-хроническую формы этого заболевания. При резидуальной хронической форме у больного когда-то произошел один приступ острого аппендицита, но воспалительный процесс быстро закончился, поэтому оперативного вмешательства не потребовалось. В случае рецидивирующей формы хронического воспаления аппендикса приступы время от времени повторяются, но клинические проявления выражены минимально и чередуются стадиями ремиссии. Наконец, первично-хроническая форма характеризуется отсутствием приступов, поэтому развивается постепенно.
Как правило, при хроническом течении аппендицита ярко выраженных симптомов не наблюдается. Обычно человек жалуется на умеренные боли приступообразного характера. Иногда в правой половине живота чувствуется несильная, но постоянная боль. Локализация болевого синдрома чаще всего происходит в подвздошной области или в районе пупка. Бывает, что боль распространяется в правое бедро пах, поясницу. Многое зависит от интенсивности воспалительного процесса и месторасположения червеобразного отростка.
При напряжении мышц, связанном с чиханием, кашлем, дефекацией, физической нагрузкой, болевые ощущения могут усиливаться. Нередко развиваются сопутствующие симптомы: тошнота, рвота, расстройство стула (диарея или запор), сильная боль при ректальном или гинекологическом обследовании, частые позывы к мочеиспусканию. Патологические проявления во время повторных приступов (при рецидивирующей форме заболевания) схожи с симптомами острого аппендицита.
Диагностика
В связи с тем, что клинические симптомы хронического течения аппендицита расплывчаты и смазаны, диагностика болезни вызывает определенные трудности. Легче всего диагностировать данный недуг в период повторных приступов (опять же при рецидивирующем типе). Тем не менее, опытный врач может обнаружить косвенные признаки аппендицита, протекающего в хронической форме, путем пальпации. О его наличии может говорить появление боли при прощупывании правой подвздошной области. Согласно медицинской терминологии, это так называемые положительные симптомы Ситковского, Ровзинга или Образцова.
Более точную картину, свидетельствующую о сужении просвета и деформации червеобразного отростка, покажет рентгеноконтрастная ирригоскопия толстого кишечника. Чтобы опровергнуть подозрения на наличие злокачественных опухолей и других новообразований в слепой кишке, а также брюшной полости, дополнительно назначают колоноскопию, ультразвуковое исследование и обзорную рентгенографию. Как правило, анализы крови и мочи характерных патологических изменений не показывают.
Конечно, при невыраженной симптоматике консервативное лечение во время хронического течения аппендицита может помочь. Это различные физиотерапевтические процедуры, прием спазмолитических и обезболивающих средств, препаратов, устраняющих расстройства кишечника. Но все-таки, чтобы навсегда избавиться от этого заболевания, необходима хирургическая операция. Удаление червеобразного отростка слепой кишки проводится методом аппендэктомии, либо лапароскопии. В последующем назначается антибиотикотерапия для предотвращения распространения воспалительного процесса в брюшную полость.
Что касается лечения народными средствами, то устранить ими хроническое течение аппендицита не удастся. Народные методы следует рассматривать, как вспомогательные средства, с помощью которых можно только улучшить пищеварение и ослабить симптомы заболевания. Таким образом, единственно верный способ лечения хронического аппендицита – это хирургическое вмешательство. Будьте здоровы!
источник

А скажите мне, уважаемые читатели моего сайта, кто Вам сказал, что у Вас хронический аппендицит? Хирург? Участковый терапевт? Гинеколог? А какие обследования Вам провели, чтобы поставить и подтвердить этот диагноз?
Я так думаю, что дело было так. Вас осмотрел гинеколог, уролог, терапевт, Вы сдали общеклинические анализы, прошли УЗИ, ну может быть еще рентгенографию кишечника (с пассажем бария). В результате этого ничего не нашли, а боли в правой подвздошной области сохраняются. А вот тут как раз и появляется он – хронический аппендицит. Ну вот, наконец-то поставили «правильный» диагноз.
Полегче Вам стало? Я думаю, нет. А что делать дальше? Чем лечиться? Может быть удалить этот хронический аппендицит? А если удалят, то будут ли сохраняться боли в подвздошной области?
Ну, хватит, а то запутаю Вас окончательно. Давайте почитаем статью.
Спешу всех огорчить, диагноза хронический аппендицит не существует. Хотя нет, обманываю, данный диагноз ставится только в одном единственном случае. В каком? Поговорим ниже.
Итак, Вас доставили в больницу с диагнозом острый аппендицит. После осмотра и обследования хирург может сказать Вам следующее:
- у Вас острый аппендицит и надо проводить операцию,
- у Вас аппендицит, но оперативное лечение на данном этапе не показано.
Как такое может быть? Значит, во втором случае, доктор обнаружил у Вас аппендикулярный инфильтрат без признаков перитонита. Данная патология лечится консервативно: противовоспалительная терапия, физиопроцедуры.

Вернемся к первому варианту ответа. Доктор взял Вас в операционную и после лапаротомии обнаружил плотный аппендикулярный инфильтрат. Разрушать его в данной ситуации опасно, т. к. это грозит повреждением органов, участвующих в образовании инфильтрата. Хирург проводит дренирование брюшной полости, затем также после операции проводится противовоспалительная консервативная терапия.
Что за штука такая аппендикулярный инфильтрат? Попытаюсь объяснить.
Когда начинается воспалительный процесс в червеобразном отростке, то организм человека пытается сделать так, чтобы локализовать и ограничить воспаленный орган от других органов. Это выглядит так: к червеобразному отростку «прилипает», «окружает» его слепая кишка, тонкая кишка, большой сальник, париетальная брюшина, иногда (у женщин) правые придатки матки.
Обычно все это можно пропальпировать через переднюю брюшную стенку в виде плотного, болезненного, неподвижного образования. Размеры его могут варьировать от 4-5 см до 10-12 см в диаметре.
Продолжим дальше. Итак, наконец, мы вылечили аппендикулярный инфильтрат консервативными методами. В брюшной полости он перестал пальпироваться.
А теперь внимание. Вот теперь, после того как Вы пролечились с диагнозом аппендикулярный инфильтрат, смело можно говорить всем, что у Вас хронический аппендицит.
И это все, спросите Вы? Нет, не все. Через 3-4 месяца после проведения обследования в плановом порядке, Вы можете (чтобы навсегда забыть об аппендиците) удалить червеобразный отросток. Надеюсь, с этим разобрались.
А вообще не помешает знать какие осложнения бывают после аппендэктомии. Ознакомиться с этим можно прочитав вот эту статью.
Перечислю некоторые из них:
— воспаление придатков матки справа,
— дивертикулез толстой кишки,
— тифлит (воспаление слепой кишки),
— баугинит (воспаление «клапана» между слепой кишкой и подвздошной),
— мезентериальный лимфаденит (воспаление лимфоузлов брыжейки тонкой кишки),
— растяжение мышц передней брюшной стенки, миозит и пр.
источник
Хронический аппендицит – вялотекущая форма воспалительного процесса в червеобразном отростке слепой кишки, чаще всего связанная с ранее перенесенным приступом острого аппендицита. Клиническая картина хронического аппендицита характеризуется дискомфортом, ноющими болями в подвздошной области справа, усиливающимися при физическом напряжении; тошнотой, метеоризмом, диареей или запором, мочепузырными, вагинальными или ректальными симптомами. Диагностика хронического аппендицита основана на исключении иных возможных причин данной симптоматики и может включать изучение анамнеза, проведение обзорной рентгенографии, ирригоскопии, колоноскопии, УЗИ и других дифференциально-диагностических исследований органов брюшной полости. Лечение хронического аппендицита при невыраженных проявлениях – консервативное, при стойком болевом синдроме показана аппендэктомия.
Хронический аппендицит, в отличие от его острой формы, достаточно редко встречающееся в гастроэнтерологии заболевание. При хроническом аппендиците на фоне вялотекущего воспаления могут развиваться атрофические и склеротические изменения в аппендиксе, разрастания грануляционной ткани, рубцы и спайки, приводящие к облитерации просвета и деформации отростка, его сращению с соседними органами и окружающими тканями.
Различают три формы хронического аппендицита: резидуальную, рецидивирующую и первично-хроническую. Резидуальная (остаточная) форма хронического аппендицита характеризуется наличием в анамнезе больного одного острого приступа, который закончился выздоровлением без оперативного вмешательства. При хронической рецидивирующей форме отмечаются повторные приступы острого аппендицита с минимальными клиническими проявлениями в стадии ремиссии. Ряд авторов выделяет также первично-хронический (бесприступный) аппендицит, развивающийся постепенно, без предшествовавшего ему острого приступа.
Резидуальная (остаточная) форма хронического аппендицита является следствием ранее перенесенного приступа острого аппендицита, купировавшегося без хирургического удаления отростка. При этом после стихания острых проявлений в слепой кишке сохраняются условия для поддержания воспалительного процесса: спайки, кисты, перегибы аппендикса, гиперплазия лимфоидной ткани, затрудняющие его опорожнение.
Нарушение кровообращения в пораженном слепом отростке способствует снижению местного иммунитета слизистой оболочки и активации патогенной микрофлоры. Рецидив аппендицита возможен, как в отсутствие его оперативного лечения, так и после субтотальной аппендэктомии при оставлении отростка длиной от 2 см.
Клиническая картина хронического аппендицита характеризуется преобладанием неявно выраженных, смазанных симптомов. Хронический аппендицит проявляется ощущением дискомфорта и тяжести, тупыми ноющими болями в правой подвздошной области, постоянными или возникающими эпизодически, после физической нагрузки и погрешностей в диете. Больные хроническим аппендицитом могут жаловаться на расстройства пищеварения: тошноту, метеоризм, запоры или понос. Температура при этом чаще остается нормальной, иногда по вечерам поднимается до субфебрильной.
При хроническом аппендиците могут наблюдаться и другие симптомы: мочепузырный (болезненное и частое мочеиспускание), вагинальный (боль при гинекологическом исследовании), ректальный (болевые ощущения при ректальном исследовании). Повторные приступы острого воспаления слепого отростка проявляются симптомами острого аппендицита.
Диагностика хронического аппендицита вызывает затруднения в связи с отсутствием объективных клинических симптомов заболевания. Легче всего диагностировать хронический рецидивирующий аппендицит, при этом очень важны данные анамнеза (наличие нескольких острых приступов). Во время очередного острого приступа ставится диагноз острого аппендицита, а не обострение хронического.
Косвенными признаками хронического аппендицита при пальпации живота могут быть локальная болезненность в правой подвздошной области, нередко положительный симптом Образцова, иногда – положительные симптомы Ровзинга, Ситковского.
Для диагностики хронического аппендицита обязательно выполняют рентгенконтрастную ирригоскопию толстого кишечника, позволяющую выявить отсутствие или частичное заполнение барием слепого отростка и замедление его опорожнения, что свидетельствует об изменении формы аппендикса, деформации, сужении его просвета. Проведение колоноскопии помогает отвергнуть наличие новообразований в слепой и толстой кишке, а обзорной рентгенографии и УЗИ – в брюшной полости. Клинические анализы крови и мочи больного при хроническом аппендиците, как правило, без выраженных изменений.
При первично-хроническом аппендиците диагноз ставят методом исключения других возможных заболеваний органов брюшной полости, дающих схожую симптоматику. Необходимо проводить дифференциальную диагностику хронического аппендицита с язвой желудка, болезнью Крона, синдромом раздраженного кишечника, хроническим холециститом, спастическим колитом, брюшной жабой, иерсиниозом, тифлитом и илеотифлитом другой этиологии (например, туберкулезной, злокачественной), болезнями почек и мочевых путей, гинекологическими заболеваниями, глистной инвазией у детей и др.
При установленном диагнозе хронического аппендицита и стойком болевом синдроме показано хирургическое лечение: удаление слепого отростка – аппендэктомия открытым способом или лапароскопическим способом. В ходе операции также выполняют ревизию органов брюшной полости для выявления других возможных причин болей в правой подвздошной области.
В послеоперационном периоде обязательно проводится антибиотикотерапия. Отдаленные результаты после оперативного лечения хронического аппендицита несколько хуже, чем после острого аппендицита, так как чаще отмечается развитие спаечного процесса.
Если у больного с хроническим аппендицитом отмечается невыраженная симптоматика, применяют консервативное лечение – прием спазмолитических препаратов, физиотерапевтические процедуры, устранение расстройств кишечника.
Макроскопические изменения в аппендиксе при хроническом аппендиците могут быть настолько невыраженными, что выявить их можно только при морфологическом исследовании удаленного отростка. Если слепой отросток оказался неизмененным, есть вероятность, что хирургическое вмешательство может еще более усугубить имеющийся болевой синдром, послуживший основанием для аппендэктомии.
источник
Хронический аппендицит – редкая форма вялого воспаления червеобразного отростка (аппендикса), которая развивается после перенесенного приступа острого аппендицита и сопровождается атрофическими и склеротическими изменениями стенки аппендикса. Заболевание чаще выявляется у женщин молодого возраста. У детей и пожилых людей практически не встречается.
Выделяют три формы хронического аппендицита:
- остаточная (резидуальная) форма – развивается после ранее перенесенного острого аппендицита, который закончился выздоровлением без проведения хирургического вмешательства;
- первично-хроническая форма – развивается медленно, без предшествующего приступа острого аппендицита. Некоторые специалисты ставят под сомнение его наличие, поэтому диагноз первично-хронического аппендицита ставится только при исключении наличия любой другой патологии, способной вызывать схожую клиническую картину;
- рецидивирующая форма – характерны повторно возникающие у пациента симптомы острого аппендицита, которые после перехода болезни в стадию ремиссии стихают.
В любой момент хронический аппендицит может перейти в острую форму, и несвоевременное выполнение хирургической операции в этом случае грозит развитием перитонита – потенциально опасного для жизни состояния.
Основная причина развития хронического аппендицита – это медленнотекущий инфекционный воспалительный процесс в червеобразном отростке.
Развитию первично-хронического воспаления способствуют нарушения трофики и иннервации стенки аппендикса, которые приводят к снижению местного иммунитета. В результате микроорганизмы, содержащиеся в кишечнике, провоцируют слабовыраженное воспаление, которое может длиться на протяжении многих лет, вызывая дискомфорт и болезненные ощущения в правой половине живота. При неблагоприятных условиях вялотекущий воспалительный процесс может резко активироваться, и тогда развивается острый аппендицит.
Вторично-хроническое воспаление является исходом острого воспаления червеобразного отростка. Если в силу тех или иных причин не было проведено хирургическое лечение острого аппендицита, в аппендиксе образуются весьма плотные спайки, уменьшающие его просвет. Это становится причиной застоя в червеобразном отростке содержимого кишечника, что и провоцирует длительный воспалительный процесс незначительной активности.
Рецидивирующая форма хронического аппендицита может быть обусловлена как первичным, так и вторичным хроническим воспалением. Периоды обострения заболевания провоцируются различными неблагоприятными факторами (стресс, переохлаждение, острые инфекционные заболевания), которые снижают общий иммунитет и тем самым создают предпосылки для усиления активности воспалительного процесса в червеобразном отростке.
Рецидивирующий хронический аппендицит в очень редких случаях развивается и после оперативного удаления аппендикса (аппендектомии). Это может произойти, если хирург оставил часть червеобразного отростка длиной более 2 см.
Симптоматика хронического аппендицита смазана, а иногда может и вовсе отсутствовать (в периоды ремиссии при рецидивирующей форме). Обычно пациенты жалуются на периодически возникающие ноющие тупые боли в правой подвздошной области. Боли небольшой интенсивности, но могут усиливаться под влиянием грубых погрешностей в диете, интенсивных физических нагрузок.
Другими симптомами хронического аппендицита являются:
- метеоризм;
- запоры, чередующиеся с поносами;
- тошнота;
- повышение температуры тела в вечернее время до субфебрильных значений (37,1 – 37,9 °С).
У женщин симптомом хронического аппендицита бывает боль, возникающая в момент механического воздействия в области тела матки, например, при половом акте или гинекологическом осмотре при помощи вагинального зеркала.
Боли, возникающие в момент проведения ректального обследования предстательной железы, могут являться симптомом хронического аппендицита у мужчин.
Хронический аппендицит также может сопровождаться развитием мочепузырных проявлений – частых и болезненных мочеиспусканий.
При обострении хронического аппендицита у пациентов развивается клиническая картина, соответствующая острому аппендициту.
Диагностика хронического аппендицита довольно сложна, так как объективные клинические симптомы заболевания отсутствуют. Определенную помощь в диагностике оказывают данные анамнеза – указание пациента на один или несколько перенесенных им приступов острого аппендицита.
Косвенными признаками хронического аппендицита могут являться слабоположительные (вне обострения) симптомы Ситковского, Ровзинга, Образцова, а также наличие зоны локальной болезненности в правой подвздошной области.
Хронический аппендицит чаще выявляется у женщин молодого возраста. У детей и пожилых людей практически не встречается.
При подозрении на хронический аппендицит выполняют ирригоскопию (рентгенография толстого кишечника с применением контраста). При этом выявляются следующие изменения:
- сужение просвета и деформация червеобразного отростка;
- неполное заполнение его просвета контрастом;
- замедленное опорожнение (выведение контраста).
Для исключения новообразований в толстой и слепой кишке показано проведение колоноскопии, а также ультразвукового сканирования и обзорной рентгенографии брюшной полости.
Лабораторная диагностика хронического аппендицита малоинформативна, так как в клинических анализах крови и мочи изменения обычно не выявляются, или они связаны с какой-либо другой патологией.
Дифференциальная диагностика хронического аппендицита проводится со следующими заболеваниями:
Если диагноз хронического аппендицита не вызывает сомнений и у больного отмечается стойкий болевой синдром, проводят аппендэктомию – операцию по удалению червеобразного отростка лапароскопическим или традиционным (открытым) способом.
При сомнении в наличии хронического аппендицита от выполнения аппендэктомии следует воздержаться, так как удаление неизмененного отростка в дальнейшем обычно лишь усугубляет выраженность болевого синдрома, послужившего основанием для хирургического вмешательства.
Лечение хронического аппендицита с невыраженной симптоматикой консервативное. Пациентам назначают спазмолитические и противовоспалительные препараты, физиотерапевтические процедуры.
Длительно протекающий хронический аппендицит приводит к развитию спаечного процесса в брюшной полости, что, в свою очередь, может стать причиной кишечной непроходимости.
В любой момент хронический аппендицит может перейти в острую форму, и несвоевременное выполнение хирургической операции в этом случае грозит развитием перитонита – потенциально опасного для жизни состояния.
Прогноз при своевременном лечении хронического аппендицита благоприятный.
Специальных мер профилактики хронического аппендицита не существует. Необходимо придерживаться здорового образа жизни (правильное питание, отказ от вредных привычек, занятия спортом, соблюдение режима труда и отдыха), что позволяет повысить активность иммунной системы и тем самым снизить риск воспалительного процесса в червеобразном отростке.
Видео с YouTube по теме статьи:
Образование: окончила Ташкентский государственный медицинский институт по специальности лечебное дело в 1991 году. Неоднократно проходила курсы повышения квалификации.
Опыт работы: врач анестезиолог-реаниматолог городского родильного комплекса, врач реаниматолог отделения гемодиализа.
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Во время чихания наш организм полностью прекращает работать. Даже сердце останавливается.
В течение жизни среднестатистический человек вырабатывает ни много ни мало два больших бассейна слюны.
Американские ученые провели опыты на мышах и пришли к выводу, что арбузный сок предотвращает развитие атеросклероза сосудов. Одна группа мышей пила обычную воду, а вторая – арбузный сок. В результате сосуды второй группы были свободны от холестериновых бляшек.
Согласно исследованиям ВОЗ ежедневный получасовой разговор по мобильному телефону увеличивает вероятность развития опухоли мозга на 40%.
Желудок человека неплохо справляется с посторонними предметами и без врачебного вмешательства. Известно, что желудочный сок способен растворять даже монеты.
Раньше считалось, что зевота обогащает организм кислородом. Однако это мнение было опровергнуто. Ученые доказали, что зевая, человек охлаждает мозг и улучшает его работоспособность.
Вес человеческого мозга составляет около 2% от всей массы тела, однако потребляет он около 20% кислорода, поступающего в кровь. Этот факт делает человеческий мозг чрезвычайно восприимчивым к повреждениям, вызванным нехваткой кислорода.
Работа, которая человеку не по душе, гораздо вреднее для его психики, чем отсутствие работы вообще.
Для того чтобы сказать даже самые короткие и простые слова, мы задействуем 72 мышцы.
Большинство женщин способно получать больше удовольствия от созерцания своего красивого тела в зеркале, чем от секса. Так что, женщины, стремитесь к стройности.
Человек, принимающий антидепрессанты, в большинстве случаев снова будет страдать депрессией. Если же человек справился с подавленностью своими силами, он имеет все шансы навсегда забыть про это состояние.
На лекарства от аллергии только в США тратится более 500 млн долларов в год. Вы все еще верите в то, что способ окончательно победить аллергию будет найден?
Общеизвестный препарат «Виагра» изначально разрабатывался для лечения артериальной гипертонии.
Если бы ваша печень перестала работать, смерть наступила бы в течение суток.
Ученые из Оксфордского университета провели ряд исследований, в ходе которых пришли к выводу, что вегетарианство может быть вредно для человеческого мозга, так как приводит к снижению его массы. Поэтому ученые рекомендуют не исключать полностью из своего рациона рыбу и мясо.
В каждом уголке нашей страны можно найти такое место, куда съезжаются сотни туристов, чтобы увидеть невероятную красоту. Остров град Свияжск – это одна из досто.
источник
Хронический аппендицит — это хроническое воспаление червеобразного отростка, отходящего от слепой кишки. Данное заболевание встречается достаточно редко и наблюдается гораздо реже, чем острый аппендицит.
В древности аппендицит был известен, как «воспалительная опухоль» или «подвздошные нарывы». Это заболевание считалось смертельным, причем больные умирали в муках. Лишь с развитием и становлением хирургии аппендицит превратился в рутинную болезнь, избавиться от которой можно в любом хирургическом отделении.
С развитием теории эволюции на аппендикс многие ученые стали смотреть, как на ненужный человеку орган, без которого вполне можно обойтись. Это привело к тому, что количество операций по поводу удаления аппендикса неоправданно возросло. Однако после того как были открыты его функции, доктора стали придерживаться более умеренной позиции и сегодня все более активно звучат голоса ученых за сохранение аппендикса и консервативное лечение аппендицита с помощью антибиотиков.
Червеобразный отросток отходит от слепой кишки и располагается практически в самом начале толстого отдела кишечника. Чаще всего он располагается справа и книзу от пупка, однако иногда может обнаруживаться и слева при соответствующем расположении желудочно-кишечного тракта. При микроскопическом исследовании аппендикса было выявлено, что в нем содержится большое количество лимфоидной ткани.
В нижней части живота слева у некоторых людей можно обнаружить еще один отросток — дивертикул Меккеля, который образуется в подвздошной кишке и находится на расстоянии 10 –100 см ее длины от аппендикса и слепой кишки. По этой причине воспаление этого дивертикула (особенно если он располагается недалеко от червеобразного отростка) может напоминать картину острого или хронического аппендицита.
-
Лимфопоэз и иммуногенез. Именно эти функции аппендикса дали право считать этот отросток органом иммунной системы, а многие исследователи называют его «кишечной миндалиной».
- Размножение кишечной палочки с последующим расселением по кишечнику.
- Регуляция функции заслонки, отделяющей тонкую кишку от толстой.
- Секреторная (вырабатывает амилазу).
- Гормональная (синтез перистальтического гормона).
- Антимикробная. Некоторые исследователи выяснили, что аппендикс выделяет специальное антимикробное вещество, действие и назначение которого пока до конца не понятны.
Различают следующие виды хронического аппендицита:
- Первично-хронический аппендицит. В этом случае причины возникновения воспаления точно не установлены, и ряд авторов вообще считают такую форму заболевания несуществующей. Такой диагноз устанавливается лишь после тщательного обследования и исключения какой-либо другой патологии органов живота.
- Вторично-хронический аппендицит. Он может быть:
- резидуальным — возникает после острого аппендицита, который не был прооперирован,
- рецидивирующим — периодически возникают повторные приступы острого аппендицита с минимальным количеством симптомов между ними.
Рецидивирующий аппендицит может развиться даже после удаления аппендикса по поводу острого аппендицита, если осталась его культя более 2 см длиной.
Развитию хронического воспаления в аппендиксе способствуют кисты, спайки, гиперплазия лимфоидной ткани, перегибы аппендикса, нарушение кровообращения в данном органе.
- Боль. Как правило, это периодические жалобы со стороны пациента на боли в подвздошной или околопупочной области. Эти боли могут быть периодическим или постоянными, чаще всего носят умеренный характер и иррадиируют в правое бедро, пах, поясницу. Усиление болей происходит при повышенной физической нагрузке, кашле, чихании, дефекации, погрешностях в диете.
- Диспепсические расстройства. Во время обострения могут быть тошнота, рвота.
- Нарушение стула. При хроническом аппендиците часто наблюдается понос или запор.
- Нормальная температура тела. Хронический аппендицит, как правило, не сопровождается повышением температуры или достигает субфебрильных значений по вечерам.
- Относительно хорошее общее состояние. Обычно отсутствуют такие симптомы, как общая слабость, повышенная утомляемость и т. п.
- Дискомфорт и тяжесть справа внизу живота.
- Наличие синдромов органов малого таза:
-
мочепузырный — частое и болезненное мочеиспускание,
- ректальный — болезненность в области прямой кишки, особенно при ректальном исследовании,
- вагинальный — боли при половом акте, гинекологическом обследовании.
Во время осмотра хирург может обнаружить при пальпации живота небольшое раздражение брюшины, выявить положительный симптом Образцова (усиление болей при поднятии в положении лежа выпрямленной в колене правой ноги).
Во время обострения может развиться классическая картина острого аппендицита. Тогда появляются:
- Интенсивные боли в животе.
- Повышение температуры.
- Белый, обложенный налетом язык.
- Сухость во рту, тошнота.
- Положительные симптомы Аарона, Бартомье-Михельсона, Басслера и т. д.
Диагноз хронического аппендицита ставится на основании клинической картины, характерных жалоб, а также дополнительного лабораторно-инструментального обследования:
- Анализ крови (общий)— незначительное повышение лейкоцитов.
- Анализ мочи (общий) — норма (необходим для исключения патологии со стороны мочевыделительной системы).
- УЗИ брюшной полости — обнаружение абсцесса или кист аппендикса, исключение патологии органов малого таза и т. д.
- Компьютерная томография — исключение опухолей данной области.
- Диагностическая лапароскопия — визуальная оценка состояния аппендикса.
- Рентгеноконтрастная ирригоскопия — диагностика деформации, формы отростка, сужения его просвета.
Дифференциальную диагностику проводят с такими заболеваниями, как:
-
язва желудка или 12-перстной кишки,
- спастический колит,
- хронический холецистит,
- болезнь Крона,
- иерсиниоз,
- илеотифлит,
- цистит,
- проктит,
- вагинит.
Лечением острого и хронического аппендицита занимаются преимущественно абдоминальные хирурги или хирурги общего профиля.
Если острый аппендицит лечится преимущественно хирургическим путем, то относительно хронического аппендицита единой тактики пока не разработано, поэтому хронический аппендицит лечат как консервативным способом, так и с помощью операции.
Заключается в приеме противовоспалительных, антибактериальных препаратов, а также противоспастических средств.
Дает хороший эффект в случае развития вторично-хронических форм хронического аппендицита, однако может оказаться неэффективным при первично-хронической форме заболевания. Особенно рекомендуют удалять воспаленный отросток при наличии спаек, рубцовых изменений в стенке аппендикса, а также в первом триместре беременности.
В настоящее время аппендицит удаляют классическим и эндоскопическим способом.
Нельзя греть область живота, употреблять наркотики, слабительные средства, алкоголь. Накануне рекомендуется легко поужинать и ничего не есть в день проведения операции.
Типичная аппендэктомия. Хирургом в правой подвздошной области делается разрез, затем червеобразный отросток выводится в операционную рану, перевязывается его брыжейка, а дальше отсекается сам аппендикс. Культя отростка зашивается специальным видом швов (кисетный, Z-образный) и погружается в слепую кишку.

Лапароскопическая аппендэктомия. В стенке живота делаются небольшие проколы, через которые затем вводятся эндоскопические инструменты и производится отсечение аппендикса и извлечение его наружу.
Транслюминальная апендэктомия. Это относительно новый способ удаления червеобразного отростка, когда эндоскопические инструменты вводятся через разрез:
- в стенке желудка — трансгастральная аппендэктомия,
- в стенке влагалища — трансвагинальная аппендэктомия.
В этом случае отсутствуют швы на коже, а выздоровление проходит намного быстрее.
После операции на рану накладываются швы, которые снимаются на 10-е сутки или рассасываются самостоятельно. Первые дни возможна болезненность в области послеоперационной раны, которая проходит после приема обезболивающих средств. Также после операции на некоторое время назначаются антибиотики, дезинтоксикационные препараты, проводятся перевязки.
Как правило, рекомендации хирургов сводятся к следующему:
- Постельный режим и голод первые 12 часов после операции.
- Разрешается сидеть после 12 часов с момента операции и мизерными глотками пить воду с лимоном.
- Через сутки можно вставать и ходить.
Очень важно в первые дни после удаления аппендикса придерживаться специальной диеты:
1–2 день после операции (№0а). Пища жидкая, желеобразная, полностью исключаются кашицеобразные и пюреобразные блюда, сметана, цельное молоко, виноградный и овощные соки, газированные напитки. Разрешается обезжиренный ненаваристый мясной бульон, фруктовый кисель, сладкий отвар шиповника, желе. Прием пищи небольшими порциями (до 300 г), 7–8 раз за сутки.
3–4 день. Разрешается употреблять слизистые супы из крупы, жидкую протертую рисовую или овсяную кашу, паровой омлет из белка, нежирное мясное или рыбное пюре, сырое яйцо.
С 5–7 день (стол №1). Можно протертые супы, мясные и рыбные протертые блюда, овощное и фруктовое пюре, кисломолочные напитки, белые сухари, печеные яблоки.
С 8-го дня пациенту разрешается перейти на общий стол №15 (исключаются острые, слишком жирные продукты, алкоголь).
Срок, когда можно вернуться к привычному образу жизни зависит от вида аппендэктомии и характера течения послеоперационного периода: после эндоскопических вмешательств заживление проходит быстрее. В среднем физическая нагрузка ограничивается на 2 месяца, затем разрешается бег, плаванье, верховная езда, а поднятие тяжестей — лишь через 3–6 месяцев. От посещения бани или сауны воздержаться минимум 3–4 недели.
- Преобразование в острый аппендицит с последующим хирургическим лечением.
- Возникновение аппендикулярного инфильтрата. В этом случае его лечат консервативно, используя холод, противовоспалительные, обезболивающие препараты и антибиотики, физиотерапевтические средства. После затихания воспаления рекомендуется удалить аппендикс через 2–4 месяца.
- Абсцесс аппендикулярного инфильтрата. Лечится оперативным путем (вскрытие и дренирование гнойника, а после излечения — удаление отростка через несколько месяцев).
- Образование спаек. Лечится физиотерапевтическими методами, а также хирургическим способом.
Чаще всего признаки хронического аппендицита исчезают после удаления отростка. Однако в тех случаях, когда аппендикс оказался практически неизмененным, то боль и прочие симптомы после операции могут только усилиться.
У детей хронический аппендицит практически не встречается. В подростковом возрасте вероятность развития хронического аппендицита увеличивается, если уже имелся приступ острого аппендицита, который не был пролечен хирургическим путем.
Беременность в силу постепенного смещения органов брюшной полости может спровоцировать обострение симптомов хронического аппендицита, поэтому в случае планирования беременности рекомендуют заранее удалить аппендикс.
источник
- Острый аппендицит – это воспаление червеобразного отростка.
- В течение жизни риск развития аппендицита составляет около 7%;
- Развивается во всех возрастных группах;
- Немного чаще аппендицит встречается среди мужчин.
- Аппендицит у женщин встречается реже.
- При аппендиците у детей чаще показано хирургическое лечение.
- Растяжение аппендикса, напоминающее глаз быка (диаметр более 7 мм);
- Слепой пальцевидный конец;
- Утолщение стенки (более 3 мм);
- Воспаление оболочек аппендикса;
- Околокишечный выпот вокруг слепой кишки или инфильтрация жировой ткани.
При УЗД исследовании буду такие признаки аппендицита:
- Растянутый аппендикс проявляется как гипоэхогенная двухслойная лента;
- Осторожное надавливание над аппендиксом вызывает боль;
- Гипоэхогенная негомогенная структурированная зона в области аппендикса наводит на мысль о перфорации с формированием перицекального абсцесса;
- Усиление сигнала при цветной допплерографии;
- При остром воспалении наличие воздуха в аппендиксе не характерно;
- Ретроцекальный аппендицит может быть замаскирован воздухом в слепой кишке;
- Точность в постановке диагноза для опытного исследователя составляет более 90%, использование этого метода позволяет значительно снизить количество аппендэктомий при отсутствии морфологических признаков аппендицита.
- Утолщенный аппендикс с воспалительной инфильтрацией окружающей жировой ткани;
- Воспаление аппендикса визуализируется в 30-40% случаев;
- Кишечная непроходимость в терминальном отделе подвздошной кишки развивается при тяжелом воспалении или перфорации;
- Воспаленный аппендикс лучше определяется после внутривенного введения контраста;
- КТ предпочтительнее УЗИ для выявления перфорации, особенно при ретроцекальном расположении аппендикса.
- Утолщение аппендикса
- Аппендикс и воспаленная окружающая жировая клетчатка выраженно усиливаются после внутривенного введения контраста, особенно в режиме подавления сигнала от жировой ткани
- Перфорация с формированием абсцесса визуализируется особенно хорошо;
- Применяется у беременных женщин и молодых пациентов, когда данных УЗИ недостаточно.

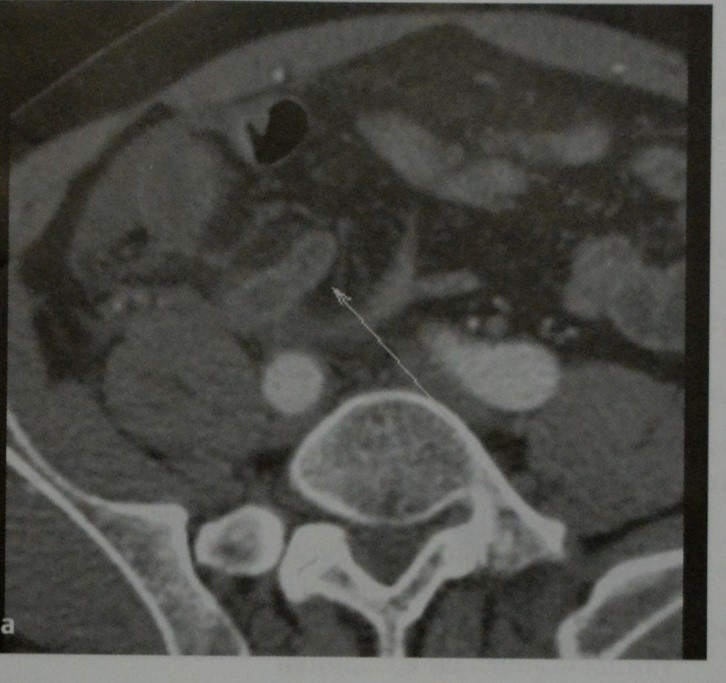
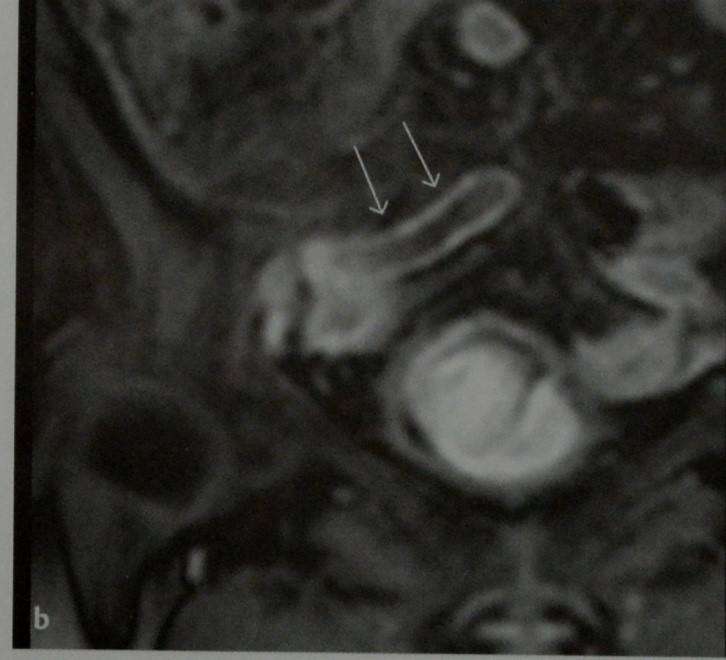
а, b Аппендицит. Расширенный аппендикс, усиленно накапливающий контраст при КТ (а) и МРТ (b).

a) Абсцесс в области дна мочевого пузыря (звездочка); b) Утолщенный усиленный аппендикс, сообщающийся с полостью абсцесса (стрелка).
- Боль в околопупочной области, перемещающаяся в правую половину живота
- Тошнота
- Рвота
- Лихорадка
- Болезненность в точке Мак-Бернея при пальпации
- Визуальные данные очень важны, так как только у 60% больных наблюдается классическая клиническая картина.
- Аппендэктомия (удаление аппендикса)
- Большие абсцессы нуждаются в чрескожном дренировании в определенных случаях.
- У острого аппендицита хороший прогноз при своевременном хирургическом лечении и отсутствии послеоперационных осложнений.
- Выявление аппендицита является показанием для хирургического лечения
- Требуется исключить другие причины абдоминальной боли, при которых возможно консервативное лечение.
Брыжеечный лимфаденит
— Увеличение лимфатических узлов
— Легкое утолщение стенки терминального отдела тощей и слепой кишки
Болезнь Крона
— Выраженное утолщение стенки терминального отдела з подвздошной кишки
— Подавление перистальтики в терминальном отделе подвздошной кишки
— Утолщенная кишечная стенка накапливает контраст
— Нормальный размер аппендикса
— Область выше гонад болезненна при надавливании датчиком
— Неравномерное утолщение стенки кишки, распространяющееся на слепую кишку
Опухоль аппендикса
— Неравномерное утолщение стенки кишки, распространяющееся на слепую кишку
Слепокишечный дивертикулит
— Дивертикулы в восходящей ободочной кишке
— Перидивертикулит в жировой ткани
— Циркулярное утолщение стенки слепой кишки
Воспаление сальниковых отростков толстого кишечника
— Окружающие толстую кишку жировые узелки с воспалительным венчиком
- Диаметр более 7 мм не может рассматриваться как единственный симптом аппендицита;
- Спавшаяся подвздошная кишка может быть ошибочно принята за аппендикс.
Звоните нам по телефону 7 (812) 241-10-64 с 7:00 до 00:00 или оставьте заявку на сайте в любое удобное время
источник
3)Может ли причиной таких болей быть воспаление придатков или почки?Если да,то как определить?
Еще боли отдают в поясницу.
Не по «скорой» — а на очном осмотре у хирурга. Алгоритм обследования будет определен на основании объективного осмотра.
Осматривал не только хирург по «скорой»,но и в поликлинике.Результат:»Острого аппендицита нет».Больше ничего не сказал.
диагноз хроническрго аппендицита выставляется после исключения всей остальной патологии или после операции(гистологами). если боли иррадиируют в поясницу, то в момент болей необходимо выполнить УЗИ почек и ОАМ, взятый катетером. при исключении почечной колики и гинекологии, необходимо полечить люмбалгию-остеохондроз позвоночника, если не поможет-колоноскопия.
Исключение другой паталогии делали на основании анализов крови,УЗИ(Смотрели только область аппендикса и желч.пузырь)+хирург.
Сейчас опратилась в другой центр для повторного проведения всех анализов.
Насчет ганикологии,был проведен осмотр геникологом,все нормально по этой части.
диагноз СРК еще более мифический, чем хронический аппендицит.
Если диагноз СРК еще более мифический, чем хронический аппендицит,то как его распознать?
И что Вы думаете насчет сделанного мной сегодня УЗИ?
в экстренной больнице мною проводился ретроградный анализ историй болезни, после получения заключения патолого-анатомов. уверенности быть не может, но, если вы исключили всё остальное, то велика вероятность того, что виной боли был отросток.
если же боль сохранится, то вы будете изнать, что это не аппендицит.
подскажите, почему у меня серфер под ником
Проводился ретроградный анализ после получения заключения патолого-анатомов,и каков итог?
Как вы считаете,мне стоит сделать рентген с барием? Я давно уже хотела его сделать,но получила отказ.Сказали,что я худая для этой процедуры(Рост 165см.,вес 50кг.),что это большое облучение.
Я пока еще не исключила все остальное,еще предстоят анализы.К тому же есть две возможных причины болей:песок в правой почке и воспаленный кишечник с правой стороны.
1. Если это все-таки хронический аппендицит,может ли он несколько дней болеть, потом неделю, к примеру, не болеть? Переодически?
2. И еще, у меня проблемы с кишечником (СРК) и хронический гастрит, могут ли эти заболевания давать такие симптомы?
1. Может.
2. СРК может быть причиной таких болей.
Остается неясным, каким образом Вам поставлен такой диагноз. СРК является «диагнозом исключения», т.е. прежде, чем поставить такой диагноз, терапевт (подчеркиваю — терапевт) должен провести исследования по исключению всего спектра гастроэнтерологической патологии.
Диагноз «хронический аппендицит» также вызывает удивление по той причине, что единственным достоверным методом его постановки является ирригоскопия, которая у Вас, насколько я понял, не выполнялась (да и само существование такого диагноза подвергается сомнению).
Советую найти грамотного терапевта или гастроэнтеролога.
1. Как вы считаете,мне стоит сделать рентген с барием? Я давно уже хотела его сделать,но получила отказ.Сказали,что я худая для этой процедуры(Рост 165см.,вес 50кг.),что это большое облучение.
2. К тому же есть две возможных причины болей:песок в правой почке и воспаленный кишечник с правой стороны.
1. Во-первых, очень странная причина для отказа. Во-вторых, «рентген с барием» — что это? Ирригоскопия или рентгеноскопия ЖКТ с пассажем бария?
2. Все это просто слова. «Песок в почке» и «воспаленный кишечник» — это не диагнозы.
То, что Вы пишете, наводит на мысль, что доктор, который Вас обследует, не знает, что он хочет найти, и поэтому диагностический поиск носит характер поиска «по наитию».
Назначались ли колоноскопия, ирригоскопия? Какие исследования мочи проводились по факту «песка в почке» (данное УЗИ-заключение в большинстве случаев тоже весьма сомнительно).
1. Может.
2. СРК может быть причиной таких болей.
Остается неясным, каким образом Вам поставлен такой диагноз. СРК является «диагнозом исключения», т.е. прежде, чем поставить такой диагноз, терапевт (подчеркиваю — терапевт) должен провести исследования по исключению всего спектра гастроэнтерологической патологии.
Диагноз «хронический аппендицит» также вызывает удивление по той причине, что единственным достоверным методом его постановки является ирригоскопия, которая у Вас, насколько я понял, не выполнялась (да и само существование такого диагноза подвергается сомнению).
Советую найти грамотного терапевта или гастроэнтеролога.
1. Во-первых, очень странная причина для отказа. Во-вторых, «рентген с барием» — что это? Ирригоскопия или рентгеноскопия ЖКТ с пассажем бария?
2. Все это просто слова. «Песок в почке» и «воспаленный кишечник» — это не диагнозы.
То, что Вы пишете, наводит на мысль, что доктор, который Вас обследует, не знает, что он хочет найти, и поэтому диагностический поиск носит характер поиска «по наитию».
Назначались ли колоноскопия, ирригоскопия? Какие исследования мочи проводились по факту «песка в почке» (данное УЗИ-заключение в большинстве случаев тоже весьма сомнительно).
Насчет поиска грамотного терапевта или гастроэнтеролога,этим я и занимаюсь))
СРК мне поставили на основании УЗИ и анализа крови(сама была удивлена),больше было похоже на то,что просто сказали,что бы что-то сказать.
Ирригоскопию и колоноскопию мне не делали и не предлогали сделать.
Да,рентгеноскопия ЖКТ с пассажем бария.Мне тоже показалась эта причина странной для отказа,но как я ее не уговоривала сделать(по направлению терапевта),она отказывалась.
Анализ мочи далали,но потеряли его(:oopss:),да,да именно ПОТЕРЯЛИ анализы мочи и крови на биохимию.:angry:
источник
Хронический аппендицит (ХА) – редкая форма воспаления аппендикса, приводящая к его атрофическим изменениям. Характеризуется вялым течением и скудной симптоматикой. Является следствием ранее перенесенного острого аппендицита, после которого остаются изменения в виде спаечных процессов с соседними тканями и рубцов. Возникает в 5–15% из всех случаев аппендицита. Одинаково часто поражает мужичин и женщин.
Принято выделять три формы хронического аппендицита:
- хронический резидуальный (остаточный);
- хронический рецидивирующий;
- первично-хронический.
Резидуальный характеризуется единственным приступом в анамнезе, рецидивирующий – двумя и более. Первично-хронический диагностируют редко, и не все специалисты согласны с такой формулировкой. Такой вид хронического аппендицита развивается не остро, а постепенно. Острого приступа в анамнезе нет.
После острых приступов аппендицита возникают спайки, рубцы, деформации, что усложняет самоочищение аппендикса. Нарушение кровообращения в этом участке приводит к активации патогенов. Это и поддерживает воспалительный процесс, хронизируя аппендицит.
Условно можно выделить три стадии:
- Сильные боли, появляющиеся остро и внезапно исчезающие, либо невыраженные болезненные ощущения, но длящиеся дольше.
- Повторный приступ либо переход в хроническую форму.
- Постепенная прогрессия заболевания и нарастание клинических симптомов с последующим утяжелением состояния и развитием осложнений.
Хронический аппендицит может развиваться по-разному.
Клиническая картина стертая и скудная. Симптомы хронического аппендицита у мужчин не отличаются от симптомов хронического аппендицита у женщин. Сначала отмечается чувство дискомфорта в правой подвздошной области. Могут возникнуть ноющие боли, особенно после поднятия тяжестей.
Далее могут появляться расстройства пищеварения – диарея или запоры, тошнота, повышенное газообразование. Температура поднимается редко, иногда – субфебрилитет (до 38 °C) по вечерам.
Также могут наблюдаться вагинальные, ректальные и урологические симптомы.
Диагностика хронического аппендицита нередко бывает затруднительной потому, что заболевание не имеет специфических клинических проявлений, патогномоничных признаков. В рецидивирующей форме болезнь диагностировать проще. Врач полагается на результаты физикального (физического) обследования, клинико-анамнестические данные (наличие ранее возникавших острых приступов) и инструментальное исследование – рентгеноконтрастную ирригоскопию.
Общий план диагностики хронического аппендицита:
- Сбор анамнеза.
- Исключение соматических заболеваний органов брюшной полости и малого таза, проявления которых могут быть ошибочно приняты за симптомы хронического аппендицита. По показаниям – исследование почек, урография, ректальное и вагинальное обследование и т.д.
- Исследование органов дыхания (по показаниям – рентгеноскопия).
- Обследование сердечно-сосудистой системы, что включает измерение пульса, артериального давления (по показаниям – ЭКГ).
- Физикальное обследование живота, включающее пальпацию и перкуссию с целью обнаружения аппендикулярных проявлений.
- Измерение температуры.
- Общий анализ крови и мочи, хотя результаты этих анализов зачастую не имеют выраженных изменений.
- Визуализационные методы.
При возникновении повторного острого приступа диагностируют не обострение хронического, а острый аппендицит.
Пальпация – один из методов физикального исследования.
- Обращает внимание болезненность в правой подвздошной области, а также напряжение мышц, являющееся рефлекторной реакцией защиты на механическое воздействие болезненного участка.
- Болезненность в точке МакБёрни при небольшом постукивании пальцем.
- Чтобы выявить болезненность глубоко залегающего очага, выполняется бимануальная пальпация. Для получения более точной информации необходимо одной рукой фиксировать и подавать к другой, пальпирующей руке, орган.
Если картина хронического аппендицита типична (что бывает нечасто, в отличие от острого), то оперируют без предварительного рентген-исследования. Визуализационные методы используются при неясном диагнозе. Это может быть обзорная рентгенография, сонография, компьютерная томография, контрастное исследование желудочно-кишечного тракта.
После острых приступов аппендицита возникают спайки, рубцы, деформации, что усложняет самоочищение аппендикса.
В случае с хроническим аппендицитом в обязательном порядке требуется проведение рентгеноконтрастной ирригоскопии толстого кишечника, по результатам которой можно судить о состоянии аппендикса. Колоноскопия позволяет исключить наличие онкопатологий в слепой кишке и толстом кишечнике, а рентгенография и ультразвуковая диагностика – в брюшной полости.
Дифференцируют хронический аппендицит от следующих заболеваний:
- Заболевания мочеполовой системы. Почечная колика, нефролитиаз, пиелиты, пиелонефриты.
- Гинекологические нарушения. Внематочная беременность, кистомы яичников, апоплексия яичника, воспалительные процессы в органах женской половой системы.
- Патологии желчного пузыря и поджелудочной железы. Панкреатиты, холециститы, желчнокаменная болезнь.
- Заболевания кишечника. Энтериты, энтероколиты, илеиты, дивертикулиты, острая кишечная непроходимость, онкопатологии кишечника, синдром раздраженного толстого кишечника.
- Заболевания желудка. Гастриты, язвенные болезни, отравления.
- Иные патологии, симулирующие ХА. Например, заболевания сердечно-сосудистой системы, плевриты, долевые пневмонии, пельвиоперитонит, туберкулезный мезоаденит.
Во многих случаях показано хирургическое лечение посредством открытой аппендэктомии либо при помощи лапароскопии. Во время операции осматриваются прочие органы брюшной полости на наличие иных причин болей. В период восстановления назначают антибиотики. Высока вероятность развития спаечных процессов.
Если же симптоматика практически не выражена, достаточно консервативных методов – назначение спазмолитиков, физиотерапии. Видимых изменений отростка врач может не обнаружить из-за слабой выраженности. В таких случаях осуществленная операция может ухудшить состояние и усилить боли, которые стали основанием к проведению аппендэктомии.
Патогенез хронического аппендицита сложен, потому диагностика затруднительна. Пережив один или несколько приступов, человек не обращается к врачу, в то время как у него развивается ХА. Риск летального исхода велик, особенно у людей старше 60 лет. У них более стертая клиническая картина, чем у пациентов других возрастов. Могут развиться следующие осложнения:
- на начальном этапе наблюдается инфильтрация воспалительного экссудата около пораженного отростка;
- абсцесс, перитонит;
- на поздних стадиях развивается сепсис, попадание инфекции в системный кровоток, распространение на близлежащие органы.
У детей болезнь протекает тяжелее, чем у взрослых. При этом диагностика сложна в силу морфо-физиологических особенностей растущего организма. Гнойно-воспалительные процессы быстрее распространяются по брюшной полости по причине недостаточного развития сальника и лимфоидной ткани аппендикса. Из-за анатомических особенностей отростка у детей закупорка происходит чаще, чем у взрослых.
Во многих случаях показано хирургическое лечение посредством открытой аппендэктомии либо при помощи лапароскопии.
Симптомы хронического аппендицита либо стерты, либо вовсе отсутствуют. Диагностика у беременных особенно затруднена по причине смещения органов. Воспаление может существенно повлиять на мать и ребенка, потому в большинстве случаев при подозрении на аппендицит показана госпитализация и оперативное лечение.
У людей старше 65 лет признаки практически не выражены, потому длительное время игнорируются больными. Главная особенность ХА у пожилых состоит в том, что степень поражения аппендикса и выраженности клинических проявлений не соответствуют друг другу.
Зачастую боль незначительная, температура нормальная (иногда – субфебрилитет), обтурации отростка не происходит, при глубокой пальпации болей практически нет. Данные лабораторных исследований крови в большинстве случаев демонстрируют значительный сдвиг лейкоцитарной формулы влево.
Прогноз условно благоприятный. На хороший исход стоит надеться, если заболевание было правильно диагностировано, а лечение проведено своевременно. Риск осложнений зависит от формы аппендицита, длительности и характера течения. Смертность составляет 0,07%, а осложнения развиваются у каждого десятого.
Во избежание хронизации аппендицита следует обращаться к врачу после первого перенесенного приступа, не затягивать с лечением.
Видео с YouTube по теме статьи:
источник
 Лимфопоэз и иммуногенез. Именно эти функции аппендикса дали право считать этот отросток органом иммунной системы, а многие исследователи называют его «кишечной миндалиной».
Лимфопоэз и иммуногенез. Именно эти функции аппендикса дали право считать этот отросток органом иммунной системы, а многие исследователи называют его «кишечной миндалиной». мочепузырный — частое и болезненное мочеиспускание,
мочепузырный — частое и болезненное мочеиспускание, язва желудка или 12-перстной кишки,
язва желудка или 12-перстной кишки,