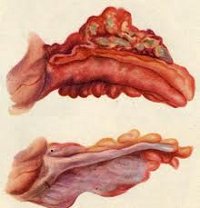
Аппендицит – это самое распространенное острое воспалительное заболевание полости живота. Оно может возникнуть в любом возрасте, как у детей, так и взрослых. Название болезни происходит от сходства воспаленной части толстой кишки с обыкновенным дождевым червем. Отросток имеет продолговатую форму, рельефом похож на толстую кишку и примыкает к слепой кишке.
Аппендицит может встречаться в острой форме или переходить в хроническую форму. Основным симптомом является боль в правой нижней области живота. Воспаление может возникнуть в любом возрасте, но чаще наблюдается во второй и третьей декаде жизни. Эта болезнь в два раза чаще поражает мужчин.
- острый аппендицит – проявляется внезапной болью в правой стороне живота, которая усиливается при чиханье, кашле, может излучать в сторону половых и мочевыводящих путей. Сопровождается головокружением, рвотой, запором, вздутием живота, легкой лихорадкой.
- хронический аппендицит – при этой форме заболевания возникает чувство разбитости, боли в животе, нарушения прохождения каловых масс; эти симптомы появляются через несколько месяцев после острой формы. Больной охотнее лежит на правом боку с подогнутыми ногами, температура тела слегка повышена и сердцебиение учащенное.
«Забитый» просвет толстой кишки является причиной развития бактериальной инфекции, следствием чего может быть:
- острый простой аппендицит;
- флегмона;
- гангренозный дерматит;
- перфорация аппендикса, что приводит к образованию абсцессов или перитониту.
Среди причин аппендицита выделяют, прежде всего:
- закрытый кишечный просвет (например, каловым камнем);
- наличие паразитов;
- бактериальные и вирусные инфекции;
- у детей, гипертрофия лимфоидной ткани.
Симптомы могут варьироваться в зависимости от анатомического расположения аппендикса. Чаще всего он находится в правой подвздошной ямке, редко между петлями кишечника, в тазу. Главный симптом воспаления – боль.
Сначала пациент ощущает общую болезненность живота, которую часто определяет как боль вокруг пупка или в верхней части живота. Через несколько часов боль концентрируется справа внизу живота. Кашель усиливает боль. В то же время больной испытывает отвращение к пище, тошноту, его часто рвет. Отвращение к пище – это очень важный симптом: если, несмотря на боль пациент продолжает питаться, это ставит диагноз воспаления аппендикса по сомнение.
Однако, встречаются нестандартные симптомы. Например, иногда боль сразу начинается в правой нижней части живота, иногда ощущается только болезненность при нажатии, иногда преобладают симптомы непроходимости кишечника: вздутие живота, ощущение тяжести в кишечнике, запоры, слабая перистальтика.
Близость расположения воспаленного отростка к мочеточникам или мочевому пузырю может вызвать желание помочиться и частое мочеиспускание. Бывает, что смещение аппендикса в сторону таза вызывает болезненность при исследовании через прямую кишку. В обследовании пациента отмечается, высокая температура тела (38-39°C и учащенное сердцебиение).
У детей процесс воспаления отростка протекает гораздо быстрее, и поэтому необходима быстрая диагностика и начало хирургического лечения, чтобы избежать серьезных осложнений. У пожилых людей симптомы могут быть неспецифическими, умеренно выраженными, но все же часто во время операции обнаруживается гангренозный аппендицит или перфорация.
Первым и, одновременно, очень грозным осложнением аппендицита является перфорация болезненно измененного отростка. Чаще всего это происходит на вторые или третьи сутки заболевания. Проявляется внезапной, сильной болью, учащением пульса и усилением интенсивности симптомов, возникающих из-за раздражения брюшины.
В случае, когда перфорированный аппендикс находится в спайках внутри брюшной полости, образуется околоотростковая инфильтрация. В свою очередь, перфорация брюшной полости вызывает диффузный перитонит. Он проявляется болезненностью всей поверхности покрытий живота.
При естественном течении болезни, в течение недели такие симптомы, как асцит, гиперемия и отек исчезают. Однако, образовавшаяся остается.
Еще одним возможным осложнением является появление околоотростковых абсцессов. Абсцесс представляет собой совокупность гноя и бактерий, частично или полностью отделенную от поврежденных тканевых структур. Абсцесс формируется при инфильтрации. Его сопровождает повышение температуры тела до 39-40°C, значительноt учащение пульса, лейкоцитоз (15 тысяч/мм 3 ).
Несмотря на то, что аппендицит является одной из частых причин хирургического вмешательства, диагностика этого заболевания может быть иногда затруднена даже для опытного врача. Основой диагностики является клиническое состояние пациента, а не дополнительное тестирование. Однако, функциональное исследование очень полезно в дифференциальной диагностике, ибо оно в состоянии показать другие патологические процессы, происходящие в брюшной полости, которые могут вызывать аналогичные симптомы.
Женщины с симптомами боли в брюшной полости, должны быть обследованы гинекологом для исключения возможных изменений в области репродуктивного органа. Также возможно проведение лапароскопии для того, чтобы отличить острое воспаление отростка от, например, кисты яичников, внематочной беременности или воспаления придатков. Но она применяется только в особых случаях, когда имеются клинические проявления, обосновывающие решение об операции.
Острый аппендицит требует быстрого хирургического вмешательства. Воспаление червеобразного отростка является основной причиной воспаления брюшины. Однако, процедуру удаления аппендицита хирурги считают одной из самых простых операций. Любая задержка выполнения операций может привести к очень тяжелым осложнениям. Аппендиктомия, то есть оперативное удаление аппендикса, может быть выполнена с использованием классических или лапароскпических методов.
Лапароскопическая операция связана с экономией времени пребывания в хирургическом отделении, редкими абсцессами ран и быстрым ходом послеоперационного лечения. Несмотря на это, процент осложнений после лечения классическим методом и лапароскопией похож. Возвращение к нормальной физической активности после операции наступает через 2-3 недели.
Осложнениями описанного выше лечения могут быть: кровотечения, инфекции раны, появление абсцессов или непроходимость кишечника. Симптомы острого аппендицита могут вернуться под влиянием интенсивного лечения антибиотиками.
Из-за разнообразия клинической картины аппендицита, необходимо проведение дифференциальной диагностики, основанные на исключение следующих заболеваний:
- острого воспаления лимфатических узлов;
- правостороннего образования камней в почках;
- репродуктивные системные заболевания (воспаление придатков, киста яичника, внематочная беременность);
- перфорация язвы желудка или двенадцатиперстной кишки;
- острое воспаление поджелудочной железы;
- острый гастроэнтерит;
- болезнь Крона.
Острый аппендицит – это заболевание с довольно быстрым ходом, требующее немедленной диагностики и внедрения соответствующего хирургического лечения. Особенно опасно для пожилых людей, у которых риск послеоперационной смерти составляет 5-10%. Чаще всего это имеет место в случаях перфорации отростка и воспаления брюшины.
В большинстве случаев диагноз аппендицита у детей можно поставить на основании тщательного физического обследования, хотя иногда это может быть сложно и требует успокоения пациента и завоевывания его доверия.
Симптомы острого аппендицита зависят от возраста ребенка, факторов появления заболевания и расположения червеобразного отростка в брюшной полости. Самыми важными и значимыми являются:
- боли в животе у детей старше 4 лет, сначала мягкие, тупые, неточной локализации, постоянная боль в области пупка и надчревной области, которая, по мере развития, воспаления перемещается в правую нижнюю часть живота;
- потеря аппетита, тошнота, рвота, возникающие через несколько часов после появления болей в животе. Потеря аппетита является особенно важным симптомом. Детям, у которых сохраняется аппетит, очень редко ставится диагноз аппендицита;
- запор;
- кратковременная диарея.
Исследование малого ребенка с приступом аппендицита является для врача особой задачей и требует большого мастерства и опыта в установлении контакта с маленьким пациентом, чтобы успокоить его и завоевать доверие.
Ребенок с болями и лихорадкой, движется медленно, часто наклоняется вперед, защищая правый нижний поясной ремень. На стол поднимается медленно, осторожно. В кроватке, несмотря на боль, лежит спокойно, с подогнутыми ногами или на правом боку.
Повышение температуры тела, тахикардия, признаки обезвоживания, как правило, появляются в течение первой ночи, они небольшие и усиливаются по мере прогрессирования заболевания. У маленьких детей и младенцев диагностика часто затягивается из-за неспецифического изображения болезни или слабо выраженных симптомов. Бывают и такие случаи, когда ребенок попадает, наконец, к хирургу с симптомами обширного воспаления брюшины.
В начальной стадии заболевания дополнительные исследования приносят мало пользы. Одним из основных отклонений, указывающих на воспаление, является высокий уровень белых кровяных клеток с преобладанием полиморфно-ядерных гранулоцитов, но не у всех пациентов наблюдается такой результат.
Необходимо выполнить исследование мочи для того, чтобы исключить заражение в мочевой системе. Важным может быть также мониторинг С-реактивного белка, уровень которого в крови растет при воспалении отростка. Примерно, в 10-20% случаев выполняют рентген живота. Очень полезным может быть выполнение УЗИ брюшной полости.
источник
Аппендицит – это острая, реже хроническая форма воспаления придатка слепой кишки – аппендикса (червеобразного отростка). В зависимости от формы может протекать с болями в правой подвздошной области различной выраженности, нарушением пищеварения (тошнотой, рвотой, задержкой стула и газов), повышенной температурой тела. При распознавании аппендицита опираются на положительные диагностические симптомы (Ситковского, Бартомье — Михельсона, Блюмберга — Щеткина), данные пальцевого исследования прямой кишки и влагалищного исследования, развернутого клинического анализа крови. Показано хирургическое вмешательство (аппендэктомия).
Аппендицит является одной из наиболее распространенных патологий брюшной полости, на долю которой приходится 89,1% от общего количества госпитализаций в хирургический стационар. Аппендицит встречается у мужчин и женщин, может развиваться в любом возрасте; пик заболеваемости приходится на возраст от 10 до 30 лет. Воспаление червеобразного отростка выявляется примерно у 5 людей из 1000 в год. Лечение аппендицита занимаются специалисты в сфере абдоминальной хирургии.
В возникновении заболевания, как правило, принимает участие полимикробная флора, представленная кишечной палочкой, стафилококками, энтерококками, стрептококками, анаэробами. В стенку аппендикса возбудители попадают энтерогенным путем, т. е. из его просвета.
Условия для развития аппендицита возникают при застое кишечного содержимого в червеобразном отростке вследствие его перегиба, наличия в просвете инородных тел, каловых камней, гиперплазии лимфоидной ткани. Механическая блокада просвета отростка приводит к повышению внутрипросветного давления, расстройству кровообращения в стенке аппендикса, что сопровождается снижением локального иммунитета, активизацией гноеродных бактерий и их внедрением в слизистую оболочку.
Определенную роль, предрасполагающую к развитию аппендицита, играет характер питания и особенности расположения отростка. Известно, что при обильном употреблении мясной пищи и склонности к запорам в кишечном содержимом накапливается избыточное количество продуктов распада белка, что создает благоприятную среду для размножения патогенной флоры. Кроме механических причин, к развитию аппендицита могут приводить инфекционные и паразитарные заболевания – иерсиниоз, брюшной тиф, амебиаз, туберкулез кишечника и др.
Более высокий риск развития аппендицита существует у беременных женщин, что связано с увеличением матки и смещением слепой кишки и червеобразного отростка. Кроме того, предрасполагающими факторами к развитию аппендицита у беременных могут служить запоры, перестройка иммунной системы, изменение кровоснабжения тазовых органов.
Аппендикс – рудиментарный придаток слепой кишки, имеющий форму узкой вытянутой трубки, дистальный конец которой оканчивается слепо, проксимальный — сообщается с полостью слепой кишки посредством отверстия воронкообразной формы. Стенка червеобразного отростка представлена четырьмя слоями: слизистым, подслизистым, мышечным и серозным. Длина отростка составляет от 5 до 15 см, толщина – 7-10 мм. Аппендикс имеет собственную брыжейку, удерживающую его и обеспечивающую относительную подвижность отростка.
Функциональное назначение червеобразного отростка до конца неясно, однако доказано, что аппендикс выполняет секреторную, эндокринную, барьерную функции, а также принимает участие в поддержании микрофлоры кишечника и формировании иммунных реакций.
Различают две основные формы аппендицита – острую и хроническую, каждая из которых имеет несколько клинико-морфологических вариантов. В течение острого аппендицита выделяют простую (катаральную) и деструктивные формы (флегмонозный, флегмонозно-язвенный, апостематозный, гангренозный аппендицит). Катаральный аппендицит характеризуется признаками расстройства кровообращения и лимфообращения в отростке, развитием фокусов экссудативно-гнойного воспаления в слизистом слое. Аппендикс набухает, его серозная оболочка становится полнокровной.
Прогрессирование катарального воспаления ведет к острому гнойному аппендициту. Через 24 часа после начала воспаления лейкоцитарная инфильтрация распространяется на всю толщу стенки аппендикса, что расценивается как флегмонозный аппендицит. При данной форме стенка отростка утолщена, брыжейка гиперемирована и отечна, из просвета аппендикса выделяется гнойный секрет.
Если при диффузном воспалении формируются множественные микроабсцессы, развивается апостематозный аппендицит; при изъязвлениях слизистой – флегмонозно-язвенный аппендицит. Дальнейшее прогрессирование деструктивных процессов приводит к развитию гангренозного аппендицита. Вовлечение в гнойный процесс тканей, окружающих червеобразный отросток, сопровождается развитием периаппендицита; а его собственной брыжейки – развитием мезентериолита. К осложнениям острого (чаще флегмонозно-язвенного) аппендицита относится перфорация отростка, приводящая к разлитому или отграниченному перитониту (аппендикулярному абсцессу).
Среди форм хронического аппендицита различают резидуальную, первично-хроническую и рецидивирующую. Течение хронического аппендицита характеризуется атрофическими и склеротическими процессами в червеобразном отростке, а также воспалительно-деструктивными изменениями с последующим разрастанием грануляционной ткани в просвете и стенке аппендикса, образованием спаек между серозной оболочкой и окружающими тканями. При скоплении в просвете отростка серозной жидкости образуется киста.
При типичной клинике острого воспаления отмечаются боль в подвздошной области справа, выраженная местная и общая реакция. Болевой приступ при остром аппендиците, как правило, развивается внезапно. Сначала боль имеет разлитой характер или преимущественно локализуется в эпигастрии, в околопупочной области. Обычно чрез несколько часов боль концентрируется в правой подвздошной области; при нетипичном расположении аппендикса может ощущаться в правом подреберье, в области поясницы, таза, над лобком. Болевой синдром при остром аппендиците выражен постоянно, усиливается при покашливании или смехе; уменьшается в положении лежа на правом боку.
К характерным ранним проявлениям аппендицита относятся признаки расстройства пищеварения: тошнота, рвота, задержка стула и газов, понос. Отмечается субфебрилитет, тахикардия до 90-100 уд. в мин. Интоксикация наиболее выражена при деструктивных формах аппендицита. Течение аппендицита может осложняться образованием абсцессов брюшной полости – аппендикулярного, поддиафрагмального, межкишечного, дугласова пространства. Иногда развивается тромбофлебит подвздошных или тазовых вен, что может явиться причиной ТЭЛА.
Свое своеобразие имеет клиника аппендицита у детей, пожилых людей, беременных, у пациентов с атипичной локализацией червеобразного отростка. У детей раннего возраста при остром аппендиците преобладает общая симптоматика, присущая многим детским инфекциям: фебрильная температура, диарея, многократная рвота. Ребенок становится малоактивным, капризным, вялым; при нарастании болевого синдрома может наблюдаться беспокойное поведение.
У пожилых пациентов клиника аппендицита обычно стерта. Заболевание нередко протекает ареактивно, даже при деструктивных формах аппендицита. Температура тела может не повышаться, боли в гипогастрии выражены незначительно, пульс в пределах нормы, симптомы раздражения брюшины слабые, лейкоцитоз небольшой. У лиц старшего возраста, особенно при наличии пальпируемого инфильтрата в подвздошной области, необходима дифференциальная диагностика аппендицита с опухолью слепой кишки, для чего требуется проведение колоноскопии или ирригоскопии.
При аппендиците у беременных боли могут локализоваться значительно выше подвздошной области, что объясняется оттеснением слепой кишки кверху увеличенной маткой. Напряжение мышц живота и другие признаки аппендицита могут быть слабо выражены. Острый аппендицит у беременных следует отличать от угрозы самопроизвольного прерывания беременности и преждевременных родов.
Хронический аппендицит протекает с ноющими тупыми болями в правой подвздошной области, которые периодически могут усиливаться, особенно при физическом напряжении. Для клиники аппендицита характерны симптомы нарушения пищеварения (упорные запоры или поносы), ощущения дискомфорта и тяжести в эпигастральной области. Температура тела в норме, клинические анализы мочи и крови без выраженных изменений. При глубокой пальпации ощущается болезненность в правых отделах живота.
При осмотре пациента с острым аппендицитом обращает внимание стремление больного занять вынужденное положение; усиление болей при любом спонтанном напряжении мышц – смехе, покашливании, а также в положении лежа на левом боку вследствие смещения слепой кишки и ее отростка влево, натяжения брюшины и брыжейки (симптом Ситковского). Язык в первые часы влажный, покрытый белым налетом, затем становится сухим. При осмотре живота нижние отделы брюшной стенки отстают при дыхании.
Пальпация живота при подозрении на аппендицит должна проводиться с осторожностью. Важное диагностическое значение при аппендиците имеет симптом Ровсинга (характеризуется усилением болей справа вслед за толчкообразным надавливанием на живот в левой подвздошной области) и Щеткина-Блюмберга (усиление болей после легкого надавливания и быстрого отнятия руки от брюшной стенки).
В ходе осмотра хирурга проводится пальцевое ректальное исследование, позволяющее определить болезненность и нависание передней стенки прямой кишки при скоплении экссудата. При гинекологическом исследовании у женщин определяется болезненность и выпячивание правого свода влагалища. В крови при остром аппендиците обнаруживается умеренно выраженный лейкоцитоз 9-12х10*9/л со сдвигом лейкоцитарной формулы влево и тенденцией к нарастанию изменений в течение 3-4 часов. УЗИ органов брюшной полости при остром аппендиците выявляет скопление небольшого количества свободной жидкости вокруг увеличенного червеобразного отростка.
Острый аппендицит следует дифференцировать от правосторонней почечной колики, острого холецистита и панкреатита, прободной язвы желудка и двенадцатиперстной кишки, дивертикулита, пищевой токсикоинфекции, кишечной непроходимости, правосторонней пневмонии, острого инфаркта миокарда. Поэтому в диагностически неясных случаях используются дополнительные методы – биохимические пробы крови, обзорная рентгенография легких и брюшной полости, ЭКГ, диагностическая лапароскопия.
У женщин необходимо исключить гинекологическую патологию – острый аднексит, апоплексию яичника, внематочную беременность. С этой целью проводится консультация гинеколога, осмотр на кресле, УЗИ органов малого таза. У детей аппендицит дифференцируют с ОРВИ, детскими инфекциями, копростазом, заболеваниями мочевыводящей системы и ЖКТ.
В диагностике хронического аппендицита используются контрастные рентгенологические исследования — рентгенография пассажа бария по толстому кишечнику, ирригоскопия. Для исключения новообразований слепой кишки может потребоваться колоноскопия.
Общепринятой тактикой при остром воспалительном процессе является как можно более раннее хирургическое удаление червеобразного отростка. На этапе догоспитальной помощи при подозрении на острый аппендицит показаны постельный режим, исключение приема жидкости и пищи, прикладывание холода к правой подвздошной области. Категорически воспрещается прием слабительных препаратов, использование грелки, введение анальгетиков до окончательного установления диагноза.
При остром аппендиците выполняется аппендэктомия – удаление червеобразного отростка через открытый разрез в правой подвздошной области или путем лапароскопии. При аппендиците, осложненном разлитым перитонитом, производится срединная лапаротомия для обеспечения тщательной ревизии, санации и дренирования брюшной полости. В постоперационном периоде проводится антибиотикотерапия.
По мнению хирургов, аппендэктомия при хроническом аппендиците показана, если отмечается упорный болевой синдром, лишающий больного нормальной активности. При относительно легкой симптоматике может быть применена консервативная тактика, включающая устранение запоров, прием спазмолитических препаратов, физиотерапию.
При своевременной и технически грамотно проведенной операции по поводу аппендицита прогноз благоприятный. Трудоспособность обычно восстанавливается через 3-4 недели. Осложнениями аппендэктомии может явиться образование послеоперационного воспалительного инфильтрата, межкишечного абсцесса, абсцесса дугласова пространства, развитие спаечной непроходимости кишечника. Все эти состояния требуют экстренной повторной госпитализации. Причинами осложнений и летального исхода при аппендиците служат запоздалая госпитализация и несвоевременно выполненное оперативное вмешательство.
источник
Смертность из-за него вроде бы невысока: всего 0,2-0,3%, но за столь незначительными цифрами кроется около 3000 человеческих жизней, которые врачам не удается спасти. И в летний период, когда многие люди находятся на дачах и далеко от врачей, особенно важно уметь отличать аппендицит от обычных болей в животе, чтобы вовремя обратиться к врачу.
Аппендикс — короткий и тонкий слепой червеобразный отросток длиной 7-10 см, расположенный на конце слепой кишки (начальный отдел толстой кишки). Как и любой отдел кишечника, аппендикс вырабатывает кишечный сок, но так мало, что особой роли в пищеварении он не играет. Поэтому его долгое время считали «ошибкой природы» и удаляли больным при первой возможности. Но недавно ученые обнаружили в слепом отростке лимфоидные клетки, такие же, как в миндалинах человека. А поскольку эти клетки обладают свойствами защищать организм от инфекций, то родилось предположение, что аппендикс — часть иммунной системы.
Однако количество защитных клеток в нем, как оказалось, весьма незначительно и сильного влияния на иммунитет оказать не может. Так что большинство специалистов по-прежнему уверены, что пользы от червеобразного отростка нет, а вот вред в случае его воспаления может быть существенный: вовремя не диагностированный острый аппендицит может стоить не только здоровья, но и жизни.
Специалисты не сходятся во мнении о точных причинах развития аппендицита. Однако группы риска определены.
Например, люди, страдающие такими болезнями, как хроническая ангина, воспаление легких, затяжные простуды, заболевания желудочно-кишечного тракта, кариес. В результате этих заболеваний инфекции по кровеносному руслу проникают в аппендикс и провоцируют там воспалительный процесс. Так что здоровые зубы — залог здоровья для аппендицита.
Существует также стрессовая теория. Она основана на том, что в результате волнения у человека происходит резкое сужение кровеносных сосудов и это приводит к внезапному обескровлению червеобразного отростка и развитию его воспаления.
Но чаще всего возникновение аппендицита объясняют засорением соединения толстой кишки и червеобразного отростка, что часто случается при запорах и хронических колитах.
У большинства людей аппендикс находится примерно на середине расстояния между пупком и правой подвздошной костью. В этом месте при аппендиците и ощущается максимальная боль. Но если червеобразный отросток приподнят к правому подреберью, ближе к печени, боль будет проявляться в этой области. А если аппендикс опущен в нижнюю часть таза, то у женщин аппендицит легко спутать с воспалением придатков, у мужчин — мочевого пузыря.
При расположении отростка за слепой кишкой, когда он завернут к почке и мочеточнику, возникает боль в пояснице, отдает в пах, в ногу, в область таза. Если же отросток направлен внутрь живота, тогда появляются боли ближе к пупку, в среднем отделе живота и даже под ложечкой.
Боли возникают внезапно, без всякой явной причины. Поначалу они не слишком сильные — их можно еще терпеть. А иногда уже с первых минут приступа острого аппендицита они становятся невыносимыми и протекают по типу колики.
Боль будет мучить человека до тех пор, пока живы нервные окончания отростка. Когда же произойдет его омертвение, нервные клетки погибнут и боли ослабнут. Но это не повод для успокоения. Аппендицит не «рассосется». Наоборот, отступление боли — повод для немедленной госпитализации. Острый аппендицит сопровождается и другими симптомами. В начале заболевания появляется общее недомогание, слабость, ухудшается аппетит. Вскоре может возникнуть тошнота, иногда и рвота, но однократная. Характерна температура в пределах 37,2-37,7 градуса, иногда сопровождаемая ознобом. На языке появляется белый или желтоватый налет.
Распознать аппендицит помогут простые приемы. Но, учтите, проводить самодиагностику надо очень осторожно.
1. Легко постучите подушечкой согнутого указательного пальца в области правой подвздошной кости — при аппендиците там всегда бывает больно.
2. Для сравнения также постучите по левой подвздошной области, что в случае воспаления аппендикса не вызовет болезненных ощущений. Внимание: самим проводить пальпацию (ощупывание живота руками) нельзя, есть опасность разорвать аппендикс, что обычно приводит к перитониту.
3. Попробуйте громко кашлянуть: усиление боли в правой подвздошной области подскажет, что у вас начинается аппендицит.
4. Слегка надавите ладонью в том месте живота, где больше всего болит. Подержите здесь руку 5-10 секунд. Боль при этом немного ослабнет. А теперь уберите руку. Если в этот момент появится боль, это признак острого аппендицита.
5. Примите позу эмбриона, то есть лягте на правый бок и подтяните ноги к туловищу. При аппендиците боль в животе ослабнет. Если же вы повернетесь на левый бок и выпрямите ноги, она усилится. Это тоже признак острого аппендицита.
Но этим самодиагностика должна ограничиваться. Не медлите с обращением к врачу, поскольку и сам аппендицит, и все заболевания, под которые он может маскироваться (почечная колика, обострение панкреатита или холецистита, язвенные болезни желудка и 12-перстной кишки, острые воспаления мочевого пузыря, почек, женских органов), требуют госпитализации!
Если поставлен диагноз «острый аппендицит», первоочередное лечение одно — экстренная операция. В настоящее время существует щадящий лапароскопический метод, при котором червеобразный отросток можно удалить без большого разреза. К сожалению, в нашей стране такой вид операций из-за плохой технической оснащенности больниц пока недостаточно распространен.
Главная задача послеоперационного периода — избежать осложнений, например, нагноений послеоперационной раны. В их возникновении чаще всего нет никакой вины хирурга. А быть этому осложнению или не быть, зависит от состояния червеобразного отростка в момент операции — чем больше степень воспаления, тем выше опасность нагноения.
Если операция прошла удачно, молодым пациентам уже на 6-7-е сутки снимают швы и выписывают из больницы. А вот людям пожилого возраста, а также с хроническими заболеваниями (сахарным диабетом, гипертонией, ишемией сердца и др.) швы снимают на 2-3 дня позже. После этого рану желательно скреплять лейкопластырем.
Около месяца не принимайте ванну и не ходите в баню: водные и температурные нагрузки на неокрепшую рубцовую ткань делают шов более грубым, широким и некрасивым. Не меньше трех месяцев, а пожилым полгода нельзя поднимать тяжести. Избегайте спортивных занятий, вызывающих напряжение мышц живота. Старайтесь не простужаться: вам опасно кашлять.
Если пытаться «перетерпеть» аппендицит, может возникнуть перитонит — воспаление брюшной полости. Его симптомы:
нарастающая боль по всему животу, тошнота, рвота, в тяжелых случаях — сонливость, заторможенность, синюшный оттенок лица;
пульс до 120-140 ударов в минуту, температура до 39-40 С;
язык обложен белым налетом, потом становится сухим, как корка, губы высыхают и трескаются;
живот вздувается, болит во всех своих областях, но особенно справа.
Лечится перитонит только оперативным путем. Причем операция весьма сложная и длительная. К сожалению, спасти пациента удается не всегда. Вот почему при появлении любых болей в животе ни в коем случае нельзя затягивать с визитом к врачу. Как говорится, мы никого не хотим пугать, но помнить о том, как опасен аппендицит, следует каждому.
источник
При тазовом расположении аппендикса (слепая кишка расположена в области малого таза и нередко близко к мочевому пузырю и к прямой кишке) болеть может в зоне над лобком. Болевые ощущения носят неприятный характер и схожи с теми, что наблюдаются при воспалении органов мочеполовой системы.
Важно! Если боль резко стихает и исчезает, это может свидетельствовать о начале процесса омертвения нервных клеток стенок отростка. Это верный признак того, что будет перитонит (который сопровождается очень сильной болью, слабостью, лихорадкой и даже потерей сознания), который приводит к осложнениям и даже к смерти. Поэтому при подозрении на аппендицит надо срочно вызывать скорую помощь.
Общий срок развития аппендицита – 48 часов или двое суток. После этого воспаление приводит к серьезным осложнениям, что опасно для жизни человека.
Классификация форм острого аппендицита по степени его развития следующая:
- Классический аппендицит начинается с возникновения благоприятных условий для развития патогенной микрофлоры, в результате чего появляется воспалительный процесс на слизистом слое оболочки внутренних стенок отростка. Это катаральная стадия, при которой симптомы скрытые. Она переходит в поверхностную форму, когда уже видно очаг воспаления. Начальный этап длится в течение первых 12 часов приступа.
- Вторая флегмонозная стадия – это когда начинают появляться развивающиеся деструктивные изменения, приводящие к воспалительным процессам во всех тканях стенок аппендикса. После этого воспаляется брюшина и ее раздражение вызывает главные симптомы или проявления болезни. Первый признак характерная боль в правой подвздошной области. Бывает, что происходит образование нескольких очагов воспаления, тогда говорят о флегмонозно язвенном аппендиците. Длится этот этап около 36 часов и начинается на второй день после начала заболевания. В течение этого времени удаление аппендицита не приводит к тяжелым последствиям и протекает легко для человека.
- Гангренозная форма, это запущенная деструктивная стадия поражения, когда из-за некроза (омертвения) тканей отростка происходит потеря чувствительности и у человека исчезают постоянные болевые ощущения. Следующая перфоративная стадия – прободение (разрыв) или перфорация стенок приводит к гнойному перитониту (гной выходит из аппендикса, попадает в брюшную полость). Это сопровождается тем, что резко появляется острая боль, и если срочно не сделать операцию наступает смерть.
Хронический аппендицит встречается в 1% случаев, чаще у молодых женщин. При этом заболевании воспаление червеобразного отростка постепенное, медленно развивающееся. Главный симптом — усиление болезненных ощущений в правой подвздошной области при физических нагрузках, во время напряжения брюшных мышц при дефекации или во время кашля.
Бывает, что симптомы хронического аппендицита беспокоят человека несколько лет. Заболевание может переходить в острую форму на протяжении всего этого периода. В таком случае применяют консервативное лечение, так снимают воспаление, отек и восстановить процесс кровообращения (прием антибиотиков, диета и питание по часам)
Во время периодического обострения появляется тошнота и рвота, а также наблюдаются расстройства стула (запор, либо понос) и другие симптомы острого аппендицита. Для лечения делают операцию по удалению аппендикса (аппендэктомию).
Возможные причины появления аппендицита:
- Механическая закупорка просвета червеобразного отростка каловыми камнями из-за запоров (точнее, из-за застоя каловых масс) или закупорку паразитами (при аскаридозе, амебиазе).
- Присутствие онкологических опухолей или других новообразований в просвете аппендикса
- Нарушение кровоснабжения отростка из-за тромбоза
- Деформация аппендикса из-за индивидуальных особенностей его строения
- Смещение отростка во время беременности у женщин
- Переход инфекции на аппендикс от воспаленных органов женской мочеполовой системы (яичников, придатков и т.д.)
- Попадания бактерий в аппендикс из-за дисбактериоза, диареи или повышенного газообразования (метеоризма), а также ругих инфекционных заболеваний
- Правильное питание – наличие в пище достаточного количества овощей и фруктов.
- Лечение от паразитов,
- Лечение с запоров, дисбактериоза, расстройства пищеварения и других нарушений в работе ЖКТ
- Своевременное лечение инфекционных заболеваний
Изменение клинической картины у взрослых по часам
| Симптом | I Стадия Катаральный (первые 12 часов) | II Стадия Флегмонозный (от 12 – 48 часов) | III Стадия Гангренозный (после 48 часов) |
|---|---|---|---|
| Аппетит и общее состояние организма | Самый ранний признак, потеря аппетита и общий дискомфорт. Плохой сон. | Аппетита нет. Человек может только лежать на правом боку, либо ложится на спину. | Состояние организма, похожее на сильную интоксикацию при пищевом отравлении |
| Боль | Первоначально боль слабая в эпигастральной области (в районе пупка). Если боль с самого начала очень сильная, это говорит о серьезном нарушении кровообращения отростка из-за тромбоза аппендикулярной артерии. | Усиление и локализация боли в правой нижней области живота. | Очень сильная. Затем из-за омертвения нервных клеток, боль стихает. Если аппендицит лопнет или произойдет перфорация отростка и его содержимое выйдет в брюшную полость (инфекция распространяется на брюшную полость), это проявляется резкими болевыми ощущениями. |
| Слабость | Незначительная | Более сильная | Невозможно что-либо делать. Сильная слабость может приводить к потере сознания. Это очень опасное состояние. |
| Температура тела | Нормальная или субфебрильная температура (37,3˚С – 37,5˚С) | Повышение до 38˚С (согласно симптому Видмера температура в правой подмышечной впадине немного выше, чем в левой). В прямой кишке при воспалительных процессах температура выше, чем в подмышке примерно на 10 градусов | Высокая (от 38˚С – 40˚С). Может приводить к гипертермии или к лихорадке |
| Язык | Отсутствует сухость во рту, у основания есть специфический белый налет. | Не сухой, весь белый | Язык сухой и весь белый |
| Тошнота и рвота | Через 6 часов после начала приступа появляется тошнота, рвотный рефлекс слабый. | Однократная или двукратная рвота свидетельствует о развитии деструктивных изменений. Она не дает облегчения и, по сути, является рефлекторной реакцией организма на боль. | |
| Сухость во рту | Нет | Начинается | Сильная |
| Стул | Расстройства дефекации (запор, иногда понос диарея, метеоризм, вздутие живота, жидкий стул) При тазовом расположении аппендикса — частый жидкий стул со слизью и кровью | ||
| Мочеиспускание | Учащенные позывы к мочеиспусканию (дизурия), если аппендицит располагается около мочевого пузыря | ||
| Пульс | Нарушается, если присутствуют сопутствующие заболевания | 80-85 уд./мин. | Учащенный (тахикардия) |
| Давление | Давление повышается, если есть сопутствующие заболевания, которые обостряются при аппендиците. Например, возникает одышка (дыхание затруднено) | Повышенное | |
Общее время развития болезни у детей намного меньше, чем у взрослых и длится 24 – 36 часов. В таблице ниже приведена информация о проявлениях болезни по трем основным возрастам, когда присутствует вероятность появления аппендицита. Аппендицит у годовалых детей практически не встречается, а у подростков (с 11 – 18 лет) симптомы схожи с признаками болезни у взрослых.
| Симптом | У детей до 3 лет | У детей от 3 – 6 лет | У детей с 7 – 10 лет |
|---|---|---|---|
| Особенность возраста | Не может сказать, где болит. | Может сказать, где болит, но может не обращать внимания на слабую боль и не говорить родителям. | Ребенок может бояться сказать родителям о боли в животе из-за того, что он напуган. |
| Потеря аппетита | Отказ от еды выделяют, как самый ранний признак аппендицита у детей | ||
| Общее состояние организма (слабость) | Ребенок вялый, его постоянно что-то беспокоит (плохой сон), резкий монотонный плач. | Слабость. Необоснованное раздражение и плач. | Слабость. |
| Боль | Болит живот. Боль усиливается при наклоне вправо. Ребенок не может лежать на левом боку. Болезненные ощущения при ходьбе. При надавливании боль стихает, а если отпустить руку усиливается. | Болит живот, какой характер боли, ребенок сказать не в состоянии | Сначала болит весь живот, затем через 2 -3 часа в классическом случае переходит в правую нижнюю половину. Боль усиливается при наклоне вниз. |
| Температура тела | До 40˚С | 38˚С – 39 ˚С | До 38 ˚С (озноб) |
| Язык |
| ||
| Тошнота и рвота | Возникает тошнота и многократная рвота | Рвота 1 – 2 раза | |
| Сухость во рту | Присутствует на последней стадии заболевания (ребенок хочет пить) | ||
| Стул | Жидкий (иногда со слизью), вызывающий обезвоживание организма. | Вздутие живота (метеоризм или повышение газообразования), задержка стула, но не запор | Редко присутствует запор |
| Мочеиспускание | Болезненное | Нормальное | Нормальное в типичном случае (либо частое, при тазовом расположении) |
| Пульс | Выше нормы | «Симптом токсических ножниц» Пульс не соответствует температуре тела. Он обычно выше нормы. В норме пульс должен повышаться на 10 уд./мин. при повышении температуры на 1˚С | |
| Поведение ребенка | Маленький ребенок не позволяет себя проводить осмотр и подтягивает к себе правую ногу. | Беспокойное | Слабость |
Важно! Если у ребенка в течение 6 часов болит живот, есть температура и другие признаки аппендицита, необходимо срочно обращаться к врачу.
Диагностические мероприятия начинаются с того, что врач получает данные о жалобах больного и проводит осмотр. Какие методы применяют, чтобы поставить диагноз — аппендицит? Ниже приведены симптомы по авторам и небольшая информация о том, как их проверяют.
| Автор клинического симптома | Как проверяют | Когда симптом положительный (диагностируют аппендицит) | Cхема |
|---|---|---|---|
| Щеткина Блюмберга | Врач надавливает правой рукой на правую подвздошную область, затем резко отпускает руку. | Человек чувствует сильную боль, когда врач отпускает руку. | |
| Кохера (симптом миграции боли) | Самый важный симптом. Боль начинается в эпигастральной области (возле пупка) и переходит в правую нижнюю половину живота | ||
| Воскресенского (симптом рубашки) | Хирург левой рукой тянет внизу рубашку пациента. Больной делает глубокий вздох, а врач в этот момент проводит пальцами скользящее движение от подложечной области в правую сторону. | Во время остановки движения руки в самом конце, без отрыва от брюшной стенки, появляется резкая боль | |
| Бартомье – Михельсона | Больной ложиться на левый бок. Врач надавливает на место, где располагается аппендицит. | Усиливается болезненность во время пальпации | |
| Ровзинга (Ровсинга) | Хирург надавливает пальцами руки на левую подвздошную область живота, а в это время правой рукой проводит толчки по ходу прямой кишки. Перемещение газов в толстой кишке вызывает раздражение отростка. | Появляется болезненность в правой подвздошной области (раздражение воспаленного аппендикса вызывает боль). | |
| Раздольского (Менделя) | Пациент лежит на спине. Тот, кто проводит осмотр, выполняет легкое постукивание пальцами по передней брюшной стенке в правой подвздошной области. | Появляется боль. | |
| Ситковского | Человек ложиться на левый бок. | Появляется или усиливается боль в правой подвздошной области. | |
| Иванова | Сравнивается расстояние от пупка до наиболее выступающей части таза слева и справа. | Справа меньше, чем слева | |
| Островского | В положении лежа, прямая правая нога больного поднимается под углом 130˚С и удерживается в этом положении, а затем резко отпускается. | Болит в правой подвздошной области. | |
| Аарона | Врач надавливает в правой подвздошной области | В районе эпигастрия возникает ощущение распирания | |
| Волковича | Больной наклоняется на левую сторону | Боль усиливается в области червеобразного отростка | |
| Крымова | Врач проводит пальпацию наружного отверстия пахового канала | Появляется болезненность в правой половине живота внизу | |
| Образцова | Применяют для диагностики острого ретроцекального аппендицита. Пациент, лежа на спине, поднимает прямую правую ногу. | Появляются болезненные ощущения | |
| Коупа | Применяют для диагностики тазового аппендицита. Есть два вида проверки этого симптома:
| Появляется боль в месте расположения аппендицита | |
| Габая | Аналогичен симптому Щеткина Блюмберга, (сначала надавливают, а затем резко отпускают руку) только пальпация проводится в пояснице области петитова треугольника | Появляется характерная боль справа | |
| Яуре Розанова | Применяют только, при атипичном (ретроцекальном) расположении аппендикса. Врач надавливает пальцем в т.н. «Пти» | Появляется болезненность | |
У мужчин аппендицит проявляется также легким подтягиванием яичка с правой стороны во время проведения осмотра методом пальпации. Легкое потягивание мошонки также вызывает боль в правом яичке.
У женщин диагностику значительно усложняет, если приступ начался во время месячных.
Важно! Для постановки диагноза необходимо видеть полную клиническую картину. Поэтому при подозрении на аппендицит пациенту необходимо обращение к врачу и срочная госпитализация для более тщательного обследования. В домашних условиях это сделать невозможно.
В больнице, чтобы определить болезнь, обязательно необходимо сдавать общий анализ крови и мочи. Редко хирург назначает проведение ректального обследования (только при низком тазовом расположении) или достаточно часто влагалищное исследование (у женщин так исключают наличие гинекологических и урологических проблем). Если картина неясная, часто необходима дополнительная консультация гастроэнтеролога и гинеколога.
Если общий анализ крови показывает повышенное количество лейкоцитов в крови (выше нормы 9 при отсутствии беременности у женщин), это свидетельствует о наличии воспалительного процесса. Если выявляется, что этот показатель превышает 20, есть вероятность разрыва аппендицита (перитонита). Лейкоцитоз наблюдается в 52% случаев заболевания. Иначе медицинские специалисты говорят, что возможно это скрытый аппендицит (анамнез или симптоматика при этой болезни несколько отличается). Количество С-реактивных белков в крови также показывает наличие воспаления (норма у взрослых мужчин и женщин – 10 мг/л, показатели выше нормы могут указывать на воспалительный процесс, за исключением беременных женщин, для которых норма 20 мг/л). Показатели реактивности увеличиваются через 12 часов после начала приступа.
Общий анализ мочи в 25% случаев (при тазовом и ретроцекальном аппендиците), показывает наличие в ней небольшого количества ретроцитов и лейкоцитов.
Если этого мало и точно диагностировать аппендицит не удается, кроме анализов и осмотра больного хирургом, для дальнейшей диагностики и его выявления проводят ряд инструментальных исследований . Чаще УЗИ органов малого таза и лапароскопию. В отличие от ультразвукового исследования, лапароскопический метод позволяет точно определить наличие или отсутствие патологии, и если диагноз подтверждается, аппендицит сразу удаляют. Чаще лапароскопию проводят под общим наркозом, поэтому она имеет ряд противопоказаний.
Аппендицит опасен своими осложнениями, а точнее их последствиями. Многие из них представляют угрозу для жизни и здоровья человека. Поэтому самое важное значение в успешном лечении патологии и снижения риска смерти имеет своевременное обращение к врачу и ранняя диагностика .
Самые распространенные осложнения аппендицита это:
- Перитонит – это, когда аппендицит лопнул (из-за перфорации или разрыва стенки отростка) и гной попадает в брюшную полость и воспалительный процесс распространяется, вызывая гнойные абсцессы (образование гнойников или свищей на внутренних органах брюшной полости), следствиями которых являются общее заражение крови (сепсис) и смерть. Чаще всего поражение затрагивает брюшину и некоторые отделы кишечника. Первые признаки перитонита – резкая боль, сухость во рту и лихорадка. Так как пораженные участки кишечника также потребуется удалить хирургическим путем, операция по удалению перитонеального аппендицита значительно серьезнее и приводит к появлению таких проблем, как: спайки кишечника и кишечная непроходимость.
- Аппендикулярный инфильтрат – серьезное осложнение, которое приводит к хроническому аппендициту. Вокруг отростка образовывается плотное патологическое образование. Это защитная реакция организма на появление инородного органа. Удалить это образование очень трудно.
- Пилефлебит – наиболее опасное состояние, когда болезнь быстро поражает главные сосуды печени, они воспаляются, и кровоснабжение органа нарушается, что, в большинстве случаев, в результате приводит к смерти.
Показатели количества летальных исходов (случаев смерти) от аппендицита значительно увеличиваются, в критических случаях поступления в больницу пациентов, требующих неотложной помощи, с запущенной болезнью на поздних стадиях со сложным перитонитом или пилефлебитом.
Важно! При подозрении на аппендицит обязательно срочно обращайтесь в скорую помощь независимо от вашего местонахождения! Эта мера может спасти жизнь! До врачебного осмотра нельзя ставить грелку, давать обезболивающие или слабительное.
Лечение аппендицита – это срочная операция по его удалению или аппендэктомия. Хирургическое вмешательство проводят либо через один большой разрез (7-10 см.), либо через три небольших разреза (1 – 2 см.) лапароскопическим методом под общим наркозом.
Для того, чтобы определить место разреза, ориентируются на точку Мак Бурнея.
Чем раньше диагностировали болезнь, тем легче операция протекает для пациента.
Нередко встречаются случаи, когда хирургу уже во время операции становится видно, что аппендицита нет, тогда применяют интраоперационную дифференциальную диагностику. Особенное внимание в ходе лапароскопии уделяют гинекологическим патологиям.
Случай из жизни. Одной пациентке сделали лапароскопию. В ходе обследования обнаружили, что аппендицит сочетается с разрывом яичника.
В большинстве случаев прогноз положительный , затруднение представляют случаи, когда имеет место:
- пожилой возраст
- наличие большого количества сопутствующих хронических заболеваний (серьезные болезни сердца, почек, печени и других внутренних органов)
- запущенная стадия болезни.
Осложнениями после аппендэктомии могут быть:
- Внутреннее кровотечение
- Послеоперационная паховая грыжа (зависит от пациента)
- Образование инфильтратов
- Внутренние абсцессы
- Нагноение швов из-за инфекции
- Спаечные процессы в кишечнике, приводящие к образованию свищей (после удаления аппендицита с разлитым перитонитом)
- Кишечная непроходимость (человек страдает от резких болей и от других опасных последствий)
Сразу после аппендэктомии примерно в течение 12 часов нужно лежать, при этом нельзя кушать и пить. Если необходимо, то на месте разреза устанавливается специальная дренажная трубка, которая необходима для отвода внутренней жидкости и для введения антибиотиков. Ее снимают уже на третий, четвертый день. Какое-то время после операции врач назначает прием обезболивающих препаратов.
Во вторую половину первых суток можно будет пить небольшое количество подкисленной воды.
На 2 день , можно немного покушать нежирный кефир или творог. Уже необходимо пробовать подниматься с постели и потихоньку ходить. У активных пациентов восстановление организма протекает быстрее.
На 7 – 10 день после операции снимают швы.
Где-то в течение полутора недель надо придерживаться диеты, а потом можно постепенно вводить привычное питание.
Во время восстановления надо носить утягивающий бандаж и снижать любые физические нагрузки (ни в коем случае, не поднимать тяжести).
Важно! Послеоперационный период после аппендэктомии простого аппендицита длится от 20 дней до месяца. Если же операцию делали пожилому человеку или удаляли аппендицит с перитонитом, то для полного восстановления организма, может потребоваться до шести месяцев.
В это время, чтобы избежать осложнений, надо соблюдать все рекомендации и обязательно приходить на прием к врачу.
Применение дифференциальной диагностики дает возможность врачу отличить аппендицит от других болезней.
Ниже показано, какие основные симптомы аппендицита присутствуют в некоторых других похожих заболеваниях.
источник
Аппендицитом называют острое воспаление червеобразного придатка слепой кишки, называемого аппендиксом. Воспаление возникает очень быстро, после моментально прогрессирует и переходит в осложненную стадию – перитонит или пилефлебит (гнойные абсцессы брюшины).
Консервативное лечение аппендицита не используется – болезнь нельзя вылечить с помощью медикаментозной терапии, поможет только операция. Если не провести ее в течение 12-15 часов у взрослого и в течение 4-6 часов у ребенка, то вероятность летального исхода слишком высока. Вот почему так важно вовремя провести диагностику болезни и выявить симптомы аппендицита.
Аппендицит считается самым распространенным хирургическим заболеванием. Примерно каждый пятый человек на планете может столкнуться с этим недугом. Причем возникнуть воспаление аппендикса может в любом возрасте (самым опасным считается период с 35 до 40 лет). Проявляется только в виде обострения, хронической формы аппендицита не существует.
Несмотря на распространенность аппендицита, до сих пор нет четкого научного объяснения, по каким причинам происходит воспаление в аппендиксе. Но есть три распространенные теории:
- инфекционная причина;
- механическая причина;
- сосудистая причина.
Инфекционная причина предполагает, что через каловые массы, проходящие по кишечнику, патогенные микроорганизмы могут попадать в аппендикс, после чего начинают быстро размножаться и вызывать воспаление. Такими микроорганизмами могут быть бактероиды и анаэробные кокки, кишечная палочка, клебсиелла, энтерококки и др. Теория об этой причине появилась из-за того, что у слишком большого процента больных с хроническими инфекционными заболеваниями в течение пары лет развивается воспаление аппендикса. В особой зоне риска находятся люди, перенесшие амебиаз, туберкулез, иерсиниоз, брюшной тиф, хронические паразитарные инфекции.
Механическая причина появления аппендицита основывается на том, что в кишечнике происходит забивание его просвета и отросток начинает получать мало полезных веществ. Блокаду могут создавать паразиты, опухоли, инородные тела, лимфоидные фолликулы. Теоретически причиной такой «пробки» может стать и неправильная еда. Например, существует предположение, что если есть твердую пищу (например, семечки со шкурками), то она образует каловые камни, которые долго выводятся и мешают нормальной работе отделов кишечника.
Наконец, третья причина, сосудистая, основывается на том, что из-за нервной патологии (например, после сильного стресса, депрессии, чрезмерной возбудимости) происходит нарушение кровоснабжения и аппендикс начинает получать слишком мало крови. Итог – быстропрогрессирующее воспаление.
Коварство аппендицита в том, что на самой ранней стадии симптомы «маскируются» под другие заболевания. Действительно, самый явный симптом, боль в животе, характерен для сотни диагнозов – заражение глистами, отравление, грипп, миома матки у женщин, аллергия на лактозу и даже пневмония. Вторичные симптомы аппендицита вроде тошноты, рвоты, диареи, повышения температуры тоже могут означать сотни различных заболеваний.
У специалистов есть ряд симптоматических обследований пациента, которые позволяют провести диагностику и назначить затем правильное лечение. Существует несколько десятков методов, но самой популярной считается диагностика по симптомам Щеткина-Блюмберга, Ситковского, Воскресенского, Ровзинга, Бартомье-Михельсона, Образцова:
- Обследование по симптому Щеткина-Блюмберга. Это самый распространенный способ обнаружить признаки аппендицита: надо нажать на правую подвздошную область (правая боковая часть, чуть ниже пупка), при этом больной ощущает небольшое усиление боли. При резком отпускании руки больной испытывает сильный спазм, который в течение 20-30 секунд утихает.
- Обследование по симптому Ситковского. Пациенту надо лечь на левый бок. Ели после этого возникли острые боли в правой подвздошной части живота, то это может указывать на воспаление отростка.
- Обследование по симптому Воскресенского. Его еще называют симптомом «скольжения». Через натянутую на животе рубашку врач осуществляет скользящие движения руками сверху вниз. При аппендиците чаще всего при движениях вверх боль отсутствует, а при скольжении вниз боль возникает в правой подвздошной области.
- Обследование по симптому Ровзинга. Пациент находится в положении на спине. Врач левой рукой надавливает на переднюю стенку живота в левой повздошной зоне, правой рукой делает несколько толчковых нажатий в правой части живота. При аппендиците пациент начинает чувствовать острые боли в районе совершаемых толчков.
- Обследование по симптому Бартомье-Михельсона. Похоже на диагностику по Ситковскому. Пациент Пациент находится в положении лежа на левом боку, в это время врач осуществляет пальпацию слепой кишки, что провоцирует усиление боли.
- Обследование по симптому Образцова. Врач медленно поднимает выпрямленную правую ногу пациента и одновременно надавливает рукой на правую подвздошную часть живота. Возникает резкая боль.
- Обследование по симптому Михельсона. Проводится только для беременных. Женщина ложится на правый бок. Сразу же у пациентки возникают боли в правой части брюшины, что обусловлено давлением увеличенной матки на воспалившийся аппендикс.
Течение острого аппендицита у малышей и стариков имеет свои характерные черты, усложняющие диагностику и последующее лечение. У детей недоразвитие большого сальника и гиперергическая реакция организма приводят к тому, что болезнь прогрессирует молниеносно. Если у взрослого симптомы проходят все стадии примерно за 12-16 часов, то у ребенка это занимает всего 4-6 часов.
Кроме того, практически всегда аппендицит у детей сопровождается сильной рвотой, интенсивной диареей, высокой температурой. Эти симптомы характерны для острого инфекционного заболевания, от которого по ошибке и начинают лечить ребенка.
Что касается пожилых мужчин и женщин, то у них наблюдается снижение реактивности организма (стертость клинических симптомов). Это может стать причиной поздней диагностики и запоздалого лечения пациента. Осложняет ситуацию и тот факт, что многим старикам противопоказан наркоз из-за сердечнососудистых заболеваний. К сожалению, лечить воспалившийся аппендикс одними антибиотиками невозможно, так что приходится идти на риск – делать наркоз и проводить хирургическое лечение (делать операцию на брюшной полости).
Есть пара правил лечения аппендицита:
- При появлении даже малейшего подозрения на аппендицит не надо пытаться проводить лечение самостоятельно, следует незамедлительно вызвать скорую помощь. В этом вопросе лучше перестраховаться, чем запустить болезнь. Помните, что на кону жизнь!
- Лечение аппендицита без операции невозможно. Не существует лекарств, которые могли бы убрать воспаление и спасти пациента.
- Нельзя самостоятельно пить обезболивающие препараты и таблетки, убирающие температуру или другие симптомы. Они могут смазать клиническую картину. Симптомы временно исчезнут и диагностика аппендицита, проводимая врачом, окажется затруднительной. Все лекарства для лечения должен назначать только врач после проведения диагностики.
- При остром воспалении аппендикса нельзя принимать ванну или ставить теплые грелки – лечение прогреванием только ускорит развитие воспалительного и гнойного процесса.
Прежде чем будет проведено операционное лечение, пациента, доставленного в клинику, обследуют для более точного диагностирования болезни. В больнице пациентам еще раз делают серию симптоматических диагностик (по методам Щеткина-Блюмберга, Воскресенского, Ровзинга, Бартомье-Михельсона, Образцова и пр.), а также проводят:
- Анализ крови, который показывает количество лейкоцитов. Если значение завышенное – началось воспаление.
- Анализ мочи для определения уровня красных и белых кровяных клеток и наличия инфекции в моче.
- Рентген брюшной полости. При этой диагностике выявляется закупорка канала в аппендиксе.
- Ультразвуковая диагностика брюшины. Позволяет обнаружить увеличенный аппендикс или абсцесс.
- Компьютерная томография. Позволяет обнаружить воспаление в брюшине и определить состояние аппендикса.
Если диагностика подтвердит наличие аппендицита, то пациент незамедлительно отправляется на хирургический стол. Классическая операция представляет собой удаление аппендикса через разрез (от 2 до 10 сантиметров) в правой подвздошной части брюшины. После такого операционного лечения остается достаточно большой шрам.
Меньший шрам остается после эндоскопической операции, которую проводят почти все современные частные клиники. Хирургом делается очень маленький разрез, куда вводится трубка с камерой (брюшина не раскрывается, а просматривается на мониторе) и специальные инструменты, которыми и удаляется аппендикс.
Еще один вид современного хирургического лечения аппендицита – лапароскопия, при которой эндоскопический инструмент вводят не через разрез, а через небольшой прокол в животе. Это самый щадящий способ удаления аппендикса, так как при нем во много раз сокращается восстановительный период, а шрама нет вовсе.
Бояться операций по удалению аппендикса не стоит. Современная медицина шагнула далеко вперед, и риск осложнений в процессе удаления аппендикса нулевой (если, конечно, обращение в клинику и лечение были своевременными, а не на последней стадии нагноения). Удаление неосложненного аппендицита занимает около получаса. Но вот в случае, когда воспаление перешло в гангренозную стадию, операция может продлиться несколько часов.
После удаления воспаленного аппендикса необходимо пройти курс восстановления. Реабилитационное лечение происходит достаточно быстро и почти всегда имеет положительный исход без каких-либо осложнений. В первую очередь придется посидеть на специальной диете. В первый день после операции полностью исключена еда, пациенту можно пить только воду, чай или кисель. На второй день после операции пациентам разрешается есть жидкие каши и бульоны. На третий день можно понемногу добавлять в меню фрукты и овощи.
Заживление кишечника наступает примерно к концу первой недели. К этому времени пациент начинает есть практически все привычные продукты. Запрещены только алкоголь, острые приправы, жареные блюда, торты, соусы, консервированные продукты – их нельзя есть в течение месяца после операции.
Что касается лекарств, то особых средств в послеоперационный период не принимается. Только в первые дни врач может назначить антибиотики, которые предотвратят нагноение шва и повышение температуры. Более продолжительный курс антибиотических препаратов назначается, только если аппендицит был осложненный (с признаками перитонита).
Напоследок еще раз напомним: главное при возникновении симптомов аппендицита – не пытаться устранить их самостоятельно. Причина возникновения болей в животе всегда очень серьезна, и если они вызваны воспалением аппендикса, то лечить в домашних условиях болезнь невозможно. При появлении симптомов важно как можно быстрее обратиться в клинику, где будет проведена диагностика аппендицита и сделана операция. Берегите себя и следите за своим здоровьем!
источник