Молочница после гинекологических операций:прижигания эрозии, выскабливания, кесарева сечения, удаления матки
Для лечения молочницы наши читатели успешно используют Кандистон. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Доказано, что грибы Cаndida могут вызывать кандидоз после оперативных вмешательств. Молочница после операции возникает в основном на фоне предрасполагающих факторов. Риск заболеть молочницей повышается, если больному назначались антибиотики, гормоны или имунопрессоры. К факторам риска относятся эндокринные патологии, пребывание на искусственной вентиляции, переливания крови, полное парентеральное (внутривенное) питание. Распространенные варианты заболевания после хирургического вмешательства — вульвовагинит, диссеминированный кандидоз и кандидемия.
Молочница после прижигания эрозии может возникнуть при проникновении инфекции из поверхности кожи и слизистых при не вылеченном или бессимптомном кандидозе. Другая причина — обязательное назначение антибактериальных препаратов, которые служат для профилактики воспалительных заболеваний после прижигания. Такая профилактика требует назначения эубиотиков и противогрибковых препаратов. Также стоит учитывать тот факт, что любое повреждение шейки матки может повлечь за собой нарушение регуляции менструального цикла и изменить гормональный фон, который может длительное время не восстанавливаться.
При маточном кровотечении или замершей беременности женщинам проводят выскабливание. Женщине удаляют плодное яйцо из матки и проводят выскабливание. Чем меньше срок, на котором было установлено, что плод замер, тем ниже риск осложнений. Но иногда может развиться молочница после выскабливания. Период восстановления эндометрия и слизистой влагалища достаточно длительный (более месяца), поэтому биоценоз влагалища приходит в норму не сразу. К тому же после такой хирургической процедуры обязательно назначение антибиотиков. А это увеличивает риск возникновения молочницы.
После кесарева сечения организм восстанавливается, но, так же как и при естественных родах, в течение длительного периода из влагалища выделяются лохии, которые не имею отличий от выделений при менструации. Для того чтобы не возникла молочница после кесарева, акушеры рекомендуют весь период выделений пользоваться обычными пеленками. Прокладки и тем более тампоны могут нанести существенный вред и вызвать инфекционные заболевания. Появление молочницы может быть связано с приемом антибиотиков, которые входят в обязательный комплекс при любом хирургическом вмешательстве.
Аборт может значительно нарушить гормональную перестройку в организме беременной. Даже на ранних сроках операция может оказать на эндокринную систему женщины грубое воздействие. Нарушается выработка гормонов, что может привести к дисменорее и различным патологиям эндокринной системы, которые могут восстанавливаться долгое время. Поэтому нередко возникает молочница после аборта. К тому же, прерывание беременности является стрессом для организма и может закончиться депрессией, которая также является фактором риска. Следует отметить, что аборт при невыпеченном кандидозе может спровоцировать обострение заболевания.
Состояние после гистерэктомии проявляется целым комплексом симптомов. Молочница после удаления матки часто беспокоит женщин вплоть до предполагаемой менопаузы. В дальнейшем с приближением возраста естественного климакса симптомы болезни постепенно стихают. Если же вместе с маткой были удалены и яичники, то выпадает звено гормональной цепи. Дефицит гормонов сказывается на регуляции нормального биоценоза влагалища, так как нарушается продуцирование лактобацилл, которые сдерживают рост кандид.
Цистит – это довольно распространенное заболевание, представляющее собой воспаление мочевого пузыря и его слизистой оболочки. Очень часто цистит и молочница появляются в организме женщины одновременно. Это может быть связано с рядом причин. При воспалении слизистой оболочки мочевого пузыря патогенная флора проникает во влагалище, где способствует нарушению полезной микрофлоры.
В некоторых случаях кандидоз влагалища провоцирует развитие цистита.
Как правило, молочница возникает после незащищенного полового контакта, смены партнера, приема антибиотиков и других факторов. Цистит же может появиться после переохлаждения, родов, снижения иммунной системы.
- Ослабленный иммунитет (вследствие беременности, вирусных заболеваний, алкоголизма и курения, стресса, переохлаждения, психологических травм;
- Дисбактериоз кишечника, фурункулез, тонзиллит, половые инфекции;
- Несоблюдение основных правил гигиены;
- Нечастое и неполноценное мочеиспускание;
- Нарушенное строение и расположение мочевого пузыря.
Главные симптомы, сопутствующие подобному заболеванию:
- Частое и болезненное мочеиспускание;
- Зуд;
- Жжение;
- Колики и рези внизу живота;
- Недержание мочи;
- Приобретение мочой мутного оттенка, иногда с примесями крови;
- В некоторых случаях повышение температуры до 37,5.
Как можно заметить, цистит и молочница имеют достаточно схожие симптомы протекания заболевания. Однако лечение этих недугов отличается кардинально. Именно по этой причине необходимо своевременно обращаться к лечащему врачу, чтобы получить правильный диагноз.
Оба заболевания формируют специфический замкнутый круг. Их совместное появление возможно по следующим причинам:
- Беременность;
- Период лактации;
- Смена климата и часового пояса;
- Нарушенная бактериальная флора – стафилококки, грибок, кишечная палочка, энтерококки, синегнойная палочка;
- Незащищенный половой контакт, частая смена сексуальных партнеров;
- Длительный прием антибиотиков;
- Переохлаждение;
- Сахарный диабет;
- Гормональный сбой;
- Ожирение;
- Дисбактериоз;
- Заболевания крови;
- СПИД;
- Запоры;
- Сидячая работа, малоподвижный образ жизни;
- Несоблюдение правил гигиены;
- Потеря девственности (дефлорация).
Когда молочница и цистит сопутствуют один одному, проявляются следующие симптомы:
- Озноб, слабость.
- Зуд, жжение, покраснение, отеки.
- Кровь в моче, болезненное и частое мочеиспускание.
- Боль во время полового контакта.
- Выделения из влагалища с кисловатым запахом.
- Повышенная температура тела.
При обнаружении молочницы, протекающей одновременно с циститом, необходимо принимать радикальные меры. В таком случае, как правило, врачи назначают прием противовоспалительных, антибактериальных, противогрибковых медикаментозных средств. Длительность лечения увеличивается до четырнадцати дней. После пройденного курса лечения необходимо повторить обследование. Важную роль в лечении кандидоза и цистита играют специальные мази, гели, ванночки, антимикотические препараты. Своевременно обращайтесь за медицинской помощью и не занимайтесь самолечением!
источник
Многие годы безуспешно боретесь с МОЛОЧНИЦЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить молочницу принимая каждый день.
Патологическое развитие слизистой оболочки матки в 20% случаев приводит к появлению на ней железистых, фиброзных, смешанных или аденоматозных новообразований. Это полипы, которые вынуждают к оперативному вмешательству.
Сегодняшняя медицина способна избавить от них без большой травматизации тканей, минимальным риском осложнений, долгого реабилитационного периода. Но все же многим хочется заранее знать подробности такой хирургической манипуляции, как удаление полипа эндометрия (гистероскопия), последствия операции.
Для лечения молочницы наши читатели успешно используют Кандистон. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Хирургическое вмешательство по удалению полипов сейчас в большинстве производят при помощи гистероскопа. Это аппарат, имеющий в составе миниатюрную видеокамеру и устройство, подающее углекислый газ в оперируемую полость.
Все это дает возможность видеть и обследовать внутренне пространство матки полностью, определить размеры полипов, локализацию, количество, если их несколько.
Вероятность упустить какое-либо из новообразований, оставить его участок на прежнем месте крайне низка. Гистероскопия позволяет сразу же обработать место прикрепления полипа после его удаления, чтобы не допустить вырастания нового.
Удаление новообразований с использованием гистероскопа может длиться от 20 до 60 минут, это зависит от их количества. Все происходит под общим наркозом, так что боли и дискомфорта во время манипуляций врача не ощущается.
Естественно, что последствия гистероскопии полипа эндометрия, даже если в них нет ничего патологического, будут очевидны.
В первые сутки могут беспокоить слабость и тошнота от применяемых наркотических препаратов. Главное же, что вызывает беспокойство, выделения из половых путей. В норме они кровянистые или прозрачные, достаточно скудные, длятся 5-15 дней.
Последнее наблюдается в результате разрезания ножки образования или выскабливания при множественных полипах. Продолжительность зависит также от:
- Вида новообразования. В фиброзных полипах много кровеносных сосудов, поэтому после их удаления выделения идут дольше. Если образование было железистым или аденоматозным, ограничиваются минимальным сроком;
- Размера полипа. Чем он больше, тем обширнее заживающая площадь, соответственно, и выше объем выделений;
- Глубины проникновения ножки полипа в эндометрий. Если она велика, при операции возникнет риск повреждения сосудов слизистой матки. Значит, это продлит заживление и увеличит количество выделений.
Но при любом из перечисленных обстоятельств жидкости в норме не бывает больше 50 мл в сутки. Объем ее имеет склонность к уменьшению. Отсутствуют и иные болезненные симптомы. Может немного ныть живот, ощущаться общая слабость, которая быстро проходит.
Последствия удаления полипа эндометрия могут оказаться не столь легкими. О том, что процесс восстановления идет не совсем благополучно, можно судить по выделениям.
Негативными последствиями гистероскопической операции по устранению полипа бывают:
- Попадание инфекции в полость матки и воспаление органа. Об этом свидетельствуют выделения с примесью гноя, приобретающие зеленоватый или желтый оттенок и соответствующий запах. Чаще в этом виновен стафилококк или стрептококк, которые приводят также к возникновению резких болей в животе, поднятию температуры. Подобное бывает, если вмешательство проводилось на фоне недолеченной инфекции, или женщина нарушила режим последующего восстановления;
- Перфорация матки, то есть появление в ней отверстия в результате действий хирурга. Это возможно при сильном надавливании инструмента, а также если стенка органа рыхлая. Проявляется кровотечением, упадком сил, усиленным сердцебиением;
- Гематометра. Так называется застаивание в полости органа выделений, которые лишены возможности вывестись из-за спазма шейки матки. Если выделения прекратились раньше указанного срока, резко, при этом возникла боль в животе, не исключено, что в полости матки остался кровяной сгусток. Это опасно не только ухудшением самочувствия, но и возможным присоединением инфекции;
- Появление спаек и рубцов. Более вероятно подобное при необходимости удаления множества полипов. Площадь травмирования при операции высока, поэтому на ней вместо нормальной слизистой может вырасти соединительная ткань. А когда ее много, образуются сращения;
- Перерождение тканей. Это осложнение означает появление на месте полипа раковых клеток, если он был аденоматозным, а удаление произведено не полностью.
Рекомендуем прочитать статью о месячных при полипе. Вы узнаете о причинах заболевания и его воздействии на характер выделений, всех возможных методах лечения полипа.
Полип эндометрия последствия нежелательные может вызвать и при качественно проведенной операции, восстановительном периоде без осложнений. Хирургия способна избавить от самого новообразования, но не причины его развития. Ею в большинстве являются неполадки в гормональной сфере, а также
- Вмешательства на матке (аборты, выскабливания, тяжелые роды);
- Воспалительные заболевания, имеющие хроническое течение;
- Венерические инфекции.
Поэтому почти в трети случаев полипы вырастают вновь, несмотря на тщательное удаление с использованием гистероскопии и выскабливание.
Чтобы свести эту возможность к минимуму назначается гормонотерапия для восстановления баланса веществ, а также обследования полости матки с регулярностью каждые полгода. Необходимо предотвращать воспалительные заболевания органа, исключить возможность его травмирования.
А главное, не нужно доводить до состояния, при котором обнаружатся множественные полипы. Это значит бывать у гинеколога регулярно, и показаться врачу вне очередного приема при изменении характера менструаций. Они быстрее других симптомов сигнализируют о наличии новообразования.
Изобретение антибактериальных препаратов привело к значительному снижению смертности людей от инфекционных заболеваний. Эти лекарственные средства приносят неоспоримую пользу человечеству. К сожалению, многие люди, почувствовав недомогание, не спешат обращаться к врачу. Так как практически все антибактериальные препараты отпускаются из аптек без рецепта, некоторые граждане считают, что смогут самостоятельно избавиться от любого недуга, купив антибиотик широкого спектра действия.
Такие препараты действительно уничтожают большую часть болезнетворных бактерий. Однако вместе с ними погибают и полезные бактерии, поддерживающие оптимальный баланс в организме, и выполняющие множество других важных функций. Такая тактика неприменима, в особенности по отношению к детям. Лечение антибиотиками без назначения врача способно привести к развитию кандидоза (молочницы). Почему возникает молочница у ребенка после антибиотиков, какую опасность она представляет, и чем ее лечить?
Кандидозу подвержены младенцы и дети в возрасте от 3 до 7 лет. У грудных детей данное заболевание может развиваться в следующих случаях:
- как следствие заболевания матери в период беременности, когда грибы Cand >Виды молочницы у детей
После длительного применения антибиотиков, у детей молочница может появиться в ротовой полости, в области наружных половых органов или в кишечнике, являясь тяжелой формой дисбактериоза. При этом в кишечнике грибы Кандида могут размножаться у детей, находящихся на грудном вскармливании, в том случае, если антибактериальную терапию проходят их мамы.
Во всех случаях лечение направлено на подавление активности грибка и восстановление нормальной микрофлоры в организме малыша.
Если грибы Candida размножаются в ротовой полости, развивается кандидозный стоматит – инфекционное поражение слизистых оболочек щек, зева и языка. Определить заболевание можно по характерному белому налету, напоминающему свернувшееся молоко.
На начальной стадии налет легко удаляется. При этом после удаления остаются покрасневшие отекшие поверхности слизистой. В запущенной стадии налет удаляется тяжело, а после него на слизистой остаются кровоточащие эрозии.
Поражение слизистой рта вызывает болезненные ощущения, вследствие чего малыш отказывается от еды и питья. Он становится капризным, а качество его сна существенно ухудшается. Если вовремя не обратиться к врачу, молочница распространяется на миндалины, вызывая кандидозный тонзиллит.
Чаще всего грибки Кандида дислоцируются в местах на коже, где скапливается влага. У детей наиболее благоприятной средой обитания становятся паховые складки, кожа между ягодицами, а также сгибы рук и ног.
На начальной стадии кожа малыша покрывается красными пятнами, имеющими четкую окантовку более яркого оттенка. Если вовремя не начать лечение, пятна увеличиваются в размерах и сливаются друг с другом.
Антибиотики вызывают гибель болезнетворных микроорганизмов, а также лакто- и бифидобактерий, являющихся основными составляющими здоровой микрофлоры кишечника. Грибы Candida также являются частью этой микрофлоры, однако они способны погибать лишь при попадании в организм препаратов, обладающих антимикотическим действием.
Гибель лакто- и бифидобактерий вызывает разрушение физиологического барьера, препятствующего размножению грибка. В итоге место здоровых микроорганизмов занимают условно-патогенные, к которым относятся грибки.
Определить кандидоз кишечника можно по следующим признакам:
- у малыша нарушается стул;
- ребенка беспокоит вздутие живота;
- в каловых массах появляются творожистые вкрапления.
Наиболее часто от этой формы заболевания страдают девочки, что обусловлено особенностями строения наружных половых органов. Грибы Кандида могут проникать во влагалище девочек из ануса.
Как у девочек, так и у мальчиков при молочнице появляется зуд и жжение, а также покраснение и отек в области половых органов. У девочек могут появляться белые творожистые выделения из половых путей. У мальчиков белые выделения обнаруживаются в моче.
При появлении у детей первых симптомов кадидоза следует сразу же обратиться к врачу. В большинстве случаев детям назначаются препараты местного воздействия. Однако чтобы не допустить рецидивов и перехода заболевания в хроническую форму, курс лечения должен назначать врач.
Для лечения кандидозного стоматита и кандидоза кишечника назначаются препараты, способствующие восстановлению нормальной микрофлоры. К ним относятся следующие лекарственные средства:
Устранить проявления кандидоза и облегчить общее состояние малыша поможет содовый раствор, которым обрабатывают очаги повреждения. Пищевая сода способствует созданию щелочной среды, которая губительна для грибка.
Для лечения молочницы наши читатели успешно используют Кандистон. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Раствор готовится путем разведения чайной ложки соды в стакане теплой кипяченой воды. Этим средством рекомендуется обрабатывать пораженные участки кожи малыша и слизистые оболочки. При кандидозном стоматите следует обмакивать в содовом растворе соску малыша и помещать ее в рот.
Также для местного применения доктор может назначить противогрибковые мази и кремы. К ним относятся следующие лекарственные препараты:
Запущенные стадии болезни лечатся системными препаратами, принимаемыми вовнутрь. К таким препаратам относятся лекарственные средства на основе флуконазола.
Диета является одним из важнейших этапов эффективного лечения. Созданию благоприятных условий для размножения грибка способствует употребление в пищу сладких продуктов, кондитерских изделий, дрожжевой выпечки и сыров с плесенью. На время лечения все эти продукты необходимо исключить из рациона питания ребенка. Если малыш находится на грудном вскармливании, лечебную диету должна соблюдать его мама.
Восстановить физиологический барьер помогают свежие овощи и фрукты, а также кисломолочные продукты, которые полезны, как взрослым, так и детям.
Лекарственные препараты, назначаемые врачом, позволяют подавить активность грибка. Однако чтобы избежать рецидивов, необходимо восстановить природную микрофлору в организме и укрепить иммунную систему.
Желаемого результата помогают достичь пробиотики и пребиотики – продукты и фармацевтические препараты, содержащие живые микроорганизмы. Укрепить иммунную систему помогают витаминные комплексы, а также настои трав, обладающие иммуностимулирующим действием, например, женьшень или элеутерококк.
Молочница негативно отражается на состоянии и здоровье малышей, поэтому при появлении признаков болезни нужно сразу же обратиться к врачу-педиатру и четко следовать всем его рекомендациям.
источник
Операция аппендэктомии считается легкой и неопасной для пациента и хирурга. Возможно! Но сколько встречается случаев перитонита или поздних осложнений после удачно проведенного вмешательства.
И чаще всего это происходит по вине пациента. Аппендэктомия является широкополосным вмешательством на органах брюшины. И поведение после операции также влияет на процесс выздоровления, как и мастерство хирурга.
Операция по удалению аппендикса считается неопасной процедурой.
Реабилитационный период после аппендэктомии составляет 2 месяца. Быстрее восстанавливаются молодые пациенты, которые до вмешательства вели здоровый и активный образ жизни. Детям и излишне полным людям восстановиться сложнее.
Важно понимать, что удаление аппендикса является широкополосным открытым вмешательством и к рекомендациям врача по поведению в постоперационный период следует отнестись со всем вниманием!
После операционной пациент попадает в палату хирургического отделения, а не в реанимационный зал. Отделение интенсивной терапии после аппендеэктомии не показано.
Вмешательство проводится под общим наркозом, поэтому в первые часы после операции важно правильно вывести пациента из этого состояния, предотвратить нарушения в работе головного мозга и не допустить попадания рвотных масс в трахею и легкие. Что следует делать в первые сутки:
- Лежать первые 8 часов после вмешательства и только на левом боку. Это способствует свободному отхождению рвотных масс и меньшей дополнительной травматизации пациента.
- Если состояние больного удовлетворительное, то через 8 часов разрешается и даже назначается садиться, совершать осторожные движения, стоять с помощью медсестры или самостоятельно.
- В этот период назначено введение инъекционных обезболивающих препаратов, антибиотиков для купирования возможного воспалительного процесса.
Длительность пребывания в хирургическом отделении составляет не более 10 суток. Если же больной уверенно идет на поправку, то, как правило, его переводят на амбулаторное лечение на 4 сутки после вмешательства. Что должен делать медперсонал в обязательном порядке:
- мониторинг температуры, АД, состояние швов;
- отслеживать качество и количество мочеиспусканий и дефекаций;
- перевязки;
- предупреждение возможных осложнений.
После удаления аппендикса нельзя перенапрягаться.
После выписки следует избегать активных физических нагрузок. Но при этом не лежать в кровати целыми днями.
Это приведет к застойным процессам, образованию спаек, нарушению кровоснабжения органов.
На третьи сутки после вмешательства следует начинать двигаться вокруг кровати, самостоятельно посещать ванную комнату для оправления собственных нужд. Показано ношение бандажа. Полным пациентам – в обязательном порядке.
При любых резких движениях – кашле, чихании, смехе – следует поддерживать живот. Это снизит нагрузку на область шва. Не поднимайте тяжести! В течение 14 дней после вмешательства следует поднимать не более 3 кг.
По согласованию с врачом больному показан курс лечебной гимнастики. Дома рекомендуются спокойные пешие прогулки. Активную половую жизнь разрешается вести через 2 недели после выписки и при отсутствии проблем с заживлением шва.
Диета после удаления аппендицита очень важна.
Второй по популярности вопрос врачу после операции – а что можно кушать? В течение 14 дней пациенту придется соблюдать диету.
В первый день после вмешательства показан только питьевой режим. Никаких твердых продуктов питания. Разрешается негазированная минеральная вода или нежирный кефир.
На вторые сутки следует начать принимать пищу. Это позволит быстрее восстановить моторику кишечника. Питание дробное, небольшими порциями – от 5 до 6 раз в сутки. Что приносить пациенту на обед:
- жидкие каши;
- овощные пюре из не вызывающих брожение овощей;
- фруктовые пюре;
- бульоны;
- кисломолочные продукты кроме сметаны;
- протертое мясо;
- кисель;
- компоты.
На четверные сутки рацион расширяется. Можно добавить подсушенный хлеб, понемногу вводить твердые продукты, зелень, печеные яблоки, мясо и рыбу. Показаны кисломолочные продукты в любом виде и количестве для нормализации микрофлоры.
В дальнейшем пациент возвращается к привычному режиму питания. Но любые изменения в диете следует согласовать с врачом.
Из напитков разрешается отвар шиповника без ограничений, соки, некрепкий чай, минералка без газа и травяные отвары.
Важно придерживаться стандартного питьевого режима.
После удаления аппендикса алкоголь строго запрещается.
Придерживаться рекомендаций врача по питанию следует не только в раннем постоперационном периоде, но и через 2 недели после выписки.
Категорически запрещены любые продукты, вызывающие брожение и раздражение стенок кишечника.
Эта диета направлена на снижение риска разрыва внутренних швов и постоперационных кровотечений в реабилитационном периоде. Запрещено употреблять в пищу следующие продукты и напитки:
- алкоголь в любом виде. Использование спиртсодержащих лекарственных препаратов следует согласовать с врачом;
- снизить объем потребляемой соли, не использовать приправы и специи;
- фасоль, горох, прочие бобовые;
- исключить некоторые виды овощей – помидоры, зеленый и репчатый лук в сыром виде, капуста в любом виде, острый перец;
- копчености и полуфабрикаты;
- консервация;
- крепкий кофе;
- газированные сладкие и минеральные воды;
- виноградный сок и вино.
Как правильно питаться после удаления аппендицита, расскажет видеоматериал:
Операция, кровь, всплеск адреналина, рвота и больной понимает, что после операции пахнет от него неприятно. Но с водными процедурами придется повременить.
Пока не сняты швы, запрещен прием ванны и купание под душем. Разрешается обтирание водой корпуса, умывание, мытье ног.
После того как сняты швы и повязка ограничения снимаются, но в ванну или сауну торопиться не следует. Врачи рекомендуют кратковременное купание в душе.
Область шва не следует растирать или массировать. Не желательно использовать во время купания отвары лекарственных трав, так как они сушат кожу.
После купания область шва обрабатывают антисептиками, назначенными лечащим врачом.
После удаления аппендикса нужно следить за состоянием шва.
Пациент видит только внешний шов на коже. Но ткани разрезаются и сшиваются послойно, поэтому внутренние швы требуют такого же внимания, что и наружные.
В течение нескольких дней или недель пациента будет беспокоить боль, ощущение натяжения тканей.
Это нормально. Но существует ряд состояний, при которых боль является симптомом осложнения. Патологические состояния операционного шва:
- гиперемия, отечность;
- появилось вздутие, припухлость;
- шов начал мокнуть;
- повышение температуры;
- выделение гноя, крови из шва;
- боли в районе шва, продолжающиеся более 10 дней после вмешательства;
- боли в нижней части живота любой локации.
Почему развиваются осложнения в районе операционного шва? Причины разнообразны и их возникновение в равной степени зависит от поведения и медицинского персонала, и пациента:
- инфицирование раны во время операции и в реабилитационном периоде;
- нарушение правил ухода за операционными швами;
- напряжение брюшины – поднятие тяжестей, не использование послеоперационного бандажа;
- нарушение иммунитета;
- повышенный уровень сахара в крови.
Хотя болезненность в области шва после аппендэктомии и является нормальным явлением, но списывать на нее любые неприятные ощущения не стоит. Заниматься самолечением запрещено и при любых неприятных явлениях следует обратиться в медицинское учреждение.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
источник
Многие годы безуспешно боретесь с МОЛОЧНИЦЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить молочницу принимая каждый день.
Одним из наиболее распространенных заболеваний является аппендицит, воспаление конечного отростка слепой кишки, называемого аппендиксом, который сопровождается острым болевым синдромом, повышением температуры и изменением состава крови. Для лечения необходимо экстренное хирургическое вмешательство, так как промедление грозит перитонитом, перфорация стенок аппендикса и излиянием гноя в полость живота.
Наряду с традиционным хирургическим вмешательством пациентам может быть предложено удаление аппендикса лапароскопическим методом. Как происходит удаление аппендикса этим методом и как протекает послеоперационный период?
Для лечения молочницы наши читатели успешно используют Кандистон. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Этот вид хирургического вмешательства дает возможность врачу точно диагностировать заболевание и быстро принять меры по удалению аппендикса. Во время операции исследуется брюшная полость, малый таз, сам червеобразный отросток. Это дает возможность обнаружить аппендицит даже в том случае, если место его локализации нестандартное.
Среди преимуществ метода можно выделить также такие, как :
- болевые ощущения прекращаются намного быстрее;
- быстрее восстанавливается трудоспособность;
- уменьшается продолжительность пребывания в стационаре;
- быстрее возобновляется перистальтика кишечника;
- хороший эстетический эффект.
Однако лапараскопическая операция не лишена также ряда существенных недостатков, таких как:
- искажение восприятия глубины;
- притупление тактильных ощущений, что осложняет диагностику и проведение операции;
- труднее контролировать степень приложения силы к инструментам, совершающим манипуляции в органах;
- ограниченное пространство для управления инструментами;
- затрудняется процесс разрезания тканей при манипуляции инструментами, которые движутся в противоположном направлении относительно направления движения рук.
Лапароскопическая операция проводится при острой и хронической формах аппендицита.
Этот вид хирургического вмешательства может проводиться также и при появлении симптомов перитонита. В запущенных случаях, когда проявляются симптомы аппендикулярного абсцесса или перитонита, проводится открытая операция.
Проведение лапароскопической операции при аппендиците в хронической форме показано, только если боль носит устойчивый характер и сильно выражена.
Типичный анамнез с характерными систематическими болевыми ощущениями в области живота также является показанием к проведению лапароскопии.
Несмотря на то что лапароскопия считается малотравматическим видом хирургического вмешательства, в некоторых случаях и этот метод имеет противопоказания, которые могут быть абсолютными и относительными.
- поздние сроки беременности;
- индивидуальная непереносимость наркоза;
- нарушение свертываемости крови;
- возникновение плотного инфильтрата;
- развитие забрюшинной флегмоны;
- в аппендиксе нет симптомов воспаления.
- ранее перенесенные хирургические вмешательства;
- избыточная масса тела;
- спайки в кишечнике;
- распространенный перитонит.
Подготовительный период к лапаратомической операции аппендикса длится около двух часов. За этот время осуществляется инфузионное лечение, подготовка оперируемого места и введение антибиотиков и успокаивающих препаратов. Если диагноз «аппендицит в острой форме» определен верно, то подготовка к операции занимает минимум времени.
Лапароскопия проводится под общим наркозом. В области пупка делается небольшой разрез, куда вводится игла Вереша. Через нее брюшная полость наполняется углекислым газом. Эта манипуляция дает возможность хирургу рассмотреть внутренние органы.
На следующем этапе операции вводится троакар, хирургический инструмент, предназначенный для проникновения в полости человеческого организма через покровные ткани с сохранением их герметичности в ходе манипуляций с лапароскопом. Этот прибор дает возможность подробно осмотреть брюшную полость и определить, насколько поражена брюшина, каковы изменения в кишечнике, а также какую форму имеет червеобразный отросток и где он локализован. После проведения такой диагностики хирург принимает решение о возможности проведения лапароскопии. При наличии хотя бы одного из противопоказаний и технических сложностях проведения операции из-за возможного риска повреждения здорового органа или кровотечения показана только открытая операция.
Если противопоказаний для удаления аппендикса этим методом не имеется, делаются дополнительные разрезы над лобком и справа под ребрами. Аппендикс фиксируется и осматривается. В месте, где отросток соединяется со слепой кишкой, при помощи специальных ножниц делается отверстие, через которое проводится лигатура для перевязки складок и сосудов брюшины. Несколько лигатур накладываются рядом, а через 1–1,5 сантиметра еще одна. Затем хирург перерезает аппендикс между лигатурами и извлекает наружу.
Завершающий этап удаления аппендикса — проведение санации и дренирования брюшной полости. Используя лапароскоп, хирург осматривает брюшную полость. Если появились гнойники, их опустошает электроотсосом.
Если во время проведения диагностики органов брюшной полости, проводимой на первоначальном этапе операции, было установлено, что противопоказаний к лапароскопическому удалению аппендикса нет, но возникают интраоперационные технические затруднения, имеющие связь с вероятностью кровотечения или перфорации здоровой кишки, в этом случае может быть осуществлен переход к открытой операции. Это может быть при выраженном воспалении или наличии спаек в области червеобразного отростка.
Период восстановления после лапароскопии проходит быстрее, поэтому в физической активности пациента практически не ограничивают. Уже через несколько часов после завершения хирургического вмешательства можно вставать с постели и даже ходить. Но это не значит, что больной может сразу же нагружать свой организм и переносить тяжести.
Прием антибиотиков и инфузионное лечение в послеоперационный период должны быть продолжены. Делаются также перевязки и санационные процедуры. При необходимости врач может назначить обезболивающие средства.
Уже на следующий день после операции пациент может есть. Особого питания в послеоперационный период не предусмотрено.
В отсутствие осложнений на второй день после лапароскопии дренаж можно удалить. Через 2–3 дня больной переводится на амбулаторное лечение.
В течение двух месяцев больному нужно воздерживаться от тяжелых физических нагрузок.
×
Традиционная гинекологическая практика уже не раз доказывала невозможность процесса воспаления придатков вследствие сильного переохлаждения. Но ведь это первый признак возникновения различных патогенных болезней. Возможно, непосредственное воспаление придатков от переохлаждения и не возникнет, но вследствие ослабевания иммунитета будет подготовлена почва для развития множества микроорганизмов на стенках влагалища, которые и станут причиной воспалительного процесса.
Например, молочница, поражая слизистые оболочки стенок влагалища, провоцирует отечность внутреннего эпителиального слоя, что не может не сказаться на последующем развитии патологии придатков.
Другие инфекции, при аднексите, проникают глубоко в яичники и маточные трубы, что также приводит к развитию воспалительного процесса. Так как можно самостоятельно определить воспаление придатков и возможно ли это вообще, основываясь на его симптомах?
К придаткам относятся все внутренние органы половой системы женщины, включая маточные трубы, яичники и их «связки». Так как они расположены «глубоко» внутри половых путей, их воспаление может возникать в трех случаях: восходящем, нисходящем и гематогенном. Под понятием «восходящий» подразумевается случай, при котором возникает бактериальное, или инфекционное заболевание во влагалище.
Микроорганизмы проникают в полость матки путем шеечного канала, после чего поражают прилегающие трубы. Чем серьезнее характер бактериального заболевания, тем выше вероятность поражения микроорганизмами прочих придатков, в том числе и яичников. Кроме того, проникновение вредоносных микробов вглубь придатков может быть спровоцировано не только какой-либо половой болезнью, но и инфекционным заболеванием кишечника (инфекция попадает из прямой кишки).
Вторичный, или «нисходящий» путь воспаления придатков встречается гораздо реже. Такая ситуация может возникнуть лишь когда в брюшной полости уже присутствует воспаление (аппендицит), после чего этот процесс «перекидывается» на здоровые ткани придатков.
Что же касается «гематогенного» пути, то он характеризируется попаданием микроорганизмов в кровь. Например, влагалищное кровотечение, открытая рана, переливание крови.
Стоит отметить, что кровотечение из влагалища – это самый распространенный метод попадания микробов в кровь, они «поднимаются» вглубь кровоточащего очага и плотно там оседают, образовывая воспалительный процесс такого придатка, как матка, после чего воспаление может распространиться и на другие внутренние органы.
Воспалительные процессы придатков возможны не только у женщин, но и у мужчин. В таком случае воспаляются яичка, и называется эта болезнь орхит. В случае хронического характера болезни возможно воспаление и прочих внутренних органов половой системы – орхоэпидидимит. Но, как правило, мужчины не «затягивают» с лечением болезни, так как воспаленные яичка имеют острые симптомы – боли в мошонке.
Часто мужчин беспокоят односторонние воспаления яичка, возникающие из-за длительного сексуального воздержания. Но не стоит думать, что боли яичка пройдут сами по себе, так как воспаление со временем будет распространяться и на другие области придатка.
Когда появляются первые признаки воспаления яичка, необходимо незамедлительно обратиться к врачу. Пока орхит еще не достиг хронического характера, воспаленные яичка лечатся быстро. В случае систематического отказа, яичка могут опухнуть, и появится риск возникновения предракового состояния такого придатка, как простата, последующее лечение которого может вызвать некоторые трудности.
Симптомы воспаления матки, яичников или любого другого придатка зависит от формы заболевания – острого или хронического характера. У женщин первые признаки воспаления придатков: повышается общая температура тела, сильные боли в нижней части брюшной полости, которые могут отдавать в ноги или поясницу.
Распознать ранний процесс воспаления придатка самостоятельно сложно, так как все симптомы не указывают на «проблемную» область. Чаще всего, женщины понимают, что со здоровьем что-то не так, когда симптомы приобретают более выраженного характера: выделения или кровотечение из влагалища.
Влагалищные выделения – первый симптом, конкретно указывающий на воспаленное состояние матки или яичников. Они могут быть зеленовато-гнойными, желтоватые или белыми. На самом деле, эти выделения, по своей консистенции, ничем не отличаются от слизеподобных «норм», кроме измененного цвета.
Во время обильного выделения кровянистых и «цветных» масс, изменяется базальная температура. Причем, проявляется она неоднозначно: базальная температура может быть повышена, а спустя несколько часов, она будет значительно понижена относительно нормы тела.
Как правило, такие признаки воспаления придатков возникают при протекании латентной, вялотекущей, формы заболевания.
Для лечения молочницы наши читатели успешно используют Кандистон. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Иногда при воспалении яичников, матки, или другого, самостоятельного придатка, влагалищные выделения могут и не проявляться. Тогда определить болезнь самостоятельно, практически, невозможно. Естественно, базальная температура редко измеряется женщинами, особенно по несколько раз на день. В то же время, латентная форма считается самой опасной, ведь она не «демонстрирует» никакие симптомы, а процесс воспалительного поражения матки и яичников может длиться годами.
Чем дольше болезнь будет поражать область конкретного придатка, тем сложнее будет назначить нужное лечение.
Когда при такой форме воспаления придатков появляются сильные боли, это может свидетельствовать о «запущенном» процессе атрофии матки или яичников.
Стоит отметить, что «скачущая» базальная температура и боли внизу живота не всегда являются признаком воспалительных процессов матки у женщин. Такое «явление» иногда случается при выходе яйцеклетки из яичников (овуляция). При этом базальная температура сутра может составлять 37°C, а ближе к вечеру – 36,4-36,8°C. То есть, повышенная или пониженная базальная температура на протяжении нескольких дней не является основным симптомом воспаления придатков.
Что же касается клинической диагностики, то это наиболее «разумный» метод выявления болезни, ведь только специалист, предварительно обследовав организм женщины, может назначить верное лечение. Если же вы почувствовали боли в области придатков или в самой нижней точке живота, сразу же обратитесь к врачу.
О наличии воспалительных процессов у женщины может подробно «рассказать» анализ крови. Как правило, лейкоциты в крови значительно повышены, что означает повышенную активность самозащиты организма. Лейкоциты «смягчают» боли, не давая симптомам проявить себя. Основываясь на том, насколько лейкоциты превышают норму, врач назначает лечение, эффективность которого будет определяться их последующей нормализацией.
источник
Аппендицит относится к распространённым хирургическим патологиям. Опасность болезни огромна, так как при отсутствии лечения присутствует риск развития осложнений. У женщин аппендицит встречается чаще, чем мужчин, а выявить его у представительниц прекрасного пола сложнее, так как воспаление аппендикса маскируется под симптомы гинекологических заболеваний. Что предпринять, если возникает подозрение на аппендицит?
Аппендицит поражает червеобразный отросток — аппендикс. Опасность патологии связана с вероятностью прободения слизистой оболочки отростка, в результате чего содержимое аппендикса проникнет в брюшную полость. Названный фактор часто приводит к развитию воспаления в брюшной полости.
Выделяют две формы аппендицита — острую и хроническую. Хронический тип возникает при длительном течении патологии и отсутствии вмешательства. Данная форма может прогрессировать и после удаления червеобразного отростка — при сохранении небольшого отростка (около 2 см) после операции.
Заболевание характерно для обоих полов, но у девушек и женщин встречается в 2 раза чаще. В большинстве случаев аппендицит появляется во взрослом возрасте — 20–40 лет. Возникает воспаление и у беременных пациенток, что связано с воздействием матки на кишечник, в результате чего образуется застой его содержимого.
Около 2% женщин, находящихся в интересном положении, сталкиваются с болезнью.
При беременности аппендицит угрожает здоровью матери и ребёнка. Присутствуют следующие риски:
- несвоевременная отслойка плаценты;
- угроза выкидыша;
- сильное кровотечение во время и после родовой деятельности;
- недостаточное количество кислорода у плода;
- заражение во время оперативного вмешательства.
Аппендикс имеет разное положение:
- медиальное (срединное) – встречается чаще (в 50% случаев), отросток располагается около подвздошной кишки;
- тазовое — у женщин возникает в 2 раза чаще, отросток находится в области малого таза;
- боковое — в правом боковом канале;
- заднее — за слепой кишкой;
- переднее — на поверхности слепой кишки;
- подпечёночное.
К главным причинам образования аппендицита относится застой содержимого в аппендиксе. Заболевание развивается в результате влияния таких факторов, как:
- закупорка каловыми камнями или разрастание лимфоидной ткани — приводит к нарушению проходимости отверстия аппендикса;
- опухоли в соседних органах;
- появление спаек;
- наличие инородных тел;
- сбой в работе сократительной функции мышц червеобразного отростка.
При названных причинах увеличивается давление в аппендиксе, ухудшается отток и приток крови, возникают проблемы с питанием. Это приводит к повышению проницаемости сосудов и повышению активности патогенных микроорганизмов.
У некоторых представительниц женского пола аппендицит сочетается с заболеваниями придатков. В червеобразном отростке имеются лимфатические фолликулы, которые увеличиваются при образовании воспаления придатков. В аппендиксе перекрываются сосуды — это запускает механизм образования аппендицита.
При беременности патология образуется чаще, так как оказывают пагубное влияние следующие факторы:
- увеличение матки приводит к сдавливанию отростка, поэтому ухудшается его кровоснабжение;
- возникает растяжение или перегиб аппендикса в результате его смещения;
- ухудшение защитных функций организма делает пациентку лёгкой добычей для болезнетворных бактерий;
- снижение активности перистальтики приводит к проблемам с эвакуацией содержимого кишечника.
К факторам риска также относятся:
- затвердевшие каловые массы или камни в кишечнике;
- проблемы с дефекацией (запоры);
- активность патогенной микрофлоры в толстой кишке;
- посторонние предметы в кишечнике;
- вторжение паразитов (глистов);
- плохое питание (в пище мало клетчатки);
- скопление непереваренных кусочков пищи;
- патологии сердечно-сосудистой системы;
- воспаление придатков матки;
- туберкулёз.
Первые симптомы аппендицита возникают внезапно. У пациентки, как правило, развиваются следующие признаки:
- боли ноющего и тупого характера в области пупка;
- учащённое сердцебиение;
- слабость;
- однократная рвота;
- тошнота.
Спустя 2 часа болезненные ощущения усиливаются и распространяются на правую подвздошную область. При перемене положения, во время ходьбы и кашля характер боли изменяется.
Появляются изменения со стороны органов желудочно-кишечного тракта. Снижение перистальтики кишечника характеризуется вздутием живота и частыми запорами. Сохраняется нормальная температура тела, но в некоторых случаях наблюдается повышение до 37,5 °C. Если положение червеобразного отростка тазовое, то у больной появляется дискомфорт во время мочеиспускания.
Прогрессирование аппендицита сменяется тяжёлыми признаками:
- возникает лихорадка;
- температура тела подминается до 38–39 °C;
- повышается потоотделение;
- возникает болезненность при прикосновении к животу.
При появлении боли трудно определить — является ли она проявлением аппендицита или указывает на иные патологии. Болевой синдром часто принимают за признак менструации и симптом гинекологических заболеваний. В этом случае назначают дополнительные обследования не только для обнаружения аппендицита, но и для выявления болезней половых органов.
| Симптомы | Острый аппендицит | Хронический аппендицит |
| Боли в животе | В основном сильные, постоянные или периодические | Постоянный или эпизодический дискомфорт в центре живота или справа, усиливающийся после принятия пищи, при физической работе, икоте, кашле, смехе |
| Болезненность и дискомфорт при мочеиспускании, опорожнении кишечника и во время полового акта | Редко возникают | Часто присутствуют |
| Слабость, вялость, общее недомогание | Присутствуют | Признаки появляются периодически или присутствуют постоянно |
| Повышение температуры | Часто наблюдается повышение до 37–38 °C, реже выше 38 °C | Температура сохраняется в пределах нормы |
| Болезненность при нажатии в правой подвздошной области | Присутствует | Слабо выражена |
| Потеря веса | Вес сохраняется в норме | Ввиду длительного сохранения плохого самочувствия и проблем с аппетитом вес может снизиться |
| Характер стула | Иногда запор, намного реже диарея, развивающаяся в основном при атипичном расположении аппендикса | Чередование запоров, диареи и нормального стула |
| Рвота | Чаще однократная, реже двух- или трёхкратная | Возникает периодически |
Выявление аппендицита у женщин — сложное мероприятие, так как болезненные ощущения часто возникают в следующих случаях:
- при внематочной беременности;
- во время разрыва кисты яичника;
- при воспалении органов, расположенных в области малого таза;
- во время внутреннего кровотечения, возникшего в результате развития патологии половых органов.
Пациентку отправляют на гинекологический осмотр для исключения названных случаев. Во время вагинального осмотра определяют состояние придатков и матки, используют пробу Промптова.
Имеются специфические признаки, используемые во время диагностики:
- Симптом Щёткина-Блюмберга. Боль усиливается в положении лёжа на спине с согнутыми коленями.
- Симптом Промптова. При захвате шейки матки боль не возникает.
- Симптом Образцова. Боль усиливается во время поднятия правой ноги и при надавливании на область прямой кишки.
- Симптом Жендринского. Надавливание на зону, расположенную ниже пупка (на 2 см), приводит к усилению болезненных ощущений.
Характерные индикаторы существуют и для беременных женщин:
- Симптом Михельсона. При положении лёжа на правом боку болевой синдром усиливается.
- Симптом Тараненко. Интенсивность болезненных ощущений увеличивается во время перекатывания с левого бока на правую сторону.
Во время постановки диагноза также используются:
- Сбор данных. Пациентку спрашивают о характере боли и её расположении. Уточняют особенности менструального цикла.
- Измерение давления, ЧСС (частоты сердечных сокращений) и температуры.
- Пальпация живота (симптомы Образцова, Жендринского и другие).
- Исследование мочи и крови. Развитие аппендицита приводит к повышению уровня лейкоцитов в крови. Исследование мочи помогает исключить болезни мочеполовой системы.
- Диагностическая лапароскопия. Метод очень информативен, позволяет изучить органы малого таза и брюшной полости. Во время диагностики определяют положение и степень воспаления аппендикса.
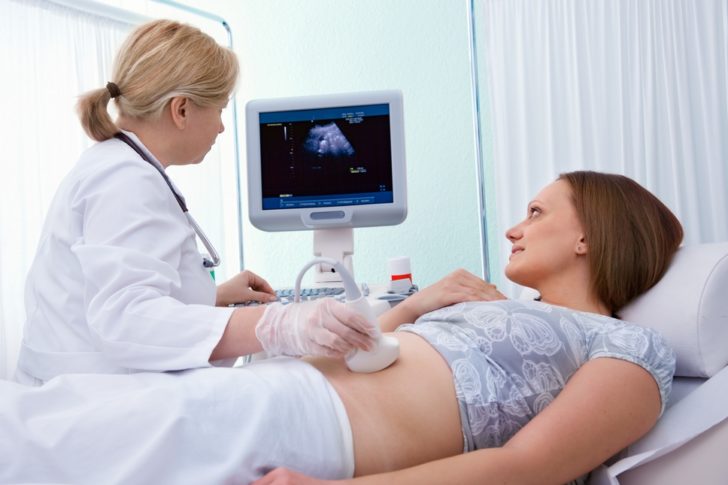
- Ультразвуковое исследование (УЗИ). С помощью УЗИ исключают гинекологические болезни, имеющие сходство с аппендицитом.
- Рентгенография брюшной полости. Метод выявляет кишечную непроходимость, у которой схожие с воспалением аппендикса признаки.
Обнаружение аппендицита у женщин осложняется наличием схожих по проявлениям патологий и состояний. Как отличить их друг от друга? Выделяют следующие случаи:
- Болезненные менструации. Используется симптом Кохера — перемещение боли от пупка в правую подвздошную область. При менструациях признак отрицателен, боль распространяется на область поясницы и нижнюю часть живота. Подобные проявления не являются характерными для аппендицита.
- Прерывание внематочной беременности. Боль также возникает в правой части живота, но распространяется под лопатку, отдаёт в крестец или промежность. Из влагалища выделяются сгустки крови.
- Острый аднексит (воспаление придатков). Выявляется симптом Промптова, но симптомы Кохера и Щеткина-Блюмберга не обнаруживаются. У женщины нарушен менструальный цикл, присутствуют выделения из влагалища. Придатки увеличены.
- Апоплексия правого яичника. Начало развития патологии имеет схожие проявления — боль возникает в правой части живота. Однако болезненность проявляется в середине цикла после эмоциональной или физической нагрузки.
- Патологии мочеполовой системы. При таких болезнях у больной не наблюдаются эритроциты в моче, учащается частота мочеиспускания, возникают ложные позывы к опорожнению кишечника.
Чем раньше начато лечение — тем благоприятнее исход для пациентки. Правило является незыблемым для каждого случая в медицине, и аппендицита это тоже касается. Патологию устраняют с помощью хирургического вмешательства. Перед началом операции выполняют подготовку:
- готовят операционное поле;
- освобождают от содержимого желудок и мочевой пузырь;
- устраняют признаки интоксикации (при необходимости);
- вводят пациентку в состояние наркоза.
В зависимости от стадии патологии применяют:
- Лапаротомию — рассечение брюшной полости;
- Лапароскопию — введение инструмента с камерой через прокол в брюшной полости.
Выбор метода зависит от того, какой тип воспаления наблюдается. Так, лапароскопию используют при отсутствии деструктивных форм аппендицита — флегмонозного и гангренозного. Методика отличается малой травматичностью, через несколько дней пациентка может выписываться.
Классическое рассечение брюшной области показано при развитии перитонита (воспаления брюшной области) и во время прогрессирования деструктивных видов патологии. Поражённый отросток удаляют, при необходимости применяют дренаж и обрабатывают брюшную полость антибиотиками. Длительность нахождения в стационаре — 10–14 дней, но в зависимости от стадии и особенностей течения аппендицита продолжительность реабилитационного периода может увеличиваться.
После операции менструальный цикл может измениться. Не нужно этого пугаться, так как после любого вмешательства хирурга нарушаются естественные процессы в организме, поэтому и возникают подобные изменения. Большое значение имеет эмоциональное состояние пациентки, поэтому переживания до и после операции сказываются на цикле больной. При правильном отдыхе и приёме пищи в период реабилитации месячные придут в норму. Если аппендицит был запущен или протекал в осложнённой форме, то необходима консультация гинеколога.
Пациенткам после операции рекомендуют придерживаться постельного режима. В последующие дни можно вставать при помощи другого человека. В этот период выполняют упражнения в лежачем положении:
- повороты туловища;
- разгибание и сгибание конечностей.
Упражнения направлены на предупреждение образования тромбов. Кроме того, прибегают к иным способам:
- вводят Клексан, Фраксипарин или Гепарин;
- бинтуют нижние конечности.
Для пациенток, находящихся в интересном положении, назначают следующие мероприятия:
- ношение бандажа;
- введение витамина E;
- соблюдение постельного режима в течение 4–5 дней;
- введение раствора магния сульфата.
После выписки ограничивают физические нагрузки – это правило применимо и к беременным пациенткам. Если необходимость в использовании лекарственных средств после операции присутствует, то препарат подбирают с учётом его побочных эффектов — будут ли они воздействовать на малыша.
После выписки беременной пациентки из медицинского учреждения её добавляют в список женщин с повышенной угрозой прерывания беременности и досрочных родов.
Длительность периода восстановления — 6 недель. В это время соблюдают диету, при которой исключаются такие продукты, как:
- газированные напитки;
- помидоры;
- приправы;
- мучные изделия;
- солёную и кислую пищу;
- жирные и жареные блюда;
- копчённую и острую продукцию;
- сладости.
Первый день после операции — самый трудный. Пациентка должна оправиться от наркоза и перенесённого лечения. Аппетит отсутствует, что связано со спецификой вмешательства при аппендиците (затрагиваются расположенные рядом органы). В первый день употребляют только минеральную воду.
Если негативная реакция (рвота и тошнота) отсутствует, то рацион расширяют, добавляя следующие продукты:
- отварное мясо курицы (измельчённое);
- нежирный йогурт;
- компот;
- молочную кашу (овсяную, гречневую);
- пюре из овощей (обязательно жидкие и измельчённые);
- варёное яйцо.
Аппендицит у женщин возникает часто и обладает характерными особенностями. Однако патологию трудно выявить из-за наличия похожих симптомов у гинекологических болезней. Особую опасность заболевание представляет для беременной женщины, так как воспаление аппендикса угрожает состоянию пациентки и жизни плода.
источник