Острый аппендицит представляет собой развившийся в червеобразном отростке слепой кишки воспалительный процесс, который может иметь несколько морфологических разновидностей. На сегодняшний день любая из них является показанием к неотложному хирургическому вмешательству.
Развитие аппендицита традиционно связывают с активацией находящихся в кишечнике микроорганизмов на фоне закупорки просвета аппендикса опухолью, каловым камнем, кишечным паразитом либо гиперплазированным лимфоидным фолликулом. Обтурация отростка закономерно приводит к усиленному скоплению в нем кишечной слизи, содержащей в себе ряд условно-патогенных бактерий. Их активный рост и вызывает воспаление, вследствие которого может произойти ишемия стенок аппендикса, их некроз либо нагноение с формированием абсцесса, а затем и флегмоны. Помимо этого, усиливающееся давление слизи в отростке может способствовать его перфорации с возникновением разлитого перитонита.
Причиной гангренозного аппендицита может являться тромбоз аппендикулярной артерии, что чаще встречается у больных сахарным диабетом, а также у пожилых людей.
На сегодняшний день специалисты различают две основных формы острого аппендицита – простой и деструктивный. Деструктивный, в свою очередь, разделяется на флегмонозный, гангренозный и перфоративный аппендицит.
1. 
2. Для флегмонозной формы аппендицита характерно наличие гнойного отделяемого в просвете кишечника, а также более выраженные местные изменения, признаки язвенных дефектов на поверхности аппендикса.
3. Гангренозным считается аппендицит, при котором отросток подвергается кислородному голоданию и появлению участков некротизированной ткани. Внешне некроз выглядит как грязно-зеленые или коричневые участки на поверхности аппендикса.
4. Перфоративный аппендицит возникает при повышенном давлении внутри закупоренного отростка, когда некротизированный участок просто выдавливается в брюшную полость. Туда же изливается его инфицированное содержимое, вызывая тяжелый гнойный перитонит.
При определенных условиях, иногда происходит отграничение воспаленного червеобразного отростка с формированием инфильтрата подвздошной области. Это так называемый «хронический аппендицит», который ведут на начальном этапе консервативно.

Нередко боли при аппендиците могут изначально беспокоить в районе пупка или сразу в правой подвздошной области. При этом боль, как правило, не иррадиирует, усиливаясь по мере развития болезни. На конечных же стадиях некротического аппендицита болевой синдром уменьшается с сохранением всех остальных клинических и лабораторных признаков. Это говорит лишь о том, что в зону ишемии вошли и участки, имеющие нервные окончания.
Несколько позже присоединяется тошнота, рвота. В отдельных случаях отмечают поносы или запоры, температура может носить субфебрильный характер или подниматься до крайне высоких цифр. Присутствуют явления общей интоксикации.
При объективном осмотре отмечается локальное напряжение мышц передней брюшной стенки.
Выявляются положительные симптомы аппендицита:
|
|
|
|
|
|
|
При атипичном расположении червеобразного отростка клиническая картина изменяется, затрудняя диагностику острого аппендицита. Аппендикс может располагаться подпеченочно, ретроцекально, латерально, медиально. При тазовом расположении отростка, аппендицит симулирует заболевания моче-половой сферы и требует консультации гинеколога, уролога с проведением дополнительных методов исследования.
Еще более редким случаем, является такая аномалия, как транспозиция внутренних органов. При этом червеобразный отросток, а значит и вся симптоматика, смещаются в левую подвздошную область.
- аппендикулярный инфильтрат,
- аппендикулярный абсцесс,
- перфорация червеобразного отростка,
- абсцесс малого таза,
- пилефлебит (гнойное воспаление воротной вены),
- перитонит,
- сепсис,
- забрюшинная флегмона,
- тромбоз вен малого таза.
На современном этапе развития медицинской науки консервативное лечение острого аппендицита в большинстве случаев не представляется возможным. Поэтому, при подозрении на данное заболевание, пациента безоговорочно госпитализируют в стационар для проведения операции – экстренной аппендектомии. Диагноз ставится клинически, на основании жалоб, анамнеза, данных объективного осмотра. Вспомогательным методом является наличие лейкоцитоза в общем анализе крови. При сомнениях у хирурга, возможно динамическое наблюдение за пациентом не более 2-х часов с повторной оценкой симптоматики и изменений в общем анализе крови. В трудных случаях подтвердить или опровергнуть диагноз позволяет диагностическая лапароскопия.

Аппендэктомию возможно выполнить лапароскопически, что сократит длительность нахождения пациента в стационаре.
При диагностированном аппендикулярном инфильтрате больного ведут консервативно. Плановую операцию выполняют спустя 2-6 месяцев.
При перфорации червеобразного отростка, разлитом перитоните выполняют срединную лапаротомию, санацию и дренирование брюшной полости. Интраоперационно и в последующем назначают антибиотики и дезинтоксикационную терапию.
До осмотра врачом запрещается проводить обезболивание какими бы то ни было средствами, либо производить попытки очистки кишечника с помощью клизмы. Это может повлечь за собой «смазывание» клинических проявлений болезни, позднее обращение в стационар, либо, что касается клизмы, еще большее сдавление и перфорацию стенок червеобразного отростка.
Порой можно услышать о случаях успешной терапии аппендицита народными методами. Однако достоверных случаев подобных чудесных исцелений нам не встречалось. Взамен существует немало зарегистрированных фактов смертельных исходов по причине промедления с операцией, развития перитонита, септикотоксемии, инфекционно-токсического шока. Поэтому хотим вас предостеречь от попыток самостоятельного, некомпетентного лечения столь простого на первый взгляд, но столь серьезного в реальности, заболевания, как острый аппендицит. Всегда лучше вовремя обратиться к специалистам!
источник
Под аппендицитом понимают острое хирургическое заболевание, при котором происходит воспаление червеобразного отростка слепой кишки. Патология требует немедленной операции.
Червеобразный отросток слепой кишки – это орган пищеварения, который также является частью иммунной системы. Его удаление не настолько безобидно. Ни один хирург не будет удалять аппендикс, если он не воспалился. Мнение, что эту патологию можно вылечить только операцией, неверно. Консервативная терапия основана на применении антибиотиков. Особенности ее проведения:
- Медикаментозное лечение тоже требует обращения к врачу, поскольку антибиотики при аппендиците вводят внутривенно.
- По статистике, препараты помогали 63% пациентов, а 37% все же потребовалась операция.
- У больных, которые проходили курс антибиотиков, осложнения возникали на 31% реже.
В медицине существует термин «хронический аппендицит». Ему предшествует острое воспаление червеобразного отростка, которое не довело до операции. Симптомы патологии постепенно стихли. Аппендикс в таком случае периодически воспаляется и напоминает о себе рецидивами острой боли. Хроническая форма его воспаления лучше поддается нехирургическому лечению. Особенности проявления этого заболевания:
- Периодическая боль справа внизу живота.
- Усиление болезненности при движениях.
- У женщин боль может восприниматься как гинекологическая проблема.
- Иногда появляются тошнота, рвота, диарея, повышается температура.
- Приступ проходит самостоятельно, хотя может перейти в критическую фазу.
Некоторым пациентам с острым аппендицитом противопоказано проведение операции. В таких случаях и назначается консервативное лечение. Так, в группу противопоказаний к аппендэктомии входят:
- Воспалительные процессы в органах пищеварения.
- Нарушения в других системах органов, например, развитие рака.
- Воспалительный аппендикулярный инфильтрат, который развивается спустя 24 ч после развития аппендицита. В таких случаях могут развиваться абсцессы и разрывы.
Еще раз обратите внимание, что консервативное лечение при воспалении аппендикса должно назначаться только врачом. Оно имеет определенные показания:
- Катаральная стадия развития аппендицита. Медикаментозное лечение помогает купировать легкий воспалительный процесс.
- Категорический отказ больного от хирургического вмешательства. Это опасно для пациента, но врач не может насильно проводить операцию.
- Сложности диагностики. Воспаление аппендикса может маскировать другие заболевания, например, инфаркт миокарда.
Основу консервативного лечения составляют антибиотики: макролиды, фторхинолоны, пенициллины, тетрациклины, карбапенемы. Часто используемые антибактериальные препараты:
Дополнительно больному могут назначать симптоматическую терапию для облегчения состояния. Она включает следующие фармакологические группы препаратов:
- спазмолитики;
- иммуномодулирующие;
- противовоспалительные;
- улучшающие кровообращение.
источник
J Gastrointest Surg (2009) 13:966-970 DOI 10.1007/s11605-009-0835-5 ORIGINAL ARTICLE
Conservative Management of Acute Appendicitis
Ajaz A. Malik • Shams-ul Bari
Острый аппендицит – наиболее распространённое заболевание в неотложной хирургии. Первичное лечение состоит традиционно в аппендэктомии. Антибиотики вводят до операции и продолжат после неё, по мере необходимости.
Методы. Исследование выполнено в медицинском институте, Сринагар, Кашмир, Индия для определения роли антибиотиков, как единственного метода лечения острого аппендицита (ОА) в сочетании с аналгетиками, по необходимости. Всего обследовано 80 пациентов с абдоминальной болью продолжительностью менее 72 часов. Из них 40 больных лечили в/в введением антибиотиков в течении двух дней с последующим пероральным их продолжением на протяжении 7 дней. Остальные 40 больных, группа контроля, перенесли аппендэктомию.
Результаты. Больные после консервативной терапии выписаны через 3 дня, исключая двух, которым выполнена операция через 12 и 24 часа после поступления, соответственно, из-за признаков перитонита на фоне перфоративного аппендицита. Диагностическая точность в прооперированной группе составила 90%. Двое больных имели перфоративный аппендицит на операции. Заключение. Наше мнение состоит в том, что консервативное лечение ОА антибиотиками весьма эффективно, в основном, они могут обойтись без операции. Больные, лечённые исключительно антибиотиками, меньше страдают от боли, требуют меньше обезболивающих, но имеют высокую частоту рецидивов – 10%.
McBurney первым сообщил о 8 пациентах с острым аппендицитом, лечённых ранней аппендэктомией в 1889г [1]. Coldrey в 1959 лечил 471 специально не отобранных больных консервативно с низкой летальностью и малым числом осложнений [2], но идея спорна и сегодня. Anonymous из 500 больных с подозрением на острый аппендицит, 425 лечил консервативно с использованием традиционной китайской медицины и антибиотиков [3]. Однако, у 7 из 100 обследованных позже наблюдали рецидив ОА. Во всех случаях оценивали клинику заболевания и его историю. Лечение оценивали без стандартизации и последующего осмотра. Предоперационное назначение антибиотиков использовали, как средство задержки операции в ночные часы. В то же время, частота перфораций, осложнений и продолжительности госпитализации у больных, оперированных до 6 часов, сходна с теми, кто оперирован в промежутке от 6 до 18 часов после поступления [4].
Консервативное лечение ОА защищали успешно многие авторы [5-11]. Хотя некоторые рекомендовали «отсроченную» аппендэктомию [5-9] при подозрении на опухоль слепой кишки или рецидив аппендицита. Консервативное лечение рекомендовали на американских подводных лодках [12] и советских кораблях в море – 247 больных [13]. Было выполнено лишь несколько проспективных рандоминизированных исследований.
80 человек было обследовано между августом 2003 и июлем 2005 с последующим наблюдением в течении года. Наблюдали 56 мужчин и 24 женщины в возрасте 17-64 лет. Подробная информация о представлена в табл.1,2. Больные были оценены по системе подсчёта очков Alvarado, которая включала различные данные, симптомы, лабораторные результаты, связанные с острым аппендицитом [15].
Таблица 1. Симптомы и их значимость при остром аппендиците
| Симптомы | Очки |
| Миграция боли в правую подвздошную область | 2 |
| Тошнота, рвота | 1 |
| Напряжение в правом подвздошной области | 2 |
| Блюмберга | 1 |
| Температура | 1 |
| Ровзинга | 1 |
| Лейкоцитоз | 2 |
Таблица 2. Сумма баллов и вероятность острого аппендицита
| Баллов 1-4 | ОА маловероятен |
| Баллов 5-6 | ОА возможен, необходимо наблюдение |
| Баллов 6-7 | ОА точен, показана немедленная операция |
УЗИ, лабораторные тесты, как белые кровяные тельца, уровень протеина были использованы, как диагностический инструмент для идентификации АО [16,17]. Плюс типичный анамнез и клинические данные, в том числе по системе подсчёта очков Alvarado, позитивные данные УЗИ, лейкоцитоз и С-реактивный белок (табл.3). УЗИ было позитивно у 64 (80%) случаев. КТ не проводили из-за её высокой стоимости в этой части мира.
Табл.3. Характеристика больных с острым аппендицитом.
| Антибиотики | Хирургия | |
| № больных | 40 | 40 |
| Средний возраст | 28,7 (17-56) | 32,6 (18-64) |
| Пол (М/Ж) | 13:7 | 14:6 |
| Продолжительность боли (час) | 23.0 | 21.3 |
| Лейкоцитоз (х109/л) | 14.2(4.9) | 14.7(4.4) |
| С-реактивный белок при поступлении (мг/л) | 43(29) | 42(34) |
| Температура при поступлении | 37.4 | 37.6 |
| Число больных, лечённых антибиотиками | 40 | 8 |
| Диклофан, дозы (мг) | 75(50) | 200(100) |
| Пребывание в госпитале (дни) | 0,3 | 2.1 |
| Раневая инфекция | — | 3 |
| Рецидив аппендицита | 4 | — |
| Продолжительность наблюдения (мес) | 18.3 | 18.4 |
Консервативная терапия
Ципрофлоксацин вводили по 500 мг каждые 12 часов и метронидазол – по 500 мг каждые 8 часов в течении 2 дней. Препарат назначали только внутривенно. Боль регистрировали каждые 6 часов, термометрию выполняли дважды в день. Больных выписывали не позже 3-го дня. Перорально далее назначали Ципрофлоксацин по 500 мг 2 раза в день и тинидазол – по 600мг 2 раза в день, всего 7 дней.
Прооперированным больным назначали антибиотики только в случае перфорации отростка или обсеменения брюшной полости на 48 часов. Выписывали из стационара сразу после нормализации состояния. Удалённый отросток направляли на гистологию.
Больных осматривали на 7-й, 12, 30 день после госпитализации.
Боль регистрировали при помощи визуальных аналогов каждые 6 часов нахождения в стационаре – от 0 очков до 100, боль снимали диклофенаком в/м, а после выписки — парацетамолом.
УЗИ выполняли на 12 и 30 дни. При этом у 38 больных, леченных консервативно антибиотиками, отросток был визуализирован у 15 на 12-й день. Через месяц у 15 больных аппендикс визуализирован у 9. Из этих 9 у 4 наступил рецидив аппендицита через год. Все консервативно пролеченные пациенты с рецидивом ОА прооперированы.
Консервативно лечённая группа
Потребовалось значительно меньше аналгетиков у больных, лечённых консервативно (p Комментарий Юрия Викторовича Шапиро.
(Стаж 57 лет, оперирующий неотложный хирург, г.Москва)
Всё новое — это хорошо забытое старое. В течение трёх лет моей работы в Нексиканской районной больнице Магаданской области тактика при остром аппендиците была следующей. Если от момента заболевания прошло более 48 часов и не было явлений перитонита, больной лечился консервативно: холод, покой, антибиотики первого поколения — иных в то время не было. Пренебрежение этой тактикой было чревато — при операции разрушался грануляционный вал, образовавшийся вокруг воспалённого отростка и воспалительный процесс генерализовывался. Я однажды пренебрёг этим правилом и чуть было не потерял больного, за что был нещадно наказан своим учителем – тактика эта была в тридцатые годы общепринятой, сейчас заикнуться о консервативной тактике при остром аппендиците просто опасно — первый вопрос, который задают хирургу — сколько времени прошло от момента заболевания до момента поступления в больницу и от момента поступления до операции? Никакие объяснения во внимание приняты не будут!
источник
«Нет терапевтического лечения острого аппендицита. Лучшее лечение заключается в операции в первые 24 часа» (П. Дюваль на собрании общества хирургов Франции, июнь 1931 года).
Тезис, выдвинутый около века назад, до сих пор выступает в качестве краеугольного камня в лечении острого аппендицита. Но так ли он справедлив на фоне достижений лабораторно-инструментальной диагностики и фармакологии?
Компьютерная томография (КТ) органов брюшной полости позволяет с высокой точностью установить диагноз острого аппендицита, а также выявлять развившиеся осложнения. А это, в свою очередь, позволило провести ряд исследований, доказавших возможность использования антибиотикотерапии без хирургического вмешательства в лечении острого аппендицита.
Однако они имели схожий недостаток — наблюдение было относительно коротким и не позволяло оценить долгосрочные результаты. Для решения этой проблемы в Финляндии было проведено мультицентровое рандомизированное исследование с 5-летним наблюдением за пациентами, включающее 530 пациентов и продлившееся с ноября 2009 по сентябрь 2017 года.
Цель исследования: сравнить результаты хирургического и терапевтического лечения острого неосложненного аппендицита. Критериями постановки диагноза по КТ-снимкам считалось увеличение диаметра аппендицита свыше 6 мм и один из следующих признаков: наличие воспалительного отека, появление периаппендикулярной жидкости, резкое повышение контрастности стенок аппендикса. Критериями исключения были: признаки осложненного острого аппендицита (аппендиколит, перфорация, абсцесс или подозрение на опухоль), развитие перитонита, наличие противопоказаний для КТ, возраст моложе 18 или старше 60 лет, а также наличие сопутствующего тяжелого системного заболевания.
Пациенты были разбиты на две группы: первая группа получила хирургическое пособие в объеме открытой аппендэктомии (273 человека); вторая — только антибиотикотерапию (257 человек) по следующей схеме: внутривенное введение Эртапенема натрия (1 г/сут) в течение трех дней, затем пероральный прием Левофлоксацина (500 мг 1 раз/день) и Метронидазола (500 мг 3 раза/день) в течение семи дней.
Оценивалась частота рецидивов аппендицита, развитие осложнений, длительность пребывания в стационаре и продолжительность больничного листа.
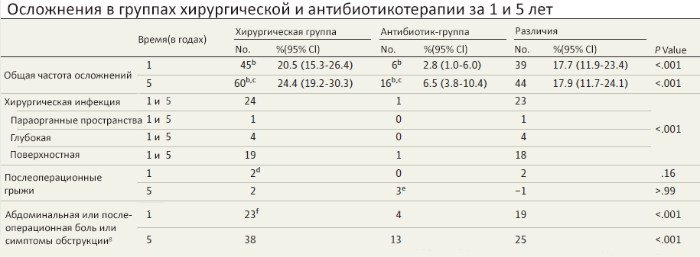
Осложнениями оперативного вмешательства считались: развитие вентральных грыж, появление постоянных абдоминальных болей или обструктивных симптомов, инфекционные осложнения. Всего за пять лет осложнения развились у 24,4 % (60) пациентов, среди них один потребовал герниопластики и один лапароскопического адгезиолизиса. Кроме того, было выявлено четыре пациента с новообразованием, расположенным в аппендикулярном отростке.
Для пациентов с антибиотикотерапией основным критерием считалась частота рецидивов, при которых проводилось оперативное лечение. Частота рецидивов острого аппендицита за первый год составила 27,3 % (70 из 256). Общее количество повторных приступов за второй, третий, четвертый и пятый годы составило 34,0 % (87 из 256), 35,2 % (90 из 256), 37,1 % (95 из 256) и 39,1 % (100 из 256), соответственно. Из этих 100 человек 15 были прооперированы в ходе первичной госпитализации, 70 % — в течение года после первого приступа. У семи прооперированных пациентов причиной клинической картины оказался не острый аппендицит. Если не считать данные операции, то успешность лечения антибиотиками неосложненного аппендицита составила 63,7 % (163 из 256 пациентов). Ни у одного из пациентов, перенесших отсроченное оперативное вмешательство, не наблюдалось неблагополучных исходов. Частота осложнений во второй группе составила 6,5 % (16 пациентов), что на 17,9 % меньше, чем в первой группе (таблица 1). Кроме того, несмотря на одинаковую длительность пребывания в стационаре — 3 дня, продолжительность больничного листа в группах разнилась на 11 дней (дольше при хирургическом лечении).
Таким образом, терапевтическое лечение острого неосложненного аппендицита подтвердило свою жизнеспособность в качестве альтернативы хирургическому лечению.
а — рассчитано при помощи Pearson χ2;
b — общее число для хирургической группы в первый год составило 220 и 246 в пятый год; для антибиотик-группы 216 за первый год и 246 за пятый;
с — суммировалась частота всех осложнений;
d — одному из двух пациентов, у которых развилась послеоперационная грыжа, потребовалась герниопластика в течение первого года наблюдения наблюдения (оба были в хирургической группе);
e — никому из пациентов, перенесших отсроченную аппендэктомию, не потребовалась хирургическая пластика грыж (двое перенесли открытую аппендэктомию, одному проведена лапароскопическая аппендэктомия);
f — одному пациенту был проведен лапароскопический адгезиолизис в течение первого года наблюдения;
g — категория включает жалобы на возможные проблемы, связанные с развитием спаечного процесса после операции, проявляющиеся в нарушениях функции кишечника, абдоминальной боли или боли в области операционной раны в повседневной жизни.
Источник: Salminen P. et al. Five-year follow-up of antibiotic therapy for uncomplicated acute appendicitis in the APPAC randomized clinical trial //JAMA. – 2018. – Т. 320. – №. 12. – С. 1259-1265.
источник
Лечебная тактика при остром аппендиците заключается в возможно более раннем удалении воспалённого червеобразного отростка. Вот почему во всех случаях подозрения на это заболевание показана неотложная госпитализация в хирургический стационар. Если диагноз не вызывает сомнений, показана экстренная операция. Лишь в исключительных случаях при катаральном аппендиците у крайне тяжёлых и ослабленных больных, у которых аппендэктомия таит в себе значительно больший риск, чем непосредственно само заболевание, допустима консервативно-выжидательная тактика до полного стихания процесса или появления симптомов раздражения брюшины. Разумеется, в последнем случае, т.е. уже в стадии флегмонозного воспаления, производят экстренную операцию.
Аппендэктомию, как и любое другое полостное вмешательство, предпочтительнее выполнять под общей анестезией. При этом бесспорное преимущество имеет современный эндотрахеальный наркоз, дающий возможность широкой ревизии и свободы манипуляций в брюшной полости. Он особенно необходим при распространённом перитоните. В остальных случаях допустимо выполнение операции под местной или спинальной анестезией.
Типичную аппендэктомию производят с помощью косого переменного разреза в правой подвздошной области, известного в отечественной литературе под названием разреза Волковича- Дьяконова или Мак-Бернея. Для проведения кожного разреза служат следующие ориентиры: линию, соединяющую пупок и верхнюю переднюю подвздошную ость, делят на 3 равные части и затем на границе наружной и средней трети этой линии перпендикулярно к ней проводят кожный разрез. При этом 1/3 его должна находиться над указанной линией и 2/3 — ниже неё (рис. 43-12).
Рис. 43-12. Хирургические доступы, используемые для аппендэктомии: А — косой переменный (Мак-Бернея); Б — параректальный (Ленандера); В — нижний срединный; Г — надлобковый («бикини»).
Оперируя беременных по поводу острого аппендицита, необходимо изменять локализацию кожного разреза в соответствии со сроками беременности и происходящего соответственно им смещения купола слепой кишки вместе с червеобразным отростком (рис. 43-13).
Рис. 43-13. Оттеснение слепой кишки и червеобразного отростка беременной маткой вызывает необходимость изменения хирургического доступа.
Длина кожного разреза для аппендэктомии составляет обычно 10-12 см — именно такой разрез создаёт максимальные удобства для удаления червеобразного отростка. Необходимо подчеркнуть, что неоправданное уменьшение разреза (особенно у тучных больных) ведёт к большей травме тканей во время операции и создаёт дополнительные предпосылки для послеоперационных осложнений.
После разреза кожи и подкожной жировой клетчатки производят тщательный гемостаз. Надсекают скальпелем апоневроз наружной косой мышцы и рассекают его ножницами по ходу волокон. В верхнем углу раны обычно разъединяют и саму наружную косую мышцу, а при варианте низкого её окончания приходится надсекать мышцу на значительном протяжении, но также по ходу её волокон. После этого надсекают перимизий внутренней косой и поперечной мышц и разводят их тупыми крючками по ходу волокон, т.е. в перпендикулярном направлении по отношению к кожной ране. Обычно при разведении мышц удаётся вскрыть прилежащую к ним сзади поперечную фасцию, что позволяет обнажить непосредственно брюшину.
Подойдя к брюшине, рану снова изолируют, для чего используют влажные марлевые салфетки во избежание высыхания обнажённых тканей. При вскрытии брюшины следует быть особенно внимательным, чтобы не повредить прилежащей к ней кишки. В этих целях брюшину осторожно приподнимают пинцетом и надсекают, следя, чтобы противоположная бранша ножниц хорошо просвечивала сквозь серозные листки. Одновременно необходимо приготовить марлевый тупфер для того, чтобы сразу же осушить рану, если в неё начнёт изливаться выпот из брюшной полости, а также взять часть смоченной выпотом марли для бактериологического посева.
Проникнув в брюшную полость, отыскивают слепую кишку. Если этому мешают петли тонких кишок, то их осторожно отводят медиально, осматривая область бокового канала и подвздошной ямки. В отличие от тонкой кишки слепая имеет три хорошо выраженные продольные мышечные ленты (taeniae coli). Слепая кишка обладает некоторой подвижностью и, как правило, её удаётся извлечь в рану. Если кишка фиксирована спайками, то их рассекают. Как известно, основание червеобразного отростка и начало его брыжейки находятся в месте слияния всех трёх лент на куполе слепой кишки. В связи с этим чаще всего вместе с куполом слепой кишки удаётся извлечь в рану и червеобразный отросток.
Если же дистальный отдел отростка фиксирован в глубине и не выводится в рану, то необходимо подвести под его основание толстую лигатуру или тесёмку и опустить купол слепой кишки обратно в брюшную полость. Затем после потягивания за тесёмку удаётся увидеть и рассечь сращения, мешающие мобилизации червеобразного отростка. Необходимо помнить, что форсированное извлечение воспалённого червеобразного отростка недопустимо, так как при этом легко можно разорвать его или даже совсем оторвать от слепой кишки и брыжейки. Если после рассечения видимых сращений червеобразный отросток всё же не удаётся вывести в рану, нужно приступить к ретроградной аппендэктомии, техника которой описана ниже.
После выведения червеобразного отростка в рану производят анестезию его брыжейки (при наркозе в этом нет необходимости) и накладывают на неё лигатуру. С этой целью у основания отростка с помощью зажима проводят толстую нить, которой и перевязывают брыжейку, следя за тем, чтобы артерия червеобразного отростка обязательно вошла в лигатуру. При рыхлой и отёчной брыжейке лучше накладывать лигатуру на неё с предварительным прошиванием, чтобы предотвратить в последующем её соскальзывание.
Перевязав брыжейку, отсекают её от отростка на всём протяжении. Вслед за этим пережимают зажимом основание червеобразного отростка, перевязывают его (рис. 43-14а) тонким кетгутом (викрилом либо другой рассасывающейся нитью). Червеобразный отросток отводят кверху и, отступя 1-1,5 см от его основания, накладывают круговой (кисетный) серозно-мышечный шов, для чего используют синтетическую нить 3/00 или 4/00 на атравматической игле (рис. 43-146). Манипуляция эта очень ответственна, так как при глубоком проведении нити возможен сквозной прокол слепой кишки. В связи с этим необходимо следить, чтобы используемая для кисетного шва игла чётко контурировалась в стенке слепой кишки при каждом вколе и выколе. Затем накладывают зажим на 0,3-0,5 см выше наложенной лигатуры и червеобразный отросток отсекают (рис. 43-14в). Культю червеобразного отростка смазывают йодом (калия йодид + этанол, йода раствор спиртовой 5%), затем помощник захватывает её анатомическим пинцетом и погружает внутрь кисетного шва, который затягивает хирург (рис. 43-14г).
Рис. 43-14. Этапы типичной аппендэктомии: а — брыжеечка отростка перевязана. Перевязка основания аппендикса рассасывающейся нитью после раздавливания его зажимом; б — наложение кисетного шва вокруг основания червеобразного отростка колющей атравматической иглой с нерассасывающейся нитью; в — отсечение аппендикса; г — завершение аппендэктомии двойной инвагинацией культи отростка в кисетный и Z-образный швы.
Поверх кисетного шва аналогичной синтетической нитью на атравматической игле накладывают ещё один Z- образный серозно-серозный шов. После этого купол слепой кишки погружают в брюшную полость.
При выполнении аппендэктомии необходимо помнить следующее:
- нельзя перевязывать основание червеобразного отростка шёлком, так как нерассасывающаяся нить может вызвать образование абсцесса в той замкнутой инфицированной полости, которая образуется после инвагинации культи червеобразного отростка. В тех же условиях быстро рассасывающаяся нить не будет служить препятствием к опорожнению образовавшегося абсцесса в просвет слепой кишки;
- не следует вместо обычного кисетного шва применять так называемые самопогружающие швы, поскольку при этом неизменно происходит инфицирование погружающей лигатуры, что может привести к возникновению абсцесса или даже перитонита;
- не стоит подвязывать к погружающим лигатурам культю брыжейки, так как это вызывает деформацию илеоцекального угла и нарушение пассажа кишечного содержимого вплоть до развития кишечной непроходимости.
Погружение культи червеобразного отростка наряду с наложением лигатуры на брыжейку — наиболее ответственный этап аппендэктомии. Эта манипуляция не всегда легко выполнима при сопутствующих явлениях тифлита, т.е. при воспалённом и инфильтрированном куполе слепой кишки. В этих условиях приходится погружать культю двумя шёлковыми полукисетами или даже отдельными швами. Изредка вследствие значительной ригидности стенки слепой кишки погрузить культю не удаётся совсем, и тогда на неё накладывают лигатуру нерассасывающейся нитью, выжигают выступающую слизистую оболочку электрокоагулятором и оставляют культю свободной в брюшной полости. Если всё же нет уверенности в надёжном наложении лигатуры на культю, то к ней подводят марлевый тампон. При ненадёжном закрытии культи допустима экстраперитонизация зоны культи (по типу цекостомии).
После вправления выведенной для манипуляций слепой кишки тщательно осушают брюшную полость от выпота. Вслед за этим производят контроль гемостаза, опустив в брюшную полость тампон или узкую марлевую полоску. Отсутствие на них следов крови свидетельствует о том, что гемостаз полный, что позволяет приступать к ушиванию раны брюшной стенки.
Вначале зашивают брюшину. Если разрез брюшины небольшой, то его ушивают единственным кетгутовым швом, который герметично затягивают ниже зажимов, удерживающих брюшину; при больших разрезах на брюшину накладывают непрерывный шов. После ушивания брюшины рану промывают натрия хлоридом (натрия хлорида изотонический раствор для инъекций 0,9%) для удаления обрывков тканей, остатков крови и инфицированного выпота. Разделённые внутреннюю косую и поперечную мышцы ушивают отдельными швами, при этом, как правило, накладывают не более 2-3 швов. Апоневроз наружной косой мышцы живота ушивают отдельными синтетическими или шёлковыми швами. На подкожную жировую клетчатку, в которой находится поверхностная фасция, накладывают отдельные тонкие швы. Кожу ушивают узловыми синтетическими швами.
Ретроградную аппендэктомию выполняют при невозможности выведения всего червеобразного отростка за пределы брюшной полости. В этом случае тщательно изолируют операционную рану салфетками и подводят под основание червеобразного отростка влажную тесёмку. Затем, используя образовавшееся в брыжейке отверстие, на основание червеобразного отростка накладывают 2 зажима и между ними его пересекают (рис. 43-15а). Вскрытый просвет червеобразного отростка смазывают с обеих сторон йодом [калия йодид + этанол] (йода раствор спиртовой 5%). Под наложенным зажимом перевязывают культю червеобразного отростка и погружают её пинцетом в предварительно наложенный кисетный шов (рис. 43-156).
Рис. 43-15. Ретроградная аппендэктомия: а — основание отростка перевязано, отросток пересекается после наложения зажима; б — на брыжеечку наложен зажим, культя погружается в кисетный шов.
Сверху дополнительно накладывают серозно-серозный Z-образный шов. Для швов, погружающих культю отростка, целесообразно использовать нить с атравматической иглой.
Погрузив культю червеобразного отростка, заправляют купол слепой кишки в брюшную полость и, отводя его вверх, получают больший простор для последующих манипуляций. Затем, поэтапно накладывая на брыжейку зажимы, отсекают от неё и удаляют червеобразный отросток. По мере выделения червеобразного отростка рассекают также фиксирующие его сращения, особенно вблизи верхушки. Взятые в зажимы пряди брыжейки перевязывают, лучше всего с прошиванием. Таким образом, брыжейка оказывается перевязанной не одной, а несколькими лигатурами. Дальнейший ход оперативного вмешательства не отличается от антеградной аппендэктомии.
Ретроперитонеальная аппендэктомия. В редких случаях червеобразный отросток или его дистальная часть расположены забрюшинно. Удаление такого отростка — наиболее трудный вариант аппендэктомии. Встретившись с подобной аномалией, поступают следующим образом. Расширяют оперативный доступ за счёт максимального разведения внутренней косой и поперечной мышц и надсечения края влагалища прямой мышцы (рис. 43-16).
Рис. 43-16. Расширение косого переменного доступа за счёт рассечения передней и задней стенок влагалища прямой мышцы живота.
Затем под основание червеобразного отростка подводят тесёмку и мобилизуют купол слепой кишки, рассекая париетальную брюшину бокового канала и отодвигая слепую кишку медиально. Проникнув таким путём в позадислепокишечную клетчатку, осторожно выделяют из неё дистальную часть отростка. При этом особое внимание обращают на гемостаз, так как лишённый серозного покрова червеобразный отросток интимно сращён с окружающей клетчаткой. В этой же клетчатке проходит и a. appendicularis, которую обязательно нужно отыскать и наложить на неё лигатуру. После выделения всего червеобразного отростка и перевязки артерии выполняют аппендэктомию. Вслед за этим ушивают непрерывным швом рассечённую париетальную брюшину.
источник
Аппендицит является воспалением червеобразного отростка. Лечение аппендицита без операции стало возможным после изобретения антибиотиков. Они подавляют размножение патогенных микроорганизмов и способствуют исчезновению воспалительного процесса.
Не стоит забывать и про лечение аппендицита народными средствами, которое практиковалось ещё со времён Гиппократа.
Причиной аппендицита служит закупорка просвета червеобразного отростка. Она может быть обусловлена:
- каловым камнем (самая распространенная причина);
- твердыми частицами пищи;
- глистной инвазией.
В патогенезе заболевания преобладает развитие порочного круга. Индуцированное воспаление с развитием обтурации просвета приводит к сдавливанию сосудов червеобразного отростка, что, в свою очередь, вызывает усиление выделения секреции слизи в просвет аппендикса. Из-за выделившейся слизи внутриаппендикулярное давление возрастает — это приводит к усилению воспалительного процесса.
Жидкая часть крови из сдавленных венозных и лимфатических узлов вытекает в просвет аппендикулярного отростка и ещё больше растягивает его. Развивается ишемия органа из-за сдавливания питающих сосудов. Застой приводит к размножению патогенной микрофлоры, что ещё больше усиливает воспаление.
Принцип консервативного лечения аппендицита основан на многоступенчатом воздействии на все этапы патогенеза заболевания.
Заболевание начинается с болей в околопупочной области, которые носят режущий волнообразный характер. Через несколько часов болевые ощущения мигрируют в правую подвздошную область. В некоторых случаях боль локализуется по всему животу, не имея чёткой локализации, на фоне которой часто возникает чувство тошноты, а иногда и рвоты.
Одним из диагностических критериев является напряжение мышц брюшного пресса. Отмечается повышение температуры до 38-39 градусов.
При подозрении на аппендицит необходимо вызвать скорую помощь. Чем раньше начато лечение, тем благоприятнее будет исход.
Издревле для лечения аппендицита используют хирургическое удаление червеобразного отростка. Метод доказал свою эффективность, так как смертность после аппендэктомии составляет менее, чем 0,1%. Кроме этого, полное удаление отростка исключает возможность рецидива заболевания в будущем.
Основным минусом оперативного метода являются осложнения в послеоперационном периоде. Риск их возникновения составляет 2-5%, в редких случаях они могут привести к летальному исходу.
- Антибиотикотерапия в лечении аппендицита в нашей стране является альтернативным методом — его применяют при невозможности проведения операции из-за сопутствующей патологии, или при отказе пациента.
- На предоперационном этапе введение антибактериальных препаратов является обязательным мероприятием. Антибиотики широкого спектра действия вводят внутривенно в высоких концентрациях, что позволяет подавить патогенную микрофлору в аппендиксн и немного снять воспаление.
- Антибиотикотерапия предназначена для уменьшения риска развития осложнений в операционном и послеоперационном периодах. Также введение препаратов значительно улучшает состояние больного: снимаются симптомы общей интоксикации (температура, головная боль, озноб, потливость), ослабляются болевые ощущения в области отростка.
- Категорически запрещается введение анальгетических средств, так как они устраняют болевой синдром полностью. Это может привести к тому, что прогрессирование болезни скроет свои симптомы за общим благополучным состоянием больного.
Полностью консервативное лечение применимо только для катаральных форм аппендицита. Другие острые формы (флегмонозная, гангренозная) требуют немедленного оперативного вмешательства для профилактики осложнений, угрожающих жизни пациента.
Доказанным методом консервативного лечения аппендицита является антибиотикотерапия. Многочисленные исследования позволили выяснить, что такое лечение ничем не уступает оперативному, даже имеет ряд преимуществ:
- Отсутствие инвазии значительно сокращает послеоперационный период и время реабилитации пациента.
- Аппендикулярный отросток возможно и признан рудиментом, но не исключаются его функции в поддержании местного иммунитета.
- Отсутствие послеоперационных осложнений, вызывающих риск для жизни больного.
Минусом является то, что впоследствии аппендицит может рецидивировать.
Сам курс лечения аппендицита антибиотиками основывается на применении препаратов широкого спектра действия в большой концентрации. Чаще всего применяют такие группы препаратов, как:
- макролиды;
- карбапенемы;
- фторхинолоны;
- цефалоспорины;
- тетрациклины;
- защищенные пенициллины.
В зависимости от степени тяжести течения аппендицита и состояния пациента, возможны различные комбинации из двух или трёх препаратов.
Особое внимание следует уделять пациенту с аппендицитом в первые сутки болезни — именно они определяют дальнейшее течение заболевания. Отсутствие эффекта от лечения несколькими антибиотиками или дальнейшее прогрессирование заболевания (появление нагноительных процессов) является показанием для проведения оперативного вмешательства.
Если наблюдается положительная динамика в состоянии больного (уменьшение температуры, болевых ощущений, симптомов напряжения мышц брюшного пресса), лечение проводят в течение 10 дней. При этом постоянно контролируют показатели общего анализа крови, проводят ультразвуковое исследование брюшной полости на предмет изменения размеров отростка.
При отсутствии признаков воспаления, после 10 дней пациента выписывают.
Когда не существовало оперативной хирургии и фармакологических препаратов, лечение аппендицита осуществлялось с помощью народных методов. Прием трав оказывает иммуностимулирующее воздействие на организм. Некоторые сборы оказывают противовоспалительное действие и обладают противомикробным эффектом, тем самым оказывая влияние на основные звенья патогенеза.
Свою эффективность доказали настойки на основе корня переступня белого. Для его приготовления берут 15 грамм травы и настаивают в течение 8 дней на 200 мл спирта. Настойку следует принимать при первых признаках аппендицита, по 3-4 капли внутрь, запивая большим количеством воды. Для поддержания необходимой концентрации препарата, пить его следует через каждые 2-3 часа в первые сутки болезни. Впоследствии количество капель повышают до 5-6, а кратность приема до 1 раза в час.
Быстро можно приготовить отвар из листьев ежевики. Для этого 20 грамм высушенных листьев заваривают в 200 мл кипятка и принимают внутрь, как чай.
Настой из горькой полыни и омелы также часто даёт эффект при лечении аппендицита без операции. Для этого смешивают по 20 грамм свежих листьев полыни и омелы, измельчают их. Получившуюся массу заливают 500 мл кипятка и дают настояться в течение 3 часов. Настой принимают внутрь по 100 мл с перерывом в 1,5 часа.
источник
Консервативное лечение острого аппендицита показано только при апендикулярном инфильтрате, диагностированном до или во время операции и включает:
— Ограниченный двигательный режим;
— Полноценную высококалорийную диету с исключением из рациона продуктов, богатых клетчаткой;
— Холод на правый подвздошный участок при существующих локальных признаках раздражения брюшины (0,5-1,5 суток), при ликвидации последних — тепло (грелка, УВЧ);
— Комплексную, по общепринятым принципам, антибактериальную терапию (лучше парентеральную), направленную на флору толстой кишки;
— Паранефральные новокаиновые блокады с антибиотиками через день (3-5 на курс);
— Дезинтоксикационную инфузионную терапию (осмотерапия, стимуляция диуреза в первые дни);
— Стимуляцию защитных сил организма.
При положительном результате такого лечения апендикулярний инфильтрат постепенно рассасывается (в среднем через 1-2 недели), за этот период объем консервативного лечения адекватно уменьшают. После ликвидации клинических признаков больного выписывают из стационара с рекомендацией через 2-4 месяца обязательно провести аппендэктомию в плановом порядке по поводу вторичного (резидуального) хронического аппендицита.
Хирургическое лечение острого аппендицита. Всем больным с диагностированным острым аппендицитом абсолютно показано оперативное лечение (кроме больных с апендикулярным инфильтратом). Объем предоперационной подготовки, вид анестезии, характер операции, особенности послеоперационного периода определяются клинической формой.
При остром простом или деструктивном аппендиците, осложненном (или нет) местным перитонитом, в особой предоперационной подготовке больные не нуждаются, кроме опорожнения мочевого пузыря и обычной премедикации (атропин, димедрол).
Обезболивание. Методом выбора является внутривенный наркоз, возможна местная анестезия.
Объем операции. Аппендэктомия — удаление червеобразного отростка.
Доступ — чаще типичный косопеременный в правой подвздошной области по Мак-Бурнея-Волковича-Дьяконовым (можно использовать также вертикальный за Ленандером, поперечный по Шпренгелю) через точку Мак-Бурнея (точка на границе между внешней и средней третями воображаемой линии, соединяющей правый передне-верхней вырост крыла подвздошной кости и пупок) перпендикулярно к указанной воображаемой линии так, чтобы одна треть разреза была выше, а две — ниже этой линии (в большинстве случаев длиной 8-1 ° см).
Существует два типичных метода аппендэктомии: антеградный (используется в большинстве случаев при мобильном червеобразном отростке и куполе слепой кишки: сначала червеобразный отросток мобилизуют путем одномоментной или поэтапной перевязки брыжейки, затем его удаляют) и ретроградный (применяют тогда, когда червеобразный отросток фиксированный спайками и не выводится из брюшной полости: сначала пересекают у основания червеобразный отросток, обрабатывают его культю, затем поэтапно перевязывают брыжейку). Существуют также различные способы обработки культи червеобразного отростка:
а) перитонизация культи с помощью кисетного и Z-образного швов (используют при неизмененной стенке слепой кишки);
б) перитонизация культи отдельными узловыми серо-серозными швами (при ограниченном умеренном воспалении стенки слепой кишки у основания отростка);
в) лигатурный (при выраженной воспалительной инфильтрации стенки слепой кишки, у детей до 3-х лет) — отросток перевязывают капроновой лигатурой, культю не перитонизируют, а в отдельных случаях даже выполняют екстраперитонизацию купола слепой кишки.
Операцию заканчивают в большинстве случаев послойным зашиванием операционной раны. При наличии местного перитонита с большим количеством серозного экссудата, гнойного экссудата с колибацилярным запахом брюшную полость (правую подвздошную область и полость таза) дренируют хлорвиниловой или силиконовой трубками, которые выводятся, как правило, через дополнительные контрапертуры. При оперативном лечении острого аппендицита используется также и современный малоинвазивный метод — лапароскопическая аппендэктомия.
Осложнения во время операции: кровотечение из сосудов брыжейки, повреждения (в основном десерозация) стенки слепой кишки.
Принципы ведения послеоперационного периода:
а) активно или раннее (на следующие сутки после операции) вставания с постели, активный двигательный режим, дыхательная гимнастика, лечебная физкультура;
б) диета: первые 1-2 дня пить воду, чай, кефир, после восстановления моторной функции кишечника — протертые овощные супы, каши, постный бульон, картофельное пюре, творог с постепенным переходом к концу недели на общую диету;
в) 2-4 суток принимать анальгетики (лучше ненаркотические);
г) при необходимости в течение 3-5 суток проводят адекватную парентеральную антибактериальную терапию и 1-2 суток — инфузионную дезинтоксикационную терапию;
д) контроль за заживлением операционной раны, снятие кожных швов на 4-6 сутки.
а) ранние — кровотечение в брюшную полость (из культи брыжейки отростка), кровотечение в просвет толстой кишки (из культи отростка), несостоятельность культи отростка с развитием разлитого перитонита, постапендикулярний воспалительный инфильтрат в правой подвздошной области, нагноение послеоперационной раны, ранняя спаечная кишечная непроходимость, эмболия легочной артерии;
б) поздние — спаечная кишечная непроходимость, лигатурные, кишечные свищи, постапендикулярный воспалительный инфильтрат, послеоперационная вентральная грыжа.
При апендикулярном абсцессе показана операция по вскрытию абсцесса (послойное рассечение брюшной стенки в области абсцесса и раскрытия нарыва). Аппендэктомию не выполняют.
Анестезия — внутривенный наркоз. Затем проводят местное лечение по общепринятым принципам лечения гнойной раны и комплексное консервативное лечение так, как при апендикулярном инфильтрате. После заживления раны больного выписывают из стационара с рекомендацией через 2-4 месяца обязательно провести аппендэктомию в плановом порядке.
Острый деструктивный прорывной аппендицит, разлитой перитонит — жизненно необходимо оперативное лечение с принципами лечения перитонита.
источник
Аппендицит — одно из самых распространенных заболеваний брюшной полости. Чаще всего с ним сталкиваются люди в возрасте от 15 до 35 лет — на эту категорию населения приходится 75% всех случаев аппендицита. Удаление воспаленного аппендикса — самая «популярная» из неотложных хирургических процедур. По статистике, на нее приходится 60-80% всех экстренных операций. Какими бывают эти операции? Есть ли у пациента выбор?
Аппендицит — это воспаление аппендикса. Аппендикс, в свою очередь — это небольшой отросток слепой кишки. Его еще называют червееобразным из-за внешней схожести с червем. Стенки аппендикса в основном состоят из лимфатической ткани и задействованы в выработке антител. Мышечный слой стенок аппендикса развит слабо, поэтому и перистальтика у него практически не наблюдается. По разным причинам отверстие выхода аппендикса в слепую кишку может закупориться. В результате внутри червеобразного отростка развивается воспаление, которое и называется «аппендицитом».
Вовремя не диагностированный аппендицит может привести к серьезным осложнениям. Без своевременной медицинской помощи пациент погибнет. Успешное самоизлечение от аппендицита без хирургической операции невозможно.
Что является осложнением? По мере развития воспаления, поражаются все более глубокие слои тканей аппендикса. Постепенно развивается абсцесс, имеющий четкие границы, периаппендикулярная флегмона (гнойное воспаление окружающих аппендикс тканей) или местное воспаление брюшины (перитонит). При худшем развитии событий развивается перфорация воспаленного аппендикса с выходом гноя и отмерших тканей отростка в брюшную полость. Это приводит к разлитому перитониту и развитию обширного воспаления, что грозит сепсисом, то есть распространением инфекции по всему организму и смертью человека.
Соответственно, выделяют несколько основных стадий острого аппендицита:
- катаральная стадия. Продолжительность — примерно 6 часов. Начальная стадия воспалительного процесса, когда стенки аппендикса уже повреждены, но необратимых изменений еще нет;
- флегмонозная стадия. Продолжительность — примерно до конца первых суток. Масштабы воспаления растут, начинается формирование абсцессов, флегмоны, возможен перитонит;
- гангренозная стадия. Продолжительность — до конца третьих суток. Развивается некроз (гибель) тканей аппендикса;
- перфорация аппендикса и перитонит. На этой стадии происходит излитие гноя в брюшную полость. Счет идет на часы.
Лечение аппендицита проводится хирургическим путем. По возможности врачи сначала стремятся снять воспаление, а потом приступать к хирургической процедуре. Так, при небольших (до 3 см) абсцессах и флегмонах может быть назначено консервативное лечение при помощи антибиотиков. Если оно дало результат, то удаление аппендикса проводится через 6-8 недель.
Существует два основных метода лечения аппендицита :
- открытая аппендэктомия;
- лапароскопическая аппендэктомия (лапароскопия аппендицита).
Операция «открытая аппендэктомия» проводится в тех случаях, когда лапароскопию делать уже поздно или есть противопоказания к ее проведению, то есть в следующих ситуациях:
- осложнения аппендицита;
- нестандартное расположение аппендикса;
- наличие опухолей червеообразного отростка.
То есть, открытая аппендэктомия необходима в случаях, когда хирург должен иметь обширный свободный доступ к пораженному органу.
Лечение аппендицита методом открытой аппендэктомии заключается в том, что хирург делает 8-10-сантиметровый разрез живота пациента в правой подвздошной области. Через полученный разрез отросток удаляется. Операция проводится под общим наркозом или эпидуральной анестезией и длится не более 1 часа.
Эта процедура до сих пор остается одной из самых популярный в большинстве больниц России. Основные минусы открытой аппендэктомии по сравнению с лапароскопией:
- более длительный период заживления;
- более длительное пребывание в стационаре;
- повышенный риск инфицирования раны из-за ее масштабов;
- косметические дефекты в виде заметного шрама, который остается на всю жизнь.
Лапароскопическая аппендэктомия, или, как ее еще называют пациенты, «лапароскопия аппендицита» — намного более щадящий метод удаления воспаленного отростка слепой кишки. Процедура выполняется без масштабных разрезов тканей, через небольшие разрезы длиной 1,5 см в животе пациента. Обычно процедура проводится под общим наркозом. В ходе операции подается углекислый газ в брюшную полость пациента — это позволяет улучшить «поле для обзора».
Через проколы вводится лапароскоп — металлическая трубка диаметром 5-10 мм, снабженная гибким световодом и системой линз. Современные лапароскопы позволяют передавать изображение брюшной полости на видеокамеру и выводить на монитор, расположенный перед хирургом.
Лапароскоп позволяет не только рассматривать объект аппендэктомии, но и с помощью различных дополнительных приспособлений производить различные манипуляции с ним. Таким образом, в ходе лапароскопии аппендицита воспаленный аппендикс удаляется при помощи манипуляторов лапароскопа, которые вводятся при помощи дополнительных проколов в брюшной полости.
Основные преимущества лапароскопической аппендэктомии:
- малая инвазивность (то есть, минимальная площадь повреждения тканей при проникновении в брюшную полость пациента);
- уменьшение рисков постоперационного инфицирования;
- высокая скорость заживления;
- сокращение пребывания в стационаре;
- минимизация косметических дефектов.
Следует добавить, что лапароскопия имеет и диагностические, и лечебные функции. Данный метод дает возможность попутно оценить состояние и других органов, расположенных в брюшной полости. Например, кисты яичников дают по симптомам схожую с аппендицитом картину. В ходе лапароскопии врач может уточнить диагноз и тут же принять решение о ходе операции.
Аппендицит — серьезное заболевание, которое при отсутствии своевременного лечения может привести к летальному исходу. Современные технологии позволяют провести лечение быстро и с минимумом побочных эффектов в виде шрамов. Но для того необходимо вовремя обратиться к врачу при первом подозрении на воспаление аппендикса.
источник
В течение многих лет предполагали, что острый аппендицит способен спонтанно разрешаться с рецидивом симптоматики позднее и его можно успешно лечить с помощью антибиотиков, при том условии, что нет явных симптомов перитонита. Первое предположение было подтверждено исследованием, авторы которого сообщали, что 71 из 1084 пациентов (6,5%), подвергшихся аппендэктомии по поводу острого аппендицита, признавались, что испытывали подобные симптомы рапсе: от 3 нед до 12 лет тому назад. Второе было поддержано рандомизировным контролируемым исследованием, сравнивающим результаты лечения антибиотиками и аппендэктомии у 40 пациентов. Проблема этого метода лечения — высокая частота рецидива при лечении антибиотиками (7 из 20 пациентов в течение 12 мес), Однако только у 1 из 20 пациентов лечение антибиотиками не привело к разрешению, и ему потребовалась аппендэктомия через 12 ч. Из этого следует, что при подозрении на острый аппендицит без явного перитонита лечение пациентов антибиотиками обоснованно, если существуют и другие факторы в поддержку консервативного подхода. Это решение принимают при полном осознании того, что регулярный осмотр обязателен, что немедленная операция показана, если улучшение не наступает в течение 12-24 ч или состояние пациента ухудшается, а также есть существенный риск рецидива симптомов в течение последующих 12 мес.
Лечение атипичных проявлений острого аппендицита
Аппендикулярный инфильтрат
Естественное развитие острого аппендицита без лечения заключается в переходе процесса в гангрену с перфорацией или аппендикс окружается сальником и тонкой кишкой, которые отграничивают воспалительный процесс и предотвращают его распространение в брюшной полости, пока задерживается разрешение состояния. Пациенты при этом жалуются на длительную (1 нед или более) боль в правом нижнем квадранте живота, имеют хорошее общее состояние и пальпируемое образование в правой подвздошной ямке. Такие случаи лучше всего вести консервативно, поскольку риск перфорации прошёл, а удаление аппендикса на этой поздней стадии может быть трудным и связано с существенной частотой осложнений. Дифференциатьная диагностика включает болезнь Крона у молодых пациентов и карциному слепой кишки у пожилых. Подтверждение получают с помощью УЗИ или КТ, нередко при этом обнаруживают абсцесс. Однако если пациент остаётся в хорошем состоянии, желательно продолжать консервативное лечение. После разрешения симптомов и образования проводят адекватные дальнейшие исследования — УЗИ, КТ, ирригоскопия с барием или колоноскопия, — чтобы исключить другие состояния.
В прошлом рутинную аппендэктомию после стихания процесса (от 6 нед до 3 мес) считали обязательной для предотвращения рецидива симптомов у молодых и для исключения карциномы у пожилых. Однако при условии, что карцинома может быть исключена из диагностики другими методами, рутинную аппендэктомню после стихания процесса теперь не считают целесообразной. В большинстве случаев аппендикс оказывается разрушен. В одном исследовании показано, что только у 9% пациентов, получивших консервативное лечение по поводу аппендикулярного абсцесса, в последующем развился рецидив и это произошло в течение 5 мес. В другом исследовании охвачены 30 пациентов с аппендикулярным инфильтратом, три из которых подверглись ранней аппендэктомии, и только у двух была проведена поздняя аппендэктомия по поводу рецидива (спустя 2-3 мес), с последующим наблюдением от 6 мес до 3 лет.
У некоторых пациентов аппендикс отграничивается сальником, но при этом возникает перфорация и развивается абсцесс в пределах периаппендику- лярной области (правом боковом канале, субце- кальной области или малом тазу). Может формироваться инфильтрат, но в отличие от признаков простого «аппендикулярного инфильтрата» у паци- еша выявляют системные признаки заболевания и выраженную болезненность. Как и в случае любого абсцесса, дренирование — лучший способ лечения, его выполняют под рентгенологическим контролем или хирургически. Преимущество последнего способа в том, что через стандартный разрез в правой подвздошной области можно обнаружить и удалить остатки некротизированного аппендикса — обязательно вместе с каловыми камнями (если их оставить, процесс выздоровления затягивается). Однако нет сомнений, что хирургическое дренирование может вызывать серьёзные осложнения, и, в частности, потому, что ткани и органы, прилежащие к абсцессу, хрупки и требуют бережного обращения. Альтернативное неоперативное лечение — с применением дренирования под рентгенологическим контролем, как сообщают, дает в результате существенно меньшее число осложнений и эквивалентную частоту операций или повторных операций. Поэтому кажется разумным применять неоперативный подход применительно ко всем пациентам в удовлетворительном общем состоянии и без явных признаков перитонита.
Выше уже упоминалось, что существует группа пациентов, испытывающих рецидивы аппендицита, и для таких случаев показана аппендэктомия. Кроме того, некоторые пациенты, выздоровев после острого приступа аппендицита, начинают страдать от рецидивов менее острых эпизодов боли в животе. Применительно к ним также полезна аппендэктомия, обычно плановая и всё чаще выполняемая лапароскопически. У таких пациентов есть макроскопические признаки изменений в аппендиксе, поэтому здесь при сомнениях лапароскопия — наилучший метод исследования, после неё аппендикс может быть удалён. В сложных случаях обследованию может помочь ирригоскопия с барием, при этом выявляют незаполняемый просвет аппендикса (рис. 9-2), или даже КТ (рис. 9-3).
источник