Острое воспаление червеобразного отростка, или аппендицит – это опасное заболевание, требующее хирургического вмешательства. Но до этого обязательно проводится диагностика. Разберемся как в больнице определяют аппендицит, какие анализы сдаются, методы пальпации живота, и какие применяются точные методы инструментального диагностирования.
Правильный сбор анамнеза играет важную роль в диагностике аппендицита. Характерные жалобы, симптомы и индивидуальные особенности значительно помогают в постановке правильного диагноза.
Стандартный анамнез собирается в несколько этапов, в ходе которых выявляются те или иные особенности, характерная симптоматика или заболевания, спровоцировавшие воспаление аппендикса.
- Этап 1. Жалобы пациента. Доктор выслушивает больного, интересуется его ощущениями. Спрашивает, когда наступили боли в животе, их перемещение и интенсивность. Выясняет сопутствующие проявления ухудшения самочувствия (тошнота, рвота или слабость).
- Этап 2. Симптоматика. Выявление симптомов, особенно патогномоничных (характерных для заболевания), играет важную роль в постановке диагноза. Характерная симптоматика при аппендиците проверяется множеством признаков. Для постановки диагноза достаточно проверить 3-4 симптома.
- Этап 3. Анамнез жизни пациента. Врач интересуется образом жизни больного (есть ли вредные привычки, здоровый ли образ жизни), сопутствующими заболеваниями, которые могли спровоцировать воспаление (глистные инвазии, частые запоры, нарушение свёртываемости крови, длительный дисбактериоз, неинфекционные заболевания мочеполовой системы).
При аппендиците пациент жалуется на боли в области живота. Характерным симптомом является перемещение боли из околопупочной области в правую подвздошную область. Такая миграция болевых ощущений связана с особенностью иннервации кишечника.
Больной жалуется на тошноту, слабость, диарею или запор. Некоторые отмечают усиление боли при ходьбе, чихании или кашле (симптом Черемских-Кушниренко, или кашлевой симптом). Как правило, у взрослых пациентов жалобы внятные и позволяют прийти к логическому умозаключению. Но у пациентов с особенностями (младенцы и дети младшего возраста, старики в деменции, люди с нетипичным расположением аппендикса, беременные) жалобы не отображают всю картину или же отображают её не в полной степени. К таким пациентам врачи относятся с особой настороженностью и внимательностью, чтобы не пропустить развитие осложнений.
Пальпаторное (прощупывание) и перкуторное (простукивание) обследование позволяют выявить картину заболевания в полной мере. С помощью пальпации и перкуссии врач выявляет симптомы, позволяющие определить аппендицит:
- Симптом Образцова. При поднятии правой ноги в выпрямленном виде боль усиливается.
- Симптом Ситковского. Пациента просят лечь на левый бок. При этом боль в правом боку усиливается.
- Симптом Ровзинга. Толчкообразное прощупывание нижних отделов кишечника вызывает болезненность.
- Симптом Раздольского. При постукивании ребром ладони по стенке живота усиливается боль.
- Симптом Воскресенского, или «симптом рубашки». При натяжении верхней одежды пациента сверху вниз проводят пальцами по направлению к правой подвздошной области. При подозрении на аппендицит боль усиливается.
Существует ещё симптом Щёткина-Блюмберга. При надавливании на правую подвздошную область боль стихает, а при резком отдергивании руки через несколько секунд – значительно усиливается. Этот симптом возникает при вовлечении в воспалительный процесс стенок брюшины. Симптом Щёткина-Блюмберга свидетельствует о начале перитонита (воспаления брюшины).
По анализу крови можно выявить различные патологии. Поэтому при воспалении аппендикса проводится общий анализ крови. Определение воспаления происходит по таким показателям:
- Уровень лейкоцитов. Повышение уровня лейкоцитов в крови говорит о наличии воспаления.
- СОЭ. Увеличение скорости оседания эритроцитов свидетельствует о воспалении.
Общий анализ крови является вспомогательным методом диагностики. Он проводится в любой поликлинике и позволяет выявить воспалительный процесс в организме.
Анализ мочи при аппендиците позволяет выявить воспаление в организме. При тазовом расположении аппендикса может измениться характер мочеиспусканий и состав мочи. В таком случае наблюдается повышение уровня лейкоцитов, эритроцитов, белка и бактерий в моче.
Определение показателей мочи помогает при дифференциальных диагностических исследованиях. С его помощью специалисты исключают мочекаменную болезнь и другие патологии мочеполовой системы.
Диагностирование острого аппендицита невозможно без инструментальных методов. Аппендицит выявляют с помощью таких исследований:
- УЗИ (ультразвуковое исследование);
- КТ (компьютерная томография);
- МРТ (магнито-резонансная томография);
- лапароскопия.
УЗИ является наиболее простым и доступным методом диагностики. С его помощью можно определить заболевание в большинстве случаев. Недостаток: определение аппендицита на начальной стадии невозможно. Отросток виден только тогда, когда возникает сильное воспаление и увеличение в размерах.
КТ позволяет произвести послойные снимки всех органов брюшной полости и выявить воспалительный процесс на ранней стадии. Иногда для более точного определения процессов тест может проводиться с контрастным веществом. Недостаток: есть не во всех государственных клиниках, а частная диагностика стоит больших денег. Но по жизненно важным показаниям диагностику проводят в рамках ОМС. Стоит отметить, что во время КТ пациент подвергается большему излучению, чем при рентгенографии грудной клетки. Делать томографию часто не рекомендуется.
Лапароскопия проводится только в условиях стационара. С её помощью заболевание диагностируется наиболее точно. С помощью специального инструмента троакара в брюшной полости делают 2 или 3 прокола. Специальным аппаратом (видеолапароскопом) через околопупочный прокол хирург осматривает отросток, определяет вероятность его разрыва и шанс повреждения соседних органов. После лапароскопии может проводиться аппендэктомия (удаление червеобразного отростка). Недостаток: является хирургическим вмешательством (необходим наркоз), не всем можно проводить.
МРТ (магнито-резонансная томография) является самым безопасным методом среди наиболее точных. Магнитные волны позволяют получить послойное изображение поражённых тканей. Томография показана пациентам с проблемами по здоровью и беременным в том случае, когда нет возможности провести другое исследование. Недостаток: занимает больше времени (иногда несколько часов).
Рентгенографические методы диагностики острого аппендицита проводятся в том случае, если необходимо провести дифференциальную диагностику. С помощью рентгена выявляют патологические процессы в органах. Для точного результата используется тест с контрастным веществом. Недостаток: излучение отрицательно влияет на здоровье организма.
Методов определения аппендицита много. Естественно, нет нужды использовать их все сразу. Опытный врач выставить диагноз может по нескольким из них. К тому же большинство больных с подозрением на воспаление аппендикса доставляется в стационар службой скорой помощи.
источник
Диагностика аппендицита показана любому пациенту, у которого наблюдаются симптомы острого или хронического воспалительного процесса в червеобразном отростке, а также в случаях возникновения у гастроэнтеролога подозрений по поводу наличия этого патологического процесса.
Подозрения воспаления в аппендиксе могут возникнуть уже на начальных этапах развития такого расстройства, поскольку есть несколько клинических проявлений, характерных именно для этого недуга. К ним можно отнести – интенсивные и длительные боли в правой подвздошной области, возрастание показателей температуры тела, тошноту и рвоту, не приносящую облегчения, а также диспепсические расстройства и признаки интоксикации.
Установлением правильного диагноза занимается хирург. Диагностика состоит из следующих этапов:
- осмотра пациента;
- пальпации передней стенки брюшной полости;
- лабораторных исследований;
- выполнения инструментального обследования;
- диагностической лапароскопии.
На каждом шаге диагностики клиницисты регистрируют отклонения от нормы и на основании изучения всех данных ставят окончательный диагноз. Кроме этого, врачам очень важно дифференцировать такое расстройство от других заболеваний, которые могут иметь похожее клиническое проявление.
При поступлении пациента на приём, первое, что необходимо сделать специалисту – это провести осмотр больного. Опытные клиницисты могут заподозрить наличие воспалительного процесса в придатке слепой кишки даже по позе, в которой сидит пациент.
Боль справа внизу живота вынуждает держать тело в постоянном напряжении, аккуратно садиться и переносить тяжесть тела на правую сторону. Физикальный осмотр осуществляется в горизонтальном положении. Уже то, как пациент ложится на кушетку, подталкивает врача на подозрение об аппендиците. Человек по инерции сразу же подтягивает ноги к животу, чтобы хоть немного уменьшить проявление болевых ощущений.
После того как пациент лёг, врач приступает к пальпации живота – это основная методика, которая может помочь удостовериться в своих предположениях относительно аппендицита. Ощупывание всегда начинается с противоположной стороны от места локализации болевых ощущений и постепенно переходит на правую сторону. При этом врач следит за реакцией пациента и выслушивает его жалобы относительно ощущений. Над местом локализации аппендикса всегда отмечается напряжение мышц.
Поскольку болевой синдром – это основной признак воспаления придатка слепой кишки, то он имеет несколько характерных черт. Например, отмечается усиление болезненности при положении лёжа на левом боку, в то время как на правом боль может полностью отсутствовать. Также специалист может попросить пациента попрыгать или покашлять. В таких ситуациях также происходит усиление болевых ощущений.
Помимо этого, очень важную роль в установлении правильного диагноза играет опрос пациента. Хирург или гастроэнтеролог может задать такие вопросы, как:
- в какой области болит живот. При этом доктор просит пациента самостоятельно указать на зону болевых ощущений;
- как долго человека тревожит боль;
- по шкале от одного до десяти, как пациент может оценить интенсивность проявления боли;
- какие ещё изменения самочувствия тревожат пациента;
- когда в последний раз ел пациент и что именно;
- удаляли ли пациенту аппендикс.
Последняя врачебная мера, как определить аппендицит – это изучение истории болезни и анамнеза жизни пациента. Это даст возможность выявить причины формирования такого заболевания, которыми наиболее часто является закупорка прохода аппендикса или влияние патологических микроорганизмов.
Лабораторные исследования крови, мочи и каловых масс – это очень важная часть диагностических мероприятий, которая направлена на установление причин возникновения воспалительного процесса и подтверждения его наличия.
К лабораторным исследованиям можно отнести:
- клинический анализ крови – при этом обнаруживается повышенный уровень лейкоцитов и СОЭ, а это основной признак протекания у человека патологического процесса;
- общий анализ мочи – при остром аппендиците в моче могут выявлять эритроциты, которых в норме быть не должно. Кроме этого, такое исследование направлено на контроль над функционированием мочевыделительной системы;
- биохимию крови – для обнаружения возможного поражения других органов, например, печени, поджелудочной железы или почек. В большинстве случаев, такой анализ крови при аппендиците способен указать на развитие осложнений этого недуга;
- микроскопическое изучение каловых масс – для выявления непереваренных частичек пищи, большого количества жира и фрагментов грубых пищевых волокон.
Среди широкого спектра способов, как распознать аппендицит, на первое место выходят именно инструментальные обследования пациента. Это объясняется тем, что вышеуказанные лабораторные диагностические мероприятия указывают на наличие воспаления червеобразного отростка лишь в половине случаев ярко выраженных признаков.
Самое первое обследование при подозрении на аппендицит – это УЗИ органов брюшной полости, которое заменило рентгенографию с использованием контрастного вещества. Точность такой процедуры составляет 90%.
Преимуществом такого метода является неинвазивность, отчего его не запрещается проводить детям и женщинам в период вынашивания ребёнка, а также быстрота осуществления. Основная отрицательная черта – результат обследования зависит от врача. От опыта врача, расшифровывающего результаты такого обследования, зависит установление правильного диагноза.
Характерными признаками аппендицита на УЗИ являются:
- увеличение диаметра придатка слепой кишки более чем на семь сантиметров;
- утолщение стенки этого органа свыше трёх сантиметров;
- повышенная эхогенность жировой клетчатки, которая окружает отросток.
Стоит отметить, что при помощи такой процедуры можно выявить аппендицит лишь в половине случаев. Это обуславливается быстрым развитием воспаления в придатке, которое за несколько суток может перейти в гангренозную форму с излитием гнойной жидкости аппендикса в брюшину. В таких ситуациях силуэт аппендикса на УЗИ будет размыт.
КТ и МРТ – это две основных процедуры, которые предоставляют врачу более полную информацию об аппендиксе. КТ даёт возможность получить изображение поражённого органа в разрезе, отчего можно изучить каждый миллиметр строения аппендикса. Основной недостаток – облучение организма.
В МРТ, так же как и КТ, применяется принцип сканирования человеческого организма с получением послойной картинки необходимого органа. Преимуществом МРТ перед КТ считается замена опасных Х-лучей, применяемых в предыдущем обследовании, радиоволнами. Именно это позволяет диагностировать аппендицит даже у детей и беременных женщин. Кроме этого, МРТ – это более чувствительная методика, позволяющая получать контрастное изображение. Недостаток – процедура длится дольше, нежели рентгенография или КТ. Подавляющее количество докторов со всего мира по праву считают МРТ наиболее эффективным способом определения аппендицита.
Ещё один точный метод обнаружения воспаления червеобразного отростка – диагностическая лапароскопия, которая зачастую переходит в лечебную. Суть процедуры заключается в получении изображения внутренней поверхности органов пищеварительной системы и аппендикса в частности. Осуществляется через небольшие надрезы на передней стенке брюшной полости, через которые вводят эндоскопические инструменты с источником света и видеокамерой на конце.
При помощи подобной процедуры врач видит увеличенные размеры аппендикса и его отёчность. Придаток имеет ярко-красный, а при некоторых формах болезни – зеленоватый оттенок. Также на органе можно увидеть гнойники, признаки разрушения или перфорацию. В 70% случаев диагностическая лапароскопия переходит в лечебную.
Инструментальные методики направлены не только на установление правильного диагноза, но и на осуществление дифференциальной диагностики аппендицита с недугами, имеющими похожую клиническую картину.
Зачастую необходима дифференциация воспаления придатка слепой кишки со следующими болезнями:
- прободением язвы ДПК или желудка;
- острой формой холецистита или панкреатита;
- перекрутом или разрывом кисты яичника;
- мочекаменной болезнью;
- гастроэнтероколитом;
- правосторонней почечной коликой;
- внематочной беременностью;
- острым аднекситом или сальпингитом.
Значительно реже необходимо отличать аппендицит от:
- болезни Крона;
- кишечной непроходимости;
- острого воспаления дивертикула Меккеля;
- мезентериального лимфаденита;
- онкологического поражения слепой или восходящей области ободочной кишки;
- расслоения или разрыва аневризмы брюшного отдела аорты;
- правостороннего базального плеврита;
- инфаркта миокарда;
- острых инфекционных заболеваний.
После того как при помощи комплекса вышеуказанных методов диагностики, выставлен диагноз «аппендицит», пациенту показано выполнение хирургической операции — аппендэктомии, направленной на удаление воспалённого червеобразного отростка.
источник
Методов диагностики аппендицита достаточно много. Иногда их приходится применять в комплексе, чтобы точно определить причину, т.к. аппендицит довольно-таки коварное заболевание, которое легко может прятаться за другие варианты проблем с пищеварительной системой человека. Одним из оптимальных диагностических методов для установления наличия воспаления аппендикса является компьютерная томография.
Данный метод исследования представляет собой исследование посредством неразрушающего послойного исследования внутренней структуры объекта. Выполняется все исследование на основе рентгеновских лучей. И именно это способствует максимальной точности исследования.
Для аппендицита такой метод – один из лучших. Ведь рентген просвечивает человека буквально насквозь. И причин этому достаточно много.
Рентген-лучи попадают на матрицу, передающую всю необходимую информацию в компьютер. Все полученные данные моментально обрабатываются и выводятся на экран. Медики смогут их детально оценить, отмечая все фрагменты с изменением поглощения лучей.
Такая методика позволяет увидеть аппендицит намного детальнее и лучше, чем при обычном рентген-исследовании. Это помогает изучить проблему всесторонне. А такое детальное исследование бывает крайне важно, чтобы захватить проблему, когда она еще не успела разойтись до критических стадий и размеров.
Также при компьютерной томографии аппендицита в организм вполне могут вводить контрасты. Такие вещества специально используются для того, чтобы подсветить все сложные места. Аппендицит в этом случае будет представлен во всей красе.
Так как томография основана на применении рентгеновских лучей, она позволяет детально рассмотреть все то, что располагается в глубине и невооруженным взглядом не видно. Несмотря на то, что все знают, что аппендикс — это отросток слепой кишки, стоит понимать, что он достаточно часто может располагаться не типично, например, прятаться за кишкой или находиться в тазовой области. За счет этого его бывает сложно прощупать и обнаружить традиционными диагностическими методами. И тут компьютерная томография придется как нельзя кстати.
Компьютерная томография позволяет получить снимок поперечного среза или слоя с определенной точки съемки. За счет того, что организм человека можно исследовать слоями, картинка будет более интересной и полноценной. Слои при таком методе исследования изучаются буквально по миллиметру. Это позволит рассмотреть аппендицит более прицельно и детально и составить максимально полное представление о течении заболевания.
Компьютерная томография для диагностики аппендицита довольно-таки предпочтительна. Однако такая процедура имеет ряд противопоказаний и побочных эффектов. Так, например, она отличается высокой стоимостью, в связи с чем далеко не всегда подходит многим пациентам.
Конечно же, придется принимать все меры предосторожности из-за высокого излучения. И тут стоит внимательно все взвешивать: что лучше – максимально точная диагностика аппендицита или защита от облучения.
Также необходимо учитывать, что из-за очень высокого излучения такую процедуру не особенно рекомендуют выполнять у беременных дам, а также у маленьких детей. У них стараются использовать для диагностики аппендицита иные способы. Случается так исключительно потому, что рентген-излучение крайне негативно сказывается на делящиеся клетки. Поэтому в первом триместре, а также в раннем младенчестве такой метод исследования предпочитают не использовать. Только в таких случаях, как крайняя необходимость.
К компьютерной томографии для исследования такой проблемы, как аппендицит, прибегают в тех случаях, когда картина смазана или заболевание протекает крайне нетипично.
Обычно, если у человека наблюдаются:
- Боли с правой стороны живота
- Тошнота и рвота, которая при этом не дает облегчения состояния
- Слабость и озноб
- Повышенная температура
Правда, стоит понимать, что иногда для аппендицита многие симптомы могут отсутствовать или выглядеть несколько смазано. Такое, к примеру, может происходить тогда, когда человек принял обезболивающее.
Кроме того, КТ отлично позволяет определять степень развития проблемы тогда, когда аппендикс воспаляется не там, где ожидали. А еще такой метод исследования станет отличным помощником, когда надо определить – нет ли каких-либо осложнений.
Компьютерная томография, как метод исследования аппендицита, требует определенной подготовки. Так, например, рекомендуется надевать пациенту максимально удобную одежду, чтобы пациент мог быстрее раздеться для просвечивания.
Перед проведением процедуры больному нужно будет снять с себя все металлические предметы:
Связано это с тем, что все металлические предметы могут существенно искажать картину реальности. Поэтому для максимально правильной трактовки результатов стоит все с себя снять. В противном случае на снимках можно увидеть непонятные свечения, тени и прочие дефекты. Их зачастую могут протрактовать врачи, как какие-то симптомы. А это может увести всех в сторону. При этом стоит понимать, что неправильно поставленный диагноз — это существенная потеря времени. А в случае с аппендицитом данное промедление недопустимо, т.к. оно задерживает операцию и, кроме того, приводит к развитию перитонита.
Также врачи советуют не есть часов за 8 до проведения процедуры. Причем запрет распространяется и на питье. Особенно важно соблюдать такую рекомендацию, если предстоит исследование с введением контраста. Объясняется это достаточно просто. Контрастное вещество само по себе не особенно положительно влияет на организм человека – могут развиваться тошнота, рвота и иные варианты неприятностей. А если усугубить его воздействие пищей, можно вызвать очень неприятные последствия во время прохождения процедуры.
Медикам обязательно нужно знать, на какие препараты у пациента может быть аллергия. Это позволит избежать проблем при введении контрастов и иных препаратов. Также стоит обязательно предупредить врача, проводящего исследование, обо всех принимаемых вами препаратов.
Не стоит бояться такого рода исследования. Оно отлично помогает, если с диагностикой аппендицита возникли какие-либо проблемы. И не стоит им пренебрегать, если медики предлагают использовать его для максимально точной диагностики. В такой ситуации исследование займет не так и много времени. При этом максимальная точность такого исследования стремится к 100%.
источник
- Острый аппендицит – это воспаление червеобразного отростка.
- В течение жизни риск развития аппендицита составляет около 7%;
- Развивается во всех возрастных группах;
- Немного чаще аппендицит встречается среди мужчин.
- Аппендицит у женщин встречается реже.
- При аппендиците у детей чаще показано хирургическое лечение.
- Растяжение аппендикса, напоминающее глаз быка (диаметр более 7 мм);
- Слепой пальцевидный конец;
- Утолщение стенки (более 3 мм);
- Воспаление оболочек аппендикса;
- Околокишечный выпот вокруг слепой кишки или инфильтрация жировой ткани.
При УЗД исследовании буду такие признаки аппендицита:
- Растянутый аппендикс проявляется как гипоэхогенная двухслойная лента;
- Осторожное надавливание над аппендиксом вызывает боль;
- Гипоэхогенная негомогенная структурированная зона в области аппендикса наводит на мысль о перфорации с формированием перицекального абсцесса;
- Усиление сигнала при цветной допплерографии;
- При остром воспалении наличие воздуха в аппендиксе не характерно;
- Ретроцекальный аппендицит может быть замаскирован воздухом в слепой кишке;
- Точность в постановке диагноза для опытного исследователя составляет более 90%, использование этого метода позволяет значительно снизить количество аппендэктомий при отсутствии морфологических признаков аппендицита.
- Утолщенный аппендикс с воспалительной инфильтрацией окружающей жировой ткани;
- Воспаление аппендикса визуализируется в 30-40% случаев;
- Кишечная непроходимость в терминальном отделе подвздошной кишки развивается при тяжелом воспалении или перфорации;
- Воспаленный аппендикс лучше определяется после внутривенного введения контраста;
- КТ предпочтительнее УЗИ для выявления перфорации, особенно при ретроцекальном расположении аппендикса.
- Утолщение аппендикса
- Аппендикс и воспаленная окружающая жировая клетчатка выраженно усиливаются после внутривенного введения контраста, особенно в режиме подавления сигнала от жировой ткани
- Перфорация с формированием абсцесса визуализируется особенно хорошо;
- Применяется у беременных женщин и молодых пациентов, когда данных УЗИ недостаточно.

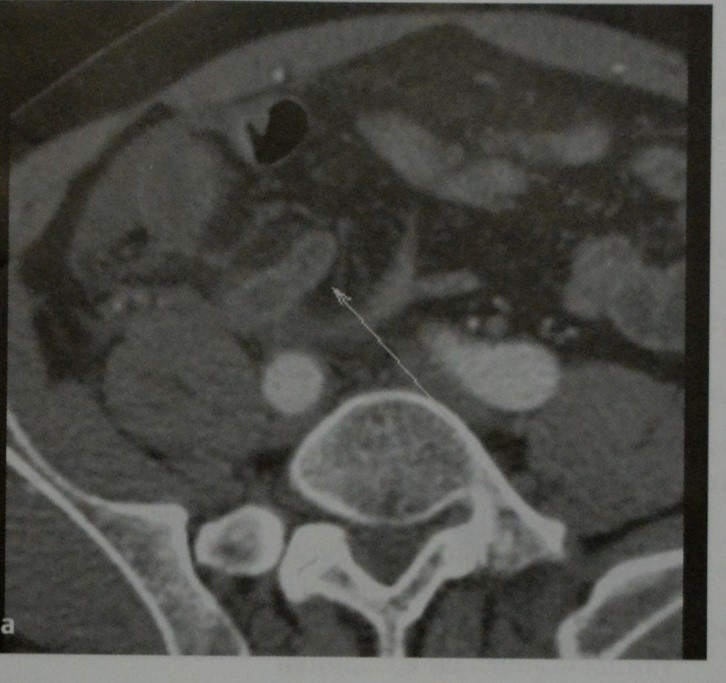
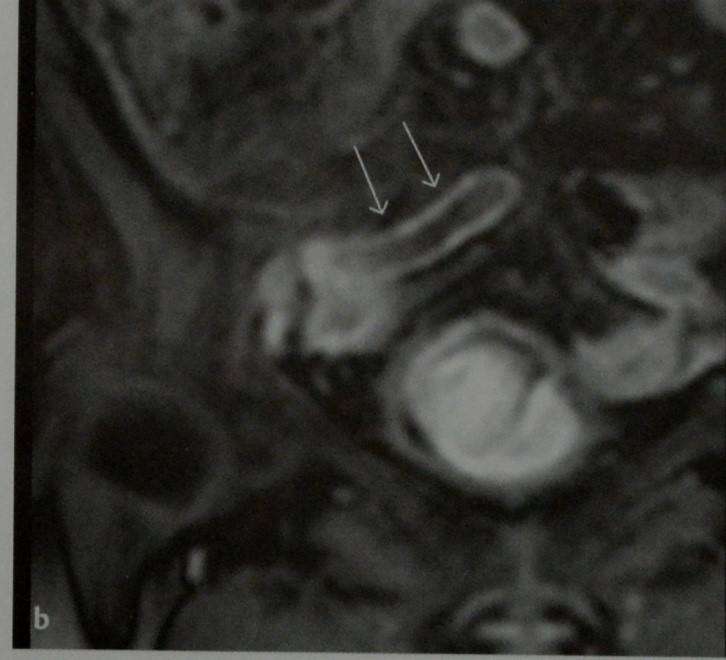
а, b Аппендицит. Расширенный аппендикс, усиленно накапливающий контраст при КТ (а) и МРТ (b).

a) Абсцесс в области дна мочевого пузыря (звездочка); b) Утолщенный усиленный аппендикс, сообщающийся с полостью абсцесса (стрелка).
- Боль в околопупочной области, перемещающаяся в правую половину живота
- Тошнота
- Рвота
- Лихорадка
- Болезненность в точке Мак-Бернея при пальпации
- Визуальные данные очень важны, так как только у 60% больных наблюдается классическая клиническая картина.
- Аппендэктомия (удаление аппендикса)
- Большие абсцессы нуждаются в чрескожном дренировании в определенных случаях.
- У острого аппендицита хороший прогноз при своевременном хирургическом лечении и отсутствии послеоперационных осложнений.
- Выявление аппендицита является показанием для хирургического лечения
- Требуется исключить другие причины абдоминальной боли, при которых возможно консервативное лечение.
Брыжеечный лимфаденит
— Увеличение лимфатических узлов
— Легкое утолщение стенки терминального отдела тощей и слепой кишки
Болезнь Крона
— Выраженное утолщение стенки терминального отдела з подвздошной кишки
— Подавление перистальтики в терминальном отделе подвздошной кишки
— Утолщенная кишечная стенка накапливает контраст
— Нормальный размер аппендикса
— Область выше гонад болезненна при надавливании датчиком
— Неравномерное утолщение стенки кишки, распространяющееся на слепую кишку
Опухоль аппендикса
— Неравномерное утолщение стенки кишки, распространяющееся на слепую кишку
Слепокишечный дивертикулит
— Дивертикулы в восходящей ободочной кишке
— Перидивертикулит в жировой ткани
— Циркулярное утолщение стенки слепой кишки
Воспаление сальниковых отростков толстого кишечника
— Окружающие толстую кишку жировые узелки с воспалительным венчиком
- Диаметр более 7 мм не может рассматриваться как единственный симптом аппендицита;
- Спавшаяся подвздошная кишка может быть ошибочно принята за аппендикс.
Звоните нам по телефону 7 (812) 241-10-64 с 7:00 до 00:00 или оставьте заявку на сайте в любое удобное время
источник
В этой статье будут рассмотрены возможные виды дополнительной диагностики аппендицита, их преимущества и недостатки.
При осмотре пациента с жалобами на боль в животе, врач проводит обследование, которое описано в статье признаки аппендицита. Если при этом обследовании врач не может точно поставить диагноз аппендицит, то необходима дополнительная диагностика. Типичные признаки аппендицита распознаются не более, чем в половине случаев. В остальных случаях для подтверждения или исключения аппендицита необходима дополнительная диагностика.
УЗИ аппендицита — ультразвуковое исследование.
Этот вид диагностики уже является обыденным и распространённым. Он заменил ранее существующее рентгенологическое исследование с применением бария. Метод УЗИ аппендицита появился с середины 80-х годов прошлого века, и до сих пор является популярным в использовании.
Преимущества такого метода дигностики: неинвазивность, отсутствие вредного излучения, а значит можно проводить детям и беременным, быстрота осуществления исследования, доступность (не требуется дополнительной подготовки), дешевизна.
Недостаток такого метода — зависимость от врача. Что это значит? От того, на сколько врач опытный в УЗИ — диагностике, зависит правильность постановки диагноза.
Точность диагностики таким методом составляет около 90 %. Исследование проводится обычным датчиком (абдоминальным) через переднюю брюшную стенку. Иногда у женщин исследование проводят трансвагинально, с целью исключения патологии придатков.
При исследовании используется приём, называемый дозированная компрессия. Врач осторожное надавливает датчиком в проекции аппендикса. Тем самым петли кишечника смещаются, и происходит удаление из них газа. Это позволяет улучшить визуализацию аппендикса.
Утолщение стенки аппендикса (более 3 мм) и увеличение его диаметра более 7 мм является признаком аппендицита по УЗИ. Ещё один признак — повышение эхогенности окружающей жировой клетчатки.
Не всегда на УЗИ удается визуализировать аппендикс. Правильному исследованию могут мешать сильное вздутие кишечника и избыточный вес больного. В то же время, можно получить информацию о состоянии смежных органов, которые могут быть источником боли. У женщин детородного периода это может быть аднексит, перекрут яичника, разрыв кисты яичника, внематочная беременность. Также, картину, похожую на аппендицит, могут давать мезентериальный лимфаденит (воспаление брыжеечных лимфатических узлов), болезнь Крона (неспецифическое гранулематозное воспаление желудочно-кишечного тракта). Эти состояния тоже диагностируются по УЗИ.
Результат УЗИ может быть как однозначным в подтверждении или исключении аппендицита, так и сомнительным. Однозначно достоверный диагноз аппендицит, УЗИ даёт в 50 %. Врач – хирург ставит окончательный диагноз, основываясь на результатах УЗИ и других методов исследования.
Это достоверный метод обследования пациентов с помощью прибора – тепловизора, который улавливает инфракрасное излучение тела человека и преобразовывает его в термограмму — изображение, показывающее распределение тепла на поверхности тела. Патологические процессы в организме меняют нормальное распределение температуры на поверхности тела, и во многих случаях такие изменения температуры опережают другие клинические проявления. Это даёт возможность делать диагностику на ранних стадиях заболевания, и проводить своевременное лечение. Такой метод диагностики уточняет локализацию и активность процесса, характер изменений – воспаление, застойность, злокачественность.
Термографию используют для диагностики закрытых переломов, ушибов, определения активности артритов и бурситов, границ ожоговых поражений и обморожений. Также применяют при диагностике острого аппендицита, холецистита, панкреатита, для дифференциальной диагностики доброкачественных и злокачественных новообразований и диагностики других заболеваний.
Достоверность такой диагностики высокая. В зависимости от заболевания, достоверность (точность) может приближаться к 100%. При обследовании острого аппендицита термографией, достоверность диагноза можно повысить при совмещении с другими видами диагностики (например УЗИ).
Преимущества метода термографии: высокая точность и информативность; абсолютная безопасность, так как на организм не оказывается какое-либо воздействие; относительно невысокая стоимость.
К сожалению медицинские тепловизоры — не очень распространённое оборудование (в сравнении с УЗИ), поэтому не в каждом городе можно пройти такую диагностику.
Компьютерная томография (КТ).
В последнее время в диагностике аппендицита всё чаще используется метод КТ — компьютерной томографии. Это метод исследования, при котором, используются рентгеновские Х-лучи.
В отличие от обычной рентгенографии, КТ даёт возможность получить снимок определенного поперечного слоя (или среза) человеческого тела. Организм человека можно исследовать последовательными слоями шагом в 1 мм, и увидеть структуры, не видимые на обычных рентгенограммах.
С помощью КТ можно детально осмотреть органы человека по отдельности. Рентгеновские лучи попадают на специальную матрицу, которая передаёт информацию в компьютер. В последнем информация обрабатывается и изображение выводится на экран монитора, фиксируя мельчайшие изменения поглощения лучей. Это даёт возможность увидеть то, что не видно при обычном рентгеновском исследовании.
При КТ в организм могут вводить контрастные вещества, заполняющие определенные пространства. Это делают для для улучшения видимости и распознавания патологических процессов.
КТ является более точным исследованием для оценки подозрения на аппендицит. Недостаток такого метода: облучение организма, дороговизна, ограничения определённых групп (дети, беременные).
Магнито-резонансная томография (МРТ).
Это томографический метод исследования внутренних органов и тканей организма, при котором используется физическое явление ядерного магнитного резонанса. Он основан на измерении электромагнитного отклика ядер атомов водорода при возбуждении их определенной комбинацией электромагнитных волн в среде постоянного магнитного поля высокой напряженности.
МРТ и КТ схожи в том, что оба используют принцип автоматического сканирования при помощи компьютера, обработки и построения послойного изображения внутренней структуры органов.
Преимущество МРТ над КТ в том, что в МРТ небезопасные Х-лучи заменены радиоволнами. Это даёт возможность проводить диагностику детям и беременным. Более того лучевой нагрузке не поддаётся обслуживающий персонал.
МРТ это более чувствительный метод, дающий возможность получать более контрастное изображение. МРТ имеет возможность заглянуть внутрь объекта, размеры которого меньше сантиметра. Более того, также делать не только поперечные срезы, но и продольные.
Недостаток МРТ в сравнении с КТ — для просвечивания тканей требуется несколько больше времени в сравнении с рентгеном. По этой причине диагностика движущихся объектов (сердце, лёгкие) бывает немного искажённой.
Ещё один недостаток МРТ — выявляя мелкие детали мягких тканей, плохо видит некоторые патологии костных структур. Точность диагностики аппендицита методами КТ и МРТ выше, чем у УЗИ, и тем не менее эти диагностики не дают 100 % точности диагноза.
Некоторые американские специалисты считают МРТ наиболее эффективным и перспективным методом диагностики аппендицита.
Это процедура, в процессе которой на брюшной полости делается небольшой разрез, и через который вставляется маленькая оптическая трубка, к которой подсоединена микровидеокамера.
С помощью этой видеокамеры врач может рассматривать органы, находящихся в брюшной полости. Это даёт возможность врачу рассмотреть аппендикс, и определить в каком он состоянии, а также в каком состоянии другие органы.
Если подтвердится диагноз аппендицит, то врач может сразу перейти к выполнению операции по удалению аппендикса. Такая операция называется лапароскопической аппендэктомией.
При лапороскопическом исследовании точность диагноза очень высокая. Недостаток такого метода исследования — фактически он является хирургическим вмешательством и проводится под общим наркозом.
источник
При болях в правой части живота у ребенка или взрослого диагностируется часто аппендицит. Но это не единственный случай, вызывающий острую боль и несущий угрозу жизни пациента. Важно правильно определить заболевание, не путая с заболеваниями органов ЖКТ или мочеполовой сферы. Для верного определения используется ряд видов диагностики. К основным относят дифференциальный и инструментальный способ диагностирования аппендицита. Особенности указанных методов описаны в статье.
Патологические состояния в органах ЖКТ появляются по разным причинам. В основе недомоганий лежит нерациональное питание, вредные привычки, отсутствие должного внимания к здоровью, наличие хронических очагов воспалений.
Состояние острого аппендицита вызывает наличие патогенной микрофлоры. Опасны стафилококк, стрептококк, кишечная палочка. При снижении иммунитета человека микрофлора развивается, что приводит к воспалению. Часто воспаление отростка слепой кишки происходит у беременных женщин по указанной причине снижения защитных сил организма. Взрослое половозрелое население нередко обнаруживает сложности с опорожнением кишечника.
Данная ситуация вызывает скопление каловых масс и развитие микробной среды, приводящей к заболеваниям.
- Лабораторное исследование.
- Дифференциальное исследование или кратко ДИФ.
- Инструментальное исследование.
При поступлении пациента в хирургическое отделение достаточно прощупать живот при осмотре. При нажатии на область брюшины с правой стороны, в области пупка, пациент ощущает резкую боль. Ощущение проходит после отрыва руки специалиста. Отдельные случаи предполагают пальцевое ректальное обследование. При помощи описанного метода обнаруживается нависание передней стенки прямой кишки. Обследование женщин предполагает метод пальпации гинекологом. При этом определяется выпячивание правого влагалищного свода. При необходимости больного направляют на сдачу анализов мочи и крови, для подтверждения диагноза. При наличии повышенного уровня лейкоцитов в анализах – говорится о воспалении в одном из органов.
Важна ранняя диагностика при состоянии острого живота, потому что заболевания, включенные в понятие острый живот, несут угрозу жизни пациента.
Дифференциальная диагностика аппендицита применяется для исключения прочих возможных заболеваний, связанных с органами пищеварения. Алгоритм исследования заключается в отличии заболевания от иных со схожей симптоматикой. Исследование исключает наличие или определяет такие заболевания, как:
- Панкреатит. Часто становится причиной ошибочных вариантов диагностики. Отличие от аппендицита в том, что болезненность располагается в верхней части живота. У пациента наблюдаются приступы рвоты. Определяющим фактором при отличии от панкреатита становится исследование мочи на наличие повышенной диастазы.
- Острый холецистит. Схожий симптом с аппендицитом в болезненности справа. При ощупывании живота может чувствоваться болезненность под ребрами в правой стороне.
- Заболевания печени, желудка, двенадцатиперстной кишки.
- Правосторонняя почечная колика. Схожесть с приступом аппендицита возможна при прохождении камня по мочеточнику. Но потом боль отдает в наружные половые органы или правое бедро. Проявляются приступы недержания мочи. Пациенты с приступом почечной колики эмоционально очень возбудимы, мечутся, а при аппендиците пациент сохраняет спокойствие.
При поступлении женщин с острым аппендицитом важно определить, не является ли приступ проявлениями гинекологических заболеваний, вроде воспаления придатков, внематочной беременности. Обязательно пациентка осматривается гинекологом. При обнаружении проблемных ситуаций в области женских половых органов пациенткой занимается гинекология.
У детей приступ аппендицита важно дифференцировать от ОРВИ, заболеваний мочеполовой системы и органов пищеварительного тракта, различных инфекций детского возраста. Ребёнок не всегда способен верно описать симптомы, поэтому суть метода крайне важна. Дифференциальная диагностика играет большую роль при устранении возможных ошибок и неправильного лечения.
Инструментальная диагностика определения или исключения аппендицита включает:
Некоторые из указанных видов диагностирования противопоказаны пациентам по индивидуальным причинам. Способ определяется врачом, исходя из показателей состояния человека и индивидуальных особенностей.
Упомянутое диагностирование позволяет просмотреть исследуемый объект в виде послойных снимков в полном объёме. Это позволяет установить адекватный диагноз. Данный метод предполагает точное отображение червеобразного отростка, обнаружение воспаления. В случае острого аппендицита способ определяет причину воспаления.
Проведение КТ с применением контраста даёт максимально достоверные результаты. Процедура предполагает подготовку в виде отказа от пищи за 12 часов до исследования, снятие всех металлических предметов и украшений. Противопоказанием к проведению считается лишний вес.
Метод МРТ не даёт точного определения воспалительного процесса в червеобразном отростке, но может использоваться при наличии противопоказаний к проведению прочих методов диагностики. Это связано с тем, что КТ и рентген исследование дают частичное излучение, а исследование УЗИ не всегда информативно при определении воспаленного отростка слепой кишки. МРТ часто применяется при поступлении беременной женщины, потому что не несёт угрозу для плода и матери.
Указанный метод диагностирования проводится при помощи специального оборудования – тепловизора. Прибор чувствителен к тепловым сигналам организма и определяет, в каком органе самая высокая температура, передавая информацию на монитор. Термографический метод точно определяет расположение воспаленного аппендикса, показывает, имеются ли дополнительные очаги воспаления в организме.
- Безопасность;
- Низкая стоимость;
- Отсутствие негативного влияния на здоровье.
При исследовании врач делает в полости брюшины отверстия, по которым в полость вводится лапароскоп с небольшой камерой.
Оборудование, введенное внутрь организма, позволяет выполнить детальное изучение органов брюшины. При обнаружении воспаления в аппендиксе специалист может обнаружить его состояние, определить вероятность прорыва стенки червеобразного отростка, изучить соседние органы. Методы лапароскопии информативны, но подходят не всем пациентам.
Исследование на аппендицит при помощи рентген облучения проводится вместе с дифференциальной диагностикой для исключения других заболеваний органов пищеварения. Указанный метод позволяет врачу получить снимки органов, на которых видны воспалительные процессы и новообразования, в случае их наличия. Рентген исследование проводится с применением контраста, вводимого в организм, что предоставляет четкое изображение и делает исследование более информативным.
Один из наиболее часто применяемых методов исследования при остром аппендиците. Преимуществом способа признаётся безопасность для здоровья пациента, возможность видеть состояние внутренних органов в реальном времени. Но специалисты всё чаще отказываются от метода при диагностике аппендицита, так как он не определяет стадию развития воспаления. Недомогание определяется только из-за видимости увеличенного размера органа на экране монитора. Но метод позволяет исключить или обнаружить прочие неприятные ситуации в органах брюшной полости, имеющие схожесть с симптоматикой воспаления аппендикса.
При обнаружении воспаленного червеобразного отростка требуется лечение в кратчайшие сроки, так как состояние несёт угрозу жизни пациента. Вариант лечения острого аппендицита один – удаление. Операцию проводит врач-хирург. Однако прогнозы при своевременном обращении к специалисту и без развития осложненных вариантов приступа оптимистичны. Факторы риска заключаются в развитии перитонита, позднего обнаружения заболевания, подготовки к операции. Пациент при отсутствии осложнений способен вернуться к привычной жизни и труду спустя 3-4 недели после удаления.
При появлении симптомов острого живота, подозрении на воспаление отростка слепой кишки важно сразу обратиться за помощью к специалисту, не тратя время. При невозможности самостоятельно добраться в хирургическое отделение следует вызвать скорую помощь. Диагностика позволит вовремя определить заболевание, не допустить развитие отягощающих состояний и в кратчайшие сроки вернуться к привычному образу жизни, трудовой деятельности, занятиям спортом или любимым хобби.
источник
Вы можете авторизоваться на сайте при помощи:
Введите e-mail адрес, указанный при регистрации
Зарегистрировавшись, вы сможете:
- комментировать статьи и блоги,
- бесплатно получать онлайн-консультации у специалистов,
- пользоваться сервисами,
- участвовать в конкурсах,
- общаться на форуме.
Вы должны войти на сайт, чтобы задавать вопросы.
Загар –это процесс выработки пигмента меланина для.
Эта операция сегодня стала доступной. И всё чаще она.
Причина боли в спине и суставах может скрываться в.
ПОЛЛИНОЗ ИЛИ СЕННАЯ ЛИХОРАДКА ВСТРЕЧАЕТСЯ У 10-15%.
Зимой с утра мы часто выглядим как сонные мухи, а.
Кишечник ежедневно испытывает немалую нагрузку. Не.
Под вечер любимые туфли становятся тесны, отекают.
Каждые 10 лет в мире становится вдвое больше больных.
Адрес редакции и издателя:
127015, ГСП-4, г. Москва,
Бумажный проезд, 14, стр. 1
Тел. (499)257-41-56
Е-mail: zdorovie@zdr.ru Карта проезда
Copyright © 2003-2019
ООО «Издательский дом
журнала «Здоровье»
Наш портал о здоровье, сохранении молодости и здоровом образе жизни. Новости медицины, косметологии, здорового питания от редакции общеизвестного бренда — журнала «Здоровье». У нас вы найдете статьи и блоги о новинках красоты, о диетах, о фитнесе, об уходе за лицом и телом, об anti-age. Вы можете проконсультироваться у специалистов онлайн или найти ответ в нашем проекте «Энциклопедия Здоровья».
Электронное периодическое издание «Здоровье» зарегистрировано в Федеральной службе по надзору за соблюдением законодательства в сфере массовых коммуникаций и охране культурного наследия 25 августа 2006 г. Свидетельство о регистрации Эл № ФС77-25469
Заявление об ответственности.
Ответственность за содержание рекламных объявлений, в том числе баннеров, размещенных на веб-сайте, несет рекламодатель.
источник
Аппендицит – самое распространенное хирургическое заболевание органов пищеварения, и одно из самых опасных. Опасность заболевания заключается, прежде всего, в его скоротечности и неизбежности появления серьезных, угрожающих жизни осложнений. Вероятность столкнуться с острым аппендицитом в течение жизни довольно высока. Он диагностируется у 5-10% людей.
Аппендицит может возникнуть в любом возрасте и у людей любого пола. Однако статистика показывает, что чаще всего он воспаляется у людей в возрасте 5-40 лет. Среди заболевших в возрасте 20-40 лет в два раза больше женщин, чем мужчин, в то время как среди больных в возрасте до 20 лет преобладают мужчины. Женщины в целом болеют несколько чаще мужчин. После 40 лет вероятность возникновения заболевания значительно уменьшается, но не становится нулевой. Поэтому аппендицит может встретиться и у пожилых людей. Также аппендицит изредка диагностируют и у детей младше 5 лет.
Аппендицитом называют воспаление червеобразного отростка – аппендикса, расположенного в нижней части кишечника. В нормальном состоянии аппендикс – это небольшая трубочка диаметром в 7-10 мм и длиной в 50-150 мм. Она ответвляется от слепой кишки, при этом постепенно сужаясь, и не имеет сквозного прохода.
Функции аппендикса точно не выяснены. Раньше аппендикс рассматривался как простой рудимент, заимствованный человеком у его далеких животных предков с травоядным рационом и ныне функционально бесполезный. Теперь есть серьезные основания полагать, что он играет важную роль в эндокринных и иммунных процессах, а также в формировании микрофлоры кишечника. Доказано, что люди с удаленным аппендиксом имеют проблемы с достаточным количеством полезных микроорганизмов в кишечнике. Однако все же аппендикс не относится к числу жизненно важных органов, без которых организм не может существовать.
Как правило воспаление аппендикса носит острый характер. В результате болезни в отростке скапливается гной, который не может свободно выйти наружу из-за узости отростка. Аппендикс увеличивается в размерах и становится болезненным. В конечном итоге это приводит к разрыву стенки аппендикса и выходом гноя наружу. Это, в свою очередь, влечет за собой острый перитонит (воспаление брюшины), сепсис или абсцессы в брюшной полости, которые с высокой степени вероятности могут привести к летальному исходу. Самым тяжелым осложнением является пилефлебит – приводящее к тяжелому поражению печени воспаление воротной вены, летальность при котором особенно высока.
Болезнь протекает очень быстро и обычно длится не более 2-4 дней, редко более недели. Случаи самопроизвольного излечения острого аппендицита нечасты. Иногда вокруг пораженного аппендикса может образоваться защитный инфильтрат из окружающих тканей, однако это образование тоже может привести к абсцессу. Поэтому болезнь требует врачебного вмешательства и оперативного лечения. При своевременном лечении заболевания прогноз благоприятный.
Изредка встречается и хронический аппендицит, характеризующийся то появляющимися, то снова отступающими симптомами, обычными для острого аппендицита. Частота возникновения этого состояния примерно в 100 раз реже, чем у острого. Как правило, она не требует оперативного лечения.
Острый аппендицит делится на простой (катаральный) и деструктивный, чреватый осложнениями. Без соответствующего лечения простой аппендицит почти всегда переходит в деструктивный.
Основные стадии развития аппендицита:
- Катаральная
- Флегмонозная
- Гангренозная
- Перфоративная
Причины возникновения аппендицита у взрослых до сих пор точно не установлены. Однако ученые сходятся в том, что не существует одной-единственной причины аппендицита, общей для всех пациентов. У каждого больного причина может быть своей собственной. В большинстве случаев аппендицит вызывается закупоркой входа червеобразного отростка в прямую кишку. Причины закупорки могут быть разными – например, попадание в отросток каловых камней или инородных тел. Она может быть вызвана и сдавливанием верхней части отростка из-за спаечных процессов, являющихся следствием холецистита или энтерита.
Также большую роль в возникновении аппендицита играют бактерии – энтерококки, стрептококки, стафилококки и кишечная палочка. Чаще всего имеет место сочетание обоих этих факторов. Застой содержимого отростка приводит к ослаблению его внутреннего иммунитета и внедрению болезнетворных бактерий в слизистую оболочку. Также существует теория, согласно которой основная причина аппендицита – спазм сосудов, питающих червеобразный отросток кровью. Еще одна возможная причина – травмы области живота, повлекшие за собой повреждение или перемещение отростка.
К факторам, способствующим заболеванию, следует отнести склонность к запорам, плохую перистальтику кишечника, недостаток растительных волокон в пище, переедание, многие инфекционные заболевания желудочно-кишечного тракта, наличие паразитов. На появление болезни могут влиять и наследственные факторы, а также снижение иммунитета из-за вредных привычек, стрессов, недостатка витаминов и микроэлементов.
Также отмечена повышенная частота возникновения аппендицита у беременных женщин – из-за смещения отростка, вызванного увеличением размеров матки. В случае некоторых заболеваний матки возможно перенос с нее очага воспаления на аппендикс.
Для ранней диагностики аппендицита симптомы имеют важнейшее значение. Их знание позволяет отсечь прочие заболевания ЖКТ, не имеющие отношения к воспалению аппендикса.
Основные признаки аппендицита у взрослых включают:
- Острую боль в животе, в том числе и при надавливании
- Повышение температуры
- Тошноту
- Рвоту
Первые симптомы и признаки острого аппендицита не всегда позволяют однозначно идентифицировать это заболевание. Первоначально болезнь может маскироваться под другую, не столь опасную, и человек может принять приступ аппендицита за почечные колики или гастрит.
Главный симптом аппендицита – постоянные острые боли в области живота. Как правило, резкая боль появляется неожиданно, чаще всего ночью или утром. В катаральной стадии боль сначала разлита по всему животу или появляется в его верхней части (в эпигастральной области). Но затем боль концентрируется в правой нижней части живота, ниже пупка и чуть выше бедра (в подвздошной области).
Процесс перемещения очага боли носит название симптома Кохера и является одним из главных определяющих признаков болезни. В большинстве случаев он свидетельствует именно об аппендиците, а не о каком-либо другом заболевании желудочно-кишечного тракта. Этот процесс происходит в течение нескольких часов после начала болезни. Характер болей со временем также меняется, они усиливаются, становятся пульсирующими и ноющими. Боль усиливается при смехе и кашле, глубоком вдохе, немного стихает при повороте на правый бок или в положении, когда ноги подогнуты к животу. Боль может также иррадировать в правую ногу и ощущаться при ходьбе. При надавливании на подвздошную область боль обычно почти не ощущается, однако если резко отпустить живот, то появляется сильная боль. Отмечается напряженность брюшной стенки.
С развитием заболевания боль может на некоторое время утихнуть. Но это свидетельствует не об излечении, а лишь о некрозе тканей стенки отростка, в том числе и его нервных окончаний. Однако надавливание на подвздошную область по-прежнему чрезвычайно болезненно. После этой стадии обычно происходит перфорация стенки, гной растекается по брюшине и боль возвращается, усиленная во много раз.
Следует иметь в виду, что иногда аппендикс может быть расположен слева, поэтому в таком случае болеть будет левая часть живота. В некоторых случаях боли могут ощущаться в правом подреберье, в области лобка, таза, поясницы.
Симптомы аппендицита у взрослых также включают расстройства желудочно-кишечного тракта. Прежде всего, это тошнота. Иногда могут отмечаться рвота и понос, не приносящие облегчения. Однако диарея при аппендиците характерна, прежде всего, для детей, у взрослых она встречается реже. Также отмечаются задержка стула, ощущение сухости во рту. При нестандартном положении отростка может появиться задержка мочеиспускания (дизурия). Часто отмечается тахикардия – до 90-100 ударов в минуту.
В начальной фазе заболевания температура повышается незначительно – до +37-38 ºС. Впоследствии температура может даже падать до нормальной, однако в заключительной стадии, предшествующей прорыву гноя наружу, она опять повышается до высоких показателей – +39-40 ºС. При этом боли существенно усиливаются.
В случае появления аппендицита у пожилых людей его симптомы могут быть стерты и незаметны вплоть до перехода заболевания в деструктивную стадию. Боли могут носить тупой характер, тошнота быть незначительной, а такая особенность, как повышенная температура, может вообще отсутствовать. Однако это не значит, что аппендицит протекает у пожилых людей легче. Наоборот, в пожилом возрасте гораздо чаще наблюдаются осложнения аппендицита.
Затруднена диагностика аппендицита и у маленьких детей (до 5 лет). Это связано с тем, что признаки аппендицита у взрослых обычно выражено четче, чем у детей. Иногда аппендицит у ребенка маскируется под простое расстройство желудка. Боли часто не локализованы в подвздошной области, да и порой ребенок не может объяснить где именно у него болит живот. В этом случае следует ориентироваться на такие признаки, как повышение температуры до +38 ºС, обложенность языка, диарею. Однако все эти симптомы могут появляться и при других заболеваниях, поэтому ребенка необходимо показать специалисту.
Фото: plenoy m/Shutterstock.com
Также существует несколько форм атипичного аппендицита, при котором симптомы могут отличаться от стандартных.
- Эмипиема. Форма аппендицита с медленным развитием, при котором симптом Кохера отсутствует, а боль сразу появляется в подвздошной области.
- Ретроцекальный аппендицит. Характеризуется слабыми признаками воспаления брюшины, жидким стулом. Боли часто ощущаются в области поясницы и иррадируют в область бедра.
- Левосторонний аппендицит. Имеет классическую клиническую картину, однако боли ощущаются в левой подвздошной области.
- Тазовый аппендицит. Больше характерен для женщин. Отмечается слабое повышение температуры, дизурия, боль иррадирует в область пупка.
При малейшем подозрении на аппендицит следует вызвать врача. Основанием для обращения к врачу являются любые постоянные боли в области живота, не проходящие в течение 6 часов. До осмотра врача не следует принимать слабительные, антибиотики или прочие желудочно-кишечные препараты, и особенно анальгетики, так как все эти лекарства могут смазать клиническую картину и затруднить постановку диагноза. Также запрещена установка грелки на правую часть живота, поскольку внешний источник тепла способен ускорить развитие болезни. Показан постельный режим. Следует воздержаться от приема пищи. При приходе врача необходимо рассказать ему про все симптомы, о том, как болит живот, и позволить ему провести осмотр.
Для диагностики используется в первую очередь визуальный осмотр и пальпация. Основными симптомами являются напряженный живот, болезненность в правой нижней его части. Однако эти методы не всегда надежны. Используются также такие методы диагностики, как УЗИ, МРТ и компьютерная томография, анализы крови и мочи. При просмотре анализа крови основное внимание обращают на повышенный уровень лейкоцитов в крови (лейкоцитоз). Может проводиться также диагностическое лапароскопическое обследование через отверстие в стенке живота.
Следует учесть, что распознавание недуга может быть затруднено, поскольку симптомы острого аппендицита во многом сходны с другими заболеваниями желудочно-кишечного тракта. К ним относятся острый гастроэнтерит, панкреатит, язва (особенно в случае ее прободения), кишечные или почечные колики, воспалительные процессы матки, растяжение или разрыв мышц живота. Поэтому важно дифференцировать аппендицит от других заболеваний, которые в большинстве не требуют срочного оперативного вмешательства.
Аппендицит обычно лечится хирургическим методом. Он состоит в удалении аппендикса (операции аппендэктомии). В некоторых случаях ему может предшествовать терапия при помощи антибиотиков. Иногда возможно и консервативное лечение, без удаления отростка – в этом случае назначают антибиотики. Как правило, к нему прибегают в том случае, если есть какие-то противопоказания к операции.
Операция по удалению отростка проводится либо традиционным путем, при помощи открытого разреза, либо лапароскопическим методом. Первые 12 часов после операции следует соблюдать постельный режим и избегать приема пищи. В восстановительный период также возможна терапия последствий заболевания при помощи антибиотиков. Длительность восстановительного периода зависит от того, на какой стадии болезни была проведена операция и обычно составляет 1-2 недели.
источник