Флегмонозный аппендицит является третьей стадией воспаления, происходящего в червеобразном отростке слепой кишки. Как правило, на данном этапе самочувствие пациентов значительно ухудшается, и они обращаются за помощью в медучреждения. Если не начать лечение заболевания на данной стадии, то оно быстро перейдет в гангренозную форму, при которой повышается риск возникновения перитонита и сепсиса, что в свою очередь грозит летальным исходом.
Итак, каковы отличительные черты флегмонозного аппендицита, как именно он себя проявляет и какие существуют тактики лечения?
Флегмонозный аппендицит – это воспаление червеобразного отростка слепой кишки, проявляющееся при возникновении неблагоприятных факторов. Сначала заболевание начинается с катаральной стадии – стенки аппендикса воспаляются, утолщаются, у больного ухудшается самочувствие. На данной стадии возможно два пути развития болезни: она может как сойти на нет под воздействием защитных сил организма, так и перейти в гнойную фазу. На данном этапе патогенные микроорганизмы https://oappendicite.ru/bez-rubriki/chto-znachit-flegmonoznyj-appendicitпровоцируют появление отдельных воспаленных очагов, заполненных гнойным содержимым.
Самочувствие пациента становится еще хуже, нарастают признаки интоксикации. Если в это время не было предпринято должного лечения, то заболевание перетекает в предпоследнюю стадию – фиброзную. На данном этапе воспаленные очаги сливаются между собой, гной полностью пропитывает аппендикс, провоцируя увеличение его размера. Если лечение отсутствует и на данной стадии, то впоследствии возникает гангренозный аппендицит, оканчивающийся прорывом стенки отростка слепой кишки, и гнойное содержимое изливается в брюшную полость, провоцируя появление перитонита и сепсиса.
Читайте также
Пациентов, перенесших аппендэктомию, нередко волнует вопрос: когда можно заниматься спортом после аппендицита? Многие…
Единственный метод лечения данного заболевания – удаление флегмонозного аппендицита, так как таблетки или физиопроцедуры в данном случае бессильны.
Проявления заболевания ярко выражены, их невозможно спутать с другими болезнями ЖКТ. На данной стадии воспаления червеобразного отростка у пациента будут наблюдаться следующие симптомы:
- Повышение температуры тела до 38-39 градусов, выраженные признаки интоксикации, такие, как слабость, постоянная тошнота, потливость, повышение пульса до 90 ударов в минуту. При этом рвоты может не быть. У некоторых больных также иногда наблюдается расстройство кишечника.
- Выраженная боль в правой подвздошной области брюшной полости. Она носит постоянный характер и не ослабевает или исчезает при изменении положения тела.
- При осмотре ярко выражен тонус мышечных стенок живота, при пальпации наблюдается резкая боль. В некоторых случаях болевые ощущения настолько сильные, что больной не дает провести осмотр.
Все вышеописанные симптомы указывают на гнойную стадию воспалительного процесса в аппендиксе. Когда после постоянно нарастающих болей пациент резко ощущает их прекращение, то это означает, что произошел разрыв аппендикса, и гнойное содержимое излилось в брюшную полость.
В случае возникновения острого флегмонозного аппендицита возможен только один вид лечения – аппендэктомия, то есть удаление воспаленного отростка слепой кишки. Может проводиться как классическая операция, когда выполняется разрез с правой подвздошной стороны брюшной полости, не более 10 см в длину. Отросток иссекается, после чего края раны стягивают, и накладывается шов. В некоторых случаях, когда происходит разрыв аппендикса, производится очистка брючной полости от остатков гноя, затем применяются антисептики, и после этого накладываются швы, а больному дополнительно назначаются капельницы и антибиотикотерапия. При отсутствии осложнений швы снимают на 10-14 день.
Читайте также
Лапароскопия – достаточно распространенный метод хирургического вмешательства. Используют его во многих сферах…
Еще один метод – лапароскопия – является более щадящим, так как не требует проведения полостной операции. Вместо этого в стенках живота делается 3 прокола, в которые вводят эндоскоп и хирургический инструмент. Воспаленный отросток иссекают, а на разрезы накладывают швы, которые снимают через 7 дней. Такой вид оперативного вмешательства возможен, когда гнойный процесс не затронул весь орган.
Сразу после хирургического вмешательства больного отвозят в палату, где ему предстоит отходить от наркоза. В первые сутки запрещен прием пищи, только питье. Затем постепенно под наблюдением врача в рацион начинают вводить овсяный и рисовый отвар, нежирные бульоны. Осторожно вводят кисломолочные продукты, каши, нежирное измельченное мясо в небольших количествах, отварные пюрированные овощи. Под запретом находятся любые продукты, провоцирующие повышенную перистальтику кишечника, а также нездоровая пища.
В первые дни после операции больному показан постельный режим, особенно, если болезнь протекала с осложнениями. Ежедневно проводится антисептическая обработка швов, при наличии осложнений – антибиотикотерапия.
Впоследствии пациенту назначаются занятия ЛФК, чтобы предупредить развитие таких осложнений, как образование грыжи либо сращение внутренних швов с органами брюшной полости. Больному запрещено поднимать тяжести и проявлять чрезмерную двигательную активность до тех пор, пока швы полностью не срастутся и его состояние не восстановится.
После выписки из больницы больному в течение полугода необходимо вести щадящий образ жизни, отказаться от занятий некоторыми видами спорта, например, тяжелой атлетикой, гимнастикой, где упор делается на мышцы живота. Также важно придерживаться здорового образа жизни, не употреблять вредные продукты питания, отказаться от вредных привычек и сбалансировать рацион. Обязательны прогулки на свежем воздухе для кислородного обмена и борьбы с гиподинамией.
При своевременном обращении в медучреждение риск возникновения осложнений аппендицита сведен к минимуму. Однако, при несвоевременно оказанной помощи либо некорректно проведенной послеоперационной реабилитации возможно возникновение следующих негативных последствий:
- Если при развитии острого флегмонозного аппендицита не было проведено хирургическое вмешательство, то он переходит в гангренозную стадию, при которой велик риск вскрытия отростка и излития гноя в брюшную полость. Это приведет к развитию перитонита и сепсиса, которые нередко заканчиваются летальным исходом.
- Когда при удалении аппендикса иссекают только его часть, а не весь отросток, возникает риск возникновения вторичного воспаления. В данном случае потребуется повторное вмешательство.
- Возможно развитие грыжи, когда во время послеоперационного периода больной проявляет чрезмерную двигательную активность и поднимает тяжести. Шов полностью не зарастает, в образовавшийся просвет начинают перемещаться органы брюшной полости, как правило, это кишечник. Данное состояние может привести к некрозу тканей и повторному воспалению и требует операции.
- Срастание швов с внутренними органами грозит ухудшением функционирования последних и развитием различных патологий. Происходит это в тех случаях, когда пациент пренебрегает занятиями ЛФК.
- Нагноение швов. При недостаточной антисептической обработке в рану проникают патогенные микроорганизмы и вызывают воспалительный процесс. В таком случае швы вскрывают, очищают от гноя и некротических масс, проводят антисептическую обработку и сшивают заново. Дополнительно назначается прием антибиотиков.
Читайте также
Воспаленный аппендикс требует немедленного оперативного вмешательства – аппендэктомии. Бывает она полостной и с…
Воспаление аппендикса – одна из наиболее распространенных патологий ЖКТ, с которой пациенты обращаются в медучреждения для проведения лечения. Само по себе заболевание неопасно, но при несвоевременной диагностике и оперативном вмешательстве может привести к развитию осложнений. Чтобы этого не произошло, врачи советуют придерживаться следующих рекомендаций:
- При появлении болей с правой стороны в подвздошной области, тошноты и ухудшения самочувствия следует не откладывать визит к врачу. Особенно касается это детей и пожилых людей. Аппендицит, пока не перешел во флегмонозную форму, удаляется методом лапароскопии. Восстановительный период после такого вмешательства гораздо короче, чем после полостной операции, а риск возникновения осложнений ниже.
- В первые дни после вмешательства важно соблюдать постельный режим, особенно при наличии осложнений. Впоследствии назначаются занятия ЛФК для предупреждения развития негативных последствий, таких, как срастание швов с прилегающими внутренними органами.
- Крайне важно соблюдать диету и употреблять только разрешенную лечащим врачом пищу.
- На какое-то время после удаления аппендикса пациенту придется забыть об интенсивных физических нагрузках, а также некоторых видах спорта.
Читайте также
Флегмонозный аппендицит является третьей стадией воспаления, происходящего в червеобразном отростке слепой…
К сожалению, как таковой профилактики от возникновения воспаления червеобразного отростка слепой кишки не существует. Но в любом случае нужно придерживаться здорового образа жизни, отказаться от вредных привычек, а также своевременно пролечивать любые заболевания органов ЖКТ.
Причины возникновения флегмонозного аппендицита могут быть самыми разнообразными. Важно то, что при появлении первых признаков воспаления нужно немедленно обратиться к врачу для прохождения обследования и дальнейшего лечения. В противном случае велик риск излития гнойного содержимого в брюшную полость. Это может повлечь за собой развитие перитонита и сепсиса, потребуется длительное лечение, а в тяжелых случаях возможен летальный исход.
источник
Заболевание [аппендицит] протекает в нескольких формах, переходящих друг в друга. Не зафиксировано случаев, когда гнойный процесс в червеобразном отростке слепой кишки прекращался без вмешательства хирургов и экстренной операции. Эта стадия болезни очень коварна и грозит опасными, часто летальными осложнениями.
Острая флегмонозная форма аппендицита возникает как последствие и развитие гнойного процесса. С этого времени, когда больной начинает чувствовать локализованные боли в животе, общее ухудшение состояния и признаки интоксикации продуктами распада тканей, начинается стремительное развитие наиболее опасной стадии заболевания. Если катаральная форма аппендицита даже с выраженными [симптомами], еще может угаснуть при консервативном лечении, то флегмонозный процесс не останавливается.
Переход от гнойной формы к флегмонозной наступает на третий день — именно в это время гнойные очаги, возникшие на отростке, объединяются. Далее начинается быстрое развитие:
гнойное течение распространяется на весь отросток;
стенки кишки пропитываются гноем;
отросток быстро увеличивается в размерах и набухает из-за притока крови;
возникает сильное напряжение, которое увеличивается настолько, что отросток может разорваться и залить гноем окружающую область.
Как правило, после этого этапа наступает следующая фаза — гангренозного аппендицита, при которой больной может внезапно почувствовать облегчение. Отмирают болевые рецепторы, начинается распространение инфекции в брюшной полости, вокруг отростка скапливается жидкость.
Острый флегмонозный аппендицит и местный перитонит связаны между собой коротким промежутком времени и нарастанием заражения в брюшной полости. Сначала жидкость с гноем разливается ограниченно, а снижение оттока крови приводит к развитию периаппендикулярного абсцесса. Это практически начало перитонита, который охватывает большую часть брюшной полости и становится генерализованным процессом. Если на этом этапе больной не будет доставлен в больницу срочно и максимально бережно, через несколько часов наступит смерть.
Признаки и картина флегмонозного аппендицита с перитонитом и без него хорошо известны:
боль в животе становится локальной, больной может конкретно указать место;
температура вырастает до 38 градусов;
брюшная стенка становится твердой, может появиться вздутие и напряжение живота;
боль значительно усиливается при кашле, смехе и чихании, во время ходьбы;
больному больно лежать на левом боку, при прощупывании по нескольким методикам живот «отвечает» напряжением;
при дыхании заметно, что правая часть живота отстает от левой.
Картину дополняет быстрое нарастание пульса до 90 ударов в минуту, которое не снимается ничем и может дойти до более высоких значений.
Ни в коем случае нельзя надавливать на живот больного для самодиагностики флегмонозного аппендицита! Это может привести к ускорению развития периаппендикулярного абсцесса и перитонита! В некоторых случаях боль и тошнота могут отсутствовать, что очень опасно, так как больной расслабляется и затягивает обращение к врачу. Нельзя греть живот! — допускается только охлаждение льдом!
Патогенез флегмонозного аппендицита хорошо изучен, поэтому и симптоматика позволяет сразу поставить диагноз, чтобы направить больного на срочную операцию. В таком состоянии нет возможности ждать и наблюдать развитие заболевания, меры принимаются сразу же и только радикальные, хирургические. Больного следует доставить в больницу на «Скорой помощи», чтобы исключить задержки в госпитализации.
Для подтверждения диагноза берут [анализы крови], в некоторых случаях назначают УЗИ брюшной полости, чтобы увидеть темную область разлитой жидкости вокруг [аппендикса].
При определенных условиях разлитие гноя может привести к сепсису, а это наиболее опасный вариант осложнений флегмонозного и гангренозного аппендицита.
источник
Частой причиной экстренной госпитализации в хирургический стационар является острый флегмонозный аппендицит. Заболеванию подвержены преимущественно лица молодого возраста (18-30 лет), однако случаи развития патологии встречаются также у пожилых и детей.
Аппендицит – воспаление червеобразного отростка слепой кишки (аппендикса). Существует несколько теорий о механизмах формирования данного вида нарушений:
- проникновение инфекции из просвета кишечника (энтерогенно);
- поступление возбудителя через лимфатические сосуды;
- перенос инфекционных агентов по кровеносному руслу.
Замедление пассажа химуса в районе червеобразного отростка может быть следствием врожденных особенностей данной области, приобретенных стриктур и спаек, наличия феколитов (каловых камней).
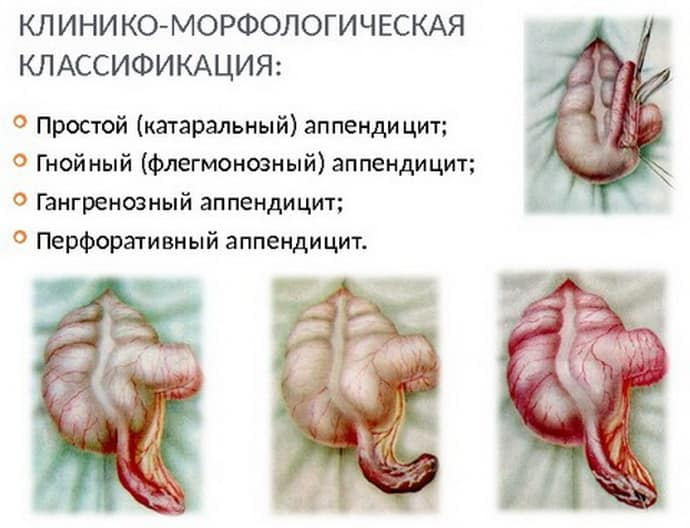
Классификация аппендицитов отражает остроту процесса, морфологические изменения аппендикса, наличие или отсутствие осложнений в качестве инфильтратов, абсцессов, флегмон, поражения крупных вен или перитонита. С точки зрения патологической анатомии принято выделять:
- катаральный (поверхностный) аппендицит, при котором воспаление охватывает только слизистый слой червеобразного отростка;
- деструктивные формы, к которым относят флегмонозный и гангренозный аппендицит.
Данные варианты являют собой последовательность структурных изменений воспаленного аппендикса от поверхностного воспаления этого рудиментарного органа до угрожающего гнойного расплавления тканей и высокого риска развития осложнений.
Наиболее ярким и показательным для понимания данной нозологии представляется острый флегмонозный аппендицит. Макроскопически обнаруживается как увеличенный в разы червеобразный отросток, нередко наполненный гноем, снаружи покрытый фибриновыми наложениями. При изучении под микроскопом выявляют диффузное лейкоцитарное заполнение всех слоев воспаленного аппендикса.
Симптоматика имеет признаки, характерные для «острого живота»:
- Боли тянущего, сжимающего, давящего характера.
- Выявляется напряжение передней брюшной стенки, правая половина живота не участвует или минимально задействована в акте дыхания.
- При неосложненном течении температура тела пациента находится в районе 37-38⁰C.
- Пульс и дыхание учащаются в соответствии с уровнем лихорадки. ЧСС превышает 90 ударов в минуту.
Пациенты описывают характер болей по-разному. Нередко отмечается перемещение болезненных ощущений из эпигастральной области к пупку, а затем в правую подвздошную область. Со временем симптоматика усиливается, больной принимает вынужденное положение: на правом боку с поджатыми к животу ногами.
Манифестации заболевания может предшествовать одно-двукратный жидкий стул. На фоне развития болевых проявлений пациенты зачастую отмечают тошноту с последующей рвотой, не приносящей облегчения.
Если у человека подозревается аппендицит, диета выбирается самопроизвольно и соответствует тяжести состояния. Больные с подобной симптоматикой оправданно отказываются от приема пищи. Заболевание относится к разряду ургентной патологии и требует экстренного медицинского вмешательства. В противном случае аппендицит флегмонозный перейдет в гангренозный с последующим развитием осложнений и опасностью летального исхода.
При развитии клиники «острого живота» и подозрении на воспаление червеобразного отростка пациента госпитализируют в стационар хирургического профиля, уточняют диагноз, производят санацию очага инфекции вместе с удалением патологически измененного аппендикса. Объем вмешательства, выбор доступа, алгоритма проведения операции зависят от вида аппендицита, наличия осложнений, а также расположения червеобразного отростка.
Деструктивные формы заболевания требуют дополнительного подключения антибиотиков.
Сбор анамнеза, проведение объективного осмотра выводят врача на предварительное заключение о заболевании. Для подтверждения предположений может потребоваться выполнение УЗИ или даже лапароскопии. Более достоверную информацию о правильности диагностики хирург получает только во время операции, непосредственно оценивая измененный аппендикс.
Затем удаленный орган отправляется на гистологическое исследование. Только по результатам микроскопии червеобразного отростка выставляют верифицированный диагноз аппендицита, его морфологической формы.
В зависимости от применяемого вида обезболивания пациент переводится из операционной в палату хирургического профиля или некоторое время находится под контролем анестезиолога. Вначале больной должен соблюдать постельный режим. На следующий день разрешают самостоятельно вставать.
Диета после операции расширяется постепенно. Спустя сутки пациенту дают протертые супы и пюре. При восстановлении перистальтики разрешают котлеты, сухари. Когда кишечник начинает функционировать, появляется стул, больного переводят на общий диетический стол.
Выписывают из стационара после снятия швов (на 6-8 день). При выполнении лапароскопической операции сроки нахождения в больнице могут сокращаться в 2 раза.
Специальных профилактических мероприятий аппендицита (флегмонозного в частности) не существует. Выявлено лишь некоторое влияние рациона питания на частоту возникновения патологии. Обильное содержание в ежедневном меню мясных жирных блюд способствует ухудшению прохождения кишечного содержимого, застою каловых масс и увеличению рисков развития воспаления аппендикса. Исходя из этих данных, можно рекомендовать расширение рациона питания с включением свежей растительной пищи. Подобная диета совместно с адекватным потреблением жидкости способствует нормализации стула.
источник
Острый аппендицит. Этиология. Патогенез. Классификация. Патоморфология различных форм острого аппендицита.
Острый аппендицит — острое неспецифическое воспаление червеобразного отростка.
Этиология.Единого мнения о возникновении острого аппендицита не существует. Имеется ряд теорий, объясняющих причины заболевания и его патогенез. Наиболее известны механическая (теория застоя), инфекционная и ангионевротическая теории.
Механическая теория указывает на роль в развитии острого аппендицита инородных тел, перегибов и рубцовых сужений червеобразного отростка. Но эти факторы бывают далеко не у всех больных.
Инфекционная теория правильно указывает на роль инфекции и первичного аффекта, но не объясняет, что является толчком к активизации инфекции, неизменно существующей в просвете червеобразного отростка. Глистная инвазия и ангина имеют несомненное, но не абсолютное значение в генезе заболевания.
Ангионевротическая теория говорит о неврогенных спазмах сосудов и о первичном тромбозе a. appendicularis или её ветвей.
Однако, скорее всего, имеет место сочетание этих факторов. То есть, основными звеньями патогенеза острого аппендицита являются нейрососудистый фактор, воспалительная реакция и инфекция. Каждый из них может играть как главную роль пускового механизма, так и вторичную. Однако, не существует острых аппендицитов, в которых бы эти три фактора или какой-то из них не присутствовали.
Патогенез.Начинается заболевание с какого-либо из вышеперечисленных факторов, затем происходит присоединение остальных.
Классификация.
В.И. Колесов (1959):
2) Простой аппендицит (поверхностный, катаральный)
3) Деструктивный аппендицит (флегмонозный, гангренозный, перфоративный)
4) Осложненный аппендицит (Аппендикулярный инфильтрат, аппендикулярный абсцесс, локальный или разлитой перитонит и др.)
Патоморфология.
Катаральный аппендицит (простой, поверхностный). Выпота в брюшную полость может не быть или его мало. Он прозрачен, без запаха. Брюшина не изменена или слегка гиперемирована. Все изменения строго локализованы в червеобразном отростке. Он на всём протяжении или на ограниченном участке (обычно дистальном) гиперемирован, плотноват наощупь, слегка отёчен. Просвет отростка может быть пустым или содержит слизь, каловые камни, инородные тела. Брыжейка не изменена или слегка отёчна и гиперемирована. Микроскопически — лейкоцитарные инфильтраты в поражённых отделах отростка. Иногда можно обнаружить дефект слизистой (первичный аффект Ашоффа), покрытый фибрином и клеточными элементами.
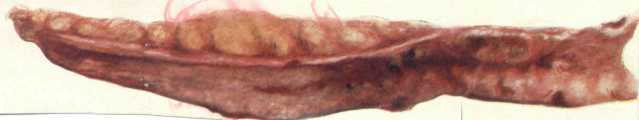
Флегмонозный аппендицит. Выпот может быть серозным, серозно-фибринозным, серозно-гнойным. При перфорации отростка появляется зловонный каловый запах. Червеобразный отросток резко увеличен в объёме, багрово-красного цвета, напряжён, покрыт слизеподобными наложениями фибрина. Часто, местами, через серозную оболочку просвечивает белесовато-желтоватый гной. При микроскопии выявляется лейкоцитарная инфильтрация всех слоёв червеобразного отростка, которые вследствие пропитывания их гноем, дифференцировать невозможно.
Гангренозный аппендицит. Изменения в брюшной полости те же, что и при флегмонозном аппендиците, но гораздо более выражены. Выпот мутный, с ихорозным гнилостным запахом. Иногда отросток окутывается сальником, что предупреждает генерализацию процесса. Червеобразный отросток частично или полностью чёрного, бурого, буро-зелёного, чёрно-багрового или грязно-серого цвета. Стенка его дряблая, с наложениями. Гангренозный аппендицит часто бывает прободным и тогда видно, как из отверстия в его стенке в брюшную полость изливаются зловонные каловые массы. При микроскопии обнаруживаются обширные очаги некроза с колониями бактерий, кровоизлияния, тромбы в сосудах. Местами можно увидеть очаги флегмонозного воспаления. Слизистая оболочка на всём протяжении изъязвлена. Покровный эпителий слущен. Как правило, наиболее выражены деструктивные изменения вплоть до перфорации в дистальной части органов.
Острый флегмонозный аппендицит. Клиника. Диагностика. Дифференциальная диагностика.
Флегмонозный аппендицит. Это разлитое или отграниченное гнойное воспаление всех слоев червеобразного отростка. Клиническая картина более выраженная, чем при простом аппендиците. Появившаяся в правой подвздошной области боль постепенно усиливается. Язык суховат, при пальпации отмечается резкая болезненность и напряжение мышц в правой подвздошной области, которое может распространяться на всю половину живота. Симптом Щеткина — Блюмберга резко положительный. В различной степени могут быть положительными симптомы Воскресенского, Ситковского, Ровзинга, Бартомье—Михельсона и др.
Диагностика. Выраженный лейкоцитоз со сдвигом лейкоцитной формулы влево.
Флегмонозно измененный червеобразный отросток резке утолщен, гиперемирован, покрыт фибринозно-гнойным налетом, в просвете находится гной. Скопление гноя в замкнутой полости отростка называется эмпиемой. При флегмонозном аппендиците в брюшной полости содержится мутный или гнойный выпот.
Микроскопически при флегмонозном аппендиците:
1) отмечается выраженная лейкоцитная инфильтрация всех слоев отростка;
2) слизистая оболочка местами разрушена;
3) наблюдаются воспалительные изменения со стороны брыжейки отростка сальника, брюшины, жировых подвесков;
4) париетальная брюшина обычно полнокровна;
5) имеется массовое выхождение нейтрофильных лейкоцитов в ткани.
Диф. диагноз. Острый аппендицит необходимо дифференцировать от:
1) острых заболеваний желудка — острого гастрита, пищевых токсикоинфекций, перфоративной язвы желудка и двенадцатиперстной кишки;
2) некоторых острых заболеваний желчного пузыря и поджелудочной железы (острый холецистит, желчнокаменная болезнь, острый панкреатит, острый холецистопанкреатит);
3) некоторых заболеваний кишечника (острый энтерит или энтероколит, острый илеит, острый дпвертикулит и его перфорация, острая кишечная непроходимость);
4) некоторых заболеваний женской половой сферы (острое воспаление слизистой и стенки матки, пельвеоперитонит, внематочная беременность, разрыв яичника, перекрученная киста яичника);
5) урологических заболеваний (почечнокаменная болезнь, почечная колика, пиелит);
6) других заболеваний, симулирующих острый аппендицит (острый диафрагмальныи плеврит и плевропневмония – правосторонняя нижнедолевая, заболевания сердца).
Лечение. Оперативное. Можно лапараскопически.
источник
воспаление червеобразного отростка слепой кишки, обусловленное внедрением в его стенку патогенной микробной флоры
1.внешневекреторная- выделяет щелочной сок,поддерживает жизнидеятельность киш. флоры
2.защитная ( поглащат микробов из крови в просвет кишки)
3.эндокринная ( выделение перестальтических горонов)
Этиология: полиэтиологичекое заболевание
Специфическая флора : туберкулез, брюшной тиф,бациллярная дизентирия; простейшие : патогенные амебы,трихоманады,балантидии,
Неспецифическая инфекия смешанного характера : киш палочка,стафилококк, стрептококк, анаэробные м/о
Механическая теория ( закупорка каловыми массами)
Общие факторы: 1алиментарный фактор 2 существование очага инфекции ,из кот происходит гематогенное распр инф 3. Заболевания сопровождающие выраженной им. реакцией.
Патогенез. В основе патогенеза острого аппендицита чаще всего окклюзия просвета отростка, в результате гиперплазия лимфоидных фолликулов (у молодых пациентов), феколиты ,фиброзные тяжи, стриктуры , реже — инородные тела, паразиты, опухоли.
Продолжающаяся секреция слизи приводит к тому, что в ограниченном объеме полости резко возрастает внутриполостное давление. Увеличение давления приводит к нарушению сначала венозного, а затем и артериального кровотока.
При нарастающей ишемии стенки отростка создаются условия для бурного размножения микроорганизмов. Выработка ими экзо- и эндотоксинов приводит к повреждению барьерной функции эпителия и сопровождается локальным изъязвлением слизистой оболочки . В ответ на бактериальную агрессию макрофаги, лейкоциты, лимфоциты и другие иммунокомпетентные клетки начинают выделять одновременно противовоспалительные и антивоспалительные интерлейки-ны, фактор активации тромбоцитов, адгезивные молекулы и другие медиаторы воспаления.
Избыточное образование и выделение противовоспалительных интер-лейкинов способствуют дальнейшему распространению деструктивных изменений в стенке органа.
Неокклюзионные формы острого аппендицита можно объяснить первичной ишемией отростка в результате развития несоответствия между потребностью органа в артериальном кровотоке и возможностью его обеспечения при стенозе питающих сосудов, их тромбозе в бассейне артерии червеобразного отростка — артерии функционально конечного типа. Тромбоз сосудов брыжейки отростка приводит к развитию первичной гангрены.
1. Острый неосложненный аппендицит:
а) катаральный (простой, поверхностный),
б) деструктивный (флегмонозный, гангренозный).
Острый осложненный аппендицит: перфорация отростка, аппендикулярный инфильтрат, абсцессы (тазовый, поддиафрагмальный, межкишечный), перитонит, забрюшинная флегмона, сепсис, пилефлебит.
Хронический аппендицит (первично-хронический, резидуальный, рецидивирующий).
простом (поверхностном) аппендиците незначительно увеличен в объеме, отечен, серозная оболочка тусклая, гиперемирована. При вскрытии препарата обнаруживают жидкий кал со слизью, редко — инородные включения.
флегмонозном аппендиците отросток резко увеличен в объеме, серозная оболочка темно-бурого цвета с мелкими кровоизлияниями, покрыта фибрином. В просвете почти всегда находят гнойное содержимое.
Гангренозный аппендицит наличием участков некроза. Ткани в этой области имеют черно-зеленый цвет, стенка отростка дряблая, истончена, пропитана кровью. В просвете аппендикса содержится зловонная гнойная жидкость, слои его стенки не дифференцируются, слизистая оболочка на значительном протяжении расплавлена.
начало заболевания- дискомфорт в животе (ощущение вздутия,распирания,колика); боль ( нарастает,постоянная)- эпигастрий, затем по всему животу,потом в пр.повздошной обл.Боль усиливается при изменении положения- вынужденное положение.
Иррадиация боли, зависит от локализации Ч/О – подпеченочном- в лопатку;ретроцекальном-пояница,пах,правую ногу, низ живота.; тазовом0 пах область,промежность,ногу; левостороннем — левая половина живота
появление или усиление боли в правом нижнем квадранте живота при повороте на левый бок (симптом Ситковского)
сотрясение воспаленной брюшины при перкуссии в правом нижнем квадранте живота вызывает резкую болезненность (симптом Раздольского
Скольжение рукой по брюшной стенке через рубашку в направлении от эпигастрия к лонной области позволяет обнаружить зону кожной гиперстезии (болезненности) в правой подвздошной области (симптом Воскресенского)
симптом Щеткина—Блюмберга (медленное глубокое надавливание на брюшную стенку всеми сложенными вместе пальцами кисти не влияет на самочувствие пациента, тогда как в момент быстрого отнятия руки больной отмечает появление или резкое усиление боли)
обнаруживают появление или усиление боли в правой подвздошной области при резком, отрывистом кашле (симптом Кушниренко).симптом кашлевого толчка
симптоме Ровсинга: надавливание левой рукой на брюшную стенку в левой подвздошной области соответственно расположению нисходящей части ободочной кишки, а правой — на ее вышележащую часть (толчкообразно) вызывает появление или усиление боли в правой подвздошной области.
При повороте больного на левый бок червеобразный отросток становится более доступным для пальпации вследствие смещения влево большого сальника и петель тонкой кишки. При пальпации в этом положении в правой подвздошной области отмечают появление или усиление болезненности (положительный симптом Бартомье).
Пред/опер подготовка- опорожнение моч\п; опрожн.желудка,подготовка операционного поля, премедикация.
Обезболивание: местная анест,регионарная, СМ,эпидральная,общее обезболивание.
В целях профилактики гнойно-септических осложнений до и после операции вводят антибиотики широкого спектра действия цефалоспорины 4-го поколения («Зинацеф», «Цефуроксим») в сочетании с линкозамидами («Далацин», «Клиндамицин») или метронидазолом («Метрогил», «Трихопол»).
Аппендэктомию проводят открытым или лапароскопическим методом. При лапароскопической аппендэктомии изменяется только оперативный доступ. Методика удаления отростка такая же, как при обычной операции.
При «открытой» аппендэктомии чаще используют косопеременный доступ, при этом середина разреза проходит через точку Мак-Бернея; реже используют параректальный доступ. При подозрении на распространенный гнойный перитонит делают срединную лапаротомию, которая позволяет провести полноценную ревизию и выполнить любую операцию на органах брюшной полости, если возникает такая необходимость.
После лапаротомии купол слепой кишки вместе с отростком выводят в рану, перевязывают сосуды брыжейки отростка, затем накладывают рассасывающуюся лигатуру на его основание. После этого отросток отсекают и погружают его культю в слепую кишку кисетным и Z-образным швами.
источник
Флегмонозный аппендицит – это форма острого аппендицита, отличающаяся сильным отёком и скоплением гнойных масс. При данной стадии острого воспалительного процесса в червеобразном отростке болезнь прогрессирует очень быстро, чаще проявляется у пациентов возрастной категории 20-40 лет, у женщин встречается в два раза чаще, чем у мужчин, особенно во время вынашивания ребёнка. Классификационный код по МКБ-10 – K35 «Острый аппендицит». Основные симптомы заболевания, причины возникновения и острая стадия – описаны в статье.
Воспаление аппендикса может протекать не только в острой форме флегмонозного воспаления. Существует ещё и катаральный аппендицит, отличительной чертой которого является скопление гноя. Также есть и гангренозный аппендицит, при котором начинается отмирание тканей органа. Любой вид чрезвычайно опасен, требует незамедлительного вмешательства врачей и лечения. Не исключён и флегмонозно-язвенный вариант, при котором воспаление происходит на фоне язвы слизистой оболочки отростка слепой кишки.
Специалисты не выделяют точную единую причину возникновения заболевания. Факторов, провоцирующих недуг, может быть несколько, многие связаны с неправильным питанием и несбалансированным рационом. Зачастую болезнь развивается у пациентов, употребляющих большое количество белка, что провоцирует гнилостные процессы в кишечнике. Часто при повышенном уровне белка возникают запоры, невозможность нормальной регулярной очистки кишечника.
Это также влечёт развитие патогенной флоры, благоприятствующей развитию воспалительных процессов. В некоторых случаях возможно переполнение просвета в отростке и слепой кишке паразитами – глистами.
Выделяется ещё ряд факторов, провоцирующих развитие болезни. Один из них – образование тромба в сосудах аппендикса, вследствие чего развивается процесс воспаления тканей, орган становится восприимчив к патогенной флоре.
Иногда форма заболевания возникает как осложнённый вариант гнойного аппендицита. Кроме того, острый флегмонозный аппендицит развивается при закрытии просвета отростка каловыми скоплениями или скоплением паразитов в виде глистов. При появлении и развитии воспаления увеличиваются лимфоузлы, также перекрывая просвет в отросток слепой кишки. Всё это благоприятствует развитию бактериальной среды.
Само инфицирование начинается при заражённой крови или инфицировании кишечника. На развитие болезни оказывают влияние и следующие недуги:
- Заболевания кишечника, а именно колит, при котором отмечается воспалительный процесс на поверхности толстого кишечника.
- Гинекологические болезни, чаще воспаление придатков матки.
- Хронические болезни желчного пузыря или желчевыводящих путей.
- Осложнения после операции в виде спаечного процесса.
- Перерастание хронического аппендицита в фиброзный.
В любом случае, при флегмонозном аппендиците важно исследовать микропрепарат стенок отростка для представления полной картины заболевания.
Основным симптомом, указывающим на заболевание, является сильная боль. Расположение дискомфорта и боли локализовано справа, вблизи пупка, как при остром аппендиците. Ощущение сильное, нестерпимое, отмечается пациентами как пульсирующее. Больные могут испытывать тягу к тошноте, но рвоты при этом нет. Гипертермия присутствует в диапазоне 38-38,5С. Но при нетипичном расположении отростка симптоматика может быть расположена нетрадиционно.
- При длинном аппендиксе и опускании в область тазового кольца боль ощущается в паху или над лобком.
- При расположении выше типичного, над почками, дискомфорт воспринимается на уровне рёбер с правой стороны.
- Может возникать дискомфорт и болезненность в спине, когда отросток имеет загнутую назад форму.
- Очень редко отмечается нетипичное врождённое расположение органов кишечника, при котором аппендикс располагается слева. Это самый трудный в диагностике вариант.
- Ощущение боли и дискомфорта в области живота, ближе к левой стороне, возможно при смещенном положении слепой кишки.
При обследовании пациента обнаруживается:
- Отёчность органа.
- Фибринозный слой.
- Наличие гноя.
- Напряжённость аппендикса.
При стандартном течении заболевания диагностика проста. Для постановки диагноза не требуется квалификация хирурга, обнаружить болезнь может врач-гастроэнтеролог. Уточняется диагноз анализом крови.
Внешние показатели при заболевании соответствуют следующим:
- Бледность кожных покровов.
- Пациент испытывает холодное потоотделение.
- Белый налёт на языке.
- Пульс учащённый.
- Мышцы живота сильно напряжены, что ощущается врачом при осмотре.
- Ощущается сильная боль при надавливании, после того, как врач отдёрнул руку.
Флегмонозный аппендицит важно дифференцировать от других заболеваний. У женщин отмечается схожесть заболевания с воспалением придатков, разрывом яичника или кистой на придатке. Схожесть симптомов присутствует при почечной колике, дивертикулите, пиелонефрите.
Для полной картины и постановки точного диагноза проводится УЗИ – исследование брюшной полости и органов, расположенных в малом тазу. Для обнаружения воспаления аппендикса исследование при помощи УЗИ не столь информативно, но позволяет исключить возможные другие заболевания гинекологической, мочеполовой или кишечной среды. Может быть проведено исследование вагинальное или ректальное. При отсутствии точного результата возможно КТ-исследование.
Флегмонозный аппендицит лечится в 90% случаев операцией по удалению воспалённого отростка. Проводится манипуляция под общей анестезией. Врач-хирург делает разрез в полости живота и проникает в брюшину, после чего удаляет воспалённый отросток. При обнаружении выпота требуется высушить его. После вводятся антибактериальные препараты для недопустимости развития инфицирования или патогенной флоры. Рана после разреза зашивается не полностью, так как необходима установка дренажа.
Помимо полостной манипуляции, в последнее время актуальным видом операции становится лапароскопия. При этом в брюшине не требуется делать разрез, врач проникает к органу через три небольших отверстия при помощи лапароскопа. Все действия врача отражаются на экране монитора, при этом операция более безопасна для пациента, вызывает меньше осложнений и скорейшее выздоровление.
В послеоперационный период пациенту показаны антибиотики. При отсутствии осложнений в виде спаек или перитонита больному становится легче, восстановление проходит быстро. Через неделю или 10 дней его могут выписать домой, где он проходит полное восстановление. Привычный образ жизни возможен уже через месяц после выписки, при соблюдении всех рекомендаций. Особо важно соблюдение диеты на весь этап восстановления.
Врачи делают благоприятные прогнозы после удаления флегмонозного аппендицита. Случаи со смертельным исходом случаются редко. Статистика выделяет лишь 0,1% случаев с летальным исходом. Смертность встречается лишь у пациентов с очень слабым иммунитетом в преклонном возрасте или детском при наличии запущенных случаев и осложнений в виде разлитого перитонита.
Если за медицинской помощью обратились несвоевременно, случается разрыв стенок аппендицита, в этом случае не исключена гангренозная форма заболевания. Помимо этого, возможно образование спаек. Самым опасным осложнением считается образование гнойных тромбов. При этом возможно развитие сепсиса.
Так как заболевание провоцируется различными факторами, оно с трудом поддаётся профилактике или недопущению. Но при возникновении симптоматики и развитии болезни важно вовремя обратиться за помощью, не затягивать с лечением.
Меры профилактики – соблюдение общих рекомендаций рационального образа жизни, питания, распорядка дня, сна и отдыха. В питании желательно выбирать пищу растительного происхождения, с большим наличием грубого волокна, клетчатки. Продукты тяжёлые, жирные, трудные для переваривания исключить из рациона. Из мясных продуктов отдавать предпочтение нежирной телятине, мясу птицы, рыбы. Овощи и фрукты всегда тщательно промывать или же обдавать кипятком перед употреблением. Важно регулярно употреблять кисломолочные продукты, положительно действующие на органы пищеварения. Огромное значение для здоровья имеет чистая вода. Желательно пить воду в количестве не менее полутора литров в день. Подобное мероприятие позволит обеспечить организм, ткани и клетки водой, запустить слаженную работу органов, кишечника, вывести токсические вещества.
При появлении неблагоприятных симптомов, проблем со здоровьем нельзя затягивать с визитом к врачу. Рекомендуется вовремя лечить болезни в начальной стадии, не допуская осложнений и вреда здоровью.
источник
Флегмонозный аппендицит – это острое воспаление червеобразного отростка, сопровождающееся его выраженным отеком, скоплением гноя и отложением на поверхности фибрина. Проявляется сильной болью, преимущественно в правой нижней области живота, может сопровождаться тошнотой, рвотой, подъемом температуры. Диагноз ставят на основе анамнеза, осмотра, дополнительно назначают общий анализ крови, иногда УЗИ органов брюшной полости или компьютерную томографию. Лечение оперативное, необходимо экстренное хирургическое вмешательство с удалением аппендикса (классическое или лапароскопическое). Прогноз при своевременном оказании помощи благоприятный.
Флегмонозный аппендицит представляет собой одну из стадий острого воспаления аппендикса. Возникает приблизительно через 12-24 часа после начала заболевание в результате прогрессирования патологии, характеризуется гнойным воспалением тканей и появлением на поверхности отростка фибриновых пленок. Острый аппендицит – одно из самых распространенных заболеваний в абдоминальной хирургии. Эта патология встречается у 4-5 человек на 1000 населения и составляет около 80% всех случаев острого живота. Количество флегмонозных форм при этом достигает 50%. Флегмонозный аппендицит наиболее часто диагностируется в возрастной группе 20-40 лет, у женщин в два раза чаще, чем у мужчин. Более высокий процент заболеваемости наблюдается у беременных.
Этиология флегмонозного аппендицита на сегодняшний день до конца не изучена. Выделяют несколько причин заболевания. Наиболее часто его связывают с тромбозом сосудов аппендикса, который ведет к ишемии тканей отростка. Со временем возникает воспаление, стенки становятся восприимчивыми к патогенным бактериям. Также активизируется условно патогенная флора внутри кишечника, поскольку защитная функция лимфоидной ткани аппендикса ослабевает.
Вторичный флегмонозный аппендицит может возникать как осложнение катаральной или гнойной формы. Также риск инфицирования повышается при механической обтурации отростка каловыми массами, гельминтами. Увеличение лимфатических узлов вследствие воспаления тоже может привести к перекрытию просвета аппендикса и созданию благоприятной среды для роста бактерий. К механическим причинам относят спайки, которые образуются после операций на кишечнике, органах малого таза, при хронических заболеваниях (колите, аднексите, хроническом холецистите и т. д.).
Инфекция попадает в аппендикс в основном эндогенным путем, через кровь и лимфу, иногда из просвета кишечника. Воспаление проходит несколько стадий: от катаральной до флегмонозной и гангренозной. При флегмонозном аппендиците стенки отростка утолщены, гиперемированы, покрыты слоем фибрина. Процесс распространяется на окружающие ткани, фибринозные пленки можно увидеть на слизистой слепой кишки, прилегающих участках брюшины. Вокруг отростка образуется выпот, внутри аппендикса можно обнаружить зеленого цвета гной.
В сложных случаях на слизистой оболочке воспаленного аппендикса выявляют эрозии и язвы — это так называемая флегмонозно-язвенная форма аппендицита. Иногда можно наблюдать эмпиему червеобразного отростка. При такой форме заболевания он значительно увеличивается в размерах, стенки утончаются, внутри просвета накапливается большое количество гноя и выпота, фибринозных пленок нет. Процесс всегда распространяется на окружающие ткани. Эмпиема возникает при закупорке аппендикса каловыми массами.
Первым симптомом при флегмонозном аппендиците является боль. Она локализуется в правой подвздошной области. Боль довольно интенсивная, постоянная, иногда пульсирующая. У маленьких детей она можете распространяться на всю брюшную полость. Пациенты жалуются на тошноту, рвота для этой формы не характерна. Температура может оставаться нормальной, но часто поднимается до 38-38,5°С.
Несколько отличаются симптомы при атипичном расположении червеобразного отростка. Иногда он бывает очень длинным и опускается в таз. В таком случае боль концентрируется над лобком или в паховой области справа. При высоком подпеченочном расположении отростка болезненность может возникать в правом подреберье. Если отросток загнут назад (ретроградное расположение), больной жалуется на боли в спине. Очень редко, вследствие врожденного разворота органов брюшной полости, червеобразный отросток располагается слева, это значительно затрудняет диагностику. Болезненность по центру живота или ближе к левой стороне может отмечаться при смещении слепой кишки из-за слишком длинной брыжейки.
В типичных случаях диагноз флегмонозного аппендицита поставить достаточно легко. Это может сделать не только хирург, но и врач гастроэнтеролог, к которому пациент обратится с болями в животе. Для уточнения диагноза исследуют общий анализ крови. В нем можно выявить увеличение скорости оседания эритроцитов, повышение количества лейкоцитов, преимущественно сегментоядерных и палочкоядерных.
При осмотре отмечается бледность кожи, иногда холодный пот, язык обложен белым налетом, пульс учащен до 80-90 ударов в минуту. Живот плоский, правая его половина отстает в акте дыхания. При пальпации отмечается напряжение мышц стенки живота, что свидетельствует о раздражении брюшины, так как при флегмонозном аппендиците процесс всегда затрагивает окружающие ткани.
На воспалении брюшины также указывает позитивный симптом Щеткина-Блюмберга. Если врач резко отдергивает руку во время пальпации в правом нижнем квадранте живота, больной чувствует усиление боли. Также позитивным будет симптом Вишневского, или скольжения: специалист проводит рукой по рубашке от ребра до подвздошной области сначала слева, потом справа, при этом отмечается резкое усиление боли с правой стороны.
Дифференцировать флегмонозный аппендицит у женщин нужно с правосторонним аднекситом, разрывом кисты яичника либо его апоплексией яичника, внематочной беременностью. Также под маской аппендицита может протекать воспаление дивертикула толстой кишки (дивертикулит), пиелонефрит, почечная колика. Из заболеваний, которые встречаются в гастроэнтерологии, чаще всего аппендицит дифференцируют с острым холециститом, гастритом и дуоденитом, прободной язвой желудка и двенадцатиперстной кишки, острым панкреатитом.
Уточнить диагноз можно с помощью УЗИ органов брюшной полости и малого таза. Для выявления воспаления червеобразного отростка исследование малоинформативно, однако оно позволяет исключить такие заболевания, как холецистит или панкреатит, кисты яичника, спайки и воспаление маточной трубы, внематочную беременность, камни мочеточника, пиелонефрит. При необходимости врач проводит вагинальное или ректальное исследование. Если верификация диагноза затруднительна, пациента могут направить на компьютерную томографию.
Единственным эффективным методом лечения флегмонозного аппендицита является оперативное вмешательство — аппендэктомия. Проводят его под общей анестезией, очень редко, при наличии серьезных противопоказаний к общему наркозу, обезболивание может быть местным. В последнее время широко используют субдуральную анестезию. Операцию проводят по классической методике либо путем лапароскопии. При классическом хирургическом вмешательстве в правой подвздошной области делают косой разрез длиной 10-12 сантиметров. Затем хирург находит воспаленный отросток, отделяет его от окружающих структур и аккуратно удаляет, предварительно перевязав у основания слепой кишки лигатурой. Если в брюшной полости обнаружен выпот, его высушивают и вводят дополнительно антибиотик. При большом количестве выпота рану не зашивают наглухо, а оставляют на несколько дней дренаж.
Для лапароскопической операции в стенке брюшной полости делают три прокола или маленьких надреза – один в области пупка, другой над лобком, третий над правой подвздошной областью. В них вводятся лапароскоп (трубка с видеокамерой) и необходимые инструменты. Врач проводит все манипуляции, наблюдая за операционным полем на экране монитора. Такая операция более щадящая, она позволяет выписать пациента домой уже через 1-2 дня. Кроме того, при лапароскопии можно более качественно провести ревизию брюшной полости, выявить гнойный выпот и очаги воспаления.
После операции по удалению флегмонозного аппендицита пациенту на несколько дней назначают антибиотики (внутривенно, а затем перорально). Если процесс не осложнен перитонитом, выздоровление проходит достаточно быстро. Уже через несколько дней больного выписывают домой, а через месяц он может вести привычный образ жизни. В первые недели после вмешательства советуют придерживаться диеты, избегать продуктов, которые вызывают вздутие живота, следить за регулярностью стула.
Прогноз при флегмонозном аппендиците достаточно благоприятный. Летальность составляет не больше, чем 0,1-0,3%, количество осложнений — около 5-9% (основное — локальный или разлитой перитонит). Воспаление брюшины той или иной степени при флегмонозном аппендиците возникает всегда, но процесс быстро локализуется сальником и стенками других внутренних органов. Разлитой перитонит встречается в очень запущенных случаях, у людей ослабленных, с недостатком массы тела, а также у детей.
При несвоевременном оказании медицинской помощи возможно прободение стенок аппендикса, процесс может перейти в гангренозную форму. Иногда вокруг отростка образуется инфильтрат либо аппендикулярный абсцесс, со временем на их месте могут сформироваться спайки. Опасное осложнение – пилефлебит, образование гнойных тромбов в венах брыжейки и брюшной полости. Самый неблагоприятный прогноз при осложнении аппендицита абдоминальным сепсисом.
Поскольку причины возникновения флегмонозного аппендицита очень разные, предотвратить заболевание трудно. Когда оно уже возникло, нужно вовремя обратиться к врачу и получить адекватную медицинскую помощь. Специфических мер профилактики нет.
источник
Аппендицит — воспаление червеобразного отростка слепой кишки (аппендикса). Одно из наиболее частых заболеваний брюшной полости, требующих хирургического лечения.
История
Впервые описание червеобразного отростка встречается в трудах Леонардо да Винчи, а также Андреаса Везалия в XVI веке. Позже европейскими врачами описаны случаи находок воспалённого червеобразного отростка на вскрытиях. Этому не придавали большого значения, так как считали, что аппендицит есть следствие воспаления слепой кишки. В XIX веке британские хирурги Брайт и Аддисон подробно описали клинику острого аппендицита и привели доказательства существования данного заболевания и его первичности по отношению к воспалению кишки. Это коренным образом изменило тактику при лечении больных острым аппендицитом, поставив на первое место оперативное лечение. Первую достоверную аппендэктомию выполнил в 1735 году в Лондоне королевский хирург, основатель госпиталя Святого Георгия Claudius Amyand.
В России первая операция удаления червеобразного отростка была сделана в 1888 г., провёл её врач К. П. Домбровский в Петропавловской больнице. Активно же оперировать аппендицит начали только в 1909 году, после Съезда российских хирургов.
Частота и распространение
Аппендицит проявляется в любом возрасте, однако чаще в возрасте 10—30 лет, частота встречаемости у детей не более 1-3 %; болеют и мужчины, и женщины. Заболеваемость острым аппендицитом составляет 4—5 случаев на 1000 человек в год. Среди острых хирургических заболеваний органов брюшной полости острый аппендицит составляет 89,1 %, занимая среди них первое место. Острый аппендицит — наиболее частая причина развития перитонита.
Этиология и патогенез
Основной причиной развития острого аппендицита является активация кишечной флоры червеобразного отростка на фоне механической обтурации его просвета. Обтурацию (закупорку) просвета отростка вызывают каловые камни (35 % наблюдений), гиперплазия лимфоидных фолликулов. Реже происходит обтурация инородным телом, опухолью или паразитом.
Это ведёт к скоплению слизи в просвете отростка и чрезмерному развитию микроорганизмов, что вызывает воспаление слизистой оболочки и подлежащих слоёв, тромбозу сосудов, некрозу стенки червеобразного отростка, что в свою очередь может приводить к перфорации стенки отростка (возникновению отверстия, «аппендицит лопнул», по народной терминологии) — внутрибрюшная катастрофа, которая приводит к излиянию гнойного содержимого, содержащего огромное количество микробов, в стерильную брюшную полость. Возникает угрожающее жизни больного осложнение — разлитой гнойный перитонит. В некоторых случаях при несвоевременном оказании медицинской помощи у больных могут возникать и другие осложнения: периаппендикулярный инфильтрат, периаппендикулярный абсцесс, острый пилефлебит.
Хронический аппендицит — редкая форма аппендицита, развивающаяся после перенесённого острого аппендицита, характеризующаяся склеротическими и атрофическими изменениями в стенке червеобразного отростка. Некоторыми исследователями допускается возможность развития первично-хронического аппендицита (без ранее перенесённого острого), но в то же время, многими авторами исключается наличие хронического аппендицита.
Клинические проявления
Боль в животе, сначала в эпигастральной области или околопупочной области; нередко она имеет нелокализованный характер (боли «по всему животу»), через несколько часов боль мигрирует в правую подвздошную область — симптом «перемещения» или симптом Кохера. Несколько реже болевое ощущение появляются сразу в правой подвздошной области.
Боли носят постоянный характер; интенсивность их, как правило, умеренная. По мере прогрессирования заболевания они несколько усиливаются, хотя может наблюдаться и их стихание за счет гибели нервного аппарата червеобразного отростка при гангренозном воспалении. Боли усиливаются при ходьбе, кашле, перемене положения тела в постели.
Отсутствие аппетита;
Тошнота, рвота 1-2 кратная и носит рефлекторный характер. Появление тошноты и рвоты до возникновения болей не характерно для острого аппендицита;
Подъём температуры до 37-38 °С
Возможны: жидкий стул, частое мочеиспускание
Острый аппендицит — самая частая причина неотложных хирургических вмешательств у беременных. Частота острого аппендицита у беременных: 1 случай на 700—2000 беременных.
Анатомо-физиологические особенности женского организма затрудняют своевременную диагностику аппендицита. Это приводит к большей частоте развития осложнённых форм, что может привести к прерыванию беременности и гибели плода.
Правильной хирургической тактикой является ранняя аппендэктомия у беременных. Она позволяет избежать осложнений и спасает как жизнь матери, так и ребёнка.
У беременных при остром аппендиците отмечается острая боль в животе, которая приобретает постоянный ноющий характер и перемещается в место локализации отростка (правый боковой отдел живота, правое подреберье).
Клинические признаки и симптомы
- болезненность в правой подвздошной области при пальпации;
- напряжение мышц в правой подвздошной области при пальпации;
- болезненность передней стенки ампулы прямой кишки за счёт наличия выпота в кармане Дугласа, или в дугласовом пространстве при ректальном исследовании;
- симптом Бартомье-Михельсона — болезненность при пальпации слепой кишки усиливается в положении больного на левом боку;
- симптом Воскресенского — врач левой рукой натягивает рубашку больного за нижний край (для равномерного скольжения). Во время вдоха больного кончиками пальцев с умеренным давлением на живот осуществляют быстрое скользящее движение сверху вниз по направлению к правой подвздошной области. В момент окончания движения больной отмечает резкое усиление болезненности;
- симптом Клемма (Klemm) — скопление газа в илеоцекальном отделе кишечника, определяемое при рентгенологическом исследовании;
- симптом Раздольского (Менделя-Раздольского) — при перкуссии брюшной стенки определяется болезненность в правой подвздошной области;
- симптом Ровзинга (Rovsing) — появление или усиление болей в правой подвздошной области при сдавлении сигмовидной кишки и толчкообразном давлении на нисходящий отдел ободочной кишки;
- симптом Ситковского — возникновение или усиление болей в правой подвздошной области в положении больного на левом боку;
- симптом Черемских-Кушниренко (Караваевой) — усиление болей в правой подвздошной области при кашле;
- симптом Щёткина — Блюмберга — обратная чувствительность, усиление боли при резком отнятии руки, по сравнению с пальпацией;
Диагностическая лапароскопия показана в сомнительных случаях, может переходить в лечебную лапароскопию (лапароскопическую аппендэктомию).
При остром аппендиците наблюдаются неспецифические изменения анализов крови, характерные для воспалительной реакции как таковой: Повышение числа лейкоцитов в крови, повышение скорости оседания эритроцитов, подъём С-реактивного белка после первых 12 часов, небольшое количество эритроцитов и лейкоцитов в моче («токсические изменения мочи»).
Ультразвуковое исследование при остром аппендиците не всегда специфично. Наиболее частый ультразвуковой признак острого аппендицита — наличие свободной жидкости в правой подвздошной ямке (то есть, вокруг отростка) и (или) в полости малого таза (наиболее отлогом месте брюшной полости) — симптомы местного перитонита.
Аппендицит необходимо дифференцировать со следующими заболеваниями: пиелонефрит, почечная колика, острый сальпингоофорит (аднексит), апоплексия яичника, разрыв кисты яичника, внематочная беременность, острый эндометрит, воспаление дивертикула Меккеля, прободная язва, обострение язвенной болезни, гастрит, энтерит, колит, кишечная колика, холецистит, панкреатит, кетоацидоз, кишечная непроходимость, пневмония, болезнь Крона, геморрагический васкулит (болезнь Шенляйна — Геноха), пищевое отравление и др.
На догоспитальном этапе запрещается: применять местное тепло (грелки) на область живота, вводить наркотики и другие болеутоляющие средства, давать больным слабительное и применять клизмы.
Постановка диагноза острого аппендицита является показанием к проведению экстренного оперативного лечения.
Государственная клиническая больница №29 им. Н.Э.Баумана – это современная многопрофильная высокотехнологичная больница с уникальной полуторавековой историей и традицией, оказывающая высококачественную медицинскую помощь в круглосуточном режиме.
источник