Воспалительный процесс в отростке аппендикса приводит к распространенному заболеванию брюшной полости — аппендициту. Его симптомы: болезненность в брюшной области, повышение температуры и расстройства пищеварительной функции.
Единственным правильным лечением в случае приступа острого аппендицита является аппендэктомия — удаление отростка хирургическим путем. Если этого не сделать, могут развиться тяжелые осложнения, приводящие к летальному исходу. Чем грозит невылеченный аппендицит — наша статья как раз об этом.
Воспалительный процесс в аппендиксе развивается с разной скоростью и симптоматикой.
В некоторых случаях он переходит в хроническую стадию и может никак себя не проявлять долгий срок.
Иногда между первыми признаками заболевания до наступления критического состояния проходит 6 – 8 часов, поэтому медлить нельзя ни в коем случае.
Распространенные осложнения аппендицита:
- Перфорация стенок аппендикса. Наиболее частое осложнение аппендицита. При этом наблюдается разрывы стенок аппендикса, а его содержимое попадает в брюшную полость и приводит к развитию сепсиса внутренних органов. В зависимости от продолжительности течения и типа патологии может наступить тяжелое инфицирование, вплоть до летального исхода. Такие состояния составляют примерно 8 – 10% от общего числа пациентов с диагнозом аппендицита. При гнойном перитоните увеличивается риск летального исхода, а также обострения сопутствующих симптомов. Гнойный перитонит по статистике встречается примерно у 1% пациентов.
- Аппендикулярный инфильтрат. Происходит при спайке стенок близлежащих органов. Частота возникновения составляет примерно 3 – 5% случаев клинической практики. Развивается примерно на третий – пятый день после возникновения заболевания. Начало острого периода характеризуется болевым синдромом нечеткой локализации. С течением времени интенсивность болевых ощущений снижается, в брюшной полости прощупываются контуры воспаленной области. Воспаленный инфильтрат приобретает более выраженные границы и плотную структуру, тонус расположенных вблизи мышц немного повышается. Примерно через 1,5 – 2 недели опухоль рассасывается, боли в животе стихают, уменьшаются общие воспалительные симптомы (повышенная температура и биохимические показатели крови приходят в норму). В ряде случаев воспалительная область может стать причиной развития абсцесса.
- Абсцесс. Развивается на фоне нагноения аппендикулярного инфильтрата или после операции при ранее диагностированном перитоните. Обычно развитие болезни происходит на 8 – 12 сутки. Все абсцессы необходимо вскрывать и санировать. Для улучшения оттока гноя из раны выполняется дренаж. В лечении абсцесса широко используется антибактериальная терапия.
Наличие таких осложнений является показанием для срочной хирургической операции. Реабилитационный период также занимает много времени и дополнительный курс медикаментозного лечения.
Операция, даже проведенная до наступления тяжелых симптомов, также может дать осложнения. Большинство из них является причиной летальных исходов пациентов, поэтому насторожить должны любые тревожные симптомы.
Распространенные осложнения после операции:
- Спайки. Очень часто возникают после удаления аппендикса. Характеризуются появлением тянущих болей и ощутимым дискомфортом. Спайки очень трудно диагностировать, ведь их не видят современные приборы УЗИ и рентген. Лечение обычно состоит из приема рассасывающих препаратов и лапароскопического метода удаления.
- Грыжа. Достаточно часто появляется после операции удаления аппендицита. Проявляется как выпадение фрагмента кишечника в просвет между мышечными волокнами. Обычно появляется при невыполнении рекомендаций лечащего врача, или после физических нагрузок. Визуально проявляется как припухлость в районе операционного шва, которая со временим может значительно увеличиться в размерах. Лечение обычно хирургическое, заключается в подшивании, усечении или полном удалении участка кишки и сальника.
Фото грыжи после аппендицита
- Послеоперационный абсцесс. Чаще всего проявляется после перитонита, может привести к инфицированию всего организма. В лечении используются антибиотики, а также физиотерапевтические процедуры.
- Пилефлебит. К счастью, это довольно редкие последствия операции удаления аппендицита. Воспалительный процесс распространяется на область воротной вены, брыжеечным отростка и брыжеечной вены. Сопровождается высокой температурой, острыми болями в брюшной полости и тяжелым поражением печени. После острой стадии возникает абсцесс печени, сепсис и, как следствием — смертью. Лечение этого недуга весьма затруднено и обычно включает введение антибактериальных средств непосредственно в системы воротной вены.
- Кишечные свищи. В редких случаях (примерно у 0,2 – 0,8% пациентов) удаление аппендикса провоцирует появление кишечных свищей. Они образуют своеобразный «тоннель» между полостью кишечника и поверхностью кожи, в других случаях — стенками внутренних органов. Причинами появления свищей является плохая санация гнойного аппендицита, грубые ошибки врача во время операции, а также воспаления окружающих тканей при дренировании внутренних ран и очагов абсцесса. Кишечные свищи очень трудно поддаются лечению, иногда требуется резекция пораженного места или удаление верхнего слоя эпителия.
Кроме того, в послеоперационный период могут возникнуть и другие состояния, требующие консультации врача. Они могут быть свидетельством различных недугов, а также вообще не иметь отношения к перенесенной операции, а служить признаком совершенно другой болезни.
Повышение температуры тела после операции может быть показателем разных осложнений. Воспалительный процесс, источник которого был в аппендиксе, может легко перекинуться и на другие органы, что вызывает дополнительные проблемы.
У женщин чаще всего наблюдается воспаление придатков, что может затруднить диагностику и определение точной причины. Часто симптомы острого аппендицита можно спутать именно с такими недугами, поэтому перед операцией (если она не срочная), обязательно необходим осмотр гинеколога и ультразвуковое обследование органов малого таза.
Повышенная температура также может быть симптомом абсцесса или других заболеваний внутренних органов. Если температура поднялась после аппендэктомии, необходимо дополнительное обследование и сдача лабораторных анализов.
Расстройства пищеварения можно рассматривать в качестве основных симптомов и как последствия аппендицита. Зачастую функции желудочно – кишечного тракта нарушаются после операции.
В этот период хуже всего переносятся запоры, ведь пациенту запрещено тужиться и напрягаться. Это может привести к расхождению швов, выпячиванию грыжи и другим последствиям. Для профилактики расстройств пищеварения необходимо придерживаться строгой диеты и не допускать закрепления стула.
Это симптом также может иметь различное происхождение. Обычно болевые ощущения проявляются еще какое – то время после операции, но полностью проходят на три – четыре недели. Обычно именно столько понадобится тканям для регенерации.
В некоторых случаях боли в животе могут свидетельствовать о формировании спаек, грыжи и других последствий перенесенного аппендицита. В любом случае, самым удачным решением будет обратиться к врачу, а не пытаться избавится от дискомфортных ощущений при помощи обезболивающих средств.
Чтобы этого не произошло, важно своевременно обращаться за помощью в больницу, а также не игнорировать тревожные сигналы, которые могут указывать на развитие болезни. Чем опасен аппендицит, и к каким осложнениям он может привести, рассказано в этой статье.
источник
Версия: Справочник заболеваний MedElement
Свищ аппендикса является частным случаем кишечного свища и выделен в отдельную подрубрику как осложнение наиболее часто проводимой операции — аппендэктомии Аппендэктомия — хирургическая операция удаления червеобразного отростка
.
Минимальный инкубационный период (дней): 2
Максимальный инкубационный период (дней): не указан
В связи стем, что свищ аппендикса является частным случаем кишечного свища, к нему (с известными оговорками) может быть применена общая классификация свищей кишечника.
1. По этиологии:
— врожденные;
— приобретенные (послеоперационные, травматические, лечебные и др.).
2. По строению свищевого отверстия и канала:
— губовидные;
— трубчатые.
3. По расположению свищевого отверстия:
— наружные;
— внутренние.
4. По числу свищевых отверстий:
— одиночные;
— множественные.
5. По пассажу кишечного содержимого:
— полные;
— неполные.
6. По характеру выделений из свища:
— слизистые;
— смешанные.
7. По наличию или отсутствию осложнений:
— осложненные;
— неосложненные.
По локализации (сообщению) различают следующие аппендикулярные свищи:
1. В большинстве случаев свищи являются дооперационным или послеоперационным осложнением острого деструктивного аппендицита. Развиваются вследствие расплавления стенки прилежащей части кишечника гнойными массами вокруг аппендикса или его культи:
1.1. Дооперационные свищи (развиваются редко и связаны с поздним поступлением или поздним оперативным вмешательством).
1.2. Послеоперационные свищи:
— лигатурные свищи (в результате прорезывания лигатурных нитей, наложенных на культю червеобразного отростка) — встречаются наиболее часто;
— интраоперационная травма кишки;
— свищи после операций, сопровождающихся дренированием брюшной полости.
Признак распространенности: Редко
Распространенность аппендикулярных свищей:
1. Аппендикулярно-кишечные свищи — 61%:
— аппендикулярно-подвздошнокишечные — 22,2%;
— аппендикулярно-слепокишечные — 20,1%;
— аппендикулярно-ободочные и аппендикулярно-сигмовидные — 8,6%.
2. Аппендикулярно-мочепузырные — 26%.
3. Аппендикулярно-трубноматочные — 4,6%.
В случае развития патологии до проведения аппендэктомии диагностика возможна с помощью КТ, МРТ. Диагностика с помощью УЗИ затруднена, так как в острой фазе выявляется в основном локальный абсцесс или инфильтрат.
Диагноз дооперационного свища выставляется в основном интраоперационно при экстренной аппендэктомии. При отсроченной аппендэктомии, после стихания воспалительного процесса, точность диагностики КТ и МРТ значительно повышается, особенно при использовании контрастирования.
В послеоперационный период ценными могут оказаться также рентгеноконтрастные исследования:
— исследование кишечника с барием при аппендикулярно-кишечных свищах;
— исследование с водорастворимыми контрастными веществами при маточных, мочеточниковых, пузырных свищах (гистеросальпингография, экскреторная урография, ретроградная цистография);
— фистулография при наружных свищах.
Изменения непостоянны и делятся на несколько групп:
2. Признаки локальной инфекции (цистит, пиелонефрит, эндометрит, сальпингит):
— изменения в общем анализе мочи;
— изменения в мазках из влагалища.
источник
Или фистула (от лат. — «трубка») представляет собой канал, соединяющий полые органы между собой либо с внешней средой или соединяющий полость или поверхность тела с опухолью. Выглядит свищ как узкий канал, укрытый верхним слоем кожи — эпителием.
Различаются свищи-последствия патологических процессов и свищи-последствия хирургической операции, проводимой для отведения содержимого полого органа.
Послеоперационный свищ считается осложнением после хирургического вмешательства. Как правило свищ после операции возникает как следствие нагноения, эвентрации или инфильтратов операционных рубцов. Основная причина возникновения послеоперационного свища — загрязнение шовного материала (лигатуры, или лигатурной нити) патогенными микроорганизмами. Вокруг свища образуется уплотнение (гранулема), которое состоит из самой лигатурной нити и клеток с фиброзной тканью, макрофагами, коллагеновыми волокнами и пр. Свищ может быть небольшого размера и не причинять никаких неудобств.
Свищи возникают чаще всего в результате применения специальной шелковой нити.
Развитие свища имеет свои ярковыраженные симптомы.
- Вокруг инфицированного участка зашитой раны образуются уплотнения и грибовидные, горячие на ощупь грануляции (бугорки).
- Воспаляется ограниченный участок послеоперационного рубца.
- Из раны отделяется незначительное (реже — большое) количество гноя.
- Место наложения швов краснеет.
- В области свища появляются отек и болезненные ощущения.
- Повышается температура тела до 39 градусов.
Иногда нагноение достигает значительных размеров и долго не проходит. Результатом нагноения лигатурной нити может быть абсцесс. В таких случаях лигатурные свищи могут вторично инфицировать послеоперационный шов или привести к интоксикации всего организма вплоть до инвалидности. Частое выделение гноя из отверстия свища может явиться причиной дерматита.
Лигатурный свищ после операции может возникнуть и спустя несколько месяцев после проведения хирургической операции.
Такое лечение нельзя проводить самостоятельно в домашних условиях. Оно может и должно проводиться только специалистом.
Лечение свища чаще всего заключается в удалении нагноившейся лигатурной нити операционным путем. После этого пациент проходит медикаментозный курс лечения антибиотиками или противовоспалительными препаратами. Кроме того, врачи рекомендуют прием витаминных комплексов для усиления иммунитета. Для скорейшего заживления раны делается ее санация путем промывания раствором фурацилина или перекисью водорода, которые прекрасно обезвреживают поверхность и смывают выделяющийся гной.
Кроме удаления нагноившихся лигатур производят также прижигание или выскабливание избыточных грануляций.
Есть и более щадящий способ лечения послеоперационного свища — ультразвуком.
Если образовалось несколько свищей, назначается иссечение послеоперационного рубца полностью, удаление инфицированной лигатурной нити и наложение повторного шва.
Свищ или как еще называют этот внутренний канал в человеческом теле, фистула, представлен каналом, который соединяет половые органы человека с внешней средой.
Свищ может также быть каналом, который соединяет полость или поверхность тела с развивающейся внутри опухолью.
Внешне свищ выглядит как самый простой канал, который покрыт слоем эпителия – верхним слоем кожного покрова.
По типу свищи можно различать, как следствие определенных патологических процессов в организме, или как последствие хирургического вмешательства. Вот о втором типе мы и поговорим. Как раз такой свищ может возникать при отведении содержимого полового органа.
Сразу скажем, что свищ, который образуется в теле пациента после оперативного вмешательства можно относить к классическому осложнению после операции. Отметим, что в основе причин, которые приводят к образованию свища лежат:
- Нагноение в области операции.
- Эвентрация.
- Инфильтрация в области операционных швов.
В основе в любом случае лежит вариант того, что шовная ткань после операции остается загрязненной. Под шовной тканью имеется в виду лигатуры, или лигатурной нити. На них остаются патогенные микроорганизма, которые и приводят к образованию уплотнения, гранулемы.
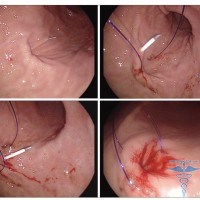
При этом особо отметим, что свищ не обязательно должен быть ярко выражен и приносит неудобство или болевые ощущения. Диагностируются и свищи небольшого размера, которые совершенно никак себя не проявляют и пациент даже их не чувствует.
И еще, чаще всего можно констатировать, что свищи образуются после применения специальной нити из шелка.
Если свищ представлен крупным размером, то его развитие всегда проходит на фоне ярко выраженных проявлений и симптомов. Определим основные из них:
- Вокруг зашитой раны начинается воспалительный процесс. Образуются небольшие бугорки, горячие на ощупь грануляции грибовидной формы.
- Воспалительный процесс затрагивает не весь послеоперационный шов, а только часть.
- Из раны, участка пораженного воспаление начинает выделяться гной. Иногда он может быть представлен небольшим количеством, нов подавляющем числе случаев, гноя выделяется очень много.
- Место наложения швов начинает изменять цвет, краснеет.
- В области образования свища начинают появляться отек и первые признаки болевого синдрома, которые могут усиливаться.
- Можно диагностировать повышение температуры тела до 39 градусов.
Если свищ длительное время не проходит, то его основным последствием может быть нагноение лигатурной нити, которое перерастает в абсцесс.
Здесь стоит отметить, что лигатурные свищи, могут стать повторно причиной инфицирования послеоперационного шва. Кроме того, есть вероятность интоксикации всего организма, которая может довести пациента до инвалидности.
Важно! Частое выделение гноя из отверстия свища способно привести к началу дерматита, который может перерасти в хронику.
Что интересно, возникновение свища не обязательно происходит в короткие сроки после операции, часто можно диагностировать его развитие и через несколько месяцев после успешно проведенного хирургического вмешательства.
В принципе, лигатурная нить может самостоятельно выйти наружу вместе с гноем, после того, как нагноение достигает критической точки, скажем так. Однако это бывает в редких случаях, и просто наблюдать за развитием свища, не обращаясь к врачам за помощью, будет совершенно неверным поступком.
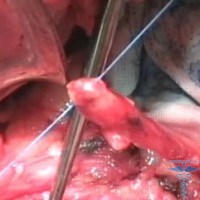
В первую очередь, лечение заключено в том, что нагноившаяся лигатурная нить удаляется снова хирургическим путем. После назначается курс антибиотиков и противовоспалительных препаратов.
Обязательно в курс лечения добавляется прием , которые призваны помочь восстановить иммунитет и поддерживать его на нужном уровне.
Что касается заживления раны после удаления нагноившейся нити, то здесь применяются санации, которые производятся с помощью промывания раствором фурацилина. Использовать можно и перекись водорода. Оба этих средства не только прекрасно обеззараживают поверхность раны, но и снимают гной, который выделяется.
Вместе с удалением нагноившейся лигатуры, может быть проведено прижигание и выскабливание грануляций, которые при воспалении свища появляются в избыточном виде.
Помимо этих мероприятий, есть и более щадящий прием лечения послеоперационного свища, который заключен в использовании ультразвука.
При образовании сразу нескольких каналов, врач принимает решение о проведении операционного иссечения рубца, причем ткань полностью удаляется вместе с лигатурной нитью, и на место операции накладывается новый шов. Напомним, ранее мы писали о .
Лигатурный свищ после операции
В медицинской практике лигатурными свищами принято называть, как правило, осложнения, связанные с ранее проведенным хирургическим вмешательством. Обычно лигатурный свищ является следствием нагноения, инфильтратов или эвентрации операционных рубцов. Основной причиной возникновения заболевания является имплантационная контаминация вследствие загрязнения шовного материала болезнетворными микроорганизмами.
Лигатурой называется нить, используемая для перевязки кровеносных сосудов во время проведения операционного вмешательства. Наложение лигатурного шва способствует остановлению и последующему предупреждению кровотечений. Хирургическая нить, как известно, применяется для зашивания ран при проведении большинства операций. Лигатурный свищ является частым осложнением проведения хирургического вмешательства и представляет собой воспалительный процесс в месте сшивания раны при наличии загрязненной бактериями лигатурной нити. Вокруг свища образуется гранулема – уплотнение, состоящее из самой нити, а также клеток, опоясанных макрофагами и фибробластами, фиброзной тканью, плазматическими клетками и коллагеновыми волокнами. Процесс нагноения лигатурной нити может привести, в конечном счете, к развитию Абсцесса.
Основной причиной образования лигатурного свища является инфицирование шовного материала (лигатуры). Свищ может образовываться в тех участках раны, где имеются хирургические нити. Распознание лигатурного свища не имеет затруднений, поскольку процесс его развития имеет ярко выраженные симптомы:
- Образование уплотнений и грибовидных грануляций вокруг инфицированного участка раны. На ощупь появившиеся бугорки могут быть горячими. Воспаление ограниченного участка послеоперационного рубца. Отделение гноя из раны (в некоторых случаях незначительное, редко — большое). Покраснение на месте наложенного шва. Появление отека и болезненных ощущений в области возникновения свища. Повышение температуры до 39 градусов.
Чаще всего свищи возникают в результате применения шелковой нити для зашивания раны. Лигатурный свищ может иметь небольшой размер и не доставлять особого беспокойства пациенту. В некоторых случаях нагноение достигает больших размеров и не проходит на протяжении очень длительного времени. В этом случае лигатурный свищ может стать причиной вторичного инфицирования или привести к полной интоксикации организма, вплоть до инвалидности. Свищ, как правило, имеет наружное отверстие, через которое происходит выделение его содержимого наружу. Частое выделение гноя может стать причиной Дерматита, поскольку он раздражает кожу.
Лигатурный свищ может возникнуть через несколько месяцев и даже лет после проведения операционного вмешательства. Установить его локализацию можно при помощи некоторых способов: метод касательной плоскости, метод четырех точек, метод двойных снимков и т. п.
Лечение лигатурного свища после операции
Лечение свища может проводиться только врачом и ни в коем случае не в домашних условиях. Специалист проведет подробное обследование воспаления, установит его точное расположение и причину. Чаще всего лечение свища заключается в проведении операционного удаления нагноившейся лигатуры. После проведения процедуры пациенту назначается курс Антибиотиков, либо противовоспалительных препаратов. Также не следует забывать об укреплении иммунитета. Всем известно, что крепкая иммунная система является залогом скорейшего излечения от любого заболевания. После проведения операции рекомендуется принимать витамины. Какие именно, может посоветовать лечащий врач. Частая санация раны позволит добиться скорейшего ее заживления и избежать последующего инфицирования. Для промывания может применяться раствор фурацилина или перекись водорода. Данные средства хорошо обезвреживают поверхность раны и смывают выступающий гной. Оперативное лечение свища заключается в удалении нагноившихся лигатур, выскабливании или прижигании избыточных грануляций. Современная медицина также предлагает более щадящий способ избавления от лигатурного свища, проводимый под ультразвуковым контролем. Иногда лигатура нагнаивается и выходит сама по себе вместе с гноем. Однако не следует дожидаться этого момента без обращения за медицинской помощью. Если свищей наблюдается несколько, показано иссечение всего послеоперационного рубца, удаление инфицированной лигатуры и наложение повторного шва.
Профилактика лигатурных свищей зависит в первую очередь не от пациента, а от хирурга, проводившего операцию. Для того чтобы избежать серьезных послеоперационных осложнений, необходимо тщательное соблюдение асептики во время проведения операции, использование только стерильного шовного материала. Перед зашитием раны обязательно должно проводиться ее промывание. Современная медицина для проведения операций использует тонкие рассасывающиеся нити, которые не требуют послеоперационного снятия швов. При ушивании раны грудной или брюшной стенки используется викрил № 3.0, 1, 2, либо дексон. Лигирование сосудов проводится с использованием материала — викрил № 3.0, либо дексон № 3…4.0, и минимальным захватом окружающей ткани. В некоторых случаях показано применение антибактериальных препаратов. Предпочтение отдается антисептикам: хлоргексидин, йодопирон, сепронекс, резорцин и т. п.
Бояться образования лигатурного свища не стоит. При первых признаках его появления следует обратиться за квалифицированной помощью. Своевременное лечение позволит избежать большого нагноения и развития воспалительного процесса. Отказ от применения для зашития операционных ран толстых шелковых нитей позволяет избежать в будущем возникновения лигатурных свищей. В настоящее время для проведения большинства операций используются саморассасывающиеся синтетические нити. Они не вызывают воспалительных реакций в тканях организма. Возникновение свищей при этом встречается крайне редко.
Итогом операции, не связанной с обработкой гнойной раны, становится закрытие операционного поля путем наложения швов. Если ткани инфицированы, хирург создает возможность для выведения гноя и уменьшения объема инфильтрации. Шовный материал, применяемый в хирургии, может иметь природное происхождение или быть синтетическим. Лигатурные швы могут рассасываться самопроизвольно спустя некоторое время после операции, или для их удаления потребуется помощь врача.
Если в месте наложения шва выделяется серозная жидкость темно-вишневого цвета, или гнойные выделения, — это признак развившегося воспалительного процесса и образования лигатурного свища. Появление этих симптомов является признаком отторжения лигатуры и поводом для возобновления лечения. Свищ, появившийся после операции, не может рассматриваться, как нормальное явление, требуется срочное лечение под руководством хирурга.
Причины появления лигатурного свища:
Попадание инфекции в рану из-за игнорирования требований антисептики;
Аллергическая реакция на шовный материал.
Существуют факторы, увеличивающие вероятность появления послеоперационного свища:
Иммунная реактивность (у молодых людей она обычно выше);
Присоединение хронической инфекции;
Госпитальная инфекция, типичная для хирургических и терапевтических стационаров;
Попадание в рану и стрептококка, в норме всегда находящегося на коже человека;
Локализация и разновидность оперативного вмешательства (операция кесарева сечения, операция по поводу парапроктита и др.);
Белковое истощение при онкологических заболеваниях;
Дефицит витаминов и минералов;
Обменные нарушения (сахарный диабет, нарушение метаболизма).
Особенности лигатурных свищей:
Возникают в любой части тела;
Возникают во всех видах ткани человеческого тела (эпидермис, мышечная ткань, фасции);
Возникают спустя любое время (неделю, месяц, год) после операции;
Имеют различное развертывание клинической картины (швы могут отторгаться организмом с дальнейшим заживлением раны, а могут интенсивно воспалиться с нагноением раны и не заживать);
Возникают вне зависимости от материала лигатурных нитей.
Развитие послеоперационного свища происходит по следующему сценарию:
В течение нескольких дней после операции область раны уплотняется, незначительно отекает, становится болезненной. Кожа вокруг нее краснеет, становится более горячей на ощупь, чем остальные участки.
Спустя 6-7 дней при надавливании из-под шва выступает серозная жидкость и гной.
Общая до субфебрильных значений (37,5-38°).
Свищевой ход может самопроизвольно закрыться, позже открыться вновь.
Выздоровление возможно лишь после повторной операции.
– полость, наполненная гноем;
– включение в воспалительный процесс подкожно-жировой клетчатки;
Эвентрация – выпадение внутренних органов из-за гнойного расплавления тканей;
– распространение гнойного содержимого в полости груди, черепа, в брюшной полости;
Токсико-резорбтивная лихорадка – выраженная гипертермия, как реакция организма.
Нашли ошибку в тексте? Выделите ее и еще несколько слов, нажмите Ctrl + Enter
Первичная диагностика лигатурного свища проводится в перевязочной при визуальном осмотре раны хирургом. Для уточнения локализации свища, наличия или отсутствия осложнений (абсцесс, гнойные затеки) выполняют УЗИ операционной раны.
Если свищ располагается в толще тканей, и его диагностика представляет трудность, применяется фистулография. Во время обследования в свищевой ход вводят контрастное вещество и выполняют рентгенографию. В результате такой манипуляции на рентгеновском снимке будет четко виден свищевой ход.
Подавляющее большинство случаев возникновения лигатурного свища может разрешиться лишь путем хирургической операции. Чем дольше существует послеоперационный свищ, тем труднее его вылечить. Для лечения применяется комплексная терапия с использованием медикаментов.
Группы препаратов, применяемые для лечения свища:
Антисептики местного действия – водорастворимые мази (Левосин, Левомеколь, Тримистан), мелкодисперсные порошки (Гентаксан, Тирозур, Банеоцин);
Антибактериальные средства – Ампициллин, Норфлоксацин, Цефтриаксон, Левофлоксацин;
Ферменты для деструкции омертвевших тканей – Трипсин, Химотрипсин.
Поскольку препараты сохраняют свое действие несколько часов, их вводят в свищевой ход, распространяют по окружающим рану тканям несколько раз в сутки.
Мази на жировой основе (Синтомициновая мазь, мазь Вишневского) препятствуют оттоку гноя, поэтому их не применяют при наличии обширного гнойного отделяемого.
В дополнение к хирургическому и медикаментозному методу лечения используется физиотерапия:
кварцевание раневой поверхности;
В результате применения УВЧ-терапии улучшается микроциркуляция крови и лимфы, что приводит к снижению отека и прекращению распространения инфекции. Кварцевание пагубно действует на патогенные бактерии, способствуя стойкой ремиссии процесса, хотя и не гарантируя полное выздоровление.
«Золотой стандарт» лечения лигатурного свища – это операция, позволяющая устранить проблему полностью.
Ход операции по устранению лигатурного свища:
Трехкратная обработка операционного поля антисептиком в виде спиртового раствора йода.
Введение в ткани вокруг операционной раны и под нее раствора анестетика (Лидокаин – 2% раствор, Новокаин – 5% раствор).
Введение в свищевой ход красителя для того, чтобы полностью его обследовать («зеленка» и перекись водорода).
Рассечение свища, удаление лигатуры полностью.
Удаление причины появления свища вместе с ревизией окружающих тканей.
Остановка возможного кровотечения электрокоагулятором или перекисью водорода 3%, так как прошивание кровеносного сосуда может спровоцировать появление нового свища.
Промывание раны антисептиками (Декасан, спирт 70%, Хлоргексидин).
Закрывание раны швами повторно с установкой активного дренажа.
После проведения операции пациент нуждается в перевязках, в промывании дренажа. Если гнойное отделяемое не фиксируется, дренаж удаляют.
Лекарственные препараты, применяемые при наличии осложнений (флегмонозное воспаление клетчатки, гнойные затеки):
Нестероидные противовоспалительные препараты (нпвс) – нимесил, диклофенак, диклоберл;
Мази для регенерации тканей – троксевазиновая и метилурациловая мазь;
Препараты растительного происхождения с витамином E (алое, облепиховое масло).
Локальная ревизия воспаленных тканей с широким рассечением свища – классическая форма оперативного лечения послеоперационного свища. Большинство малоинвазивных методик малоэффективны в лечении этого осложнения.
Самолечение лигатурного рубца не принесет выздоровления, потому что только операция и последующая санация раны сможет спасти пациента от осложнений. При попытках самостоятельного лечения будет упущено драгоценное время.
В случаях отторжения организмом хирургических нитей из любого материала прогноз операции неблагоприятен. Так же обстоят дела и при самолечении – прогноз в этом случае сделать очень сложно.
Профилактические меры появления свища применить невозможно, так как даже при строгом соблюдении антисептики возможно проникновение инфекции в операционную рану и отторжение шовного материала.
Свищ, или фистула (от лат. — «трубка») представляет собой канал, соединяющий полые органы между собой либо с внешней средой или соединяющий полость или поверхность тела с опухолью. Выглядит свищ как узкий канал, укрытый верхним слоем кожи — эпителием.
Различаются свищи-последствия патологических процессов и свищи-последствия хирургической операции, проводимой для отведения содержимого полого органа.
Считается осложнением после хирургического вмешательства Как правило свищ возникает как следствие нагноения, эвентрации или инфильтратов операционных рубцов. Основная причина возникновения послеоперационного свища — загрязнение шовного материала (лигатуры, или лигатурной нити) патогенными микроорганизмами. Вокруг свища образуется уплотнение (гранулема), которое состоит из самой лигатурной нити и клеток с фиброзной тканью, макрофагами, коллагеновыми волокнами и пр. Свищ может быть небольшого размера и не причинять никаких неудобств.
Свищи возникают чаще всего в результате применения специальной шелковой нити.
Развитие свища имеет свои ярковыраженные симптомы.
- Вокруг инфицированного участка зашитой раны образуются уплотнения и грибовидные, горячие на ощупь грануляции (бугорки).
- Воспаляется ограниченный участок послеоперационного рубца.
- Из раны отделяется незначительное (реже — большое) количество гноя.
- Место краснее.
- В области свища появляются отек и болезненные ощущения.
- Повышается температура тела до 39 градусов.
Иногда нагноение достигает значительных размеров и долго не проходит. Результатом нагноения лигатурной нити может быть абсцесс. В таких случаях лигатурные свищи могут вторично инфицировать послеоперационный шов или привести к интоксикации всего организма вплоть до инвалидности. Частое выделение гноя из отверстия свища может явиться причиной дерматита.
Послеоперационный лигатурный свищ может возникнуть и спустя несколько месяцев после проведения хирургической операции.
Иногда лигатурная нить нагнаивается и выходит с гноем сама по себе. Но дожидаться такого момента не стоит, лучше сразу обратиться за медицинской помощью и назначением лечения.
Такое лечение нельзя проводить самостоятельно в домашних условиях. Оно может и должно проводиться только специалистом.
Лечение свища чаще всего заключается в удалении нагноившейся лигатурной нити операционным путем. После этого пациент проходит курс медикаментозного лечения антибиотиками или противовоспалительными препаратами. Кроме того, врачи рекомендуют прием витаминных комплексов для усиления иммунитета. Для скорейшего заживления раны делается ее санация путем промывания раствором фурацилина или перекисью водорода, которые прекрасно обезвреживают поверхность и смывают выделяющийся гной.
Кроме удаления нагноившихся лигатур производят также прижигание или выскабливание избыточных грануляций.
Есть и более щадящий способ лечения послеоперационного свища — ультразвуком.
Если образовалось несколько свищей, назначается иссечение послеоперационного рубца полностью, удаление инфицированной лигатурной нити и наложение повторного шва.
Такая профилактика зависит от хирурга, который должен тщательно соблюдать все асептические мероприятия во время проведения операции. Шовный материал должен быть стерилен, а перед зашиванием рана должна быть промыта. Лучше использовать современные рассасывающиеся нити — такие, как викрил, дексон.
источник
Воспалительный процесс в отростке аппендикса приводит к распространенному заболеванию брюшной полости — аппендициту. Его симптомы: болезненность в брюшной области, повышение температуры и расстройства пищеварительной функции.
Единственным правильным лечением в случае приступа острого аппендицита является аппендэктомия — удаление отростка хирургическим путем. Если этого не сделать, могут развиться тяжелые осложнения, приводящие к летальному исходу. Чем грозит невылеченный аппендицит — наша статья как раз об этом.
Воспалительный процесс в аппендиксе развивается с разной скоростью и симптоматикой.
В некоторых случаях он переходит в хроническую стадию и может никак себя не проявлять долгий срок.
Иногда между первыми признаками заболевания до наступления критического состояния проходит 6 – 8 часов, поэтому медлить нельзя ни в коем случае.
Распространенные осложнения аппендицита:
- Перфорация стенок аппендикса. Наиболее частое осложнение аппендицита. При этом наблюдается разрывы стенок аппендикса, а его содержимое попадает в брюшную полость и приводит к развитию сепсиса внутренних органов. В зависимости от продолжительности течения и типа патологии может наступить тяжелое инфицирование, вплоть до летального исхода. Такие состояния составляют примерно 8 – 10% от общего числа пациентов с диагнозом аппендицита. При гнойном перитоните увеличивается риск летального исхода, а также обострения сопутствующих симптомов. Гнойный перитонит по статистике встречается примерно у 1% пациентов.
- Аппендикулярный инфильтрат. Происходит при спайке стенок близлежащих органов. Частота возникновения составляет примерно 3 – 5% случаев клинической практики. Развивается примерно на третий – пятый день после возникновения заболевания. Начало острого периода характеризуется болевым синдромом нечеткой локализации. С течением времени интенсивность болевых ощущений снижается, в брюшной полости прощупываются контуры воспаленной области. Воспаленный инфильтрат приобретает более выраженные границы и плотную структуру, тонус расположенных вблизи мышц немного повышается. Примерно через 1,5 – 2 недели опухоль рассасывается, боли в животе стихают, уменьшаются общие воспалительные симптомы (повышенная температура и биохимические показатели крови приходят в норму). В ряде случаев воспалительная область может стать причиной развития абсцесса.
- Абсцесс. Развивается на фоне нагноения аппендикулярного инфильтрата или после операции при ранее диагностированном перитоните. Обычно развитие болезни происходит на 8 – 12 сутки. Все абсцессы необходимо вскрывать и санировать. Для улучшения оттока гноя из раны выполняется дренаж. В лечении абсцесса широко используется антибактериальная терапия.
Наличие таких осложнений является показанием для срочной хирургической операции. Реабилитационный период также занимает много времени и дополнительный курс медикаментозного лечения.
Операция, даже проведенная до наступления тяжелых симптомов, также может дать осложнения. Большинство из них является причиной летальных исходов пациентов, поэтому насторожить должны любые тревожные симптомы.
Распространенные осложнения после операции:
- Спайки. Очень часто возникают после удаления аппендикса. Характеризуются появлением тянущих болей и ощутимым дискомфортом. Спайки очень трудно диагностировать, ведь их не видят современные приборы УЗИ и рентген. Лечение обычно состоит из приема рассасывающих препаратов и лапароскопического метода удаления.
- Грыжа. Достаточно часто появляется после операции удаления аппендицита. Проявляется как выпадение фрагмента кишечника в просвет между мышечными волокнами. Обычно появляется при невыполнении рекомендаций лечащего врача, или после физических нагрузок. Визуально проявляется как припухлость в районе операционного шва, которая со временим может значительно увеличиться в размерах. Лечение обычно хирургическое, заключается в подшивании, усечении или полном удалении участка кишки и сальника.
Фото грыжи после аппендицита
- Послеоперационный абсцесс. Чаще всего проявляется после перитонита, может привести к инфицированию всего организма. В лечении используются антибиотики, а также физиотерапевтические процедуры.
- Пилефлебит. К счастью, это довольно редкие последствия операции удаления аппендицита. Воспалительный процесс распространяется на область воротной вены, брыжеечным отростка и брыжеечной вены. Сопровождается высокой температурой, острыми болями в брюшной полости и тяжелым поражением печени. После острой стадии возникает абсцесс печени, сепсис и, как следствием — смертью. Лечение этого недуга весьма затруднено и обычно включает введение антибактериальных средств непосредственно в системы воротной вены.
- Кишечные свищи. В редких случаях (примерно у 0,2 – 0,8% пациентов) удаление аппендикса провоцирует появление кишечных свищей. Они образуют своеобразный «тоннель» между полостью кишечника и поверхностью кожи, в других случаях — стенками внутренних органов. Причинами появления свищей является плохая санация гнойного аппендицита, грубые ошибки врача во время операции, а также воспаления окружающих тканей при дренировании внутренних ран и очагов абсцесса. Кишечные свищи очень трудно поддаются лечению, иногда требуется резекция пораженного места или удаление верхнего слоя эпителия.
Кроме того, в послеоперационный период могут возникнуть и другие состояния, требующие консультации врача. Они могут быть свидетельством различных недугов, а также вообще не иметь отношения к перенесенной операции, а служить признаком совершенно другой болезни.
Повышение температуры тела после операции может быть показателем разных осложнений. Воспалительный процесс, источник которого был в аппендиксе, может легко перекинуться и на другие органы, что вызывает дополнительные проблемы.
У женщин чаще всего наблюдается воспаление придатков, что может затруднить диагностику и определение точной причины. Часто симптомы острого аппендицита можно спутать именно с такими недугами, поэтому перед операцией (если она не срочная), обязательно необходим осмотр гинеколога и ультразвуковое обследование органов малого таза.
Повышенная температура также может быть симптомом абсцесса или других заболеваний внутренних органов. Если температура поднялась после аппендэктомии, необходимо дополнительное обследование и сдача лабораторных анализов.
Расстройства пищеварения можно рассматривать в качестве основных симптомов и как последствия аппендицита. Зачастую функции желудочно – кишечного тракта нарушаются после операции.
В этот период хуже всего переносятся запоры, ведь пациенту запрещено тужиться и напрягаться. Это может привести к расхождению швов, выпячиванию грыжи и другим последствиям. Для профилактики расстройств пищеварения необходимо придерживаться строгой диеты и не допускать закрепления стула.
Это симптом также может иметь различное происхождение. Обычно болевые ощущения проявляются еще какое – то время после операции, но полностью проходят на три – четыре недели. Обычно именно столько понадобится тканям для регенерации.
В некоторых случаях боли в животе могут свидетельствовать о формировании спаек, грыжи и других последствий перенесенного аппендицита. В любом случае, самым удачным решением будет обратиться к врачу, а не пытаться избавится от дискомфортных ощущений при помощи обезболивающих средств.
Чтобы этого не произошло, важно своевременно обращаться за помощью в больницу, а также не игнорировать тревожные сигналы, которые могут указывать на развитие болезни. Чем опасен аппендицит, и к каким осложнениям он может привести, рассказано в этой статье.
Осложнения аппендицита формируются в зависимости от времени течения воспалительного процесса. Первые сутки патологического процесса, как правило, характеризуются отсутствием осложнений, так как процесс не выходит за пределы червеобразного отростка. Однако, в случае несвоевременно оказанного или неправильного лечения, спустя несколько суток могут сформироваться такие осложнения, как перфорация отростка, перитонит или тромбофлебит вен брыжейки.
Для предотвращения развития осложнений острого аппендицита, необходимо своевременно обратиться в медицинское учреждение. Своевременно диагностированная патология и проведённая операция по удалению воспалённого червеобразного отростка является профилактикой формирования жизненно опасных состояний.
Осложнения при аппендиците формируются под воздействием разных факторов. Многие из нижеперечисленных последствий могут развиваться в организме человека как в дооперационный период, так и после проведения оперативного вмешательства.
Дооперационные осложнения формируются от продолжительного течения болезни без лечения. Изредка патологические изменения червеобразного отростка могут возникать из-за неправильно подобранной лечебной тактики. На основе аппендицита в организме больного могут сформироваться такие опасные патологии – аппендикулярный инфильтрат, абсцесс, флегмона забрюшинной клетчатки, пилефлебит и перитонит.
А послеоперационные осложнения характеризуются по клинико-анатомическому признаку. Они могут проявляться спустя несколько недель после проведения хирургического лечения. В эту группу входят последствия, которые связаны с послеоперационными повреждениями и патологиями соседних органов.
Развиваться последствия после удаления аппендицита могут по разным причинам. Наиболее часто клиницисты диагностируют осложнения в таких случаях:
- позднее обращение за медицинской помощью;
- несвоевременное установление диагноза;
- ошибки в проведении операции;
- несоблюдение рекомендаций врача в послеоперационном периоде;
- развитие хронических или острых болезней соседних органов.
Осложнения в послеоперационном периоде могут быть несколько разновидностей в зависимости от локализации:
- в месте операционной раны;
- в брюшной полости;
- в соседних органах и системах.
Многих больных интересует вопрос, какие же последствия могут быть после проведения хирургического вмешательства. Клиницисты определили, что осложнения после операции подразделяются на:
- ранние – могут образоваться в течение двух недель после операции. К ним относят расхождение краев раны, перитонит, кровотечения и патологические изменения со стороны ближних органов;
- поздние – спустя две недели после хирургического лечения могут образовываться свищи раны, нагноение, абсцессы, инфильтраты, келоидные рубцы, кишечная непроходимость, спайки в брюшной полости.
Перфорация относится к ранним осложнениям. Она формируется спустя несколько дней с момента воспаления органа, особенно при деструктивной форме. При данной патологии происходит гнойное расплавление стенок червеобразного отростка и излитие гноя в брюшную полость. Перфорация всегда сопровождается перитонитом.
Клинически патологическое состояние характеризуется такими проявлениями:
- прогрессирование болевого синдрома в области живота;
- высокая лихорадка;
- тошнота и рвота;
- интоксикация;
- положительные симптомы перитонита.
При остром аппендиците прободение органа проявляется у 2,7% больных, у которых терапия началась на ранних сроках формирования недуга, а на поздних стадиях формирования заболевания перфорация развивается у 6,3% пациентов.
Такое осложнение характерно для острого аппендицита у 1–3% пациентов. Оно развивается по причине позднего обращения пациента за медицинской помощью. Клиническая картина инфильтрата проявляется через 3–5 дней после развития недуга и провоцируется распространением воспалительного процесса с червеобразного отростка на ближние органы и ткани.
В первые дни патологии проявляется клиническая картина деструктивного аппендицита – выраженные боли в животе, признаки перитонита, лихорадка, интоксикация. На поздней стадии данного последствия болевой синдром утихает, общее самочувствие пациента улучшается, но температура держится выше нормы. При пальпации области аппендикса доктор не определяет мышечного напряжения живота. Однако в правой подвздошной зоне может определяться плотное, слегка болезненное и малоподвижное образование.
В случае диагностирования аппендикулярного инфильтрата, операция по удалению (аппендэктомия) воспалённого аппендикса откладывается и назначается консервативная терапия, основу которой составляют антибиотики.
В результате терапии инфильтрат может или рассасываться, или абсцедировать. Если в воспалённой зоне нет нагноения, то образование может исчезнуть через 3–5 недель с момента развития патологии. В случае неблагоприятного течения, инфильтрат начинает нагнаиваться и приводит к формированию перитонита.
Осложнённые формы острого аппендицита формируются на различных этапах прогрессирования патологии и диагностируется всего у 0,1–2% больных.
Аппендикулярные абсцессы могут формироваться в следующих анатомических отделах:
- в правой подвздошной области;
- в углублении между мочевым пузырём и прямой кишкой (Дугласов карман) — у мужчин и между прямой кишкой и маткой – у женщин;
- под диафрагмой;
- между петлями кишечника;
- забрюшинном пространстве.
Основные признаки, которые помогут установить осложнение у пациента заключаются в таких проявлениях:
- интоксикация;
- гипертермия;
- нарастание лейкоцитов и высокий уровень СОЭ в общем анализе крови;
- выраженный болевой синдром.
Абсцесс Дугласова пространства помимо общих симптомов характеризуется дизурическими проявлениями, частыми позывами к дефекации, ощущение болезненности в области прямой кишки и промежности. Пропальпировать гнойное образование данной локализации можно через прямую кишку, или через влагалище – у женщин.
Поддиафрагмальный абсцесс проявляется в правом поддиафрагмальном углублении. В случае развития гнойного образования, отмечаются ярко выраженные признаки интоксикации, затруднение дыхания, непродуктивный кашель и боли в груди. При исследовании воспалённой зоны, доктор диагностирует мягкий живот, большой объем печени и болезненность при пальпации, лёгкое и еле ощутимое дыхание в нижнем отделе правого лёгкого.
Межкишечное гнойное образование характеризуется слабовыраженной клиникой на начальных этапах патологического процесса. По мере увеличения абсцесса появляются напряжение мышц брюшной стенки, приступы боли, пальпируется инфильтрат, отмечается высокая температура тела.
Диагностировать аппендикулярный абсцесс можно при помощи УЗИ брюшной полости, а устраняется недуг вскрытием гнойного образования. После промывания полости, в неё устанавливается дренаж, а рана зашивается до трубки. Последующие дни проводится промывание дренажей для удаления остатков гноя и введения в полость лекарств.
Такое осложнение острого аппендицита, как пилефлебит характеризуется тяжёлым гнойно-септическим воспалением воротной вены печени с образованием множественных гнойников. Характеризуется быстрым развитием интоксикации, лихорадкой, увеличением в объёме печени и селезёнки, бледностью кожных покровов, тахикардией и гипотонией.
Летальный исход при такой патологии достигает 97% случаев. Терапия базируется на употреблении антибиотиков и антикоагулянтов. Если же в организме пациента сформировались абсцессы, то их обязательно нужно вскрывать и промывать.
Перитонит – воспаление брюшины, которое выступает последствием острого аппендицита. Местный отграниченный воспалительный процесс брюшины характеризуется такой клинической картиной:
- выраженный болевой синдром;
- гипертермия;
- побледнение кожных покровов;
- тахикардия.
Выявить данное осложнение может доктор с помощью определения симптома Щеткина-Блюмберга – при надавливании в болезненном участке боль не усиливается, а при резком отпущении отмечается появление более выраженной боли.
Терапия заключается в применении консервативных методов – антибактериальная, дезинтоксикационная, симптоматическая; и хирургического дренирования гнойных очагов.
Одними из поздних осложнений, которые проявляются после удаления аппендицита, являются кишечные свищи. Они появляются при поражении стенок ближайших кишечных петель с последующей деструкцией. Также к причинам формирования свищей относятся такие факторы:
- нарушенная технология обработки отростка;
- сдавливание тканей брюшной полости слишком плотными марлевыми салфетками.
Если хирург не полностью зашил рану, то через рану начнёт протекать кишечное содержимое, что и приводит к формированию свища. При зашитой ране, симптоматика недуга ухудшается.
В случае формирования свищей, спустя 4–6 дней после проведения операции по устранению органа, больной ощущает первые болевые приступы в правой подвздошной зоне, где также выявляется глубокий инфильтрат. В крайних случаях, доктора диагностируют симптоматику ухудшенной работы кишечника и перитонита.
Терапия назначается доктором в индивидуальном порядке. Медикаментозное лечение базируется на применении антибактериальных и противовоспалительных препаратов. Помимо лекарственного лечения, проводится хирургическое удаление свищей.
Произвольное открытие свищей начинается на 10–25 день после хирургического вмешательства. В 10% случаев данное осложнение приводит к смерти пациентов.
Исходя из вышесказанного можно сделать вывод, что предотвратить формирование осложнений аппендицита можно своевременно обратившись за медицинской помощью, так как своевременная и правильная аппендэктомия способствует быстрейшему восстановлению больного.
Развивающийся острый аппендицит практически всегда требует экстренного хирургического вмешательства, во время которого удаляют воспаленный червеобразный отросток. К операции хирурги прибегают и даже в том случае, если диагноз вызывает сомнения. Подобное лечение объясняется тем, что осложнения острого аппендицита порой бывают настолько серьезными, что могут привести к летальному исходу. Операция – аппендэктомия риск части опасных для человека последствий аппендицита сводит к минимуму.
Острое воспаление червеобразного отростка у человека проходит в несколько стадий. Вначале происходят катаральные изменения в стенках отростках, обычно они продолжаются на протяжении 48 часов. В это время практически никогда не бывает серьезных осложнений. После катаральной стадии следуют деструктивные изменения, аппендицит из катарального может стать флегмонозным, и затем гангренозным. Эта стадия продолжается от двух и до пяти суток. За это время происходит гнойное расплавление стенок аппендикса и возможно развитие ряда опасных осложнений, это перфорация с последующим перитонитом, инфильтрат и ряд других патологий. Если и в этот период отсутствует хирургическое лечение, то возникают и другие осложнения аппендицита, которые могут стать причиной летального исхода. В позднем периоде аппендицита, который наступает на пятые сутки от начала воспаления червеобразного отростка, развивается разлитой перитонит, часто выявляется аппендикулярный абсцесс, пилефлебит.
Возможны различные осложнения и после операции. Причины послеоперационных осложнений связаны с несвоевременно проведенной операцией, поздней диагностикой острого аппендицита, с ошибками хирурга. Чаще патологические нарушения после операции развиваются у людей в возрасте, с хроническими заболеваниями в анамнезе. Часть осложнений может быть вызвана и несоблюдением пациентов рекомендаций врача в послеоперационном периоде.
Таким образом, осложнения у пациентов с острым аппендицитом можно разделить на две группы. Это те, которые развиваются на дооперационном периоде и развивающиеся после операции. Лечение осложнений зависит от их вида, состояния больного и требует всегда очень внимательного отношения хирурга.
Развитие осложнений до проведения операции в большинстве случаев связаны с несвоевременным обращением человека в медицинское учреждение. Реже патологические изменения в самом аппендиксе и окружающих его структурах развиваются вследствие неверно подобранной тактики ведения и лечения больного врачом. К наиболее опасным осложнениям, развивающимся до операции, относят разлитой перитонит, аппендикулярный инфильтрат, воспаление воротной вены — пилефлебит, абсцесс в разных отделах брюшной полости.
Возникает аппендикулярный инфильтрат вследствие распространения развивающегося воспаления на находящиеся рядом с аппендиксом органы и ткани, это сальник, петли тонкой и слепой кишки. В результате воспаления все эти структуры спаиваются между собой, и образуется инфильтрат, представляющий плотное образование с умеренной болезненностью в нижней, правой части живота. Подобное осложнение обычно возникает на 3-4 день от начала приступа, основные его симптомы зависят от стадии развития. На ранней стадии инфильтрат сходен по признакам с деструктивными формами аппендицита, то есть у пациента есть боли, симптомы интоксикации, признаки раздражения брюшины. После ранней стадии наступает поздняя, она проявляется умеренной болезненностью, небольшим лейкоцитозом, повышением температуры до 37-38 градусов. При пальпации в нижней части живота определяется плотная опухоль, не отличающаяся сильной болезненностью.
Если у пациента выявлен аппендикулярный инфильтрат, то аппендэктомия откладывается. Такой подход к лечению объясняется тем, что при удалении воспаленного аппендикса могут быть повреждены припаянные к нему петли кишечника, сальник, брыжейка. А это в свою очередь приводит к развитию опасных для жизни больного послеоперационных осложнений. Аппендикулярный инфильтрат лечат в стационаре консервативными методами, к ним относят:
- Антибактериальные препараты. Антибиотики необходимы для устранения воспаления.
- Использование холода, что позволяет ограничить распространение воспаления.
- Обезболивающие лекарства или двусторонняя блокада с новокаином.
- Антикоагулянты – препараты, разжижающие кровь и препятствующие образованию тромбов.
- Физиопроцедуры с рассасывающим эффектом.
На протяжении всего лечения больным должен соблюдаться строгий постельный режим и диета. Рекомендуется меньше употреблять продуктов с грубой клетчаткой.
Аппендикулярный инфильтрат может дальше проявляться по-разному. При благоприятном варианте его течения он рассасывается в течение полутора месяцев, при неблагоприятном — нагнаивается и осложняется абсцессом. При этом у больного определяются следующие симптомы:
- Повышение температуры тела до 38 и выше градусов.
- Нарастание симптомов интоксикации.
- Тахикардия, озноб.
- Инфильтрат становится при пальпации живота болезненным.
Абсцесс может прорваться в брюшную полость с развитием перитонита. Практически в 80% случаев аппендикулярный инфильтрат под влиянием терапии рассасывается и после этого показано плановое удаление аппендикса примерно через два месяца. Бывает и так, что инфильтрат выявляется и тогда, когда проводится операция по поводу острого аппендицита. В этом случае аппендикс не удаляют, а проводят дренирование и рану ушивают.
Аппендикулярные абсцессы возникают вследствие нагноения уже образовавшегося инфильтрата или при ограничении патологического процесса при перитоните. В последнем случае абсцесс чаще всего возникает после операции. Дооперационный абсцесс образуется примерно на 10 сутки от начала воспалительной реакции в аппендиксе. Без лечения абсцесс может вскрыться, и гнойное содержимое выходит в брюшную полость. О вскрытии гнойника свидетельствуют такие симптомы:
- Быстрое ухудшение общего самочувствия.
- Лихорадочный синдром – температура, периодический озноб.
- Признаки интоксикации.
- В крови рост лейкоцитов.
Аппендикулярный абсцесс может быть обнаружен в правой подвздошной ямке, между петель кишечника, забрюшинно, в Дугласовом кармане (прямокишечно-пузырном углублении), в поддиафрагмальном пространстве. Если абсцесс находится в Дугласовом кармане, то к общим признакам присоединяются такие симптомы, как болезненный, учащенный стул, иррадиация болей в прямую кишку и промежность. Для уточнения диагноза проводится также ректальное и влагалищное у женщин обследования, в результате которых можно обнаружить абсцесс – инфильтрат с начинающимся размягчением.
Абсцесс лечится хирургическим путем, его вскрывают, дренируют и в дальнейшем используют антибиотики.
На 3-4 сутки от начала воспаления в аппендиксе развиваются его деструктивные формы, приводящие к расплавлению стенок или к перфорации. В результате гнойное содержимое вместе с огромным количеством бактерий выходит в брюшную полость и развивается перитонит. К симптомам этого осложнения относят:
- Распространение боли по всем отделам живота.
- Повышение температуры до 39 градусов.
- Тахикардию свыше 120 ударов в минуту.
- Внешние признаки – заострение черт лица, землистые оттенок кожи, беспокойство.
- Задержку газов и стула.
При пальпации выявляется вздутие, симптом Щеткина-Блюмберга положительный во всех отделах. При перитоните показано проведение экстренной операции, до хирургического вмешательства больного подготавливают введением антибактериальных средств и противошоковых препаратов.
Послеоперационный осложненный аппендицит приводит к развитию патологий со стороны раны и внутренних органов. Принято осложнения после операции подразделять на несколько групп, к ним относят:
- Осложнения, выявленные со стороны ушитой раны. Это гематома, инфильтрат, нагноение, расхождение краев раны, кровотечение, свищ.
- Острые воспалительные реакции со стороны брюшной полости. Чаще всего это инфильтраты и абсцессы, образующиеся в разных частях брюшной полости. Также после хирургического вмешательства может развиться местный или общий перитонит.
- Осложнения, затрагивающие органы ЖКТ. Аппендэктомия может привести к кишечной непроходимости, к кровотечениям, образованию свищей в разных отделах кишечника.
- Осложнения со стороны сердца, сосудов и дыхательной системы. В послеоперационный период у части больных возникают тромбофлебиты, пилефлебит, эмболия легочной артерии, пневмония, абсцессы в легких.
- Осложнения со стороны мочевыделительной системы – острый цистит и нефрит, задержка мочи.
Большинство осложнений послеоперационного периода предупреждаются выполнением рекомендаций врача. Так, например, кишечная непроходимость может возникнуть при несоблюдении диеты и под влиянием недостаточной физической активности. Тромбофлебит предупреждается использованием компрессионного белья до и после операции, введением антикоагулянтов.
Осложнения острого аппендицита со стороны раны считаются самыми частыми, но при этом и самыми безопасными. О развитии патологии судят по появлению уплотнения в области раны, повышению общей и местной температуры, выходом гноя из шва. Лечение заключается в повторной обработке раны, во введении дренажа, применении антибиотиков.
К самым тяжелым осложнениям после хирургического вмешательства относят пилефлебит и кишечные свищи.
Пилефлебит одно из самых тяжелых осложнений острого аппендицита. При пилефлебите гнойный процесс из червеобразного отростка распространяется на воротную вену печени и ее ветви, в результате чего в органе образуются многочисленные гнойники. Болезнь развивается бурно, она может быть следствием нелеченного острого аппендицита. Но у большинства больных является осложнением аппендэктомии. Симптомы заболевания могут появиться как через 3-4 дня после операции, так и спустя полтора месяца. К самым явным признакам пилефлебита относят:
- Резкий скачок температуры тела, ознобы.
- Пульс частый и слабый.
- Боли в правом подреберье. Они могут иррадировать в лопатку, поясницу.
- Увеличение печени и селезенки.
- Кожа бледная, лицо осунувшееся с желтушной окраской.
При пилефлебите очень высокая летальность, редко больного удается спасти. Исход зависит от того, как вовремя будет обнаружено это осложнение и проведена операция. Во время хирургического вмешательства абсцессы вскрывают, дренируют, используют введение антибиотиков и антикоагулянтов.
Кишечные свищи у пациентов с аппендэктомией возникают по нескольким причинам. Это чаще всего:
- Воспаление, распространяющееся на петли кишечника и их деструкция.
- Несоблюдение техники операции.
- Пролежни, развивающиеся под давлением тугих тампонов и дренажей, используемых при хирургическом вмешательстве.
О развитии кишечных свищей можно судить по усилению болей в правой подвздошной области примерно через неделю после удаления воспаленного аппендикса. Могут наблюдаться признаки кишечной непроходимости. Если рана не до конца ушита, то сквозь шов выделяется кишечное содержимое. Гораздо тяжелее больные переносят образование свища при ушитой ране — содержимое кишечника проникает в брюшную полость, где развивается гнойное воспаление. Образовавшиеся свищи устраняют хирургическим путем.
Осложненный аппендицит требует тщательной диагностики, выявления патологических изменений и быстрого лечения. Иногда только от своевременно проведенной экстренной операции зависит жизнь больного. Опытные хирурги риск развития осложнений после аппендэктомии уже могут предположить исходя из возраста больного, наличия у него в анамнезе хронических заболеваний, таких например как сахарный диабет. Нежелательные изменения часто возникают и у склонных к ожирению пациентов. Все эти факторы учитываются и в дооперационном и в послеоперационном периоде.
Свести к минимуму возможное количество осложнений можно только путем своевременного обращения к врачу. Ранняя операция является профилактикой группы самых серьезных осложнений и укорачивает восстановительный период.
источник