Многие годы безуспешно боретесь с ГАСТРИТОМ и ЯЗВОЙ?
«Вы будете поражены, насколько просто можно вылечить гастрит и язву просто принимая каждый день.
Ежегодно, хирурги выполняют на аппендиксе миллионы операций, ведь нарушения, связанные с воспалительным процессом внутри него, являются самыми распространёнными. Чаще всего с недугом сталкиваются представительницы прекрасной половины, в возрастной категории 20-40 лет. Мужчины тоже страдают от аппендицита, но вдвое реже, поэтому нужно знать, каковы первые признаки заболевания и, как они проявляются у женщин и мужчин.
Аппендиксом называют кишечный отросток, имеющий длину до 10 см. Со временем он закупоривается, что провоцирует его воспаление. Здоровый функционирующий аппендикс вырабатывает желудочный сок и помогает пищеварительной системе переваривать пищу, однако как самостоятельный орган пищеварения отросток не выступает, поэтому при воспалительном процессе легче удалить его, чем вылечить.
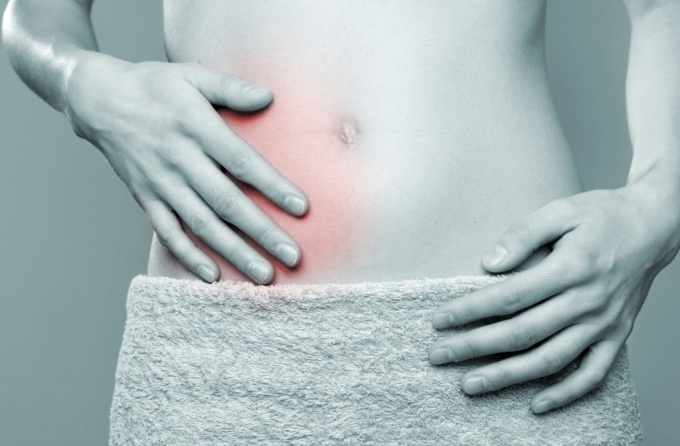
Первые признаки при воспалённом аппендиците проявляются резким и интенсивным болевым синдромом, возникающим, чаще всего в ночное или вечернее время суток. При острой форме заболевания, женщина не сможет терпеть боль и сразу обратиться к врачу.
Боли при поражённом аппендиците локализуются, в зависимости от анатомического расположения червеобразного отростка, в таких участках:
- Если аппендикс расположен под почками, то болевой синдром возникнет справа.
- В области таза – интенсивный дискомфорт захватывает левую нижнюю часть брюшной полости, промежность и лобок.
- При забрюшной локализации, болевой синдром отдаёт в поясницу справа, на мочеточники и пах.
Интенсивность болей будет сохраняться до тех пор, пока нервные волокна в этой области функционируют. С их омертвлением, синдром исчезает, но риск летального исхода сохраняется, поэтому требуется немедленно обращаться к врачу. Однако первые симптомы воспалённого аппендикса у женщин совпадают со многими гинекологическими заболеваниями, выкидышем или угрозой срыва беременности, поэтому врач в обязательном порядке назначит диагностику придатков, яичников и тест на беременность.
Беременность – уязвимый период для всего организма. Боли в описанных выше участках могут возникать на фоне вынашивания малыша, т. к. организм полностью перестраивается. Нередко, в этот период будущую маму поражают различные болезни, спровоцированные дисфункцией иммунной системы. Что касается воспаления аппендикса, то это заболевание у беременных не редкость. С увеличением матки, на червеобразный отросток оказывается давление, препятствующее поступлению к аппендиксу оптимального количества крови, из-за чего и возникает нарушение.
Обычно, беременные женщины не ощущают интенсивного болевого синдрома, поэтому они не обращаются в больницу. Однако, получив негативный результат урины, специалист заподозрит воспалительный процесс и отыщет его источник.
Обычно, наличие воспалённого аппендикса у будущих мам сопровождается такой симптоматикой:
- Рвотой с тошнотой.
- Болевым синдромом в области правого подреберья.
- Желудочным расстройством.
- Повышенной телесной температурой.
Все симптомы, кроме последнего пункта для беременных не новость, поэтому они спокойно относятся к таким явлениям. Однако если в деликатный период повысилась температура, то вероятней всего источник её появления именно аппендикс, требующий немедленной терапии.
Дети, как и взрослые встречаются с воспалением аппендикса, однако течение заболевания проходит тяжелее и может привести к развитию аппендикулярного инфильтрата, поэтому своевременная диагностика ребёнка может спасти ему жизнь. В малом возрасте, врачам намного труднее распознать воспаление, поэтому важно знать, какие факторы способны спровоцировать развитие воспаления в детском червеобразном отростке.
Воспалённый аппендикс у ребёнка сигнализирует о патологии таким образом:
- Первым признаком, является болевой синдром, возникший в области пупка. Далее, ощущения будут перемещаться ниже или в правый бок.
- Тошнотный рефлекс, сопровождается с общим недомоганием.
- Поднимается субфебрильная температура.
Участковый педиатр должен знать о любых нарушениях, протекающих в организме ребенка. Это обусловлено тем, что у многих боли в животе ассоциируются с отравлением, безосновательное лечение которого не только не поможет, но и усугубит ситуацию.
Наличие воспалённого аппендикса у сильной половины, врачи обнаруживают легко.
Поводом для назначения анализов на аппендицит, становятся такие признаки:
- Высокая температура.
- Неправильный стул.
- Повышенная частота сердцебиения.
- Рвотный рефлекс (возможно интенсивный).
- Сухость в ротовой полости и налёт на языке белого цвета.
- Болевой синдром в брюшной полости.
- Не желание принимать пищу.
На основании этих жалоб, больному будет назначена диагностика, подтверждающая подозрения врача. В итоге, мужчине будет показана неотложная хирургическая терапия, ведь зачастую её откладывание приводит к внезапному обострению, вызывающему летальный исход пациента за считанные минуты.
При диагностике, врачи учитывают каждую мелочь: возрастную категорию, к какому полу относится больной. Однако существует и общая симптоматика, которая должна насторожить любого человека и пробудить в нём желание сходить к врачу.
Общая симптоматика аппендицита:
- Боль в пояснице.
- Рвотный рефлекс, улучшающий самочувствие.
- Общее недомогание.
- Тахикардия.
- Температура и усиленная работа потовых желез.
Если вы когда-то сталкивались с такими симптомами, но врача не посещали, следует немедленно обследоваться!
Болевой синдром возникает из-за инфекции, проникающей внутрь поражённого участка и распространяющейся по близлежащим тканям. Изначально, человек ощутит резкую боль, которая постепенно усиливается, в течение 2 часов (минимальная длительность приступа – 1 мин.). Где конкретно возник очаг болевого синдрома понять сложно, ведь инфекция поражает всю брюшную полость и, из-за чего неприятные ощущения чувствуются во всей этой зоне. Облегчение, в результате приступа не является хорошим вестником. Это свидетельствует о перфорации кишечной стенки, требующей немедленной госпитализации.
Диагностика острой формы аппендицита выполняется на основании лабораторных анализов и характера болевого синдрома, причём остальные симптомы могут периодически проявляться или не возникать вовсе, это зависит от организма больного. В данном случае, болевой синдром возникает сам по себе и при резких движениях набирает интенсивность. На исследовании, врач выявляет отставание или неподвижность стенки живота (спереди), что является подтверждением диагноза.
Такая форма может годами создавать человеку неудобство и сильно не беспокоить, поэтому многие, даже не знают о заболевании. Обычно, болевой синдром у них выражен слабо, но он усиливается при физических нагрузках, кашле, чихании. Некоторые люди годами страдают от кишечных нарушений, вызванных именно хроническим аппендицитом.
Как правило, подозрения появляются, если возникают боли в животе. Тогда, чтобы убедиться, что они вызваны именно воспалённым червеобразным отростком, больному следует лечь на спину и ощупать очаг поражения. При аппендиците, надавливание на живот провоцирует резкий болевой синдром. Также, ему тяжело ходить ровно и хочется лежать, поджав ноги к брюшной полости. Ощутив такие нарушения, следует срочно ехать в больницу.
Как было сказано ранее, симптоматика острой формы аппендицита схожа с заболеваниями женской мочеполовой системы. Однако это не все заболевания, которые люди часто путают с аппендицитом.
Аппендицит можно спутать с:
- Обострением холецистита.
- Порфирией.
- Кишечной непроходимостью и инвагинацией.
- Нижнедолевой пневмонией.
- Перфорирующей язвой.
- Гастроэнтеритом.
- Дивертикулой Меккеля.
- Диабетическим кандидозом.
- Грыжей.
- Придаточной или яичной патологией.
- Мезаденитом.
- Внематочной беременностью.
- Панкреатитом.
- Сапингоофоритом.
- Правосторонним пиелонефритом.
- Мочеполовыми инфекциями.
Стоит уделить особое внимание почкам. С каждым годом, врачи всё чаще диагностируют людей с их частичной дисфункцией, тоже вызывающей интенсивные продолжительные или схваткообразные боли в животе справа. Именно поэтому, при диагностике больного, врачи исследуют почки и аппендикс, чтобы уточнить, где находится источник, провоцирующий болевые ощущения.
Следовательно, болевой синдром в боку справа может свидетельствовать о серьёзных нарушениях, требующих неотложной терапии. Однако диагностику должен проводить именно врач, чтобы не спутать источник боли с обострением другого хронического заболевания или с появлением нового.
источник
Раньше в медицине считалось, что аппендикс — это орган бесполезный и довольно проблемный. Воспаление аппендицита, колики в той области человеку приносит одни проблемы. Симптомы можно спутать с другими болезнями (воспалением придатков, например, иными).
В США учёные исследовали аппендикс и сделали вывод, что он важен при формировании устойчивой к инфекциям иммунной системы. Он является своеобразным резервуаром. Там хранятся бактерии кишечные. Когда человек заболевает диареей, из организма вымываются полезные бактерии, участвующие в нормальном пищеварении. Благодаря аппендиксу эти бактерии восполняются.
Сейчас можно приобрести лекарства, с помощью которых бактериальный баланс восстановится, а раньше таких препаратов не было. Потому, чрезвычайно важно наличие аппендицита. Всё было бы замечательно, если бы туда с кровью не попадали микробы, провоцирующие воспаление, нагноение. Главное, не перепутать эти симптомы с похожими болями внизу живота, когда колики в почках, печени, нагноились придатки, яичники, внематочная беременность, другое.
Просвет может закупориться камнями каловыми, а отросток постоянно вырабатывает бактерии. Из-за этого может произойти закупорка, воспаление аппендицита. Так образуется аппендицит, который является одной из распространённых болезней брюшины, требующей оперативного вмешательства. Он чаще возникает у детей, мужчин, женщин от 10 до 35 лет. Симптомы аппендицита — боль, колики.
- Выраженным довольно слабо, когда симптомы едва ощутимы.
- Нормальным. В 75% болезнь именно так себя проявляет.
- Деструктивным, когда возникают сильные болевые ощущения и состояние общее тяжёлое.
Рассмотрим главные признаки аппендицита. Вы поймёте, что у вас именно аппендицит, а не энтероколит, воспаление придатков либо отравление:
1. Обратите внимание на свои ощущения. Где именно чувствуется очаг боли? Для аппендицита характерны сильные боли идут от пупка, потом спускаются направо к низу живота.
Сначала боль резкая, потом расплывчатая, но ноющая и тупая. Когда кашляете или просто смеётесь — боль усиливается. Трудно даже глубоко вдохнуть либо выдохнуть.
2. У вас сильная болит живот, ходите полусогнутым, а лежите на боку, поджав под себя ноги? Это явные признаки острого воспаления.
3. Чаще всего при болях появляется тошнота, а затем, рвота. Это изнуряет. Бывает, что рвота единоразовая, но чаще всего частая у малышей, подростков, а у взрослых одна или две. Для пожилых рвота, как симптом, не характерна, но есть колики. Диагностировать заболевание из-за таких особенностей не просто. Не занимайтесь самолечением аппендицита.
4. Часто высокая температура от 37,5 до 38С (у взрослых происходит воспаление). У малышей бывает под 40С.
5. Стул чаще всего обыкновенный, но у тех, у кого аппендикс повернулся атипично, бывают запоры либо диарея, что реже. Если при диарее происходит облегчение, то при воспалении отростка, оно не наступает. Живот так же болит, колики.
6. Во рту сухо — это яркий признак, вместе с болью в животе.
7. Бывает боль при мочеиспускании, частые позывы. «Стреляет» от аппендицита в половые органы или поясницу. Малыши могут кашлять. Будет течь из носа, что затрудняет правильное диагностирование.
Если заметите у себя несколько симптомов аппендицита — срочно сходите к врачу на приём или вызовите скорую.
Многим известно, что аппендицит не лечат щадящею терапией, а срочно удаляют отросток хирургическим путём. Нет точного теста, по которому врач со 100% вероятностью скажет, что у вас аппендицит. Это связано с тем, что аппендикс в брюшине может изменять своё положение. Чаще всего отросток справа внизу живота, но у него существует брыжейка.
Сам отросток аппендицита довольно длинный. Может перемещаться за печень либо кишку толстую. Врач может не сразу поставить правильный диагноз, а заподозрить другие кишечные заболевания брюшины. Особенно, органов, которые расположены рядом.
Диверкулит — это когда в кишке тонкой происходит выпячивание, расположенное у аппендикса. Бывает, что оно воспаляется либо перфорирует. Тогда, его обязательно нужно удалить — прооперировать.
Возле отростка у женщин труба маточная или яичник (правый). При воспалении аппендицита ощущения с симптомами очень похожи на острый приступ — колики. Очень важно, чтобы врач не ошибся, правильно установил диагноз.
Если доктор считает, что нет воспаления аппендицита, а женщина чувствует колики, ей нужно срочно обратиться к в поликлинику к врачу или госпитализироваться, обследоваться. Возможно, воспалены придатки, необходимо лечиться «по-женски» либо другие проблемы, которые следует выяснить.
Курс антибиотиков даёт отличный результат. Хирургу не придётся удалять у дамы женские органы. Если у неё часто воспалительные процессы «по-женски», то можно спутать с воспалением аппендицита.
Бывает, что скапливается жидкость внизу живота (стекает сверху). Происходит воспаление. Тяжело проходит и заболевание придатков. Симптомы очень похожи. Под жидкостью понимают гной, если абсцесс поразил печень, например или идёт жёлчь, когда пузырь жёлчный перфорированный, прочие проявления заболеваний.
Рядом возле аппендикса расположена одна из почек. Когда правая почка воспалена, могут быть симптомы, очень похожие на аппендицит либо наоборот, думают, что воспаление там, а это почка.
Острую боль от воспалённого аппендицита нужно отличать от других заболеваний, для которых такие же симптомы — сильная боль в боку (справа), например, придатков.
Заболевания, для которых требуется хирургическое вмешательство:
- Холецистит (обострение).
- Непроходимость в кишках.
- При язве перфорация.
- В кишечнике инвагинация.
- Дивертикул Меккеля.
- Грыжа.
- Мезаденит.
- Панкреатит.
- Инфекции в мочеполовой системе.
- В почках колики.
- С правой стороны пиелонефрит.
Заболевания по гинекологии:
- Сальпингоофорит.
- Беременность патологическая — внематочная.
- В яичнике апоплексия или патология придатков.
Заболевание терапевтического характера:
- Кетоацидоз диабетический.
- Гастроэнтерит.
- Пневмония нижнедолевая.
- Порфирия.
Обращайтесь своевременно к врачам для установления правильного диагноза — нагноения аппендицита. Помните, что промедление может угрожать вашей жизни. Острые боли в животе — это симптомы воспаления, характерные для многих хронических и в острой фазе заболеваний внутренних органов. Чем раньше доктора сделают анализы и установят правильный диагноз — аппендицит, тем лучше. Заботьтесь о своём здоровье.
Причины возникновения различные. Главное, не перепутать с похожими воспалениями. Основная причина, что отверстие, соединяющее кишку слепую и придаток внезапно перекрывается. Тогда и наступает приступ — тупая, ноющая или острая боль в правом боку — аппендицит. Рассмотрим различные причины воспаления:
- Массы кала затвердели в кишках. Забить проход может и слизь (сгустки). Проблемы могут возникнуть, если вы часто страдаете запорами, есть внутренние паразиты, вы что-то инородное глотнули или кушаете фрукты с косточками, не очищаете от шелухи семечки. Если вы «мясоед», то находитесь в группе риска. Правильно питайтесь и следите, чтобы ежедневный рацион был сбалансированным — это профилактика возникновения запоров.
- Когда ткань лимфоидная внутри сильно разрослась по той или другой причине. Отверстие точно закупорится и возникнет воспаление. Случается и разрыв придатка, а потом инфекция идёт в брюшину и наступает приступ.
- Когда иммунитет у человека ослаблен, плюс частые простуды, другие воспаления дыхательных путей, кариес, то инфекция может через кровь попасть в кишку слепую. Спровоцировать воспаление. Если вы в группе риска, проявляйте осторожность. Прислушивайтесь к своему организму.
- Если у вас травмирован живот, а особенно, если близко к аппендиксу, то могут возникнуть спазмы. Из-за них кровообращение нарушается, отросток не получает необходимое количество свежей крови, происходит застой, часто воспаление, колики.
Когда пациента госпитализируют, диагноз сможет установить лечащий врач — хирург на основе УЗИ, тщательного осмотра пациента. Как отличить воспаление отростка слепой кишки от нагноения придатков или другой болезни? По анализу мочи либо крови окончательный диагноз специалист не ставит, нужно знать показатели биохимические, сделать рентген. Проводят рентген брюшной полости. По нему опытный доктор смотрит, а посмотрев анализ крови, мочи, прощупав проблемную зону, ставит окончательный диагноз — аппендицит либо другой.
Единственный верный метод лечения, возникшей патологии — оперативное вмешательство — ампутация отростка червеобразного. Операции проводят, как для взрослых, так и для детей. Напомним, что в группе риска люди обоих полов от 10 до 35 лет. При болях справа в области брюшной полости, сразу обращайтесь за консультацией к доктору. Если затяните, будете игнорировать колики, воспалённый аппендицит может лопнуть. Гной пойдёт в брюшину, а это чревато сильными осложнениями, вплоть до угрозы жизни.
После операции на животе остаётся шрам. Он не маленький, заметный. Сейчас в аптеках продаются кремы, удачно значительно уменьшающие подобные свежие шрамы. Можно обратиться и к пластическому хирургу, а потом использовать крем. Так эффект будет более ощутимым, шрам станет практически незаметным. Если почувствуете сильную боль справа, внизу живота, долго не думайте, сразу идите на приём к семейному доктору или при острых болях вызывайте скорую. Помните, что аппендицит можно спутать с другими опасными хроническими либо острыми заболеваниями.
источник
Смертность из-за него вроде бы невысока: всего 0,2-0,3%, но за столь незначительными цифрами кроется около 3000 человеческих жизней, которые врачам не удается спасти. И в летний период, когда многие люди находятся на дачах и далеко от врачей, особенно важно уметь отличать аппендицит от обычных болей в животе, чтобы вовремя обратиться к врачу.
Аппендикс — короткий и тонкий слепой червеобразный отросток длиной 7-10 см, расположенный на конце слепой кишки (начальный отдел толстой кишки). Как и любой отдел кишечника, аппендикс вырабатывает кишечный сок, но так мало, что особой роли в пищеварении он не играет. Поэтому его долгое время считали «ошибкой природы» и удаляли больным при первой возможности. Но недавно ученые обнаружили в слепом отростке лимфоидные клетки, такие же, как в миндалинах человека. А поскольку эти клетки обладают свойствами защищать организм от инфекций, то родилось предположение, что аппендикс — часть иммунной системы.
Однако количество защитных клеток в нем, как оказалось, весьма незначительно и сильного влияния на иммунитет оказать не может. Так что большинство специалистов по-прежнему уверены, что пользы от червеобразного отростка нет, а вот вред в случае его воспаления может быть существенный: вовремя не диагностированный острый аппендицит может стоить не только здоровья, но и жизни.
Специалисты не сходятся во мнении о точных причинах развития аппендицита. Однако группы риска определены.
Например, люди, страдающие такими болезнями, как хроническая ангина, воспаление легких, затяжные простуды, заболевания желудочно-кишечного тракта, кариес. В результате этих заболеваний инфекции по кровеносному руслу проникают в аппендикс и провоцируют там воспалительный процесс. Так что здоровые зубы — залог здоровья для аппендицита.
Существует также стрессовая теория. Она основана на том, что в результате волнения у человека происходит резкое сужение кровеносных сосудов и это приводит к внезапному обескровлению червеобразного отростка и развитию его воспаления.
Но чаще всего возникновение аппендицита объясняют засорением соединения толстой кишки и червеобразного отростка, что часто случается при запорах и хронических колитах.
У большинства людей аппендикс находится примерно на середине расстояния между пупком и правой подвздошной костью. В этом месте при аппендиците и ощущается максимальная боль. Но если червеобразный отросток приподнят к правому подреберью, ближе к печени, боль будет проявляться в этой области. А если аппендикс опущен в нижнюю часть таза, то у женщин аппендицит легко спутать с воспалением придатков, у мужчин — мочевого пузыря.
При расположении отростка за слепой кишкой, когда он завернут к почке и мочеточнику, возникает боль в пояснице, отдает в пах, в ногу, в область таза. Если же отросток направлен внутрь живота, тогда появляются боли ближе к пупку, в среднем отделе живота и даже под ложечкой.
Боли возникают внезапно, без всякой явной причины. Поначалу они не слишком сильные — их можно еще терпеть. А иногда уже с первых минут приступа острого аппендицита они становятся невыносимыми и протекают по типу колики.
Боль будет мучить человека до тех пор, пока живы нервные окончания отростка. Когда же произойдет его омертвение, нервные клетки погибнут и боли ослабнут. Но это не повод для успокоения. Аппендицит не «рассосется». Наоборот, отступление боли — повод для немедленной госпитализации. Острый аппендицит сопровождается и другими симптомами. В начале заболевания появляется общее недомогание, слабость, ухудшается аппетит. Вскоре может возникнуть тошнота, иногда и рвота, но однократная. Характерна температура в пределах 37,2-37,7 градуса, иногда сопровождаемая ознобом. На языке появляется белый или желтоватый налет.
Распознать аппендицит помогут простые приемы. Но, учтите, проводить самодиагностику надо очень осторожно.
1. Легко постучите подушечкой согнутого указательного пальца в области правой подвздошной кости — при аппендиците там всегда бывает больно.
2. Для сравнения также постучите по левой подвздошной области, что в случае воспаления аппендикса не вызовет болезненных ощущений. Внимание: самим проводить пальпацию (ощупывание живота руками) нельзя, есть опасность разорвать аппендикс, что обычно приводит к перитониту.
3. Попробуйте громко кашлянуть: усиление боли в правой подвздошной области подскажет, что у вас начинается аппендицит.
4. Слегка надавите ладонью в том месте живота, где больше всего болит. Подержите здесь руку 5-10 секунд. Боль при этом немного ослабнет. А теперь уберите руку. Если в этот момент появится боль, это признак острого аппендицита.
5. Примите позу эмбриона, то есть лягте на правый бок и подтяните ноги к туловищу. При аппендиците боль в животе ослабнет. Если же вы повернетесь на левый бок и выпрямите ноги, она усилится. Это тоже признак острого аппендицита.
Но этим самодиагностика должна ограничиваться. Не медлите с обращением к врачу, поскольку и сам аппендицит, и все заболевания, под которые он может маскироваться (почечная колика, обострение панкреатита или холецистита, язвенные болезни желудка и 12-перстной кишки, острые воспаления мочевого пузыря, почек, женских органов), требуют госпитализации!
Если поставлен диагноз «острый аппендицит», первоочередное лечение одно — экстренная операция. В настоящее время существует щадящий лапароскопический метод, при котором червеобразный отросток можно удалить без большого разреза. К сожалению, в нашей стране такой вид операций из-за плохой технической оснащенности больниц пока недостаточно распространен.
Главная задача послеоперационного периода — избежать осложнений, например, нагноений послеоперационной раны. В их возникновении чаще всего нет никакой вины хирурга. А быть этому осложнению или не быть, зависит от состояния червеобразного отростка в момент операции — чем больше степень воспаления, тем выше опасность нагноения.
Если операция прошла удачно, молодым пациентам уже на 6-7-е сутки снимают швы и выписывают из больницы. А вот людям пожилого возраста, а также с хроническими заболеваниями (сахарным диабетом, гипертонией, ишемией сердца и др.) швы снимают на 2-3 дня позже. После этого рану желательно скреплять лейкопластырем.
Около месяца не принимайте ванну и не ходите в баню: водные и температурные нагрузки на неокрепшую рубцовую ткань делают шов более грубым, широким и некрасивым. Не меньше трех месяцев, а пожилым полгода нельзя поднимать тяжести. Избегайте спортивных занятий, вызывающих напряжение мышц живота. Старайтесь не простужаться: вам опасно кашлять.
Если пытаться «перетерпеть» аппендицит, может возникнуть перитонит — воспаление брюшной полости. Его симптомы:
нарастающая боль по всему животу, тошнота, рвота, в тяжелых случаях — сонливость, заторможенность, синюшный оттенок лица;
пульс до 120-140 ударов в минуту, температура до 39-40 С;
язык обложен белым налетом, потом становится сухим, как корка, губы высыхают и трескаются;
живот вздувается, болит во всех своих областях, но особенно справа.
Лечится перитонит только оперативным путем. Причем операция весьма сложная и длительная. К сожалению, спасти пациента удается не всегда. Вот почему при появлении любых болей в животе ни в коем случае нельзя затягивать с визитом к врачу. Как говорится, мы никого не хотим пугать, но помнить о том, как опасен аппендицит, следует каждому.
источник
Резко заболело в боку – как понять, аппендицит или нет ? Боль в животе может быть вызвана разными причинами – от хронических болезней до острых состояний. Но практически всегда она сигнализирует о том, что в организме что-то «работает» не так. Одна из самых опасных причин болезненности живота – воспаление аппендикса. В этом случае действовать нужно срочно, иначе возникает угроза жизни человека.
Содержание страницы:
Болезнь возникает при воспалении аппендикса – это небольшой червеобразный отросток, расположенный на конце слепой кишки. Он может воспаляться при инфекционных и воспалительных болезнях органов брюшной полости, из-за проблем с пищеварением и прочих причин. Чаще всего воспаление возникает, когда просвет аппендикса блокируется непереваренными остатками пищи. При этом боль, характеризующая аппендицит, находится справа – между подвздошной костью и пупком.
Проблема в том, что не всегда боль локализована. При аппендиците она может быть разлита по всему животу. Также расположение аппендикса у каждого человека индивидуально. Обычно болит над правым бедром, чуть в стороне от пупка. Но если отросток приподнят, то человек ощущает болезненность в области печени. В других случаях он опущен к малому тазу, поэтому болит внизу живота, из-за чего женщины часто путают аппендицит с воспалением придатков, а мужчины – с циститом.
Итак, точно сказать, где болит аппендицит, нельзя. Обычно это правый бок, но боль может локализоваться и в других участках. Точный ответ даст только врач при обследовании. Тем более, что симптомы острого живота – повод для немедленного обращения за помощью.
Многие заболевания могут проявлять симптомы, похожие на аппендицит . Поэтому человек может путать его с:
- печеночными и почечными коликами;
- аднекситом;
- холециститом;
- кистой яичника;
- мезаденитом;
- воспалением мочевых путей;
- заболеваниями желудочно-кишечного тракта.
И все же воспаление аппендикса имеет свои характерные черты и потому легко отличается от других патологий. Обращать внимание нужно именно на признаки боли аппендицита . Она как правило имеет острый характер и проявляется внезапно. В то время как, например, киста яичника характеризуется тянущими периодическими болями. При аппендиците же болезненность не отпускает человека ни на минуту. Если она пропала – это плохой признак, означающий, что ткани начали отмирать.
Существует ряд признаков, сочетание которых безошибочно указывает на воспаление аппендикса:
- повышение телесной температуры – 38 градусов и выше;
- отсутствие аппетита в сочетании с вялостью, слабостью, апатией;
- заметное вздутие живота при аппендиците ;
- тошнота и рвота;
- холодный пот;
- учащенное сердцебиение;
- бледность кожных покровов.
Также выявить аппендицит можно по характерному симптому Кохера – перемещения очага боли. Она сначала ощущается сбоку от пупка, затем может сместиться выше или ниже, разлиться по всему животу, отдавать в правую ногу. Меняется и ее характер – постепенно интенсивность нарастает, особенно при разговоре, кашле, глубоком дыхании, смехе.
Существует несколько способов, как отличить аппендицит в домашних условиях:
- Согните указательный палец и слегка постучите им по подвздошной области – боль заметно усилится. А теперь сделайте то же самое с левой стороны – никаких болезненных ощущений не будет.
- Попробуйте покашлять – в правом боку при этом заболит сильнее.
- Лягте на правый бок и свернитесь в позу эмбриона – болевые ощущения затихнут.
- А теперь перевернитесь на левую сторону и вытяните ночи – болезненность усилится
- Надавите ладонью в самой болевой точке и подержите около 10 секунд – при этом боль немного спадет. Но как только отпустите руку, она усилится.
Зная, как понять, что болит при аппендиците , вы сможете быстро заподозрить патологию. Но на этом самодиагностика должна закончиться. Точно поставить диагноз и помочь может только врач. Поэтому нужно как можно раньше обратиться за помощью – желательно, вызвав скорую помощь.
Лечение при воспалении аппендикса только хирургическое. И важно вовремя его провести, пока отросток не разорвался под давлением гнойных масс. В этом случае болезнь грозит перитонитом, который представляет угрозу для жизни человека.
При подозрении на аппендицит можно обратиться в клинику Биляка. Здесь работают опытные хирурги, которые удалят воспалившийся отросток с минимальным вмешательством. После операции пациента переводят в комфортную палату, проводят необходимые медсестринские манипуляции. Для ускорения выздоровления применяется озонотерпиия и прочие физиотерапевтические процедуры.
источник
У термина «болезнь» есть много синонимов, в том числе заболевание, недуг, расстройство, патология и другие. Все они описывают любое внешнее или внутреннее изменение, которое мешает нормальному функционированию организма человека. Существует множество обязательных факторов, которые необходимы для того, чтобы человек оставался здоровым. Среди них чистые воздух и вода, правильный рацион питания, соблюдение правил личной гигиены, адекватные физические нагрузки и др.
Аппендикс – это придаток слепой кишки. Аппендицит – воспаление аппендикса. Аппендицит диагностируется у пяти человек из тысячи, так гласят статистические данные. Обычно после выявления первых признаков аппендицита пациенту показана аппендэктомия – операция по удалению аппендикса хирургическим путем. Первоначальная стадия аппендицита проще поддается лечению, справиться с воспалением намного легче, чем в случае острой или запущенной формы. Промедление чревато перитонитом – воспалением всей брюшины. Перитонит характеризуется очень тяжелым состоянием, когда требуется незамедлительная медицинская помощь. Если ее своевременно не оказать, последствия могут быть плачевными.
Для чего нужен аппендикс, и где и он находится
По мнению ученых, первоначальной функцией придатка слепой кишки была пищеварительная. Однако, эволюционировав, он приобрел собственное назначение, поэтому суждение о том, что аппендикс – это рудиментарный (остаточный, недоразвитый) орган, не совсем верное.
Был некий период, когда в США существовала практика удаления аппендикса всем новорожденным без исключения. Врачи считали, что таким образом можно не опасаться разных неприятностей, связанных с ним. Но по прошествии небольшого времени выяснилось, что оставшиеся без отростка слепой кишки младенцы стали хуже усваивать материнское молоко. Медики решили больше не исправлять «ошибки природы» хирургическим вмешательством.
Многие ученые уверены, что аппендикс помогает человеческому организму в восстановлении популяции полезной микрофлоры кишечника, погибшей по причине тех или иных болезней.
По данным других исследований, придаток слепой кишки можно считать частью иммунной системы нашего организма. Ученые считают, что в аппендиксе есть лимфоидные клетки, как те, что содержатся в миндалинах. Принимая это во внимание, логично предположить, что этот орган способен выполнять защитную функцию.
Есть мнение, что рудиментарный орган занимается производством гормонов, непосредственно участвующих в процессах перистальтики кишечника.
К тому же, считается, будто аппендикс выполняет функцию эндокринной железы во время развития плода. Когда «настоящие» железы полностью формируются, эта функция у данного органа угасает.
Расположен придаток слепой кишки у большей части людей с правой стороны. У совсем малого числа людей он находится чуть повыше паха, в самом низу живота.
Симптомы и признаки аппендицита
В самом начале болезни человек ощущает еле заметные, нечеткие признаки аппендицита: болевые ощущения во всем животе или же в районе пупка. Далее боль концентрируется с правой стороны – там же где располагается аппендикс. Иногда у некоторых пациентов боль возникает в правом боку снизу. Эти ощущения могут длиться в течение нескольких часов или даже дней. Когда человек пытается описать место, где локализована боль, он совершает круговое движение в средней части живота.
Чувство дискомфорта при этом довольно терпимо, однако по мере развития воспалительного процесса болевые ощущения начинают усиливаться. Некоторые разновидности аппендицита характеризуются утиханием боли в определенный момент, однако это совсем не хороший знак: клетки в аппендиксе умирают.
С течением времени воспаленный участок придатка слепой кишки становится крупнее и распространяется к его внешней оболочке, а далее – к брюшине, тонкой пленке изнутри живота. Болевые ощущения при воспалении брюшины локализуются в одном месте.
У больного пропадает аппетит, при каждом изменении положения тела, при ходьбе, чихании, кашле бок начинает болеть сильнее. Дискомфорт пропадает, если лечь на левый бок.
При воспалительном процессе часто повышается температура до 37о–38оС, правда, не во всех случаях. Поэтому при наличии типичных симптомов аппендицита, но нормальной температуре ошибочно делать вывод об отсутствии острой формы заболевания.
Непроходимость кишечника, сопровождающая аппендицит, нередко провоцирует рвоту. Также случаются частые позывы в туалет, стул становится жидким, язык высыхает.
Есть самостоятельный способ диагностики аппендицита: нужно немного надавить на живот с правой стороны, ощущение напряжения брюшной стенки должно отсутствовать. Если она все-таки твердая, то отросток воспален. Когда отнимают руку от живота, боли и дискомфорта возникать не должно.
Так можно проверить, воспалился ли придаток у маленького ребенка. Достаточно просто надавить на место, где располагается аппендикс, когда ребенок спит. Если сон не нарушается, то все в порядке, живот ребенка мягкий. Если аппендицит присутствует, сквозь сон ребенок хватает руку, убирает ее с больного места, напрягая при этом брюшную стенку.
Формы и виды аппендицита
Самой распространенной считается острая форма аппендицита. В хроническую форму болезнь перетекает редко и обычно после того, как пациент перенес острую форму. У нее есть несколько разновидностей.
Простая форма аппендицита
Простая разновидность острой формы аппендицита, которую также называют катаральной, характеризуется слабыми симптомами или же их полным отсутствием. Это затрудняет постановку верного диагноза. В основном боли концентрируются в верхней части живота.
Медики нередко наблюдают за состоянием пациента, проводят некоторые дополнительные исследования:
- рентген поможет обнаружить окаменевший кусочек фекалий, закупоривающий выход аппендикса – в некоторых случаях именно поэтому случается воспаление;
- возросшее число лейкоцитов может указывать на воспаление;
- ультразвуковое исследование помогает рассмотреть придаток, определить его изменения в размерах. Однако если придаток не удается разглядеть, то это не значит, что он не воспален.
Лапароскопия – максимально точный метод диагностики аппендицита. Во время этого исследования в стенке живота пациента проделывается отверстие, в которое врачи вводят оптико-волоконную трубку. Она позволяет увидеть воспаленный аппендикс, а также другие органы брюшной полости и таза.
При бездействии стенки и полость придатка слепой кишки покрываются гноем, болевые ощущения спускаются вниз.
Флегмонозная форма аппендицита
При этой форме аппендицита человек ощущает более сильные боли в правой нижней части живота. Поднимается температура, пульс учащается, язык становится сухим и обложенным. Надавив на место аппендикса, становится больно, чувствуется напряжение мускулатуры брюшной стенки. Отросток становится больше из-за накапливающегося в нем гноя, он отекает, его стенки покрываются язвами. Флегмонозная форма аппендицита опасна для здоровья человека, так как, наполнившись гноем, отросток в течение нескольких часов может лопнуть.
Перфоративная форма аппендицита
На ранних стадиях эту разновидность можно спутать с простой формой. В брюшную полость проникают каловые камни через образовавшиеся отверстия в придатке, к тому же образуется перитонит вследствие дурного запаха содержимого. В кровь проникают токсины, еще сильнее ухудшающие общее состояние больного. Появляется тошнота, язык сохнет, он становится обложенным, сердцебиение учащается, а давление становится низким. Брюшная полость напряжена и не принимает участия в дыхательном процессе.
Так как организм отравлен токсинами, он не всегда правильно реагирует на распространяющийся на весь живот перитонит. Однако состояние нередко улучшается, потому что боль становится терпимой.
Гангренозная форма аппендицита
Эта разновидность острой формы аппендицита представляет наибольшую опасность для организма. Просматривается ее сходство с флегмонозной, однако состояние больного гораздо хуже. Клетки аппендикса гибнут, из-за чего боли утихают или вовсе пропадают. Наступает сильная интоксикация организма, лицо бледнеет, может появиться озноб, общее состояние становится намного хуже, сердцебиение достигает 100 ударов в минуту. Напряжение живота незначительно, может произойти вздутие.
Обычно развитие простой формы происходит в течение 6–12 часов с тех пор, как обнаружены первые признаки аппендицита, флегмонозной – 12–24 часа, гангренозной 24–48 часов. После этого наступает прободение, когда все содержимое выплескивается в брюшную полость. Если медицинская помощь не будет своевременно оказана, во многих случаях дело заканчивается плачевно.
С чем можно спутать аппендицит
Есть некоторые заболевания, симптомы которых очень схожи с воспалением придатка слепой кишки:
- язвенная болезнь – при ее обострении боли долго не спускаются в нижнюю правую часть живота, в связи с этим при диагностике нужно быть внимательным, обязательно учитывать возможность и наличие язвы желудка;
- киста правого яичника – возникает у женщин, также проявляется болями справа при некоторых гинекологических заболеваниях и воспалениях органов малого таза;
- панкреатит – похожие боли, однако они в этом случае носят опоясывающий характер;
- холецистит – воспаление желчного пузыря, живот с правой стороны твердеет. Исключить неверный диагноз можно путем прикладывания льда к месту, где болит;
- почечная колика – случается при заболеваниях мочевыводящих путей;
- инфекции – начальная стадия аппендицита схожа с каким-либо инфекционным заболеванием, например, с токсикоинфекцией.
Причины нагноения
По тем или иным причинам отверстие между слепой кишкой и ее придатком перекрывается, что и становится причиной приступа аппендицита. Эти причины могут быть разнообразными:
- затвердевшие каловые массы, сгустки слизи, спровоцированные частыми запорами, кишечными паразитами, инородными телами или не полностью переваренными частичками пищи, такими как зернышки, косточки, семечки, которые часто бывают обнаружены в удаленном аппендиксе. К тому же, данные образования могут быть вызваны преобладанием мяса в ежедневном рационе;
- внутреннее разрастание лимфоидной ткани, вызванное теми или иными факторами, что приводит к закупориванию отверстия. Бывает так, что ткань меняет свои свойства, и поэтому придаток разрывается, а инфекция проникает в брюшную полость и провоцирует приступ;
- ослабление иммунной системы организма в совокупности с осложнениями заболеваний верхних дыхательных путей, кариесом, частыми простудами способно вызвать проникновение инфекции в отросток слепой кишки через кровь, из-за чего и возникает воспалительный процесс;
- травма живота, стресс и как следствие спазм сосудов аппендикса провоцируют недостаток кровообращения и застой содержимого, благодаря чему также может развиться аппендицит.
источник
Основным симптомом аппендицита является боль, носящая разнообразный характер. Она может возникать внезапно, наблюдаться в области пупка, пояснице, в правой нижней половине живота и эпигастральной области. Боль в большинстве случаев появляется острая, реже тянущая и схваткообразная. Усиливается она при кашле и при напряжении передней брюшной стенки во время ходьбы и подъемов. Возникают неприятные ощущения преимущественно утром и ближе к вечеру.
Отсутствие аппетита, жидкий стул, тошнота, рвота – все это относится к самым распространенным причинам возникновения аппендицита. Нередко они могут сопровождаться болезненным и частым мочеиспусканием. Это возникает вследствие того, что заболевание прогрессирует. Воспаления начали переходить на мочевой пузырь и мочеточник.
Для того, чтобы снизить болевые ощущения можно принять спазмолитический препарат. Однако нельзя выпивать более 2-х таблеток. Допустимо только однократное употребление. Нельзя для снижения боли делать холодные компрессы на живот и использовать грелки. Все это приведет только к усилению воспаления.
Нарастание слабости и недомогания – это также симптомы аппендицита. Их отмечают больные, когда в червеобразном отростке наблюдаются сильные воспалительные процессы. Наряду с такими симптомами может присутствовать высокая температура с ознобом. Как правило, сбить ее обычными медикаментами не удается.
Неправильная походка тоже является симптомом аппендицита. Больные при ходьбе сгибаются в правую сторону, а рукой придерживают живот, тем самым предохраняя его от сотрясений и уменьшая боль. При глубоком вдохе они отмечают резкие боли в надлобковой области, которые носят кратковременный характер.
Изменение цвета кожных покров – это еще один основной симптом аппендицита. Наряду с этим у больного может отмечаться слабый пульс и низкие показатели артериального давления. При нажатии на живот пальцем возникает локализованная болезненность, а мышцы сильно напрягаются.
Обнаружив у себя один или несколько симптомов аппендицита, как можно скорее обратитесь к врачу. Необходимо пройти тщательное обследование для того чтобы подтвердить наличие такого заболевания. На основе его результатов будет ясно, требуется ли оперативное вмешательство, либо причина кроется не в наличии аппендицита, а в чем-то другом.
Аппендикс играет весомую роль в иммунообразовании, но не выполняет жизненно важной функции. В большинстве случаев аппендицит возникает после придавления грыжи, сопровождаясь сильной болью в брюшной полости. После этого заболевшему обязательно требуется медицинская помощь в виде хирургического вмешательства. А если судить по возрастным категориям, то люди от 9 и до 35 лет чаще всего болеют данным недугом.
У большинства заболевших аппендицит не проходит бесследно, они чувствуют тошноту, боли в животе, а именно в нижней части правого бока. Боли могут быть не только в боку, но и возле пупка, после чего возникает рвота.
После истечения определенного времени, боли в животе могут прекращаться на некоторое время. Если доктор диагностировал заболевание, то при нажатии на больное место, боль может исчезать или немного повышаться, а после отпускания руки живот сильно начинает болеть, повышается температура до 39 градусов.
Если аппендицит возникает у детей на первом году жизни, то боль может быть не только конкретно в правом боку, а разливаться по всему животу. А если аппендицитом заболел пожилой человек или беременная женщина, то боль будет намного меньше, а при хирургическом вмешательстве не столь ощутима.
Причины аппендицита могут быть совершенно разными, но всё приводит к закупорке просвета на аппендиксе. Этому могут посодействовать различные мелкие предметы, которые попадают в организм, каловые массы, опухоли, паразиты и так далее.
Если просвет в аппендиците будет закупорен, то сильное скопление слизи будет мешать его работе, что приведет к воспалению слизистой оболочки.
При данной болезни нужно сразу обращаться к врачу, потому что разрыв аппендикса, если его вовремя не оперировать, приведет к серьёзным последствиям и иным болезням. Например:перитонит.
Симптомы и признаки аппендицита у взрослых заметно отличаются от детских. В основном взрослые люди сначала жалуются на болевые ощущения в левой стороне тела (в области подвздошной кости), а затем справа к низу живота. Врачи не советуют ориентироваться только на этот признак, поскольку у всех людей воспаление аппендикса проявляется по-разному.
К примеру, одни люди могут испытывать первоначальную боль в области пупка, а другие – в любой другой области тела. Это объясняется индивидуальным расположением червеобразного отростка слепой кишки: у каждого человека он формируется с небольшими смещениями в ту или иную сторону.
Одним из постоянных признаков воспаленного аппендикса являются болезненные ощущения, усиливающиеся при кашле или смене положения тела. В основном человек с приступом аппендицита вынужден принимать определенное положение своего тела – позу эмбриона (с подогнутыми под живот ногами).
Боль заставляет брюшную стенку постоянно напрягаться. Нажатие на нее также вызывает определенные болевые ощущения. Из-за широкого спектра распространения боли пациенты зачастую не могут точно указать, где у них болит. Нередко приступ аппендицита сопровождается тошнотой, рвотой и запорами. Температура тела при этом достигает 38оС.
Аппендицит можно диагностировать самостоятельно. Для этого на низ живота справа нужно довольно сильно и резко надавить пальцами, а затем резко отпустить. При надавливании боль не ощущается, она наступает сразу после него.
Особенность проявления аппендицита у детей заключается в наиболее быстром нарастании у них воспалительных процессов, нежели у взрослых. Симптоматика воспаления червеобразного придатка слепой кишки у детей выражена более ярко, но поставить точный диагноз врачам бывает очень трудно, поскольку зачастую ребенок не может точно сказать, где у него именно болит.
Пик детского аппендицита чаще всего выпадает на период с 2-х до 4-х лет и с 7-ми до 9-ти лет. В разном детском возрасте признаки и симптоматика аппендицита имеют свои особенности. Например, дети до 5 лет не могут определить точное месторасположение боли, вместо этого они сворачиваются в позу эмбриона и начинают громко плакать, еще больше провоцируя болевые ощущения.
Дети не дают взрослым дотронуться до своих животов, что свидетельствует о локализации боли именно в этом месте. Кроме того, ребенок испытывает неимоверную жажду, постоянно прося воды. Температура тела при этом повышается, начинается приступ лихорадки. Врачей в этом случае следует вызывать как можно скорее.
Воспаленный аппендикс опасен своей молниеносной динамикой! Поэтому при появлении первых признаков и симптомов, а также при малейшем подозрении на аппендицит нужно скорее вызывать врачей. Это касается как детей, так и взрослых.
Дети подросткового возраста испытывают те же признаки и симптомы аппендицита, что и взрослые люди, но в большинстве случаев боли возникают не в области живота, а в прямой кишке, со стороны спины или позвоночника и в боку. Девочки-подростки нередко путают боль, вызванную приступом аппендицита, с нарушениями в женском здоровье (менструальная боль).
источник
Аппендикс, lat. appendix vermiformis – червеобразный отросток, 5-7 см в длину (иногда 20 см), 1 см в диаметре, слепо заканчивающейся, трубкообразной формы.
Аппендицит – термин с окончанием на (-ит). В медицине такое окончание используется для обозначения воспаления, в данном случае воспаление аппендикса.
Диагноз острый аппендицит является клиническим. Определяется типичной историей заболевания (анамнез) и другими диагностическими признаками. Причина болезни достоверно не установлена и имеет многофакторный характер. Аппендицит может быть вызван обтурацией (перекрытие просвета), погрешностями в питании, наследственностью. Метод выбора (главный метод) в лечении – аппендэктомия (хирургическое удаление аппендикса), которая, все чаще, производится лапароскопическим методом.
Острый аппендицит является ведущей причиной состояний под общим названием «острый живот», которые расцениваются как неотложные ситуации. Частота колеблется в пределах 4-5 человек на 1000 населения в год. Может возникать в любом возрасте, но преимущественно в периоде 11-20 лет. По статистике, имеется некоторое различие в частоте возникновения по половому признаку, в соотношении 1.4 мужчины : 1 женщины. С 1940-х годов в клиниках ученые наблюдают снижение заболеваемости, хотя причина этой тенденции не установлена.
Диагностика острого аппендицита опирается на тщательный анамнез и клинико-лабораторные методы.
Базовый и самый главный признак аппендицита – боль в животе. Патогномоничной (характерной именно для этого заболевания) особенностью является перемещение болезненных ощущений из околопупочной области в подвздошную. Пациент говорит, что вначале боль усиливалась в районе пупка в первые сутки, а потом переместилась в правый бок. Эту особенность впервые заметил и описал в своей практике американский хирург Дж.Б. Мерфи. Перемещение локализации боли характерно для 50% случаев острого аппендицита. Это связанно с особенностями иннервации кишечника. В начале процесса болевые сигналы поступают по висцеральным нервным путям, а затем, в результате прогрессирования воспаления и вовлечения париетальной (пристеночной) брюшины, боль перемещается в правую подвздошную область.
Другими характерными симптомами, которые часто сопровождают острый аппендицит, могут быть потеря аппетита, тошнота, понос, запор.
Обильная, неукротимая рвота свидетельствует о том, что произошел разрыв аппендикулярного отростка и развивается воспаление брюшной полости (перитонит). Для простого аппендицита данный симптом нехарактерен.
Мета-анализ данных симптомов и признаков данного заболевания не позволил сделать какой-то один диагностический вывод, но определил, что миграция боли из околопупочной зоны в правую подвздошную, чаще всего, связана с острым аппендицитом.
Картина болезни у пациентов с крайностями возрастного спектра, таких как младенцы, дети и старики, а также при неспецифичном расположении червеобразного отростка – может сильно отличаться от классического симптоматического представления болезни. Что приводит к сложностям в постановке верного диагноза, поэтому таких пациентов наблюдают с особой настороженностью.
Незначительная эритема (покраснение) кожи, сухость языка, зловонное дыхание и лихорадка до 38ᵒС – общие симптомы, которые объективно наблюдаются при осмотре пациентов с острым аппендицитом.
При обследовании живота определяется напряженность мышц брюшной стенки и повышенная чувствительность в подвздошной области справа. Пациенты сообщают о том, что боль усиливается при движениях или при покашливании. Если провести линию от пупка к передней верхней ости подвздошной кости (наиболее выступающее место костей таза спереди), можно определить точку наибольшей чувствительности (точка Мак-Берни), которая располагается на 2/3 книзу по этой линии.
При ректальном, либо вагинальном осмотре пациента, иногда не выявляется никаких особенностей, хотя может проявляться повышенная чувствительность в правом боку. Ректальный осмотр является дополнительным методом обследования и не может быть определяющим в постановке диагноза.
Существует большое количество приемов, которые используют в диагностике острого аппендицита, все они направлены на выявление признаков раздражения брюшины (именно вовлечение брюшины в воспалительный процесс дает характерные болезненные признаки). Вот некоторые из них:
- Симптом Аарона – при надавливании в правом боку возникает болезненность в области желудка.
- Симптом Бартоломью-Михельсона – при пальпации (надавливании) в правом боку болезненность больше, когда пациент лежит на левом боку.
- Симптом Бриттена – при надавливании в болезненной точке в правом боку правое яичко подтягивается вверх.
- Симптом Воскресенского – натягивается рубашка пациента и резким движением сверху вниз к правой подвздошной области по ней проводят двумя пальцами, при этом в конце движения наблюдается резкая болезненность в правом боку.
- Симптом Иванова – расстояние от пупка к наиболее выступающей части таза справа меньше чем слева.
- Симптом Коупа – боль усиливается, если больной лежит на левом боку и разгибает бедро.
- Симптом Затлера – если пациент сидит и поднимает правую ногу, боль усиливается.
- Симптом Островского – боль усиливается, когда больной лежит и поднимает правую ногу, затем доктор резко опускает ее в горизонтальное положение.
Диагностика аппендицита, в большинстве случаев, не требует каких-либо дополнительных методов обследования и является клинической. Не существует специфичного теста на определение данной патологии, который мог бы точно определить, в конкретном случае, наличие аппендицита. Разумное использование общих анализов мочи, крови, тестов на воспалительные реакции позволяют подтвердить диагноз, полученный при клиническом обследовании, отдифференцировать воспаление аппендикса от других заболеваний. Были предложены определенные схемы и алгоритмы дополнительных методов обследования, но они не получили широкого распространения.
Применение радиоволновой диагностики в определении аппендицита при системном анализе показало, что такие методы должны быть использованы у тех больных, у которых есть определенные сложности в клинико-лабораторном обследовании. Метод УЗИ требует высокого профессионализма от исследователя и имеет более низкую достоверность, чем компьютерная томография (КТ). Но в отличие от КТ, УЗИ не подвергает пациента ионизирующему облучению. Статистические данные показывают, что использование этих технологий достоверно снижают частоту госпитализаций с острым аппендицитом и риск диагностической ошибки.
Острый аппендицит необходимо отличить от всех заболеваний, которым характерна боль в правом боку.
- кишечная непроходимость;
- инвагинация кишечника;
- острый холецистит;
- перфорация при язвенной болезни;
- мезоденит;
- дивертикул Меккеля;
- панкреатит;
- грыжа.
- почечная колика;
- пиелонефрит справа;
- инфекции мочевыводящих путей.
- внематочная беременность;
- апоплексия яичника;
- сальпингоофорит.
- гастроэнтерит;
- нижнедолевая пневмония;
- диабетический кетоацидоз;
- порфирия.
При этом, дифференциальная диагностика не должна выходить за определенные временные рамки, так как «острый живот» – симптомокомплекс, угрожающий жизни пациента.
Герберт Фитц является первым автором, в публикациях которого говорится о необходимости ранней диагностики и оперативного лечения острого аппендицита. Эта тактика лечения актуальна и сегодня, оперативное вмешательство – метод выбора при воспалении аппендикса. Нет достоверных доказательств, подтверждающих идею, что обезболивание при «остром животе» противопоказано на основании возможного риска смазать клиническую картину. Так же пациентам назначают превентивное (предупреждающее) антибактериальное лечение средствами с широким спектром действия, которое необходимо для снижения риска возникновения послеоперационной раневой инфекции.
Недавнее ретроспективное исследование не обнаружило существенных различий между ранней (до 12 часов после подтверждения диагноза) или поздней (12-24 часа после подтверждения диагноза) аппендэктомией. После 36 часов с момента появления первых симптомов вероятность перфорации (разрыва) аппендикса составляет 16-36% и увеличивается на 5% каждые последующие 12 часов. Поэтому, после подтверждения диагноза, операция должна быть выполнена без лишнего промедления.
Традиционно аппендэктомия проводится открытым способом, когда делается разрез в точке Мак-Берни перпендикулярно линии, соединяющей пупок и переднюю подвздошную ость. Однако, доля открытых оперативных вмешательств существенно снизилась после появления лапароскопических методик.
Преимущества лапароскопической аппендэктомии:
- Снижается риск раневых инфекций.
- Низкий уровень послеоперационных болей.
- Сокращается время пребывания в стационаре.
- Уменьшается длительность периода нетрудоспособности.
Еще одним преимуществом этой методики является возможность предварительно провести лапороскопическую диагностику и выявить альтернативную причину «острого живота».
При том, что лапароскопическая аппендэктомия набирает все большую популярность, этот метод остается более требовательным к техническому оснащению операционной и квалификации хирурга. Выбор оперативной методики определяется уровнем знаний оперирующего хирурга и наличием специального оборудования.
Также, возможно позитивное разрешение аппендицита без хирургического вмешательства, на фоне раннего применения внутривенных антибиотиков. Но высокая частота рецидивов (повторного заболевания) при консервативном лечении и более низкий риск смертности при хирургическом лечении – определяют использование антибактериальной терапии аппендицита только у тех пациентов, которым, по тем или иным причинам, противопоказано оперативное вмешательство.
Аппендэктомия относительно безопасная операция, показатель смертности при простом аппендиците в пределах 0,8 на 1000 случаев, а при перфорации аппендикса 5,1 на 1000. Вероятность перфорации, указанная выше, составляет 16-30%, однако, у пациентов старческого возраста и детей этот показатель может достигать 97%, что связано со сложностями в диагностике. Высокий уровень смертности и осложнений в случаях перфорации аппендикса определяет отрицательные эффекты при аппендэктомии на уровне 20-25%. Различные осложнения не исключены при хирургическом лечении и простого аппендицита, несмотря на позитивные тенденции к снижению их общего числа.
Раневые инфекции возникают в результате интраоперационного обсеменения патогенными микроорганизмами. Вероятность развития данного осложнения колеблется от 5%, при простом аппендиците, до 20%, в случаях гангрены или перфорации аппендикса. Использование в предоперационном периоде антибиотиков значительно снижает количество случаев раневых инфекций.
Интраабдоминальный абсцесс, или абсцесс полости таза, развивается из-за тотального инфицирования, например, при перфорации аппендикса. Для данного осложнения характерны лихорадка и наличие диагностических признаков на УЗИ или КТ исследовании. При абсцессах может возникнуть необходимость в лечении посредством дренажных методик. Количество случаев данного осложнения так же снижается при использовании превентивной антибактериальной терапии.
Аппендикулярный инфильтрат (уплотнение) обычно возникает на 3 сутки от начала заболевания. Это уплотнение, которое хорошо прощупывается, образуется в результате обволакивания воспаленного червеобразного отростка брюшиной либо петлями кишечника. При этом яркая симптоматика, свойственная обычному аппендициту, смазывается. Болезненность слабо выражена, температура либо в пределах нормы, либо субфебрильная. Хорошо поддается диагностике с помощью УЗИ и КТ. Но, необходимо проводить тщательный дифференциальный анализ с опухолевыми процессами, особенно улиц старческого возраста. Аппендикулярный инфильтрат при адекватной антибактериальной терапии может разрешаться без оперативного вмешательства, при этом сохраняется высокий риск повторного заболевания.
Аппендикулярный абсцесс (нагноение) сопровождается ярко выраженной лихорадкой, тахикардией и лейкоцитозом. Чаще всего, абсцесс локализуется в подвздошной области, реже в полости малого таза. Ректальное обследование при этой патологии имеет высокую информативность. Диагноз подтверждается на УЗИ и КТ. Хирургическое лечение только открытым методом с установкой дренажной системы.
Общее количество случаев хронического аппендицита составляет не более 1%. Обычно, это заболевание развивается после приступа острого аппендицита. Причиной могут быть спайки и рубцы, которые сужают просвет отростка, а также оставшаяся инфекция. В периоды ремиссии (временного выздоровления) клинических признаков не наблюдается. С целью предотвратить риск развития острого воспалительного процесса показана плановая аппендэктомия.
Наиболее частым не акушерским оперативным вмешательством при беременности является аппендэктомия, с частотой от 0,15 до 2,1 на 1000 беременных. Недавнее крупномасштабное исследование со случайной выборкой показало, что у беременных женщин риск развития аппендицита ниже чем у небеременных, особенно в 3-ем триместре. Смещение аппендикулярного отростка, из-за роста беременной матки, существенно осложняет диагностику, аппендицит часто путают с началом родовой деятельности. Возможна нехарактерная картина клинических проявлений. Тошнота и рвота ассоциирована с болью в любых отделах брюшной полости справа. В случаях простого аппендицита материнская смертность незначительна, но увеличивается до 4% при перфорации аппендикса. Смертность плода на уровне 0-1,5% при простом аппендиците, и 20-35% при перфорации.
источник