Острый аппендицит – самая распространенная патология брюшной полости, требующая незамедлительного хирургического вмешательства. Характеризуется воспалением рудиментарного органа аппендикса.
Патология может диагностироваться у людей любого возраста. Особенно опасна для женщин в период беременности, пожилых людей и в старческом возрасте.
Клиническая картина заболевания имеет много общего с симптомами патологий пищеварительной системы, но, несмотря на это, при проявлении симптомов необходима медицинская помощь в неотложном порядке. Единственное лечение воспаленного червеобразного отростка – его удаление.
Точные причины возникновения воспалительного процесса в рудименте еще не установлены. Специалисты полагают, что причинами проявления острого аппендицита является инфицирование организма болезнетворными/патогенными микроорганизмами и закупорка отверстия слепой кишки. Единственный способ лечения – аппендэктомия (оперативное удаление воспаленного органа).
Сопровождается болезнь стремительным распространением воспаления со слизистых оболочек вглубь отростка. На основании этого в медицине выделяют такие формы острого аппендицита:
- Катаральная – сопровождается тем, что рудимент отекает. Воспаляется исключительно слизистая оболочка рудимента. Наблюдается первые 6-8 часов после проявления симптомов.
- Флегмонозная – сопровождается отечностью отростка и в его просветах начинает скапливаться гной. Воспаление поражает все слои стенок аппендикса. С момента проявления симптомов развивается на протяжении 8-24 часов.
- Гангренозный аппендицит – сопровождается распространением воспаления на брюшную полость, наблюдается омертвление клеток рудиментарного аппендикса. Гангренозная форма, как правило, наступает, спустя 2-3 суток после проявления симптомов.
- Перфоративная форма – последняя стадия разрушения аппендикса, при течении которой больного не всегда удается спасти во время оперативного вмешательства. Эта форма несет опасность для жизни, поскольку развивается перитонит и есть вероятность разрыва рудимента. Стенки органа разрушаются, и гной начинает проникать в брюшную полость.
Читайте также
Одна из самых тяжелых и неоднозначных патологий у взрослого и ребенка – воспаление аппендицита. Такое опасное…
Основной симптом острого аппендицита – боли в области живота. Немного позже начинают активно проявляться сопутствующие клинические особенности. Патология протекает по-разному у мужчин и женщин разного возраста, а также локализация болей зависит от местоположения аппендикса.
Рассмотрим основные симптомы патологии у разных групп людей:
- Боли в животе:
- у детей, взрослых и пожилых людей болезнь начинается с проявления ноющей приглушенной боли вокруг пупка, далее она локализуется в нижней половине живота с правой стороны (если расположение аппендикса не аномальное). Человек страдает бессонницей;
- у беременных место локализации может отличаться в зависимости от срока беременности. На последних неделях доставляет дискомфорт в подреберье, остальное время – район пупка.
- Температура:
- у детей выше 38 градусов, при развитии последней формы острого аппендицита превышает 40 градусов. Не удается сбить жаропонижающими лекарственными препаратами;
- у взрослых отмечается субфебрильная температура. Как правило, колеблется в районе 37–37,5, при распространении воспаления на брюшную полость может превысить 38 градусов;
- у пожилых людей на фоне возрастных изменений температура и вовсе может не подниматься;
- у беременных редко превышает 38 градусов.
- Стул. Нарушение дефекации наблюдается у всех возрастных групп, а также, вздутие и отхождение газов.
- Налет на языке: первый тревожный звоночек – белый и влажный налет у основания языка.
- Постоянная тошнота, на уровне рефлексов может проявляться рвота.
Читайте также
Аппендицит – серьезный недуг, который требует немедленного хирургического вмешательства. Операция проводится…
Диагностика острого аппендицита редко сопряжена с использованием каких-либо особых методик, как правило, достаточно нескольких физических манипуляций, направленных на выявление раздражения брюшной полости. Рассмотрим основные:
- Симптом Аарона – при пальпации правой стороны брюшной полости в области желудка возникают болезненные ощущения.
- Симптом Островского – болевой синдром усиливается, когда больной поднимает правую ногу или пытается это сделать.
- Симптом Бартоломью-Михельсона – болезненность более выражена при пальпации в правом боку, при условии, что больной лежит на левом.
Вспомогательными методами диагностики могут быть общие анализы крови и мочи, а также тесты на наличие воспаления в организме пациента.
У детей, возраст которых превышает три года, признаки острого аппендицита совпадают с клинической картиной у взрослых. Часто встречающиеся признаки – боли в животе и повышенная температура. Другие общие симптомы и особенности течения патологии у детей до 3 лет:
- Малыши еще не способны объяснить, в каком месте у них болит больше всего. Из-за этого трудно вычислить место локализации воспаления.
- У детей червеобразный отросток находится не там, где у взрослых. Поэтому у малышей чаще болит область вокруг пупка.
- Детки становятся капризными и вялыми, часто плачут и стучат ножками.
- Рвота может возникать до шести раз в день.
Основной принцип лечения острого аппендицита – удаление воспаленного червеобразного отростка. Удаление аппендикса проводится лапароскопическим или классическим методом. Выбор тактики проведения оперативного вмешательства зависит от того, на какой стадии была диагностирована патология.
В послеоперационный период очень важно соблюдать все правила. Необходимо, прежде всего, избегать перееданий, исключить из рациона острые, жирные и жареные блюда.
Читайте также
Воспаление отростка слепой кишки требует срочного хирургического вмешательства. Это единственный метод, который…
В случае развития воспаления в червеобразном отростке, у человека могут развиваться опасные для жизни последствия: перитонит, формирование гнойников, абсцесс и пилефлебит.
Диагностировать осложнения удается после медицинского осмотра хирургом. В большинстве случаев во время оперативного вмешательства удается ликвидировать все последствия аппендицита. Несмотря на это, в реабилитационный период у человека могут развиваться осложнения.
Врачи настоятельно рекомендуют при выявлении симптомов аппендицита срочно обращаться в медицинское учреждение. Опасность болезни заключается не только в осложнениях, но и в летальном исходе.
Болезнь всегда проще предупредить, чем лечить. Специалистами были разработаны профилактические манипуляции:
- Борьба с запорами, своевременное лечение дисбактериоза.
- Своевременное диагностирование и лечение инфекционных, бактериальных инфекций и воспалительного процесса.
- Правильное питание. Рацион должен быть обогащен пищевыми волокнами, которые содержаться в свежих овощах и фруктах, а также кисломолочными продуктами.
Читайте также
Воспаленный аппендикс требует немедленного оперативного вмешательства – аппендэктомии. Бывает она полостной и с…
Диагноз «острый аппендицит» может быть поставлен раз в жизни, но, несмотря на это, халатности к себе патология не потерпит. В противном случае развиваются опасные для жизни осложнения. Рекомендуется немедленно обратиться к врачу. Своевременно проведенная операция по удалению аппендикса сокращает вероятность развития негативных последствий.
источник
Под таким термином, как аппендицит, подразумевается воспалительный процесс, локализующийся в стенке червеобразного отростка. Данное заболевание относится к экстренным состояниям. Другими словами, оно требует незамедлительного медицинского вмешательства. В противном случае существует большой риск для жизни больного человека.
Аппендицит относится к наиболее распространенным хирургическим патологиям. При этом в большинстве случаев с ним сталкиваются молодые люди в возрасте от пятнадцати до тридцати лет. Согласно статистике, уровень распространенности этой болезни составляет примерно пять человек на тысячу населения за год. Интересным моментом является то, что с возрастом частота встречаемости данного патологического процесса существенно снижается.
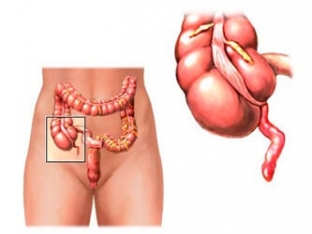
Червеобразный отросток представляет собой один из отделов толстого кишечника. До недавнего времени считалось, что он не несет в себе какого-либо важного значения. Однако в настоящий момент установлено, что в стенке аппендикса содержится большое количество лимфоидной ткани, которое принимает непосредственное участие в защите организма от инфекционной флоры. Если рассматривать более подробно строение червеобразного отростка, то можно сказать, что он отходит непосредственно от слепой кишки в правой подвздошной области. При этом встречаются случаи аномального расположения аппендикса. В среднем его диаметр варьируется от шести до восьми миллиметров, а длина — от пяти до десяти сантиметров.
В большинстве случаев развитие аппендицита бывает обусловлено проникновением в просвет аппендикса бактериальных микроорганизмов. При этом здесь наибольшую роль играют такие бактерии, как кишечная палочка, стафилококки и стрептококки. Однако для формирования воспалительного процесса необходимо наличие предрасполагающих к этому факторов.
В первую очередь провоцировать симптомы аппендицита может закупорка просвета червеобразного отростка. Перекрывать его просвет могут каловые камни, опухоли, паразиты, а также гиперплазия лимфоидной ткани. Здесь стоит сказать о том, что в просвете аппендикса происходит непрерывный процесс выработки специфической слизи. В результате закупорки она не может полноценно оттекать, что способствует избыточному давлению на стенки данного органа. В этом случае большое значение имеет несбалансированное питание. Если человек употребляет избыточное количество мясных продуктов, это создает условия для формирования у него каловых камней.
Еще одной возможной причиной развития аппендицита является нарушение процесса кровоснабжения стенок червеобразного отростка. При этом данный орган начинает получать недостаточное количество кислорода и других необходимых веществ, что создает благоприятную почву для возникновения этой болезни. Кишечные инфекции и аллергические реакции также могут провоцировать воспалительный процесс.
Аппендицит в зависимости от своего течения может быть острым или хроническим. Наиболее часто люди сталкиваются именно с острым процессом. В этом случае клиническая картина гораздо более выражена и, как правило, развивается в течении первых трех суток. Хроническая форма сопровождается менее интенсивными симптомами, однако она приводит к различным морфологическим изменениям в стенке червеобразного отростка.
Острая форма данного патологического процесса в своем развитии проходит несколько последовательных стадий:
Характеризуется начальным возникновением воспалительного процесса. Как правило, она развивается на протяжении шести часов от появления первых признаков заболевания. В этом случае отмечается набухание и ярко выраженная гиперемия слизистой оболочки червеобразного отростка;
Воспалительный процесс в этом случае захватывает уже все слои стенки аппендикса. Клиническая картина начинает стремительно развиваться на протяжении от шести до двадцати четырех часов с момента начальных проявлений. Кроме отека и гиперемии, в просвете червеобразного отростка обнаруживается гной;
Является наиболее неблагоприятной. Симптомы аппендицита на первый взгляд стихают, однако это обманчивое ощущение. В стенке аппендикса формируются участки некроза, которые приводят к перфорации и выходу содержимого из червеобразного отростка наружу.
Основной симптом аппендицита — это выраженная и интенсивная боль, которая в типичных случаях локализуется в правой подвздошной области. Наиболее часто на первых порах своего развития болевой синдром возникает возле эпигастрия, а затем постепенно спускается вниз. Характерной чертой является усиление боли при смене положения тела и кашле.
На этом фоне данная болезнь начинает сопровождаться различными расстройствами со стороны пищеварения. К ним относятся понос, тошнота и рвота, а также вздутие живота. Нередко отмечается повышение температуры тела до субфебрильных значений. Стоит заметить, что чем дальше развивается аппендицит, тем сильнее будет интоксикация организма.
Как мы уже говорили, такое заболевание может приводить к перфорации червеобразного отростка. В результате этого очень часто развивается перитонит, который без немедленного хирургического вмешательства угрожает жизни больного человека.
Диагностика аппендицита складывается из клинической картины, пальпаторного и ректального обследования, а также из УЗИ брюшной полости. В некоторых случаях по показаниям может проводиться рентгенологическое исследование с контрастным веществом.
Лечение острого процесса проводится в подавляющем большинстве случаев с помощью хирургического вмешательства. Оно подразумевает под собой аппендэктомию, т. е. удаление червеобразного отростка.
Принципы профилактики этого заболевания состоят из правильного и сбалансированного питания, борьбы с запорами, а также из своевременного лечения кишечных инфекций.
источник
В правой подвздошной области человека находится аппендикс — червеобразный придаток слепой кишки толщиной до 1 см и длиной до 23 см (обычно 7-9 см). Он выполняет защитную функцию организма благодаря скоплениям в нем лимфоидной ткани, Кроме того, он играет важную роль в сохранении микрофлоры кишечника.
Воспаление этого отростка называется аппендицитом. До сих пор самым распространенным способом лечения аппендицита является удаление аппендикса, однако в последние десятилетия постепенно растет распространенность антибиотикотерапии.
Одну из первых известных операций по удалению аппендикса провел в 1735 году в Лондоне королевский хирург Клодис Амианд. Он прооперировал 11-летнего ребенка, который вскоре поправился. К 1839 году клиническая картина острого аппендицита была подробно описана, также было установлено, что он является самостоятельным заболеванием, а не осложнением воспаления слепой кишки, как считалось ранее.
Термин «аппендицит» появился в 1886 году, его ввел американский физиолог Реджинальд Гербер Фитц. Тогда же было установлено, что оптимальный способ лечения — это удаление червеобразного отростка. В России первая операция по удалению аппендикса была проведена в 1890 году. Однако регулярно они стали проводиться лишь после IX Съезда российских хирургов в 1909 году — до этого врачи придерживались выжидательной тактики, прибегая к хирургическому вмешательству только в крайних случаях.
Первым врачом, прооперировавшим самого себя, в 1921 году стал американский хирург Эван Кейн. Он успешно удалил себе аппендикс в рамках изучения переносимости пациентами местной анестезии.
А в 1961 году самостоятельно прооперировал себя советский хирург Леонид Рогозов, участник 6-й Советской антарктической экспедиции.
Во время экспедиции он обнаружил у себя клиническую картину острого аппендицита, консервативное лечение — покой, голод, местный холод и антибиотики — не помогло. Добраться до больницы не было возможности.
При помощи других участников экспедиции, подававших инструменты и следивших за состоянием Рогозова, хирург в течение почти двух часов оперировал сам себя. Из-за появившейся во время операции слабости ему то и дело приходилось делать паузы. Но он успешно завершил операцию, а уже через неделю снял швы.
«На самой тяжелой стадии удаления аппендикса я пал духом: мое сердце замерло и заметно сбавило ход, а руки стали как резина, — вспоминал Рогозов. — Что ж, подумал я, это кончится плохо. А ведь все, что оставалось, — это собственно удалить аппендикс! Но затем я осознал, что вообще-то я уже спасен!»
Аппендицит проявляется в любом возрасте, но преимущественно — в 15-35 лет. Женщины сталкиваются с ним в 2-3 раза чаще мужчин, однако у мужчин чаще происходят осложнения. На удаление аппендикса приходится до 80% всех неотложных операций. Заболеваемость острым аппендицитом составляет 4-5 случаев на 1000 человек в год.
Основные симптомы аппендицита — боль в правом боку, повышение температуры, тошнота и рвота. При пальпации правой подвздошной области для аппендицита характерно усиление боли при резком ослаблении давления.
В клинической практике выделяют две формы аппендицита — острую и хроническую. При возникновении острого аппендицита необходимо неотложное лечение, основной причиной летального исхода является задержка более двух суток между появлением симптомов и началом лечения.
Задержка грозит развитием осложнений, например, образованием аппендиикулярного инфильтрата — скопления плотно спаянных между собой измененных тканей. В этом случае удалить аппендикс уже невозможно — он оказывается неотделяем от окружающих его тканей. Инфильтрат может рассосаться самостоятельно, что чаще всего и происходит, либо привести к нагноению с образованием абсцесса.
Еще одно распространенное осложнение — разлитой гнойный перитонит, воспаление брюшины, осложненное появлением гнойных очагов.
Перитонит напрямую угрожает жизни пациента и в этом случае скорейшая операция просто необходима.
Хронический аппендицит возникает редко. Он возникает после перенесенного острого аппендицита и характеризуется атрофическими изменениями тканей аппендикса.
Существует множество теорий развития острого аппендицита. Согласно механической теории, он возникает из-за закупорки просвета червеобразного отростка, преимущественно каловыми камнями. При заполнении просвета слизистым секретом диаметр отростка увеличивается в несколько раз. Это сдавливает сосуды внутри самого аппендикса, что приводит к острому воспалению и некрозу.
Другой причиной воспаления аппендикса может стать инфекция — возбудители инфекционных заболеваний, проникая в слизистую органа, приводят к развитию аппендицита. Также предполагается, что аппендицит может возникать из-за сосудистых спазмов и нарушения кровообращения в тканях кишечника.
В зоне риска находятся люди, регулярно страдающие от запоров. Также предполагается, что заболеваемость острым аппендицитом связана с низким содержанием растительной клетчатки в рационе.
На фоне появившихся за последние 20 лет исследований, показывающих, что аппендицит можно успешно лечить антибиотиками, количество проводимых операций в США снизилось в два раза.
Однако анализ почти полумиллиона зарегистрированных случаев аппендицита показал: те пациенты, которые были прооперированы на первый-второй день после обращения в больницу, погибали от возможных осложнений в 2,4 раза реже, чем те, которых лечили нехирургическими методами.
Как выяснилось, консервативному лечению чаще подвергались более пожилые люди, что дополнительно обеспокоило исследователей.
«Хирурги США выбирают для неоперативного лечения более пожилых пациентов, потому что, возможно, считают, что они не лучшие кандидаты на операцию, поясняет ведущий автор исследования доктор Исайя Тернбулл. —
Однако эти пациенты подвергаются повышенному риску плохого исхода, так как, если лечение не помогает, у их организма нет ресурсов на борьбу с болезнью».
Тем не менее, лечение аппендицита антибиотиками неплохо подходит для детей. Анализ 404 историй острого аппендицита в детском возрасте показал, что при неосложненном течении заболевания, лечение при помощи антибиотиков оказывается успешным в 90% случаев. Однако при возникновении аппендиколита (выхода камня из аппендикса в брюшную полость) или других осложнениях рекомендуется все же прибегнуть к оперативному лечению.
источник
Услышав от врача неприятный диагноз — аппендицит, многие пугаются и паникуют. Но не все знают, чем опасен аппендицит. Основная опасность этого заболевания состоит в последующих осложнениях, наиболее частыми из которых являются абсцессы и перитонит. На сегодняшний день смертность от аппендицитных осложнений составляет более 20%. Поэтому очень важно вовремя диагностировать воспалительный процесс и остановить его. Прежде чем выяснять, отчего могут развиться тяжёлые последствия аппендицита, и каковы их проявления, необходимо разобраться, что представляет собой сам аппендицит.
В начале толстого кишечника находится червеобразный отросток – аппендикс. В нём продуцируются внутрикишечные бактерии, а также элементы, участвующие в образовании иммунитета. Аппендицит – воспаление этого отростка. Данное недомогание является одним из наиболее распространённых недугов брюшной полости и требует обязательного хирургического вмешательства. Современная медицина позволяет осуществлять операцию при помощи лапароскопии. Небольшой отросточек, около 9 см в длину, извлекается через отверстия в коже. При своевременном и правильном оперировании вероятность осложнений ничтожна мала.
Воспаление аппендикса происходит чаще всего из-за закупорки прохода между отростком и кишкой. Непереваренные зёрна и семена, загустевшая слизь или скопление затвердевших каловых масс – всё это может послужить причиной закупоривания. Врачами было установлено, что наиболее частой основой для возникновения закупоривания являются копролиты (каловые камни). Поэтому у пациентов с длительными запорами, аппендицит встречается намного чаще, чем у людей с нормальным стулом. При закрытии прохода между слепой кишкой и аппендиксом, прекращается отток секреции из отростка. В замкнутом пространстве начинают активно размножаться микробы, накапливается всё больше слизи и если не устранить отросток – его содержимое выплеснется в брюшную полость.
Основные признаки воспаления:
- Острая боль в правой нижней части живота. Локализация боли может варьироваться из-за различного расположения аппендикса. Поэтому болевые ощущения в области пупочного кольца или даже в левой части брюшной полости могут также являться симптомами аппендицита.
- Тошнота и рвота, расстройство кишечника. У взрослых рвота может быть однократной, у детей чаще всего рвотный процесс происходит много раз.
- Повышение температуры до 37-38°С. Чем сильнее выражен воспалительный процесс, тем выше будет температура тела.
Нередко после острой боли наступает период безболезненности. В медицине этот период знаменуется термином «мнимое благополучие». Большой ошибкой является отказ от визита к врачу из-за того, что боль вдруг прошла. На самом деле в организме уже происходит отмирание тканей, чреватое неприятными последствиями.
Наиболее распространённым основанием для развития осложнений является позднее оперативное вмешательство. По статистике первые двое суток после возникновения воспалительного процесса в аппендиксе разрыв тканей отростка не наступает. Но если в течение этого срока не предпринять необходимые меры, осложнение, практически, неизбежно. У детей скорость развития воспалительного процесса в 2 раза быстрее, то есть последствия могут возникнуть уже через сутки после начала острого аппендицита.
В зависимости от времени, прошедшего от начала воспалительного процесса, развиваются следующие осложнения аппендицита:
- перфорация аппендикса;
- аппендикулярный инфильтрат;
- перитонит;
- локальные абсцессы брюшной полости;
- обструкция кишечника;
- пилефлебит;
- сепсис.
Вероятность возникновения перфорации на 2-3 сутки от момента начала воспаления составляет минимум 15%. Данный процесс характеризуется усилением болевого синдрома, нарастанием лейкоцитоза, повышением температуры. Перфорация может привести к развитию местного или общего перитонита или аппендикулярного инфильтрата. Особую опасность перфорированный аппендицит представляет для мужчин, детей, пожилых людей.
Представляет собой воспалительную опухоль, в центре которой находится деструктивный аппендикс. Чаще всего общее состояние пациентов при этом улучшается, острые боли исчезают. Оперативное извлечение червеобразного отростка при этом откладывается.
- строгий постельный режим;
- диета с малым количеством клетчатки;
- антибактериальное лечение;
- местные холодные компрессы;
- облучение крови лазером.
Через некоторое время образование в большинстве случаев рассасывается. Но иногда опухоль разрастается, переходя в стадию абсцесса. После рассасывания аппендикулярного инфильтрата проводят операцию по удалению аппендикса. Сроки проведения аппендэктомии назначает врач, они могут варьироваться от 7 дней до 3 месяцев после исчезновения опухоли.
Перитонит – это воспаление серозной оболочки, покрывающей внутренние стенки брюшной полости. Подлежит незамедлительному хирургическому вмешательству. Различают несколько стадий перитонита.
- Реактивная. Характеризуется острой болью, общей бледностью кожи (иногда с серым или синеватым оттенком), ложными позывами к испражнениям, рвотой. Заболевание сопровождается интоксикацией организма. При распространении отравления организма у больного появляется озноб, сильная сухость во рту, повышается температура до 38°С, пульс учащается, но слабеет. Мышцы находятся в напряжении, прощупывание брюшной полости вызывает очень болезненные ощущения.
- Токсическая. Боль может уже не ощущаться на этой стадии перитонита. Руки и ноги заболевшего холодные на ощупь, черты лица заострены, кожа обладает синюшным оттенком (особенно кончик носа, мочки ушей), появляются первые признаки нарушения сознания, сопровождающиеся периодически потерей сознания. Организм обезвоживается на фоне постоянной рвоты и высокой температуры (до 42°С). В некоторых случаях прекращается мочеиспускание.
- Необратимая. Через 3 суток после начала перитонита наступает необратимая стадия болезни, заканчивающаяся смертельным исходом. Пациент не реагирует на внешние раздражители, щёки впалые, кожа бледная с синеватым оттенком, дыхание практически отсутствует, давление и пульс не определяются.
Медицинским работникам хорошо известна статистика, выявленная еще в начале XX века, но мало изменившаяся с тех пор. Перитонит можно излечить в 90% случаях в первые часы, в 50% случаях в первые сутки, в 10% случаях через трое суток от начала болезни. Вот почему своевременная диагностика перитонита чрезвычайно важна для здоровья и жизни пациента.
Абсцесс брюшной полости – гнойник, заключённый в капсулу. Заболевание сопровождается колебаниями температуры, тахикардией, ознобом. Дополнительными признаками могут быть учащённое мочеиспускание, болевые ощущения, расстройство кишечника. Гнойник в обязательном порядке подлежит вскрытию. В противном случае существует большая вероятность прорыва гноя в брюшную полость, перитонит и сепсис.
Воспалительный процесс аппендикса в некоторых случаях вызывает «остановку» кишечника. Происходит это из-за осложнения работы мускулатуры кишечника. При скоплении газов и жидкости в кишечнике применяют дренажную трубку, вставляя её через носовой проход в пищевод, желудок и кишечник.
Это заболевание в большинстве случаев ведёт к летальному исходу. Представляет собой воспаление воротной вены, приводящее к множественным абсцессам печени. Сопровождается резкими колебаниями температуры, ознобами, высоким лейкоцитозом, желтизной кожных покровов, острыми болями, частым, но слабым пульсом.
Сепсис или заражение крови возникает в результате проникновения в кровь бактерий. Кровь переносит бактерии к другим внутренним органам. Осложнение является крайне опасным для жизни пациента. Но в результате аппендицита это патологическое состояние появляется в очень редких случаях. Для лечения сепсиса назначаются комплексные антибактериальные препараты в большом количестве, витаминная терапия, усиленное питание, переливание крови, инъекции гамма-глобулина.
Аппендицит действительно представляет большую опасность в случае несвоевременного обращения к специалисту. Поэтому при первых признаках воспаления следует незамедлительно пройти обследование у врача. Самой распространённой ошибкой является приём обезболивающих и спазмолитиков, применение горячих/холодных грелок в предгоспитализационный период. Единственное, что нужно сделать в ожидании доктора — ограничить употребление пищи и жидкости, расслабиться и настроиться на благоприятный лад.
источник
Аппендицит является самой распространенной хирургической патологией. Заболевание не считается столь опасным и тяжелым, если признаки аппендицита сразу замечены, а оперативное вмешательство начато вовремя. Но существует несколько форм аппендицита, одна из которых — флегмонозный аппендицит. Это самое опасное течение воспалительного процесса в червеобразном отростке, при котором он покрывается гнойным налетом и может разорваться. Такое течение очень усложняет процесс, грозя развитием перитонита и сепсиса. Какие признаки аппендицита при его флегмонозной форме воспаления?
При развитии в аппендиксе флегмонозной формы аппендицита стенки его становятся красными, отечными, слизистая оболочка рыхлой, появление язв на ней свидетельствует о флегмонозно — язвенной форме. Аппендикс становится утолщенным, поверхность его покрывается фибриновым налетом. Налет может распространяться на ближайшие ткани брюшины и кишечника.
В полости аппендикса при флегмонозном аппендиците находится гнойная жидкость, которая имеет зеленый или серый цвет. Гной может выпотевать на поверхность аппендикса, приобретая вид мутной инфицированной жидкости. При исследовании тканей аппендикса под микроскопом со всех слоях присутствует лейкоцитарная инфильтрация.
В некоторых случаях возможно формирование эмпиемы аппендикса. Патоморфологические признаки аппендицита при развитии эмпиемы заключаются в закупоривании просвета аппендикса каловым камнем или рубцовыми тканями. При этом червеобразный отросток вздут и напряжен, в нем определяется положительный симптом флюктуации.
Флегмонозный аппендицит, как правило, развивается спустя несколько часов после катарального. Признаки аппендицита при переходе в флегмонозную форму можно заметить при увеличении интенсивности болей в животе. Сначала пациент ощущает слабость, тошноту, боль в животе, которая не имеет четкой локализации. Позже боль концентрируется в правой подвздошной области и четко ощущается там.
При флегмонозном аппендиците больной ощущает интоксикацию – повышение температуры до 38-38,5 0 С, снижение аппетита, головная боль, слабость и тошнота, тахикардия, а также присутствуют признаки нарушения функции пищеварительной системы — понос или запор, метеоризм, сухость и налет на языке. Общий анализ крови показывает лейкоцитоз с резким сдвигом формулы влево. При этом боль может сначала быть не интенсивной, и не вызывать волнения на протяжении суток.
Наличие положительных брюшных симптомов — один из признаков аппендицита:
- Напряжение мышц брюшины в области локализации боли.
- Отставание правой подвздошной области в процессе акте дыхания.
- Положительный симптом Щеткина – Блюмберга.
- Симптом Воскресенского — при скольжении руки от ребер до паха у больного усиливается боль.
- Симптом Ситковского — усиление боли при попытке лечь на левый бок.
- Положительный симптом Ровзинга и Бартомье — Михельсона.
При несвоевременном проведении лечения флегмонозного аппендицита он может иметь такие осложнения:
- Прорыв аппендикса с развитием перитонита.
- Кишечная непроходимость.
- Развитие тромбофлебита подвздошных или тазовых вен.
- Образование аппендикулярного абсцесса или инфильтрата.
- Гнойное воспаление или тромбоз вен печени.
- Развитие абдоминального абсцесса.
Ранняя диагностика аппендицита сможет предотвратить все опасные последствия и сберечь здоровье пациентов. Будьте осторожны с болями в животе и не теряйте времени при развитии первых признаков аппендицита.
источник
Аппендицит – самое распространенное хирургическое заболевание органов пищеварения, и одно из самых опасных. Опасность заболевания заключается, прежде всего, в его скоротечности и неизбежности появления серьезных, угрожающих жизни осложнений. Вероятность столкнуться с острым аппендицитом в течение жизни довольно высока. Он диагностируется у 5-10% людей.
Аппендицит может возникнуть в любом возрасте и у людей любого пола. Однако статистика показывает, что чаще всего он воспаляется у людей в возрасте 5-40 лет. Среди заболевших в возрасте 20-40 лет в два раза больше женщин, чем мужчин, в то время как среди больных в возрасте до 20 лет преобладают мужчины. Женщины в целом болеют несколько чаще мужчин. После 40 лет вероятность возникновения заболевания значительно уменьшается, но не становится нулевой. Поэтому аппендицит может встретиться и у пожилых людей. Также аппендицит изредка диагностируют и у детей младше 5 лет.
Аппендицитом называют воспаление червеобразного отростка – аппендикса, расположенного в нижней части кишечника. В нормальном состоянии аппендикс – это небольшая трубочка диаметром в 7-10 мм и длиной в 50-150 мм. Она ответвляется от слепой кишки, при этом постепенно сужаясь, и не имеет сквозного прохода.
Функции аппендикса точно не выяснены. Раньше аппендикс рассматривался как простой рудимент, заимствованный человеком у его далеких животных предков с травоядным рационом и ныне функционально бесполезный. Теперь есть серьезные основания полагать, что он играет важную роль в эндокринных и иммунных процессах, а также в формировании микрофлоры кишечника. Доказано, что люди с удаленным аппендиксом имеют проблемы с достаточным количеством полезных микроорганизмов в кишечнике. Однако все же аппендикс не относится к числу жизненно важных органов, без которых организм не может существовать.
Как правило воспаление аппендикса носит острый характер. В результате болезни в отростке скапливается гной, который не может свободно выйти наружу из-за узости отростка. Аппендикс увеличивается в размерах и становится болезненным. В конечном итоге это приводит к разрыву стенки аппендикса и выходом гноя наружу. Это, в свою очередь, влечет за собой острый перитонит (воспаление брюшины), сепсис или абсцессы в брюшной полости, которые с высокой степени вероятности могут привести к летальному исходу. Самым тяжелым осложнением является пилефлебит – приводящее к тяжелому поражению печени воспаление воротной вены, летальность при котором особенно высока.
Болезнь протекает очень быстро и обычно длится не более 2-4 дней, редко более недели. Случаи самопроизвольного излечения острого аппендицита нечасты. Иногда вокруг пораженного аппендикса может образоваться защитный инфильтрат из окружающих тканей, однако это образование тоже может привести к абсцессу. Поэтому болезнь требует врачебного вмешательства и оперативного лечения. При своевременном лечении заболевания прогноз благоприятный.
Изредка встречается и хронический аппендицит, характеризующийся то появляющимися, то снова отступающими симптомами, обычными для острого аппендицита. Частота возникновения этого состояния примерно в 100 раз реже, чем у острого. Как правило, она не требует оперативного лечения.
Острый аппендицит делится на простой (катаральный) и деструктивный, чреватый осложнениями. Без соответствующего лечения простой аппендицит почти всегда переходит в деструктивный.
Основные стадии развития аппендицита:
- Катаральная
- Флегмонозная
- Гангренозная
- Перфоративная
Причины возникновения аппендицита у взрослых до сих пор точно не установлены. Однако ученые сходятся в том, что не существует одной-единственной причины аппендицита, общей для всех пациентов. У каждого больного причина может быть своей собственной. В большинстве случаев аппендицит вызывается закупоркой входа червеобразного отростка в прямую кишку. Причины закупорки могут быть разными – например, попадание в отросток каловых камней или инородных тел. Она может быть вызвана и сдавливанием верхней части отростка из-за спаечных процессов, являющихся следствием холецистита или энтерита.
Также большую роль в возникновении аппендицита играют бактерии – энтерококки, стрептококки, стафилококки и кишечная палочка. Чаще всего имеет место сочетание обоих этих факторов. Застой содержимого отростка приводит к ослаблению его внутреннего иммунитета и внедрению болезнетворных бактерий в слизистую оболочку. Также существует теория, согласно которой основная причина аппендицита – спазм сосудов, питающих червеобразный отросток кровью. Еще одна возможная причина – травмы области живота, повлекшие за собой повреждение или перемещение отростка.
К факторам, способствующим заболеванию, следует отнести склонность к запорам, плохую перистальтику кишечника, недостаток растительных волокон в пище, переедание, многие инфекционные заболевания желудочно-кишечного тракта, наличие паразитов. На появление болезни могут влиять и наследственные факторы, а также снижение иммунитета из-за вредных привычек, стрессов, недостатка витаминов и микроэлементов.
Также отмечена повышенная частота возникновения аппендицита у беременных женщин – из-за смещения отростка, вызванного увеличением размеров матки. В случае некоторых заболеваний матки возможно перенос с нее очага воспаления на аппендикс.
Для ранней диагностики аппендицита симптомы имеют важнейшее значение. Их знание позволяет отсечь прочие заболевания ЖКТ, не имеющие отношения к воспалению аппендикса.
Основные признаки аппендицита у взрослых включают:
- Острую боль в животе, в том числе и при надавливании
- Повышение температуры
- Тошноту
- Рвоту
Первые симптомы и признаки острого аппендицита не всегда позволяют однозначно идентифицировать это заболевание. Первоначально болезнь может маскироваться под другую, не столь опасную, и человек может принять приступ аппендицита за почечные колики или гастрит.
Главный симптом аппендицита – постоянные острые боли в области живота. Как правило, резкая боль появляется неожиданно, чаще всего ночью или утром. В катаральной стадии боль сначала разлита по всему животу или появляется в его верхней части (в эпигастральной области). Но затем боль концентрируется в правой нижней части живота, ниже пупка и чуть выше бедра (в подвздошной области).
Процесс перемещения очага боли носит название симптома Кохера и является одним из главных определяющих признаков болезни. В большинстве случаев он свидетельствует именно об аппендиците, а не о каком-либо другом заболевании желудочно-кишечного тракта. Этот процесс происходит в течение нескольких часов после начала болезни. Характер болей со временем также меняется, они усиливаются, становятся пульсирующими и ноющими. Боль усиливается при смехе и кашле, глубоком вдохе, немного стихает при повороте на правый бок или в положении, когда ноги подогнуты к животу. Боль может также иррадировать в правую ногу и ощущаться при ходьбе. При надавливании на подвздошную область боль обычно почти не ощущается, однако если резко отпустить живот, то появляется сильная боль. Отмечается напряженность брюшной стенки.
С развитием заболевания боль может на некоторое время утихнуть. Но это свидетельствует не об излечении, а лишь о некрозе тканей стенки отростка, в том числе и его нервных окончаний. Однако надавливание на подвздошную область по-прежнему чрезвычайно болезненно. После этой стадии обычно происходит перфорация стенки, гной растекается по брюшине и боль возвращается, усиленная во много раз.
Следует иметь в виду, что иногда аппендикс может быть расположен слева, поэтому в таком случае болеть будет левая часть живота. В некоторых случаях боли могут ощущаться в правом подреберье, в области лобка, таза, поясницы.
Симптомы аппендицита у взрослых также включают расстройства желудочно-кишечного тракта. Прежде всего, это тошнота. Иногда могут отмечаться рвота и понос, не приносящие облегчения. Однако диарея при аппендиците характерна, прежде всего, для детей, у взрослых она встречается реже. Также отмечаются задержка стула, ощущение сухости во рту. При нестандартном положении отростка может появиться задержка мочеиспускания (дизурия). Часто отмечается тахикардия – до 90-100 ударов в минуту.
В начальной фазе заболевания температура повышается незначительно – до +37-38 ºС. Впоследствии температура может даже падать до нормальной, однако в заключительной стадии, предшествующей прорыву гноя наружу, она опять повышается до высоких показателей – +39-40 ºС. При этом боли существенно усиливаются.
В случае появления аппендицита у пожилых людей его симптомы могут быть стерты и незаметны вплоть до перехода заболевания в деструктивную стадию. Боли могут носить тупой характер, тошнота быть незначительной, а такая особенность, как повышенная температура, может вообще отсутствовать. Однако это не значит, что аппендицит протекает у пожилых людей легче. Наоборот, в пожилом возрасте гораздо чаще наблюдаются осложнения аппендицита.
Затруднена диагностика аппендицита и у маленьких детей (до 5 лет). Это связано с тем, что признаки аппендицита у взрослых обычно выражено четче, чем у детей. Иногда аппендицит у ребенка маскируется под простое расстройство желудка. Боли часто не локализованы в подвздошной области, да и порой ребенок не может объяснить где именно у него болит живот. В этом случае следует ориентироваться на такие признаки, как повышение температуры до +38 ºС, обложенность языка, диарею. Однако все эти симптомы могут появляться и при других заболеваниях, поэтому ребенка необходимо показать специалисту.
Фото: plenoy m/Shutterstock.com
Также существует несколько форм атипичного аппендицита, при котором симптомы могут отличаться от стандартных.
- Эмипиема. Форма аппендицита с медленным развитием, при котором симптом Кохера отсутствует, а боль сразу появляется в подвздошной области.
- Ретроцекальный аппендицит. Характеризуется слабыми признаками воспаления брюшины, жидким стулом. Боли часто ощущаются в области поясницы и иррадируют в область бедра.
- Левосторонний аппендицит. Имеет классическую клиническую картину, однако боли ощущаются в левой подвздошной области.
- Тазовый аппендицит. Больше характерен для женщин. Отмечается слабое повышение температуры, дизурия, боль иррадирует в область пупка.
При малейшем подозрении на аппендицит следует вызвать врача. Основанием для обращения к врачу являются любые постоянные боли в области живота, не проходящие в течение 6 часов. До осмотра врача не следует принимать слабительные, антибиотики или прочие желудочно-кишечные препараты, и особенно анальгетики, так как все эти лекарства могут смазать клиническую картину и затруднить постановку диагноза. Также запрещена установка грелки на правую часть живота, поскольку внешний источник тепла способен ускорить развитие болезни. Показан постельный режим. Следует воздержаться от приема пищи. При приходе врача необходимо рассказать ему про все симптомы, о том, как болит живот, и позволить ему провести осмотр.
Для диагностики используется в первую очередь визуальный осмотр и пальпация. Основными симптомами являются напряженный живот, болезненность в правой нижней его части. Однако эти методы не всегда надежны. Используются также такие методы диагностики, как УЗИ, МРТ и компьютерная томография, анализы крови и мочи. При просмотре анализа крови основное внимание обращают на повышенный уровень лейкоцитов в крови (лейкоцитоз). Может проводиться также диагностическое лапароскопическое обследование через отверстие в стенке живота.
Следует учесть, что распознавание недуга может быть затруднено, поскольку симптомы острого аппендицита во многом сходны с другими заболеваниями желудочно-кишечного тракта. К ним относятся острый гастроэнтерит, панкреатит, язва (особенно в случае ее прободения), кишечные или почечные колики, воспалительные процессы матки, растяжение или разрыв мышц живота. Поэтому важно дифференцировать аппендицит от других заболеваний, которые в большинстве не требуют срочного оперативного вмешательства.
Аппендицит обычно лечится хирургическим методом. Он состоит в удалении аппендикса (операции аппендэктомии). В некоторых случаях ему может предшествовать терапия при помощи антибиотиков. Иногда возможно и консервативное лечение, без удаления отростка – в этом случае назначают антибиотики. Как правило, к нему прибегают в том случае, если есть какие-то противопоказания к операции.
Операция по удалению отростка проводится либо традиционным путем, при помощи открытого разреза, либо лапароскопическим методом. Первые 12 часов после операции следует соблюдать постельный режим и избегать приема пищи. В восстановительный период также возможна терапия последствий заболевания при помощи антибиотиков. Длительность восстановительного периода зависит от того, на какой стадии болезни была проведена операция и обычно составляет 1-2 недели.
источник
Воспаление аппендикса является довольно распространенным заболеванием. В большинстве случаев операция по удалению аппендицита происходит довольно безопасно и без осложнений, но бывают исключения. Если вовремя не диагностировать заболевание, оно может превратиться в серьезные патологии и нанести непоправимый вред организму. Поэтому необходимо научиться различать аппендицит. Нужно знать, какие симптомы при аппендиците могут проявляться, для того чтобы вовремя от него избавиться.
Аппендицит сам по себе является опасной болезнью, так как сопровождается сильными болевыми ощущениями и требует хирургического вмешательства. Кроме того, если не сделать операцию, осложнения могут быть опасны не только для здоровья, но и для жизни человека. При диагностировании острого аппендицита необходимо провести больному операцию. Иногда после перенесенного острого аппендицита у больного может проявиться хроническая форма этого заболевания.
Если во время воспаления не был ограничен инфильтрат, то процесс может пойти дальше. Вместе с воспалением появляется нагноение, а это является показанием к операции. При отказе от хирургического вмешательства воспаление прогрессирует и вызывает тем самым новые болезни, излечить которые намного сложнее. Сначала человек болеет местным перитонитом, потом развитым. Последняя стадия перитонита провоцирует непосредственную смерть пациента.
Перитонит – это очень тяжелое заболевание, во время протекания которого воспаляется вся брюшина. Из латыни peritoneum – это брюшная оболочка, обволакивающая все органы. Она укрывает переднюю стенку брюшины со всех сторон, а также все внутренние органы, располагающиеся в области живота. Если человек болеет перитонитом, то происходит тяжелая интоксикация организма, что весьма тяжело переносится в любом возрасте.
Не только взрослые, но и дети часто страдают от такого коварного заболевания, как аппендицит. Симптомы у подростков мало чем отличаются от признаков этого заболевания у детей. Воспаление у ребенка прогрессирует значительно быстрее, что может привести к возникновению перитонита. Признаки аппендицита в раннем возрасте немного отличны от симптомов этого заболевания у взрослых, что объясняют анатомические особенности организма ребенка. Чаще всего болезни подвержены дети в возрасте 9-12 лет. Сложность данной болезни в раннем возрасте объяснятся тем, что симптомы аппендицита у детей обнаружить непросто.
Симптомы детского аппендицита зависят от нескольких факторов: стадии заболевания, расположения отростка и возраста ребенка. Опасное заболевание в ряде случаев можно принять за расстройство пищеварения, поэтому очень важно уметь его распознавать. «Маскирование» воспаления под другие болезни опасно из-за неправильной тактики лечения. Исходя из этого при любых болях в области живота у детей необходима квалифицированная консультация.
Первые симптомы аппендицита – это болевые ощущения и тошнота. Общая воспалительная реакция провоцирует обезвоживание и повышение температуры. Рвота и тошнота также могут сопровождать аппендицит. Симптомы такого характера возникают чаще у пациентов детского возраста. В поведении ребенка можно заметить слабость, апатию, вялость или беспокойство и плаксивость. При обнаружении подобных симптомов нельзя давать ребенку слабительные и болеутоляющие средства, прикладывать грелку или ставить клизму. Эти действия могут лишь усугубить положение и затруднить постановку диагноза. Кормить его также нельзя, можно только дать стакан подслащенной воды. Если же боли в животе становятся невыносимыми и начинается сильная рвота, то нужно сразу же вызывать «скорую помощь».
Симптомы заболевания при беременности на ранних сроках почти не отличаются от общих симптомов. Из-за ослабленного состояния защитных сил организма беременной женщины характер клинической картины аппендицита носит стертый характер. На поздних сроках беременности состояние заболевания зависит во многом от расположения аппендикса и от произошедших в нем изменений.
Болевые ощущения в животе беременной женщины носят более умеренный характер, чем при обычном протекании заболевания. Симптомы аппендицита у женщин в положении могут проявляться в увеличении частоты пульса, повышенной температуре тела, рвоте, затрудненном дыхании.
От того, насколько качественной и своевременной будет диагностика аппендицита, зависит дальнейшее состояние матери и плода. Беременные женщины часто связывают болезненные ощущения в животе с угрозами для ребенка и, занимаясь самолечением, тем самым осложняют течение воспаления аппендикса.
Типичная картина острого аппендицита не предусматривает осложнений в диагностике на ранних сроках. Разве что ненормальное расположение отростка может стать помехой для того, чтобы обнаружить аппендицит. При беременности симптомы иногда отсутствуют или выражены плохо потому, что передняя брюшная стенка растянута, отросток не контактирует с брюшиной из-за увеличенной беременной матки. Типичная локализация болей может смещаться, так как отросток меняет свое расположение к концу беременности.
Очень важно следить за сопоставлением частоты пульса и количества лейкоцитов у беременных, ведь нарушения могут говорить о деструктивных процессах даже при нормальной температуре. Диагностику заболевания проводят с помощью лапароскопии, позволяющей обнаружить аппендицит у 93% беременных. Своевременная диагностика поможет избежать осложнений и предотвратить оперативное вмешательство.
Основную причину появления аппендицита можно обнаружить, учитывая два фактора: инфекционный и механический. В случае механического закупоривается просвет, который соединяет аппендикс и слепую кишку. Закупорка может быть вызвана спазмом червеобразного отростка или инородным телом, которое может попасть из кишечника. В некоторых случаях аппендикс закупоривается каловыми массами, которые превращаются в камень после того, как попали в отросток. У детей аппендицит часто провоцируется инородными телами, например, мелкими деталями от игрушек, которые проглотил ребенок. Просвет может воспалиться и в результате накопления семян, ягодных или фруктовых косточек. Закупорка аппендикса может быть вызвана и воспалением кровеносных сосудов (васкулитом).
Механическая блокада червеобразного отростка провоцирует нарушение кровообращения в его стенке, скапливание в просвете слизи, снижение локального иммунитета. В результате этого микроорганизмы начинают размножаться чрезмерно и проникают внутрь слизистой оболочки аппендикса. Увеличение размера аппендикса грозит тромбозом сосудов и некрозом стенки.
Причиной возникновения аппендицита могут быть также инфекционные заболевания различного характера. Благоприятная обстановка для развития заболевания создается склонностью организма к запорам, которые позитивно влияют на размножение патогенной флоры.
Проблемы с червеобразным отростком могут появиться и во время беременности, в результате перестройки иммунной системы или смещения аппендикса из-за увеличения матки. Во время беременности несколько сложнее распознать аппендицит на фоне общей клинической картины.
Начальная стадия острой формы аппендицита отличается типичными жалобами больных на возникновение чувства дискомфорта в области желудочно-кишечного тракта. Дефекация или выход газов облегчают состояние на некоторое время. На протяжении нескольких часов усиливается болевой синдром. Жгучая боль давящего или распирающего характера сменяется приступами колик и ноющими ощущениями. Болевые ощущения позволяют определить, с какой стороны аппендицит. Симптомы заболевания усиливаются из-за резкого физического движения, глубокого вдоха или при попытке кашлянуть. Чтобы спастись от дискомфорта, часто больные ложатся на правый бок, сгибают ноги в коленях и подтягивают их к животу.
У пациентов, имеющих подозрения на аппендицит, признаки, симптомы могут говорить о том, как расположен червеобразный отросток:
Болевые ощущения в области:
В 90% случаев аппендицит диагностируется, когда у пациента появляется боль справа внизу живота. Если у больного простой острый аппендицит, симптомы проявляются более умеренно. При развитии воспаления червеобразного отростка тревожат боли ярко выраженного, нестерпимого характера. Симптомы аппендицита у мужчин в зрелом возрасте отличаются более сложным характером протекания заболевания.
При типичном протекании заболевания боль в другие отделы живота и в другие органы не отдает. Исключением являются случаи расположения воспаленного отростка нестандартно.
Традиционная медицина рассматривает симптомы воспаления аппендицита в такой последовательности:
- сначала около пупка появляются болезненные ощущения;
- потом наблюдается потеря аппетита, тошнота и рвота;
- пальцевое обследование живота внизу справа вызывает болевые ощущения;
- повышается температура;
- развивается лейкоцитоз.
Появление рвотного рефлекса до того, как проявились боли в животе, ставит под сомнение диагноз «острый аппендицит». Симптомы, которые проявляются в отказе от пищи при аппендиците наблюдаются в 90% случаев. Данная последовательность не всегда оправдывается. Она зависит от возраста и состояния больного, а также от того, как протекает аппендицит. Симптомы у взрослых и детей в некоторых моментах отличаются и требуют особого подхода.
Для того чтобы диагностировать аппендицит, хирург в первую очередь ощупывает месторасположение отростка, проводит пальпацию. Обнаружение врачом небольшого уплотнения, при надавливании на которое пациент чувствует боль, говорит о том, что, скорее всего, это острый аппендицит. С целью опровержения или подтверждения вероятности воспаления червеобразного отростка у ребенка можно провести такую же процедуру дома до того, как приедет врач. Диагностировать острый аппендицит, используя один точный метод, на сегодня нет возможности. Сложности в диагностике данного заболевания возникают из-за того, что червеобразный отросток очень подвижный, а симптомы аппендицита имеют много сходств с симптомами заболеваний другого характера.
Если уровень лейкоцитов умеренно повышенный, то можно говорить о наличии в организме воспалительного процесса, в том числе воспаления аппендикса. Для того чтобы определить уровень лейкоцитов, осуществляется клинический анализ крови. Тем не менее, часто лейкоцитоз сигнализирует и о многих других заболеваниях. Иногда с целью диагностики аппендицита проводят клинический анализ мочи. Он также не столь эффективен, так как эритроциты, лейкоциты и бактерии в моче пациента могут быть признаком и других патологий. Обязательным диагностическим мероприятием при подозрении на воспаление аппендикса является обследование аппаратом УЗД, но и оно способно обнаружить заболевание лишь у каждого второго больного. Кроме вышеперечисленных, существуют и другие методы исследования. Среди наиболее применяемых методик: лапароскопия, компьютерная томография, рентгеновская диагностика брюшной полости.
Удалить червеобразный отросток на сегодняшнее время можно двумя способами. Традиционную операцию, аппендэктомию, выполняют через разрез, а эндоскопическую – под контролем телевизора через проколы.
В первом случае выполняется разрез над областью расположения червеобразного отростка. Нормальная длина разреза до 10 сантиметров. Хирург должен осмотреть аппендикс, который обычно располагается справа внизу живота. Осмотрев червеобразный отросток и убедившись, что другие патологии в этой области отсутствуют, врач его удаляет. Сам отросток и его брыжейку перерезают. При наличии абсцесса аппендикс сушат, используя резиновые трубки, через разрез выводят его и потом зашивают.
Современные технологии позволяют более комфортно удалить аппендикс с помощью лапароскопа. Устройство являет собой тонкую оптическую систему, которая соединена с видеокамерой. Благодаря этому хирург через маленький прокол может осмотреть внутренность живота. Если подозрение на аппендицит подтверждается, то с помощью специальных инструментов воспаленный аппендикс удаляют. Лапароскопия позволяет уменьшить послеоперационную боль, почти не оставляет следов. Еще одним преимуществом данной методики есть то, что она позволяет хирургу точно поставить диагноз.
После проведения операции пациентов с неперфорированным аппендиксом на следующий день выписывают. Те, у которых был разорван червеобразный отросток, остаются в больнице до полного выздоровления. При развитии перитонита им вводят внутривенно антибиотики для борьбы с инфекцией.
В ряде случаев жалобы пациента на воспаление аппендикса не подтверждаются. Но и в этом случае он удаляется, так как незначительные боли могут быть первыми симптомами аппендицита.
В зависимости от того, где локализован аппендикс, воспалительный процесс может привести к поражению других внутренних органов, расположенных в брюшной полости. Последствиями для беременной женщины могут быть: пиелонефрит, самопроизвольный аборт, преждевременная отслойка плаценты, кишечная непроходимость, преждевременные роды. Очень важно отличить именно аппендицит. Симптомы других осложнений, которые могут возникнуть при беременности, имеют подобные признаки. Среди таких осложнений и заболеваний внематочная беременность, панкреатит, почечная колика, ранний токсикоз и другие.
На поздних сроках труднее отличить аппендицит. Симптомы, сходные с воспалением отростка, могут быть при правостороннем пиелонефрите или холецистите. Внимание стоит обратить на первую стадию заболевания. Острый аппендицит начинается болями, повышенной температурой, рвотой, пиелонефрит начинается ознобом, лихорадкой. Острый холецистит диагностировать можно только при лапароскопии. Если у беременных симптом Щеткина-Блюмберга положительный, то это может говорить о воспалении матки.
При наличии аппендицита должен быть отрицательным симптом Пастернацкого. Также проводится исследование мочи. Влагалищное исследование стоит провести до 13-й недели беременности. Хромоцистоскопию проводят для диагностики почечной колики. В некоторых случаях правильно определить проблему поможет ультразвуковое исследование. Также важно помнить, что симптомы, боли аппендицита могут сочетаться с другими заболеваниями, что существенно ухудшит состояние пациентки и осложнит правильную постановку диагноза.
Спайки занимают особое место среди последствий аппендицита. Вследствие операции повреждаются мягкие ткани и могут образоваться внутренние рубцы, которые склеивают органы и ткани, нарушая их естественную подвижность и нормальное функционирование.
Симптомы спаек после аппендицита выдают себя периодическими болевыми ощущениями. В области бывшего отростка у пациентов наблюдаются тянущие боли, которые возникают при резком движении или физических нагрузках. В ряде случаев нежелательные новообразования могут вызвать серьезные последствия. Они провоцируют расстройства желудочно-кишечного тракта, такие как частые запоры, нарушения функций желчевыводящих путей и кишечника. Женщинам спаечный процесс может грозить бесплодием.
Довольно непросто обнаружить спайки после аппендицита. Симптомы дают о себе знать, когда есть уже угроза здоровью. Аппарат ультразвуковой диагностики спаек не распознает. Для их выявления используют лапароскопию. Эта малоинвазивная процедура предусматривает введение миниатюрной видеокамеры, которая показывает на экране монитора изображение внутренних органов. В этой ситуации обязательно нужен общий наркоз.
Избежать оперативного вмешательства с целью обнаружения спаек можно в остеопатическом центре. Профессиональные остеопаты с максимальной точностью ответят на все вопросы и помогут пациенту без оперативного вмешательства.
Очень сложно диагностировать хронический аппендицит. Симптомы его слабо выражены и напоминают другие заболевания. Заболевание может быть первичное или вторичное. Возникает, как правило, после приступа острой формы этой болезни. Во время протекания первичного хронического аппендицита появляется вялотекущее нагноение червеобразного отростка. Может возникнуть острый приступ аппендицита, симптомы которого грозят развитием перитонита. Возникновение вторичного хронического аппендицита имеет место после перенесения перитонита или острого аппендицита без операции. Это вызвано рубцами, образовавшимися после заживления язв в кишке. Рубцы блокируют кровеносные сосуды и препятствуют нормальному оттоку слизи.
Заболевание можно распознать по временному обострению постоянной тупой боли в правой части живота. Такие первоначальные признаки могут беспокоить больного человека на протяжении нескольких месяцев. При физических нагрузках боль усиливается, сопровождаясь нарушением пищеварения и периодической тошнотой. Температура в большинстве случаев остается нормальная. Из-за отличия симптомов хронического воспаления аппендикса из классической формой его часто принимают за другое заболевание органов малого таза и брюшной полости.
Правильная диагностика хронического аппендицита требует прохождения развернутого медицинского обследования. Состоит оно из рентгена брюшной полости, ультразвукового исследования внутренних органов, анализов мочи и крови, лапароскопии и компьютерной томографии органов брюшной полости и малого таза. С помощью комплексного обследования можно, кроме воспаления аппендикса, диагностировать и другие заболевания, у которых похожи на аппендицит симптомы. Лечение хронической формы протекания болезни заключается в удалении воспаленного червеобразного отростка.
источник

