Основным симптомом аппендицита является боль, носящая разнообразный характер. Она может возникать внезапно, наблюдаться в области пупка, пояснице, в правой нижней половине живота и эпигастральной области. Боль в большинстве случаев появляется острая, реже тянущая и схваткообразная. Усиливается она при кашле и при напряжении передней брюшной стенки во время ходьбы и подъемов. Возникают неприятные ощущения преимущественно утром и ближе к вечеру.
Отсутствие аппетита, жидкий стул, тошнота, рвота – все это относится к самым распространенным причинам возникновения аппендицита. Нередко они могут сопровождаться болезненным и частым мочеиспусканием. Это возникает вследствие того, что заболевание прогрессирует. Воспаления начали переходить на мочевой пузырь и мочеточник.
Для того, чтобы снизить болевые ощущения можно принять спазмолитический препарат. Однако нельзя выпивать более 2-х таблеток. Допустимо только однократное употребление. Нельзя для снижения боли делать холодные компрессы на живот и использовать грелки. Все это приведет только к усилению воспаления.
Нарастание слабости и недомогания – это также симптомы аппендицита. Их отмечают больные, когда в червеобразном отростке наблюдаются сильные воспалительные процессы. Наряду с такими симптомами может присутствовать высокая температура с ознобом. Как правило, сбить ее обычными медикаментами не удается.
Неправильная походка тоже является симптомом аппендицита. Больные при ходьбе сгибаются в правую сторону, а рукой придерживают живот, тем самым предохраняя его от сотрясений и уменьшая боль. При глубоком вдохе они отмечают резкие боли в надлобковой области, которые носят кратковременный характер.
Изменение цвета кожных покров – это еще один основной симптом аппендицита. Наряду с этим у больного может отмечаться слабый пульс и низкие показатели артериального давления. При нажатии на живот пальцем возникает локализованная болезненность, а мышцы сильно напрягаются.
Обнаружив у себя один или несколько симптомов аппендицита, как можно скорее обратитесь к врачу. Необходимо пройти тщательное обследование для того чтобы подтвердить наличие такого заболевания. На основе его результатов будет ясно, требуется ли оперативное вмешательство, либо причина кроется не в наличии аппендицита, а в чем-то другом.
Аппендикс играет весомую роль в иммунообразовании, но не выполняет жизненно важной функции. В большинстве случаев аппендицит возникает после придавления грыжи, сопровождаясь сильной болью в брюшной полости. После этого заболевшему обязательно требуется медицинская помощь в виде хирургического вмешательства. А если судить по возрастным категориям, то люди от 9 и до 35 лет чаще всего болеют данным недугом.
У большинства заболевших аппендицит не проходит бесследно, они чувствуют тошноту, боли в животе, а именно в нижней части правого бока. Боли могут быть не только в боку, но и возле пупка, после чего возникает рвота.
После истечения определенного времени, боли в животе могут прекращаться на некоторое время. Если доктор диагностировал заболевание, то при нажатии на больное место, боль может исчезать или немного повышаться, а после отпускания руки живот сильно начинает болеть, повышается температура до 39 градусов.
Если аппендицит возникает у детей на первом году жизни, то боль может быть не только конкретно в правом боку, а разливаться по всему животу. А если аппендицитом заболел пожилой человек или беременная женщина, то боль будет намного меньше, а при хирургическом вмешательстве не столь ощутима.
Причины аппендицита могут быть совершенно разными, но всё приводит к закупорке просвета на аппендиксе. Этому могут посодействовать различные мелкие предметы, которые попадают в организм, каловые массы, опухоли, паразиты и так далее.
Если просвет в аппендиците будет закупорен, то сильное скопление слизи будет мешать его работе, что приведет к воспалению слизистой оболочки.
При данной болезни нужно сразу обращаться к врачу, потому что разрыв аппендикса, если его вовремя не оперировать, приведет к серьёзным последствиям и иным болезням. Например:перитонит.
Симптомы и признаки аппендицита у взрослых заметно отличаются от детских. В основном взрослые люди сначала жалуются на болевые ощущения в левой стороне тела (в области подвздошной кости), а затем справа к низу живота. Врачи не советуют ориентироваться только на этот признак, поскольку у всех людей воспаление аппендикса проявляется по-разному.
К примеру, одни люди могут испытывать первоначальную боль в области пупка, а другие – в любой другой области тела. Это объясняется индивидуальным расположением червеобразного отростка слепой кишки: у каждого человека он формируется с небольшими смещениями в ту или иную сторону.
Одним из постоянных признаков воспаленного аппендикса являются болезненные ощущения, усиливающиеся при кашле или смене положения тела. В основном человек с приступом аппендицита вынужден принимать определенное положение своего тела – позу эмбриона (с подогнутыми под живот ногами).
Боль заставляет брюшную стенку постоянно напрягаться. Нажатие на нее также вызывает определенные болевые ощущения. Из-за широкого спектра распространения боли пациенты зачастую не могут точно указать, где у них болит. Нередко приступ аппендицита сопровождается тошнотой, рвотой и запорами. Температура тела при этом достигает 38оС.
Аппендицит можно диагностировать самостоятельно. Для этого на низ живота справа нужно довольно сильно и резко надавить пальцами, а затем резко отпустить. При надавливании боль не ощущается, она наступает сразу после него.
Особенность проявления аппендицита у детей заключается в наиболее быстром нарастании у них воспалительных процессов, нежели у взрослых. Симптоматика воспаления червеобразного придатка слепой кишки у детей выражена более ярко, но поставить точный диагноз врачам бывает очень трудно, поскольку зачастую ребенок не может точно сказать, где у него именно болит.
Пик детского аппендицита чаще всего выпадает на период с 2-х до 4-х лет и с 7-ми до 9-ти лет. В разном детском возрасте признаки и симптоматика аппендицита имеют свои особенности. Например, дети до 5 лет не могут определить точное месторасположение боли, вместо этого они сворачиваются в позу эмбриона и начинают громко плакать, еще больше провоцируя болевые ощущения.
Дети не дают взрослым дотронуться до своих животов, что свидетельствует о локализации боли именно в этом месте. Кроме того, ребенок испытывает неимоверную жажду, постоянно прося воды. Температура тела при этом повышается, начинается приступ лихорадки. Врачей в этом случае следует вызывать как можно скорее.
Воспаленный аппендикс опасен своей молниеносной динамикой! Поэтому при появлении первых признаков и симптомов, а также при малейшем подозрении на аппендицит нужно скорее вызывать врачей. Это касается как детей, так и взрослых.
Дети подросткового возраста испытывают те же признаки и симптомы аппендицита, что и взрослые люди, но в большинстве случаев боли возникают не в области живота, а в прямой кишке, со стороны спины или позвоночника и в боку. Девочки-подростки нередко путают боль, вызванную приступом аппендицита, с нарушениями в женском здоровье (менструальная боль).
источник
С такой проблемой, как воспаление аппендикса может столкнуться любой человек, но симптомы аппендицита во всех случаях разные. В зависимости от анатомических особенностей и вида патологических изменений в червеобразном отростке они могут быть выражены в большей или меньшей степени. Как же проявляется заболевание? Как не допустить возникновения угрозы жизни?
Наиболее выраженным симптомом начала воспалительного процесса в аппендиксе является боль. Она может иметь разный характер и появляться в любое время суток, но практически всегда она возникает внезапно и застает человека врасплох, где бы он ни находился. Как правило, сначала больному сложно определить точную локализацию дискомфорта, так как у него создается впечатление, что болит весь живот. Но вскоре интенсивность боли снижается, что сопровождается ее перемещением в правую половину живота. Медики называют этот процесс симптомом Кохера.
Важно: примерно четверть всех больных первоначально связывают резко появившиеся боли в животе с проблемами в работе ЖКТ.
В части случаев боль изначально ощущается:
- в области пупка;
- сразу же в правой подвздошной области;
- в пояснице.
Тем не менее, где бы ни возникали первые симптомы, боль при аппендиците у 90% людей все равно перемещается в правую нижнюю часть живота. Однако в редких случаях у мужчин она иррадиирует в правое яичко, при этом может появиться ощущение его подтягивания. Подобное наблюдается, если червеобразный отросток расположен в нетипичном для него месте, а именно в непосредственной близости от веточек межреберного нерва, идущих к яичкам. Кроме того, в исключительных случаях боли ощущаются ближе к правому подреберью или в спине, что также может иметь место при аномальном расположении аппендикса.
Что же касается интенсивности неприятных ощущений, то зачастую они достаточно умеренные, хотя иногда пациенты все же жалуются на сильные боли. При этом появление мощных болей в самом начале заболевания может свидетельствовать о возникновение нарушений кровообращения в аппендиксе, спровоцированном тромбозом его артерии или другими причинами. По характеру боль обычно острая, но также возможно присутствие тупых, тянущих, непрерывных болей, которые быстро усиливаются и даже могут становиться схваткообразными. Именно поэтому женщины часто ошибочно попадают в гинекологический стационар с подозрением на различные патологии внутренних половых органов и только оттуда спустя некоторое время переводятся в хирургическое отделение.
Внимание! Боли при аппендиците обычно усиливаются при любых напряжениях передней брюшной стенки, в том числе при кашле, смехе, чихании, движении и т.д.
Кроме болей, симптомы аппендицита у взрослых могут заключаться в появлении:
- тахикардии;
- сухости языка;
- тошноты;
- рвоты, как правило, однократной;
- вздутия живота;
- налета на языке;
- диареи;
- учащения и болезненности мочеиспусканий.
В тяжелых случаях пациентов может одолевать слабость и чувство общего недомогания. Что интересно, температура при аппендиците редко повышается выше 37,5°С. При этом иногда отмечается разница температур при измерении в правой и левой подмышечных впадинах.
Внимание! При наличии подозрений на аппендицит стоит измерить температуру в прямой кишке. Если она на 1–1,5°С превышает показатели температуры тела, измеренной в правой подмышечной впадине, то это свидетельствует о наличии воспаления в органах нижней части живота.
Кроме того, у больных при прогрессировании воспаления из-за нарастания напряжения мышц передней брюшной стенки отмечается изменение формы живота, его симметрии, а также отставание его правой половины от левой при дыхании. Поэтому может наблюдаться некоторое смещение пупка вправо, а у мужчин нередко поднимается правое или даже оба яичка.
Как бы ни показалось странным, но хороший врач сразу же не будет пальпировать живот больного. В том, как распознать аппендицит, ему помогут наблюдения за поведением и походкой пациента и просьба покашлять. Это объясняется тем, что при развитии аппендицита пациенты обычно стремятся лечь и занять вынужденную позу на правом боку с подтянутой к животу правой ногой. Если же попросить человека встать и пройтись, то можно отметить, что при ходьбе он несколько наклоняется вправо и держит руку в области правой части живота. В то же время кашель провоцирует усиление дискомфорта, что проявляется появлением гримасы боли на лице пациента.
Важно: во время приступа аппендицита больные стремятся сохранять полную неподвижность, так как практически любое движение усиливает боли.
В ходе непосредственного осмотра врач проверяет наличие:
- Симптома Раздольского, суть которого состоит в резком усилении боли при постукивании по правой части живота.
- Болезненности при крайне осторожной пальпации живота.
- Зоны повышенной чувствительности кожи при прикосновениях в правой подвздошной области.
- Симптома Крымова, то есть появление болей при введении кончика пальца в правый паховый канал и пальпации его задней стенки.
- Симптома Думбадзе – болезненности при введении кончика пальца в пупочное кольцо.
- Симптома Вахенгейма-Редера, заключающегося в определении болезненности при ощупывании брюшины через стенки влагалища у женщин и прямой кишки у мужчин.
- Симптома Щеткина-Блюмберга, присутствие которого указывает на воспалительное раздражение брюшины. Его суть состоит в появление резкой боли, являющейся следствием осторожного надавливания рукой на брюшную стенку правой подвздошной области и быстрого ее отдергивания. Но симптом Щеткина-Блюмберга при аппендиците может отсутствовать при атипичном расположении червеобразного отростка.
- Симптома Воскресенского – появление боли справа и отсутствие слева при быстром проведении раскрытой ладонью от края ребер по поверхности передней стенки живота через натянутую рубашку.
- Симптома Ровзинга, заключающегося в возникновении боли в правой нижней части живота после фиксации рукой сигмовидной кишки и произведения легкого точка в область нисходящей ободочной кишки.
- Симптома Образцова, то есть усиление болей в животе при поднятии правой ноги. Но диагностика аппендицита этим методом крайне небезопасна, так как может спровоцировать разрыв стенок червеобразного отростка.
- Симптома Бен-Ашера – при надавливании и удержании руки в левом подреберье справа возникает дискомфорт при кашле или просто глубоком дыхании.
- Симптома Затлера, который проявляется усилением болей в правой части живота после поднимания ноги из сидячего положения.
- Симптома Бриттена, заключающегося в подтягивании правого яичка вверх при осторожной пальпации самой болезненной точки.
- Симптома Московского, то есть расширение правого зрачка.
Внимание! Ни при каких обстоятельствах нельзя самостоятельно ощупывать живот больного, поскольку это может привести к разрыву аппендикса, развитию серьезнейших осложнений и смерти.
Таким образом, воспаление червеобразного отростка сопровождается возникновением достаточно обширного количества внешних проявлений, но наиболее патогномоничными, то есть отличительными, являются входящие в так называемую триаду Дьелафуа:
- боль в правой подвздошной области;
- напряжение мышц передней брюшной стенки;
- появление повышенной чувствительности кожи в правой подвздошной области.
Именно эти признаки относятся к числу тех, на какие симптомы при аппендиците стоит обратить особое внимание. Но даже они иногда не помогают правильно поставить диагноз, в особенности представительницам слабого пола. А промедление может быть чрезвычайно опасным для их здоровья и жизни.
Ни для кого не секрет, что аппендицит может развиваться как у детей, так и у пожилых людей. Но совершенно очевидно, что у представителей разных возрастных групп характер и интенсивность симптомов воспаления будут разными. Более того, это заболевание не щадит даже беременных женщин, у которых диагностировать его сложнее всего в силу естественных изменений в организме будущей матери.
Достаточно часто аппендицит возникает у детей различного возраста, причем количество случаев его развития находится в прямо пропорциональной зависимости от возраста. Так, реже всего с этим недугом сталкиваются груднички, а вот школьники подвержены практически такому же риску попасть на стол хирурга, как и взрослые. При этом клиническая картина аппендицита у старших детей практически ничем не отличается от таковой у взрослых пациентов. Но диагностировать заболевание бывает порой нелегко, поскольку школьники часто склонны скрывать свои проблемы, а грудные дети еще неспособны о них рассказать.
У детей в возрасте от полугода до 5 лет может наблюдаться нетипичное течение заболевания. У них воспалительный процесс нередко дает о себе знать резким скачком температуры вплоть до 39,5°С, хотя точно так же температура может колебаться в границах субфебрильной. Кроме того, малыши могут вести себя беспокойно, плохо спать, наотрез отказываться от еды и т.п. из-за сильных болей в животе. Также, в отличие от признаков аппендицита у взрослых, дети часто страдают от многократной рвоты и у них могут наблюдаться симптомы банальной простуды, например, насморк. Это нередко заставляет родителей медлить с вызовом скорой помощи, списывая недомогание своего чада на ОРЗ.
Внимание! Поскольку для аппендицита характерно усиление болей при движении, больной ребенок может отказываться двигаться или во время игры присаживаться на корточки, плакать и жаловаться на боли в животе, если он уже умеет говорить.
Как правило, сила, с которой проявляются признаки аппендицита у стариков, не соответствует степени деструктивных изменений в червеобразном отростке. При этом обычно общее состояние пациентов не претерпевает никаких изменений. Поэтому достаточно часто они обращаются за медицинской помощью слишком поздно.
Признаки воспаления аппендицита у взрослых беременных женщин на протяжении 1 и 2 триместров обычно не отличаются от классических. Но на завершающих месяцах увеличенная матка сильно сдвигает практически все органы брюшной полости с их типичных мест. Поэтому червеобразный отросток может оказаться как в правом подреберье, в результате чего симптомы его воспаления легко можно спутать с холециститом, так и в центре живота и т.д. В последнем случае врачи могут заподозрить язву желудка или двенадцатиперстной кишки и другие подобные патологии.
Таким образом, при диагностике аппендицита у женщин, находящихся на поздних сроках беременности, медики могут столкнуться с серьезными трудностями и сделать ошибочные заключения. Помочь правильно установить причину болей может наличие:
- Симптома Брендо. Его суть состоит в появлении болей в правой части живота при легком надавливании на ребро матки пока женщина лежит на левом боку.
- Симптома Михельсона, заключающегося в усилении дискомфорта при повороте женщины на правый бок, хотя у обычных людей при наличии аппендицита интенсивность болей усиливается при укладывании на левый бок.
Важно: в силу особенностей расположения органов у беременных женщин, среди них наблюдается наивысший процент летальности от аппендицита, поэтому к дискомфорту в животе стоит относиться очень внимательно.
источник
Температура при аппендиците является одним из основных симптомов, которые указывают на воспалительный процесс. Единственный способ устранения признака, это проведение оперативного вмешательства по удалению червеобразного отростка. Если не начать вовремя лечение аппендицита, то заболевание может привести к смертельному исходу.
Вместе с повышением температуры больной ощущает значительное ухудшение состояния. Сопровождается симптом резкими болями в нижней части живота или по всему животу, рвотой, тошнотой, слабостью, нарушением стула и т. д. Зачастую такая патология диагностируется у женщин и мужчин с частыми запорами, сердечно-сосудистыми нарушениями, болезнями инфекционного типа, вредными привычками, врождённым сужением отверстия слепой кишки у детей.
При выявлении недуга у взрослых пациентов температура повышается до 38 градусов, при этом частота сердцебиения достигает 90 и выше ударов в минуту. А у детей этот показатель является более серьёзным, и лихорадка может достигать и 40 градусов.
Длительность проявления повышенной температуры тела у женщин, мужчин и детей зависит от степени развития осложнений после операции. Если же неприятный показатель сохраняется на протяжении недели и больше после хирургического лечения, то это может быть спровоцировано такими факторами:
- кровопотеря при операции;
- травмы при оперировании;
- инфекции внутренних или наружных швов;
- нарушение правил диеты.
Наиболее часто лихорадка диагностируется докторами именно при оказании хирургической помощи и от поражения разных органов и систем.
Температура после операции по удалению аппендицита зачастую проявляется при раневых и полостных осложнениях:
- абсцедирование;
- флегмона брюшной стенки;
- инфильтрат и абсцесс полости;
- перитонит.
Повышение температуры также может быть спровоцировано снижением иммунитета. Оперативная помощь – это довольно серьёзный стресс для организма пациента, и последующая реабилитация зависит от особенностей организма больного. В период восстановления все силы и резервы организм направляет на устранение инфекции. При сниженном уровне иммунитета у пациента начинаются воспалительные процессы, которые нужно устранять только медикаментозным образом.
Также причиной повышения температуры тела после аппендицита может выступать установка дренажа. Высокая температура будет сохраняться у пациента до тех пор, пока дренажные трубки не будут устранены. Для предотвращения инфицирования раны у больного доктора назначают антибиотики.
Для установления точного диагноза доктору нужно измерять температуру тела у больного. Это является показательным симптомом для диагностирования патологии. В первые несколько часов формирования недуга, при катаральной стадии, показатель находится на нормальной отметке, и может повышаться максимум до 37,5 градусов.
С развитием болезни в организме человека значительно увеличивается и температура. В период формирования гангренозного типа у пациента диагностируется повышение показателей до 38,4 градусов. Однако иногда у больных встречается возращение температуры к отметке 36,6, а то и ниже. На этапе появления перфоративного аппендицита показатель градусника достигает 40 градусов. В этот же момент в организме развивается перитонит.
У большинства взрослых пациентов, в первые часы формирования недуга, температура тела будет нормальной, но у детей отмечается высокая лихорадка. При прогрессировании гнойной формы аппендицита показатели термометрии могут изменяться. Такие изменения в организме ребёнка связны с ускоренными обменными процессами и функциональной незрелостью.
Повышение температуры после операции на аппендицит является нормальным симптомом на протяжении нескольких дней. Если же признак недуга продолжается больше недели, то стоит бить тревогу и использовать медикаментозное лечение. Доктора при обострении симптома обязательно назначают больным такие препараты:
- антибиотики;
- жаропонижающие;
- противовоспалительные.
Самостоятельное купирование признака запрещено, так как при неправильной дозировке можно спровоцировать развитие разных осложнений.
В первую неделю после проведения хирургической помощи пациенту нужно пребывать в стационаре. Все это время за ним ведётся врачебное наблюдение, регулярно обрабатываются раны и швы для предотвращения нагноения и воспаления.
Если же проявились какие-либо дополнительные симптомы, то перед выпиской больного их нужно полностью устранить. При необходимости, доктор может провести повторное оперативное вмешательство для выявления причин патологических изменений и их удаления.
источник
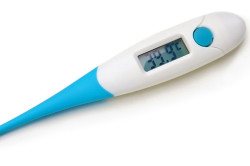
Симптоматика аппендицита многими изучена не раз. Все знают, что при появлении резкой боли справа, нужно сразу же посетить врача. Однако немногие догадываются, что кроме привычных многим признаков, можно диагностировать развитие такой серьезной патологии по температуре в заднем проходе. Ведь при аппендиците она меняет свои показатели.
Прямая кишка достаточно важный отдел кишечника. Во-первых, она представляет собой конечную часть кишечника. Во-вторых, он достаточно близко к аппендиксу, чем все остальные системы тела. И очень серьезно реагирует на какие-либо изменения, которые могут происходить в пищеварительном тракте.
Замеры такого показателя, как температура, в заднем проходе дает возможность получить довольно четкое представление о развитии и течении проблемы. Так, например, температуру в прямой кишке часто замеряют при беременности.
Температура в заднем проходе вполне способна рассказать о начавшемся аппендиците. Медики говорят, что нужно смотреть, какие показатели вы видите на градуснике. Так, например, при начавшемся воспалении в теле, цифры на градуснике подпрыгнут существенно.
Специалисты говорят, что придется провести два замера. Ведь, чтобы понять, что речь идет действительно об аппендиците, следует сравнить температуру в заднем проходе с той, что замеряется в подмышечной впадине. Согласно утверждениям медиков, если она на 10 градусов выше, чем тот показатель, который вы получили при замере подмышкой, то с максимально возможным исходом можно смело говорить, что у вас аппендицит.
Причем важно даже то, в какой подмышечной впадине вы замеряете температуру. Доказано, что при аппендиците в правой подмышке она будет выше. Это так называемый симптом Видмера.
Чтобы получить максимально корректный результат, температуру в заднем проходе необходимо мерить правильно. Так, например, рекомендуется делать это в спокойном состоянии. Поэтому обычно такие замеры производят с утра, когда только человек проснулся и не начал активно двигаться. Доказано, что любая активность тут же повышает температуру в прямой кишке на некоторое количество градусов.
Поэтому стоит подготовиться к такому ответственному делу заранее и положить на прикроватный столик градусник. Кроме того, стоит понимать, что оптимальным прибором для измерения будет ртутный вариант. Ведь электронные обычно дают определенную погрешность, которая в случае с аппендицитом может носить критичный характер.
Показатели после замера лучше записать, чтобы потом наглядно сравнить. Что касается замеров подмышкой, их также нужно делать правильно. Помните, что после еды, эмоционального события, после ношения теплой одежды, температура во впадине вполне может быть повышенной. Позвольте себе минут 15 для того, чтобы привести тело в порядок и остудить его.
Если у вас появились такие симптомы, которые указывают на аппендицит, можете подключить еще и дополнительный замер температуры в прямой кишке. Это позволит вам получить максимально полное и подробное представление о том, как себя чувствует ваш организм.
Обратите внимание, если вы ощущаете, что у вас образовались:
- Очень резкая и непроходящая боль справа в брюшной полости
- Тошнота, которая вполне может сопровождаться и рвотой
- Расстройство стула любого характера
- Повышенное газообразование
- Слабость
- Потеря работоспособности
вы можете заподозрить у себя начавшийся аппендицит и приступать к лечению. Измерьте температуру в заднем проходе, а когда приедет врач, расскажите ему о получившихся значениях. Это поможет ему точнее диагностировать, и вы не потеряете время.
В случае с аппендицитом верная постановка диагноза как можно быстрее имеет особое значение. Ведь при остром развитии проблемы счет начинает идти буквально на дни, а при наличии перитонита и вовсе на часы. И это значит, что необходимо максимально быстро и точно установить диагноз, чтобы пациент мог получать адекватное лечение. И тут будут хороши любые способы диагностики.
Медики будут вам благодарны за столь детальное соблюдение правил и дотошное отношение к своему здоровью. Не игнорируйте разные методы диагностики, которые вам доступны. И в такой ситуации вы имеете достаточно неплохой шанс обойтись небольшой операцией, а не полноценной.
Внимательно отнеситесь ко всем сигналам, которые вам подает тело. И в таком случае у вас легко получится сохранить свое здоровье.
источник
Если человек жалуется на боли в животе, врач, предположив аппендицит, непременно должен измерить температуру тела пациента. Температура при аппендиците является одним из самых важных симптомов, позволяющих диагностировать воспалительный процесс. Единственный способ лечения данного заболевания — это хирургическое вмешательство, в процессе которого червеобразный отросток удаляется. Если аппендицит удален не вовремя, это может привести к самым тяжелым последствиям, вплоть до летального исхода. Болезнь отличается разнообразными симптомами, одним из которых является повышение температуры тела. Для выяснения причин температуры при подозрении на аппендицит нужно изучить участок его расположения и симптомы болезни.
Всем известно расположение легких, сердца, почек. Установление расположения органов желудочно-кишечной системы происходит сложнее. Общая длина кишечника взрослого человека насчитывает от 4 до 5 м.
При поиске аппендикса можно ориентироваться на область пупка и живота. Если провести воображаемую полосу по горизонтали от пупка и вокруг живота и прямую по вертикали от правого грудного соска и вниз, пересечение этих двух линий и будет местом расположения аппендицита. Но воспаленный аппендикс может немного сдвигаться, поэтому в предоперационный момент хирург обязан выяснить точное расположение отростка.
- закупоривается червеобразный отросток;
- происходят дефекты в стенках кишечника и его сосудах, создающие кровавые застои, приводящие к некрозу аппендикса;
- расширяется просвет кишки.
Аппендицит может иметь острую и хроническую формы, и в большей степени ему подвержены люди со следующими диагнозами:
- частыми запорами;
- сердечно-сосудистыми болезнями;
- заболеваниями инфекционного характера (кишечным туберкулезом, амебиазом);
- вредными привычками;
- заражениями в области малого таза у мужчин;
- постоянными гинекологическими воспалениями у женщин;
- врожденными сужениями просвета слепой кишки;
- тяжелыми формами ангины.

В основном гипертермия остается умеренной. Но иногда случается резкое повышение температуры при аппендиците выше 39°С, что является сверхнормой фебрильной лихорадки (37-38° С), или резкое ее падение. Невысокая температура вовсе не говорит о легком приступе аппендицита. Известны случаи, когда при температуре 37,5°С и даже ниже наблюдалась перфорация отростка. В некоторых случаях приступ может протекать и при нормальной температуре. А вот чрезмерное повышение температуры может указывать не на аппендицит, а на какое-либо другое заболевание (пневмония, тиф). Пульс в случаях средней тяжести соответствует температуре (80-100 ударов в минуту, правильный, хорошего наполнения). Расхождение пульса с температурой — признак, указывающий и на острый аппендицит, и на тяжесть инфекции.
Прямая кишка расположена в конечном отделе кишечника и, в отличие от других органов, довольно приближена к аппендиксу и чувствительна к отклонениям, происходящим в пищеварительной системе. Поэтому ректальная температура может сказать о начале аппендицита.
Медицинское сообщество считает, что резкое повышение температуры тела сигнализирует о начале воспалительного процесса в организме.
Рекомендуется измерить температуру 2 раза: через задний проход и под мышкой. Если ректальная температура превышает показатели, измеренные в подмышечной впадине, на 10° С, то это аппендицит. По-другому это называется симптомом Видмера.
Для получения максимально безошибочного результата нужно правильно подойти к измерению температуры в заднем проходе. Это лучше делать утром, как только больной просыпается и еще находится в состоянии покоя, так как всякая активность поднимает температуру в прямой кишке на несколько градусов. Лучшим и оптимальным для измерения будет ртутный градусник, поскольку у электронных градусников могут быт небольшие погрешности, которые недопустимы при диагностировании аппендицита. Замеры в подмышечной впадине также необходимо делать правильно, приблизительно через 15 минут после еды. Снимите теплую одежду. Из-за нее температура может подняться, а градусник — показать высокий и неправильный результат.
Дополнительное измерение температуры при аппендиците в прямой кишке позволяет прийти к максимально результативному и детальному представлению о состоянии всего организма. При подозрении на аппендицит можно самостоятельно замерить температуру в заднем проходе и предоставить медицинским работникам полученные значения, что поможет более точной и быстрой диагностике.
источник
Температура при аппендиците у детей и взрослых — причины появления, симптомы приступа, диагностика и лечение
Все, у кого не удален червеобразный отросток слепой кишки (аппендикс), подвержены риску развития аппендицита. Воспаление этой структуры организма – одна из самых распространенных патологий хирургического профиля. На ее долю приходится 89,1%. Патология возникает у лиц обоих полов, независимо от возраста. Пик заболеваемости наблюдается от 10 до 30 лет. Лечение предполагает удаление воспаленного органа (аппендэктомию).
Рудиментарный (зачаточный) придаток слепой кишки называется аппендиксом. Он имеет вид небольшой трубки, длина которой 5-15 см, толщина 7-10 мм. Стенка органа состоит из четырех слоев: слизистого, подслизистого, мышечного и серозного. Один конец аппендикса заканчивается слепо, второй соединяется с полостью слепой кишки. Удерживает и обеспечивает подвижность червеобразного отростка собственная брыжейка (специальная структура для прикрепления полых органов). Аппендицит – острое или хроническое воспаление рудиментарного придатка.
Американские медики практиковали операции по удалению червеобразного отростка в самом раннем возрасте и призывали родителей малышей не ждать, когда начнется воспалительный процесс. У пациентов, которым провели профилактическую операцию по удалению аппендикса в раннем детстве, отмечалась слабая иммунная защита. Значение рудиментарного органа до конца не выяснено, но доказано, что аппендикс выполняет ряд важных функций:
- секреторную;
- барьерную;
- эндокринную;
- поддерживает нормальную микрофлору кишечника;
- принимает участие в формировании иммунной защиты.
В год у 5 людей из 1000 развивается аппендицит. Самыми частыми причинами возникновения воспалительного процесса в червеобразном отростке являются:
- Механическая закупорка просвета каловыми камнями или паразитами. В первом случае воспаление провоцируют запоры, во втором – скопления паразитов (аскарид, амеб).
- Проглоченные инородные тела.
- Перегиб отростка.
- Наличие опухолей, кист, спаек.
- Гиперплазия лимфоидной ткани (разрастание).
- Нарушение кровоснабжения как следствие тромбоза.
- Индивидуальные анатомические особенности, в результате которых происходит деформация органа.
- Беременность. У женщин в период вынашивания ребенка происходит смещение отростка.
- Воспаление женских половых органов (яичников, маточных труб).
- Инфекционные заболевания.
- Нарушение микрофлоры кишечника (дисбактериоз, диарея, метеоризм).
- Колоноскопия повышает риск воспаления аппендикса в 4 раза. С помощью этой методики диагностируют рак толстой кишки.
Патологический процесс протекает в двух формах – острой и хронической. Каждая из них имеет характерную клиническую картину. Острый аппендицит классифицируют на простой (или катаральный) и деструктивный. Последний включает следующие разновидности:
- флегмонозный;
- флегмонозно-язвенный;
- апостематозный;
- гангренозный.
При прогрессирующем воспалительном процессе одна форма патологии превращается в другую. Катаральный аппендицит характеризуется расстройством кровообращения и лимфообращения в червеобразном отростке. В слизистом слое формируются очаги воспаления, аппендикс набухает. Прогрессирование этого процесса приводит к возникновению острого гнойного воспаления. За 24 часа воспаление распространяется на все оболочки отростка. Утолщенная стенка, гиперемированная (переполненная кровью) и отечная брыжейка, выделение гноя – признаки флегмонозного аппендицита.
Формирование множественных микроабсцессов характеризуют апостематозную форму патологического процесса. Изъявления слизистой (возникновение небольших язв) – признак флегмонозно-язвенного воспаления. Дальнейшее прогрессирование заболевания приводит к возникновению гангренозного аппендицита. Гнойное поражение распространяется на близлежащие ткани (периаппендицит). Перфорация отростка, перитонит, образование инфильтрата в брюшной полости – осложнения запущенной формы патологии.
Резидуальная, первично-хроническая, рецидивирующая – формы хронического аппендицита. Он характеризуется:
- атрофическими (уменьшение объема ткани), склеротическими (уплотнение стенок кровеносных сосудов) изменениями в аппендиксе;
- воспалительно-деструктивными процессами;
- разрастанием соединительной ткани в просвете и стенке отростка;
- образованием спаек между серозной оболочкой аппендикса и окружающими тканями;
- формированием кисты в случае скопления в просвете отростка серозной жидкости.
Анатомические изменения рудиментарного отростка, его расположение, форма развития заболевания, продолжительность воспалительного процесса, возраст пациента и другие условия определяют первые симптомы при аппендиците. Постоянная колющая или тупая боль в животе, возникающая внезапно без причины, во второй половине дня (у большинства пациентов) – главный симптом патологического воспаления червеобразного отростка при его классическом расположении.
Первоначально боль возникает около пупка, далее перемещается выше (эпигастральная область). Болевые ощущения постепенно изменяются. Они становятся ярко выраженными, интенсивными, локализуются в нижней части живота справа (в подвздошной области). При ходьбе, кашле, смехе приступы острой боли усиливаются. Положение на правом боку, на спине облегчают состояние больного. При нетипичном расположении аппендикса симптомы другие:
- Ретроцекальное воспаление (отросток расположен позади слепой кишки) встречается в 6-25% случаях. Главный симптом патологии – понос со слизью, высокая температура. Боли могут отсутствовать или возникают по всему животу. В большинстве случаев неприятные симптомы локализуются в области поясницы. Боль отдает в правую ногу.
- Тазовая локализация чаще встречается у женщин – 21% случаев, у мужчин – 11%. Частый жидкий стул с большим количеством слизи, трудности с мочеиспусканием – характерные симптомы. Другие признаки воспаления проявляются размыто. Боль возникает внизу живота и отдает в околопупочную зону.
- Левостороннее расположение встречается при зеркальной позиции внутренних органов или повышенной подвижности кишечника. Клиническая картина подобна таковой при обычном аппендиците, но симптомы проявляются с левой стороны.
- Подпеченочное расположение отростка при воспалении дает боли в правом подреберье.
Клиническая картина заболевания другая при эмпиеме. Это редкая форма воспаления червеобразного отростка. Симптомы патологии нарастают медленно. Ухудшение самочувствия и повышение температуры происходит спустя несколько суток после начала воспалительного процесса. При этом слабые болевые ощущения в месте, где находится аппендикс, возникают сразу.
Развитие воспаления аппендикса происходит за 48 часов и проходит три стадии, в ходе которых меняется форма заболевания:
- Начальная стадия воспаления отростка – это катаральная форма. Симптомы заболевания скрытые. Продолжительность начального этапа – первые 12 часов приступа.
- В течение второй стадии развивается флегмонозная форма. Длится 36 часов. Проявляются главные симптомы заболевания. Удаление аппендикса на этой стадии не приводит к серьезным осложнениям.
- Третья – запущенная, деструктивная стадия. Развивается гангренозная форма. Без оперативного вмешательства наступает смерть.
Клиническая картина острого воспалительного процесса меняется по часам. Характерные признаки заболевания проявляются следующим образом:
источник

Основным и постоянным признаком аппендицита является боль, которая носит разнообразный характер. Боли возникают внезапно, в любое время суток. Часть больных (до 25%) отмечает возникновение болей в эпигастральной области с явлениями желудочного дискомфорта. Постепенно боли в эпигастральной области уменьшаются и перемещаются в правую подвздошную область (симптом Кохера). Другие пациенты утверждают, что боли возникают в области пупка, распространяются по всему живот или сразу, в начале заболевания, локализуются в правой половине живота или в правой подвздошной и даже (редко) в поясничной области.
Однако, где бы боли не начинались, они у подавляющего большинства (85-90%) перемещаются в правую подвздошную область. У большинства боли умеренные, но описаны и интенсивные боли. Боль чаще острая, но реже описывают присутствие тупых, тянущих, быстро нарастающих, непрерывных болей. Иногда при наличии постоянных болей возникает их усиление по типу схваткообразных. Интенсивные боли в начале заболевания могут свидетельствовать о нарушении магистрального кровообращения в червеобразном отростке вследствие тромбоза или эмболии аппендикулярной артерии. Большинство больных усиление болей связывают с кашлем или с напряжением передней брюшной стенки при движении. Многие больные предпочитают лежать на правом боку. Редко пациенты предъявляют жалобы на пульсирующие боли. При возникновении болей в ночное время пациенты указывают на связанные с ними нарушения сна. Уменьшение болей может быть обусловлено нарастанием интоксикации, отграничением процесса воспаления или тотальной гангреной червеобразного отростка. Такое стихание болей сопровождается тахикардией, сухостью языка, болями при пальпации в правой подвздошной области, воспалительными изменениями в анализах крови. Иррадиация болей при аппендицит для типичного расположения червеобразного отростка не характерна. Крайне редко боли могут иррадиировать в правое яичко с возникновением чувства подтягивания его, что связано с расположением воспаленного червеобразного отростка рядом с веточками межреберного нерва, идущими к яичку.
Внезапное усиление болей после периода стихания может свидетельствовать о перфорации червеобразного отростка.
У больных с аппендицитом возникают жалобы на диспепсические явления: тошноту, рвоту, отсутствие аппетита, появление жидкого стула и даже поноса, что может быть обусловлено в зависимости от сроков заболевания или висцеро-висцеральными рефлексами, или воспалительными изменениями (тазовое или медиальное расположение червеобразного отростка). Тошнота возникает тотчас после начала болевого приступа, а рвота проявляется у большей половины пациентов с аппендицит. Повторная рвота чаще связана с быстрым развитием деструктивных изменений в червеобразном отростке. Рвота застойным содержимым свидетельствует о деструкции червеобразного отростка с нарастанием явлений перитонита. Иногда предъявляют жалобы на болезненные и частые мочеиспускания, что связано с переходом воспаления на мочевой пузырь, мочеточник.
По мере развития воспалительных изменений в червеобразном отростке больные отмечают нарастание слабости, недомогания, иногда появляется озноб с повышением температуры. По данным, до 80% больных отмечают возникновение похожих приступов ранее, иногда с пребыванием в стационаре, но с более легким течением.
Общее состояние больных аппендицитом в начале заболевания удовлетворительное, но ухудшается по мере нарастания воспалительных изменений в червеобразном отростке и брюшной полости. Известно, что около 25% больных поступают в хирургические стационары по оказанию экстренной хирургической помощи с сопутствующими заболеваниями, течение которых ухудшают воспалительные заболевания органов брюшной полости, аппендицит не является исключением. Вот почему анамнестические данные о сопутствующих заболеваниях имеют большое значение для их коррекции в процессе диагностики и лечения основного заболевания. Если через 8-10 часов от начала заболевания аппендицитом на фоне отсутствия сопутствующих заболеваний ни изменения цвета кожных покровов, ни частоты дыханий и пульса, ни показателей артериального давления не будет, то у больных с сопутствующими заболеваниями возможно ухудшение их течения. При отсутствии у больного аппендицитом сопутствующих заболеваний на фоне прогрессирования воспаления в червеобразном отростке и нарастания интоксикации в течение 12-24 часов от начала заболевания клиническая картина будет сопровождаться учащением пульса до 80-85 ударов в 1 минуту на фоне повышения температуры до 37,3-37,5°С. У больных с аппендицит при наличии сопутствующих заболеваний легких возможно возникновение одышки, а повышение артериального давления на фоне аппендицит будет характерно для больных с гипертонической болезнью. Повышение сахара в крови с кетаппендицитцидозом у больных с сахарным диабетом и нарастание дефицита пульса с сердечной недостаточностью у больных с мерцательной аритмией могут сопутствовать прогрессированию воспаления в червеобразном отростке.
Высокую температуру (38,5-39°С) при аппендиците наблюдают крайне редко. В нaчале заболевания чаще она бывает нормальной или повышается до 37,5°С. Большее значение для диагностики имеет измерение температуры в прямой кишке. Повышение температуры в прямой кишке более чем на 10°С по сравнению с температурой в подмышечной впадине (симптом Паскалиса-Маделунга-Леннандера) указывает на наличие воспалительного очага в нижних отделах живота, а, следовательно, возможно, и на аппендицит. Обнаружено, что у больных с аппендицитом температура в правой подмышечной впадине может быть выше, чем в левой (симптом Видмера).
Объективное подтверждение боли и признаков воспаления в брюшной полости, характерных для аппендицита, при обследовании пациентов является главной задачей. Воспалительные заболевания брюшной полости сопровождаются поражением брюшины вследствие воздействия на нее микробов, химических или механических раздражителей. Во всех этих случаях воспаление в брюшной полости клинически проявляется симптомами раздражения брюшины. Для аппендицита характерно раздражение брюшины в правой подвздошной области. Степень выраженности клинических проявлений раздражения брюшины отражает тяжесть воспалительных изменений в брюшной полости. Признаки раздражения брюшины не являются специфичными для аппендицита, а характеризуют лишь выраженность и распространенность перифокального воспаления.
Боли в животе и воспалительные изменения в брюшной полости при аппендиците влияют на походку больного. Так, пациент с аппендицит при ходьбе сгибается в правую сторону и правой рукой или двумя руками придерживает правую половину живота, как бы предохраняя ее от сотрясений. Усиление болей при опоре на правую ногу нередко сопровождается болевой гримасой. Больной с аппендицит обычно лежит на правом боку с приведенной к животу правой ногой, а движения усиливают боль при изменении положения, особенно при повороте на левый бок (симптом Ситковского). В положении на левом боку пациенты отмечают тянущие боли в правой подвздошной области, которые заставляют обследуемого вновь принять исходное положение. Описано, что при положении больных на животе боли могут уменьшаться (симптом Трессдера). При тазовом расположении червеобразного отростка, когда он прилежит к мочевому пузырю, отмечается возникновение болей в надлобковой области при глубоком вдохе (симптом Супольта-Сейе).
Для выявления боли лежащего в постели больного следует попросить покашлять. Возникающая боль в правой подвздошной области свидетельствует о раздражении брюшины, обусловленном аппендицит.
В начале заболевания при осмотре живота изменения его формы не обнаруживают, брюшная стенка участвует в акте дыхания. В более поздние сроки заболевания при нарастании клинических проявлений можно заметить отставание правой половины живота при дыхании. Иногда видна незначительная асимметрия живота за счет смещения пупка в сторону правой передней верхней ости подвздошной кости. Это является одним из критериев защитного мышечного напряжения передней брюшной стенки в правой подвздошной области. Оценить объективно асимметрию можно путем измерения расстояния между пупком и подвздошной остью справа и слева.
Высокое расположение правого, а иногда и обоих яичек в мошонке, выявленное при осмотре у больных аппендицит, может быть обусловлено сокращением мышц поднимающих яичко (симптом Ларока).
При перкуссии брюшной стенки у больных аппендицит удается определить болезненность в правой подвздошной области или правой половине живота. Появление боли в правой подвздошной области при перкуссии передней брюшной стенки молоточком может быть также признаком аппендицита (симптом Раздольского).
Осторожной, щадящей поверхностной пальпацией живота определяют объективный симптом боли — болезненность, которая обычно локализуется в правой подвздошной области и определяется с первых часов заболевания.
Болезненность выражена тем больше, чем больше деструкция червеобразного отростка, но особенно болезненность выражена при его перфорации. Зона максимальной болезненности может варьировать в зависимости от расположения червеобразного отростка. Болезненность является важнейшим, а иногда единственным признаком аппендицита. Отмечено, что при введении кончика пальца в правый паховый канал и ощупывании задней его стенки у больного аппендицит отмечается болезненность, иногда довольно значительная (симптом А.П. Крымова). По-видимому, это можно объяснить большей доступностью брюшины для раздражения, чем при пальпации через всю толщу передней брюшной стенки в правой подвздошной области. Болезненность при введении пальца в пупочное кольцо при аппендиците можно также объяснить доступностью брюшины, которая в области пупка покрыта только кожей (симптом Д.Н. Думбадзе).
При подозрении на аппендицит следует проводить исследование per vaginam (у женщин) и per rectum как методы определения болезненности путем пальпации воспаленной брюшины, прилежащей непосредственно к сводам влагалища или к стенке прямой кишки (симптом Вахенгейма-Редера).
Пальпация живота позволяет оценить крайне важный симптом — легкое локальное защитное напряжение мышц передней брюшной стенки (defance musculare), которое в подавляющем большинстве наблюдений ограничивается правой подвздошной областью. По мере распространения воспалительного процесса за пределы червеобразного отростка и анатомической области его расположения, напряжение передней брюшной стенки может усиливаться, становиться умеренным, распространяться на всю правую половину или даже на всю брюшную стенку. У ослабленных больных или у пациентов пожилого и старческого возраста с дряблой брюшной стенкой при снижении реактивности организма этот симптом может отсутствовать. В оценке начального защитного напряжения передней брюшной стенки большое значение имеют навыки пальпации.
Помимо выявления болезненности и защитного напряжения мышц передней брюшной стенки классическими способами известны дополнительные методы объективного обследования больных с аппендицитом.
Большое диагностическое значение имеет выявление симптома Щеткина-Блюмберга, свидетельствующего о воспалительном раздражении брюшины. Для его определения рукой осторожно надавливают на брюшную стенку и через несколько секунд «отрывает» руку от брюшной стенки. При этом возникает резкая боль или заметное усиление боли в области воспалительного очага в брюшной полости. При ретроцекальном или забрюшинном расположении червеобразного отростка этот симптом может отсутствовать, несмотря на наличие в отростке глубоких патологических изменений. Зато выявление таким же способом симптома раздражения брюшины в области треугольника Пти (симптом Яуре-Розанова) может дать дополнительную информацию о ретроцекальном расположении воспаленного червеобразного отростка. При отсутствии осложнений при аппендиците симптом Щеткина-Блюмберга обычно выявляется в правой подвздошной области. При флегмонозном остром аппендиците и аппендицит с перфорацией червеобразного отростка симптом может быть положительным над правой половиной живота или над всеми отделами живота. Естественно, что этот признак не является патогномоничным для аппендицита, а может иметь место при любом другом воспалительном заболевании органов брюшной полости.
История изучения аппендицита изобилует множеством исследований, в которых описано достаточное количество симптомов, помогающих утвердиться в диагнозе. Например, широко известен симптом Воскресенского, заключающийся в появлении боли в правой подвздошной области при быстром проведении ладонью по передней стенке живота от реберного края вниз с правой стороны через натянутую рубашку больного. Слева этот симптом отсутствует.
Для диагностики аппендицита известное значение имеет так называемый «попутный» симптом Ровзинга, который выявляется следующим образом. Левой рукой фиксируют сигмовидную кишку, а правой рукой выше левой руки производит толчок в область нисходящей ободочной кишки. При выполнении этого исследования в правой подвздошной области возникает боль, которая может быть объяснена передаточным раздражением брюшины в области очага воспаления. Следует отметить возникновение боли в правой подвздошной области при пальпации ее в положении пациента на левом боку (симптом Бартомье-Михельсона).
Придавливая переднюю брюшную стенку в правой подвздошной области можно попросить больного поднять прямую правую ногу. По мере поднимания ноги боль в правой подвздошной области будет усиливаться (симптом Образцова), что можно объяснить сокращением подвздошно-поясничной мышцы и приближением воспаленного червеобразного отростка к руке обследующего. Есть опасность при использовании этого метода исследования — возможность перфорации воспаленного червеобразного отростка. С точки зрения безопасности целесообразнее, выявлять симптом Бен-Ашера, который проявляет себя при глубоком дыхании или кашле болью в правой подвздошной области после надавливания и удержания руки в левом подреберье. Подобную информацию можно получить выявлением симптома Яворского-Менделя, когда лежащего в постели больного куратор просит поднять правую прямую ногу, удерживая область коленного сустава, что способствует появлению боли в правой подвздошной области. Возникновение боли объясняется напряжением как подвздошно-паховой мышцы, так и мышц брюшного пресса. Симптом Затлера также объясняется напряжением подвздошно-паховой мышцы у сидящего больного при поднимании им выпрямленной ноги, и отмечающего усиление или возникновение боли в правой подвздошной области. С напряжением подвздошно-поясничной и запирательной мышц связан симптом Коупа, который выявляют в положении больного на спине при согнутой ноге в коленном и тазобедренном суставе на основании появления боли в правой подвздошной области при проведении ротационных движений в тазобедренном суставе.
Наблюдения показали, что при пальпации в месте наибольшей болезненности в правой подвздошной области у больных аппендицит наблюдается подтягивание правого яичка к верхней части мошонки (симптом Бриттена). После прекращения пальпации, яичко опускается вниз.
Дополнительные методы исследования позволяют выявить патологические рефлексы у больных с аппендицитом и любыми другими острыми хирургическими заболеваниями. Так, у пациентов с аппендицитом отмечено расширение правого зрачка (симптом Московского) и болезненность при надавливании на затылочные точки блуждающего нерва (симптом Дюбуа). Описан симптом торможения брюшных рефлексов при аппендиците (симптом Фомина). Но, пожалуй, наибольшей ценностью обладает выявление зоны гиперестезии кожи в правой подвздошной области у верхней правой подвздошной ости, которая располагается в виде треугольника или эллипса, делимая осью линии между пупком и верхней правой остью подвздошной кости пополам. Этот симптом наряду с болью и напряжением мышц передней брюшной стенки в правой подвздошной области составляет триаду Дьелафуа.
Существует большое количество точек, выявление болезненности в которых свидетельствует об аппендиците. Так, точка Мак-Бурнея расположена на границе средней и наружной трети линии, соединяющей правую переднюю верхнюю ость подвздошной кости с пупком. Точка Абражанова локализуется несколько медиальнее предыдущей, а точка Марона пересечении известной линии с краем правой прямой мышцы живота. Эта точка расположена в 5 см от правой верхней подвздошной ости на линии, соединяющей обе верхние ости, тогда как Кюммель определил точку болезненности при аппендицит на 2 см ниже и вправо от пупка. Греем описана точка на 2,5 см книзу и слева от пупка, а Губергриц обнаружил точку болезненности под пупартовой связкой в скарповском треугольнике. Наконец, точка болезненности Роттера при аппендиците выявляется при ректальном исследовании на передней стенке прямой кишки справа от средней линии.
Несмотря на то, что выявление болезненности в типичных точках является одним из наиболее важных компонентов в диагностике острого аппендицита, проводить пальпацию живота надо максимально аккуратно, не вызывая излишнюю боль у пациента. Известный хирург и одновременно архиепископ Русской православной церкви В.Ф. Войно-Ясенецкий о пальпации живота при остром аппендиците писал: «Наши врачебные задачи нередко ставят нас в необходимость причинять боль, но печально, если мы при этом черствеем и сознаем себя вообще вправе причинять боль, а больных считаем обязанными терпеть ее».
Среди множества симптомов аппендицита, определяемых при объективном исследовании, следует обратить внимание на частоту их выявления в ранние сроки заболевания, а, следовательно, на диагностическую ценность. Установлено, что главным симптомом является боль, на втором месте — ригидность брюшной стенки, признаки Щеткина-Блюмберга и Ровзинга на третьем и четвертом месте соответственно по частоте выявления. Мондор утверждает, что патогномоничным синдромом аппендицит является триада Дьелафуа, в чем приходилось убеждаться неоднократно. Оценивая выявление болезненных точек при аппендицит, следует указать на сомнительную целесообразность их использования в диагностике. По мере прогрессирования воспаления особую значимость для диагностики приобретают повышение температуры, увеличение частоты пульса и т.д. как симптомы, отражающие тяжесть патологического процесса.
Червеобразный отросток занимает положение в правой подвздошной области, однако он может спускаться в малый таз, располагаться позади слепой кишки, забрюшинно, занимать положение в подпеченочном пространстве или рядом с восходящей ободочной кишкой. Изменение типичного расположения слепой кишки и червеобразного отростка может быть обусловлено незавершенным поворотом средней кишки в процессе эмбрионального развития, и тогда расположение аппендикса может быть самым непредсказуемым, вплоть до локализации в левом подреберье.
Однако, где бы не располагался червеобразный отросток, манифестация заболевания у большинства больных проявляется моторной дискинезией желудочно-кишечного тракта, а симптом Кохера выявляется лишь у каждого четвертого пациента. Следует обратить внимание на то, что при любой локализации червеобразного отростка боль из места возникновения перемещается в правую подвздошную область. Гиперестезия кожи возникает в типичном месте, а болезненность при перемещении болей с легким защитным напряжением передней брюшной стенки будет локализоваться в правой подвздошной области. По мере нарастания воспаления проявятся симптомы раздражения брюшины, соответствующие расположению червеобразного отростка, с напряжением передней брюшной стенки в месте расположения воспалительного очага.
Важно то, что независимо от положения червеобразного отростка динамика повышения температуры и изменений в анализах крови соответствует классической клинической картине аппендицита.
При ретроцекальном расположении червеобразного отростка характерно позднее появление симптомов раздражения брюшины. Развитие воспалительного процесса рядом с мочеточником может вызывать дополнительные патологические признаки, такие как: локализация упорных болей в поясничной области с возможной иррадиацией в половые органы с учащением мочеиспусканий по типу почечной колики, изменения в анализах мочи с появлением белка и даже эритроцитов.
Анализ последовательности развития симптомов, выявление патогномоничных признаков аппендицита, выраженность симптомов Ситковского и Бартомье-Михельсона будут свидетельствовать об аппендиците.
Еще сложнее диагностика аппендицита при забрюшинном расположении червеобразного отростка, когда источник воспаления прикрыт париетальной брюшиной и слепой кишкой с терминальным отделом подвздошной. Нередко хирург сталкивается с поздним поступлением пациента и с признаками интоксикации. Вместе с тем вовлечение в процесс воспаления забрюшинной клетчатки неизбежно затрагивает и правый мочеточник, что еще больше усложняет диагностику аппендицит. Анамнестические данные, выявление симптомов, характерных для аппендицита, болезненность при пальпации в области петитова треугольника могут свидетельствовать об атипичном, забрюшинном, расположении воспаленного червеобразного отростка. Проявление симптома Габая по типу симптомов раздражения брюшины и псаппендицитс-симптома (контрактура подвздошно-поясничной мышцы с возникновением боли и сопротивления при пассивном выпрямлении правой ноги в тазобедренном суставе, ее усиления в правой подвздошной области) будет свидетельствовать об аппендицит. Крайне редко, при позднем поступлении больных с аппендицит со сроками заболевания до нескольких недель, что, к сожалению, можно наблюдать в хирургической практике до сего времени, возможны наружные проявления воспаления, связанные с распространением поражения забрюшинной клетчатки в паховую область, с появлением отека, гиперемии кожи и даже флюктуации ниже пупартовой связки в проекции сосудистого промежутка. Такие изменения сопровождаются клиническими признаками сепсиса и даже бактериального шока.
При выявлении клинической картины аппендицита с локализацией болей и других признаков в левой подвздошной области необходимо провести уточнение расположения внутренних органов. Если сердце оказывается справа, печень слева, а сигмовидная кишка справа, то правомерно указанные клинические проявления объяснить левосторонним расположением воспаленного червеобразного отростка и предпринять аппендэктомию типичным доступом, но в левой подвздошной области.
Наличие послеоперационного рубца в правой подвздошной области при наличии клинической картины аппендицит требует тщательного анамнеза с уточнением характера ранее предпринятой операции, так как она могла быть проведена по поводу различных хирургических заболеваний с сохранением червеобразного отростка (аппендикулярный инфильтрат, операции на матке и придатках и т.п.). Таким образом, послеоперационный рубец в правой подвздошной области не является абсолютным признаком проведенной аппендэктомии в прошлом.
Изменения в анализах крови проявляются повышением количества лейкоцитов. При простом аппендиците количество лейкоцитов чаще бывает нормальным, а при флегмонозном аппендицит содержание лейкоцитов повышается до 10-12 х109/л. Гангренозные изменения в червеобразном отростке или его перфорация сопровождаются высоким лейкоцитозом. При аппендиците уже в ранние сроки от начала заболевания определяется сдвиг в лейкоцитарной формуле влево, увеличивающийся по мере нарастания деструктивных изменений в червеобразном отростке с повышением содержания палочкоядерных лейкоцитов, с появлением юных форм гранулоцитов даже на фоне незначительного лейкоцитоза. Такие изменения свидетельствуют о тяжелой интоксикации при деструктивных изменениях в червеобразном отростке. В начальной фазе заболевания (до 6 часов) СОЭ практически не изменяется, и ускорение СОЭ должно заставить врача задуматься о правильности диагностической концепции. Прогрессирование воспалительного процесса способствует ускорению СОЭ, которая больше характерна для формирования аппендикулярного инфильтрата.
Известно, что аппендицит болеют дети всех возрастов. Редко болеют новорожденные и дети грудного возраста, что объясняется особенностями питания и анатомического строения червеобразного отростка, который является как бы продолжением вытянутого дистального отдела слепой кишки. Заболеваемость возрастает после 2 лет, когда начинает формироваться слепая кишка с несимметричным ростом ее стенок. По мере завершения развития кишечника, опускания восходящей кишки к 7 годам анатомический конец слепой кишки располагается выше, чем нижний полюс, что создает впечатление от-хождения червеобразного отростка от одной из боковых стенок слепой кишки. Редкость возникновения аппендицита у детей в раннем возрасте, по-видимому, можно объяснить сохранением хорошей функциональной активности аппендикса и отсутствием нарушений эвакуаторной активности из его просвета. После 7 лет частота возникновения аппендицит приближается к частоте возникновения заболевания у взрослых, что обусловлено не только завершением анатомических преобразований в червеобразном отростке, но с изменением характера питания и социального статуса ребенка. Существенное влияние на развитие воспалительных изменений в червеобразном отростке и брюшной полости играют характер воспалительной реакции у детей и недостаточное развитие сальника по сравнению с взрослыми людьми. Известно, что дети склонны к гиперергической реакции при возникновении воспалительных процессов.
При диагностике аппендицита у детей после 5-7 лет врач сталкивается со всеми проблемами постановки диагноза, как у взрослых. У детей старше 7 лет выявляется типичная клиническая картина аппендицита. Необходимо учитывать, что дети школьного возраста могут скрывать проявления аппендицита, боясь предстоящего оперативного вмешательства. Очень важно расположить к себе ребенка, что, несомненно, является искусством.
Диагностировать аппендицит у детей в возрасте от 6 месяцев до 5 лет трудно в связи с особенностями психического развития ребенка. В большинстве руководств имеются указания на нетипичное течение аппендицита у детей. Полагают, что заболевание начинается остро с повышения температуры до 38,5-39,5°С, беспокойства из-за сильных болей в животе, многократной рвоты, нередко на фоне частого жидкого стула. Однако это признаки поздних клинических проявлений.
Опыт показывает, что клиническая картина аппендицита начинается исподволь, реже остро. Патогномоничными симптомами аппендицита у детей раннего возраста являются наличие продромального периода (постепенное начало), болей и напряжения мышц передней брюшной стенки в правой подвздошной области. Продромальный период у детей раннего возраста начинается с расстройства поведения ребенка. При возникновении болей в ночное время ребенок просыпается и спит беспокойно, а манифестация заболевания в дневное время может сопровождаться немотивированным капризным поведением малолетнего пациента. Продромальный период свидетельствует о нездоровье ребенка и проявляется вялостью, отсутствием аппетита при нормальном или жидком стуле, желудочно-кишечным дискомфортом, однако о возникших болях ребенок в силу особенностей психического развития рассказать не может. В начальном периоде заболевания ребенок становится плаксив, вял, плохо спит первую ночь от начала заболевания, если ребенок и засыпает, то спит тревожно. Возможно повышение температуры до 37,3-37,5°С, а иногда она может оставаться нормальной вплоть до возникновения деструктивных изменений в червеобразном отростке, особенно у детей на грудном вскармливании. Отклонение в поведении больного могут оценить только близкие люди, вот почему крайне важен контакт с родственниками.
Нередко клинические проявления аппендицит у детей младшей возрастной группы могут сочетаться с явлениями простудного характера (насморк) или с диспепсией (потеря аппетита, жидкий стул). У трети пациентов возможна задержка стула. Иногда у детей раннего возраста клинические проявления аппендицит сопровождаются многократной рвотой. При усилении боли во время игры или движения ребенок может неожиданно с плачем присаживаться на корточки.
При объективном исследовании ребенка не следует пренебрегать осмотром живота, так как при аппендиците можно выявить ограничение экскурсий правой половины передней брюшной стенки при дыхании. Можно установить асимметрию живота, характерную для опухолей брюшной полости, патологические образования в паховых областях, что важно для дифференциальной диагностики.
Объективное исследование бодрствующего ребенка затруднено, так как попытка обследования больного сопровождается сопротивлением, плачем и оценить болезненность и, тем более, защитное напряжение передней брюшной стенки не представляется возможным. Зачастую единственным симптомом аппендицита является боль в правой подвздошной области, которую можно выявить на основании беспокойства, плача ребенка, отталкивания им руки обследующего врача (симптом отталкивания) при пальпации правой половины живота. Для того, чтобы пальпировать живот, необходимо отвлечь внимание ребенка, а у ряда детей это становится возможным только на руках матери во время сна. О наличии боли у больных до 2-3 лет можно судить на основании симметричной одновременной пальпации правой и левой подвздошной областей и сгибании при этом правой ножки обследуемого ребенка. Не следует забывать проводить крайне щадящее исследование детей per rectum, которое позволяет обнаружить отек, нависание передней стенки прямой кишки, а при бимануальной пальпации, выявлять инфильтраты в брюшной полости. Исследование позволяет проводить дифференциальный диагноз аппендицита с перекрутом ножки кисты яичника, апоплексией и другими острыми заболеваниями яичников у девочек. Для исключения желудочно-кишечного дискомфорта, детям, поступившим с подозрением на аппендицит, следует сделать очистительную клизму.
При поступлении ребенка через 12-24 часа от начала заболевания температура в подмышечной впадине может повышаться до 38,5-39°С. В связи с распространением воспаления по брюшной полости, больной становится беспокоен из-за болей в животе, наблюдается многократная рвота, частый жидкий стул. Язык обложен.
По мере развития воспаления, нарастания интоксикации можно наблюдать учащение пульса, который соответствует температуре. Чаще заболевание сопровождается лейкоцитозом до 15-18х109/л, реже повышением содержания лейкоцитов в крови более 20х109/л или нормальным их содержанием.
Трудности постановки диагноза аппендицит у детей стимулировали развитие компьютерных технологий в разработке диагностических стандартов. Так, в 2005 г. Lintula et al. на основании логистического регрессионного анализа с оценкой 35 симптомов аппендицит у детей 4-15 лет разработали диагностическую шкалу аппендицита.
Последовательность исследования брюшной полости не отличается от обследования взрослых пациентов. Следует иметь в виду, что слепая кишка у детей расположена несколько выше, чем у взрослых. Установлено, что единственным патогномоничным эндоскопическим признаком, позволяющим отличить аппендицит от поверхностных воспалительных изменений в червеобразном отростке в ранней фазе заболевания, является его ригидность, которая определяется, как описано выше, при помощи манипулятора. Если червеобразный отросток или подозрительная на воспаление его часть свисает через манипулятор, то это свидетельствует об отсутствии аппендицит и развивающихся деструктивных воспалительных изменений. При аппендиците червеобразный отросток или воспаленная его часть не свисают вследствие ригидности стенки. Даже при наличии выраженных воспалительных изменений брюшины червеобразного отростка, обусловленных перитонитом другой этиологии, ригидности червеобразного отростка не будет.
Эффективность лапароскопии у детей для дифференциальной диагностики острых хирургических заболеваний высока, поскольку позволяет выявить изменения гениталий у девочек, острый мезаденит, инвагинацию, воспалительные системные заболевания, дивертикул Меккеля, болезнь Крона, новообразования и т.д. Однако наиболее важным является получение информации для выбора последующей тактики лечения пациентов. Так, объективные данные, полученные при лапароскопии, могут свидетельствовать о хирургических заболеваниях, при которых диагностический этап может быть завершен проведением адекватного эндоскопического оперативного вмешательства, а отсутствие патологических изменений в брюшной полости или выявление заболеваний, требующих консервативного лечения, будут показанием к завершению инвазивного диагностического этапа. Наконец, лапароскопия может быть завершена чревосечением при установлении факта невозможности выполнения эндоскопического оперативного вмешательства.
Особенностью аппендицита у детей является агрессивное течение воспалительного инфильтрата. Если у взрослых единственным противопоказанием для экстренного оперативного вмешательства является инфильтрат, то у детей раннего возраста аппендикулярный инфильтрат, протекая всегда с нагноением, способствует распространению микрофлоры по брюшной полости прямо пропорционально длительности заболевания и является абсолютным показанием к экстренной операции. Такое течение аппендикулярного инфильтрата является следствием особенностей воспалительной реакции у детей, которая сопровождается выраженными экссудативными процессами и недостаточной защитной реакцией сальника на воспалительные изменения в брюшной полости в связи с его недоразвитием.
Дифференциальный диагноз аппендицита у детей представляет значительные трудности.
Инвагинация, глистная инвазия, копростаз, воспаления желчных путей, мочевыделительной системы, пневмония, острые респираторные и инфекционные болезни (корь, скарлатина, ангина и др.) — вот неполный перечень заболеваний, с которыми следует проводить дифференциальный диагноз аппендицит у детей. Необходимость проведения дифференциального диагноза аппендицит у детей с воспалением дивертикула Меккеля очевидна, так как дивертикулиты чаще проявляются именно в детском возрасте. Клинические проявления дивертикулита напоминают аппендицит (острая боль, рвота, болезненность около и ниже пупка). Дифференциальная диагностика затруднительна. Лапароскопия и оперативное вмешательство разрешают сомнения.
Путь к снижению летальности при аппендиците у детей связан с ранней диагностикой заболевания, особенно у детей младшего возраста. Раннее использование лапароскопии в комплексе диагностических мероприятий при синдроме болей в животе у детей способствует снижению летальности при этом коварном заболевании.
Симптомы у пожилых
У больных пожилого и старческого возраста клиническая картина аппендицит не соответствует патолого-анатомическим изменениям в червеобразном отростке, что затрудняет раннюю диагностику. Большая часть характерных признаков аппендицит не выражена, с чем связано позднее обращение пациентов за медицинской помощью, когда развиваются деструктивные изменения в червеобразном отростке. Общее состояние у больных остается мнимо благополучным. Несмотря на деструктивные изменения в аппендиксе, пациенты указывают лишь на слабые или умеренные боли в животе, носящие в большинстве наблюдений разлитой характер без четкой локализации в правой подвздошной области. Живот у большинства больных остается мягким, и даже при глубокой пальпации болезненность в правой подвздошной области умеренная. Несмотря на нормальную температуру и нормальное содержание лейкоцитов в крови, хирург должен крайне внимательно оценить скудные клинические данные и скрупулезно отнестись к сбору дополнительной анамнестической информации. Вне всякого сомнения, дополнительная информация при ультразвуковом и рентгенологическом исследовании может сыграть решающую роль в диагностике аппендицит, а лапароскопия — заключить диагностический поиск. Недооценка слабой выраженности симптомов аппендицит у пациентов пожилого возраста приводит к запоздалой диагностике заболевания и запоздалому оперативному вмешательству при деструктивных изменениях в червеобразном отростке.
Необходимо учитывать, что у большинства пациентов пожилого и старческого возраста имеются сопутствующие заболевания, течение которых ухудшается на фоне воспалительных изменений в червеобразном отростке и брюшной полости. Нередко на фоне аппендицита наступает декомпенсация сахарного диабета, возникают гипертонические кризы, нарастает сердечная недостаточность, увеличивается дефицит пульса при мерцательной аритмии и т.д., что требует совместных усилий специалистов различного профиля (терапевтов, эндокринологов, анестезиологов и реаниматологов) в подготовке больных к операции и в выборе медикаментозного лечения в послеоперационном периоде.
Симптомы у беременных
У беременных в течение первого и второго триместров аппендицит протекает без особенностей. По мере нарастания срока беременности, в третьем триместре, возникают некоторые трудности в диагностике аппендицит из-за увеличения размеров беременной матки. Смещение слепой кишки и червеобразного отростка постепенно увеличивающейся маткой кверху создает трудности в дифференциальной диагностике аппендицит с заболеванием желчных протоков и правой почки. Характерным для аппендицит у беременных женщин является внезапное начало заболевания, боли и локализованная болезненность в нижнем отделе правой половины живота. В начале заболевания боли интенсивные и иногда схваткообразные, вот почему первичная госпитализация беременных с аппендицит нередко проводится в гинекологические или акушерские отделения. Через 6-12 часов от начала заболевания у пациенток в третьем триместре беременности боли нередко локализуются в правом подреберье. Боли становятся ноющими и постоянными. Следует обращать внимание на анамнез, особенно если беременные поступают через 12-24 часа от момента заболевания, на характер сна. Обычно беременные с аппендицит жалуются на беспокойный сон в связи с сохраняющимися болями.
При объективном обследовании пациенток следует обращать внимание на патогномоничные симптомы аппендицита, составляющие триаду Dieulafou (локальная болезненность, напряжение мышц передней брюшной стенки и гиперестезия кожи у верхней правой подвздошной ости). При пальпации живота в положении на левом боку у женщин в третьем триместре беременности можно выявить положительный симптом Брендо — появление боли справа при надавливании на ребро матки. У беременных в третьем триместре вместо усиления болей в положении на левом боку (симптом Ситковского) можно выявить усиление болей в положении на правом боку (положительный симптом Михельсона). Остальные симптомы менее постоянны. Реже выявляются симптомы раздражения брюшины, симптом Ровзинга, Коупа и др. По мере прогрессирования заболевания нарастает лейкоцитоз, более постоянно наблюдается сдвиг лейкоцитарной формулы влево. Однако необходимо помнить, что у беременных женщин всегда имеется физиологическое повышение лейкоцитов в крови и необходимо ориентироваться на физиологическую норму. Естественно, что при обнаружении в анализе крови лейкоцитов 12х109/л может не означать патологических изменений в анализах крови, тогда как более высокий уровень лейкоцитоза должен заставить насторожиться и при соответствующей клинической картине подумать о возможном гнойном процессе в брюшной полости. Трудности распознавания аппендицита во второй половине беременности требуют тщательной оценки клинических симптомов и применения дополнительных методов исследования.
УЗИ в руках опытного специалиста позволит поставить диагноз аппендицит, если удается визуализировать червеобразный отросток в ранней фазе воспаления, до 6-12 часов от начала заболевания. По мере развития перитонита верификацию червеобразного отростка затрудняет не только беременная матка, но и нарастающая динамическая кишечная непроходимость. Тем не менее, если исследователь обратит внимание на пневматизацию кишечных петель в правой подвздошной области, а у беременных в третьем триместре — в правом подреберье, то выявленные функциональные нарушения кишечника могут свидетельствовать о наличии в исследуемой области воспалительного процесса.
Если УЗИ у беременных при любых сроках может быть использовано как дополнительный метод исследования, то применение рентгеновских методов исследования и лапароскопия имеют свои показания и противопоказания. Более того, рентгенологическое исследование брюшной полости у беременных вызывает много нареканий не только со стороны будущей матери и родственников, но и, нередко, врачей. Однако известно, что лучевая нагрузка при обзорной рентгенограмме брюшной полости в 30-60 раз меньше лучевой нагрузки на пациента при обычной рентгеноскопии грудной клетки. Естественно, что в первом и втором триместре от рентгеновского исследования следует воздержаться, а в третьем триместре, когда плод сформирован, противопоказаний для проведения обзорных рентгенограмм нет. Обзорная рентгенограмма брюшной полости у беременной в третьем триместре позволит подтвердить данные УЗИ о наличии функциональных изменений кишечника, обусловленных воспалением в брюшной полости.
Длительное наблюдение беременных с подозрением на аппендицит крайне рискованно из-за угрозы развития острого перитонита. Поэтому целесообразно раннее обоснованное применение инвазивных методов диагностики аппендицит, поскольку при подозрении на острое хирургическое заболевание эндоскопическое обследование представляет меньшую опасность, чем продолжительное наблюдение до развития отчетливой клинической картины, которая у беременной может быть уже запоздалой. Однако лапароскопия может быть выполнена у беременных лишь тогда, когда нельзя исключить аппендицит после использования всех неинвазивных способов диагностики.
Исследование должно быть максимально осторожным, так как у 5-6% беременных возникают выкидыши, а у 10-12% пациенток — преждевременные роды. Доказано, что причиной таких осложнений могут быть повышение внутрибрюшного давления, травма матки при поведении оперативного вмешательства, наличие инфекции в брюшной полости и расстройство кровообращения вследствие интоксикации. Следует отметить, что летальность среди беременных с аппендицит крайне высока и достигает 3,5-4%, а летальность от аппендицит в поздние сроки беременности в 10 раз выше, чем при беременности малых сроков. Лечение аппендицит должно проводиться совместно хирургом и акушером-гинекологом.
Срок беременности 9-10 недель при воспалительных заболеваниях брюшной полости является неблагоприятным для развития эмбриона, так как интоксикация вследствие воспаления и антибактериальные препараты обладают тератогенным эффектом с опасностью развития уродств. Вопрос сохранения беременности при сроке 9-10 недель на фоне хирургического и консервативного лечения аппендицит в этот период беременности целесообразно решать индивидуально с каждой пациенткой при участии акушера-гинеколога.
После 10 недель беременности появление клинических симптомов угрозы прерывания беременности (схваткообразные боли в нижних отделах живота, кровянистые выделения из половых путей) диктуют необходимость назначения лекарственных препаратов.
Сочетание аппендицита и беременности в поздних сроках представляют угрозу для жизни матери и ребенка.
источник