Острый аппендицит является распространенной патологией у взрослых людей и наиболее частой причиной хирургического вмешательства. Несмотря на давно известные группы риска данной патологии среди населения, от острого аппендицита не застрахован ни один человек, кроме тех, у кого уже удален червеобразный отросток.
Без преувеличений можно сказать, что это заболевание на слуху у каждого жителя планеты, и основные симптомы знают многие люди. Такая бдительность не является лишней, поскольку в случае острого аппендицита некое промедление может обернуться серьезными осложнениями для здоровья.
Своевременное же обращение к медикам, наоборот, обуславливает благоприятный прогноз, как в плане объема хирургического вмешательства, так и в плане времени восстановления после удаления аппендикса. К слову, возможность проведения лапароскопического удаления червеобразного отростка, практикующаяся в течение последних лет, позволяет проводить операцию без заметного рубца, как было раньше.
Обострение аппендицита может произойти в любом возрасте. Группы риска составляют дети старше 5 лет, взрослые 20-30 лет, беременные женщины. Патология одинаково характерна для женского и мужского пола. Очень редко аппендицит встречается у маленьких детей, что объясняется возрастной анатомической особенностью аппендикса, который имеет форму воронки и легко опорожняется, и слабым развитием лимфоидного аппарата отростка.
Редко на операционный стол попадают и пожилые люди, поскольку лимфоидная ткань в старческом возрасте претерпевает обратное развитие. Однако, это вовсе не значит, что данные группы населения застрахованы от обострения аппендицита – пациент любого возраста с подозрением на аппендицит подлежит полноценному обследованию.
Выделяют несколько причин, провоцирующих развитие острого аппендицита:
- Закупорка червеобразного отростка непереваренными частичками пищи, каловыми камнями. Червеобразный отросток не зря носит такое название – мало того, что он тонкий и узкий, но еще аппендикс обладает большой подвижностью. Закупорка отростка приводит к застою его содержимого и воспалению стенки.
- Попадание в стенку аппендикса условно патогенной и патогенной флоры кишечника — кишечной палочки, стафилококков, энтерококков, стрептококков, анаэробов при наличии определенных условий – гиперплазии лимфоидной ткани, перегиба отростка и невозможности его опорожнения;
Первая и вторая причина аппендицита являются взаимосвязанными, поскольку застой содержимого отростка создает идеальные условия для патологического размножения бактерий и проникновения их в стенку аппендикса.
- На Западе выделяет отдельную причину обострения аппендицита — попадание в него фузобактерий, вызывающих некротизацию тканей отростка. Эти бактерии характеризуются способностью быстро вызывать гнойно-воспалительные процессы, но при этом очень чувствительны к действию антибиотиков. В нашей стране не принято выделять фузобактериальную теорию аппендицита в отдельную графу, да и консервативное лечение аппендицита, весьма распространенное в западных странах, применяется крайне редко.
- Инфекционные и паразитарные заболевания кишечника – брюшной тиф, иерсиниоз, амебиаз, туберкулез и другие.
- Питание с повышенным содержанием белковой пищи, способствующее избыточному образованию продуктов белкового распада в кишечнике и развитию процессов гниения.
- Склонность к запорам – невозможность своевременного опорожнения кишечника и создание условий для активного размножения бактерий.
Испанские ученые изучили 3000 случаев острого аппендицита и пришли к заключению, что почти в 40% случаев приступ аппендицита был спровоцирован употреблением жаренных семечек или чипсов, чаще всего у детей до 14 лет.
Симптомы аппендицита у взрослых, характерные для типичного течения аппендицита, имеют цикличность и проявления, соответствующие прогрессированию патологического процесса. Какие первые признаки аппендицита у взрослых?
Типичная картина аппендицита начинается с дискомфорта и болезненности в области желудка, чаще в вечернее или ночное время. Очень часто эти боли напоминают проявления гастрита и являются неинтенсивными, носят тупой характер, поэтому люди не придают им сильного значения. В этот же период наступает тошнота и возникает однократная рвота. Считается, что тошнота при аппендиците имеет рефлекторную природу, и зачастую у пожилых людей этот симптом может быть слабовыраженным, что иногда приводит к позднему установлению диагноза.
Спустя несколько часов боли перемещаются в нижние правые отделы живота (при правостороннем расположении аппендикса). Меняется характер болей – они становятся давящими и пульсирующими с нарастающей интенсивностью. Может возникнуть понос, учащается мочеиспускание. Возникает субфебрилитет с незначительным дальнейшим повышением температуры выше 37 С.
Постепенно, в течение шести-двенадцати часов от начала заболевания развиваются типичные симптомы общей интоксикации организма – слабость, учащенное сердцебиение, сухость во рту, недомогание. Боли становятся труднопереносимыми и еще более интенсивными.
Живот на этой стадии остается мягким, но болезненным при надавливании с правой стороны.
Данная стадия считается наиболее благоприятной для оперирования, однако большинство пациентов обращаются к врачу позже.
В этот период боли четко локализуются в подвздошной области справа, являются пульсирующими и интенсивными по ощущению. Присутствует постоянное чувство тошноты, наблюдается тахикардия до 90 ударов в минуту. Температура колеблется в пределах 38 С. При осмотре живота становится заметным отставание правой стороны в процессе дыхания. Живот становится напряженным в нижней правой части, что свидетельствует о начале перехода воспалительного процесса на брюшину. На этой стадии становятся положительными все диагностические симптомы (скольжения, Щеткина-Блюмберга, Ситковского, Бартомье-Михельсона, Ровзинга) и диагноз становится очевидным.
На этой стадии наиболее часто больной попадает на операционный стол.
На данной стадии наблюдается мнимое облегчение боли – происходит отмирание нервных окончаний аппендикса, что и приводит к уменьшению чувствительности. Одновременно нарастают симптомы общей интоксикации организма – появляется выраженная тахикардия, возможно появление рвоты. Температура падает, порой даже ниже 36 С. Живот вздут, перистальтика отсутствует. Пальпация области локализации червеобразного отростка вызывает сильную боль.
Момент прободения стенки аппендикса сопровождается острейшей болью, локализованной в правой нижней части живота, с нарастающей интенсивностью. Периоды облегчения отсутствуют, боль носит постоянный характер. Возникает многократная рвота. Больной испытывает сильную тахикардию, живот становится вздутым и напряженным, перистальтика полностью отсутствует. Белый налет на языке приобретает коричневый окрас. Температура тела поднимается до критических величин. Исход прободения аппендикса – гнойный разлитой перитонит или локальный гнойник.
Стоит отметить, что указанные сроки и стадии прогрессирования аппендицита являются условными – возможно скрытое или молниеносное течение болезни.
О том, как определить аппендицит у ребенка можно узнать из нашей статьи Признаки аппендицита у детей.
В ряде случаев классическая клиническая картина отсутствует, но патологический процесс развивается в организме. Выделяют несколько атипичных форм аппендицита.
Эмпиема – редкая форма заболевания, отличается проявлением болевого симптома сразу в правой подвздошной области с меньшей интенсивностью и медленным нарастанием симптоматики. Проявления интоксикации (высокая температура, озноб, слабость) наблюдаются только к 3-5 дню с начала заболевания.
Ретроцекальный аппендицит (5-12% случаев). Характеризуется слабо выраженными первыми симптомами раздражения брюшины, высокими подъемами температуры и преобладанием полужидкого стула со слизью в симптоматике. Иногда больные испытывают только боли в пояснице, иррадиирующие в правое бедро.
Тазовый аппендицит характерен для женского пола (9-18 % случаев). Отмечается нарушение мочеиспускания (дизурия), понос со слизью, симптомы раздражения брюшины и интоксикации (температура) мало выражены. Боль ощущается внизу живота, иррадиирующая в область пупка.
Подпеченочный аппендицит отличается болевым симптомом в области правого подреберья.
Левосторонний аппендицит – характеризуется классической клинической картиной, но с локализацией боли в левом подвздошном треугольнике. Поэтому на вопрос с какой стороны болит аппендицит справа или слева — ответ неоднозначный. Левосторонний аппендицит встречается в 2 случаях, когда слепая кишка чрезмерно активна или когда у человека обратное расположение внутренних органов.
Аппендицит у беременных второй половины беременности отличается умеренной выраженностью болевого симптома с локализацией боли ближе к правому подреберью, мало выраженной температурной реакцией и слабыми симптомами раздражения брюшины.
Хронически протекающий аппендицит у взрослых регистрируется очень редко, не более 1% всех случаев. Симптомы характеризуются только иногда возникающими периодическими болями, которые усиливаются при кашле, ходьбе. Когда происходит рецидив хронического аппендицита, симптомы его идентичны острому аппендициту, температура тела может быть как субфебрильной, так и нормальной. Клиническая картина напоминает пиелонефрит, язвенную болезнь, хронический холецистит, хронические гинекологические и прочие заболевания органов брюшной полости.
Диагноз острый аппендицит выставляется на основании:
- данных опроса больного;
- данных физикального осмотра;
- лабораторного исследования крови (лейкоцитоз в динамике);
- данных узи-исследования брюшной полости (американские специалисты считают УЗИ малоинформативным методом определения аппендицита, имеющего много диагностических ошибок, рекомендуя КТ);
- температурной реакции.
Дифференцировать данную патологию необходимо от острого гастроэнтерита и панкреатита, прикрытого прободения язвы желудка или двенадцатиперстной кишки, дискинезии кишечника, почечной колики, плевропневмонии. При нетипичном расположении аппендикса заболевание дифференцируют от гинекологической и урологической патологии, холецистита.
При сомнениях в диагнозе прибегают к лапароскопическому обследованию аппендикса. Данная диагностическая процедура позволяет точно установить диагноз и при его подтверждении тотчас приступить к лапароскопической аппендэктомии.
Удаление воспаленного червеобразного отростка – общепризнанная лечебная тактика. При удалении аппендикса на ранней стадии заболевания проводится малоинвазивная лапароскопическая операция. При развитии симптомов перитонита показана полостная операция. Иногда операция начинается с лапароскопии, а заканчивается полостной операцией (при выходе воспалительного процесса за пределы отростка).
Послеоперационный период в среднем составляет 7-10 дней и зависит от объема оперативного вмешательства, стадии патологического процесса и послеоперационных осложнений. Чем раньше проводится аппендэктомия (в идеале на катаральной стадии), тем быстрее пациент может вернуться к нормальной жизнедеятельности. Поэтому при малейшем подозрении на аппендицит затягивать с посещением врача нельзя.
Консервативное лечение применяется крайне редко при слабовыраженных симптомах аппендицита и интоксикации и наличии противопоказаний к операции. При прогрессировании процесса в любом случае проводят удаление аппендикса.
На Западе практикуется внутривенная антибиотикотерапия, которую начинают как можно раньше (см. неосложненный аппендицит можно лечить медикаментозно). В нашей стране антибиотикотерапия показана в послеоперационном периоде.
К осложнениям острого аппендицита относятся: ограниченный абсцесс брюшной полости, аппендикулярный инфильтрат, разлитой перитонит и пилефлебит.
При своевременном проведении аппендэктомии прогноз благоприятный. Если аппендицит осложняется перитонитом – требуется более обширное оперативное вмешательство с последующим дренажированием брюшной полости и серьезной антибиотикотерапией, период восстановления удлиняется.
В случае если человек не обращается за медицинской помощью, заболевание чревато смертельным исходом от перитонита и острой интоксикации организма. Чрезвычайно редко аппендицит проходит самопроизвольно с образованием воспалительного инфильтрата. Однако рассчитывать на это не стоит, поскольку в дальнейшем такой исход острого аппендицита оборачивается образованием спаечных процессов и очагов воспаления в брюшной полости.
Любая острая боль в животе, усиливающаяся при кашле, движении, сопровождаемая небольшой температурой, тошнотой, поносом или запором, а также непроизвольное напряжение мышц живота — повод для незамедлительного обращения к врачу!
источник
Аппендицит – самое распространенное хирургическое заболевание органов пищеварения, и одно из самых опасных. Опасность заболевания заключается, прежде всего, в его скоротечности и неизбежности появления серьезных, угрожающих жизни осложнений. Вероятность столкнуться с острым аппендицитом в течение жизни довольно высока. Он диагностируется у 5-10% людей.
Аппендицит может возникнуть в любом возрасте и у людей любого пола. Однако статистика показывает, что чаще всего он воспаляется у людей в возрасте 5-40 лет. Среди заболевших в возрасте 20-40 лет в два раза больше женщин, чем мужчин, в то время как среди больных в возрасте до 20 лет преобладают мужчины. Женщины в целом болеют несколько чаще мужчин. После 40 лет вероятность возникновения заболевания значительно уменьшается, но не становится нулевой. Поэтому аппендицит может встретиться и у пожилых людей. Также аппендицит изредка диагностируют и у детей младше 5 лет.
Аппендицитом называют воспаление червеобразного отростка – аппендикса, расположенного в нижней части кишечника. В нормальном состоянии аппендикс – это небольшая трубочка диаметром в 7-10 мм и длиной в 50-150 мм. Она ответвляется от слепой кишки, при этом постепенно сужаясь, и не имеет сквозного прохода.
Функции аппендикса точно не выяснены. Раньше аппендикс рассматривался как простой рудимент, заимствованный человеком у его далеких животных предков с травоядным рационом и ныне функционально бесполезный. Теперь есть серьезные основания полагать, что он играет важную роль в эндокринных и иммунных процессах, а также в формировании микрофлоры кишечника. Доказано, что люди с удаленным аппендиксом имеют проблемы с достаточным количеством полезных микроорганизмов в кишечнике. Однако все же аппендикс не относится к числу жизненно важных органов, без которых организм не может существовать.
Как правило воспаление аппендикса носит острый характер. В результате болезни в отростке скапливается гной, который не может свободно выйти наружу из-за узости отростка. Аппендикс увеличивается в размерах и становится болезненным. В конечном итоге это приводит к разрыву стенки аппендикса и выходом гноя наружу. Это, в свою очередь, влечет за собой острый перитонит (воспаление брюшины), сепсис или абсцессы в брюшной полости, которые с высокой степени вероятности могут привести к летальному исходу. Самым тяжелым осложнением является пилефлебит – приводящее к тяжелому поражению печени воспаление воротной вены, летальность при котором особенно высока.
Болезнь протекает очень быстро и обычно длится не более 2-4 дней, редко более недели. Случаи самопроизвольного излечения острого аппендицита нечасты. Иногда вокруг пораженного аппендикса может образоваться защитный инфильтрат из окружающих тканей, однако это образование тоже может привести к абсцессу. Поэтому болезнь требует врачебного вмешательства и оперативного лечения. При своевременном лечении заболевания прогноз благоприятный.
Изредка встречается и хронический аппендицит, характеризующийся то появляющимися, то снова отступающими симптомами, обычными для острого аппендицита. Частота возникновения этого состояния примерно в 100 раз реже, чем у острого. Как правило, она не требует оперативного лечения.
Острый аппендицит делится на простой (катаральный) и деструктивный, чреватый осложнениями. Без соответствующего лечения простой аппендицит почти всегда переходит в деструктивный.
Основные стадии развития аппендицита:
- Катаральная
- Флегмонозная
- Гангренозная
- Перфоративная
Причины возникновения аппендицита у взрослых до сих пор точно не установлены. Однако ученые сходятся в том, что не существует одной-единственной причины аппендицита, общей для всех пациентов. У каждого больного причина может быть своей собственной. В большинстве случаев аппендицит вызывается закупоркой входа червеобразного отростка в прямую кишку. Причины закупорки могут быть разными – например, попадание в отросток каловых камней или инородных тел. Она может быть вызвана и сдавливанием верхней части отростка из-за спаечных процессов, являющихся следствием холецистита или энтерита.
Также большую роль в возникновении аппендицита играют бактерии – энтерококки, стрептококки, стафилококки и кишечная палочка. Чаще всего имеет место сочетание обоих этих факторов. Застой содержимого отростка приводит к ослаблению его внутреннего иммунитета и внедрению болезнетворных бактерий в слизистую оболочку. Также существует теория, согласно которой основная причина аппендицита – спазм сосудов, питающих червеобразный отросток кровью. Еще одна возможная причина – травмы области живота, повлекшие за собой повреждение или перемещение отростка.
К факторам, способствующим заболеванию, следует отнести склонность к запорам, плохую перистальтику кишечника, недостаток растительных волокон в пище, переедание, многие инфекционные заболевания желудочно-кишечного тракта, наличие паразитов. На появление болезни могут влиять и наследственные факторы, а также снижение иммунитета из-за вредных привычек, стрессов, недостатка витаминов и микроэлементов.
Также отмечена повышенная частота возникновения аппендицита у беременных женщин – из-за смещения отростка, вызванного увеличением размеров матки. В случае некоторых заболеваний матки возможно перенос с нее очага воспаления на аппендикс.
Для ранней диагностики аппендицита симптомы имеют важнейшее значение. Их знание позволяет отсечь прочие заболевания ЖКТ, не имеющие отношения к воспалению аппендикса.
Основные признаки аппендицита у взрослых включают:
- Острую боль в животе, в том числе и при надавливании
- Повышение температуры
- Тошноту
- Рвоту
Первые симптомы и признаки острого аппендицита не всегда позволяют однозначно идентифицировать это заболевание. Первоначально болезнь может маскироваться под другую, не столь опасную, и человек может принять приступ аппендицита за почечные колики или гастрит.
Главный симптом аппендицита – постоянные острые боли в области живота. Как правило, резкая боль появляется неожиданно, чаще всего ночью или утром. В катаральной стадии боль сначала разлита по всему животу или появляется в его верхней части (в эпигастральной области). Но затем боль концентрируется в правой нижней части живота, ниже пупка и чуть выше бедра (в подвздошной области).
Процесс перемещения очага боли носит название симптома Кохера и является одним из главных определяющих признаков болезни. В большинстве случаев он свидетельствует именно об аппендиците, а не о каком-либо другом заболевании желудочно-кишечного тракта. Этот процесс происходит в течение нескольких часов после начала болезни. Характер болей со временем также меняется, они усиливаются, становятся пульсирующими и ноющими. Боль усиливается при смехе и кашле, глубоком вдохе, немного стихает при повороте на правый бок или в положении, когда ноги подогнуты к животу. Боль может также иррадировать в правую ногу и ощущаться при ходьбе. При надавливании на подвздошную область боль обычно почти не ощущается, однако если резко отпустить живот, то появляется сильная боль. Отмечается напряженность брюшной стенки.
С развитием заболевания боль может на некоторое время утихнуть. Но это свидетельствует не об излечении, а лишь о некрозе тканей стенки отростка, в том числе и его нервных окончаний. Однако надавливание на подвздошную область по-прежнему чрезвычайно болезненно. После этой стадии обычно происходит перфорация стенки, гной растекается по брюшине и боль возвращается, усиленная во много раз.
Следует иметь в виду, что иногда аппендикс может быть расположен слева, поэтому в таком случае болеть будет левая часть живота. В некоторых случаях боли могут ощущаться в правом подреберье, в области лобка, таза, поясницы.
Симптомы аппендицита у взрослых также включают расстройства желудочно-кишечного тракта. Прежде всего, это тошнота. Иногда могут отмечаться рвота и понос, не приносящие облегчения. Однако диарея при аппендиците характерна, прежде всего, для детей, у взрослых она встречается реже. Также отмечаются задержка стула, ощущение сухости во рту. При нестандартном положении отростка может появиться задержка мочеиспускания (дизурия). Часто отмечается тахикардия – до 90-100 ударов в минуту.
В начальной фазе заболевания температура повышается незначительно – до +37-38 ºС. Впоследствии температура может даже падать до нормальной, однако в заключительной стадии, предшествующей прорыву гноя наружу, она опять повышается до высоких показателей – +39-40 ºС. При этом боли существенно усиливаются.
В случае появления аппендицита у пожилых людей его симптомы могут быть стерты и незаметны вплоть до перехода заболевания в деструктивную стадию. Боли могут носить тупой характер, тошнота быть незначительной, а такая особенность, как повышенная температура, может вообще отсутствовать. Однако это не значит, что аппендицит протекает у пожилых людей легче. Наоборот, в пожилом возрасте гораздо чаще наблюдаются осложнения аппендицита.
Затруднена диагностика аппендицита и у маленьких детей (до 5 лет). Это связано с тем, что признаки аппендицита у взрослых обычно выражено четче, чем у детей. Иногда аппендицит у ребенка маскируется под простое расстройство желудка. Боли часто не локализованы в подвздошной области, да и порой ребенок не может объяснить где именно у него болит живот. В этом случае следует ориентироваться на такие признаки, как повышение температуры до +38 ºС, обложенность языка, диарею. Однако все эти симптомы могут появляться и при других заболеваниях, поэтому ребенка необходимо показать специалисту.
Фото: plenoy m/Shutterstock.com
Также существует несколько форм атипичного аппендицита, при котором симптомы могут отличаться от стандартных.
- Эмипиема. Форма аппендицита с медленным развитием, при котором симптом Кохера отсутствует, а боль сразу появляется в подвздошной области.
- Ретроцекальный аппендицит. Характеризуется слабыми признаками воспаления брюшины, жидким стулом. Боли часто ощущаются в области поясницы и иррадируют в область бедра.
- Левосторонний аппендицит. Имеет классическую клиническую картину, однако боли ощущаются в левой подвздошной области.
- Тазовый аппендицит. Больше характерен для женщин. Отмечается слабое повышение температуры, дизурия, боль иррадирует в область пупка.
При малейшем подозрении на аппендицит следует вызвать врача. Основанием для обращения к врачу являются любые постоянные боли в области живота, не проходящие в течение 6 часов. До осмотра врача не следует принимать слабительные, антибиотики или прочие желудочно-кишечные препараты, и особенно анальгетики, так как все эти лекарства могут смазать клиническую картину и затруднить постановку диагноза. Также запрещена установка грелки на правую часть живота, поскольку внешний источник тепла способен ускорить развитие болезни. Показан постельный режим. Следует воздержаться от приема пищи. При приходе врача необходимо рассказать ему про все симптомы, о том, как болит живот, и позволить ему провести осмотр.
Для диагностики используется в первую очередь визуальный осмотр и пальпация. Основными симптомами являются напряженный живот, болезненность в правой нижней его части. Однако эти методы не всегда надежны. Используются также такие методы диагностики, как УЗИ, МРТ и компьютерная томография, анализы крови и мочи. При просмотре анализа крови основное внимание обращают на повышенный уровень лейкоцитов в крови (лейкоцитоз). Может проводиться также диагностическое лапароскопическое обследование через отверстие в стенке живота.
Следует учесть, что распознавание недуга может быть затруднено, поскольку симптомы острого аппендицита во многом сходны с другими заболеваниями желудочно-кишечного тракта. К ним относятся острый гастроэнтерит, панкреатит, язва (особенно в случае ее прободения), кишечные или почечные колики, воспалительные процессы матки, растяжение или разрыв мышц живота. Поэтому важно дифференцировать аппендицит от других заболеваний, которые в большинстве не требуют срочного оперативного вмешательства.
Аппендицит обычно лечится хирургическим методом. Он состоит в удалении аппендикса (операции аппендэктомии). В некоторых случаях ему может предшествовать терапия при помощи антибиотиков. Иногда возможно и консервативное лечение, без удаления отростка – в этом случае назначают антибиотики. Как правило, к нему прибегают в том случае, если есть какие-то противопоказания к операции.
Операция по удалению отростка проводится либо традиционным путем, при помощи открытого разреза, либо лапароскопическим методом. Первые 12 часов после операции следует соблюдать постельный режим и избегать приема пищи. В восстановительный период также возможна терапия последствий заболевания при помощи антибиотиков. Длительность восстановительного периода зависит от того, на какой стадии болезни была проведена операция и обычно составляет 1-2 недели.
источник
Основным симптомом аппендицита является боль, носящая разнообразный характер. Она может возникать внезапно, наблюдаться в области пупка, пояснице, в правой нижней половине живота и эпигастральной области. Боль в большинстве случаев появляется острая, реже тянущая и схваткообразная. Усиливается она при кашле и при напряжении передней брюшной стенки во время ходьбы и подъемов. Возникают неприятные ощущения преимущественно утром и ближе к вечеру.
Отсутствие аппетита, жидкий стул, тошнота, рвота – все это относится к самым распространенным причинам возникновения аппендицита. Нередко они могут сопровождаться болезненным и частым мочеиспусканием. Это возникает вследствие того, что заболевание прогрессирует. Воспаления начали переходить на мочевой пузырь и мочеточник.
Для того, чтобы снизить болевые ощущения можно принять спазмолитический препарат. Однако нельзя выпивать более 2-х таблеток. Допустимо только однократное употребление. Нельзя для снижения боли делать холодные компрессы на живот и использовать грелки. Все это приведет только к усилению воспаления.
Нарастание слабости и недомогания – это также симптомы аппендицита. Их отмечают больные, когда в червеобразном отростке наблюдаются сильные воспалительные процессы. Наряду с такими симптомами может присутствовать высокая температура с ознобом. Как правило, сбить ее обычными медикаментами не удается.
Неправильная походка тоже является симптомом аппендицита. Больные при ходьбе сгибаются в правую сторону, а рукой придерживают живот, тем самым предохраняя его от сотрясений и уменьшая боль. При глубоком вдохе они отмечают резкие боли в надлобковой области, которые носят кратковременный характер.
Изменение цвета кожных покров – это еще один основной симптом аппендицита. Наряду с этим у больного может отмечаться слабый пульс и низкие показатели артериального давления. При нажатии на живот пальцем возникает локализованная болезненность, а мышцы сильно напрягаются.
Обнаружив у себя один или несколько симптомов аппендицита, как можно скорее обратитесь к врачу. Необходимо пройти тщательное обследование для того чтобы подтвердить наличие такого заболевания. На основе его результатов будет ясно, требуется ли оперативное вмешательство, либо причина кроется не в наличии аппендицита, а в чем-то другом.
Аппендикс играет весомую роль в иммунообразовании, но не выполняет жизненно важной функции. В большинстве случаев аппендицит возникает после придавления грыжи, сопровождаясь сильной болью в брюшной полости. После этого заболевшему обязательно требуется медицинская помощь в виде хирургического вмешательства. А если судить по возрастным категориям, то люди от 9 и до 35 лет чаще всего болеют данным недугом.
У большинства заболевших аппендицит не проходит бесследно, они чувствуют тошноту, боли в животе, а именно в нижней части правого бока. Боли могут быть не только в боку, но и возле пупка, после чего возникает рвота.
После истечения определенного времени, боли в животе могут прекращаться на некоторое время. Если доктор диагностировал заболевание, то при нажатии на больное место, боль может исчезать или немного повышаться, а после отпускания руки живот сильно начинает болеть, повышается температура до 39 градусов.
Если аппендицит возникает у детей на первом году жизни, то боль может быть не только конкретно в правом боку, а разливаться по всему животу. А если аппендицитом заболел пожилой человек или беременная женщина, то боль будет намного меньше, а при хирургическом вмешательстве не столь ощутима.
Причины аппендицита могут быть совершенно разными, но всё приводит к закупорке просвета на аппендиксе. Этому могут посодействовать различные мелкие предметы, которые попадают в организм, каловые массы, опухоли, паразиты и так далее.
Если просвет в аппендиците будет закупорен, то сильное скопление слизи будет мешать его работе, что приведет к воспалению слизистой оболочки.
При данной болезни нужно сразу обращаться к врачу, потому что разрыв аппендикса, если его вовремя не оперировать, приведет к серьёзным последствиям и иным болезням. Например:перитонит.
Симптомы и признаки аппендицита у взрослых заметно отличаются от детских. В основном взрослые люди сначала жалуются на болевые ощущения в левой стороне тела (в области подвздошной кости), а затем справа к низу живота. Врачи не советуют ориентироваться только на этот признак, поскольку у всех людей воспаление аппендикса проявляется по-разному.
К примеру, одни люди могут испытывать первоначальную боль в области пупка, а другие – в любой другой области тела. Это объясняется индивидуальным расположением червеобразного отростка слепой кишки: у каждого человека он формируется с небольшими смещениями в ту или иную сторону.
Одним из постоянных признаков воспаленного аппендикса являются болезненные ощущения, усиливающиеся при кашле или смене положения тела. В основном человек с приступом аппендицита вынужден принимать определенное положение своего тела – позу эмбриона (с подогнутыми под живот ногами).
Боль заставляет брюшную стенку постоянно напрягаться. Нажатие на нее также вызывает определенные болевые ощущения. Из-за широкого спектра распространения боли пациенты зачастую не могут точно указать, где у них болит. Нередко приступ аппендицита сопровождается тошнотой, рвотой и запорами. Температура тела при этом достигает 38оС.
Аппендицит можно диагностировать самостоятельно. Для этого на низ живота справа нужно довольно сильно и резко надавить пальцами, а затем резко отпустить. При надавливании боль не ощущается, она наступает сразу после него.
Особенность проявления аппендицита у детей заключается в наиболее быстром нарастании у них воспалительных процессов, нежели у взрослых. Симптоматика воспаления червеобразного придатка слепой кишки у детей выражена более ярко, но поставить точный диагноз врачам бывает очень трудно, поскольку зачастую ребенок не может точно сказать, где у него именно болит.
Пик детского аппендицита чаще всего выпадает на период с 2-х до 4-х лет и с 7-ми до 9-ти лет. В разном детском возрасте признаки и симптоматика аппендицита имеют свои особенности. Например, дети до 5 лет не могут определить точное месторасположение боли, вместо этого они сворачиваются в позу эмбриона и начинают громко плакать, еще больше провоцируя болевые ощущения.
Дети не дают взрослым дотронуться до своих животов, что свидетельствует о локализации боли именно в этом месте. Кроме того, ребенок испытывает неимоверную жажду, постоянно прося воды. Температура тела при этом повышается, начинается приступ лихорадки. Врачей в этом случае следует вызывать как можно скорее.
Воспаленный аппендикс опасен своей молниеносной динамикой! Поэтому при появлении первых признаков и симптомов, а также при малейшем подозрении на аппендицит нужно скорее вызывать врачей. Это касается как детей, так и взрослых.
Дети подросткового возраста испытывают те же признаки и симптомы аппендицита, что и взрослые люди, но в большинстве случаев боли возникают не в области живота, а в прямой кишке, со стороны спины или позвоночника и в боку. Девочки-подростки нередко путают боль, вызванную приступом аппендицита, с нарушениями в женском здоровье (менструальная боль).
источник
Воспаление червеобразного отростка слепой кишки называют аппендицит. Заболевание отличается разнообразием и сложностью симптомов. Текст содержит информацию о том, что нужно знать об аппендиците, как самостоятельно определить признаки аппендицита, на какие симптомы обращает внимание врач при дифференциальной диагностике заболевания. Показаны особенности симптомов аппендикса у мужчин, детей, женщин, в том числе беременных.
Аппендицит – распространенный диагноз хирургических патологий. Воспаление червеобразного отростка чаще диагностируют у женщин в возрасте от 20 до 40 лет. Заболеваемость мужчин, того же возраста, в два раза ниже. В возрасте от 12 до 20 лет чаще болеют мальчики и юноши.
Основной метод лечения острой формы заболевания – хирургическое удаление червеобразного отростка (аппендэктомия).
! Ежегодно в стране делается более миллиона подобных хирургических операций. Осложнения на этапах лечения выявляют примерно у 5% прооперированных лиц молодого возраста и 30% пожилых пациентов. Основная причина осложнений – перитонит.
Если не проводить активную терапию, перитонит при острой форме развивается в течение одного-двух дней.
Осложнения – это, часто, результат смутного представления человеком опасных признаков аппендицита, отсрочка, затягивание времени обращения к врачу, самонадеянность на благоприятный исход патологии после снятия неприятных ощущений.
Он проявляется болями в области живота, высокой температурой, тошнотой, рвотой, расстройством дефекации (понос или запор). Аналогичные симптомы наблюдают при:
инфекциях, воспалениях желудочно-кишечного тракта;
инфекциях, воспалениях женских, мужских половых органов;
воспалениях, инфекциях почек, мочеточников, мочевого пузыря;
непроходимости двенадцатиперстной кишки;
разрывах артерий брюшной полости, других.
В медицине существует термин – »синдром острого живота», который объединяет патологические состояния, сопровождаемые болями в области брюшной полости, интоксикациями, повышением температуры тела.
Многообразие синдрома острый живот делает диагностику аппендицита сложной медицинской задачей. В период постановки диагноза врач, в зависимости от пола, возраста пациента, должен исключить признаки инфекционных, урологических, гинекологических, акушерских, мужских, детских, других патологий. Сложность добавляет нестабильное расположение органа в брюшной полости. У разных людей аппендикс определяют в разных проекциях брюшной стенки. Анатомическая особенность проявляется разнообразием исходящих точек боли.
Практически каждый взрослый человек, знает расположение в организме внутренних органов – сердце, печень, почки, легкие. Сложнее с определением локализации отделов желудочно-кишечного тракта. Общая длина кишечника человека, компактно расположенного в брюшной полости, составляет 4-5 метра. Топографические ориентиры проекции аппендикса находят внутри перекрестия двух воображаемых линий:
горизонтальной, от пупка и вокруг живота;
вертикальной, от правого грудного соска и вниз.
Область живота, правее вертикальной и ниже горизонтальной линии до паха и правой ноги – это правая подвздошная область. Правый подвздох считают наиболее вероятным местом проекции на брюшную стенку червеобразного отростка.
К сожалению это не единственное место локализации аппендикса. Благодаря длинной брыжейке, аппендикс может смещаться, на некоторое расстояние, от нормального расположения. Перед операцией с помощью УЗИ врач определяет расположение органа и оптимальный доступ к нему. Расположение органа важно для хирурга и практически не имеет значения для пациента.
До сих пор нет единого представления о причинах аппендицита. Почему только часть людей страдает от воспаления червеобразного отростка? Предложено несколько теорий причин развития аппендицита.
В основе наиболее распространенной лежит инфекционный фактор. При остром аппендиците выделяют патогенные штаммы кишечной палочки, золотистого стафилококка, стрептококка, других гноеродных бактерий. В обычных условиях они являются нормальными обитателями кишечника. Патогенными становятся в результате действия сопутствующих внешних или внутренних причин.
Основные факторы провоцирующие развитие микрофлоры при аппендиците:
закупорка (сужение) просвета червеобразного отростка – врожденные аномалии (изгибы, сужения), новообразования, каловые камни, инородные тела);
сосудистые реакции, дефекты питающих стенку кишки кровеносных сосудов, снижающих кровоснабжение стенок, вызывает застой крови и далее некроз аппендикса;
нейрогенные реакции, замедление перистальтики стенок кишечника, сопровождаемое обильным слизеобразованием, острым расширением просвета кишки.
Аппендицит чаще развивается у людей страдающих: запорами, заболеваниями сердечно-сосудистой системы, некоторыми инфекционными заболеваниями (кишечные формы туберкулеза, амебиаз, другие инфекции). У мужчин аппендицит может быть свидетельством вредных привычек, скрытых инфекций малого таза. Он может быть результатом гинекологических воспалительных заболеваний женщин. У детей развивается на фоне врожденных сужений просвета слепой кишки, тяжелой ангины.
Различают острую и хроническую формы аппендицита. Наиболее частая форма воспаления аппендикса – острая. Она проявляется ярко выраженными симптомами. Хроническая форма встречается редко, симптомы стерты.
Проведенные эксперименты в Испании доказали, что в 40% случаях острый аппендицит был вызван жареными семечками и чипсами. Как правило страдают дети до 14 лет
Симптомы аппендицита проявляются главным образом резкой болью в животе. Обычный патогенез аппендицита проявляется следующими последовательно развивающимися симптомами: боль, тошнота, рвота, повышение температуры, диспепсия.
Подробно о каждом симптоме в дебюте аппендицита.
Внезапная боль в области солнечного сплетения или над пупком – наиболее характерный первый симптом острой формы аппендицита. В этот период также возможна боль в области живота без определенной локализации. Характеризуется болями различной интенсивности (сильная, слабая) и характера (постоянная, перемежающаяся). Далее отмечается смещение акцента боли в правый подвздох, то есть, в область топографической проекции аппендикса. Характер боли, постоянный, интенсивность умеренная, усиливается при кашле, движении, перемене положения тела в пространстве.
Тошнота и рвота. Рвотные массы состоят из ранее принятой пищи с примесью желчи. Рвотные массы при пустом желудке в виде жидкости, слизи желтого цвета. Рвота при аппендиците развивается как рефлекс на боль, сопровождается снижением аппетита, чаще однократная.
Лихорадка. Частый спутник аппендицита – повышение температуры тела. Обычно она не поднимается выше показателей фебрильной лихорадки (37,0-38,0 0 С).
Диспепсия. Нарастание интоксикации сопровождается расстройством акта дефекации – диспепсией в виде запора или жидкого стула. Диспепсия происходит на фоне частого мочеиспускания, результат вовлечения мочевого пузыря в патогенез. Цвет мочи интенсивный, темный.
Коварство аппендицита может проявиться дебютом с приоритетом иных симптомов, на фоне слабой болевой реакции. Кроме того боль может стихать под действием обезболивающих лекарств, а также при некрозе стенки червеобразного отростка.
Несмотря на очевидность болей в области живота при аппендиците, возникают сложности с диагностикой.
Опасными, при аппендиците, могут быть симптомы:
отвлекающие от основного заболевания;
У женщин боль сопровождает многие воспалительные гинекологические патологии, у детей – кишечные инфекции, колики. Клинические признаки, при язве желудка, воспалении поджелудочной железы, желчного пузыря, других патологий брюшной полости и органов малого таза, также напоминает симптомы аппендицита.
С помощью диагностических методов врач легко отличит источник боли. Для облегчения работы врача информируйте его о ранее перенесенных заболеваниях, необычных проявлениях организма в период заболевания, в том числе не имеющих отношения к основному патогенезу, например:
ранее перенесенные половые инфекции – возможный скрытый микробный очаг в организме – провокатор аппендицита или источник воспаления мочеполовых органов;
длительное отсутствие месячных у женщины – возможный признак внематочной беременности;
кал черного цвета – признак желудочного или кишечного кровотечения прободной язвы;
отрыжка, изжога, газообразование, объемный кал – признак воспаления поджелудочной железы;
рвотные массы без желчи – признак холецистита или закупорки желчного пузыря.
Опасность названных симптомов в том, что они отвлекают от постановки правильного диагноза, направляют врача по ложному пути постановки диагноза, удлиняют время его постановки. Другая группа симптомов свидетельствует о тяжелом состоянии больного – перитоните (воспалении брюшной стенки) при аппендиците.
Наиболее опасными симптомами считаются:
стихшая на несколько часов боль – может быть связана с разрывом стенок аппендикса внутри брюшной полости, последующее резкое усиление интенсивности боли, не поддается купированию – свидетельство перитонита;
постоянные рвотные позывы, а сама рвота не приносит облегчение больному;
резкое повышение температуры выше 39 0 С, либо наоборот быстрое падение до критически низких значений;
напряжение мышц, болезненность в момент прикосновений, постукиваний кожи живота;
измененное сознание (спутанность, бред, угасание рефлексов).
Дифференциальная диагностика аппендицита проводится в условиях стационара. Используются физикальные, инструментальные, лабораторные методы диагностики аппендицита. На первом этапе проводится опрос пациента и традиционные методы исследования, пальпация, ощупывание, постукивание, давление в области живота. Обращают внимание на боль, температуру, рвоту, которые наиболее часто сопровождают аппендицит.
Несмотря на многообразие симптомов, боль – это самый стабильный признак аппендицита, она практически всегда сопровождает заболевание. Характеристика боли имеет важное значение при дифференциальной диагностике аппендицита. Врач выясняет локализацию, характер, продолжительность, интенсивность, время возникновения боли.
Во избежание искажения клинической картины нельзя обезболивать заболевшего перед исследованием врача.
Локализация боли. Многие заболевания сопровождаются неприятными ощущениями в виде боли. По её локализации определяют какой орган поражен. Боль с четким источником импульсов, бывает если орган близко прилегает к стенке брюшины. Поэтому воспаление почек чаще ощущается в области поясницы, сердца – в левой стороне груди. При остром аппендиците обследуемый как правило не может показать на себе где локализуется боль. Другой важный диагностический признак – смещение боли неясной локализации через 3-4 часа в правую подвздошную область.
Если боль сразу ощущается в правом подвздохе значит аппендикс расположен в близкой проекции. Если аппендикс в брюшной полости смещен, используют косвенные методы. Диагностические приемы основаны на выявлении чрезмерной ответной болевой реакции на слабое воздействие (прикосновение, постукивание) определенной точки.
При неосложненном аппендиците усиление боли появляются если больной пытается втягивать живот в положении лежа, а также если надавить пальцами:
на живот в области правого подвздоха;
в нескольких точках, справа от пупка;
в нескольких точках по диагональной линии от пупка до правого подвздошного бугорка (это костный выступ тазовых костей определяется спереди в подвздошной области).
При аппендиците больной испытывает боль при дефекации в области ануса, поднятии правой ноги, правой руки, глубоком вдохе, кашле. В положении больного лежа на спине – болезненность ощущается в правом подвздохе, изменение положения на левый бок – источник боли смещается к пупку;
Опасные признаки аппендицита – это повышенная болезненность при легком надавливании пальцами в области пупка, прощупывании живота определяются мышцы в виде напряженных тяжей. При лабораторном исследовании крови выявляют увеличение количества лейкоцитов выше 14 тыс. Лейкоциты – маркер воспаления, практически всегда, при любом остром процессе увеличивается количество лейкоцитов, участвующих в иммунной защите организма. Низкое количество лейкоцитов (лейкопения) – признак истощения иммунной системы. Это признаки перитонита – воспаления брюшной стенки.
Локализация воспаленного аппендицита всегда подтверждается инструментальными исследованиями (УЗИ) брюшной полости
Отраженные боли. При аппендиците иногда диагностируют боль проявляемую далеко от воспаленного органа. Иррадиирующие (отраженные) боли диагностируют при:
аппендиците – в правой ноге, также обращать внимание на появление правосторонней хромоты;
тазовом расположении аппендицита – отдается у мужчин, мальчиков в мошонку, расположение его ближе к спине – отдается там же;
Характер боли. Различают висцеральную и соматическую боль. Висцеральная формируется во внутренних органах при внезапном повышении давления в полом органе, при растяжении стенок органа, натяжениях связок брыжейки. Соматическая боль обусловлена патологией в стенке брюшины, прилегающей к органу и соединенной с ней нервами. При аппендиците может быть постоянная и схваткообразная боль.
Продолжительность боли. Характерно один-два пика болевых реакций. Первый приступ связан с воспалением аппендикса. Второй пик наблюдают с развитием перитонита, в запущенных случаях. Боль при остром аппендиците продолжается от нескольких часов до нескольких дней. Длительная, сохраняющаяся несколько дней, недель ноющая боль не характерна для аппендицита.
В течение 1-2 дня развивается некроз с высокой вероятностью разрыва стенки червеобразного отростка. В первые часы после растекания гнойного содержимого в брюшную полость боль исчезает, наступает мнимое выздоровление.
Вторая волна боли интенсивная и связана с развитием воспаления брюшины. Перитонит, без лечения, длится семь – десять дней, часто заканчивается гибелью больного. При лечении возможно образование спаек внутренних органов, которые вызывают постоянные боли.
Интенсивность боли. Боль субъективное ощущение, зависит не только от силы травмирующего фактора, но и индивидуальных особенностей человека. Для аппендицита характерны внезапные интенсивные боли. В некоторых случаях возможна стертая картина боли. Интенсивность боли не может служить критерием аппендицита. Важнее сочетание боли с другими симптомами, высокая температура, тошнота, рвота, диспепсия. Интенсивность боли высокая, у молодых людей, часто сопровождается вынужденными позами, раздражительностью, головными болями.
Приступ острого аппендицита сопровождается признаками тошноты, затем рвоты. Рвота, при аппендиците имеет рефлекторный характер, совпадает с пиком болевых ощущений. Как правило встречается в первые часы, следовательно явления интоксикации не оказывают на этот симптом значительного влияний. Для аппендицита характерна однократная рвота. Повторяющиеся приступы рвоты характерны для интоксикации организма. Это важный признак для прогноза болезни, свидетельствует о тяжести патогенеза, угрожающего жизни человека. Рвота сопровождается повышением температуры тела.
Лихорадка фебрильного типа (37-38 0 С) характерный симптомом. Чаще аппендицит протекает на фоне умеренной гипертермии. Температура при аппендиците – важный симптом для дифференциации от других похожих заболеваний. При кишечных, почечных коликах температура в пределах нормы или ниже. Иногда наблюдают интересный феномен, когда температура, измеряемая обычным ртутным термометром, с правой стороны на 0,5-1,0 0 С градуса выше температуры определяемой в левой подмышечной впадине. Лучше попробовать измерить температуру в подмышечной впадине и сразу после – ректально. Различия более наглядны.
Симптоматика данной категории больных не отличается. В возрасте до двадцати лет чаще болеют юноши и мальчики. Замечено, что у мужчин чаще диагностируются разрывы и некроз слепого отростка кишечника.
Диагностические приемы выявления признаков аппендицита у мальчиков и мужчин, проявляются:
самопроизвольным подтягиванием вверх правого яичка при пальпации живота в правом подвздохе, прекращение ощупывания участка наибольшей болезненности – яичко опускается, обоих яичек при давлении на живот;
болью правого яичка при легком потягивании мошонки;
В возрасте старше двадцати лет чаще болеют женщины. У девочек с двенадцати лет и старше, при клиническом обследовании, следует обязательно учитывать гинекологический статус. Острые боли могут быть обусловлены у девочек в подростковом возрасте болезненными месячными. У женщин следует исключать воспаление придатков, яичников, внематочную беременность, выкидыш, заболевания почек.
Ребенок младшей возрастной группы не позволяет проводить исследование, не может объяснить патологические ощущения, боль сопровождается не прекращающимся плачем, страхом. Это вносит путаницу в диагностику аппендицита.
Заболевание проявляется острым дебютом. Боль в правой подвздошной зоне определяют с помощью простого приема – правую ножку ребенка попытаться согнуть в колене. Слабая попытка, проявляется сильной реакцией. Другой диагностический приём – после убирания руки исследующего, давящей на живот, в правой подвздошной зоне возникает ответная сильная болевая реакция. При ощупывании живот напряженный, но не вздут вследствие газообразования.
Ребенок отказывается вставать, предпочитает лежать и поменьше двигаться. Боль усиливается при движении, беге, прыжках. При стоянии отмечается вынужденная поза с целью облегчения боли на правой стороне тела. Рвота, в отличие от взрослых больных, возникает как результат интоксикации, а не вызвана сильной болью. У ребенка рвота может быть первым симптомом аппендицита, предшествовать болевым ощущениям.
Окончательный диагноз может поставить врач на основании инструментальных и лабораторных методов исследования.
У маленьких деток часто при аппендиците отмечают подтягивание к себе правой ножки. Симметричное прощупывание живота проявляется бурным реагированием на прикосновение правой стороне. Можно применить другие аналогичные методы определения локализации боли.
Высокая температура 38-39 0 С, пульс учащен, язык обложен – напоминают признаки инфекции. Сложность исследованию добавляет понос и рвота. При отсутствии признаков расстройства кишечника, газы отходят свободно. Иногда температура в норме. В этом случае одной из причин боли может быть инвагинация тонкого кишечника. Инвагинация – это вхождение кишки в кишку, встречаются у детей. В результате инвагинации на кишечнике образуется манжетка, вызывающая сильную боль, вздутие кишечника, непроходимость, рвоту. Успех диагностики зависит от внимательности врача к деталям.
На инфекцию могут указывать увеличенные лимфатические узлы, сыпь, на коже и слизистых оболочках. В тяжелых случаях требуется консультация детского инфекциониста, экспресс-методы лабораторного исследования крови.
Примерно с этого возраста ребенок способен на примитивном уровне описывать патологические ощущения. Клиническая картина такая же как у детей младшей возрастной группы.
Первоначальные признаки аппендицита у ребенка. На локализацию боли указывают вынужденные позы ребенка, напряженность брюшной стенки при ощупывании с правой стороны живота в области подвздоха. Щадящая, правую сторону, походка, удерживание руками правой подвздошной области. Не пытайтесь снять боль медикаментами, прикладыванием холодного компресса к больной области.
Пальпацией устанавливают болезненность, напряженность стенки живота с правой стороны. Дифференциальный диагноз проводят с целью исключения: скарлатины, кори, ангины, глистных инвазий, инвагинаций тонкого кишечника. Локализацию боли определяют с помощью опосредованных методов, которые используют при диагностике аппендицита у взрослых.
Затухание болевых ощущений может быть грозным симптомом прободения аппендикса. Рвота предшествует тошноте, чаще бывает однократной.
Проявляется спокойным дебютом. Общее состояние удовлетворительное. Боль в правой подвздошной зоне, чаще разлитая, неясной локализации, не интенсивная. Температура в норме или незначительно повышена.
Путаницу в диагностику вносит возможный парез кишечника. Парез кишечника – это состояние, когда кишечник перестает функционировать, проявляется явлениями непроходимости (рвота, отсутствие дефекации, вздутие кишечника). Рвота в этом случае возникает всякий раз после принятия пищи. Рвотные массы содержат непереваренную пищу. Диагностические методы, применяемые для определения локализации боли неясные.
Стертость признаков заболевания не означает легкий патогенез. У лиц старших возрастных групп чаще наблюдаются осложнения и летальные исходы.
В первые месяцы беременности сложность в диагностике на обычном уровне. Сложности диагностики возникают после четвертого месяца вынашивания плода, когда увеличивающаяся матка смещает петли кишечника. Обычно аппендикс смещается к верху, ближе к печени. Поэтому возникает трудность дифференциации аппендицита и воспаления желчных путей печени. Иногда аппендицит при беременности иррадиирует в область правой почки. Стенка живота напряжена в результате растяжения матки, поэтому ощупывание не эффективный диагностический приём при беременности.
Диагностика аппендицита беременной представляется трудной задачей, характеризуется множеством нюансов.
Клинические методы диагностики аппендицита у беременных проявляются болями:
в положение лежа на правом боку – следствие давления матки на очаг воспаления;
в положение лежа на спине при надавливании на левое ребро;
В этот период предпочтительнее использовать эффективные методы инструментальной диагностики УЗИ, МРТ, рентгенография (введение контрастных для рентгеновских лучей фармакологических средств в исследуемые полости). При подтверждение острой формы аппендицита показано срочное оперативное вмешательство. Срок беременности в этом случае не имеет значения. Приоритет в операции – сохранение беременности.
Источник: «Острый аппендицит» — Евгений Ачкасов 2018 г.
Источник: «Клиника и лечение острого аппендицита» — Василий Колесов, 2012 г.
Источник: «Диагностические и тактические ошибки при остром аппендиците» — Игорь Ротков, 1988 г.
Источник: «Руководство по неотложной хирургии органов брюшной полости. Руководство для врачей» — Виктор Савельев, 2014 г.
Источник: «Основы патологии заболеваний по Роббинсу и Котрану. В 3 томах.» — Винай Кумар, Абуль К. Аббас, Нельсон Фаусто, Джон К. Астер, 2016 г.
Автор статьи: Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог
Образование: Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
Какие продукты, помимо омега-3 полезны для сердца и защищают от инсульта?
Лук и чеснок на 80% защитят от рака кишечника
В первую очередь подумать об аппендиците вас могут заставить боли в области живота. Чаще всего, если это воспаление аппендикса, то боль локализуется в основном с правой стороны или в районе пупка. Боль может со временем переместиться из центра живота вправо и опуститься вниз, но не доходить до.
Аппендицит — воспаление червеобразного отростка. Яркая клиническая симптоматика, многочисленные нюансы, острого, хронического воспаления делают постановку диагноза, хирургическое лечение аппендицита одновременно легкой и сложной врачебной задачей. Удаление аппендицита (аппендэктомия) – единственный способ радикального лечения острой и хронической формы заболевания.
Экстренная операция. Показанием является острая стадия или обострение хронического, воспаления. Операцию проводят через два-четыре часа после поступления в клинику. Плановая операция. В случае запрета экстренного вмешательства, операцию проводят после устранения угроз. Время проведения плановой операции определяется.
В первую очередь необходимо знать, что воспаление аппендикса не происходит мгновенно, а развивается постепенно, годами.При своевременном лечении интоксикацию кишечника можно уменьшить или, по крайне мере, минимизировать. Рассмотрим наиболее часто используемые народные средства, которые могут помочь при.
В первые 12 часов после операции вообще нельзя употреблять пищу, но в основном, аппетита и так нет. При хорошем самочувствии, в конце первых суток разрешается выпить немного рисового отвара, куриного нежирного бульона или фруктового сладкого киселя.При этом питание должно быть дробным, пищу нужно принимать небольшими порциями по 5-6 раз в день.
Аппендектомия предполагает щадящий режим на протяжение месяца после операции. Тяжелые физические нагрузки противопоказаны 3 месяца. Это значит, что пациенты имеют право находиться на больничном листе 30 дней с момента выполнения операции. Нагрузки в объёме обычного быта.
источник
Обострение аппендицита может произойти в любом возрасте. Группы риска составляют дети старше 5 лет, взрослые 20-30 лет, беременные женщины. Патология одинаково характерна для женского и мужского пола. Очень редко аппендицит встречается у маленьких детей, что объясняется возрастной анатомической особенностью аппендикса, который имеет форму воронки и легко опорожняется, и слабым развитием лимфоидного аппарата отростка.
Среди всех заболеваний органов брюшной полости, которые требуют безотлагательного хирургического вмешательства, аппендицит является самым распространенным. Если случился приступ острого аппендицита, нужно в кратчайшие сроки вызвать бригаду скорой помощи. Если аппендицит не лечить, может развиться перитонит – осложнение, которое приводит к летальному исходу.
Как проявляется аппендицит, симптомы и признаки этого неотложного состояния должен знать каждый человек. Главный симптом аппендицита у взрослых и детей – боль. Она возникает в верхней части живота или около пупка, иногда точно указать место боли не удается («болит весь живот»). Затем боль перемещается в правую часть живота. Такая миграция боли считается весьма специфическим признаком заболевания
Выделяют следующие причины развития воспаления аппендикса:
- Сочетание механической закупорки просвета аппендикса и активации кишечной микрофлоры. Закупорку могут вызвать каловые камни, увеличенные лимфоидные фолликулы, инородное тело (случайно проглоченное), опухолевое образование, скопление паразитов. В месте появления такой «пробки» происходит накопление слизи, активно размножаются микроорганизмы. Внутри просвета повышается давление, сдавливаются сосуды, нарушается отток крови и лимфы. Результат: воспаление и омертвение червеобразного отростка.
- По некоторым данным, риск развития аппендицита выше у лиц, страдающих задержкой стула в течение многих лет. Вследствие медленного продвижения каловых масс по пищеварительному тракту у таких людей чаще появляются каловые камни.
- То же можно сказать о тех людях, рацион которых насыщен белковой пищей и беден растительной клетчаткой. Клетчатка облегчает продвижение кишечного содержимого, улучшает работу перистальтики.
- Сосудистая теория предлагает считать причиной развития аппендицита системные васкулиты (васкулит – воспаление сосудистой стенки).
- Инфекционная теория так и не получила ни подтверждения, ни опровержения. Считается, что некоторые инфекционные заболевания (например, брюшной тиф) способны самостоятельно спровоцировать развитие аппендицита.
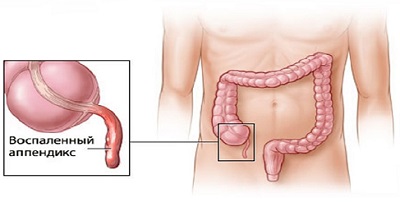
Аппендикс – это небольшой отросток слепой кишки. У большинства людей он размещён в правой части живота, ниже пупка. На то, с какой стороны аппендицит у человека, может повлиять состояние кишечника. Если развился аппендикулярный перитонит то симптомы выражены ярко и остро, локализация болей аппендицита с как правило с правой стороны, это характерно для развития острого воспалительного процесса в организме больного, что требует неотложной медицинской помощи и операции по удалению аппендикса.
Аппендицит может быть по разному расположен в области брюшины, что дает не однозначную картину в локализации симптомов, боли могут отдавать как в правую сторону и в область поясницы, или в область малого таза, половые органы больного. Характер болевых ощущений имеет разную интенсивность, усиливающей или стихающей, схваткообразной, могут длиться как продолжительное время или кратковременно.
Существует множество различных признаков проявления аппендицита у взрослых и детей. Сигналом же начала заболевания служит сильная боль. В самом начале она не имеет относительно четкого месторасположения. Человеку может казаться, что у него просто болит живот. Однако по истечении 4-5 часов боль концентрируется ближе к правой подвздошной области.
Стоит отметить, что аппендикс у разных людей может располагаться по-разному, всё зависит от строения тела. В случае, если отросток имеет нормальное положение, то боль будет наблюдаться в правой подвздошной области. Если отросток расположен несколько выше, то боль будет справа под рёбрами. Ну, а, если отросток опущен вниз, то будет болеть в области таза. Помимо всего прочего, больного может беспокоить и рвота, а в некоторых случаях понос.
Среди других популярных признаков аппендицита можно отметить следующие: сухость языка, потемнение мочи, повышение температуры, которое может достигать 40 градусов, у беременных может проявляться повышенная боль во время поворота с левого бока на правый.

В начале приступа они нередко локализуются в эпигастральной области, в области пупка или по всему животу, а через несколько часов (иногда через 1—2 сут.) — в правой подвздошной области. Чаще боли носят постоянный характер, никуда не иррадиируют, но усиливаются при покашливании. Боль в животе не дает больному уснуть, но интенсивность ее обычно невелика; характерно уменьшение болей в положении на правом боку.
В первые часы заболевания могут возникать тошнота и рвота. Стул и газы часто задерживаются. Значительно реже наблюдаются жидкие испражнения (преимущественно при тяжелой интоксикации). Температура тела повышается до 37,5—38°, реже остается нормальной. Пульс в первые сутки от начала заболевания учащается до 90—100 ударов в 1 мин, АД не изменяется и только при тяжелой интоксикации несколько снижается. Язык вначале слегка обложен и влажен, но скоро становится сухим.
Так же при аппендиците есть и другие симптомы. Например, при осмотре живота часто определяют отставание при дыхании нижних отделов брюшной стенки. Пальпацию живота следует проводить осторожно, начиная с левой его половины. При этом в правой подвздошной области, как правило, отмечается резкая болезненность, сочетающаяся с защитным напряжением мышц брюшной стенки на ограниченном участке. У большинства больных легкое постукивание пальцами в различных участках брюшной стенки помогает быстро установить место наибольшей болезненности.
Однако далеко не всегда симптомы и течение острого аппендицита являются столь характерными. Особенно своеобразной может быть клиническая картина заболевания у детей, лиц пожилого и старческого возраста, а также при атипичном расположении червеобразного отростка. В любом случае, при возникновении симптомов похожих на аппендицит необходимо вызвать скорую помощь.
Хронический аппендицит протекает с ноющими тупыми болями в правой подвздошной области, которые периодически могут усиливаться, особенно при физическом напряжении.
К воспалению аппендицита склоны больше женщины, чем мужчины, симптомы которого проявляются чаще в возрасте двадцати, сорока лет. Это связано в силу физиологического строения женского организма, таза, поэтому протекать он может по-другому. Особенно отличаются симптомы аппендицита у женщин при беременности. В виду того что аппендикс расположен вблизи от правых придатков матки, признаки воспаления его встречаются чаще в два раза, чем у мужского населения.
- При пальпации у женщин возникают болезненные ощущения, что говорит о воспалении брюшной полости.
- Если нажать точку ниже пупку у женщины то может возникать боль, которая усилиться при вставании, что говорит о вовлечении в воспалительный процесс детородных органов.
- При осмотре влагалища у женщины, обнаруживается боль, особенно при обследовании шейки матки, при аппендиците указывает на воспалении придатков.
При диагностике и постановке диагноза у женщины проверяют не только состояние червеобразного отростка, но состояние генитальных органов в целом.
Диагноз ставят на основании характерных симптомов аппендицита. Подтверждают диагноз «воспалительные сигналы» общего анализа крови. Наиболее достоверный метод – лапароскопия.
Уточнение морфологической формы аппендицита (катаральная, гангренозная, флегмонозная) возможно при операционном вмешательстве: проводят гистологическое исследование удаленного аппендикса. Из инструментальных методов используют ультразвуковое исследование, рентгенографию брюшной полости, ирригоскопию, компьютерную томографию.
Общепринятой тактикой при остром аппендиците является как можно более раннее хирургическое удаление воспаленного червеобразного отростка. После 36 часов с момента появления первых симптомов вероятность перфорации (разрыва) аппендикса составляет 16-36% и увеличивается на 5% каждые последующие 12 часов. Поэтому, после подтверждения диагноза, операция должна быть выполнена без лишнего промедления.
На этапе догоспитальной помощи при подозрении на острый аппендицит показаны постельный режим, исключение приема жидкости и пищи, прикладывание холода к правой подвздошной области. Категорически воспрещается прием слабительных препаратов, использование грелки, введение анальгетиков до окончательного установления диагноза.
В настоящее время при простой форме аппендицита предпочитают лапароскопические операции, не требующие разреза брюшной стенки. В этом случае эндоскопический инструмент вводится в брюшную полость через небольшой прокол в тканях. Удаление аппендицита этим способом позволяет избежать операционной травмы, и сократить восстановительный период в разы. Риск развития послеоперационных осложнений при удалении аппендицита лапароскопическим методом минимален.
В случае хронического аппендицита показана аппендэктомия, если отмечается упорный болевой синдром, лишающий больного нормальной активности. При относительно легкой симптоматике может быть применена консервативная тактика, включающая устранение запоров, прием спазмолитических препаратов, физиотерапию.
источник