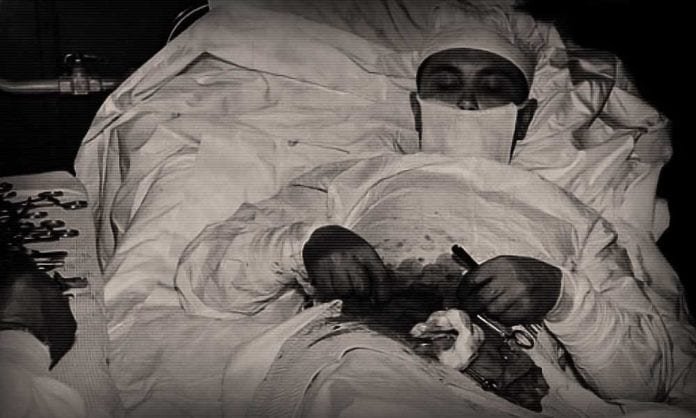
Казалось бы, ответ очевиден. Удаление воспалённого аппендикса — одна из наиболее распространённых полостных операций, однако проводится она под общим наркозом обученной хирургической бригадой. Да, в последнее время появились всякие хитрые техники, например, эндоскопия, при которых разрез получается минимальным, но которые крайне требовательны к навыкам и умениям медперсонала. Так что нет, самостоятельно удалить себе аппендикс нельзя.
Но если такая операция — единственный шанс на выживание, то приходится творить невозможное. Официальная медицина зарегистрировала один (!) случай, когда профессиональный хирург самостоятельно провёл себе операцию по удалению аппендицита.
1961 год. Арктическая станция Новолазаревская. Во время плановой зимовки случилось ЧП — симптомы аппендицита проявились у единственного врача на базе — Леонида Рогозова. Связь только через радио, ближайший корабль придёт по графику чёрт-знает когда, погода — абсолютно нелётная, и улучшение не предвидится в ближайшее время. А аппендицит продолжает прогрессировать…
Аппендицит — воспаление червеобразного отростка слепой кишки. Характеризуется, как правило, общим повышением температуры, резкими болями в нижней части живота и другими общевоспалительными симптомами. Если не лечить — два варианта. Первый (маловероятный) — воспаление проходит само, отросток зарастает соединительной тканью, припаивается к окружающим органам и больше уже никого не беспокоит. Второй (наиболее частый) — отросток лопается, начинается перитонит (масштабное воспаление брюшины), который приводит к смерти в подавляющем большинстве случаев.
Рогозов всё это, разумеется, знал, благо на тот момент имел уже определённый опыт. Да и не пустили бы на полярную станцию человека, который плохо знает свою работу. Надежды на благоприятный вариант закончились быстро, даже несмотря на все принятые меры консервативного лечения. Ситуация стремительно ухудшалась. Поэтому хирург решил бороться за свою жизнь во что бы то ни стало и стал подготавливать операцию по удалению аппендикса.
Что ему, собственно, предстояло самостоятельно сделать:
-Обработать операционное поле
-Ввести местный наркоз
-Разрезать кожу, мышечный слой, пристеночный слой брюшины, пережимая кровеносные сосуды
-Найти отросток, перекрыть в нём кровоток, обрезать придерживающую брыжейку и удалить аппендикс
-Наложить шов на кишке
-Зашить брюшину, мышечный слой и кожу
В техническом плане, всё довольно просто. В наше время такие операции доверяют проводить студентам на интернатуре. А для профессионального и опытного хирурга это вообще раз плюнуть. Но не в том случае, если всё это приходится проделывать на самом себе.
Какие могли быть трудности?
-Операционное поле плохо видно. Рогозов приспособил систему зеркал, которую удерживал один из его товарищей-ассистентов.
-Сложно подобрать адекватную дозу анальгетика. Хирург комментировал свои действия, чтобы товарищи могли понять, если сознание начнёт путаться.
-Воспалённый отросток мог тупо порваться в результате неаккуратных действий. А это чревато перитонитом, который уже самостоятельно хрен вылечишь. Всё проделывалось крайне медленно и осторожно, но успели чуть ли не в последний момент.
-Кровопотеря, которую никак не компенсировать. По итогам, Рогозов чрезвычайно ослабел, но в сознании оставался.
-Время. Чем дольше идёт операция — тем сильнее устаёт врач. Приходилось останавливать на полминуты каждые 5 минут работы — иначе руки бы совсем отказали и удалить аппендикс не получилось бы.
В общем, картина следующая. Суровый двадцатисемилетний мужик лежит на спине и голыми руками копается в собственных кишках, спокойно комментируя происходящее. У ассистентов медицинского образования нет — они вообще человека изнутри первый раз видят, даже внутривенные уколы делать не умеют и с трудом удерживаются от падения в обморок. И так почти 2 часа.
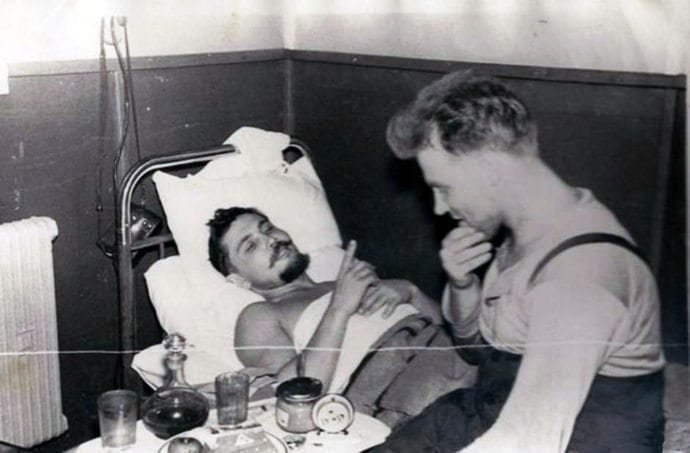
Всё получилось, температура упала через 2 дня, швы сняли через неделю, Рогозов вернулся из экспедиции, продолжал оперировать, возглавил хирургическое отделение при Санкт-Петербургском НИИ физиопульмонологии и умер только в 2000 году. В мировой медицине аналогов его подвига нет!
источник
Одной из распространенных патологий брюшной полости является острый аппендицит. О нем многие слышали с детства и, порой, кажется, что о нем уже все известно. Некоторые доктора считают, что аппендикс со своей лимфатической системой в детском возрасте способствует формированию иммунитета. С диагнозом «аппендицит» ежедневно обращаются в больницы тысячи пациентов. Заработать коварную болезнь можно в любом возрасте, но особую группу риска составляют люди от 20 до 40 лет. Женщины чаще мужчин страдают этим заболеванием.
У детей до 7 лет крайне редко воспаляется червеобразный отросток. Начиная со школьного возраста, аппендицит наблюдается чаще. У детей, независимо от того, мальчик или девочка, процент заболевания распределяется примерно одинаково, но с возрастом у женской половины оно проявляется чаще. Медики склонны считать, что у них в процессе вынашивания ребенка меняется иммунный статус, плод может сдавливать кишечник, нарушается пищеварение, изменяется его микрофлора, и, следовательно, чаще обостряется аппендицит. Его также могут спровоцировать:
- спаечные процессы в области малого таза;
- распространение инфекции с током крови;
- невыясненные причины.
Аппендицит быстро развивается в результате двух основных факторов: при закупорке сосудов аппендикса или заторе его просвета. У пожилых людей заболевание встречается реже. Операция длится не больше часа, и вырезать аппендицит несложно любому хирургу. Спустя 8‒12 часов пациент может уже встать с постели и самостоятельно двигаться.
Основной симптом заболевания — боль, и чаще именно эта причина становится поводом для обращения к доктору. Болевые ощущения в области живота не всегда могут свидетельствовать о воспалении, но аппендицит нередко возникает вначале при неясной локализации боли, и постепенно обострение ощущается в нижней части брюшины. Человек ощущает дискомфорт, постепенно переходящий в усиливающиеся тянущие боли подвздошной области. Он может испытывать вялость, слабость, повышается температура. Общее недомогание нередко сопровождается рвотой, которая имеет непостоянный характер.
Симптомы у разных людей проявляются неодинаково, и во многом это зависит от того, как расположен аппендикс. Нестандартное его положение вызывает атипичный характер, поэтому симптомы проявляются самым неожиданным образом. Хирурги некоторое время наблюдают за пациентом, и если боль появилась внезапно и не прекращается, а наоборот усиливается, то они принимают решение об оперативном вмешательстве. Пациентам трудно распознать аппендицит в домашних условиях, и многие опрометчиво принимают обезболивающие препараты. Перед специалистом стоит нелегкая задача: установить точный диагноз вследствие нарушения четкой симптоматики.
Самыми распространенными причинами заболевания являются механические закупорки, то есть инородные тела, по каким-либо причинам попадающие в организм человека. После затора отростка толстой кишки начинают развиваться микробы, вызывающие острое воспаление.
Злоупотребление жирной, копченой и другой нездоровой пищей увеличивает риск образования аппендицита. Трудно в это поверить, но есть люди, склонные к провокации заболевания, то есть их интересует вопрос о том, как вызвать аппендицит, чтобы в дальнейшем избежать более серьезных осложнений, например, перитонита. Хотя нередко многим приходится подолгу работать в удаленных районах, где поблизости нет даже фельдшерских пунктов. Поскольку аппендицит требует только хирургического вмешательства, то воспалительный процесс брюшной полости вдали от цивилизации может закончиться летальным исходом. Болезнь развивается стремительно, сопровождается сильными болями, и, порой, чтобы удалить человеку аппендикс, его просто не успевают доставить в ближайшую больницу.
Недостаток клетчатки, поступающей с продуктами питания, может способствовать развитию заболевания чаще, чем при сбалансированном питании. Замечено, что растительная пища не провоцирует аппендицит, а, наоборот, способствует тому, что на протяжении жизни рудиментарный орган не воспаляется. Болезнь нередко провоцирует пища, которая легко застревает во внутренних органах и не переваривается желудком, поэтому многих интересует, могут ли семечки стать причиной острого аппендицита. Для того чтобы вызвать кишечное воспаление, нужно съесть немалое их количество с грязной кожурой. Многие люди всю жизнь наслаждаются полезным лакомством и при этом ничем не болеют. Воспаление аппендикса может начаться не только при большом количестве съеденных неочищенных семечек, но и попадании в организм гранатовых, арбузных или яблочных косточек.
Приступ провоцируют и факторы, происхождение которых не всегда понятны даже для медиков, но наблюдения показывают некоторую категорию пациентов, у них заболевание возникает в результате:
- хронической ангины;
- воспаления легких и других хронических простудных заболеваниях;
- болезней ЖКТ;
- запущенного кариеса зубов.
Результатом становится проникновение различных бактерий в кровеносный поток, что способствует воспалению отростка толстой кишки и развитию аппендицита. Важно для любого человека регулярно посещать врачей не только тогда, когда болезни приобретают острый характер, большую роль играют ежегодные профилактические осмотры с целью выявления патологий на ранних стадиях развития.
Научная мысль стремительно развивается, и если раньше большинство ученых считали, что органы, не выполняющие существенной функции для организма, можно легко удалять еще в младенческом возрасте, то сейчас мнения разделились. Медики обнаружили, что на стенках отростка находятся лимфатические фолликулы, они способны защищать кишечник не только от инфекции, но и оберегать от онкологических новообразований. Другую существенную функцию аппендикс выполняет для поддержания иммунной системы всего организма, поэтому его сохранение играет не последнюю роль. Лучшей профилактикой для предупреждения аппендицита является здоровое питание и своевременное выявление различных заболеваний.
источник
На фото сверху — Леонид Рогозов удаляет сам себе аппендицит. 1961 год.
Удаление воспалённого аппендикса — одна из наиболее распространённых полостных операций, однако проводится она под общим наркозом обученной хирургической бригадой. Да, в последнее время появились всякие хитрые техники, например, эндоскопия, при которых разрез получается минимальным, но которые крайне требовательны к навыкам и умениям медперсонала. Так что нет, самостоятельно удалить себе аппендикс нельзя.
Но если такая операция — единственный шанс на выживание, то приходится творить невозможное. Официальная медицина зарегистрировала один (!) случай, когда профессиональный хирург самостоятельно провёл себе операцию по удалению аппендицита. Как он это сделал? Сейчас узнаете.
1961 год. Арктическая станция Новолазаревская. Во время плановой зимовки случилось ЧП — симптомы аппендицита проявились у единственного врача на базе — Леонида Рогозова. Связь только через радио, ближайший корабль придёт по графику чёрт-знает когда, погода — абсолютно нелётная, и улучшение не предвидится в ближайшее время. А аппендицит продолжает прогрессировать…
Аппендицит — воспаление червеобразного отростка слепой кишки. Характеризуется, как правило, общим повышением температуры, резкими болями в нижней части живота и другими общевоспалительными симптомами. Если не лечить — два варианта. Первый (маловероятный) — воспаление проходит само, отросток зарастает соединительной тканью, припаивается к окружающим органам и больше уже никого не беспокоит. Второй (наиболее частый) — отросток лопается, начинается перитонит (масштабное воспаление брюшины), который приводит к смерти в подавляющем большинстве случаев.
Рогозов всё это, разумеется, знал, благо на тот момент имел уже определённый опыт. Да и не пустили бы на полярную станцию человека, который плохо знает свою работу. Надежды на благоприятный вариант закончились быстро, даже несмотря на все принятые меры консервативного лечения. Ситуация стремительно ухудшалась. Поэтому хирург решил бороться за свою жизнь во что бы то ни стало и стал подготавливать операцию по удалению аппендикса.
Что ему, собственно, предстояло самостоятельно сделать:
- Обработать операционное поле
- Ввести местный наркоз
- Разрезать кожу, мышечный слой, пристеночный слой брюшины, пережимая кровеносные сосуды
- Найти отросток, перекрыть в нём кровоток, обрезать придерживающую брыжейку и удалить аппендикс
- Наложить шов на кишке
- Зашить брюшину, мышечный слой и кожу
В техническом плане, всё довольно просто. В наше время такие операции доверяют проводить студентам на интернатуре (сам видел и присутствовал). А для профессионального и опытного хирурга это вообще раз плюнуть. Но не в том случае, если всё это приходится проделывать на самом себе.
Какие могли быть трудности?
- Операционное поле плохо видно. Рогозов приспособил систему зеркал, которую удерживал один из его товарищей-ассистентов.
- Сложно подобрать адекватную дозу анальгетика. Хирург комментировал свои действия, чтобы товарищи могли понять, если сознание начнёт путаться.
- Воспалённый отросток мог тупо порваться в результате неаккуратных действий. А это чревато перитонитом, который уже самостоятельно хрен вылечишь. Всё проделывалось крайне медленно и осторожно, но успели чуть ли не в последний момент.
- Кровопотеря, которую никак не компенсировать. По итогам, Рогозов чрезвычайно ослабел, но в сознании оставался.
- Время. Чем дольше идёт операция — тем сильнее устаёт врач. Приходилось останавливать на полминуты каждые 5 минут работы — иначе руки бы совсем отказали и удалить аппендикс не получилось бы.
Если кратко, картина следующая. Суровый двадцатисемилетний мужик лежит на спине и голыми руками копается в собственных кишках, спокойно комментируя происходящее. У ассистентов медицинского образования нет — они вообще человека изнутри первый раз видят, даже внутривенные уколы делать не умеют и с трудом удерживаются от падения в обморок. И так почти 2 часа.
Всё получилось, температура упала через 2 дня, швы сняли через неделю, Рогозов вернулся из экспедиции, продолжал оперировать, возглавил хирургическое отделение при Санкт-Петербургском НИИ физиопульмонологии и умер только в 2000 году. В мировой медицине аналогов его подвига нет.
Почему мы вообще об этом рассказываем? А чтобы показать вам, господа диванные выживальщики, с кого нужно брать пример. Не со всяких Медведов Грилсов, которые весело «выживают» в полном обмундировании и с командой подготовленных личностей. И не с теоретиков выживания, чьи методы хорошо работают только в их собственных фантазиях. А с обычных русских людей, которые, когда приходит БП — не паникуют, а делают всё что нужно для выживания.
источник
Аппендицит – это острое воспаление аппендикса (червеобразного отростка) слепой кишки. Данное заболевание крайне опасно и требует оперативного вмешательства. Заболеть аппендицитом может каждый человек, независимо от его возраста и половой принадлежности. Острый аппендицит может развиться как в детском, так и во взрослом возрасте. Обычно аппендицит поражает детей и молодых людей в возрастной категории от 15 до 35 лет.
Среди всех заболеваний органов брюшной полости, которые требуют безотлагательного хирургического вмешательства, аппендицит является самым распространенным. Если случился приступ острого аппендицита, нужно в кратчайшие сроки вызвать бригаду скорой помощи. Если аппендицит не лечить, может развиться перитонит – осложнение, которое приводит к летальному исходу.
Что собой представляет червеобразный отросток (аппендикс) и где он расположен? Как уже говорилось выше, аппендицит представляет собой воспаление аппендикса – червеобразного отростка, который является частью толстого кишечника, а конкретно – отростком слепой кишки. Располагается червеобразный отросток в брюшной полости, в ее правом отделе (на правом боку внизу). У людей длина червеобразного отростка варьируется в пределах 5-17 см. Толщина примерно равна 1 см.
На сегодняшний день доподлинно неизвестно, какую роль выполняет червеобразный отросток в организме человека. Ряд ученых высказывает предположение, что он является частью иммунной системы человека и оберегает кишечник от разного рода бактерий. Кроме того, есть предположение, что аппендикс представляет собой рудимент, то есть орган, утративший свою первоначальную функцию в процессе эволюции человека, длящейся миллионы лет. У животных из отряда копытных червеобразный отросток кишечника высоко развит и служит особым вместилищем для некоторых бактерий, помогающих животным переваривать клетчатку.
Каковы причины возникновения аппендицита? Как уже говорилось, точная причина развития аппендицита остается загадкой. Известно, что на появление аппендицита оказывает влияние два главных условия (фактора):
1. Присутствие в кишечнике бактерий (в нормальном состоянии кишечник взрослого человека «вмещает» до 3 кг бактериальной массы, по этой причине в аппендиксе бактерии имеются всегда).
2. Закупорка просвета аппендикса, при которой между просветом червеобразного отростка и просветом кишечника нет сообщения. К закупорке аппендикса может привести спазм (значительное сжатие стенок) либо по причине проникновения в него инородного тела из кишечника.
Основные причины, вызывающие закупорку червеобразного отростка и, как следствие, вызывающие аппендицит:
Особенность острого аппендицита в том, что он развивается стремительно и характеризуется несколькими стадиями:
1-я, начальная стадия – катаральный аппендицит. Происходит небольшое утолщение и воспаление аппендикса. Данная стадия может сопровождаться болевыми ощущениями в верхней части живота и тошнотой.
2-я – гнойный аппендицит. Возникает вслед за катаральным. Отличительные черты – в стенках и полости червеобразного отростка образуются гнойные очаги. На данной стадии пациент может ощущать боль в области правого бока.
3-я – флегмонозный аппендицит. Следует за гнойным. На данной стадии происходит значительное увеличение аппендикса и он почти полностью пропитывается гноем.
4-я –разрыв червеобразного отростка. Через некоторое время после наступления стадии флегмонозного аппендицита аппендикс может лопнуть.
Помните! Пока не приедет скорая помощь, больному с аппендицитом или симптомами, похожими на симптомы данного заболевания, не стоит пить препараты, снимающие боль, поскольку это может вызвать трудности при диагностике аппендицита и привести к появлению всевозможных осложнений.
Аппендицит в острой форме среди воспалений червеобразного отростка встречается наиболее часто. Случаи возникновения подострого, или хронического аппендицита, более редки. Он характеризуется медленным развитием и слабо проявляющимися симптомами. Во время хронического аппендицита боли в животе терпимые, тупые, тошнота и повышенная температура могут не проявляться. Кроме того, в отличие от острой формы аппендицита, хроническая форма может завершиться внезапным выздоровлением, что в очень редких случаях возможно при острой форме.
Острая форма аппендицита является крайне опасной, поэтому начинать действовать нужно как можно раньше:
1. Как только появились первые признаки или симптомы аппендицита, необходимо в срочном порядке обратиться в службу скорой помощи. Чем раньше медики прибудут на место, тем вероятнее успешный исход операции и тем быстрее пациент пойдет на поправку после того, как ему удалят аппендикс.
2. Пока скорая не приехала, больного необходимо уложить в постель. К правому боку больного нужно приложить пузырь со льдом.
ловеку при аппендиците ни в коем случае нельзя прикладывать к животу теплую грелку, поскольку это обычно вызывает разрыв аппендикса и следующий за этим перитонит.
3. Давать больному болеутоляющие средства до приезда скорой не рекомендуется. Кроме того, при аппендиците нельзя есть и пить до приезда врачей.
4. В ряде случаев во время аппендицита боли могут затихать (на время становиться не такими сильными). При этом все равно требуется обратиться ко врачу, поскольку обычно затихание боли на некоторое время связано с наличием определенных осложнений в течении болезни.
5. Пациентам с аппендицитом противопоказан прием слабительных препаратов, поскольку они также могут вызвать разрыв воспаленного червеобразного отростка и появление перитонита.
Основные осложнения острой формы аппендицита такие:
У детей на первом году жизни острый аппендицит встречается нечасто. Наиболее распространены случаи острого аппендицита среди детей старше 7-8 лет. Симптомы острого аппендицита у детей сходны с описанными выше симптомами острого аппендицита у взрослых. Однако в большинстве случаев прецеденты острого аппендицита в детском возрасте имеют следующие признаки и симптомы:
Если вы обнаружили, что ваш ребенок, лежа в постели, поднимает колени к животу, нужно в срочном порядке вызвать скорую помощь.
Если у человека имеются признаки и симптомы аппендицита, нужно вызывать бригаду скорой помощи. Главный метод лечения аппендицита в острой форме является апендэктомия — оперативное вмешательство с целью удаления воспаленного червеобразного отростка.
Суть операции состоит в том, что у пациента вырезают аппендикс. Обычно данную операцию проводят под местным наркозом. Как правило, вырезание аппендицита производят через разрез небольших размеров, который делают на правом боку, по косой линии. Если не произошел разрыв аппендикса, длительность операции составляет около 40 минут. После того как червеобразный отросток будет удален, на рану накладывают швы.
На сегодняшний день некоторые больницы практикуют метод эндоскопического удаления аппендикса: на коже не делают надрез, а лишь прокалывают ее в нескольких местах. Данный метод позволяет пациенту в короткие сроки восстановиться после хирургического вмешательства, при этом на коже остаются только несколько чуть-чуть заметных шрамов. Данный вид операции можно проводить только в том случае, если аппендикс не разорвался.
Если осложнений после аппендицита нет, пациент может начать вести привычный образ жизни уже через неделю после операции. На 10-11-й день снимают швы с раны, которая осталась после хирургического вмешательства. Удаление швов является безболезненной процедурой и хорошо переносится даже в детском возрасте.
После того как швы будут удалены, больной может нормально передвигаться, вставать и ходить без чьей-либо помощи. После перенесенного оперативного вмешательства пациенту следует в течение двух месяцев воздерживаться от разного рода физических нагрузок.
После того как аппендицит удален, больному разрешается пить чай или воду. Диета во время аппендицита составляется с учетом состояния пациента и его пристрастий и включает в себя: бульон, жидкую кашу, всевозможные супы, творог, сливочное масло, рыбу, овощи в тушеном виде.
После удаления аппендицита пациенту крайне противопоказано употреблять в пищу соленое, жирное, кислое и перченое. Обычно пациентам при аппендиците рекомендуется питаться несколько раз в день небольшими порциями. При любом раскладе диету после аппендицита необходимо согласовывать с лечащим врачом.
Во время проведения лапароскопической операции врачи делают маленький прокол, благодаря которому в брюшную полость вводят лапароскоп, другими словами небольшой кабель с камерой на конце. Так хирург может спокойно и, что главное, без лишних травмирующих факторов обследовать пациента и выявить патологию.
- Основным преимуществом является пост-операционный эффект, зачастую лучше оцениваемый женщинами. Следов лапароскоп практически не оставляет, если хорошо всматриваться можно заметить едва видимые следы от прокола.
- Второй плюс этой операции — болевые ощущения. Сильная боль после операции происходит из-за большого надреза, однако при этом методе надрез не делают, поэтому и боли почти нет.
- Лапароскопический метод также полезен для хирурга, который не уверен в правильности диагноза и ему требуются подтверждение болезни без массивного хирургического вмешательства.
Продолжительность такой операции, зачастую зависит от сложности и сопутствующих проблем, однако средняя продолжительность составляет около полутора часов.
Основным отличием этого метода является проведения врачами более серьёзного хирургического внимания, во время операции врачи делают надрез в среднем от восьми до десяти сантиметров кожного покрова и внутренних тканей.
Затем врач проводит осмотр нужной области, старается обнаружить сопутствующие воспалению повреждения, так как зачастую такие обнаруживаются, когда воспаление начинается и в других органах, а после удаляет аппендикс. Также иногда хирург сталкивается с проблемами, препятствующими удаление, в таких случаях операция растягивается по времени и зачастую врачу требуется консультация.
Если других проблем нет, а воспаление происходит только в аппендиците, хирург отсоединяет отросток от остального кишечника, а образовавшуюся на месте надреза рану оперативно зашивает.
Как и в случае с лапароскопическим методом, здесь всё зависит от степени сложности, особой разницы между способами не наблюдается.
Среди риском этого метода часто выделяют проникновение содержимого желудка в легкие. Для предотвращения этого во время операции делают интубацию трахеи – вставляют в горло специальную дыхательную трубку. Кроме того существует опасность развития таких последствий, как перитонит, внутрибрюшной абсцесса и самая частая пост-операционная проблема – сепсис.
В настоящее время, когда вырезают аппендицит, зачастую используют общую анестезию. Время от времени можно встретить практику применения местного наркоза.
Общий наркоз наиболее популярен среди пациентов, так как лишает их необходимости к волнению во время операции и обеспечивает их спокойным сном.
Местный наркоз – наиболее безопасный. Однако сейчас он является наименее используемым, так как для его обезболивания требуется от двадцати до сорока минут, а в при таких операциях время значит очень многое, а, во-вторых, риск того, что обезболивание пройдёт как надо и пациент ничего не почувствует очень велик.
Воспаление аппендицита у беременных — это очень редкий случай. Операция должна быть выполнена в кратчайшие сроки, так как есть риск повреждения плода. Существует несколько тяжёлых осложнений, которые чаще всего случаются при воспалении аппендицита у беременной женщины, например — перитонит, или воспаления брюшины или непроходимость кишечника.
У детей младшего возраста воспаления практически не случается, однако прогрессирует намного быстрее, поэтому требует наиболее оперативного вмешательства.
Современные хирурги оперируют несколькими способами. В первую очередь используется традиционная резекция (операция по иссечению отростка через разрез в области живота) при остром аппендиците.
Многих интересует, сколько будет стоить аппендэктомия в государственной клинике. Ответить можно однозначно – экстренная манипуляция бесплатна, в отличие от частных медицинских центров, где в зависимости от сложности процедуры цена варьируется в переделах 10–17 тыс. рублей. На стоимость влияют следующие факторы: вид наркоза, с использованием которого будут удалять аппендицит (правильно – аппендикс) – регионарная анестезия или общий, какой препарат будет требоваться и дренаж.
Лапароскопия практикуется при плановых операциях, когда болезнь развивается не агрессивно. Отсутствие заметных шрамов (делаются небольшие надрезы в 3 местах) и сокращенный период реабилитации – не более 15 дней – преимущество манипуляции. Данный метод удаления аппендицита (правильно: удаления аппендикса) дорогостоящий: цена достигает 50 000 рублей. Стоимость также зависит от анестезии, используемой при проведении операции на аппендиците. Наиболее дорогая – эпидуральная (до 15 тыс. руб.).
Подготовка к операции – обязательный этап. Включает в себя:
- Обследование сердечно-сосудистой системы.
- Тест на переносимость медикаментозных препаратов, в том числе анестетиков. Выясняется наличие аллергии, появившейся при рождении или приобретенной.
- Введение в вену специального раствора, снимающего интоксикацию и препятствующего обезвоживанию.
- Дезинфекция кожных покровов (операционное поле).
- Очищающая клизма.
При операции экстренного типа к удалению аппендикса приступают срочно.
Способы удаления аппендицита различны, их выбор зависит от состояния больного. При остром течении с угрозой разрыва стенок отростка хирурги проводят традиционную аппендэктомию. Если ситуация срочная, то в операционную больной попадет через два часа. В остальных случаях делают плановую операцию по удалению аппендицита (аппендикса), назначенную на определенное время.
Сейчас акцентируем внимание на способах, с помощью которых вырезают аппендицит (аппендикс).
Классическая операция по удалению аппендикса. Она проходит так, как предписывает медицинский протокол в каждой стране. Пациенту вводят общий наркоз (лапаротомия иногда делается под местным наркозом). Хирург производит надрез тканей в необходимой области (размером до 8–10 см) только после того, как подействует наркоз. Вот почему не больно вырезать аппендицит, ведь пациент под сильным обезболиванием крепко спит. После рассечения тканей врач внимательно осматривает область вокруг аппендикса, оценивая ситуацию (уделяется внимание количеству осложняющих факторов). Операция на аппендиците предполагает вытягивание и иссечение червеобразного отростка. Удалять аппендикс начинают после извлечения его из раны. Отросток вырезают, а оставшуюся ткань прижигают и ушивают. Накладывают внешние швы.
В случае с незапущенным аппендицитом процедура длится полчаса – вот сколько занимает времени хирургическое вмешательство. При перитоните понадобится дренирование. Доктор промывает кишки, устанавливает дренаж, через который будет выходить инфильтрат. Длительность операции будет дольше – до полутора часов. Тот факт, насколько долго длится процедура, зависит от возраста и комплекции пациента.
Проходит под общим наркозом. При лапароскопической операции делают 3 прокола. Визуализируют кишечную полость с помощью эндоскопа (аппарата, оборудованного камерой). На мониторе можно увидеть всю последовательность действий: отросток вытягивают через прокол, фиксируют и удаляют, после чего ставят дренаж. По времени проведения лапароскопическая операция аппендицита достигает 90 минут.
Оперировать с помощью малоинвазивных методов вмешательства – трансгастральным и трансвагинальным способами – наименее травматично. Первая операция по удалению воспаленного аппендикса проводится с помощью гастроскопа, вводимого чрезпупочно.
Трансвагинальный метод предполагает резекцию через стенки влагалища, поэтому подходит исключительно женщинам. Дренаж в этом случае не нужен. Метод удаленного доступа используют в комплексе с лапароскопией и трансгастральным типом. Он решает много проблем: позволяет улучшить качество процедуры, уменьшить время, которое могло занять хирургическое вмешательство иного типа, избежать осложнений. Операция идет около 40 минут.
Видео, размещенное в статье, демонстрирует процесс проведения аппендэктомии.
Если операцию сделали нормально, то ходить больному можно примерно на 3-й день. Дренаж – не помеха. Мероприятия для быстрого восстановления организма:
- Детоксикация в первые сутки, прием обезболивающих.
- Диета, исключающая жирную и тяжелую пищу, маленькие порции.
- Стимуляция работы ЖКТ и мочевыделительной системы (слабительные, диуретики).
- Если продолжает держаться температура, назначают антибактериальные и противовоспалительные препараты.
До снятия швов больному можно двигаться, но нужно избегать переноски тяжелых предметов, напряжения мышц пресса. Норму веса, которую можно переносить в постоперационный период, обозначают в диапазоне от 0,6 до 1 кг. Полные физические нагрузки допустимы по прошествии 2–3 месяцев.
Иногда развиваются осложнения. Если спустя неделю температура после удаления аппендицита держится, сопровождается тошнотой, потливостью, постоянно длящимся поносом, это говорит о начале внутреннего нагноения.
Отмечается боль в области шва и кровотечение вследствие его расхождения. В норме швы могут болеть несколько дней, но в случае резких болей, появления выделений надо сообщить врачу.
Тяжелые осложнения, из-за которых может болеть в области удаления аппендикса неделю и больше – грыжа и перитонит. Состояния проявляют себя гипертермией, напряжением живота, у пациента сильно болит прооперированная область отмечается рвота. Также проблемой становится образование спаек.
Соблюдение медицинских правил в совокупности с мастерством оперировавшего хирурга дают положительный результат. Скорость восстановления здоровья зависит от типа вмешательства и изначальной степени тяжести состояния.
Воспаление аппендикса не лечится медикаментозными препаратами. Абсолютно во всех клинических случаях назначается полное отсечение червеобразного отростка. Своевременно проведенное вмешательство снижает риск развития панкреатита и других острых кишечных заболеваний.
Удаление аппендицита показано, если пациента беспокоит:
- Сильная режущая боль в области правого подреберья, которая может иррадиировать в любой отдел брюшины.
- Повышенная температура тела (субфебрильная или высокая).
- Расстройство желудочно-кишечного тракта (тошнота, рвота, диарея, запор).
Некоторых людей интересует вопрос о том, можно ли вырезать аппендицит, если он не болит. Конечно можно, но имеет ли это действие какой-либо смысл? Аппендикс наравне со всеми органами ЖКТ помогает очищать организм, а также способствует выработке полезной микрофлоры. Поэтому, если на оперативное вмешательство не имеется особых показаний, ни один квалифицированный доктор не будет зря осуществлять разрез брюшной полости и удалять какой-либо орган.
Операция по удалению аппендикса назначается после проведения соответствующей диагностики. На этом этапе принимает участие гастроэнтеролог и гинеколог, если пациент — женщина. Помимо опроса и осмотра также назначаются функциональные и лабораторные исследования.
На этом этапе специалист собирает анамнез пациента. Его интересует локализация, характер боли, а также при каких обстоятельствах она появилась. Необходимо рассказать доктору обо всех заболеваниях желудочно-кишечного тракта, если они имеются.
Когда за медицинской помощью обратилась женщина, первую очередь необходимо исключить внематочную беременность и другие патологии репродуктивной системы. Гинекологический осмотр при аппендиците выявляет выпячивание влагалищного свода с правой стороны, а также его болезненность. Иных отклонений от нормы не обнаруживается.
Специалист обращает внимание на то, что пострадавший пытается занять вынужденное положение тела, так болевые ощущения немного снижаются. Усиление боли происходит при кашле, разговоре, смех и в положении лежа на левом боку. При пальпации тоже имеются особенности. Наблюдается симптом Ровсинга — надавливание на левую подвздошную область провоцирует боль в правом боку, а также синдром Щеткина-Блюмберга — неприятные ощущения усиливаются при коротком надавливании на брюшину у правого подреберья.
Анализ крови сопровождается лейкоцитозом, со сдвигом формулы влево. Это является главным свидетельством воспаления. На УЗИ можно отметить скопление экссудата в области аппендикса, сам орган увеличен в размере. В некоторых клинических случаях для уточнения диагноза требуется осуществление биохимического анализа крови, рентгенография органов ЖКТ и легких, лапароскопия, ЭКГ.
Выбирать, под каким наркозом осуществляется вырезание в конкретном клиническом случае, следует совместно с врачом-анестезиологом. На подбор анестезии влияет здоровье пациента, а также состояние его организма на момент операции.
Операция по удалению аппендицита проводится под следующими видами наркоза:
Такой способ помогает полностью отключить сознание пациента, погрузив его в медикаментозный сон. Во время операции анестезиолог может контролировать интенсивность наркоза и его эффективность, добавлять дозировку по мере необходимости. Основным минусом считается длительность и тяжесть восстановления сознания после операции.
Выполняется при невозможности проведения общей анестезии. Такой способ подразумевает принудительное «усыпление» нервных окончаний на определенном участке организма. Осуществляется спинальный, эпидуральный или проводниковый наркоз.
Аппендэктомией называется операция по удалению червеобразного отростка, которая подразумевает использование скальпеля и другого инструментария. Этот вариант предполагает разрез около 6-8 см на тканях и мышцах в области брюшины для доступа к поврежденному органу.
Затем специалист осуществляет выведение слепой кишки для последующего отсечения аппендикса. Сколько длится операция по удалению червеобразного отростка, напрямую зависит от тяжести патологии. В среднем, манипуляции занимают не более 40 минут.
Основным преимуществом аппендэктомии являются полноценный доступ в брюшную полость пострадавшего. Доктор может при необходимости установить дренажи или промыть область брюшины при начавшемся перитоните.
Удаление аппендикса с помощью лапароскопии считается более современной и безопасной методикой. Вмешательство является малоинвазивным, менее травматичным, не оставляет после себя больших швов.
Недостатки удаления аппендицита с помощью лапароскопии:
Главным преимуществом является краткость восстановительного периода, возможность местного обезболивания, низкая травматичность и минимум послеоперационных осложнений. Поэтому в пользу лапароскопии следует сделать выбор всем пациентам, состояние организма которых это допускает.
Аппендэктомия лапароскопическим методом начинается с маленького разреза в области пупка. Затем в брюшину нагнетается некоторое количество углекислого газа и вводится лапароскоп. Прибор выводит картинку на монитор, к которому он закреплен. Через разрезы в области лобка и подреберья вводятся инструменты, позволяющие удалить червеобразный отросток. Впоследствии разрезы уживаются. Длительность оперативного вмешательства составляет не более 1 часа.
Восстановление организма после вырезанного аппендицита занимает несколько месяцев. Если того требуют швы, они снимаются через неделю. Обрабатывать данную область необходимо на протяжении 2-3 недель, эпизодическая боль может беспокоить в течение месяца. Занятия спортом и другие виды тяжелых физических нагрузок разрешены не ранее, чем через 3 месяца.
Если пациенту была проведена лапароскопия, срок реабилитации сокращается до нескольких дней. Иногда после операции доктор рекомендует остаться в стационаре на несколько суток для тщательного медицинского контроля. После стандартной аппендэктомии госпитализация на 3-5 дней является необходимостью.
От того, насколько тщательно пациент относится к выполнению рекомендаций доктора на период реабилитации, напрямую зависит наличие или отсутствие послеоперационных осложнений. Обязательным является профилактический прием антибиотиков, обработка шва и соблюдение диеты.
Стол номер 5 запрещает употреблять:
Во время диеты рекомендуется сделать упор на каши, супы на вторичном бульоне, тушеные или запеченные овощи. Из напитков полезно употреблять компот из сухофруктов или некрепкий чай. Хлеб следует выбрать злаковый, без содержания дрожжей. Необходимо исключить все газообразующие продукты во избежание появления неприятных ощущений в области живота.
Иногда после операции по удалению аппендицита у пациента развиваются осложнения. Некоторые из них зависят от неправильных действий хирурга, другие появляются от нарушения медицинских рекомендаций самим пациентом. Иногда проблемы связаны с особенностью организма и нестандартным расположением червеобразного отростка.
источник
Одной из самых распространенных форм хирургического вмешательства является операция по удалению воспаленного придатка слепой кишки, аппендицита. Это опасное проявление, при первых симптомах которого следует срочно обращаться за неотложной помощью. При несвоевременном лечении, могут быть серьезные последствия, вплоть до летального исхода. Аппендицит: как вырезают воспаленный участок, какие симптомы указывают на патологию — мы сейчас узнаем.
При воспалении аппендикса без хирургического вмешательства не обойтись
Внезапное воспаление или припухлость аппендикса называют аппендицитом. Придаток кишечника представляет собой трубчатую структуру длиной 7-10 см, которая отделяется там, где начинается толстая кишка.
Долгие годы в научном мире велись дискуссии относительно функции этого придатка, и многие эксперты называли его даже атавизмом, ненужной частью.
Сейчас доподлинно установлено, что придаток способствует выработке иммуноглобулина — вещества, которое является частью иммунной системы. Иммуноглобулины производятся во многих частях тела, поэтому удаление аппендикса не приводит к проблемам с иммунной системой. Это обуславливает то, что в некоторых развитых странах удаление придатка происходит еще у новорожденных.
Однако не все эксперты медицинского мира поддерживают идею удаления придатка, полагая, что такая операция становится причиной снижения иммунной защиты организма. Но в одном специалисты единогласны: аппендикс не является жизненно важным органом и без него организм спокойно может функционировать.
Развитие воспалительного процесса в отростке слепой кишки – явление не редкое. Так, по статистике у каждого 15-го человека наблюдается риск развития данной патологи. При этом в группу риска чаще попадают мужчины.
С возрастом риск возникновения патологии снижается. Очень редко воспаление происходит в пожилом возрасте, за исключением развития рака прямой кишки.
Воспаление отростка обычно является результатом блокировки, вызывающей инфекцию. Аппендицит может проявиться при блокировке затвердевшими массами фекалий или инородным телом в кишечнике. Эта блокировка может вызвать воспаление напрямую или стать причиной развития бактериальной инфекции.
Блокада также может произойти при набухании лимфатических узлов. Менее распространенными причинами блокировки являются семена овощей, ягод, фруктов, кишечные паразиты.
Итак, к основным причинам появления аппендицита врачи относят:
- травма;
- чрезмерное употребление семечек;
- раковая опухоль;
- наличие инородных тел;
- закупорка просвета затвердевшими фекалиями;
- паразиты.
При возникновении закупорки в отростке, происходит размножение бактерий, увеличивается размер отростка, скапливается гной.
Опасность представляет разрыв придатка, вследствие чего каловые массы поступают в полость живота. Такой вариант требует безотлагательного хирургического вмешательства, в противном случае наступает смерть.
Доподлинно причина острого аппендицита пока врачам неясна. Ряд исследований показал, что обструкция аппендикса обычно возникает во время аппендицита, в то время как другие считают, что препятствие на пути отростка является основной причиной. Точно также нет прямых доказательств того, что диета играет определенную роль в лечении аппендицита.
Учитывая то, что воспалительный процесс проходит быстро, симптомы проявляются достаточно рано. Такая патология сопровождается резкой болью, которую невозможно игнорировать. Из-за увеличения придатка, происходит сильное давление на внутренние органы, что приводит к разрыву стенок.
Важно этого не допустить и произвести удаление отростка до разрыва. Несвоевременно оказанная врачебная помощь может привести к перитониту — воспалению брюшины. Наибольшую опасность представляет пилефлебит. При разрыве стенок придатка скопившийся гной выходит наружу и поражает печень, происходит воспаление воротной вены, что в большинстве случаев становится причиной смерти пациента.
Чтобы не допустить осложнения, необходимо своевременно распознать тревожные симптомы и вызвать врача.
Ранние симптомы острого аппендицита могут включать:
- запор, диарея, метеоризм;
- тупая боль, начинающаяся вокруг пупка;
- появление острой боли в нижней правой части живота.
Учитывая общую симптоматику патологии с другими заболевания ЖКТ, многие пациенты откладывают вызов неотложной помощи и стараются купировать болезненное состояние, принимая обезболивающие таблетки. Это усугубляет положение, так как картина искажается и человек может не почувствовать опасный момент разрыва придатка.
Расстройство желудка, метеоризм часто можно спутать по болевым ощущениям с аппендицитом, но в отличие от последнего, такой синдром проходит после принятия лекарства.
Первичные симптомы длятся в течение 2-3 часов, в течение которых боль не отпускает, а только усиливается.
Постепенно к данным проявлениям добавляется мигрень, помутнение, слабость. Полностью исчезает аппетит, поднимается температура.
Явные симптомы аппендицита:
- постепенно нарастающая боль;
- болезненный кашель или чихание;
- тошнота;
- рвота;
- понос;
- болезненный метеоризм;
- лихорадка
- запор;
- потеря аппетита.
Боль может начинаться с небольших судорог, онемения конечностей. Постепенно синдром становится устойчивым, и пациент начинает чувствовать точную локацию боли – в нижней правой части живота. Также симптом может проявиться тянущим ощущением в области поясницы, боковой части спины.
Особенно это становится ощутимо при движении, кашле, чихании. Если дискомфорт не проходит, а только усиливается, следует обратиться к врачу.
При подозрении на воспаление отростка кишки, следует избегать приема слабительных средств или клизмы. Эти процедуры могут привести к разрыву аппендикса.
Это классические симптомы, характерные для подростков и молодых людей. У детей младшего возраста боль менее локализована, что иногда затрудняет диагностику воспалительного процесса.
В первые 24 часа после появления первых симптомов, в 90% случаев начинается воспаление. У некоторых пациентов воспаление сопровождается некрозом придатка, что приводит к перитониту.
Аппендицит может произойти в любое время, но чаще всего он наблюдается в возрасте от 10 до 30 лет.
Аппендицит подтверждается с помощью клинической диагностики, которую должен осуществлять должен исключительно специалист. Врач проводит ряд тестов, которые подтверждают факт воспаления придатка и определяют степень патологии.
Диагностику проводит только врач
Поскольку аппендицит может имитировать симптомы других расстройств, таких как гастроэнтерит, внематочная беременность и различные инфекции (в том числе почек и грудной клетки), в некоторых случаях диагностика может проводиться различными методами.
Узнайте о настоящих симптомах гастроэнтерита здесь.
Первым тестом является физический осмотр через нажатие пальцами на локальную область живота.
После физического осмотра может быть проведен анализ крови, с целью выявления инфекции. Врач может также взять образец мочи, чтобы исключить инфекцию мочевых путей. Часто симптомы этих двух заболеваний имеют схожую картину.
Еще одной формой диагностики является УЗИ брюшной полости. Как правило, такой метод назначается только в том случае, если характер симптомов аппендицита выражен слабо и необходимо исключить патологию других органов ЖКТ.
УЗИ также поможет при диагностировании, если вы не уверены, что проблема с аппендиксом
Дополнительно может быть проведена компьютерная томография.
Учитываю общую симптоматику аппендицита и ряда других болезней желудочно-кишечного тракта, врачи часто прибегают к комплексной диагностике. Исключение составляет острый аппендицит, проявление которого сложно спутать с другими воспалительными процессами.
К болезням, имеющим схожие симптомы, относят:
- болезнь Крона;
- гастрит;
- гастроэнтерит;
- трубную беременность;
- воспаление яичников.
Хирургия — единственное лечение острого аппендицита. Придаток удаляется в течение нескольких часов после постановки диагноза. Аппендэктомия – одна из самых распространенных операций в хирургических отделениях, которая выполняется экстренно путем отсечения отростка. И если раньше данное вмешательство выполнялось только классическим способом, через разрезание брюшной полости, то сегодня многие хирурги практикуют более щадящий способ, лапароскопию. Аппендэктомия проводится при разрыве придатка.
Метод хирургического вмешательства определяется в каждом отдельном случае и подбирается с учетом возраста пациента, степени тяжести аппендициты, угрозы осложнений, ряда других факторов.
В зависимости от типа процедуры некоторые люди могут встать с постели в тот же день. В большинстве случаев восстановление проходит от 1-2 дней до недели.
Существует два варианта проведения операции:
- плановая;
- экстренная.
| Экстренная операция | Плановая операция |
|---|---|
| Проводится в случае: | Плановая операция назначается врачом при диагностике начальной стадии воспаления. Это самый благоприятный вариант развития хирургического вмешательства, так как у пациента есть время психологически настроиться на назначенную дату, а у врача есть возможность провести комплексное обследование и забор всех необходимых анализов. |
Особенность проведения операции будет зависеть от степени воспалительного процесса
Каждый из этих вариантов может быть выполнен разным видом хирургического вмешательства.
Лапароскопия проводится путем осуществления трех проколов в области живота, через которые вводится трубка.
Усовершенствованными методами являются трансвагинальная и трансгастральная техники. При трансгастральном проколе трубка вводится через прокол возле пупка, что сводит к минимум риск образования грыжи. Одиночный прокол благоприятствует скорому восстановлению после операции.
Операция по удалению аппендикса
Трансвагинальный метод проводится путем введения специального аппарата через влагалище, что исключает наличие рубцов на теле пациентки.
Классический метод удаления аппендицита имеет высокую степень эффективность и практически не имеет противопоказаний.
Альтернативой хирургии является антибиотикотерапия. Исследования, которые сравнили результаты операции с результатами антибиотиков, показывают, что около 70% случаев могут благополучно разрешаться при лечении антибиотиками и не требуют хирургического вмешательства.
Не запущенные случаи лечатся антибиотиками
Тем не менее, факторы, приводящие к неэффективности антибактериальной терапии, неизвестны, поэтому терапия антибиотиками сама по себе обычно предназначена для пациентов, для которых проведение операции слишком опасно.
Несмотря на то, что первым и самым явным признаком аппендицита является появление острой неутихающей боли, врачи не рекомендуют прибегать к обезболивающим средствам. Принятия сильных препаратов может снизить чувствительность организма и затруднит диагностику патологии. Единственным средством, которое может разрешить врач для уменьшения болевого синдрома является Но-шпа.
Безопасное обезболивающее средство
Таблетки помогут снизить локально спазмы, но при этом сохранят чувствительность. Противопоказаниями для принятия являются индивидуальная непереносимость, дисфункция почек, возраст до 6 лет.
Но ни в коем случае нельзя превышать установленную дозу. Иначе боль даже при остром воспалении может быть недостаточной, чтобы срочно обратиться за медицинской помощью. Последствия могут быть самыми печальными.
Вся операция по удалению отростка длится 50-60 минут. Продолжительность варьируется от степени тяжести, осложнения.
При плановой операции данный этап включает забор всех анализов, подбор анестезии, консультация других врачей. При экстренном проведении вмешательства врач проводит минимальные исследования: забор крови, мочи, УЗИ.
Сдача анализов — первый этап
На данном этапе пациенту устанавливают катетер для отвода продуктов жизнедеятельности, проводят очистку кишечника. Во избежание тромбоэмболии плотно забинтовываются ноги.
Важной часть подготовки является удаление волосяного покрова с области паха.Подготовка к удалению аппендицита длится от 1,5 до 2 часов.
Операция открытым методом начинается с ввода анестезии. В зависимости от характера патологии, возраста пациента и других факторов, хирургическое вмешательство выполняется под общей или местной анестезией.
- При открытом методе, хирург производит надрез в нижней правой части живота длиной 7,6 см. Рассечение выполняется послойно, при этом каждый слой прижигается. Врач выполняет разъединение мышц с помощью тупого предмета.
- Вторым шагом является проверка всех органов на наличие воспаления, патологии. При этом специалист проводит осмотр кишечника, прилегающего к отростку на наличие изменения структуры.
- Врач отделяет аппендикс от всех окружающих тканей, удаляет прикрепление к слепой кишке, а затем отсекает и сам приросток. Место, где приложение было прикреплено ранее, слепая кишка, закрывается и возвращается внутрь культи. При разрыве придатка уже во время операции, хирург вставляет трубку в брюшную полость и удаляет весь гной. Для снижения риска развития перитонита, внутривенно вводятся антибиотики.
- Мышечные слои брюшной стенки сшиваются специальными рассасывающими нитями. Кожа сшивается с помощью шелковых нитей.
Это важный этап, в ходе которого врач систематически проводит осмотр пациента для выявления возможного воспаления, кровотечения. Пациенту дают в течение 24 часов обезболивающие препараты и слабительное.
Несколько раз в день пациента контролируют
При проколе брюшины реабилитация проходит быстрее, а на теле практически не остается шрамов, только небольшие рубцы. При открытой операции, спустя 5-7 дней врач удаляет нитки.
После хирургического вмешательства пациента оставляют под стационарным наблюдением на 7 суток. При проведении лапароскопии — на 3-4 сутки.
При этом даже при открытой операции, пациент уже на третьи сутки может вставать с постели, медленно передвигаться по палате.
После хирургического вмешательства многих пациентов интересует вопрос о форме принятия пищи, ее количестве и насколько это безопасно для восстановления. Диета имеет большое значение на пути к полному выздоровлению и должна состоять исключительно из нежирных продуктов.
Пресная пища будет составлять основу рациона первое время
В этот период врачи рекомендуют употреблять:
- несладкие каши;
- ненаваристый куриный бульон;
- йогурт домашнего приготовления;
- ягодный или фруктовый кисель;
- мясо нежирных сортов, приготовленное на пару.
Необходимо следить за питьевым режимом, пить только очищенную негазированную воду. Строгую диету необходимо соблюдать в первую неделю, постепенно расширяя рацион.
Важно понимать, что реабилитационный период не заканчивается выпиской из больницы. До полного заживления швов при открытом хирургическом вмешательстве необходимо наблюдать за состоянием, соблюдать строгую гигиену.
Исключите из рациона вредную пищу
После каждого контакта с водой швы обрабатываются спиртом, антисептиком, заклеиваются пластырем. Даже после удаления швов необходимо проверять рану на предмет заражения, носить повязку.
Не нагружайте себя, чтобы швы не разошлись
Также важной часть реабилитационного периода является физическая активность. Следует свести к минимуму тяжелые упражнения, но при этом спокойная прогулка не противопоказана. Пациенту предписывается соблюдать ограничение в подъеме веса в течение 30 дней. При удалении придатка кишки путем лапароскопии — требований необходимо придерживаться в течение 14 дней.
- заниматься в спортивном зале;
- выполнять наклоны;
- бегать;
- купаться в открытом водоеме, бассейне;
- заниматься танцами и другой физической активностью;
- поднимать груз более 2 кг.
Несмотря на высокий уровень современной медицины, нельзя исключать факт неблагоприятного исхода и развития различных форм осложнений. Причины могут быть разными: от низкой компетенции врача до воспаления швов, внутреннего кровотечения.
Чаще всего сложности могут быть в случае обнаружения слепого отростка или разрыве аппендикса. В этом случае врач выполняет терапию антибиотиками.
Терапия из антибиотиков снимет воспаление
Затвердения места иссечения, огрубение тканей, покраснение также является тревожным сигналом к осложнению. В этом случае необходимо срочно обратиться к врачу. Такие симптомы могут указывать на гнойно-некротические процессы. Врач проводит обследование и назначает повторную операцию.
Нередко осложнение происходит из-за несоблюдения рекомендаций врача, нарушении правил реабилитации.
источник