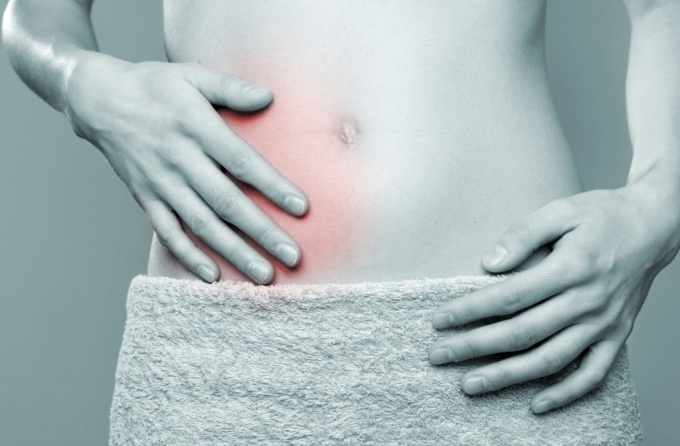
Острый аппендицит в связи с его широким распространением и частотой атипичного течения нередко бывает причиной диагностических ошибок. Причинами последних являются общая симптоматика, характерная для острого аппендицита и пищевых токсикоинфекций, а также атипичное расположение червеобразного отростка, быстрое развитие в нем деструктивных изменений. Осложнения аппендицита (перитонит, межпетельные абсцессы, забрюшинная флегмона и др.) в значительной степени изменяют клиническую картину болезни.
Кроме того, при диагностике следует учитывать особенности течения острого аппендицита у лиц пожилого и старческого возраста, беременных, лиц, страдающих алкоголизмом и наркоманиями. Необходимо также всегда помнить о возможности развития микст-инфекции (острый аппендицит на фоне сальмонеллеза, дизентерии, пищевых токсикоинфекций).
Варианты диагностических ошибок: 1) гипердиагностика пищевой токсикоинфекций, ведущая к запоздалой постановке диагноза острого аппендицита, и 2) гипердиагностика острого аппендицита, ведущая к необоснованным операциям при наличии пищевой токсикоинфекций. Сложности диагностики усугубляются, когда острый аппендицит развивается на фоне острой кишечной инфекции.
Клиническая картина острого аппендицита и пищевых токсикоинфекций характеризуется некоторыми общими симптомами. Проявления острого аппендицита складываются из локальных симптомов воспаления червеобразного отростка и интоксикации. К местным симптомам острого аппендицита относятся локальная болезненность в правой подвздошной области и напряжение мышц передней брюшной стенки. Указанной симптоматике во многих случаях предшествуют боль в эпигастрии, тошнота, многократная рвота, что нередко является одной из причин диагностических ошибок.
Между тем возникновение боли в эпигастральной области при остром аппендиците знаменует «эпигастральную фазу», что особенно ярко выражено у лиц молодого возраста. Через 3—8 ч боль перемещается в правую подвздошную область (симптом Кохера). Для диагностики острого аппендицита предлагается ориентироваться на наличие многих симптомов, наиболее ценнымими из которых являются следующие.
Симптом Образцова — появление болезненности в поясничной области справа при опускании поднятой кверху и вытянутой правой нижней конечности.
В некоторых случаях локальные симптомы острого аппендицита слабо выражены. Чаще всего это наблюдается при атипичном расположении отростка, ожирении, у беременных и лиц пожилого и старческого возраста. При тазовом расположении червеобразного отростка боль чаще всего определяется над лонным сочленением, нередко наблюдаются частый жидкий стул и учащенное мочеиспускание. При тазовом расположении воспаленного червеобразного отростка развивается соответствующая симптоматика.
В этих случаях большую помощь в диагностике оказывают ректальное и влагалищное исследования. При ретроцекальном и ретроперитонеальном расположении червеобразного отростка у 10 % больных напряжение передней брюшной стенки либо не определяется, либо выражено очень слабо. При гангренозном аппендиците в периоде, предшествующем перфорации червеобразного отростка, иногда наблюдается «период затишья», когда боль в области живота уменьшается, что свидетельствует о развитии некроза стенки аппендикса и гибели нервных рецепторов. Повторное появление болей означает развитие перитонита.
Нередко косвенными симптомами заболевания являются озноб, высокая температура тела, тахикардия, лейкоцитоз с палочкоядерным сдвигом лейкоцитарной формулы влево.
В настоящее время признана ошибочность гипотезы о стадийности развития острого аппендицита. В зависимости от ряда причин, в том числе от степени ишемии червеобразного отростка, в последнем сразу возникают или простые, или деструктивные формы воспаления . Это имеет очень большое практическое значение, так как деструктивные формы аппендицита могут возникать в течение 12—24 ч, что ведет к быстрому развитию перитонита. Деструктивному аппендициту свойственна тяжелая интоксикация, значительно затрудняющая его диагностику.
У лиц пожилого и старческого возраста отмечаются слабая выраженность болевого синдрома, нетипичная локализация болей в области живота, отсутствие напряжения мышц передней брюшной стенки, слабая выраженность температурной реакции и невысокий лейкоцитоз.
По данным некоторых исследователей, деструктивные формы аппендицита наблюдались у 64 % больных пожилого и старческого возраста, при этом гангрена червеобразного отростка отмечалась у 12,8 % больных, а перфорация — у 11,1 % больного.
источник
Основным симптомом аппендицита является боль, носящая разнообразный характер. Она может возникать внезапно, наблюдаться в области пупка, пояснице, в правой нижней половине живота и эпигастральной области. Боль в большинстве случаев появляется острая, реже тянущая и схваткообразная. Усиливается она при кашле и при напряжении передней брюшной стенки во время ходьбы и подъемов. Возникают неприятные ощущения преимущественно утром и ближе к вечеру.
Отсутствие аппетита, жидкий стул, тошнота, рвота – все это относится к самым распространенным причинам возникновения аппендицита. Нередко они могут сопровождаться болезненным и частым мочеиспусканием. Это возникает вследствие того, что заболевание прогрессирует. Воспаления начали переходить на мочевой пузырь и мочеточник.
Для того, чтобы снизить болевые ощущения можно принять спазмолитический препарат. Однако нельзя выпивать более 2-х таблеток. Допустимо только однократное употребление. Нельзя для снижения боли делать холодные компрессы на живот и использовать грелки. Все это приведет только к усилению воспаления.
Нарастание слабости и недомогания – это также симптомы аппендицита. Их отмечают больные, когда в червеобразном отростке наблюдаются сильные воспалительные процессы. Наряду с такими симптомами может присутствовать высокая температура с ознобом. Как правило, сбить ее обычными медикаментами не удается.
Неправильная походка тоже является симптомом аппендицита. Больные при ходьбе сгибаются в правую сторону, а рукой придерживают живот, тем самым предохраняя его от сотрясений и уменьшая боль. При глубоком вдохе они отмечают резкие боли в надлобковой области, которые носят кратковременный характер.
Изменение цвета кожных покров – это еще один основной симптом аппендицита. Наряду с этим у больного может отмечаться слабый пульс и низкие показатели артериального давления. При нажатии на живот пальцем возникает локализованная болезненность, а мышцы сильно напрягаются.
Обнаружив у себя один или несколько симптомов аппендицита, как можно скорее обратитесь к врачу. Необходимо пройти тщательное обследование для того чтобы подтвердить наличие такого заболевания. На основе его результатов будет ясно, требуется ли оперативное вмешательство, либо причина кроется не в наличии аппендицита, а в чем-то другом.
Аппендикс играет весомую роль в иммунообразовании, но не выполняет жизненно важной функции. В большинстве случаев аппендицит возникает после придавления грыжи, сопровождаясь сильной болью в брюшной полости. После этого заболевшему обязательно требуется медицинская помощь в виде хирургического вмешательства. А если судить по возрастным категориям, то люди от 9 и до 35 лет чаще всего болеют данным недугом.
У большинства заболевших аппендицит не проходит бесследно, они чувствуют тошноту, боли в животе, а именно в нижней части правого бока. Боли могут быть не только в боку, но и возле пупка, после чего возникает рвота.
После истечения определенного времени, боли в животе могут прекращаться на некоторое время. Если доктор диагностировал заболевание, то при нажатии на больное место, боль может исчезать или немного повышаться, а после отпускания руки живот сильно начинает болеть, повышается температура до 39 градусов.
Если аппендицит возникает у детей на первом году жизни, то боль может быть не только конкретно в правом боку, а разливаться по всему животу. А если аппендицитом заболел пожилой человек или беременная женщина, то боль будет намного меньше, а при хирургическом вмешательстве не столь ощутима.
Причины аппендицита могут быть совершенно разными, но всё приводит к закупорке просвета на аппендиксе. Этому могут посодействовать различные мелкие предметы, которые попадают в организм, каловые массы, опухоли, паразиты и так далее.
Если просвет в аппендиците будет закупорен, то сильное скопление слизи будет мешать его работе, что приведет к воспалению слизистой оболочки.
При данной болезни нужно сразу обращаться к врачу, потому что разрыв аппендикса, если его вовремя не оперировать, приведет к серьёзным последствиям и иным болезням. Например:перитонит.
Симптомы и признаки аппендицита у взрослых заметно отличаются от детских. В основном взрослые люди сначала жалуются на болевые ощущения в левой стороне тела (в области подвздошной кости), а затем справа к низу живота. Врачи не советуют ориентироваться только на этот признак, поскольку у всех людей воспаление аппендикса проявляется по-разному.
К примеру, одни люди могут испытывать первоначальную боль в области пупка, а другие – в любой другой области тела. Это объясняется индивидуальным расположением червеобразного отростка слепой кишки: у каждого человека он формируется с небольшими смещениями в ту или иную сторону.
Одним из постоянных признаков воспаленного аппендикса являются болезненные ощущения, усиливающиеся при кашле или смене положения тела. В основном человек с приступом аппендицита вынужден принимать определенное положение своего тела – позу эмбриона (с подогнутыми под живот ногами).
Боль заставляет брюшную стенку постоянно напрягаться. Нажатие на нее также вызывает определенные болевые ощущения. Из-за широкого спектра распространения боли пациенты зачастую не могут точно указать, где у них болит. Нередко приступ аппендицита сопровождается тошнотой, рвотой и запорами. Температура тела при этом достигает 38оС.
Аппендицит можно диагностировать самостоятельно. Для этого на низ живота справа нужно довольно сильно и резко надавить пальцами, а затем резко отпустить. При надавливании боль не ощущается, она наступает сразу после него.
Особенность проявления аппендицита у детей заключается в наиболее быстром нарастании у них воспалительных процессов, нежели у взрослых. Симптоматика воспаления червеобразного придатка слепой кишки у детей выражена более ярко, но поставить точный диагноз врачам бывает очень трудно, поскольку зачастую ребенок не может точно сказать, где у него именно болит.
Пик детского аппендицита чаще всего выпадает на период с 2-х до 4-х лет и с 7-ми до 9-ти лет. В разном детском возрасте признаки и симптоматика аппендицита имеют свои особенности. Например, дети до 5 лет не могут определить точное месторасположение боли, вместо этого они сворачиваются в позу эмбриона и начинают громко плакать, еще больше провоцируя болевые ощущения.
Дети не дают взрослым дотронуться до своих животов, что свидетельствует о локализации боли именно в этом месте. Кроме того, ребенок испытывает неимоверную жажду, постоянно прося воды. Температура тела при этом повышается, начинается приступ лихорадки. Врачей в этом случае следует вызывать как можно скорее.
Воспаленный аппендикс опасен своей молниеносной динамикой! Поэтому при появлении первых признаков и симптомов, а также при малейшем подозрении на аппендицит нужно скорее вызывать врачей. Это касается как детей, так и взрослых.
Дети подросткового возраста испытывают те же признаки и симптомы аппендицита, что и взрослые люди, но в большинстве случаев боли возникают не в области живота, а в прямой кишке, со стороны спины или позвоночника и в боку. Девочки-подростки нередко путают боль, вызванную приступом аппендицита, с нарушениями в женском здоровье (менструальная боль).
источник
Аппендицит – это острая, реже хроническая форма воспаления придатка слепой кишки – аппендикса (червеобразного отростка). В зависимости от формы может протекать с болями в правой подвздошной области различной выраженности, нарушением пищеварения (тошнотой, рвотой, задержкой стула и газов), повышенной температурой тела. При распознавании аппендицита опираются на положительные диагностические симптомы (Ситковского, Бартомье — Михельсона, Блюмберга — Щеткина), данные пальцевого исследования прямой кишки и влагалищного исследования, развернутого клинического анализа крови. Показано хирургическое вмешательство (аппендэктомия).
Аппендицит является одной из наиболее распространенных патологий брюшной полости, на долю которой приходится 89,1% от общего количества госпитализаций в хирургический стационар. Аппендицит встречается у мужчин и женщин, может развиваться в любом возрасте; пик заболеваемости приходится на возраст от 10 до 30 лет. Воспаление червеобразного отростка выявляется примерно у 5 людей из 1000 в год. Лечение аппендицита занимаются специалисты в сфере абдоминальной хирургии.
В возникновении заболевания, как правило, принимает участие полимикробная флора, представленная кишечной палочкой, стафилококками, энтерококками, стрептококками, анаэробами. В стенку аппендикса возбудители попадают энтерогенным путем, т. е. из его просвета.
Условия для развития аппендицита возникают при застое кишечного содержимого в червеобразном отростке вследствие его перегиба, наличия в просвете инородных тел, каловых камней, гиперплазии лимфоидной ткани. Механическая блокада просвета отростка приводит к повышению внутрипросветного давления, расстройству кровообращения в стенке аппендикса, что сопровождается снижением локального иммунитета, активизацией гноеродных бактерий и их внедрением в слизистую оболочку.
Определенную роль, предрасполагающую к развитию аппендицита, играет характер питания и особенности расположения отростка. Известно, что при обильном употреблении мясной пищи и склонности к запорам в кишечном содержимом накапливается избыточное количество продуктов распада белка, что создает благоприятную среду для размножения патогенной флоры. Кроме механических причин, к развитию аппендицита могут приводить инфекционные и паразитарные заболевания – иерсиниоз, брюшной тиф, амебиаз, туберкулез кишечника и др.
Более высокий риск развития аппендицита существует у беременных женщин, что связано с увеличением матки и смещением слепой кишки и червеобразного отростка. Кроме того, предрасполагающими факторами к развитию аппендицита у беременных могут служить запоры, перестройка иммунной системы, изменение кровоснабжения тазовых органов.
Аппендикс – рудиментарный придаток слепой кишки, имеющий форму узкой вытянутой трубки, дистальный конец которой оканчивается слепо, проксимальный — сообщается с полостью слепой кишки посредством отверстия воронкообразной формы. Стенка червеобразного отростка представлена четырьмя слоями: слизистым, подслизистым, мышечным и серозным. Длина отростка составляет от 5 до 15 см, толщина – 7-10 мм. Аппендикс имеет собственную брыжейку, удерживающую его и обеспечивающую относительную подвижность отростка.
Функциональное назначение червеобразного отростка до конца неясно, однако доказано, что аппендикс выполняет секреторную, эндокринную, барьерную функции, а также принимает участие в поддержании микрофлоры кишечника и формировании иммунных реакций.
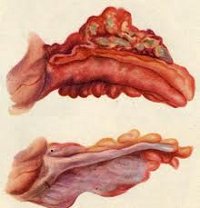
Различают две основные формы аппендицита – острую и хроническую, каждая из которых имеет несколько клинико-морфологических вариантов. В течение острого аппендицита выделяют простую (катаральную) и деструктивные формы (флегмонозный, флегмонозно-язвенный, апостематозный, гангренозный аппендицит). Катаральный аппендицит характеризуется признаками расстройства кровообращения и лимфообращения в отростке, развитием фокусов экссудативно-гнойного воспаления в слизистом слое. Аппендикс набухает, его серозная оболочка становится полнокровной.
Прогрессирование катарального воспаления ведет к острому гнойному аппендициту. Через 24 часа после начала воспаления лейкоцитарная инфильтрация распространяется на всю толщу стенки аппендикса, что расценивается как флегмонозный аппендицит. При данной форме стенка отростка утолщена, брыжейка гиперемирована и отечна, из просвета аппендикса выделяется гнойный секрет.
Если при диффузном воспалении формируются множественные микроабсцессы, развивается апостематозный аппендицит; при изъязвлениях слизистой – флегмонозно-язвенный аппендицит. Дальнейшее прогрессирование деструктивных процессов приводит к развитию гангренозного аппендицита. Вовлечение в гнойный процесс тканей, окружающих червеобразный отросток, сопровождается развитием периаппендицита; а его собственной брыжейки – развитием мезентериолита. К осложнениям острого (чаще флегмонозно-язвенного) аппендицита относится перфорация отростка, приводящая к разлитому или отграниченному перитониту (аппендикулярному абсцессу).
Среди форм хронического аппендицита различают резидуальную, первично-хроническую и рецидивирующую. Течение хронического аппендицита характеризуется атрофическими и склеротическими процессами в червеобразном отростке, а также воспалительно-деструктивными изменениями с последующим разрастанием грануляционной ткани в просвете и стенке аппендикса, образованием спаек между серозной оболочкой и окружающими тканями. При скоплении в просвете отростка серозной жидкости образуется киста.
При типичной клинике острого воспаления отмечаются боль в подвздошной области справа, выраженная местная и общая реакция. Болевой приступ при остром аппендиците, как правило, развивается внезапно. Сначала боль имеет разлитой характер или преимущественно локализуется в эпигастрии, в околопупочной области. Обычно чрез несколько часов боль концентрируется в правой подвздошной области; при нетипичном расположении аппендикса может ощущаться в правом подреберье, в области поясницы, таза, над лобком. Болевой синдром при остром аппендиците выражен постоянно, усиливается при покашливании или смехе; уменьшается в положении лежа на правом боку.
К характерным ранним проявлениям аппендицита относятся признаки расстройства пищеварения: тошнота, рвота, задержка стула и газов, понос. Отмечается субфебрилитет, тахикардия до 90-100 уд. в мин. Интоксикация наиболее выражена при деструктивных формах аппендицита. Течение аппендицита может осложняться образованием абсцессов брюшной полости – аппендикулярного, поддиафрагмального, межкишечного, дугласова пространства. Иногда развивается тромбофлебит подвздошных или тазовых вен, что может явиться причиной ТЭЛА.
Свое своеобразие имеет клиника аппендицита у детей, пожилых людей, беременных, у пациентов с атипичной локализацией червеобразного отростка. У детей раннего возраста при остром аппендиците преобладает общая симптоматика, присущая многим детским инфекциям: фебрильная температура, диарея, многократная рвота. Ребенок становится малоактивным, капризным, вялым; при нарастании болевого синдрома может наблюдаться беспокойное поведение.
У пожилых пациентов клиника аппендицита обычно стерта. Заболевание нередко протекает ареактивно, даже при деструктивных формах аппендицита. Температура тела может не повышаться, боли в гипогастрии выражены незначительно, пульс в пределах нормы, симптомы раздражения брюшины слабые, лейкоцитоз небольшой. У лиц старшего возраста, особенно при наличии пальпируемого инфильтрата в подвздошной области, необходима дифференциальная диагностика аппендицита с опухолью слепой кишки, для чего требуется проведение колоноскопии или ирригоскопии.
При аппендиците у беременных боли могут локализоваться значительно выше подвздошной области, что объясняется оттеснением слепой кишки кверху увеличенной маткой. Напряжение мышц живота и другие признаки аппендицита могут быть слабо выражены. Острый аппендицит у беременных следует отличать от угрозы самопроизвольного прерывания беременности и преждевременных родов.
Хронический аппендицит протекает с ноющими тупыми болями в правой подвздошной области, которые периодически могут усиливаться, особенно при физическом напряжении. Для клиники аппендицита характерны симптомы нарушения пищеварения (упорные запоры или поносы), ощущения дискомфорта и тяжести в эпигастральной области. Температура тела в норме, клинические анализы мочи и крови без выраженных изменений. При глубокой пальпации ощущается болезненность в правых отделах живота.
При осмотре пациента с острым аппендицитом обращает внимание стремление больного занять вынужденное положение; усиление болей при любом спонтанном напряжении мышц – смехе, покашливании, а также в положении лежа на левом боку вследствие смещения слепой кишки и ее отростка влево, натяжения брюшины и брыжейки (симптом Ситковского). Язык в первые часы влажный, покрытый белым налетом, затем становится сухим. При осмотре живота нижние отделы брюшной стенки отстают при дыхании.
Пальпация живота при подозрении на аппендицит должна проводиться с осторожностью. Важное диагностическое значение при аппендиците имеет симптом Ровсинга (характеризуется усилением болей справа вслед за толчкообразным надавливанием на живот в левой подвздошной области) и Щеткина-Блюмберга (усиление болей после легкого надавливания и быстрого отнятия руки от брюшной стенки).
В ходе осмотра хирурга проводится пальцевое ректальное исследование, позволяющее определить болезненность и нависание передней стенки прямой кишки при скоплении экссудата. При гинекологическом исследовании у женщин определяется болезненность и выпячивание правого свода влагалища. В крови при остром аппендиците обнаруживается умеренно выраженный лейкоцитоз 9-12х10*9/л со сдвигом лейкоцитарной формулы влево и тенденцией к нарастанию изменений в течение 3-4 часов. УЗИ органов брюшной полости при остром аппендиците выявляет скопление небольшого количества свободной жидкости вокруг увеличенного червеобразного отростка.
Острый аппендицит следует дифференцировать от правосторонней почечной колики, острого холецистита и панкреатита, прободной язвы желудка и двенадцатиперстной кишки, дивертикулита, пищевой токсикоинфекции, кишечной непроходимости, правосторонней пневмонии, острого инфаркта миокарда. Поэтому в диагностически неясных случаях используются дополнительные методы – биохимические пробы крови, обзорная рентгенография легких и брюшной полости, ЭКГ, диагностическая лапароскопия.
У женщин необходимо исключить гинекологическую патологию – острый аднексит, апоплексию яичника, внематочную беременность. С этой целью проводится консультация гинеколога, осмотр на кресле, УЗИ органов малого таза. У детей аппендицит дифференцируют с ОРВИ, детскими инфекциями, копростазом, заболеваниями мочевыводящей системы и ЖКТ.
В диагностике хронического аппендицита используются контрастные рентгенологические исследования — рентгенография пассажа бария по толстому кишечнику, ирригоскопия. Для исключения новообразований слепой кишки может потребоваться колоноскопия.
Общепринятой тактикой при остром воспалительном процессе является как можно более раннее хирургическое удаление червеобразного отростка. На этапе догоспитальной помощи при подозрении на острый аппендицит показаны постельный режим, исключение приема жидкости и пищи, прикладывание холода к правой подвздошной области. Категорически воспрещается прием слабительных препаратов, использование грелки, введение анальгетиков до окончательного установления диагноза.
При остром аппендиците выполняется аппендэктомия – удаление червеобразного отростка через открытый разрез в правой подвздошной области или путем лапароскопии. При аппендиците, осложненном разлитым перитонитом, производится срединная лапаротомия для обеспечения тщательной ревизии, санации и дренирования брюшной полости. В постоперационном периоде проводится антибиотикотерапия.
По мнению хирургов, аппендэктомия при хроническом аппендиците показана, если отмечается упорный болевой синдром, лишающий больного нормальной активности. При относительно легкой симптоматике может быть применена консервативная тактика, включающая устранение запоров, прием спазмолитических препаратов, физиотерапию.
При своевременной и технически грамотно проведенной операции по поводу аппендицита прогноз благоприятный. Трудоспособность обычно восстанавливается через 3-4 недели. Осложнениями аппендэктомии может явиться образование послеоперационного воспалительного инфильтрата, межкишечного абсцесса, абсцесса дугласова пространства, развитие спаечной непроходимости кишечника. Все эти состояния требуют экстренной повторной госпитализации. Причинами осложнений и летального исхода при аппендиците служат запоздалая госпитализация и несвоевременно выполненное оперативное вмешательство.
источник
Возникновение аппендицита, возможно, обусловлено появлением в организме неизвестного вируса, считают ученые. Об этом говорит статистика – число заболеваний аппендицитом не постоянно, а переживает вспышки, сходные со вспышками вирусных инфекций.
Как вы думаете, можно ли заразиться… аппендицитом? Наверняка нельзя, ответите вы. И вспомните азбучные фразы о том, что аппендицит — это воспаление аппендикса, и начинается он тогда, когда отверстие между этим самым аппендиксом и слепой кишкой закупоривается. Далее всплывает пугающее слово «перитонит» (хотя это отнюдь не единственно возможное осложнение воспалительного процесса) и обязательное направление к хирургу при любых брюшных болях — «чтобы исключить аппендицит». Еще лет 20 назад хирургическое вмешательство в таком случае было весьма распространенным, сейчас это «вышло из моды» и молодое поколение чаще обходится без симпатичных шрамов в нижней правой части живота.
Вроде бы тема не нова, известна и понятна.
Однако новые масштабные исследования воспаления червеобразного отростка (так правильнее называть аппендикс) показали, что причины его возникновения еще толком не определены.
Проанализировав статистику аппендицита в США за последние 36 лет, ученые выяснили, что он может быть вызван вирусными инфекциями.
Результаты исследования опубликованы в последнем номере Archives of Surgery.
Кроме того, как выяснилось, хирургическое вмешательство не всегда необходимо при воспалении аппендикса, так как не всякое воспаление неминуемо ведет к разрыву придатка и абсцессу (гнойному воспалению тканей).
Традиция удаления аппендикса восходит к 1886 году, когда был открыт аппендицит. Хирургическое вмешательство традиционно считалось оптимальным в этом случае, так как оно гарантированно решало проблему текущего воспаления, исключало опасные последствия и само по себе было безопасным для организма. Все это сделало операцию по удалению аппендикса самой распространенной причиной экстренного хирургического вмешательства.
Медицина вообще весьма консервативна и не любит отказываться от традиционных работающих методик. Однако в пользу отмены обязательного удаления аппендикса при воспалении говорит обширная статистика. Анализ данных 1970–2006 годов показал, что моряки в дальних плаваниях, а также малолетние дети в больницах, где не применяли экстренную хирургию, вполне обходились без операционного вмешательства при аппендиците. Авторы исследования уточняют, что речь идет о лишь неперфоративных аппендицитах (без нарушения целостности червеобразного отростка).
Кроме того, медики обобщили данные о заболеваемости аппендицитом, гриппом, ротавирусной инфекцией («кишечным гриппом») и кишечными инфекциями за тот же период. Выяснилось, что число заболевших аппендицитом распределено по годам и сезонам неравномерно. Для него характерны вспышки, аналогичные вспышкам вирусных инфекций. Так, например, пики числа аппендицитов наблюдались в 1977, 1981, 1984, 1987, 1994 и 1998 годах. Кроме того, число заболевших зависит от времени года — летом оно несколько возрастает. Таким образом, этот воспалительный процесс, возможно, имеет вирусную природу.
Этому феномену можно предложить очевидное объяснение: возможно, дело не в вирусной этиологии аппендицита, а в том, что он возникает на фоне протекающего в организме общего воспалительного процесса, имеющего вирусную природу.
Тогда и сезонные колебания числа случаев аппендицита напрямую связаны со вспышками вирусных инфекций. Чтобы исключить такие случаи, ученые провели «очистку» статистики. Они изъяли из выборки случаи аппендицита, протекавшего на фоне гриппа, других обычных респираторных инфекций, а также ряда желудочно-кишечных вирусов.
Однако новая кривая числа аппендицитов в год также не была единым плато, на ней наблюдались заметные пики. На основании этого медики утверждают, что, возможно, аппендицит сам по себе является вирусным заболеванием, а не «вторичным» эффектом вируса.
Так или иначе, червеобразный отросток остается весьма загадочной частью нашего организма. Ни его функция, ни причины воспаления (которое, к слову, возникает у каждого десятого жителя планеты) до конца не известны. Авторы работы полагают, что дальнейшие исследования позволят выявить вирус, вызывающий аппендицит, и пролить свет на закономерности функционирования отростка слепой кишки.
источник
Аппендицитом называют воспалительный процесс в червеобразном придатке слепой кишки – аппендиксе. Эта кишечная патология считается одной из самых распространенных в мире: острое воспаление занимает первое место по количеству неотложных хирургических операций (от 60% до 89% в развитых государствах). Однако такое заболевание имеет различные формы, особенности протекания и способна привести к самым серьезным осложнениям. Какие же болезни аппендикса существуют и как их распознать?
Аппендикс, или отросток слепой кишки, — небольшой орган длиной от 4 до 10 см и диаметром от 4 до 12 мм. Долгое время его роль в организме была неизвестна, а европейские ученые были уверены, что это рудиментарный орган, от которого организм не получает никакой пользы.
Но в начале XX века был проведен сложный эксперимент, когда в течение нескольких лет детям до 5 лет удаляли аппендикс. Неудачные результаты заставили ученых выдвинуть версию, что червеобразный отросток – полноценная часть иммунной системы человека. Современная медицина считает, что аппендикс выполняет в организме несколько важнейших функций:
- Участвует в работе иммунной системы;
- Формирует и восстанавливает кишечную микрофлору после болезней;
- Предупреждает гнилостные процессы в толстом кишечнике;
- Улучшает моторику кишечника.
Аппендикс обычно находится в организме в правой повздошной ямке рядом со слепой кишкой, но может отходить от нее вверх или вниз. Традиционно выделяют 4 типа расположения отростка:
- Нисходящее (частота такого расположения – 45% всех людей);
- Восходящее, сзади слепой кишки (у 13% населения);
- Медиальное, ближе к середине живота (17-20% случаев болезни);
- Латеральное, вдоль боковой кишечной стенки (25% случаев аппендицита).
Различные патологии аппендицита зависят от возбудителя инфекции в кишечнике, характера воспаления, анатомических и возрастных особенностей пациента. Важное значение имеют также сроки обращения к врачу после возникновения первых подозрительных симптомов. Вовремя поставленный диагноз и срочная операция (аппендэктомия) позволяют не допустить тяжелых гнойных форм и осложнений.
Выделяют несколько групп заболеваний, связанных с патологией аппендикса:
- Острый аппендицит;
- Типичные формы воспаления;
- Атипичные формы воспаления;
- Острый аппендицит у беременных женщин;
- Хронический аппендицит;
- Доброкачественная опухоль аппендикса;
- Осложнения при аппендиците.
Диагноз «острый аппендицит» известен уже несколько веков, но и сегодня эта медицинская проблема своей актуальности не теряет. Риску заболеть аппендицитом подвержены в основном молодые люди от 15 до 35 лет – это 75% всех пациентов. В развитых западных странах той или иной формой кишечной патологии страдают 7-12% населения, в нашей стране частота случаев аппендицита – 4-5 на 1000 человек в год.
О причинах возникновения приступов острого аппендицита медики спорят по сегодняшний день. Существует 3 основные причины развития кишечной патологии:
Воспалительный процесс внутри аппендикса вызывается различными инфекционными болезнями: иерсиниоз, брюшной тиф, амебиаз, кишечный туберкулез и др.
Происходит закупорка отверстия между аппендиксом и кишкой, из-за этого развивается воспалительный процесс. Причины – каловые камни, черви-паразиты, большие косточки от фруктов, инородные тела, опухоль или киста.
Неправильный рацион и тяжелая мясная пища становятся причиной постоянных запоров, а это вызывает воспаление аппендикса. Основной довод в пользу этой теории: в тропических странах Азии и Африки, где основу меню составляют овощи, фрукты и рыба, заболеваемости аппендицитом почти не бывает.
Хронический аппендицит встречается довольно редко, но является опасным и серьезным заболеванием: на фоне вялотекущего воспалительного процесса могут появиться рубцы и спайки, склеротические изменения в ткани аппендикса, деформация отростка и сращение его с соседними органами и тканями.
В современной медицине выделяют 3 разновидности хронического воспаления аппендикса:
Резидуальная (остаточная) форма.
При таком диагнозе хроническое воспаление развивается после одного острого приступа аппендицита без врачебного вмешательства.
Рецидивирующая форма.
В этом случае у больного несколько раз повторяются острые приступы «микроаппендицита»: признаки заболевания сглажены или проявляются не в полном объеме. В период ремиссии симптомы патологии аппендикса отсутствуют: больные могут жаловаться только на тупую ноющую боль после физической нагрузки, вредной или тяжелой пищи.
Первично-хронический аппендицит.
Заболевание развивается постепенно, без предшествующего острого приступа. Основные признаки – ноющая боль в районе аппендикса или по всему животу, небольшая болезненность при пальпации.
Среди заболеваний аппендицита первое место занимают типичные формы. Основной симптом этой болезни – сильная боль, которая сосредоточена в правой повздошной зоне или разливается по всему животу. Другие классические проявления кишечного воспаления – это тошнота вместе с рвотой, лихорадка, напряжение мышц живота, болевые приступы в районе аппендикса при кашле, запоры или диарея.
Различают 4 основные стадии острого аппендицита:
Катаральный, или простой (первые 6 часов заболевания).
Основной признак такого аппендицита – разлитая боль по всему животу или в эпигастрии, которая вскоре концентрируется в правой нижней области. У пациента сильная тошнота, одно- или двукратная рвота, температура поднимается довольно редко.
Флегмонозная (от 6 до 24 часов).
Это самая частая форма воспаления (75-85% среди гнойных разновидностей). Вокруг воспаленного аппендикса скапливается гной, пациент испытывает непрерывную боль, сухость во рту, тошноту, страдает от лихорадки.
Гангренозная (вторые-третьи сутки).
Начинается некроз тканей аппендикса, гибнут нервные клетки, отчего болевые ощущения могут затихнуть. Происходит мощная интоксикация.
Перфоративная (после 72 часов).
Финальная стадия воспаления – происходит разрыв аппендикса, и гнойное содержимое попадает в брюшную полость.
Частота возникновения атипичных форм воспаления – 20-30% среди всех пациентов с диагнозом «аппендицит». Причинами таких патологий становится нетрадиционное расположение отростка слепой кишки в брюшной полости, возраст больного (до 3 лет и после 70 лет) и анатомические особенности организма. Атипичные разновидности аппендицита наиболее часто ведут к развитию различных осложнений этого недуга.
Ретроцекальный аппендицит (50-60% всех атипичных случаев). При этой форме заболевания червеобразный отросток прилегает максимально близко к правой почке, мочеточнику или мышцам поясницы.
Аппендицит с низким (тазовым) расположением отростка (15-20 больных из 100). Такая патология обычно встречается у женщин (в 2 раза чаще, чем у мужчин).
Воспаление с медиальным расположением аппендикса (8-10% пациентов).
Подпеченочный острый аппендицит (2-5 человек из 100).
Острый аппендицит у маленьких детей (до 3 лет). Характеризуется стремительным развитием болезни и повышенной опасностью осложнений.
Воспаление аппендикса у пожилых лиц и пациентов старческого возраста. У таких людей проявления болезни могут стираться или сочетаться с хроническими недугами, поэтому чаще развиваются сложные деструктивные формы аппендицита.
Острое воспаление аппендицита – главная причина срочного хирургического вмешательства в период беременности. Половина случаев приходится на второй триместр беременности, половина – на первый и третий триместры. Опасность такого диагноза кроется в повышенном риске осложнений при запоздалом обращении к врачу.
Абсцесс или перитонит при худшем развитии ситуации могут привести к преждевременным родам или вынужденному прерыванию беременности. Основная сложность диагностики заболевания аппендицитом у беременных – атипичные или сглаженные симптомы. Приступ начинается с сильной боли в животе, которая вскоре становится ноющей и малоинтенсивной. Тошнота и рвота не являются определяющими признаками, поскольку характерны для беременных. Температура возникает у 25% пациенток, тахикардия – у 35-40%. Мышцы живота не напряжены.
Ведущий метод диагностики при этом заболевании – УЗИ, наряду со сбором анамнеза и анализом крови.
Опухоль в аппендиксе встречается приблизительно в 0,8% всех случаев аппендицита (около 40 больных на 5000 операций). Самые частые опухоли – это карциноидное образование и мукоцеле (муцинозная цистаденокарцинома). Обычно такие новообразования обнаруживают непосредственно во время аппендэктомии.
Карциноид – это небольшая (обычно 1-2 см) опухоль желто-белого цвета, которая чаще всего находится либо в верхушке червеобразного отростка (75%), либо у его основания (10%). В большинстве случаев карциноид остается внутри и не выбирается за серозную оболочку аппендикса (60-70% пациентов), в 25% случаев опухоль прорастает сквозь стенку отростка, еще реже дает метастазы в лимфатические узлы (5-10%) или печень (3-5%).
Мукоцеле – это так называемая ложная опухоль, представляющая собой кисту, которая заполнена прозрачной жидкостью – муцином. При таком заболевании у пациентов наблюдаются все традиционные симптомы острого аппендицита или образование в правой нижней части живота (обнаруживается при пальпации).
Осложнения острого аппендицита могут развиваться при деструктивных гнойных формах воспаления или появиться уже после проведенной аппендэктомии. Самые частые осложнения – это:
- Аппендикулярный инфильтрат;
- Различные абсцессы;
- Распространенный перитонит;
- Пилефлебит.
Аппендикулярный инфильтрат – это сочетание спаянных воспаленных тканей вокруг больного аппендикса. Такое осложнение признано единственным противопоказанием к удалению органа: аппендэктомия разрешена лишь после рассасывания опухоли, через 1,5-3 недели.
Абсцесс – это полость с гноем, которая формируется или вокруг отростка слепой кишки, или в самой брюшной полости. Различают поддиафрагмальный, межкишечный и тазовый аппендикулярные абсцессы.
Перитонитом называют тяжелое воспаление брюшины, которое чаще всего разрывается при прорыве абсцесса. Это самое опасное заболевание при аппендиците, способное привести к летальному исходу.
Пилефлебит – это септический тромбофлебит воротной вены, самое редкое и очень тяжелое последствие аппендицита, оно может развиться только после операции. В запущенных случаях болезнь переходит на печеночные вены, итог — печеночно-почечная недостаточность.
Единственный метод лечения при воспалении аппендикса – это немедленное удаление пораженного органа. Отсрочка аппендэктомии возможна в двух случаях – при формировании инфильтрата или абсцессе без прорыва отростка. В первом случае врач назначает консервативное лечение для рассасывания опухоли. При гнойном образовании необходим курс антибиотиков, а затем дренаж абсцесса. Через несколько недель хирург проводит аппендэктомию.
При опухолях также необходимо вырезание отростка вместе с новообразованием. При тяжелых формах карциноида и метастазах требуется правосторонняя гэмиколэктомия – удаление правой половины толстой кишки.
Сегодня существует 2 основные технологии вырезания аппендикса: традиционная и лапароскопическая аппендэктомия. При традиционной на коже делают разрез 9-12 см, удаляют отросток и зашивают рану. Лапароскопия – это одновременно метод диагностики и операции. Сначала хирург через небольшие отверстия опускает в брюшную полость специальную оптическую систему для исследования и постановки диагноза, затем таким же образом вводит внутрь инструменты и проводит операцию, наблюдая за происходящим на мониторе.
Заболеваемость аппендицитом вот уже несколько веков не теряет своей актуальности: несмотря на современные методы диагностики и оперативного лечения, различные формы этой патологии фиксируются с одинаковой периодичностью. Единственный способ избежать гнойных форм аппендицита, хронического воспаления, различных опухолей и осложнений – это вовремя заметить опасные симптомы и обратиться к опытному хирургу.
источник
При тазовом расположении аппендикса (слепая кишка расположена в области малого таза и нередко близко к мочевому пузырю и к прямой кишке) болеть может в зоне над лобком. Болевые ощущения носят неприятный характер и схожи с теми, что наблюдаются при воспалении органов мочеполовой системы.
Важно! Если боль резко стихает и исчезает, это может свидетельствовать о начале процесса омертвения нервных клеток стенок отростка. Это верный признак того, что будет перитонит (который сопровождается очень сильной болью, слабостью, лихорадкой и даже потерей сознания), который приводит к осложнениям и даже к смерти. Поэтому при подозрении на аппендицит надо срочно вызывать скорую помощь.
Общий срок развития аппендицита – 48 часов или двое суток. После этого воспаление приводит к серьезным осложнениям, что опасно для жизни человека.
Классификация форм острого аппендицита по степени его развития следующая:
- Классический аппендицит начинается с возникновения благоприятных условий для развития патогенной микрофлоры, в результате чего появляется воспалительный процесс на слизистом слое оболочки внутренних стенок отростка. Это катаральная стадия, при которой симптомы скрытые. Она переходит в поверхностную форму, когда уже видно очаг воспаления. Начальный этап длится в течение первых 12 часов приступа.
- Вторая флегмонозная стадия – это когда начинают появляться развивающиеся деструктивные изменения, приводящие к воспалительным процессам во всех тканях стенок аппендикса. После этого воспаляется брюшина и ее раздражение вызывает главные симптомы или проявления болезни. Первый признак характерная боль в правой подвздошной области. Бывает, что происходит образование нескольких очагов воспаления, тогда говорят о флегмонозно язвенном аппендиците. Длится этот этап около 36 часов и начинается на второй день после начала заболевания. В течение этого времени удаление аппендицита не приводит к тяжелым последствиям и протекает легко для человека.
- Гангренозная форма, это запущенная деструктивная стадия поражения, когда из-за некроза (омертвения) тканей отростка происходит потеря чувствительности и у человека исчезают постоянные болевые ощущения. Следующая перфоративная стадия – прободение (разрыв) или перфорация стенок приводит к гнойному перитониту (гной выходит из аппендикса, попадает в брюшную полость). Это сопровождается тем, что резко появляется острая боль, и если срочно не сделать операцию наступает смерть.
Хронический аппендицит встречается в 1% случаев, чаще у молодых женщин. При этом заболевании воспаление червеобразного отростка постепенное, медленно развивающееся. Главный симптом — усиление болезненных ощущений в правой подвздошной области при физических нагрузках, во время напряжения брюшных мышц при дефекации или во время кашля.
Бывает, что симптомы хронического аппендицита беспокоят человека несколько лет. Заболевание может переходить в острую форму на протяжении всего этого периода. В таком случае применяют консервативное лечение, так снимают воспаление, отек и восстановить процесс кровообращения (прием антибиотиков, диета и питание по часам)
Во время периодического обострения появляется тошнота и рвота, а также наблюдаются расстройства стула (запор, либо понос) и другие симптомы острого аппендицита. Для лечения делают операцию по удалению аппендикса (аппендэктомию).
Возможные причины появления аппендицита:
- Механическая закупорка просвета червеобразного отростка каловыми камнями из-за запоров (точнее, из-за застоя каловых масс) или закупорку паразитами (при аскаридозе, амебиазе).
- Присутствие онкологических опухолей или других новообразований в просвете аппендикса
- Нарушение кровоснабжения отростка из-за тромбоза
- Деформация аппендикса из-за индивидуальных особенностей его строения
- Смещение отростка во время беременности у женщин
- Переход инфекции на аппендикс от воспаленных органов женской мочеполовой системы (яичников, придатков и т.д.)
- Попадания бактерий в аппендикс из-за дисбактериоза, диареи или повышенного газообразования (метеоризма), а также ругих инфекционных заболеваний
- Правильное питание – наличие в пище достаточного количества овощей и фруктов.
- Лечение от паразитов,
- Лечение с запоров, дисбактериоза, расстройства пищеварения и других нарушений в работе ЖКТ
- Своевременное лечение инфекционных заболеваний
Изменение клинической картины у взрослых по часам
| Симптом | I Стадия Катаральный (первые 12 часов) | II Стадия Флегмонозный (от 12 – 48 часов) | III Стадия Гангренозный (после 48 часов) |
|---|---|---|---|
| Аппетит и общее состояние организма | Самый ранний признак, потеря аппетита и общий дискомфорт. Плохой сон. | Аппетита нет. Человек может только лежать на правом боку, либо ложится на спину. | Состояние организма, похожее на сильную интоксикацию при пищевом отравлении |
| Боль | Первоначально боль слабая в эпигастральной области (в районе пупка). Если боль с самого начала очень сильная, это говорит о серьезном нарушении кровообращения отростка из-за тромбоза аппендикулярной артерии. | Усиление и локализация боли в правой нижней области живота. | Очень сильная. Затем из-за омертвения нервных клеток, боль стихает. Если аппендицит лопнет или произойдет перфорация отростка и его содержимое выйдет в брюшную полость (инфекция распространяется на брюшную полость), это проявляется резкими болевыми ощущениями. |
| Слабость | Незначительная | Более сильная | Невозможно что-либо делать. Сильная слабость может приводить к потере сознания. Это очень опасное состояние. |
| Температура тела | Нормальная или субфебрильная температура (37,3˚С – 37,5˚С) | Повышение до 38˚С (согласно симптому Видмера температура в правой подмышечной впадине немного выше, чем в левой). В прямой кишке при воспалительных процессах температура выше, чем в подмышке примерно на 10 градусов | Высокая (от 38˚С – 40˚С). Может приводить к гипертермии или к лихорадке |
| Язык | Отсутствует сухость во рту, у основания есть специфический белый налет. | Не сухой, весь белый | Язык сухой и весь белый |
| Тошнота и рвота | Через 6 часов после начала приступа появляется тошнота, рвотный рефлекс слабый. | Однократная или двукратная рвота свидетельствует о развитии деструктивных изменений. Она не дает облегчения и, по сути, является рефлекторной реакцией организма на боль. | |
| Сухость во рту | Нет | Начинается | Сильная |
| Стул | Расстройства дефекации (запор, иногда понос диарея, метеоризм, вздутие живота, жидкий стул) При тазовом расположении аппендикса — частый жидкий стул со слизью и кровью | ||
| Мочеиспускание | Учащенные позывы к мочеиспусканию (дизурия), если аппендицит располагается около мочевого пузыря | ||
| Пульс | Нарушается, если присутствуют сопутствующие заболевания | 80-85 уд./мин. | Учащенный (тахикардия) |
| Давление | Давление повышается, если есть сопутствующие заболевания, которые обостряются при аппендиците. Например, возникает одышка (дыхание затруднено) | Повышенное | |
Общее время развития болезни у детей намного меньше, чем у взрослых и длится 24 – 36 часов. В таблице ниже приведена информация о проявлениях болезни по трем основным возрастам, когда присутствует вероятность появления аппендицита. Аппендицит у годовалых детей практически не встречается, а у подростков (с 11 – 18 лет) симптомы схожи с признаками болезни у взрослых.
| Симптом | У детей до 3 лет | У детей от 3 – 6 лет | У детей с 7 – 10 лет |
|---|---|---|---|
| Особенность возраста | Не может сказать, где болит. | Может сказать, где болит, но может не обращать внимания на слабую боль и не говорить родителям. | Ребенок может бояться сказать родителям о боли в животе из-за того, что он напуган. |
| Потеря аппетита | Отказ от еды выделяют, как самый ранний признак аппендицита у детей | ||
| Общее состояние организма (слабость) | Ребенок вялый, его постоянно что-то беспокоит (плохой сон), резкий монотонный плач. | Слабость. Необоснованное раздражение и плач. | Слабость. |
| Боль | Болит живот. Боль усиливается при наклоне вправо. Ребенок не может лежать на левом боку. Болезненные ощущения при ходьбе. При надавливании боль стихает, а если отпустить руку усиливается. | Болит живот, какой характер боли, ребенок сказать не в состоянии | Сначала болит весь живот, затем через 2 -3 часа в классическом случае переходит в правую нижнюю половину. Боль усиливается при наклоне вниз. |
| Температура тела | До 40˚С | 38˚С – 39 ˚С | До 38 ˚С (озноб) |
| Язык |
| ||
| Тошнота и рвота | Возникает тошнота и многократная рвота | Рвота 1 – 2 раза | |
| Сухость во рту | Присутствует на последней стадии заболевания (ребенок хочет пить) | ||
| Стул | Жидкий (иногда со слизью), вызывающий обезвоживание организма. | Вздутие живота (метеоризм или повышение газообразования), задержка стула, но не запор | Редко присутствует запор |
| Мочеиспускание | Болезненное | Нормальное | Нормальное в типичном случае (либо частое, при тазовом расположении) |
| Пульс | Выше нормы | «Симптом токсических ножниц» Пульс не соответствует температуре тела. Он обычно выше нормы. В норме пульс должен повышаться на 10 уд./мин. при повышении температуры на 1˚С | |
| Поведение ребенка | Маленький ребенок не позволяет себя проводить осмотр и подтягивает к себе правую ногу. | Беспокойное | Слабость |
Важно! Если у ребенка в течение 6 часов болит живот, есть температура и другие признаки аппендицита, необходимо срочно обращаться к врачу.
Диагностические мероприятия начинаются с того, что врач получает данные о жалобах больного и проводит осмотр. Какие методы применяют, чтобы поставить диагноз — аппендицит? Ниже приведены симптомы по авторам и небольшая информация о том, как их проверяют.
| Автор клинического симптома | Как проверяют | Когда симптом положительный (диагностируют аппендицит) | Cхема |
|---|---|---|---|
| Щеткина Блюмберга | Врач надавливает правой рукой на правую подвздошную область, затем резко отпускает руку. | Человек чувствует сильную боль, когда врач отпускает руку. | |
| Кохера (симптом миграции боли) | Самый важный симптом. Боль начинается в эпигастральной области (возле пупка) и переходит в правую нижнюю половину живота | ||
| Воскресенского (симптом рубашки) | Хирург левой рукой тянет внизу рубашку пациента. Больной делает глубокий вздох, а врач в этот момент проводит пальцами скользящее движение от подложечной области в правую сторону. | Во время остановки движения руки в самом конце, без отрыва от брюшной стенки, появляется резкая боль | |
| Бартомье – Михельсона | Больной ложиться на левый бок. Врач надавливает на место, где располагается аппендицит. | Усиливается болезненность во время пальпации | |
| Ровзинга (Ровсинга) | Хирург надавливает пальцами руки на левую подвздошную область живота, а в это время правой рукой проводит толчки по ходу прямой кишки. Перемещение газов в толстой кишке вызывает раздражение отростка. | Появляется болезненность в правой подвздошной области (раздражение воспаленного аппендикса вызывает боль). | |
| Раздольского (Менделя) | Пациент лежит на спине. Тот, кто проводит осмотр, выполняет легкое постукивание пальцами по передней брюшной стенке в правой подвздошной области. | Появляется боль. | |
| Ситковского | Человек ложиться на левый бок. | Появляется или усиливается боль в правой подвздошной области. | |
| Иванова | Сравнивается расстояние от пупка до наиболее выступающей части таза слева и справа. | Справа меньше, чем слева | |
| Островского | В положении лежа, прямая правая нога больного поднимается под углом 130˚С и удерживается в этом положении, а затем резко отпускается. | Болит в правой подвздошной области. | |
| Аарона | Врач надавливает в правой подвздошной области | В районе эпигастрия возникает ощущение распирания | |
| Волковича | Больной наклоняется на левую сторону | Боль усиливается в области червеобразного отростка | |
| Крымова | Врач проводит пальпацию наружного отверстия пахового канала | Появляется болезненность в правой половине живота внизу | |
| Образцова | Применяют для диагностики острого ретроцекального аппендицита. Пациент, лежа на спине, поднимает прямую правую ногу. | Появляются болезненные ощущения | |
| Коупа | Применяют для диагностики тазового аппендицита. Есть два вида проверки этого симптома:
| Появляется боль в месте расположения аппендицита | |
| Габая | Аналогичен симптому Щеткина Блюмберга, (сначала надавливают, а затем резко отпускают руку) только пальпация проводится в пояснице области петитова треугольника | Появляется характерная боль справа | |
| Яуре Розанова | Применяют только, при атипичном (ретроцекальном) расположении аппендикса. Врач надавливает пальцем в т.н. «Пти» | Появляется болезненность | |
У мужчин аппендицит проявляется также легким подтягиванием яичка с правой стороны во время проведения осмотра методом пальпации. Легкое потягивание мошонки также вызывает боль в правом яичке.
У женщин диагностику значительно усложняет, если приступ начался во время месячных.
Важно! Для постановки диагноза необходимо видеть полную клиническую картину. Поэтому при подозрении на аппендицит пациенту необходимо обращение к врачу и срочная госпитализация для более тщательного обследования. В домашних условиях это сделать невозможно.
В больнице, чтобы определить болезнь, обязательно необходимо сдавать общий анализ крови и мочи. Редко хирург назначает проведение ректального обследования (только при низком тазовом расположении) или достаточно часто влагалищное исследование (у женщин так исключают наличие гинекологических и урологических проблем). Если картина неясная, часто необходима дополнительная консультация гастроэнтеролога и гинеколога.
Если общий анализ крови показывает повышенное количество лейкоцитов в крови (выше нормы 9 при отсутствии беременности у женщин), это свидетельствует о наличии воспалительного процесса. Если выявляется, что этот показатель превышает 20, есть вероятность разрыва аппендицита (перитонита). Лейкоцитоз наблюдается в 52% случаев заболевания. Иначе медицинские специалисты говорят, что возможно это скрытый аппендицит (анамнез или симптоматика при этой болезни несколько отличается). Количество С-реактивных белков в крови также показывает наличие воспаления (норма у взрослых мужчин и женщин – 10 мг/л, показатели выше нормы могут указывать на воспалительный процесс, за исключением беременных женщин, для которых норма 20 мг/л). Показатели реактивности увеличиваются через 12 часов после начала приступа.
Общий анализ мочи в 25% случаев (при тазовом и ретроцекальном аппендиците), показывает наличие в ней небольшого количества ретроцитов и лейкоцитов.
Если этого мало и точно диагностировать аппендицит не удается, кроме анализов и осмотра больного хирургом, для дальнейшей диагностики и его выявления проводят ряд инструментальных исследований . Чаще УЗИ органов малого таза и лапароскопию. В отличие от ультразвукового исследования, лапароскопический метод позволяет точно определить наличие или отсутствие патологии, и если диагноз подтверждается, аппендицит сразу удаляют. Чаще лапароскопию проводят под общим наркозом, поэтому она имеет ряд противопоказаний.
Аппендицит опасен своими осложнениями, а точнее их последствиями. Многие из них представляют угрозу для жизни и здоровья человека. Поэтому самое важное значение в успешном лечении патологии и снижения риска смерти имеет своевременное обращение к врачу и ранняя диагностика .
Самые распространенные осложнения аппендицита это:
- Перитонит – это, когда аппендицит лопнул (из-за перфорации или разрыва стенки отростка) и гной попадает в брюшную полость и воспалительный процесс распространяется, вызывая гнойные абсцессы (образование гнойников или свищей на внутренних органах брюшной полости), следствиями которых являются общее заражение крови (сепсис) и смерть. Чаще всего поражение затрагивает брюшину и некоторые отделы кишечника. Первые признаки перитонита – резкая боль, сухость во рту и лихорадка. Так как пораженные участки кишечника также потребуется удалить хирургическим путем, операция по удалению перитонеального аппендицита значительно серьезнее и приводит к появлению таких проблем, как: спайки кишечника и кишечная непроходимость.
- Аппендикулярный инфильтрат – серьезное осложнение, которое приводит к хроническому аппендициту. Вокруг отростка образовывается плотное патологическое образование. Это защитная реакция организма на появление инородного органа. Удалить это образование очень трудно.
- Пилефлебит – наиболее опасное состояние, когда болезнь быстро поражает главные сосуды печени, они воспаляются, и кровоснабжение органа нарушается, что, в большинстве случаев, в результате приводит к смерти.
Показатели количества летальных исходов (случаев смерти) от аппендицита значительно увеличиваются, в критических случаях поступления в больницу пациентов, требующих неотложной помощи, с запущенной болезнью на поздних стадиях со сложным перитонитом или пилефлебитом.
Важно! При подозрении на аппендицит обязательно срочно обращайтесь в скорую помощь независимо от вашего местонахождения! Эта мера может спасти жизнь! До врачебного осмотра нельзя ставить грелку, давать обезболивающие или слабительное.
Лечение аппендицита – это срочная операция по его удалению или аппендэктомия. Хирургическое вмешательство проводят либо через один большой разрез (7-10 см.), либо через три небольших разреза (1 – 2 см.) лапароскопическим методом под общим наркозом.
Для того, чтобы определить место разреза, ориентируются на точку Мак Бурнея.
Чем раньше диагностировали болезнь, тем легче операция протекает для пациента.
Нередко встречаются случаи, когда хирургу уже во время операции становится видно, что аппендицита нет, тогда применяют интраоперационную дифференциальную диагностику. Особенное внимание в ходе лапароскопии уделяют гинекологическим патологиям.
Случай из жизни. Одной пациентке сделали лапароскопию. В ходе обследования обнаружили, что аппендицит сочетается с разрывом яичника.
В большинстве случаев прогноз положительный , затруднение представляют случаи, когда имеет место:
- пожилой возраст
- наличие большого количества сопутствующих хронических заболеваний (серьезные болезни сердца, почек, печени и других внутренних органов)
- запущенная стадия болезни.
Осложнениями после аппендэктомии могут быть:
- Внутреннее кровотечение
- Послеоперационная паховая грыжа (зависит от пациента)
- Образование инфильтратов
- Внутренние абсцессы
- Нагноение швов из-за инфекции
- Спаечные процессы в кишечнике, приводящие к образованию свищей (после удаления аппендицита с разлитым перитонитом)
- Кишечная непроходимость (человек страдает от резких болей и от других опасных последствий)
Сразу после аппендэктомии примерно в течение 12 часов нужно лежать, при этом нельзя кушать и пить. Если необходимо, то на месте разреза устанавливается специальная дренажная трубка, которая необходима для отвода внутренней жидкости и для введения антибиотиков. Ее снимают уже на третий, четвертый день. Какое-то время после операции врач назначает прием обезболивающих препаратов.
Во вторую половину первых суток можно будет пить небольшое количество подкисленной воды.
На 2 день , можно немного покушать нежирный кефир или творог. Уже необходимо пробовать подниматься с постели и потихоньку ходить. У активных пациентов восстановление организма протекает быстрее.
На 7 – 10 день после операции снимают швы.
Где-то в течение полутора недель надо придерживаться диеты, а потом можно постепенно вводить привычное питание.
Во время восстановления надо носить утягивающий бандаж и снижать любые физические нагрузки (ни в коем случае, не поднимать тяжести).
Важно! Послеоперационный период после аппендэктомии простого аппендицита длится от 20 дней до месяца. Если же операцию делали пожилому человеку или удаляли аппендицит с перитонитом, то для полного восстановления организма, может потребоваться до шести месяцев.
В это время, чтобы избежать осложнений, надо соблюдать все рекомендации и обязательно приходить на прием к врачу.
Применение дифференциальной диагностики дает возможность врачу отличить аппендицит от других болезней.
Ниже показано, какие основные симптомы аппендицита присутствуют в некоторых других похожих заболеваниях.
источник