Пациенты хирургических отделений часто отмечают неудовлетворительное состояние послеоперационного шва. Уплотнения, которые наблюдаются в первые дни и недели после хирургического вмешательства, обычно проходят самостоятельно и не требуют дополнительного лечения. Чаще всего такое временное осложнение выглядит, как шишка на шве.
Чтобы понять, по какой причине появилось уплотнение под швом после операции, следует показаться лечащему врачу. Если шишка не болит и из нее не выделяется гной, нужно просто следовать рекомендациям по уходу за швом и не пытаться заниматься самолечением. При обнаружении даже скудных гнойных выделений обращение к врачу необходимо. Несвоевременное принятие мер или попытки решить вопрос самостоятельно могут привести к серьезным осложнениям, устранить которые можно будет лишь хирургическим путем.
Основные причины нагноений послеоперационных швов:
- Неправильный уход за швом, из-за чего может присоединиться бактериальная инфекция.
- Несоблюдение рекомендаций, данных врачом при выписке из больницы.
- Некачественное наложение швов.
- Отторжение организмом нитей, использованных при сшивании разреза.
- Применение некачественных материалов.
Какой бы ни была причина появления шишки после операции, нельзя затягивать с посещением хирурга в надежде на то, что все пройдет само. Нагноение может привести к сепсису и летальному исходу.
Возникают после любого оперативного вмешательства и бывают различной степени тяжести. Все зависит от того, насколько аккуратно были наложены швы и какие при этом использовались материалы. Легкие осложнения проходят самостоятельно, но если в процессе заживления присоединилась бактериальная инфекция, необходима помощь хирурга. Самолечение категорически противопоказано ввиду сложности раны и риска возникновения сепсиса.
Наиболее часто встречающиеся послеоперационные осложнения:
- спаечный процесс;
- серома;
- лигатурный свищ.
Так называется срастание тканей во время заживления послеоперационного шва. Спайки состоят из рубцовых тканей и во время пальпации ощущаются под кожей как небольшие уплотнения. Они сопровождают процесс заживления и рубцевания швов, являясь неотъемлемым, естественным этапом на пути к восстановлению тканей и кожных покровов после разреза.
При наличии патологии при заживлении раны наблюдается излишнее разрастание соединительных тканей, шов утолщается. Чаще всего это происходит, если рана заживает вторичным натяжением, когда процесс восстановления тканей после операции сопровождался нагноением из-за присоединившейся бактериальной инфекции. В таких случаях в месте наложения швов образуются келоидные рубцы. Опасности для здоровья они не представляют, но считаются косметическим дефектом, который при желании позже можно устранить.
Еще одно осложнение, которое встречается после наложения швов. Серома – это заполненное жидкостью уплотнение на шве. Возникнуть может как последствие кесарева сечения, так и после лапароскопии или любой другой операции. Такое осложнение проходит, как правило, самостоятельно и не требует дополнительной терапии. Возникает в месте повреждения лимфатических сосудов, соединение которых после разреза невозможно. В результате образуется полость, которую заполняет лимфа.
Если нет признаков нагноения, серома на шраме не несет угрозы здоровью, но чтобы убедиться в том, что воспалительный процесс отсутствует, стоит посетить хирурга, который сможет поставить точный диагноз.
Такое осложнение чаще всего возникает на шве после кесарева сечения. Для наложения швов используется специальная нить – лигатура. Этот материал бывает саморассасывающийся и обычный. От качества нити зависит срок заживления раны. Если при наложении швов применялась лигатура, отвечающая всем требованиям, осложнения появляются крайне редко.
Если же был использован материал с истекшим сроком годности или при наложении швов в рану проникла инфекция, вокруг нити развивается воспалительный процесс. Вначале появляется уплотнение под швом после кесарева или другой операции, а через несколько месяцев на месте уплотнения образуется лигатурный свищ.
Обнаружить патологию просто. Свищ – это незаживающий канал в мягких тканях, из которого периодически сочится гной. В зависимости от того, какая инфекция вызвала воспаление, выделения могут быть желтого, зеленоватого или бордово-коричневого цвета.
Время от времени ранка может затягиваться корочкой, которая периодически вскрывается. Гнойные выделения могут менять свой цвет раз от раза. Также воспалительный процесс нередко сопровождается повышением температуры и ощущением озноба, слабости, сонливости.
Лигатурный свищ может устранить только хирург. Специалист найдет и извлечет инфицированную нить. Только после этого возможно заживление. Пока лигатура находится в теле, свищ будет только прогрессировать. После того как нить удалена врач обработает рану и даст указания по дальнейшему уходу за швом в домашних условиях.
Встречаются случаи, когда при несвоевременном обращении за медицинской помощью вдоль шва образовалось несколько свищей. В подобной ситуации хирург может принять решение о проведении операции по удалению рубца и наложению повторных швов.
Вернувшись из больницы, пациент должен помнить и соблюдать несколько несложных правил, которые помогут ему быстрее восстановиться после операции. Основные меры предосторожности:
- Не принимайте контрастный душ. Резкие перепады температуры воды замедляют процесс регенерации кожи.
- Время принятия душа не должно превышать 10 минут.
- Ванну принимать можно не раньше чем через месяц после хирургического вмешательства. Лучше всего дополнительно спросить у врача о возможности этой водной процедуры.
- Если над швом появилась шишка, немедленно сообщите об этом своему лечащему врачу.
В период нахождения больного в стационаре обработку его швов проводят медработники, но к моменту выписки пациент должен научиться обрабатывать их самостоятельно. В случае труднодоступности шрама врачи рекомендуют воспользоваться помощью родственников или медработников поликлиники.
Любого осложнения проще избежать, чем лечить. Для этого необходимо соблюдать все предписания хирурга, тщательно ухаживать за послеоперационной раной. Как правило, без осложнений заживление швов проходит примерно за месяц.
источник
То, насколько шов после аппендицита останется маленьким и аккуратным, часто волнует пациентов и особенно пациенток. Аппендэктомия – вид хирургического вмешательства, который как правило проводится в экстренном порядке. У медработников обычно не бывает много времени для подготовки пациента. Вместе с тем, это одна из самых простых операций, особенно если пациент обратился за помощью своевременно. Вид послеоперационного шва во многом зависит от состояния здоровья больного до операции и степени его старательности в выполнении медицинских рекомендаций после.
Практически незаметными остаются следы после лапароскопической процедуры. Если же проводилась классическая полостная операция, то правильное снятие швов после аппендицита является важным этапом выздоровления больного.
Резекция аппендикса подразумевает последовательное рассечение слоев ткани, лежащих над червеобразным отростком, его удаление, последующее их сшивание тканей и перевязку. При этом швы получаются внешние и внутренние.
Заживление послеоперационных ран продолжается от одного месяца до года в зависимости от индивидуального состояния больного.
Обычно длина внешнего шва составляет от 7 до 10 см. Разрез представляет собой немного наклоненную горизонтальную линию с правой стороны немного выше лобка. У пациентов со значительной прослойкой жира или в случае осложнений шов может достигать 15 см в длину. Как правило, он делается шелковыми или искусственными нитями. Стежки остаются на коже до 12 дней.
Внутренний шов после аппендицита рассасывается самостоятельно примерно за полтора месяца. Он выполняется специальным шовным материалом – кетгутом. Во время манипуляции соединяются ткани брыжейки и брюшной стенки. Иногда для сшивания внутренних тканей брюшной полости используется особая синтетическая нить.
Основываясь на состоянии больного, хирург определяет сроки, когда снимают швы после аппендицита, в индивидуальном порядке
После нанесения последнего стежка на рану транспортировки больного в послеоперационную палату и окончания действия анестезии наступает послеоперационный период. Он продолжается до полного восстановления трудоспособности пациента.
В период реабилитации необходимо тщательно следить за состоянием шва и предпринимать меры, способствующие более быстрому заживлению. Обработка шва после аппендицита в клинических условиях осуществляется с использованием таких кожных антисептиков, как:
- медицинский спирт,
- фукорцин,
- йодинол,
- жидкость Кастеллани,
- трехпроцентная перекись водорода.
После обработки рана просушивается и закрывается антисептической повязкой. При грамотных действиях медицинских работников рана после операции не нуждается в особом уходе дома.
В сети можно найти множество фото шва после аппендицита при нормальном заживлении и при осложненном течении. Иметь представление, как должна выглядеть рана, будет полезно, чтобы контролировать процесс восстановления и не допустить осложнений.
Из-за нарушения техники проведения аппендэктомии, плохого ухода за шрамом или индивидуальной реакции организма возможно появление следующих симптомов:
- долгое время не проходят боли в области разреза,
- припух и разошелся шов,
- под стежками появились уплотнения или узелки,
- выделяется гной или серозный секрет,
- разошлись стежки,
- у больного более трёх дней наблюдается повышенная температура тела,
Наличие даже одного из них – повод обратиться в стационар или вызвать бригаду «скорой помощи». При инфицировании раны и воспалительном процессе проводится антибактериальная терапия.
Твердый шов после аппендицита – далеко не всегда причина для беспокойства. В области заживления образуется соединительная ткань. Ее более плотная структура объясняется отсутствием коллагена, который обеспечивает эластичность кожи.
Со временем шов станет более эластичным, чувствительность кожи восстановится. Активизировать эти процессы поможет применение специальных дерматокосметологических препаратов. Пренебрежение ими может быть одним из объяснений, почему болит шов после аппендицита спустя 2 месяца, если отсутствует воспаление, нагноение или расхождение краев раны. Кожа на месте рубца не приобрела эластичность и стягивается при движениях, вызывая дискомфортные ощущения.
Боль при ощупывании шрама может сигнализировать о спаечном процессе (чрезмерном разрастании и уплотнении соединительной ткани). В этом случае следует обратиться к хирургу
В норме сроки снятия швов после аппендоэктомии – 7й-10й день. Главным фактором, определяющим, через сколько снимают швы после аппендицита, является состояние заживление раны. Его скорость зависит от степени хирургического вмешательства, возраста больного, общего состояние его организма и того, насколько точно он выполняет медицинские предписания.
О заживлении шва свидетельствует наличие здоровой «корочки» (грануляции). Если швы выровнялись по цвету, не имеют уплотнений, узелков, припухлостей и прочих осложнений, их снимают в манипуляционном кабинете.
Многих пациентов волнует вопрос, больно ли снимать швы после аппендицита. Бояться этой процедуры не следует. Она длится несколько минут и обычно хорошо переносится пациентами. Ощущения натягивания кожи не из приятных, но резкой боли нет.
После снятия швов больного выписывают для домашней реабилитации. В этот период важно соблюдать щадящий режим. Чрезмерные нагрузки или неосторожные движения могут привести к тому, что даже хорошо зажившие края раны могут разойтись.
Полная регенерация тканей после рассечения и сшивания в среднем длится до полугода.
Непосредственно после операции обработкой шва занимаются специалисты. Перевязка производится дважды в день и состоит из снятия старой повязки, обработки перекисью водорода, антисептиком (для предотвращения инфицирования) и наложения новой повязки.
При выписке из стационара пациент в числе медицинских предписаний от хирурга получает рекомендации, чем мазать шов после аппендицита. Правильная обработка швов очень важна, чтобы шрам после хирургического вмешательства остался как можно более незаметным.
Регенерирующий и противовоспалительный эффект оказывает Левомеколь, все мази с содержанием пантенола и масла расторопши.
В первое время после операции нельзя посещать пляжи и солярии, чтобы не подвергать шрам воздействию ультрафиолетовых лучей. Чтобы не нарушить процесс заживления шва, в первые две недели рекомендуется не принимать ванну, а заменить ее душем. После водной процедуры необходимо обработать шов 5%-м раствором йода или слабым раствором марганцовки.
Белье должно быть хлопчатобумажным и не давящим.
Если в клинике все было сделано правильно, то рубец после аппендицита не нуждается в особом уходе.
Главной заботой для многих пациентов в послеоперационный период становится то, как скрыть визуальный след от операции.
Чтобы активизировать процесс регенерации, нормализовать метаболизм в тканях и стимулировать рассасывание келоидных рубцов, применяют мази и дерматокосметические гели: Коллост, Контрактубекс, Солкосерил, Медерма, Келофибраза, Детрамикс, Зерадерм и пр.
Эти эффективные препараты могут сделать менее заметными даже старые шрамы после аппендицита. Для этой же цели применяют испытанные народной средства: бадягу, рецепты на основе дыни и мускатного ореха.
Удалить застарелые шрамы также можно с помощью лазера, химического пилинга, методом дермобразии и посредством пластической операции.
Люди среднего и старшего возраста довольно терпимо воспринимают наличие шрама от аппендицита на животе. А вот молодежь, особенно девушки, гораздо больше беспокоится о красоте тела.
Способом получить косметический шов после аппендицита является лапароскопия. Но она чаще ведет к осложнениям, поэтому хирурги предпочитают резекцию.
Качество заживления шва во многом зависит от того, насколько своевременно была сделана операция. Состояние рубца в послеоперационный период определяется качеством ухода за ним. Поэтому обращайтесь за медицинской помощью при первых признаках недомогания и соблюдайте все рекомендации медиков.
Закончил Санкт-Петербургский государственный медицинский университет имени академика И.П.Павлова. Работаю терапевтом более 15 лет. Мой девиз в работе и в жизни: «Никогда не говори никогда.»
источник
Шрам после аппендицита может иметь различный размер: при полостной операции стандартная длина составляет от 5 до 10 см, а после лапароскопии остается пара проколов длиной в 1-2 мм. Рубец всегда располагается только с правой стороны, имеет горизонтальное или слегка наклоненное к центру живота направление.
Если в послеоперационный период рана воспалилась, или если пациент набрал вес, шрам может расползаться на 15 и более сантиметров. Заживление у всех протекает по-разному, помимо мастерства хирурга имеет значение также возраст пациента и способность к регенерации тканей. У пожилых людей следы от удаления аппендицита заживают на 15-25% медленнее, чем у молодых, а вероятность осложнений, даже при правильном уходе в 2-3 раза выше.
Некоторые девушки считают рубцы некрасивыми, но главная проблема, которую приносит шрам от аппендицита – это вовсе не изменения во внешности, а зуд и болевые ощущения.
Если через неделю после полостной операции нет никаких показаний для продления пребывания в стационаре, пациент отправляется домой. До выписки за рубцом ухаживает медицинская сестра, которая проводит антисептическую обработку наружного шва с помощью бриллиантовой зелени, делает перевязку и следит за заживлением.
После выписки пациент получает подробный инструктаж по образу жизни и по особенностям обработки рубца. Вот стандартные рекомендации хирурга, которые способствуют благополучному заживлению шрама:
- В течение 2-3 недель соблюдать диету, избегать алкоголя, отдавать предпочтение жидкой и кашеобразной пище. Исключить бобовые, капусту, выпечку и белый хлеб, эти продукты у большинства людей провоцируют образование кишечных газов. Вздутие живота нередко провоцирует расхождение внутренних швов, а следом начинается воспаление швов наружных.
- Если после смены больничного рациона на домашнюю пищу произошел запор, то для восстановления стула стоит выпить свекольный сок или использовать слабительное лекарство в форме суппозитория. Тужиться и напрягать мышцы пресса нежелательно.
- Не поднимать вес более 5 кг в первую неделю после аппендэктомии и вес более 10 кг в следующие 4 недели.
- Смазывать наружный шов антисептиком после принятия душа. Не принимать ванну, особенно горячую, в течение 2 месяцев после выписки. После нанесения антисептика нужно подождать, пока он высохнет, не следует сразу же одеваться или прикрывать шов повязкой.
Заниматься силовыми тренировками, бегом или другой физической активностью, при которой напрягается передняя стенка живота – запрещено.
Совет! Если физическая работа неизбежна, или если пациент имеет лишний вес, рекомендуется ношение бандажа в течение 1 месяца после операции.
Использование агрессивных растворов, особенно йода, способно приводить к химическим ожогам. Как следствие, заживление раны проходит хуже, и вероятность образования гипертрофического рубца увеличивается. Какие антисептические растворы можно использовать для санации шва:
- Фукарцин;
- бриллиантовая зелень;
- перекись водорода.
Обычно при выписке хирург подробно объясняет, какие средства можно, а какие нельзя применять на свежем шве. Разрешен Хлоргексидин биглюконат и его аналоги:
Отличные результаты по заживлению удается получить пациентам, использующим Мирамистин и его аналоги:
Вопреки распространенному предрассудку, образование гипертрофического рубца провоцирует не только неправильный уход, но и наследственность. Если у кровных родственников заживление ран происходит с образованием излишнего количества фибрина, вероятнее всего и у пациента будет аналогичный процесс.
Факт! С течением времени шрам должен выравниваться по рельефу с окружающей кожей и становиться бледнее, поэтому не нужно переживать о косметическом дефекте сразу же после операции.
Избежать утолщения рубца можно, если внимательно и ответственно наблюдать за заживлением раны. В каких случаях нужно обратиться к хирургу и провести осмотр:
- появилось покраснение;
- вокруг раны возникла отечность;
- из раны сочится желтоватая или зеленоватая жидкость с дурным запахом;
- есть субъективное ощущение повышенной температуры с правой стороны живота;
- в области шрама есть пульсирующая боль;
- беспокоит нестерпимый зуд.
Считается, что в норме шрам болит не дольше 2 недель, при этом по характеру боль тупая, ноющая. При необходимости можно убрать ее обезболивающим, например, Нурафеном или другим лекарством, которое рекомендовал врач. Если рубец болит спустя несколько месяцев или лет после вмешательства – это повод обратиться к врачу.
Внутренние швы спустя 1 неделю самостоятельно рассасываются, а для удаления наружных нужно посетить доктора.
Совет! Резкая боль в первый месяц после аппендэктомии иногда сигнализирует о воспалении внутреннего шва. При таком симптоме нужно незамедлительно отправиться к хирургу.
По согласованию с хирургом можно применять лекарства, способствующие быстрому и безболезненному заживлению послеоперационного шва. В продаже есть более 25 подобных препаратов, какие используют чаще всего:
- Контрактубекс. Имеет простой состав, основан на гепарине. Из дополнительных ингредиентов включает в себя экстракт лука репчатого и аллантоин. Наносится на шов в течение месяца, 2-3 раза в сутки. Способствует выравниванию рельефа рубца и быстрой регенерации кожи без образования гипертрофических изменений. С помощью Контрактубекса можно убрать не только свежий, но и старый шрам после аппендэктомии.
- Стратадерм. Имеет принципиально другое действие, основан на силиконе, размягчает фиброзную ткань и способствует нормальному синтезу коллагена. Лечение занимает 2-3 месяца, средство помогает убрать выпуклый рельеф шрама.
- Кело-кот. Лекарство тоже основано на силиконе, его следует применять не меньше 2 месяцев, чтобы получить результат. Под действием крема шрам от аппендицита становится менее жестким, быстрее нормализуется пигментация и рельеф.
Указанные лекарства не имеют никаких противопоказаний, кроме аллергии, их можно применять кормящим женщинам и тем, кто скоро станет мамой.
Совет! Во время лечения шрама нельзя посещать солярий или загорать, воздействие ультрафиолета увеличивает вероятность гипертрофии соединительной ткани.
Эстетическая медицина имеет в своем арсенале множество средств для восстановления привлекательного вида кожи. Убрать старый рубец от аппендэктомии также можно с помощью более радикальных методов:
- Хирургическое иссечение рубца (метод кросс-резекции) с нанесением косметического шва. Есть также возможность ввести в соединительную ткань некоторое количество жировой клетчатки с другой части тела пациента, это поможет восстановить нормальную структуру кожи. В результате операции удается полностью выровнять рельеф рубца.
- Электрофорез с лекарственными средствами, растворяющими фибрин, чаще всего с Ферменколом. На этапе заживления используют также магнитотерапию и ультразвук.
- Самый доступный способ – лазерная шлифовка. Разрешено использовать через полгода после аппендэктомии.
- Дермобразия. Лазерное удаление выступающей над общим уровнем кожи соединительной ткани, выравнивание рельефа.
Для маскировки шрама также используют нанесение татуировки на правую сторону живота. Татуировку можно делать только в случае заживления шрама без осложнений и не раньше, чем через год после оперативного вмешательства.
Перед применением любого метода коррекции или маскировки следует проконсультироваться со специалистом (с хирургом или с дерматологом).
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Мы будем очень благодарны, если вы оцените ее и поделитесь в социальных сетях
источник
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Обычно, шов после аппендицита заживает не очень долго и, при отсутствии осложнений, может стать практически незаметным. Восстановление во многом зависит от индивидуальных особенностей организма и возраста пациента. А уход за послеоперационным швом, должен быть тщательным, с применением всех рекомендаций врача. Это поможет избежать воспаления, ускорит заживление, и повлияет на внешний вид и размер шрама.
- 1 Как формируется?
- 2 Когда снимают?
- 3 Обработка шва после удаления аппендицита
- 3.1 Что делать, если болит шов?
- 3.2 Что делать, если шов загноился?
- 4 Восстановление после операции
После аппендэктомии накладывают два вида швов — внешние и внутренние. Внутренний выполняется специальной хирургической нитью — кетгут, которая самостоятельно рассасывается через несколько месяцев. Этим швом скрепляют соединительные ткани брюшины. Внешний объединяет кожный покров и заживает значительно быстрее внутреннего. Именно его нужно снимать у врача-хирурга, через некоторое время после операции. Длина шва составляет около 12-ти см. После его срастания, на этом месте образуется твердый рубец приблизительно такой же длины. Если заживление происходит без осложнений, рубец становится плоским и слабозаметным. В других случаях, он может увеличиться в размере или принять более выпуклую форму.
У пациентов часто возникает вопрос, на какой день снимают швы после аппендицита? Это зависит от того, насколько качественно и быстро проходит заживление. Обычно, снятие швов проводится через 7—10 дней после операции, когда кожа срастается, а на месте раны появляется характерная корочка или грануляция. При данной процедуре совсем не больно, а занимает она немного времени. После снятия, разрез имеет яркий красно-розовый цвет и довольно болезненный. Но после окончательного заживления, он побледнеет и станет практически незаметным. Нужно быть особенно внимательным к состоянию и внешнему виду шва, и не допускать отека или покраснения. Важно избегать физических нагрузок. Поскольку ткани еще окончательно не соединилось, есть риск расхождения.
С помощью мази можно эффективно избавиться от келоидных рубцов.
Пациент находится в больнице до тех пор, пока не будут сняты наружные швы — в среднем до 10-ти дней. В это время рана обрабатывается антисептическими средствами, а медперсонал регулярно следит за ее состоянием и общим видом. После выписки, уже в домашних условиях, рану продолжают обрабатывать слабым раствором марганцовки или йодом. Чтобы ускорить заживление, используют специальные мази и гели. Они регенерируют кожный покров, рассасывают келоидную ткань, препятствуют воспалению и улучшают кровоток. Например, «Контрактубекс», мазь Вишневского, «Клирвин». Область рубца также можно мазать облепиховой мазью или маслом расторопши. Они помогают ускорить заживление и сделать шрам менее заметным.
В первые дни после операции, больно бывает в процессе заживления раны и срастания тканей. Это нормальное и естественное явление. Если пациенту больно постоянно в течение длительного времени, возможно, что шов воспалился. Когда болезненные ощущения носят непостоянный характер и усиливаются при резких движениях, натуживании или поднятии тяжестей, диагностируется грыжа. Она возникает в случаях некачественно проведенной операции или при несоблюдении врачебных рекомендаций по восстановлению. Грыжу легко определить по внешним признакам. В районе рубца появляются уплотнения или выпячивание, которое возникает в результате выхода внутренних органов за границы брюшной стенки.
Если болит шов при надавливании или пальпации, возможно появление спаечной болезни. Спайки возникают в случаях, когда рубец слишком грубый или имеет большой размер. Он провоцирует патологическое разрастание и уплотнение соединительной ткани. В любом случае, если начинает сильно болеть шов, нужно немедленно обратиться к хирургу, для точной диагностики и дальнейшего лечения.
Антибиотики назначают при загноении шва после операции.
Разрез обычно гноится после удаления аппендицита из-за попадания в рану инфекции, когда в мягких тканях образуется и накапливается гной. В редких случаях, при повышенной чувствительности пациента или ослабленном иммунитете. Выражается появлением сильной, пульсирующей боли в области раны, ее покраснением или отеком. Иногда, гнойное содержимое может выделяться под швом. Лечение проводится путем вскрытия пораженного участка и эвакуации содержимого. После назначается антибактериальная терапия. Если на нагноение вовремя не отреагировать, оно может привести к серьезным последствиям — сепсису или заражению крови.
В первые две недели после удаления аппендицита, запрещено принимать горячие ванны, максимум — теплый душ и обтирание влажным полотенцем. Тяжелые физические нагрузки нежелательны в течение 3-х месяцев после операции. Из-за поднятия тяжестей и сильного напряжения мышц брюшной полости могут разойтись швы. Через месяц рекомендуются пешие прогулки, длительность которых нужно понемногу увеличивать. Чтобы избежать механического повреждения раны и опрелости, врачи рекомендуют носить белье из натуральных тканей.
Отдельного внимания заслуживает питание. В первые дни после удаления аппендицита едят легкую, жидкую пищу, которая не перегружает желудочно-кишечный тракт. Она не должна быть холодной или слишком горячей. Через несколько дней, в рацион вводят каши, нежирные бульоны, постное мясо и кисломолочные продукты. Категорически запрещаются соусы, кетчуп, копчености, колбаса, мучные изделия, алкоголь. Нельзя кушать жирные, острые, жареные и соленые блюда. При успешной реабилитации, лечащий врач решает, через сколько дней, можно снять ограничения в питании. В среднем, это происходит через месяц.
Послеоперационная грыжа являет собой патологической формы выпячивание внутренних органов брюшины в силу дефекта, который образуется в области рубца, оставшегося после операции. Послеоперационная грыжа брюшной полости может возникнуть как спустя неделю после операции, так и по истечении нескольких лет.
Сама по себе патология — достаточно опасное явление, требующее незамедлительного обращения к специалистам и оперативного вмешательства. В противном случае пациенту не только будет трудно дышать или передвигаться, но и возрастает риск развития перитонитов и инвалидности.
- 1Симптоматика недуга
- 2Причины патологии
- 3Классификация заболевания
- 4Лечебные мероприятия
- 5Хирургический метод
- 6Профилактические меры
Говоря о том, какие симптомы указывают на послеоперационную грыжу, то таковыми являются, в первую очередь, характерное выпячивание в области рубца, оставшегося после хирургического вмешательства, и по обе стороны от него. Выпячивание может быть практически незаметным или же весьма существенным по своим размерам.
На ранней стадии послеоперационную грыжу можно без особых проблем вправить, в особенности, если она небольшая по размерам и не доставляет пациенту сильных неудобств. Но при резких движениях,и поднятии тяжести или же натуживании грыжа будет выпячиваться, причиняя боль.
Если не принимать мер, приступы боли будут усиливаться.
Помимо приступов боли пациента беспокоят такие симптомы, как вздутие кишечника и запор, неприятная отрыжка и тошнота, потеря аппетита. При этом в области выпячивания грыжи могут наблюдаться покраснения кожи, раздражения и воспаление. В случае осложнений возможна рвота и наличие вкраплений крови в кале и моче, чрезмерное газообразование.
Грыжи послеоперационные могут возникать в силу разных причин, среди которых медики чаще всего выделяют такие:
- Ошибка врачей, которая была допущена при проведении оперативного вмешательства и последующего наложения шва — это и неправильно подобранный шовный материал, неграмотно проведенные надрезы и процедуры по сшиванию тканей, которые ослабляют мышцы брюшины и приводят к образованию грыжи.
- Воспалительный процесс и последующее нагноение раны — инфекция может быть занесена при проведении оперативного вмешательства или при проведении некачественной послеоперационной обработки швов.
- Шов после оперативного вмешательства зашит некачественным материалом, либо швы проложены неправильно — это приводит к тому, они могут разойтись.
- Большие физические нагрузки в послеоперационный период и в период реабилитации.
- Атрофические процессы, затрагивающие мышцы стенок брюшины и снижение иммунитета.
- Ожирение и наличие таких заболеваний, как сахарный диабет и проблемы с дыхательной системой.
- Хронический запор, когда пациент начинает сильно тужится.
- Приступы сильного кашля и рвота, когда пациентом напрягается определенная группа мышц и, соответственно, не только может возникать выпячивание грыжи, но и расходиться шов.
- Хронические заболевания соединительного типа тканей, при которых по своей измененной структуре последние просто не в силах удержать внутри брюшины внутренние органы.
Также весьма часты причины выпячивания грыжи и в случае ненадлежащей подготовке к операции, в особенности если последняя проводилась в экстренном режиме. Чаще всего это касается операций на аппендиксе — грыжа после аппендицита появляется по статистике у половины пациентов, когда удаление отростка приходится делать без промедления. Такая халатность и является основной причиной развития послеоперационных грыж.
Прежде чем будет назначено лечение, стоит классифицировать грыжу: каждый из представленных видов имеет свои признаки и характерные особенности.
- По клиническим признакам грыжи условно делят на вправимые и невправимые, состоящие из одной камеры или нескольких, множественные грыжи, а также ущемленные и перфоративные.
- По местоположению — боковая грыжа, располагающаяся с правой или же левой стороны, там, где наложен послеоперационный шов, или же серединная.
Если рассматривать по размеру (по ширине грыжевых ворот), послеоперационная грыжа делится медиками на:
- Малая грыжа, до 4 см., выявить которую можно лишь пальпации — само выпячивание может проявляться в любом месте брюшины и не приводит к тому, что живот меняет форму.
- Средняя грыжа, ширина которой может варьировать от 4 и до 15 см. — данное выпячивание весьма заметно даже невооруженным глазом и возникать может в любой области брюшной полости.
- Обширная грыжа, размер которой может достигать от 25 и до 35 см., приводя к деформированию брюшины, живота, занимая определенный участок стенки брюшины.
- Гигантская грыжа, размер которой может быть более 40 см., может распространяться сразу на несколько областей брюшины, приводя к существенным деформированиям живота, мешая полноценной ходьбе и движению.
По наличию рецидива грыжи условно делят на первичную и рецидивирующую, когда новообразование возникает в одной и той же точке повторно.
Говоря о том, какие осложнения могут нести в себе грыжи послеоперационные, то пациенту стоит быть готовым к таким неприятным явлениям, как ущемление, когда идет сдавливание содержимого брюшины в грыжевых воротах. Кроме того, идет застой кала в толстой кишке и, соответственно, развитие запора и интоксикации всего организма, сбой в нормальной работе ЖКТ и проблемы с дыханием.
Когда все признаки грыжи диагностированы, лечение патологии следует проводить незамедлительно. Консервативное лечение грыжи возможно только в том случае, если существуют противопоказания для хирургического вмешательства. В рамках консервативной тактики пациенту показано соблюдать диету и исключить любую физическую нагрузку, бороться с запорами, применяя эффективное слабительное, а также носить специальный поддерживающий бандаж.
Говоря о радикальной методике лечения, в борьбе с грыжей медики применяют хирургическое вмешательство — речь идет о применении герниопласики. На практике для устранения грыжи медики применяют один из 3 видов оперативного вмешательства.
- Применение натяжной пластики.
Данную методику хирургического вмешательства назначают и проводят при небольших дефектах, когда есть незначительные выпячивания грыжи. В данном случае хирург использует для устранения дефекта собственные ткани пациента — их сшивают меж собой поверху образовавшегося выпячивания. Применяют такой метод редко — дело в том, в процессе проведения оперативного вмешательства может быть нарушен процесс дыхания, как вариант — повторное возникновение рубцов.
- Вживление сетчатого имплантата — именно так чаще всего устраняют грыжу и ее выпячивание на брюшной полости.
В этом случае хирург, в процесс оперативного вмешательства вставляет специальный имплантат в виде сетки — заплатки, которую пришивают к тканям, расположенным вблизи выпячивания. Такой протез изготавливают из полипропилена — он быстро обрастает живой тканью, предотвращая последующие выпячивания.
Наиболее распространенная методика, когда в самой брюшной полости делают небольшие надрезы и уже к грыжевым воротам подводят эндопротез в виде сетки со специальным покрытием.
В результате оперативного вмешательства удается не только устранить выпячивание, но и скорректировать послеоперационные рубцы, тем самым улучшить внешний вид брюшины. Кроме того, снимается негативная симптоматика в виде приступов боли и помех при передвижении, проводится профилактика последующих осложнений.
После операции пациент определенное время — от 1 дня и до недели — находится в медучреждении в зависимости от сложности оперативного вмешательства.
После проведения оперативного вмешательства по устранению грыжи пациенту рекомендовано соблюдать определенные профилактические меры, которые будут способствовать скорейшему выздоровлению и недопущению повторного рецидива.
В самом начале стоит регулярно опорожнять кишечник — не сдерживать себя и при первых же позывах посещать туалет, а при возникновении запоров принимать препараты, способствующие мягкому опорожнению кишечника. В послеоперационный период рекомендовано не только носить бандаж, но и соблюдать строгую диету, которую прописывает лечащий врач, устранить любые нагрузки и физическую активность.
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Не менее важным моментом, как и говорилось ранее, является ношение специального бандажа, который позволит не напрягать мышцы, снять с них нагрузку и ускорить процесс срастания тканей, плюс неуклонное соблюдение всех предписаний медиков.
источник
Острый аппендицит, или состояние воспаления аппендикса – заболевание, которое в 90% случаев лечится при помощи хирургического вмешательства и удаления. Операция по удалению проводится путём разреза в брюшной полости, через который проникают к воспалённому червеобразному отростку. После подобного разреза в области живота пациента остается шрам от удаления аппендицита. Выглядит тело со шрамом не очень привлекательно, иногда доставляет не только эстетическое раздражение, но и дискомфорт, и даже боль. Как выглядит шов на теле, виды, можно ли убрать след полностью после аппендицита – рассмотрено в статье.
Если операция по удалению аппендикса проходила путём лапаротомии, в области брюшины делался разрез. После завершения удаления разрез зашивается, и организм начинает работать над соединением разрушенных тканей. В этот момент стенки в области разреза начинают воспаляться. Это происходит по причинам:
- На область разреза попала микробная среда или инфекция, в это время след разреза может болеть, иногда гноится, выделяется сукровица. Организм при воспалении начинает выделять защитные клетки, предохраняясь от проникновения патогенной флоры.
- В процессе воспаления организм вырабатывает больше коллагена, который становится основой формирования рубца для закрытия раны.
Воспаление в месте разреза продолжается около недели или двух. На весь период пациенту важно тщательно следить за состоянием разреза, вовремя обрабатывать антисептическими растворами, следить за тем, чтобы на рану не попадали грязь, пыль, солнечные лучи. При правильном заживлении без проблем на теле остается небольшой шрам, в первое время немного болит, бывает яркого цвета, от красного до синего. Рубец доставляет ощущение дискомфорта, зуда, боли при движениях, наклонах, надавливаниях. В течение года у большинства пациентов место разреза заживает полностью, восстанавливаются кожные покровы, яркость пропадает. Остается бледный незаметный след размером 1-10 см, выпуклый вид. Боль и дискомфорт при нормальном заживлении исчезают.
Но не у каждого пациента процесс рубцевания проходит гладко. У женщин место разреза заживает быстрее, чем у мужчин. А у ребёнка вообще заживёт за 2-3 месяца, так как обмен веществ выше в несколько раз. В зависимости от правильности заживления, ухода и особенностей организма, следы после операции образуются разные и делятся на виды.
Пациенты по-разному переносят этап рубцевания и восстановления кожных покровов. Поэтому и место от разреза при операции на аппендиците появляется у каждого разного размера и формы, заживает разный период времени по длительности.
- Нормотрофический – вид шрама: самый простой, бледный, незаметный. Внешне не доставляет раздражения, так как не выделяется на фоне кожи. Выглядит как тонкая полоска на месте разреза, поддаётся коррекции, возможно полное удаление с применением современных методов – лазерной шлифовки, к примеру.
- Гипертрофический – шрам толстый, твёрдый, объёмный, возвышается над кожными покровами пациента, внешне ярче остальных покровов. Такой вид сложнее поддаётся удалению. Длительная корректировка шлифовкой, терапия при помощи медикаментов, мазей или токовой обработки может сделать место от операции менее заметным.
- Атрофический – в отличие от гипертрофического не возвышается, а наоборот, западает внутрь покровов кожи. Происходит так вследствие нехватки соединительной ткани при заживлении или ошибок в уходе за разрезом. Для придания эстетики придется приподнимать шов на поверхность. Чаще это возможно сделать при помощи инъекций, филлеров, косметических наполнителей для объёмов кожи, может потребоваться гормональная терапия. Удалять полностью не удаётся.
- Келоидный – внешне непривлекательный, опасный вид. Возникает в случае сбоя при рубцевании, долго не заживает, коллаген выделяется в больших объёмах и не прекращает выделение долгий период. Трудно корректируется, потому как на любые манипуляции даёт осложнение в виде дополнительной выработки коллагена и вновь увеличивается в размерах. Может оставаться неизменным долгое время. Выглядит грубо, особенно для женщин, не имеющих возможность при подобном рубце носить открытую одежду и купальники на пляже.
Состояние рубца и внешний вид зависят не только от хода операции и работы хирурга, но и от того, как пациент ухаживает за рубцом и проводит период реабилитации. За шрамом важно следить и правильно ухаживать.
- Отказ от физических нагрузок на 2-3 недели после удаления аппендикса.
- Соблюдение диеты и дробное питание во избежание вздутия и расхождения места разреза.
- Отказ от спиртных напитков и курения.
- Большое количество жидкости для восстановления тканей и пища, не требующая долгого переваривания и не затрудняющая акт дефекации. Процесс натуживания запрещён.
- Тщательный уход и регулярные обработки шва антисептиками, промывание. Рана от разреза всегда должна быть чистой и, по возможности, сухой.
- Медикаментозная обработка рубца, когда поверхность требуется мазать кремами, мазями, а дополнительно применять инъекции.
Шрамы после операции аппендицита можно и нужно корректировать. Но корректировка зависит от типа шрама, индивидуальных особенностей организма пациента. Препараты и виды коррекции согласовываются с врачом и не применяются самостоятельно. Не каждый вид коррекции подходит для определённого вида шрама от аппендикса. К основным методам коррекции относятся:
- Гримирование – подходит обладателям тонкого и бледного рубца, не доставляющего дискомфорта обладателю. Позволяет менять оттенок и внешний вид шрама. Даёт косметический эффект.
- Татуировка – подходит для тех, у кого шрам бледный или атрофический. Обладатели при помощи тату на шраме от аппендицита скрывают внешние проявления, придают эстетическое оформление.
- Дермабразия – вид коррекции, при котором используются пилинги химические или механические. Процедура предполагает отшелушивание верхних слоёв кожи на шве, в результате чего след становится тоньше и бледнее. После применения нескольких курсов терапии шрам становится тонким и бледным.
- При втянутости рубца внутрь кожи требуется регулярное введение филеров или жировой ткани для его поднятия. Когда след от разреза поднимется на уровень, применяются другие методы коррекции для изменения формы и пигментации.
- Шлифовка лазером. Прибегнуть к шлифовке можно через 6 месяцев после операции. Процедура сделает тон цвета рубца ровным и бледным, схожим с поверхностью кожи. Кроме того, разглаживается поверхность. Через 4-5 применений шрам остается бледным или исчезает с поверхности кожи.
- Хирургическая манипуляция. В сложных случаях или при старых, внешне грубых и толстых швах, возможно рассечение рубца, после хирургом накладывается новый, тонкий косметический шов. Иногда для выравнивания поверхности требуется ввести жировые ткани для гладкого и ровного вида. После манипуляции толстый и грубый шов исчезает, оставляя после себя тонкую, нитевидную полосу на коже.
- Физиотерапевтические процедуры. Часто назначается электрофорез, магнит, токовая терапия, ультразвук. Процедуры сгладят шрам, сделают ровнее и бледнее.
Нередко врачи назначают медикаментозное лечение шрама, применяя стероидные препараты. Это нужно при избыточной выработке коллагена и образовании келоидных рубцов. Часто в область рубца вводятся витамины, назначаются процедуры физиотерапии, иногда требуется хирургический тип вмешательства при осложнениях.
Лечение рубца после аппендицита требуется комплексное, применяется обработка медикаментозными препаратами. Результат появится быстрее, шов приобретет привлекательный внешний образ и менее яркий оттенок. Но подбор средств, применяемых при коррекции рубца, выполняется индивидуально исходя из показаний, типа шрама, здоровья пациента.
источник
Длина шва после удаления аппендикса — 7-10 см. Если при операции возникли осложнения, его размеры достигают 25 см. Период формирования шрама – индивидуальный параметр. Рана затягивается от нескольких месяцев до года в зависимости от:
На какой день снимают швы после аппендицита? Обычно это делают через 1-2 недели при условии положительной динамики выздоровления.
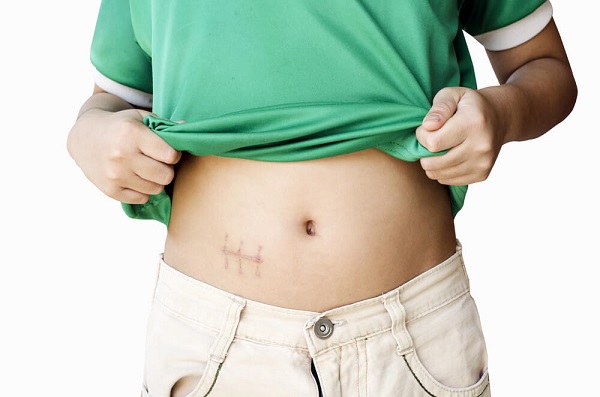
Шов после аппендицита – результат аппендэктомии. После операции на брюшной стенке пациента остается рубец, требующий ухода. Он состоит из двух швов: внешнего (косметического) и внутреннего. Первый заживает быстрее.
Внутренний шов после аппендэктомии соединяет ткани брюшной стенки и брыжейки. Он формируется хирургической саморассасывающейся нитью и не требует специального ухода. В течение 1,5 месяцев рассасывается.
Рубец отчетливо просматривается в первые две недели после операции. Частая жалоба пациентов – шов после аппендицита твердый и плотный. Повода для тревоги нет: это связано с формированием соединительной ткани.
Характеристики шрама зависят от того, каким образом проводилась операция:
- При полостной классической аппендэктомии длина рубца 7-8, а иногда – 10-12 см. Заживление длится 1-3 месяца и больше при осложнениях. После окончательного заживления остается видимый рубец. Изначально он розовый, но постепенно бледнеет. Полная регенерация эпителиальных клеток длится в течение года.
- При лапароскопии накладывают 3 шва, длина каждого – 1,5-2 см. Заживают быстро, в течение 2-4 недель.
После лапароскопии формируется малозаметный косметический рубец. От него в дальнейшем можно избавиться методом лазерного удаления.
Кроме того, что болит шрам после операции, возникают другие неприятные ощущения: зуд, отек, ощущение стянутости в области разреза.
От качества послеоперационного ухода и состояния здоровья пациента зависит то, через сколько дней снимают швы после аппендицита. В течение 10 дней после операции больной остается в медицинском учреждении. В этот период обработкой рубца и заменой перевязки занимаются специалисты.
Рубец дважды в день обрабатывается антисептиками:
- медицинским спиртом;
- перекисью водорода (3%);
- фукорцином;
- йодинолом.
Не проходящая, резкая боль после операции, сопровождающаяся нагноением и повышением температуры – признак осложнений.
Пациенты интересуется, больно ли снимать швы после аппендицита. Если рана полностью затянулась, то резкой боли нет. Возникает кратковременное неприятное ощущение и легкий дискомфорт.
После выписки необходимо соблюдать правила:
- Мытье – только душ. Во время водных процедур желательно защитить область надреза от воды. Отказаться от посещения сауны, бассейна до полного заживления тканей.
- Питание – отказаться от жирной и другой тяжелой для желудка пищи, чтобы не спровоцировать запоры.
- Солнце – в течение 2-4 недель после хирургического вмешательства защищать участок со швом от попадания солнечных лучей. Запрещается загорать и посещать солярий.
- Грязь – промывать рубец только детским мылом.
- Вода – пить как можно больше жидкости.
- Сон – спать на спине или боку, но не на животе.
- Спорт – исключить тяжелые физические нагрузки и занятия спортом на 2 месяца.
- Реабилитация – носить бандаж первые 10-14 дней.
- Активность – двигаться как можно больше чтобы избежать развития спаечного процесса.
Для успешного восстановления в течение двух месяцев соблюдают диету. Еду готовят методом варки в воде или на пару. Под запретом жирное, копченое, жареное, острое. Нельзя пить алкогольные напитки, а также сладкие газированные.
Рацион при восстановлении состоит преимущественно из растительной пищи: она благотворно влияет на процесс срастания тканей. Запрещается чесать и тереть рубец, несмотря на сильный зуд.
Сколько восстанавливаются после аппендицита для возвращения к интенсивному физическому режиму зависит от пациента. В среднем потребуется не менее трех месяцев, иначе повышается риск расхождения сшитого рубца.
Срок снятия швов после аппендицита отодвигается из-за осложнений. К ним относятся:
- Присоединение инфекции при операции или после нее, из-за несоблюдения правил обработки раневой поверхности антисептиками. В этом случае шов после операции болит, из него сочится серозная жидкость и гной.
- Частичный или полный разрыв рубца. Если шов после аппендицита разошелся, это может быть связано с повышенными физическими нагрузками после операции. Другая причина – ошибка хирурга при накладывании шва.
- Появление уплотнений под швом после удаления аппендицита. Подобное связано с накоплением гнойных масс в результате инфицирования, но чаще это нормальное явление, связанное с образованием соединительной ткани.
- Образование свищей, которые возникают из-за нагноения инфильтратов послеоперационных рубцов.
- Образование спаек. Это происходит, если шрам длинный и грубый. Спаечная болезнь связана со стремительным ростом соединительной ткани.
- Развитие грыжи. Причина – врачебная ошибка или несоблюдение норм послеоперационного восстановления.
Если в течение долгого времени болит шов после аппендицита, а также повышается температура, нужно обратиться к врачу. Послеоперационные осложнения могут спровоцировать сепсис и повлечь смерть пациента.
Когда снимают швы после аппендицита у взрослых, обращают внимание на его состояние. О заживлении свидетельствует появление корочки сверху. Снимать шов можно, если он окрашен в однородный цвет по всей протяженности и не наблюдается расхождений, уплотнений, узелков.
При нормальных условиях его убирают на 7-10 день после аппендэктомии. Срок удаления зависит от скорости заживления раневой поверхности. Если в ней обнаружен гной, ставят дренаж. Для этого внутрь раны помещают трубку, концы которой выводят наружу.
После процедуры пациент отправляется домой, где продолжает реабилитацию. Пациентов беспокоит вопрос, сколько заживает шов после аппендицита. Полное восстановление тканей после аппендэктомии происходит в течение полугода.
Как долго болит шов после операции,зависит от типа аппендэктомии. Если выполнялась классическая полостная операция, то симптоматика беспокоит около 4 недель.
Известны случаи, когда шов от аппендицита болит через много лет. Некоторых людей, которые перенесли аппендэктомию, периодические боли в области шрама беспокоят в течение всей жизни. Это происходит после нагрузок, занятий спортом и при смене погоды. У женщин постоперационный шрам болит в период беременности.
Иногда швы после операции болят из-за других болезней, например, варикозного расширения сосудов брюшной полости.
Шрамы больших размеров после аппендицита периодически напоминают о себе человеку на протяжении жизни. Для сглаживания косметического дефекта пользуются методами коррекции, но дискомфорт и боль от шрама иногда будут появляться.
Берегите себя и будьте здоровы!
источник
Пациенты хирургических отделений часто отмечают неудовлетворительное состояние послеоперационного шва. Уплотнения, которые наблюдаются в первые дни и недели после хирургического вмешательства, обычно проходят самостоятельно и не требуют дополнительного лечения. Чаще всего такое временное осложнение выглядит, как шишка на шве.
Чтобы понять, по какой причине появилось уплотнение под швом после операции, следует показаться лечащему врачу. Если шишка не болит и из нее не выделяется гной, нужно просто следовать рекомендациям по уходу за швом и не пытаться заниматься самолечением. При обнаружении даже скудных гнойных выделений обращение к врачу необходимо. Несвоевременное принятие мер или попытки решить вопрос самостоятельно могут привести к серьезным осложнениям, устранить которые можно будет лишь хирургическим путем.
Основные причины нагноений послеоперационных швов:
- Неправильный уход за швом, из-за чего может присоединиться бактериальная инфекция.
- Несоблюдение рекомендаций, данных врачом при выписке из больницы.
- Некачественное наложение швов.
- Отторжение организмом нитей, использованных при сшивании разреза.
- Применение некачественных материалов.
Какой бы ни была причина появления шишки после операции, нельзя затягивать с посещением хирурга в надежде на то, что все пройдет само. Нагноение может привести к сепсису и летальному исходу.
Возникают после любого оперативного вмешательства и бывают различной степени тяжести. Все зависит от того, насколько аккуратно были наложены швы и какие при этом использовались материалы. Легкие осложнения проходят самостоятельно, но если в процессе заживления присоединилась бактериальная инфекция, необходима помощь хирурга. Самолечение категорически противопоказано ввиду сложности раны и риска возникновения сепсиса.
Наиболее часто встречающиеся послеоперационные осложнения:
- спаечный процесс;
- серома;
- лигатурный свищ.
Так называется срастание тканей во время заживления послеоперационного шва. Спайки состоят из рубцовых тканей и во время пальпации ощущаются под кожей как небольшие уплотнения. Они сопровождают процесс заживления и рубцевания швов, являясь неотъемлемым, естественным этапом на пути к восстановлению тканей и кожных покровов после разреза.
При наличии патологии при заживлении раны наблюдается излишнее разрастание соединительных тканей, шов утолщается. Чаще всего это происходит, если рана заживает вторичным натяжением, когда процесс восстановления тканей после операции сопровождался нагноением из-за присоединившейся бактериальной инфекции. В таких случаях в месте наложения швов образуются келоидные рубцы. Опасности для здоровья они не представляют, но считаются косметическим дефектом, который при желании позже можно устранить.
Еще одно осложнение, которое встречается после наложения швов. Серома – это заполненное жидкостью уплотнение на шве. Возникнуть может как последствие кесарева сечения, так и после лапароскопии или любой другой операции. Такое осложнение проходит, как правило, самостоятельно и не требует дополнительной терапии. Возникает в месте повреждения лимфатических сосудов, соединение которых после разреза невозможно. В результате образуется полость, которую заполняет лимфа.
Если нет признаков нагноения, серома на шраме не несет угрозы здоровью, но чтобы убедиться в том, что воспалительный процесс отсутствует, стоит посетить хирурга, который сможет поставить точный диагноз.
Такое осложнение чаще всего возникает на шве после кесарева сечения. Для наложения швов используется специальная нить – лигатура. Этот материал бывает саморассасывающийся и обычный. От качества нити зависит срок заживления раны. Если при наложении швов применялась лигатура, отвечающая всем требованиям, осложнения появляются крайне редко.
Если же был использован материал с истекшим сроком годности или при наложении швов в рану проникла инфекция, вокруг нити развивается воспалительный процесс. Вначале появляется уплотнение под швом после кесарева или другой операции, а через несколько месяцев на месте уплотнения образуется лигатурный свищ.
Обнаружить патологию просто. Свищ – это незаживающий канал в мягких тканях, из которого периодически сочится гной. В зависимости от того, какая инфекция вызвала воспаление, выделения могут быть желтого, зеленоватого или бордово-коричневого цвета.
Время от времени ранка может затягиваться корочкой, которая периодически вскрывается. Гнойные выделения могут менять свой цвет раз от раза. Также воспалительный процесс нередко сопровождается повышением температуры и ощущением озноба, слабости, сонливости.
Лигатурный свищ может устранить только хирург. Специалист найдет и извлечет инфицированную нить. Только после этого возможно заживление. Пока лигатура находится в теле, свищ будет только прогрессировать. После того как нить удалена врач обработает рану и даст указания по дальнейшему уходу за швом в домашних условиях.
Встречаются случаи, когда при несвоевременном обращении за медицинской помощью вдоль шва образовалось несколько свищей. В подобной ситуации хирург может принять решение о проведении операции по удалению рубца и наложению повторных швов.
Вернувшись из больницы, пациент должен помнить и соблюдать несколько несложных правил, которые помогут ему быстрее восстановиться после операции. Основные меры предосторожности:
- Не принимайте контрастный душ. Резкие перепады температуры воды замедляют процесс регенерации кожи.
- Время принятия душа не должно превышать 10 минут.
- Ванну принимать можно не раньше чем через месяц после хирургического вмешательства. Лучше всего дополнительно спросить у врача о возможности этой водной процедуры.
- Если над швом появилась шишка, немедленно сообщите об этом своему лечащему врачу.
В период нахождения больного в стационаре обработку его швов проводят медработники, но к моменту выписки пациент должен научиться обрабатывать их самостоятельно. В случае труднодоступности шрама врачи рекомендуют воспользоваться помощью родственников или медработников поликлиники.
Любого осложнения проще избежать, чем лечить. Для этого необходимо соблюдать все предписания хирурга, тщательно ухаживать за послеоперационной раной. Как правило, без осложнений заживление швов проходит примерно за месяц.
источник

