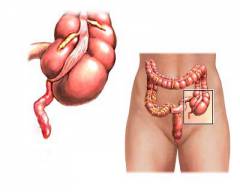
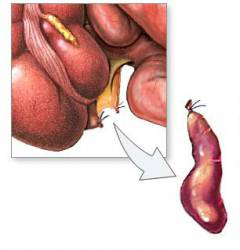
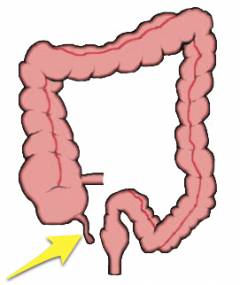
Подвздошная и ободочная кишка соединяются не «конец в конец»: тонкая кишка как бы впадает в толстую сбоку. Таким образом, получается, что конец толстой кишки как бы слепо закрыт в виде купола. Этот отрезок называется слепой кишкой. От него и отходит червеобразный отросток.
Основные особенности анатомии аппендикса:
- Диаметр червеобразного отростка у взрослого человека составляет от 6 до 8 мм.
- Длина может составлять от 1 до 30 см. В среднем – 5 – 10 см.
- Червеобразный отросток расположен по отношению к слепой кишке кнутри и немного кзади. Но могут встречаться и другие варианты расположения (см. ниже).
- Под слизистой оболочкой червеобразного отростка находится большое скопление лимфоидной ткани. Ее функция – обезвреживание болезнетворных микроорганизмов. Поэтому аппендикс часто называют «брюшной миндалиной».
- Снаружи аппендикс покрыт тонкой пленкой – брюшиной. Он как бы подвешен на ней. В ней проходят сосуды, питающие червеобразный отросток.
Лимфоидная ткань появляется в аппендиксе ребенка примерно со 2-й недели жизни. Теоретически в этом возрасте уже возможно развитие аппендицита. После 30 лет количество лимфоидной ткани уменьшается, а после 60 лет она замещается плотной соединительной тканью. Это делает невозможным развитие воспаления.
| До того как было установлено истинное назначение аппендикса, его считали рудиментом – «ненужной» частью кишки, при помощи которой предки современного человека переваривали сырое мясо. Одно время практиковалось даже профилактическое удаление аппендикса у здоровых людей. Но после такой операции у пациента снижался иммунитет. |
Червеобразный отросток может располагаться в животе по-разному. В таких случаях острый аппендицит часто напоминает другие заболевания, и у врача возникают затруднения с постановкой диагноза.
Варианты неправильного расположения червеобразного отростка:
| Изображение | Пояснение |
| Возле крестца. | |
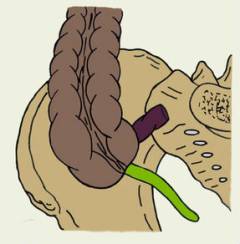 | В малом тазу, рядом с прямой кишкой, мочевым пузырем, маткой. |
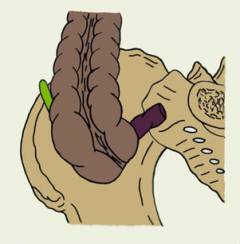 | Сзади от прямой кишки. |
 | Рядом с печенью и желчным пузырем. |
 | Спереди от желудка – такое расположение червеобразного отростка бывает при мальротации – пороке развития, когда кишка недоразвита и не занимает нормального положения. |
| Слева – при обратном положении органов (при этом сердце находится справа, все органы как бы в зеркальном отражении), либо при чрезмерной подвижности слепой кишки. |
Причины, которые приводят к ослаблению защиты, проникновению бактерий в слизистую оболочку червеобразного отростка и развитию острого аппендицита:
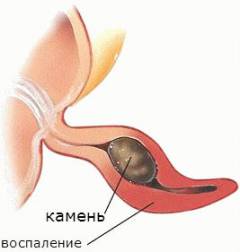
- Закупорка просвета червеобразного отростка. Причиной этого может быть опухоль, каловые камни, паразиты, чрезмерное разрастание лимфоидной ткани. В червеобразном отростке постоянно образуется слизь. Если просвет аппендикса перекрыт, то она не может оттекать в кишку, скапливается внутри червеобразного отростка, растягивает его. Это способствует повреждению слизистой оболочки и развитию воспаления.
- Нарушение кровотока. Если артерии, которые кровоснабжают червеобразный отросток, закупориваются тромбом, то его стенка перестает получать кислород и питательные вещества. Ее защитные свойства снижаются.
- Неправильное питание. Человеку необходимы пищевые волокна: они усиливают сокращения стенки кишечника и способствуют проталкиванию кала. Если их не хватает, то кал застаивается в кишке, затвердевает, превращается в камни. Один из каловых камней может закупорить просвет червеобразного отростка.
- Аллергические реакции. Аппендикс вполне можно назвать иммунным органом, поскольку в нем находится очень большое количество лимфоидной ткани. В нем могут возникать аллергические реакции, обусловленные чрезмерной функцией иммунных клеток.
- Склонность к запорам. Кишечник таких людей называют «ленивым». Кал по нему продвигается медленнее, и это способствует его уплотнению, попаданию в аппендикс.
Воспалительный процесс начинается со слизистой оболочки червеобразного отростка и распространяется вглубь его стенки. В связи с этим выделяют четыре основные формы острого аппендицита:
-
Катаральный аппендицит. Продолжается в течение первых 6 часов после того как появились симптомы. Воспаление развивается только в слизистой оболочке червеобразного отростка. Она отекает.
-
Флегмонозный аппендицит. Воспаление захватывает всю толщу стенки червеобразного отростка. Флегмонозный аппендицит развивается в течение 6 – 24 часов с момента возникновения симптомов. Весь аппендикс становится отечным, в его просвете появляется гной.
- Гангренозный аппендицит. Происходит омертвение червеобразного отростка. Вокруг него в брюшной полости развивается воспаление. Обычно аппендицит переходит в гангренозную форму в течение 24 – 72 часов.
-
Перфоративный аппендицит. Стенка червеобразного отростка разрушается, в ней появляется отверстие. Содержимое попадает в брюшную полость. Развивается ее воспаление – перитонит. Это состояние опасно для жизни. При перфоративном аппендиците больного не всегда удается спасти во время операции.
Воспаление в аппендиксе нарастает быстро, поэтому симптомы острого аппендицита обычно выражены очень ярко. Тем не менее, даже врачу далеко не всегда удается сразу понять, что случилось с пациентом. Симптомы, которые возникают при остром аппендиците и некоторых других острых хирургических патологиях, объединяют под общим названием «острый живот». Такое состояние должно заставить больного немедленно посетить хирурга либо вызвать бригаду «Скорой помощи».
Основные симптомы острого аппендицита:
| Симптом | Описание |
| Боль |
|
| Усиление боли | Действия, во время которых боль при остром аппендиците усиливается:
Усиление боли происходит за счет смещения аппендикса. |
| Тошнота и рвота | Тошнота и рвота возникают почти у всех больных с острым аппендицитом (бывают исключения), обычно через несколько часов после возникновения боли. Рвота 1 – 2 раза. Она обусловлена рефлексом, возникающим в ответ на раздражение нервных окончаний в червеобразном отростке. |
| Отсутствие аппетита | Больному с острым аппендицитом ничего не хочется есть. Встречаются редкие исключения, когда аппетит хороший. |
| Запор | Возникает примерно у половины больных с острым аппендицитом. В результате раздражения нервных окончаний брюшной полости кишечник перестает сокращаться и проталкивать кал. У некоторых больных аппендикс расположен таким образом, что он соприкасается с тонкой кишкой. При его воспалении раздражение нервных окончаний, напротив, усиливает сокращения кишечника и способствует возникновению жидкого стула. |
| Напряжение мышц живота | Если попытаться ощупать у больного с аппендицитом правую часть живота снизу, то она будет очень плотной, иногда почти как доска. Мышцы живота напрягаются рефлекторно, в результате раздражения нервных окончаний в брюшной полости. |
| Нарушение общего самочувствия | Состояние большинства больных является удовлетворительным. Иногда возникает слабость, вялость, бледность. |
| Повышение температуры тела | В течение суток температура тела при остром аппендиците повышается до 37 – 37.8⁰С. Повышение температуры до 38⁰С и выше отмечается при тяжелом состоянии больного, развитии осложнений. |
Аппендицит – это острая хирургическая патология. Устранить ее и избежать угрозы для жизни больного можно только путем экстренной операции. Поэтому при малейшем подозрении на острый аппендицит нужно сразу вызвать бригаду «Скорой помощи». Чем быстрее врач осмотрит больного – тем лучше.
| При малейшем подозрении на острый аппендицит «Скорая помощь» должна быть вызвана сразу же! |

Некоторые люди, когда их начинает беспокоить постоянная боль в животе, обращаются в поликлинику к терапевту. Если возникает подозрение в том, что у больного «острый живот», его отправляют на консультацию к хирургу. Если тот подтверждает опасения терапевта, то больного увозят на «Скорой помощи» в хирургический стационар.
- В каком месте болит живот (доктор просит больного самого указать)?
- Когда появилась боль? Что больной делал, ел до этого?
- Была ли тошнота или рвота?
- Повышалась ли температура? До каких цифр? Когда?
- Когда в последний раз был стул? Был ли он жидким? Был ли у него необычный цвет или запах?
- Когда больной в последний раз ел? Хочет ли есть сейчас?
- Какие еще есть жалобы?
- Удаляли ли больному в прошлом аппендикс? Этот вопрос кажется банальным, но он важен. Аппендицит не может возникать дважды: во время операции воспаленный червеобразный отросток всегда удаляют. Но не все люди об этом знают.

При остром аппендиците выявляется много специфических симптомов. Основные из них:
| Симптом | Пояснение |
| Усиление боли в положении на левом боку и уменьшение – в положении на правом боку. | Когда пациент ложится на левый бок, аппендикс смещается, и натягивается брюшина, на которой он подвешен. |
| Врач медленно надавливает на живот пациента в месте расположения червеобразного отростка, а затем резко отпускает руку. В этот момент возникает сильная боль. | Все органы в животе, в том числе и аппендикс, покрыты тонкой пленкой – брюшиной. В ней находится большое количество нервных окончаний. Когда врач нажимает на живот – листки брюшины прижимаются друг к другу, а когда отпускает – резко разлепляются. При этом, если имеется воспалительный процесс, происходит раздражение нервных окончаний. |
| Врач просит больного покашлять или попрыгать. При этом боль усиливается. | Во время прыжков и кашля червеобразный отросток смещается, и это приводит к усилению болей. |

Иногда случается, что больного доставляют в хирургический стационар, его осматривает врач, но даже после тщательного осмотра остаются сомнения. В таких ситуациях пациента обычно оставляют в больнице на сутки и наблюдают за его состоянием. Если симптомы усиливаются, и не остается сомнений в наличии острого аппендицита, проводят операцию.
Наблюдение за больным с подозрением на острый аппендицитнельзя проводить в домашних условиях. Он должен находиться в стационаре, где его будет регулярно осматривать врач, а при ухудшении состояния его сразу отправят в операционную.
Иногда происходит так, что имеются яркие признаки острого аппендицита, а сделав разрез, хирург обнаруживает здоровый аппендикс. Это бывает очень редко. В такой ситуации врач должен внимательно осмотреть кишечник и полость живота – возможно, под острый аппендицит «замаскировалось» другое хирургическое заболевание.
- Гинекологические патологии: воспаление и гнойники маточных труб и яичников, внематочная беременность, перекрут ножки опухоли или кисты, апоплексия яичника.
- Почечная колика справа.
- Острое воспаление поджелудочной железы.
- Острое воспаление желчного пузыря, желчная колика.
- Язва желудка или двенадцатиперстной кишки, которая проходит насквозь через стенку органа.
- Кишечная колика – состояние, которое часто имитирует острый аппендицит у детей.
Для того чтобы понять причину боли в животе и своевременно предпринять необходимые действия, пациента обязательно должен осмотреть врач. Причем, в первую очередь больного нужно показать именно хирургу!
| Исследование | Описание | Как проводится? |
| Общий анализ крови | Изменения, выявленные в крови пациента, вместе с другими признаками подтверждают диагноз острого аппендицита. Выявляется повышенное содержание лейкоцитов – признак воспалительного процесса. | Кровь берут сразу же после поступления в хирургический стационар. |
Во время рентгеноскопии врач может увидеть на экране:
- Специфические признаки острого аппендицита.
- Каловый камень, который закупоривает просвет аппендикса.
- Воздух в животе – признак того, что происходит разрушение стенки червеобразного отростка.
Ультразвуковые волны безопасны для организма, поэтому УЗИ является предпочтительной методикой при подозрении на аппендицит у беременных женщин, маленьких детей, пожилых людей.
При наличии воспаления в червеобразном отростке выявляется его увеличение, утолщение стенок, изменение формы.
При помощи ультразвукового исследования острый аппендицит выявляется у 90 – 95% пациентов. Точность зависит от квалификации и опыта врача.
Это метод является более точным по сравнению с рентгенографией. Во время компьютерной томографии можно выявить аппендицит, отличить его от других заболеваний.
КТ показана при остром аппендиците, сопровождающемся осложнениями, если есть подозрение на опухоль или гнойник в животе.
- Если врач долго наблюдает за пациентом, но все еще не может понять: имеется ли у него острый аппендицит, или нет.
- Если симптомы острого аппендицита возникают у женщины и сильно напоминают гинекологическое заболевание. Как показывает статистика, у женщин каждую 5-ю – 10-ю операцию при подозрении на аппендицит выполняют ошибочно. Поэтому, если врач сомневается, намного целесообразнее прибегнуть к лапароскопии.
- Если симптомы имеются у больного с сахарным диабетом. За такими пациентами нельзя долго наблюдать – у них нарушено кровообращение, снижена иммунная защита, поэтому очень быстро развиваются осложнения.
- Если острый аппендицит диагностирован у пациента с избыточной массой тела и хорошо развитым подкожным жиром. В этом случае при отказе от лапароскопии пришлось бы делать большой разрез, который долго заживает, может осложняться инфицированием и нагноением.
- Если диагноз не вызывает сомнений, и сам пациент просит выполнить операцию лапароскопически. Хирург может согласиться при отсутствии противопоказаний.
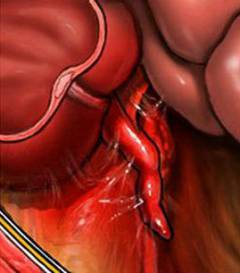
Операция при остром аппендиците называется аппендэктомией. Во время нее врач удаляет червеобразный отросток – иным способом избавиться от очага воспаления нельзя.
Виды операции при остром аппендиците:
- Открытое вмешательство через разрез. Выполняется чаще всего, так как оно проще и быстрее, для него не нужно специальное оборудование.
- Лапароскопическая аппендэктомия. Выполняется по специальным показаниям (см. выше). Может быть проведена только в том случае, если в клинике есть эндоскопическое оборудование и обученные специалисты.
Операцию всегда проводят под общим наркозом. Иногда, в исключительных случаях, может быть использована местная анестезия (только у взрослых).
При помощи лекарств вылечить острый аппендицит невозможно. До прибытия врача нельзя самостоятельно принимать никакие препараты, так как из-за этого симптомы уменьшатся, и диагноз будет поставлен неправильно.
Медикаментозная терапия используется только в качестве дополнения к хирургическому лечению.
До и после операции больному назначают антибиотики:
| Название антибиотика* | Описание | Как применяется?** |
| Зинацеф (Цефуроксим) | Антибиотик одного из последних поколений. Эффективен против разных видов болезнетворных микроорганизмов. Применяется в виде внутривенных и внутримышечных инъекций. |
|
| Далацин (Клиндамицин) | Антибиотик, эффективный против разных видов возбудителей гнойно-воспалительных заболеваний. Принимают внутрь, внутривенно и внутримышечно. | Внутрь:
Внутримышечно и внутривенно:
|
| Метрогил (Метронидазол, Трихопол) | Антибиотик, обладающий высокой активностью в отношении простейших одноклеточных паразитов и бактерий, обитающих в бескислородных условиях. Помимо острого аппендицита, часто применяется для лечения язвенной болезни желудка. | Препарат применяется в таблетках, в растворах для инъекций. Дозировка подбирается лечащим врачом, в зависимости от возраста больного и формы острого аппендицита. |
| Тиенам | Сочетание антибиотика и фермента, препятствующего его разрушению. Благодаря этому Тиенам не расщепляется в почках и не разрушается под действием ферментов бактерий. Эффективен против разных видов болезнетворных микроорганизмов, применяется при тяжелых формах острого аппендицита. | Применение у взрослых:
|
| Имипенем | Антибиотик, эффективный против большинства видов бактерий. Устойчив к ферментам бактерий, которые разрушают другие антибиотики. Применяется при тяжелых формах аппендицита, когда неэффективны другие антибактериальные препараты. | Препарат вводится внутривенно. Обычная доза для взрослого – 2 г в сутки. |
| Меронем (Меропенем) | По эффектам аналогичен имипинему, но меньше разрушается в почках и за счет этого более эффективен. | Внутривенно:
Внутримышечно:
|
**Информация о названиях и дозировках препаратов представлена исключительно в ознакомительных целях.Медикаментозное лечение при остром аппендиците может назначаться только врачом в стационаре. Самолечение недопустимо, оно способно приводить к негативным последствиям.
- Аппендикулярный инфильтрат.Если операция вовремя не проведена, то примерно на 3 день из-за воспаления аппендикс склеивается с окружающими петлями кишечника, и вместе они превращаются в плотный конгломерат. При этом человека беспокоят небольшие боли, повышение температура тела до 37⁰С. Со временем инфильтрат рассасывается или превращается в гнойник. Больному назначают постельный режим, диету, холод на живот, антибиотики. Операции при инфильтрате не проводят.
- Гнойник в брюшной полости. Представляет собой полость, заполненную гноем, которая образуется из-за расплавления инфильтрата. Беспокоят сильные боли, высокая температура тела, вялость, разбитость, плохое самочувствие. Лечение хирургическое: гнойник должен быть вскрыт.
- Перитонит. Это тяжелое состояние, обусловленное попаданием гноя из червеобразного отростка в живот. При отсутствии адекватного лечения больной может погибнуть. Проводят экстренную операцию и назначают антибиотики.
- Пилефлебит. Это очень редкое и крайне опасное осложнение острого аппендицита. Гной попадает в вены, в результате чего их стенка воспаляется, и на ней начинают образовываться тромбы. Лечение предусматривает применение мощных антибиотиков.

Во второй половине беременности у женщины бывает сложно прощупать живот. Увеличенная матка смещает червеобразный отросток вверх, поэтому боль возникает выше места его нормального расположения, иногда прямо под правым ребром.
Надежный и безопасный метод диагностики аппендицита у беременной женщины – ультразвуковое исследование.
Единственный метод лечения – операция. В противном случае может погибнуть и мать, и плод. При беременности часто выполняется лапароскопическое вмешательство.
Особенности острого аппендицита у детей младше 3 лет:
- Невозможно понять, болит ли у ребенка живот, а если болит, то в каком месте. Маленькие дети не могут этого объяснить.
- Даже если ребенок может указать на место боли, обычно он показывает область вокруг пупка. Это связано с тем, что аппендикс в раннем возрасте расположен не совсем так, как у взрослых.
- Ребенок становится вялым, капризным, часто плачет, сучит ножками.
- Нарушается сон. Обычно ребенок становится беспокойным ближе к вечеру, не спит и плачет всю ночь. Это и заставляет родителей под утро вызвать «Скорую Помощь».
- Рвота возникает 3 – 6 раз за день.
- Температура тела часто повышается до 38 — 39⁰С.
Поставить диагноз очень сложно. У врачей часто возникают сомнения, ребенка оставляют на сутки в стационаре и наблюдают в динамике.
источник
Аппендицитом называется воспаление червеобразного отростка в слепой кишке. Это заболевание достаточно распространено и требует обязательного хирургического лечения. Чаще всего аппендицит встречается в молодом возрасте, однако столкнуться с этим недугом можно и в старости. Острый аппендицит является основной причиной развития перитонита.
На сегодняшний день функция аппендикса так и не изучена. Хотя этот отросток и не приносит особых проблем здоровью, всё же иногда он может воспаляться в результате инфицирования. Следует отметить, что аппендицит нередко возникает при хронических запорах и в результате механической закупорки каловыми массами. При этом в отростке начинает размножаться микрофлора кишечника, что приводит к воспалению и омертвению тканей. Со временем в оболочке аппендикса может образоваться отверстие, и гнойное содержимое с большим количеством болезнетворных микробов попадёт, таким образом, в брюшную полость. Такое осложнение не только угрожает жизни человека, но и приводит к развитию разлитого гнойного перитонита.
Как правило, аппендицит диагностируется в острой фазе, в то время как хроническая форма встречается достаточно редко, так как является результатом запущенной острой стадии заболевания. Хронический аппендицит характеризуется склеротическими и атрофическими изменениями в стенках отростка. При обострении болезни необходима срочная госпитализация с последующим хирургическим удалением аппендикса. Если этого вовремя не сделать, возможен летальный исход.
- закупорка просвета в результате перегиба отростка;
- механическая обтурация;
- попадание в просвет инородных тел или каловых камней;
- язвенные образования на слизистой оболочке аппендикса, которые появились вследствие вирусной инфекции.
Основным симптомом заболевания является внезапная боль, которая берёт начало в эпигастральной области. Через несколько часов болевые ощущения распространяются в подвздошную область и уже после этого принимают разлитой характер. При аппендиците боль ощущается постоянно, то прогрессируя, то ослабляясь. В это время больной старается не двигаться, так как малейшее движение вызывает новую волну болезненности. Резкая боль указывает на гнойное воспаление отростка, а периодически стихающая – на возможное начало гангрены и отмирание нервных окончаний.
Сопутствующие симптомы аппендицита:
- потеря аппетита;
- задержка стула;
- тошнота, рвота;
- учащение мочеиспускания;
- небольшое повышение температуры;
- лихорадка у детей.
Диагноз аппендицита ставится на основании выраженных симптомов:
- болезненность в подвздошной области при нажатии или лёгком поколачивании;
- усиление болевых ощущений после резкого отнятия руки от брюшной стенки;
- повышенная болезненность при лежании на правом боку, и выпрямлении правой ноги.
Такие симптомы имеют большое значение для диагностики заболевания, однако иногда клиническая картина проявляется смазано, особенно при аномальном расположении червеобразного отростка. Одним из менее характерных признаков воспаления аппендикса является диарея. Диагностическая лапаротомия проводится уже перед самой операцией, так как малейшее промедление может спровоцировать серьёзные осложнения, опасные для жизни. В результате затруднённой постановки правильного диагноза аномальные формы заболевания часто приводят к летальному исходу.
Лечение заболевания состоит из обязательного хирургического удаления воспалившегося отростка. При первых же подозрениях на аппендицит больному следует придать горизонтальное положение и обеспечить покой до приезда врачей. Транспортировка пациента в лечебное учреждение также проводится в лежачем положении. Больному запрещается принимать слабительное, ставить клизмы, кушать и пить воду, а также использовать обезболивающие средства, чтобы максимально облегчить проведение диагностических мероприятий.
Удалять аппендицит следует оперативно, чтобы предотвратить возможный разрыв отростка и развитие перитонита. Для снижения вероятности инфицирования перед операцией, как правило, вводят антибактериальные препараты. Удаление воспалившегося аппендикса проводят как под общим, так и под местным наркозом, после чего назначается лечение антибиотиками.
Современная медицина предлагает удаление аппендикса с помощью лапароскопической операции, которая не требует разреза стенки брюшной полости. При этом эндоскоп вводят внутрь через небольшое отверстие в тканях, что позволяет избежать травмы и значительно сократить период послеоперационного восстановления. При лечении аппендицита лапароскопическим методом риск развития возможных осложнений после операции минимален.
источник
Существует два способа проведения этой хирургической операции:
- Открытая аппендэктомия — на животе производится один разрез. Через этот большой разрез врач удаляет аппендикс.
- Лапароскопическая аппендэктомия — на животе производятся 3 или 4 маленьких разреза. С помощью камеры и инструментов врач удаляет аппендикс через эти небольшие разрезы. При проведении хирургической операции такого типа Вы выздоровеете быстрее, такая операция менее болезненна, шрамы будут меньше, меньше будет проблем с заживлением, и зачастую сокращается срок пребывания в больнице. Необходимо, чтобы с Вами пришел взрослый член семьи или друг для того, чтобы доставить Вас домой после операции. Садиться за руль или оставаться одному/одной для Вас небезопасно.
Для подготовки
- Сообщите врачу о том, какие лекарства Вы принимаете, включая лекарства, отпускаемые по рецепту, без рецепта, витамины и лекарственные растения;
- Если у Вас есть какие-либо аллергические реакции на лекарства, продукты или что-нибудь другое, сообщите об этом медицинскому персоналу;
- До завершения операции Вам нельзя ничего есть или пить, даже воду.
Во время операции
- Вас переоденут в больничную одежду;
- В вену Вашей руки будет введена капельница для подачи лекарств и жидкостей;
- Затем Вас на каталке перевезут в операционную. Вам помогут лечь на хирургический стол. В целях безопасности Ваши ноги могут пристегнуть ремнем;
- Вам дадут лекарства, чтобы Вы спали во время операции. Лекарство будет введено внутривенно или через маску;
- Для того, чтобы оперируемая часть тела была чистой, Вам продезинфицируют живот, и Вас укроют простынями;
- На Вашем животе сделают разрез. При лапароскопической операции будет сделано 3 или 4 разреза;
- После этого аппендикс будет удален;
- На разрезы накладываются швы, скобы или специальные ленты, которые называются стерильными полосками;
- Если используются швы или скобы, они перевязываются бинтом.
После операции
- Вас переведут в послеоперационную палату, где за Вами будут внимательно наблюдать до тех пор, пока Вы не проснетесь и не почувствуете себя хорошо;
- Ваше дыхание, кровяное давление и пульс будут регулярно проверяться;
- Ваш врач побеседует с Вами об операции и о том, что делать, когда Вас выпишут домой;
- Лекарства, введенные во время операции, вызовут сонливость. Для того чтобы доставить Вас домой в безопасности, понадобится взрослый член семьи или друг.
- Отдыхайте;
- Принимайте лекарства в соответствии с предписанием врача;
- Позвоните своему врачу и запишитесь на прием после операции;
- Вы можете принимать душ. Не принимайте ванну в течение недели после хирургической операции;
- На следующий день после операции перед приёмом душа снимите бинт(ы) с разреза (разрезов). Тщательно вымойте разрезы водой с мылом, после чего промокните их досуха. Наклейте новые пластыри поверх Ваших разрезов. Меняйте пластыри, как только они намокнут или загрязнятся;
- Если Вам заклеили разрез стерильными полосками, не трогайте их. Со временем они сами отпадут;
- Возможно, после хирургической операции у Вас будут затруднения с опорожнением кишечника. В этой ситуации поможет ходьба и прием в пищу злаков с высоким содержанием волокон, фасоли, овощей и хлеба из цельного зерна. Также может помочь питье 8 стаканов жидкости в день;
- Для того, чтобы избежать легочной инфекции после хирургической операции, Вас могут научить выполнять упражнения по глубокому дыханию или кашлю. Дышите глубоко и прокашливайтесь каждый час во время бодрствования и в том случае, если Вы проснетесь ночью. При кашле и глубоком дыхании может быть полезным поддерживать Ваш разрез (Ваши разрезы) с помощью подушки;
- В течение трех дней не поднимайте предметы тяжелее 4,5 кг (10 фунтов);
- Не садитесь за руль до тех пор, пока Ваш врач не разрешит Вам сделать это, и пока Вы не закончите прием обезболивающих лекарств;
- Проконсультируйтесь с врачом или медсестрой по поводу других ограничений деятельности. Вы сможете вернуться к обычной деятельности примерно через 1-3 недели.
Немедленно позвоните своему врачу, если у Вас:
- Боль в животе или в плечевой области, которая не проходит или усиливается;
- Увеличивается покраснение, кровоподтек или припухлость;
- Температура превышает 38°C;
- Озноб, кашель или чувство слабости и боли в мышцах по всему телу;
- Рвота;
- Ощущение зуда, опухоль или сыпь на коже;
- Проблемы с опорожнением кишечника или частый понос;
- Разошлись швы;
- У Вас появилось новое кровотечение из разрезов;
- У Вас появились внезапные проблемы с дыханием;
- У Вас появилась боль в груди.
Если у Вас есть какие-либо вопросы или опасения, обратитесь к Вашему врачу или медсестре.
источник
Волнующая весна сменяется многообещающим летом – впереди отпуск, пикники и много-много спелых фруктов. Нередко именно летом нас постигают «революции» в животе, которые мы с уверенностью связываем с поеданием свежих вкусностей. Считая дискомфорт в животе делом привычным, порой мы рискуем пропустить более серьезное заболевание.
«1 июня. Солнце палило беспощадно. Чтобы собрать заявки, Вере предстояло обойти еще несколько магазинов, но сил уже не оставалось. Утомляла не только жара, но и слабость, начинающаяся где-то в животе.
2 июня. Следующее утро не принесло желанных сил и бодрости. К вечеру друзья позвали поиграть в волейбол, и, несмотря на общее недомогание, Вера не хотела упускать возможности хорошо провести время. Уже на спортивной площадке она стала понимать, что совершила ошибку, согласившись. Живот словно был наполнен колючками, из-за которых даже дышать было тяжело.
2 июня – ночь. Уснуть не удавалось. Тошнота подкатывала к горлу, колючки в животе выросли в булыжники с острыми краями. Вспоминая существующие болезни, Вера пыталась понять, что же с ней происходит. После нескольких часов терзаний, Вера все же решилась вызвать «скорую помощь». Вердикт был неожиданным – аппендицит. Почувствовав обступивший ее ужас, Вера согласилась ехать в больницу, лелея надежду на то, что врач ошибся и ее вскоре отпустят домой.
Зачастую, когда люди слышат диагноз – аппендицит, впадают в панику, словно им объявили смертный приговор. Более того, начинают обвинять врачей в том, что им лишь бы кого-нибудь «резать», не задумываясь о том, что именно скептики пополняют печальную статистику смертности от осложнений аппендицита. Для всех недоверчивых, а также просто желающих не умереть от аппендицита, ниже приведены типичные симптомы:
1. Вначале боль ощущается по всему животу, в верхней его части или около пупка.
2. Сухость во рту.
3. При повороте на левый бок боль усиливается.
4. Кашель, ходьба, смех, чихание, тряска в транспорте усиливают боль.
5. Возможно повышение температуры.
6. В некоторых случаях бывают рвота и тошнота.
1. Принимать болеутоляющие средства. Принято думать, что при аппендиците боли только в правой нижней части живота – однако боль может локализоваться в определенную зону позже.
2. Делать клизму или принимать слабительное.
3. Мужественно терпеть боль, избегая вызова врача.
4. Класть грелку на живот.
Если боль внезапно прошла, это должно насторожить, так как может служить признаком отмирания нервных окончаний аппендикса и преддверием его разрыва. В свою очередь, это ведет к проникновению гноя в брюшину, т.е. к перитониту, который смертельно опасен. Поэтому, если при виде врачей вам вдруг похорошело, не радуйтесь, а честно признайтесь им во всех симптомах.
Надо заметить, что у детей, пожилых и беременных симптомы аппендицита могут сильно отличаться. Поэтому эта категория людей при сильных болях в животе, сопровождающихся возможным повышением температуры и расстройством стула, обязательно должна обращаться к врачам «скорой помощи».
После осмотра хирургом назначаются анализ крови и мочи. При аппендиците повышается уровень лейкоцитов в крови, в моче появится белок. В итоге, если хирург объявляет: «У вас острый аппендицит, потребуется экстренное хирургическое вмешательство», возьмите себя в руки и успокойтесь. Бояться надо не операции, а ее отсутствия.
3 июня – ночь. Вера сдала все анализы, операция была назначена, и теперь медсестра проводила обряд очищения, сбривая еле заметные волоски на животе.
Почувствовав прикосновение скальпеля к животу, словно через поролон, Вера вздохнула с облегчением: «Оказывается, совсем не больно!», но через несколько минут острая боль пронзила весь живот и уже не отпускала. Врачи периодически успокаивали: «Еще немного, чуть-чуть потерпи, все будет хорошо, ты молодец – терпеливая».
Большинство переживших удаление аппендикса под местной анестезией вспоминают об этом с ужасом. Нецензурная брань пациентов очень часто сопровождает операции с местным наркозом, но врачи с этим смирились, как и с чужой болью.
Раньше риск от общего наркоза был выше, чем сегодня, поэтому при условии, что телосложение пациента является худощавым, врачи рекомендовали местную анестезию. Однако сегодня, по словам заведующего отделением хирургии Абдуалиева Даникера Жаяншаховича, «приоритетным в полостной хирургии является общий наркоз. Это объясняется большим комфортом для пациента и лучшим исходом, т.к. технически местный наркоз усложняет операцию. Однако пациент имеет право выбрать метод анестезии при условии, что его состояние позволяет это сделать».
3 июня – утро. Беспечный щебет пташек и ласковое солнце за больничным окном были яркой противоположностью самочувствию Веры. Температура подскочила до 38,50. Вера чувствовала к себе беспредельную жалость: «Ну почему со мной это случилось? Сколько еще мучиться?» Хотелось плакать. Через несколько часов пришел врач, задав несколько вопросов о самочувствии, сообщил, что операция прошла хорошо, однако восстановительный период будет небыстрым, так как аппендикс разорвался, и это привело к местному гнойному перитониту.
Вера поняла, что трубочка, тянущаяся из живота, – это дренаж, удаляющий жидкость из брюшины. «К вечеру обязательно начинайте вставать, движение поможет вам восстановиться», – пожелал врач, хотя казалось, он не представлял, о чем просил.
После сончаса опять пришел врач и спросил, отходят ли газы. Плакать от этого вопроса Вере расхотелось, потому что пришлось с великим стыдом признаться, что газы отходят. Реакция врача немного ободрила Веру, так искренне, кроме него, этому еще никто не радовался. Вера поняла, что у нее появился необычный повод гордиться собой.
Представление о том, что невинные семечки являются причиной воспаления аппендикса, очень прочно укоренилось. Однако доктор Абдуалиев подтвердил, что дело не в семечках:
«Сегодня врачи еще расходятся во мнении о причинах воспаления аппендикса, выделяя среди возможных: снижение иммунитета, проникновение инфекции, наличие паразитов, но установить, что явилось причиной в конкретном случае, очень трудно».
4 июня. Вера стала анализировать свое положение. На ум приходили разные ситуации: «А ведь бывает, что аппендицит начинается в поезде, снимут да прооперируют в какой-нибудь «дыре», еще «лучше», если перед свадьбой случится или во время беременности…» И тут Вера начала осознавать огромные преимущества своего положения. В душе сформировался радостный вывод: «Как хорошо, что мне все-таки его вырезали, ведь теперь я уже никогда не буду опасаться: «А вдруг это аппендицит!»
1. Ежегодно 1 из 200 жителей заболевает аппендицитом.
2. Вырезают не аппендицит, а аппендикс, аппендицит – это воспаление аппендикса.
3. Аппендикс не рудимент, как было принято считать раньше. На долю отростка, длиной 8-15 сантиметров, приходится столько нервных элементов, сколько на тонкую и толстую кишки, вместе взятые. В нем находятся лимфатические узлы, помогающие бороться с инфекцией.
4. Клинические наблюдения показали, что у людей с удаленным аппендиксом лучше идет приживление пересаженных органов.
5. В Казахстане диагноз «острый аппендицит» входит в гарантированный объем бесплатной медицинской помощи. Более того, теперь пациент имеет право выбрать любую государственную клинику и лечащего врача.
источник
Автор: Super Administrator on 16 Июня 2012 .
Аппендицит — первый шаг в знакомстве с проблемой
Что такое червеобразный отросток?
Червеобразный отросток – это замкнутая с конца полая трубка, которая прилежит к слепой кишке (начальной части ободочной кишки), похожая на червяка. (Анатомическое название, «аппендикс», означает: «придаток, похожий на червяка»).
Что такое аппендицит?
Аппендицит – это воспаление червеобразного отростка. Считают, что аппендицит начинается, когда отверстие между червеобразным отростком и слепой кишкой закупоривается. Закупорка может происходить из-за наслоений густой слизи внутри аппендикса или из-за каловых масс, которые попадают в червеобразный отросток из слепой кишки. Слизь или каловые массы затвердевают, становятся плотными, как камень, и закупоривают отверстие. Такие камни называются копролитами (буквально – «камни из кала»). В других случаях лимфоидная ткань в червеобразном отростке может распухнуть и закупорить червеобразный отросток. Организм реагирует на такое внедрение развитием атаки на бактерии, атака называется воспалением. Другая теория причин аппендицита – изначальный разрыв червеобразного отростка с последующим распространением бактерий за пределы червеобразного отростка. Причина такого разрыва неясна, но она может быть связана с изменениями, которые происходят в лимфоидной ткани, выстилающей стенку червеобразного отростка.
Если воспаление и инфекция распространяются в толще стенки червеобразного отростка, он может разорваться. После разрыва инфекция может распространиться по брюшной полости; тем не менее, обычно процесс ограничен небольшим пространством, окружающим червеобразный отросток (формируя так называемый «периаппендикулярный абсцесс»).
Иногда организм успешно «лечит» аппендицит без хирургического вмешательства, если инфекция и сопровождающее её воспаление не распространяются по брюшной полости. Воспаление, боль и прочие симптомы могут исчезнуть. Такая ситуация возникает у некоторых пожилых пациентов, а также при лечении антибиотиками. Поэтому пациенты могут обратиться к врачу спустя продолжительный период времени после приступа аппендицита с припухлостью или инфильтратом в правой нижней области живота.
Каковы осложнения аппендицита?
Наиболее частое осложнение аппендицита – прободение. Прободение червеобразного отростка может привести в периаппендикулярному абсцессу (скоплению инфицированного гноя) или разлитому перитониту (инфицирование всей брюшной полости). Основная причина прободения червеобразного отростка – промедление с постановкой диагноза и лечением.
Более редкое осложнение – кишечная непроходимость. Непроходимость возникает, когда воспаление вокруг червеобразного отростка вызывает прекращение работы мышц кишечника, и это не позволяет пищи проходить по кишечнику. Если часть кишки над местом, где нарушена проходимость, начинает заполняться жидкостью и газом, живот раздувается и могут возникнуть тошнота и рвота.
Опасное осложнение аппендицита – сепсис (заражение крови), состояние, при котором бактерии попадают в кровь и переносятся к другим частям организма. Это очень серьёзное, угрожающее жизни осложнение. К счастью, оно развивается не так часто.
Каковы симптомы аппендицита?
Основной симптом аппендицита – боль в животе. Сперва боль отмечается по всему животу, особенно в его верхней части, пациент не может четко указать пальцем, где у его болит. На медицинском языке такая боль называется нечетко локализованной, она не сосредоточена в одной точке. (Нечетко локализованная боль – обычное явление всякий раз, когда проблема находится в тонкой или ободочной кишке, в том числе, и в червеобразном отростке.) Указать точное место боли так трудно, что когда пациента просят указать пальцем на место, где болит, большинство людей показывают локализацию боли круговым движением руки вокруг середины живота.
Затем, когда воспаление червеобразного отростка нарастает, оно распространяется сквозь стенку червеобразного отростка к его наружной оболочке, а затем по выстилке живота, тонкой плёнке, которая называется брюшиной. Когда воспаляется брюшина, боль меняется и может быть чётко определена на одном небольшом участке. Если червеобразный отросток разрывается, инфекция распространяется по брюшной полости, боль снова становится распространённой, так как внутренняя выстилка живота становится воспалённой.
Также при аппендиците могут быть тошнота и рвота, которые могут быть обусловлены непроходимостью кишечника. Кроме это, обычным симптомом аппендицита бывает повышение температуры, как реакция организма в ответ на воспаление. С другой стороны, отсутствие температуры не исключает аппендицита, так как в принципе это заболевание может протекать без температуры.
Как проводят диагностику аппендицита?
Диагностика начинается с тщательного опроса и осмотра. У пациентов часто высокая температура и обычно бывает болезненность (от терпимой до очень сильной) справа в низу живота, когда врач там надавливает. Если воспаление дошло до брюшины, нередко есть «рикошетная» болезненность. Это означает, что когда врач надавливает на живот и затем быстро убирает руку, боль становится внезапно, но ненадолго, сильнее.
Подсчёт белых клеток крови
При наличии инфекции, количество белых кровяных клеток в анализе крови становится увеличенным. На ранней стадии аппендицита, до того как инфекция разовьётся, оно может быть нормальным, но чаще наблюдают по крайней мере небольшой подъём количества белых клеток крови достаточно рано. К сожалению, аппендицит – это не единственное состояние, которое вызывает увеличение количества белых кровяных клеток. Почти любая инфекция или воспаление может приводить к увеличению количества белых клеток крови. Поэтому только лишь повышение количества белых кровяных клеток не может рассматриваться как прямое доказательство аппендицита.
Микроскопия мочи
Микроскопия мочи – это исследование мочи под микроскопом, которое позволяет обнаружить красные кровяные клетки, белые кровяные клетки и бактерии в моче. Анализ мочи обычно изменён, если в почках или мочевом пузыре есть воспаление или камни, которые иногда можно перепутать с аппендицитом. Поэтому изменения в моче указывают на патологический процесс в почках или мочевом пузыре, тогда как нормальные результаты микроскопии мочи более характерны для аппендицита.
Рентгеновское исследование брюшной полости
Рентгеновское исследование брюшной полости может выявить копролит (затвердевший и кальцифицированный кусочек фекалий размером с горошину, закупоривающий выход из червеобразного отростка), который может быть причиной аппендицита. Это более характерно для детей.
Ультразвуковое исследование
Ультразвуковое исследование – безболезненная процедура, при которой используют звуковые волны для того, чтобы увидеть органы внутри тела. Ультразвуковое исследование может выявить увеличенный червеобразный отросток или абсцесс. Однако при аппендиците червеобразный отросток виден только у 50% пациентов. Поэтому невозможность увидеть червеобразный отросток при ультразвуковом исследовании не исключает аппендицита. Ультразвук также помогает исключить наличие патологических изменений яичников, фаллопиевых труб и матки, которые могут симулировать аппендицит.
Компьютерная томография
У небеременных пациентов компьютерная томография области червеобразного отростка производится с целью диагностики аппендицита или периаппендикулярного абсцесса, а также для исключения других заболеваний внутри брюшной полости и таза, которые по симптомам похожи на аппендицит.
Лапароскопия
Лапароскопия – хирургическая процедура, при которой тонкая оптико-волоконная трубка с камерой вводится в брюшную полость через маленькое отверстие в стенке живота. Лапароскопия позволяет увидеть червеобразный отросток и другие органы брюшной полости и таза. Если обнаружен аппендицит, можно сразу удалить червеобразный отросток.
Нет ни одного исследования, за исключением лапароскопии, с помощью которого можно диагностировать аппендицит наверняка. Поэтому при подозрении на аппендицит тактика действий может быть следующей: период наблюдения, исследования (см. выше) или хирургическая операция.
Почему иногда трудно распознать аппендицит?
Иногда трудно диагностировать аппендицит. Положение червеобразного отростка в брюшной полости может быть разным. Чаще всего червеобразный отросток расположен в правой нижней области живота, но червеобразный отросток, как и другие части кишечника, имеет брыжейку. Брыжейка – это похожая на лист плёнка, которая прикрепляет червеобразный отросток к другим структурам внутри брюшной полости. Если брыжейка длинная, червеобразный отросток может сдвигаться. К тому же червеобразный отросток может быть длиннее, чем обычно. Сочетание длинной брыжейки и длинного червеобразного отростка позволяет червеобразному отростку спускаться в полость таза (и располагаться между органами таза у женщин). Червеобразный отросток может располагаться позади ободочной кишки (позадиободочный червеобразный отросток). В обоих случаях симптомы при воспалении червеобразного отростка могут быть более похожими на те, что возникают при воспалении других органов, например при воспалении тазовых органов у женщин. Диагностировать аппендицит бывает сложно, если другие воспалительные процессы дают такие же симптомы, как при аппендиците. Поэтому обычно пациента наблюдают некоторое время, чтобы узнать, разрешится ли состояние самостоятельно или появятся признаки, более характерные для аппендицита или, возможно, для другого заболевания.
Какие заболевания могут давать симптомы, похожие на симптомы при аппендиците?
При лечении пациента с подозрением на аппендицит хирург не должен забывать и о других заболеваниях, которые имеют симптомы, похожие на симптомы при аппендиците. Среди таких заболеваний:
Дивертикулы Меккеля.
Дивертикул Меккеля – это небольшое выпячивание стенки кишки, которое обычно расположено в правой нижней области живота, рядом с червеобразным отростком. Дивертикул может воспалиться или даже перфорировать (прорваться). Если дивертикул воспалён или перфорирован, его удаляют хирургическим путём.
Воспалительные заболевания тазовых органов.
Правая фаллопиевая труба и яичник находятся рядом с червеобразным отростком. Женщины, живущие активной половой жизнью, могут заразиться инфекционными заболеваниями, которые поражают маточные трубы и яичники. Обычно достаточным оказывается лечение антибиотиками, и нет необходимости в удалении маточной трубы и яичника.
Воспалительные заболевания в верхней правой области живота.
Жидкость из верхней правой области живота могут перетечь в нижнюю часть брюшной полости, где она симулирует воспаление и аппендицит. Жидкость может вытечь из прободной язвы двенадцатиперстной кишки, мочевого пузыря или абсцесса печени.
Правосторонний дивертикулит.
Хотя большинство дивертикулов расположено в левой части ободочной кишки, иногда они встречаются и справа. Если правосторонний дивертикул разрывается, развивается воспаление, по симптомам похожее на воспаление при аппендиците.
Заболевания почек.
Правая почка расположена настолько близко к червеобразному отростку, что воспалительный процесс, например абсцесс, может тоже давать симптомы, как при аппендиците.
Как лечат аппендицит?
Если поставлен диагноз «аппендицит», чаще всего проводят удаление червеобразного отростка (аппендэктомию). Антибиотики начинают давать до хирургического вмешательства, как только поставлен диагноз.
У некоторых пациентов воспаление и развитие инфекции при аппендиците остаются слабыми и не распространяются по брюшной полости. Организм человека способен не только содержать в себе воспаление, но и самостоятельно избавляться от него. Такие пациенты чувствуют себя относительно хорошо и состояние их улучшается спустя несколько дней наблюдения. Такой аппендицит можно лечить только антибиотиками. Через некоторое время червеобразный отросток можно удалить (или не удалять). Трудность состоит в том, чтобы отличить такой аппендицит от склонного к осложнениям.
Иногда больной не обращается к врачу столь долго, что к моменту обращения аппендицит с перфорацией червеобразного отростка существует уже много дней или даже недель. В таком случае обычно есть уже сформировавшийся абсцесс, а перфорация в червеобразном отростке закрыта. Если абсцесс маленький, сначала можно проводить терапию антибиотиками; тем не менее, чаще всего абсцесс требуется дренировать. Дренаж обычно ставится с помощью ультразвукового исследования или компьютерной томографии, с помощью которых можно точно определить локализацию абсцесса. Червеобразный отросток удаляют спустя несколько недель или месяцев после того, как устранён абсцесс. Это называется отсроченной аппендэктомией и производится для предотвращения рецидива приступа аппендицита.
Как проводится удаление червеобразного отростка?
В настоящее время для удаления червеобразного отростка используют две методики: традиционная операция, выполняемая через разрез, и эндоскопическая операция, которая делается через проколы под контролем телевизора.
При аппендэктомии, выполняемой через разрез, через кожу и слои стенки живота над областью расположения червеобразного отростка делают разрез длиной 8-10 см. Хирург осматривает червеобразный отросток, обычно расположенный в правой нижней области живота. После осмотра области вокруг червеобразного отростка, чтобы убедиться в отсутствии других заболеваний в этой области, червеобразный отросток удаляют. Брыжейку червеобразного отростка и сам отросток перерезают, и таким образом освобождают его от связи с кишкой; отверстие в кишке зашивают. Если есть абсцесс, он может быть осушен с помощью дренажей (резиновых трубок), которые идут от абсцесса выводятся через разрез наружу. Затем разрез зашивают.
Новый способ удаления червеобразного отростка включает использование лапароскопа. Лапароскоп – это тоненькая оптическая система, соединённая с видеокамерой, которая позволяет хирургу заглянуть внутрь живота через маленькое отверстие-прокол (вместо большого разреза). Если обнаруживают аппендицит, червеобразный отросток удаляют с помощью специальных инструментов, которые вводят в брюшную полость, как и лапароскоп, через небольшие отверстия. Преимущества использования лапароскопии: уменьшение послеоперационной боли (так как боль, в основном, возникает из-за разрезов) и более быстрое выздоровление, а также великолепный косметический эффект. Ещё одно преимущество лапароскопии – она позволяет хирургу заглянуть в брюшную полость и поставить точный диагноз в случаях, когда диагноз «аппендицит» ставится под сомнение. Например, лапароскопию успешно применяют при диагностике и лечении разрыва кисты яичника у женщин (симптомы могут напоминать таковые при аппендиците).
Если червеобразный отросток не был разорван (перфорирован), пациента выписывают из больницы на следующий день. Пациенты с перфорированным червеобразным отростком чувствуют себя хуже, чем пациенты без разрыва. Они находятся в больнице дольше (4-7 дней), особенно если развился перитонит. В больнице проводят внутривенное введение антибиотиков для того, чтобы бороться с инфекцией и помогать устранению абсцессов.
Иногда хирург может увидеть неизменённый червеобразный отросток и не найти причин для жалоб пациента. В таком случае хирург может удалить червеобразный отросток. Причина удаления такая: лучше удалить неизменённый червеобразный отросток, чем пропустить и не вылечить возможно начинающийся аппендицит.
Каковы осложнения аппендэктомии?
Самое частое осложнение аппендицита – инфекция операционной раны. Такие осложнения могут быть как тяжёлыми, так и лёгкими, от красноты и болезненности, которые лечат только антибиотиками, до тяжёлых поражений, которые лечат как антибиотиками, так и хирургически. Иногда воспаление и инфекция при аппендиците такие сильные, что хирург не зашивает разрез до конца, так как разрез, сделанный хирургом, уже загрязнен. Разрез зашивают лишь через несколько дней после того, как инфекция подавлена антибиотиками и уже нет опасности развития её в разрезе.
Ещё одно осложнение аппендэктомии – абсцесс, скопление гноя в области червеобразного отростка. Хотя гной удаляется из абсцесса хирургическим путём, есть и другие методы его лечения (см. выше).
Каковы отдалённые последствия удаления червеобразного отростка?
До сих пор не ясно, выполняет ли червеобразный отросток какую-либо важную функцию. Как правило, после удаления червеобразного отростка никаких проблем со здоровьем не возникает.
Наиболее частое последствие операции – возможное развитие спаечного процесса К счастью, после лапароскопической операции спаечный процесс развивается гораздо реже.
Куда обратиться с этой проблемой?
г.Павлодар ул.Естая 85 Хирургическая клиника «Эндовидеохирургия» . Доктор Березуцкий Леонид Анатольевич тел. 64-01-17 , моб. 8-701-349-54-30 , 8-777-625-69-26.
источник
 Катаральный аппендицит. Продолжается в течение первых 6 часов после того как появились симптомы. Воспаление развивается только в слизистой оболочке червеобразного отростка. Она отекает.
Катаральный аппендицит. Продолжается в течение первых 6 часов после того как появились симптомы. Воспаление развивается только в слизистой оболочке червеобразного отростка. Она отекает. 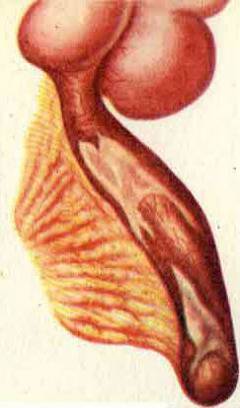 Флегмонозный аппендицит. Воспаление захватывает всю толщу стенки червеобразного отростка. Флегмонозный аппендицит развивается в течение 6 – 24 часов с момента возникновения симптомов. Весь аппендикс становится отечным, в его просвете появляется гной.
Флегмонозный аппендицит. Воспаление захватывает всю толщу стенки червеобразного отростка. Флегмонозный аппендицит развивается в течение 6 – 24 часов с момента возникновения симптомов. Весь аппендикс становится отечным, в его просвете появляется гной. 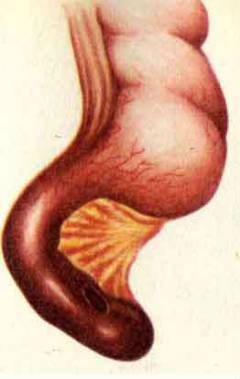 Перфоративный аппендицит. Стенка червеобразного отростка разрушается, в ней появляется отверстие. Содержимое попадает в брюшную полость. Развивается ее воспаление – перитонит. Это состояние опасно для жизни. При перфоративном аппендиците больного не всегда удается спасти во время операции.
Перфоративный аппендицит. Стенка червеобразного отростка разрушается, в ней появляется отверстие. Содержимое попадает в брюшную полость. Развивается ее воспаление – перитонит. Это состояние опасно для жизни. При перфоративном аппендиците больного не всегда удается спасти во время операции.