Если при беременности обнаруживается боль в животе на фоне повышенной температуры, которая усиливается при пальпации или хождении, может подозреваться острый аппендицит. Это не самая благоприятная ситуация на любом этапе гестации, так как необходима операция по его удалению, требующая наркоза, который в этой ситуации — всегда риск. Кроме того, необходима специфическая реабилитация будущей матери после оперативного вмешательства, а если скоро роды — решение о том, каким образом они будут вестись, исходя из срока операции.
При наличии жалоб на боль в животе, врач подробно изучает их характер, расспрашивая будущую маму. При переходе воспаления с червеобразного отростка на область брюшины боль может иметь «рикошетный» характер, распространяясь в разные отделы живота. Определяют аппендицит при пальпации живота, надавливая на определенные точки и убирая руку, оценивая динамику боли. Кроме того, помощь в диагностике аппендицита оказывает анализ крови. В нем обнаруживаются воспалительные изменения (лейкоцитоз), но на первых порах, пока аппендицит еще находится на начальной стадии развития, изменения могут не быть резко выраженными.
Можно также провести УЗИ брюшной полости, обнаружив зону воспаленного аппендикса или сформировавшийся абсцесс, но не всегда из-за размера матки возможно обнаружение пораженной области.
Иногда выявить аппендицит помогает только лапароскопия, которую назначают в крайних случаях. Это хирургическая операция, проводящаяся под наркозом. Через небольшие проколы в брюшную полость вводят тонкие трубки с камерой и подсветкой, что позволяет осмотреть изнутри брюшную полость, обнаружить аппендицит практически в 100% случаев.
Если проводится лапароскопия для диагностики, одновременно с постановкой диагноза рекомендовано и удаление воспаленного отростка, если это технически возможно. Лапароскопия проводится обычно под общим наркозом, либо применяют эпидуральную анестезию.
Единственный способ лечения аппендицита — это оперативное удаление, и беременность — не исключение из правил. До и после вмешательства будет назначаться терапия антибиотиками, что снизит риск осложнений и послеоперационных патологий. Если срок и состояние женщины позволяют, прибегают к лапароскопическому удалению воспаленного аппендикса, это более легкое вмешательство, которое грозит меньшим количеством осложнений, что особенно важно в поздние сроки беременности, когда скоро роды.
Если позволяет оснащение клиники и состояние женщины, лапароскопия при удалении аппендицита предпочтительная еще и потому, что при ней есть возможности заменить общий наркоз на эпидуральное обезболивание. Это резко снижает побочные эффекты и риск возможных осложнений, вреда плоду.
Если же беременность осложненная, отросток расположен неудачно или клиника не обладает возможностями проведения лапароскопического вмешательства, показана классическая операция и общий наркоз. В зависимости от срока гестации разрез проводят в разных местах, предварительно проводя максимально точное определение положения аппендикса.
После общего наркоза важно следить за общим состоянием женщины и плодом, возможны как немедленные, так и отсроченные последствия наркоза и операции.
Сложна не только сама операция, но и реабилитация будущей матери в послеоперационном периоде. Важно, чтобы у хирурга был опыт работы с женщинами в положении, а также приглашался для консультации акушер-гинеколог. Все методы реабилитации проводят с учетом роста живота и срока гестации, сразу после вмешательства на живот прикладывается холодный компресс и груз, но при этом важно не провоцировать осложнений беременности.
Период реабилитации строится индивидуально с расширением режима и подбором средств, нормализующих пищеварительные функции. Показан прием антибиотиков, подобранных индивидуально с учетом срока и влияния на плод. Для профилактики преждевременных родов или прерывания беременности, реабилитация проводится на длительном постельном режиме, до полного заживления швов, применяются препараты седативного ряда и спазмолитики, препараты магния и электрофорез с витаминами группы В.
После выписки из стационара женщина находится на учете с повышенным риском преждевременных родов. Ей проводится комплекс мероприятий, чтобы женщина доходила до положенного срока. В отношении плода избирается тактика, аналогичная пережившим внутриутробное инфицирование, состояние ребенка контролируется особым протоколом. Женщине показаны частые КТГ и УЗИ, допплерометрическое исследование, а также оценка гормонального фона. Если выявляются признаки гипоксии плода, показана госпитализация.
Если после операции начинаются роды, и происходит это ранее 4-х суток после вмешательства, необходимо особое наблюдение за роженицей. Накладывают тугую бинтовую повязку на живот для предотвращения прорезывания швов в области раны. Женщине показано обязательное обезболивание (эпидуральная анестезия). Проводятся мероприятия по профилактике гипоксии плода в родах, а на потугах проводится эпизиотомия, чтобы снизить внутрибрюшное давление, опасное для наложенных швов.
После родов восстановление идет как обычно, хотя могут быть показаны антибиотики для профилактики инфицирования брюшной полости и гениталий. Выписку из родильного дома согласуют с хирургами, если швы состоятельны и область раны не вызывает опасения.
Если роды проходят через значительное время, отношение к роженице, перенесшей во время беременности операцию по удалению аппендицита, будет особым. У них вероятно развитие спаечного процесса в области шва, что осложняет течение родов. Кроме того, выше риски аномалий родовой деятельности и кровотечений.
источник
Будущим мамам проводят операции только в крайних случаях, когда другие методы терапии применять неэффективно. Одна из патологий, которая требует незамедлительного хирургического вмешательства – аппендицит при беременности.
Как проявляется заболевание, как вести себя после операции, и через сколько можно беременеть после удаления аппендикса – обо всем этом мы и поговорим с вами сегодня.
Беременность часто провоцирует воспаление аппендикса, проблема возникает примерно у 4% будущих мам.
Одна из причин развития болезни – сужение просвета между слепой кишкой и аппендиксом из-за растущей матки, что приводит к нарушению кровообращения в червеобразном отростке, отеку тканей, возникновению воспалительного процесса.
У будущих мам увеличивается уровень прогестерона, что приводи к расслаблению мышц органов пищеварительной системы, возникают запоры.
Частые проблемы со стулом могут спровоцировать воспаление аппендикса, иногда каловые камни проникают непосредственно в червеобразный отросток, что приводит к его закупорке.
Проявления острого аппендицита у беременных зависят от стадии развития заболевания.
Аппендицит при беременности – симптомы:
- Начальная катаральная стадия – длится 6-12 часов. Аппендикс воспаляется, появляется боль в области пупка, тошнота и рвота, расстройство стула, незначительно повышается температура.
- Флегмонозная стадия – длится 12-24 часа. Ткани отростка разрушаются, развивается выраженный гнойный процесс, боль перемещается в правую нижнюю часть живота, или в район печени, в зависимости от срока и размера живота, иногда отдает в ногу или в поясницу, температурные показатели продолжают увеличиваться.
- Гангренозная – длится 1-2 дня. Практически все неприятные ощущения на время исчезают, беспокоит только боль в животе при кашле. Но такое улучшение обманчивое, через некоторое время аппендикс разрывается, боль охватывает весь живот, температура очень высокая, беспокоят частые приступы тошноты, слабость, одышка, учащенный пульс, живот становится твердым, возможна потеря сознания.
Воспаление аппендикса – довольно непредсказуемая болезнь, боль может быть сильной и постоянной, или кратковременной, тянущей, температурные показатели повышаются до отметки 38 и более градусов.
В некоторых случаях значения остаются на уровне 37,3-37,7 градуса.
Если отросток сдвинут маткой к мочевому пузырю, то беспокоят частые позывы к мочеиспусканию, боль в промежности.
Признаки аппендицита у женщины при беременности во многом схожи с гинекологическими патологиями, но при воспалении аппендикса тошнота и рвота беспокоят практически всегда, а при заболеваниях органов малого таза – практически никогда.
Есть ряд простых диагностических мероприятий, которые помогут вам определить, что неприятные ощущения вызваны именно воспалением аппендикса. Боль усиливается в положении на правом боку, при повороте с левого бок на правый, при попытке подтянуть правую ногу к животу.
Диагностика аппендицита у беременных несколько затруднена – рентген делать нельзя, УЗИ не всегда информативно, поскольку матка сдвигает отросток вниз, его просто не видно.
Поэтому единственными методами исследования остаются осмотр хирурга, общий анализ крови и мочи.
Удаление аппендицита при беременности – единственный метод лечения. Операцию проводят 2 способами:
- лапаротомическая аппендэктомия – над аппендиксом делают разрез длиной не более 10 см, такой метод применяют при запущенном воспалительном процессе, подозрении на перитонит;
- лапароскопия – безопасный метод хирургического вмешательства, отросток удаляют через 3 небольших прокола, все движения врач контролирует при помощи миниатюрной камеры.
Любую операцию проводят под общим наркозом, если ваше интересное положение еще не очень заметно, обязательно сообщите врачу о беременности, чтобы он смог подобрать безопасный препарат для анестезии.
Если аппендэктомию делают после 37 недели, одновременно могут провести кесарево сечение.
После удаления аппендикса показан постельный режим, вставать можно через 2-5 дней, в зависимости от вида оперативного вмешательства. Ежедневно будущую маму осматривает хирург и гинеколог. Через неделю снимают швы, проводят полное обследование плода.
Первые 1-2 дня после операции вам можно есть только жидкие каши на воде, овощное или фруктовое пюре, нежирный куриный бульон, кисломолочные продукты.
Постепенно рацион становится более разнообразным, в меню можно включить суп-пюре, паровой омлет и диетические котлеты, фрукты в свежем натуральном виде можно кушать на 4-5 день.
Ограничения в питании убирают только через 3 месяца после хирургического вмешательства.
В больнице обязательно проводят медикаментозное лечение – токолитики для предотвращения преждевременных родов, иммуномодуляторы и витамины, антибиотики для устранения воспалительного процесса, снижения риска присоединения вторичных инфекций.
После выписки вы будете находиться на особом учете у гинеколога, поскольку каждая будущая мама после операции попадает в группу риска по преждевременным родам
При своевременном удалении аппендикса осложнения у мамы и малыша возникают крайне редко. Но если вы будете долго игнорировать неприятные симптомы, то тяжелых последствий вам не избежать.
- из-за постоянной боли и сильного воспалительного процесса развивается гипоксия, малыш страдает от нехватки кислорода, увеличивается риск возникновения патологий развития;
- отслойка плаценты может обернуться выкидышем или преждевременными родами;
- если вовремя не удалить аппендикс, он лопается, развивается перитонит, вероятность гибели плода в таких ситуациях приближается к 90%.
Без своевременной терапии у будущей мамы развивается непроходимость кишечника, воспалительный процесс переходит на соседние органы, что чревато обильными кровотечениями и сепсисом. Запущенный перитонит приводит к гибели мамы и малыша.
Поэтому при появлении неприятных симптомов не принимайте обезболивающие средства, не прибегайте к народным методам, ни в коем случае не прикладывайте горячую грелку к воспаленной области, во время приступа ничего не ешьте и не пейте. Единственное разумное решение – вызвать скорую помощь.
Если роды начинаются до полного заживления швов, то весь процесс проходит под особым контролем акушеров, хирурга и неонатолога. Швы фиксируют бинтом, делают полное обезболивание.
На протяжении родов постоянно проводят профилактику внутриутробной гипоксии плода, обязательно делают рассечение промежности, чтобы сократить время прохождения малыша по родовым путям, поскольку при сильных и длительных потугах швы после аппендицита могут разойтись.
Если вы перенесли операцию по удалению аппендикса на ранних сроках, вероятность возникновение чрезвычайных ситуаций во время родов минимальная, но процесс все равно будут контролировать несколько дополнительных специалистов.
Операция по удалению аппендикса никак не влияет на способность к зачатию, забеременеть вы можете уже при первой овуляции, но торопиться не стоит.
После лапароскопии беременеть можно через 2-3 месяца после операции, этого времени достаточно, чтобы организм успел восстановиться.
Процесс восстановления после полостной операции более длительный, не менее полугода, поскольку полноценный рубец формируется за 6 месяцев. Если вы забеременеете раньше, то шов может разорваться, поскольку живот будет стремительно расти.
Аппендикс часто воспаляется у будущих мам, и справиться с этой проблемой можно только оперативным путем. Если вы вовремя обратитесь к врачу, то все будет в порядке с вами и малышом.
Расскажите в комментариях, удаляли ли вам аппендицит во время беременности, как быстро восстановились после операции, не было ли осложнений.
И не забудьте поделиться статьей с подругами в социальных сетях, чтобы каждая будущая мама знала, что аппендицит при беременности – это неопасное заболевание, главное, вовремя его распознать и обратиться к врачу.
источник
Боли в животе будущие мамы обычно связывают с беременностью. В большинстве случаев это верно. Именно поэтому во время беременности можно пропустить симптомы аппендицита. Чтобы этого не произошло, нужно знать о том, как проявляется это коварное заболевание.
Аппендицит, или воспаление червеобразного отростка, — одно из самых распространенных заболеваний органов брюшной полости. Среди женщин, больных аппендицитом, встречается до 3-3,5% беременных. Заболеваемость острым аппендицитом у беременных несколько выше, чем у остальных женщин.
Точные причины развития аппендицита до конца не известны. Существуют несколько версий. По одной из них считают, что развитие аппендицита напрямую связано с закупоркой просвета между слепой кишкой и червеобразным отростком. Закупорка может возникать вследствие формирования мелких каловых камней — копролитов, которые закрывают просвет, тем самым нарушая кровоснабжение в отростке, что приводит к его отеку и воспалительным проявлениям.
Беременность может являться предрасполагающим фактором для развития аппендицита. Это объясняется ростом и увеличением матки, которая, занимая в малом тазу все больше места, сдавливает червеобразный отросток, нарушая его кровоснабжение, что приводит к развитию воспаления.
Различают простую (т.е. катаральную) и деструктивные (флегмонозную, гангренозную и перфоративную) формы аппендицита. Все они являются стадиями развития единого процесса, и для их возникновения при прогрессирующем течении заболевания необходимо определенное время: для катарального аппендицита (когда в процесс воспаления вовлечена лишь слизистая оболочка отростка) — 6-12 часов, для флегмонозного (изменения прослеживаются на слизистом, подслизистом и частично на мышечном слое) — 12-24 часа, для гангренозного (когда отмечается отмирание всех слоев стенки червеобразного отростка) — 24-48 часов: позднее может наступить и перфорация отростка, при которой содержимое кишечника попадает в брюшную полость.
Проявления аппендицита во многом зависят от патологических изменений в отростке, а также от его расположения в брюшной полости. До тех пор, пока воспалительный процесс ограничивается самим отростком, не переходя на брюшину — слой соединительной ткани, покрывающей стенки и органы брюшной полости, — проявления заболевания не зависят от расположения в брюшной полости относительно других органов и выражаются болями в верхней трети живота, которые постепенно смещаются вниз, в правую половину живота. При этом могут появиться тошнота, рвота. Боли в животе могут быть незначительными и возникать не только в правой подвздошной области, но и в других отделах живота. Зачастую болезненность при осмотре выявляется не сразу и определяется значительно выше матки, нередко наибольшая болезненность определяется в правой поясничной области. Характерно усиление боли в положении лежа на правом боку, вследствие давления беременной матки на воспаленный очаг.
При дальнейшем развитии воспалительного процесса появляется болезненность в правой подвздошной области — в нижних отделах живота или выше, вплоть до подреберья, в зависимости от степени смещения отростка маткой, то есть от срока беременности. Симптомы раздражения брюшины (болезненность при резком отстранении руки, надавливающей на переднюю брюшную стенку) отсутствуют у беременных или слабо выражены из-за растяжения брюшной стенки. У беременных все симптомы могут быть невыраженными и появляться поздно.
Среди других особенностей аппендицита можно выделить атипичное расположение отростка. Так, при «высоком» расположении отростка (под печенью) могут появиться симптомы гастрита с болями в верхней части живота, тошнотой, рвотой. При «низком» расположении (в тазу), особенно если отросток граничит с мочевым пузырем, может наблюдаться картина цистита — воспаления мочевого пузыря, с болями, отдающими в ногу, промежность, с учащенным мочеиспусканием малыми порциями.
Развитие аппендицита у беременных влияет и на плод, особенно если аппендицит развился во втором триместре беременности. Наиболее частым осложнением беременности является угроза ее прерывания. Среди других осложнений выделяют послеоперационные инфекционные процессы, кишечную непроходимость. В редких случаях встречается преждевременная отслойка нормально расположенной плаценты, когда плацента отслаивается от стенки матки на более или менее протяженном участке. В данной ситуации прогноз зависит от степени отслойки — при небольшой отслойке и своевременно начатом лечении беременность удается сохранить. Хориоамнионит (воспаление плодных оболочек) и внутриутробное инфицирование плода требуют проведения антибактериальной терапии.
Вероятность осложнений особенно высока в течение первой недели после операции. В связи с этим всем пациенткам после аппендэктомии назначают препараты, расслабляющие мускулатуру матки. Для профилактики инфекционных осложнений после аппендэктомии у беременных всем пациенткам назначают антибиотики.
Диагностика начинается с тщательного опроса и осмотра. У пациентов часто повышается температура и возникает болезненность (от терпимой до очень сильной) справа внизу живота, при ходьбе или пальпации (а нередко — и в покое). Если воспаление дошло до брюшины, нередко наблюдается «рикошетная» болезненность. Это означает, что, когда врач надавливает на живот и затем быстро убирает руку, боль ненадолго усиливается.
При наличии инфекции количество белых кровяных клеток (лейкоцитов) в анализе крови увеличено. На ранней стадии аппендицита, до того как инфекция разовьется, оно может быть нормальным, но чаще наблюдают по крайней мере небольшое увеличение количества лейкоцитов. К сожалению, аппендицит — это не единственное состояние, которое вызывает увеличение количества белых кровяных клеток. Почти любая инфекция или воспаление может приводить к увеличению количества лейкоцитов. Поэтому только лишь повышение количества белых кровяных клеток не может рассматриваться как прямое доказательство аппендицита.
Микроскопия мочи. Это исследование мочи под микроскопом, которое позволяет обнаружить красные кровяные клетки, белые кровяные клетки и бактерии. Анализ мочи обычно изменен, если в почках или мочевом пузыре есть воспаление или камни, которые иногда можно перепутать с аппендицитом. Поэтому изменения в моче указывают на патологический процесс в почках или мочевом пузыре, тогда как нормальные результаты микроскопии мочи более характерны для аппендицита.
Ультразвуковое исследование. Это безболезненная процедура, при которой используют звуковые волны для того, чтобы увидеть внутренние органы. Ультразвуковое исследование может выявить увеличенный червеобразный отросток или абсцесс. Однако при аппендиците червеобразный отросток виден только у 50% пациентов. Поэтому невозможность увидеть червеобразный отросток при ультразвуковом исследовании не исключает аппендицита.
Лапароскопия. Это хирургическая процедура, при которой тонкая оптико-волоконная трубка с камерой вводится в брюшную полость через маленькое отверстие в стенке живота. Лапароскопия позволяет увидеть червеобразный отросток и другие органы брюшной полости и таза.
Если обнаружен аппендицит у беременной, можно сразу удалить червеобразный отросток. Операцию проводят на фоне общего обезболивания или эпидуральной анестезии — укола анестетика в пространство над твердой оболочкой спинного мозга, в результате которого обезболиваются область оперативного вмешательства и ноги.
Нет ни одного исследования, за исключением лапароскопии, с помощью которого можно диагностировать аппендицит наверняка. Поэтому при подозрении на аппендицит тактика действий может быть следующей. Сначала проводится наблюдение больного в стационаре. Если 2 часа наблюдений не вносят полной ясности, проводят диагностическую лапароскопию или хирургическую операцию, в зависимости от возможностей стационара.
При аппендиците возможно только хирургическое лечение — аппендэктомия. Антибиотики начинают давать до хирургического вмешательства, как только поставлен диагноз, с целью профилактики послеоперационных нагноительных осложнений.
В настоящее время для удаления червеобразного отростка используют две методики: традиционную операцию, выполняемую через разрез, и эндоскопическую операцию, которая делается через проколы под контролем телевизора.
При аппендэктомии, выполняемой через разрез, через кожу и слои стенки живота над областью расположения червеобразного отростка делают разрез длиной 8-10 см. Хирург осматривает червеобразный отросток. После осмотра области вокруг червеобразного отростка, чтобы убедиться в отсутствии других заболеваний в этой области, червеобразный отросток удаляют. Если есть абсцесс, он может быть осушен с помощью дренажей (резиновых трубок), которые идут от абсцесса и выводятся через разрез наружу. Затем разрез зашивают.
Новый способ удаления червеобразного отростка включает использование лапароскопа — это оптическая система, соединенная с видеокамерой, которая позволяет хирургу заглянуть внутрь живота через маленькое отверстие-прокол (вместо большого разреза). Если обнаруживают аппендицит, червеобразный отросток удаляют с помощью специальных инструментов, которые вводят в брюшную полость, как и лапароскоп, через небольшие отверстия. Преимущества использования лапароскопии аппендицита: уменьшение послеоперационной боли (так как боль, в основном, возникает из-за разрезов) и более быстрое выздоровление, а также великолепный косметический эффект. Еще одно преимущество лапароскопии — она позволяет хирургу заглянуть в брюшную полость и поставить точный диагноз в случаях, когда диагноз «аппендицит» ставится под сомнение. Лапароскопический метод удаления аппендикса является оптимальным методом хирургического лечения, особенно для беременных.
Ведение беременных в послеоперационном периоде, профилактика и терапия осложнений острого аппендицита проводятся по принятым в хирургии правилам с учетом ряда особенностей. После операции не накладывают груз и лед на живот (это может спровоцировать осложнения беременности), соблюдают осторожность в расширении режима, в выборе средств, направленных на улучшение работы кишечника. Используется физиотерапия, которая помогает не только улучшить работу кишечника, но и способствует сохранению беременности. Используют антибиотики, не способные навредить плоду. Профилактика преждевременного прерывания беременности после операции состоит в более долгом сохранении постельного режима и в применении соответствующего лечения: успокаивающих препаратов, при ощутимых сокращениях матки — свечей с папаверином или магния сульфата, эндоназального электрофореза витамина В1.
После выписки из стационара таких беременных включают в группу риска по угрозе досрочного прерывания беременности, которое может наступить и в отдаленные после операции сроки, поэтому проводят профилактические мероприятия, направленные на сохранение беременности.
Плод у этих женщин рассматривают как перенесший внутриматочную инфекцию и принимают необходимые меры слежения за его развитием, состоянием плода и плаценты — (УЗИ, гормональное исследование, допплерометрию). При проявлениях фетоплацентарной недостаточности (когда плод недополучает кислород и питательные вещества) женщину госпитализируют и проводят соответствующую терапию.
Ведение родов, наступивших в раннем послеоперационном периоде (через 1-3 суток после операции), отличается бережностью. Применяют тугое бинтование живота (для предотвращения расхождения швов), полноценное обезболивание с широким использованием спазмолитиков. Во время родов постоянно проводят профилактику внутриматочной гипоксии (недостаток кислорода) плода. Период изгнания укорачивают рассечением промежности, потому что при потугах увеличивается внутрибрюшное давление с нагрузкой на переднюю брюшную стенку, что отрицательно влияет на послеоперационные швы.
Как бы далеко по времени не отстояли роды от хирургического вмешательства, их всегда ведут с достаточной настороженностью в связи со склонностью к осложнениям: аномалиям родовых сил, кровотечениям в последовом и раннем послеродовом периодах.
источник
Воспаление червеобразного отростка, или аппендицит, диагностируется, согласно медицинской статистике, у 3,5% беременных женщин. Иногда сам процесс вынашивания ребенка может спровоцировать приступ.
Беременные не всегда уделяют должное внимание болевым симптомам, связывая их со своим положением. Игнорирование приступа и позднее обращение за медицинской помощью грозит серьезными осложнениями.
Болевой синдром при данной патологии зависит от ее формы, которая определяет ее течение и проявление симптомов.
Болезнь развивается в зависимости от типа острого аппендицита, который в медицине подразделяется на катаральный и деструктивный. Эти формы различаются временем развития симптомов: при катаральной острые боли появляются в первые 12 часов после начала воспалительного процесса, а при деструктивной первые признаки могут проявиться и через двое суток.
Общие симптомы острого течения патологии у беременных женщин не отличаются от общих клинических, но проявляться они могут по-разному в зависимости от анатомического расположения отростка и индивидуальных особенностей каждой пациентки.
В общих случаях начало заболевания связано с появлением болевых ощущений в верхней части живота, которым часто предшествуют неприятные ощущения со стороны органов пищеварительной системы: желудочные расстройства, излишнее газообразование, вздутие живота.
Такие симптомы могут наблюдаться в течение суток после начала воспаления, после чего локализация боли перемещается в правую подвздошную область.
Характерными особенностями болевого синдрома при остром аппендиците считаются:
- Боль нарастает постепенно, если она появляется внезапно и резко, то это скорее является симптомом других заболеваний, например, прободной язвы желудка и двенадцатиперстной кишки, приступа холецистита или панкреатита.
- При остром приступе боль не имеет определенной локализации и носит индивидуальный характер. У одних пациентов она определяется в пупочной области, у других – в эпигастральной.
- После того, как болезненные ощущения переходят вниз, их характер меняется с периодического на постоянный, ощущения притупляются, при этом общее состояние пациента заметно ухудшается.
- При минимальной нагрузке, например, при кашле, дискомфорт заметно усиливается.
При беременности характер болей при остром течении заболевания отличается, поскольку увеличивающаяся в размере матка влияет на расположение внутренних органов, такие изменения появляются на втором и третьем триместре беременности. Локализация болевых ощущений смещается вверх, при этом симптомы становятся менее выраженными.
Специфика проявления признаков острого аппендицита у беременных заключается также в следующем:
- боль появляется неожиданно и имеет режущий характер, при этом она не прекращается даже на короткое время;
- через несколько часов после начала приступа локализация боли смещается в правую подвздошную область;
- неприятные ощущения усиливаются, если женщина ложится на правый бок и прижимает правое колено к животу;
- в положении лежа на левом боку неприятные ощущения несколько стихают.
Иногда при обострении патологии боль может на какое-то время уменьшаться, но это не является признаком стихания воспалительного процесса. Наоборот, это может быть свидетельством того, что гнойное содержимое очага воспаления разлилось в брюшную полость, что чревато самыми серьезными осложнениями в виде перитонита.
А здесь подробнее об отеках при беременности на поздних сроках.
Помимо определения локализации боли, врач обращает внимание на следующие особенности состояния пациентки:
Рвота – самый опасный симптом острого аппендицита, поскольку она является следствием разрыва воспаленного отростка и разлития гноя в брюшной полости. Ее наличие может свидетельствовать о развитии перитонита.
Также признаком начавшегося воспаления является повышение температуры до 38 — 39 градусов, озноб, слабость.
Статистика преобладания симптомов при аппендиците у беременных женщин
Одним из самых опасных осложнений острого аппендицита без оказания своевременной помощи может стать перитонит, то есть переход воспаления на брюшную полость. Патология может быть двух видов:
- ограниченный перитонит, который при адекватных лечебных мероприятиях не несет никакой угрозы для пациента;
- разлитой, то есть моментальное развитие воспалительного процесса в брюшной полости, которое при неблагоприятном стечении обстоятельств может привести к смерти пациента.
Перитонит
Серозный перитонит развивается в первые 12 — 20 часов после перехода воспалительного процесса в деструктивную стадию.
К другим опасным последствиям острого воспаления без необходимого лечения относятся:
- возникновение инфильтрата и развитие спаечного процесса;
- появление абсцесса, то есть значительного очага нагноения, которое может закончиться прорывом гнойного содержимого в брюшную полость или в другие внутренние органы;
- заражение крови (сепсис), причиной которого может стать перитонит или несоблюдение антисептических мер во время операции по удалению аппендицита.
При беременности симптомы острого аппендицита могут быть неочевидными, часто они сходны с признаками других патологий внутренних органов, поэтому врач должен очень внимательно осмотреть пациентку и собрать анамнез. Важно отличить данную патологию от, например, отслойки плаценты, преждевременно начавшейся родовой деятельности, гестоза.
Затрудняет диагностику то, что увеличенная матка и выросший живот усложняют осмотр. Кроме того, у беременных, особенно на больших сроках, отсутствует обычный для острого воспаления симптом напряжения мышц брюшной стенки.
При первичном осмотре пациентку нужно положить на жесткую кушетку и попросить ее указать на локализацию боли в разных положениях: на одном и другом боку, на спине. Далее проводится обследование при помощи пальпации, которая должна выполняться крайне осторожно.
Обязательным для достоверной диагностики острого аппендицита у беременных является проведение влагалищного и ректального исследования, а также обследование с использованием инструментальных методов.
Для обычных пациентов УЗИ является наиболее информативным методом диагностики, но в случае с беременным такая методика иногда не может дать визуальное представление о состоянии аппендикса, поскольку отросток может быть не виден на мониторе из-за увеличенной матки. В то же время УЗИ является наилучшим методом для дифференциации патологии от угрозы выкидыша или заболеваний органов мочеполовой системы.
Необходимо провести лабораторное исследование крови и мочи. О наличии воспалительного процесса свидетельствует повышенный уровень лейкоцитов, но при оценке результатов анализов необходимо учитывать, что у беременных этот показатель отличается от нормы. Также признаком острого аппендицита является учащенное сердцебиение и наличие симптомов интоксикации организма.
Единственным методом лечения данной патологии является резекция воспаленного отростка, которая может проводиться либо при помощи обычной хирургической операции, либо методом лапароскопии.
В ходе традиционной операции под местным наркозом делается разрез длиной примерно в 10 см над зоной расположения воспаленного отростка, через полученный доступ аппендикс удаляется. Далее накладываются швы, которые при отсутствии осложнений снимаются примерно через неделю в зависимости от индивидуальной способности тканей к регенерации.
Такой метод проведения операции по удалению аппендикса является стандартным и абсолютно безопасным, но после хирургического вмешательства на животе пациента остается шрам, который приносит женщине существенный дискомфорт косметологического характера.
Лапароскопия при беременности
Более современным и гораздо менее травматичным методом удаления аппендикса является операция, проводимая лапароскопическим способом при помощи оптических приборов. В случае беременности такая операция является оптимальной, поскольку выполняется через небольшой прокол передней брюшной стенки. Такое хирургическое вмешательство не оставляет заметных следов на коже, не связано с болевыми ощущениями и значительно сокращает период восстановления.
Единственным недостатком этого метода является недоступность, поскольку оборудованием для проведения таких хирургических операций оснащены далеко не все клиники.
О том, безопасно ли делать операцию во время беременности, смотрите в этом видео:
Реабилитационный период в случае беременности должен проходить в клинике под постоянным наблюдением специалистов, поскольку он связан с определенными особенностями.
Для предотвращения различных осложнений в послеоперационном периоде и профилактики возможного прерывания беременности назначаются препараты для расслабления маточной мускулатуры в целях минимизации риска начала схваток.
Кроме того, женщине необходимо принимать разрешенные в период вынашивания ребенка антибактериальные препараты для избегания инфекционного поражения внутренних органов.
Для облегчения дискомфорта во время восстановительного периода беременным показаны физиотерапевтические процедуры, в частности, диатермия в зоне солнечного сплетения и поясничной области. Такие мероприятия являются хорошим профилактическим средством для восстановления функций пищеварительной системы и профилактики преждевременных родов.
Из других немедикаментозных средств улучшить состояние организма беременной поможет иглоукалывание и другие методы рефлексотерапии.
Для профилактики сокращений матки назначаются витаминные комплексы, легкие успокоительные средства, а также строгий постельный режим. Если сокращений матки избежать не удалось, пациентке необходимо принимать спазмолитики, например, суппозитории с папаверином.
Одним из возможных осложнений операции по удалению аппендицита во время беременности является гипоксия плода и другие патологии, поэтому в случае наступления родов сразу после хирургического вмешательства врачи должны приложить все усилия для того, чтобы этот процесс прошел как можно в более короткие сроки.
Преждевременные роды могут начаться не сразу после хирургического вмешательства, поэтому после выписки из клиники женщина должна быть включена в группу риска. В консультации должны проводиться регулярные обследования состояния будущего ребенка, назначаться ультразвуковые исследования, а также анализ на определение состояния плаценты и кровеносной системы плода.
Если по результатам исследований выявляется риск внутриутробных нарушений у плода, женщину следует поместить в стационар и назначить курс лечения, направленный на улучшение состояния будущего ребенка. Обычно такой курс включает глюкозу, витамины, препараты для улучшения сердечной деятельности и профилактики ранних родов.
А здесь подробнее о том, опасна ли гематома в матке при беременности.
В большинстве случаев воспаление аппендицита не несет никакой угрозы ни матери, ни ребенку, особенно при обращении к специалистам при первых признаках патологии. Современные методы проведения хирургических операций позволяют удалить отросток безболезненно и без косметических дефектов, кроме того, такие операции существенно минимизируют риски прерывания беременности и не наносят вреда будущему ребенку.
Острый аппендицит развивается независимо от беременности. Но выявить его тем сложнее, чем больше срок вынашивания.
Следует помнить, что данные симптомы иногда путают с венерическими и воспалительными заболеваниями, аппендицитом, внематочной беременностью.
Нередко возникают и проблемы с самочувствием, например, болит пупок при беременности на ранних сроках. .serp-item__passage
Признаки и симптомы пиелонефрита при беременности схожи с циститом. Заболевание представляет серьезную угрозу матери и ребенку.
источник

Причина воспаления аппендикса в большинстве случаев одна: это острая реакция на обильное развитие кишечной микрофлоры в отростке. Так как он состоит из большого количества лимфатических узлов, при малейшем увеличении титра бактерий организм мгновенно реагирует на изменение микробиологических показателей воспалительным процессом.
В основном к воспалению приводит смешанное инфицирование сразу несколькими группами анаэробных бактерий (стрептококки, стафилококки, диплококки, кишечная палочка).
Причиной острого аппендицита у беременных также может служить и нарушение питания будущей матери. При избыточном употреблении пищи, богатой животным белком, в организме создаются идеальные условия для стремительного размножения вредных бактерий.
В связи с особым функционированием организма у женщин в положении симптомы заболевания несколько отличаются от стандартных показателей. Это связано со смещением самого отростка слепой кишки при растяжении стенки живота. Вследствие этого важно выделить характерные симптомы воспаления на общем фоне неблагоприятного самочувствия будущей матери. К ним прежде всего относятся:
- тошнота и рвота, которые умело маскируются за характерным положению женщины токсикозом;
- боли в области живота, локализованные в первом триместре в правой подвздошной области. На более поздних периодах они могут локализоваться гораздо выше аппендикса и даже приводить к неприятным ощущениям в пояснице или позвоночнике;
- одышка и заметное общее затруднение дыхания;
- сильное напряжение и вздутие живота, которое усиливается при простой пальпации;
- повышенная до 37–38 градусов общая температура тела пациентки;
- учащенное сердцебиение;
- густой беловатый налет на языке;
- нарушенное мочеиспускание (редкий симптом, но при его появлении женщине стоит обратить внимание на собственное самочувствие особенно скрупулезно).
При возникновении признаков аппендицита у женщины при беременности следующий важный для будущей матери вопрос — как это состояние отразится на ребенке. Утверждать, что заболевание не повлияет на малыша, не представляется возможным. Начиная со второго триместра воспалительный процесс в кишечнике может привести к потере плода, но больше всего угроза выкидыша реальна уже только с третьего триместра.
Бывают случаи, когда заболевание может спровоцировать страшнейшую патологию — отслойку плаценты. Во время этого процесса соединительная ткань, она же плацента, преждевременно отделяется от стенок матки, в результате чего происходит потеря естественного функционирования данного органа. 
Также при воспалении частей слепой кишки возможно инфицирование плодных оболочек детородных органов, вследствие чего ребенок инфицируется патогенной микрофлорой, что тянет за собой дополнительную нагрузку антибактериальных препаратов. Это явление в большинстве своем происходит уже после хирургического удаления аппендицита и требует обязательной восстанавливающей терапии.
Диагностировать патологию слепой кишки довольно тяжело. Как упоминалось выше, особое состояние женского организма при беременности может ввести в заблуждение даже опытного врача. Подозрения на такую патологию у врачей возникают уже тогда, когда пациентка жалуется на боли в животе и его окрестностях даже в состоянии покоя, особенно когда они сопровождаются повышенной температурой тела. В таком случае проводят пальпацию живота. Если при нажатии боли усиливаются либо отдают в окрестности, врач выказывает дополнительное подозрение на сбои в работе отростка. 
Наиболее современным способом диагностики патологии является ультразвуковое исследование. При помощи аппарата УЗИ врач-диагност с легкостью определяет изменения в размерах и толщине аппендикса вплоть до диагностирования абсцесса. Однако УЗИ дает ожидаемый результат лишь только в половине случаев, так как оборудование может увидеть отросток слепой кишки только у половины пациентов. 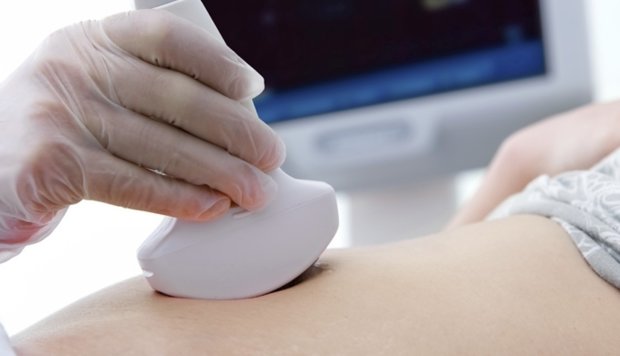
Это один из наиболее обсуждаемых вопросов практически на всех медицинских форумах. Ни одна будущая мать не желает, чтобы проблемы с аппендицитом при беременности повлекли последствия для ребенка. Вырезать воспаленный аппендикс беременной женщине не только можно, но и нужно. На сегодня в терапии не существует других методов лечения данной патологии. Удаления не стоит бояться, так как это простая и безопасная операция, побочные эффекты от которой сведены до минимума. А вот задержка с удалением может сказаться на здоровье матери и ее малыша негативно. Постоянный воспалительный процесс может приобрести хроническую форму и втянуть в себя другие органы и системы, вплоть до выкидыша даже на поздних сроках. Накопившиеся в отростке выделения с высоким титром патогенных бактерий могут привести к инфицированию плода, что также может поставить под срыв всю беременность.
Как определить аппендицит при беременности, мы разобрались, за этим следует разобраться с основными методами устранения заболевания. Как упоминалось выше, вылечить воспаленный отросток нельзя, такого рода патология предусматривает полное его удаление при помощи хирургического вмешательства в организм. На данном этапе следует определить, каким способом можно и нужно это делать.
При таком виде хирургического вмешательства вблизи удаляемого объекта проводится разрез длиной около 10 см, через который врач проводит удаление воспаленного аппендикса, после чего накладывает несколько швов. Далее, в случае абсцесса на свежую рану накладывается дренажная система. С помощью резиновых дренажных трубок происходит высушивание проблемного участка. При благоприятном течении реабилитации уже через 7–10 дней после после операции медики могут снять с разреза швы. 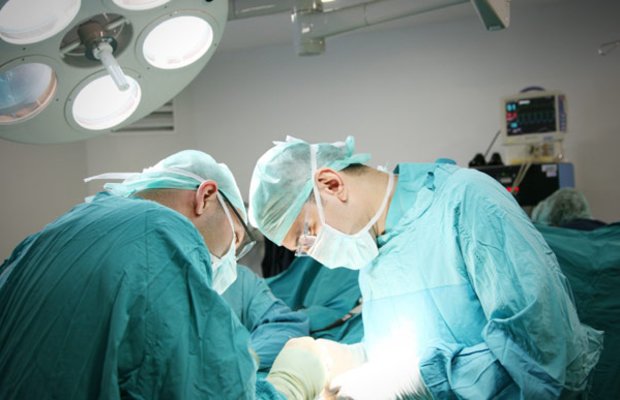
При лапароскопии пациент так же, как и в первом случае, получает качественную медицинскую помощь, однако грубого внедрения в организм не происходит. При таком виде манипуляции больному делают одно либо несколько мелких отверстий на теле, через которые с помощью специальных инструментов врач проводит осмотр и удаление проблемного участка кишечника в брюшной полости. 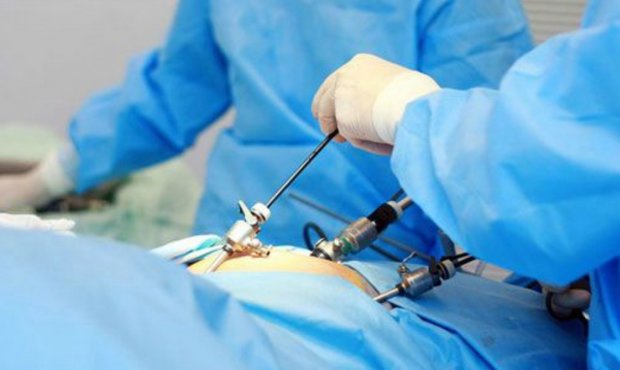
После удаления аппендикса наступает время реабилитации. В это период беременная женщина находится под постоянным наблюдением врачей, так как велика вероятность тяжелых осложнений. Медиками выбирается щадящий путь реабилитации, при котором стандартные средства и препараты заменяются на более мягкие. В таком случае удается минимизировать негативное влияние лечения на плод.
В большинстве случаев после удаления аппендикса роды проходят благополучно, особенно если операция проводилась за 1,5 месяца или ещё раньше. Но роженица автоматически становится объектом дополнительного внимания у медиков. Плод и течение его развития подвергается максимальному контролю. В случает патологических изменений беременную мгновенно направляют в стационар. 
источник

В медицине выделяют две основные формы этого заболевания:
- Катаральный, или простой аппендицит. Обычно при простой форме червеобразный отросток воспален и увеличен, но ткань остается без повреждений.
- Острый деструктивный аппендицит. Эта форма опасна нагноением, перфорацией стенок отростка и попаданием гноя в брюшную полость.
Для уточнения диагноза назначают лабораторные исследования крови, микроскопию мочи и ультразвуковой анализ брюшной полости. Но только при проведении лапароскопии возможна достоверная диагностика воспалительного процесса.
Типичные признаки заболевания у беременной женщины ровно такие же, как и у любого другого пациента. Но сама по себе беременность осложняет распознавание воспаления аппендикса, особенно во второй половине срока вынашивания ребенка. Ряд симптомов считаются нормальным явлением для женщин в положении.
Клиническая картина «острого живота» нивелируется за счет физиологических, гормональных и метаболических изменений. Расположение внутренних органов изменяется с ростом матки: слепая кишка и ее отросток поднимаются вверх, вследствие чего болевой синдром локализуется в нетрадиционном месте. Такие явления, как тошнота и рвота, присущи токсикозу, поэтому женщина может не сразу обратить внимание на начало патологического процесса. При пальпации аппендицита во время беременности боль не ощущается так остро из-за растянутости и ослабления мышц брюшной стенки.
Тем не менее для развития заболевания характерны признаки, которые позволяют специалисту предположить воспаление отростка:
- Повышение температуры тела (значения в прямой кишке и в подмышечной впадине имеют разницу в один градус);
- Тахикардия, учащенное поверхностное дыхание, вздутие живота;
- Внезапные приступы тупых и коликообразных болей, продолжающиеся от 2 до 24 часов. В лежачем положении на правом боку боль резко усиливается в связи с давлением плода на аппендикс;
- Тошнота, иногда сопровождающаяся рвотой.
Среди других симптомов аппендицита при беременности можно выделить нетипичные проявления при аномальном расположении отростка. Так, при низком размещении, когда он граничит с мочевым пузырем, могут наблюдаться признаки цистита – частое мочеиспускание, боли, отдающие в ногу и промежность. Если аппендикс находится высоко, под печенью, то появляются симптомы гастрита с характерными ноющими болями в верхней части живота, тошнотой и даже рвотой.
После установки диагноза, вне зависимости от срока беременности и формы аппендицита, воспаление разрешается только операбельным путем. Чем раньше определяется заболевание, тем меньше риск для ребенка и будущей мамы. Поэтому при появлении подозрительных болей в области живота необходимо немедленно обратиться к специалисту.
В современных условиях хирургическое вмешательство по удалению воспаленного органа может быть выполнено двумя способами. При традиционном методе предполагается рассечение брюшной полости над областью, где размещается аппендикс. Хирург делает разрез, длина которого составляет 10 см, и вырезает отросток. Затем накладываются швы, которые при нормальном заживлении снимаются на 5-7 день после операции.
Новый способ удаления аппендицита при беременности – лапароскопия, проводимая с помощью оптической системы. В этом случае делается прокол брюшины на уровне червеобразного отростка и происходит иссечение больного органа. Преимущества этого метода лечения очевидны: уменьшается послеоперационная боль, реабилитационный период проходит значительно легче и быстрее, после операции не остается длинного рубца. Лапароскопия является оптимальным решением при лечении аппендицита у женщин, вынашивающих малыша.
В некоторых случаях стремительное развитие деструктивного аппендицита может вызвать риск прерывания беременности. Тем не менее форма аппендицита и срок вынашивания ребенка никоим образом не являются показаниями к этому. Крайне редко специалисты прибегают к кесареву сечению. Необходимость прерывания беременности может возникнуть в случае слишком большого размера матки, когда она закрывает доступ к отростку и мешает выполнению операции.
Во избежание тяжелого исхода женщина после операции должна строго придерживаться рекомендаций врача, находиться под особым наблюдением, потому что в первые реабилитационные дни риск осложнений очень высок.
Кроме угрозы выкидыша, удаление воспаленного отростка в период беременности грозит и другими осложнениями:
- Гипоксия плода;
- Послеоперационная инфекция;
- Непроходимость кишечника;
- Преждевременная отслойка плаценты;
- Патологии сократительной деятельности матки;
- Послеродовое кровотечение.
В тех случаях, когда последствия аппендицита при беременности имеют патологический характер и могут привести к нарушениям в развитии плода и ухудшению состояния будущей мамы, назначается соответствующее лечение в стационаре.
После выписки из больницы беременных женщин заносят в группу риска в связи с угрозой досрочных родов, которые могут наступить как сразу после операции, так и спустя некоторое время. В связи с этим медики в обязательном порядке проводят профилактические меры с целью сохранения беременности.
источник
На протяжении гестации у беременной могут появиться боли в животе, которые будущие мамочки всегда связывают со своим состоянием. Зачастую болевые ощущения действительно вызваны разными непатологическими состояниями при беременности, но иногда боли в животе у беременных случаются по совершенно другим причинам, например — при развитии аппендицита.
Не всегда воспаление аппендикса считают серьезной болезнью, но при беременности он может стать довольно опасным, важно об этом знать. Воспаление червеобразного отростка именуют аппендицитом, причем в хирургической практике данное воспаление является самым распространенным из всех хирургических патологий органов брюшной полости.
В области слепой кишки имеется червеобразный отросток, который называют аппендиксом, заканчивающийся слепым концом с одной стороны. Другой своей стороной он внедрен в слепую кишку, в ее стенку. Внутри аппендикса есть полость, которая внутри может быть заполнена слизью или содержимым кишечника.
Аппендикс обычно располагается в правой нижней части живота, но иногда бывает и другое его расположение. Он может спускаться в район малого таза, либо сильно подниматься, смещаясь под печень. Поэтому своевременное диагностирование аппендицита при таком нетипичном его расположении сильно затрудняется.
Медиками так до конца и не выяснены точные причины частого возникновения аппендицита у беременных, но некоторые гипотезы его возникновения озвучиваются:
- Во-первых, считается, что закупоривается просвет червеобразного отростка, который открывается в слепую кишку. Это может происходить из-за каловых камней – копролитов, которые могут нарушить в отростке кровоток, что приводит к формированию отека с активным воспалением.
- Во-вторых, с увеличением сроков гестации, матка женщины растет, она сдавливает часть кишечника, а также – аппендикса. Это нарушает кровообращение его стенок и в итоге приводит к воспалению.
Развивающийся острый аппендицит можно отнести к простому аппендициту (катаральному), либо к осложненным, деструктивным вариантам:
Если аппендицит не смогли вовремя распознать, и его не лечили, то можно сказать, что перечисленные выше стадии составляют единый процесс.
Чтобы аппендицит развивался по той или иной форме, воспалительный процесс должен прогрессировать — и должно пройти определенное время:
- Воспалительный процесс на фоне катарального аппендицита может развиться примерно за 6-12 часов, происходят изменения в червеобразном отростке, в его слизистой оболочке.
- Флегмонозная форма аппендицита развивается примерно 12-24 часа, при ней изменяется уже слизистая оболочка, может затрагиваться слой, лежащий под слизистой оболочкой аппендикса, и даже частично его мышцы.
- Гангренозный аппендицит появляется, в среднем, за 1-2 суток, при нем отмирают все стенки отростка и его мышечный слой.
- По истечении 1-2 суток из-за происходящего воспаления и нагноения происходит перфорация стенок аппендикса. Через это отверстие в брюшную полость вытекает содержимое кишки, поэтому может развиться перитонит.
Какая форма болезни развивается в аппендиците, какие изменения происходят в нем, где в брюшной полости он локализуется — именно от этого зависит, как себя проявит воспаление аппендикса.
Если воспалительный процесс локализуется только в отростке, а брюшину воспаление не затрагивает, тогда от локализации аппендицита его проявления, в целом, не зависят. При данной форме зачастую появляются боли в животе, чаще начинаясь под ребрами, в эпигастрии — но с последующим смещением в правую нижнюю часть живота. При таких болях могут появиться тошнота и рвота, которые облегчения пациентке не приносят.
Боли в животе по силе могут быть разными — они могут быть несильными, терпимыми, появляясь в правом боку, или довольно сильными — и проявляться в других отделах.
При осмотре из-за матки, которая растет с увеличением сроков беременности, боли в животе больной выявляются не сразу. Они могут появляться выше расположения самой матки, или локализоваться в правой части поясницы.
- Если беременная лежит на правом боку, то матка давит на воспаленную область — от этого усиливаются и боли.
- Если не были проведены необходимые мероприятия, и воспаление продолжает развиваться, то боль может проявляться в районе подвздошной кости в правой части ее крыла, в нижней части живота, в правом подреберье. Это зависит от места, в которое матка при увеличении сроков беременности сместит аппендикс.
Так как беременные женщины страдают от токсикоза, то выявить у них аппендицит гораздо сложнее. У беременных может не происходить раздражения брюшины, которое проявляется болезненностью, когда доктор убирает давящую на брюшную стенку руку.
Может встретиться другая особенность, которая характеризуется расположением отростка в нетипичном месте:
- Если аппендикс находится высоко под печенью, то его проявления будут похожи на признаки гастрита: будут появляться тошнота с рвотой и боли в районе желудка.
- Если же расположение отростка бывает в районе малого таза рядом с мочевым пузырем, то появляются боли, которые отдают в ногу или промежность с нарушением мочеиспускания, симулирующие цистит.
Аппендицит – это процесс воспаления, поэтому он угрожает плоду, особенно во втором триместре беременности. Очень часто возникают осложнения, на лидирующей позиции оказывается угроза прерывания беременности, инфекционные осложнения, возникающие после операции, либо непроходимость кишечника.
Реже происходит отслаивание плаценты или воспалительный процесс плодных оболочек, который называется хориоамнионитом, что может привести к гибели малыша.
Инфекции и осложнения, чаще всего, проявляются сразу после операции, в первую неделю, поэтому беременным женщинам выписывают еще курс специальных акушерских препаратов (токолитиков) в дополнение к антибиотикам, применяемым после хирургического вмешательства.
Чтобы диагностировать аппендицит у беременной, ее осматривают и подробно расспрашивают — часто ли у женщины возникают боли, когда она ходит, или когда врач прощупывает живот. Нередко может повышаться температура тела.
Если при аппендиците воспаление затрагивает брюшину, то могут появиться «рикошетные боли» в животе. Они локализуются в разных его отделах, когда врач надавливает на живот, но изначально боль не сильная, резко усиливается, если убрать руку — но потом сразу стихает.
Обнаружить наличие воспаления можно по изменению анализа крови – лейкоцитозу, но в начальных стадиях анализ крови может измениться незначительно.
Кроме текущего осмотра и сдачи крови для выявления аппендицита, можно применить и ультразвуковое исследование. УЗИ может помочь распознать воспаленный аппендикс или абсцесс, но из-за увеличения матки его видно не всегда.
В редких случаях, когда не могут правильно поставить диагноз, прибегают к лапароскопии — хирургической манипуляции, когда делают микронадрезы, и через них внутрь брюшной полости вводят тонкую трубку. На конце трубки имеется оптика, при помощи которой осматривают в животе все органы, и определяют наличие аппендицита на 100%.
Если аппендицит выявляют, и когда имеется такая возможность — его сразу же удаляют с помощью этих же инструментов. Обычно при лапароскопии применяют общий наркоз — или же эпидуральную анестезию, когда средства для обезболивания вводят в районе спинного мозга и корешков.
Только применяя лапароскопию, можно добиться точного результата. Именно поэтому, если у беременной женщины подозревают аппендицит, ее наблюдают часа два. А если подозрения не исчезают — делают операцию.
Единственным способом, которым можно вылечить аппендицит, является только его удаление. У беременных применяют такой же метод – лапароскопию или открытое вмешательство. Еще до операции женщине проводят антибиотикотерапию, что помогает минимизировать появление послеоперационных осложнений и заболеваний.
При беременности выполняются максимально щадящие операции — поэтому, если есть возможность, то применяют лапароскопию, так как пациентки ее легче переносят, появляется меньше осложнений, а это очень важно при гестации.
А еще можно при такой операции проводить эпидуральное обезболивание, поэтому меньше наносится вреда малышу.
Когда отросток располагается в неудобном месте, или в клинике нет необходимого оборудования — аппендикс удаляют, как обычно, проводя классическую операцию. Разрез выполняют по передней брюшной стенке на разном уровне — это зависит от срока беременности.
Наблюдать за беременными после операции трудно. Хирург должен наблюдать за женщинами в положении, имея большой опыт работы с ними, уметь привлекать к консультациям акушеров-гинекологов.
Проводить профилактику и лечить возможные осложнения необходимо, учитывая рост живота. После проведенной операции на живот сразу и аккуратно, чтобы не получить осложнений у женщины, кладут холод и груз.
- Режим беременной надо корректировать очень медленно, понемногу расширяя его.
- Необходимо бережно подходить к выбору средств, которые нормализуют пищеварительный процесс.
- Можно применять методы физиотерапии, которые улучшают работу кишечника и помогают сохранять беременность.
- Обязательно подбираются антибиотики, которые не оказывают негативного влияния на малыша.
При лечении применяются специальные способы, прописывают препараты успокоительного действия. Если маточный тонус повышается, или появляются признаки ее сокращения, то прописываются инъекции или свечи с папаверином, магнезия, электрофорез с витамином В1.
После выписки беременной женщины из стационара, ее ставят на особый учет в группе риска из-за возникновения преждевременных родов. Таким женщинам проводят специальные мероприятия, чтобы сохранить беременность, и чтобы ребенок родился в положенный срок.
Плод у таких беременных наблюдается по особым протоколам, отношение к нему специфическое — как будто он перенес внутриутробное инфицирование. Особенно тщательно наблюдают за его развитием и состоянием, часто осматривают, проводят доплерометрию, исследования УЗИ, проверяют гормональный уровень, по КТГ оценивают состояние плода.
Если результаты обследований выявляют наличие признаков гипоксии или фетоплацентарную недостаточность, то женщине рекомендуют лечение в стационаре.
Если после операции до родов проходит небольшой промежуток времени, менее 3-4 суток, то необходимо соблюдать особую осторожность. Чтобы швы не разошлись в месте разреза, живот туго бинтуют, женщине производят обезболивание, применяя эпидуральную анестезию.
При родах проводят профилактические мероприятия, чтобы предотвратить гипоксию плода и уменьшить его страдания.
Чтобы ускорить рождение младенца, во втором родовом периоде проводят эпизиотомию. Промежность рассекается, чтобы потуги не увеличивали внутрибрюшное давление, потому что это оказывает негативное влияние на швы после операции, сделанной недавно.
Период после родов проходит обычно, как и у женщины без операции. Но может быть дополнительно назначен курс антибиотиков из-за опасности инфицирования.
Гинекологи выписывают роженицу домой из роддома, согласовывая выписку с хирургами, когда отсутствуют признаки осложнений и инфекций, и после образования состоятельных швов.
Если после операции до наступления родов проходит достаточно времени — все равно женщина в родах требует особого внимания. Такие беременные могут иметь спайки в районе шва, связанные с родами осложнения и аномальную родовую деятельность, возникающие в родах и после кровотечения.

источник






