На сегодняшний день медицина изучила практически каждый сантиметр человеческого организма. Определено назначение и функции каждого органа и клетки. Однако долгое время одной из загадок организма человека был так называемый червеобразный отросток слепой кишки. Над определением его функций медики бились не одно десятилетие. Не смотря на всю «загадочность» данного отростка, с ним связано одно из самых распространенных воспалительных процессов в полости брюшины человека.
Слепая кишка — это первый отдел толстого кишечника. Она представлена как мешковидное образование, которое располагается под илеоцеральным клапаном (место разграничения тонкой и толстой кишки). В зависимости от организма человека, ее длина может варьироваться в пределах 3-8 см. От слепой кишки отходит червеобразный отросток. Его еще называют придатком слепой кишки.
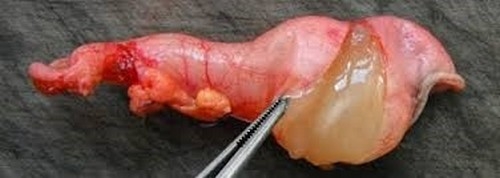
Несмотря на такое странное наименование, большинство людей знают, как называется червеобразный отросток. Его именуют аппендиксом.
Так называют рудиментарный орган человека, который утратил свою пищеварительную функцию с течением эволюции. Он расположен в месте впадения подвздошной кишки в толстый кишечник: в правой части брюшины.
В среднем его длина достигает 8-10 см, хотя известны случаи, когда она составляла 50 см.
Вплоть до середины ХХ века медики не имели даже представления о том, для чего человеку нужен аппендикс. Дошло до того, что после рождения ребенку его сразу же удаляли, поскольку считалось, что от этого органа, кроме вреда, нечего ожидать. Однако такие кардинальные меры принесли неожиданные плоды: дети, которым вырезали червеобразный отросток, значительно отставали от своих сверстников в развитии. Кроме того, человек без аппендикса чаще страдал заболеваниями ЖКТ.
С развитием медицины вопрос о необходимости червеобразного отростка слепой кишки у человека отпал, поскольку была выяснена основная его функция. Несмотря на то, что он не принимает непосредственного участия в процессе пищеварения, главной его функцией является разведение бактерий, необходимых человеку.
Поскольку в аппендиксе присутствуют лимфоидные скопления, которые отвечают за то, что иммунные клетки доставляются в кишечник, он участвует в устранении процессов воспаления кишечника и всего ЖКТ.
Все знают, как называется воспаление червеобразного отростка слепой кишки, и что оно собой представляет. Это — аппендицит.
Существует две клинико-анатомические формы заболевания: острая и хроническая.
Острым аппендицитом называется воспаление в червеобразном отростке слепой кишки, развивающееся на фоне изменения биологического соотношения между человеческим организмом и микробами. Острый аппендицит является одним из часто возникающих заболеваний в брюшной полости и требует незамедлительного хирургического вмешательства.
Хронический аппендицит встречается редко. Его считают осложнением ранее не оперированного воспаления червеобразного отростка. Процесс воспаления при этом затягивается.
Согласно классификации доктора медицинских наук, профессора Василия Ивановича Колесова, и острое, и хроническое воспаление, в свою очередь, делятся на подвиды.
- Катаральный – воспаляется лишь серозная оболочка отростка.
- Деструктивный – воспаление распространяется в толще аппендикса, может быть флегмозным, гангренозным или перфоративным.
- Осложненный – возникает сепсис, абсцессы полости брюшины, локальные или распространенные перитониты.
Виды хронического аппендицита:
- Первично-хронический – развитие воспаления останавливается на начальном этапе и не переходит в острую форму.
- Рецидивирующий – приступы острого аппендицита периодически повторяются, однако их форма более смазанная.
- Резидуальный – возникает как результат приступа острого аппендицита, который был купирован без медицинского вмешательства.
В группе риска возникновения аппендицита состоят люди в пожилом возрасте, а также женщины 20-40 лет. Развитие воспаления червеобразного отростка слепой кишки может вызвать целый ряд причин. К ним относятся:
- Врожденный перегиб отростка или его чрезмерная подвижность.
- Закупорка аппендикса частичками пищи, которые остались не переваренными.
- Травма живота.
- Различные инфекционные заболевания (брюшной тиф, туберкулез и др.).
- Сверхчувствительность аппендикса на фоне перестройки иммунной системы.
- Заболевания, вызванные паразитами (аскаридоз, описторхоз и др.).
- Заболевания кишечника, связанные с опухолями.
- Воспалительные процессы в стенках кровеносных сосудов.
Первый этап воспаления червеобразного отростка слепой кишки — простой аппендицит. Рези на этой стадии могут быть не сильными, поэтому больные часто не обращаются за помощью к врачам. Как результат – дальнейшее развитие воспалительного процесса.
Простой аппендицит перетекает в флегмозную форму. Она сопровождается наполнением отростка гноем, образованием язв на его стенках и распространением воспаления на ткани, которые окружают аппендикс.
В тяжелых случаях происходит переход от флегмозной к гангренозной форме аппендицита. От наполненного гноем отростка воспаление распространяется по всей брюшной полости. На этом этапе боль уходит, поскольку произошла гибель нервных клеток воспаленного аппендикса. Вместо этого начинается общее ухудшение состояния человека на фоне интоксикации организма.
Если больному в это время не оказать медицинскую помощь, аппендикс может прорваться и весь гной разольется в брюшной полости, в результате чего происходит общее заражение крови. В случае неоказания больному помощи, это может закончится летальным исходом.
Аппендицит имеет множество симптомов, однако первыми возникают болевые ощущения с правой стороны. В зависимости от того, в каком положении находится отросток, боли могут ощущаться в разных местах. Так, если он расположен нормально, боли чувствуются в правой подвздошной области, если высоко, то болит практически под самыми ребрами, если отогнут назад – в районе поясницы, опускается вниз – болевые ощущения возникают в области таза. Так же боли усиливаются при смехе и покашливании.
Кроме болей к симптомам аппендицита относятся:
- Ощущение тошноты.
- Позывы к рвоте.
- Запор или диарея.
- Рост температуры тела.
- Скачки артериального давления.
- Учащение ритма биения сердца.
- Отсутствие аппетита.
- Раздувание живота.
Прежде всего, врач собирает полный анамнез заболевания. Характерным для аппендицита является усиление болевых ощущений в районе аппендикса при пальпации: врач резко отпускает руки после надавливания на брюшину в области аппендикса.
Кроме того, существует целый ряд мероприятий, направленных на диагностирование аппендицита:
- Проведение клинического анализа крови. Проверяется уровень лейкоцитов, поскольку рост их количества в крови свидетельствует о наличии в организме инфекционных процессов.
- Проведение клинического анализа мочи для того, чтоб выявить в урине эритроциты, лейкоциты и бактерии, после чего сделать соответствующие результатам выводы.
- Рентгенологическое исследование органов брюшной полости: хотя и редко, но возможно обнаружение фекалитов, которые могут привести к воспалению червеобразного отростка слепой кишки.
- Исследование брюшной полости ультразвуком дает возможность увидеть полную картину происходящего, однако выявление признаков воспаления аппендикса возможно только в 50% случаев.
- Исследование с помощью компьютерной томографии – самый достоверный и безболезненный способ диагностировать воспаление и исключить другие возможные заболевания схожие с ним по симптоматике.
- Лапароскопия – хирургическое вмешательство с использованием микровидеокамеры, которая дает объемное изображение брюшной полости.
На сегодняшний день нет способа, который дает возможность диагностировать воспаления аппендикса с уверенностью на 100%. Именно поэтому, в случае подозрения на аппендицит, врач использует весь спектр доступных инструментов диагностирования.
Когда больного доставляют в медицинское учреждение, прежде всего ему предстоит пройти вышеописанные пункты, а именно анализ крови, мочи, рентген брюшной полости. Это необходимо, поскольку за симптомами аппендицита может скрываться другое заболевание.
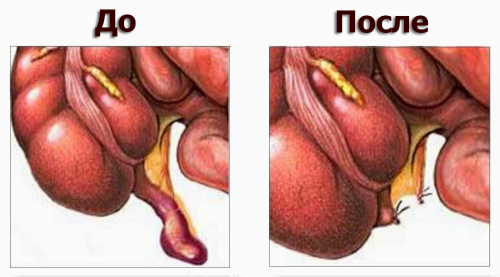
Если после всех обследований врач ставит диагноз «острый аппендицит», то больному предстоит хирургическое вмешательство по удалению аппендикса.
Существует два способа удаления отростка: традиционный и эндоскопический.
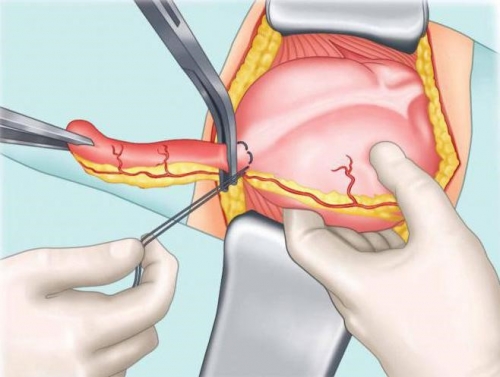
В процессе проведения традиционной операции хирургом делается разрез 8-10 см длиной и удаляет аппендикс, зашивается то место, где он крепился к кишке.
Эндоскопическая операция проводится с помощью тонкой трубки с камерой. Она вводится в брюшную полость через небольшое отверстие и дает на мониторе изображение операции. Преимущество эндоскопической операции – короткий послеоперационный период.
Возможности современной медицины позволяют выписать больного аппендицитом на следующий день после операции. В случае разрыва аппендикса пациента оставляют в больнице на неделю, в течение которой ему будут даваться антибиотики, помогающие бороться с инфекцией.
Следование следующим правилам поможет предотвратить развитие воспаления червеобразного отростка слепой кишки:
- Не допускать возникновение запоров, поскольку результатом может стать гибель микрофлоры не только толстого кишечника, но и аппендикса.
- Не пренебрегать элементарными правилами личной гигиены. По мнению врачей, наиболее частая причина аппендицита – инфекции, которых можно избежать, придерживаясь самых простых правил.
- Проводить утреннюю гимнастику. Упражнения помогут настроить кишечник и сам аппендикс на работу.
- Не рекомендуются резкие подъемы с постели.
- Периодически делать массаж живота. Это улучшит кровоснабжение отростка слепой кишки и ускорит движение пищи в кишечнике.
Кроме того, еще одним элементом профилактики аппендицита является здоровый и активный образ жизни. Свежий воздух, занятия бегом, плаванием, зарядкой и прочие атрибуты активной жизни обеспечивают нормальное кровоснабжение к ЖКТ и аппендикса в частности.
источник
Латинское слово «аппендицитис» (аппендикс — отросток, червеобразный отросток; — итис — воспаление) является названием самого распространенного, особенно в молодом возрасте, хирургического заболевания. Оно очень популярно и в любительской диагностике, когда почти каждую боль в области живота врачу преподносят как «раздражение слепой кишки». Это — явное преувеличение. И все же воспаление этого придатка слепой кишки является отнюдь не безобидным заболеванием (даже если оно слишком рано, а поэтому и слишком часто устраняется хирургическим путем).
Червеобразный отросток иногда называют «миндалиной кишечника», ибо это образование, имеющее толщину карандаша и маленький внутренний просвет, содержит очень большое количество лимфоцитов. Если проводить сравнение дальше, то аппендицит можно назвать не иначе, как «ангиной кишечника» (не путать с «ангиной пекторис»). Явно не соответствует действительности то, как все еще некоторые обеспокоенные родители трактуют причину возникновения аппендицита, принимая за нее, например, проглоченные вишневые косточки или другие инородные тела.
Объясняется это просто: внутренний просвет отростка слишком мал, чтобы позволить ему выполнять роль «мусоросборника». Действительности же соответствует то, что это ответная реакция лимфатической ткани на воспаление, на локальные раздражения, на атипичное заселение микроорганизмами и др. В этом случае (также как и у глоточных миндалин) происходит изменение лимфатического аппарата (так называемое раздражение слепой кишки, серозный аппендицит) или нагноение (гнойный аппендицит). В результате закрытия отверстия червеобразного отростка может начаться накопление гноя, что приводит к воспалению тонкого отростка (эмпиема), который превращается в вызывающий боли гнойный пузырь. При разрыве тонкой стенки гной разливается в брюшную полость (прободение) и вызывает тяжелое гнойное воспаление брюшины. Это осложнение опасно, поэтому при очевидных признаках аппендицита проводится срочная операция.
Часто диагностику аппендицита считают весьма простой и не вызывающей сомнений или — и об этом необходимо сказать открыто — сопровождают ее непонятной критикой в адрес работы врача («Даже не могли определить воспаление слепой кишки …»).
Это неправомерно! Определить аппендицит без медицинского обследования, т.е. без хирургического вмешательства и лабораторных исследований, не так-то просто.
Причины: на появление болей в правой нижней части живота может оказывать влияние большое количество различных факторов, например, воспаление яичников и желчного пузыря, спайки в области живота, циститы, невралгии, вызванные изменениями в позвоночнике, аномалиями стоп сильное растяжение брюшной стенки и др.
Следовательно, червеобразный отросток не всегда является причиной боли в этой области живота, как это думается в каждом случае.
Могут отсутствовать и боли при надавливании на типичные точки (точка Мак-Бернея в средней трети линии между пупком и гребнем подвздошной кости): так называемая боль при прекращении давления на левую часть живота, или боль при обследовании прямой кишки — всё это находится в постоянной зависимости от положения червеобразного отростка. К тому же — как уже было сказано — они весьма сильно варьируют.
Может отсутствовать и признанная типичной разница температуры при ее измерении в прямой кишке и в подмышечной впадине. Несомненно, правильно подозревать при появлении у детей и подростков температуры и вышеописанных болей в области живота в первую очередь аппендицит и обратиться за помощью врача. Причина жалоб часто выясняется в результате кратковременного пребывания в стационаре или простейших лабораторных исследований.
Операция представляет собой несложное хирургическое вмешательство, навсегда устраняющее неизвестность в этом вопросе, ибо удаленный червеобразный отросток больше уже воспаляться не сможет.
Необходимо предостеречь любителей пользоваться отнюдь не мудрым бабушкиным советом, рекомендующим при появлении боли в правой нижней части живота применить локальное тепловое воздействие. Это может смягчить боли и даже повлиять благотворно при наличии целого ряда недугов (например, при метеоризме), однако, воспаление червеобразного отростка слепой кишки может привести к весьма опасным последствиям, т.к., способствуя воспалительному процессу, воздействие тепла ускоряет возможное прободение. Напротив, в этом случае следует использовать пузырь со льдом и холодные примочки. Уместно также посоветовать не принимать до прибытия врача болеутоляющие медикаменты, затушевывающие проявление симптомов болезни, что может ввести в заблуждение врача, ставящего диагноз.
Все сказанное в полной мере относится и к принятию медикаментов, снижающих температуру.
источник
Аппендицит или воспаление червеобразного отростка: причины, признаки, стадии, формы, осложнения и лечение
Аппендицит — это воспалительный процесс в червеобразном отростке, частый повод для хирургического вмешательства. Аппендицит случается у мужчин, женщин и детей. Частота встречаемости у беременных женщин составляет от 0,3 до 5%. Преимущественно острый аппендицит диагностируют у молодых людей в возрасте от 20 до 30 лет, в детском возрасте (до 4 лет) и в пожилом червеобразный отросток воспаляется значительно реже. В первом случае, это связано с анатомическими особенностями строения аппендикса у ребенка, отросток достаточно хорошо опорожняется, что позволяет избежать воспаления. Во втором — значение имеет регресс лимфоидной ткани в пожилом возрасте.
Отметим, что в любом случае, при «остром животе» у больного любого возраста и пола необходимо проводить тщательную диагностику.
Причин, из-за которых больные попадают с аппендицитом на операционный стол, несколько:
• Закупорка самого отростка каловыми камнями либо остатками непереваренной пищи, что приводит к застойным явлениям.
• Перегиб червеобразного отростка.
• Присоединение патогенной микрофлоры.
• Инфекционные болезни желудочно-кишечного тракта.
• Глистные инвазии.
• Частые запоры.
• Неправильное питание, связанное с большим потреблением белковых продуктов.
•
Отметим, что избыточное потребление чипсов, семечек, орехов является причиной, которая провоцирует воспаление аппендикса в детском возрасте.
Стадия первая (катаральная или отечная)
После провоцирующих факторов, иногда на фоне хорошего самочувствия внезапно появляются дискомфортные ощущения в области желудка. Боли напоминают проявления гастрита и начинают беспокоить чаще к вечеру или в ночные часы. По характеру боли тупые, ноющие, приступ сопровождается тошнотой, может быть рвота из-за раздражения солнечного сплетения болевыми импульсами. Через некоторое время боль мигрирует в правые отделы живота, при условии типичного расположения червеобразного отростка. Идет постепенное нарастание болевого синдрома, по характеристикам боль пульсирующая, выраженная. На этом фоне у некоторых пациентов развивается диарея, нарушения мочеиспускания. Температурная реакция на субфебрильных цифрах, 37,3 — 37,4 С. Начинают проявляться симптомы общей интоксикации:
• слабость,
• апатия,
• учащенный пульс,
• обложенный язык,
• жажда.
При пальпации живот мягкий, определяется болезненность в правой подвздошной области, дальнейшее усиление болевых ощущений. Катаральная стадия острого аппендицита — лучшее время для операции.
Стадия вторая (флегмонозная)
Обычно катаральное воспаление переходит во флегмонозное к концу первых суток.
Пациент четко указывает на выраженные боли в подвздошной области, тошноту. Температура повышена до 38 С, пульс до 92 уд/мин.
Стадия третья (гангренозная), вторые — третьи сутки
Из-за длительно существующего воспаления отмирают нервные окончания, и поэтому болевой синдром становиться менее выражен. Одновременно с этим интоксикация нарастает: тошнота, рвота, слабость. Живот уже не мягкий, а несколько поддутый, резкая болезненность при пальпации в проекции аппендикса. Тахикардия. Холодный пот. Температура падает значительно, порой до 35, 7-36С.
Стадия четвертая (перфоративная), конец 3 суток
В момент, когда происходит «разрыв» червеобразного отростка, пациент испытывает кинжальную боль, которая продолжает нарастать. Пальпаторно живот напряжен, увеличен, рвота может быть неукротимой, язык обложен коричневатым налетом, неприятный запах изо рта. Температурная реакция достигает критических величин. Если произошло прободение аппендикса, то возможно формирование абсцесса — локализованного гнойника, либо развитие перитонита — воспаления листков брюшины. Флегмона и инфильтрация встречаются реже. Необходимо отметить, что временные деления в развитии воспаления червеобразного отростка весьма условны, известны и молниеносные, и скрытые формы аппендицита.
Из-за того, что аппендикс может располагаться в атипичных местах на вопрос: «С какой стороны болит аппендицит?» нельзя ответить однозначно.
Различают несколько атипичных форм аппендицита. К таковым относятся:
При этой форме боль локализуется сразу справа в подвздошной области, симптомы нарастают медленно, сама боль выражена незначительно. Общие признаки интоксикации заметны на 3-5 сутки с момента начала заболевания.
Ретроцекальное расположение аппендикса
Встречается приблизительно у 1 из 10 пациентов. Характерна симптоматика раздражения брюшины, высокая температура, жидкий стул с примесью слизи. В ряде случаев, боль локализуется в поясничной области с иррадиацией в правое бедро. В ОАМ могут быть выщелоченые и свежие эритроциты у 30%.
Тазовое расположение червеобразного отростка
Встречается у 1-2 из 10 пациентов, преимущественно, у лиц женского пола. При тазовом расположении болезнь проявляется дизурией, все остальные признаки острого аппендицита выражены слабо.
Пациент жалуется на боль внизу живота с иррадиацией в пупок.
Болевой синдром развивается в правом подреберье.
Левосторонний аппендицит имеет аналогичную симптоматику с правосторонним, только боли беспокоят в левой подвздошной области. Причина такой аномалии — избыточная подвижность слепой кишки и аппендикса, либо врожденное зеркальное расположение внутренних органов.
Во второй половине беременности при воспалении червеобразного отростка боль выражена умеренно, в проекции правого подреберья. Температура может оставаться на нормальных цифрах или быть субфебрильной. Симптомы раздражения брюшины выражены слабо. Тактика ведения – аппендэктомия, желательно эндоскопическими способами.
Иногда хирурги встречаются с таким понятием, как «хронический аппендицит». Встречается он редко, у 1 из 100 пациентов.
Признаками хронического воспаления червеобразного отростка являются следующие симптомы:
нарастание болевых ощущений при физической нагрузке,
тошнота,
повышение температуры,
нарушение стула,
рвота.
Эти явления купируются самостоятельно через несколько часов. Необходимо отметить, что хронический аппендицит может маскироваться под целый ряд патологий, к которым относят:
• панкреатит,
• холецистит,
• пиелонефрит,
• язвенную болезнь,
• заболевания органов женской половой сферы и ряд др. патологии.
Диагноз устанавливается на основании жалоб, данных осмотра и пальпации, лабораторных и инструментальных методов обследования.
Из лабораторной диагностики особое значение уделяют нарастанию лейкоцитоза.
Из инструментальных методов проводят ультразвуковое исследование брюшной полости, компьютерную томографию. В особо тяжелых случаях возможно выполнение диагностической лапароскопии.
Список заболеваний, с которым проводят дифференциальную диагностику аппендицита:
• острая кишечная инфекция (гастроэнтерит),
• панкреатит,
• язвенная болезнь желудки и 12-перстной кишки,
• холецистит,
• почечная колика,
• мочекаменная болезнь, камень мочеточника,
• кишечная колика,
• дискинезия кишечника,
• гинекологические заболевания: разрыв кисты яичника, внематочная беременность и пр.
Тактика лечения — оперативная.
Иногда диагностическая лапароскопия заканчивается удалением воспаленного аппендикса, но эндоскопические методы подходят только в незапущенных случаях. Во всех прочих ситуациях прибегают к открытому оперативному вмешательству.
Послеоперационный период длится 7-10 дней, в зависимости от объема операции и стадии распространенности патологического процесса, особенностей организма и наличия сопутствующей патологии. В идеальном варианте — операция должна проводиться на стадии катарального воспаления, это позволяет значительно сократить реабилитационный период.
Лечение аппендицита народными методами по понятным причинам недопустимо.
Отметим, что в ряде западных стран с целью сохранения аппендикса назначают массивную внутривенную антибактериальную терапию. Наши врачи работают по другим стандартам, поэтому при прогрессировании воспаления выполняют аппендэктомию с последующим назначением антибиотиков.
Если больной откладывает обращение к врачу, то чаще всего, осложнение-местный или разлитой перитонит. Как вариант — абсцесс, инфильтрат, флегмона и пилефлебит.
Перитонит при прободении воспаленного аппендикса развивается из-за проникновения агрессивной микробной флоры в полость брюшины. Процесс сопровождают симптомы самоотравления. При перитоните боль не имеет особой локализации. Болевые ощущения настолько интенсивны, что больной принимает вынужденную позу — позу эмбриона.
Кожа бледная, артериальное давление падает. Рвота не облегчает состояния больного. Тахикардия и признаки обезвоживания. Температура выше 39С, озноб, слабость, потливость.
Чем отличается местный перитонит от разлитого
При местном перитоните патология распространена только на один отдел брюшной полости, в 80%случаев поражается брюшина вокруг аппендикса.
Распространенный перитонит поражает от 2 до 5 отделов, а общий (тотальный, разлитой) — всю брюшную полость.
Лечение всегда хирургическое, находят и устраняют причину, а сама брюшина 2-3 раза промывается асептическими растворами. Оперативное вмешательство завершается дренированием, устанавливают специальные трубки, через которые осуществляется орошение листков брюшины.
Что такое аппендикулярный инфильтрат
Инфильтрат — это спаянные в единое целое органы вокруг аппендикса:
• слепая кишка,
• часть большого сальника,
• участок сигмы,
• придатки матки у женщин.
Инфильтративный процесс — всегда защитная реакция организма с целью предотвратить дальнейшее распространение патологии.
Симптомы изначально схожи с симптомами острого аппендицита, в дальнейшем обращает на себя внимание плотное, неподвижное, болезненное новообразование.
Проводится медикаментозная терапия, с соблюдением постельного режима, назначением массивных доз антибиотиков. Далее, чтобы не допустить повторения ситуации, аппендикс удаляют в плановом порядке.
Абсцесс — локализированный очаг гноя. Месторасположение зависит от положения аппендикса. Чаще всего диагностируют тазовый абсцесс.
• боль в области промежности,
• дизурические расстройства,
• ложные позывы на дефекацию.
источник
Аппендицит – это самое распространенное острое воспалительное заболевание полости живота. Оно может возникнуть в любом возрасте, как у детей, так и взрослых. Название болезни происходит от сходства воспаленной части толстой кишки с обыкновенным дождевым червем. Отросток имеет продолговатую форму, рельефом похож на толстую кишку и примыкает к слепой кишке.
Аппендицит может встречаться в острой форме или переходить в хроническую форму. Основным симптомом является боль в правой нижней области живота. Воспаление может возникнуть в любом возрасте, но чаще наблюдается во второй и третьей декаде жизни. Эта болезнь в два раза чаще поражает мужчин.
- острый аппендицит – проявляется внезапной болью в правой стороне живота, которая усиливается при чиханье, кашле, может излучать в сторону половых и мочевыводящих путей. Сопровождается головокружением, рвотой, запором, вздутием живота, легкой лихорадкой.
- хронический аппендицит – при этой форме заболевания возникает чувство разбитости, боли в животе, нарушения прохождения каловых масс; эти симптомы появляются через несколько месяцев после острой формы. Больной охотнее лежит на правом боку с подогнутыми ногами, температура тела слегка повышена и сердцебиение учащенное.
«Забитый» просвет толстой кишки является причиной развития бактериальной инфекции, следствием чего может быть:
- острый простой аппендицит;
- флегмона;
- гангренозный дерматит;
- перфорация аппендикса, что приводит к образованию абсцессов или перитониту.
Среди причин аппендицита выделяют, прежде всего:
- закрытый кишечный просвет (например, каловым камнем);
- наличие паразитов;
- бактериальные и вирусные инфекции;
- у детей, гипертрофия лимфоидной ткани.
Симптомы могут варьироваться в зависимости от анатомического расположения аппендикса. Чаще всего он находится в правой подвздошной ямке, редко между петлями кишечника, в тазу. Главный симптом воспаления – боль.
Сначала пациент ощущает общую болезненность живота, которую часто определяет как боль вокруг пупка или в верхней части живота. Через несколько часов боль концентрируется справа внизу живота. Кашель усиливает боль. В то же время больной испытывает отвращение к пище, тошноту, его часто рвет. Отвращение к пище – это очень важный симптом: если, несмотря на боль пациент продолжает питаться, это ставит диагноз воспаления аппендикса по сомнение.
Однако, встречаются нестандартные симптомы. Например, иногда боль сразу начинается в правой нижней части живота, иногда ощущается только болезненность при нажатии, иногда преобладают симптомы непроходимости кишечника: вздутие живота, ощущение тяжести в кишечнике, запоры, слабая перистальтика.
Близость расположения воспаленного отростка к мочеточникам или мочевому пузырю может вызвать желание помочиться и частое мочеиспускание. Бывает, что смещение аппендикса в сторону таза вызывает болезненность при исследовании через прямую кишку. В обследовании пациента отмечается, высокая температура тела (38-39°C и учащенное сердцебиение).
У детей процесс воспаления отростка протекает гораздо быстрее, и поэтому необходима быстрая диагностика и начало хирургического лечения, чтобы избежать серьезных осложнений. У пожилых людей симптомы могут быть неспецифическими, умеренно выраженными, но все же часто во время операции обнаруживается гангренозный аппендицит или перфорация.
Первым и, одновременно, очень грозным осложнением аппендицита является перфорация болезненно измененного отростка. Чаще всего это происходит на вторые или третьи сутки заболевания. Проявляется внезапной, сильной болью, учащением пульса и усилением интенсивности симптомов, возникающих из-за раздражения брюшины.
В случае, когда перфорированный аппендикс находится в спайках внутри брюшной полости, образуется околоотростковая инфильтрация. В свою очередь, перфорация брюшной полости вызывает диффузный перитонит. Он проявляется болезненностью всей поверхности покрытий живота.
При естественном течении болезни, в течение недели такие симптомы, как асцит, гиперемия и отек исчезают. Однако, образовавшаяся остается.
Еще одним возможным осложнением является появление околоотростковых абсцессов. Абсцесс представляет собой совокупность гноя и бактерий, частично или полностью отделенную от поврежденных тканевых структур. Абсцесс формируется при инфильтрации. Его сопровождает повышение температуры тела до 39-40°C, значительноt учащение пульса, лейкоцитоз (15 тысяч/мм 3 ).
Несмотря на то, что аппендицит является одной из частых причин хирургического вмешательства, диагностика этого заболевания может быть иногда затруднена даже для опытного врача. Основой диагностики является клиническое состояние пациента, а не дополнительное тестирование. Однако, функциональное исследование очень полезно в дифференциальной диагностике, ибо оно в состоянии показать другие патологические процессы, происходящие в брюшной полости, которые могут вызывать аналогичные симптомы.
Женщины с симптомами боли в брюшной полости, должны быть обследованы гинекологом для исключения возможных изменений в области репродуктивного органа. Также возможно проведение лапароскопии для того, чтобы отличить острое воспаление отростка от, например, кисты яичников, внематочной беременности или воспаления придатков. Но она применяется только в особых случаях, когда имеются клинические проявления, обосновывающие решение об операции.
Острый аппендицит требует быстрого хирургического вмешательства. Воспаление червеобразного отростка является основной причиной воспаления брюшины. Однако, процедуру удаления аппендицита хирурги считают одной из самых простых операций. Любая задержка выполнения операций может привести к очень тяжелым осложнениям. Аппендиктомия, то есть оперативное удаление аппендикса, может быть выполнена с использованием классических или лапароскпических методов.
Лапароскопическая операция связана с экономией времени пребывания в хирургическом отделении, редкими абсцессами ран и быстрым ходом послеоперационного лечения. Несмотря на это, процент осложнений после лечения классическим методом и лапароскопией похож. Возвращение к нормальной физической активности после операции наступает через 2-3 недели.
Осложнениями описанного выше лечения могут быть: кровотечения, инфекции раны, появление абсцессов или непроходимость кишечника. Симптомы острого аппендицита могут вернуться под влиянием интенсивного лечения антибиотиками.
Из-за разнообразия клинической картины аппендицита, необходимо проведение дифференциальной диагностики, основанные на исключение следующих заболеваний:
- острого воспаления лимфатических узлов;
- правостороннего образования камней в почках;
- репродуктивные системные заболевания (воспаление придатков, киста яичника, внематочная беременность);
- перфорация язвы желудка или двенадцатиперстной кишки;
- острое воспаление поджелудочной железы;
- острый гастроэнтерит;
- болезнь Крона.
Острый аппендицит – это заболевание с довольно быстрым ходом, требующее немедленной диагностики и внедрения соответствующего хирургического лечения. Особенно опасно для пожилых людей, у которых риск послеоперационной смерти составляет 5-10%. Чаще всего это имеет место в случаях перфорации отростка и воспаления брюшины.
В большинстве случаев диагноз аппендицита у детей можно поставить на основании тщательного физического обследования, хотя иногда это может быть сложно и требует успокоения пациента и завоевывания его доверия.
Симптомы острого аппендицита зависят от возраста ребенка, факторов появления заболевания и расположения червеобразного отростка в брюшной полости. Самыми важными и значимыми являются:
- боли в животе у детей старше 4 лет, сначала мягкие, тупые, неточной локализации, постоянная боль в области пупка и надчревной области, которая, по мере развития, воспаления перемещается в правую нижнюю часть живота;
- потеря аппетита, тошнота, рвота, возникающие через несколько часов после появления болей в животе. Потеря аппетита является особенно важным симптомом. Детям, у которых сохраняется аппетит, очень редко ставится диагноз аппендицита;
- запор;
- кратковременная диарея.
Исследование малого ребенка с приступом аппендицита является для врача особой задачей и требует большого мастерства и опыта в установлении контакта с маленьким пациентом, чтобы успокоить его и завоевать доверие.
Ребенок с болями и лихорадкой, движется медленно, часто наклоняется вперед, защищая правый нижний поясной ремень. На стол поднимается медленно, осторожно. В кроватке, несмотря на боль, лежит спокойно, с подогнутыми ногами или на правом боку.
Повышение температуры тела, тахикардия, признаки обезвоживания, как правило, появляются в течение первой ночи, они небольшие и усиливаются по мере прогрессирования заболевания. У маленьких детей и младенцев диагностика часто затягивается из-за неспецифического изображения болезни или слабо выраженных симптомов. Бывают и такие случаи, когда ребенок попадает, наконец, к хирургу с симптомами обширного воспаления брюшины.
В начальной стадии заболевания дополнительные исследования приносят мало пользы. Одним из основных отклонений, указывающих на воспаление, является высокий уровень белых кровяных клеток с преобладанием полиморфно-ядерных гранулоцитов, но не у всех пациентов наблюдается такой результат.
Необходимо выполнить исследование мочи для того, чтобы исключить заражение в мочевой системе. Важным может быть также мониторинг С-реактивного белка, уровень которого в крови растет при воспалении отростка. Примерно, в 10-20% случаев выполняют рентген живота. Очень полезным может быть выполнение УЗИ брюшной полости.
источник
Глава 1. Острый аппендицит
Острый аппендицит — это воспаление червеобразного отростка слепой кишки.
Частота заболеваемости составляет 4–5 человек на 1000 населения, 40–50 % больных хирургических стационаров, наиболее часто болеют женщины в возрасте 20–40 лет.
КЛАССИФИКАЦИЯ
— хронический аппендицит. Формы острого аппендицита:
Существуют следующие осложнения острого аппендицита:
1) аппендикулярный инфильтрат;
3) локальные абсцессы брюшной полости — абсцесс дугласова пространства, поддиафрагмальный, меж-кишечный;
ПРИЧИНЫ И МЕХАНИЗМЫ РАЗВИТИЯ
Характер питания имеет большое значение в возникновении заболевания. Мясная пища, вызывающая гнилостные процессы в кишечнике, глистная инвазия. Микробный возбудитель неспецифичен; наиболее часто выделяют кишечную палочку, энтерококк, реже гноеродные микробы — стафилококк, стрептококк, при гангренозных формах — анаэробные микроорганизмы.
Существует генетическая предрасположенность к аппендициту.
При остром аппендиците Патологические изменения начинаются с первичного аффекта: функциональные расстройства (спазм подвздошно-слепокишечного угла, слепой кишки, червеобразного отростка), которые провоцируются гнилостными процессами, глистными заражениями, каловыми камнями, инородными телами. Развивается застой в червеобразном отростке и локальное нарушение кровообращения слизистой оболочки, повышается вирулентность микрофлоры, легко проникающей в стенку отростка, начинается воспалительный процесс с массивной лейкоцитарной инфильтрацией первоначально слизистого и подслизистого слоев, затем всех слоев и брюшинного покрова. Инфильтрация сопровождается гиперплазией лимфоидного аппарата червеобразного отростка. За счет протеолиза (расплавления белков) развивается деструкция (разрушение) стенки отростка и его прободение, которое осложняется гнойным перитонитом. При катаральной форме воспаление распространяется на слизистый и подслизистый слой, затем на все слои, включая брюшинный, флегмонозный аппендицит, развивается полная деструкция — гангренозный аппендицит.
Морфологически катаральный аппендицит характеризуется некоторым утолщением отростка, серозный покров тусклый, лейкоциты инфильтрируют подслизистый слой, на слизистой оболочке имеются дефекты, покрытые фибрином и лейкоцитами. Иммунохимичет ское исследование почти в трети наблюдений выявляет участки с повышенным содержанием маркеров воспаления — цитокинов.
При флегмоне отросток утолщен значительно, серозная оболочка покрыта налетами фибрина, в просвете отростка — гнойное содержимое. Лейкоциты инфильтрируют все слои отростка, на слизистой оболочке заметны множественные эрозии и поверхностные язвы.
Переход воспаления на серозную оболочку сопровождается обнаружением в брюшной полости мутного выпота, налеты фибрина обнаруживаются на брюшине слепой кишки, петлях тонкой кишки и париетальной брюшине. Лейкоцитарные инфильтраты определяются и в брыжейке отростка.
При эмпиеме отростка воспаление еще не переходит на его серозную оболочку, при этом отросток колбовидно утолщен, в просвете его — жидкий гной. Лейкоцитарная инфильтрация (пропитка) обнаруживается только в слизистом и подслизистом слое. При гангрене отростка видны некротические изменения в его стенке — истонченные участки грязно-зеленого цвета. В брюшной полости определяется гнойный выпот с каловым запахом. Гангренозные изменения в отростке приводят к перфорации стенки, поступлению гноя в брюшную полость с развитием первоначально местного, а затем общего перитонита. Микроскопически перфорация представляет некроз с тромбозами сосудов и микроабсцессами в брыжейке отростка.
Продолжается катаральная стадия острого аппендицита 6— 12 ч от начала заболевания, флегмонозная форма 12–24 ч, гангренозная 24–48 ч, через 48 ч наступает прободение. Если симптомы острого аппендицита при активном динамическом наблюдении исчезают, то предполагают аппендикулярную колику.
По отношению к слепой кишке положение червеобразного отростка может быть различным: нисходящее тазовое (40–50 %), латеральное (20–25 %), медиальное (15–20 %), передневосходящее (5–7 %), задневосходящее (ретроцекальное, в 14 % наблюдений). Червеобразный отросток локализуется под печенью или в малом тазу; при подвижной слепой кишке — в левой подвздошной области. Важно помнить, что у детей слепая кишка расположена выше, чем у взрослых, у женщин она ниже, чем у мужчин.
СИМПТОМЫ И ДИАГНОСТИКА
Симптомами катарального аппендицита являются: постоянно появляются боли в животе, ночью или в предутренние часы. Они обычно возникают в эпигастральной области или не имеют четкой локализации. В начале заболевания боли тупые по характеру, иногда могут быть схваткообразные. Через 2–3 ч от момента начала болезни боли постепенно усиливаются, перемещаются в правую подвздошную область, к месту локализации червеобразного отростка. Это смещение болей — характерный симптом острого аппендицита Кохера — Волковича. Он обусловлен характером висцеральной иннервации червеобразного отростка и связью с нервными узлами корня брыжейки и солнечным сплетением, расположенным в проекции эпигастральной области. В первые часы почти у половины больных может возникнуть рвота рефлекторного характера. Она редко бывает обильной и многократной. Чаще беспокоит тошнота, имеющая волнообразный характер. Стул в день заболевания отсутствует, но при тазовом или ретроце-кальном расположении отростка возможен неустойчивый жидкий стул. Дизурические явления наблюдаются довольно редко, связаны с локализацией отростка в близкой проекции к правой почке, мочеточнику, мочевому пузырю.
Состояние больного объективное исследование обнаруживает как удовлетворительное, но влажный язык в этот период заболевания уже густо обложен налетом. Гемодинамические показатели стабильные. Живот не вздут, участвует в дыхании. При поверхностной пальпации у большинства больных удается обнаружить зону повышенной чувствительности в правой подвздошной области; при глубокой пальпации в этой же зоне определяется явная и довольно значительная болезненность. Эта болезненность возникает уже в первые часы заболевания когда больной жалуется лишь на боли в эпигастральной области или по всему животу. В стадии катарального воспаления симптомы раздражения брюшины отсутствуют
Симптомы острого аппендицита:
— симптом Ровзинга — левой рукой сквозь брюшную стенку прижимают сигмовидную кишку к крылу левой подвздошной кости, полностью перекрывая ее просвет; в это же время правой рукой производят толчкообразные движения в левой подвздошной области; при этом как результат колебательных сотрясений возникает боль в правой подвздошцой области;
— симптом Ситковского: заключается в появлении или усилении болей в правой подвздошной области при положении больного на левом боку, симптом этот чаще Возникает при спайках в брюшной полости;
— симптом Бартомье — Михельсона: усиление болезненности при ощупывании правой подвздошной области в положении больного на левом боку, что связано с тем, что петли тонких кишок и большой сальник, ранее прикрывавшие червеобразный отросток, отходят влево, делая его более доступным для ощупывания.
Температура тела повышена до 37–37,5 ?С, умеренный лейкоцитоз — 10 000—20 000.
Наиболее часто встречается флегмонозный аппендицит. Боли довольно интенсивные и постоянные, с четкой локализацией в правой подвздошной области, нередко имеют пульсирующий характер. Рвота не характерна, но чувство тошноты постоянное. Умеренная тахикардия 80–90 уд./мин. Язык обложен. Живот отстает при дыхании в правой подвздошной области, при пальпации здесь, кроме повышенной чувствительности, врач определяет защитное напряжение мышц передней брюшной стенки — симптом раздражения брюшины, предполагающий, что воспаление распространилось на все слои червеобразного отростка, в том числе и брюшинный покров.
Другие симптомы раздражения брюшины относят:
— симптом Щеткина — Блюмберга: после надавливания на брюшную стенку резко убирают руку, в этот момент больной ощущает внезапное усиление боли в результате сотрясения брюшной стенки в области воспаления;
— симптом Воскреснского (симптом «рубашки»): через рубашку больного быстро проводят скользящим движением рукой вдоль передней брюшной стенки от реберной дуги до пупартовой связки и обратно; это движение выполняют попеременно, вначале слева, затем справа; это вызывает значительное усиление болезненности в правой подвздошной области;
— симптом Крымова: появление значительной болезненности при введении пальца в правый паховый канал, что связано с легкой доступностью париетальной брюшины. Из-за выраженной болезненности в правой подвздошной области глубокая пальпация затруднена.
— Симптомы Ровзинга, Ситковского, Бартомье — Михельсона определяются по-прежнему.
Температура тела больного достигает 38–38,5?С, число лейкоцитов в периферической крови — 12 000—20 000. Больной чувствует себя удовлетворительно.
Гангренозный аппендицит — деструктивная форма, которая отличается обширным некрозом стенки червеобразного отростка с развитием гнилостного воспаления, при этом нервные окончания разрушаются, и жалобы на боль могут исчезнуть.
Всасывание из кишечника токсических продуктов приводит к интоксикации: появляется эйфория, вялость, тахикардия до 100–120 уд./мин, сухой обложенный язык, повторная рвота. Напряжение мышц передней брюшной стенки становится несколько меньше, чем при флегмонозной форме, но при глубокой пальпации боли возникают немедленно; симптом Щеткина— Блюмберга, симптомы раздражения брюшины — Воскресенского, Крымова положительные. Сохраняются симптомы Ровзинга, Ситковского, Бартомье — Михель-сона. Температура при гангренозной форме может быть нормальной или даже ниже нормы, снижается и число лейкоцитов до 10 000—12 000 или их содержание нормальное. Значительная тахикардия не соответствует уровню температуры, этот признак может иметь решающее значение в диагностике гангренозной формы острого аппендицита.
У пожилых может развиться первично-гангренозный аппендицит (нарушение кровотока по аппендикулярной артерии при атеросклерозе, тромбозе или эмболии), сразу, минуя катаральную и флегмонозную стадию, возникает гангрена червеобразного отростка. Клиническая картина имеет некоторые особенности: начальный период первично гангренозной формы острого аппендицита отличается резкими болями, возникающими в отростке, по мере гибели нервных окончаний боли стихают. Быстро появляются симптомы раздражения брюшины, лихорадка, лейкоцитоз.
Перфорация отростка проявляется резкими болями в правой подвздошной области на фоне кажущегося благополучия в период гангренозного воспаления. Боль в правой подвздошной области становится постоянной, интенсивность ее нарастает. На фоне нарастающей интоксикации возникают неоднократная рвота, тахикардия, сухой, обложенный коричневым налетом язык. Брюшная стенка, упругость которой уменьшается при гангренозной форме, снова становится напряженной; напряжение распространяется на остальные отделы брюшной стенки по мере распространения гнойного выпота по брюшной полости. Резко выражены все симптомы раздражения брюшины. Температура тела приобретает гектический характер. Прободение отростка завершается гнойным воспалением брюшины или формированием локального гнойника в брюшной полости.
Атипичные формы острого аппендицита. Эмпиема червеобразного отростка осложняет острый аппендицит в 1–2 % случаев. При этом боли в животе не имеют характерного смещения, симптом Кохера — Волковича отсутствует, боли начинаются непосредственно в правой подвздошной области, тупые по характеру, медленно нарастают и достигают максимального проявления к 3—5-му дню, могут принимать пульсирующий характер. Сопровождаются нечастой рвотой.
В начале заболевания общее состояние больного страдает мало, температура нормальная или незначительно повышена; на фоне пульсирующей боли возникает озноб с повышением температуры до 38–39 °C.
Даже в далеко зашедших случаях передняя брюшная стенка не напряжена, отсутствуют симптомы раздражения брюшины. Симптомы Ровзинга, Ситковского, Бартомье — Михельсона положительные. При глубоком ощупывании в правой подвздошной области определяется значительная болезненность, у худых больных прощупывается резко утолщенный и болезненный червеобразный отросток. В первые двое суток лейкоцитоза нет, затем количество лейкоцитов быстро увеличивается до 20 ООО.
Ретроцекальное расположение червеобразного отростка — позади слепой кишки — наблюдается в 6—25 % острого аппендицита. Расположенный позади слепой кишки отросток тесно прилежит к слепой кишке, брыжейка его короткая, очень редко отросток вообще не имеет брыжейки И полностью расположен забрюшинно. Он тесно прилегает к печени, правой почке, поясничным мышцам. Ретроцекальный аппендицит чаще всего начинается с болей в эпигастральной области или по всему животу, затем боли сосредоточиваются в области правого латерального канала или в поясничной области. Тошнота и рвота редки, иногда в начале заболевания может быть нечастый жидкий стул со слизью, что связано с раздражением слепой кишки расположенным на ней воспаленным червеобразным отростком. Ди-зурические явления выявляются при расположении воспаленного отростка в непосредственной близости к почке или мочеточнику.
При исследовании живота обнаруживается болезненность в области правого латерального канала или несколько выше гребня подвздошной кости. Симптомы раздражения брюшины не выражены, а в поясничной области обнаруживается напряжение мышц, в треугольнике Пти (пространство, ограниченное широкой мышцей спины, боковыми мышцами живота и подвздошной костью) вызывается симптом Щеткина—Блюмберга. Характерен для ретроцекального аппендицита псоассимптом Образцова — болезненное напряжение правой подвздошно-поясничной мышцы, при этом больной лежит на кушетке, ему поднимают кверху вытянутую правую ногу, затем просят самостоятельно опустить ногу, больной ощущает боль глубоко в поясничной области. В ретроцекальном аппендиците чаще развивается деструкция. Невыраженные симптомы со стороны брюшной полости сопровождаются выраженной интоксикацией. Температура и лейкоцитоз выше, чем при типичной локализации отростка.
Тазовый острый аппендицит. Низкое, или тазовое, расположение червеобразного отростка встречается у 11 % мужчин и 21 % женщин. Боли также начинаются в эпигастральной области или по всему животу, спустя несколько часов локализуются над лоном или над пупартовой связкой справа. Тошнота и рвота не характерны. Возникают частый жидкий стул со слизью и ди-зурические расстройства. При тазовом расположении аппендицита воспалительный процесс ограничивается окружающими органами, поэтому при исследовании живота напряжение мышц передней брюшной стенки отсутствует, так же как и другие симптомы раздражения брюшины. Симптомы Ровзинга, Ситковского, Бар-томье — Михельсона также могут не выявляться. Иногда выявляется положительный симптом Коупа — проба на болезненное напряжение внутренней запирательной мышцы: в положении больного лежа на спине сгибают правую ногу в колене и поворачивают бедро кнаружи; при этом больной ощущает боль в глубине таза справа; симптом этот может быть положительным и при других воспалительных заболеваниях малого таза. При влагалищном и ректальном исследовании удается выявить болезненность в области Дугласова пространства, определить наличие выпота в брюшной полости, воспалительный инфильтрат.
Температура и лейкоцитоз выражены незначительно.
Подпеченочное расположение червеобразного отростка достаточно трудно распознать. Болезненность в области правого подреберья, напряжение мышц и другие симптомы раздражения брюшины предполагают наличие острого холецистита, однако анамнез типичный для острого аппендицита. При остром холецистите врачу удается прощупать увеличенный желчный пузырь, при остром аппендиците возможно лишь обнаружить аппендикулярное уплотнение.
Очень редко встречается левостороннее расположение отростка, что происходит либо в результате обратного расположения внутренних органов, либо в случае мобильной слепой кишки с длинной брыжейкой.
Острый аппендицит не распознается врачами на догоспитальном этапе в 10–20 % случаев, в стационаре — в 5—12 %. Типичные случаи острого аппендицита составляют не более 50 %. Связана сложность диагностики с отсутствием характерных симптомов в раннем периоде. Анамнез указывает на начало острых болей в эпигастральной области или по всему животу с постепенным смещением в правую подвздошную область, что характерно для острого аппендицита и редко наблюдается при другой патологии. При остром аппендиците рвота редкая. Общее состояние больного страдает мало, но при гангренозной форме заметны признаки интоксикации: бледность, малоподвижность, тахикардия, умеренная гипотония, сухой обложенный язык. При прободном аппендиците общее состояние больного страдает значительно: положение неподвижное, больной стонет от болей в животе, колени приведены к животу, черты лица заостряются, тахикардия, артериальное давление низкое.
В катаральную фазу острого аппендицита при осмотре живота особенностей не выявляется, при флегмонозной форме — отставание правой подвздошной области при дыхании. При гангренозной форме отставание хорошо заметно, а при прободении в дыхании не участвует правый нижний отдел живота. Ощупывание живота начинается с левой подвздошной области, затем постепенно обследование перемещают в правую Подвздошную область, где обнаруживают зону повышенной чувствительности и локальное напряжение мышц. При глубоком ощупывании находят болезненность в правой подвздошной области. Она может оказаться невозможной при деструктивных формах. Определяют симптом Воскресенского, Крымова, Щеткина — Блюм-берга, Ровзинга, Ситковского, Бартомье — Михельсона, Образцова. Сильное вздутие живота и отсутствие перистальтики определяются в поздних стадиях. Необходимо вагинальное и ректальное исследования отростка. Наибольшее количество ошибок наблюдается в стадии катарального аппендицита.
Необходимо дифференцировать острый аппендицит почти со всеми острыми заболеваниями брюшной полости и забрюшинного пространства. В начальной стадии заболевания, когда боль еще не имеет четкой локализации в правой подвздошной области, а локализуется преимущественно в эпигастрии, можно заподозрить острый гастрит, острый панкреатит, прободение язвы желудка и двенадцатиперстной кишки. Боли при остром гастроэнтерите схваткообразные, достаточно сильные, локализуются в верхних и средних отделах живота, связаны с погрешностью в диете; сопровождаются рвотой съеденной пищей, затем желчью; рвотные массы могут содержать примесь крови, через несколько часов появляется частый жидкий стул. При пальпации живота локальная болезненность, симптомы раздражения брюшины и симптомы, типичные для острого аппендицита, отсутствуют; перистальтика усиленная; пальцевое ректальное исследование определяет жидкий кал с примесью слизи. Температура тела нормальная или субфебрильная (37,5 °C), лейкоцитоз незначительный.
От острого аппендицита острый панкреатит отличается появлением вначале резких болей опоясывающего характера в верхних отделах живота, они иррадиируют в поясницу и сопровождаются многократной рвотой желчью, которая не приносит облегчения. В начальной стадии заболевания больные беспокойны, по мере нарастания интоксикации становятся вялыми, отмечается тахикардия, гипотония; заметно несоответствие тяжести состояния и незначительности локальных симптомов, боли в правой подвздошной области отсутствуют, но при распространении выиота из сальниковой сумки и правого подреберья по латеральному каналу в подвздошную область боли появляются в правой подвздошной области.
Прободная язва желудка или двенадцатиперстной кишки имеет характерные клинические симптомы — желудочный анамнез, очень сильная боль в эпигастральной области, распространенное напряжение мышц, которые практически сразу позволяют поставить правильный диагноз. При прободной язве практически никогда не бывает рвоты, исчезает печеночная тупость (рентгенологически — газ под куполом диафрагмы) — симптом, характерный для перфорации полого органа. Но в случаях прикрытой перфорации желудочное содержимое в правой подвздошной области приводит к тому, что боли в эпигастрии стихают и возникают в правой подвздошной области, — ложный симптом Кохера— Волковича, здесь определяется мышечное напряжение, симптомы раздражения брюшины, рентгенологически при перфорации определяется газ под правым куполом диафрагмы.
Начинается с очень сильных болей в правом подреберье приступ острого холецистита, которые имеют иррадиацию в правое плечо и лопатку и сопровождаются многократной рвотой пищей и желчью. Боли возникают неоднократно, сопровождаются иногда желтухой, связаны с приемом жирной пищи, алкоголя. Подпеченочное расположение червеобразного отростка, как и острый холецистит, проявляется болями в правом подреберье, здесь же определяется напряжение мышц передней брюшной стенки. При ощупывании определяется увеличенный болезненный желчный пузырь. Лихорадка при остром холецистите более выражена, чем при всех формах острого аппендицита, развивается более медленно.
Иногда острый аппендицит врачу приходится дифференцировать с флегмоной терминального отдела подвздошной кишки (болезнь Крона), симптомами которой являются боли, высокая температура, иногда понос, лейкоцитоз до 30 ООО, прощупывается болезненная опухоль в правой подвздошной области. Этих больных часто оперируют с диагнозом «острый аппендицит».
Клиническая картина острого мезентериального туберкулезного мезаденита очень сходна с острым аппендицитом, дифференцируются во время аппендэктомии.
Правосторонняя почечная колика начинается с сильных болей в правой поясничной или правой подвздошной области, на фоне боли возникает рвота, в типичных случаях боли распространяются в правое бедро, промежность, половые органы, сопровождаются учащенным мочеиспусканием. Дизурические расстройства могут быть и при остром аппендиците, если отросток расположен вблизи почки, мочеточника или мочевого пузыря. При почечной колике нет интенсивной болезненности в животе, нет симптомов раздражения брюшины. Исследование мочи, данные хромоцистоскопии или экскреторной урографии в этих случаях необходимо.
Правосторонний пиелонефрит начинается подостро с тупых распирающих болей в пояснично-подвздошной или мезогастральной области, рвота и расстройства мочеиспускания в начале заболевания могут отсутствовать, через 1–2 дня возникает высокая лихорадка. Резкой болезненности и симптомов раздражения брюшины при остром пиелонефрите нет, но возможен симптом Образцова. Исследуют мочу, проводят ультразвуковое исследование.
При правостороннем сальпингоофорите боли начинаются сразу внизу живота и иррадиируют в поясницу, влагалище, промежность, область заднего прохода, сопровождаются обильными слизисто-гнойными выделениями из влагалища и ознобом, рвота редка. Максимальная болезненность определяется не в правой подвздошной области, а над пупартовой связкой и над лобком, здесь же выражены симптомы раздражения брюшины. Вагинальное исследование позволяет определить воспаленные придатки матки. При тазовой локализации острого аппендицита почти всегда отмечаются учащенные позывы к дефекации, при воспалении придатков этого симптома не бывает. При остром воспалении придатков матки температура тела высокая, лейкоцитоз в периферической крови не выражен. Информативно УЗИ органов малого таза. Острая хирургическая гинекологическая патология (апоплексия яичника, разрыв, перекрут кисты яичника, нарушенная внематочная беременность и др.) происходит у молодых женщин, проявляется сильными болями внизу живота, которые распространяются в правую или левую подвздошную область, влагалище, промежность, прямую кишку, могут сопровождаться, обмороком. Повышение температуры и лейкоцитоз умеренные, положительный симптом Щеткина — Блюмберга в правой подвздошной области. По этим симптомам можно предполагать аппендицит, но из анамнеза удается установить возникновение болей на 10—14-й день после менструации, нехарактерную для острого аппендицита иррадиацию болей, обморок, отсутствие напряжения мышц передней брюшной стенки при положительном симптоме Щеткина — Блюмберга. При влагалищном и ректальном исследовании — болезненность в области заднего свода и придатка матки. Окончательный диагноз устанавливается при пункции заднего свода влагалища — обнаруживается кровь.
Практически не визуализируется неизмененный червеобразный отросток при УЗИ и КТ. Воспаленный отросток при УЗИ представляется неперистальтирую-щей трубчатой структурой диаметром до 7 мм и более с гиперэхогенной отечной слизистой и серозной обо-ломками й гипоэхогенной мышечной оболочкой между ними; вокруг отростка может определяться скопление жидкости. При КТ симптомы острого аппендицита — увеличение диаметра отростка более 7 мм, утолщение его стенок и слепой кишки, инфильтрат периаппенди-кулярной жировой клетчатки. Чувствительность УЗИ-диагностики острого аппендицита 85 %, специфичность 95 %. УЗИ и КТ при диагностике острого аппендицита показаны у детей, пожилых, при невозможности лапароскопии.
К рентгенологические признаки острого аппендицита относят:
1) скопление жидкости и газа в слепой кишке и терминальной петле подвздошной приводит к появлению горизонтальных уровней жидкости — чаша Клойбера;
2) иногда левосторонний изгиб влево или вправо поясничного отдела позвоночника за счет рефлекторного спазма правой поясничной мышцы; нечеткость наружного контура поясничной мышцы из-за отека тканей задней брюшной стенки;
3) отсутствие содержимого в правой половине толстой кишки;
4) скопление газа в аппендиксе;
5) наличие небольших пузырьков свободного газа в брюшной полости или забрюшинном пространстве при перфоративном аппендиците.
Лапароскопия позволяет врачу осмотреть отросток в 80–95 % случаев. Если при лапароскопии осмотреть отросток не удается, то это еще не исключает диагноз острого аппендицита. Прямые признаки воспаления червеобразного отростка при деструктивной форме ла-мароскопически соответствуют таковым, найденным во время лапаротомии. Косвенные признаки острого аппендицита: выпот, отечность и гиперемия париетальной и висцеральной брюшины, наложение фибрина в области подвздошно-слепокишечного угла.
Особенно трудно оценить катаральную форму.
Диагноз острого аппендицита требует только хирургического лечения, но из-за погрешностей диагностики в 30–50 % случаев микроскопически отросток оказывается неизмененным. Аппендэктомию (удаление аппендикса) чаще выполняют под внутривенным или эндо-трахеальным обезболиванием. Особенность лечения при аппендикулярном инфильтрате: показано лишь вскрытие и дренирование гнойника без аппендэктомии через обычный доступ, удаление червеобразного отростка допустимо только в случае нетравматичного разделения сращений.
Нагноившийся аппендикулярный инфильтрат вскрывают внебрюшинным доступом, не прибегая к аппендэктомии. Аппендэктомию производят детям через 1,5–2 месяца, взрослым — через 3–4 месяца после выписки.
Локальные абсцессы брюшной полости лечат традиционным вмешательством, в последние годы применяют малоинвазивные методики — чрескожное дренирование гнойников под УЗИ-контролем.
При воспалении брюшины дополнительно дренируют брюшную полость.
Брюшную полость тампонируют, если имеется неуверенность в гемостазе, не удален полностью червеобразный отросток, сформировался периаппендикулярный абсцесс или забрюшинная флегмона.
В связи с частым нагноением рекомендуют не зашивать рану наглухо, а накладывать первично отсроченные швы и затягивать их через 48–72 ч.
Лапароскопическая аппендэктомия впервые выполнена в 1982 г.
Течение послеоперационного периода зависит от гнойных осложнений. Бактерицидной активностью против грамотрицательных бактерий кишечника и облигатных анаэробов обладает комбинация цефуроксима с метронидазолом (альтернативные препараты — ампициллин в комбинации с гентамицином). Профилактика гнойной инфекции обеспечивается их введением однократно за 15–30 мин до разреза кожи. При деструктивном аппендиците антибактериальная терапия проводится в течение 4–5 суток цефалоспоринами II–III поколений (цефотаксим, цефтриксон, цефоперазон) в сочетании с метронидазолом. При осложненном остром аппендиците целесообразно назначение карбопенемов (тиенам, меронем, имипенем).
После операции пить разрешают через несколько часов небольшими порциями; через сутки назначают стол 1а, тогда же можно вставать. Общий стол назначают через несколько дней, на седьмые сутки снимают швы, а на восьмые — выписывают. Осложненное течение определяет сроки индивидуально. Временная нетрудоспособность для лиц умственного труда и при отсутствии осложнений — 2–3 недели; при тяжелом физическом труде больных через 3 недели временной нетрудоспособности, переводят на легкую физическую работу сроком на 1 месяц. Учащиеся начинают учебу через 5–7 дней после выписки, занятия физкультурой — через 1 месяц.
Осложнения острого аппендицита. Аппендикулярный инфильтрат представляет собой конгломерат рыхло спаянных между собой органов и тканей, располагающихся вокруг воспаленного червеобразного отростка, возникает как реакция, ограничивающая воспалительный процесс. Чаще формируется после флегмонозного аппендицита в 1–3 % случаев. Симптомы появляются через 3–5 дней после начала заболевания: самостоятельные боли в животе проходят почти полностью, самочувствие улучшается, но температура остается 37,5 °C, при обследовании нет ни мышечного напряжения, ни других симптомов раздражения брюшины, в подвздошной области при ощупывании определяется плотное, малоболезненное и малоподвижное опухолевидное образование, иногда положительны симптомы
Ровзинга и Ситковского, лейкоцитоз умеренный. Из анамнеза характерное для острого аппендицита начало болей. Исход аппендикулярного инфильтрата — полное рассасывание (через 2–3 недели) или абсцедирование. При уменьшении инфильтрата под влиянием медикаментозной терапии и отсутствии лейкоцитоза можно избежать операции. Вскрытие нагноившегося инфильтрата производят разрезом Волковича — Дьяконова, операционную рану не зашивают, аппендэктомию не производят, отросток удаляют через б месяцев.
Чаще всего локальные абсцессы в брюшной полости формируются при аномальном расположении червеобразного отростка. При скоплении инфильтрата в Дугласовом пространстве формируется тазовый абсцесс.
Признаки тазового абсцесса — тупые боли в нижних отделах живота и промежности, дизурические расстройства, учащенные позывы к дефекации, которые возникают на 5—7-й день после операции при удовлетворительном состоянии больного, повышается температура, лейкоцитоз. Могут проявиться признаки нетяжелой интоксикации, умеренный парез кишечника, болезненность над лобком без выраженных признаков раздражения брюшины. При ректальном и влагалищном исследовании хорошо определяется уплотнение, которое постепенно размягчается в центре, в случае аб-сцедирования определяется флюктуация.
Подциафрагмальный абсцесс встречается реже тазового, причина его развития — высокое расположение червеобразного отростка или затекание под диафрагму выпота. Формирование гнойника начинается через 5—Т дней после операции, локальные симптомы стертые, несмотря на присутствие гнойной интоксикации (бледность, адинамия, отсутствие аппетита, гектическая лихорадка, лейкоцитоз с нейтрофильным сдвигом влево); тупые боли в нижних отделах грудной клетки справа, которые усиливаются при глубоком вдохе, иногда сухой кашель, вызванный раздражением диафрагмы. При осмотре грудной клетки заметно отставание ее правой половины при дыхании, в поздних стадиях — выбухание нижних правых межреберий. В этой же области притупление перкуторного звука из-за реактивного выпота в плевральной полости, при выслушивании
— ослабление дыхания. Рентгенологически при под-диафрагмальном абсцессе заметно высокое стояние правого купола диафрагмы и его малая подвижность, увеличение печеночной тени. Подциафрагмальный абсцесс часто содержит газ, видимый надпеченочный уровень жидкости с полоской купола диафрагмы над ним. Вскрытие поддиафрагмального абсцесса производят чресплевральным или внеплевральным доступами. Пальцем производят ревизию гнойной полости, ее промывают и дренируют.
Редкое осложнение острого аппендицита — межки-шечный абсцесс, формируется между петлями тонкой кишки в нижних отделах живота. Клиника проявляется через 5–7 дней после аппендэктомии: вялость, потеря аппетита, гектическая лихорадка, нейтрофильный сдвиг влево. При ощупывании живота определяется плотное, без четких контуров опухолевидное образование, расположенное медиальнее от правой подвздошной области; симптомы раздражения брюшины отсутствуют, определяется парез кишечника.
Консервативное лечение возможно на стадии воспалительного инфильтрата. Уже при появлении признаков гнойной интоксикации необходимо вскрытие гнойника.
Осложняет общее гнойное воспаление брюшины острый аппендицит не более чем в 1 %, но оно является основной причиной летальности, при прободной форме воспаление брюшины развивается в 8 %. Принципы диагностики и лечения воспалений брюшины изложены в соответствующем разделе.
Очень тяжелым, хотя и редким, осложнением острого аппендицита является пилефлебит — септический тромбофлебит ветвей и основного ствола воротной вены, появляющийся в раннем послеоперационном периоде: у больных с первого дня значительно повышается температура и проявляется клиника внутренней интоксикации. При осмотре определяется вздутие живота в результате пареза кишечника, наблюдается разлитая болезненность правой половины живота без симптомов раздражения брюшины. По мере перехода тромбофлебита с вен брыжейки отростка и подвздошнослепокишечного угла на воротную и печеночные вены появляется желтуха, увеличивается печень, нарастает печеночно-почечная недостаточность и через 8—10 дней от начала заболевания наступает смерть.
У беременных острый аппендицит имеет некоторые особенности, встречается примерно в 1 % случаев; способствуют развитию острого воспалительного процесса смещение отростка беременной маткой, что приводит к его перегибам и растяжению, нарушению опорожнения, ухудшению кровоснабжения, склонность к запорам, что ведет к застою содержимого и повышению вирулентности кишечной флоры. Возникает острый аппендицит чаще в первой половине беременности, чаще имеет деструктивные формы. Во второй половине беременности болевой синдром не выражен, но боли начинаются в эпигастральной области, постепенно смещаются в правую подвздошную область (симптом Кохера — Волковича). Рвота не имеет решающего значения, так как может быть связана с гестозом беременных. При ощупывании живота определяется локальная болезненность не в правой подвздошной области, а значительно выше; локальное напряжение мышц выражено слабо. При больших сроках беременности, когда слепая кишка и ее отросток находятся позади увеличенной матки, могут быть отрицательными симптомы раздражения брюшины. В этот период хорошо выражен psoas-симптом Образцова, иногда симптом Ситковского и Бартомье—Михельсона. Лихорадка, как правило, не выражена, умеренный лейкоцитоз.
Труден дифференциальный диагноз между острым аппендицитом и правосторонним пиелонефритом во второй половине беременности. Оба заболевания имеют сходные признаки: невыраженность болевого синдрома, высокая локализация болей, рвота; нарушения мочеиспускания могут сопровождать острый аппендицит за счет близкого его расположения к правой почке в поздние сроки беременности. При исследовании живота определяется высокая локальная болезненность, симптомы раздражения брюшины не выражены. Значительно отличается лишь начало заболевания: острый аппендицит всегда начинается с болей в животе, и только потом повышается температура и появляется рвота; при пиелонефрите заболевание начинается с озноба, рвоты, повышения температуры, и только затем появляются боли, характерны и изменения в моче. В первой половине беременности симптомы острого аппендицита (тошнота, рвота, боли в животе) могут быть приняты за токсикоз; в свою очередь, симптомы токсикоза могут симулировать острый аппендицит. В конце беременности боли в животе могут симулировать родовые схватки, переход воспаления на тазовую брюшину может вызвать сокращения матки и преждевременные роды. При дифференциальной диагностике врачу, следует помнить, что связанные с аппендицитом боли носят постоянный характер, с беременностью — схваткообразный. При остром аппендиците беременные малоподвижны в постели, избегают положения на правом боку, при котором боли усиливаются за счет сдавления маткой воспаленного отростка.
Хирургическая тактика у беременных более активная из-за возможности повторения приступа во время беременности. Доступ осуществляется разрезом Волконича — Дьяконова или его расширением, при аппендикулярном воспалении брюшины выполняют срединную лапаротомию, аппендэктомия выполняется классическим методом, туалет брюшной полости, ее дренирование при воспалении брюшины.
Может привести деструктивный аппендицит и к прерыванию беременности и гибели плода в 4–6 % случаев при несвоевременно выполненной операции. У беременной не создает большой опасности для жизни матери и плода своевременная аппендэктомия.
Острый аппендицит у людей старшего возраста возникает реже, чем у молодых. В пожилом и старческом возрасте чаще встречаются деструктивные формы, что обусловлено снижением местного и гуморального иммунитета, атрофией и склерозом всех стенок отростка, склерозом сосудов. У стариков развивается первичногангренозный аппендицит. Летальный исход в 3–4 раза чаще, чем в других возрастных группах. Клиника аппендицита имеет невыраженную картину, болей в эпигастрии больной часто не отмечает, поэтому он указывает сразу на появление болей в правой подвздошной области; часто бывают тошнота, рвота. При ощупывание живота, даже при деструкции отростка, обнаруживают лишь умеренную болезненность в правой подвздошной области. Напряжение мышц передней брюшной стенки не выражено из-за атрофии мышц, но симптом Щеткина — Блюмберга вызывается убедительно, часто положителен и симптом Воскресенского; Из-за динамической кишечной непроходимости у стариков выраженный метеоризм, перистальтика не выслушивается. Температура повышается незначительно, лейкоцитоз умеренный, чаще развивается аппендикулярное уплотнение: больной обнаруживает опухолевидное образование в правой подвздошной области через несколько дней после несильных болей. Тактика лечения — активная хирургическая, аппендэктомия производится классическим способом.
источник