Аппендикс – представляет собой маленький отросток слепой кишки, являющийся частью иммунной системы человека. Симтомы аппендицита часто смазаны и их трудно сразу определить, где и с какой стороны болит. Боль может распространяться на весь живот, создавая ложное ощущение простого отравления с тошнотой и ротой.
Аппендицит может возникнуть в любом возрасте и у людей любого пола. Однако статистика показывает, что чаще всего он воспаляется у людей в возрасте 5-40 лет.
Среди заболевших в возрасте 20-40 лет в два раза больше женщин, чем мужчин, в то время как среди больных в возрасте до 20 лет преобладают мужчины.
Женщины в целом болеют несколько чаще мужчин. После 40 лет вероятность возникновения заболевания значительно уменьшается, но не становится нулевой. Поэтому аппендицит может встретиться и у пожилых людей.
Также аппендицит изредка диагностируют и у детей младше 5 лет.
Как правило воспаление аппендикса носит острый характер. В результате болезни в отростке скапливается гной, который не может свободно выйти наружу из-за узости отростка.
Аппендикс увеличивается в размерах и становится болезненным.
В конечном итоге это приводит к разрыву стенки аппендикса и выходом гноя наружу. Это, в свою очередь, влечет за собой острый перитонит (воспаление брюшины), сепсис или абсцессы в брюшной полости, которые с высокой степени вероятности могут привести к летальному исходу.
Самым тяжелым осложнением является пилефлебит – приводящее к тяжелому поражению печени воспаление воротной вены, летальность при котором особенно высока.
Болезнь протекает очень быстро и обычно длится не более 2-4 дней, редко более недели.
Случаи самопроизвольного излечения острого аппендицита нечасты. Иногда вокруг пораженного аппендикса может образоваться защитный инфильтрат из окружающих тканей, однако это образование тоже может привести к абсцессу.
Поэтому болезнь требует врачебного вмешательства и оперативного лечения. При своевременном лечении заболевания прогноз благоприятный.
Изредка встречается и хронический аппендицит, характеризующийся то появляющимися, то снова отступающими симптомами, обычными для острого аппендицита. Частота возникновения этого состояния примерно в 100 раз реже, чем у острого. Как правило, она не требует оперативного лечения.
Острый аппендицит делится на простой (катаральный) и деструктивный, чреватый осложнениями. Без соответствующего лечения простой аппендицит почти всегда переходит в деструктивный.
- Катаральная
- Флегмонозная
- Гангренозная
- Перфоративная
Причины проявления аппендицита до настоящего моменты не выяснены точно, так же как и ведутся споры нужен ли аппендикс для человека или нет. Установлено только точно то, что для начала воспалительного процесса нужно два условия.
Одно из первых условий это закупорка просвета аппендикса посторонними предметами: шелуха семечек, косточки фруктовых деревьев, мелкие части игрушек у детей.
Второе важное условие это инфекция. Ввиду ослабления иммунитета в ЖКТ или наличия других инфекционных заболеваний, микробы попадают в аппендикс вызывая в нем воспалительный процесс. Заболевания вызывающие подобные явления могут быть брюшной тиф, туберкулез, др. инфекции.
Такие сосудистые болезни, например как васкулиты могут приводить к воспалению сосудов, что в свою очередь сказывается на любом органе, в том числе и на сосудах аппендицита, что часто приводит к острому аппендициту.
фото: возможные места локализации боли при аппендиците
При аппендиците боль возникает резко, на фоне хорошего самочувствия, иногда больной очущает внезапную острую боль в животе и просыпается ночью. Чаще всего болезненность возникает внизу живота с правой стороны, но может проявиться в области пупка и верхней части брюшной полости, постепенно (в течение 3-4 часов) опускаясь в подвздошную часть брюшины (Симптом Кохера). Боль достаточно терпима, интенсивность постоянно возрастает, доходя до острой.
Аппендикс может располагаться с правой стороны либо в районе левой. В таком случае локализация боли носит блуждающий характер. Боль в животе постоянная, ярко выраженная. В острой стадии возможно гноение аппендикулярного отростка, что принуждает делать срочную операцию по удалению червеобразного отростка для затормаживания процесса перехода воспаления в прочие органы.
Существует два расположения аппендицита:
В зависимости от месторасположения аппендикулярного отростка, локализация болевых ощущений проявляется в разных местах:
- В правой подвздошной области. Болит правый бок и низ брюшины. Иногда сильно болит пупок и область вокруг. Успокоить боль обезболивающими препаратами не получится.
- За желудком. Локализация болевого синдрома смазана. Начинается как вздутие, кажется, что . Иногда помогает обезболивающее средство, но действие длится не больше часа.
- В области таза, соприкасаясь с мочеточниками, половыми органами. Характер болей острый, колет внизу живота, присутствуют частые позывы к мочеиспусканию. У женщин возможны гинекологические недомогания на фоне нагноения отростка прямой кишки в области яичников и матки.
- Близко с почками, иногда печенью. Болезненность наблюдается в области поясницы, отдает в спину.
- Отросток с левой стороны брюшной полости. Редчайший вид расположения, при возникают трудности в диагностировании. Болевые ощущения проявляются в животе, болит левый бок.
Катаральная стадия длится первые 10-12 часов, проявляется тупой, неинтенсивной болью в подвздошной области и вокруг пупочного кольца. Возможна тошнота, однократный рвотный поток, учащенные позывы к мочеиспусканию, жидкий частый стул, постепенное повышение температуры тела выше 37 градусов. Появляется общая слабость, сухость во рту с белым , болезненность становится ярче выраженной, больше приступообразной.
Это лучшее время для оперативного вмешательства. При осмотре наблюдается мягкость брюшной полости, при прощупывании правой области пациент испытывает усиление болевого синдрома.
Болезненность проявляется внизу живота. Интоксикация организма становится ярко выраженной (постоянная тошнота, диарея, возможна рвота). Температура тела становится пониженной (ниже 36 градусов). Вздутие сильно заметно, болезненность при перкуссии возрастает.
Гангренозный аппендицит – это предпоследняя стадия острого гнойного аппендицита, при которой развивается некроз стенки кишечного отростка. Последствия такого заболевания очень опасны, особенно для детей: может произойти прободение стенки и прорыв гноя в брюшную полость. Симптомы при гангрене аппендицита заметно отличаются от других разновидностей этой болезни, поэтому особо важно своевременно оценить опасность и обратиться к докторам, чтобы незамедлительно начать комплексное лечение.
Перфоративная стадия появляется в конце третьих суток. Острая, пульсирующая боль становится схваткообразной, иногда отдает в кишечник. Частая рвота, появляется коричневый налет на языке, температура повышается до критической отметки. Перистальтика кишечника не работает, слабительное не помогает. Может развиться перитонит (заражение крови на фоне разрыва аппендикса). Боль приступообразная, сильно выражена, иногда отдает в район поясницы. Долго терпеть категорически запрещено, при промедлении возможен летальный исход.
Временные рамки стадий заболевания условны. В каждом случае развитие болезни протекает по-разному (как резкое протекание, так и мало выраженное, скрытое).
Единственным решением признано хирургическое удаление воспаленного аппендикулярного отростка.
Другие проявления, которые вместе с болью укажут на аппендицит:
- Пропадает аппетит.
- Рвота — не постоянная, 1–2 раза.
- Вздутие живота.
- Лихорадка, температура до 38 °C.
С этими признаками нужно обратиться к врачу.
До осмотра врача нельзя принимать обезболивающее или любые другие препараты, ставить клизму. Из-за самолечения симптомы аппендицита могут измениться.
«поза эмбриона» при аппендиците
Чтобы определить заболевание в больнице делают анализ крови, мочи, могут провести УЗИ или другие обследования. Но прежде вас осмотрит хирург. Он ощупает живот и поставит диагноз. Нельзя самостоятельно давить на живот, это может привести к разрыву органа.
Тесты, которые можно провести самостоятельно, но учтите, проводить самодиагностику нужно очень осторожно:
- Покашлять. При кашле боль справа усилится.
- Свернуться калачиком (поза эмбриона) на правый бок. При этом боль должна утихнуть.
- Повернуться на левый бок и вытянуть ноги. При аппендиците боль станет сильнее.
- Слегка надавите ладонью в том месте живота, где больше всего болит. Подержите здесь руку 5-10 секунд. Боль при этом немного ослабнет. А теперь уберите руку. Если в этот момент появится боль, это признак острого аппендицита.
Есть ряд симптомов, которые указывают на осложнения:
- Нарастающая боль в животе.
- Рвота.
- Слабость, заторможенность, холодный пот.
- Частое сердцебиение.
- Бледность.
- Температура выше 38 °C.
Частота случаев расположения аппендикса вариабельно (нетипично) по отношению к слепой кишке:
- нисходящее расположение аппендикса (тазовое): 50% случаев,
- латеральное: 20% случаев,
- медиальное: 20% случаев,
- заднее (ретроцекальное): 10% случаев
- восходящее (подпеченочное): редко,
- переднее (вентральное): редко,
Дифференциация аппендицита от других состояний является очень важной составляющей для врача для постановки дагноза.
Лидером по постановке ошибочного диагноза при остром аппендиците является:
- кишечная инфекция или острая пищевая токсикоинфекция ЖКТ, более 80%.
- острая дизентерия -9 %
- брюшной тиф и паратиф – 6%
- Болезнь Боткина 3,% ( болезнь вызывала легкое пожелтение кожных покровов)
При пищевом отравлении существует комплекс классических симптомов, которые наблюдаются в подавляющем большинстве случаев и доминируют в клинической картине заболевания:
- тошнота;
- многократная рвота;
- неоднократные эпизоды диареи;
- повышение температуры.
Следует обратить внимание, что можно установить, расспросив у больного, после употребления какого продукта ему стало плохо. Нередко есть несколько потерпевших, которые вместе обедали. Также настораживает прием алкоголя, консервов или продуктов, которые хранились в ненадлежащих условиях.
При отравлении меняются характеристики стула. Он теряет свою обычную форму, стает редким, бесцветным (или зеленым при сальмонеллезе).
Рвотные массы содержат частицы еды. Болевой синдром если и присутствует, то локализируется, либо над желудком, либо в районе пупка и имеет преимущественно спазматический характер.
Кишечная колика всегда сопровождается острым болевым синдромом, который может иметь колющий, режущий либо схваткообразный характер. В современной медицине существует такое определение как аппендикулярная колика, которая рассматривается в качестве симптома острой или хронической формы патологии.
Многие люди часто путают кишечную колику с аппендикулярной, так как не знают, по каким признакам их можно различить.
У взрослой аудитории пациентов кишечные колики не рассматриваются в качестве отдельной патологии. Они в большинстве случаев выступают в качестве симптома различных патологий, развивающихся в ЖКТ.
Как правило, колика проявляется в виде болевого приступа, который возникает на фоне спазмирования тонкой или толстой кишки.
Кишечные колики могут сопровождаться характерной симптоматикой:
- У большинства пациентов начинается диарея.
- Могут развиваться диспепсические явления.
- Возникают нестерпимые болевые ощущения.
- Появляется слабость.
- Возникает отвращение к пище.
Параллельно кишечной колике может развиваться и кишечная непроходимость в этом органе. При такой комбинации у пациентов возникнут мучительные боли, которые распространятся по всей области брюшины.
Человек, находящийся в таком состоянии, может впадать в прострацию, у него начинает падать давление, кожные покровы приобретают болезненную бледность.
Самостоятельно нормализовать состояние не получится, так как в такой ситуации необходимо экстренное хирургическое лечение.
Что касается аппендикулярной колики, то она возникает в большинстве случаев в течение первых часов развития острой формы аппендицита. Ее отличительной чертой является нарастающая интенсивность и локализация в подвздошной зоне с правой стороны.
На фоне различных гормональных нарушений у женщин может развиваться апоплексия яичника — внезапно наступившее кровоизлияние в яичник, которое сопровождается его разрывом и кровотечением в брюшную полость.
В норме кровоизлияния возникают во время овуляции, когда лопается созревший фолликул и из него выходит яйцеклетка. Если яичник и его кровеносные сосуды находятся в нормальном состоянии, то организм справляется с ситуацией и кровотечения не наступает.
При некоторых гормональных нарушениях происходит увеличение выработки гипофизом лютеинезирующего гормона, что вызывает усиление физиологических кровоизлияний в яичник. Апоплексии яичников у женщин часто предшествует травма или физическое напряжение, но она может развиваться и в состоянии полного покоя. Развивается апоплексия обычно с одной стороны и когда это правая сторона, симптомы заболевания могут напоминать признаки аппендицита.
Реже признаки аппендицита можно спутать с проявлениями острого аднексита – воспаления придатков матки (яичников и маточных труб).
Острый аднексит у женщин может быть следствием переохлаждения, которое приводит к снижению иммунитета и проникновению инфекции в заинтересованные органы из отдаленных очагов (например, из небных миндалин, придаточных пазух носа, кариозных зубов и так далее).
Иногда апоплексию яичников или острый аднексит даже опытный хирург не может отличить от острого аппендицита. В этом случае проводится хирургическая операция, в ходе которой устанавливается окончательный диагноз и проводится хирургическое лечение.
Признаки аппендицита у женщин нужно отличать от признаков некоторых гинекологических заболеваний.
Хронический аппендицит у женщины может проявлять себя периодическими приступами.
- Приступ может не начинаться с боли в области пупка, а сразу болит в правой подвздошной области . Может наблюдаться болезненность в паху или боль может отдавать в поясницу или в область ребер.
- Боль усиливается при запоре, при ходьбе, при кашле и при любой другой физической нагрузке.
- Об обострении болезни говорит тошнота и рвота.
- Хронический аппендицит может провоцировать чрезмерно болезненные месячные.
Острый гастрит необходимо дифференцировать от аппендицита. Ведь в начале заболевания эти патологии имеют одинаковые проявления. При аппендиците отмечается боль в эпигастрии, субфебрильная температура тела, тошнота, рвота, отсутствие аппетита.
Однако клиническая картина начинает меняться через несколько часов. Боль «перемещается» в правую подвздошную область, температура становится выше.
У детей раннего возраста отличить эти заболевания по клинической картине невозможно, поэтому необходимо исключить аппендицит в первую очередь. С этой целью выполняется ОАК и общий анализ мочи, а также проверка специфических симптомов.
Накопление газа в кишечнике может оказывать давление на различные типы клеток, заставляя людей чувствовать себя больными. Такое же больное чувство наблюдается у людей, страдающих аппендицитом, из-за их иммунной системы, реагирующей на инфекцию.
Существуют значительные различия между этими условиями, которые могут помочь людям идентифицировать их:
- Аппендицит вызывает у людей боль и необычные чувства от пупка до нижней правой части живота, тогда как люди с газом испытывают общую боль, которая не имеет определенного места.
- Болезнь, связанная с аппендиксом, может быстро нарастать с течением времени, в то время как боли в области газов, как правило, со временем падают.
- Проблемы, связанные с газом, обычно не вызывают лихорадк , в то время как пациенты с аппендицитом могут испытывать температуру выше 38,8.
- Нажатие и высвобождение в нижней правой части живота (ретракция) вызовет боль у пациентов с аппендицитом, но не у тех, кто страдает от газа.
Окончательный диагноз может поставить только доктор.
- Вызвать скорую помощь
- До приезда скорой помощи, больному следует меньше передвигаться.
- Необходим покой.
- Не рекомендуется заниматься самолечением: принимать различные лекарственные препараты, народные средства без назначения специалиста.
- Больному на область живота следует временно положить пакет со льдом или емкость с холодной водой.
- До установки окончательного диагноза, больному следует воздержаться от приема пищи и воды.
- Запрещается прогревать место возможного воспаления.
- Запрещается делать клизмы (без назначения специалиста) и принимать любые слабительные средства.
Если спустя некоторое время человек, которого беспокоит аппендикс так и не обращается к врачу, то заболевание перерастает в хроническую стадию. На этом этапе боль умеренная и появляется в основном после тяжелых физических тренировок.
источник
Аппендицит – распространенное заболевание, которое представляет собой воспаление аппендикса – небольшого червеобразного отростка. Обнаруженное заболевание лечится хирургическим путем и, как правило, не имеет рецидивов. Это воспаление может возникнуть у каждого человека, практически в любом возрасте, поэтому важно знать о симптомах болезни или хотя бы иметь представление, где болит аппендицит, чтобы можно было вовремя обратиться за врачебной помощью.
Аппендикс представляет собой небольшой, 7-10 см в длину, червеобразный отросток, находящийся в конце слепой кишки. Хотя он и вырабатывает кишечный сок, но в таком незначительном количестве, что для пищеварения это остается незаметным. Длительное время червеобразный отросток считался ошибкой эволюции человека, и при возможности его удаляли, однако спустя некоторое время было обнаружено, что он содержит лимфоидные клетки, играющие роль защиты организма – подобные находятся в миндалинах человека. Следуя из этого, возникло мнение, что аппендикс является частью защитной системы организма.
Позже было доказано, что количество лимфоидных клеток в нем небольшое, и особой помощи иммунитету они не оказывают. По сей день врачи считают, что вреда от червеобразного отростка больше, чем пользы – в случае его воспаления при несвоевременном оказании помощи человеческому организму может быть нанесен существенный урон. Поздно выявленный аппендицит может стоить пациенту жизни, поэтому каждый человек должен знать, как болит аппендицит, потому что именно он может оказаться потенциальным больным.
В большинстве случаев аппендикс локализуется между правой подвздошной костью и пупком, в середине, тут и возникает наиболее сильное болезненное ощущение. Однако в зависимости от физиологии, червеобразный отросток может быть приподнят к правому подреберью или опущен к нижней части таза. В первом случае болевой синдром будет возникать ближе к печени, во втором случае проявление болезни у мужчин можно спутать с воспалением мочевого пузыря, а у женщин – придатков.
При расположении аппендикса позади слепой кишки, завернутой к мочеточнику и почке, боль проявляется в паху, области таза и отдает в ногу, поэтому при вопросе врача о том, где болит, аппендицит может быть выявлен практически сразу, а значит, и лечение не заставит себя долго ждать. Болевые ощущения при болезни возникают внезапно, и с каждым часом их интенсивность нарастает. При остром приступе аппендицита возникает резкая и невыносимая боль, подобно коликам.
Болевой синдром у пациента будет продолжаться, пока не омертвеют нервные окончания, когда же это случится, боли угаснут, однако это не повод откладывать визит к врачу, просто так аппендицит не пройдет – больного следует немедленно госпитализировать.
Пациентам может показаться, что болезнь возникла спонтанно, так как болит аппендицит практически внезапно, однако развитие болезни могут спровоцировать следующие факторы:
- Перенесенные травмы в районе живота.
- Воспалительные процессы в ЖКТ.
- Пищевые инфекционные процессы.
- Закупоренный просвет аппендикса непереваренными частицами пищи или каловыми массами, запоры.
- Излишняя подвижность аппендикса, часто наблюдающаяся у детей.
Только врач сможет наиболее точно определить, почему болит аппендицит, и своевременно справиться с недугом.
Развитие воспалительного процесса проходит постепенно – в течение нескольких часов отросток отекает, после этого в нем начинает скапливаться гной. При внезапном возникновении в брюшной полости, даже если пациент не знает, как болит аппендицит, следует обратиться в скорую помощь. Если бездействовать на протяжении 2-3 дней, можно получить разрыв отростка с последующим изливанием гнойной массы в брюшную полость, впоследствии может образоваться перитонит, и велик риск летального исхода больного.
Болит в области аппендицита? Пора обращаться к врачу, к тому же болезнь можно опознать по другим признакам.
Обостренное состояние сопровождается следующими симптомами:
- Общее недомогание.
- Ощущение слабости.
- Понижение аппетита.
- Тошнота.
- В некоторых случаях рвота.
- Температура 37,2-37,8.
- Озноб.
- Желтоватый или белый налет на языке.
Распознать самостоятельно болезнь можно несколькими простыми способами, однако проводить проверку следует предельно осторожно!
- Слегка надавите подушечкой пальца в области подвздошной кости – обычно там, где болит аппендицит. Для уверенности сравните ощущения при постукивании левой и правой сторон – на левой стороне не должно возникать болезненных ощущений. Будьте внимательны! Не проводите интенсивную пальпацию живота, иначе можно спровоцировать разрыв аппендикса и впоследствии развитие перитонита.
- Во время болезни при громком кашле, как правило, усиливается боль в правой подвздошной области.
- Определите очаг боли и слегка надавите ладонью в этом месте, не отводите руку в течение 7-10 секунд, при этом боль немного ослабнет. Если в момент отведения руки она возобновляется, это может быть симптомом острого состояния аппендицита.
- Если лежать на левом боку, боль в животе ослабевает, если же повернуться на противоположную сторону и выпрямить ноги, боль усилится – это также может служить признаком острого аппендицита.
Настоятельно не рекомендуется заниматься интенсивной самодиагностикой и уж тем более самолечением. В любом случае звоните в скорую помощь, так как болит аппендицит по-разному, и может он маскироваться под другие недуги: воспаления женских органов, почек, мочевого пузыря, почечные колики, язвенную болезнь и многое другое.
Во время аппендицита могут проявляться и другие признаки, они возникают реже, однако если вы их обнаружили, значит, пора в больницу.
- Не спадает температура 38°C или высокая — 40°C.
- Состояние озноба.
- Запор, сопровождающийся частой рвотой – повод как можно скорее показаться специалисту.
- Тошнота.
- Дрожь.
- Диарея.
- Болезненные ложные позывы к дефекации.
Как правило, в течение пары часов болезненность живота нарастает, но независимо от того, сколько болит аппендицит, к врачу следует обращаться незамедлительно, хотя бы для подтверждения или опровержения присутствия воспалительных процессов в организме.
Действия, которые не стоит проводить до приезда врача:
- Постарайтесь продержаться без болеутоляющих средств до прихода врача, так как это может усложнить постановку диагноза.
- Избегайте приема пищи и жидкости.
- Исключите прикладывание теплых предметов к животу, это может лишь усугубить ситуацию. Для облегчения боли можете воспользоваться холодным компрессом.
Если сильные боли утихли, это может свидетельствовать о переходе болезни в более тяжелое состояние, поэтому не расслабляйтесь, и не пускайте все на самотек.
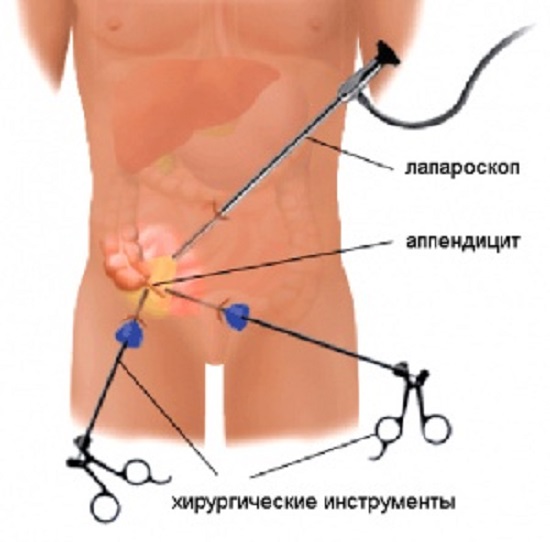
При установленном остром аппендиците лечение проводится путем экстренной операции. Современная медицина позволяет осуществлять хирургическое вмешательство более щадящим способом – лапароскопической операцией, во время которой воспаленный отросток удаляется, минуя большой разрез внешних тканей. Не менее важным в лечении является послеоперационный период, при соблюдении всех рекомендаций врача удастся избежать последующих осложнений. Как правило, на период восстановления влияет состояние аппендикса непосредственно в момент операции – чем более он был воспален, тем выше возможность возобновления воспалительного процесса в брюшной полости.
При удачном исходе операции приблизительно через неделю снимают швы и выписывают из больницы, чаще это касается молодых людей. Пожилым людям, диабетикам, гипертоникам и больным с другими хроническими заболеваниями снимают швы на несколько дней позже, в зависимости от состояния пациента.
Около месяца после операции не разрешается принимать ванны или ходить в баню – температурные нагрузки мешают заживлению раны – негативно воздействуют на шов, он приобретает широкие и грубые очертания. В послеоперационный период для избегания осложнений и более быстрого восстановления следует побольше отдыхать.
Люди, страдающие некоторыми недугами, могут не обратить особого внимания на симптомы болезни, так как проявляет себя именно в том месте аппендицит, с какой стороны болит у них постоянно. Поэтому замаскированная болезнь намного опаснее для тех людей, у кого:
- Онкологические заболеваниями или курс химиотерапии.
- Диабет.
- Ожирение.
- Была пересадка органов.
- Беременность, в особенности в 3-м триместре.
Также опасен аппендицит для маленьких детей и пожилых людей.
При подозрении на аппендицит с какой стороны болит, должны знать все родители, чтобы быть наготове. Боль при воспалительном процессе локализуется в правой части живота. В ясельном возрасте у больных детей наблюдается понижение аппетита, отказ даже от самых любимых блюд и беспокойный сон.
Всему причиной могут быть аппендикулярные колики – острые судороги в районе живота, вызываемые сокращениями или спазмами аппендикса. Боль может продолжаться достаточно длительное время, попеременно то исчезая, то возникая заново. Диагностировать аппендикулярные колики достаточно сложно, поэтому они могут стать причиной развития острого аппендицита.
Удаление аппендикса — достаточно распространенная процедура, в большинстве случаев проходящая без осложнений. Однако если аппендицит болит после операции, это может свидетельствовать о возможных осложнениях.
- Небольшое расхождение внутренних швов в результате перенапряжения может вызвать режущую боль.
- Спаечные процессы, которые впоследствии могут повлиять на работу других органов, образуют тянущую боль.
- Слишком резкие боли могут указывать на то, что сдавливается кишечник, а значит, требуется врачебное вмешательство.
- Неприятные ощущения и боли после удаления аппендикса могут возникать по причине неправильного питания.
В послеоперационный период очень важно следовать всем рекомендациям врача относительно образа жизни, ухода за швом и необходимой диеты, тогда у вас будет больше шансов не попасть повторно на операционный стол. Будьте здоровы!
источник
Аппендицит: причины, симптомы у взрослых, где находится аппендикс у человека (фото) и как болит при аппендиците
Аппендикс – это отросток слепой кишки, размером около 9 сантиметров, имеющий червеобразную форму. Его обязанности – продуцирование кишечного сока, поддержание оптимальной микрофлоры кишечника, укрепление иммунитета. Считается, что функция этого органа не особо жизненно важна для организма, поэтому вспоминаем мы о том, где находится аппендикс у каждого из нас, только когда происходит воспаление этого отростка (аппендицит).
Аппендицит – острое воспаление тканей аппендикса, срочно требующее хирургического вмешательства.
Аппендицит не выбирает людей, его возникновению подвержены все – вне зависимости от пола и возраста. До сих пор не установлены точные причины его появления – для каждого человека они индивидуальны, нельзя выделить единственную причину для всех больных. Основными факторами, способными спровоцировать данный недуг являются:
- закупоривание червеобразного отростка при входе в прямую кишку, что приводит к воспалению стенок аппендикса. Его могут вызвать различные инородные тела, плохо переваренная пища, окаменелые каловые массы и наличие спаек;
- наличие патогенных бактерий (стрептококков, стафилококков и кишечной палочки), которые при ухудшении иммунитета аппендикса успешно проникают в слизистую оболочку органа;
- наличие в отростке фузобактерий, способных в очень короткий срок повлечь за собой серьезные гнойно-воспалительные процессы;
- болезни кишечника, вызванные инфекциями и паразитами (туберкулез, брюшной тиф).
- предрасположенность организма к частым запорам (загрязненный кишечник – лучшее место для активации бактерий);
- неправильное питание с высоким содержанием белков и недостатков растительной пищи, переедание;
- травмы брюшной полости, наследственность.
Локализация сильных болей при остром воспалении червеобразного отростка, будет зависеть от того, где находится аппендицит у человека.
Практически каждый человек знает, с какой стороны находится аппендикс: у большинства пациентов он расположен с правой стороны, между пупком и подвздошной костью. Бывает нечастая локализация аппендикса в нижнем отделе таза или правом подреберье. Ну и совсем редкие случаи – левостороннее расположение органа у “зеркальных людей”.
Приступ начинается с тупой боли (основного симптома) в области пупка, с нередким затруднением определения ее локализации. Блуждающая острая боль продолжается до 10-12 часов, а затем болевой синдром перемещается прямо к расположению аппендикса. Также боль может отдавать в подреберье, поясницу, паховую область и ногу
Дополнительные общие симптомы:
- повышение температуры тела до 38 градусов, озноб;
- наличие у человека влажного языка со светлым налетом;
- диарея или запор, тошнота, частые позывы к рвоте;
- повышенная утомляемость, слабость, снижение аппетита, учащенное сердцебиение;
- уменьшение интенсивности боли в зависимости от положения тела; усиление болевого синдрома при чихании и кашле.
Хотя в своем большинстве признаки аппендицита у мужчин и у женщин имеют много общего, все же существуют определенные особенности симптомов у каждой категории. Это является большим подспорьем в проведении точной и качественной диагностики.
Диагностировать воспаления аппендикса у женского населения довольно сложно, ведь аппендицит симптомы у взрослых женщин очень схожи с болями гинекологического происхождения. В начале приступа боли бывают ноющими и тянущими, отдающими в левый или правый бок, в область ребер. Чтобы исключить гинекологию надо обратить внимание на дополнительную симптоматику, которая практически никогда не присутствуют при “женских” болезнях.
Признаки аппендицита у взрослых женщин:
- усиление болевой симптоматики при кашле и смехе, затруднение в ходьбе (из-за распространения боли);
- рвота, мучительная тошнота и диарея;
- твердый живот (напряжение стенок из-за воспалительного процесса);
- потеря аппетита, общая слабость, поднятие температуры тела до 38 градусов;
- в большинстве случаев время начала возникновения приступа – ближе к вечеру или ночь (возникает спонтанно, без каких-либо предвестников).
Очень часты случаи аппендицита во время беременности, ведь увеличенная матка, давит на все близлежащие органы (не исключая аппендикс), нарушая их нормальное кровоснабжение.
Большинство симптомов при воспалении червеобразного отростка у беременных (тяжесть внизу живота, “каменный живот”, постоянная тошнота, одышка) воспринимаются как норма физиологических процессов у будущих мам, что очень часто приводит к несвоевременному диагностированию аппендицита.
Симптомы у взрослых мужчин также имеют специфические признаки:
- локализация боли по всему животу;
- частые неприятные ощущения в области ануса;
- усиление болей при поднятии правой ноги или руки;
- обострение болевых ощущений при попытке прыжков на одной правой ноге;
- придерживание правой стороны живота из-за болевых ощущений при кашле, чихании, смене положения тела.
По причине индивидуальных анатомических особенностей местонахождения аппендикса, существует несколько клинических форм данного воспаления:
- Острый аппендицит:
- катаральный (поражение слизистого слоя отростка)
- флегмонозный (поражение подслизистого слоя, скапливание гноя)
- гангренозный (некроз стенок аппендикса)
- перфоративный (разрушение стенок отростка, вытекание гноя в брюшную полость)
- Хронический (первичный либо рецидивирующий);
- Осложненный:
- воспаление брюшной полости (перитонит);
- концентрация гноя в брюшине (абсцесс);
- воспаление воротной печеночной вены;
- аппендикулярный инфильтрат (слитые друг с другом органы, прилежащие к отростку).
При начале диагностики воспаления аппендикса применяют ощупывание и визуальный осмотр. При этом проявляются болезненные ощущения при надавливании внизу живота справа, живот становится напряженным, наблюдается увеличение правосторонних болей и при переворачивании пациента на левый бок. Но это не всегда дает возможность точно диагностировать болезнь.
Дополнительно пациент направляется на развернутый анализ крови и мочи (выявление повышенного уровня лейкоцитов и СОЭ). При сомнении в постановке диагноза применяются методы УЗИ, компьютерная томография и МРТ. Может также проводиться диагностическая лапароскопия – осмотр через отверстие в брюшной стенке живота с помощью зонда, оснащенного камерой.
Существуют дополнительные исследования, помогающие проведению корректной диагностики у женщин:
- исследование влагалища с удержанием шейки матки (диагноз аппендицит подтверждается в случае отсутствия увеличения болевых ощущений);
- надавливание на область ниже пупка в лежачем положении (при воспалении аппендикса наблюдается усиление боли при вставании).
Диагностировать признаки аппендицита у мужчин можно при самопроизвольном подтягивании вверх правого яичка (симптом Ларока) и обнаружении сильного дискомфорта данной области при оттягивании мошонки (симптом Хорна).
Трудности выявления аппендицита у детей до пяти лет вызваны тем, что симптомы этой болезни у них выражены не так ярко как у взрослых. Нередко воспаление аппендикса может маскироваться под расстройство желудка. Ребенок часто не может объяснить, где именно и как болит живот. Основными ориентирами определения болезни в данном случае должны быть диарея, высокая температура и обложенный язык.
Характерной чертой протекания аппендицита у людей пожилого возраста является отсутствие болевого синдрома, что является причиной бездействия со стороны пациентов, их позднего обращения за врачебной помощью. Поэтому у данной группы больных очень часто встречаются всевозможные осложнения данной патологии.
Ввиду высокой вероятности осложнений, лечение (удаление) аппендицита выполняется исключительно хирургическим методом.
Его проведение производится сразу после подтверждения диагноза. Операция проходит под общим наркозом, с помощью разрезов (лапаротомии) либо проколов (при помощи эндоскопических инструментов).
При некоторых видах аппендицита возможно проведение лапароскопии. При наличии осложнений производится вскрытие всех пластов брюшной стенки.
Первые двенадцать часов после операции больному предписано соблюдение постельного режима, и воздержание от пищи, назначается антибактериальная терапия. Систематически меняются повязки и дренажи для оттока жидкости из брюшины. Продолжительность восстановительного периода составляет от 7 до 14 дней, она зависит от стадии прооперированной болезни и присутствия сопровождающих патологий. Чем раньше произойдет оперативное вмешательство, тем скорее пациент сможет вернуться к привычной жизни.
Для предупреждения аппендицита существует множество простых и доступных методов. Так как аппендицит является составляющей системы пищеварения, основная профилактика этого заболевания – установление правильного режима питания.
Чтобы избежать воспаления отростка, в рационе каждого человека обязательно должна присутствовать клетчатка.
Благодаря своим волокнам, она служит очистителем для стенок кишечника, а следовательно, гарантом того, что аппендикс останется незагрязненным.
Ваша пища должна содержать всевозможные фрукты и свежие овощи, грибы, бобовые и зелень. Также не стоит пренебрегать кисломолочными продуктами, которые благодаря своим полезным бактериям, быстро помогут укрепить иммунитет. А вот семечки и ягоды с косточками – нежелательные составляющие вашего рациона.
Кроме того, нужно минимизировать наличие запоров – одной из главных причин интоксикации организма. Для этого, за двадцать минут до принятия пищи, следует выпивать стакан теплой воды. К этому нужно добавить активный образ жизни, который будет способствовать правильной работе внутренних органов.
Для профилактики аппендицита, не лишним будет и изменение своего питьевого режима. Стоит употреблять больше чистой воды, травяных отваров и настоев. Вода отлично омолаживает организм и является прекрасным средством для очищения кишечника.
В основном, прогноз при лечении аппендицита является благоприятным. При своевременном обращении пациента за медицинской помощью, осложнения после операции маловероятны.
При лечении патологии на более поздних сроках, воспаление аппендикса может перейти на другие внутренние органы или стать причиной перитонита. При этом организм подвергается смертельной опасности, и характер прогнозов зависит от состояния организма и умения хирургов. Поэтому крайне важно своевременно пройти обследование и получить квалифицированную медицинскую помощь.
источник
Аппендицитом называется воспаление (преимущественно острое) червеобразного отростка, являющегося придатком слепой кишки – начала толстого кишечника, располагающегося в подвздошной яме и окруженного стенками брюшины. Этот отросток называется аппендиксом. В длину он обычно не превышает 7-9 см.
Важная функция аппендикса – синтезирование лимфоидных клеток, обеспечивающих активность иммунной системы и повышающих сопротивляемость организма инфекционным болезням. Если аппендикс воспаляется, выработка лимфоцитов прекращается, и у больного наступает выраженная интоксикация, проявляющаяся головными болями, повышением температуры, ознобом и тошнотой.
При аппендиците эти признаки сопровождаются болью в животе и другими характерными симптомами. Чтобы не упустить время и вовремя обратиться за медицинской помощью, необходимо знать, с какой стороны находится аппендикс и где болит при его воспалении.
Боль – самый главный симптом при воспалении червеобразного отростка. Именно по характеру, интенсивности и локализации болезненных ощущений врач может сделать предварительный диагноз и заподозрить аппендицит.
Локализация боли зависит от анатомических особенностей расположения аппендикса (восходящее, медиальное, тазовое, ретроцекальное или ретроперитонеальное, левостороннее). У большинства людей аппендикс находится в подвздошной области с правой стороны И располагается далеко от печени, но, если расположение атипично, то может находиться и близко от этого органа.
При восходящем расположении боль ощущается в правом подреберье и может напоминать желчную колику или симптомы язвенной болезни. В таком случае болезнь чаще, чем при типичной форме сопровождается рвотой за счет раздражения двенадцатиперстной кишки. Расположение отростка вблизи внепеченочных желчных ходов может вызвать транзиторную желтуху.
При медиальном расположении отросток смещен к срединной линии и располагался близко к корню или на корне брыжейки тонкой кишки, что обусловливало особенности клинической картины медиального аппендицита. Появление болевого синдрома с самого начала сопровождается многократной рвотой, что связано с рефлекторным раздражением корня брыжейки. Боль локализовалась близко к пупку. При тазовом положении воспаленный отросток может контактировать со стенкой мочевого пузыря, что проявляется дизурией и более низкой локализацией боли.
При ретроцекальном или ретроперитонеальном положении симптоматика нарастает медленнее, что часто приводит к поздней госпитализации. Чаще возникает иррадиация в правое бедро и даже в правый тазобедренный сустав.
Также свои особенности на локализацию боли при аппендиците накладывает беременность, особенно во второй её половине, когда увеличивающаяся матка смещает вверх и латерально илеоцекальный угол. В таком случае соответственно боли будут локализоваться в правой боковой области или в правом подреберье.
Такая ситуация возможна только в одном случае – если пациент родился с зеркальным (обратным) расположением внутренних органов. При данной патологии все органы человека находятся с противоположной стороны по сравнению с нормами анатомии человеческого тела. Выявляется это состояние обычно в детстве во время любого диагностического исследования, например, рентгенографии, ультразвуковой диагностики и других методов, но в очень редких случаях человек может долго не знать о своей особенности.
Локализация боли с левой стороны при аппендиците может встречать и при избыточной подвижности правой половины толстой кишки, когда отросток или свободно, или фиксированно оказывается в левой половине брюшной полости. Клинические проявления заболевания отличаются только локализацией процесса, гак как все местные признаки его обнаруживаются в левой подвздошной области.
В большинстве случаев приступ начинается с умеренной тупой боли в районе околопупочной и эпигастральной области живота, без четкого места, которая может продолжаться от 4 до 10-12 часов. После этого ощущения боль в течение нескольких часов становятся более интенсивными и смещаются в правую сторону в правый нижний квадрант живота, когда в воспалительный процесс вовлекается париетальная брюшина. Характер боли на данном этапе обычно меняется и становится острым, колющим. Человек не может двигаться, большую часть времени находится в положении лежа. В зависимости от расположения отростка боль может иррадиировать в различные части тела.
Отличительным признаком боли при аппендиците является то, что она стихает или полностью проходит, если больной примет «позу эмбриона»: лежа на правом боку с подтянутыми к животу ногами, согнутыми в коленных суставах.
Может наблюдаться и рвота: обычно она бывает в первые часы заболевания и, как правило, один раз.
Обычно аппендицит всегда сопровождается выраженными острыми или режущими болями, но на начальном этапе, когда поражение затрагивает только слизистые оболочки аппендикса, боли могут слабыми и плохо определяющимися. Данная стадия заболевания называется катаральный аппендицит. Он может длиться от нескольких часов до 1-2 суток, при этом больной сохраняет работоспособность и может выполнять привычные действия практически в полном объеме.
По мере прогрессирования патологии и распространения воспалительного процесса в подслизистый слой и стенки органа боль нарастает, становится очень интенсивной и заставляет человека обратиться к врачу.
Для диагностики аппендицита врач «скорой помощи» или специалист на амбулаторном приеме проводит осмотр пациента, сбор медицинского анамнеза, пальпацию живота в разных проекциях. Чтобы дифференцировать болевой синдром при аппендиците с другими патологиями (например, прободением язвы), используются специальные симптоматические тесты, предложенные специалистами.
| Название метода | Как выполняется? | Результат |
|---|---|---|
| Пациента укладывают в горизонтальное положение на спину с выпрямленными ногами. После этого предлагают поднять правую ногу вверх, не сгибая ее в коленях. | При поднятии разогнутой правой нижней конечности на левом боку вызывает боль в правом нижнем квадранте | |
| Проба проводится во время пальпации живота в положении лежа на спине. Врач надавливает на область расположения воспаленного аппендикса толчкообразными движениями. | При надавливании в левой половине живота появляется боль в правом нижнем квадранте. |
Кроме этого, пациенту проводится УЗИ брюшной полости и органов малого таза, в некоторых случаях может потребоваться магнитно-резонансная или компьютерная томография. При очень тяжелом течении может потребоваться экстренное оперативное вмешательство без подготовительного обследования.
Дети, в отличие от взрослых пациентов, не могут точно описать, какая именно боль у них появилась, и указать место, где она находится, поэтому родителям важно знать и другие симптомы патологии. Температура при аппендиците у детей редко поднимается выше 38°С, иногда может отсутствовать совсем. Ребенок становится вялым, отказывается от еды, много спит. Проблемы со стулом у детей обычно тоже отсутствуют. Очень редко могут наблюдаться запоры, но они, как правило, не сопровождаются выраженными болезненными ощущениями.
В начале приступа ребенок может жаловаться на боль в животе в районе пупочного кольца и в околопупочной области. Через 4-8 часов боль принимает схваткообразный характер и спускается ниже, локализуется преимущественно с правой стороны. При смене положения тела может затихать или усиливаться.
Если у взрослого или ребенка появились симптомы аппендицита, необходимо сразу вызывать «скорую помощь».
Перитонит – очень грозное осложнение при прорыве червеобразного отростка, которое имеет достаточно высокий процент летальности, если больному не будет своевременно оказана медицинская помощь. Еще одно смертельно опасное заболевание, которое может наступить, если вовремя не вызвать врача, – заражение крови (гнойный сепсис). Особенно опасен он для маленьких детей, поэтому времени терять нельзя.
До приезда бригады больного нужно уложить на правый бок. Ни в коме случае нельзя выполнять следующие действия, так как они могут привести к ухудшению самочувствия и прогрессированию патологии:
- предлагать больному еду и питье;
- давать обезболивающие и спазмолитические препараты;
- прикладывать горячую грелку, пеленку и другие источники тепла на больное место;
- давить и нажимать на живот;
- пытаться устранить боль самостоятельно.
Родственникам больного желательно заранее приготовить все документы, а также записать на листок (чтобы не забыть в спешке) время появления боли, факторы, влияющие на ее интенсивность, характер болевых ощущений. Нелишней будет информация о том, что ел человек в последние сутки, и на какие медицинские препараты у него есть аллергия.
Аппендицит – опасное заболевание с тяжелыми последствиями. Обращаться за помощью врачей нужно сразу после возникновения первых признаков и симптомов воспаления. Если знать, где находится аппендикс и как болит аппендицит, можно снизить возможные риски и вовремя распознать начинающийся приступ. Лечение болезни всегда хирургическое, поэтому аппендицитом люди болеют всего один раз в жизни, но лучше не допускать до воспалительного процесса и соблюдать меры профилактики, насколько это возможно.
Достаточно сложно назвать истинные причины развития аппендицита у взрослых и детей. Существует несколько теорий, которые пытаются объяснить природу воспаления аппендикса:
Механическая теория развития аппендицита основывается на закупорке аппендикса. В следствии обструкции отростка слепой кишки внутри него начинают происходить необратимые процессы — повышение давления, застой капиллярной и венозной крови, ишемия и активация условно патогенной флоры. Спровоцировать такую ситуацию могут следующие факторы:
- паразиты — скопление гельминтов (к примеру, аскарид) способно закупорить проход в отросток
- каловые камни — характерно людям в возрасте
- увеличение лимфоидных фолликулов
- спайки
- инородное тело (косточки, семечки)
- рубцы
- опухоли
Инфекционная теория объясняет появление аппендицита проникновением в кишечник возбудителей инфекции. К заболеваниям, способным спровоцировать воспаление аппендикса относят туберкулез, амебиоз, брюшной тиф и др.
Сосудистая теория основывается на том, что причиной аппендицита могут стать частые сосудистые заболевания (систематические васкулиты), спровоцированные спазмом кровеносных сосудов аппендикса.
Помимо, указанных выше теорий, причинами возникновения аппендицита также считают:
- Наследственная предрасположенность
- Неправильное питание — употребление в пищу большого количества мяса может спровоцировать воспаление аппендикса; у людей, применяющих голодание, аппендицит встречается в разы реже
- Анатомические особенности аппендикса
- Закупорка артерий, обеспечивающих питание аппендикса
- Иммунодефицитные состояния, спровоцированные образом жизни (стрессы, курение, употребление алкоголя, экология)
- Заражение инфекцией от, находящихся рядом, половых органов у женщин
Основными признаками аппендицита у взрослых являются:
- Болевые ощущения: поначалу боль носит тупой характер и распространяется на всю верхнюю часть живота — можно спутать с болью при гастрите; со временем болевые ощущения начинают локализироваться четко в правой подвздошной области; боль постепенно начинает усиливаться; при движении, покашливании, усилии болевые ощущения могут чувствоваться острее; на определенном этапе воспаления аппендикса боль может вообще утихнуть, что зачастую и приводит к позднему обращению к врачу
- Тошнота и рвота. Эти два симптома носят рефлекторный характер и могут лишь разово проявиться при аппендиците. При чем, опорожнение желудка через рвоту не принесет желаемого облегчения
- Отсутствие аппетита
- Повышение температуры тела до 38 градусов
- Сухость во рту
- Учащенное сердцебиение
- Слабость и недомогание
- Жидкий стул
- Частое мочеиспускание
Все перечисленные симптомы характерны для катаральной стадии аппендицита, которая длится первые двенадцать часов после начала воспаления.
Признаками воспаления аппендикса у детей можно назвать следующие симптомы:
- Болевые ощущения: боль локализируется в области пупка и носит спазматический, резкий характер; после резких толчков в животе наступает облегчение, но через время все снова повторяется; спровоцировать боль может изменение положения тела, ходьба, лежание на левом боку; со временем болевые ощущения перемещаются в область ниже пупка, ближе к правой стороне
- Слабость
- Повышение температуры тела до 37-38 градусов, реже до 39 градусов (в некоторых случаях повышение температуры, как симптом, у детей вообще отсутствует)
- Тошнота и рвота
- Очень редко проблемы со стулом (понос или запор)
Диагностировать аппендицит у беременной крайне сложно, так как в ее организме происходит масса разнообразных процессов, имеющих схожие с аппендицитом симптомы. К тому же, в области живота женщины на сносях могут испытывать менее интенсивные болевые ощущения в силу растянутости всех его мышц.
Тем не менее, можно выделить несколько основных признаков аппендицита у беременных:
- Болевые ощущения: боль может распространяться по всему животу, а может локализироваться в верхней, нижней правой или левой части живота; при принятии положения лежа на правом боку боль может усиливаться; со временем болевые ощущения могут полностью переместиться в правую подвздошную область
- Тошнота и рвота
- Частые позывы к мочеиспусканию
- Повышение температуры тела
Хронический аппендицит сравнительно недавно выделили в отдельную форму аппендицита. Это заболевание имеет ряд отличий от острого или гнойного аппендицита:
- Хронический аппендицит имеет слабо выраженные симптомы
- Воспаление аппендикса может протекать годами
- Удалять хронический аппендицит — не обязательно
- Вызвать обострение хронического аппендицита может несоблюдение диеты
- Боль может возникать лишь во время прощупывания живота и надавливания на брюшную полость
- У больных хроническим аппендицитом часто наблюдаются запор или диарея
Зачастую врачи, дабы не дожидаться внезапного разрыва аппендицита и длительных мучений пациента, предлагают удалить воспаленный отросток хирургическим путем. Такая операция считается плановой и у больного, как и у хирурга, есть возможность подготовиться к ней.
В некоторых же случаях может быть принято решение бороться с хроническим аппендицитом консервативным путем — прием спазмолитических препаратов, соблюдение диеты, специальные физиотерапевтические манипуляции, борьба с расстройствами ЖКТ.
Острый аппендицит, то есть острое воспаление аппендикса имеет несколько стадий:
- Катаральная стадия аппендицита — начальная стадия аппендицита, имеющая продолжительность до шести часов, и способная так же внезапно затухнуть, как и появиться
- Гнойная стадия аппендицита
- Гангренозная стадия аппендицит
- Стадия разрыва аппендикса
Гнойный аппендицит наступает спустя шесть часов после начала воспаления и продолжается до 24 часов.
Гнойный аппендицит характеризуется воспалением стенок аппендикса и скоплением внутри него гноя.
Из-за большой концентрации гноя и распространения его по всему отростку, аппендикс начинает увеличиваться в размерах. Это и приводит к усилению болевых ощущений во второй стадии аппендицита. К тому же воспаление перебрасывается и на брюшину, потому болевые ощущения начинают локализироваться четко в правой подвздошной области.
Воспаление и появление гноя также способны провоцировать возникновение дополнительных симптомов аппендицита — повышение температуры, лихорадка, слабость и тошнота.
Острый флегмонозный аппендицит — это третья стадия аппендицита. Наступает эта стадия через сутки после начала воспаления. Продлиться она может всего несколько часов. За это время просто необходимо удалить загноившийся отросток из брюшной полости.
Основные признаки флегмонозного аппендицита:
- Сильная тошнота
- Повышение температуры тела до показателей выше 38 градусов
- Сильная боль в правом боку
- Учащенное дыхание
- Слабость
- Обильное потоотделение
- Напряжение передней стенки брюшины
- Правая подвздошная область несколько отстает при дыхании
- При пальпации правой части живота боль усиливается
Флегмонозная стадия аппендицита — крайне опасна. Ее последствиями могут стать:
- Переход аппендицита в гангренозную стадию
- Разрыв аппендикса
- Перитонит
- Пелифлебит вен печени
- Кишечная непроходимость
- Аппендикулярный инфильтрат
- Заражение крови
Порой при флегмонозном аппендиците боль утихает — это самое опасное состояние, так как оно обманчиво. Такое явление может оттянуть обращение больного к врачу и привести к самым плачевным последствиям.
Гангренозный аппендицит — это, пожалуй, самая опасная стадия аппендицита перед стадией разрыва отростка. Наступает она на вторые сутки после начала воспаления.
Гангренозный аппендицит характеризуется отмиранием тканей, сосудов и нервных окончаний аппендикса. Отмершие клетки отростка вместе с потоком крови начинают распространяться по всему организму больного, провоцируя тем самым сильнейшую интоксикацию.
Именно гангренозный аппендицит зачастую становится причиной сепсиса и септического тромбофлебита. Затягивание с удалением некрозного аппендикса может привести к его перфорации и попаданию
гноя в брюшину.
Основными признаками гангренозного аппендицита являются:
- Повышение температуры тела до максимальных показателей — 39-40 градусов (в некоторых случаях температура остается в норме)
- Существенное понижение давления
- Учащение пульса
- Слабость
- Частая рвота, не приносящая облегчения
- Обезвоживание организма
- Бледность кожных покровов
- Сухой серый язык
- Вздутие и отвердение живота
Порой боль, тошнота и рвота могут исчезать и человек ощущает мнимое облегчение.
До недавнего времени аппендицит удаляли обычным хирургическим путем с помощью разреза в передней части брюшины. Такое оперативное вмешательство носит название аппендэктомия. Применяют его и по сей день.
Однако, в некоторых случаях во избежание образования довольно заметного шрама на животе и более скорому выздоровлению, сегодня применяют новую процедуру по удалению аппендикса — лапароскопию.
Суть лапароскопии заключается в удалении аппендикса путем проделывания всего двух микроскопических отверстий в передней части живота. Через указанные отверстия в брюшную полость вводят камера и хирургический инструмент.
Лапароскопия имеет ряд преимуществ перед аппендэктомией:
- Непродолжительная реабилитация после операции
- Более ускоренное восстановление работы кишечника
- Отсутствие сильных болевых ощущений после процедуры
- Непродолжительное нахождение в стационаре
- Эстетический внешний вид надрезов
- Сокращение числа осложнений после операции
- Период нетрудоспособности в разы сокращается
Удаление аппендикса с помощью лапароскопии проводится под общей анестезией. Подготовка к операции занимает не более двух часов. В это время больному обеспечивается антибактериальная и болеутоляющая терапия.
В случаях с острым аппендицитом подготовка проходит значительно быстрее.
Как правило, лапароскопия показана при катаральной, флегмонозной и гнойной стадии аппендицита. В редких случаях гангренозный аппендицит удаляют с помощью лапароскопии. При разрыве аппендицита, перитоните или аппендикулярном абсцессе показано проводить только открытую операцию.
Аппендикс проявляется в остром и хроническом течении воспаления. От этого зависит, где болит аппендицит, требуется ли срочное хирургическое вмешательство для удаления воспаленного кишечного отростка.
Острая форма характеризуется сильными, пронзительными болями, полной потерей аппетита и чувствительности вкусовых рецепторов, при которых человек просто не ощущает вкуса.
Боли возникают после еды, локализация болей связана с анатомическим расположением отростка, в каком боку аппендицит «вырос». Характер болей зависит от типа аппендицита, его сложности, наличия гнойного компонента, склонности к деформации тканей.
Аппендицит в домашних условиях развивается стремительно. Как распознать заболевание, не спутать симптомы с проявлением патологии ЖКТ – знают только специалисты.
Боли могут быть непостоянными, или, наоборот, длиться нескончаемо с разной силой. Поэтому важно сразу же вызывать «скорую», и в смотровом кабинете приемного отделения специалисты решают вопрос о необходимости проведения операции.
Воспаление аппендикса развивается как результат множества факторов:
- болезни ЖКТ;
- инфекция в системе пищеварения;
- закупорка аппендикса не переваренной едой, шелухой от семечек, твердыми каловыми массами;
- повышенная подвижность кишечного отростка, что часто бывает в детском возрасте.
И в то же время нет однозначного ответа на вопрос, от чего, по каким причинам бывает аппендицит.
Просто приходит время ему воспалиться по каким-то внутренним, генетическим причинам, и воспаление принимает у разных людей разные формы.
Это может зависеть от общего состояния иммунитета, от частых простудных заболеваний, от хронических болезней ЖКТ.
Предрасполагающими факторами является нарушение микрофлоры в кишечнике, частое переедание, употребление преимущественно белковой пищи.
В числе факторов-провокаторов врачи называют сидячий, малоподвижный образ жизни.
С какой стороны аппендицит у человека, определено анатомией. В то же время от чего бывает его воспаление, определяется индивидуальностью пациента, особенностями его организма, склонностью к гнойной инфекции или, наоборот, к деструктуризации тканей.
Первые признаки аппендицита дают болевые симптомы именно с той стороны, где находится аппендицит у человека.
Обычно это справа, внизу брюшины. Живот раздувается и становится твердым при пальпации. Боли усиливаются в движении, при кашле и чихании.
Дискомфорт дает отчетливую картину болей при надавливании с той стороны, где локализуется воспаление. Характерная черта – резкая боль появляется при ослаблении давления рукой.
На языке у пациента в это время – белый налет. Пациенту сложно стоять и ходить, облегчение приходит, только когда человек ложится, подтягивая ноги к животу.
Как определить аппендицит, знает специалист. Ему помогают дополнительно проявляющиеся признаки:
- высокая температура, до 38 0 С;
- периодическая рвота, тошнота;
- запор;
- боли в спине.
В некоторых вариантах заболевания пациента беспокоит понос с болезненными позывами к дефекации, которые часто являются ложными.
Мало знать, в каком боку аппендицит у человека. Надо запомнить все проявления, чтобы грамотно рассказать о них врачу.
Тогда врач составит правильную картину заболевания и у становит верный диагноз. Это возможно при своевременном обращении за медицинской помощью.
Если развивается аппендицит, симптомы у взрослых женщин похожи на симптоматику воспаления придатков.
Разграничить проявления сможет специалист, что особенно важно для женщины на ранних стадиях беременности, когда могут возникнуть серьезные осложнения.
Мужчины могут принять первые признаки аппендицита за воспаление мочевого пузыря, почек. У взрослых воспаление кишечного отростка несет серьезную опасность лицам с сахарным диабетом, ожирением, онкологической патологией.
В детском возрасте симптомы аппендицита отличаются от воспаления кишечного отростка у взрослых.
Это зависит от того, что в детском организме лимфоидная ткань отростка еще недостаточно развита, и более подвержена деструктивным изменениям.
У маленьких детей, с какой стороны находится аппендицит, врачи определяют точно: он локализуется ретроцеркально или под печенью.
Это также отличает симптомы патологии от проявлений болезни у взрослых. Для детей характерны признаки:
- температура повышается до субфебрильных показателей;
- нарушаются мочеиспускание и рвота;
- появляется тахикардия;
- вялость, быстрая утомляемость;
- ребенок сильно беспокоится, плачет, отказывается от еды, не спит.
Детскому возрасту характерно быстрое развитие признаков и симптомов аппендицита. Все начинается с болей в эпигастральной области, с постепенным опусканием ощущений дискомфорта в основное место расположения отростка.
Боли справа по животу, но не держатся в одном месте, а распространяются на всю брюшину, отражается в пояснице.
Опасность болезни заключается в высокой степени риска проникновения воспалительных агентов в кровь.
Поэтому первые симптомы болей в животе должны стать основанием для посещения врача.
Червеподобный отросток – часть слепой кишки. Где находится аппендицит у человека, он задумывается, когда возникает дискомфорт в животе, болевые ощущения.
Какими методами распознать воспаление аппендицита, не спутать его с другим заболеванием внутренних органов, знает только опытный специалист.
Ведь зачастую симптоматика весьма сходна с проявлением болезней ЖКТ, почек. Грамотная диагностика всегда помогает своевременно определить воспаление кишечного отростка, потому что такая патология во врачебной практике – не редкость, и врач знает, что здесь требуется незамедлительная хирургическая помощь.
Когда ставится подозрение на аппендицит, симптомы у женщин требуют подтверждения от гинеколога, что репродуктивные органы здоровы. Тогда врач уверен, что боли вызваны именно воспалением аппендикса.
Анатомические особенности аппендикса у некоторых граждан имеют его выразительно большой размер. В связи с этим увеличивается и длина брыжейки.
Воспаление крупного органа дает симптоматику заболевания кишечника, и только опытный специалист на УЗИ увидит истинную причину болей, как болит аппендицит.
Основными причинами развития болезни считаются:
- патологии пищеварительного канала;
- частые стрессы;
- попадание в полость аппендикса шелухи семечек, виноградных косточек, твердых кусочков кала;
- травмы органов брюшной полости.
Первая помощь оказывается еще дома, в ожидании приезда врачей «скорой помощи». Однако следует точно знать, что можно, а что нельзя.
Иначе можно навредить заболевшему, или смазать картину заболевания, затруднив возможность точной диагностики врачами приемного покоя в стационаре.
Первые признаки аппендицита всегда пугают и заболевшего человека, и его родных в семье. Нужно знать, с какой стороны может болеть аппендицит, где располагается червеобразный отросток, чтобы не спутать симптомы с проявлением другого заболевания.
При появлении болей надо обеспечить заболевшему человеку полный покой, уложить его в постель, вызвать «скорую помощь».
Нельзя до прибытия специалистов давать больному какие-либо лекарства, чтобы не затруднить определение диагноза.
Подтвердить диагноз помогают анализы крови, УЗИ, рентген брюшной полости. При наличии в учреждении КТ проводится компьютерное исследование.
Множество методов диагностики требуется для точного установления формы болезни, так как иногда симптомы аппендицита стерты длительностью течения болезни или наличием осложнения в брюшине.
Что такое аппендицит, достоверно известно врачам. Они знают, насколько коварно это заболевание.
Ошибочно поставленный диагноз, особенно при позднем обращении к врачу, возможно развитие осложнений:
- прободение аппендикса, когда инфекционные агенты проникают в брюшную полость, вызывая перитонит;
- кишечная непроходимость, развивающаяся из-за воспаления, от которого нарушается функциональность кишечных мышц;
- сепсис, если инфекция проникает в кровь; это опасное состояние, представляющее серьезную угрозу жизни человека.
Как проверить аппендицит, определяя по признакам и симптомам у женщин, в домашних условиях, еще до приезда «скорой»?
Для этого надо знать анатомическое расположение кишечного отростка у мужчин и женщин. Типичное расположение – с правой стороны, немного ниже пупка. Однако есть и нетипичное расположение.
Поэтому важно проведение УЗИ или КТ, чтобы не спутать, какие симптомы при аппендиците, а какие при болезнях ЖКТ.
Локализация аппендикса зависит от его длины и состояния брыжейки, которой он крепится к стенкам кишок.
Отросток анатомически не большой, но его механическая закупорка приводит к воспалению всего кишечника в части крепления аппендикса.
Поэтому нужна дифференциальная диагностика – исключить хронический запор, заболевание сосудов, питающих аппендикс и нижние участки кишечника, инфекцию.
Стоит отметить, что категорически запрещается давать заболевшему человеку обезболивающее лекарство.
Анальгетики стирают болевые ощущения, и человек просто не почувствует момент разрыва аппендикса, а это обычно и становится причиной летального исхода.
Постановка диагноза «острый аппендицит» говорит о том, что необходимо применять хирургическое лечение.
Подготовка к операции проводится быстро, в течение часа. От этого зависит благоприятный исход операции.
Поэтому неоднократно обращается внимание на то, что при болях в животе необходимо сразу же обращаться за медицинской помощью.
Отработаны две методики проведения операции:
- рассечение тканей брюшной стенки, когда врачам открывается обзор на состояние кишечника и его отростка; в открытую проводится иссечение аппендикса;
- лапароскопия, кишечный отросток удаляется лапароскопом, который вводится через проколы, сделанные эндоскопическим оборудованием. При этом целостность брюшной стенки остается не нарушенной, и после операции остаются две аккуратных точки.
Операция по обеим методикам проводится под общим наркозом, очень редко используется местная анестезия.
Лапароскопом операция проводится только при простом аппендиците. Когда врач уверен, что не будет никаких осложнений.
Операция проводится практически вслепую, врач видит свои действия на экране эндоскопа, и точными движениями проводит все необходимые действия.
Аппендэктомия является не сложной операцией, она легко проводится любым хирургом. Однако врачи не устают повторять: важно вовремя обратиться в больницу.
Как правило, классическое расположение аппендикса справа в нижнем углу живота в подвздошной области. Но в зависимости от строения человеческого тела объект располагается чуть иначе:
- Отросток может прятаться за слепой кишкой;
- Поднимается в сторону печени;
- Расположен сбоку от кишки;
- Находится между петлями кишки;
- С левой стороны, при зеркальном размещении органов. Встречается редко.
Также слегка отличается местонахождение аппендикса у беременной женщины. В период роста плода происходит смещение внутренних органов относительно первоначального положения. Поэтому червеобразный отросток находится несколько выше, чем при обычном состоянии.
Человек должен знать, с какой стороны находится аппендицит: слева либо справа. Это важно для понимания серьезности проявляющихся симптомов.
Первый признак развивающегося заболевания – боль, резкая, острая и неожиданная. Где она проявится? Сначала болевой синдром выглядит блуждающим по всей области живота, но постепенно происходит смещение и локализация справа в нижней части брюшины. Иногда возможен сдвиг, его корректирует строение человека.
- При аппендиците любое движение причиняет боль. Она усиливается при попытке напрячь живот. Дискомфорт не уходит, а нарастает, переходя в хроническую стадию.
- Симптом, о котором знают врачи, но обычный человек может провести тест в домашних условиях и обнаружить. Симптом Ситковского проверяется следующим образом: больной ложится на левый бок. Если болевые ощущения усиливаются, подтверждаются подозрения на аппендицит. Дополнительно на языке наблюдается налет серого или белого цвета. Вероятно вздутие живота.
- В связи с наличием воспалительного процесса внутри температура тела начинает расти до 37,5-38 градусов.
- Понос и болезненное мочеиспускание. Находящиеся рядом с аппендицитом органы затрагиваются воспалением.
- Мышцы живота напряжены, прощупываются при пальпации.
- Болевой синдром появляется в районе желудка и рядом с пупком.
- На приеме у врача обнаруживается дополнительный симптом Менделя. Доктор монотонно простукивает переднюю стенку брюшины, при этом пациент ощущает сильную боль.
Вырезают аппендицит посредством проведения полостной операции, под общим наркозом.
Часто женщины путают появившуюся боль с воспалением придатков половых органов и принимают соответствующие лекарственные препараты, чем снижают возможность оперативного определения развития заболевания и проведения необходимых мероприятий.
Беременность вносит небольшие коррективы в ощущениях и локализации дискомфортного состояния. Рост плода и увеличение матки заставляет внутренние органы смещаться в стороны. Поэтому боль может проявляться выше, чем положено.
Возникновение болевого синдрома в нижней правой части живота воспринимается мужчинами как сложная ситуация с мочевым пузырем либо почками. Они стараются избавиться от недуга в домашних условиях.
Развитие заболевания у детей проходит значительно быстрее, чем у взрослых. Это связывают с недостаточной развитостью лимфоидной ткани.
Болевые ощущения ребенка относятся больше к области расположенной сзади прямой кишки. Также боль может локализоваться в подпеченочном районе. В этом состоит отличие признаков у детей и взрослых людей.
Дискомфорт находится с правой стороны, с дополнительными симптомами:
- Температура тела повышается и держится длительное время на уровне до 40 градусов.
- Регулярные рвотные позывы и болезненное мочеиспускание.
- Повышенное газообразование провоцирует вздутие, возникает диарея или отсутствие стула.
- Пульс учащается.
- Ребёнок беспокойный, наблюдается нарушение сна. Малыш отказывается кушать, плачет без видимых причин.
Учёные из Испании провели исследование и выяснили, что 40 детей (до 14 лет) из 100 попавших в больницу с диагнозом аппендицит перед этим ели чипсы и семечки.
При расположении аппендикса в теле ребенка нетипичным образом болевые ощущения способны проявляться в другом месте. К примеру, боль может исходить из района расположения печени, в нижней части живота – там, где расположены половые органы, ниже аппендикса. Если отросток находится сзади слепой кишки, боль проявится в поясничном отделе позвоночника. Указанные симптомы могут затруднить диагностирование заболевания.
Знание точного месторасположения аппендицита поможет отделить появляющиеся симптомы от прочих заболеваний, имеющих похожие признаки.
- Острый гастрит. Воспалительный процесс в желудке и двенадцатиперстной кишке сопровождается тошнотой и рвотой. Боль находится в подвздошной области. Единственное отличие – отсутствие напряженности живота.
- Токсикоинфекция желудочно-кишечного тракта. Болезнь поражает членов семьи, отобедавших некачественными продуктами. Также возможна боль в животе, тошнота и рвота.
- Язвенная болезнь желудка и 12-перстной кишки. Симптомы похожи на аппендицит. Сначала боль в животе, потом рвота и тошнота. Верхняя часть живота болезненна, раздражена. Признаки, мешающие правильно диагностировать причину возникновения дискомфорта. Источник боли располагается в разных местах. При язве боль исходит из верхней части живота, при аппендиците – правая подвздошная область.