В пожилом возрасте чаще всего возникает воспаление отростка аппендицита, чем в молодом возрасте, в нем могут находиться каловые камни и скапливаться гной.
Причины возникновения острого аппендицита могут быть различные, в том числе малоактивный образ жизни, пониженная реактивность организма, вследствие чего развиваются воспаления в отростке с большими темпами.
В пожилом возрасте очень трудно определить начало заболевания аппендицита, и выявить основные симптомы, чем у молодых людей.
Основными симптомами аппендицита считаются:
- Возникновение острой боли, которая может быть за пределами области справа.
- Характерные изменения белой крови появляются спустя 2-3 дня.
- Температура тела может быть в норме, и не увеличиваться, в отличие от молодых людей.
- Нарушение стула, запоры или понос, а также его задержка.
- Сухость в ротовой области, общее недомогание.
- Боли могут возникать не только в правом боку, а также внизу живота и в отделе поясницы.
У людей старческого и среднего возраста симптомы бывают чаще и более выражены, чем у молодого поколения.
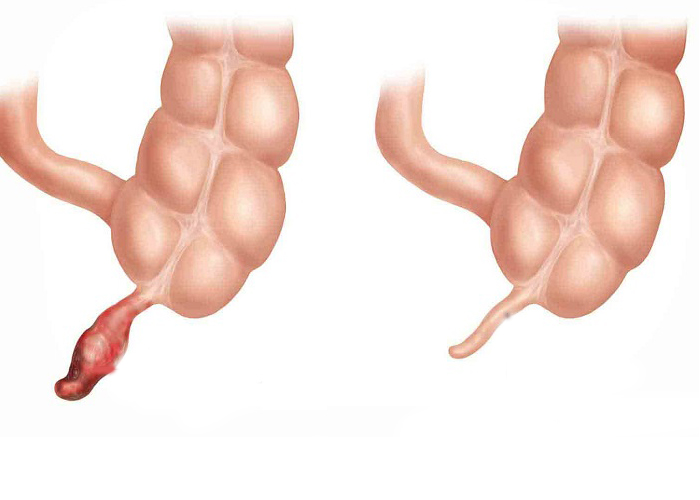
Воспаленный и нормальный аппендикс
В целях обезопасить и не дать возникнуть появлению аппендицита, женщинам и мужчинам в возрасте необходимо чаще проводить обследование прямой кишки пальцевое и вагинальное.
Лечить данное заболевание у пожилых пациентов можно с помощью ранней операции.
Для этого необходимо установить правильный диагноз и произвести подготовку больного пациента в стационаре к операции.
Операция у пациентов в 50-60 летнем возрасте, обычно проводится под местной анестезией, либо под масочным или интубационным наркозом.
Для этого следует выполнить все условия:
- Самый лучший метод обезболивания.
- Техника выполнения операции.
- При возникновении перитонита немедленно производить срединную лапаротомию при помощи масочного наркоза.
- Пожилых пациентов лучше всего оперировать высококвалифицированным хирургам.
- Старческому организму очень важен послеоперационный уход, он протекает намного тяжелее, чем в молодом возрасте.
- После операционного вмешательства проводить антибиотикотерапию, и производить все профилактические меры с целью выявления перитонита.
Важным критерием, в послеоперационном уходе являются меры профилактики и борьбы с парезом кишечника, что чаще наблюдается в старческом возрасте, и переносится намного труднее.
Диагностика аппендицита в пожилом возрасте
Если наблюдается постоянное вздутие кишечника, накопления его газами, могут быть тяжелые последствия:
- нарушение и затруднение дыхания;
- нарушение и сбой работы сердца;
- появление пневмонии;
- сердечно — сосудистая недостаточность;
- ателектаз легких.
Поэтому, чтобы справиться с возникновением пареза, следует наблюдать и устранять симптомы у больного с первых минут после окончания оперативного вмешательства.
Немаловажными послеоперационными мероприятиями считаются:
- Регулярная аспирация содержимого желудка.
- Профилактика и лечение сосудистых заболеваний.
- Регулярно в профилактических целях проделывать гимнастические упражнения органов дыхания.
- проделывание банок, горчичников, кислородотерапии.
- После операции как можно раньше начинать подниматься, садиться, вставать и ходить, для лучшего кровообращения, вентиляции легких, сердечного ритма.
- Следить за чистотой больного и за состоянием кожных покровов, чтобы не образовались пролежни.
Сейчас участились случаи возникновения острого аппендицита, в основном, у людей пожилого и старческого возраста.
При обнаружении самых первых признаков и выявления симптомов необходимо незамедлительно обратиться к врачу, так как может возникнуть летальный исход при образовании перитонита.
источник
Проблема геронтологии и гериатрии привлекает внимание всех работников здравоохранения, в том числе и хирургов. За последние годы результаты лечения больных пожилого и старческого возраста заметно улучшились. Тем не менее, несмотря на повышение качества диагностики с учетом возрастных особенностей организма, а также усовершенствование и внедрение новых методов лечения и обезболивания, все же летальность в этой возрастной группе продолжает оставаться высокой.
Среди опасных заболеваний брюшной полости в хирургическом стационаре острый аппендицит занимает первое место.
Существовавшее мнение о редкости этого заболевания у стариков давно уже отвергнуто. Острый аппендицит встречается и у долгожителей. Он описан Г. Л. Иоссетом у больного 91 года, Н. Р. Хохловым — у больного 106 лет.
Частота острого аппендицита у лиц старше шестидесяти лет колеблется, по данным различных авторов, от 0,3% до 6%.
По нашим данным, за 10 лет в госпитальной хирургической клинике по поводу острого аппендицита больные в возрасте свыше 60 лет составляли 4,9% к числу всех больных острым аппендицитом.
Острый аппендицит в пожилом и старческом возрасте протекает с некоторыми особенностями. Развиваясь на фоне ослабленного состояния организма с явлениями недостаточности сердечно-сосудистой системы и органов дыхания, недостаточности функции печени и почек, острый аппендицит представляет значительные трудности для диагностики даже для опытных терапевтов и хирургов. Особенно часто диагностические трудности встречаются при слабо выраженной симптоматике, при ретроцекальном расположении отростка, а также при дифференцировании острого аппендицита от почечнокаменной болезни, острого холецистита, кишечной непроходимости. Одной из важнейших причин диагностических ошибок и запоздалой доставки таких больных в стационар является атипичность течения острого аппендицита в старческом возрасте.
Из общего числа больных, лечившихся в нашей клинике, в первые сутки заболевания поступило 54,6% больных.
Из 275 больных, взятых на операцию с диагнозом «острый аппендицит», 15 имели ошибочный диагноз (5,4%). При этом выявлена следующая патология: опухоли слепой кишки — 4, флегмонозные холециститы — 4, илеус — 2, мочекаменная болезнь — 1, правосторонний гнойный сальпингит — 1, опухоль правой почки — 1, панкреонекроз — 1, болезнь Шенляйн-Геноха — 1.
Особенности острого аппендицита у пожилых лиц и лиц старческого возраста объясняются, с одной стороны, пониженной реактивностью организма и, с другой стороны, быстротой развития воспалительных изменений в червеобразном отростке.
Начало заболевания протекает со слабовыраженной болевой и температурной реакцией, с меньшей частотой диспепсических явлений (тошнота и рвота). Боли в животе чаще носят постоянный и разлитой характер. По нашим данным, боль в правой подвздошной области была у 220 больных (84,6%), по всему животу — у 25 больных (9,6%), в других отделах живота — у 5 больных (1,9%). Диспепсические явления отмечены у одной трети больных. Часто наблюдается сухость языка (около 50%) и нарушение моторной функции кишечника. Задержка стула отмечена у большей части больных. Высокая температура — у 8,4% больных, субфебрильная — у 51,1%. Слабое проявление местных признаков аппендицита и парез кишечника могут симулировать острую кишечную непроходимость.
В связи с атрофией мышц передней брюшной стенки и повышенным отложением жира на животе напряжение брюшных мышц часто отсутствует или выражено очень слабо. По нашим данным, мышечная защита при остром аппендиците определялась у 1,9% больных. Симптом Щеткина-Блюмберга отмечен в 83,5% случаев. Объяснение этих явлений надо, очевидно, искать в изменении характера реакции на воспалительный процесс вообще (артериосклероз, малая эластичность сосудов), потере нормального тонуса, слабой реакции со стороны ретикуло-эндотелиальной системы. Повышение числа лейкоцитов у пожилых больных не всегда имеет место даже при деструктивных формах аппендицита, что также объясняется пониженной реактивностью организма. По нашим данным, гиперлейкоцитоз был у 13 больных (5%), пониженный — у 10 (3,8%), что согласуется с данными литературы по этому вопросу. Тщательно собранный анамнез и правильная оценка объективных данных исследуемого больного в большинстве случаев позволяет своевременно распознать это грозное для больных старших возрастов заболевание.
У лиц пожилого и старческого возраста деструктивные формы аппендицита встречаются в три раза чаще, чем у молодых. Это объясняется как нарушением обмена веществ, понижением сопротивляемости организма, так и возрастными изменениями стенок отростка (атрофия мышечного слоя, исчезновение лимфатического аппарата, склероз сосудов). Все это быстро приводит к расстройству кровообращения в отростке и деструкции его стенки. В нашей клинике на 260 больных с острым аппендицитом катаральных форм было 23%, флегмонозных — 55%, гангренозных 11,1 %, перфоративных — 10,9%, то есть деструктивные формы были у 77% больных. Обращает на себя внимание тот факт, что клиническая картина заболевания часто (по нашим данным более чем в половине случаев) не соответствует патологоанатомическим изменениям в отростке.
Многие авторы справедливо указывают, что у больных преклонного возраста даже при неясной и стертой клинической картине острого аппендицита может сформироваться воспалительный инфильтрат, который обнаруживается неожиданно и с опозданием. Воспаление брюшины у стариков прогрессирует постепенно и плохо улавливается. В результате течение заболевания оказывается замедленным и коварным.
Много опасных по своим последствиям деструктивных форм в старческом возрасте, несоответствие патологоанатомической и клинической картины обязывает с особым вниманием относиться к каждому случаю острого аппендицита у таких больных, независимо от степени тяжести клинических симптомов.
Особенно важным этапом в лечении больных этой возрастной группы является предоперационная подготовка. Она не должна задерживать операции и быть вместе с тем целеустремленной и целенаправленной. Обязательно применение сердечных средств, антибиотиков, гормонов коры надпочечников, а при выраженных перитонеальных явлениях — введение кровезаменяющих растворов и переливание плазмы крови.
В первые сутки заболевания операции произведены у 97 больных (37%), на вторые сутки было оперировано 140 больных, (55,8%), остальные 23 человека оперированы свыше двух суток от начала проявления заболевания.
Прямой зависимости между продолжительностью заболевания и характером патогистологических изменений в отростке по материалам клиники установить не удалось. Так, половина больных с гангренозными формами аппендицита оперирована в первые сутки заболевания; у части больных с большой давностью заболевания, имели место явления катарального воспаления червеобразного отростка. Первичное натяжение отмечено нами в 220 случаях (88%). Особое внимание у этой группы больных должно быть уделено послеоперационному периоду.
На X съезде хирургов Украины Е. Д. Двужильная доложила, что у 70% больных флора при остром аппендиците не чувствительна к пенициллину, слабо чувствительна к стрептомицину, биомицину, террамицину и левомицетину. Учитывая эти данные, в клинике госпитальной хирургии в последние годы взято за правило исследование экссудата из брюшной полости при деструктивных формах аппендицита на устойчивость к антибиотикам. Это позволяет нам более целенаправленно бороться с инфекционными осложнениями при аппендиците. Большое значение мы придаем борьбе с возможными сосудистыми осложнениями, в частности, с тромбозами и эмболиями, с первых дней применяя антикоагулянты оксикумариновой групп. Обычно в первые 2-3 дня назначаем гепарин в сочетании с пелентаном, поддерживая уровень протромбина на уровне 40-60%. Учитывая часто наблюдаемую у этих больных сердечно-легочную недостаточность, широко применяем дыхательную гимнастику и комплекс сердечных средств. Что касается парэнтерального введения жидкости, то мы вводим ее не более 2-3 литров в сутки. Широко применяем глюкокортикоиды в дозах до 100 мг в сутки с целью повышения сосудистого тонуса для борьбы с нарушениями обмена веществ, быстрейшего восстановления перистальтики кишечника.
Средний койко-день равен 13.
Летальность от острого аппендицита у пожилых и стариков в 20-30 раз выше, чем у больных среднего возраста. Даже при остром катаральном аппендиците в возрасте свыше 60 лет летальность, по данным Д. А. Арапова, достигает 3%.
По нашим данным, летальность в этой возрастной группе равна 3,8%. Среди оперированных по поводу острого аппендицита умерло 10 человек. У пяти больных имели место деструктивные формы аппендицита, осложненные диффузным и разлитым каловым перитонитом. Все эти больные поступили в клинику через сутки и позже с момента проявления заболевания. У всех больных этой группы операция была проведена в первые 1-2 часа с момента поступления, после кратковременной предоперационной подготовки. Но несмотря на дренирование брюшной полости и принятие всех мер по борьбе с перитонитом, эти больные скончались от перитонита на фоне декомпенсации дыхательной и сердечно-сосудистой систем.
У четырех больных смерть наступила от тромбоэмболических осложнений (эмболия легочной артерии — 2, инфаркт миокарда — 1, инфаркт легкого — 1).
Один больной был оперирован по поводу острого холецистита. Во время операции установлен диагноз — рак желчного пузыря. Операция окончена пробным чревосечением. На секции оказался гангренозно-перфоративный, ретроцекально расположенный аппендицит, желчнокаменная болезнь, на фоне которой развился рак желчного пузыря.
Таким образом, частота летальных исходов говорит о том, что острый аппендицит и его оперативное лечение является серьезным испытанием для людей пожилого и старческого возраста. Пониженная сопротивляемость организма у стариков способствует более быстрому возникновению различных осложнений (перитонит, тромбоэмболия, сердечно-сосудистая недостаточность). Только учет всех данных анамнеза, правильная и объективная оценка настоящего положения больного, рациональное ведение до- и послеоперационного периода позволяют снизить летальность при этом частом и опасном заболевании.
1. У большинства больных в возрасте 60 лет острый аппендицит протекает при слабо выраженной клинической картине, несмотря на преобладание деструктивных форм.
2. Учитывая, что клиническая картина острого аппендицита у лиц пожилого и старческого возраста часто не соответствует патологоанатомическим изменениям в отростке и приводит к диагностическим ошибкам, следует шире ставить показания к операции при всяком подозрении на острый аппендицит, не откладывая выполнение операции под предлогом прояснения клинической картины заболевания.
3. Применение антибиотиков в послеоперационном периоде следует проводить после исследования флоры экссудата брюшной полости на чувствительность к антибиотикам, что значительно облегчит борьбу с послеоперационными инфекционными осложнениями.
4. В послеоперационный период наряду с другими лечебными препаратами в целях борьбы с сосудистыми осложнениями настоятельно рекомендуется применение антикоагулянтов со снижением уровня протромбина до 60-40% и небольших доз препаратов коры надпочечников.
источник
Аппендицит представляет наибольшую опасность в пожилом возрасте, когда реактивность организма снижена и не всегда удается вовремя отметить начало заболевания. Вначале болезнь может протекать почти без симптомов, но развивается быстро и приводит к перитониту. В послеоперационном периоде высок риск образования пролежней и других осложнений.
Аппендицит более всего опасен в пожилом возрасте по двум причинам: воспаление протекает стремительно, а симптомы смазаны и проявляются с задержкой. В начале заболевания температура не поднимается до критических значений – она субфебрильная, что характерно для многих хронических заболеваний.
Боль выражена слабо и сочетается с нарушениями моторики кишечника и сухостью во рту. Из-за того что мышцы передней стенки брюшной полости ослаблены, напряжение брюшной мышцы практически отсутствует. В целом клинические проявления не соответствуют истинной картине заболевания. Поэтому аппендицит у пожилых нередко диагностируется с запозданием и часто приводит к послеоперационной летальности.
В пожилом возрасте в 4% случаев аппендицит осложнен аппендикулярным инфильтратом, окружающим червеобразный отросток. В такой ситуации вводится антибиотик до тех пор, пока инфильтрат не рассосется. Иногда наступают полная атрофия и некротические изменения всего аппендикса, что сопровождается обширным воспалением.
Острый аппендицит у пожилых людей, как правило, осложняется другими сопутствующими заболеваниями. У многих к этому возрасту наблюдается атеросклероз, патологии сердечно-сосудистой, дыхательной систем, калькулезный холецистит и другие недуги. Все это затрудняет диагностику, влияет на проявления заболевания и становится причиной осложнений во время и после операции.
Для пожилого возраста характерно запоздалое и непостоянное проявление симптомов. Это объясняется замедленной реакцией организма на патологический очаг. Поэтому важно при первых подозрениях на недуг обратиться за медицинской помощью.
Острая боль, температура, ярко проявляющиеся у молодых, в пожилом возрасте выражены умеренно. Так, болевые импульсы не интенсивны и часто локализуются вне правой подвздошной области, хотя развитие воспалительного процесса не замедленное и столь же опасное. Очаг боли может быть неявным, смещенным, отдающим в область поясницы.
Температура лишь в 10% случаев высокая, в 50% – субфебрильная и в 40% – нормальная. Что касается анализов крови, то в 15% случаев число лейкоцитов в крови нормальное, а изменения проявляются лишь спустя 2–3 дня после начала заболевания. У молодых пациентов мышечная защита обычно выражена – мышцы передней брюшной стенки при аппендиците напряжены. У пожилых людей, напротив, живот прощупывается легко.
Аппендицит в преклонном возрасте почти всегда сопровождается задержкой стула, сухостью языка и общим недомоганием. Проявление этих симптомов становится более ярким с возрастом. Из-за смазанной картины аппендицит легко спутать с новообразованиями слепой кишки. Поэтому для уточнения клинической картины рекомендуется делать пальцевое обследование прямой кишки и вагинальное обследование у женщин.
Диагностировать аппендицит у пожилых людей довольно сложно: симптомы ослаблены, проявляются не сразу, из-за возрастного притупления тактильной, температурной и болевой чувствительности пациент мало что может сообщить врачу. Кроме того, с возрастом червеобразный отросток атрофируется, его просвет зарастает, способствуя развитию деструктивной формы аппендицита.
Поскольку поверхностный осмотр и опрос жалоб не дают основания для постановки диагноза, необходима срочная госпитализация и диагностика с помощью современного медицинского оборудования. Проводятся УЗИ, лабораторные анализы, учитываются дополнительные симптомы (тошнота, рвота, сухость языка, задержка стула). При остром аппендиците необходима срочная операция, поскольку велик риск развития перитонита.
Острый аппендицит у пожилых людей требует срочного оперативного вмешательства. Операцию должен проводить опытный хирург, поскольку успешность зависит от техники выполнения и щадящего отношения к тканям. Пациенту делают местный как можно более щадящий наркоз. При перитоните и ряде осложнений операцию проводят под масочным или интубационным наркозом.
После операции у пожилых высок риск пареза кишечника, что переносится крайне тяжело. Вздутие петель кишечника приподнимает диафрагму и приводит к нарушению функций легких и сердца. Это в свою очередь может стать причиной пневмонии, сближения и сжатия стенок легкого (ателектаз), острой сердечно-сосудистой недостаточности. Чтобы избежать подобной ситуации, проводится постоянная аспирация содержимого желудка.
Успех реабилитации также зависит от профилактики сосудистых заболеваний и сердечно-легочной недостаточности. Пациентам назначают банки, горчичники, кислородотерапию, возвышенное положение тела, раннее вставание, дыхательную гимнастику, сердечные препараты. Для профилактики пролежней необходимо тщательно следить за состоянием кожи и соблюдать меры гигиены.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
источник
Острый аппендицит представляет серьезную опасность в пожилом возрасте и развивается в деструктивной форме значительно чаще, чем у молодых людей. Диагностика затрудняется ввиду снижения общей реактивности организма и не явности симптомов.
Аппендицит у пожилых на начальных этапах может протекать почти бессимптомно. Обычные признаки аппендицита включают в себя следующие симптомы: острая боль, резкое повышение температуры, «плотный» живот.
Болевые симптомы. Острый аппендицит это сильное воспаление, которое характеризуется острой режущей болью и высокой температурой. Но в преклонном возрасте, среди пожилых людей, высокая температура, которая является одним из признаков острого воспаления, отмечается только у 10% пациентов.
У 50% отмечается субфебрильная температура, характерная для хронических заболеваний, тонзиллитов, пиелонефритов, туберкулеза и других продолжительных воспалений.
Болевые симптомы выражены слабо. При этом развитие воспалительного процесса в аппендиксе не замедляется. Заболевание не становится менее опасным или вялотекущим по причине недостаточно явной симптоматики.
Мышечная защита, которая обычно выражается в напряжении мышц передней брюшной стенки, отсутствует в большинстве случаев. Живот легко прощупывается, без характерных напряжений мышц. Диагностировать боль при пальпации именно как острый аппендицит, затруднительно.
Достаточно часто в стариков очаг боли смещен из правой подвздошной области. Возможен неявный очаг и даже смещение очага в область поясницы, что позволяет предположить почечные или кишечные колики.
При остром аппендиците, к обычным симптомам у стариков добавляется тошнота или рвота, задержка стула, сухость языка.
Анализ крови может не выявить увеличение числа лейкоцитов, изменения в составе крови происходят с запозданием на 2-3 дня. В моче также не выявляется характерных признаков воспалительного заболевания.
Некротические изменения в червеобразном отростке у стариков часто охватывают весь аппендикс, вероятность перитонита в пожилом возрасте значительно повышена.
Основываясь на поверхностном осмотре, острый аппендицит у пациентов в возрасте, диагностировать затруднительно. Необходима срочная госпитализация и диагностика с использованием медицинской техники.
Именно проблема точной диагностики и наличие осложнений, сопутствующих или хронических воспалительных заболеваний, делает острый аппендицит особенно опасным в преклонном возрасте.
Отказ от госпитализации при подозрении на острый аппендицит смертельно опасен. Операцию необходимо провести как можно быстрее.
Острый аппендицит в пожилом возрасте часто осложнен аппендикулярным инфильтратом, воспалительным плотным образованием, нередко с гнойниками, окружающим аппендикс. Наличие инфильтрата осложняет послеоперационный период и нуждается в дополнительных обследованиях. Необходимо дополнительное введение антибиотиков до полного рассасывания инфильтрата.
В ряде случаев наблюдается полная атрофия и некротические изменения всего аппендикса в целом. В этих случаях воспаление носит обширный характер.
Лечение требует срочного оперативного вмешательства. Ввиду частого наличия осложнений и широких воспалительных процессов, операцию лучше проводить опытным хирургам.
Операции пожилым людям рекомендуется проводить под местным наркозом, по мере возможности, в качестве максимально щадящего воздействия.
В случае разлития перитонита и при осложненных факторах необходим масочных наркоз. Правильное определение типа наркоза для пожилых людей является важным фактором успешной операции.
Послеоперационный период характеризуется высокой опасностью пролежней, возможен парез кишечника, развитие пневмонии. Возможна индивидуальная непереносимость антибиотиков, применение которых особенно показано при гнойных воспалениях.
Нередко наблюдается вздутие кишечника, повышенное газообразование. В результате смещения диафрагмы развиваются легочные воспаления и сердечная недостаточность.
Необходим хороший уход, постоянное наблюдение, рекомендуется специальная щадящая дыхательная гимнастика, способствующая восстановлению организма.
Восстановительный период и уход за больным в стационаре и дома является важнейшим условием выздоровления.
источник
С возрастом реакция организма на различные воспаления притормаживается, что является естественным биологическим процессом, наблюдаемым при старении. Признаки проявляются хуже, они скрываются под проявлениями хронических патологий.
Как правило, начальная симптоматика аппендицита у пожилых людей остается скрытой, поэтому после постановки диагноза требуется осуществлять операцию в экстренном порядке. Последнее довольно затруднительно из-за возраста, слабого сердца и сопутствующих заболеваний, которые часто создают определенные препятствия.

Факторы, вызывающие заболевания у возрастных пациентов, мало чем отличаются от предпосылок, провоцирующих патогенез у более молодых лиц. Но в данном случае ситуация отягощается слабым организмом и уровнем иммунитета.
Для пожилых людей характерно:
- Склероз сосудов обуславливает развитие местной ишемии, из-за ухудшения кровоснабжения снижаются защитные процессы, в таком случае острая фаза может развиваться стремительно и без предварительного этапа.
- Развитие патогенной микрофлоры (различные кокки, кишечная палочка и прочие бактерии), в отдельных случаях причиной выступает инвазия паразитическими червями.
- Ухудшение пищеварительных процессов обуславливает недостаточное расщепление пищи, поступающей в желудок и кишечник, остаются мелкие твердые частицы, которые засоряют аппендикс и вызывают гниение. Ситуация усложняется, когда человек потребляет алкоголь, жирную, острую и жареную пищу.
- Механический фактор. Это прежде всего накопление в нижних отделах пищевода твердых каловых масс и частые запоры. Такое явление привычное для пенсионеров, подверженных гиподинамии или хроническим заболеваниям органов пищеварения.
- Наличие новообразований в кишечнике или близкорасположенных органах. При ущемлении аппендикса не исключено его воспаление.
Обратите внимание. У пожилых людей характерным признаком болезни являются сухость языка, тошнота и рвота. Эти симптомы проявляются чаще, нежели у молодых пациентов.
Трудность обследования пожилых людей заключается в слабости проявляющихся признаков аппендицита, они часто скрыты за имеющимися хроническими заболеваниями или поначалу вообще не вызывают никакого беспокойства со стороны больного.
Основными симптомами являются:
- нормальная температура (примерно у 40%) или незначительное ее повышение, но не более субфебрильных показателей (37-37,3 градусов);
- боль внизу живота справа, но часто пациенты отмечают иррадиирование ее по всей области живота, в бок или поясницу;
- может отмечаться несильное раздражение брюшной полости, при этом симптом Щеткина-Блюмберга, который характерен при аппендиците, отсутствует или слабый;
- сухость в ротовой полости и белый налет на поверхности языка;
- очень слабо выражено образование гнойников и инфильтратов, что усложняет их выявление;
- признаки интоксикации, тошнота и рвота;
- слабое напряжение брюшной мускулатуры, такое состояние объясняется старческим ослаблением мышечного тонуса;
- парез кишечника вплоть до полной его непроходимости;
- головокружение, у сильно возрастных пациентов возможны потери сознания.
Важно. Диагностика осложняется тем, что у большинства пенсионеров в общем анализе крови нет признаков наличия воспалительного процесса (даже при перитоните): лейкоциты находятся в пределах нормы, а увеличение СОЭ не наблюдается.
Есть определенные отличия симптоматики аппендицита в зависимости от гендерной принадлежности.
У женщин заподозрить наличие патогенеза можно по нижеуказанным проявлениям:
- может развиться лихорадка;
- боли в матки (обычно возле шейки) после гинекологического обследования;
- симптом Жендринского свидетельствует о распространении воспалительного процесса на органы репродуктивной системы, синдром Щеткина-Блюмберга может возникнуть после пальпации.
У мужчин клиника проявляется менее ярко. Единственным отличительным признаком, который может дополнить общие симптомы, является боль со стороны правого яичка и его подтягивание к брюшной полости.
Особенностью определения аппендицита у пожилых людей является то, что оно затруднено скрытой клинической картиной, дряблостью брюшной стенки, лишним весом и тем, что имеющуюся клинику пенсионеры часто относят к проявлению хронических заболеваний.
Врач, выясняющий анамнез, сталкивается с ситуацией, когда пациент не помнит всех признаков. Пальпация может давать ложные результаты из-за пониженной чувствительности и отсутствии боли.
Основные диагностические методики:
- УЗИ органов брюшной полости;
- осмотр гинеколога при постановке дифференциального диагноза у женщин (исключение гинекологических заболеваний);
- рентген;
- ирригоскопия;
- лапароскопия.
Важно. У лиц пожилого возраста патология быстро переходит в инфильтрационную стадию из-за чего возрастает значимость своевременной диагностики. Часто это является фактором, который может сохранить жизнь пациенту.
Оперативное устранение воспалившегося червеобразного отростка – основной выбор терапии (таблица).
Таблица. Основные виды операций при аппендиците:
| Название | Основная суть |
 Аппендектомия Аппендектомия | Традиционная открытополостная операция – все манипуляции выполняются через разрез в правой нижней части брюшины. |
 Лапароскопия Лапароскопия | Малоинвазивная методика. Удаление аппендикса производится внутри брюшины. Через небольшие разрезы в нее вводятся троакары и лапароскоп, выводящий все происходящее на экран монитора. |
Заметка. Причиной высокой летальности при воспалении аппендицита у лиц пожилого возраста становится запоздалая диагностика и слабость сердечно-сосудистой системы.
Для стареющих пациентов важными являются следующие моменты:
- обязательное использование сердечно-сосудистых и дезинтоксикационных препаратов;
- хирург должен особенно бережно проводить операцию из-за ослабленности сосудов и тканевых структур;
- внимательно относиться к риску развития перитонита;
- особое значение отводится дренированию и тампонированию брюшины с целью предупреждения пареза.
Несмотря на низкую травматичность лапароскопия используют редко. Это связано с тем, что данная методика не применяется по прошествии суток после первого приступа, а у пенсионеров первые проявления аппендицита достаточно трудно верно диагностировать. В основном эндоскопические методики показаны при риске развития послеоперационных воспалений, например, при наличии сахарного диабета.
Предпочтительна местная анестезия из-за слабости организма, если она не возможна, то операцию проводят под общим наркозом. Под час оперирования особое значение уделяют обеспечению гомеостаза.
Это важно для исключения образования гематом в области вмешательства. Заживление ран может быть осложнено наличием инфильтрата, что замедляет регенерацию тканей.
Наиболее часто у пожилых лиц в начальном периоде реабилитации возникает парез. Если в кишечнике будет большое скопление газов и каловых масс, то это может стать причиной легочной и сердечной недостаточности, что приводит к воспалению легких и серьезным нарушениям в работе сердечно-сосудистой системы.
В таком случае необходимы вынужденные профилактические мероприятия:
- аспирация содержимого желудка;
- кислородная терапия;
- назначение антибиотиков.
Особое внимание стоит уделять недопущению образования застойных процессов, потому что могут образоваться пролежни и мышечные атрофии. Для этого показан массаж, ЛФК и укрепляющая терапия.
источник
Аппендицит или воспаление червеобразного отростка слепой кишки (аппендикса) является распространенной патологией, которую лечат только с помощью хирургической операции.
Аппендикс – это внутренний орган, который обычно находится в нижнем правом отделе живота.
В группу риска входят как взрослые, так и дети, начиная с 3-х летнего возраста. Симптомы при аппендиците отличаются в зависимости от стадии заболевания и от возраста пациента (молодые женщины болеют чаще, чем мужчины и пожилые люди).
Особенно опасен аппендицит для беременных и для пожилых.
Основной и главный симптом аппендицита при классическом расположении – постоянная колющая (иногда ноющая) боль , которая начинается внезапно, без ярко выраженной причины, чаще во второй половине дня.
Первоначально характерная болезненность ощущается в районе пупка и выше (это эпигастральная зона), затем наблюдается изменение характера болевых ощущений, они становятся более выраженными, интенсивными и локализуются в правой стороне в подвздошной области (в нижней части живота справа).
Человек в этом состоянии не может легко ходить. Как и при ходьбе, при кашле и при смехе человека беспокоят приступы сильной острой боли. Единственное, что может делать больной – это лежать в определенном положении на правом боку или на спине, иначе значительно усиливается болезненность.
Если расположение аппендикса нетипичное (ретроцекальный аппендицит встречается в 5%-12% случаев, а тазовый в 8 – 19%), то болевые ощущения из эпигастрия (так называют околопупочную область) смещаются не в нижний правый отдел живота, а в паховую область, в поясницу или в подреберье в зависимости от особенностей расположения аппендикса. Хотя сначала, как и при обычном аппендиците, резко возникает постоянная, колющая боль, в этих случаях часто наблюдается медленное нарастание симптомов, выражены они слабо, из-за чего клиническая картина заболевания не яркая.
При тазовом расположении аппендикса (слепая кишка расположена в области малого таза и нередко близко к мочевому пузырю и к прямой кишке) болеть может в зоне над лобком. Болевые ощущения носят неприятный характер и схожи с теми, что наблюдаются при воспалении органов мочеполовой системы.
Важно! Если боль резко стихает и исчезает, это может свидетельствовать о начале процесса омертвения нервных клеток стенок отростка. Это верный признак того, что будет перитонит (который сопровождается очень сильной болью, слабостью, лихорадкой и даже потерей сознания), который приводит к осложнениям и даже к смерти. Поэтому при подозрении на аппендицит надо срочно вызывать скорую помощь.
Общий срок развития аппендицита – 48 часов или двое суток. После этого воспаление приводит к серьезным осложнениям, что опасно для жизни человека.
Классификация форм острого аппендицита по степени его развития следующая:
- Классический аппендицит начинается с возникновения благоприятных условий для развития патогенной микрофлоры, в результате чего появляется воспалительный процесс на слизистом слое оболочки внутренних стенок отростка. Это катаральная стадия, при которой симптомы скрытые. Она переходит в поверхностную форму, когда уже видно очаг воспаления. Начальный этап длится в течение первых 12 часов приступа.
- Вторая флегмонозная стадия – это когда начинают появляться развивающиеся деструктивные изменения, приводящие к воспалительным процессам во всех тканях стенок аппендикса. После этого воспаляется брюшина и ее раздражение вызывает главные симптомы или проявления болезни. Первый признак характерная боль в правой подвздошной области. Бывает, что происходит образование нескольких очагов воспаления, тогда говорят о флегмонозно язвенном аппендиците. Длится этот этап около 36 часов и начинается на второй день после начала заболевания. В течение этого времени удаление аппендицита не приводит к тяжелым последствиям и протекает легко для человека.
- Гангренозная форма, это запущенная деструктивная стадия поражения, когда из-за некроза (омертвения) тканей отростка происходит потеря чувствительности и у человека исчезают постоянные болевые ощущения. Следующая перфоративная стадия – прободение (разрыв) или перфорация стенок приводит к гнойному перитониту (гной выходит из аппендикса, попадает в брюшную полость). Это сопровождается тем, что резко появляется острая боль, и если срочно не сделать операцию наступает смерть.
Хронический аппендицит встречается в 1% случаев, чаще у молодых женщин. При этом заболевании воспаление червеобразного отростка постепенное, медленно развивающееся. Главный симптом — усиление болезненных ощущений в правой подвздошной области при физических нагрузках, во время напряжения брюшных мышц при дефекации или во время кашля.
Бывает, что симптомы хронического аппендицита беспокоят человека несколько лет. Заболевание может переходить в острую форму на протяжении всего этого периода. В таком случае применяют консервативное лечение, так снимают воспаление, отек и восстановить процесс кровообращения (прием антибиотиков, диета и питание по часам)
Во время периодического обострения появляется тошнота и рвота, а также наблюдаются расстройства стула (запор, либо понос) и другие симптомы острого аппендицита. Для лечения делают операцию по удалению аппендикса (аппендэктомию).
Возможные причины появления аппендицита:
Изменение клинической картины у взрослых по часам
| Симптом | I Стадия Катаральный (первые 12 часов) | II Стадия Флегмонозный (от 12 – 48 часов) | III Стадия Гангренозный (после 48 часов) |
|---|---|---|---|
| Аппетит и общее состояние организма | Самый ранний признак, потеря аппетита и общий дискомфорт. Плохой сон. | Аппетита нет. Человек может только лежать на правом боку, либо ложится на спину. | Состояние организма, похожее на сильную интоксикацию при пищевом отравлении |
| Боль | Первоначально боль слабая в эпигастральной области (в районе пупка). Если боль с самого начала очень сильная, это говорит о серьезном нарушении кровообращения отростка из-за тромбоза аппендикулярной артерии. | Усиление и локализация боли в правой нижней области живота. | Очень сильная. Затем из-за омертвения нервных клеток, боль стихает. Если аппендицит лопнет или произойдет перфорация отростка и его содержимое выйдет в брюшную полость (инфекция распространяется на брюшную полость), это проявляется резкими болевыми ощущениями. |
| Слабость | Незначительная | Более сильная | Невозможно что-либо делать. Сильная слабость может приводить к потере сознания. Это очень опасное состояние. |
| Температура тела | Нормальная или субфебрильная температура (37,3˚С – 37,5˚С) | Повышение до 38˚С (согласно симптому Видмера температура в правой подмышечной впадине немного выше, чем в левой). В прямой кишке при воспалительных процессах температура выше, чем в подмышке примерно на 10 градусов | Высокая (от 38˚С – 40˚С). Может приводить к гипертермии или к лихорадке |
| Язык | Отсутствует сухость во рту, у основания есть специфический белый налет. | Не сухой, весь белый | Язык сухой и весь белый |
| Тошнота и рвота | Через 6 часов после начала приступа появляется тошнота, рвотный рефлекс слабый. | Однократная или двукратная рвота свидетельствует о развитии деструктивных изменений. Она не дает облегчения и, по сути, является рефлекторной реакцией организма на боль. | |
| Сухость во рту | Нет | Начинается | Сильная |
| Стул | Расстройства дефекации (запор, иногда понос диарея, метеоризм, вздутие живота, жидкий стул) При тазовом расположении аппендикса — частый жидкий стул со слизью и кровью | ||
| Мочеиспускание | Учащенные позывы к мочеиспусканию (дизурия), если аппендицит располагается около мочевого пузыря | ||
| Пульс | Нарушается, если присутствуют сопутствующие заболевания | 80-85 уд./мин. | Учащенный (тахикардия) |
| Давление | Давление повышается, если есть сопутствующие заболевания, которые обостряются при аппендиците. Например, возникает одышка (дыхание затруднено) | Повышенное | |
Общее время развития болезни у детей намного меньше, чем у взрослых и длится 24 – 36 часов. В таблице ниже приведена информация о проявлениях болезни по трем основным возрастам, когда присутствует вероятность появления аппендицита. Аппендицит у годовалых детей практически не встречается, а у подростков (с 11 – 18 лет) симптомы схожи с признаками болезни у взрослых.
| Симптом | У детей до 3 лет | У детей от 3 – 6 лет | У детей с 7 – 10 лет |
|---|---|---|---|
| Особенность возраста | Не может сказать, где болит. | Может сказать, где болит, но может не обращать внимания на слабую боль и не говорить родителям. | Ребенок может бояться сказать родителям о боли в животе из-за того, что он напуган. |
| Потеря аппетита | Отказ от еды выделяют, как самый ранний признак аппендицита у детей | ||
| Общее состояние организма (слабость) | Ребенок вялый, его постоянно что-то беспокоит (плохой сон), резкий монотонный плач. | Слабость. Необоснованное раздражение и плач. | Слабость. |
| Боль | Болит живот. Боль усиливается при наклоне вправо. Ребенок не может лежать на левом боку. Болезненные ощущения при ходьбе. При надавливании боль стихает, а если отпустить руку усиливается. | Болит живот, какой характер боли, ребенок сказать не в состоянии | Сначала болит весь живот, затем через 2 -3 часа в классическом случае переходит в правую нижнюю половину. Боль усиливается при наклоне вниз. |
| Температура тела | До 40˚С | 38˚С – 39 ˚С | До 38 ˚С (озноб) |
| Язык |
| ||
| Тошнота и рвота | Возникает тошнота и многократная рвота | Рвота 1 – 2 раза | |
| Сухость во рту | Присутствует на последней стадии заболевания (ребенок хочет пить) | ||
| Стул | Жидкий (иногда со слизью), вызывающий обезвоживание организма. | Вздутие живота (метеоризм или повышение газообразования), задержка стула, но не запор | Редко присутствует запор |
| Мочеиспускание | Болезненное | Нормальное | Нормальное в типичном случае (либо частое, при тазовом расположении) |
| Пульс | Выше нормы | «Симптом токсических ножниц» Пульс не соответствует температуре тела. Он обычно выше нормы. В норме пульс должен повышаться на 10 уд./мин. при повышении температуры на 1˚С | |
| Поведение ребенка | Маленький ребенок не позволяет себя проводить осмотр и подтягивает к себе правую ногу. | Беспокойное | Слабость |
Важно! Если у ребенка в течение 6 часов болит живот, есть температура и другие признаки аппендицита, необходимо срочно обращаться к врачу.
Диагностические мероприятия начинаются с того, что врач получает данные о жалобах больного и проводит осмотр. Какие методы применяют, чтобы поставить диагноз — аппендицит? Ниже приведены симптомы по авторам и небольшая информация о том, как их проверяют.
| Автор клинического симптома | Как проверяют | Когда симптом положительный (диагностируют аппендицит) | Cхема |
|---|---|---|---|
| Щеткина Блюмберга | Врач надавливает правой рукой на правую подвздошную область, затем резко отпускает руку. | Человек чувствует сильную боль, когда врач отпускает руку. |  |
| Кохера (симптом миграции боли) | Самый важный симптом. Боль начинается в эпигастральной области (возле пупка) и переходит в правую нижнюю половину живота |  | |
| Воскресенского (симптом рубашки) | Хирург левой рукой тянет внизу рубашку пациента. Больной делает глубокий вздох, а врач в этот момент проводит пальцами скользящее движение от подложечной области в правую сторону. | Во время остановки движения руки в самом конце, без отрыва от брюшной стенки, появляется резкая боль |  |
| Бартомье – Михельсона | Больной ложиться на левый бок. Врач надавливает на место, где располагается аппендицит. | Усиливается болезненность во время пальпации |  |
| Ровзинга (Ровсинга) | Хирург надавливает пальцами руки на левую подвздошную область живота, а в это время правой рукой проводит толчки по ходу прямой кишки. Перемещение газов в толстой кишке вызывает раздражение отростка. | Появляется болезненность в правой подвздошной области (раздражение воспаленного аппендикса вызывает боль). |   |
| Раздольского (Менделя) | Пациент лежит на спине. Тот, кто проводит осмотр, выполняет легкое постукивание пальцами по передней брюшной стенке в правой подвздошной области. | Появляется боль. |  |
| Ситковского | Человек ложиться на левый бок. | Появляется или усиливается боль в правой подвздошной области. |  |
| Иванова | Сравнивается расстояние от пупка до наиболее выступающей части таза слева и справа. | Справа меньше, чем слева |  |
| Островского | В положении лежа, прямая правая нога больного поднимается под углом 130˚С и удерживается в этом положении, а затем резко отпускается. | Болит в правой подвздошной области. |  |
| Аарона | Врач надавливает в правой подвздошной области | В районе эпигастрия возникает ощущение распирания | |
| Волковича | Больной наклоняется на левую сторону | Боль усиливается в области червеобразного отростка | |
| Крымова | Врач проводит пальпацию наружного отверстия пахового канала | Появляется болезненность в правой половине живота внизу | |
| Образцова | Применяют для диагностики острого ретроцекального аппендицита. Пациент, лежа на спине, поднимает прямую правую ногу. | Появляются болезненные ощущения |  |
| Коупа | Применяют для диагностики тазового аппендицита. Есть два вида проверки этого симптома:
| Появляется боль в месте расположения аппендицита |   |
| Габая | Аналогичен симптому Щеткина Блюмберга, (сначала надавливают, а затем резко отпускают руку) только пальпация проводится в пояснице области петитова треугольника | Появляется характерная боль справа |  |
| Яуре Розанова | Применяют только, при атипичном (ретроцекальном) расположении аппендикса. Врач надавливает пальцем в т.н. «Пти» | Появляется болезненность |  |
У мужчин аппендицит проявляется также легким подтягиванием яичка с правой стороны во время проведения осмотра методом пальпации. Легкое потягивание мошонки также вызывает боль в правом яичке.
У женщин диагностику значительно усложняет, если приступ начался во время месячных.
Важно! Для постановки диагноза необходимо видеть полную клиническую картину. Поэтому при подозрении на аппендицит пациенту необходимо обращение к врачу и срочная госпитализация для более тщательного обследования. В домашних условиях это сделать невозможно.
В больнице, чтобы определить болезнь, обязательно необходимо сдавать общий анализ крови и мочи. Редко хирург назначает проведение ректального обследования (только при низком тазовом расположении) или достаточно часто влагалищное исследование (у женщин так исключают наличие гинекологических и урологических проблем). Если картина неясная, часто необходима дополнительная консультация гастроэнтеролога и гинеколога.

Общий анализ мочи в 25% случаев (при тазовом и ретроцекальном аппендиците), показывает наличие в ней небольшого количества ретроцитов и лейкоцитов.
Если этого мало и точно диагностировать аппендицит не удается, кроме анализов и осмотра больного хирургом, для дальнейшей диагностики и его выявления проводят ряд инструментальных исследований . Чаще УЗИ органов малого таза и лапароскопию. В отличие от ультразвукового исследования, лапароскопический метод позволяет точно определить наличие или отсутствие патологии, и если диагноз подтверждается, аппендицит сразу удаляют. Чаще лапароскопию проводят под общим наркозом, поэтому она имеет ряд противопоказаний.
Аппендицит опасен своими осложнениями, а точнее их последствиями. Многие из них представляют угрозу для жизни и здоровья человека. Поэтому самое важное значение в успешном лечении патологии и снижения риска смерти имеет своевременное обращение к врачу и ранняя диагностика .
Самые распространенные осложнения аппендицита это:
Показатели количества летальных исходов (случаев смерти) от аппендицита значительно увеличиваются, в критических случаях поступления в больницу пациентов, требующих неотложной помощи, с запущенной болезнью на поздних стадиях со сложным перитонитом или пилефлебитом.
Важно! При подозрении на аппендицит обязательно срочно обращайтесь в скорую помощь независимо от вашего местонахождения! Эта мера может спасти жизнь! До врачебного осмотра нельзя ставить грелку, давать обезболивающие или слабительное.
Лечение аппендицита – это срочная операция по его удалению или аппендэктомия. Хирургическое вмешательство проводят либо через один большой разрез (7-10 см.), либо через три небольших разреза (1 – 2 см.) лапароскопическим методом под общим наркозом.
Для того, чтобы определить место разреза, ориентируются на точку Мак Бурнея.
Чем раньше диагностировали болезнь, тем легче операция протекает для пациента.
Нередко встречаются случаи, когда хирургу уже во время операции становится видно, что аппендицита нет, тогда применяют интраоперационную дифференциальную диагностику. Особенное внимание в ходе лапароскопии уделяют гинекологическим патологиям.
Случай из жизни. Одной пациентке сделали лапароскопию. В ходе обследования обнаружили, что аппендицит сочетается с разрывом яичника.
В большинстве случаев прогноз положительный , затруднение представляют случаи, когда имеет место:
- пожилой возраст
- наличие большого количества сопутствующих хронических заболеваний (серьезные болезни сердца, почек, печени и других внутренних органов)
- запущенная стадия болезни.
Осложнениями после аппендэктомии могут быть:
- Внутреннее кровотечение
- Послеоперационная паховая грыжа (зависит от пациента)
- Образование инфильтратов
- Внутренние абсцессы
- Нагноение швов из-за инфекции
- Спаечные процессы в кишечнике, приводящие к образованию свищей (после удаления аппендицита с разлитым перитонитом)
- Кишечная непроходимость (человек страдает от резких болей и от других опасных последствий)
Сразу после аппендэктомии примерно в течение 12 часов нужно лежать, при этом нельзя кушать и пить. Если необходимо, то на месте разреза устанавливается специальная дренажная трубка, которая необходима для отвода внутренней жидкости и для введения антибиотиков. Ее снимают уже на третий, четвертый день. Какое-то время после операции врач назначает прием обезболивающих препаратов.
Во вторую половину первых суток можно будет пить небольшое количество подкисленной воды.
На 2 день , можно немного покушать нежирный кефир или творог. Уже необходимо пробовать подниматься с постели и потихоньку ходить. У активных пациентов восстановление организма протекает быстрее.
На 7 – 10 день после операции снимают швы.
Где-то в течение полутора недель надо придерживаться диеты, а потом можно постепенно вводить привычное питание.
Во время восстановления надо носить утягивающий бандаж и снижать любые физические нагрузки (ни в коем случае, не поднимать тяжести).
Важно! Послеоперационный период после аппендэктомии простого аппендицита длится от 20 дней до месяца. Если же операцию делали пожилому человеку или удаляли аппендицит с перитонитом, то для полного восстановления организма, может потребоваться до шести месяцев.
двенадцатиперстной кишки
(воспаление придатков матки)
(разрыв яичника)
Аппендикс, lat. appendix vermiformis – червеобразный отросток, 5-7 см в длину (иногда 20 см), 1 см в диаметре, слепо заканчивающейся, трубкообразной формы.
Обострение аппендицита может произойти в любом возрасте. Группы риска составляют дети старше 5 лет, взрослые 20-30 лет, беременные женщины. Патология одинаково характерна для женского и мужского пола. Очень редко аппендицит встречается у маленьких детей, что объясняется возрастной анатомической особенностью аппендикса, который имеет форму воронки и легко опорожняется, и слабым развитием лимфоидного аппарата отростка.
Среди всех заболеваний органов брюшной полости, которые требуют безотлагательного хирургического вмешательства, аппендицит является самым распространенным. Если случился приступ острого аппендицита, нужно в кратчайшие сроки вызвать бригаду скорой помощи. Если аппендицит не лечить, может развиться перитонит – осложнение, которое приводит к летальному исходу.
Как проявляется аппендицит, симптомы и признаки этого неотложного состояния должен знать каждый человек. Главный симптом аппендицита у взрослых и детей — боль. Она возникает в верхней части живота или около пупка, иногда точно указать место боли не удается («болит весь живот»). Затем боль перемещается в правую часть живота. Такая миграция боли считается весьма специфическим признаком заболевания
Выделяют следующие причины развития воспаления аппендикса:
Аппендикс – это небольшой отросток слепой кишки. У большинства людей он размещён в правой части живота, ниже пупка. На то, с какой стороны аппендицит у человека, может повлиять состояние кишечника. Если развился аппендикулярный перитонит то симптомы выражены ярко и остро, локализация болей аппендицита с как правило с правой стороны, это характерно для развития острого воспалительного процесса в организме больного, что требует неотложной медицинской помощи и операции по удалению аппендикса.
Аппендицит может быть по разному расположен в области брюшины, что дает не однозначную картину в локализации симптомов, боли могут отдавать как в правую сторону и в область поясницы, или в область малого таза, половые органы больного. Характер болевых ощущений имеет разную интенсивность, усиливающей или стихающей, схваткообразной, могут длиться как продолжительное время или кратковременно.
Существует множество различных признаков проявления аппендицита у взрослых и детей. Сигналом же начала заболевания служит сильная боль. В самом начале она не имеет относительно четкого месторасположения. Человеку может казаться, что у него просто болит живот. Однако по истечении 4-5 часов боль концентрируется ближе к правой подвздошной области.
Стоит отметить, что аппендикс у разных людей может располагаться по-разному, всё зависит от строения тела. В случае, если отросток имеет нормальное положение, то боль будет наблюдаться в правой подвздошной области. Если отросток расположен несколько выше, то боль будет справа под рёбрами. Ну, а, если отросток опущен вниз, то будет болеть в области таза. Помимо всего прочего, больного может беспокоить и рвота, а в некоторых случаях понос.
Среди других популярных признаков аппендицита можно отметить следующие: сухость языка, потемнение мочи, повышение температуры, которое может достигать 40 градусов, у беременных может проявляться повышенная боль во время поворота с левого бока на правый.

В начале приступа они нередко локализуются в эпигастральной области, в области пупка или по всему животу, а через несколько часов (иногда через 1-2 сут.) — в правой подвздошной области. Чаще боли носят постоянный характер, никуда не иррадиируют, но усиливаются при покашливании. не дает больному уснуть, но интенсивность ее обычно невелика; характерно уменьшение болей в положении на правом боку.
В первые часы заболевания могут возникать тошнота и рвота. Стул и газы часто задерживаются. Значительно реже наблюдаются жидкие испражнения (преимущественно при тяжелой интоксикации). Температура тела повышается до 37,5-38°, реже остается нормальной. Пульс в первые сутки от начала заболевания учащается до 90-100 ударов в 1 мин, АД не изменяется и только при тяжелой интоксикации несколько снижается. Язык вначале слегка обложен и влажен, но скоро становится сухим.
Так же при аппендиците есть и другие симптомы. Например, при осмотре живота часто определяют отставание при дыхании нижних отделов брюшной стенки. Пальпацию живота следует проводить осторожно, начиная с левой его половины. При этом в правой подвздошной области, как правило, отмечается резкая болезненность, сочетающаяся с защитным напряжением мышц брюшной стенки на ограниченном участке. У большинства больных легкое постукивание пальцами в различных участках брюшной стенки помогает быстро установить место наибольшей болезненности.
Однако далеко не всегда симптомы и течение острого аппендицита являются столь характерными. Особенно своеобразной может быть клиническая картина заболевания у детей, лиц пожилого и старческого возраста, а также при атипичном расположении червеобразного отростка. В любом случае, при возникновении симптомов похожих на аппендицит необходимо вызвать скорую помощь.
Протекает с ноющими тупыми болями в правой подвздошной области, которые периодически могут усиливаться, особенно при физическом напряжении.
К воспалению аппендицита склоны больше женщины, чем мужчины, симптомы которого проявляются чаще в возрасте двадцати, сорока лет. Это связано в силу физиологического строения женского организма, таза, поэтому протекать он может по-другому. Особенно отличаются при беременности. В виду того что аппендикс расположен вблизи от правых придатков матки, признаки воспаления его встречаются чаще в два раза, чем у мужского населения.
- При пальпации у женщин возникают болезненные ощущения, что говорит о воспалении брюшной полости.
- Если нажать точку ниже пупку у женщины то может возникать боль, которая усилиться при вставании, что говорит о вовлечении в воспалительный процесс детородных органов.
- При осмотре влагалища у женщины, обнаруживается боль, особенно при обследовании шейки матки, при аппендиците указывает на воспалении придатков.
При диагностике и постановке диагноза у женщины проверяют не только состояние червеобразного отростка, но состояние генитальных органов в целом.
Диагноз ставят на основании характерных симптомов аппендицита. Подтверждают диагноз «воспалительные сигналы» общего анализа крови. Наиболее достоверный метод – лапароскопия.
Уточнение морфологической формы аппендицита (катаральная, гангренозная, флегмонозная) возможно при операционном вмешательстве: проводят гистологическое исследование удаленного аппендикса. Из инструментальных методов используют ультразвуковое исследование, рентгенографию брюшной полости, ирригоскопию, компьютерную томографию.
Общепринятой тактикой при остром аппендиците является как можно более раннее хирургическое удаление воспаленного червеобразного отростка. После 36 часов с момента появления первых симптомов вероятность перфорации (разрыва) аппендикса составляет 16-36% и увеличивается на 5% каждые последующие 12 часов. Поэтому, после подтверждения диагноза, операция должна быть выполнена без лишнего промедления.
На этапе догоспитальной помощи при подозрении на острый аппендицит показаны постельный режим, исключение приема жидкости и пищи, прикладывание холода к правой подвздошной области. Категорически воспрещается прием слабительных препаратов, использование грелки, введение анальгетиков до окончательного установления диагноза.
В настоящее время при простой форме аппендицита предпочитают лапароскопические операции, не требующие разреза брюшной стенки. В этом случае эндоскопический инструмент вводится в брюшную полость через небольшой прокол в тканях. Удаление аппендицита этим способом позволяет избежать операционной травмы, и сократить восстановительный период в разы. Риск развития послеоперационных осложнений при удалении аппендицита лапароскопическим методом минимален.
В случае хронического аппендицита показана аппендэктомия, если отмечается упорный болевой синдром, лишающий больного нормальной активности. При относительно легкой симптоматике может быть применена консервативная тактика, включающая устранение запоров, прием спазмолитических препаратов, физиотерапию.
Аппендицит – это одно из самых распространенных и, пожалуй, самых опасных заболеваний органов пищеварительной системы. Опасность аппендицита заключается в его скоротечности и в появлении серьезных осложнений. Если вовремя не провести хирургическую операцию, это может привести к летальному исходу. Согласно статистике, примерно каждому десятому человеку на планете приходилось сталкиваться с этим заболеванием. Чтобы вовремя его распознать, нужно знать первые симптомы аппендицита .
Несмотря на стремительное развитие современной медицины, врачи, к сожалению, не могут установить точную причину развития заболевания. Известно лишь то, что для появления аппендицита нужны два условия. Во-первых, в кишечника больного обязательно должны присутствовать болезнетворные бактерии. Во-вторых, просвет червеобразного отростка должен быть закупорен. Спровоцировать закупорку могут, например, каловые массы (может развиться механическая кишечная непроходимость), различные кисточки или семечки, поэтому если вы любитель семечек, то шансы закупорки червеобразного отростка и, как результат, воспаления аппендикса повышаются.
На заметку! Проглатывание мелких предметов, например, деталей от игрушек, тоже нередко приводит к развитию аппендицита. Это частая причина появления патологии у детей.
Существует еще инфекционная теория развития, но ее так и не подтвердили. Согласно этой теории, спровоцировать развитие аппендицита могут некоторые заболевания инфекционного характера. К ним относится брюшной тиф, сальмонеллез, дизентерия, ботулизм и так далее.
В медицине различают следующие виды аппендицита:
Развитие любой формы аппендицита – это всегда большой риск и опасность для здоровья, поэтому болезнь необходимо лечить вовремя и до конца. Только так можно избежать неприятных последствия патологии, а также гарантировать быстрое восстановление после хирургического вмешательства.
Один из основных симптомов аппендицита – это резкая боль в области живота. Но, кроме болей, пациент может столкнуться с дисперсией, повышенной температурой, приступами тошноты и рвоты. Рассмотрим каждый из этих симптомов отдельно.
Это характерный симптом для данного заболевания, но боль может возникать не только в районе солнечного сплетения, но и в любой другой точке на животе больного. Может возникать боль разного характера и разной интенсивности. Через несколько часов она смещается немного вправо, то есть в район проекции воспаленного аппендикса. При смене положения тела или во время кашля болевые ощущения могут усиливаться.
При аппендиците у пациента одновременно с болью бывают приступы тошноты с рвотой и без неё. Это своего рода рефлекс организма на возникающую боль в животе. Вместе с тошнотой у больного пропадает аппетит, появляется общая слабость организма. Даже на голодный желудок может возникать рвота, а сама рвотная масса – это желтая слизь.
Повышенная температура тела – это обычное состояние больного при аппендиците. Как правило, температура не поднимается выше 37,5-38 градусов, хотя в редких случаях она может быть и выше. Появляется после возникновения боли в животе.
Интоксикация организма нередко сопровождается диспепсией или расстройством акта дефекации. У пациента появляется понос или запор. Параллельно с этим, в патогенез вовлекается и мочевой пузырь, из-за чего возникают частые позывы к мочеиспусканию. Моча окрашена в характерный темный цвет.
В большинстве случаев после диагностирования аппендицита врач назначает больному операцию, во время которой удаляется воспаленный аппендикс. Данная процедура является частью экстренной медицинской помощи больному, поэтому нужно быть знакомым со всеми признаками патологии, а не только с самыми распространенными. При их появлении сразу обращайтесь к врачу. Ниже представлены дополнительные симптомы заболевания.
Таблица. Как определить развитие аппендицита.
| Шаги, фото | Описание действий |
|---|---|
| Обязательно учитывайте второстепенные признаки заболевания. Пациента часто мучают тенезмы, невозможность выпустить газы, дрожь тела. Большинство из этих признаков напоминают клиническую картину других заболеваний, например, вирусного гастроэнтерита. | |
| К менее распространенным симптомам тоже нужно прислушиваться, ведь они, как правило, помогают распознать болезнь еще на ранней стадии развития. Иногда пациента могут мучить приступы рвоты еще до появления болей в брюшной полости. Помимо болезненного мочеиспускания, в прямой кишке тоже может возникнуть сильная боль. | |
| Как правило, у взрослых людей аппендикс находится в правой стороне живота, но у женщин во время беременности орган может находится немного в другом месте. Существует такое понятие, как «болевая полоса», которая проходит от пупка к месту расположения аппендикса. Острая боль в этой области свидетельствует о развитии заболевания, поэтому при первых признаках нужно ехать в больницу. | |
| Слегка надавите пальцами на правую сторону живота. Если у вас появились тревожные симптомы, но вы пока еще не уверены в диагнозе, то пальпация поможет развеять все сомнения. При нажатии на нижнюю часть живота может возникнуть слабая боль. Если к нему нельзя вообще прикоснуться из-за сильных болей, это, безусловно, аппендицит и вам нужно немедленно вызвать скорую. То же самое касается и болей, которые возникают при ослаблении после надавливания. | |
| Обычно при нажатии на брюшную полость пальцы немного углубляются – это нормальное состояние. Если брюшная полость слишком твердая и упругая, это может говорить о вздутии живота – распространенном симптоме острого аппендицита. Иногда боль может возникать без сопутствующей потери аппетита и повышенной температуры. Это вовсе не значит, что у вас аппендицит. Существует много различных заболеваний, сопровождающихся неприятными ощущениями в брюшной полости. | |
| Еще один верный способ определить, есть ли у вас аппендицит. Для этого нужно пройтись несколько метров с прямой осанкой. Если во время прогулки вы испытываете сильную боль, это указывает на воспаленный аппендикс. В таком случае медлить с врачебным вмешательством нельзя. Но до прихода врачей вы также сможете немного облегчить боль в животе – свернитесь в позу эмбриона. Это не избавит вас от болезненных ощущений полностью, но немного их ослабит. |
При подозрении на развитие аппендицита медлить с лечением нельзя, нужно сразу же обращаться к врачу за помощью. Он, проведя диагностическое обследование, назначит операцию. Самолечением заниматься категорически не рекомендуется.
Удаление аппендикса — операция
Что делать, если у вас воспалился аппендикс? В таких случаях необходимо соблюдать четкую инструкцию.
Шаг 1. До того момента, как приедет врач, нельзя устранять симптомы аппендицита самостоятельно. Даже если боль в животе невыносимая, принимать обезболивающие препараты или слабительное крайне не рекомендуется. Нельзя также ничего есть до обследования у врача, иначе хирурги вынуждены будут проводить аспирацию, во время которой удаляется все содержимое желудка. Использовать горячую грелку тоже нельзя, так как это может спровоцировать разрыв аппендикса, что чревато серьезными последствиями.
Шаг 2. При возможности посетите больницу самостоятельно, не дожидаясь, когда лечащий врач к вам приедет. Это позволит сэкономить драгоценное время. По приходу в больницу опишите все симптомы, которые у вас возникли. Сразу сообщите, что у вас, скорее всего, аппендицит. Дело в том, что прием больных в клиниках осуществляется по степени экстренности и если никто не будет знать о вашем заболевании, то лечение начнется не так скоро.
Шаг 3. Для подтверждения диагноза могут понадобится дополнительные процедуры. К ним относится компьютерная томография, ультразвуковое исследование, анализ мочи и общий анализ крови. Это не значит, что нужно проходить все эти анализы и процедуры. Как правило, для точного установления диагноза достаточно нескольких из них, поэтому пациент должен быть готов к этому.
Шаг 4. После того как врач, основываясь на результатах проведенных анализов, поставит диагноз, он назначит больному проведение хирургической операции. Она проводится под общим наркозом, во время процедуры врачи удаляют аппендикс. В зависимости от способа удаления, на коже пациента может остаться маленький или большой шрам, напоминающий об этом болезненном опыте.
Шаг 5. Для восстановления после перенесенной операции необходимо соблюдать режим, который назначит врач. В первую очередь, нужно пересмотреть свой рацион на период восстановления. От употребления тяжелой и слишком твердой пищи желательно на какое-то время отказаться. Пить воду или кушать вообще не рекомендуется на протяжении 24 часов с момента процедуры. Постарайтесь максимально отдохнуть в первое время после операции, избегайте сильных нагрузок и стрессов. Делайте все для того, чтобы накопить энергию – она вам еще пригодится.
На заметку! При возникновении каких-либо проблем обязательно обратитесь к врачу. Иногда после операции может возникнуть головокружение, тошнота или головная боль. Проявление любых симптомов, которые хоть как-то связаны с аппендицитом, особенно после хирургического удаления аппендикса, должны стать поводом посетить кабинет лечащего врача.
Игнорирование симптомов аппендицита или несвоевременное обращение в больницу может обернуться для пациента необходимостью пользоваться специальным средством по уходу за стомой (калоприемником) на протяжении нескольких месяцев или даже лет. Разрыв аппендикса нередко приводит к летальному исходу, поэтому медлить с обращением к врачу при появлении характерных симптомов аппендицита нельзя.
Если врач после обследования отправил вас домой, а после этого симптомы усилились, тогда сразу же вернитесь для повторного обследования. Иногда боль может постоянно усиливаться, не стихая до самой операции.
Острый аппендицит является распространенной патологией у взрослых людей и наиболее частой причиной хирургического вмешательства. Несмотря на давно известные группы риска данной патологии среди населения, от острого аппендицита не застрахован ни один человек, кроме тех, у кого уже удален червеобразный отросток.
Без преувеличений можно сказать, что это заболевание на слуху у каждого жителя планеты, и основные симптомы знают многие люди. Такая бдительность не является лишней, поскольку в случае острого аппендицита некое промедление может обернуться серьезными осложнениями для здоровья.
Своевременное же обращение к медикам, наоборот, обуславливает благоприятный прогноз, как в плане объема хирургического вмешательства, так и в плане времени восстановления после удаления аппендикса. К слову, возможность проведения лапароскопического удаления червеобразного отростка, практикующаяся в течение последних лет, позволяет проводить операцию без заметного рубца, как было раньше.
Обострение аппендицита может произойти в любом возрасте. Группы риска составляют дети старше 5 лет, взрослые 20-30 лет, беременные женщины. Патология одинаково характерна для женского и мужского пола. Очень редко аппендицит встречается у маленьких детей, что объясняется возрастной анатомической особенностью аппендикса, который имеет форму воронки и легко опорожняется, и слабым развитием лимфоидного аппарата отростка.
Редко на операционный стол попадают и пожилые люди, поскольку лимфоидная ткань в старческом возрасте претерпевает обратное развитие. Однако, это вовсе не значит, что данные группы населения застрахованы от обострения аппендицита – пациент любого возраста с подозрением на аппендицит подлежит полноценному обследованию.
Выделяют несколько причин, провоцирующих развитие острого аппендицита:
Испанские ученые изучили 3000 случаев острого аппендицита и пришли к заключению, что почти в 40% случаев приступ аппендицита был спровоцирован употреблением жаренных семечек или чипсов, чаще всего у детей до 14 лет.
Симптомы аппендицита у взрослых, характерные для типичного течения аппендицита, имеют цикличность и проявления, соответствующие прогрессированию патологического процесса. Какие первые признаки аппендицита у взрослых?
Типичная картина аппендицита начинается с дискомфорта и болезненности в области желудка, чаще в вечернее или ночное время. Очень часто эти боли напоминают проявления гастрита и являются неинтенсивными, носят тупой характер, поэтому люди не придают им сильного значения. В этот же период наступает тошнота и возникает однократная рвота. Считается, что тошнота при аппендиците имеет рефлекторную природу, и зачастую у пожилых людей этот симптом может быть слабовыраженным, что иногда приводит к позднему установлению диагноза.
Спустя несколько часов боли перемещаются в нижние правые отделы живота (при правостороннем расположении аппендикса). Меняется характер болей – они становятся давящими и пульсирующими с нарастающей интенсивностью. Может возникнуть понос, учащается мочеиспускание. Возникает субфебрилитет с незначительным дальнейшим повышением температуры выше 37 С.
Постепенно, в течение шести-двенадцати часов от начала заболевания развиваются типичные симптомы общей интоксикации организма – слабость, учащенное сердцебиение, недомогание. Боли становятся труднопереносимыми и еще более интенсивными.
Живот на этой стадии остается мягким, но болезненным при надавливании с правой стороны.
Данная стадия считается наиболее благоприятной для оперирования, однако большинство пациентов обращаются к врачу позже.
В этот период боли четко локализуются в подвздошной области справа, являются пульсирующими и интенсивными по ощущению. Присутствует постоянное чувство тошноты, наблюдается тахикардия до 90 ударов в минуту. Температура колеблется в пределах 38 С. При осмотре живота становится заметным отставание правой стороны в процессе дыхания. Живот становится напряженным в нижней правой части, что свидетельствует о начале перехода воспалительного процесса на брюшину. На этой стадии становятся положительными все диагностические симптомы (скольжения, Щеткина-Блюмберга, Ситковского, Бартомье-Михельсона, Ровзинга) и диагноз становится очевидным.
На этой стадии наиболее часто больной попадает на операционный стол.
На данной стадии наблюдается мнимое облегчение боли – происходит отмирание нервных окончаний аппендикса, что и приводит к уменьшению чувствительности. Одновременно нарастают симптомы общей интоксикации организма – появляется выраженная тахикардия, возможно появление рвоты. Температура падает, порой даже ниже 36 С. Живот вздут, перистальтика отсутствует. Пальпация области локализации червеобразного отростка вызывает сильную боль.
Момент прободения стенки аппендикса сопровождается острейшей болью, локализованной в правой нижней части живота, с нарастающей интенсивностью. Периоды облегчения отсутствуют, боль носит постоянный характер. Возникает многократная рвота. Больной испытывает сильную тахикардию, живот становится вздутым и напряженным, перистальтика полностью отсутствует. Белый налет на языке приобретает коричневый окрас. Температура тела поднимается до критических величин. Исход прободения аппендикса – гнойный разлитой перитонит или локальный гнойник.
Стоит отметить, что указанные сроки и стадии прогрессирования аппендицита являются условными – возможно скрытое или молниеносное течение болезни.
В ряде случаев классическая клиническая картина отсутствует, но патологический процесс развивается в организме. Выделяют несколько атипичных форм аппендицита.
Эмпиема – редкая форма заболевания, отличается проявлением болевого симптома сразу в правой подвздошной области с меньшей интенсивностью и медленным нарастанием симптоматики. Проявления интоксикации (высокая температура, озноб, слабость) наблюдаются только к 3-5 дню с начала заболевания.
Ретроцекальный аппендицит (5-12% случаев). Характеризуется слабо выраженными первыми симптомами раздражения брюшины, высокими подъемами температуры и преобладанием полужидкого стула со слизью в симптоматике. Иногда больные испытывают только боли в пояснице, иррадиирующие в правое бедро.
Тазовый аппендицит характерен для женского пола (9-18 % случаев). Отмечается нарушение мочеиспускания (дизурия), понос со слизью, симптомы раздражения брюшины и интоксикации (температура) мало выражены. Боль ощущается внизу живота, иррадиирующая в область пупка.
Подпеченочный аппендицит отличается болевым симптомом в области правого подреберья.
Левосторонний аппендицит – характеризуется классической клинической картиной, но с локализацией боли в левом подвздошном треугольнике. Поэтому на вопрос с какой стороны болит аппендицит справа или слева — ответ неоднозначный. Левосторонний аппендицит встречается в 2 случаях, когда слепая кишка чрезмерно активна или когда у человека обратное расположение внутренних органов.
Аппендицит у беременных второй половины беременности отличается умеренной выраженностью болевого симптома с локализацией боли ближе к правому подреберью, мало выраженной температурной реакцией и слабыми симптомами раздражения брюшины.
Хронически протекающий аппендицит у взрослых регистрируется очень редко, не более 1% всех случаев. Симптомы характеризуются только иногда возникающими периодическими болями, которые усиливаются при кашле, ходьбе. Когда происходит рецидив хронического аппендицита, симптомы его идентичны острому аппендициту, температура тела может быть как субфебрильной, так и нормальной. Клиническая картина напоминает пиелонефрит, язвенную болезнь, хронический холецистит, хронические гинекологические и прочие заболевания органов брюшной полости.
Диагноз острый аппендицит выставляется на основании:
- данных опроса больного;
- данных физикального осмотра;
- лабораторного исследования крови (лейкоцитоз в динамике);
- данных узи-исследования брюшной полости (американские специалисты считают УЗИ малоинформативным методом определения аппендицита, имеющего много диагностических ошибок, рекомендуя КТ);
- температурной реакции.
Дифференцировать данную патологию необходимо от острого гастроэнтерита и панкреатита, прикрытого прободения язвы желудка или двенадцатиперстной кишки, дискинезии кишечника, почечной колики, плевропневмонии. При нетипичном расположении аппендикса заболевание дифференцируют от гинекологической и урологической патологии, холецистита.
При сомнениях в диагнозе прибегают к лапароскопическому обследованию аппендикса. Данная диагностическая процедура позволяет точно установить диагноз и при его подтверждении тотчас приступить к лапароскопической аппендэктомии.
Удаление воспаленного червеобразного отростка – общепризнанная лечебная тактика. При удалении аппендикса на ранней стадии заболевания проводится малоинвазивная лапароскопическая операция. При развитии симптомов перитонита показана полостная операция. Иногда операция начинается с лапароскопии, а заканчивается полостной операцией (при выходе воспалительного процесса за пределы отростка).
Послеоперационный период в среднем составляет 7-10 дней и зависит от объема оперативного вмешательства, стадии патологического процесса и послеоперационных осложнений. Чем раньше проводится аппендэктомия (в идеале на катаральной стадии), тем быстрее пациент может вернуться к нормальной жизнедеятельности. Поэтому при малейшем подозрении на аппендицит затягивать с посещением врача нельзя.
Консервативное лечение применяется крайне редко при слабовыраженных симптомах аппендицита и интоксикации и наличии противопоказаний к операции. При прогрессировании процесса в любом случае проводят удаление аппендикса.
На Западе практикуется внутривенная антибиотикотерапия, которую начинают как можно раньше (см. ). В нашей стране антибиотикотерапия показана в послеоперационном периоде.
К осложнениям острого аппендицита относятся: ограниченный абсцесс брюшной полости, аппендикулярный инфильтрат, разлитой перитонит и пилефлебит.
При своевременном проведении аппендэктомии прогноз благоприятный. Если аппендицит осложняется перитонитом – требуется более обширное оперативное вмешательство с последующим дренажированием брюшной полости и серьезной антибиотикотерапией, период восстановления удлиняется.
В случае если человек не обращается за медицинской помощью, заболевание чревато смертельным исходом от перитонита и острой интоксикации организма. Чрезвычайно редко аппендицит проходит самопроизвольно с образованием воспалительного инфильтрата. Однако рассчитывать на это не стоит, поскольку в дальнейшем такой исход острого аппендицита оборачивается образованием спаечных процессов и очагов воспаления в брюшной полости.
Любая острая боль в животе, усиливающаяся при кашле, движении, сопровождаемая небольшой температурой, тошнотой, поносом или запором, а также непроизвольное напряжение мышц живота — повод для незамедлительного обращения к врачу!
Первые признаки аппендицита сигнализируют о воспалении крайней части слепой кишки и требуют незамедлительной госпитализации в стационар. Чем раньше пациент обратиться за помощью, тем выше шансы на полное восстановление организма без последствий.
Определить аппендицит в домашних условиях несложно, так как заболевание сопровождается очень интенсивной клиникой. А симптомы имеют особенность только нарастать.
Причин и предрасполагающих факторов воспаления аппендицита множество. Все они основаны на повреждении структуры выстилающей ткани, а также попадании микробов на нее. Происходить такое может, если аппендикс поврежден вследствие тупой травмы живота или забит каловыми массами. Также важен иммунитет человека. От того, насколько он силен, тоже зависит появление болезни.
Основными триггерами воспаления аппендикса можно назвать:
- несоблюдение правил питания;
- наличие сопутствующих заболеваний органов желудочно-кишечного тракта;
- дисбактериоз;
- регулярные запоры;
- травма брюшины.
Наличие одного или нескольких предрасполагающих факторов в анамнезе пациента увеличивают риски на развитие воспалительного заболевания аппендикса.
Отзывы гастроэнтерологов свидетельствуют о том, что признаки аппендицита у мужчин иногда являются менее выраженными, чем у женщин. При этом, слабая половина человечества может страдать не только от воспаления аппендикса, но также от внематочной беременности и других гинекологических проблем.
Внимание! Если воспалился аппендицит, первые признаки тяжело пропустить. Как правило, болит точечно, интенсивно. Исключение составляют пожилые люди и дети, у которых клиническая картина болезни зачастую бывает стерта.
Основные симптомы аппендицита — это боль в области брюшины, повышение температуры тела и расстройство желудка. Неприятные ощущения могут быть очень выраженными или наоборот слабыми, но не прекращаются ни на минуту. Анальгетики помогают временно, после чего дискомфорт появляется вновь.
Как распознать аппендицит у взрослых:
Чаще всего при воспалении аппендикса боль появляется в правой подвздошной области, под ребрами. Она режущая, слегка затихает в положении на правом боку и усиливается на противоположном. Зачастую иррадиирует в другие органы, а также в нижние конечности. Нередко пациент жалуется на боль в пояснице, внизу живота или по всей области брюшины. Это объясняется расположением органа, которое может незначительно отличаться у разных людей.
Субфебрилитет или повышение температуры тела до высоких отметок является главным признаком любого воспаления. Таким способом организм пытается устранить вредоносные микроорганизмы. При градусник показывает цифру 37-38, в то время как флегмонозная будет сопровождаться температурой 39-40 градусов.
Нарушенное пищеварение является еще одним признаком аппендицита. Иногда пациента беспокоит тошнота, однократная рвота, диарея или запор. По этому проявлению нельзя говорить наверняка о наличии воспаления, но триада данных признаков практически всегда указывает на аппендицит.
Ухудшение состояния при остром аппендиците напрямую связано с длительностью заболевания. В первые часы пациент может ощущать только боль, впоследствии при скоплении гноя в органе симптоматика будет значительно усиливаться.
Внимание! Иногда наступает «затишье» и боль отходит, но потом возвращается с выраженными симптомами. Это свидетельствует о том, что в организме развивается перитонит.
Признаки аппендицита у подростка практически ничем не отличаются от взрослых. Иногда половое созревание девочек сопровождается болью в животе, которую можно спутать с воспалением. Однако неприятные ощущения у женщин более спазмирующие, в то время как при остром аппендиците боль постоянная и режущая.
Чтобы определить аппендицит в домашних условиях у взрослых, детей, а также у подростков, необходимо провести прощупывание брюшины.
Основным признаком воспаления аппендикса является боль, поэтому можно самостоятельно определить ее локализацию и уровень интенсивности. Осуществлять пальпацию необходимо очень аккуратно, так как высок риск разрыва органа. В таком случае хирургическая помощь потребуется немедленно, а ее отсутствие может стоить пациенту жизни.
- затихание боли в положении лежа на правом боку;
- уменьшение болевых ощущений при коротком надавливании на правую подвздошную область и усиление при отпускании руки;
- появление дискомфорта при надавливании на левый бок.
Так можно понять, что у подростка развилось воспаление отростка слепой кишки. Не следует самостоятельно пытаться заглушить неприятные ощущения анальгетиками. В таком случае рекомендуется сразу же обращаться в скорую медицинскую помощь.
Ребенок до 4-5 лет еще не может самостоятельно сформировать свои ощущения и правильно их описать. Поэтому поведение детей при остром аппендиците значительно отличается от стандартной клинической картины.
Какие признаки должны насторожить родителей:
- вынужденная поза малыша, стремление подтянуть колени к животу;
- расстройство ЖКТ (тошнота, рвота, диарея);
- газообразование;
- повышение температуры тела.
Самостоятельно проводить осмотр при аппендиците у ребенка не рекомендуется, так как слишком высок риск повреждения воспаленного органа. При наличии одного или нескольких признаков заболевания, рекомендуется немедленно обращаться за врачебной помощью. Тактика лечения в таком случае всегда хирургическая.
Перед операцией пациенту всегда назначаются предварительные исследования. В большинстве случаев они минимальные, чего будет достаточно грамотному доктору для постановки диагноза. Если имеются сомнения, может назначаться диагностическая лапароскопия с возможностью последующего удаления аппендикса.
Как определяется аппендицит по признакам в анализах:
- общий анализ крови показывает повышение лейкоцитов, а также сдвиг лейкоцитарной формулы влево;
- общий анализ мочи тоже свидетельствует о присутствии в организме воспаления (лейкоцитоз, наличие белка);
- ультразвуковое исследование — орган увеличен в размерах, может быть окружен экссудатом.
Наличие данных анализов и визуального осмотра является достаточным основанием для постановки верного диагноза. Если имеются подозрения, назначается проведение дополнительных обследований, среди которых ЭКГ, рентгенография легких и УЗИ всех органов брюшной полости.
Сильная боль всегда свидетельствует о каких-либо неполадках в организме, именно поэтому ее не следует терпеть. При наличии подозрения на аппендицит рекомендуется немедленно обращаться к гастроэнтерологу для подтверждения или опровержения имеющихся опасений.
источник