Острый аппендицит – одна из наиболее распространенных хирургических патологий органов брюшной полости. В материале статьи рассмотрено понятие аппендицита, описан механизм его развития, приведены основные трудности в диагностике, а также приведен образец заполнения карты вызова при аппендиците

Согласно статистике, у женщин данная патология встречается чаще, чем у мужчин. Острый аппендицит является самой частой причиной развития такого тяжелого и угрожающего жизни осложнения, как перитонит.
Как описывается аппендицит в карте вызова скорой медицинской помощи? Почему это заболевание легко спутать с другими патологиями ОБП?
Аппендицитом называется острый воспалительный процесс различной степени выраженности в аппендиксе, или червеобразном отростке слепой кишки. Течение болезни зависит от анатомических особенностей строения аппендикса, который, по сути, представляет собой длинный, узкий и слепо заканчивающийся «мешок» в месте перехода тонкой кишки в толстую.
Пусковым механизмом развития аппендицита является нарушение эвакуации содержимого из просвета червеобразного отростка (каловых камней, остатков непереваренной пищи, инородных тел и др). Это, в свою очередь, приводит к спазму мускулатуры аппендикса, а затем и к спазму сосудов.
Развивается ишемия, на фоне которой механическое раздражение и повреждение слизистой оболочки провоцирует острый воспалительный процесс. Так развивается острый аппендицит.
Аппендицит – заболевание, имеющее разнообразные клинические проявления. Большинство симптомов острого аппендицита неспецифичны – это значит, что они могут встречаться при целом ряде других патологий органов брюшной полости.
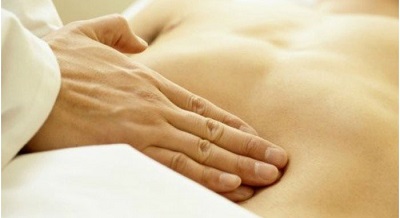
Если пациент обращается за помощью врачей до того, как боль четко локализовалась в правой подвздошной области, диагностировать аппендицит крайне сложно, так как живот еще остается мягким, а характерные симптомы воспаления червеобразного отростка проявляются лишь спустя несколько часов.
Чаще всего при аппендиците пациентам ошибочно ставят такие диагнозы, как:
- острый гастрит;
- пищевое отравление;
- обострение хронического гастродуоденита;
- дискинезия желчевыводящих путей, и др.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Нельзя забывать также о том, что в 5% случаев встречаются атипичные формы острого аппендицита – флегмонозная, ретроцекальная, тазовая, эпмиема и др. Если нельзя сразу однозначно сказать, какой природы боли в животе у больного, в первую очередь необходимо исключить именно его.
В карту вызова скорой при аппендиците необходимо заносить все, что может помочь как можно точнее поставить диагноз и принять решение о тактике лечения.
Пациент жалуется на сильную боль внизу живота, отдающую в поясничную область справа. Тошноты и рвоты не было. Со слов больного, боль возникла около 8 часов назад, также было отмечено повышение температуры до 38,2°С. Постепенно болевые ощущения в животе стали более интенсивными, усиливались при движении.
Состояние оценивается как средней степени тяжести, температура в данный момент – 37,6°С.
В карте вызова при остром аппендиците необходимо указать, что больной находится в вынужденном положении на спине в согнутой в тазобедренной суставе и приведенной к животу правой ногой. При попытках разогнуть и выпрямить ногу больной кричит от острой боли в пояснице справа.
Кожа и видимые слизистые чистые, влажные. Язык сухой, обложен сероватым налетом. Над легкими – звук перкуторный, ясный, дыхание везикулярное, хрипы отсутствуют.
Частота дыхательных движений – 23/мин. Сердечные тоны ритмичные, ясные, шумы отсутствуют. Пульс ритмичный, наполненный, ЧСС – 94/мин, АД – 100/70 мм рт.ст.
Живот правильной формы, мягкий, болезненный в подвздошной области справа только при глубокой пальпации. Симптом Щеткина-Блюмберга отрицательный. Резко положительный симптом поколачивания по поясничной области справа, также выражена боль при пальпации петитова треугольника.
Симптом Ровзинга положительный, синдром Ситковского слабо положительный. Печень не выступает за край реберной дуги, селезенка не увеличена. В области почек визуальных изменений нет, диурез в норме, в моче патологические изменения отсутствуют.
Предварительный диагноз «острый аппендицит» в карте вызова скорой выставлен на основании жалоб пациента, клинической картины и объективного обследования.
Лечение на догоспитальном этапе нецелесообразно. Требуется госпитализация на носилках в хирургическое отделение стационара. При отказе от госпитализации передается актив на станцию скорой помощи через 2 часа, при повторном отказе – актив в лечебное учреждение по месту жительства.
Клиника в данном случае характера для острого ретроцекального аппендицита. Для того, чтобы подтвердить или опровергнуть данный диагноз, необходимо проверить симптомы Коупта и Образцова:
- Симптом Коупта – пациент испытывает резкую боль в пояснице при отведении выпрямленной правой ноги назад в положении на левом боку.
- Симптом Образцова – при надавливании на переднюю брюшную стенку в подвздошной области справа пациент испытывает сильную боль при попытке поднять правую ногу.
В описанной ситуации следует отличать аппендицит от правостороннего переднего гнойного паранефрита (имеет более медленное начало) и острого гнойного пиелонефрита (развивается очень бурно, сопровождается повышением температуры тела до 39-40°С, дизурией и изменениями в моче). Вся клиническая картина при аппендиците в карте вызова скорой помощи описываются максимально подробно.
КЗ5.9 Острый аппендицит неуточнённый
- боль;
- при пальпации: болезненность в подвздошной области справа, локальный дефанс;
- положительные симптомы Образцова, Ситковского, Ровзинга, Бартомье-Михельсона, Кохера-Волковича и др.
- опрос (одновременно с выполнением лечебно-диагностических мероприятий);
- осмотр фельдшером или врачом профильной БСМП;
- измерение температуры тела.
Лечение – медицинская эвакуация больного в хирургическое отделение больницы (для бригад скорой помощи всех профилей).
источник
Производственной практики
«ПОМОЩНИК ВРАЧА СКОРОЙ И НЕОТЛОЖНОЙ МЕДИЦИНСКОЙ ПОМОЩИ»
Специальность — 051301 «Общая медиина»
Курс ____5________ Группа _____________
Ф.И.О. студента _Ахметова Еркежан ___
Клиническая база
подстанция № 1________
_________________________
_________________________
Дневник разработан на основании Типовой учебной программы по производственной практике «Помощник врача скорой и неотложной медицинской помощи» V курса по специальности 051301 – Общая медицина (Астана 2011г).
СТРУКТУРА ДНЕВНИКА
2. Инструкция для студентов, проходящих производственную практику (ПП)
3. Индивидуальный план работы во время прохождения ПП
4. Характеристика клинической базы
5. Содержание выполненной работы за каждый день
6. Количественный учет освоенных практических навыков
7. Характеристика работы студента
8. Сводный отчет по усвоенным практическим навыкам
9. Допуск к дифференцированному зачету
10. Анкета по производственной практике
ИНСТРУКЦИЯ ДЛЯ СТУДЕНТОВ, ПРОХОДЯЩИХ
ПРОИЗВОДСТВЕННУЮ ПРАКТИКУ (ПП)
1. Производственная практика студентов университета является важнейшей частью учебного процесса, служит целям закрепления теоретических знаний и получения практических навыков в работе по изучаемой специальности.
2. До начала ПП студент обязан получить от кафедры:
3. В целях лучшей подготовки к ПП студент должен ознакомиться с программой ПП, содержанием предстоящих работ, собрать и изучить рекомендуемую справочную литературу, получить необходимые консультации руководителя практики от профильной кафедры.
4. В первый день ПП, студент совместно с руководителем практики составляет индивидуальный план работы, который заносит в дневник ПП.
5. Дневник ПП заполняется лично студентом. Записи о выполнении работ производятся ежедневно и завершаются подписью руководителя практики. Перед окончанием практики студент обязан получить характеристику о своей работе от руководителя практики и заведующего профильным отделением базового учреждения.
— данные о клинической базе
— индивидуальный план работы
— содержание выполняемой работы за каждый день
— количественный учет освоенных практических навыков
— характеристика работы студента, где отражается уровень практической подготовки, степень овладения навыками, коммуникативные способности, формирование профессиональных отношений с сотрудниками базового учреждения, больными и т.д., дисциплинированность, добросовестность и др.; использование навыков правовой компетенции и развития мотивации в освоении практических навыков.
Если общий рейтинг по практике меньше 50 баллов, то студент не допускается к дифференцированному зачету.
7. По окончании ПП студент проходит итоговый контроль в виде дифференцированного зачета в центре практических навыков. На дифференцированный зачет студент предоставляет членам комиссии по приему дифференцированного зачета Дневник производственной практики, где на последних страницах заполнен сводный отчет по освоенным практическим навыкам, характеристика на студента от руководителя практики с допуском на дифференцированный зачет. Дневник заверяется заведующим отделением или заместителем главного врача.
Оценка за дифференцированный зачет выставляется по балльно-буквенной системе.
8. При получении неудовлетворительной оценки студент повторно проходит ПП или может быть оставлен на второй год или исключен из числа студентов. Сроки и условия повторного прохождения практики устанавливаются в каждом случае деканом факультета.
9. Оценка результатов прохождения ПП студента учитывается при рассмотрении вопроса при назначении стипендии.
Студент 5 курса ОМ _______ группы _________ ______________________
Инструктаж провёл руководитель практики
____________________________________ _________ ______________________
«______» ___________ 201___ г.
3. Индивидуальный план работы во время прохождения ПП
| № | Виды работ | Запланировано | Выполнено |
| 1. | Участие в утренней конференции базового учреждения. | ||
| 2. | Выезд к больным с линейными и специализированными (реанимационная, бригады интенсивной терапии, педиатрические) бригадами скорой медицинской помощи совместно с врачом или руководителем практики. Обсуждение обслуженных вызовов. | ||
| 3. | Участие совместно с руководителем практики в клинических разборах | ||
| 4. | Дежурство на бригаде скорой медицинской помощи | ||
| 5. | Проведение бесед с пациентами и их родственниками с целью совершенствования коммуникативных навыков | ||
| 6. | Изучение профессиональной литературы с целью развития навыка «Адвокат здоровья» (защита интересов пациента) и «Самосовершенствование и развитие» | ||
| 7. | Проведение мероприятий, направленных на формирование принципов здорового образа жизни (выпуск санбюллетня, беседы с больными и т. д.) |
Примечание:последовательность выполнения различных видов деятельности будет зависеть от производственных условий базового учреждения
4.Краткая характеристика клинической базы:
- Станция скорой медицинской помощи:
Участие в клинических разборах:
Дата ФИО больного № карты вызова
источник
ПАСПОРТНАЯ ЧАСТЬ
1. Ф.И.О.:
2. Пол: мужской.
3. Возраст: 17 лет.
4. Место жительства:
5. Место учебы: ПУ № 5 3 курс.
6. Дата поступления: 22.04.03 5.00
7. Кем направлен: поликлиника № 3.
8. Доставлен в стационар по экстренным показаниям через 3 часа после начала заболевания.
9. DS направившего учреждения: острый аппендицит
10. DS при поступлении: острый аппендицит
11. DS клинический: флегмонозный аппендицит.
ЖАЛОБЫ ПРИ ПОСТУПЛЕНИИ
Больной предъявляет жалобы на боли в правой подвздошной области – продолжительные, не связанные с приемом пищи и актом дыхания. Болям сопутствовали тошнота, рвота, сухость во рту.
ЖАЛОБЫ НА МОМЕНТ КУРАЦИИ
Наличие зуда в области послеоперационного шва.
Anamnesis morbi
Считает себя больным с 5.00 утра, когда появились боли в эпигастральной области, тошнота, рвота, бледность, озноб. Далее боли сместились в правую подвздошную область.
Anamnesis vitae
Родился в 1985 году в г.Рязани в семье рабочих .Находился на естественном вскармливании до 1 года . В семье является первым ребенком. Развитие в детском и юношеском возрасте протекало без отклонений. В школу пошел с 6 лет. Учеба давалась трудно; закончил 9 классов и поступил в профессиональное училище № 5, где и учится сейчас на 3 курсе.
Жилищные условия хорошие. Питание регулярное, достаточное, разнообразное.
Вредные привычки – курение. Курит с 12 лет.
Половое созревание с 13 лет.
Перенесенные заболевания: грипп, ОРВИ, ангина.
Венерические заболевания отрицает.
Наличие злокачественных образований, сахарного диабета, туберкулеза, психических заболеваний у родственников отрицает.
Аллергологический анамнез не отягощен.
Status praesens
Общее состояние больного удовлетворительное, сознание ясное, положение активное.
Телосложение правильное, астеническое.
Рост – 173.
Вес – 60.
Температура тела – 36,6о.
Кожные покровы и видимые слизистые обычной окраски. Пигментация, сыпь, расчесы, кровоизлияния отсутствуют. В правой подвздошной области имеется рубец после перенесенной операции. Видимой костно-мышечной патологии нет. Влажность и эластичность кожи обычная. Подкожная жировая клетчатка развита умеренно. Ногти розовые, овальной формы.
Периферические лимфоузлы не увеличены.
Развитие мышечной ткани в пределах возрастной нормы, сила и тонус нормальные, сокращения координированы; уплотнения, гипертрофия, атрофия отсутствуют.
При исследовании костно-суставной системы деформации, болезненности при пальпации не выявлено. Болей самостоятельных и при движении не от-мечается, припухлостей, узловатостей нет. Движения в полном объеме, свободные. Вывихи, подвывихи, кровоизлияния, свищи отсутствуют.
При пальпации суставы безболезненны; хруст, флуктуация не выявлены.
СИСТЕМА ОРГАНОВ ДЫХАНИЯ
Дыхание через нос свободное, ощущения сухости в носу нет. Обоняние не нарушено. Боли в области корня носа, лобных и гайморовых пазух отсутствуют. Голос нормальный. Болей при дыхании, кашле, мокроты, кровохарканья нет.
Осмотр
Форма грудной клетки нормальная, эпигастральный угол 90о, асимметрия грудной клетки, западения или выпячивания отсутствуют. Тип дыхания смешанный. Ритм дыхания правильный, ЧДД 18 в мин. Движения грудной клетки сохранны. Состояние межреберных промежутков при глубоком дыхании без изменений, одышка отсутствует.
Пальпация
Грудная клетка эластична, податлива, голосовое дрожание выслушивается над симметричными участками легких одинаковой интенсивности. Шума трения плевры, хруста костных отломков, «хруста снега» нет.
Перкуссия
При сравнительной перкуссии звук легочный над всей поверхностью легких. Верхушки обоих легких выстоят над ключицами спереди на 3 см, сзади на уровне остистого отростка VII шейного позвонка. Ширина полей кренинга с обеих сторон 5 см. Расположение нижних границ легких:
Линии Правое легкое Левое легкое
1. окологрудинная 5 межреберье —
2. срединноключичная 6 ребро —
3. передняя подмышечная 7 ребро 7 ребро
4. средняя подмышечная 8 ребро 8 ребро
5. лопаточная 10 ребро 10 ребро
6. околопозвоночная остистый отросток 11 грудного позвонка остистый отросток 11 грудного позвонка
Подвижность нижнего легочного края:
вдох выдох сумма вдох выдох сумма
1.срединноключичная 2 2 4 — — —
2.средняя подмышечная 3 3 6 3 3 6
3.лопаточная 2 2 4 2 2 4
Аускультация
Дыхание везикулярное, одинаковой интенсивности на симметричных участках, хрипов, крепитации, шума трения плевры нет. Бронхофония не изменена.
СЕРДЕЧНО-СОСУДИСТАЯ СИСТЕМА
Жалобы на боли в области сердца отсутствуют. Сердцебиения, чувства замирания в грудной клетке, перебои в работе сердца не отмечает. Отеки, «пляска каротид», пульсация дуги аорты, симптом Мюссе не выявлены.
При пальпации артерии мягкие, не извиты. Артериальный пульс на обеих руках на лучевой артерии одинаковый. Частота 70 в мин., ритм правильный, дефицит пульса отсутствует. Пульс хорошего наполнения, обычного напряжения, величина пульсовых волн одинаковая, форма обычная. При исследовании височных, плечевых, сонных артерий, дуги аорты, артерий
на тыльной и медиальной поверхности стоп пульс без изменений. Капиллярный пульс отсутствует.
При осмотре вен их набухание отсутствует, венный пульс не выражен. При аускультации «шум волчка» на яремных венах отсутствует. На сонных, подключичных артериях стенотического и аневризматического шума нет. На бедренных артериях двойной тон Траубе и двойной шум Виноградова-Дюрозье не выслушиваются.
При измерении АД по методу Короткова на правой и левой руках 140/90 мм. рт. ст.
При осмотре области сердца: сердечный горб, видимая пульсация, надчревная пульсация отсутствуют. Сердечный и верхушечный толчки визуально не определяются, систолическое втяжение отсутствует.
При пальпации верхушечный толчок локализуется в 5 межреберье слева на 1,5 см кнутри от левой срединноключичной линии. Он положительный, обычной площади (2 см), умеренно высокий, обычной силы. Сердечный толчок отсутствует. В области сердца «кошачьего мурлыканья» нет. Ощутимых пульсаций в других местах сердечной области нет, зоны кожной гиперестезии не выявлены.
Перкуссия
Границы относительной тупости:
1. Правая – 4 межреберье на 1,5 см кнаружи от правого края грудины.
2. Левая – 5 межреберье на 1,5 см кнутри от левой срединноключичной линии.
3. Верхняя – 3 ребро по левой окологрудинной линии.
Поперечник относительной сердечной тупости 14,5 см.
Границы абсолютной тупости:
1. Правая – 4 межреберье по левому краю грудины.
2. Левая – 5 межреберье на 1 см кнутри от срединноключичной линии.
3. Верхняя – 4 ребро по левой окологрудинной линии.
Сосудистый пучок шириной 5,5 см, до 2 межреберья.
Конфигурация сердца правильная.
Аускультация
При аускультации тоны сердца ясные, ритм правильный. Первый тон выслушивается на верхушке сердца, второй тон – на основании. Расщеплений, раздвоений, дополнительных тонов нет. Тон открытия митрального клапана, систолический щелчок, маятникообразный ритм и ритм галопа не выявлены.
Шумов нет.
СИСТЕМА ОРГАНОВ ПИЩЕВАРЕНИЯ
Аппетит сохранен. Усиления, извращения вкуса нет. Отвращения к пище нет. Сухость во рту отсутствует. Слюнотечения нет. Выпивает до 3-х л жидкости в сутки. Пищу пережевывает хорошо. Глотание, прохождение пищи по пищеводу свободное. Отрыжка не беспокоит. Изжоги, метеоризма, тяжести в животе нет, тошнота и рвота отсутствуют. Бывает урчание в животе, отхождение газов свободное, дефекация ежедневно, опорожнение кишечника самостоятельное. Чувства неполного опорожнения кишечника, тенезмов, ложных позывов, поносов нет. Кал оформленный (колбасовидный, темного цвета, примеси слизи, крови отсутствуют, боли при дефекации не отмечаются).
Осмотр
При осмотре полости рта и губ трещины, заеды не выявлены. Слизи-стая оболочка губ, щек твердого и мягкого неба розового цвета без повреждений и высыпаний. Десны не кровоточат. Язык влажный. Трещины, язвы, припухлости языка отсутствуют. Симптома «лакированного языка» нет. Зев не гиперемирован, не отечен, слизистые влажные, налетов нет.
Миндалины не увеличены, розового цвета. Налеты, гнойные пробки, язвы отсутствуют. Слизистая гладкая, влажная; грануляции на задней стенке глотки отсутствуют. Запах изо рта отсутствует. Осмотр области заднего прохода не проводился в связи с отказом больного.
При осмотре живота вздутий, втяжений, западений, асимметрии не отмечено. Живот участвует в акте дыхания. Состояние пупка обычное. Окраска кожных покровов нормальная. Расширения подкожных вен, видимой на глаз перистальтики нет.
Пальпация
По данным ориентировочной поверхностной пальпации живота тонус брюшных мышц обычен; брюшная стенка мягкая, податливая. Локальное напряжение и болезненность определяются в правой подвздошной области, где определяется положительный симптом Щеткина-Блюмберга, симптом Ровринга, Ситковского. Симптом Пастернацкого отрицательный с обеих сторон. Состояние пупка, мышц, белой линии живота без патологических изменений.
Перкуссия
Наличие свободной жидкости не выявлено. При аускультации наблюдается перистальтика. Шум трения брюшины и шум Крювелье-Баумгартена в области пупочного кольца отсутствуют.
При глубокой топографической методической скользящей пальпации по Образцову-Стражеско:
— сигмовидная кишка пальпируется в левой подвздошной области в виде гладкого плотного безболезненного не урчащего цилиндра толщиной 3 см; подвижна – 3 см;
— нисходящая кишка пальпируется в конечной части поперечно-ободочной кишки, переходящей в сигмовидную в виде гладкого плотного безболезненного при пальпации цилиндра;
— слепая кишка не пальпировалась в связи с болезненностью в правой подвздошной области;
— восходящая кишка пальпируется в начальном отделе толстой кишки в виде гладкого безболезненного при пальпации цилиндра;
— поперечно-ободочная кишка пальпируется на 3 см книзу от нижней гра-ницы желудка в виде расположенного дугообразно и поперечно цилиндра умеренной плотности, толщиной 2,5 см, легко смещающегося вверх и вниз; безболезненная, не урчащая;
— терминальный отрезок подвздошной кишки не пальпировался в связи с болезненностью правой подвздошной области;
— аппендикс удален.
ЖЕЛУДОК:
Видимого увеличения нет. Располагается выше пупка на 3 см по данным перкуссии, сукуссии, аускультоперкуссии, аускультофрикции. При глубокой пальпации определяется в виде валика. Дупликатура желудка гладкая, подвижная, безболезненная. Урчания нет.
Перкуторно:
Верхняя граница абсолютной тупости по срединно-ключичной линии находится на нижнем крае 6 ребра. Нижняя граница печеночной тупости располагается по нижнему краю левой реберной дуги 8 ребра по передней срединной линии. Нижняя границы находится между верхней и средней третью расстояния между мечевидным отростком и пупком.
Размеры печени по Курлову:
— по срединно-ключичной линии 9 см;
— по передней срединной – 8 см;
— по левой реберной дуге – 7 см.
При пальпации нижний край печени находится у края реберной дуги по правой срединно-ключичной линии. Край мягкий, острый, слегка закругленный, ровный, безболезненный.
Желчный пузырь не пальпируется, болезненность не отмечается, зоны кожной гиперестезии отсутствуют. Симптомы Кера, Ортнера, Мерфи, Лепене отрицательны.
Поджелудочная железа не пальпируется. Опухоли, зоны кожной
гиперестезии, симптом Мейо-Робсона не выявлены.
Селезенка не пальпируется как в положении лежа на спине, так и в положе-нии на правом боку. Жалобы на боли в левом подреберье отсутствуют. Перкуторно размеры длинника – 6 см. поперечника – 4 см.
Пальцевое исследование прямой кишки не проводилось в связи с отказом больного.
МОЧЕВЫДЕЛИТЕЛЬНАЯ СИСТЕМА
Мочеиспускание свободное, безболезненное. Частота до 5 раз. Цвет соло-менно-желтый. Моча прозрачная, примесей нет. Боли в области почек не отмечает. Почки не пальпируются. Симптом Пастернацкого отрицателен с обеих сторон.
ЭНДОКРИННАЯ СИСТЕМА
Щитовидная железа не увеличена, свободно смещается при глотании, безболезненная, однородная, узловатых образований нет. Оволосение равномерное по мужскому типу.
НЕРВНАЯ СИСТЕМА И ОРГАНЫ ЧУВСТВ
Нервная система без видимых нарушений. В двигательной и чувствительной сферах отклонений нет. Слух, обоняние, вкус не изменены. Сознание ясное. Лицо спокойное. Зрачки симметричны. Реакция зрачков на свет содружественная. Форма зрачков округлая. Движения глазных яблок не изменены. Сосуды глазного дна без патологии. Симптомов поражения ЧМН не отмечается. Параличи, парезы отсутствуют. Психических отклонений нет. Менингиальные симптомы отрицательны.
ПРЕДВАРИТЕЛЬНЫЙ ДИАГНОЗ
На основании жалоб больного (боли в верхней половине живота, перемес-тившиеся в правую подвздошную область – симптом Кохера, тошнота, субфебрильная температура) и данных объективного исследования (язык обложен белым налетом, положительные симптомы раздражения брюшины – симптом Щеткина-Блюмберга, Раздольского, Воскресенского, симптом Ситковского (боль усиливается при положении больного на левом боку), симптом Бартолье-Михельсона, симптом Образцова (усиление боли при поднятии выпрямленной правой ноги, субфебрильная температура, лейкоцитоз со сдвигом формулы влево) можно поставить диагноз: острый аппендицит.
ПЛАН ОБСЛЕДОВАНИЯ БОЛЬНОГО
1. Общий анализ крови.
2. Группа крови, Rh-фактор.
3. RW, Hbs-АГ, АТ к ВИЧ.
4. Общий анализ мочи.
5. ФЛГ.
6. Глюкоза крови.
7. Консультация анестезиолога.
Результаты лабораторных методов исследования
22.04.03.
Кровь: L=17,7 х 109 /л
26.04.03.
Общий анализ крови:
Эритроциты – 4,05 х 1012/л
Hb 139 г/л
Цп 1
L=7,1 х 109/л, эозинофилы 1
Палочкоядерные нейтрофилы 9
Сигментоядерные нейтрофилы 65
Лимфоциты 52
Группа крови 0 (I) Rh (+)
Общий анализ мочи:
Цвет соломенно-желтый
Д=1020. Прозрачная. Белок 0, сахар 0, плоские клетки 1-2 в поле зрения, лейкоциты 1-2 в поле зрения.
Реакция Вассермана – отрицательная.
Кровь на ИФА – АТ в ВИЧ не обнаружено.
Кровь на сахар – глюкоза 4,0 ммоль/л.
ЗАКЛЮЧИТЕЛЬНЫЙ КЛИНИЧЕСКИЙ ДИАГНОЗ (DIAGNOSIS)
Основной: острый аппендицит.
Обоснование диагноза:
Диагноз поставлен на основании жалоб больного (боли в правой подвздошной области, тошнота, озноб, температура 38о) и данных объективного исследования (боли при пальпации в правой подвздошной области, положительные симптомы Щеткина-Блюмберга, Раздольского, Воскресенского, Ситковского, Бартолье-Михельсона, Образцова, субфибрильная температура, лейкоцитоз со сдвигом влево).
ЛЕЧЕНИЕ
У больного клиника острого аппендицита. Показана экстренная операция.
Химиотепартия:
22.04.03.
14.30 – премедикация в палате.
П/к атропин 1 мг
Димедрол 1 мг
В/м реланиум 10 мг
Анестезиологическое обеспечение:
14.55 – 15.40 в\в наркоз
тиопентал Na 1000 мл (капельно)
реланиум 10 мг (внутривенно)
кетамин 500 мг (в/в дробно)
уроперидол 800 мл физ. Раствора
Операция аппендэктомии:
Наркоз в/в.
Разрезом Дьяконова-Волковича послойно вскрыта брюшная полость.
Проведена аппендэктомия с погружением культи отростка в кисетный и Z-образный швы. Брыжейка прошита и перевязана по частям. В малом тазу осушено небольшое количество серозного выпота. В брюшную полость введено 40 мл 1% раствора диоксидина. Послойный шов раны.
Назначение: стол 0,
холод на рану
кеторол 1,0 х 3 р/д в/м
ДНЕВНИК
23.04.03.
Жалобы на боли в области послеоперационной раны.
Состояние удовлетворительное. Живот мягкий, болезненный в области по-слеоперационной раны. В легких без особенностей. ЧСС 78 в мин. АД 120/80 мм. рт. ст. Мочеиспукание свободное, безболезненное. Газы не отходят. Самостоятельного стула не было. Повязка сухая.
Назначение: стол 0
кеторол 1,0 х 3 р/д в/м
трихопол 1 т х 3 р/д
24.04.03.
Обход профессора Федосеева А.В.
Жалобы на боли в области послеоперационной раны. Состояние удовлетворительное. Живот мягкий, умеренно болезненный в области послеоперационной раны. В легких хрипов нет. ЧСС 72 в мин. АД 120/80 мм.рт.ст. Мочится достаточно. Газы отходят. Стула нет. Повязка сухая.
Назначения: стол 12
кеторол 1,0 в/м при болях
трихопол 1 т х 3 р/д
перевязка
25.04.03.
Жалоб нет. Состояние удовлетворительное. Живот мягкий, умеренно болезненный в области послеоперационной раны. В легких дыхание везикулярное. Хрипов нет. ЧСС 74 в мин. АД 120/80 мм.рт.ст. Газы отходят. Стул был
25.04.03.
Повязка чистая.
Назначение: стол 12
кеторол 1,0 х 3 р/д в/м при болях
трихопол 1 т х 3 р/д
Хабнев Сергей Владимирович 17 лет. Поступил в БСМП 22.04.03. в 5.00. При поступлении предъявлял жалобы на боли в правой подвздошной области, повышение температуры до 38о, тошноту, озноб. На основании клинической картины, анализов, данных лабораторных и специальных методов исследования, а также операционного вмешательства поставлен диагноз: острый флегмонозный аппендицит. Под в/в наркозом произведена аппендэктомия. Состояние больного улучшилось, и он был выписан под амбулаторное наблюдение.
1. Кочнев О.С. «Экстренная хирургия желудочно-кишечного тракта»
2. Нифонтьев О.Е. «Острый аппендицит».
3. Петриченко Л.Н. «Аппендицит»
источник
Острый аппендицит – это неспецифическое воспаление червеобразного отростка, вызванное микробами нагноения. Это самое частое заболевание органов брюшной полости, требующее операции. Болеют острым аппендицитом чаще молодые люди в возрасте 10-30 лет, но заболеть можно в любом возрасте.
По классификации различают катаральный, флегмонозный, гангренозный и перфоративный аппендицит. К деструктивным формам относят флегмонозный, гангренозный и перфоративный аппендицит.
Этиология и патогенез острого аппендицита . Основной причиной развития острого аппендицита считают обтурацию просвета червеобразного отростка каловыми камнями, или (реже) инородными телами, гельминтами, гиперплазированной лимфоидной тканью. Считается, что обтурация просвета аппендикса приводит к спазму его мышц и сосудов, что сопровождается локальным нарушением питания слизистой оболочки отростка, нарушением эвакуации и застоем его содержимого. В результате возникает воспаление слизистой оболочки аппендикса, которое затем распространяется на все его слои.
Жалобы при остром аппендиците . Основной жалобой больного при остром аппендиците является боль в животе. Заболевание обычно начинается среди полного здоровья, без предвестников, чаще во второй половине дня или ночью. Появляются режущие или давящие боли в эпигастральной области, распространяющиеся затем по всему животу, а через несколько часов «перемещающиеся» в правую подвздошную область (симптом Кохера). Иногда боли с самого начала локализуются в правой подвздошной области. Часто боли усиливаются при ходьбе, т.к. напрягающаяся пояснично-подвздошная мышца смещает слепую кишку с отростком и усиливает болевые ощущения. Сотрясение внутренностей при ходьбе также способствует усилению боли при деструктивных формах заболевания. Частым симптомом острого аппендицита является тошнота, может быть 1 – 2 – кратная рвота, не приносящая облегчения. Аппетит отсутствует. Признаки кишечных расстройств бывают редко, обычно стул у больных нормальный. Температура тела чаще бывает субфебрильной, но при деструктивном и осложненном аппендиците она может повышаться до 38-39 градусов. Изредка могут наблюдаться дизурические явления (учащенное, болезненное мочеиспускание).
Анамнез острый аппендицит . Как правило, для острого аппендицита характерен краткий анамнез заболевания – не более 2-3 суток, а чаще всего – несколько часов. У большинства больных наблюдается классическая последовательность появления симптомов заболевания – сначала отсутствие аппетита, затем – боли в животе и потом рвота.
Обследование больного острый аппендицит . В первые часы заболевания общее состояние больного страдает мало. Кожные покровы обычного цвета, пульс незначительно учащен. Язык влажный, но часто обложен. Живот не вздут и хорошо участвует в акте дыхания. При прогрессировании воспалительного процесса в илиоцекальной области общее состояние больного ухудшается, повышается температура до 38-39 градусов, нарастает тахикардия, язык становится сухим, живот участвует в акте дыхания ограниченно.
При перкуссии живота нередко обнаруживается болезненность в правой подвздошной области (симптом Раздольского).
При поверхностной пальпации живота можно определить напряжение мышц брюшной стенки в правой подвздошной области и здесь же выявить зону гиперестезии. При глубокой пальпации в первые часы острого аппендицита в правой подвздошной области удается определить явную, иногда довольно значительную болезненность, Проводя исследование, необходимо помнить, что глубокую пальпацию можно делать только после выполнения поверхностной; пальпацию проводят осторожно, постепенно проникая в глубину брюшной полости. Аускультативно в случае типичного приступа острого аппендицита в начальной стадии заболевания выслушиваются обычные кишечные шумы; при деструктивных формах кишечные шумы уменьшаются.
При диагностике острого аппендицита большое значение имеет выявление некоторых специальных симптомов, характерных для острого аппендицита. Нужно, однако, уточнить, что эти симптомы не являются строго специфичными только для острого аппендицита. Они свидетельствуют о наличии острого воспалительного процесса в правой подвздошной области с вовлечением в него брюшины. А в абсолютном большинстве случаев таким острым воспалительным заболеванием и является острый аппендицит.
Симптом Щеткина – Блюмберга заключается в том, что при быстром отнятии кончиков пальцев, придавливающих брюшную стенку, в℥зникает боль. Этот симптом надо проверять очень осторожно и вначале в левой подвздошной области. Кончиками пальцев правой руки надавливают на брюшную стенку, затем не очень резко, но быстро отнимают руку от живота. Если при осторожном отнятии руки болезненности нет, тогда повторяют проверку симптома и отнимают руку более энергично. Симптом Щеткина – Блюмберга будет положительным при воспалении брюшины, то есть является признаком перитонита. Наличие положительного симптома Щеткина – Блюмберга в правой подвздошной области с большой долей вероятности указывают на воспаление червеобразного отростка.
Симптом Воскресенского (симптом “скольжения” или “рубашки”) проверяют следующим образом. Левой рукой натягивают рубашку больного и фиксируют ее на лобке. Кончиками пальцев правой кисти слегка надавливают на брюшную стенку в области мечевидного отростка и во время выдоха проводят быстрое скользящее движение по направлению к правой подвздошной области, где руку задерживают, не отрывая ее от брюшной стенки (чтобы не получить симптом Щеткина – Блюмберга).
Симптом Образцова связан с усилением боли во время пальпации слепой кишки при сокращении пояснично-подвздошной мышцы. В положении больного на спине нащупывают наиболее болезненное место в правой подвздошной области и в этом месте фиксируют кончики пальцев. Больного просят поднять выпрямленную правую ногу до угла в 30 градусов – при этом боль усиливается. Опускание ноги сопровождается уменьшением болезненности из-за расслабления пояснично-подвздошной мышцы и прекращения давления на слепую кишку с червеобразным отростком.
Симптом Ситковского считают положительным, когда в положении больного на левом боку появляется или усиливается боль в правой подвздошной области. Механизм этого симптома связан с перемещением червеобразного отростка и его брыжейки, а также натяжением воспаленной брюшины брыжейки.
Симптом Бартомье – Михельсона – усиление болей при пальпации правой подвздошной области в положении больного лежа на левом боку. При этом подвижные органы брюшной полости смещаются влево и обнажают фиксированную слепую кишку с ее отростком для пальпации.
Симптом Ровзинга связан с появлением болей в правой подвздошной области при толчкообразных сотрясениях брюшной стенки в левой подвздошной области. Во время толчков, производимых правой кистью, кончиками пальцев левой руки придавливают сигмовидную кишку к задней стенке живота. Одни считают, что механизм возникновения болей связан с простым сотрясением брюшной стенки, другие полагают, что имеет место перемещение содержимого толстой кишки в обратном направлении.
При ретроцекальном и ретроперитонеальном расположении червеобразного отростка могут быть положительными следующие симптомы: симптом Габая (при пальпации в области треугольника Пти справа выявляется болезненность), симптом Яуре – Розанова (надавливание в треугольнике Пти и затем быстрое отнятие руки вызывает усиление болей).
Диагностика острого аппендицита . Из лабораторных методов исследования в обязательном порядке проводят общий анализ крови (количество лейкоцитов и лейкоцитарная формула) и общий анализ мочи (имеет большое значение для дифференциальной диагностики).
Объективными признаками острого аппендицита являются повышение температуры тела до 37-37,5 градусов, лейкоцитоз в пределах 10-12 тысяч, а также сдвиг лейкоцитарной формулы влево, выражающийся в увеличении процентного содержания палочкоядерных нейтрофилов в крови больше 5 – 6%. При деструктивных формах аппендицита указанные показатели нарастают.
При диагностике острого аппендицита в сомнительных случаях необходимо провести:
пальцевое исследование прямой кишки. При этой манипуляции можно определить болезненность передней стенки прямой кишки справа, уплотнение (при инфильтрате) или нависание передней стенки кишки и флюктуации при скоплении гноя.
у женщин можно провести вагинальное исследование, при котором можно определить болезненность заднего свода влагалища при наличии гноя в Дугласовом пространстве.
УЗИ брюшной полости в правой подвздошной области с осмотром аппендикса. Признаком его воспаления будет увеличение его в размерах, утолщение его стенок, наличие жидкости в его окружности.
лапароскопию, выявляющую при остром аппендиците гиперемию, утолщение, воспалительную инфильтрацию отростка, фибринозный налет на его поверхности, наличие экссудата в брюшной полости.
Лечение острого аппендицита. Если поставлен диагноз “Острый аппендицит”, необходима экстренная операция независимо от времени, прошедшего с начала заболевания, возраста и пола больного. Исключением является плотный аппендикулярный инфильтрат, где операция противопоказана. Если диагноз поставлен не точно, имеются сомнения, необходимо наблюдение с записью в истории болезни. Если состояние не улучшается, а тем более ухудшается, необходима лапароскопия или срочное хирургическое вмешательство. При улучшении состояния больного нужно провести необходимые исследования для исключения острого аппендицита и уточнения диагноза.
Методом хирургического лечения острого аппендицита является операция аппендэктомия, которая может быть выполнена в двух вариантах:
1) Обычная, классическая аппендэктомия подразумевает лапаротомию через косой переменный разрез (МакБурнея) в правой подвздошной области, выведение в рану купола слепой кишки вместе с червеобразным отростком, перевязку и отсечение от отростка его брыжейки с проходящими в ней сосудами, наложение лигатуры на основание отростка и отсечение его. Культю червеобразного отростка обычно погружают в купол слепой кишки с помощью кисетного шва. Но все больше хирургов считают эту манипуляцию излишней. При невозможности выведения купола слепой кишки в рану, при прочной фиксации спайками кончика отростка в глубине брюшной полости возможна так называемая «ретроградная» аппендэктомия. При этом сначала в глубине раны отыскивается место прикрепления аппендикса к слепой кишке, у основания отростка прокалывается его брыжейка и на него накладывается лигатура с последующим отсечением основания червеобразного отростка от слепой кишки. А затем поэтапно, по направлению от основания отростка к его верхушке, аппендикс отделяется от своей брыжейки и спаек.
2) Лапароскопическая аппендэктомия выполняется из 3 проколов брюшной стенки. Брыжейка аппендикса или коагулируется электроинструментом, или на сосуды брыжейки накладываются клипсы. Сам отросток после наложения на его основание лигатуры отсекается. Культя червеобразного отростка при лапароскопической аппендэктомии в купол слепой кишки не погружается.
источник
| Приема | Передачи | Выезда | Прибытия |
| 09.03 | 09.17 | 09.19 | 09.40 |
Адрес вызова:Автодорожная 38
Повод вызова: б/жив; Пол: ж
ФИО:Семенова АннаЕгоровна Возраст: 81 года;
Дата рождения:14.09.92
Вызывает:дочь;
Адрес места жительства:по месту вызова
Документ: паспорт;
Принятие алкоголя: нет;
Доставлен для:оставлен на месте.
Жалобы, анамнез:на ноющие боли в животе со вчерашнего вечера, была тошнота, рвота, жидкого стула нет. В анамнезе хр. Холецистит, хр. Гастрит, хр. Цистит. Другие хр. Забол-я отрицает.
Объективный осмотр: АД: 110/60Ps: 80 ЧД: 16t- 36,1
Рабочее давление: 120/70
Общее состояние:удовлетворительное, сознание: ясное.
Кожные покровы: Окраска:розовая, теплые, умеренно влажная, сыпь: нет, зуд: нет, крепитация кожи: нет, отеки: нет
Видимые слизистые: Окраска: розовая, миндалины не увеличены, налеты: нет. Язык влажный, розовый.
Положение: активное
Дыхание: свободное, одышки нету. Аускультация: дыхание везикулярное. Перкуссия: звук легочной, голос: не изменен.
Органы кровообращения:Сердечные сокращения: ритмичные, тоны сердца: ясные, шум: отсутствует, пульс: нормальный ритмичный.
Органы пищеварения: живот: не увеличен, не вздут, участие в акте дыхания: да, при пальпации: мягкий, болезненность: слабая, локализация: в обл. пр. подреберье, наличие симптомов: нет. Печень: не увеличена, селезенка: не увеличена, желчный пузырь: не пальпируется, болезненный. Синдром раздражение брюшины: нет
Нервная система: поведение: спокойное; менингиальные знаки: нет; речь: внятная; ЧМН: без патологий; Анизокория: (S=D); Зрачки: норм; Реакция на свет: есть; Ассиметрия лица: N; Чувствительность: не нарушена; Очаговые симптомы: нет; Координация движений: не нарушена; Судороги: нет; Поза Ромберга: устойчив.
Локальный статус: —
Диагноз основной: хр. Холецистит. обострение
Медикаментозная помощь:Дротаверин 1мг + Натрия хлорид 0,9% в/в
Карта вызова Скорой медицинской помощи
| Приема | Передачи | Выезда | Прибытия |
| 10.53 | 11.08 | 11.09 | 11.20 |
Адрес вызова: Племхоз Лесная 4 кв.1
Повод вызова:б/жив; Пол: ж
ФИО: Крылова Марина Георгиевна Возраст: 19 лет;
Дата рождения:08.06.94.
Вызывает: мать;
Адрес места жительства: по месту жительства
Документ: паспорт;
Принятие алкоголя: нет;
Доставлен для:доставлен в городскую гинек-ю.
Жалобы, анамнез: на ноющие боли внизу живота, второй день. Пат. Выделения из половых путей нет. Берем. 1-я. Последний mensis10.12.13. Со слов хр. Заб. Нет.
Объективный осмотр: АД: 110/60Ps: 67 ЧД: 18t- 36,6
Рабочее давление:110/60
Общее состояние: удовлетворительное, сознание ясное.
Кожные покровы: Окраска:розовая, теплые, умеренно влажная, сыпь: нет, зуд: нет, крепитация кожи: нет, отеки: нет
Видимые слизистые: Окраска: розовая, миндалины не увеличены, налеты: нет. Язык влажный, розовый.
Положение: активное
Дыхание: свободное, одышки нету. Аускультация: дыхание везикулярное. Перкуссия: звук легочной, голос: не изменен.
Органы кровообращения:Сердечные сокращения: ритмичные, тоны сердца: ясные, шум: отсутствует, пульс: нормальный ритмичный.
Тринадцатый день практики
Сегодня работаю с выездной бригадой №17 Врач: Аманатова П.В. Мед/с: Винокурова Н.К.
Карта вызова Скорой медицинской помощи №78
| Приема | Передачи | Выезда | Прибытия |
| 08.53 | 09.10 | 09.11 | 09.16 |
Адрес вызова: Халтурина 6
Повод вызова:Лежит; Пол: м
ФИО:Навицкий Эдуард Борисович Возраст: 41 лет;
Дата рождения:20.07.73
Вызывает:Сообщено службой 02 Верковец;
Адрес места жительства:не уточняет
Документ: не представил;
Принятие алкоголя: да;
Доставлен для:оставлен на месте.
Жалобы, анамнез: жалоб не предъявляет, в словесный контакт не вступает, на вопросы не отвечает, выражается нецензурной бранью. .
Объективный осмотр: АД: 140/80Ps: 70 ЧД: 16t- -.
Рабочее давление:—
Общее состояние: удовлетворительное, сознание спутанное.
Кожные покровы: Окраска:розовая, теплые, умеренно влажная, сыпь: нет, зуд: нет, крепитация кожи: нет, отеки: нет
Видимые слизистые: Окраска: розовая, миндалины не увеличены, налеты: нет. Язык влажный, розовый. Изо рта запах алкоголя.
Положение: активное
Дыхание: свободное, одышки нету. Аускультация: дыхание везикулярное. Перкуссия: звук легочной, голос: не изменен.
Органы кровообращения:Сердечные сокращения: ритмичные, тоны сердца: ясные, шум: отсутствует, пульс: нормальный ритмичный.
Органы пищеварения: живот: не увеличен, не вздут, участие в акте дыхания: да, при пальпации: мягкий, болезненность: нет, локализация: нет, наличие симптомов: нет. Печень: не увеличена, селезенка: не увеличена, желчный пузырь: не пальпируется, болезненный. Явление диспепсии: нет. Стул: норма. Синдром раздражение брюшины: нет
Нервная система: поведение: спокойное; менингиальные знаки: нет; речь: невнятная; ЧМН: без патологий; Анизокория: (S=D); Зрачки: норм; Реакция на свет: есть; Ассиметрия лица: N; Чувствительность: не нарушена; Очаговые симптомы: нет; Координация движений: нарушена; Судороги: нет; Поза Ромберга: не устойчив.
Локальный статус:—
Диагноз основной: Алкогольная опьянение.
Медикаментозная помощь:—
Механическое удерживание земляных масс: Механическое удерживание земляных масс на склоне обеспечивают контрфорсными сооружениями различных конструкций.
Организация стока поверхностных вод: Наибольшее количество влаги на земном шаре испаряется с поверхности морей и океанов (88‰).
Папиллярные узоры пальцев рук — маркер спортивных способностей: дерматоглифические признаки формируются на 3-5 месяце беременности, не изменяются в течение жизни.
Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.
источник
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2015
Название протокола: Острый аппендицит у детей
Острый аппендицит – воспаление червеобразного отростка слепой кишки [1,2].
Код протокола:
Код по МКБ 10:
K35 Острый аппендицит
K35.9 Острый аппендицит неуточненный
Сокращения, используемые в протоколе:
| АЛТ – аланинаминотрансфераза АСТ – аспартатаминотрансфераза в/в – внутривенно в/м – внутримышечно ЖКТ – желудочно-кишечный тракт ИМВП – инфекция мочевыводящих путей КТ – компьютерная томография МВС – мочевыделительная система МРТ – магнитно-резонансная томография ОАК – общий анализ крови ОАМ – общий анализ мочи ПМР – пузырно-мочеточниковый рефлюкс СОЭ – скорость оседания эритроцитов ССС – сердечно-сосудистая система УЗИ – ультразвуковое исследование ЭКГ – электрокардиография ЭФГДС – эндоскопическая фиброгастродуоденоскопия ½ – одна вторая часть ¼ – одна четвертая часть |
Дата разработки протокола: 2015 год.
Категория пациентов:дети.
Пользователи протокола:врачи общей практики, педиатры,врачи и фельдшеры бригады скорой медицинской помощи, хирурги.
Примечание: в данном протоколе используются следующие классы рекомендаций и уровни доказательств ссылку:
Уровень I – Доказательства, полученные в ходе по крайней мере от одного должным образом разработанного случайного контролируемого исследования или мета-анализа
Уровень II – Доказательства, полученные в ходе по крайней мере от одного хорошо разработанного клинического испытания без надлежащей рандомизации, от аналитического когортного или исследования типа случай-контроль (предпочтительно из одного центра) или от полученных драматических результатов в неконтролируемых исследованиях.
Уровень III – Доказательства, полученные от мнений авторитетных исследователей на основе клинического опыта.
Класс А – Рекомендации, которые были одобрены по согласованию по крайней мере 75% процентов мультисекторной группы экспертов.
Класс B – Рекомендации, которые были несколько спорны и не встречали согласие.
Класс C – Рекомендации, которые вызвали реальные разногласия среди членов группы.
Диагностические критерии:
Жалобы и анамнез:
· клиника острого аппендицита зависит от возраста, расположения червеобразного отростка в брюшной полости, реактивности организма, от формы воспаления червеобразного отростка и наличия осложнений;
· боль возникает внезапно, в начале заболевания боль вэпигастральной областис последующей локализациейв правой подвздошной области, чаще носит постоянный,ноющий характер;
· тошнота в первые часы заболевания;
· рвота – чаще однократная илидвухкратная в первые часы заболевания;
· сухость во рту, обложенность языка;
· температурная реакция обычно бывает 37,5-38°С;
· тахикардия;
· вынужденное положение тела, чаще на правом боку с приведенными к животу ногами.
Физикальное обследование:
· при пальпации в правой подвздошной области отмечается локальная болезненность (симптом Филатова) ипассивное напряжение мышц передней брюшной стенки в правой подвздошной области (defansemusculaire);
· симптом Кохера — боль в эпимезогастрии, которая в последующем перемещается в правую подвздошную область;
· симптом Ситковского — усиление болезненности в правой подвздошной области при положении больного на левом боку;
· симптом Ровзинга — усиление болезненности в правой подвздошной области при пальпации в левой подвздошной области с перемещением газов по толстой
· симптом Воскресенского — появление боли в правой подвздошной области при быстром проведении ладонью по передней брюшной стенке от реберного края книзу;
· симптом Щеткина — Блюмберга – появление боли при резком отнятии руки в правой подвздошной области;
· симптом несоответствия температуры и пульса (в норме при повышении температуры на 1 градус частота пульса растет на 10 ударов, при аппендиците – частота пульса значительно превышает повышение температуры);
· пальцевое прямокишечное исследование следует проводить всем детям с подозрением на аппендицит для определения признаков воспаления патологических образований малого таза, отмечается болезненность стенки прямой кишки справа.
· при ретроцекальном расположении червеобразного отростка –отмечается болезненность в правой подвздошной области, напряжение мышц и симптомы раздражения брюшины могут отсутствовать. Отмечается болезненность в правой поясничной области, в области поясничного треугольника (симптом Яуре-Розанова). С переходом воспаления на мочеточник или лоханку почки может отмечаться появление небольшого количества белка и единичных эритроцитов в моче;
· при тазовом расположении характерно отсутствиенапряжения мышц передней брюшной стенки, болезненность при пальпации определяется над лоном;
· при ретроперитонеальномрасположении боли появляются в правой поясничной области, могут иррадиировать в половые органы или по ходу мочеточника вызываютдизурические явления. Живот принимает участие в акте дыхания, при пальпации мягкий, безболезненный по всем отделам, симптом Щеткина– Блюмбергаотрицательный. Положительным является симптом Кохера. При пальпации в правой поясничной области выражена болезненность, напряжение мышц, положительный симптом Пастернацкого;
· при подпеченочной форме аппендицита наблюдаютсямногократная рвота, легкаяиктеричностькожи, боли в правом подреберье, локальная болезненность и напряжение мышц, нижние отделы живота мягкие, безболезненны, положительныйсимптом Ортнера.
Особенности острого аппендицита у детей до 3 лет.
· боль постоянная ноющего характерав эпигастральной области или около пупка, затем распространяется по всем отделам живота и только через несколько часов локализуется в правой подвздошной области;
· язык слегка обложен белым налетом;
· чаще отмечается задержка стула, реже многократный жидкий стул;
· ребенок становится беспокойным, капризным, отказывается от еды,
· температура тела повышается до 38 – 39°С;
· возникает многократная рвота;
· осмотр живота у маленького ребенка часто сопряжен с негативизмом. Ребенок беспокоен, сопротивляется осмотру;
· пальпацию живота у таких пациентов необходимо проводить теплыми руками;
· отставание правой половины живота в акте дыхания, умеренное его вздутие;
· постоянным симптомом является пассивное напряжение мышц передней брюшной стенки, которое иногда бывает сложно выявить при беспокойстве ребенка;
· при беспокойстве ребенка целесообразен осмотр в состоянии медикаментозного сна;
· ректальное пальцевое исследование, особенно в случаях тазового расположения червеобразного отростка или наличия инфильтрата, которое позволяет выявить болезненность передней стенки прямой кишки.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне при экстренной госпитализации и по истечении сроков более 10 дней с момента сдачи анализов в соответствии с приказом МО:
· сбор жалоб и анамнеза;
· физикальное обследование;
· ректальное исследование
· термометрия;
· ОАК;
· ОАМ;
· определение группы крови;
· определение резус-фактора;
· гистологическое исследование биологического материала [1,2,4].
Дополнительные диагностические обследования, проводимые на стационарном уровне при экстренной госпитализации и по истечении сроков более 10 дней с момента сдачи анализов в соответствии с приказом МО:
· определение глюкозы крови;
· определение диастазы крови;
· УЗИ органов брюшной полости – с целью исключения патологии органов брюшной полости[5,6];
· УЗИ органов малого таза – с целью исключения патологии органов малого таза;
· УЗИ органов забрюшинного пространства;
· обзорная рентгенография органов грудной клетки– с целью дифференцировки с бронхопневмонией;
· обзорная рентгенография органов брюшной полости у детей – с деструктивным аппендицитом;
· диагностическая лапароскопия – с целью установления основного диагноза. Применяется в неясных случаях, когда поставить или исключить диагноз острого аппендицита не удается [1,8,9];
· ЭФГДС– с целью дифференцировки с гастритом, гастродуоденитом, язвой желудка и двенадцатиперстной кишки;
· ЭКГ – для выявления патологии со стороны ССС (по показаниям);
· МРТ/КТ органов брюшной полости при деструктивных формах острого аппендицита[7];
· гистологическое исследование биологического материала –определяет деструктивные изменения червеобразного отростка.
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи:
· сбор жалоб и анамнеза;
· физикальное обследование;
· термометрия.
Инструментальные исследования – нет.
Показания для консультации специалистов в зависимости от сопутствующей патологии:
· консультация педиатра для исключения сопутствующей соматической патологии;
· консультация гастроэнтеролога для исключения патологии ЖКТ;
· консультация уролога для исключения патологии МВС;
· консультация нефролога для исключения патологии почек, мочевого пузыря;
· консультация кардиолога для исключения патологии ССС;
· консультация гематолога для исключения патологии кроветворной системы и сосудов;
· консультация гинеколога для исключения патологии малого таза;
· консультация инфекциониста для исключения инфекционных заболеваний.
Дифференциальный диагноз
Таблица – 1. Дифференциальная диагностика острого аппендицита [1,2,3]
источник
 | Из за большого объема этот материал размещен на нескольких страницах: 1 2 3 4 |
Данная строка заполняется только психиатрическими бригадами в соответствии с действующим законодательством РФ в области охраны здоровья граждан РФ.
Для данной позиции отведено 2 клетки. Заполнение производится зачеркиванием соответствующей клетки.
При заполнении необходимо пользоваться кодами, предусмотренными Системой АИСС ССиНМП.
В случае наличия данных о диспансерном наблюдении в ПНД
При отсутствии данных о диспансерном наблюдении в ПНД
42. КУДА ДОСТАВЛЕН БОЛЬНОЙ (ПОСТРАДАВШИЙ)
Данная позиция заполняется в случаях проведения бригадой транспортировки больного (пострадавшего).
Указывается место, куда доставлен больной (пострадавший) (стационар, санаторий, травмпункт, морг и т. д.) с указанием № медицинского учреждения.
43. СОПРОВОЖДЕНИЕ БОЛЬНОГО (ПОСТАДАВШЕГО)
При сопровождении больного указывается сопровождающее лицо. Если при транспортировке больного (пострадавшего) сопровождение отсутствовало, делается запись: «без сопровождения»
44. ФАМИЛИЯ ВРАЧА, ПРИНЯВШЕГО БОЛЬНОГО (ПОСТРАДАВШЕГО)
Указывается фамилия врача, которому был передан больной (пострадавший) после доставки его в стационар (санаторий, травмпункт и т. д.)
Врач, принявший больного (пострадавшего) в стационаре (санатории, травмпункте и т. д.) подтверждает факт приема своей подписью в карте вызова.
45. ВРЕМЯ СДАЧИ БОЛЬНОГО (ПОСТРАДАВШЕГО)
Указывается время, в которое больной (пострадавший) передан врачу стационара (санатория, травмпункта и т. д.).
46. ТЕРРИТОРИАЛЬНАЯ ПОЛИКЛИНИКА (ДИСПАНСЕР)
Указывается номер территориальной поликлиники (диспансера) в котором наблюдается (или приписан) больной (пострадавший).
47. ПОДЛЕЖИТ АКТИВНОМУ НАБЛЮДЕНИЮ
В случаи необходимости динамического наблюдения за больным пострадавшим указывается номер амбулаторно-поликлинического учреждения (поликлиники, консультации, диспансера и т. д.), в которое передается активный вызов. При передаче активного вызова непосредственно бригадой в карту вызова вносится фамилия, принявшего этот вызов. Внимание! В часы работы амбулаторных ЛПУ активный вызов передается непосредственно бригадой.
В случаи если бригада СМП оставляет актив на «03» делается соответствующая запись и время, на которое назначено активное посещение больного (пострадавшего) бригадой СМП.
48. СОГЛАСИЕ НА МЕДИЦИНСКОЕ ВМЕШАТЕЛЬСТВО
В случаях получения информированного добровольного согласия на медицинское вмешательство с учетом риска возможных осложнений после фамилии, имени, отчества и подписи больного (законного его представителя) ставится фамилия, имя, отчество должностного медицинского работника, предоставившего информацию и получившего согласие на медицинское вмешательство
49. ОТКАЗ ОТ МЕДИЦИНСКОГО ВМЕШАТЕЛЬСТВА
В случаях отказа больного (пострадавшего) от медицинского вмешательства или требованиях прекратить медицинское вмешательство после фамилии, имени, отчества и подписи больного (законного его представителя) ставится фамилия, имя, отчество должностного медицинского работника, получившего отказ от медицинского вмешательства и разъяснившего возможные последствия и осложнения отказа и ставиться его подпись.
50.ОТКАЗ ОТ ТРАНСПОРТИРОВКИ ДЛЯ ГОСПИТАЛИЗАЦИИ В СТАЦИОНАР
В случаях отказа больного (пострадавшего) от транспортировки для госпитализации в стационар указывается дата и время отказа, после фамилии, имени, отчества и подписи больного (законного его представителя) ставится фамилия, имя, отчество должностного медицинского работника, получившего отказ от транспортировки для госпитализации в стационар и разъяснявшего больному возможные последствия отказа, и ставится его подпись.
* Разъяснение к пп. 48 – 49. Медицинским вмешательством называется любое действие медицинского работника с целью диагностики и лечения пациента, в том числе – сбор жалоб и анамнеза. Отказаться от медицинского вмешательства при недееспособности пациента может только его законный представитель. Для детей законными представителями являются родители. В то же время работникам скорой помощи не дано права требовать документального подтверждения законного представительства.
Позиция предназначена для ввода уточненного адреса, описания примет, одежды и личных вещей пострадавшего в необходимых случаях, а также ввода иных необходимых сведений о выполнении вызова.
Указывается членов бригады – медицинского персонала и водителя. Запись делается разборчиво русскими буквами.
Кодировке подлежит только основной диагноз.
Для данной позиции отведено 3 клетки.
Строку заполняют в строгом соответствии с кодификатором. Заполнению подлежат все клетки данной строки. Заполнения кода производится после записи в строке установленного диагноза.
При заполнении необходимо пользоваться кодами, предусмотренными Системой АИСС ССиНМП.
— Позиция заполняется нулями только при выполнении спецнаряда или дежурства
Класс I. Некоторые инфекционные и паразитарные болезни
источник