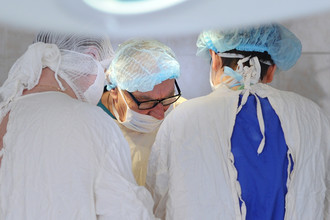
Добрый день.
Рассказывать буду об операции, всеми известной, как удаление аппендицита. В 2014 году, зимой, вернувшись из отпуска (вовремя приехала), и съев роллы, на следующий день почувствовала сильные боли в области поджелудочной, похожие на приступ панкриатита. Никакие обезболивающие мне не помогли, попытки вечером уснуть провалились (незнаю чем я тогда думала, не вызвав сразу скорую с такими болями). На утро боль перешла на нижнюю часть живота, выпив очередную таблетку, отправилась на работу. Но просидев там всего лишь час, коллеги отправили меня домой, с наказом срочно вызвать скорую. Все сделала по инструкции.
Врач приехав и осмотрев меня, потрогав живот в некоторых местах, озвучил: «Едем в больницу, подозрение на аппендицит». Я конечно понимала, хорошо, что это аппендикс, а не что то другое, более серьезное, но в тот момент у меня начался мондраж, ведь наличие аппендицита, означает одно — апперация. А я знать не знала, как это все происходит, общий или местный наркоз, а долго ли это и тд., в общем вопросов было очень много.
Поступив в больницу, попала в приемное отделение, и так как это только лишь подозрение на аппендицит, диагноз нужно подтвердить, прежде чем сразу резать. И вот на месте прошла основных врачей, узи, гинеколог. После подтверждения, мед. сестра провожает в палату (тем временем ходить становиться больно, при наступлении на правую ногу, появлялись резкие боли в области аппендикса). В палате необходимо раздеться до гола, далее везут на каталке, накрыв на тело простыней. Вот в этот момент у меня наступил мандраж с максимальной силой, тряслось все, руки и ноги, даже говорить было тяжело, наказывали слезы (почувствовала себя тогда ребенком). Плюс к мондражу прибавился холод, в апперационой по ощущениям было не более 15 градусов, а я голая между прочим. Перед самой операцией дали бумажку, в случае если «того». Самое приятное что было, это конечно же наркоз. Когда его начали вводить, я не успела досчитать до 5, глаза мгновенно потяжелели и закрылись. Что далее? А далее я видела сон, спалось мне очень сладко.
Когда наступил момент пробуждения (сразу после операции), было не особо приятно, во-первых, хотелось жутко спать, а во-вторых, у меня во рту, на момент пробуждения, находилась трубка для искусственного дыхания. И когда ее вытащили, я не смогла вдохнуть воздух, не могу объяснить это ощущение, но это как будто организм забыл как это делать. Медсестра это заметила и поднесла масочку, я подышала с ней немного, а потом уже было нормально. Самостоятельно перевезла на каталку, и меня вернули в палату. Я помню как я несла всякую чушь, когда пробуждалась, сейчас смешно, а тогда мне казалось это серьезным делом.
Попав в палату, сильно хотелось спать, но мне строго настрого запретили это делать, ближайший час.
Когда я полностью пришла в себя, началось самое тяжелое, это боль при движениях и постоянный страх, что швы разойдутся, страшнее всего было, когда чихала, боль резкая и не предсказуемая.
После операции, я не хотела вставать с кровати, но медсестра заставила меня немного походить.
Пролежала в больнице, в общей сложности 6 дней, все дни мне кололи уколы, утром и вечером. Комили не вкусно, всем пациентам составляют меню, и у меня было самое простое, каша, бульон, пюре.
Когда выписывали, всё равно место разреза очень болело, старалась часто не смеяться. Заживало все это дело довольно долго, и чисалось. Кстати кожа на самом шраме потеряла чувствительность, то есть если по шраму провести пальцем, то ничего не чувствую. Вот так выглядит шрам сейчас, с момента операции прошло 2,4 года.
Как бы не было страшно, при первом подозрении на эту бяку, нужно звонить в больницу, если не успеть удалить аппендицит, может произойти очень плохое, он лопнет, а это уже другие манипуляции.
Спасибо за внимание, если есть вопросы, с радостью отвечу.
источник
Слово «аппендицит» мы слышим довольно часто. В детстве нам о нем рассказывают родители и учителя, нас проверяют на его наличие или отсутствие врачи. А временами кто-нибудь из знакомых ложится в больницу — «аппендицит резать». Причем потом может оказаться, что врачи ошиблись с диагнозом. Складывается впечатление, что аппендицит — не опасен…
Более того, все чаще можно услышать, что и операция «лишняя»: мол, хирургам лишь бы резать… Но что из этого правда, а что — вымысел?
Болезнь всех возрастов
Аппендицитом называют воспаление особого полого органа, отходящего от слепой кишки — аппендикса, или червеобразного отростка. Полость аппендикса сообщается с просветом кишки, кишечное содержимое может попадать в отросток — и при этом должно свободно выходить, иначе возможен застой содержимого в полости и развитие воспаления. Это может случиться даже из-за анатомических особенностей аппендикса: дело в том, что и размеры этого отростка, и его расположение в брюшной полости, и наличие изгибов могут быть сугубо индивидуальными — что, заметим, в случае воспаления существенно затрудняет диагностику. Однако чаще всего из-за относительно небольших размеров полости аппендикса в нее из кишки попадает лишь очень небольшое количество кишечной массы.
Обычно у взрослого человека аппендикс достигает длины 7-9 см (хотя отмечались случаи и недоразвитых отростков длиной всего 0,5 см, и особо длинных — до 23 см) и диаметра не больше 1 см. При этом расположение аппендикса относительно других органов может быть различным: он может спускаться в полость малого таза, прилегать к передней брюшной стенке или брюшине, располагаться среди петель кишечника и даже врастать в стенку слепой кишки. Насколько важен для человека этот отросток? С одной стороны, орган этот — рудиментарный, постепенно теряющий значение в ходе эволюции, с другой — он участвует в работе иммунной системы, прежде всего за счет лимфоидной ткани. Наибольшее значение для иммунитета он имеет у детей и подростков до 16 лет; но и в более позднем возрасте он нужен — например как резервуар для нормальной кишечной микрофлоры, из которого бактерии (прежде всего кишечная палочка) расселяются по всему толстому кишечнику. Однако в таком «заповеднике» могут поселяться не только полезные микроорганизмы, но и болезнетворные: при исследованиях удаленных отростков в них находили и патогенную микрофлору, и яйца глистов, и самих гельминтов.
Сейчас врачи склоняются к тому, что без веских причин этот орган все-таки лучше не удалять. Однако если есть хотя бы подозрение на аппендицит и врач настаивает на хирургическом вмешательстве — нужно соглашаться: опасность осложнений слишком высока, возможная польза от оставшегося аппендикса во много раз меньше риска для здоровья и жизни при обострении и осложнении аппендицита.
Аппендицит бывает и хроническим
Возрастных ограничений для аппендицита тоже не существует, он может развиться и у грудных детей, и у стариков. Аппендицит — одно из самых распространенных хирургических заболеваний: он приводит к необходимости операции примерно у каждого 20-го человека. При этом до трети случаев могут остаться невыявленными — воспаление протекает без выраженных симптомов и проходит само собой, без врачебного вмешательства. Почти все остальные случаи относятся к острому аппендициту.
Если червеобразный отросток при развитии острого аппендицита не был удален (например, из-за развития особого образования — аппендикулярного инфильтрата, считающегося осложнением аппендицита и представляющего собой плотный комок из аппендикса и тканей соседних органов) и приступы болезни повторяются, такой аппендицит считается хроническим. Зачастую крайне сложно отличить приступ аппендицита от симптомов других болезней: сходная картина наблюдается при обострении язвенной болезни желудка и двенадцатиперстной кишки, ущемлении грыжи, энтероколите, почечной колике, приступе острого холецистита, некоторых инфекционных заболеваниях желудочно-кишечного тракта (особенно у детей).
Диагноз не всегда прост
Поэтому подозрение на аппендицит должно возникать при любой внезапно
появившейся сильной боли в животе (особенно сопровождающейся повышением температуры), не проходящей в течение 6 часов. Чаще всего боль возникает ночью или утром, по всему животу или возле пупка, реже — в подреберье, «под ложечкой». Поначалу боль не выражена четко, но затем ее характер с тянущего и распирающего становится четко выраженным, усиливающимся (особенно при ходьбе или лежании на левом боку); в это же время (до 4 часов с начала приступа) может подняться температура (до 39-40°С, иногда и выше), возникнуть тошнота, рвота, расстройство кишечника, сухость во рту.
Впрочем, все эти симптомы (как и специфические диагностические признаки — например, резкая боль при надавливании в правой подвздошной области) могут быть выражены нечетко, они зависят от степени развития воспаления, расположения аппендикса и других особенностей. В некоторых случаях даже врач «скорой помощи», приехавший к больному, не может однозначно поставить диагноз — необходим осмотр хирурга в больничном стационаре, для уточнения диагноза — анализы крови и мочи, УЗИ, для женщин может потребоваться консультация гинеколога. Чтобы не «смазать» картину заболевания, при подозрении на приступ аппендицита нельзя принимать сильные болеутоляющие средства, особенно пестероидные противовоспалительные — Кеторол, нндометацин, Анальгин, Баралгин М и т. д. Допускается прием спазмолитических препаратов (например Но-шпы — не более 2 таблеток за 1 раз), но если они оказались неэффективными и боль не проходит — обязательно нужно обращаться к хирургу! До обследования нельзя принимать пищу, класть на живот грелки и согревающие компрессы (это усиливает воспаление), лечиться различными «народными средствами»: помните, что несвоевременно поставленный диагноз или ошибка в нем из-за «смазанной» картины могут стоить больному жизни!
Когда нужно «резать» сразу
Примерно через 12 часов после начала приступа воспаление охватывает всю стенку аппендикса, далее через сутки, максимум двое, стенка может разрушиться, и содержимое кишечника начнет выливаться в брюшную полость. Самым «невинным» осложнением в этом случае будут абсцессы — гнойники вокруг отростка, между кишками, под диафрагмой и т. д., но гораздо чаще возникает перитонит — воспаление брюшины (оболочки, покрывающей все органы брюшной полости), нередко приводящее к сепсису — заражению крови, чреватому летальным исходом. Самым же тяжелым осложнением является пилефлебит — воспаление главной вены печени (воротной) при попадании в нее из вен аппендикса эмболов — частиц, приводящих к закупорке вены, а в случае прорыва стенок отростка — еще и содержащих микрофлору кишечника. 11ри этом заболевании нарушаются функции печени, и вылечить от пего, к сожалению, практически невозможно…
Поэтому в тех случаях, когда у врача возникли подозрения на аппендицит — нужно «резать» сразу же. Пусть даже потом диагноз не подтвердится — лучше остаться без органа, который взрослому человеку не очень-то и нужен, чем промедлить в сомнениях из-за неясности признаков и дождаться смертельно опасных осложнений. Сама по себе операция аппендэктомии (удаления аппендикса) в большинстве случаев — если дело не дошло до осложнений — достаточно проста и требует не таких уж значительных ограничений по режиму и диете (кроме первых 2 суток), при нормальном заживлении и хорошем самочувствии уже через 7-8 дней могут снять швы и выписать больного домой. Щадящий режим нужен будет — опять-таки в зависимости от состояния — в течение 1,5-3 месяцев, а через 3-6 месяцев, после образования плотного рубца, могут быть сняты все ограничения по нагрузкам — вплоть до возобновления занятий тяжелой атлетикой.
Не забудьте включить MedPulse.Ru в список источников, которые будут вам попадаться время от времени:
Подпишитесь на наш канал в Яндекс.Дзен
Добавьте «MedPulse» в свои источники в Яндекс.Новости или News.Google
Также будем рады вам в наших сообществах во ВКонтакте, Фейсбуке, Одноклассниках.
Последние обновления в нашей Энциклопедии лекарств:
источник
Ошибки при диагностике острого аппендицита у детей представляется целесообразным разделить на две группы:
1) ошибки, возникающие при распознавании острого аппендицита до поступления больного в стационар;
2) ошибки в диагностике после госпитализации больного.
Ошибки первой группы являются следствием того, что врачи поликлинической сети и скорой помощи недостаточно знакомы с особенностями течения острого аппендицита у детей. Так, по данным С. Р. Слуцкой, за один год в больницу им. Русакова с диагнозом острого аппендицита было направлено 1952 больных. Диагноз не подтвердился у 1580 детей, т. е. в 80,9% случаев. Наши данные также свидетельствуют о том, что эта группа ошибок является наиболее значительной.
Однако подобного рода ошибки не представляют опасности, так как в стационаре диагноз либо подтверждается, либо отвергается.
Угрозу представляют те случаи, когда из-за диагностических трудностей больные с острым аппендицитом остаются дома либо направляются в соматические или иные стационары с иными диагнозами. В хирургические отделения они в этих случаях поступают поздно, нередко с далеко зашедшими деструктивными изменениями в червеобразном отростке, а иногда и с явлениями ограниченного или разлитого перитонита.
Та же картина наблюдается, когда острый аппендицит протекает параллельно с какими-либо другими заболеваниями. Именно у этих больных послеоперационный период почти всегда отличается большой тяжестью и различными осложнениями.
Так как ошибки этой группы в подавляющем большинстве зависят от квалификации педиатров и врачей неотложной помощи, то их предупреждение находится в прямой зависимости от комплекса организационных мероприятий, направленных на обучение врачей указанного профиля особенностям течения и развития острого аппендицита у детей.
В нашу клинику за последние 10 лет с диагнозом острого аппендицита поступило 2800 детей, однако оперативному вмешательству подвергнуты только 2102 ребенка. Остальные выписаны из клиники после быстрого исчезновения клинических симптомов указанного заболевания либо из-за того, что диагноз не подтвердился.
Вторую группу составляют больные, у которых диагноз острого аппендицита в стационаре подтвержден; они были подвергнуты оперативному вмешательству. И только на операционном столе были обнаружены иные заболевания. Необоснованная аппендэктомия в таких случаях является дополнительной травмой, осложняющей течение основного заболевания (пневмония, плевропневмония, геморрагическая пурпура, брюшной тиф, корь и др.).
Несколько меньшую опасность представляют хирургические заболевания, которые, как и острый аппендицит, нередко требуют хирургического лечения. Мы имеем в виду воспаление меккелева дивертикула, непроходимость кишечника различной этиологии, заболевания внутренних половых органов у девочек, пневмококковый перитонит и т. д. Дифференциальная диагностика в этих случаях особенно трудна.
Для предупреждения этой группы ошибок необходимо дальнейшее совершенствование диагностики острого аппендицита, более глубокое изучение особенностей его течения, особенно у детей младшего возраста.
По нашим данным за шесть лет, на 1564 оперативных вмешательств по поводу острого аппендицита диагноз во время операции не подтвердился у 111 больных (7%). У 39 из них был пневмококковый перитонит, у 31 — острый мезоаденит, у 11 девочек — заболевания внутренних половых органов. У остальных 25 детей выявлен ряд других заболеваний (геморрагическая пурпура, пневмония, инвагинация кишечника, эхинококк сальника и т. д.).
У 11 девочек обнаружены заболевания внутренних половых органов: кистозные изменения яичников, доброкачественная опухоль правого яичника и апоплексия яичника и т. д.
Обращает на себя внимание, что большинство больных последней группы (8 из 11) были в возрасте 14-15 лет, когда клиника острого аппендицита отличается меньшими особенностями и приближается к клинике, характерной для взрослых. Таким образом, у девочек указанного возраста следует обращать больше внимания на состояние внутренних половых органов, чаще пользоваться методом ректально-бимануального исследования, больше уделять внимания гинекологическому анамнезу, проводя его с необходимым в этих случаях тактом и осторожностью.
У большинства этих девочек симптомы острого аппендицита не были четко выражены. Напряжение в правой подвздошной области отсутствовало у 6. Повышение температуры отмечено только у 3. Лейкоцитоз — у 4 больных и т. д. Более требовательное отношение к диагностике с учетом указанных рекомендаций помогло бы избежать ошибок. Приведем два примера.
1. Света О., 14 лет, поступила 28/Х с диагнозом острый аппендицит. В приемном отделении диагноз врача скорой помощи был подтвержден, но так как температура была нормальной, лейкоцитоза не было, а болезненность определялась над лобком слева и справа, то дежурный хирург принял решение продолжать наблюдать больную. После дополнительных исследований был поставлен диагноз — опухоль правого яичника. Во время операции обнаружена киста правого яичника, которая и была удалена. Послеоперационный период протекал гладко. Больная выписана в хорошем состоянии.
2. Оля П., 15 лет, поступила с диагнозом обострения хронического рецидивирующего аппендицита. В течение года больная периодически жаловалась на боли внизу живота. Рвот, повышения температуры во время приступов не было. Объективно: болезненность в правой подвздошной области и легкое напряжение мышц передней брюшной стенки. Пульс — 68-70 ударов в 1 мин., температура — 36,3°; лейкоциты — 6500. Клинический диагноз: обострение хронического аппендицита. Произведена аппендэктомия. Отсутствие макроскопических изменений со стороны червеобразного отростка побудило хирурга произвести ревизию органов малого таза; обнаружена киста правого яичника (до 9 см), которая также удалена. Послеоперационный период осложнился нагноением гематомы, которая была вскрыта через прямую кишку. В последующем — кровотечение, в связи с чем произведена повторная лапаротомия.
Осложнения можно объяснить инфицированием брюшной полости в связи с аппендэктомией, а также тем, что удаление кисты произведено через малоудобный для данной патологии доступ, в результате чего, очевидно, не все сосуды были в достаточной мере лигированы.
источник
Удаление аппендикса до сих пор занимает первое место среди неотложных хирургических операций. Как распознать аппендицит и почему важно в кратчайшие сроки обратиться к врачу, рассказывает «Газета.Ru».
В правой подвздошной области человека находится аппендикс — червеобразный придаток слепой кишки толщиной до 1 см и длиной до 23 см (обычно 7-9 см). Он выполняет защитную функцию организма благодаря скоплениям в нем лимфоидной ткани, Кроме того, он играет важную роль в сохранении микрофлоры кишечника.
Воспаление этого отростка называется аппендицитом. До сих пор самым распространенным способом лечения аппендицита является удаление аппендикса, однако в последние десятилетия постепенно растет распространенность антибиотикотерапии.
Одну из первых известных операций по удалению аппендикса провел в 1735 году в Лондоне королевский хирург Клодис Амианд. Он прооперировал 11-летнего ребенка, который вскоре поправился. К 1839 году клиническая картина острого аппендицита была подробно описана, также было установлено, что он является самостоятельным заболеванием, а не осложнением воспаления слепой кишки, как считалось ранее.
Термин «аппендицит» появился в 1886 году, его ввел американский физиолог Реджинальд Гербер Фитц. Тогда же было установлено, что оптимальный способ лечения — это удаление червеобразного отростка. В России первая операция по удалению аппендикса была проведена в 1890 году. Однако регулярно они стали проводиться лишь после IX Съезда российских хирургов в 1909 году — до этого врачи придерживались выжидательной тактики, прибегая к хирургическому вмешательству только в крайних случаях.
Первым врачом, прооперировавшим самого себя, в 1921 году стал американский хирург Эван Кейн. Он успешно удалил себе аппендикс в рамках изучения переносимости пациентами местной анестезии.
А в 1961 году самостоятельно прооперировал себя советский хирург Леонид Рогозов, участник 6-й Советской антарктической экспедиции.
Во время экспедиции он обнаружил у себя клиническую картину острого аппендицита, консервативное лечение — покой, голод, местный холод и антибиотики — не помогло. Добраться до больницы не было возможности.
При помощи других участников экспедиции, подававших инструменты и следивших за состоянием Рогозова, хирург в течение почти двух часов оперировал сам себя. Из-за появившейся во время операции слабости ему то и дело приходилось делать паузы. Но он успешно завершил операцию, а уже через неделю снял швы.
«На самой тяжелой стадии удаления аппендикса я пал духом: мое сердце замерло и заметно сбавило ход, а руки стали как резина, — вспоминал Рогозов. — Что ж, подумал я, это кончится плохо. А ведь все, что оставалось, — это собственно удалить аппендикс! Но затем я осознал, что вообще-то я уже спасен!»
Аппендицит проявляется в любом возрасте, но преимущественно — в 15-35 лет. Женщины сталкиваются с ним в 2-3 раза чаще мужчин, однако у мужчин чаще происходят осложнения. На удаление аппендикса приходится до 80% всех неотложных операций. Заболеваемость острым аппендицитом составляет 4-5 случаев на 1000 человек в год.
Основные симптомы аппендицита — боль в правом боку, повышение температуры, тошнота и рвота. При пальпации правой подвздошной области для аппендицита характерно усиление боли при резком ослаблении давления.
В клинической практике выделяют две формы аппендицита — острую и хроническую. При возникновении острого аппендицита необходимо неотложное лечение, основной причиной летального исхода является задержка более двух суток между появлением симптомов и началом лечения.
Задержка грозит развитием осложнений, например, образованием аппендиикулярного инфильтрата — скопления плотно спаянных между собой измененных тканей. В этом случае удалить аппендикс уже невозможно — он оказывается неотделяем от окружающих его тканей. Инфильтрат может рассосаться самостоятельно, что чаще всего и происходит, либо привести к нагноению с образованием абсцесса.
Еще одно распространенное осложнение — разлитой гнойный перитонит, воспаление брюшины, осложненное появлением гнойных очагов.
Перитонит напрямую угрожает жизни пациента и в этом случае скорейшая операция просто необходима.
Хронический аппендицит возникает редко. Он возникает после перенесенного острого аппендицита и характеризуется атрофическими изменениями тканей аппендикса.
Существует множество теорий развития острого аппендицита. Согласно механической теории, он возникает из-за закупорки просвета червеобразного отростка, преимущественно каловыми камнями. При заполнении просвета слизистым секретом диаметр отростка увеличивается в несколько раз. Это сдавливает сосуды внутри самого аппендикса, что приводит к острому воспалению и некрозу.
Другой причиной воспаления аппендикса может стать инфекция — возбудители инфекционных заболеваний, проникая в слизистую органа, приводят к развитию аппендицита. Также предполагается, что аппендицит может возникать из-за сосудистых спазмов и нарушения кровообращения в тканях кишечника.
В зоне риска находятся люди, регулярно страдающие от запоров. Также предполагается, что заболеваемость острым аппендицитом связана с низким содержанием растительной клетчатки в рационе.
На фоне появившихся за последние 20 лет исследований, показывающих, что аппендицит можно успешно лечить антибиотиками, количество проводимых операций в США снизилось в два раза.
Однако анализ почти полумиллиона зарегистрированных случаев аппендицита показал: те пациенты, которые были прооперированы на первый-второй день после обращения в больницу, погибали от возможных осложнений в 2,4 раза реже, чем те, которых лечили нехирургическими методами.
Как выяснилось, консервативному лечению чаще подвергались более пожилые люди, что дополнительно обеспокоило исследователей.
«Хирурги США выбирают для неоперативного лечения более пожилых пациентов, потому что, возможно, считают, что они не лучшие кандидаты на операцию, поясняет ведущий автор исследования доктор Исайя Тернбулл. —
Однако эти пациенты подвергаются повышенному риску плохого исхода, так как, если лечение не помогает, у их организма нет ресурсов на борьбу с болезнью».
Тем не менее, лечение аппендицита антибиотиками неплохо подходит для детей. Анализ 404 историй острого аппендицита в детском возрасте показал, что при неосложненном течении заболевания, лечение при помощи антибиотиков оказывается успешным в 90% случаев. Однако при возникновении аппендиколита (выхода камня из аппендикса в брюшную полость) или других осложнениях рекомендуется все же прибегнуть к оперативному лечению.
источник
Червеобразный отросток или аппендикс – неоднозначная составляющая пищеварительной системы. Одни учёные называют его атавизмом – признаком, потерявшим свою функцию в процессе эволюции. Другие утверждают, что орган играет важную, но до конца не выявленную роль в формировании иммунитета. В любом случае воспалительный процесс, протекающий в этом органе, грозит серьёзными осложнениями, а иногда, если время упущено, и летальным исходом. Как определить аппендицит в домашних условиях – знают не все. А ведь это один из наиболее необходимых навыков по собственной безопасности.
Некоторые люди так боятся аппендицита, что подозревают его симптомы в любом, даже самом незначительном, недомогании в области живота. Другие, наоборот, стараются не замечать воспаление вплоть до наступления критического состояния. Поэтому умение оказать себе или близкому человеку помощь, определить степень опасности и принять меры должно быть у каждого.
Особенности и причины воспаления аппендикса
Размеры органа составляют от 7 до 10 см в длину и около 2 см в диаметре. Аппендикс располагается за слепой кишкой, он отделён от неё небольшой перегородкой, которая предохраняет отросток от попадания отработанных продуктов. Воспаление, как правило, возникает в результате застоя каловых камней, воздействия паразитов. Иногда аппендикс бывает перекручен, что также вызывает повреждение перегородки. Если в отросток попадают бактерии, грязь, инородные тела и продукты переработки, повреждается слизистая. Затем возникает воспаление.
Боль при аппендиците
Трудность самостоятельной постановки диагноза заключается в том, что орган может располагаться в разных областях брюшины.
- Чаще всего отросток локализуется чуть ниже и правее пупка. Там же во время воспаления возникают болевые ощущения.
- Иногда аппендикс находится выше, там, где располагается печень, соответственно неприятные ощущения связываются с ней.
- Боль в слишком низко находящемся органе можно спутать с воспалением яичников у женщин или мочевыводящих путей у мужчин.
- Если отросток сдвинут к позвоночнику, аппендицит «отдаёт» в поясницу, иногда в пах.
Воспаление аппендикса у малышей
Особенно сложно выявить, что болит аппендицит у детей. Органы в брюшной полости ещё формируются, они постоянно растут и несколько смещаются. Поэтому даже подросшему ребёнку сложно объяснить свои ощущения. Взрослому лучше всего при явном недомогании малыша обратиться к врачу.
Как определить аппендицит у ребёнка, специалист будет решать уже в условиях стационара. Однако дети могут пугаться того, что их собираются оставить в больнице, и обманывать родителей, говоря, что всё в порядке, а боли нет. Поддаваться на такие увещевания ни в коем случае нельзя. Малыш не знает ничего о течении болезни и не понимает, что может умереть. В данном случае, желание быть рядом отходит на второй план перед жизненной необходимостью лечения.
Симптомы аппендицита
- Главным признаком, указывающим на воспалившийся отросток, является боль. Она может нарастать постепенно или появляться резко. В большинстве случаев это колющие ощущения, которые практически невозможно вытерпеть. Человек пытается лечь в ту позу, которая уменьшит его страдания. Особенно опасно, когда боль пропадает. Нужно понимать, что аппендицит сам собой не проходит, а исчезновение данного симптома обозначает начало некроза и отмирание нервных окончаний.
- Общее недомогание. Человеку сложно выполнять свои обычные обязанности, он хочет прилечь, ощущает слабость.
- При аппендиците пропадает аппетит.
- Появляется тошнота, в некоторых случаях – рвота, которая не приносит чувства облегчения.
- Повышается температура, возникает озноб.
- Количество ударов сердца достигает 90-100.
- На языке появляется белый налёт.
Диагностика в домашних условиях и самодиагностика
Даже если вы знаете в теории, как болит аппендицит, важно удостовериться в своих опасениях или же расстаться с ними. Каждый взрослый человек в состоянии узнать, воспалился ли отросток, а после этого предпринимать те или иные действия.
Как же определить аппендицит самостоятельно?
- Уложите заболевшего на спину, на ровную поверхность.
- Нащупайте крайнее нижнее ребро справа. Легко постучите несколько ниже кости подушечками пальцев. Болевые ощущения свидетельствуют о недуге. Можно произвести такую же манипуляцию с подрёберной областью слева. Если там боль не обнаруживается, это лишь подтвердит опасения.
- Попросите человека показать вам место, где локализуется наиболее острая боль. Надавите средним и указательным пальцами на эту область. Боль должна притупиться, а в момент, когда вы уберёте руку, она значительно усилится.
- Ещё один признак аппендицита – неприятные ощущения в области отростка при попытке покашлять.
- Если порекомендовать человеку принять позу эмбриона на правом боку, подогнув ноги и свернувшись калачиком, у него наступит временное облегчение. Перевернувшись и вытянув ноги, он почувствует себя хуже.
Если все признаки подтвердились, главное, что нужно сделать безотлагательно – вызвать скорую помощь. Только профессиональные медики в условиях стационара смогут помочь больному.
Однако, даже если, по вашим расчётам, аппендицит не подтверждается, правильно будет направить человека в больницу. Существует немалое количество заболеваний пищеварительных, репродуктивных органов, мочеполовых путей, симптоматика которых схожа с воспалением червеобразного отростка. При холецистите, панкреатите, язве желудка или двенадцатиперстной кишки, заболеваниях придатков помочь смогут только профессионалы.
Следствия и осложнения
Самым серьёзным состоянием, возникающим вследствие аппендицита, является перитонит. Это разрыв оболочки отростка и излитие его содержимого (гноя и каловых масс) в брюшную полость. В таком случае человека может спасти только экстренная операция.
Симптомы перитонита:
- распространение боли по всей брюшине;
- резкое ухудшение состояния человека;
- повышение частоты сердечных ударов до 120 в минуту;
- визуальные изменения: землистая бледность, заострение черт лица, западение глаз;
- беспокойное состояние больного.
При явных признаках прободения червеобразного отростка больному нельзя давать двигаться самостоятельно. Надо уложить его на ровную поверхность и вызвать скорую помощь.
Диагностика и лечение в условиях стационара
Чтобы принимать решения о способах терапии заболевания, врачу нужно точно знать, что именно воспаляется и болит у пациента. Даже если ручной осмотр указывает на аппендицит, доктор назначит ряд анализов и медицинских манипуляций, которые уточнят диагноз.
- Во-первых, это анализ мочи. Если червеобразный отросток располагается рядом с мочеточниками, их может захватить воспаление. Это проявляется увеличением количества эритроцитов.
- Во-вторых, делается анализ крови. При любом воспалении увеличивается число лейкоцитов.
Однако, даже лабораторные анализы не дают определённого результата и ясной картины, они лишь указывают на то, что организм не здоров.
Более точные способы диагностики – это ультразвуковое исследование (УЗИ) и рентгенография. По их результатам можно сказать о следующих видоизменениях при аппендиците:
- в полости слепой кишки скопилась жидкость;
- вздутие стенок, которые соседствуют с червеобразным отростком;
- слизистая оболочка желудочно-кишечного тракта видоизменена;
- вдвое увеличен в объёме аппендикс, его стенки стали гораздо толще, чем в здоровом состоянии.
В некоторых случаях применяется и хирургическая диагностика – лапароскопия. Она выявляет, какой вид аппендицита у пациента. В одних случаях это гангрена – отмирание клеток, в других – флегмона – риск излития содержимого в брюшную полость. Единственный способ лечения недуга – удаление отростка хирургическим путём.
Нужно помнить, что воспаление аппендикса развивается очень быстро, особенно у детей. От начала недомогания до наступления критического состояния может пройти несколько часов. Вовремя предпринятые действия родных и близких, а иногда и самого больного – залог благополучного исхода аппендицита. Чуткое отношение к ухудшению состояния, ручной осмотр и ощупывание и, самое главное, вызов неотложной медицинской помощи – единственно правильные способы сохранения жизни и здоровья человека.
Добавил medic 478 дней назад в категорию Разное
источник
Дочери было лет 15, когда она вернулась из школы и пожаловалась на непонятное, но неприятное состояние. Ее мутило, немного побаливал, как она сказала, желудок. Есть отказалась, попила чая и ушла отлеживаться. Когда через час она характерной походкой, приволакивая правую ногу, на полусогнутых посеменила в туалет, я уже не сомневался в том, что придется вызывать «Скорую». За 6 лет учебы и 8 лет в армейской медицине я повидал всяких аппендицитов, распознал и дочкин.
Воспаление червеобразного отростка — штука очень непростая, хотя некоторые относятся к ней легкомысленно, как к «простуде» на губах. Поэтому при любой боли в животе у ребенка в обязательном порядке нужно подумать — а не аппендицит ли это.
Аппендицит может маскироваться под пару десятков других заболеваний: почечную колику, язвенную болезнь, гастрит, энтероколит, панкреатит, кишечную непроходимость, болезнь Крона, пневмонию, а также гинекологическую патологию — апоплексию яичника, внематочную беременность (о возможности которой тоже нужно помнить, молодежь — она такая), острый аднексит. Впрочем, возможна и обратная ситуация, когда перечисленные болезни дают симптоматику, похожую на воспаление аппендикса.
С детьми сложно, ведь у них живот в принципе болит чаще, чем у взрослых. Чтобы не потерять драгоценное время, вовремя заметить начало заболевания и по делу вызвать «Скорую», нужно учитывать несколько нюансов.
Червеобразный отросток слепой кишки, он же аппендикс, долгое время считали «лишним». В школьных учебниках биологии его приводили в качестве классического примера рудимента, органа, утратившего свое значение в ходе эволюции. Одно время в хирургии было даже массовое поветрие — удаление «ненужных» отростков всем подряд, чисто в профилактических целях.
Однако по современным представлениям аппендикс выполняет как минимум две очень важные функции. Во-первых, это своеобразный тренировочный лагерь для клеток иммунитета. Кишечник постоянно сталкивается с «чужаками», и где как не здесь обучать лимфоциты, как отличать своих от пришлых. Во-вторых, червеобразный отросток — «ферма» по выращиванию микрофлоры для толстой кишки.
Это подтверждается и многолетними наблюдениями за людьми с сохраненным и удаленным аппендиксом. Если уравнять все остальные факторы риска, различными инфекциями чаще болели прооперированные. И дольше восстанавливались после сальмонеллезов, дизентерий и прочих кишечных проблем.
Впрочем, потеря отростка для современного человека не так критична — бактериями можно «разжиться» во время контактов с другими людьми, благо плотность населения за последние несколько сот лет выросла в геометрической прогрессии.
Наука пока не в курсе дела, почему возникает аппендицит. Есть как минимум 4 больших теории, которые объединяют в себе пару десятков предположений поменьше.
Интересно, что дети начинают попадать в операционную с аппендицитом где-то после 9 лет, в более раннем возрасте — это скорее казуистика. Почему — тоже непонятно. Скорее всего, это связано с началом полового созревания, ростом органов и систем, гормональными пертурбациями и «раскачиваниями» иммунитета. Тем не менее, основные пациенты хирургов гораздо старше, школьников там всего
К сожалению, не существует четкого набора признаков, алгоритма, прогнав который можно было бы сказать: у этого ребенка на 100% есть аппендицит, а вот у этого его на 100% нет. Тем не менее, заподозрить воспаление червеобразного отростка можно.
Боль в животе. Она не резкая, как при колике, скорее ноющая, мешающая, но вполне терпимая. Ребенок начинает беречь правую половину живота — старается лечь на больной бок, поджать под себя ноги. Достаточно характерна так называемая миграция боли — она начинается в середине живота, чуть выше пупка, а затем в течение пары часов перемещается вниз вправо. Прикосновения к правой подвздошной области сначала неприятны, а позже и откровенно болезненны. При этом остальной живот ребенок дает трогать без особых проблем. Боль усиливается при попытке встать, при ходьбе.
Отказ от еды. Аппетит пропадает резко, в лучшем случае дитё согласится попить теплый чай — холодная жидкость усиливает перистальтику кишечника и вызывает усиление боли. Язык при этом может стать сухим, на нем может появиться белый налет.
Тошнота, которая может сопровождаться однократной рвотой — рефлекторный ответ на боль, поэтому при аппендиците эти два симптома всегда возникают после того, как начал болеть живот. При кишечных инфекциях, например, всё происходит с точностью до наоборот.
Температура иногда поднимается до субфебрильной (до 37,5°С), при этом она практически никогда не сопровождается головной болью, ломотой в суставах и мышцах.
Возможны также кратковременный понос и учащение мочеиспускания.
Если ребенок жалуется на боли в животе, используйте классическую тактику хирургов: «Холод, голод и покой». Это означает, что юному пациенту нельзя давать никаких лекарств, максимум — завернутый в полотенце пузырь со льдом, который можно приложить к больному месту. Его не нужно насильно кормить, зато определенно необходимо уложить в постель и пристально понаблюдать за ним в течение часа.
Если состояние будет ухудшаться, присоединятся перечисленные выше симптомы, то медлить нельзя. Острый аппендицит — это показание к экстренной, немедленной операции — аппендэктомии. Следовательно, нужно звонить в «Скорую», обязательно рассказав диспетчеру о болях в правой половине живота. Никогда не откладывайте вызов на утро! За ночь ребенок может ощутимо «потяжелеть».
Что будет с ребенком в больнице
Будут обследовать. Как минимум — возьмут по cito (т.е. срочно, прям щас) кровь из пальца, посчитают лейкоциты. Девочку обязательно посмотрит гинеколог, вдруг там что «его». И вообще будет действовать остаточный принцип: узкие спецы не признали «свою» патологию — в дело вступают хирурги. Если лейкоциты в норме или где-нибудь у верхней границы, могут оставить еще на час под наблюдением. Затем — повторный анализ и принятие решения.
Предположим, что все-таки ставят аппендицит и решают оперировать. Это значит, что будут брить. Нет, не налысо, а растительность в паху, если таковая имеется. Так что если ребенок уже существенно подросший, прихватите с собой хороший одноразовый станок и пену или гель для бритья. В отделении, как сами понимаете, с этим могут быть проблемы.
С вами поговорит хирург, который будет оперировать, а также анестезиолог. Им вменяется в обязанность рассказать вам, что будут делать с ребенком, а также объяснить, какие именно препараты будут использоваться для наркоза. Вам нужно будет поставить подпись в бланке информированного согласия. По крайней мере, так должно быть, в дочкином случае всё это было сделано, причем чрезвычайно доброжелательно, несмотря на полночь. Я специально хотел посмотреть, как оно будет, раскрыл свою принадлежность к кублу профессии уже после того как.
Потом премедикация (т.е. введение пациенту «подготовительных» препаратов), на каталку — и в операционную. Туда вас уже не пустят и хорошо, на самом деле. Не у всякого родителя хватит сил лицезреть, как какие-то левые дядьки и тетки ковыряются во внутренностях ребенка.
Собственно хирургическое вмешательство — не самое сложное, хотя бывает и атипичное расположение отростка, и куча других внезапных сюрпризов. Но в среднем доктора управятся где-то минут за 40. Дитё привезут в невменяемом состоянии, окончательно отходить от наркоза оно будет уже в палате.
Будет замечательно, если вы посидите рядом (а запретить этого вам никто не может) хотя бы первый час, смачивая водой губы ребенка: пить пока что нельзя, а губы будут сохнуть. Ребенок будет постанывать, временами даже громко — не пугайтесь, это нормально. Хотя, конечно, лучше будет, если с дитём посидит родитель с наиболее крепкими нервами. Отходняк от наркоза — зрелище не для слабонервных.
Дальше его будет вести уже лечащий врач. Не факт, что это будет тот, кто оперировал, особенно, если всё происходило ночью. От него вы узнаете, на какой день что можно приносить ребенку из еды, а также прочие нужные подробности. Рассказать обо всём этом — тоже обязанность доктора, только не принимайтесь сразу же качать права, если врач не может выделить вам несколько минут прямо сейчас. Не исключено, что на нем еще пара десятков больных, кипа историй, перевязки и прочая прочая.
Поэтому часть информации я расскажу за него: в принципе нельзя копченого, жареного, соленого, маринованного, газообразующего. Первые сутки в основном проходят на минералке без газа. На вторые присоединяются картофельное пюре, вареная тертая свекла или морковка, тертое яблоко. На третьи уже можно добавить паровые тефтели.
Важно: уже со второго дня, если аппендицит был неосложненный, прооперированных будут «расхаживать». Конечно, лучше, если это будете делать вы сами. Ходить нужно по многим причинам, в том числе и для нормализации перистальтики, и для профилактики спаечной болезни. Понемножку, потихоньку увеличивая расстояние.
Если заживление будет идти нормально, ребенка вряд ли продержат в отделении дольше После выписки ему нужно будет несколько раз показаться поликлиническому хирургу. Кстати, после окончательной выписки недели после операции) дадут освобождение от физкультуры еще на месяц.
Часто говорят: «Вырезать аппендицит». Это не совсем корректно. Можно либо вырезать (удалить) воспаленный аппендикс, либо сделать операцию по поводу аппендицита (аппендэктомию).
Впервые описание червеобразного отростка встречается в трудах Леонардо да Винчи, а также Андреаса Везалия в XVI веке.
Первую документально зарегистрированную аппендэктомию выполнил в 1735 году в Лондоне королевский хирург, основатель госпиталя Святого Георгия Клаудиус Эмайанд.
Самый длинный аппендикс, удаленный хирургами — 23,5 см.
Описаны несколько случаев, когда врачи сами удаляли себе воспаленный аппендикс под местной анестезией. Самый известный из них произошел во время Советской антарктической экспедиции в 1961 году, имя доктора Леонида Рогозова узнал тогда весь мир. На вводной лекции по общей хирургии нам рассказывали о выпускнике IV факультета Военно-медицинской академии старшем лейтенанте Сергее Пахомове, который через 15 лет после Рогозова предпринял такой же необычный шаг, чтобы не прерывать автономку атомной ракетной подлодки, за что получил орден Боевого Красного знамени (в армии его дают только «за кровь»).
источник
Смертность из-за него вроде бы невысока: всего 0,2-0,3%, но за столь незначительными цифрами кроется около 3000 человеческих жизней, которые врачам не удается спасти. И в летний период, когда многие люди находятся на дачах и далеко от врачей, особенно важно уметь отличать аппендицит от обычных болей в животе, чтобы вовремя обратиться к врачу.
Аппендикс — короткий и тонкий слепой червеобразный отросток длиной 7-10 см, расположенный на конце слепой кишки (начальный отдел толстой кишки). Как и любой отдел кишечника, аппендикс вырабатывает кишечный сок, но так мало, что особой роли в пищеварении он не играет. Поэтому его долгое время считали «ошибкой природы» и удаляли больным при первой возможности. Но недавно ученые обнаружили в слепом отростке лимфоидные клетки, такие же, как в миндалинах человека. А поскольку эти клетки обладают свойствами защищать организм от инфекций, то родилось предположение, что аппендикс — часть иммунной системы.
Однако количество защитных клеток в нем, как оказалось, весьма незначительно и сильного влияния на иммунитет оказать не может. Так что большинство специалистов по-прежнему уверены, что пользы от червеобразного отростка нет, а вот вред в случае его воспаления может быть существенный: вовремя не диагностированный острый аппендицит может стоить не только здоровья, но и жизни.
Специалисты не сходятся во мнении о точных причинах развития аппендицита. Однако группы риска определены.
Например, люди, страдающие такими болезнями, как хроническая ангина, воспаление легких, затяжные простуды, заболевания желудочно-кишечного тракта, кариес. В результате этих заболеваний инфекции по кровеносному руслу проникают в аппендикс и провоцируют там воспалительный процесс. Так что здоровые зубы — залог здоровья для аппендицита.
Существует также стрессовая теория. Она основана на том, что в результате волнения у человека происходит резкое сужение кровеносных сосудов и это приводит к внезапному обескровлению червеобразного отростка и развитию его воспаления.
Но чаще всего возникновение аппендицита объясняют засорением соединения толстой кишки и червеобразного отростка, что часто случается при запорах и хронических колитах.
У большинства людей аппендикс находится примерно на середине расстояния между пупком и правой подвздошной костью. В этом месте при аппендиците и ощущается максимальная боль. Но если червеобразный отросток приподнят к правому подреберью, ближе к печени, боль будет проявляться в этой области. А если аппендикс опущен в нижнюю часть таза, то у женщин аппендицит легко спутать с воспалением придатков, у мужчин — мочевого пузыря.
При расположении отростка за слепой кишкой, когда он завернут к почке и мочеточнику, возникает боль в пояснице, отдает в пах, в ногу, в область таза. Если же отросток направлен внутрь живота, тогда появляются боли ближе к пупку, в среднем отделе живота и даже под ложечкой.
Боли возникают внезапно, без всякой явной причины. Поначалу они не слишком сильные — их можно еще терпеть. А иногда уже с первых минут приступа острого аппендицита они становятся невыносимыми и протекают по типу колики.
Боль будет мучить человека до тех пор, пока живы нервные окончания отростка. Когда же произойдет его омертвение, нервные клетки погибнут и боли ослабнут. Но это не повод для успокоения. Аппендицит не «рассосется». Наоборот, отступление боли — повод для немедленной госпитализации. Острый аппендицит сопровождается и другими симптомами. В начале заболевания появляется общее недомогание, слабость, ухудшается аппетит. Вскоре может возникнуть тошнота, иногда и рвота, но однократная. Характерна температура в пределах 37,2-37,7 градуса, иногда сопровождаемая ознобом. На языке появляется белый или желтоватый налет.
Распознать аппендицит помогут простые приемы. Но, учтите, проводить самодиагностику надо очень осторожно.
1. Легко постучите подушечкой согнутого указательного пальца в области правой подвздошной кости — при аппендиците там всегда бывает больно.
2. Для сравнения также постучите по левой подвздошной области, что в случае воспаления аппендикса не вызовет болезненных ощущений. Внимание: самим проводить пальпацию (ощупывание живота руками) нельзя, есть опасность разорвать аппендикс, что обычно приводит к перитониту.
3. Попробуйте громко кашлянуть: усиление боли в правой подвздошной области подскажет, что у вас начинается аппендицит.
4. Слегка надавите ладонью в том месте живота, где больше всего болит. Подержите здесь руку 5-10 секунд. Боль при этом немного ослабнет. А теперь уберите руку. Если в этот момент появится боль, это признак острого аппендицита.
5. Примите позу эмбриона, то есть лягте на правый бок и подтяните ноги к туловищу. При аппендиците боль в животе ослабнет. Если же вы повернетесь на левый бок и выпрямите ноги, она усилится. Это тоже признак острого аппендицита.
Но этим самодиагностика должна ограничиваться. Не медлите с обращением к врачу, поскольку и сам аппендицит, и все заболевания, под которые он может маскироваться (почечная колика, обострение панкреатита или холецистита, язвенные болезни желудка и 12-перстной кишки, острые воспаления мочевого пузыря, почек, женских органов), требуют госпитализации!
Если поставлен диагноз «острый аппендицит», первоочередное лечение одно — экстренная операция. В настоящее время существует щадящий лапароскопический метод, при котором червеобразный отросток можно удалить без большого разреза. К сожалению, в нашей стране такой вид операций из-за плохой технической оснащенности больниц пока недостаточно распространен.
Главная задача послеоперационного периода — избежать осложнений, например, нагноений послеоперационной раны. В их возникновении чаще всего нет никакой вины хирурга. А быть этому осложнению или не быть, зависит от состояния червеобразного отростка в момент операции — чем больше степень воспаления, тем выше опасность нагноения.
Если операция прошла удачно, молодым пациентам уже на 6-7-е сутки снимают швы и выписывают из больницы. А вот людям пожилого возраста, а также с хроническими заболеваниями (сахарным диабетом, гипертонией, ишемией сердца и др.) швы снимают на 2-3 дня позже. После этого рану желательно скреплять лейкопластырем.
Около месяца не принимайте ванну и не ходите в баню: водные и температурные нагрузки на неокрепшую рубцовую ткань делают шов более грубым, широким и некрасивым. Не меньше трех месяцев, а пожилым полгода нельзя поднимать тяжести. Избегайте спортивных занятий, вызывающих напряжение мышц живота. Старайтесь не простужаться: вам опасно кашлять.
Если пытаться «перетерпеть» аппендицит, может возникнуть перитонит — воспаление брюшной полости. Его симптомы:
нарастающая боль по всему животу, тошнота, рвота, в тяжелых случаях — сонливость, заторможенность, синюшный оттенок лица;
пульс до 120-140 ударов в минуту, температура до 39-40 С;
язык обложен белым налетом, потом становится сухим, как корка, губы высыхают и трескаются;
живот вздувается, болит во всех своих областях, но особенно справа.
Лечится перитонит только оперативным путем. Причем операция весьма сложная и длительная. К сожалению, спасти пациента удается не всегда. Вот почему при появлении любых болей в животе ни в коем случае нельзя затягивать с визитом к врачу. Как говорится, мы никого не хотим пугать, но помнить о том, как опасен аппендицит, следует каждому.
источник
как точно понять, что это он? какие симптомы самые точные?
у меня часто болит справа и ноет живот, и мне всегда страшно, что вдруг он лопнет.
врач мне говорил, что должна быть температура высокая.
сейчас ноет живот и боли в спине.
Узнай мнение эксперта по твоей теме
Психолог, Личная встреча Скайп. Специалист с сайта b17.ru
Психолог. Специалист с сайта b17.ru
Психолог. Специалист с сайта b17.ru
Врач-психотерапевт, Сексолог. Специалист с сайта b17.ru
Психолог, Гештальт-терапевт бизнес-тренер. Специалист с сайта b17.ru
Психолог, Онлайн-консультант. Специалист с сайта b17.ru
Психолог. Специалист с сайта b17.ru
Психолог, Арт-терапевт. Специалист с сайта b17.ru
Психолог. Специалист с сайта b17.ru
Психолог, Клинический психолог -Терапия. Специалист с сайта b17.ru
высокая температура, тошнота, понос, при кашле боль в животе. еще проверить можно так- надо лечь на левый бок и ноги согнуть , если боль есть сильная то это он ( еще ложитесь на спину и на область пупка давите и резко убираете руку- если боль остается то тоже скорее всего это аппендикс
Движения ногами, вытягивание, сгибание, поднятие, при аппендиците резко усиливают боль. Еще основная боль должна быть не при нажатии, а при отпускании, т.е. мягко глубоко нажимаете на бок и резко отпускаете. Не пейте никаких. обезболивающий, пропустите гнойную стадию до перитонита.
Никак. Вызывайте скорую, хирург в больнице определит. У меня не было температуры, просто болел живот и болел не там, где долежен, участковый врач не определила аппендицит, только предположила, что «возможно это оно». Когда боли стали невыносимые (часов через 12 после начала), вызвали скорую и в больнице хирург сказал, что это аппендицит.
Бывает, кстати, хронический аппендицит.
Но если он острый и лопнет, то вряд ли спасут, хотя сама операция считается не сложной.
звоните в скорую — скорая вас забирает, привозят в больницу с диагнозом апендицит, его вырезают, ну просто даже на всякий случай, не зря же ездили.
А вообще, при аппендиците бывает в самом деле температура — на обязательно высоксая, и однократная рвота.
звоните в скорую — скорая вас забирает, привозят в больницу с диагнозом апендицит, его вырезают, ну просто даже на всякий случай, не зря же ездили.
А вообще, при аппендиците бывает в самом деле температура — на обязательно высоксая, и однократная рвота.
кстати, да — у меня лопнул, был перитонит, еле-еле спасли. Говорили, судьба.
кстати, да — у меня лопнул, был перитонит, еле-еле спасли. Говорили, судьба.
Никак сами не определите. Даже врачи не всегда сразу его диагностируют. Срочно вызывайте скорую, не тяните время.
звоните в скорую — скорая вас забирает, привозят в больницу с диагнозом апендицит, его вырезают, ну просто даже на всякий случай, не зря же ездили. А вообще, при аппендиците бывает в самом деле температура — на обязательно высоксая, и однократная рвота.
а что, правда умереть можно если лопнет??
вечером было ощущение что болели почки. Ночью проснулась от сильных болей в желудке и от того, что хотелось в туалет. Боли были настолько сильные, что думала, после туалета разбужу мужа. Но до кровати не дошла, грохнулась в коридоре. Соскрёб с пола уже муж и сразу же вызвал скорую. В больнице уже ничего не болело, собралась домой, пока не пришёл хирург и не сказал, что надо резать.
определить более менее точно можно только по анализу крови, совместно с другими симптомами и осмотром. Лучше вызвать скорую, вас быстро примут и сразу возьмут все анализы, правда если ничего страшного нет, могут и подержать несколько дней (у меня так было, 5 дней провалялась, но просто был сильный спазм кишечника, по анализам не было воспаления, но следили за изменениями). Елси уж так не хочется скорую, дойдите до ближайшей поликлиники или больницы и пусть там сделают нужный анализ.
Лучше не затягивать с этим, если лопнет, действительно может быть очень плохо, есть шанс и не выжить, но даже если повезет — в итоге сложная операция с огромнейшим шрамом и недели 2 в больнице. Оно вам надо? пусть уж лучше простая операция и минимум риска, а если не аппендицит, то будете знать и не волноваться больше.
сегодня проснулась от острой боли в позвоночнике, тошнит немного. но до этого у меня были проблемы с почками, может это они. сейчас поясница так и ноет.
в больницу не пойду, так как у родителей в деревне сейчас. схожу уже, когда уеду к себе.
а аппендицит — это наследственное вообще? или без разницы
Модератор, обращаю ваше внимание, что текст содержит:
Страница закроется автоматически
через 5 секунд
Пользователь сайта Woman.ru понимает и принимает, что он несет полную ответственность за все материалы частично или полностью опубликованные им с помощью сервиса Woman.ru.
Пользователь сайта Woman.ru гарантирует, что размещение представленных им материалов не нарушает права третьих лиц (включая, но не ограничиваясь авторскими правами), не наносит ущерба их чести и достоинству.
Пользователь сайта Woman.ru, отправляя материалы, тем самым заинтересован в их публикации на сайте и выражает свое согласие на их дальнейшее использование редакцией сайта Woman.ru.
Использование и перепечатка печатных материалов сайта woman.ru возможно только с активной ссылкой на ресурс.
Использование фотоматериалов разрешено только с письменного согласия администрации сайта.
Размещение объектов интеллектуальной собственности (фото, видео, литературные произведения, товарные знаки и т.д.)
на сайте woman.ru разрешено только лицам, имеющим все необходимые права для такого размещения.
Copyright (с) 2016-2019 ООО «Хёрст Шкулёв Паблишинг»
Сетевое издание «WOMAN.RU» (Женщина.РУ)
Свидетельство о регистрации СМИ ЭЛ №ФС77-65950, выдано Федеральной службой по надзору в сфере связи,
информационных технологий и массовых коммуникаций (Роскомнадзор) 10 июня 2016 года. 16+
Учредитель: Общество с ограниченной ответственностью «Хёрст Шкулёв Паблишинг»
источник
Аппендицит – распространённое заболевание, связанное с огромным риском для человека. Несвоевременный визит в медицинское учреждение может привести к непоправимым последствиям. Если аппендицит лопнет, можно умереть. Обращение к доктору при первых симптомах воспаления аппендикса избавит от вероятных осложнений и сохранит жизнь.
От аппендицита страдают все возрастные категории: дети, взрослые, пожилые люди. Воспаление аппендикулярного отростка особенно сложно диагностировать у женщин, так как симптомы схожи со многими гинекологическими заболеваниями. Своевременный вызов бригады скорой помощи – единственное решение. Воспаление червеобразного отростка не поддаётся лечению, только вырезается (хирургический процесс длится не более 1-2 часов на первых стадиях заболевания).
Разрыв аппендикса называется перитонитом, повлечёт за собой заражение брюшной полости, кровеносной системы и даже летальный исход.
Первые признаки аппендицита – болезненные ощущения в брюшной полости. Боль изначально локализуется в центре, вокруг пупка либо вверху живота. В течение часа болезненность иррадиирует в правую подвздошную часть (низ брюшины).
В некоторых случаях болит вся брюшная полость, поясничный отдел, может присутствовать колющая боль в районе печени и почек. Атипичное анатомическое строение тела предполагает расположение червеобразного отростка с левой стороны. В таком случае понять, что это аппендицит, будет сложнее. Болезненность в левой подвздошной области может указывать на ряд других заболеваний, особенно если пациент – женщина.
Узнать заболевание помогут параллельные симптомы:
- Повышение температуры.
- Тошнота, возможна рвота.
- Расстройство кишечника.
- Слабость, утомляемость.
- Перебои в работе сердечной мышцы (тахикардия).
Постепенно боль увеличивается. Если вовремя не провести операцию, последствия будут коварными. Прекращение болезненных ощущений происходит, когда лопнул аппендицит. Воспаление аппендикулярного отростка перетекает в перитонит (воспаление брюшной полости).
Если операция не проведена своевременно, воспаление аппендикулярного отростка перетекает в более опасные формы. Червеобразный отросток лопается, что приводит к заражению, может наступить летальный исход.
- Резкая пульсирующая боль в брюшной полости;
- Метеоризм и вздутие;
- Напряжение брюшной стенки;
- Лихорадочное состояние на фоне высокой температуры, озноб;
- Сильная усталость;
- Тахикардия, затруднённое дыхание, одышка;
- Потеря аппетита;
- Проблемы с мочеиспусканием;
- Запор, рвота.
Рвота постепенно включает в себя примесь крови, становится жёлтого оттенка. Боль в брюшной полости усиливается во время движения, пальпации. Мучают частые позывы к мочеиспусканию.
Также перитонит проявляется на фоне панкреатита, воспалительных процессов в тазовых органах, гинекологических заболеваний в острой форме, послеродовых осложнений, постоянной непроходимости кишечника.
Когда аппендикс прорвался, начинается перитонит. Заболевание имеет четыре стадии:
- Раздражение (разрыв аппендикса). Больной ощущает резкую колющую боль внизу брюшной полости, тошноту, появляется вздутие. Поднимается температура тела, может быть рвота. При пальпации появляется ощущение разливающегося тепла по животу. Органы брюшной полости работают в нормальном режиме, но уже начинается заражение.
- Стихание болезненных ощущений. Пациент испытывает облегчение, боль отступает из-за парализованности нервных окончаний. Тошнота не беспокоит, рвота прекращается. Появляется потливость, учащение сердцебиения и пульса. Начинается полная кишечная непроходимость.
- Интенсивное развитие. Проявление симптомов многократно увеличивается, приводя к значительным ухудшениям состояния пациента. Вновь появляются симптомы интоксикации организма (тошнота, рвотные позывы, вздутие, повышенная температура до 40 градусов). Страдают органы брюшной полости (желудок, селезёнка, печень, мочевой пузырь и др.). Повышенное газообразование.
- Критическое состояние. Лопнувший аппендикулярный отросток приводит к потере сознания, если пациент не находится в состоянии покоя. Режущая приступообразная болезненность в области брюшины, интенсивная постоянная рвота. Отмечаются сбои в работе сердечной мышцы, затормаживаются функции дыхательной системы, появляется почечная недостаточность.
При несвоевременной помощи наступает смерть больного. Малейшая симптоматика перитонита является основанием для экстренной госпитализации.
Если развитие перитонита диагностировано на ранних этапах, то возможно успешное лечение. Иначе с заболеванием справиться не получится, пациент скончается.
Чтобы поставить правильный диагноз, врач после предварительного осмотра назначает:
- Общий, биохимический анализ крови;
- Общий анализ мочи;
- Ультразвуковое исследование, КТ, рентген брюшины;
- Пункцию брюшной полости.
Также проводится специальная пальпация (после нажатия на брюшную полость врач резко отдёргивает руку, в этот момент пациент испытывает усиленный болевой синдром).
Врачебная помощь заключается в удалении гнойного наполнения в брюшной полости во время хирургического вмешательства. Послеоперационная терапия включает в себя антибиотические, дезинтоксикационные лекарственные препараты усиленного действия. Процесс восстановления достаточно долгий, необходимо круглосуточное наблюдение в стационаре.
При малом скоплении выбросов из аппендикса в брюшине возможно медикаментозное лечение в медицинском учреждении. Если инфильтрат прорвётся, следует срочное хирургическое вмешательство.
Следует помнить, что разлитой перитонит не лечится медикаментозно, с помощью народных рецептов. Промедление с обращением в специализированное учреждение приведёт к смерти пациента! Особое внимание нужно уделять детям. Если у ребёнка появились жалобы на боль в животе, необходимо вызывать бригаду «скорой помощи».
Чтобы не развился перитонит, необходимо своевременное удаление воспалённого аппендикулярного отростка. Операция должна пройти в первые три дня после обнаружения симптоматики острого аппендицита.
При возникновении малейших признаков заболевания нужно обращаться в специализированное учреждение. Иногда диагноз сложно определяется. В таком случае назначаются аппаратные исследования (ультразвук, рентгенография, лапароскопия). Также применяется авторское диагностирование (43 симптома аппендицита).
Согласно статистическим исследованиям, 65% заболевших аппендицитом – женщины репродуктивного возраста. Диагностика таких пациентов крайне сложна. Симптоматика воспаления аппендикса схожа с признаками большинства исключительно женских заболеваний (гинекологических). Особая группа риска у беременных женщин, диагностика осложнена развитием плода и увеличением матки, промедление приведёт к серьёзным последствиям (преждевременные роды, отслоение плаценты, угроза выкидыша).
Чтобы отсрочить появление аппендицита, необходимо придерживаться некоторых правил:
- Сбалансировано, правильно питаться.
- Исключить вредную и «бесполезную» пищу (фаст-фуд, жареное, острое, жирное).
- Тщательно пережевывать кусочки пищи.
- Не глотать семечки, косточки, толстую кожуру, жвачку.
- Употреблять больше фруктов и ягод (яблоки, груши, малина).
- Потреблять продукты с клетчаткой (огурцы, капуста, морковь, кукуруза, свёкла, томаты, отруби, льняное семя или масло).
- Проходить профилактические осмотры у гастроэнтеролога (1-2 раза в год).
- Исключить алкоголь и сигареты из употребления.
- Очищать кишечный тракт (1-2 раза в месяц использовать клизмы, микро, водные, в зависимости от состояния перистальтики кишечника).
Каждый отдельный признак может указывать на развитие воспалительных процессов. Срочно нужно проконсультироваться с врачом. Даже если диагноз не подтвердится, не стоит спешить покидать медицинское учреждение. Воспаление достигает апогея через 12-24 часа после начала процесса заражения. Со здоровьем нельзя шутить.
источник