12-перстная кишка: строение, функции, возможные болезни и лечение. Язвенная болезнь 12-перстной кишки: симптомы
Человеческий организм подвержен различным заболеваниям. Недуги могут поразить любой внутренний орган. Не является исключением 12-перстная кишка. Наиболее известный недуг этого отдела пищеварительной системы – это язвенная болезнь. У многих людей она ассоциируется с желудком, но на самом деле она связана не только с ним. В патологический процесс довольно часто вовлекается двенадцатиперстная кишка. Что собой представляет этот недуг? Какие еще заболевания могут поразить двенадцатиперстную кишку? Прежде чем искать ответы на эти вопросы, стоит рассмотреть строение названного отдела системы пищеварения.
Человеческая пищеварительная система сложно устроена. Одна из ее составляющих – это 12-перстная кишка. Она считается начальным отделом в тонкой кишке. Двенадцатиперстная кишка берет свое начало от привратника желудка и завершается двенадцатиперстно-тощекишечным изгибом, который переходит в следующий отдел тонкой кишки (в тощую кишку).
В двенадцатиперстной кишке выделяют несколько составных элементов:
- верхнюю часть, длина которой составляет от 5 до 6 см;
- нисходящую часть, составляющую по длине 7–12 см;
- горизонтальную часть, которая по длине равна 6–8 см;
- восходящую часть, равную по длине 4–5 см.
Несколько важных функций выполняет 12-перстная кишка:
- В ней начинается процесс кишечного пищеварения. Поступающая из желудка пища приводится здесь к щелочному pH, не раздражающему другие отделы кишечника.
- Двенадцатиперстная кишка регулирует выработку желчи и панкреатических ферментов в зависимости от химического состава и кислотности попадающей из желудка пищи.
- Начальный отдел тонкой кишки выполняет еще эвакуаторную функцию. Из него пищевая кашица, поступившая из желудка, отправляется в другие отделы кишечника.
Одна из болезней, возникающих в двенадцатиперстной кишке, – это дуоденит. Данным термином обозначаются воспалительно-дистрофические изменения слизистой оболочки. Они возникают из-за воздействия на организм вредных факторов: пищевых токсикоинфекций, токсических веществ, вызывающих отравление при попадании в пищеварительную систему, острых продуктов питания, алкогольных напитков, инородных тел. При дуодените чувствуется боль в эпигастральной области, тошнота, рвота, слабость, повышается температура тела.
Болезни 12-перстной кишки еще включают хроническую дуоденальную непроходимость. Это процесс, который ведет к нарушению пассажа по двенадцатиперстной кишке, т. е. нарушается моторная и эвакуаторная деятельность в этой части пищеварительной системы. Заболевание возникает по множеству различных причин (например, наличие опухолей, врожденные аномалии и др.). Признаки зависят от причин, вызвавших хроническую дуоденальную непроходимость, от стадии недуга и от того, насколько давно поражена 12-перстная кишка. Симптомы больные люди отмечают у себя такие, как дискомфорт и тяжесть в эпигастральной области, изжога, ухудшение аппетита, запоры, журчание и переливание в кишках.
Лечение заболеваний должен назначать врач. Для того чтобы при дуодените 12-перстная кишка восстановила свои функции, могут потребоваться следующие мероприятия:
- голод на 1 или 2 дня;
- промывание желудка;
- назначение специальной диеты (№ 1, 1а, 1б);
- назначение вяжущих, обволакивающих, антацидных, спазмолитических, холинолитических, ганглиоблокирующих средств, витаминов;
- в некоторых случаях требуется оперативное вмешательство и антибиотикотерапия.
При хронической дуоденальной непроходимости лечение 12-перстной кишки требует индивидуального подхода. Если заболевание спровоцировало механическое препятствие, то проводится оперативное вмешательство. В других случаях могут назначаться прокинетики. Эти препараты оказывают стимулирующее воздействие на мышцы желудочно-кишечного тракта, повышают сократительную активность, тонус желудка и двенадцатиперстной кишки, делают более быстрой эвакуацию желудочного содержимого.
Рассматривая недуги двенадцатиперстной кишки, особое внимание стоит уделить язвенной болезни. Этим термином обозначают серьезное заболевание, которое протекает в хронической форме с чередованием периодов ремиссии и обострения. Этиология этого недуга изучена недостаточно хорошо. Раньше считалось, что язвенную болезнь провоцируют такие вещества, как пепсин и соляная кислота, которые вырабатываются в пищеварительной системе. Однако исследования показали, что немаловажную роль играют микроорганизмы Helicobacter pylori.
Статистика свидетельствует, что распространенность язвенной болезни двенадцатиперстной кишки составляет от 6 до 15%. Нельзя сказать, что представитель какого-то пола болеет реже или чаще. Мужчины и женщины одинаково подвержены этому недугу.
Язвы представляют собой повреждения двенадцатиперстной кишки. Их можно сравнить с эрозиями. Однако у этих двух видов повреждений есть значительные отличия. Эрозия поражает только слизистую оболочку, которая выстилает двенадцатиперстную кишку. Язва же проникает в подслизистый и мышечный слои.
Исследования показывают, что язвы в большинстве случаев находятся в верхней части. Они локализуются недалеко от привратника желудка. Диаметр повреждений бывает различным. Чаще всего встречаются язвы, у которых этот параметр не превышает 1 см. В некоторых случаях обнаруживаются большие язвы. Врачи в своей практике встречали повреждения двенадцатиперстной кишки, которые в диаметре достигали 3–6 см.
У одних людей недуг протекает незаметно, а у других подозрительными признаками проявляется язвенная болезнь 12-перстной кишки. Симптомы наблюдаются чаще всего следующие:
- рецидивирующие боли, локализующиеся в верхней части живота;
- расстройства пищеварения;
- ухудшение у больного человека аппетита и уменьшение веса;
- дегтеобразный стул;
- кровотечение, возникающее из-за разъедания желудочным соком стенок кровеносного сосуда;
- болевые ощущения в области спины (они возникают по причине прорастания язвы в поджелудочную железу);
- интенсивные боли в животе (они наблюдаются при прободении язвы, развитии перитонита).
Из перечисленных признаков наиболее часто встречаемым является боль. По своему характеру она бывает разной – острой, жгучей, ноющей, неопределенной, тупой. Боли, как правило, возникают натощак (утром после пробуждения). Также они могут появляться после приема пищи примерно через 1,5–3 часа. Неприятные ощущения купируются антацидными препаратами, едой и даже стаканом молока или теплой воды. Дело в том, что продукты и напитки при попадании в организм частично нейтрализуют воздействие соляной кислоты. Однако через короткий промежуток времени боль вновь возобновляется.
Диагноз «язва 12-перстной кишки» невозможно поставить лишь по одним симптомам и внешнему осмотру больного человека, ведь названные выше признаки свойственны широкому перечню болезней. За перечисленными симптомами может скрываться не только язва двенадцатиперстной кишки, но и желчнокаменная болезнь, рак желудка, панкреатит, доброкачественные опухоли и т. д.
Подходящий и достоверный метод диагностики язвенной болезни – это фиброгастродуоденоскопия. В ходе этого исследования через рот в желудок для осмотра слизистой оболочки пищеварительной системы вводится специальный инструмент с источником света и камерой. Изображение формируется на мониторе. Врачом оценивается желудок и 12-перстная кишка. Заболевания диагностируются по замечаемым патологическим изменениям. При необходимости специалист берет образец слизистой оболочки для исследования на наличие микроорганизмов, провоцирующих возникновение язвенной болезни.
Язвенная болезнь может лечиться медикаментозным или хирургическим путем. При первом способе больным людям врачи назначают препараты, которые нейтрализуют соляную кислоту. Они называются антацидами. Также помогают при болезни лекарства, способствующие подавлению выработки соляной кислоты в человеческом организме. Например, может назначаться «Омепразол».
Если в ходе диагностики выявляются микроорганизмы Helicobacter pylori, то тогда возможно назначение трехкомпонентной терапии. «Омепразол» или «Ранитидин» назначаются в сочетании с антибиотиками («Амоксициллином» и «Кларитромицином»).
Когда слишком поздно ставится диагноз «язва 12-перстной кишки», лечение назначается хирургическое. Оно проводится при определенных показаниях:
- при перфорации язвы или обильном кровотечении;
- частых обострениях заболевания, возникающих несмотря на проводимое медикаментозное лечение;
- сужении выходного отдела желудка, которое возникло из-за рубцовой деформации двенадцатиперстной кишки;
- хроническом воспалении, которое не поддается проводимой медикаментозной терапии.
Сущность хирургического лечения заключается в удалении части желудка. При операции иссекается та часть внутреннего органа, которая отвечает за секрецию в организме гастрина. Это вещество стимулирует выработку соляной кислоты.
В заключение стоит отметить, что при возникновении подозрительных симптомов, характерных для заболеваний двенадцатиперстной кишки, стоит обратиться за помощью в поликлинику к специалистам. Самолечение при недугах неуместно, ведь неправильной лекарственной терапией, ее отсутствием или ненужными народными средствами можно нанести серьезный вред своему организму, ухудшить свое самочувствие.
источник
На долю язвенных поражений приходится около 30% от всех болезней пищеварительной системы. Также, согласно статистике, до 10% взрослого населения планеты не понаслышке знакомы с язвой желудка и двенадцатиперстной кишки. Факторы, приводящие к развитию этой патологии, очень разнообразны. Как устроена и какие функции выполняет двенадцатиперстная кишка? Какие заболевания могут возникать в этом отделе кишечника? Как правильно лечить язвенную болезнь 12-перстной кишки? Ответы на эти и другие вопросы представлены в данной публикации.
Эта часть желудочно-кишечного тракта С-образной формы имеет длину 30 сантиметров. С одной стороны она соединена со сфинктером на выходе из желудка, с другой переходит в тонкую кишку. Посередине двенадцатиперстной кишки, с левой стороны, находится отверстие, через которое в нее поступают ферменты поджелудочной железы. Стенки органа состоят из четырех слоев ткани.
Самый внутренний слой состоит из простого цилиндрического эпителия с микроскопическими ворсинками на поверхности, способствующими увеличению площади и улучшению усвоения питательных веществ. Множественные железы выделяют слизь для смазывания стенки и защищают ее от воздействия кислой среды химуса. Под слизистой оболочкой расположен слой соединительной ткани, которая поддерживает остальные слои. Через подслизистый слой проходит множество кровеносных сосудов, в то время как белковые волокна придают прочность и эластичность двенадцатиперстной кишке. Далее расположена гладкая мышечная ткань, благодаря сокращениям которой химус продвигается в тонкий кишечник. И, наконец, серозная оболочка является внешним слоем этой части кишечника, она образована простым плоским эпителием, что делает наружную поверхность 12-перстной кишки гладкой и ровной. Этот слой способствует предотвращению трения с другими органами. Далее коснемся таких вопросов, как функции, которые выполняет двенадцатиперстная кишка, симптомы, лечение язвенной болезни.
Двенадцатиперстная кишка – это первый и самый короткий сегмент кишечника. Сюда поступает из желудка частично переваренная пища в виде кашицы, которая называется химус, здесь происходит важный этап химической переработки пищи и подготовка к дальнейшему перевариванию в тонком кишечнике. Многие ферменты и вещества, выделяемые из поджелудочной железы, печени и желчного пузыря, например, липаза, трипсин, амилаза, смешиваются с секретами 12-перстной кишки, что облегчает переваривание пищи.
Двенадцатиперстная кишка в значительной степени ответственна за расщепление пищи в тонком кишечнике. В стенках ее находятся железы, которые выделяют слизь. 12-перстная кишка практически полностью находится в забрюшинном пространстве. Эта часть пищеварительной системы регулирует скорость опорожнения кишечника. Ее клетки вырабатывают секрет холецистокинин в ответ на кислые и жирные раздражители, которые попадают из желудка вместе с химусом.
Двенадцатиперстная кишка постоянно сокращается, и каждое ее движение способствует проталкиванию пищи по направлению к тонкому кишечнику.
Наиболее распространенные болезни двенадцатиперстной кишки:
- Дуоденит – острое либо хроническое заболевание этой части пищеварительной системы, которое сопровождается воспалением слизистой оболочки кишки.
- Язвенная болезнь – хронический недуг, при котором в слизистой оболочке образуются язвы, часто является следствием хронического дуоденита.
- Рак 12-перстной кишки. Представляет собой достаточно редкую злокачественную опухоль этого отдела кишечника. Из онкологических заболеваний также можно назвать саркому и карциноид, они локализуются в разных слоях кишечной стенки.
В этой же статье подробно рассматривается такая патология, как язвенная болезнь двенадцатиперстной кишки.
Итак, двенадцатиперстная кишка – это часть пищеварительной системы, которая соединяет между собой желудок и тонкий кишечник. Она также подвержена различным патологиям, возникающим в течение жизни человека. Язвенная болезнь двенадцатиперстной кишки встречается в три раза чаще по сравнению с язвой желудка. При этом основной причиной патологии выступает именно кислота желудочного сока. Но она вызывает воспаление двенадцатиперстной кишки только в том случае, если поверхностные оболочки органа не способны выполнять свою защитную функцию.
Одной из причин, по которой может развиваться язвенная болезнь желудка, двенадцатиперстной кишки – это прием противовоспалительных препаратов. Такие лекарства, как «Аспирин», «Ибупрофен» и «Диклофенак», а также многие другие, которые применяются для лечения артрита, устранения мышечных болей, снижают защитный барьер слизистой оболочки кишечника. Одной из редких причин также является синдром Золлингера-Эллисона, при котором вырабатывается слишком много кислоты в желудке, что и вызывает воспаление двенадцатиперстной кишки, которая просто не в состоянии справиться с таким ее объемом.
Желудок, как правило, производит достаточное количество кислоты для переваривания пищи и ликвидации болезнетворных бактерий. Эта кислота способна разъедать ткани, поэтому слизистая и желудка, и кишечника вырабатывает слой вещества, выполняющего защитную функцию. У здорового человека всегда существует баланс между количеством кислоты и слизи. Язва может развиваться, когда в этом балансе происходят изменения, которые позволяют кислоте повредить слизистую оболочку. При этом могут страдать оба органа – желудок и двенадцатиперстная кишка. В развитие язвы часто вовлечена луковица двенадцатиперстной кишки или ее начальная часть.
Язва также может быть вызвана заражением бактерий, которая называется Хеликобактер пилори. Эти микроорганизмы поражают слизистую оболочку двенадцатиперстной кишки, что, в свою очередь, открывает путь для разъедающего действия кислоты, развития воспаления. Инфекция Helicobacter pylori (обычно ее просто называют H. pylori) является причиной примерно 19 из 20 случаев язвенной болезни двенадцатиперстной кишки. Если бактерия попадает в организм, она остается там на всю жизнь. Вопрос только в том, появятся ли благоприятные признаки для болезнетворной активности микроорганизма.
Итак, если говорить о том, какие болезни желудка и двенадцатиперстной кишки наиболее часто встречаются, то это, как правило, язва. Назовем ее симптомы:
- Боль в верхней части живота, чуть ниже грудины, которая приходит и уходит, носит приступообразный характер. Такой симптом может внезапно возникнуть, когда вы голодны, или, наоборот, после приема пищи. Боль может стать причиной ночного пробуждения, чаще всего она утихает после приема спазмолитических препаратов.
- Вздутие живота, позывы к дефекации и тошнота особенно обостряются после еды.
Многие люди испытывают эти, казалось бы, несерьезные симптомы на протяжении всей жизни. Одни списывают их на пустой желудок, другие на переедание. Большинство ограничивается приемом обезболивающих медикаментов или каких-либо универсальных препаратов, которые помогают при различных проблемах с желудочно-кишечным трактом. Однако это лишь на время заглушает симптомы, в то время как язва прогрессирует все сильнее. Если лечение желудка и двенадцатиперстной кишки не осуществляется, то это чревато неприятными последствиями.
Они возникают не так часто, но при этом носят болезненный характер и могут быть серьезными:
- кровотечение из язвы варьируется от тонкой струйки до угрожающего жизни кровотечения;
- перфорация, или прободение стенки двенадцатиперстной кишки, при таком осложнении пища и кислоты попадают в брюшную полость, что вызывает сильную боль и необходимость осуществления неотложной медицинской помощи.
Поэтому надо знать: если беспокоит двенадцатиперстная кишка, симптомы болезни, пусть еще даже и совсем незначительные, ни в коем случае нельзя игнорировать!
Эндоскопия – это процедура, которая может подтвердить наличие язвенной болезни двенадцатиперстной кишки. Врач или медсестра с помощью тонкого гибкого телескопа, опускаемого в пищевод и дальше в желудок, просматривают состояние органов пищеварительной системы. Эта процедура, как правило, сразу определяет любое воспаление и язву, если таковые имеются. Тест для определения бактерии H. pylori обычно делается, если у вас подозрение на язву двенадцатиперстной кишки. Если микроорганизм обнаруживается, то диагноз «язва» можно считать подтвержденным. Этот микроорганизм может быть обнаружен в пробе фекалий, так как бактерии попадают в прямую кишку в результате движений кишечника. Также может понадобиться проведение анализа крови и дыхательного теста. Биопсия, которая подразумевает взятие небольшого кусочка ткани оболочки кишечника, нередко осуществляется прямо во время эндоскопии.
Препараты, подавляющие кислотность, назначают обычно на четырех- или восьминедельный курс. Лечение значительно снижает количество кислоты в пищеварительном тракте и приносит долгожданное облегчение.
- Наиболее часто используемые лекарства – это ингибиторы протонного насоса. К этой группе относятся лекарственные препараты, которые снижают производство желудочными железами соляной кислоты в результате блокирования в клетках слизистой оболочки желудка протонного насоса, переносящего ионы водорода и калия. Эти медикаменты относятся к антисекреторным средствам. Активно работая на клетках, выстилающих желудок, они способствуют снижению кислотности. Это «Эзомепразол», «Лансопразол», «Омепразол», «Пантопразол» и «Рабепразол». Медикаменты этой группы обязательно показаны, если язвой поражена луковица двенадцатиперстной кишки.
- Иногда используется другой класс препаратов, которые называются Н2-блокаторами. Они также снижают выработку соляной кислоты. К этой группе медикаментов можно отнести следующие средства: «Циметидин», «Фамотидин», «Низатидин» и «Ранитидин».
- Если язва была вызвана бактериями Хеликобактер пилори, то основным направлением лечения при этом является устранение инфекции. Если этого не делать, то, как только вы прекратите прием препаратов, подавляющих выработку кислоты, лечение двенадцатиперстной кишки сойдет на нет, а язва разыграется с новой силой. В таком случае необходимы антибиотики. Нередко назначается комбинированная схема приема антибактериальных средств, например препарат «Метронидазол» в сочетании с лекарством «Амоксициллин». Доктор может прописать и другие антибиотики. Они принимаются вместе с двумя вышеописанными группами препаратов в течение одной-двух недель, это так называемая тройная терапия. Успех лечения наблюдается в 9 случаях из 10. Если микроорганизм Хеликобактер пилори побежден, значит, вероятность рецидива язвы становится минимальной. Однако у небольшого количества людей симптомы в дальнейшем могут возвратиться. В таких случаях назначается повторный курс лечения.
После того как терапевтический курс будет пройден, рекомендуется сдать анализы для подтверждения полного излечения язвы. Контрольное обследование проводится приблизительно через месяц после окончания приема лекарственных средств. Если результаты анализов снова покажут наличие болезнетворных бактерий, то лечащий врач назначает повторный курс лечения, подобрав другие антибиотики.
В случаях, когда язва вызвана длительным приемом противовоспалительных препаратов, необходимо прекратить его. Это позволит ей быстрее заживать. Однако во многих случаях противовоспалительные лекарства просто необходимы, например, для облегчения симптомов артрита или предотвращения образования сгустков крови и тромбоза. В такой ситуации лечащий врач назначает длительный курс приема медикаментов, подавляющих кислотообразование, принимать которые необходимо ежедневно.
В прошлом операция часто рассматривалась как необходимая мера лечения язвы двенадцатиперстной кишки. Но тогда не было полностью изучено влияние микроорганизма Хеликобактер пилори, а препараты для снижения кислотообразования в желудке не были столь доступными, как сегодня. В настоящее время хирургия необходима, если развиваются осложнения язвенной болезни двенадцатиперстной кишки, такие как тяжелые кровотечения и перфорации.
Многие рецепты народной медицины помогают быстрее избавиться от язвы 12-перстной кишки. При этом очень часто используются самые простые и доступные средства и растения.
Рецепт № 1. Приготовьте смесь из двух чайных ложек порошка коры скользкого вяза и растворите его в 300 г охлажденного ромашкового отвара. Такое средство рекомендуется принимать ежедневно по 100 г в течение года. Соединения, входящие в его состав, образуют на слизистой кишечника защитную оболочку, что помогает оградить место поражения и всю внутреннюю поверхность кишечника от агрессивного воздействия кислоты и болезнетворных бактерий.
Рецепт № 2. Сделайте смесь, используя равные части высушенной травы репешка, ромашки аптечной, одуванчика, горечавки и цветков ивы (последний компонент можно найти в аптеке). Сделайте настой, залив столовую ложку смеси литром горячей воды и оставив на 3-4 часа. Ежедневно выпивайте по чашке полученного лекарства.
Рецепт № 3. Обыкновенный чай из ромашки помогает свести к минимуму проявления язвенной болезни. Вы можете приобрести в аптеке фильтр-пакеты растения, они очень удобны в использовании. Ромашка обладает противовоспалительным и антибактериальным действием.
Рецепт № 4. Смесь, состоящая из облепихового масла и прополиса, помогает быстрее затягиваться образовавшимся в кишке язвам. Компоненты соедините и в течение 40-60 минут, помешивая, нагревайте на водяной бане. Можно делать это в микроволновке на средней мощности. Остуженную смесь принимайте по чайной ложке в течение дня, за полчаса до приема пищи.
Рецепт № 5. Хороший эффект дает использование семян льна. Приобрести их можно в аптеке. Заваривайте их как чай, только настаивайте 25 минут. Настой процедите и пейте по 200 г 3 раза в день. Такое средство оказывает на слизистую желудка и кишечника обволакивающее действие.
Рецепт № 6. Трижды в день пейте по две столовые ложки настоя сушеницы топяной, приготовленного из 20 г травы и 200 г кипятка. В полученное лекарство предварительно добавьте мед и принимайте его до еды.
Рецепт № 7. Хороший лечебный эффект оказывает классическая смесь трав – ромашки лекарственной, календулы и тысячелистника. 30 г такого состава залейте 300 г горячей воды и настаивайте в течение ночи. Днем принимайте это целебное для кишечника средство по 100 г за час до приема пищи.
Лечение язвы предусматривает отказ от вредных привычек, включая употребление алкоголя и курение. Этиловый спирт и никотин при попадании в организм только ускоряют развитие и прогрессирование заболевания.
Избегайте стрессов, они оказывают непосредственное воздействие на здоровье, в частности, на иммунитет. А это негативно отражается на состоянии внутренних органов, в том числе и пищеварительной системы, и снижает защитные силы организма.
Уменьшите потребление жирной и жареной пищи, кислых продуктов, а также шоколада и кофе. Поддерживает здоровье такого органа, как двенадцатиперстная кишка, диета с высоким содержанием клетчатки. Поэтому полезными для кишечника являются овсяные отруби, чечевица, льняное семя, морковь, соевое молоко, горох.
Рекомендуется увеличить поступление в организм витамина A. Для этого ешьте больше овощей и фруктов – помидоры, дыня, арбуз, персики, апельсины, киви, ежевика снижают риск развития язвенной болезни.
Если приступ язвенной болезни застал вас врасплох, лягте на правый бок, согните ноги в коленях и прижмите их к груди. Примите обезболивающее средство и вызовите врача или скорую. Помните о том, что правильный режим питания, употребление овощей, злаков, супов, исключение перекусов всухомятку или переедания, здоровый образ жизни помогают предотвратить развитие хронических заболеваний пищеварительной системы.
источник
Двенадцатиперстная кишка (duodenum) является начальным отделом тонкого кишечника, следует сразу после пилоруса (привратника желудка). Затем данный отдел кишечника идет слева направо и несколько кзади, поворачивает вниз, спускается вдоль передней поверхности правой почки, поворачивает влево и, поднимаясь косо вверх, переходит в тощую кишку. Название этого отдела кишечника связано с его длиной, составляющей именно двенадцать поперечников пальцев руки.
Анатомия двенадцатиперстной кишки тесно связана с желчевыделительной системой, а также поджелудочной железой. На внутренней поверхности нисходящего отдела двенадцатиперстной кишки расположен фатеров сосочек (или большой дуоденальный сосочек). Здесь через сфинктер Одди открывается общий желчный проток, проток поджелудочной железы (у некоторых людей проток поджелудочной железы может непосредственно впадать в общий желчный проток). На 8-40 мм выше большого дуоденального сосочка располагается малый дуоденальный сосочек. Через него открывается дополнительный проток поджелудочной железы. Данная структура анатомически вариабельна.
Гистологическое строение слизистой оболочки двенадцатиперстной кишки обеспечивает устойчивость ее эпителия к агрессивному составу желудочного сока, желчи, панкреатических ферментов.
Одной из основных функций двенадцатиперстной кишки является приведение pH поступающей из желудка пищевой кашицы к щелочному, которое не будет раздражать дистальные отделы кишечника и пригодно для осуществления процессов пристеночного пищеварения. Именно в этом отделе кишечника начинаются процессы кишечного пищеварения.
Второй важной функцией двенадцатиперстной кишки является инициация и регулирование ферментативной активности поджелудочной железы и печени, зависящей от химического состава и кислотности поступающей пищевой кашицы.
Третьей функцией двенадцатиперстной кишки является регуляция рефлекторного открытия и закрытия пилоруса, зависящая от кислотности и химического состава содержимого данного отдела кишечника, а также регуляция кислотности желудочного сока благодаря секреции гуморальных факторов, обеспечивающих секреторную активность желудка.
Наиболее частыми болезнями двенадцатиперстной кишки являются воспаление двенадцатиперстной кишки (дуоденит), язва двенадцатиперстной кишки, онкологические заболевания (рак двенадцатиперстной кишки).
Дуоденит – это воспаление двенадцатиперстной кишки, а именно ее слизистой оболочки. Причиной развития дуоденита являются пищевые токсикоинфекции, отравления токсическими веществами, которые раздражающе влияют на слизистую ЖКТ, чрезмерное употребление острой пищи, особенно в сочетании с алкоголем, повреждение слизистой оболочки инородными телами.
Для воспаления двенадцатиперстной кишки характерны такие симптомы, как боль в эпигастрии, слабость, тошнота, рвота, повышение температуры тела. Катаральная и эрозивно-язвенная форма дуоденита обычно в течение нескольких дней заканчивается самоизлечением, при повторном поражении возможна хронизация процесса. К осложнениям дуоденита относятся развитие острого панкреатита, кишечное кровотечение, перфорация стенки двенадцатиперстной кишки.
Лечение дуоденита заключается в адекватной диетотерапии, приеме вяжущих и обволакивающих препаратов, спазмолитиков и холинолитиков.
Язва двенадцатиперстной кишки развивается в результате воздействия хеликобактерной инфекции. Предрасполагают к развитию данной патологии наследственные факторы, нервно-психические особенности человека, пищевой фактор, влияние лекарственных препаратов, вредные привычки. Симптомами данного заболевания являются боль в эпигастрии через несколько часов после приема пищи, ночные эпигастральные боли, изжога, тошнота, рвота. К осложнениям заболевания относятся кровотечение, пенетрация, малигнизация (развитие злокачественного поражения), стеноз привратника, а также перфорация стенки двенадцатиперстной кишки.
Лечение заключается в приеме антихеликобактерных средств (антибиотики, препараты висмута), симптоматической терапии, диетотерапии.
Рак двенадцатиперстной кишки чаще всего локализуется в околососочковой области (нисходящий отдел), реже – в верхней или нижней горизонтальной части. Дуоденальный рак, в отличие от рака желудка, характеризуется низкой склонностью к образованию метастазов. Обычно ограничен поражением регионарных лимфоузлов. Особенностью клинической картины рака двенадцатиперстной кишки является то, что опухоль малых размеров не дает симптомов, так как не затрудняет прохождение кишечного содержимого и не вызывает интоксикации. Следовательно, симптомы возникают при достаточном увеличении опухоли и сдавлении рядом расположенных органов. Появляются симптомы, связанные с затрудненным поступлением желчи в кишечник: боль в правом подреберье, тошнота, снижение аппетита. При сдавлении протока поджелудочной железы развивается панкреатит разной степени тяжести. При опухолях крупных размеров клиника связана с явлениями стеноза: характерна тошнота, вздутие кишечника, переполнение желудка, отрыжка, изжога. Характерны такие общие симптом, как снижение веса, анемия, нарушение аппетита. Успешное лечение зависит от своевременной диагностики рака двенадцатиперстной кишки. Лечение данной патологии оперативное – циркулярная резекция пораженного отдела кишки, при перипапиллярном раке также удаляется большой дуоденальный сосочек, проток поджелудочной железы.
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl + Enter.
источник
Катаральный аппендицит – это воспалительный процесс червеобразного отростка начальной стадии. На данном этапе изменения структуры обратимы, если заметить болезнь в самом начале развития. Диагностирование аппендицита в ранние сроки и применение лечения повышает шанс избежать негативных последствий для организма.
Аппендикс, по-другому червеобразный отросток – орган, находящийся в полости брюшины. Состоит из слоёв: серозный, мышечный, подслизистый, слизистый.
Червеобразный отросток воспаляется за счёт действия бактерий. В нормальном состоянии они не оказывают негативного действия – защищает слизистая. Ослабить защитную функцию может этиопатогенетический фактор. Например:
- Закупоривание просвета отростка. В нём происходит постоянное образование слизи. Когда просвет аппендикса закрывается, жидкость не уходит, а скапливается. Происходит растягивание отростка и поэтому повреждается слизистая оболочка.
- Изменения кровотока. Когда происходит закупоривание артерий, отростку не хватает питания, защитная функция снижается.
- Нерациональная пища. Чтобы стенки кишечника сокращались, необходимы овощи, фрукты. При нехватке происходит застаивание кала, который приобретает каменный вид, закупоривает просвет.
- Аллергия.
- Повышенная склонность к изменению стула. Частый запор не продвигает каловые массы, они попадают в аппендикс.
Механизм развития аппендицита:
- Ткани отростка отекают и увеличивают его в размерах;
- Токсические вещества раздражают область брюшины;
- Нарушается работа кишечника;
- Токсические вещества проникают в кровяное русло, температура увеличивается.
Различают виды заболевания:
- Катаральный. Продолжительность – 6 часов от появления симптомов. Развитие в слизистой оболочке отростка.
- Флегмонозный. Распространяется по толщине стенки отростка. Продолжается до суток от появления симптомов. Просвет аппендикса заполняется гноем. Есть необходимость исследования микропрепарата стенок отростка с помощью микроскопа.
- Гангренозный. Отросток омертвляется. Стадия продолжается трое суток. Если пациент не соблюдает рекомендации врача, есть большая вероятность, что разовьётся вторичный аппендицит.
- Перфоративный. Вид, способный разрушать стенки отростка. Благодаря этому развивается заболевание, называемое перитонитом, угрожающее жизни человека.
Воспаление начинается быстро, симптоматика выражается ярко. Есть случаи, когда причина происхождения неясна, симптомы этого заболевания схожи с другими патологиями. Человеку с жалобами лучше обратиться к врачу.
Болевые ощущения и действия, способствующие их усилению:
- В начальной стадии человек не может определить локализацию болевых ощущений, потому что она распространяется по всему животу.
- По истечению 5-ти часов болевые ощущения больше в нижней части живота. Сначала колющие, затем болезненное чувство возникает постоянно.
- По мере усиления воспалительного процесса интенсивность боли увеличивается. При возникновении гноя становится сильной. Исчезает, когда человек ложится.
- Если боль по времени длится долго, лучше вызывать скорую помощь.
Усиление боли происходит во время кашля, бега, прыжков.
Характерна следующая симптоматика:
- Изменение стула. Проявляется ровно у половины людей. Запор возникает из-за уменьшения кишечных сокращений, каловые массы застаиваются. Возможно появление, наоборот, диареи при воспалении аппендикса из-за увеличения сокращений.
- Мышцы живота напряжены. При пальпации справа будет плотнее, чем слева.
- Уменьшение аппетита.
- Лихорадка. Температура достигает 37,8 градусов, при острой стадии – 38.
Хирург производит пальпацию живота в первую очередь. Начинается с левой части, где нет болевых ощущений. Врач может задавать вопросы о:
- Локализации боли;
- Сроке появления болевых ощущений;
- Происхождении рвоты;
- Повышении температуры;
- Изменении стула;
- Приёмах пищи.
Сразу невозможна постановка диагноза. В теории всё просто, на практике это выглядит не так. Иногда даже после осмотра больного невозможно определить заболевание. Человека оставляют в больнице. При усилении симптомов, когда подозрений на другие заболевания нет, аппендикс удаляют хирургически.
Нужно наблюдение в условиях стационара, в случае ухудшения состояния человеку сделают операцию. Есть случаи, когда аппендицит «маскируется» под другие болезни. Если хирург сделал разрез, а аппендикс здоровый, врач тщательно осматривает всё. Болезни с похожими симптомами:
- Гинекологического плана, связанные с воспалительным процессом в матке и яичниках, внематочная беременность.
- Почечная колика.
- Воспаление желчного пузыря либо поджелудочной железы.
- ЯБЖ и 12-ти перстной кишки.
После постановки диагноза больному следует провести должное лечение.
Успешность операции зависит от количества времени, прошедшего от начала развития симптомов. В идеальном состоянии должна быть проведена не позднее 1 часа после определения хирургом болезни. Основной этап операции – аппендэктомия. Заключается в удалении аппендикса. Бывает нескольких типов:
- Открытое вмешательство. Простой и быстрый метод. Не требуется специального оборудования.
- Лапароскопический метод.
Любой вид проводится с помощью общего наркоза.
Лапароскопия при аппендиците – возможно применение методики с целью диагностирования и лечения болезни. Хирург вводит оборудование, оснащённое камерой. Плюс метода – специалист может осмотреть весь поражённый орган. Операция проводится в случаях, когда:
- Человек долго наблюдается у специалиста, непонятно наличие аппендицита;
- Симптоматика похожа на гинекологические болезни;
- Больной с сахарным диабетом. За человеком нельзя наблюдать, развитие осложнений происходит быстро;
- Человек с лишним весом. В случае применения другого метода шов заживает долго, а это может привести к нагноению;
- Пациент просит провести данную процедуру.
Полное лечение острой формы с помощью лекарственных препаратов без применения операции невозможно. Медикаменты используются в качестве дополнительной меры к хирургическому лечению.
Внимание! Антибиотики отпускаются при наличии рецептурного бланка от врача.
Применение методик лечения народными средствами недопустимо. При аппендиците нужно экстренное хирургическое вмешательство.
Возможные осложнения при несвоевременном лечении:
- Аппендикулярного инфильтрата. В случае невовремя проведённой операции появляются боли, лихорадка до 37 градусов.
- Гноя в брюшной полости. Человека мучает сильная боль, повышенная температура тела. Хирургически лечится путём вскрытия.
- Перитонита. Тяжёлая стадия, когда гной попадает в живот. Без должного лечения возможен летальный исход. Лечится назначением антибактериальных средств и хирургическим вмешательством.
- Пилефлебита. Редкая форма, но опасная. Связана с попаданием гноя в вены, образуются тромбы. Для лечения назначают лекарственные средства с антибактериальным действием.
Проходит легче, симптоматика выражается в меньшей степени. Но специалист сомневается, потому что симптоматика может говорить и о патологиях плода. Исследуется с помощью УЗИ. Для лечения проводится операция. Без неё высокий риск потери ребёнка и летального исхода для будущей мамы. Оперативное вмешательство проводится лапароскопическим методом.
У детей с рождения и до трёх лет заболевание имеет несколько особенностей:
- Дети не могут объяснить, где у них болит.
- Аппендикс расположен не так, как у взрослых.
- У ребёнка пропадает настроение, он становится капризным.
- Происходит нарушение сна, малыш не спит всю ночь.
- Рвота повторяется часто (6 раз в день).
- Лихорадка поднимается до 39 градусов.
Поставить диагноз сложно. Специалист чаще всего сомневается. Ребёнок должен остаться в больнице для наблюдения.
Для предотвращения заболевания следует:
- Уделять внимание правильному питанию. Рацион должен состоять из достаточного количества полезных веществ. Они содержатся во фруктах, овощах, кисломолочных продуктах.
- Мыть руки после посещения туалета, перед приёмом пищи.
- Тщательно мыть продукты перед употреблением.
- Лечить инфекционные заболевания и воспаления вовремя.
Своевременно оказанная помощь – залог благоприятного исхода всех заболеваний. Чем раньше будет сделана операция при наличии аппендицита, тем лучше. К обычной трудовой и физической деятельности возвращаются через месяц после удаления аппендикса.
источник
Острый катаральный аппендицит представляет собой начальную стадию воспаления червеобразного отростка, которым заканчивается слепая кишка. Внутри органа начинают происходить изменения структуры выстилающих тканей, которые на этом этапе являются обратимыми. Ранняя диагностика и своевременно оказанная помощь позволяет избежать серьезных последствий для организма.
Ретроцекальный аппендицит или его катаральная форма представляет собой острое воспаление аппендикса. Этот орган выглядит как отросток на слепой кишке, который находится в правой подвздошной области.
Также воспаление не обходится без стремительного размножения микроорганизмов, среди которых может быть стафилококк, кишечная палочка и другие представители микробов.
Если у пациента диагностирован деструктивный аппендицит, это свидетельствует о гниении стенок кишечника и некрозе выстилающих тканей. Такая форма является последней стадией болезни и требует незамедлительной медицинской помощи. Впрочем, как и любая другая форма воспаления аппендикса.
Причин заболевания немного и все они связаны с образованием закупорки просвета червеобразного отростка. Однако острый аппендицит не развивается у каждого человека. Особую роль в формировании болезни играет состояние иммунитета, а также наличие предполагающих факторов.
- возраст — чаще всего аппендицит диагностируется от 15 до 40 лет;
- пол пациента — женщины страдают от воспаления аппендикса в 2 раза чаще, чем мужчины;
- слабость иммунитета;
- наличие сопутствующих инфекционных заболеваний органов брюшной полости;
- подверженность регулярным стрессам;
- травма брюшины;
- отсутствие полноценного питания;
- нарушение кровообращения.
Чем больше рисков имеется в анамнезе пациента, тем выше вероятность развития аппендицита, панкреатита и других серьезных патологий органов брюшной полости.
Пропустить признаки катарального аппендицита довольно сложно, так как клиническая картина очень выраженная. Исключение составляют лица пожилого возраста и дети — у этих групп населения симптомы воспаленного аппендикса нередко маскируются под пищевое отравление.
Основным признаком заболевания является резкая боль в подвздошной области с правой стороны. Также некоторые пациенты могут жаловаться на дискомфорт в эпигастрии, в пояснице или по всей брюшной полости.
Болезненные ощущения иногда отдают в правую верхнюю или нижнюю конечность. Боль может быть ноющей или острой, усиливается при каком-либо движении организма. Отличительной чертой аппендицита является незначительное улучшение самочувствия в положении пациента на правом боку.
Другие симптомы патологии:
- тошнота, возможна нечастая рвота;
- расстройство стула (чаще всего наблюдается у детей);
- повышение отметки на градуснике до субфебрильных или высоких отметок;
- сухость слизистых оболочек рта;
- усиление боли в положении на левом боку.
Если имеются подозрения на аппендицит и присутствует сразу несколько подобных симптомов, рекомендуется в срочном порядке обращаться за скорой медицинской помощью. Такое состояние требует незамедлительной госпитализации.
Качество проводимой диагностики напрямую зависит от самочувствия пострадавшего и стадии заболевания. В обязательном порядке осуществляется опрос, осмотр в кабинете гастроэнтеролога и ультразвуковое исследование. Если имеются весомые сомнения, специалист назначает рентгенографию, ЭКГ, а женщины отправляются на консультацию к гинекологу.
Этапы диагностики:
- Опрос. Специалисту следует рассказать о характере и интенсивности боли, а также когда впервые появились неприятные ощущения. Кроме того, необходимо упомянуть о других заболеваниях органов желудочно-кишечного тракта, если таковые имеются.
- Осмотр. Представляет собой пальпацию болезненного участка. Характерным отличием для аппендицита является усиление неприятных ощущений в правом боку при надавливании на левую сторону живота. Также при коротком прикладывании ладони к правой подвздошной области происходит усиление боли.
- УЗИ. Исследование с помощью ультразвука позволит быстро выявить воспаление аппендикса. Червеобразный отросток будет иметь увеличенные размеры, иногда наблюдается появление экссудата вокруг органа.
Также предоперационная подготовка включает в себя исследование общего анализа крови и мочи. Они тоже помогают подтвердить воспаление в организме, если таковое имеется.
Многих пациентов интересует вопрос о том, нужна ли операция на начальной стадии болезни. Если диагноз подтвержден, и в организме имеется воспаление аппендикса, хирургическое вмешательство проводится в обязательном порядке. Ретроцекальный аппендицит хорошо поддается оперативному лечению, данная форма редко дает осложнения.
Чаще всего при аппендэктомии используется общий наркоз. Если выполняется лапароскопия, осуществляется местное обезболивание. Каждый вид операции имеет свои недостатки и преимущества, поэтому решение принимается исходя из клинического случая.
Вмешательство представляет собой иссечение аппендикса с его последующим удалением из брюшины. Слепая кишка и все разрезанные ткани ушиваются. После стандартной аппендэктомии остается продольный шов в правой подвздошной области. Если операция была проведена лапароскопическим методом, на животе образуется 3 небольших шва, которые после заживления будут совсем незаметными.
После удаления аппендикса следует правильно питаться. Необходимо придерживаться диеты, которую подразумевает стол №5. Такое питание полностью исключает все газообразующие продукты, а также тяжелую трудноперевариваемую пищу.
Уклон следует сделать на каши, злаки, супы на вторичном бульоне. В первый день после операции можно только воду, на следующие сутки разрешается постепенно включать жидкую пищу, потом пациент полностью переходит на нужную диету.
Как снизить риски осложнений в период реабилитации:
источник
Двенадцатиперстной кишкой начинается кишечник человека – она расположена сразу за желудком и имеет сравнительно небольшой размер, по сравнению с другими отделами этого органа (см. фото выше). Также сокращенно называется ДПК.
Почему ее так назвали: У средневековых ученых – анатомов не было современных средств измерения, и они, померив пальцами длину этого органа, получили показатель в 12 пальцев в поперечнике – 25 – 30 см.
Двенадцатиперстная кишка играет важную роль во всем пищеварительном процессе. Так как она является начальным звеном кишечника, здесь активно протекают процессы всасывания питательных элементов из поступившей пищи и жидкости. Она приводит кислотно – щелочной показатель пищи к такому уровню, который будет оптимально подходить для последующих этапов пищеварения в кишечнике. Именно в этом органе и начинается этап кишечного пищеварения.
Еще одной неотъемлемой фазой работы этой части кишечника является регуляция панкреатических ферментов, выделяющихся поджелудочной железой, а также желчи – в зависимости от кислотности пищевого комка и его химического состава.
Двенадцатиперстная кишка влияет на правильное функционирование секреторной функции желудка, поскольку происходит обратное взаимодействие. Оно заключается в открытии и закрытии привратника желудка и в гуморальной секреции.
12 перстная кишка несет в себе функции дальнейшего продвижения пищевой кашицы, обработанной ферментами в следующий за ней отдел тонкого кишечника. Это происходит благодаря массивному мышечному слою стенки двенадцатиперстной кишки.
Форма у большинства людей разнообразная, да и у одного итого же человека в течении жизни как форма, так и расположение двенадцатиперстной кишки может изменяться. Она может быть и V – образной, и напоминать подкову, петлю и другие формы. В преклонном возрасте, или после потери веса, она опущена по сравнению с тем, где находится двенадцатиперстная кишка у людей молодого и среднего возраста и при лишнем весе. Но чаще всего она берет свое начало на уровне седьмого грудного, либо первого поясничного позвонка, располагаясь слева направо. Затем идет изгиб со спуском до третьего поясничного позвонка, еще один изгиб с подъёмом параллельно верхней части и заканчивается кишка в районе второго поясничного позвонка.
Прикрепляется она соединительными волокнами, находящимися на стенках, к органам брюшной полости. Меньше всего таких креплений у верхней части двенадцатиперстной кишки, поэтому она является подвижной – может перемещаться из стороны в сторону.
Строение стенки двенадцатиперстной кишки:
- серозный наружный слой выполняет механические защитные функции.
- мышечный слой отвечает за перистальтику органа в процессе переваривания пищи.
- подслизистый слой несет в себе нервные и сосудистые узлы.
- внутренний слой это слизистая оболочка, усыпанная большим количеством ворсинок, складок и углублений.
Данный отдел кишечника со всех сторон соприкасается с другими органами брюшной полости:
Такое анатомическое расположение органа оказывает огромное влияние на характеристику и течение заболеваний, возникающих в нем.
- Дуоденит– наиболее распространённый недуг ДПК острого или хронического типа, проявляющийся в виде воспаления слизистой оболочки.
- Язва – развивается вследствие хронического дуоденита. Хроническое поражение двенадцатиперстной кишки, при котором в слизистом слое образуются язвы.
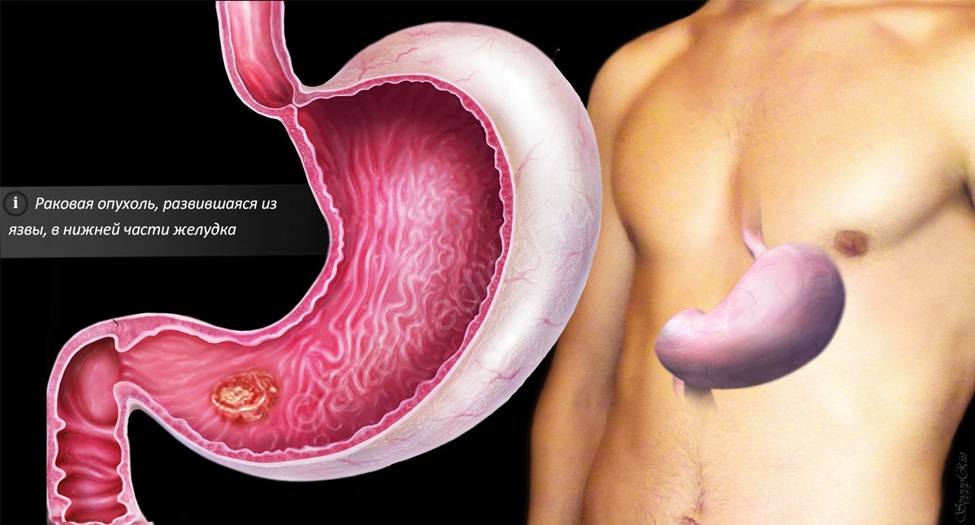
- Раковая опухоль – злокачественное новообразование, локализующееся в разных слоях стенки ДПК.
Более чем у 90 % пациентов развивается дуоденит хронического типа. Развиться он может вследствие многих факторов, среди которых:
- потребление некачественных продуктов;
- злоупотребление алкоголем;
- курение;
- попадание инородных тел и токсичных веществ;
- другие хронические недуги кишечника.
Проявляется это заболевание в виде болей в эпигастрии средней интенсивности, слабости, отрыжки, изжоги, тошноты, переходящей в рвоту. Симптомы довольно часто сопровождаются повышенной температурой.
Разновидностью этого воспалительного явления является бульбит, при котором патологический процесс проходит только в луковице 12-ти перстной кишки. Эта форма дуоденита не возникает просто так – она является следствием других патологий кишечника или желудка. Причиной возникновения бульбита может стать:
Если заболевание находится на острой стадии, то человек ощущает боли и тошноту и страдает от многократной рвоты. Острый бульбит развивается на фоне длительного приема большой группы лекарств, либо отравления. В хронической форме также присутствует болевой синдром ноющего характера, иногда он может сопровождаться тошнотой.
У пациентов встречается и хроническая дуоденальная непроходимость, возникающая на фоне опухолевых процессов, аномалий развития и других нарушений в 12- ти перстной кишке. Она выражается в нарушении моторной и эвакуаторной функции в этом отделе кишечника и характеризуется следующей симптоматикой:
- изжога;
- снижение аппетита;
- чувство тяжести и дискомфорта в эпигастральном отделе;
- запор;
- журчание и бульканье.
На проявление этого недуга оказывают влияние причины, вызвавшие дуоденальную непроходимость, стадия протекания и то, насколько давно возникло заболевание.
Основной причиной этого опасного заболевания является заброс кислоты из желудочного содержимого и губительное ее воздействие на слизистую этого отдела кишечника. Но этот патологический процесс развивается только тогда, когда поверхностные слои кишки не справляются со своими защитными функциями. Локализуется язва в начальном отделе 12-типерстной кишки и в луковице, то есть в той зоне кишки, которая находится на минимальном расстоянии от желудка.
Многие гастроэнтерологи в один голос твердят о негативном влиянии частого приема противовоспалительных препаратов, которые понижают защитный барьер слизистого слоя ДПК. Этими препаратами являются аспирин и лекарственные формы на его основе, ибупрофен, диклофенак и др. Поэтому, если есть такая возможность – следует максимально ограничивать прием лекарств данной группы.
Плохо пролеченный или запущенный дуоденит, злоупотребление алкогольными напитками и употребление вредных для организма продуктов также могут стать причинами развития язвы 12-перстной кишки.
Бактерия Хеликобактер также имеет свойство поражать не только желудок, но и слизистую оболочку 12 – перстной кишки. Она является довольно частой причиной возникновения язвенной патологии, открывая путь кислоте в слизистые слои кишки. В 19 из 20 случаев развития язвы этого органа повинна именно бактерия Хеликобактер.
Поскольку этот недуг весьма распространён в гастроэнтерологической практике, то следует знать, какой именно симптоматической картиной он проявляется. Это болевой синдром приступообразного характера в верхней части живота немного ниже грудины. Болит в эпигастрии во время чувства голода или, наоборот, сразу после приема пищи. После еды обостряются такие симптомы как:
Основными опасными осложнениями этого заболевания 12-ти перстной кишки являются кровотечения или прободения, которые требуют оказания экстренной оперативной помощи. Кровотечения чреваты опасной потерей крови и заполнением ею брюшной полости. Прободение – это когда пища со всеми ферментами и кислотами попадает в брюшную полость путем образовавшегося в кишке язвенного отверстия.
Если медицинская помощь вовремя не оказывается, то такие осложнения могут привести к смерти пациента. Бывают в медицинской практике случаи, когда язвенная болезнь переходит и в раковое состояние.
Язва, как и другие поражения ДПК, диагностируется процедурой эндоскопии. При помощи данной процедуры врач – гастроэнтеролог может визуально оценить состояние всех органов пищеварительной системы. Забор анализа крови может также понадобится, особенно если речь идет о язвенной болезни 12-перстной кишки, вызванной бактерией Хеликобактер. Комплексная диагностика может включать в себя и проведение биопсии пораженного участка кишки – она осуществляется прямо во время эндоскопического исследования (процедура взятия для лабораторного исследования небольшого объёма пораженной ткани).
К сожалению, на данный момент времени, в медицинской практике нет точных данных о причинах возникновения раковых новообразований в организме. Но существуют определенная категория факторов риска, которая может спровоцировать злокачественный процесс в организме – и 12-ти перстная кишка исключением не является. К этому заболеванию могут привести:
- генетическая предрасположенность к онкологическим заболеваниям;
- пагубные привычки: курение, употребление наркотических веществ, алкоголизм;
- сахарный диабет;
- хронический панкреатит;
- камни в почках, мочевом пузыре;
- употребление большого количества пищи животного происхождения.
По исследованиям ученых, компоненты кофе в комплексе с никотином также могут повлиять на развитие рака 12 перстной кишки. Поэтому, врачи не рекомендуют увлекаться кофе: стоит ограничивать себя, сделав максимумом за день 2 – 3 чашки. Постоянное попадание в организм канцерогенов и химических веществ, оказывающих пагубное влияние на весь ЖКТ, также может стать причиной рака двенадцатиперстной кишки. Неблагоприятная экологическая обстановка региона проживания несомненно влияет на развитие многих групп заболеваний, в том числе и онкологических. В группу риска попадают как мужчины, так и женщины старше 50 лет.
Заболевание это считается коварным, потому что его сложно диагностировать на начальных этапах развития. Первые признаки болезни можно легко перепутать с обычными расстройствами ЖКТ. Позже к этим ощущениям при развитии онкологии добавляются боли, особенно, когда человек ощущает чувство голода, тяжесть. Пациент ощущает слабость, у него пропадает аппетит и наблюдается депрессивный синдром. Эта симптоматика связана с процессом интоксикации.
У человека с раком 12-ти перстной кишки гораздо больше шансов на нормальный исход, если опухоль будет обнаружена на первичных стадиях развития. Для постановки точного диагноза проводится ЭГДС и биопсия пораженного участка кишки, к ним подключается и комплекс лабораторных исследований (ОАК, онкомаркер са 125 и др.). После этого должна быть срочно проведена операция по удалению опухоли и ближайших к ней лимфатических узлов.
Из всего вышесказанного можно сделать простой и логичный вывод. 12-ти перстная кишка – это, и как все органы, очень важная часть нашего организма. Она выполняет сложные и важные функции в системе пищеварения, поэтому каждому человеку следует внимательно относиться к своим пищевым пристрастиям – по возможности исключить из своего рациона вредные продукты питания и отказаться от вредных привычек. Ведь предупредить заболевания гораздо легче, чем потом ходить к врачам и лежать в больнице, в надежде побороть их.
источник
Если у человека диагностировали воспаление двенадцатиперстной кишки, симптомы и лечение зависят от причин, которые спровоцировали заболевание. Болезнь с протеканием в двенадцатиперстной кишке воспалительных процессов называют дуоденит.
Воспалительный процесс провоцируют гастрит, холецистит, заболевания поджелудочной железы. Учитывая эти факторы, врач подбирает соответствующую лекарственную терапию.
Прежде чем лечить двенадцатиперстную кишку, важно выяснить причины появления заболевания.
Чаще всего появление болезни связано с выработкой желудочного сока высокой концентрации, который попадает из желудка. Он вызывает сильное раздражение и серьезные очаги воспаления.
Дуоденит может появится из-за плохой проходимости в 12-перстной кишке неперевареной пищи, которая скапливаются в ее верхнем отделе. Это связано с пониженным тонусом органа. Пищевые массы начинают раздражать слизистую, вызывая инфицирование, и очаги воспаления.
Заболевание двенадцатиперстной кишки развивается по следующим причинам:
- из-за пищевого отравления;
- из-за злоупотребления алкоголем;
- при частом употреблении маринадов и острой пищи;
- если произошли механические повреждения слизистой;
- при гепатите;
- холецистите;
- при болезни Крона;
- если нарушено кровообращение;
- при хронической диарее;
- при новообразованиях в ЖКТ.
Дуоденит провоцирует бактериальная инфекция 12-перстной кишки, если причиной гастрита и болезней желудка является Хеликобактер пилори. Бактерии активно размножаются в желудочном соке с повышенной кислотностью, так как такая микрофлора является идеальной средой для размножения.
При несвоевременном лечении в скором времени микроорганизмы спровоцируют предъязвенное состояние, со временем перетекающее в язву двенадцатиперстной кишки.
При развитии заболевания больной и не подозревает, двенадцатиперстная кишка где находится и как болит.
И только со временем наблюдаются следующие признаки:
Если не выявить заболевание двенадцатиперстной кишки, начинается язвенный процесс, наблюдается гиперемия слизистой, происходят патологические изменения в ЖКТ.
Прежде чем разобраться, что делать и какую лекарственную терапию назначить при заболевании двенадцатиперстной кишки, врач направляет больного на прохождение диагностических процедур.
- Назначают УЗИ, чтобы выявить патологии органов, их изменение и наличие образований.
- ЭФГДС — это главная процедура, которая позволяет провести осмотр ЖКТ на наличие воспалительных процессов и патологических изменений в двенадцатиперстной кишке.
- Рентген с использованием контрастного вещества позволяет выявить дефекты пищеварительной системы.
- Пациенту может быть назначена эндоскопия с забором биоматериала на выявление опухоли.
- Забор желудочного сока позволит изучить кислотность и состав.
- Если есть подозрение на инфекцию двенадцатиперстной кишки, проводят анализ на хеликобактер пилори.
- С применением копрограммы исследуют каловые массы.
- Пациент сдает общий анализ крови и анализ на наличие антител.
Дуодениты подразделяются на несколько типов, которые отличаются по наличию возбудителя, течению болезни и месту локализации.
По этиологии дуоденит подразделяется на 2 вида:
- Острый, при котором ярко-выраженная симптоматика болезни двенадцатиперстной кишки. Признаки болезни появляются неожиданно и имеют короткое течение.
- Хронический дуоденит длиться на протяжении многих лет. При данной форме симптомы слабые и проявляются в большинстве случаев из-за других патологий пищеварительной системы.
По расположению дуоденит бывает:
- Диффузным с множественными воспалительными очагами в двенадцатиперстной кишке.
- Локальным с незначительными воспалениями, которые напоминают сосочки на стенках двенадцатиперстной кишке.
По глубине поражения:
- Поверхностный, при котором наблюдается отечность или гиперемия.
- Интерстициальный, который затрагивает глубокие слои тканей.
- Атрофический, когда отсутствует оболочка слизистой или заметно ее сильное истончение.
Обезболивающие препараты — Лекарства позволяют снять приступы боли. Наиболее рекомендуемыми являются:
Антацидные средства — Предназначены для восстановления кислотности:
Обволакивающие таблетки — Их назначают для защиты слизистой двенадцатиперстной кишки и желудка. Эффективными являются:
Антибиотики — При наличии хеликобактерий назначают:
Стимулирующие моторику — Лекарства способствуют усилению перистальтики кишечника:
Холинолитики — Позволяют уменьшить или полностью убрать неприятные ощущения. К ним относятся:
Антациды и энтеросорбенты — Обладают защитными свойствами, предохраняя слизистую двенадцатиперстной кишки от повреждений. Это такие препараты, как:
Противовоспалительные — Оказывают заживляющее действие и обладают противовоспалительным эффектом:
Дофамин-блокаторы — Убирают рвоту и улучшают моторику:
Седативные препараты — Лекарства, обладающие успокоительным действием:
источник