Причины возникновения и течение болезни. Скарлатиной болеют в основном дети. Заражение, как правило, происходит воздушно-капельным путём от больных и носителей этой бациллы, а также через предметы обихода человека. Различают следующие формы скарлатины: легкую, средней тяжести и тяжелую формы. В зависимости от этого различается и степень поражения глотки – от катаральной до некротической.
Клиническая картина. Для скарлатины в типичной форме характерно острое начало заболевания: недомогание и быстрое повышение температуры тела. В глотке отмечается ощущение сухости, боль при глотании, которая постепенно усиливается. В начальном периоде заболевания возможно возникновение расстройства желудочно-кишечного тракта. Наблюдается постепенное усиление интоксикации: учащается дыхание, частота пульса превосходит повышение температуры, у пациента наблюдается состояние тревоги и беспокойства.
При осмотре выявляются такие характерные для скарлатины симптомы, как яркий румянец и бледность носогубного треугольника. Однако при легкой форме эти признаки часто отсутствуют.
В конце продромального периода (когда инфекция уже действует, а иммунная система еще нет), который может длиться от 12 до 36 часов, появляется скарлатинозная энантема (сыпь), которая занимает практически всю полость рта.
Нёбные миндалины резко увеличиваются в объеме, становятся ярко красными. Гиперемия (полнокровие и краснота) распространяется на мягкое нёбо и язычок, который нередко ещё и отекает. Зона гиперемии, которая не наблюдается при обычной ангине, имеет резкие границы.
В этот период течение ангины может иметь катаральную или фолликулярную форму. На языке имеется очень густой белый налет, по краям он гиперемирован.
В разгар болезни появляется характерный для скарлатины симптом – экзантема. Мелкоточечная папулезная (возвышающаяся над поверхностью кожи) сыпь ярко-красного типа появляется на коже туловища, конечностей и шеи. На сгибах конечностей сыпь имеет более яркую окраску – это симптом Пастиа. На ранних стадиях скарлатины можно наблюдать симптом Борсиери — это когда в местах высыпаний в результате надавливания на кожу образуются полосы, имеющие багровую окраску. На лицо скарлатиозная экзантема не распространяется.
По мере развития высыпаний происходит очищение языка. Десквамация (чешуйчатое шелушение эпителия) начинается от кончика языка и заканчивается у его корня на 4 день. Из-за того что сосочки на языке геперимированы и отечны, язык имеет вид малины. На слизистой оболочке язычка продолжает прогрессировать экзантема. Явления ангины приобретают форму некроза: налеты на миндалинах имеют серовато-желтый цвет, сливаются и могут покрывать практически всю её поверхность. Наблюдается увеличение регионарных лимфатических узлов и их болезненность при пальпации.
Из-за выраженной хрупкости (ломкости) сосудов, характерной для этого периода, на коже появляется большое число геморрагий (кровоизлияний). Лихорадка длиться от 6 до 10 дней и соответствует продромальному и высыпному периоду. Период реконвалесценции (выздоровления) начинается с десквамации (чешуйчатого отслаивания и шелушения) эпителия кожи и глотки, в это же время снижается температура тела. Листовидное шелушение происходит на 6-7 день болезни и начинается с шеи, постепенно переходит на тело и конечности.
Лечение. При скарлатине назначаются антибиотики пенициллинового ряда, кроме того используют другие антибиотики широкого спектра действия.
Прогноз. При правильном лечении лор врача и врача инфекциониста прогноз благоприятный.
источник

В сегодняшней статье мы рассмотрим с вами такое инфекционное заболевание, как – скарлатина, а также ее первые признаки, симптомы, пути передачи, причины, диагностику, лечение, лекарства, народные средства, профилактику и фото скарлатины. Итак…
Скарлатина – острое инфекционное заболевание, которое сопровождается интоксикацией организма, сыпью по всему телу, лихорадкой, покраснением языка и горла.
Основной причиной скарлатины является попадание в организм стрептококковой инфекции – стрептококка пиогенного (Streptococcus pyogenes), входящего в серогруппу А, который инфицирует человека преимущественно воздушно-капельным путем. Однако стоит учесть, что стрептококки не могут спровоцировать развитие какого-либо заболевания при хорошем иммунитете, и потому, ослабленная иммунная система или ее отсутствие является вторым условием для развития скарлатины.
Исходя из этого можно сказать, что скарлатина у детей появляется наиболее часто, особенно в возрасте от 2 до 10 лет. Скарлатина у взрослых тоже может возникнуть, но для этого должно быть выполнено ряд дополнительных условий, о которых мы поговорим в пункте «Причины скарлатины».
Как мы уже и сказали – скарлатина передается воздушно-капельным путем, например – при чиханье, кашле, разговоре на близкой дистанции, поцелуях. Также заразиться можно в период простудных заболеваний, когда концентрация инфекции в воздухе помещения, в котором человек пребывает достигает критического уровня. Именно поэтому нужно не забывать, даже в холодную погоду проветривать помещения, в которых человек находиться большое количество времени – спальня, офисное помещение, классы и игровые комнаты в школах и детских садиках.
Другим популярным способом попадания возбудителя скарлатины в организм человека – контактно-бытовой путь. Это может быть одновременное использование с инфицированным человеком общей посуды, столовых приборов, постельных принадлежностей (подушка, одеяло, постельное белье), игрушек, рукопожатие.
Среди более редких методов заражения стрептококковой инфекцией, и соответственно скарлатиной, можно выделить:
- воздушно-пылевой путь — при редких влажных уборках в помещении;
- медицинский путь, когда осмотр или лечение человека производится загрязненными инструментами;
- через порезы, когда инфекция попадает в организм через нарушение целостности кожного покрова;
- половой путь.
Развитие скарлатины начинается с попадания инфекции в носовую полость или ротоглотку. При этом, инфицированный человек ничего не чувствует, т.к. инкубационный период – от попадания инфекции в организм до первых признаков заболевания составляет от 24 часов до 10 дней. В месте оседания бактерии, развивается воспалительный процесс, который обусловлен токсинами, вырабатываемыми стрептококком в процессе своей жизнедеятельности. Если говорить о внешнем виде, то воспаление отображается в виде покрасневшего горла, воспаленных небных миндалин и языка малинового оттенка, с увеличенными сосочками, иногда с характерным белым налетом у корня.
Эритрогенный токсин, или как его еще называют «токсин Дика», производимый инфекцией, проникает в кровеносную и лимфатическую системы, разрушает эритроциты (красные кровяные тельца), вызывая признаки интоксикации (отравления) организма. В борьбу с инфекцией включается подъем температуры тела, которая направлена на «выжигание» бактерий. При этом, токсин в кровеносных сосудах, преимущественно мелких, провоцирует их генерализованное расширение, из-за чего на слизистых оболочках и кожных покровах появляется характерная сыпь.
Далее, по мере выработки организмом антител, которые связывают отравляющие вещества и выводят их из организма больного, сыпь начинает проходить, однако в это же время еще происходит отечность кожи, появление из прыщиков жидкого экссудата, которые затем пропитывает пораженную кожу, на месте которой появляется ороговение. Со временем, по мере прохождения сыпи и заживления кожи, эти места начинают шелушиться. Особенно большое количество отделения ороговевшей кожи происходит на ладонях и подошвах ног.
Если не предпринять необходимых мер, инфекционные агенты и их токсины распространяются по всем органам и системам, вызывая ряд осложнений, в некоторых случаях весьма опасных – эндокардит, ревматизм, гломерулонефрит, тонзиллит, некрозы, гнойные отиты, поражение твёрдой мозговой оболочки и другие.
Конечно, вышеописанный процесс развития скарлатины весьма поверхностный, но отобразить суть заболевания он способен.
Инкубационный период скарлатины (от момента попадания стрептококка в организм до первых признаков заболевания) составляет от 24 часов до 10 дней. Человек после инфицирования становится носителем инфекции, и способен ее передать в последующие 3 недели, с момента заражения.
В первые дни развития болезни, носитель инфекции является наиболее заразным.
Заболевание скарлатина наиболее часто наблюдается у детей дошкольного возраста. Это связано прежде всего с еще не до конца развитой иммунной системой, которая выполняет защитную функцию организма от различной инфекции. Врачи обращают внимание на то, что дети возраста до 2х лет, при частом нахождении в группе из других детей, болеют до 15 раз чаще, нежели те, которые больше времени проводят дома. В период с 3 до 6 лет, этот показатель составляет до 4 раз.
Скарлатина имеет и свою определенную сезонность – осень, зима и весна. Это неразрывно связано с двумя факторами – недостаточное количество витаминов и период острых респираторных заболеваний (ангина, грипп, ОРВИ и др.), что дополнительно ослабляет иммунитет.
МКБ-10: A38;
МКБ-9: 034.

- Резкое повышение температуры тела до 39 °С;
- Общее недомогание, слабость;
- Головная боль;
- Небольшое количество сыпи в верхней части тела;
- Повышенная и/или высокая температура тела 37,5-39 °С;
- Общее недомогание, слабость;
- Тахикардия;
- Головные боли;
- Повышенная возбудимость или наоборот, апатия ко всему и сонливость;
- Тошнота, иногда с болями в животе и рвотой;
- Боль в горле;
- «Пылающий зев» — гиперемия (покраснение) слизистых ротоглотки (язычка, миндалин, неба, дужек и задней стенки глотки), причем интенсивность цвета более выражена, чем при ангине;
- На языке присутствует беловато-сероватый налет, который через несколько дней очищается, после чего можно наблюдать язык ярко-красного с малиновым оттенком цвета, с увеличенными на нем сосочками;
- Возможно формирование фолликулярно-лакунарной ангины, которая выражается в увеличенных гиперемированных миндалинах со слизисто-гнойным налетом, хотя характер поражения миндалин может быть различным;
- Увеличение передних шейных лимфатических узлов (лимфаденопатия), которые при пальпации твердые и болезненные;
- Немного повышенное артериальное давление;
- Сыпь по всему телу, которая развивается, начиная с верхней части тела, и постепенно опускается вниз, покрывая человека полностью;
- Увеличенное количество сыпи в местах кожных складок и естественных сгибов частей тела – подмышечные впадины, паховая область, локти;
- В некоторых местах наблюдаются мелкие точечные кровоизлияния, везикулы и макуло-папулёзные элементы;
- Верхний носогубный треугольник бледный, без сыпи (симптом Филатова);
- После исчезновения сыпи, обычно через 7 дней, кожа становится очень сухой, а на ладонях и подошвах ног отслаиваться крупными пластами.
Важно! В некоторых случаях, течение скарлатины может проходить без наличия сыпи!
Скарлатина у взрослых чаще проходит менее выражено – немного быстро проходящей сыпи, повышенная температура тела, покраснение горла, легкая тошнота и недомогание. Однако, в некоторых случаях, при обильном инфицировании на фоне очень ослабленного иммунитета (после перенесенного иного инфекционного заболевания с осложнениями), это заболевание может протекать крайне тяжело.
Наиболее распространенными и опасными осложнениями скарлатины могут быть:
Для того, чтобы заболеть скарлатиной, должно быть выполнено два условия – попадание инфекции в организм и ослабленная иммунная система, которая не смогла вовремя устранить инфекцию.
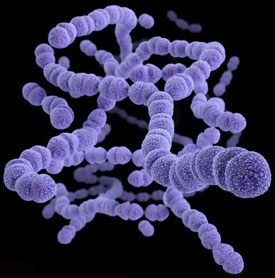
Механизм заражения – попадание бактерии в организм воздушно-капельным, контактно-бытовым, через травмирование кожного покрова или слизистой оболочки, медицинский и половой пути. Подробнее о процессах заражения мы рассмотрели в начале статьи, в пункте «Как передается скарлатина».
Стрептококковая инфекция практически всегда в умеренных количествах окружает жизнедеятельностью людей и животных, однако, когда ее количество повышается, а организм в это время не в лучшей форме, именно тогда и начинается развитие стрептококковых заболеваний – тонзиллит, фарингит, ларингит, трахеит, бронхит, пневмонии, менингит, эндокардит, скарлатина и другие.
Наибольший пик концентрации вирусной и бактериальной инфекций – осень, зима и весна.
Теперь давайте рассмотрим, какие факторы способствуют ослаблению иммунной системы (защиты) человека:
- у детей иммунная система полностью сформировывается к 5-7 году их жизни, поэтому, зачастую дети чаще всего и болеют на различные инфекционные заболевания, в том числе и скарлатину;
- переохлаждение организма;
- недостаточное количество в организме витаминов и микроэлементов (гиповитаминозы);
- отсутствие здорового отдыха, сна;
- наличие хронических заболеваний, особенно инфекционного характера – ангины, пневмонии, ОРВИ, гриппа, ОРЗ, сахарный диабет, туберкулез, злокачественные опухоли и т.д.;
- подверженность постоянным стрессам, эмоциональным переживаниям;
- малоподвижный образ жизни;
- злоупотребление некоторыми лекарственными препаратами;
- вредные привычки – алкоголь, курение.
Здесь еще стоит отметить, что после перенесенной скарлатины, иммунитет вырабатывает к ней стойкость, благодаря чему, заболеть этой болезнью второй раз сложнее. Однако, бактериальная инфекция имеет свойство мутировать, поэтому, повторное заболевание данной болезнью возможно. Это все сказано к тому, что не стоит пренебрегать правилами профилактики скарлатины.
Согласно классификации по А.А. Колтыпину, скарлатину можно разделить следующим образом:
- Типичная форма – классическое течение болезни со всеми свойственными ей симптомами;
- Атипичная форма – течение заболевание может проходить без характерных для скарлатины симптомов;
Типичная форма также классифицируется по тяжести и течению заболевания…
- Легкая форма, переходная к форме средней тяжести;
- Среднетяжелая форма, переходная к тяжелой форме;
- Тяжелая форма скарлатины:
— Токсическая;
— Септическая;
— Токсико-септическая.
- без аллергических волн и осложнений болезни;
- с аллергическими волнами заболевания;
- с осложнениями:
— аллергического характера — нефрит, синовит, реактивный лимфаденит;
— гнойными осложнениями и септикопиемией; - абортивное течение.
Стертые формы — развитие и течение заболевания свойственно больше взрослым лицам, и проходит в легкой форме, достаточно быстро, без особых клинических проявлений – легкая, быстро проходящая сыпь, покраснение горла, легким недомоганием и тошнотой, слегка повышенной температурой тела. Однако бывает достаточно сложное течение – при токсико-септической форме.
Формы с аггравированными симптомами:
Экстрабуккальная скарлатина — течение заболевания происходит без общих клинических проявлений (симптомов). Обычно это небольшая слабость и сыпь, преимущественно в месте пореза или ожога, т.е. где была нарушена целостность кожного покрова, и куда проникла инфекция.
Токсико-септическая форма — развивается редко и, как правило, у взрослых лиц. Характерны бурное начало с гипертермией, быстрое развитие сосудистой недостаточности (глухие тоны сердца, падение артериального давления, нитевидный пульс, холодные конечности), нередко возникают геморрагии на коже. В последующие дни присоединяются осложнения инфекционно-аллергического генеза (поражения сердца, суставов, почек) или септического характера (лимфадениты, некротическая ангина, отиты и др.).
Диагностика скарлатины обычно включает в себя следующие методы обследования:
Материалом для исследования являются – мазки из носовой и ротовой полости, кровь, соскоб с кожи пациента.

Лечение скарлатины включает в себя следующие пункты:
1. Постельный режим.
2. Медикаментозная терапия:
2.1. Антибактериальная терапия;
2.2. Поддерживающая терапия.
3. Диета.
Постельный режим при скарлатине, как и при многих других заболеваниях, особенно инфекционного характера необходим для аккумулирования сил организма на борьбу с инфекцией. Кроме того, таким образом больной, и причем носитель стрептококковой инфекции, изолируется от общества, что является превентивной мерой по безопасности последних.
Соблюдение постельного режима должно происходить в течение 8-10 дней.
Помещение, где лежит больной, нужно хорошо проветривать и следить, чтобы он находился в покое.
Важно! Перед применением лекарственных препаратов, обязательно проконсультируйтесь с лечащим врачом!
Как мы уже неоднократно отмечали, возбудитель скарлатины – бактерия стрептококк. В связи с этим, лечение этой болезни включает в себя обязательное применение антибактериальных препаратов (антибиотиков).
Антибиотики способствуют купированию инфекции от дальнейшего распространения, а также воздействую на бактерию, уничтожают их.
Среди антибиотиков при скарлатине можно выделить: пенициллины («Амоксициллин», «Ретарпен», «Феноксиметилпенициллин»), макролиды («Азитромицин», «Эритромицин»), цефалоспорины I поколения («Цефазолин»).
При наличии противопоказаний к вышеперечисленным препаратам, назначаются полусинтетические пенициллины или линкозамиды.
Курс антибактериальной терапии – 10 дней.
Важно! Очень важно пропить антибиотики весь курс лечения, даже если симптомы скарлатины исчезли. Это связано с тем, что малое количество бактерий может еще остаться, и со временем выработать иммунитет к антибактериальному препарату, из-за чего, при повторном заболевании этой болезнью, ранее применяемый антибиотик может оказать необходимого результата.
Для того, чтобы течение заболевание было благоприятным, а выздоровление максимально быстрым, вместе с антибактериальной терапией, рекомендуется поддерживающая терапия.
Укрепление иммунной системы. Если заболевание получило в организме свое типичное развитие, значит с иммунитетом что-то не в порядке и его нужно укрепить. Для укрепления иммунной системы и стимулирования ее деятельности назначают иммуностимуляторы — «Иммунал», «Имудон», «Лизобакт».
Природным иммуностимулятором является витамин С (аскорбиновая кислота), который присутствует в большом количестве в шиповнике, клюкве, калине, облепихе, лимоне и других цитрусовых.
Помимо витамина С, рекомендуется дополнительный прием и других витаминов, особенно группы В, каждый из которых способствует нормализации деятельности всех органов и систем в целом. Для этого можно применить витаминные комплексы – «Ундевит», «Квадевит», «Компливит» и другие.
Восстановление нормальной микрофлоры кишечника. Антибиотики, вместе с патологической микрофлорой, попадая в организм человека, часто уничтожают частично и полезную микрофлору, которая находясь в органах пищеварения способствует нормальному пищеварению. Чтобы ее восстановить, в последнее время применяют – пробиотики.
Среди пробиотиков можно выделить: «Аципол», «Бифиформ», «Линекс».
Детоксикация организма. Находясь в организме, бактериальная инфекция вырабатывает токсин, которые отравляя организм и вызывает ряд клинических проявлений скарлатины. Чтобы вывести токсин (отравляющие вещества) из организма, применяют детоксикационную терапию, которая подразумевает под собой:
- обильное питье, не менее 2 л жидкости в сутки, желательно, чтобы часть питья была с витамином С – отвар из шиповника, клюквенный морс, чай с малиной и калиной и другие;
- полоскание носо- и ротоглотки слабо-соляным или фурациллиновым (1:5000) раствором, а также настоями ромашки аптечной или календулы;
- применение детоксикационных препаратов внутрь, которые связывают токсины внутри организма и способствуют их быстрейшему выведению — «Атоксил», «Альбумин», «Энтеросгель».
При аллергических реакциях. При приеме антибактериальных препаратов могут возникнуть аллергические реакции, кроме того, скарлатиновая сыпь тоже может вызывать зуд кожи. Чтобы купировать эти процессы, применяют антигистаминные препараты.
Среди антигистаминных препаратов можно выделить: «Кларитин», «Супрастин», «Цетрин».
При высокой температуре тела. Очень важно температуру тела не понижать, если она не поднимается выше 38,5 °С, т.к. повышенная температура тела является ответной реакцией организма на болезнетворную микрофлору, благодаря чему, он буквально «выжигает» инфекцию. Если же температура выше 38,5 °С или присутствует у больного дольше 4х дней, тогда необходимо обратиться к врачу.
Среди понижающих температуру тела препаратов можно выделить: «Парацетамол», «Ибупрофен», «Диклофенак», «Нимесил».
У вышеперечисленных препаратов есть ограничение по возрасту.
Детям температуру лучше понижать с помощью влажных прохладных компрессов — на лоб, шею, запястья, область подмышек, икроножные мышцы, «уксусные носочки».
При тошноте и рвоте можно применить: «Мотилиум», «Пипольфен», «Церукал».
Очень важно при лечении скарлатине соблюдать диетические рацион.
Следует ограничить от употребления жирной, острой, жаренной и копченной пищи, которые нагружают и без того ослабленный инфекцией организм. Исключите также из рациона газировки, шоколад, кофе и другие продукты, раздражающие воспаленные слизистые ротовой полости.
Отдавайте в пище предпочтение легким жидким бульонам, супам, жидким кашам, а также растительной пище – свежим овощам и фруктам, которые помогут обеспечить организм необходимым запасом витаминов и микроэлементов.
В целом, при скарлатине можно применять лечебное питание, разработанное М.И. Певзнером – диета №2 (стол №2).

Лимонная кислота. При начальной стадии скарлатины сделайте 30% раствор лимонной кислоты, которым нужно полоскать ротовую полость и горло, в течение дня, каждые 1-2 часа.
Валериана. Для купирования развития скарлатины, добавляйте в пищу 1-2 г измельченных корней валерианы, 3-4 раза в день.
Кедр. Измельчите кедровых веточек с хвоей, после чего 10 ст. ложек средства засыпьте в термос и залейте его 1 литром кипятка. Отставьте средство для настаивания, часов на 10, после чего процедите его, и пейте вместо воды, в течение дня. Курс лечения – 3-6 месяцев, но между каждым месяцем нужно делать 2х недельный перерыв.
Петрушка. 1 ст. ложку измельченных корней петрушки залейте 250 мл кипятка, накройте стакан и отставьте на 30 мнут для настаивания, после чего процедите средство, и принимайте по 1 ст. ложке 3-4 раза в день.
Ромашка, шалфей, календула. Данные средства обладают антисептическим эффектом, поэтому полощите настоями из этих даров природы ротоглотку каждые 3 часа, в течение дня. Чтобы приготовить настой из этих растений, нужно 1 ст. ложку измельченного высушенного сырья залить стаканом кипятка, дать настояться около 30 минут, процедить и можно начинать применять.

- при вспышках инфекции в детском садике или школе, оставьте ребенка на своем попечении;
- в осенне-зимне-весенний период дополнительно пополняйте свой организм витаминами и микроэлементами – свежие овощи и фрукты, а также витаминные комплексы;
- соблюдайте правила личной гигиены;
- приучите ребенка не трогать своего лица, носа или ротовой полости немытыми руками, например, во время прогулки на улице;
- избегайте в период вспышки ОРЗ-заболеваний мест большого скопления людей – общественный транспорт, места общественного гулянья/отдыха в закрытых помещениях;
- не допускайте переохлаждения организма;
- не используйте на работе или других местах общую посуду для питья или еду – бутылку, кружку, тарелку, столовые принадлежности;
- если дома есть заболевший скарлатиной, выделите ему для личного пользования кухонные и столовые приборы, постельные и банные принадлежности;
- при общении с кем-либо, старайтесь держаться определенной дистанции, чтобы при разговоре слюна собеседника не могла достигнуть Вашего лица;
- после выздоровления от скарлатины, детям дошкольного возраста и первых двух классов школ можно помещать учебные заведения только спустя 12 дней;
- чаще проветривайте помещение, в котором Вы часто находитесь, а также делайте в нем влажную уборку, не менее 3х раз в неделю;
- если в доме установлен кондиционер, воздухоочиститель, есть пылесос, не забывайте их периодически чистить, т.к. их фильтры со временем становятся местом жительства и размножения различной инфекции;
- старайтесь больше двигаться, чтобы кровь в Вашем организме всегда отменно циркулировала;
- избегайте стрессов, если нужно, смените работу;
- не оставляйте на самотек заболевания, чтобы они не переходили в хроническую форму.
источник
Если малыш жалуется на боль в горле, отнеситесь к его словам внимательно, ведь это может быть ангина или скарлатина — заболевания, симптомы которых в чем-то сходны, но имеют и яркие отличия. Поставить диагноз и назначить лечение должен врач, но и родителям не помешает представлять себе картину заболевания, а главное — правила ухода за ребенком при ангине и скарлатине.
Обычно ангина возникает, когда у ребенка снижается иммунитет. Пользуясь ситуацией, микробы, живущие в носоглотке, активизируются, и слизистые оболочки носа и глотки не в состоянии сдержать их напор.
Защитные силы организма могут ослабнуть по нескольким причинам. Осенью или зимой иммунитет проверяет на выносливость низкая температура воздуха за окном. Ангину способна вызвать стрептококковая инфекция, сезонный вирус (например, грипп), содержащиеся в воздухе химические вещества, пыль, дым, цветочная пыльца, плесень. Заразиться можно от другого человека воздушно-капельным путем. Однако неприятности могут начаться и в результате довольно безобидных действий: например, если малыш долго вдыхает сухой воздух через рот, сильно кричит или много поет.
В самом начале ребенок будет жаловаться на боль в горле, которая усиливается при глотании. Помимо этого может возникнуть слабость и подняться температура.
У детей до 4 лет ангина протекает иначе: малыши жалуются не на боль в горле, а на тошноту, неприятные ощущения в животе и жар. Другой характерный симптом — увеличенные и покрасневшие миндалины, которые в зависимости от вида ангины (катаральная, фолликулярная или лакунарная) частично или полностью покрыты гнойным налетом. Параллельно лимфатические узлы на шее и под ухом у основания челюсти становятся больше, прикосновение к ним обычно вызывает боль. Заметив эти симптомы, вызовите врача.
Обычно ангину лечат дома. Врачи назначают эффективные бактерицидные препараты (а иногда и антибиотики), которые избавляют от основных симптомов болезни за два-три дня. Хотя слабость и усталость ребенок будет чувствовать и в последующие 7-10 дней, вы можете помочь ему быстрее пойти на поправку.
Держите малыша в постели, кормите его легкой и жидкой пищей (супами, паровыми котлетами), не давайте ничего острого и горячего. Особое внимание уделите напиткам: чаще предлагайте малышу чай с лимоном, соки, кисели.
Если кроху тошнит, давайте тот же объем жидкости, но малыми дозами (по чайной или десертной ложке).
Если у малыша жар, не кутайте его, а если температура приблизится к 39°С, дайте жаропонижающее средство на основе парацетамола.
Для полоскания горла, которое нужно повторять 5−6 раз в день, приготовьте настой из лекарственных трав или воспользуйтесь 2-процентным раствором соды, поваренной или морской соли. При этом помните, что правильно полоскать горло умеют дети после трех лет, хотя и они во время процедуры иногда глотают часть приготовленной жидкости.
Накладывайте на шею малыша согревающие компрессы (например, с водкой). Сначала смочите в растворе хлопчатобумажную или льняную ткань, затем, отжав, обмотайте ею шею ребенка. Сверху положите пергамент или полиэтиленовую пленку, потом слой ваты, на него — мягкий шерстяной шарф. Закрепите бинтом или косынкой и грейте горло 1,5-2 часа.
Эта детская инфекция когда-то считалась очень опасной, а в наше время антибиотики помогают врачам справиться с ней за считаные дни. Главное — поскорее распознать болезнь.
Скарлатину вызывают стрептококки группы А — родственники тех, что приводят к ангине, отиту и синуситу. Эти бактерии легко передаются по воздуху, когда заболевший человек кашляет или чихает. Чаще всего скарлатиной болеют дети после 1 года; у взрослых она почти не встречается, а грудничков защищает от нее мамин иммунитет.
Попав в организм ребенка, инфекция заявляет о себе довольно быстро: с момента заражения может пройти всего несколько часов; но иногда скрытый (врачи скажут — инкубационный) период болезни затягивается до 12 дней.
Чаще всего неприятности начинаются с горла: у малыша оно сильно воспаляется и краснеет, повышается температура, иногда начинается рвота. Кроха становится вялым, отказывается от еды.
О том, что причина плохого самочувствия — именно скарлатина, а не обычная простуда, расскажет язык малыша. В начале болезни он густо обложен серо-желтым налетом, но со второго-третьего дня очищается по краям и на кончике, становится малиновым, с яркими сосочками.
Уже через несколько часов, но чаще через 1-2 дня на коже малыша появляется сыпь, быстро распространяющаяся по всему телу. Мелкие розовые пупырышки вскоре становятся темно-красными; из-за этого цвета скарлатина и получила свое название (scarlatto в переводе с итальянского — «багровый»). Сыпь придает лицу больного малыша характерный вид: яркие щеки и губы на фоне бледного треугольника вокруг рта.
Высыпания при скарлатине часто выбирают бока, низ живота, складки кожи, подмышечные впадины и пах. Сыпь держится 3-7 дней; затем кожа на ее месте начинает сползать, особенно сильно на ладонях (еще один типичный признак скарлатины).
Обычно больных скарлатиной малышей врачи не госпитализируют. Лечить стрептококковую инфекцию будут антибиотиками, скорее всего пенициллином — развитие болезни важно остановить как можно раньше, не допустив осложнений на сердце и почки. Лекарствам удается справиться с инфекцией быстро, тем не менее 2-3 недели ребенку придется провести дома, а первые 5-6 дней — и вовсе в постели.
В течение 7-10 дней с начала болезни малыш остается опасным для окружающих. На это время его обязательно нужно оградить от общения с другими детьми, а взрослым членам семьи следует соблюдать меры предосторожности, чтобы не заразиться. Их может поразить не сама скарлатина (она встречается у взрослых очень редко), а другие формы стрептококковой инфекции, вызывающие, например, ангину.
источник
Скарлатина — инфекционное заболевание, возбудителем которого является стрептококк. Чаще всего оно бывает у детей в возрасте от 2-х до 10 лет, но может поражать и людей старшего возраста. До года дети болеют редко, так как мало контактируют с окружающими и их защищает иммунитет матери. Именно поэтому так важно кормить ребенка грудью, он будет меньше болеть.
Чаще всего болезнь имеет симптомы, которые явно указывают на проявления скарлатины, но иногда при отклонении от нормы они могут видоизменяться:
- Быстрое развитие недомогания с высокой температурой. В первый день можно подумать, то это грипп или ангина;
- Рвота, слабость, головная боль, как при всех вирусных заболеваниях, хотя это бактериальная инфекция;
- Красное горло, гиперемия миндалин, налет на них и на языке;
- Постепенно язык становится малиновым;
- На 2-3-й день появляется сыпь;
- Воспаление лимфоузлов.
Необходимо понимать, что если сыпи нет и температуры тоже, то болезнь похожа на орви, орз, ангину, но никак на скарлатину. По сути, температура при скарлатине должна быть, но в некоторых случаях она может быть небольшой. Именно по температуре можно понять, когда наступил переломный момент в болезни, а если ее практически нет, то остается ориентироваться на другие симптомы и самочувствие ребенка.
Жар говорит о том, что организм борется, и он вырабатывает антитела к микроорганизмам, а вот если отмечается субфебрилитет, то значит, иммунитет у малыша понижен. Обычно инкубационный период заболевания длится от 1 до 10 дней, и повышение температуры говорит о том, что начался острый период, и нужно быть внимательнее.
Болезнь можно определить по диагностике:
- Анамнез;
- Мазок из зева на стрептококк;
- Лейкоцитоз, повышенное СОЭ.
Обязательным является карантин, если он имеется в садике или школе, запрет на контакт с больными детьми на улице или в гостях. Если такой контакт был, об этом нужно сообщать врачу, т.к. это поможет поставить правильный диагноз.
Чем раньше будут применены антибиотики, тем лучше. Поэтому не зависимо от того, какая форма заболевания поставлена, в первую очередь выписывают пенициллины, если на них организм не реагирует, то эритромицин, тетрациклин.
Скарлатина делится на следующие формы:
Легкая характеризуется:
- невысокой температурой,
- легким покраснением горла,
- отсутствием гноя на миндалинах,
- ярко-выраженной сыпью.
Основной симптом боль в горле и интоксикация. Малиновый язык — яркий симптом болезни. Через 10 дней больной может чувствовать себя неплохо, однако соблюдать карантин все равно придется, ребенок заразен. Однако даже после скарлатины легкой формы могут быть осложнения. Ребенок слаб, и любая инфекция может присоединиться.
Средняя форма. Для нее характерна высокая температура, больше 39, сильная интоксикация, рвота, бред, мышечная боль. Гнойный налет на миндалинах. Увеличиваются лимфоузлы, сыпь быстро проявляется на фоне ангины. Учащенный пульс. Осложнения — отиты, лимфадениты.
Тяжелая форма в свою очередь подразделяется на токсическую, септическую и смешанную. Она бывает редко, но наступает молниеносно. Чаще всего высокая температура больше 40 градусов, рвота и диарея не прекращаются 2-3 дня. Покраснение глаз, помутнение сознания. Частый пульс, очень низкое давление, руки и ноги становятся ледяными. Небольшие катаральные проявления в горле. Токсическая форма отличается ярким цветом сыпи на фоне синюшного оттенка эпидермиса. При неоказании помощи пациент может погибнуть.
Септическая форма характерна некротической ангиной, средней температурой 39 градусов и увеличенными лимфатическими узлами. Через пару дней после начала проявлений температура резко повышается, может возникнуть отек гортани из-за сильного некротического процесса в носоглотке. Осложнения: периаденит, аденофлегмона, заболевания сердца, почек, плевриты гнойные и другие заболевания.
Смешанная форма начинается с токсического воздействия и переходит в септический вариант. По температуре часто удается узнать о тяжести заболевания, поэтому, когда ее нет, либо она невысокая, можно пропустить сложную форму и получить осложнения впоследствии.
Особенно опасны осложнения для детей, иммунитет которых изначально ослаблен. Так как инфекция дремлет внутри и может нанести повторный удар.
- Отит. Он может появиться как сразу после болезни, так и после нее. Если не лечить, то он может перейти в гнойный и потом привести к снижению слуха.
- Синусит. Чаще всего одностороннего характера. Возникает после болезни.
- Поражение сердечной мышцы токсинами стрептококка. Одышка, боли в сердце, усталость, снижение давления. На эти симптомы стоит обратить внимание, ведь пролеченные вовремя они пройдут без последствий.
- Поражение почек и сосудов по принципу геморрагического. Хрупкость сосудов может привести к внутреннему кровотечению, что очень опасно. Одним из самых опасных считается мозговое кровоизлияние.
- Абсцесс горла, пневмония.
- Стоматит проявляется при наличии сыпи и приводит к проблемам с питанием. Язвочки плохо заживают, и ребенку трудно жевать и глотать пищу.
Может развиваться гнойный артрит, диффузный миокардит и другие заболевания, которые часто абсолютно не связывают со скарлатиной, перенесенной в детстве.
Из поздних осложнений, которые может вызвать скарлатина без температуры можно отметить:
- Суставной ревматизм. Проявляется на фоне болезни через 2 недели после ее начала. Боли, гиперемия крупных и мелких суставов. При своевременном лечении удается пролечить ревматизм без последствий.
- Нефрит, острый гломерулонефрит. Проявляется через 20-30 дней, появляется интоксикация, отеки, высокая температура. Лечится только в стационаре.
- Поражение клапанов сердца. Лечится только операцией. Если операцию не делать, впоследствии развивается сердечная недостаточность.
- Хорея. Забывчивость, рассеянность, беспокойное поведение, лабильность нервной системы. Ребенок то плачет без причины, то смеется. Нарушение координации движений. При выявленном вовремя заболевании есть шанс вылечиться.
- Повторный рецидив скарлатины. Может возникнуть через 21 день — месяц, с повтором всех симптомов заболевания. Происходит потому, что иммунитет еще слаб и не сформировался к стрептококковой инфекции.
Самым часто встречающимся осложнением скарлатины можно считать лимфаденит. Поднимается высокая температура, лимфатические узлы становятся плотными, горячими. Они болят и увеличиваются в размерах. Может появиться абсцесс. Кроме этого нередко бывает воспаление среднего уха. Может развиваться в период заболевания, так и после. Есть риск развития некроза уха, что ведет к частичной или полной глухоте. Остальные заболевания в виде осложнений встречаются реже.
- Можно выделить ряд обязательных мероприятий при лечении:
- Обязательный прием антибиотиков по схеме, указанной врачом.
- Обработка горла антисептиками, прием витаминов, жаропонижающих и антигистаминных препаратов.
- Соблюдение постельного режима.
- Давать больному как можно больше морсов, воды. Попытаться вывести инфекцию при помощи почек.
- Проветривание комнаты и влажная уборка.
- Мытье рук, соблюдение гигиены, ношение марлевой повязки в местах скопления людей при эпидемиях.
Обязательно нужно постараться не допустить пневмонии и других осложнений. Одевать ребенка по погоде, не простужать, временно исключить посещение мест с большим количеством людей до укрепления иммунитета. В качестве профилактики использовать промывания носоглотки, ингаляции. Обязательно стоит посоветоваться с врачом на предмет приема иммуномодуляторов, так как иммунитет ослаблен. Сделать диагностику на стрептококк в лаборатории, ведь только отсутствие бактерий может говорить о полном выздоровлении. Контролировать анализы мочи и крови на протяжении 2-х месяцев после инфекции. Стоит сводить ребенка к кардиологу, прослушать сердце, чтобы в случае проявлении осложнений они могли быть замечены вовремя. Обязательный прием витаминов в осенне-зимний период.
Если все делать правильно, то заболевание может пройти и без последствий. Не стоит накручивать себя напрасно, если у ребенка все хорошо. Можно пройти дополнительную диспансеризацию через полгода, чтобы убедиться в отсутствии осложнений.
источник
Симптомы ангины начинаются остро: появляется ощущение жжения, сухость, першение, затем умеренная боль в горле, усиливающаяся при глотании. Больной жалуется на недомогание, разбитость, головную боль. Температура тела обычно субфебрильная, у детей может повышаться до 38,0 град. С. Язык обычно сухой, обложен белым налётом. Возможно незначительное увеличение регионарных лимфатических узлов.

Симптомы ангины у детей протекают более тяжело, нередко с высокой температурой и интоксикацией. Заболевание может перейти в другую, более тяжелую форму (фолликулярную, лакунарную). От острого катара верхних дыхательных путей, гриппа, острого и хронического фарингита катаральная ангина отличается преимущественной локализацией воспалительных изменений в области миндалин и нёбных дужек. Хотя катаральная ангина по сравнению с другими клиническими формами заболевания отличается относительно лёгким течением, необходимо учитывать, что и после катаральной ангины также могут развиться тяжёлые осложнения. Продолжительность заболевания обычно 5-7 дней.

Более тяжёлая форма воспаления, протекающая с вовлечением в процесс не только слизистой оболочки, но и самих фолликулов. Симптомы ангины начинаются остро, с повышения температуры до 38-39 С. Появляется выраженная боль в горле, резко усиливающаяся при глотании, нередко возможна иррадиация в ухо. Выражены интоксикация, головная боль, слабость, лихорадка, озноб, иногда боль в пояснице и суставах, У детей нередко при повышении температуры бывает рвота, могут проявиться явления менингизма, возможно помрачение сознания.
У детей симптомы ангины обычно протекают с выраженными явлениями интоксикации, сопровождающимися сонливостью, рвотой и иногда судорожным синдромом. Заболевание имеет выраженное течение с нарастанием симптомов в течение первых двух суток. Ребёнок отказывается от еды, у грудных детей появляются признаки обезвоживания. На 3-4-й день заболевания состояние ребенка несколько улучшается, поверхность миндалин очищается, однако боль в горле сохраняется ещё в течение 2-3 сут.
Продолжительность заболевания обычно 7-10 дней, иногда до двух недель, при этом окончание заболевания регистрируется по нормализации основных местных и общих показателей: фарингоскопической картины, термометрии, показателей крови и мочи, а также самочувствию больного.
Лакунарная ангина характеризуется более выраженной клинической картиной с развитием гнойно-воспалительного процесса в устьях лакун с дальнейшим распространением на поверхность миндалины. Начало заболевания и клиническое течение практически такие же, как и при фолликулярной ангине, однако лакунарная ангина протекает тяжелее. Явления интоксикации выступают на первый план.
Одновременно с повышением температуры появляется боль в горле, при гиперемии, инфильтрации и отечности нёбных миндалин и при выраженной инфильтрации мягкого неба речь становится невнятной, с гнусавым оттенком. Увеличиваются и становится болезненными при пальпации регионарные лимфатические узлы, что вызывает болезненность при поворотах головы. Язык обложен, аппетит понижен, больные ощущают неприятный вкус во рту, имеется запах изо рта.
Продолжительность заболевания до 10 дней, при затяжном течении до двух недель с учётом нормализации функциональных и лабораторных показателен.

Интратонзиллярный абсцесс наблюдается крайне редко, представляет собой изолированный абсцесс в толще миндалины. Причина представлена травмой миндалины различными мелкими инородными предметами, обычно алиментарного характера. Поражение обычно одностороннее. Миндалина увеличена в размерах, ткани её напряжены, поверхность может быть гиперемирована, пальпация миндалины болезненна. В отличие от паратонзиллярного абсцесса при интратонзиллярном общие симптомы иногда бывают выражены незначительно. Интратонзиллярный абсцесс следует дифференцировать с часто наблюдаемыми мелкими поверхностными ретенционными кистами, просвечивающимися через эпителий миндалин в виде желтоватых округлых образований. С внутренней поверхности такая киста выстлана эпителием крипт. Даже при нагноении эти кисты могут длительное время протекать бессимптомно и обнаруживаются лишь при случайном осмотре глотки.

В группу атипичных ангин включены сравнительно редко встречающиеся формы, что в ряде случаев усложняет их диагностику. Возбудители — вирусы, грибы, симбиоз веретенообразной палочки и спирохеты. Важно учитывать особенности клиники и диагностики заболевания, потому что верификация возбудителя лабораторными методами не всегда возможна при первом обращении больного к врачу, результат обычно удаётся получить лишь через несколько дней. В то же время назначение этиотропной терапии при этих формах ангины определяется характером возбудителя и его чувствительностью к различным препаратам, поэтому адекватная оценка особенностей местных и общих реакций организма при этих формах ангины особенно важна.

Язвенно-плёнчатая, ангина Симановского Плаута-Венсана, фузоспирохетозная ангина вызывается симбиозом веретенообразной палочки (Вас. fusiformis) и спирохеты полости рта (Spirochaeta buccalis). В обычное время заболевание протекает спорадически, отличается сравнительно благоприятным течением и небольшой контагиозностью. Однако в годы социальных потрясений, при недостаточном питании и при ухудшении гигиенических условий жизни людей отмечается значительный рост заболеваемости и усиливается тяжесть течения болезни. Из местных предрасполагающих факторов имеет значение недостаточный уход за полостью рта, наличие кариозных зубов, ротовое дыхание, способствующее высыханию слизистой оболочки полости рта.
Нередко заболевание проявляется единственным симптомом ангины — ощущением неловкости, инородного теле при глотании. Часто причиной обращения к врачу выступает только жалоба на появившийся неприятный гнилостный запах изо рта (саливация умеренная). Лишь в редких случаях заболевание начинается с повышения температуры и озноба. Обычно, несмотря на выраженные местные изменения (налёты, некрозы, язвы), общее состояние больного страдает мало, температура субфебрильная или нормальная.
Обычно поражена одна миндалина, крайне редко наблюдается двусторонний процесс. Обычно боль при глотании незначительная или полностью отсутствует, обращает внимание неприятный гнилостный запах изо рта. Регионарные лимфатические узлы умеренно увеличены и при пальпации слегка болезненны.
Обращает на себя внимание диссоциация: выраженные некротические изменения и незначительность общих симптомов ангины (отсутствие выраженных признаков интоксикации, нормальная или субфебрильная температура) и реакции лимфатических узлов. По своему относительно благоприятному течению это заболевание представляет исключение среди других язвенных процессов глотки.
Однако без лечения изъязвление обычно прогрессирует и в течение 2-3 нед может распространиться на большую часть поверхности миндалины и выйти за её пределы — на дужки, реже на другие участки глотки. При распространении процесса вглубь могут развиваться эрозивные кровотечения, перфорация твердого нёба, разрушение дёсен. Присоединение кокковой инфекции может изменить общую клиническую картину: появляются общая реакция, свойственная ангине, вызываемой гноеродными возбудителями, и местная реакция — гиперемия вблизи язв, сильная боль при глотании, саливация, гнилостный запах изо рта.

Подразделяются на аденовирусные (возбудителем чаще выступают аденовирусы 3, 4, 7 типов у взрослых и 1, 2 и 5 — у детей), гриппозные (возбудитель — вирус гриппа) и герпетические. Первые две разновидности вирусной ангины обычно сочетаются с поражением слизистой оболочки верхних дыхательных путей й сопровождаются респираторными симптомами (кашель, ринит, охриплость голоса), иногда при этом наблюдается конъюнктивит, стоматит. диарея.
Чаше других видов наблюдается герпетическая ангина, которую обозначают ещё как везикулярную (пузырьковую, пузырьково-язвенную). Возбудители — вирус Коксаки типов А9, В1-5, вирус ECHO, вирус простого герпеса человека 1 и 2 типа, энтеровирусы, пикорнавирус (возбудитель ящура). Летом и осенью она может носить характер зпидемии, а в остальное время года проявляется обычно спорадически. Заболевание чаще наблюдается у детей младшего возраста.
Заболевание отличается высокой контагиозностью, передаётся воздушно-капельным, редко фекально-оральным путями. Инкубационный период от 2 до 5 дней, редко 2 нед. Симптомы ангины характеризуются острыми явлениями, повышением температуры до 39-40 С, появляется затруднённое глотание, боль в горле, головная и мышечные боли, иногда бывают рвота и понос. В редких случаях, особенно у детей, возможно развитие серозного менингита. Вместе с исчезновением пузырьков, обычно к 3-4-му дню, нормализуется температура, увеличение и болезненность регионарных лимфатических узлов уменьшается.
Нередко симптомы ангины бывают одним из проявлений острого инфекционного заболевания. Изменения в глотке неспецифические и могут носить разнообразный характер: от катаральных до некротических и даже гангренозных, поэтому при развитии ангины всегда следует помнить, что она может оказаться начальным симптомом какого-либо острого инфекционного заболевания.
Дифтерия глотки наблюдается в 70-90% всех случаев дифтерии. Принято считать, что это заболевание бывает чаще у детей, однако наблюдающийся в последние два десятилетия рост заболеваемости дифтерией и в Украине отмечается преимущественно за счет неиммунизированных взрослых. Тяжело болеют дети первых лет жизни и взрослые старше 40 лет. Заболевание вызывает дифтерийная палочка — бацилла рода Corynebacterium diphtheriae, её наиболее вирулентные биотипы, такие, как gravis и intermedius.
Источником инфекции выступает больной дифтерией или бактерионоситель токсигенных штаммов возбудителя. После перенесённого заболевании реконвалесценты продолжают выделять дифтерийные палочки, но у большинства из них в течение 3 нед носительство прекращается. Освобождению реконвалесцентов от дифтерийных бактерий может препятствовать наличие хронических очагов инфекции в области верхних дыхательных путей и снижение общей сопротивляемости организма.
По распространённости патологического процесса выделяют локализованную и распространённую формы дифтерии; по характеру локальных изменений в глотке различают катаральную, островчатую, плёнчатую и геморрагическую формы; в зависимости от тяжести течения — токсическую и гипертоксическую.
Инкубационный период длится от 2 до 7, редко до 10 дней. При лёгких формах дифтерии преобладают местные симптомы, заболевание протекает как ангина. При тяжёлых формах наряду с местными симптомами ангины быстро развиваются и признаки интоксикации вследствие образования значительного количества токсина и массивного поступления его в кровь н лимфу. Лёгкие формы дифтерии наблюдаются обычно у привитых, тяжёлые — у людей, у которых иммунная защита отсутствует.
При катаральной форме местные симптомы ангины проявляются неяркой гиперемией с цианотичным оттенком, умеренной отёчностью миндалин и нёбных дужек, Симптомы интоксикации при этой форме дифтерии глотки отсутствуют, температура тела нормальная или субфебрильная. Реакция регионарных лимфатических узлов не выражена. Диагностика катаральной формы дифтерии затруднена, так как отсутствует характерный признак дифтерии — фибринозные налёты. Распознавание этой формы возможно только посредством бактериологического исследования. При катаральной форме может самостоятельно наступить выздоровление, но через 2-3 нед появляются изолированные парезы, обычно мягкою нёба, нерезко выраженные сердечно-сосудистые расстройства. Такие больные опасны в эпидемиологическом отношении.
Островчатая форма дифтерии характеризуется появлением единичных или множественных островков фибринозных наложений серовато-белого цвета на поверхности миндалин вне лакун.
Налёты с характерной гиперемией слизистой оболочки вокруг них сохраняются в течение 2-5 дней. Субъективные ощущения в глотке слабо выражены, регионарные лимфатические узлы мало болезненные. Температура гела до 37-З8 С, могут отмечаться головная боль, слабость, недомогание.
Плёнчатая форма сопровождается более глубоким поражением ткани миндалины. Небные миндалины увеличены, гиперемированы, умеренно отёчны. Hа поверхности их образуются сплошные налёты в виде плёнок с характерной окаймляющей зоной гиперемии вокруг. Вначале налёт может иметь вид полупрозрачной розовой плёнки или паутинообразной сетки. Постепенно нежная плёнка пропитывается фибрином и к концу первых (началу вторых) суток становится плотной, беловато-серого цвета с перламутровым блеском. Вначале плёнка отходит легко, в дальнейшем некроз становится все более глубоким, налет оказывается плотно спаянным с эпителием нитями фибрина, снимается с трудом, оставляя язвенный дефект и кровоточащую поверхность.
Токсическая форма дифтерии глотки довольно тяжелое поражение. Начало заболевания обычно острое больной может назвать час, когда оно возникло.
Характерны симптомы ангины, позволяющие идентифицировать токсическую форму дифтерии ещё до появления характерного отёка подкожной жировой клетчатки шеи: выраженная интоксикация, отёк глотки, реакция регионарных лимфатических узлов, болевой синдром.
Выраженная интоксикация проявляется повышением температуры тела до 39-48 С и сохранением на этом уровне более 5 сут, головной болью, ознобом, выраженной слабостью, анорексией. бледностью кожных покровов, адинамией. Больной отмечает боль при глотании, слюнотечение, затруднение дыхания, приторно-сладковатый запах изо рта, открытую гнусавость. Пульс частый, слабый, аритмичный.
Отёк глотки начинается с миндалин, распространяется на дужки, язычок мягкого нёба, на мягкое и твёрдое нёбо, паратонзиллярное пространство. Отёк диффузный, без резких границ и выбуханий. Слизистая оболочка над отёком интенсивно гиперемирована, с цианотичным оттенком. На поверхности увеличенных миндалин и отёчного нёба можно увидеть сероватую паутину или желеобразную полупрозрачную плёнку. Налёты распространяются на нёбо, корень языка, слизистую оболочку щёк. Регионарные лимфатические узлы увеличенные, плотные, болезненные. Если они достигают размеров куриного яйца, это свидетельствует о гипертоксической форме. Гипертоксическая молниеносная дифтерия представляет собой наиболее тяжёлую форму, развивающуюся, как правило, у больных старше 40 лет. представителей «неиммунного» контингента. Она характеризуется бурным началом с быстрым нарастанием тяжёлых признаков интоксикации: высокая температура, многократная рвота, нарушение сознания, бред, гемодинамические расстройства по типу коллапса. Одновременно развивается значительный отёк мягких тканей глотки и шеи с развитием явлений фарингеального стеноза. Отмечается вынужденное положение тела, тризм, быстро нарастающий студневидный отёк слизистой оболочки глотки с чёткой демаркационной зоной, отделяющей его от окружающих тканей.
Осложнения при дифтерии связаны со специфическим действием токсина. Наиболее опасными бывают осложнения со стороны сердечно-сосудистой системы, которые могут возникать при всех формах дифтерии, но чаще при токсической, особенно II в III степени. Второе место по частоте занимают периферические параличи, которые обычно носят характер полиневритов. Они могут возникнуть и при абортивно протекающих случаях дифтерии, их частота составляет 8-10%. Наиболее часто наблюдается паралич мягкого нёба, связанный с поражением глоточных ветвей блуждающего и языкоглоточного нервов. При этом речь принимает гнусавый, носовой оттенок, жидкая пища попадает в нос. нёбная занавеска вяло свисает, неподвижна при фонации. Реже наблюдаются параличи мышц конечностей (нижних — в 2 раза чаще), ещё реже — параличи отводящих нервов, вызывающие сходящееся косоглазие. Утраченные функции обычно полностью восстанавливаются через 2-3 мес, реже — через более длительные сроки. У детей раннего возраста, а при тяжёлом течении и у взрослых, тяжёлым осложнением может быть развитие стеноза гортани и асфиксия при дифтерийном (истинном) крупе.
Протекает как одно из проявлений этого острого инфекционного заболевания и характеризуется лихорадочным состоянием, общей интоксикацией, мелкоточечной сыпью и изменениями в глотке, которые могут варьировать от катаральной до некротической ангины. Возбудителем скарлатины выступает токсигенный гемолитический стрептококк группы А. Передача инфекции от больного или бациллоносителя происходит главным образом воздушно-капельным путём, наиболее восприимчивы дети в возрасте от 2 до 7 лет. Инкубационный период составляет 1-12 дней, чаще 2-7. Заболевание начинается остро с подъёма температуры, недомогания, головной боли и болей в горле при глотании. При выраженной интоксикации возникает повторная рвота.
Симптомы ангины развиваются обычно еще до появления сыпи, часто одновременно с рвотой. Ангина при скарлатине — постоянный и типичный её симптом. Характеризуется яркой гиперемией слизистой оболочки глотки («пылающий зев»), распространяющейся на твердое нёбо, где иногда наблюдается четкая граница зоны воспаления на фоне бледной слизистой оболочки неба.
К концу первых суток (реже на вторые сутки) болезни нв коже появляется ярко-розовая или красная мелкоточечная сыпь на гиперемированном фоне, сопровождающаяся зудом. Она особенно обильна а нижней части живота, на ягодицах, в паховой области, на внутренней поверхности конечностей. Кожа носа, области губ, подбородка остаётся бледной, образуя так называемый носогубный треугольник Филатова. В зависимости от тяжести заболевания сыпь держится от 2-3 до 3-4 дней и дольше. Язык к 3-4-му дню становится ярко-красным, с выступающими на поверхности сосочками — так называемый малиновый язык. Нёбные миндалины отёчны, покрыты серовато-грязным налётом, который в отличие от такового при дифтерии не носит сплошной характер и легко снимается. Налёты могут распространяться на нёбные дужки, мягкое нёбо, язычок, дно полости pта.
В редких случаях, главным образом у детей раннего возраста, в процесс вовлекается гортань. Развившийся отёк надгортанника и наружного кольца гортани может привести к стенозу и потребовать срочной трахеотомии. Некротические процесс может привести к перфорации мягкого нёба, дефекту язычка. Как следствие некротического процесса в глотке могут наблюдаться, особенно у маленьких детей, двусторонние некротические отиты и мастоидиты.
Распознавание скарлатины при типичном течении не представляет трудностей: острое начало, значительное повышение температуры, сыпь с её характерным видом и расположением, типичное поражение глотки с реакцией лимфатических узлов. При стертых и атипичных формах большое значение имеет эпидемический анамнез.

Корь — острое высококонтагиозное инфекционное заболевание вирусной этиологии, протекающее с интоксикацией, воспалением слизистой оболочки дыхательных путей и лимфаденоидного глоточного кольца, конъюнктивитом, пятнисто-папулёзной сыпью на коже.
Распространение возбудителя инфекции, вируса кори, происходит воздушно капельным путем. Наиболее опасен для окружающих больной в катаральный период болезни и в первый день появления сыпи. На 3-й день появления сыпи контагиозность резко снижается, а после 4-го больной считается незаразным. Корь относят к детским инфекциям, ею чаще болеют дети в возрасте от 1 года до 5 лет; однако могут болеть люди в любом возрасте. Инкубационный период 6-17 дней (чаще 10 дней). В течении кори выделяют три периода: катаральный (продромальный), периоды высыпаний и пигментации. По выраженности симптомов болезни, в первую очередь интоксикации, различают лёгкое, средней тяжести и тяжёлое течение кори.
В продромальный период на фоне умеренной лихорадки развиваются катаральные явления со стороны верхних дыхательных путей (острый ринит, фарингит, ларингит, трахеит), а также признаки острого конъюнктивита. Однако нередко симптомы ангины проявляются в виде лакунарной формы.
Вначале коревая энантема появляется в виде красных пятен разнообразной величины на слизистой оболочке твёрдого нёба, а затем быстро распространяется на мягкое небо, дужки, миндалину и заднюю стенку глотки. Сливаясь, эти красные пятна обусловливают диффузную гиперемию слизистой оболочки рта и глотки, напоминающую картину банального тонзиллофаринтита.
Патогномоничный ранний признак кори, наблюдаемый за 2-4 дня до начала высыпаний, представлен пятнами Филатова Коплика на внутренней поверхности щёк, в области протока околоушной железы. Эти беловатые пятнышки величиной 1-2 мм, окружённые красным ободком, появляются в количестве 10-20 штук на резко гиперемироваиной слизистой оболочке. Они не сливаются друг с другом (слизистая оболочка представляется как бы обрызганной каплями извести) и исчезают спустя 2-3 дня.
В период высыпаний наряду с усилением катаральных явлений со стороны верхних дыхательных путей наблюдается общая гиперплазия лимфаденоидной ткани: припухают нёбные, глоточная миндалины, отмечается увеличение шейных лимфатических узлов. В ряде случаев в лакунах появляются слизисто-гнойные пробки, что сопровождается новым подъёмом температуры.
Период пигментации характеризуется изменением цвета сыпи: она начинает темнеть, приобретает коричневый оттенок. Сначала идёт пигментация на лице. затем на туловище и на конечностях. Пигментированная сыпь обычно держится 1-1,5 нед, иногда дольше, затем возможно мелкое отрубевидное шелушение. Осложнения кори в основном связаны с присоединением вторичной микробной флоры. Чаще всего наблюдаются ларингит, ларинготрахеит, пневмония, отит. Отит представляется наиболее частым осложнением кори, возникает, как правило, а период пигментации. Обычно наблюдается катаральный отит, гнойный встречается сравнительно редко, однако при этом высока вероятность развития костного и мягкотканного некротического поражения среднего уха и перехода процесса в хронический.
Воспалительные изменения со стороны миндалин и слизистой оболочки полости рта и глотки (острый тонзиллит, симптомы ангины, стоматит, гингивит, периодонтит) развиваются у 30-40% гематологических больных уже на ранних стадиях болезни. У некоторых больных орофарингеальиые поражения бывают первыми признаками заболевания системы крови и своевременное распознавание их имеет важное значение. Воспалительный процесс в глотке при заболеваниях крови может протекать весьма разнообразно — от катаральных изменений до язвенно-некротических. В любом случае инфицирование полости рта и глотки может существенно ухудшать самочувствие и состояние гематологических больных.
Инфекционный мононуклеоз, болезнь Филатова, доброкачественный лимфобластоз — острое инфекционное заболевание, наблюдаемое преимущественно у детей и лиц молодого возраста, протекающее с поражением миндалин, полиаденитом, гепатоспленомегалией и характерными изменениями крови. Возбудителем мононуклеоэа большинство исследователей в настоящее время признают вирус Эпстайна-Барр.
Источником инфекции выступает больной человек. Заражение происходит воздушно-капельным путём, входные ворота представлены слизистой оболочкой верхних дыхательных путей. Болезнь относят к малоконтагиозным, передача возбудителя происходит только при тесном контакте. Чаще наблюдаются спорадические случаи, очень редко бывают семейные и групповые вспышки. У лиц старше 35-40 лет мононуклеоз встречается исключительно редко.
Продолжительность инкубационного периода составляет 4-28 дней (чаще 7-10 дней). Заболевание обычно начинается остро, хотя иногда в продромальный период отмечается недомогание, нарушение сна, потеря аппетита. Для мононуклеоза характерна клиническая триада симптомов: лихорадка, симптомы ангины, аденоспленомегалия и гематологические изменения, такие, как лейкоцитоз с возрастанием числа атипичных монокуклеаров (моноцитов и лимфоцитов). Температура обычно около 38 С редко высокая, сопровождается умеренной интоксикацией; повышение температуры наблюдается обычно в течение 6-10 дней. Температурная кривая может иметь волнообразный и рецидивирующий характер.
Характерно раннее уличение регионарных (затылочных, шейных, поднижнечелюстных), а затем и отдалённых (подмышечных, паховых, абдоминальных) лимфатических узлов. Они обычно при пальпации пластичной консистенции, умеренно болезненны, не спаяны; покраснения кожи и других симптомом периаденита, как и нагноения лимфатических узлов, никогда не отмечается. Одновременно с увеличением лимфатических узлов на 2-4 сут заболевания наблюдается увеличение селезёнки и печени. Обратное развитие увеличенных лимфатических узлов печени и селезенки наступает обычно на 12-14-й день, к концу лихорадочного периода.
Важный и постоянный симптом мононуклеоза, на который обычно ориентируются в диагностике — возникновение острых воспалительных изменений а глотке, главным образом со стороны нёбных миндалин. Небольшая гиперемия слизистой оболочки глотки и увеличение миндалин наблюдаются у многих больных с первых дней заболевания. Моноцитарная ангина может протекать в форме лакунарной плёнчатой, фолликулярной, некротической. Миндалины резко увеличиваются и представляют собой крупные, неровные, бугристые образования, выступающие в полость глотки и вместе с увеличенной язычной миндалиной затрудняющие дыхание через рот. Налёты грязно-серого цвета остаются на миндалинах в течение нескольких недель или даже месяцев. Они могут располагаться только на небных миндалинах, однако иногда распространяются на дужки, заднюю стенку глотки, корень языка, надгортанник, напоминая при этом картину дифтерии.
Наиболее характерные симптомы инфекционного мононуклеоза представлены изменениями со стороны периферической крови. В разгар болезни наблюдается умеренный лейкоцитоз и значительные изменения формулы крови (выраженный мононуклеоз и нейтропения с наличием ядерного сдвига влево). Увеличивается число моноцитов и лимфоцитов (иногда до 90%), появляются плазматические клетки и атипичные мононуклеары, отличающиеся большим полиморфизмом по размерам, форме и структуре. Эти изменения достигают максимума к 6-10-му дню заболевания. В период выздоровления содержание атипичных мононуклеаров постепенно уменьшается, их полиморфизм становится менее выраженным, плазматические клетки исчезают; однако этот процесс очень медленный и иногда затягивается на месяцы и даже годы.

Лейкоз — опухолевое заболевание крови с обязательным поражением костного мозга и вытеснением нормальных ростков кроветворения Заболевание может носить острый или хронический характер. При остром лейкозе основная масса опухолевых клеток представлена малодифференцированными бластами; при хроническом — состоит главным образом из зрелых форм гранулоцитов или эритроцитов, лимфоцитов или плазмоцитов. Острый лейкоз наблюдается приблизительно в 2-3 раза чаще, чем хронический.
Острый лейкоз протекает под маской тяжёлого инфекционного заболевании, поражающего преимущественно детей и лиц молодого возраста. Клинически при является некротическими и септическими осложнениями вследствие нарушении фагоцитарной функции лейкоцитов, резко выраженным геморрагическим диатезом, тяжёлой прогрессирующей анемией. Заболевание протекает остро, с высокой температурой.
Изменения со стороны миндалин могут возникать как в начале заболевания, так и на более поздних стадиях. В начальном периоде на фоне катаральных изменений и отёчности слизистой оболочки глотки отмечается простая гиперплазия миндалин. Hа более поздних стадиях заболевание приобретает септический характер, развиваются симптомы ангины, сначала лакунарной, затем — язвенно-некротической. В процесс вовлекаются окружающие ткани, некроз может распространиться на нёбные дужки, заднюю стенку глотки, иногда на гортань. Частота поражения глотки при остром лейкозе составляет от 35 до 100% больных. Геморрагический диатез, также характерный для острого лейкоза, может проявляться и виде петехиальных сыпей на коже, подкожных кровоизлияний, желудочных кровотечении. В терминалами фазе лейкоза на месте кровоизлияний нередко развиваются некрозы.
Изменения со стороны крови характеризуются высоким содержанием лейкоцитов (до 100-200х10 9 /л). Однако наблюдаются и лейкопенические формы лейкоза, когда количество лейкоцитов снижается до 1,0-3,0х10 9 /л. Наиболее характерным признаком лейкоза является преобладание в периферической крови недифференцированных клеток — различного рода бластов (гемогистиобласты, миелобласты, лимфобласты), составляющих до 95% всех клеток. Отмечаются изменения и со стороны красной крови: прогрессивно снижается число эритроцитов до 1,0-2,0х10 12 /л и концентрация гемоглобина; также уменьшается количество тромбоцитов.
Хронический лейкоз, в отличие от острого, представляет собой медленно прогрессирующее заболевание, склонное к ремиссиям. Поражение миндалин, слизистой оболочки полости рта и глотки при этом выражено не столь ярко. Возникает обычно у людей старшего возраста, мужчины болеют чаще женщин. Диагноз хронического лейкоза основан на выявлении высокого лейкоцитоза с преобладанием незрелых форм лейкоцитов, на значительном увеличении селезёнки при хроническом миелолейкозе и генерализованном увеличении лимфатических узлов при хроническом лимфолейкозе.

Агранулоцитоз (агранулоцитарная ангина, гранулоцитопения, идиопатическая или злокачественная лейкопения) — системное заболевание крови, характеризующееся резким уменьшением количества лейкоцитов с исчезновением гранулоцитов (нейтрофилов, базофилов, эозинофилов) и язвенно-некротическим поражением глотки и миндалин. Болезнь возникает преимущественно а зрелом возрасте; женщины заболевают агранулоцитозом чаще, чем мужчины. Агранулоцитарная реакция гемопоэза может быть обусловлена различными неблагоприятными воздействиями (токсическими, лучевыми, инфекционными, системным поражением кроветворного аппарата).
Симптомы ангины носят вначале эритематозно-эрозивный характер, затем быстро становятся язвенно-некротическими. Процесс может распространиться на мягкое нёбо, не ограничиваясь мягкими тканями и переходя на кость. Некротизированные ткани распадаются и отторгаются, оставляя глубокие дефекты. Процесс в глотке сопровождается выраженными болевыми ощущениями, нарушением глотания, обильным слюнотечением, гнилостным запахом изо рта. Гистологическая картина в участках поражения в глотке характеризуется отсутствием воспалительной реакции. Несмотря на наличие богатой бактериальной флоры, в очаге поражения нет лейкоцитарной воспалительной реакции и нагноения. При постановке диагноза а гранул оцнтоза и определении прогноза заболевания важно оценить состояние костного мозга, выявляемое при пункции грудины.

Этиологическим фактором является пневмококк или стрептококк, реже стафилококк; встречается редко и характеризуется практически теми же местными и общими симптомами, что и дифтерия зева. Стрептококк может ассоциироваться с коринебактерией дифтерии, что вызывает так называемую стрептодифтерию, отличающуюся чрезвычайно тяжелым течением.
Окончательный диагноз устанавливают но результатам бактериологического исследования мазков из глотки. В лечение при дифтероидных формах ангины, помимо описанного выше при лакунарной ангине, до установления окончательного бактериологического диагноза целесообразно включать применение противодифтерийной сыворотки.

Болезнь Moure — форма ангины характеризуется коварным началом без выраженных общих явлений с незначительными и норой неопределенными болями при глотании. При бактериологическом исследовании выявляются разнообразные патогенные микроорганизмы в симбиозе с неспецифической спириллезной микробиотой. При фарингоскопии на верхнем полюсе одной из небных миндалин определяется некротизирующая язва, при этом в самой миндалине какие-либо паренхиматозные или катаральные воспалительные явления отсутствуют. Регионарные лимфатические узлы умеренно увеличены, температура тела в разгар заболевания поднимается до 38°С.
Эту форму ангины нередко на начальном этапе диагностики легко спутать с сифилитическим шанкром, при котором, однако, не наблюдается ни характерных признаков его, ни массивной регионарной аденопатии, или с ангиной Симановского — Плаута — Венсана, при которой, в отличие от рассматриваемой формы, в мазке из глотки определяется фузоснирохилезная микробиота. Заболевание продолжается в течение 8-10 дней и завершается спонтанным выздоровлением.
Лечение местное при помощи полосканий 3% растворами борной кислоты или цинка хлорида.

источник







