Ангиной называют инфекционное заболевание, сопровождающееся острым воспалением небных миндалин и/или других лимфоидных образований глотки. Многим людям, чтобы заболеть ангиной, достаточно просто съесть мороженое или промочить ноги. Развитию также способствуют другие болезни носоглотки и раздражающе вещества, которые попадают в глотку (алкоголь, пыль, табачный дым и так далее). Спровоцировать развитие патологии могут следующие патогенные микроорганизмы: вирусы, бактерии и грибки.
В статье более детально рассмотрим причины и первые признаки ангины, поговорим о симптомах у взрослых, а также расскажем какое лечение наиболее эффективно.
Ангина – это распространенное заболевание, уступающее по частоте острым респираторным вирусным инфекциям и гриппу. Чаще всего воспаляются нёбные миндалины. Это сезонное заболевание, как правило, проявляющееся в осенний и весенний периоды.
Около 75% страдают люди до 30 лет, из которых больший процент принадлежит детям до 15 лет (около 60%).
Ангина очень заразна , поэтому изоляция больного обязательна.
Заболевание ангиной вызывают различные микробы, главным образом стрептококки, которые попадают в глотку чаще с предметами домашнего обихода, которыми пользовался больной ангиной (например, грязная посуда и др.).
В ряде случаев микробы, находящиеся в глотке и обычно не вызывающие заболевания, активизируются под влиянием некоторых неблагоприятных условий, например, при охлаждении или резких колебаниях температуры окружающей среды.
В зависимости от клинического течения, частоты заболевания и причины возникновения ангины делятся на различные группы.
У взрослых выделяют 3 типа ангины:
- Первичная ангина . Под первичной ангиной понимают — острое инфекционное заболевание, имеющее преимущественно стрептококковую этиологию, с относительно кратковременной лихорадкой, общей интоксикацией, воспалительными изменениями в лимфоидных тканях глотки, чаще всего — в небных миндалинах и ближайших к ним лимфатических узлах. Продолжительность инкубационного периода колеблется от 12 часов до 3 суток. Характерно острое начало с гипертермией, ознобами, болями при глотании, увеличением регионарных лимфатических узлов.
- Вторичная или симптоматическая . Наблюдается поражение миндалин в глотке на фоне таких патологий: дифтерия, скарлатина, агранулоцитоз, лейкоз и прочее.
- Специфическая ангина . Вызывается специфическим инфекционным агентом (грибки, спирохета и т. д.).
- Катаральная ангина . Обычно развивается очень быстро и остро. В большинстве случаев человек заболевает внезапно, проявляются недомогание, сухость и першение в горле. Продолжительность от 3 до 7 дней.
- Фолликулярная ангина . Самым характерным признаком данной формы ангины является скопление в лакунах фибринозного экссудата. При этом на отечной и гиперемированной слизистой поверхности миндалин формируются беловатые налеты, локализующиеся в устьях лакун. Чаще они представляют собой отдельные образования, реже – сливаются воедино и покрывают большую часть поверхности данных органов. Длительность болезни составляет 6 – 8 дней.
- Лакунарная ангина . Миндалины поражаются в области лакун с последующим распространением гнойного налета на поверхность небных миндалин. При проведении фарингоскопии наблюдается инфильтрация и отек миндалин, выраженная гиперемия и расширение лакун. Длится такая ангина 6 – 8 дней.
- Некротическая ангина . На поверхности миндалин видны крупные участки омертвевшей ткани, уходящие в глубину и покрытые бугристым налетом серого или желто-зеленого цвета. Очаги некроза пропитываются фибрином и уплотняются. После их удаления возникает кровоточивость, а затем образуется язва размером до 2 см, с неровными краями.
- Флегмонозная – этот вид ангины чаще всего возникает на фоне якобы проходящих классических признаков ангины – миндалины снова начинают отекать, краснеет мягкое небо.
- Герпетическая ангина . Чаще всего развивается у детей. Вызывается вирусом Коксаки А и является высокозаразным заболеванием. Вирусоносителем является больной человек, в редких случаях ими могут быть домашние животные.
- Язвенно-пленчатая — это ангина без температуры. У больного обычно наблюдается некроз одной из миндалин с образованием язвы. Пациент жалуется, что ощущает при глотании инородное тело, у него повышается слюноотделение, изо рта чувствуется гнилостный запах.
Первичный очаг воспаления формируется в лимфоидной ткани ротоглотки. Причинами, предрасполагающими к заболеванию, могут быть местное и общее переохлаждение, запыленная и загазованная атмосфера, повышенная сухость помещений, снижение иммунитета и т.д.
В большинстве случаев ангина развивается после перенесенных ОРВИ, которые снижают защитные функции эпителия в дыхательных путях, тем самым открывая путь инфекции.
От человека человеку ангина передается воздушно-капельным или алиментарным (пищевым) путем. При эндогенном инфицировании микробы попадают в миндалины из кариозных зубов, придаточных пазух (при синусите) или носовой полости. При ослаблении иммунитета ангина может вызываться бактериями и вирусами, которые постоянно присутствуют на слизистой рта и глотки.
Пути проникновения инфекции во взрослый организм:
- Воздушно-капельный (наиболее характерный путь передачи).
- Энтеральный (вместе с зараженными молочными продуктами).
- Гематогенный (с током крови из зараженных возбудителем органов и тканей).
- Эндогенный (у пациентов, страдающих гастроэнтеритом, гнойным синуситом, тонзиллитом и кариесом).
- Искусственный (при проведении хирургических операций на носоглотке и полости носа (травматическая ангина)).
Кроме этого, спровоцировать заболевание у взрослых могут следующие причины:
- неправильное и нерациональное питание;
- сильное переутомление организма;
- проживание в неблагоприятных условиях;
- отсутствие достаточного количества солнечного света;
- постоянная сырость.
Учитывая, что ангина в подавляющем большинстве случаев вызывается стрептококками, а ревматизм, гломерулонефрит и миокардит возникают именно при стрептококковых инфекциях, лечение начинают с пенициллиновых антибиотиков.
Инкубационный период (время, захватывающее период внедрения патогенного фактора в организм человека до первых клинических симптомов) в среднем длится около 10-48 часов .
Общие симптомы ангины у взрослых:
- Повышение температуры. Специфическая реакция организма человека на патогенную активность бактериальных агентов. Высокая температура способствует скорейшему выведению из тела токсинов, усиливает иммунный ответ, а также снижает скорость размножения бактерий;
- озноб и недомогание;
- головная боль появляется из-за интоксикации тела человека продуктами жизнедеятельности патогенных микроорганизмов;
- повышенная утомляемость;
- боль в суставных сочленениях (симптом характерен как для детей, так и для взрослых).
- Затруднение при глотании. Данный симптом развивается как следствие воспаления миндалин. При этом уменьшается отверстие ротоглотки, что приводит к затрудненному прохождению пищи через него. Также при глотании усиливаются болевые ощущения, что вызывает у больного осторожность при совершении глотательных движений.
- Если болезнь протекает тяжело, то на миндалинах формируются участки некроза, которые имеют темно-серый цвет. Отмершие ткани отторгаются, замещаясь на дефектные участки размером в 10 мм.
Заражаются взрослые от носителя инфекции, который выделяет ее во внешнюю среду. Значительную роль здесь имеет тесный коллектив на работе, пользование общими столовыми приборами, посудой, небрежное отношение к правилам личной гигиены.
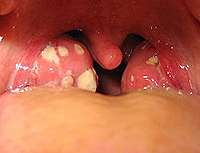
На фото ниже, вы можете увидеть как выглядит ангина у взрослого человека:
На фото видно скопление гноя на миндалинах — это характерный признак ангины
| Симптомы у взрослых | |
| Катаральная ангина | Воспалительный процесс затрагивает слизистую миндалин, при этом провоцирует невыраженные боли во время глотания. Проявляется:
|
| Фолликулярная ангина | Является гнойным тонзиллитом, и ее развитие сопровождается появлением на миндалинах нагноении в виде пузырьков светло-желтого цвета. |
| Лакунарная ангина | Появление характерных признаков в любом возрасте:
|
| Некротическая форма | Сопровождается следующими симптомами:
|
| Вирусная | Основной признак вирусной ангины – выраженная боль в передней части шеи.Помимо этого у пациента отмечаются такие симптомы, как:
|
Первые признаки ангины возникают очень быстро. В большинстве случаев развивается бактериальная форма, при которой пациент жалуется на боль в горле и налет на миндалинах. Вирусная ангина чаще сопровождается слезотечением, насморком и другими признаками ОРЗ. От вида возбудителя (бактерия или вирус) зависит лечение.
Больной изолируется в другую комнату, ему выделяется отдельная посуда и предметы ухода. Он должен соблюдать следующие правила:
- постельный режим в первые дни болезни, особенно при высокой температуре;
- ограничение физических нагрузок;
- нераздражающая, мягкая пища, преимущественно растительно-молочная, обильное теплое питье.
Несмотря на то, что ангина кажется несерьезным заболеванием и многие люди игнорируют ее комплексное лечение, она чревата многочисленными осложнениями. Осложнения ангины условно принято делить на местные и общие.
- абсцессы окружающих мягких тканей (образование больших полостей, заполненных гноем);
- флегмоны (разлитое скопление гноя, неограниченное);
- отит;
- отек гортани;
- кровотечение из миндалин.
- ревматизм;
- поражение почек;
- поражение ЖКТ;
- проникновение инфекционных агентов из горла в грудную клетку;
- распространение инфекционных агентов в полость черепа;
- сепсис – наиболее тяжёлое осложнение ангины.
Чтобы избежать этих осложнений, необходимо вовремя обратиться к специалисту, чтобы выбрать правильную тактику лечения ангины.
При появлении первых симптомов заболевания нужно обратиться к ЛОР-врачу или инфекционисту. Если такой возможности нет, поставить диагноз и назначить лечение могут терапевт или педиатр, а также семейный врач. При развитии осложнений в лечении больного участвует кардиолог, нефролог, ревматолог.
При постановке диагноза принимается в расчет клиническая картина заболевания, данные анамнеза, а также пациенту назначается фарингоскопия и культуральное бактериальное исследование. В обязательном порядке проводится дифференциальная диагностика ангины с ОРВИ, острым фарингитом и дифтерией глотки.
Основные признаки, позволяющие определить бактериальную инфекцию:
- выраженное покраснение и отек миндалин и язычка;
- гнойная ангина с участками серого налета;
- налет на языке;
- увеличение шейных лимфоузлов;
- образование перитонзиллярного абсцесса, при котором одна миндалина оттесняется к центру мягкого неба, к язычку, — это признак тяжелой степени заболевания;
- боли, сопровождающиеся слюнотечением, затруднением речи, трудности при глотании и дыхании.
В большинстве случаев лечение ангины проводится амбулаторно, однако в случае тяжелого течения – проводится госпитализация больного в инфекционное отделение. Не забывайте и о том, что следует ограничить общение больного с членами семьи, чтобы не распространять инфекцию.
Выделите больному отдельную посуду и полотенце. При условии правильного и своевременного лечения выздоровление наступает приблизительно через семь дней.
Лекарственные препараты назначаются больному в зависимости от того, какие симптомы у него отмечаются. В случае сильного болевого синдрома ему необходим прием анестезирующих веществ.
- Фузафунжин (биопарокс) — ингаляционно по 4 вдыхания ртом каждые 4 часа в течение 4—5 дней. Может вызвать раздражение слизистой оболочки носоглотки, бронхоспазм, аллергические реакции.
- Амбазон — таблетку держать во рту до ее полного растворения (взрослым 3—5 таблеток в сутки, детям от 3 до 7 лет по 1 таблетке 3 раза в сутки в течение 3—4 дней). После приема таблетки воздержаться от приема пищи и питья в течение 3 часов.
- Грамицидин — таблетку держат во рту (за щекой) до ее полного растворения. Применяют по 2 таблетки (одну за другой в течение 20—30 мин.) 4 раза в сутки в течение 2—3 дней.
- При тяжелой форме заболевания рекомендуется применение следующих средств: Гексорал Стопангин Стрепсилс люкс Люголь.
- Антигистаминные препараты. Показаны такие препараты, как: Супрастин, Тавегил, Фенкарол, Лоратадин, Кларитин и др.
- Для снижения температуры тела и уменьшения болевого синдрома назначается прием жаропонижающих препаратов и анальгетиков.
- При ангине симптомы стихают благодаря рассасывающим таблеткам с препаратами на основе ментола. Вместо них можно использовать специальные аэрозоли. Их применение способствует снятию болевого синдрома, которому подвержено горло при ангине.
В том случае, если температура тела держится более 5 дней , следует изменять схему лечения, так как это указывает на ее неэффективность.
У взрослых при первых признаках заболевания антибиотики можно не применять. Они показаны только в случае бактериальной природы инфекции. При правильно подобранной антибактериальной терапии состояние больного улучшается быстро. Но задача врача заключается не только в быстром выздоровлении пациента, но и в предотвращении развития осложнений. Это достигается путем полного уничтожения возбудителя, что происходит при применении антибиотиков в течение не менее 10-и дней.
Сколько дней, каким способом, и какую дозировку лекарства нужно принимать, назначает лечащий врач.
Важно помнить о том, что при полоскании горла проводится вымывание патогенных микроорганизмов со слизистой, поэтому делать это необходимо как можно чаще. При полоскании горла в домашних условиях можно использовать растворы:
- травяных отваров
- соды
- фурацилина
- перекиси водорода.
После выздоровления пациенту назначается контрольное лабораторное исследование, и, в случае выявления признаков развития осложнений, настоятельно рекомендуется консультация и последующее лечение у профильного специалиста.
При ангине рекомендуется жидкая, протертая, без острых приправ и специй, теплая витаминизированная пища, обильное питье (лучше щелочные минеральные воды), необходимо в обязательном порядке исключить курение!
Такое питание включает в себя следующие блюда:
- Каши на воде или молоке (овсянка, рис, манка) жидкие по консистенции напоминающие кисель.
- Протертые супы-пюре, бульоны (с кусочками хлеба).
- Хлеб должен быть белым, без дрожжей и не слишком свежим, но и не черствым.
- Отварные и желательно протертые или измельченные в пюре овощи: картофель, помидоры, капуста, тыква.
- Макаронные изделия, но лучше мелкие.
- Отварные яйца, омлеты.
- Диетические сорта рыбы: лещ, минтай, треска.
- Паровые или отварные блюда: котлеты, фрикадельки. Их готовят из диетического мяса: курица, телятина, крольчатина.
- Молочные продукты должны быть с низким процентом жирности. Творог берут крем образной консистенции.
- Фрукты нужно запечь или отварить.
При лечении ангин необходимо:
- снизить количество белков (до семидесяти граммов), углеводов (до трехсот граммов), жиров (примерно до шестидесяти граммов);
- увеличить число трапез до пяти раз, есть небольшими порциями;
- варить пищу, готовить ее на пару, а затем подавать в измельченном виде;
- есть овощи, разные каши;
- не употреблять в пищу горячие и холодные блюда;
- пить напитки, содержащие витамины: морсы, травяные чаи, кисели без сахара.
Народные способы лечения направлены на уменьшение воспалительных явлений в глотке, укрепление защитных сил организма, скорейшее восстановление после болезни. Для этих целей применяются отвары растений с противовоспалительным действием (ромашка, шалфей, кора дуба), чаи и настои ягод с высоким содержанием витаминов (смородина, клюква, шиповник).
- Соцветия календулы, листья подорожника, трава полыни – всего поровну. 1 столовую ложку смеси залить 1 стаканом кипятка, кипятить на слабом огне в течение 10-15 минут, процедить. Полоскать горло теплым раствором каждые 2 часа.
- Свекольный сок . Натереть свеклу на терке, отжать сок и полоскать им горло. По такой же аналогии можно приготовить сок из моркови, который используется самостоятельно или разведенный с соком свеклы.
- Лист шалфея – 3 части, цветки ромашки аптечной – 3 части, трава приворота – 3 части, 1 чайную ложку смеси заварить 1 стаканом кипятка, настоять 30 минут, процедить. Полоскать горло при ангине и фарингитах.
- 3-5 штук пряной гвоздики залить стаканом крутого кипятка и настоять 2 часа. Настой принимать по 50 г, но можно и весь в зависимости от тяжести болезни.
- Натереть стакан свеклы , влить столовую ложку уксуса, дать смеси отстояться. Потом отжать сок, прополоскать им горло и 1-2 столовые ложки проглотить.
Что касается прогноза лечения то при катаральных ангинах прогноз лечения благоприятный во всех случаях. Особенно быстро заболевание проходит при своевременно начатом лечении. Благоприятный прогноз и при лечении фолликулярной и лакунарной ангины. Но все-таки они могут привести к развитию хронического тонзиллита.
Тяжелые осложнения вызывает перенесенная некротическая ангина любой формы сложности. Чаще всего такими осложнениями стают ревматизм и гломерулонефрит.
Предупреждение болезни всегда выгоднее и проще, чем ее лечение. Профилактика ангины – не исключение. В домашних условиях можно проводить некоторые простые процедуры и выполнять правила, снижающие риск заболеть:
- Для того, чтобы не заразиться ангиной, важно также не поддерживать контакт с человеком, больным ангиной, не пользоваться общими предметами быта и т.п.
- Ежедневная зарядка, пешие прогулки на свежем воздухе, обтирание и обливание холодной водой, контрастный душ – все это способно творить чудеса с иммунитетом;
- Правильное питание. Оно напрямую влияет на иммунитет, поэтому, должно быть насыщенно полезной пищей, несущей в организм витамины и минералы, а не жир с холестерином.
- И одно из основных правил для взрослых – санация полости рта, своевременное лечение таких заболеваний, как кариес, заложенность носа, аденоидит.
При первых симптомах ангины, обязательно обратитесь к терапевту или лор-врачу за грамотным лечением.
источник
Ангина — инфекционно–аллергический процесс, локальные изменения при котором затрагивают глоточное лимфоидное кольцо, чаще всего небные миндалины. Течение ангины характеризуется повышением температуры тела, общеинтоксикационным синдромом, болью в горле при глотании, увеличением и болезненностью шейных лимфоузлов. При осмотре выявляется гиперемия и гипертрофия миндалин и небных дужек, иногда – гнойный налет. Ангина диагностируется отоларингологом на основании данных фарингоскопии и бактериологического посева из зева. При ангине показано местное лечение (полоскание горла, промывание лакун, обработка миндалин препаратами), антибиотикотерапия, физиотерапия.
Ангина – группа острых инфекционных заболеваний, которые сопровождаются воспалением одной или нескольких миндалин глоточного кольца. Как правило, поражаются нёбные миндалины. Реже воспаление развивается в носоглоточной, гортанной или язычной миндалинах. Возбудители болезни проникают в ткань миндалин извне (экзогенное инфицирование) или изнутри (эндогенное инфицирование). От человека человеку ангина передается воздушно-капельным или алиментарным (пищевым) путем. При эндогенном инфицировании микробы попадают в миндалины из кариозных зубов, придаточных пазух (при синуситах) или носовой полости. При ослаблении иммунитета ангина может вызываться бактериями и вирусами, которые постоянно присутствуют на слизистой рта и глотки.
В отоларингологии выделяют три типа ангины:
- Первичная ангина (другие названия – банальная, простая или обычная ангина). Острое воспалительное заболевание бактериальной природы. Характерны признаки общей инфекции и симптомы поражения лимфоидной ткани глоточного кольца.
- Вторичная ангина (симптоматическая ангина). Является одним из проявлений другого заболевания. Поражением миндалин могут сопровождаться некоторые острые инфекционные болезни (инфекционный мононуклеоз, дифтерия, скарлатина), заболевания системы крови (лейкоз, алиментарно-токсическая алейкия, агранулоцитоз).
- Специфическая ангина. Заболевание вызывается специфическим инфекционным агентом (грибки, спирохета и т. д.).
Около 85% всех первичных ангин вызвано ß-гемолитическим стрептококком группы А. В остальных случаях в качестве возбудителя выступает пневмококк, золотистый стафилококк или смешанная флора. Первичная ангина по распространенности находится на втором месте после ОРВИ. Чаще развивается весной и осенью. Поражает преимущественно детей и взрослых в возрасте до 35 лет. Обычно передается воздушно-капельным путем. Иногда развивается в результате эндогенного инфицирования. Вероятность возникновения ангины увеличивается при общем и местном переохлаждении, снижении иммунитета, гиповитаминозах, нарушениях носового дыхания, повышенной сухости воздуха, после перенесенного ОРВИ.
Общие симптомы ангины обусловлены проникновением в кровь продуктов жизнедеятельности микробов. Микробные токсины могут стать причиной токсического поражения сердечно-сосудистой и нервной системы, спровоцировать развитие гломерулонефрита и ревматизма. Риск возникновения осложнений увеличивается при частых рецидивах стрептококковой ангины.
В зависимости от глубины и характера поражения лимфоидной ткани глоточного кольца выделяют катаральную, лакунарную, фолликулярную и некротическую первичную ангину, в зависимости от степени тяжести – легкую, средней степени тяжести и тяжелую форму ангины.
Продолжительность инкубационного периода колеблется от 12 часов до 3 суток. Характерно острое начало с гипертермией, ознобами, болями при глотании, увеличением лимфатических узлов.
При катаральной ангине наблюдается субфебрилитет, умеренная общая интоксикация, неярко выраженные признаки воспаления по анализам крови. При фарингоскопии выявляется разлитая яркая гиперемия задней стенки глотки, твердого и мягкого нёба. Катаральная ангина продолжается в течение 1-2 суток. Исходом может быть выздоровление или переход в другую форму ангины (фолликулярную или катаральную).
Для фолликулярной и лакунарной ангины характерна более выраженная интоксикация. Пациенты предъявляют жалобы на головную боль, общую слабость, боли в суставах, мышцах и области сердца. Отмечается гипертермия до 39-40С. В общем анализе крови определяется лейкоцитоз со сдвигом влево. СОЭ увеличивается до 40-50 мм/ч.
При фарингоскопическом осмотре пациента с лакунарной ангиной выявляется выраженная гиперемия, расширение лакун, отек и инфильтрация миндалин. Гнойный налет распространяется за пределы лакун и образует рыхлый налет на поверхности миндалины. Налет имеет вид пленки или отдельных мелких очагов, не распространяется за пределы миндалины, легко удаляется. При удалении налета ткань миндалины не кровоточит.
При фолликулярной ангине на фарингоскопии выявляется гипертрофия и выраженный отек миндалин, так называемая картина «звездного неба» (множественные бело-желтые нагноившиеся фолликулы). При самопроизвольном вскрытии фолликул образуется гнойный налет, который не распространяется за пределы миндалины.
Для некротической ангины характерна выраженная интоксикация. Наблюдается стойкая лихорадка, спутанность сознания, повторная рвота. По анализам крови выявляется выраженный лейкоцитоз с резким сдвигом влево, нейтрофилез, значительное увеличение СОЭ. При фарингоскопии виден плотный серый или зеленовато-желтый налет с неровной, тусклой, изрытой поверхностью. При удалении налета ткань миндалины кровоточит. После отторжения участков некроза остаются дефекты ткани неправильной формы диаметром 1-2 см. Возможно распространение некроза за пределы миндалины на заднюю стенку глотки, язычок и дужки.
Ранние осложнения ангины (отит, лимфаденит регионарных лимфатических узлов, синуситы, паратонзиллярный абсцесс, перитонзиллит) возникают во время болезни при распространении воспаления на близко расположенные органы и ткани.
Поздние осложнения ангины инфекционно-аллергического генеза (гломерулонефрит, ревмокардит, суставной ревматизм) развиваются через 3-4 недели после начала заболевания.
Диагноз основывается на симптомах заболевания и данных фарингоскопии. Для подтверждения природы инфекционного агента выполняется бактериологическое исследование слизи с миндалин и серологическое исследование крови.
Лечение, как правило, амбулаторное. При тяжелой форме ангины показана госпитализация. Пациентам назначают щадящую диету, обильное питье, антибактериальные препараты (цефалоспорины, макролиды, сульфаниламиды). Курс лечения составляет 5-7 дней. Местно применяют амбазон, фузафунгин, грамицидин, полоскания отварами трав и растворами антисептиков, орошение миндалин хлоргексидином, норсульфазолом, стрептоцидом.
Вызывается дрожжеподобными грибами рода Candida albicans. В последние годы наблюдается рост числа случаев кандидозной ангины, обусловленный широким применением глюкокортикоидов и антибиотиков. Грибковая ангина, как правило, развивается на фоне другого заболевания после длительных курсов антибиотикотерапии.
Общая симптоматика не выражена или выражена слабо. При фарингоскопическом исследовании выявляются точечные белые или желтоватые наложения на миндалинах, иногда распространяющиеся на слизистую оболочку щек и языка. Налет легко снимается.
Диагноз подтверждается результатами микологического исследования. Лечение заключается в отмене антибиотиков, назначении антигрибковых препаратов, общеукрепляющей терапии, промывании миндалин растворами нистатина и леворина.
Развивается при хронических интоксикациях, истощении, гиповитаминозах, иммунодефицитах. Вызывается представителями сапрофитной флоры полости рта – находящимися в симбиозе спирохетой Венсана и палочкой Плаута-Венсана.
Общая симптоматика не выражена или выражена слабо. Обычно поражается одна миндалина. На ее поверхности образуются поверхностные язвы, покрытые серо-зеленым налетом с гнилостным запахом. При удалении налета миндалина кровоточит. После отторжения некротизированного участка образуется глубокая язва, которая в последующем заживает без образования дефекта.
Диагноз язвенно-пленчатой ангины подтверждается результатами бактериологического исследования. Проводится общеукрепляющая терапия. Пораженные участки смазывают раствором борной кислоты или метиленового синего, назначают полоскания слабым раствором перманганата калия и перекиси водорода. При глубоких некрозах и длительном течении показана антибиотикотерапия.
источник
Инкубационный период — от 2 до 10 дней. В зависимости от локализации процесса наблюдается большое разнообразие клинических форм. Различают дифтерию зева, носа, гортани, трахеи, бронхов, глаз, наружных половых органов и др Заболевание может протекать в трех формах — локализованной, распространенной и токсической.
Локализованная дифтерия зева характеризуется слабовыраженными симптомами интоксикации. Болезнь начинается общим недомоганием, слабостью, плохим аппетитом, повышением температуры тела до 38 °С. По выраженности местного процесса локализованную дифтерию зева подразделяют на пленчатую, островковую и катаральную.
При пленчатой форме обнаруживается небольшое увеличение верхних шейных лимфатических узлов, умеренно болезненных при пальпации. Слизистая оболочка зева легко или умеренно гиперемирована, преимущественно в области увеличенных миндалин. На миндалинах появляется налет, который к концу первых или на вторые сутки принимает характерные для дифтерии свойства: он становится серовато-белым с четко очерченными краями, удаляется с трудом, на его месте появляются мелкоточечные кровотечения (симптом «кровавой росы»).
При островковой форме на слабогиперемированных миндалинах обнаруживают плотно припаянные к ним очаги налета.
Катаральная форма проявляется умеренным увеличением миндалин и слабой гиперемией покрывающей их слизистой оболочки. Часто такую форму дифтерии принимают за вульгарный катаральный тонзиллит, верификация диагноза проводится на основании бактериологического исследования мазка, взятого с поверхности миндалин.
При распространенной форме дифтерии зева симптомы общей интоксикации более выражены. Усиливается общая слабость, появляются признаки апатии, утрачивается аппетит, спонтанная боль и боль при глотании умеренные, слизистая оболочка зева гиперемирована. Пленчатые налеты распространяются на другие участки зева и глотки.
Токсическая дифтерия глотки с начала заболевания приобретает выраженные признаки общей интоксикации. Чаще поражает детей в возрасте от 3 до 7 лет. 5 этом же возрасте возникают наиболее тяжелые ее формы. Дифтерийный круп при этой форме встречается главным образом у детей в возрасте 1-3 лет.
Одним из самых ранних и характерных признаков токсической дифтерии глотки является отек мягких тканей зева, гиперемия слизистой оболочки которого носит застойный характер с резко выраженным синюшным оттенком.
Осложнения при дифтерии зева возникают главным образом при токсической ее форме. К ним относятся миокардит, моно- и полиневрит, проявляющийся параличами мягкого неба, глазных мышц (косоглазие, диплопия), мышц конечностей и туловища; нередки случаи нефротоксического синдрома.
Диагноз устанавливают на основании клинической картины (общих и местных явлений).
Дифференциальная диагностика имеет исключительное значение, поскольку от тщательности ее проведения зависит не только состояние здоровья больного, но и здоровье окружающих. Во всех случаях возникновения катаральных явлений в глотке проводят бактериологическое обследование на наличие дифтерийной палочки. При плановой иммунизации населения дифтерия, как правило, не протекает в классических формах и нередко «маскируется» под банальные формы ангин, являясь между тем источником массивного распространения инфекции.
Дифтерию глотки дифференцируют с ложнопленчатыми ангинами, особенно дифтероидной и пневмококковой этиологии, а также лакунарной ангиной, с ангиной Симановского — Плаута — Венсана, герпетической ангиной в фазе изъязвления, глоточными изменениями при скарлатине (в первые 2-3 дня заболевания до появления экзантемных высыпаний или с изменениями в глотке при токсической форме скарлатины), с ангинами при заболеваниях крови, сифилитическими и грибковыми поражениями глотки и др.
Прогноз. Исход дифтерии зависит от тяжести болезни, возраста больного, сроков введения противодифтерийной антитоксической сыворотки и правильности пороводимого лечения.
Лечение проводится в инфекционном отделении. Основным его методом является введение противодифтерийной антитоксической сыворотки. При токсических формах назначают также дезинтоксикационную терапию (внутривенное введение плазмы; гемодеза в сочетании с 10% раствором глюкозы, реополиглюкина), а также препараты, улучшающие сердечную деятельность, витамины группы В, кортикостероиды. Антибиотики назначают детям с крупом, осложнившимся пневмонией или отитом.
Профилактика дифтерии носит плановый характер и осуществляется в соответствии с существующим положением об обязательном проведении прививок всему детскому населению. Для выявления бациллоносителей дифтерийной палочки бактериологическому обследованию подлежат лица и дети (абитуриенты), поступающие в детские учебные заведения, различные учреждения. В отношении носителей дифтерийной палочки и лиц, имевших контакт с больным дифтерией, проводятся мероприятия, предусмотренные соответствующей инструкцией. В очаге дифтерии проводят заключительную дезинфекцию.
Скарлатина (от лат. scatiatium — ярко-красный цвет) — острая инфекционная болезнь, характеризующаяся циклическим течением, общей интоксикацией, ангиной, мелкоточечной сыпью и наклонностью к гнойно-септическим осложнениям.
Источником возбудителя инфекции являются больные скарлатиной, стрептококковой ангиной и назофарингитом, носители гемолитических стрептококков группы А.
Основной путь передачи инфекции — воздушно-капельный. Наиболее часто скарлатина наблюдается у детей дошкольного и школьного возраста.
Возбудителем скарлатины является токсигенный β-гемолитический стрептококк группы А. Входными воротами для возбудителей инфекции в случаях возникновения скарлатинозной ангины служит слизистая оболочка миндалин. Воспалительный процесс начинается в криптах миндалин, в которых обнаруживаются экссудат и скопление стрептококков. Затем в паренхиме, окружающей крипты, образуется зона некроза, содержащая большое количество возбудителей, которые внедряются в здоровую ткань миндалины и обусловливают дальнейшее ее разрушение.
Симптомы и клиническая картина. Инкубационный период колеблется в пределах 1-12 (чаще 2-7) дней. При средней тяжести заболевание начинается повышением температуры тела до 39-40 °С, тошнотой, рвотой, ознобом и болью при глотании. Общее состояние заметно ухудшается уже в первые часы заболевания. Кожа в первые 10-12 ч чистая. Сыпь на ней появляется в конце первых или начале вторых суток Обычно высыпание начинается с шеи, распространяется на верхнюю часть груди в спины и быстро распространяется по всему телу. Сыпь более отчетливо проявляется на внутренних поверхностях рук и бедер, в паховых складках и нижней части живота. Характерно отсутствие сыпи на середине лица, носу, губах и подбородке. Здесь же отмечается патогномоничный для скарлатины признак — треугольник Филатова (бледность перечисленных образований лица и яркая гиперемия остальной его поверхности). Характерно также возникновение петехий, особенно в сгибах и местах трения кожи. Появление петехий обусловлено токсической ломкостью капилляров, которая может быть выявлена при помощи щипка кожи или наложения на плечо жгута (симптом Кончаловского — Румпеля — Лееде). Сыпь обычно держится 3-7 дней, затем исчезает, не оставляя пигментации. Язык начинает очищаться от налетов со 2-го дня болезни и становится ярко-красным с увеличенными сосочками («малиновый» язык) и сохраняет такой вид в течение 10-12 дней.
Характерным и самым постоянным симптомом скарлатины является ангина. признаки которой в отличие от вульгарной ангины нарастают очень быстро и характеризуются выраженной дисфагией и ощущением ожога глотки. Ангина возникает в самом начале заболевания в фазе инвазии и проявляется яркой гиперемией (эритематозная ангина) с четко очерченными границами. Некротическая ангина, наблюдающаяся при более тяжелых формах скарлатины, развивается не раньше 2-4-го дня болезни. В тяжелых случаях некротические явления распространяются за пределы миндалин, на дужки, мягкое небо и нередко, особенно у маленьких детей, на носоглотку. Ангина держится от 4 до 10 дней. Увеличение регионарных лимфатических узлов сохраняется более длительное время.
Осложнения могут возникать при любой степени тяжести заболевания. К ранним осложнениям, возникающим в начальном периоде, относятся резко выраженный лимфаденит, иногда с нагноением лимфоузлов, отит, сопровождающийся выраженными разрушениями структур среднего уха, мастоидит, риносинусит и др. Поздние осложнения возникают обычно на 3-5-й неделе от начала заболевания, проявляются миокардитом, диффузным гломерулонефритом, серозным полиартритом. На 3-4-й неделе болезни возможны рецидивы заболевания, обусловленные повторным заражением β-гемолитическим стрептококком группы А другого серотипа.
Диагноз основывается на эпидемиологических данных (контакт с больным), данных клинического и лабораторного обследований, учете характерных симптомов (сыпь, «малиновый» язык, ангина, шелушение кожи и др.).
При дифференциальной диагностике необходимо учитывать, что появление сыпи возможно в продромальном периоде кори, ветряной оспы, а также при стафилококковой инфекции.
Прогноз в большинстве случаев при своевременном обнаружении скарлатины и правильном лечении благоприятен. При гипертоксической форме и гангренозно-некротической ангине прогноз осторожный или даже сомнительный.
Лечение больных с легкими формами скарлатины, не сопровождающимися осложнениями, возможно в домашних условиях при изоляции больного. В остальных случаях показана госпитализация в инфекционное отделение.
Корь (лат. morbilli) — острое инфекционное заболевание преимущественно детского возраста, характеризующееся общей интоксикацией, повышением температуры тела, катаральным воспалением слизистых оболочек верхних дыхательных путей и глаз, специфическими высыпаниями на слизистой оболочке полости рта, пятнисто-папулезной сыпью на коже.
Возбудителем кори является фильтрующийся РНК-содержащий парамиксовирус Polynosa morbillorum. Входные ворота вируса — слизистая оболочка верхних дыхательных путей и глаз.
Патологоанатомические изменения сосредоточиваются преимущественно в глотке, гортани и нижележащих дыхательных органах и проявляются катаральным воспалением слизистой оболочки ВДП и конъюнктивы. При более тяжелом течении болезни катаральные явления довольно быстро осложняются поверхностным некрозом слизистой оболочки, чаще всего в гортани. К концу продромального периода, который длится от 3 до 5 дней, на слизистой оболочке мягкого неба поваляются точечные кровоизлияния и вместе с ними на слизистой оболочке полости рта появляются характерные пятна Вельского — Филатова — Коплика в виде белесоватых папул, чаще всего с внутренней стороны щек. Эти пятна окружены гиперемированным ободком и могут распространяться на слизистую оболочку губ и десен.
Инкубационный период — от 9 до 17 дней, чаще 10 дней. При наиболее типичной среднетяжелой форме катаральный период начинается остро с типичных симптомов вирусной инфекции: насморк, кашель, конъюнктивит, признаки интоксикации (повышение температуры тела до 38-39 °С, головная боль, недомогание, вялость, потеря аппетита и др.). Отмечаются одутловатость лица, припухлость век и губ, необычно яркая гиперемия конъюнктивы, расширение и гиперемия сосудов склер, слезотечение и светобоязнь. Через 2-3 дня на слизистой оболочке глотки обнаруживаются красные пятна (энантема), а на слизистой оболочке щек появляются специфические для кори мелкие папулы серовато-белого цвета, возвышающиеся над поверхностью слизистой оболочки, прочно спаяны с подлежащей тканью.
Осложнения при кори достаточно часты, особенно у ослабленных детей, перенесших ранее какие-либо заболевания или страдающих хроническим аденоидитом или тонзиллитом. К этим осложнениям относятся: кератит, отит, менингит, энцефалит, энтерит, колит.
Диагноз при типичной клинической картине с учетом эпиданамнеза не представляет затруднений. В сомнительных случаях иногда прибегают к специфическим методам диагностики (определение нарастания титров противовирусных антител, реакция связывания комплемента, выделение вируса кори из крови и носоглотки).
В катаральном периоде корь дифференцируют с острыми респираторными вирусными инфекциями, при которых слизистая оболочка щек не изменяется, характерные пятна Филатова отсутствуют. В период высыпания дифференциальную диагностику чаще всего проводят с краснухой, скарлатиной.
Лечение в большинстве случаев проводится в домашних условиях. Госпитализации подлежат дети первых 2 лет жизни, больные с тяжелыми формами кори, осложнениями, а также больные из закрытых детских учреждений, общежитий, интернатов. В катаральном периоде и периоде высыпаний — постельный режим, хорошо вентилируемое помещение, обильное питье (чай с лимоном, фруктовые соки, отвары из сухофруктов, плодов шиповника и др.), легкоусвояемая молочно-растительная пища.
Показано с самого начала заболевания закапывание в конъюнктивальный мешок 10-20% раствора сульфацил-натрия по 1-2 капли 1-2 раза в день и на ночь. При мучительном кашле детям раннего возраста дают пертуссин по 1/2-1 десертной ложке 3 раза в день; детям старшего возраста и взрослым назначают ненаркотические противокашлевые препараты (глаувент, либексин, тусупрекс и др.). При бактериальных осложнениях назначают антибиотики и сульфаниламидные препараты.
Прогноз при кори, как правило, благоприятный, однако выздоровление происходит медленно. В течение 2-8 недель и более в зависимости от тяжести перенесенного заболевания у реконвалесцентов может наблюдаться астенический синдром, эндокринные нарушения, обострения существующих хронических заболеваний.
Гриппозная ангина — не относится к обязательным проявлением гриппозной инфекции, однако в некоторых случаях она развивается на ее фоне или проявляется первично, симулируя банальный фарингит или острый тонзиллит. В большинстве же случаев сначала развиваются общие симптомы инфекции и на их фоне — акцентированные глоточные признаки гриппозной ангины, которые отличаются диффузной гиперемией слизистой оболочки, ощущением сухости и ожога глотки, заложенностью носа, затруднением и болезненностью при глотании. Лицо больного гиперемировано, покрыто потом, глаза блестящие, губы сухие, больной глубоко астенизирован мучительной головной болью. Заболевание длится несколько дней и проходит в основном без осложнений, но сохраняется в течение нескольких дней или недель астенический синдром.
Осложнения возникают в том случае, когда гриппозная инфекция подавила сопротивляемость организма и иммунитет настолько, что условно патогенная флора, приобретая патогенные свойства, выходит на авансцену патологического процесса и вызывает кокковые поражения ВДП, НДП и уха. Грозным осложнением гриппа является инфекционно-токсический шок, а также отек мозга и легких. Могут возникать инфаркты миокарда и кровоизлияния в мозг.
Диагноз гриппозной ангины основывается на эпидемиологических данных, характере клинического течения и результатах лабораторных исследований. Нередко гриппозной ангине сопутствует герпетическая ангина, проявляющаяся герпетическими высыпаниями на небных миндалинах.
Лечение гриппозной ангины ограничивается обильным питьем, полосканием глотки антисептическими растворами, при бактериальной суперинфекции назначают сульфаниламиды и антибиотики. Применяют также комплексное противогриппозное лечение (арбидол, терафлю, интерферон и др.). Профилактика заключается в проведении противогриппозной вакцинации.
Прогноз в общем благоприятен, однако при тяжелых формах гриппа, осложненных пневмонией, отеком легкого и мозга, внутричерепными осложнениями, заболевание нередко заканчивается смертельным исходом.
Профилактика заключается в соблюдении всех противоинфекционных мероприятий, применяемых при заразных болезнях (изоляция больного, применение средств индивидуальной защиты, дезинфекция помещения и предметов ухода за больным, активное выявление очагов инфекции и т. д.). Специфическая профилактика гриппа осуществляется путем проведения вакцинации в предэпидемический период, а также путем назначения лицам, контактировавшим с больными, противовирусных препаратов.
Оториноларингология. В.И. Бабияк, М.И. Говорун, Я.А. Накатис, А.Н. Пащинин
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Слово «ангина» произошло от латинского слова «ango», что в переводе означает «сжимать, душить».
Интересные факты
Впервые упоминания об ангине встречаются еще в трудах Гиппократа (IV – V век до н. э.), а также в рукописях Абу Али Ибн Сины (Авиценны, XI век) в которых описываются случаи асфиксии (удушения) при ангине.
Глоточное лимфоидное кольцо расположено между ротовой полостью и глоткой. Оно представляет собой 6 миндалин и скопление лимфоидных гранул на задней стенке глотки.
Кольцо состоит из:
- двух небных миндалин;
- двух трубных миндалин;
- глоточной миндалины;
- язычной миндалины.
Наиболее часто поражаются именно небные миндалины, остальные поражаются в очень редких случаях. Именно воспаление небных миндалин принято считать ангиной.
Структура небных миндалин
Поверхность миндалин покрыта слизистой оболочкой розоватого цвета. Миндалина состоит из скопления лимфоидной ткани, в которой расположено множество лакун. Они представляют собой глубокие борозды внутри миндалин, открывающиеся на поверхности в виде отверстий. Также в толще миндалин располагаются лимфатические фолликулы, в которых вырабатываются и скапливаются лейкоциты (клетки иммунной защиты).
Причинами заболевания ангиной являются три большие группы возбудителей:
- Бактерии. В полости рта постоянно присутствуют бактерии, которые являются нормальной микрофлорой. Эти бактерии относятся к группе условно-патогенных возбудителей, которые могут вызывать заболевание только при определенных условиях. Другой группой являются патогенные бактерии. Попадая в организм, они задерживаются на поверхности миндалин, где при благоприятных условиях начинают размножаться. Возникает локальный иммунный ответ с воспалением и отеком миндалин, что проявляется в виде тонзиллита.
- Вирусы. Большая часть ангин, особенно в детском возрасте, обусловлена причиной заражения человека вирусом. Эти ангины отличаются от бактериальных ангин короткой продолжительностью и более легким течением. Также стоит отметить, что в случаях, когда причиной ангины являются вирусы, лечение антибиотиками является неэффективным.
- Грибки.Грибки присутствуют практически везде, и организм человека не является исключением. В небольшом количестве они всегда находятся на слизистых оболочках полости рта. Активный рост грибков сдерживает иммунная система и условно-патогенные бактерии. При сниженном иммунитете или при длительном приеме антибиотиков без использования противогрибковых препаратов грибки стремительно размножаются, поражают миндалины и, как следствие, развивается ангина.
Предрасполагающими факторами развития ангины являются:
- Патология носа и околоносовых пазух. При ринитах и гайморите (воспаление верхнечелюстных пазух) создаются благоприятные условия для развития и распространения инфекции. Длительное течение ринита или гайморита приводит к тому, что возбудитель инфекции попадает в ротоглотку и на поверхность слизистой оболочки миндалин, где размножается, вызывая развитие ангины.
- Общее и местное переохлаждение организма. При общем переохлаждении снижается иммунологическая защита организма, что приводит к созданию благоприятных условий для активизации условно-патогенной микрофлоры, постоянно находящейся в складках слизистой оболочки миндалин. При местном переохлаждении миндалин сосуды суживаются, снижается местное кровообращение. Вместе со снижением притока крови уменьшается количество лейкоцитов в миндалинах, что также приводит к активизации условно-патогенной микрофлоры и развитию ангины.
- Заболевания желудочно-кишечного тракта. При любых заболеваниях желудочно-кишечного тракта в зависимости от степени и тяжести поражения нарушается пищеварение и всасывание питательных веществ и витаминов. Нехватка этих компонентов ведет к нарушению создания организмом иммунных клеток и снижению общего иммунитета. Как следствие, резистентность (сопротивляемость) организма к заболеваниям снижается, что в первую очередь проявляется инфекционными заболеваниями верхних дыхательных путей, в том числе и ангиной.
- Злоупотребление алкоголем. Частое употребление алкоголя наряду с остальными вредными воздействиями на организм человека также снижает общий иммунитет. Кроме своего общего воздействия он оказывает и местное воздействие на миндалины. Это выражается в частом раздражающем воздействии алкоголя на слизистую оболочку миндалин и ее повреждении, что создает благоприятные условия для развития ангины.
- Неправильное питание. Однообразная пища с низким содержанием витаминов приводит к развитию анемии и снижению иммунитета. К витаминам, участвующим в формировании эритроцитов, относятся витамины группы В. Недостаточность витамина С приводит к повышению проницаемости стенки сосудов, что облегчает бактериям получение питательных веществ, циркулирующих в крови, и ускоряет проникновение токсинов в кровеносное русло.
- Курение. При курении сигаретный дым с примесью токсинов и смол воздействует на слизистую миндалин, меняя ее структуру. Также под воздействием никотина происходит спазм сосудов, что уменьшает приток крови к миндалинам и, как результат, снижается местный иммунитет.
По течению ангина делится на:
- острую;
- хроническую.
В зависимости от возбудителя различают:
- вирусную;
- бактериальную;
- грибковую.
По клиническому течению ангина является:
- катаральной;
- фолликулярной;
- лакунарной.
Стойкое хроническое воспаление небных миндалин, характеризующееся часто повторяющимися эпизодами обострения с симптомами общей интоксикации. Частота хронической ангины среди взрослого населения составляет 4 – 10%, а среди детского достигает 12 – 15%.
Хронической считается ангина, которая возникает не реже 2 – 3 раз в год. В норме в миндалинах лимфоциты должны уничтожить всех возбудителей, вызвавших ангину. Но в ряде случаев при недостаточно длительном лечении ангины или вовсе отсутствии такового возбудитель заболевания не уничтожается полностью. Он впадает в состояние ожидания, при котором клетки иммунной защиты не могут распознать и уничтожить его. Затем при наступлении благоприятных условий возбудитель снова активизируется, вызывая очередной эпизод болезни.
Из-за часто возникающих ангин происходят структурные изменения в самих миндалинах. В норме на поверхности миндалин находится множество лакун, которые переходят в крипты, уходящие вглубь миндалин. Крипты дренируются в лимфатические сосуды. При хроническом тонзиллите происходит деформация и склероз крипт, что нарушает дренажную функцию. Образуется застой в лакунах и криптах, где и находятся возбудители ангины, до того момента, пока снова на миндалины или организм в целом не воздействуют факторы, снижающие иммунитет.
Ангина вирусного происхождения встречается в несколько раз чаще, чем бактериальная. Вирусная ангина отличается более легким течением и крайне редким развитием серьезных осложнений со стороны внутренних органов. Вирусная ангина в абсолютном большинстве случаев (более 90%) встречается у детей в возрасте от 1 до 3 лет. Вероятность заболевания данным недугом взрослого человека минимальна.
Возбудителями заболевания могут быть различные виды вирусов, которые чаще всего передаются от больного человека воздушно-капельным путем, реже – через грязные руки и прямой контакт.
Основными патогенными агентами, способными вызвать вирусную ангину, являются:
- вирус гриппа;
- вирус парагриппа;
- аденовирус;
- энтеровирус (ECHO и Коксаки);
- респираторно-синцитиальный вирус;
- ротавирус;
- риновирус;
- коронавирус;
- вирус простого герпеса;
- вирус кори;
- вирус Эпштейна-Барр.
Для всех вирусных ангин, вне зависимости от возбудителя, характерно наличие общих и местных признаков инфекционного процесса. Для детей младше 3 лет ввиду возрастных особенностей организма к основным группам признаков присоединяются симптомы поражения желудочно-кишечного тракта.
Общими симптомами вирусной ангины являются:
- повышение температуры тела;
- судороги на фоне повышенной температуры;
- головная боль;
- общая слабость и вялость;
- ломота в костях и мышцах.
Местными симптомами вирусной ангины являются:
- кашель;
- насморк;
- покраснение глаз и слезотечение;
- боль в горле;
- осиплость голоса;
- увеличение и болезненность подчелюстных лимфатических узлов;
- покраснение и увеличение небных миндалин;
- покраснение задней части глотки;
- появление мелких пузырьков и язвочек на миндалинах.
Симптомами поражения желудочно-кишечного тракта при вирусной ангине являются:
- отказ от приема пищи;
- рвота;
- боль в животе;
- вздутие живота;
- колики;
- диарея.
Отличительной особенностью бактериальной ангины от вирусной является наличие на поверхности миндалин белесоватого налета. Этот налет не что иное, как гнойные отложения — результат борьбы иммунной системы с инфекцией. Бактериальная ангина начинается с повышения температуры тела, покраснения небных миндалин, болевых ощущений в горле и признаков общей слабости. На второй, реже — третий день заболевания, на поверхности миндалин появляются гнойные отложения. В этот же период возникает боль при глотании. При надлежащем лечении гнойный налет исчезает на 2 – 5 день лечения.
Возбудителями бактериальной ангины являются:
- стрептококки;
- диплококки;
- пневмококки;
- стафилококки;
- энтеробактерии.
Наиболее частым возбудителем ангины является β-гемолитический стрептококк группы А. Из всех бактериальных ангин на его долю приходится 35 – 60% случаев. Еще одной важной отличительной чертой этого стрептококка от других возбудителей ангины является наличие осложнений с поражением так называемых органов-мишеней (сердечных клапанов, почек и суставов). Факт возможности таких осложнений вынуждает более серьезно посмотреть на такое простое заболевание как ангина. Для избегания возможности возникновения поражения органов-мишеней необходима своевременная диагностика бактериальной ангины, а также ее адекватное лечение.
Среди тонзиллитов грибковая ангина является наиболее редкой. Часто при осмотре ее принимают за бактериальную, что требует назначения антибактериального лечения. Оно является неэффективным по отношению к грибковой флоре, что приводит к прогрессированию клинической картины и более длительному течению заболевания.
Возбудителями грибковой ангины являются:
- candida albicans;
- candida tropicalis;
- candida glabrata;
- leptotrix bucalis.
Чаще всего грибковая ангина встречается у детей до года. Это обусловлено тем, что иммунная система новорожденных еще не функционирует в полную силу. Организм ребенка впервые встречается с враждебными грибками не в состоянии адекватно им противостоять. Грибки попадают на слизистую небных миндалин, где активно растут, вызывая тонзиллит.
Другой причиной грибковой ангины является дисбактериоз, который возникает на фоне длительного приема антибиотиков. В полости рта живут условно-патогенные бактерии и грибки, которые уживаются друг с другом. При снижении количества бактерий уменьшается сдерживающий фактор в их лице, и начинается активный рост грибков. Но для возникновения грибковой ангины кроме дисбактериоза необходимо также и снижение иммунитета организма.
К нарушениям баланса микрофлоры приводят:
- нарушение качества питания;
- изнуряющие организм диеты;
- длительный прием антибиотиков и кортикостероидов;
- нарушения метаболизма;
- хронические заболевания ротовой полости, глотки, миндалин;
- снижение иммунитета (прием иммунодепрессантов, ВИЧ-инфекция).
При грибковой ангине клиническая картина выражена слабо. Начинается она с покраснения небных миндалин и незначительного повышения температуры тела. Боль в горле также слабо выражена и в покое проявляется редко, усиливаясь при глотании. Возможно появление неприятного привкуса или запаха изо рта. При осмотре на поверхности небных миндалин отмечается наличие белого или желтоватого творожистого налета, который располагается в виде островков. Далее этот налет может распространяться на дужки и язычок. Лимфатические узлы увеличиваются незначительно или вовсе не увеличиваются. Длительность грибковой ангины составляет 6 – 10 дней. При отсутствии лечения в период клинических проявлений грибковой ангины она часто переходит в хроническую стадию.
Характеризуется односторонним или двухсторонним поражением только слизистой оболочки миндалин. Начинается остро с появления ощущения жжения или боли в горле, усиливающейся при глотании. Температура тела колеблется в пределах 38 градусов. При осмотре отмечается покраснение слизистой миндалин и небных дужек. Продолжительность заболевания составляет 3 – 5 дней.
В процесс вовлекается слизистая оболочка и фолликулы небных миндалин. Начинается остро с выраженных болей в горле. Температура тела достигает 39 градусов. Возникает интоксикационный синдром, проявляющийся слабостью, сонливостью, головной болью, у детей может проявляться рвотой. При осмотре видно покраснение слизистой миндалин и дужек. На поверхности миндалин видны белесоватые точки (нагноившиеся фолликулы) величиной 1 – 3 мм. Они вскрываются на 2 – 4 день, образуя быстро заживающие эрозии. Длительность заболевания составляет 6 – 8 дней.
Миндалины поражаются глубоко с вовлечением в процесс лакун, в которых скапливается гной. Поражаются, как правило, обе миндалины. Начало такое же, как и при фолликулярной ангине. Течение тяжелее с более выраженной интоксикацией организма. При осмотре отмечается отек и увеличение миндалин. На фоне гиперемированной слизистой оболочки в области устьев лакун видны участки некроза (мертвой ткани) и островки желтовато-белого налета. Миндалины могут быть частично или полностью покрыты фибринозным налетом, который легко удаляется с поверхности. Длится такая ангина 6 – 8 дней.

Симптомами ангины являются:
- повышение температуры;
- боль в горле;
- затруднение при глотании;
- общая слабость;
- налет на миндалинах;
- увеличение лимфатических узлов.
Как и при любом другом заболевании инфекционного характера с воспалением имеет место повышение температуры тела. Стоит отметить, что при разных видах ангины температура колеблется как по длительности, так и по своей высоте. При самой легкой, катаральной, ангине температура редко превышает 38 градусов и длится более 1 – 2 дней. При более тяжелых формах ангины, таких как лакунарная и фолликулярная, температура держится в пределах 38 – 40 градусов и по своей продолжительности может достигать шести дней.
Отдельно стоит упомянуть о вирусной ангине. Температура тела при вирусной ангине почти всегда держится в пределах 39 – 40 градусов. В случаях, когда к вирусной инфекции не присоединяется бактериальная, температура длится 2 – 4 дня.
При высокой температуре у детей могут возникать фебрильные судороги. Проявляется это сильным напряжением всех мышц тела, которое сменяется ритмичными вздрагиваниями и подергиваниями. Частота постепенно снижается до полного исчезновения. Возможен вариант судорог только с локальными проявлениями в виде подергивания конечностей или закатывания глаз.
В редких случаях ангина может протекать без повышения температуры. Такое течение вовсе не свидетельствует о легком течении ангины, наоборот, говорит о ее тяжести.
Такое бывает тогда, когда причиной ангины является сразу несколько бактерий, одновременно поразивших миндалины с последующим развитием гангрены миндалин. Также такое течение ангины зачастую наблюдается в случаях выраженной иммуносупрессии (снижении защиты организма), например, при лечении иммуносупрессивными препаратами или при заболевании СПИДом.
Болевые ощущения при ангине варьируют в зависимости от тяжести ее течения. При легком течении отмечается небольшой дискомфорт в горле, жжение или легкая болезненность, усиливающаяся при глотании. Болезненность в покое возникает при глубоком поражении небных миндалин. Боль ноющего характера, сильно усиливающаяся при глотании.
В процессе воспаления организм пытается избавиться от патогенных агентов в лице бактерий или вирусов, поразивших миндалины. В результате этой борьбы выделяется множество БАВ (биологические активные вещества), которые воздействуют на нервные окончания. Повышается чувствительность болевых рецепторов, которые раздражаются химическими веществами, образующимися в очаге воспаления. Кроме химического воздействия на рецепторы также осуществляется механическое раздражение в результате их сдавливания отекшими тканями. Механический аспект усиливается при осуществлении глотания.
Ангины, возникающие на фоне выраженного иммунодефицита с обширным некрозом миндалин, могут протекать со слабовыраженным болевым синдромом или с полным отсутствием болей. Это обусловлено тем, что в процесс вовлекаются нервные окончания, которые также разрушаются. В результате этого снижается болевая чувствительность в области поражения миндалин.
Миндалины связаны с регионарными лимфатическими узлами посредством лимфатических сосудов, по которым медиаторы воспаления из миндалин достигают лимфатических узлов. В результате, в них возникает воспалительная реакция, что приводит к их отеку и увеличению в объеме. При пальпации лимфоузлов они не спаяны с окружающими тканями, подвижны под кожей. Отмечается болезненность лимфатических узлов, усиливающаяся при надавливании.
Регионарными лимфатическими узлами являются:
- поднижнечелюстные;
- околоушные;
- затылочные;
- передние шейные.
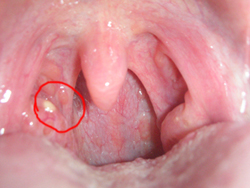
Осмотр врача – это наиболее важное звено в постановке верного диагноза. В первую очередь ЛОР-врач осматривает миндалины пациента с помощью одноразового шпателя.
При осмотре миндалин и ротоглотки обнаруживаются следующие изменения:
- покраснение небных дужек;
- наличие пузырьков и язвочек на мягком небе и дужках;
- увеличение миндалин;
- фибринозный или гнойный налет на миндалинах;
- наличие гнойных пробок в лакунах миндалин.
После осмотра ротоглотки врач прощупывает лимфатические узлы, которые находятся в непосредственной близости к миндалинам – это поднижнечелюстные, околоушные и затылочные группы лимфоузлов. При ангине они болезненные и увеличенные.
Общий анализ крови показывает повышение лейкоцитов за счет нейтрофилов, сдвиг лейкоцитарной формулы влево с перераспределением молодых и зрелых форм нейтрофилов, увеличение скорости оседания эритроцитов (СОЭ). Вышеперечисленные изменения характерны для бактериальной ангины.
Вирусная ангина отличается нормальным или немного сниженным количеством лейкоцитов. При этом может наблюдаться увеличение процентного соотношения лимфоцитов и моноцитов за счет уменьшения количества нейтрофилов. Скорость оседания эритроцитов при вирусной ангине повышается незначительно.
Следующий этап в диагностике ангины – это мазок из зева и полости носа. Мазок берется для бактериоскопического и бактериологического исследования до начала лечения антибиотиками.
Методами определения возбудителя ангины являются:
- Бактериоскопическое исследование. Под микроскопом можно ориентировочно определить возбудителя ангины. Этот способ позволяет выявить наличие стрептококков, которые окрашиваются по Граму в синий цвет и расположены в мазке цепочками. При грибковой ангине в мазке можно заметить ветвящиеся нити грибков – мицелий.
- Бактериологическое исследование. Перед взятием мазка из зева пациент не должен принимать пищу или жидкость в течение двух часов, не разрешается перед процедурой чистить зубы. Мазок из зева берется специальной проволочной петлей, которая обязательно должна быть стерильной. Врач проводит петлей поочередно по небным дужкам, миндалинам и задней стенке глотки, обходя участки скопления гноя. Затем петля помещается в стерильную пробирку и как можно скорее транспортируется в лабораторию, где производится посев на питательную среду. На питательной среде в благоприятных условиях начинается рост и размножение полученной из зева микрофлоры. Таким образом, через несколько дней можно определить возбудителя ангины. Во многих европейских странах последние несколько лет широко используются экспресс-тесты на выявление стрептококкового антигена в мазке из зева. С помощью этого метода диагностики в течение 5 – 7 минут можно определить наличие стрептококка.
- Серологический метод диагностики. Предназначен для выявления в крови пациента антител против ферментов β-гемолитического стрептококка группы А. Наличие большого количества этих антител, называемых Антистрептолизин-О, свидетельствует о наличии в организме стрептококковой инфекции и возможном риске развития осложнений.
К лабораторной диагностике вирусных ангин прибегают только в случаях тяжелого течения заболевания. Для этого используются ПЦР (полимеразная цепная реакция) и ИФА (иммуноферментный анализ), которые определяют наличие вирусных антигенов в мазках из зева. Эти методы предназначены для выявления вируса Эпштейна-Барр, энтеровируса, вируса герпеса и других возбудителей вирусного происхождения.
источник