Ангина у взрослых возникает не всегда в истинном виде. Зачастую при любой боли в горле пациенты ставят себе диагноз самостоятельно и называют чаще всего ангину, не стремясь разобраться с истинным диагнозом.
Путают ангину чаще всего с ларингитом, фарингитом, обычной простудой. Для того, чтобы избежать подобных заблуждений, необходимо знать, какие есть признаки ангины у взрослых и как она протекает. Уже при наличии этих признаков необходимо обращаться к врачу, чтобы получить адекватное лечение.
Заболевание в основном вызывают стафилококки, реже пневмококки или инфекция комбинированного типа. Бактерии и вирусы поступают как извне, так и активизируются уже присутствующие внутри организма возбудители. Обычно они живут в кариозных зубах, носоглотке, гайморовых пазухах. Их активации способствует любое ослабление иммунитета: переохлаждение, стресс, простуда, длительное воздействие различных аллергенов, контакт с больным человеком.
К наиболее характерным возбудителям инфекции относятся стафилококки, стрептококки, пневмококки, некоторые представители рода диплококков и энтеровирусы.
Пути проникновения инфекции:
- Эндогенный (у пациентов, страдающих гастроэнтеритом, гнойным синуситом, хроническим тонзиллитом и кариесом).
- Воздушно-капельный (наиболее характерный путь передачи).
- Энтеральный (вместе с зараженными молочными продуктами).
- Гематогенный (с током крови из зараженных возбудителем органов и тканей).
- Искусственный (при проведении хирургических операций на носоглотке и полости носа).
Чаще всего ангиной заболевают лица, у которых снижена сенсибилизация и реактивность организма, либо отмечается врожденная незрелость физиологических систем или имеются хронические патологические процессы в ЛОР-органах. Вместе с тем немаловажную роль в развитии заболевания играет состояние миндалин и вирулентность микрофлоры.
Выделяют несколько форм заболевания:
- Катаральная ангина. Она развивается, как правило, очень быстро. Основные симптомы — недомогание, сухость и першение в горле. Далее появляется отечность зева, боль при глотании и в лимфоузлах. Этот вид ангины характеризуется повышением температуры тела до 39°С, появлением озноба, ломоты в теле и сильной мигрени. Через 3-5 дней основные симптомы болезни проходят или переходят в другую форму — все зависит от лечения.
- Лакунарная ангина. Первым симптомом является резкий скачок температуры (до 40 градусов). Также возникают ощущения боли в районе гортани, мышцах, суставах, сердце. Значительно повышается выработка слюны. У детей вследствие интоксикации может наблюдаться рвота. При этой форме в лакунах скапливается жидкость (фибринозный экссудат). Слизистая поверхность глотки и миндалин краснеет, отекает, появляются желтоватые островки, миндалины покрываются белёсым налётом, который легко счищается медицинским шпателем. Наблюдается разбухание шейных лимфоузлов и болевые ощущения в местах их расположения. Длится такой вид ангины промежуток времени в 5 — 7 суток. Небольшая температура может наблюдаться и после острого периода.
- Фолликулярная ангина, в отличие от катаральной, развивается медленно, но проходит не менее болезненно. Опасность ее в осложнениях: когда у вас усиливается головная боль, повышается температура тела, ломит суставы, нужно обратиться к доктору для диагностирования и рекомендаций по поводу лечения. При этом виде ангины сильно болят и увеличиваются лимфоузлы под челюстью. Ее следует лечить в стационарных условиях.
- Некротическая ангина протекает с более выраженными симптомами, чем лакунарная и фолликулярная ангины. Она сопровождается высокой температурой, тошнотой, рвотой. Анализы крови при некротической ангине показывают выраженный лейкоцитоз, нейтрофилёз. Миндалины при этой ангине покрываются налетом желто-зеленого цвета, реже — серого. Часто, при снятии налета, слизистая кровоточит, так как в очаге инфекции происходит отторжение тканей под воздействием фибрина. Это отторжение может распространяться не только на миндалины, но и на окружающие участки — дужки, язычок, заднюю стенку глотки.
Иногда формы ангины могут сочетаться, что значительно затрудняет лечение. На одной миндалине может быть лакунарная, а на другой – фолликулярная ангина.
При развитии ангины основные симптомы у взрослого проявляются в зависимости от тяжести клинической картины. Заболевание острой формы характеризуется быстрым развитием.
Первые признаки проявляются:
- гипертермией (высокой температурой), нарушением глотательных функций;
- увеличением и воспалением миндалин (гланд), возможны гнойничковые очаги;
- внезапным синдромом острых болей в горле, постепенным усилением болей;
- гипертрофией и воспалением лимфатических узлов подчелюстной зоне.
В подострой форме болезнь протекает вяло. Слабая выраженность симптоматики проявляется и варьирует длительностью от 1 до 3 месяцев. Как у взрослых, так и у детей наблюдаются:
- изменения в интенсивности болевых проявлений;
- галитозом (не свежий запах рта);
- небольшая гипертрофия (увеличение) миндалин;
- зловонные выделения вязкой структуры из тонзиллярных ниш;
- изменение вкусовых качеств.
Хроническая форма развивается обычно у пациентов, регулярно пытавшихся самостоятельно лечить ангину в домашних условиях, переносивших заболевание «на ногах», не доводя лечение до полного выздоровления. Симптомы периодичны – то проявляются, то исчезают. Отмечаются:
- легкое набухание лимфатических узлов;
- небольшие признаки покраснения миндалин, незначительное их увеличение;
- периодичное проявление болевой симптоматики в горле.
Симптоматика заболевания у взрослых пациентов и у детей одинакова, так как в силу своей заразности, один заболевший член семьи может инфицировать всех домочадцев, включая детей.
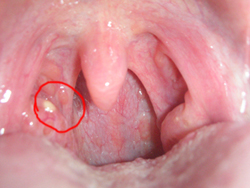
На фото ниже показано, как проявляется заболевание у взрослых.
При ангине человек ослабевает, повышается температура тела до 40 градусов, невозможно глотать, беспокоят сильные боли в горле, возникает головная боль, сильно краснеет глотка. Когда врач осматривает горло, замечает, что миндалины увеличиваются и сверху покрываются налетом, часто ломит суставы. Если вовремя лечить заболевание, человеку становится легче уже спустя 5 дней. Часто врачи вместо ангины ставят диагноз ОРЗ, но запомните, если температура выше 39 градусов, это говорит, что сильно воспалено горло. При этом больной не может пить, есть, ему тяжело говорит, затем он начинает быстро уставать.
Если ангина гнойная, значительно увеличиваются лимфатические узлы, изменяются миндалины, расположенные на мягком небе, на них начинают появляться гнойники.
Ангина — явная причина повышения температуры тела. Отличительной чертой острого инфекционного заболевания является резкий подъем температуры, сохраняющийся на протяжении короткого времени. Видимые симптомы ангины — боль в горле, налет на миндалинах, общая слабость. В среднем высокая температура держится до 5 дней. От характера ангины зависит продолжительность болезни:
- катаральная — продолжительность составляет 1-2 дня;
- фолликулярная — 3 — 4 дня;
- лакунарная — 4 — 5 дней;
- герпесная ангина (герпангина) — 1- 3 дня;
- ангина Симановского-Плаута-Венсана — 1 — 2 дня или проходит без температуры.
Следует учитывать естественные изменения показателей из-за индивидуальных особенностей организма, особенно, иммунитета и общей восприимчивости к вирусам. Разные виды ангин имеют похожие признаки заболевания, отличающиеся размещением гнойных участков. Отсутствие температуры при тонзиллите, говорит о снижении защитных функций организма, о неспособности собственными силами противостоять недугу.
Ниже приведен ряд универсальных рекомендаций, которые необходимо соблюдать при лечении ангины в домашних условиях:
- Постельный режим. Перенесение ангины на ногах часто приводит к развитию осложнений.
- Обильное питье. Необходимо для снятия интоксикации и выведении из организма возбудителей болезни и продуктов их жизнедеятельности. Можно пить воду, чай, компоты, морсы, соки. Главное, чтобы они были теплыми.
- Антисептики. Всевозможные леденцы, пастилки и аэрозоли от боли в горле применяют в случае сильных болевых ощущений в качестве средств симптоматической терапии.
- Жаропонижающие средства. Их принимают, если температура поднялась выше 38 градусов и больному становится трудно ее переносить.
- Полоскание горла при ангине. Помогает избавиться от белого налета, который является источником воспаления. Полоскать горло при ангине рекомендуется каждый час.
В большинстве случаев ангина вызывается стрептококками, поэтому основными лекарствами от ангины являются антибиотики пенициллинового ряда. Наиболее эффективным из них считается бензилпенициллин. Если у пациента аллергия на пенициллины, то возможно назначение макролидов («Азитромицин», «Эритромицин»). Тетрациклины и сульфаниламиды неэффективны при ангине.
Народная медицина предлагает большое количество рецептов для лечения такого сложного заболевания, как ангина в домашних условиях. При остром тонзиллите необходимо вымыть микробов со слизистой глотки, и для этой цели рекомендуется применять настои и отвары из трав.
Хороший эффект дают следующие процедуры:
- частые полоскания ротовой полости раствором морской воды помогают избавиться от болевых ощущений в горле.
- избавиться от неприятной симптоматики заболевания за несколько дней можно с помощью чеснока, используя его для компрессов, ингаляций и полосканий.
- употребление отвара душицы на протяжении дня поможет избавиться от охриплости голоса.
- в самом начале развития тонзиллита рекомендуется жевать цедру лимона вместе с мякотью и полоскать горло раствором лимонного сока.
- в том случае, если ангина сопровождается повышением температуры тела и ознобом, то облегчить состояние помогает теплый чай с добавлением брусники, лимона либо малины.
При диагностировании острого тонзиллита важно употреблять как можно больше жидкости, что поможет вывести из организма все скопившиеся токсины и восстановить водный баланс.
Местное лечение тонзиллита не менее эффективно, чем прием препаратов общего действия. Устранению боли и снятию воспаления миндалин способствует полоскание горла растворами (фурацилин, элюдрил, сода + йод + соль), отварами (шалфей, календула).
Полоскать горло следует не реже 1 раза в 2 часа, данный процесс обеспечивает очищение слизистой глотки от продуктов жизнедеятельности болезнетворных микроорганизмов, смывает с ее поверхности гной, борется с воспалением.
Также вы можете посмотреть видеозапись передачи «Жить Здорово» про лечение ангины.
Ангина очень опасна своими осложнениями. Одно из них – паратонзиллярный абсцесс, который является продолжением ангины. Кажется, наступило выздоровление, но внезапно у больного возникает сильная боль в горле, которая постоянно усиливается. Через 2–3 дня глотание становится невозможным, повышается температура, усиливается слюноотделение. Вскоре состояние больного ухудшается настолько, что во время глотания в результате отекания мягкого нёба пища может попадать в носоглотку и нос. Затрудняется дыхание. В этом случае поможет только срочная госпитализация и хирургическое вмешательство.
Есть и другие осложнения. Различают местные и общие проявления. К местным принадлежат острый гнойный лимфаденит (воспаление лимфатических узлов), флегмона шеи. К общим осложнениям – ревматизм, миокардит, инфекционный полиартрит, пиелонефрит, сепсис, менингит. Именно поэтому после ангины следует обязательно дважды исследовать кровь, мочу и сделать электрокардиограмму, чтобы убедиться, что нет осложнений.
источник
Что такое ангина? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александров П. А., инфекциониста со стажем в 11 лет.
Ангина (от латинского «angile» — давить, сжимать) — острое инфекционное заболевание, вызываемое исключительно бета-гемолитическим стрептококком группы А, который поражает лимфоидный аппарат глотки. Клинически характеризуется синдромом общей инфекционной интоксикации, острым тонзиллитом и углочелюстным лимфаденитом.
Впервые стрептококк был обнаружен т. Бильротом в 1874 году.
Стрептококки являются неподвижными грамположительными бактериями. Они располагаются парами, цепочками. Их таксономическое деление основано на различиях строения А-липополисахарида (обеспечивает сродство к соединительной ткани).
Строение стрептококка:
- Протеины клеточной стенки:
- М — подавляет фагоцитоз, имеет сродство к соединительной ткани сердца;
- Т — фактор типоспецифичности;
- R — нуклеопротеид;
- Протеиназа — вызывает набухание соединительной ткани сердца;
- Стрептокиназа — участвует в переводе плазмина в плазминоген, т. е. вызывает фибринолиз
- Липотейхоевая кислота — обладает сродством к эпителию лимфоидного аппарата глотки, обеспечивает фиксацию стрептококка, т. е. является рецептором;
- Гиалуроновая кислота — входит в состав капсулы, препятствует фагоцитозу возбудителя и расщепляет гликозаминогликаны;
- Стрептолизины:
- S (гемолиз эритроцитов, иммуносупрессия);
- О (кардиотоксичен — воздействует на митохондрии, блокирует тканевое дыхание в сердечной мышце и нарушает проведение сердечных импульсов);
- Эритрогенный экзотоксин — т. н. токсин Дика, вызывающий типичные проявления скарлатины, а в совокупности с другими факторами патогенности поражает капилляры, вызывая точечную сыпь. Первичная инфекция, как правило, протекает по типу скарлатины, а все повторные заражения — по типу ангины, так как к токсину Дика вырабатывается иммунитет. Однако следует помнить, что проявления жизни на Земле весьма обширны и многообразны, и не всегда подчиняются правилам — иногда скарлатина не проявляется, например, при субклинической форме, когда первичное заболевание протекает скрыто, а иммунитет к токсину формируется, или конкретный штамм стрептококка является нетоксигенным, т. е. не вырабатывает токсин, и первая встреча с возбудителем будет типичной ангиной. Также возможна повторная скарлатина, вызванная различными антигенными вариантами стрептококка).
При реакции организма на разные типы стрептококков выделяют однородный иммунитет (стойкий полииммунитет), который защищает от заражения, а также моноиммунитет (обусловленный бактериальными типоспецифичными М-антигенами), который не предохраняет от заболевания другими типами.
Возбудитель чувствителен к высыханию, погибает при нагревании до 60°C за 30 минут, высокочувствителен к антибиотикам пенициллинового и цефалоспоринового рядов. Стрептококки размножаются на кровяном агаре (вызывают гемолиз эритроцитов), могут расти в молочных продуктах, мясном фарше и салатах. [2] [3] [4]
Антропоноз. Источник инфекции — больные ангиной, скарлатиной и другими формами стрептококковой инфекции (бета-гемолитический стрептококк группы А) и носители стрептококка.
Механизм передачи: аэрозольный (путь передачи воздушно-капельный), возможен алиментарный (связанный с неполноценным питанием) и контактный пути передачи, особенно у детей раннего возраста.
Восприимчивость к инфекции высокая, сезонность осенне-зимняя. Значительную роль в распространении заболевания имеет повышенная скученность населения. [1] [3] [5]
Инкубационный период — до 2-х суток. Начало острое.
- общей инфекционной интоксикации;
- тонзиллита (острый, гнойный);
- углочелюстного лимфаденита.
В классическом представлении заболевание начинается остро с повышения температуры тела до 38-40°C, озноба, слабости и потливости. Лихорадка постоянного типа. ЧСС соответствует температуре тела. Появляется головная боль (тупая, без чёткой локализации), выраженная ломота в мышцах и суставах, выраженные боли в горле в первые сутки заболевания. Вначале боли в горле проявляются при глотании, затем переходят в постоянное проявление и могут отдавать в ухо. Кожа лица гиперемирована, глаза блестят. Увеличиваются углочелюстные лимфоузлы, становятся очень болезненными, плотноэластической консистенции, не спаяны между собой и окружающими тканями.
Очень характерными являются данные, получаемые при фарингоскопии:
- открывание рта свободное;
- нёбные дужки, язычок, миндалины и мягкое нёбо в первые дни ярко гиперемированы.
Миндалины отёчные, красного цвета («сочные»), что соответствует катаральному тонзиллиту. Обычно эту стадию заболевания не распознают (не успевают) и яркая визуализация наступает на вторые сутки заболевания, когда в ткани миндалин образуются фолликулы белого цвета, размерами 2-3 мм, возвышающиеся над поверхностью ткани миндалин — развивается фолликулярный тонзиллит.
С третьего дня в лакунах появляется отделяемое жёлто-белого цвета (гной) — фолликулярно-лакунарный тонзиллит.
Далее при тяжёлых формах возникает некротический тонзиллит: тёмно-серый цвет миндалин, после отторжения гнойно-некротических масс остаются дефекты ткани.
Необходимо помнить, что гнойный налёт при ангине не распространяется за пределы миндалин, легко снимается, не тонет в воде — появление каких-либо других вариантов течения является поводом для сомнения в диагнозе. [2] [3] [5] [6]
Ворота инфекции — лимфоидные образования кольца Пирогова — Лангханса. Происходит проникновение в них стрептококков, воспалительная реакция и дальнейшее распространение возбудителя, его токсинов и продуктов распада бактерий и клеток организма по лимфатическим путям в углочелюстные лимфоузлы (углочелюстной лимфаденит).
При благоприятном течении этим процесс ограничивается. При барьерной недостаточности стрептококки проникают в околоминдаликовую клетчатку (паратонзиллит, паратонзиллярный абсцесс), вызывают токсическое поражение всего организма. При проходе через слуховую трубу в среднее ухо возбудитель способен вызвать развитие отита и синусита. Достаточно редко при выраженном иммунодефиците развивается сепсис.
В ответ на проникновение бактериальных антигенов в организме больного образуются антитела, которые при взаимодействии с антигенами образуют циркулирующие иммунные комплексы антиген-антитело (АГ-АТ). В норме они разрушаются путём фагоцитоза, комплементом и не вызывают иммунопатологических реакций. Однако бывают ситуации, когда механизмы элиминации не срабатывают.
Иммунные комплексы оседают на базальной мембране сосудов (почек) и разрушают её. Далее происходит разрушение подлежащей соединительной ткани. Условиями для этого являются:
- большое количество образующихся иммунных комплексов (при сильном иммунитете, например, у подростков до 17 лет);
- массивная антигенемия (при несвоевременном лечении, высокой вирулентности возбудителя);
- частые повторные заболевания (2 года после перенесенной ангины — это период повышенного риска).
Иммунитет развивается с третьего дня: макрофаги подготавливают антигены, образуется суперантиген, и лишь затем передают его Т- и В-лимфоцитам, вырабатывающим специфические антитела. [1] [3] [4]
По степени тяжести ангина бывает:
- первичная (возникшая впервые или не раньше двух лет после ангины, перенесённой ранее);
- повторная (результат реинфицирования людей с повышенной восприимчивостью в течении двух лет от первичной ангины).
По характеру воспаления миндалин:
- катаральная (покраснение и отёк миндалин);
- фолликулярная (фолликулы белого цвета в ткани миндалин);
- лакунарная (гнойное отделяемое из лакун миндалин);
- некротическая (некроз ткани миндалин);
- гнойно-некротическая (некроз и гнойное расплавление ткани миндалин).
- ангина язычной миндалины;
- ангина гортанных валиков;
- ангина нёбных миндалин;
- комбинированная ангина. [3][4]
Осложнения ангины включают пара и метатонзиллярные процессы.
В острый период могут возникнуть:
- паратонзиллит, паратонзиллярный абсцесс (усиление лихорадки, односторонний характер болей, гиперсаливация, болезненность при открывании рта, асимметрия язычка, односторонний отёк, выраженная гиперемия мягкого нёба);
- инфекционно-токсический миокардит (боли в сердце, перебои в его работе, изменение размеров сердца, появление шумов, одышка, повышение ЛДГ на 1-2 нормы);
- синусит (воспаление придаточных пазух носа);
- медиастенит (воспаление органов средостения — появление боли за грудиной, одышка);
- заглоточный абсцесс (нагноение лимфатических узлов и клетчатки заглоточного пространства — затруднение глотания, одышка, усиление инотоксикации);
- сепсис (полиорганное заражение, циркуляция возбудителя в крови).
- ревматическая лихорадка (боли в суставах, поражение сердца, почек);
- инфекционно-токсический миокардит (чаще при первичной форме — перебои в работе сердца, боли, одышка);
- полиартрит (боли в различных группах суставов);
- гломерулонефрит (возникает на 8-9 дни болезни — боли в области поясницы, новая волна лихорадки, изменения в анализах мочи);
- холецистохолангит (выраженные боли в области правого подреберья, потемнение мочи, пожелтение кожи, тошнота, рвота). [1][2]
К методам лабораторной диагностики относятся:
- клинический анализ крови (нейтрофильный лейкоцитоз со сдвигом влево, повышение СОЭ);
- общий анализ мочи (мочевой синдром при осложнениях);
- ЭКГ (выполняется в день поступления и при выписке, могут быть признаки гипоксии, нарушения проводимости);
- бактериальный посев с миндалин (мазок) на бета-гемолитический стрептококк (и дифтерию);
- биохимия крови (АСЛО, РФ, СРБ). [3][4]
Боли в горле и повышение температуры тела являются достаточно частыми симптомами множества заболеваний, поэтому вопросы отличия ангины от других патологий являются основополагающими в практике любого врача:
- дифтериязева (подострое начало заболевания, ломота и боли в мышцах отсутствуют или незначительны, при выраженности визуального воспалительного процесса миндалин незначительная боль в горле, синюшный характер гиперемии, налёт с миндалин снимается с трудом, тонет в воде);
- острое респираторное заболевание — поражается не паренхима миндалин, а в основном слизистая оболочка ротоглотки и других отделов респираторного тракта, отсутствует углочелюстной лимфаденит;
- ангина Симановского — Плаута — Венсана — слабо выраженный синдром общей инфекционной интоксикации, поражения только одной миндалины в виде язвы блюдцеобразной формы, покрытой легко снимающимся жёлто-белым налётом, после удаления которого образуется дефект ткани без кровоточивости, нет углочелюстного лимфаденита;
- скарлатина — резко выраженный синдром общей инфекционной интоксикации, точечная сыпь, отсутствие ангины в анамнезе, вид «пылающего зева», бледный и чистый от сыпи носогубный треугольник;
- инфекционный мононуклеоз — постепенное начало заболевания, генерализованная лимфаденопатия, увеличение печени и селезёнки;
- ангинозная форма туляремии — выраженный синдром общей инфекционной интоксикации, бубоны, серовато-белый односторонний налёт, снимающийся с трудом;
- острый лейкоз и агранулоцитоз — некротический тонзиллит с выходом некроза за пределы миндалины, септическая лихорадка, увеличение печени и селезёнки;
- герпангина — папулы бело-серого цвета на слизистой оболочке ротоглотки до 4 мм, затем эрозии, часто в совокупности с другими проявлениями энтеровирусной инфекции;
- обострениехронического тонзиллита — хронический тонзиллит не является инфекционным процессом в прямом понимании, он обусловлен образованием спаек между лакунами и/или нёбными дужками, в результате чего образуются полости, где скапливаются микробы (УПФ, слущенный эпителий, остатки пищи и др.), из-за разложения которых возникает вялотекущий воспалительный процесс. При снижении защитных сил организма происходит активизация процесса и обострение, проявляющееся в повышенной чувствительности углочелюстных лимфатических узлов, увеличении миндалин в размере до различных величин, что не имеет явного значения в плане проявлений, при надавливании на миндалины происходит выделение казеозных масс. Начало при таких процессах постепенное, отсутствует явный синдром общей интоксикации. [2][3][5][6]
Лечение осуществляется в домашних условиях, тяжёлые и осложнённые формы ангины лечатся в стационаре.
Режим палатный, диета — общий стол, при выраженном болевом синдроме показана механически и химически щадящая пища, обильное питьё.
Несмотря на длительное и широкое применение антибактериальных препаратов первого поколения бета-гемолитический стрептококк остаётся высокочувствителен к пенициллиновой и аминопенициллиновой группе антибиотиков, которые и являются препаратами первого выбора терапии — к концу вторых суток применения антибиотиков возбудитель уже погибает. При невозможности использования препаратов данных групп возможна замена на цефалоспориновый или макролидный ряд антибиотиков.
При лечении на дому первые три дня показано активное ежедневное наблюдение врача в целях своевременного выявления развития осложнений и исключения дифтерии зева.
В качестве патогенетической и симптоматической терапии широко используется:
- орошение ротоглотки и миндалин растворами антисептиков;
- полоскания горла;
- применение антигистаминных, общеукрепляющих средств;
- при выраженном синдроме общей инфекционной интоксикации — дезинтоксикационная парентеральная инфузионная терапия.
При развитии осложнений, например, паратонзиллярного абсцесса производится вскрытие гнойника под местной анестезией и его санация.
Выписка больных осуществляется не ранее семи дней нормализации температуры тела при условии нормальных анализов крови, мочи и ЭКГ. [2] [3] [6]
Прогноз обычно благоприятный. У людей с тяжёлым иммунодефицитом повышенный риск развития осложнений в острый период болезни.
Специфическая профилактика не разработана. Основное значение при возникновении очага заболевания имеют:
- изоляция больного и его лечение;
- обследование и санация контактных лиц (бактерионосителей);
- при частых повторных заболеваниях — бициллинопрофилактика, по показаниям — удаление миндалин (решение принимает ЛОР-врач);
- здоровый образ жизни, закаливание, приём витаминов.[reference:] [4]
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Слово «ангина» произошло от латинского слова «ango», что в переводе означает «сжимать, душить».
Интересные факты
Впервые упоминания об ангине встречаются еще в трудах Гиппократа (IV – V век до н. э.), а также в рукописях Абу Али Ибн Сины (Авиценны, XI век) в которых описываются случаи асфиксии (удушения) при ангине.
Глоточное лимфоидное кольцо расположено между ротовой полостью и глоткой. Оно представляет собой 6 миндалин и скопление лимфоидных гранул на задней стенке глотки.
Кольцо состоит из:
- двух небных миндалин;
- двух трубных миндалин;
- глоточной миндалины;
- язычной миндалины.
Наиболее часто поражаются именно небные миндалины, остальные поражаются в очень редких случаях. Именно воспаление небных миндалин принято считать ангиной.
Структура небных миндалин
Поверхность миндалин покрыта слизистой оболочкой розоватого цвета. Миндалина состоит из скопления лимфоидной ткани, в которой расположено множество лакун. Они представляют собой глубокие борозды внутри миндалин, открывающиеся на поверхности в виде отверстий. Также в толще миндалин располагаются лимфатические фолликулы, в которых вырабатываются и скапливаются лейкоциты (клетки иммунной защиты).
Причинами заболевания ангиной являются три большие группы возбудителей:
- Бактерии. В полости рта постоянно присутствуют бактерии, которые являются нормальной микрофлорой. Эти бактерии относятся к группе условно-патогенных возбудителей, которые могут вызывать заболевание только при определенных условиях. Другой группой являются патогенные бактерии. Попадая в организм, они задерживаются на поверхности миндалин, где при благоприятных условиях начинают размножаться. Возникает локальный иммунный ответ с воспалением и отеком миндалин, что проявляется в виде тонзиллита.
- Вирусы. Большая часть ангин, особенно в детском возрасте, обусловлена причиной заражения человека вирусом. Эти ангины отличаются от бактериальных ангин короткой продолжительностью и более легким течением. Также стоит отметить, что в случаях, когда причиной ангины являются вирусы, лечение антибиотиками является неэффективным.
- Грибки.Грибки присутствуют практически везде, и организм человека не является исключением. В небольшом количестве они всегда находятся на слизистых оболочках полости рта. Активный рост грибков сдерживает иммунная система и условно-патогенные бактерии. При сниженном иммунитете или при длительном приеме антибиотиков без использования противогрибковых препаратов грибки стремительно размножаются, поражают миндалины и, как следствие, развивается ангина.
Предрасполагающими факторами развития ангины являются:
- Патология носа и околоносовых пазух. При ринитах и гайморите (воспаление верхнечелюстных пазух) создаются благоприятные условия для развития и распространения инфекции. Длительное течение ринита или гайморита приводит к тому, что возбудитель инфекции попадает в ротоглотку и на поверхность слизистой оболочки миндалин, где размножается, вызывая развитие ангины.
- Общее и местное переохлаждение организма. При общем переохлаждении снижается иммунологическая защита организма, что приводит к созданию благоприятных условий для активизации условно-патогенной микрофлоры, постоянно находящейся в складках слизистой оболочки миндалин. При местном переохлаждении миндалин сосуды суживаются, снижается местное кровообращение. Вместе со снижением притока крови уменьшается количество лейкоцитов в миндалинах, что также приводит к активизации условно-патогенной микрофлоры и развитию ангины.
- Заболевания желудочно-кишечного тракта. При любых заболеваниях желудочно-кишечного тракта в зависимости от степени и тяжести поражения нарушается пищеварение и всасывание питательных веществ и витаминов. Нехватка этих компонентов ведет к нарушению создания организмом иммунных клеток и снижению общего иммунитета. Как следствие, резистентность (сопротивляемость) организма к заболеваниям снижается, что в первую очередь проявляется инфекционными заболеваниями верхних дыхательных путей, в том числе и ангиной.
- Злоупотребление алкоголем. Частое употребление алкоголя наряду с остальными вредными воздействиями на организм человека также снижает общий иммунитет. Кроме своего общего воздействия он оказывает и местное воздействие на миндалины. Это выражается в частом раздражающем воздействии алкоголя на слизистую оболочку миндалин и ее повреждении, что создает благоприятные условия для развития ангины.
- Неправильное питание. Однообразная пища с низким содержанием витаминов приводит к развитию анемии и снижению иммунитета. К витаминам, участвующим в формировании эритроцитов, относятся витамины группы В. Недостаточность витамина С приводит к повышению проницаемости стенки сосудов, что облегчает бактериям получение питательных веществ, циркулирующих в крови, и ускоряет проникновение токсинов в кровеносное русло.
- Курение. При курении сигаретный дым с примесью токсинов и смол воздействует на слизистую миндалин, меняя ее структуру. Также под воздействием никотина происходит спазм сосудов, что уменьшает приток крови к миндалинам и, как результат, снижается местный иммунитет.
По течению ангина делится на:
- острую;
- хроническую.
В зависимости от возбудителя различают:
- вирусную;
- бактериальную;
- грибковую.
По клиническому течению ангина является:
- катаральной;
- фолликулярной;
- лакунарной.
Стойкое хроническое воспаление небных миндалин, характеризующееся часто повторяющимися эпизодами обострения с симптомами общей интоксикации. Частота хронической ангины среди взрослого населения составляет 4 – 10%, а среди детского достигает 12 – 15%.
Хронической считается ангина, которая возникает не реже 2 – 3 раз в год. В норме в миндалинах лимфоциты должны уничтожить всех возбудителей, вызвавших ангину. Но в ряде случаев при недостаточно длительном лечении ангины или вовсе отсутствии такового возбудитель заболевания не уничтожается полностью. Он впадает в состояние ожидания, при котором клетки иммунной защиты не могут распознать и уничтожить его. Затем при наступлении благоприятных условий возбудитель снова активизируется, вызывая очередной эпизод болезни.
Из-за часто возникающих ангин происходят структурные изменения в самих миндалинах. В норме на поверхности миндалин находится множество лакун, которые переходят в крипты, уходящие вглубь миндалин. Крипты дренируются в лимфатические сосуды. При хроническом тонзиллите происходит деформация и склероз крипт, что нарушает дренажную функцию. Образуется застой в лакунах и криптах, где и находятся возбудители ангины, до того момента, пока снова на миндалины или организм в целом не воздействуют факторы, снижающие иммунитет.
Ангина вирусного происхождения встречается в несколько раз чаще, чем бактериальная. Вирусная ангина отличается более легким течением и крайне редким развитием серьезных осложнений со стороны внутренних органов. Вирусная ангина в абсолютном большинстве случаев (более 90%) встречается у детей в возрасте от 1 до 3 лет. Вероятность заболевания данным недугом взрослого человека минимальна.
Возбудителями заболевания могут быть различные виды вирусов, которые чаще всего передаются от больного человека воздушно-капельным путем, реже – через грязные руки и прямой контакт.
Основными патогенными агентами, способными вызвать вирусную ангину, являются:
- вирус гриппа;
- вирус парагриппа;
- аденовирус;
- энтеровирус (ECHO и Коксаки);
- респираторно-синцитиальный вирус;
- ротавирус;
- риновирус;
- коронавирус;
- вирус простого герпеса;
- вирус кори;
- вирус Эпштейна-Барр.
Для всех вирусных ангин, вне зависимости от возбудителя, характерно наличие общих и местных признаков инфекционного процесса. Для детей младше 3 лет ввиду возрастных особенностей организма к основным группам признаков присоединяются симптомы поражения желудочно-кишечного тракта.
Общими симптомами вирусной ангины являются:
- повышение температуры тела;
- судороги на фоне повышенной температуры;
- головная боль;
- общая слабость и вялость;
- ломота в костях и мышцах.
Местными симптомами вирусной ангины являются:
- кашель;
- насморк;
- покраснение глаз и слезотечение;
- боль в горле;
- осиплость голоса;
- увеличение и болезненность подчелюстных лимфатических узлов;
- покраснение и увеличение небных миндалин;
- покраснение задней части глотки;
- появление мелких пузырьков и язвочек на миндалинах.
Симптомами поражения желудочно-кишечного тракта при вирусной ангине являются:
- отказ от приема пищи;
- рвота;
- боль в животе;
- вздутие живота;
- колики;
- диарея.
Отличительной особенностью бактериальной ангины от вирусной является наличие на поверхности миндалин белесоватого налета. Этот налет не что иное, как гнойные отложения — результат борьбы иммунной системы с инфекцией. Бактериальная ангина начинается с повышения температуры тела, покраснения небных миндалин, болевых ощущений в горле и признаков общей слабости. На второй, реже — третий день заболевания, на поверхности миндалин появляются гнойные отложения. В этот же период возникает боль при глотании. При надлежащем лечении гнойный налет исчезает на 2 – 5 день лечения.
Возбудителями бактериальной ангины являются:
- стрептококки;
- диплококки;
- пневмококки;
- стафилококки;
- энтеробактерии.
Наиболее частым возбудителем ангины является β-гемолитический стрептококк группы А. Из всех бактериальных ангин на его долю приходится 35 – 60% случаев. Еще одной важной отличительной чертой этого стрептококка от других возбудителей ангины является наличие осложнений с поражением так называемых органов-мишеней (сердечных клапанов, почек и суставов). Факт возможности таких осложнений вынуждает более серьезно посмотреть на такое простое заболевание как ангина. Для избегания возможности возникновения поражения органов-мишеней необходима своевременная диагностика бактериальной ангины, а также ее адекватное лечение.
Среди тонзиллитов грибковая ангина является наиболее редкой. Часто при осмотре ее принимают за бактериальную, что требует назначения антибактериального лечения. Оно является неэффективным по отношению к грибковой флоре, что приводит к прогрессированию клинической картины и более длительному течению заболевания.
Возбудителями грибковой ангины являются:
- candida albicans;
- candida tropicalis;
- candida glabrata;
- leptotrix bucalis.
Чаще всего грибковая ангина встречается у детей до года. Это обусловлено тем, что иммунная система новорожденных еще не функционирует в полную силу. Организм ребенка впервые встречается с враждебными грибками не в состоянии адекватно им противостоять. Грибки попадают на слизистую небных миндалин, где активно растут, вызывая тонзиллит.
Другой причиной грибковой ангины является дисбактериоз, который возникает на фоне длительного приема антибиотиков. В полости рта живут условно-патогенные бактерии и грибки, которые уживаются друг с другом. При снижении количества бактерий уменьшается сдерживающий фактор в их лице, и начинается активный рост грибков. Но для возникновения грибковой ангины кроме дисбактериоза необходимо также и снижение иммунитета организма.
К нарушениям баланса микрофлоры приводят:
- нарушение качества питания;
- изнуряющие организм диеты;
- длительный прием антибиотиков и кортикостероидов;
- нарушения метаболизма;
- хронические заболевания ротовой полости, глотки, миндалин;
- снижение иммунитета (прием иммунодепрессантов, ВИЧ-инфекция).
При грибковой ангине клиническая картина выражена слабо. Начинается она с покраснения небных миндалин и незначительного повышения температуры тела. Боль в горле также слабо выражена и в покое проявляется редко, усиливаясь при глотании. Возможно появление неприятного привкуса или запаха изо рта. При осмотре на поверхности небных миндалин отмечается наличие белого или желтоватого творожистого налета, который располагается в виде островков. Далее этот налет может распространяться на дужки и язычок. Лимфатические узлы увеличиваются незначительно или вовсе не увеличиваются. Длительность грибковой ангины составляет 6 – 10 дней. При отсутствии лечения в период клинических проявлений грибковой ангины она часто переходит в хроническую стадию.
Характеризуется односторонним или двухсторонним поражением только слизистой оболочки миндалин. Начинается остро с появления ощущения жжения или боли в горле, усиливающейся при глотании. Температура тела колеблется в пределах 38 градусов. При осмотре отмечается покраснение слизистой миндалин и небных дужек. Продолжительность заболевания составляет 3 – 5 дней.
В процесс вовлекается слизистая оболочка и фолликулы небных миндалин. Начинается остро с выраженных болей в горле. Температура тела достигает 39 градусов. Возникает интоксикационный синдром, проявляющийся слабостью, сонливостью, головной болью, у детей может проявляться рвотой. При осмотре видно покраснение слизистой миндалин и дужек. На поверхности миндалин видны белесоватые точки (нагноившиеся фолликулы) величиной 1 – 3 мм. Они вскрываются на 2 – 4 день, образуя быстро заживающие эрозии. Длительность заболевания составляет 6 – 8 дней.
Миндалины поражаются глубоко с вовлечением в процесс лакун, в которых скапливается гной. Поражаются, как правило, обе миндалины. Начало такое же, как и при фолликулярной ангине. Течение тяжелее с более выраженной интоксикацией организма. При осмотре отмечается отек и увеличение миндалин. На фоне гиперемированной слизистой оболочки в области устьев лакун видны участки некроза (мертвой ткани) и островки желтовато-белого налета. Миндалины могут быть частично или полностью покрыты фибринозным налетом, который легко удаляется с поверхности. Длится такая ангина 6 – 8 дней.

Симптомами ангины являются:
- повышение температуры;
- боль в горле;
- затруднение при глотании;
- общая слабость;
- налет на миндалинах;
- увеличение лимфатических узлов.
Как и при любом другом заболевании инфекционного характера с воспалением имеет место повышение температуры тела. Стоит отметить, что при разных видах ангины температура колеблется как по длительности, так и по своей высоте. При самой легкой, катаральной, ангине температура редко превышает 38 градусов и длится более 1 – 2 дней. При более тяжелых формах ангины, таких как лакунарная и фолликулярная, температура держится в пределах 38 – 40 градусов и по своей продолжительности может достигать шести дней.
Отдельно стоит упомянуть о вирусной ангине. Температура тела при вирусной ангине почти всегда держится в пределах 39 – 40 градусов. В случаях, когда к вирусной инфекции не присоединяется бактериальная, температура длится 2 – 4 дня.
При высокой температуре у детей могут возникать фебрильные судороги. Проявляется это сильным напряжением всех мышц тела, которое сменяется ритмичными вздрагиваниями и подергиваниями. Частота постепенно снижается до полного исчезновения. Возможен вариант судорог только с локальными проявлениями в виде подергивания конечностей или закатывания глаз.
В редких случаях ангина может протекать без повышения температуры. Такое течение вовсе не свидетельствует о легком течении ангины, наоборот, говорит о ее тяжести.
Такое бывает тогда, когда причиной ангины является сразу несколько бактерий, одновременно поразивших миндалины с последующим развитием гангрены миндалин. Также такое течение ангины зачастую наблюдается в случаях выраженной иммуносупрессии (снижении защиты организма), например, при лечении иммуносупрессивными препаратами или при заболевании СПИДом.
Болевые ощущения при ангине варьируют в зависимости от тяжести ее течения. При легком течении отмечается небольшой дискомфорт в горле, жжение или легкая болезненность, усиливающаяся при глотании. Болезненность в покое возникает при глубоком поражении небных миндалин. Боль ноющего характера, сильно усиливающаяся при глотании.
В процессе воспаления организм пытается избавиться от патогенных агентов в лице бактерий или вирусов, поразивших миндалины. В результате этой борьбы выделяется множество БАВ (биологические активные вещества), которые воздействуют на нервные окончания. Повышается чувствительность болевых рецепторов, которые раздражаются химическими веществами, образующимися в очаге воспаления. Кроме химического воздействия на рецепторы также осуществляется механическое раздражение в результате их сдавливания отекшими тканями. Механический аспект усиливается при осуществлении глотания.
Ангины, возникающие на фоне выраженного иммунодефицита с обширным некрозом миндалин, могут протекать со слабовыраженным болевым синдромом или с полным отсутствием болей. Это обусловлено тем, что в процесс вовлекаются нервные окончания, которые также разрушаются. В результате этого снижается болевая чувствительность в области поражения миндалин.
Миндалины связаны с регионарными лимфатическими узлами посредством лимфатических сосудов, по которым медиаторы воспаления из миндалин достигают лимфатических узлов. В результате, в них возникает воспалительная реакция, что приводит к их отеку и увеличению в объеме. При пальпации лимфоузлов они не спаяны с окружающими тканями, подвижны под кожей. Отмечается болезненность лимфатических узлов, усиливающаяся при надавливании.
Регионарными лимфатическими узлами являются:
- поднижнечелюстные;
- околоушные;
- затылочные;
- передние шейные.
Осмотр врача – это наиболее важное звено в постановке верного диагноза. В первую очередь ЛОР-врач осматривает миндалины пациента с помощью одноразового шпателя.
При осмотре миндалин и ротоглотки обнаруживаются следующие изменения:
- покраснение небных дужек;
- наличие пузырьков и язвочек на мягком небе и дужках;
- увеличение миндалин;
- фибринозный или гнойный налет на миндалинах;
- наличие гнойных пробок в лакунах миндалин.
После осмотра ротоглотки врач прощупывает лимфатические узлы, которые находятся в непосредственной близости к миндалинам – это поднижнечелюстные, околоушные и затылочные группы лимфоузлов. При ангине они болезненные и увеличенные.
Общий анализ крови показывает повышение лейкоцитов за счет нейтрофилов, сдвиг лейкоцитарной формулы влево с перераспределением молодых и зрелых форм нейтрофилов, увеличение скорости оседания эритроцитов (СОЭ). Вышеперечисленные изменения характерны для бактериальной ангины.
Вирусная ангина отличается нормальным или немного сниженным количеством лейкоцитов. При этом может наблюдаться увеличение процентного соотношения лимфоцитов и моноцитов за счет уменьшения количества нейтрофилов. Скорость оседания эритроцитов при вирусной ангине повышается незначительно.
Следующий этап в диагностике ангины – это мазок из зева и полости носа. Мазок берется для бактериоскопического и бактериологического исследования до начала лечения антибиотиками.
Методами определения возбудителя ангины являются:
- Бактериоскопическое исследование. Под микроскопом можно ориентировочно определить возбудителя ангины. Этот способ позволяет выявить наличие стрептококков, которые окрашиваются по Граму в синий цвет и расположены в мазке цепочками. При грибковой ангине в мазке можно заметить ветвящиеся нити грибков – мицелий.
- Бактериологическое исследование. Перед взятием мазка из зева пациент не должен принимать пищу или жидкость в течение двух часов, не разрешается перед процедурой чистить зубы. Мазок из зева берется специальной проволочной петлей, которая обязательно должна быть стерильной. Врач проводит петлей поочередно по небным дужкам, миндалинам и задней стенке глотки, обходя участки скопления гноя. Затем петля помещается в стерильную пробирку и как можно скорее транспортируется в лабораторию, где производится посев на питательную среду. На питательной среде в благоприятных условиях начинается рост и размножение полученной из зева микрофлоры. Таким образом, через несколько дней можно определить возбудителя ангины. Во многих европейских странах последние несколько лет широко используются экспресс-тесты на выявление стрептококкового антигена в мазке из зева. С помощью этого метода диагностики в течение 5 – 7 минут можно определить наличие стрептококка.
- Серологический метод диагностики. Предназначен для выявления в крови пациента антител против ферментов β-гемолитического стрептококка группы А. Наличие большого количества этих антител, называемых Антистрептолизин-О, свидетельствует о наличии в организме стрептококковой инфекции и возможном риске развития осложнений.
К лабораторной диагностике вирусных ангин прибегают только в случаях тяжелого течения заболевания. Для этого используются ПЦР (полимеразная цепная реакция) и ИФА (иммуноферментный анализ), которые определяют наличие вирусных антигенов в мазках из зева. Эти методы предназначены для выявления вируса Эпштейна-Барр, энтеровируса, вируса герпеса и других возбудителей вирусного происхождения.
источник
Ангина как у взрослых, так и у детей, протекает остро, с разной степенью тяжести, которая зависит от этиологического агента, формы болезни и наличия сопутствующих патологий.
Что такое ангина? Ангина, или острый тонзиллит – это инфекционно-воспалительное заболевание с поражением одного или нескольких компонентов лимфаденоидного глоточного кольца, чаще всего – небных миндалин (гланд).
Воспалительный процесс может быть первичным и вторичным. Первичный острый тонзиллит подразделяется на катаральный, лакунарный, фолликулярный и язвенно-пленчатый.
Вторичное воспаление небных миндалин может отмечаться при острых инфекционных заболеваниях – дифтерии, скарлатине, кори, туляремии, брюшном тифе, инфекционном мононуклеозе. Также он встречается на фоне болезней системы крови, в т. ч. при агранулоцитозе, алиментарно-токсической алейкии, лейкозах.
В зависимости от этиологического агента, выделяют бактериальную, вирусную, грибковую и сифилитическую форму ангины.
- J0 – при стрептококковой этиологии заболевания;
- J8 – при уточненной другой этиологии заболевания;
- 9 – при неизвестном возбудителе.
В 70–80% случаев причиной развития воспаления миндалин является бета-гемолитический стрептококк группы А, или пиогенный стрептококк. Он представляет собой грамположительный, факультативно анаэробный микроорганизм, который передается воздушно-капельным, пищевым и контактным путем.
Пик заболеваемости приходится на зимне-весенний период, когда снижается общая сопротивляемость организма. Входными воротами служит слизистая оболочка верхних дыхательных путей. Инкубационный период составляет в среднем 1–2 дня.
Помимо пиогенного стрептококка возбудителем ангины могут быть стафилококки, другие виды стрептококков, менингококк, пневмококки, гемофильная палочка, клебсиеллы, микоплазмы, хламидии, аденовирусы и др.
Для уменьшения нагрузки на сердечно-сосудистую систему рекомендуется постельный режим. Диета должна быть щадящая, с исключением острой, грубой пищи, которая может раздражать слизистые оболочки.
Язвенно-пленчатую ангину Симановского – Плаута – Венсана вызывает веретенообразная палочка и спирохета полости рта, которые являются условно-патогенной флорой ротовой полости.
Развитию острого тонзиллита способствуют любые состояния, нарушающие целостность защитного барьера на поверхности миндалин:
- нарушение естественной микрофлоры полости рта и носоглотки;
- острые вирусные инфекции верхних дыхательных путей;
- местное и общее переохлаждение;
- механические травмы слизистой оболочки глотки и миндалин;
- химическое и термическое повреждение слизистой оболочки ротоглотки;
- врожденные или приобретенные иммунодефициты;
- наличие хронических заболеваний верхних дыхательных путей;
- курение;
- воздействие вредных производственных факторов.
При попадании возбудителя через верхние дыхательные пути или ротовую полость происходит взаимодействие с естественными барьерами слизистой оболочки миндалин и проникновение внутрь тканей. После этого высвобождаются медиаторы воспаления и повышается проницаемость сосудистых стенок.
Распространение патологического агента происходит по лимфатическим сосудам с поражением регионарных шейных лимфоузлов. Выбрасываемые бета-гемолитическим стрептококком экзотоксины (стрептолизин, лейкоцидин, гемолизин и др.) оказывают токсическое действие на сердце, нервную систему, нарушают функции иммунной системы. В результате могут образоваться аутоантитела к эндотелию сосудов, сердца, почек, синовиальной оболочке суставов, что ведет к развитию ревматизма, эндокардита, острого постстрептококкового гломерулонефрита, васкулита.
С точки зрения психосоматики – гланды проверяют все, что попадает внутрь организма: пищу, энергию, информацию, ситуацию, проблему. Они являются датчиком, который дает обратную связь на то, что проходит через них. Часто тонзиллит развивается у человека, который не может перечить социуму, от чего бывает сильно зависим от мнения окружающих.
Так, частые ангины, которые трудно отличить от ОРВИ (острой респираторной вирусной инфекции), встречаются у людей, которые работают в корпорациях, где на них оказывают давление, в результате чего ломаются собственные убеждения.
Особенно это проявляется у детей, которые воспитываются в семье, где не интересуются их желанием, и любое сопротивление или попытка высказать свое мнение подавляется либо силой, либо манипуляцией.
И взрослый, и ребенок может болеть ангиной с частыми рецидивами, пока не удастся определить истинную причину патологии.
Острый катаральный тонзиллит протекает в легкой форме. Заболевание начинается остро. Первым признаком воспаления миндалин может быть повышение температуры тела и появление болей в горле.
При катаральной форме болевой синдром незначительный. Отмечаются жалобы на умеренно выраженную головную боль, слабость, недомогание и ломоту в суставах. Регионарные лимфатические узлы несильно увеличиваются в размерах и становятся умеренно болезненными. Длительность катаральной формы ангины составляет 2–3 дня, после чего она заканчивается выздоровлением или переходит в другой вид заболевания.
Для фолликулярной формы патологии характерно повышение температуры тела выше 38 °С, интенсивные боли в горле, озноб, нарушение сна и аппетита, бледность кожных покровов, боли в мышцах и суставах, головная боль. Регионарные лимфоузлы увеличены и резко болезненны. У детей на фоне интоксикации может быть сонливость, судороги, рвота, нарушение стула. Симптомы нарастают на 2–3 сутки. Длительность заболевания в среднем составляет 7–8 дней.
Лакунарная ангина протекает с такой же симптоматикой, что и фолликулярная. Отличие наблюдается в фарингоскопической картине. Длительность этой разновидности острого тонзиллита составляет 7–8 дней.
Язвенно-пленчатая форма патологии развивается на фоне иммунодефицитного состояния, гиповитаминоза, кахексии или хронической интоксикации. Характеризуется умеренными односторонними болями в горле. Температурная реакция выражена слабо, поэтому симптомы интоксикации отсутствуют. На стороне поражения отмечается увеличение регионарных лимфатических узлов. Часто появляется неприятный запах изо рта. Длительность заболевания – от 7 до 12 дней.
Что делать при подозрении на воспаление миндалин? Для того чтобы распознать ту или иную форму болезни, а также определить возбудителя, при возникновении симптомов ангины у взрослых и детей необходимо обратиться к специалисту (терапевту, инфекционисту или оториноларингологу), который проведет обследование и по результатам подробно объяснит, чем лечить тонзиллит, избежав осложнений.
Диагностика включает осмотр, фарингоскопию, бактериологическое, цитологическое или гистологическое исследование, клинический анализ крови, общий анализ мочи. По показаниям проводится рентгенологическое исследование органов грудной клетки, электрокардиография и консультация смежных специалистов: иммунолога, кардиолога, нефролога.
Как выглядит ангина, можно увидеть на фото горла, сделанном во время фарингоскопии. При катаральном тонзиллите отмечается гиперемия слизистой оболочки небных миндалин, небных дужек и мягкого неба. В клиническом анализе крови отмечается небольшое увеличение количества лейкоцитов, повышение СОЭ (скорости оседания эритроцитов).
Катаральную форму тонзиллита необходимо дифференцировать от вирусного фарингита, при котором часто наблюдается кашель, насморк и отсутствует увеличение и болезненность лимфатических узлов.
При фолликулярной ангине во время фарингоскопии отмечается яркая гиперемия и отек небных дужек и миндалин, на которых нагноившиеся фолликулы в виде желтоватых, округлых возвышений. Язык сухой и обложен белым налетом. В клиническом анализе крови отмечается лейкоцитоз со сдвигом лейкоцитарной формулы влево за счет повышения количества нейтрофилов, ускоренная СОЭ. В общем анализе мочи появляются следы белка и небольшое число эритроцитов.
При лакунарной форме тонзиллита отмечается гиперемия слизистой оболочки небных дужек и миндалин и их увеличение в размерах. Бело-желтый налет, покрывающий всю поверхность гланд, располагается в устьях лакун, но не выходит за пределы миндалин. Налет легко отделяется шпателем. При этом в процесс могут вовлекаться боковые валики глотки, которые становятся отечными, гиперемированными. В клиническом анализе крови лейкоцитоз с нейтрофильным сдвигом влево и ускоренная СОЭ.
Распространение гнойного процесса в околоминдаликовую клетчатку ведет к формированию паратонзиллярного абсцесса, а при переходе в окологлоточное пространство и средостение – медиастинита.
При язвенно-пленчатой форме во время фарингоскопии на пораженной миндалине визуализируется язва, покрытая серо-желтым налетом, после снятия которого определяются четкие края язвы. Изъязвления могут быть на мягком небе, задней стенке глотки, вестибулярном отделе гортани, что приводит к кровотечению, перфорации неба, поражению надкостницы.
Для подтверждения диагноза и дальнейшей коррекции лечения назначается бактериологическое исследование соскоба с поверхности миндалин и слизистой полости рта, в т. ч. бактериологическое исследование на бациллу Леффлера (для исключения дифтерии).
Очень важно своевременно распознать стрептококковую этиологию заболевания для адекватной терапии. Экспресс-диагностика стрептококкового антигена с поверхности миндалин проводится с помощью тест-полосок. Исследование занимает 5 минут, специфичность и чувствительность достигает 98%.
При язвенно-пленчатой форме ангины в спорных случаях выполняют биопсию ткани миндалины по краю язвы с последующим гистологическим и цитологическим исследованиями.
В связи с риском развития осложнений, после перенесенного острого тонзиллита показаны:
- контрольное клиническое исследование крови и мочи;
- определение С-реактивного белка;
- ЭКГ.
При ангине рекомендован домашний или стационарный режим в зависимости от тяжести больного, социальных условий. При тяжелом и среднетяжелом течении показана госпитализация в инфекционное отделение. Особенно это касается пациентов с выраженными симптомами интоксикации на фоне фебрильной температуры (выше 38 °C), когда необходима инфузионная терапия для восполнения жидкости в организме и дезинтоксикации.
Для уменьшения нагрузки на сердечно-сосудистую систему рекомендуется постельный режим. Диета должна быть щадящая, с исключением острой, грубой пищи, которая может раздражать слизистые оболочки. Предпочтение отдается молочно-растительному рациону, богатому витаминами. Рекомендовано обильное теплое питье: минеральная вода, компоты, брусничный и клюквенный морсы.
Ключевую роль в лечении острых бактериальных тонзиллитов играет системная антибиотикотерапия. Препараты подбираются в зависимости от предполагаемого возбудителя, а коррекцию лечения при необходимости проводят после получения результатов бактериологического посева отделяемого с поверхности миндалин.
Учитывая распространенность стрептококковой инфекции, а также ее природную чувствительность к пенициллинам, препаратами выбора являются Феноксиметилпенициллин или Амоксициллин. Также можно использовать цефалоспорины I–II поколения: Цефадроксил, Цефуроксим Аксетил.
Если пациент ранее уже получал антибиотики, предпочтительнее Амоксиклав, в составе которого амоксициллин с клавулановой кислотой.
Но прежде чем назначать то или иное антибактериальное средство, врач должен убедиться, что у пациента нет аллергической реакции на данную группу препаратов. При наличии аллергии на пенициллины или цефалоспорины назначают макролиды: Азитромицин, Кларитромицин, Рокситромицин или Джозамицин.
В качестве жаропонижающих и болеутоляющих средств применяются нестероидные противовоспалительные препараты: Парацетамол, Ибупрофен, Цефекон, Анальгин, Кетонал.
Пациентам со склонностью к аллергическим реакциям и при выраженном отеке слизистых оболочек показаны антигистаминные препараты: Лоратадин, Цетиризин.
Местное лечение ангины заключается в целенаправленной доставке действующего вещества в очаг воспаления. Рекомендуются полоскания ротоглотки щелочным или солевым раствором, отварами календулы, шалфея либо ромашки.
Активно используются обезболивающие и антисептические препараты: Анти-ангин (хлоргексидин, тетракаин, аскорбиновая кислота), Гексализ (биклотимол, эноксолон, лизоцим), Гексаспрей (биклотимол), Каметон (камфора, ментол, эвкалипт), Пектусин (ментол, эвкалипт), Септолете (бензалкония хлорид, ментол, эфирные масла), Стрепсилс с лидокаином (амилметакрезол), Тантум Верде (бензидамин, ментол).
Антисептическим и анальгезирующим действием обладают растительные препараты: Тонзилгон, Тонзипрет.
Немаловажная роль в лечении ангины отводится топическим антимикробным средствам. Широко используется препарат Граммидин в форме таблеток для рассасывания или спрея.
Пациентам с острым тонзиллитом рекомендуется Граммидин Нео с анестетиком. Он содержит в своем составе антибактериальный и антисептический компоненты – грамицидин С, цетилпиридиния хлорид и оксибупрокаин. Грамицидин С является антибиотиком тиротрициновой группы, он практически не всасывается из желудочно-кишечного тракта и не проникает в общий кровоток. Механизм действия заключается в повышении проницаемости цитоплазматической мембраны бактериальной клетки, что вызывает ее гибель. Грамицидин С оказывает выраженное противомикробное действие (бактериостатическое и бактерицидное) на стафилококки, стрептококки, нейссерии, анаэробные агенты и другие микроорганизмы, при этом развитие резистентности не отмечается.
Для фолликулярной формы патологии характерно повышение температуры тела выше 38 °С, интенсивные боли в горле, озноб, нарушение сна и аппетита, бледность кожных покровов, боли в мышцах и суставах, головная боль.
Препарат Граммидин помимо антимикробного действия оказывает противовирусный, противогрибковый и противовоспалительный эффект. В результате активации синтеза интерферонов происходит стимуляция местного иммунитета. Также смягчаются неприятные ощущения в горле, облегчается глотание. Очень важно, что лекарство характеризуется низкой токсичностью, не влияет на нормальную микрофлору и не вызывает дисбактериоз.
Чем опасна болезнь на ранних и поздних сроках? Последствия острого тонзиллита могут возникнуть как во время активного воспалительного процесса, так и после разрешения заболевания.
К возможным осложнениям относятся:
- паратонзиллит и паратонзиллярный абсцесс;
- гнойный шейный лимфаденит;
- медиастинит;
- ревматизм;
- окологлоточный (латерофарингеальный) или заглоточный абсцесс;
- острый постстрептококковый гломерулонефрит;
- тонзиллогенный сепсис;
- острый синусит;
- острый средний отит.
Распространение гнойного процесса в околоминдаликовую клетчатку ведет к формированию паратонзиллярного абсцесса, а при переходе в окологлоточное пространство и средостение – медиастинита. Зачастую при развитии гнойных осложнений требуется экстренное оперативное вмешательство. В тяжелых случаях может возникнуть тонзиллогенный сепсис.
Для предупреждения развития ангины или рецидива воспаления рекомендуется соблюдать необходимые меры профилактики.
Нужно вести здоровый, активный образ жизни, который будет способствовать укреплению иммунитета. Также показано закаливание, которое очень важно делать правильно. Приучать организм к перепадам температуры следует поэтапно, начав с обтирания теплой водой по утрам, и затем снижать ее температуру на один градус в день. Таким образом, постепенно можно научиться обливаться холодной водой.
Другие профилактические мероприятия:
- Соблюдать гигиену полости рта: чистить зубы два раза в день, пользоваться зубной нитью и ирригатором, полоскать рот после каждого приема пищи, посещать стоматолога и проводить профессиональную гигиену 1 раз в полгода.
- Тщательно мыть руки перед едой.
- Следить за качеством пищи: питание должно быть сбалансированным, правильным, что позволит обеспечить организм необходимыми витаминами и минералами.
- Активно проветривать помещения, использовать увлажнитель воздуха.
При развитии различных заболеваний следует своевременно обращаться к профильным специалистам. Это поможет избежать хронизации процесса и развития осложнений.
Предлагаем к просмотру видеоролик по теме статьи.
источник